Handout Herzrhythmusstörungen
Werbung

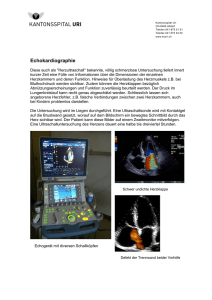
Patienteninformation Herzrhythmusstörungen Unter Ruhebedingungen zieht sich der Herzmuskel 60 bis 90 mal/min zusammen. Der elektrische Impuls dazu geht normalerweise vom Sinusknoten aus, der aus speziell für diese Funktion geeignetem Gewebe besteht. Über Leitungsbahnen erreicht die Erregung zunächst die beiden Vorhöfe und dann über den AV-Knoten die Herzkammern. Innerhalb des Herzmuskelgewebes breitet sich die Erregung rasch auf alle Zellen aus. Wenn alle Zellen der Herzkammern erregt sind, zieht sich der Muskel zusammen und pumpt das Blut in die Schlagadern. Die Erregung bildet sich zurück und die Herzkammern entspannen sich, um sich über die Vorhöfe wieder mit Blut zu füllen. Mit dem EKG kann der Ablauf von Erregungsbildung und Erregungsleitung aufgezeichnet und analysiert werden. Von Herzrhythmusstörungen sprechen wir, wenn das Herz zu langsam (<60/min unter Ruhebedingungen = Bradykardie) oder zu schnell (>100/min in Ruhe = Tachykardie) schlägt. Vorzeitige Erregungsbildung kann zu Unregelmäßigkeiten im Herzschlag führen. Der Ursprungsort solcher vorzeitigen Erregungen kann auch in den Vorhöfen, dem AV-Knoten oder den Herzkammern liegen. Ein einzelner vorzeitiger Schlag wird als Extrasystole bezeichnet. Das Herz kann aber auch völlig unregelmäßig schlagen, wenn z. B. in den Vorhöfen keine geordneten Aktionen stattfinden, sondern kreisende Erregungen zu einem Flimmern der Vorhofmuskelzellen führen (Vorhofflimmern). Wenn die Herzkammern wegen ungeordneter Erregungsabläufe nicht mehr den Impuls erhalten, sich gleichzeitig zusammen zu ziehen, kann eine lebensbedrohliche Situation entstehen. Die allermeisten Herzrhythmusstörungen sind jedoch harmlos. Einzelne Extrasystolen haben auch die meisten Herzgesunden. Eine Behandlung ist in diesen Fällen nicht sinnvoll. Zu schneller Herzschlag, der aus dem Sinusknoten stammt, kann verschiedene Ursachen haben, z. B. Fieber oder ein Mangel an roten Blutkörperchen. Wenn eine Behandlung einer Herzrhythmusstörung erforderlich ist, stehen dazu Medikamente, Kathetertechniken zur elektrischen Durchtrennung von Leitungsbahnen oder Herzschrittmacher zur Verfügung. Bedrohliche, zu schnelle Erregungen der Herzkammern können eine Defibrillation erforderlich machen, bei der versucht wird, die Herzmuskelzellen durch einen Stromschlag wieder zu synchronisieren. Bei anhaltender Gefährdung können Defibrillatoren durch einen kleinen Eingriff eingesetzt werden und bei Bedarf von innen Stromschläge abgeben. Außerdem stehen an öffentlich zugänglichen Standorten zunehmend automatische Defibrillatoren zur Verfügung, die im Notfall auch von Laien benutz werden können, da sie genaue Anweisungen für das richtige Handeln geben. Eine besonders häufige Herzrhythmusstörung ist das Vorhofflimmern, das zwar grundsätzlich nicht gefährlich ist, aber das Risiko einer Blutgerinnsel-(Thrombus-) bildung mit sich bringt. Für viele Betroffene ist dann das Schlaganfallrisiko erhöht. Wenn das Vorhofflimmern nicht beseitigt wird, ist daher für diese Patienten eine dauerhafte Unterdrückung der Blutgerinnung mit Medikamenten erforderlich. Herzmuskelschwäche (Herzinsuffizienz) Wenn die Herzkammer nicht kräftig genug ist, um das Blut in die Schlagader zu pumpen, kommt es zu einem Rückstau des Blutes zunächst in den Vorhof, dann in die vorgeschalteten Gefäße. Von dieser Herzinsuffizienz ist im Erwachsenenalter insbesondere das linke Herz betroffen, d. h. der Rückstau erfolgt in die Lunge. Entsprechend sind die Beschwerden der Betroffenen: Es tritt Luftnot auf; zunächst bei stärkeren körperlichen Anstrengungen, dann bei immer geringeren Belastungen und schließlich sogar unter Ruhebedingungen. Die körperliche Leistungsfähigkeit nimmt ab. Eine Herzinsuffizienz kann sich allmählich entwickeln. Nicht selten kommt es aber auch zu einer raschen und bedrohlichen Verschlechterung, die eine umgehende Behandlung erforderlich macht. Die Herzinsuffizienz ist in Deutschland der häufigste Grund für eine Einweisung in ein Krankenhaus. Wenn der Rückstau des Blutes länger besteht oder die rechte Herzkammer selbst betroffen ist, wird der venöse Rückfluss zum Herzen behindert. Als Folge schwellen beidseits Knöchel und Unterschenkel an, das Gewicht nimmt zu. Neben der körperlichen Untersuchung und der Erhebung der Beschwerden sind für die Diagnose und die Ursachenabklärung die Ultraschalluntersuchung des Herzens – die Dopplerechokardiographie – und die Röntgenaufnahme der Brustorgane von besonderer Bedeutung. Die Ursachen einer Insuffizienz der linken Herzkammer können sehr unterschiedlich sein. Besonders häufig liegen große Herzinfarkte zugrunde. Auch ein über lange Jahre schlecht eingestellter Bluthochdruck, Herzklappenfehler, angeborene Herzmuskelerkrankungen oder –entzündungen können zu einer Herzinsuffizienz führen. Die Behandlung richtet sich nach der Ursache. In der Regel ist eine dauerhafte medikamentöse Behandlung erforderlich. Die Dosis der Medikamente muss sehr genau auf den individuellen Bedarf abgestimmt sein. Genauso wichtig ist ein regelmäßiges körperliches Ausdauertraining auf dem Niveau des Trainingspulses, der auf der Basis eines Belastungs-EKG´s bestimmt wird. Möglichst täglich, mindestens 4 - 5mal pro Woche soll 20 bis 30 min unter Pulskontrolle trainiert werden. Wenn die Luftnot wieder zunehmen sollte oder das täglich zu kontrollierende Körpergewicht steigt, muss kurzfristig der behandelnde Arzt aufgesucht werden. Sonst sind in der Regel Kontrollen in 6 bis 12 monatigen Abständen sinnvoll, die meistens von einem Kardiologen durchgeführt werden. Die Behandlungsfortschritte in den letzten Jahren haben zu einer deutlichen Verbesserung der Versorgungssituation von Herzinsuffizienten geführt. Der letzte Ausweg – die Herztransplantation – kann immer häufiger vermieden werden. Wie der Verlauf anderer Herz-Kreislauferkrankungen hängt auch der Verlauf der Herzinsuffizienz stark vom Verhalten des Betroffenen ab. Besonders wichtig sind: - regelmäßiges Training, - regelmäßige Tabletteneinnahme, - regelmäßige Kontrolle des Körpergewichtes, - vermeiden von Übergewicht.