Presseinformation Bakterien verraten Auslöser für Immunreaktion
Werbung

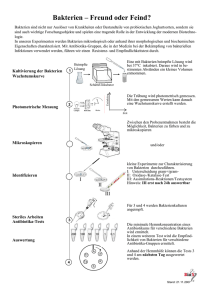
Presseinformation Bakterien verraten Auslöser für Immunreaktion Schneller und direkter Nachweis für Antigene So gut wie jeder Erwachsene jenseits der 40 trägt das Epstein-Barr Virus (EBV) im Körper, denn EBV gehört mit einer Durchseuchungsrate von über 90 Prozent zu den erfolgreichsten Viren. Wie alle Herpesviren bleibt EBV nach einer Infektion lebenslang latent im Körper. Bei gesunden Menschen ist dies kein Problem, denn normalerweise hält unser Immunsystem das Virus gut in Schach. Wird das Immunsystem aber z.B. durch eine AIDS-Erkrankung oder nach einer Transplantation unterdrückt, kann EBV wieder aktiv werden und die Entstehung bösartiger Tumoren auslösen. Eine Immuntherapie mit Hilfe von Abwehrzellen des Immunsystems (T-Zellen) kann hier helfen. Die T-Zellen müssen aber gezielt auf diejenigen Bestandteile des Virus abgerichtet werden, die die Immunreaktion auslösen (Antigene). Bei der Identifizierung solcher Angriffspunkte hilft eine elegante und schnelle Methode, die von einer Klinischen Kooperationsgruppe des GSF-Forschungszentrums für Umwelt und Gesundheit und der Kinderklinik der Technischen Universität München (TUM) entwickelt wurde. Der Trick: Bakterien werden zunächst genetisch so modifiziert, dass sie alle EBVspezifischen Proteine produzieren. Mit Hilfe bekanntermaßen EBV-spezifischer T-Zellen kann dann getestet werden, ob diese Proteine als Antigene wirken. EBV-spezifische, zytotoxische und Helfer-T-Zellen wurden bereits erfolgreich zur Behandlung EBV-assoziierter Tumoren eingesetzt, aber gegen welche Antigene genau die T-Zellen vorgehen, blieb unbekannt. Deshalb mussten geeignete T-Zellen umständlich und über Umwege herangezüchtet werden. „Bisher dauert die Generierung EBV-spezifischer TZellen zwei bis drei Monate, was für viele immunsupprimierte Patienten mit EBV-assoziierten Komplikationen zu langwierig ist. Darüber hinaus ist die Herstellung zu aufwändig, als das man das für jeden Patienten prophylaktisch machen könnte.“, erklärt PD Dr. Uta Behrends, die Leiterin der Klinischen Kooperationsgruppe Pädiatrische Tumorimmunologie, „Wären die relevanten EBV-Antigene bekannt, könnte die Behandlung im Idealfall bereits innerhalb von wenigen Tagen verfügbar sein.“ Um diesem Ziel näher zu kommen, entwickelten die Wissenschaftler ein Nachweisverfahren, mit dem Helfer-T-Zell-Antigene direkt identifiziert werden können: DANI (Direct antigen identification). Das Prinzip: In E. coli Bakterien werden Bruchstücke des gesamten EBVGenoms eingeschleust, die dafür sorgen, dass in der Bakterienzelle alle viralen Proteine gebildet werden. Besonders gut funktioniert dies, wenn jeweils nur kleine DNA-Bruchstücke eingeschleust und somit jeweils nur kleine Teile der Proteine hergestellt werden. Diese müssen zum Schutz vor Abbau an ein Trägerprotein gekoppelt werden. Als Trägerprotein dient die Chloramphenicol Acetyltransferase (CAT), welche gleich zwei Vorteile bietet: Erstens werden an CAT fusionierte Antigenbruchstücke sogar dann auf hohem Niveau gebildet, wenn sie von Proteinen stammen, die für Bakterien schädlich sind. Und zweitens kann durch Zugabe des Antibiotikums Chloramphenicol selektiert werden, welche Bakterien ein funktionelles Fusionsprotein bilden: Nur Bakterien, die CAT bilden, können Chloramphenicol inaktivieren und Kolonien bilden – da dies nur für etwa ein Zehntel der Bakterien zutrifft, wird der Screeningaufwand beträchtlich reduziert. Die Chloramphenicol-resistenten Bakterien werden in Kultur genommen und an Antigenpräsentierende Zellen „verfüttert“. Diese bauen die Bakterien inklusive des Fusionsproteins ab und präsentieren die Spaltprodukte auf den HLA-Rezeptoren an der Zelloberfläche. Dann werden EBV spezifische T-Zellen zugegeben – erfolgt daraufhin eine Immunreaktion, sind die Spaltprodukte als Antigene enttarnt. Mit dieser Methode identifizierte die Arbeitsgruppe z.B. die EBV-spezifischen Antigene BALF4 und BNRF1 als Zielstrukturen von T-Helferzellen. Beide Proteine werden im lytischen Vermehrungszyklus des Virus gebildet, wenn EBV sich in der Zelle mit Hilfe der Zellressourcen vervielfacht, die Wirtszelle schließlich platzt und die neugebildeten Viren freigesetzt werden. Bisher wurde DANI vor allem bei Fragestellungen in Bezug auf EBV eingesetzt. Analog zu viralen Antigenen können mit DANI zukünftig aber auch Tumor-, Transplantations- oder Autoantigene identifiziert werden, die von T-Helferzellen erkannt werden. Die Identifizierung von Tumor- und bestimmten Transplantationsantigenen kann zur Entwicklung von Immuntherapien für Krebspatienten beitragen. „Mit T-Zellen gegen Transplantationsantigene, die ausschließlich auf Blutzellen vorkommen, könnte man z.B. auf gut verträgliche Art und Weise Leukämierückfällen nach einer Knochenmarktransplantation vorbeugen“, hofft Behrends, deren Arbeitsgruppe an GSF und TUM sich in Zukunft auch der Suche nach Tumor- und Transplantationsantigenen mit DANI widmen wird. Kontakt zur GSF- Pressestelle: GSF - Forschungszentrum für Umwelt und Gesundheit Kommunikation Tel: 089/3187-2460 Fax 089/3187-3324 E-Mail: [email protected] Neuherberg, 14. September 2007