APOPLEX - hostarea.de
Werbung
Slide 1
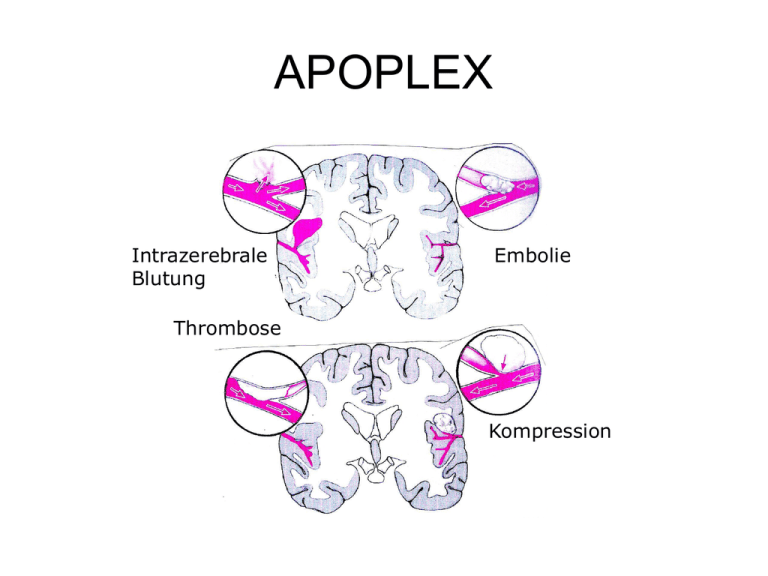
APOPLEX
Intrazerebrale
Blutung
Embolie
Thrombose
Kompression
Komastadien
Bewusstlosigkeit = nicht durch äußere Reize (Schmerz)
erweckbar
• I
• II
• III
• IV
• V
Bewusstlosigkeit, keine Paresen, seitengleicher RR,
gezielte Beugereaktion auf Schmerz
Bewusstlosigkeit, Paresen, Anisokorie (Pupillendifferenz
> 1 mm)
zusätzlich Streckkrämpfe (spontan oder auf Reiz) und
Augenbewegungsstörungen
schlaffer Muskeltonus, keine Reaktion auf Schmerz,
weite und reaktionslose Pupillen, Ausfall von Hirnstammreflexen (Korneal-, Schluck- und Hustenreflex)
aber erhaltene Spontanatmung
Hirntod: Apnoe, RR- und Körpertemperatur-Regulation
erloschen
Wichtige neurologische Symptome
• Agnosie (visuelle) Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
• Hemianopsie
halbseitiger Gesichtsfeldausfall
• Anosognosie
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
• Aphasie
zentrale Sprachstörung: motorisch
(Broca) „Sprechanstrengung“ –
sensorisch (Wernicke) Sprachverständnisstörung“
• Apraxie
Störung von Handlungen oder
Bewegungsabläufen
• Neglect
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
• Pushersyndrom Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
• Parese
inkomplette Lähmung (Erschlaffung)
• Plegie
vollständige Lähmung
Häufige Symptome bei
Hirninfarkt rechts
•
•
•
•
•
Linksseitenparese/plegie
Neglect
Pusher
Anosognosie
Raumorientierungsstörung
(akustisch/visuell)
Häufige Symptome bei
Hirninfarkt links
•
•
•
•
•
Rechtsseitenparese/plegie
Aphasie (motorisch/sensorisch)
Apraxie
Agnosien (seltener)
Neglect (häufig nicht erkannt)
Erhöhung des intrakranialen
Drucks
• Volumenzunahme innerhalb des Schädels (Blutung,
Tumor, Ödem, Abszess)
• Durch Störung der Blut- oder Liquorzirkulation
• => Verlagerung und Einklemmung von
Gehirnanteilen in hintere Schädelgrube und
Hinterhauptloch
• Schneller Druckanstieg => in Minuten tödlich
• Langsamer Druckanstieg => oft lange ohne
Beschwerden (TM)
Symptome (anfangs)
intrakraniale Druckerhöhung
•
•
•
•
•
Cephalgien
Übelkeit und Emesis
Singultus
Doppelbilder sehen
Antriebs- und Orientierungsstörungen
Symptome (später)
intrakraniale Druckerhöhung
• Massen- und Wälzbewegungen
• Beuge-Streck-Synergien und
Nackensteife
• Pupillen motorisch verlangsamt
• Blickdeviationen
• Pupillenkopfphänomen =gegenläufige
koordinierte Bulbusbewegungen bei passiver
Kopfbewegung
Therapie bei intrakranialer
Druckerhöhung/ Basismaßnahmen
•
•
•
•
Vermeidung weiterer Druckerhöhung
Sicherung der Vitalfunktionen
Freimachen und –halten der Atemwege
30° Oberkörperhochlagerung (falls bewusstseinsgetrübt in Kombination mit stabiler Seitenlage)
• Vermeidung von Beugung, Überstreckung
und starker Seitwärtsdrehung des Kopfes
wegen der Gefahr der Kompression der Venen =>
Druckanstieg
• Obligatorisch O2-Sonde
Therapie bei intrakranialer
Druckerhöhung/erweiterte
Maßnahmen
• Venöser Zugang
• Symptomatische medikamentöse
Therapie nach ärztlicher Anordnung
Medikamentenbeispiele:
Analgesie: 5-10 mg Morphin i.v.
Gegen Krämpfe: 10 mg Valium oder als Rektiole
Bei Therapieresistenz: Narkoseeinleitung mit 3-5 mg/kg KG
Trapanal i.v.
restriktive Volumentherapie mit maximal 500 ml RingerLaktat-Lösung i.v. (Cave! Keine Mannit- oder Sorbitlösungen!)
Subarachnoidalblutung = SAB
SAB - Schweregrade
• I
asymptomatisch oder leichter
Kopfschmerz, Meningismus
• II Kopfschmerz, Meningismus, evtl.
Hirnnervensymptome
• III Somnolenz, diskrete neurologische
Symptomatik
• IV Sopor (tiefer Schlaf) oder Koma,
neurologische Ausfälle, evtl.
Streckphänomene und vegetative Störungen
• V tiefes Koma, Streckphänomene
Subarachnoidalblutung = SAB
• URSACHE: meist spontane Ruptur eines
Aneurysmas der Hirnbasisarterien
• Vorerkrankung oft Hypertonus
• Blutaustritt in den Subarachnoidalraum (zwischen Pia
mater und Arachnoidea)
Meist vollständige Tamponade der äußeren Liquorräume
Störung der Liquorzirkulation und –resorption
Steigender intrakranialer Druck
Behinderung des venösen Abflusses
Hirnödem
Subarachnoidalblutung = SAB
• Symptome
Oft nach körperlichen Anstrengungen aus völliger
Gesundheit heraus
• Plötzlicher und heftiger in den Nacken
ausstrahlender Kopfschmerz
• Lichtempfindlichkeit
• Übelkeit und Emesis
• Verwirrtheit
• Bewusstseinsstörung bis Koma
Therapie/Basismaßnahmen
• Freimachen und –halten der Atemwege
• Sofortige Immobilisation des Patienten mit
30°- Oberkörperhochlagerung
Therapie/erweiterte Maßnahmen
• Venöser Zugang
• O2-Sonde
• Medikamente nach ärztl. Anordnung:
agitierte Pat. sedieren mit z.B. Valium (Diazepam) oder Dormicum
(Midazolam) 2-5 mg i.v.
Analgesie mit zentral wirkenden Analgetika (CAVE! Kein ASS!): z.B.
Morphin 5-10 mg i.v.
restriktive Volumentherapie mit maximal 500 ml Ringer-Laktat-Lösung i.v.
(Cave! Keine Mannit- oder Sorbitlösungen!)
Blutdruck senken (CAVE! NICHT AUF NORMALWERTE < 160mgHG
wegen der Gefahr der Minderperfusion des Gehirns!) mit z.B. 25 mg
Ebrantil i.v. oder Ca-Antagonisten per Perfusor
• Möglichst schonender Transport in Neurochirurgische
Klinik -> CT, Angiografie, OP (z.b. Aneurysmaclipping)
Ischämische Insulte
Ursachen
Embolie
• Thrombose
• Embolie
• Kompression
Kompression
Thrombose
Pathophysiologie I
Arteriosklerose infolge von:
•
•
•
•
Hypertonus (Vervierfachung des Risikos)
Diabetes mellitus
Fettstoffwechselstörung
Metabolisches Syndrom (Stammfettsucht,
Insulinresistenz mit Hyperinsulinämie, Hypertonus, D.m.,
FST)
• Nikotinabusus
• Adipositas
Pathophysiologie II
Arteriosklerose/Entstehung
•
•
•
•
Schädigung Gefäßendothel
Thrombozytenanlagerung
Hypertonus => Endothelverhärtung
Plaques (= Ablagerung von Kalk und
Fetten) an Stellen mit hoher mechanischer
Belastung (Arterienverzweigungen)
Pathophysiologie III
Arteriosklerose/Entstehung
• => zunehmende Lumeneinengung und
Gefahr von:
• Thrombose
• Embolie
• Hämodynamischem Versagen
(Herzinsuffizienz, Herzinfarkt,
Herzrhythmusstörungen => steigende
Thromboemboliegefahr!)
Wichtige Beziehungen zu
anderen chron. Erkrankungen:
• Hypertonus + Diabetes mellitus =>
Angiopathie
• Herzrhythmusstörungen
(Vorhofflimmern) => Entstehung von
Thromben im Herzen => Embolie
• Arterielle Thrombose oder Sklerose z.B.
der Arteriae carotis oder vertebralis =>
Embolie
Ischämische Insulte
Vorzeichen
•
•
•
•
•
Cephalgien
Vertigo
Kurzfristige neurologische Ausfälle
Krämpfe, Bewusstseinseinschränkung
TIA
=Transistorische ischämische
Attacke <24h
• PRIND =Prolongierte reversible
ischämische neurologische
Defizite 1 Tag bis maximal
3 – 7 Tage
Ischämische Insulte
Stadien
• I
• II
• III
• IV
• V
asymptomatische
Hirnarterienstenose
TIA
PRIND
progredienter Hirninsult
=fortschreitende Symptome
innerhalb von 6 – 48 Stunden
Kompletter Hirninfarkt – nicht
reversibel, nicht fortschreitend
Ischämische Insulte
mögliche Symptome
• Agnosie (visuelle)
• Hemianopsie
• Anosognosie
• Aphasie
• Apraxie
• Neglect
• Pushersyndrom
• Parese
• Plegie
Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
halbseitiger Gesichtsfeldausfall
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
zentrale Sprachstörung: motorisch (Broca)
„Sprechanstrengung“ – sensorisch
(Wernicke) „Sprachverständnisstörung“
Störung von Handlungen oder
Bewegungsabläufen
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
inkomplette Lähmung (Erschlaffung)
vollständige Lähmung
Ischämische Insulte
Diagnostik I
•
•
•
•
Anamnese
Körperliche Untersuchung
Vitalzeichenkontrolle
CT zum Ausschluss hämorrhagischer
Insult
• EKG und ECHO
• Labor (CK-Mb, Troponin, BZ, Fette,
Gerinnungsstatus)
Ischämische Insulte
Diagnostik II
• Doppler-Sono
• Transkraniale Sono
Ischämische Insulte
Therapie/Basismaßnahmen
•
•
•
•
Beim Patienten bleiben
Notruf
Vitalzeichenkontrolle (ggfs. BAC)
Bewusstsein kontrollieren (falls negativ ->
stabile Seitenlage, sonst 30° -Oberkörperhochlagerung
und Kopf in Mittellage; aber bei Hypotonus ->
Flachlagerung
• O2-Gabe (fallendes O2 und steigendes CO2
verschlimmern das Hirnödem)
I
Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Venöser Zugang (keine i.m. Injektionen da innerhalb von
3-5 h eventuell Lyse möglich ist!)
• RR-Senkung nur, wenn systolisch >200220 oder diastolisch >110 langsam und um maximal
20% des Ausgangswertes! Mit 25-50 mg Ebrantil i.v. oder 1-2
Kapseln Adalat oder 2-4 Hüben Nitrospray
• RR-Steigerung bei Hypotonus auf
mindestens 140 systolisch
für ausreichenden Perfusionsdruck im Gehirn mit
0,5-1ml Akrinor i.v. oder Dopamin über Perfusor
II Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Evtl. (Verängstigung infolge Paresen oder
Aphasie) leichte Sedierung gegen
Hypertonus und
Herzrhythmusstörungen infolge
endogener Adrenalinausschüttung mit 510 mg Diazepam i.v.
• Bei Exsikkose: 500 ml Ringer-LactatLösung
I Therapie nach Apoplex
• Gute medikamentöse Einstellung der
Vorerkrankungen
• Vorzeichen für Re-Infarkt beachten
• Operation bei ertrakranialen
Gefäßerkrankungen
• Mobilisation zur Gefäßprotektion
II Therapie nach Apoplex
Prophylaxen
•
•
•
•
•
•
•
Pneumonieprophylaxe
Aspirationsprophylaxe
Sturzprophylaxe
Thromboseprophylaxe
Dekubitusprophylaxe
Obstipationsprophylaxe
Kontrakturprophylaxe
III Therapie nach Apoplex
Pflege
•
•
•
•
•
•
•
Bei Schluckstörung breiige Nahrung
Bobath-Konzept
Koordination, z.B. Logopädie, KG etc.
Verunsicherung berücksichtigen
Hilfsmittel
Resignation vermeiden
Gestörte Wahrnehmung und Aufmerksamkeit
berücksichtigen
• Lagerung …
Slide 2
APOPLEX
Intrazerebrale
Blutung
Embolie
Thrombose
Kompression
Komastadien
Bewusstlosigkeit = nicht durch äußere Reize (Schmerz)
erweckbar
• I
• II
• III
• IV
• V
Bewusstlosigkeit, keine Paresen, seitengleicher RR,
gezielte Beugereaktion auf Schmerz
Bewusstlosigkeit, Paresen, Anisokorie (Pupillendifferenz
> 1 mm)
zusätzlich Streckkrämpfe (spontan oder auf Reiz) und
Augenbewegungsstörungen
schlaffer Muskeltonus, keine Reaktion auf Schmerz,
weite und reaktionslose Pupillen, Ausfall von Hirnstammreflexen (Korneal-, Schluck- und Hustenreflex)
aber erhaltene Spontanatmung
Hirntod: Apnoe, RR- und Körpertemperatur-Regulation
erloschen
Wichtige neurologische Symptome
• Agnosie (visuelle) Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
• Hemianopsie
halbseitiger Gesichtsfeldausfall
• Anosognosie
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
• Aphasie
zentrale Sprachstörung: motorisch
(Broca) „Sprechanstrengung“ –
sensorisch (Wernicke) Sprachverständnisstörung“
• Apraxie
Störung von Handlungen oder
Bewegungsabläufen
• Neglect
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
• Pushersyndrom Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
• Parese
inkomplette Lähmung (Erschlaffung)
• Plegie
vollständige Lähmung
Häufige Symptome bei
Hirninfarkt rechts
•
•
•
•
•
Linksseitenparese/plegie
Neglect
Pusher
Anosognosie
Raumorientierungsstörung
(akustisch/visuell)
Häufige Symptome bei
Hirninfarkt links
•
•
•
•
•
Rechtsseitenparese/plegie
Aphasie (motorisch/sensorisch)
Apraxie
Agnosien (seltener)
Neglect (häufig nicht erkannt)
Erhöhung des intrakranialen
Drucks
• Volumenzunahme innerhalb des Schädels (Blutung,
Tumor, Ödem, Abszess)
• Durch Störung der Blut- oder Liquorzirkulation
• => Verlagerung und Einklemmung von
Gehirnanteilen in hintere Schädelgrube und
Hinterhauptloch
• Schneller Druckanstieg => in Minuten tödlich
• Langsamer Druckanstieg => oft lange ohne
Beschwerden (TM)
Symptome (anfangs)
intrakraniale Druckerhöhung
•
•
•
•
•
Cephalgien
Übelkeit und Emesis
Singultus
Doppelbilder sehen
Antriebs- und Orientierungsstörungen
Symptome (später)
intrakraniale Druckerhöhung
• Massen- und Wälzbewegungen
• Beuge-Streck-Synergien und
Nackensteife
• Pupillen motorisch verlangsamt
• Blickdeviationen
• Pupillenkopfphänomen =gegenläufige
koordinierte Bulbusbewegungen bei passiver
Kopfbewegung
Therapie bei intrakranialer
Druckerhöhung/ Basismaßnahmen
•
•
•
•
Vermeidung weiterer Druckerhöhung
Sicherung der Vitalfunktionen
Freimachen und –halten der Atemwege
30° Oberkörperhochlagerung (falls bewusstseinsgetrübt in Kombination mit stabiler Seitenlage)
• Vermeidung von Beugung, Überstreckung
und starker Seitwärtsdrehung des Kopfes
wegen der Gefahr der Kompression der Venen =>
Druckanstieg
• Obligatorisch O2-Sonde
Therapie bei intrakranialer
Druckerhöhung/erweiterte
Maßnahmen
• Venöser Zugang
• Symptomatische medikamentöse
Therapie nach ärztlicher Anordnung
Medikamentenbeispiele:
Analgesie: 5-10 mg Morphin i.v.
Gegen Krämpfe: 10 mg Valium oder als Rektiole
Bei Therapieresistenz: Narkoseeinleitung mit 3-5 mg/kg KG
Trapanal i.v.
restriktive Volumentherapie mit maximal 500 ml RingerLaktat-Lösung i.v. (Cave! Keine Mannit- oder Sorbitlösungen!)
Subarachnoidalblutung = SAB
SAB - Schweregrade
• I
asymptomatisch oder leichter
Kopfschmerz, Meningismus
• II Kopfschmerz, Meningismus, evtl.
Hirnnervensymptome
• III Somnolenz, diskrete neurologische
Symptomatik
• IV Sopor (tiefer Schlaf) oder Koma,
neurologische Ausfälle, evtl.
Streckphänomene und vegetative Störungen
• V tiefes Koma, Streckphänomene
Subarachnoidalblutung = SAB
• URSACHE: meist spontane Ruptur eines
Aneurysmas der Hirnbasisarterien
• Vorerkrankung oft Hypertonus
• Blutaustritt in den Subarachnoidalraum (zwischen Pia
mater und Arachnoidea)
Meist vollständige Tamponade der äußeren Liquorräume
Störung der Liquorzirkulation und –resorption
Steigender intrakranialer Druck
Behinderung des venösen Abflusses
Hirnödem
Subarachnoidalblutung = SAB
• Symptome
Oft nach körperlichen Anstrengungen aus völliger
Gesundheit heraus
• Plötzlicher und heftiger in den Nacken
ausstrahlender Kopfschmerz
• Lichtempfindlichkeit
• Übelkeit und Emesis
• Verwirrtheit
• Bewusstseinsstörung bis Koma
Therapie/Basismaßnahmen
• Freimachen und –halten der Atemwege
• Sofortige Immobilisation des Patienten mit
30°- Oberkörperhochlagerung
Therapie/erweiterte Maßnahmen
• Venöser Zugang
• O2-Sonde
• Medikamente nach ärztl. Anordnung:
agitierte Pat. sedieren mit z.B. Valium (Diazepam) oder Dormicum
(Midazolam) 2-5 mg i.v.
Analgesie mit zentral wirkenden Analgetika (CAVE! Kein ASS!): z.B.
Morphin 5-10 mg i.v.
restriktive Volumentherapie mit maximal 500 ml Ringer-Laktat-Lösung i.v.
(Cave! Keine Mannit- oder Sorbitlösungen!)
Blutdruck senken (CAVE! NICHT AUF NORMALWERTE < 160mgHG
wegen der Gefahr der Minderperfusion des Gehirns!) mit z.B. 25 mg
Ebrantil i.v. oder Ca-Antagonisten per Perfusor
• Möglichst schonender Transport in Neurochirurgische
Klinik -> CT, Angiografie, OP (z.b. Aneurysmaclipping)
Ischämische Insulte
Ursachen
Embolie
• Thrombose
• Embolie
• Kompression
Kompression
Thrombose
Pathophysiologie I
Arteriosklerose infolge von:
•
•
•
•
Hypertonus (Vervierfachung des Risikos)
Diabetes mellitus
Fettstoffwechselstörung
Metabolisches Syndrom (Stammfettsucht,
Insulinresistenz mit Hyperinsulinämie, Hypertonus, D.m.,
FST)
• Nikotinabusus
• Adipositas
Pathophysiologie II
Arteriosklerose/Entstehung
•
•
•
•
Schädigung Gefäßendothel
Thrombozytenanlagerung
Hypertonus => Endothelverhärtung
Plaques (= Ablagerung von Kalk und
Fetten) an Stellen mit hoher mechanischer
Belastung (Arterienverzweigungen)
Pathophysiologie III
Arteriosklerose/Entstehung
• => zunehmende Lumeneinengung und
Gefahr von:
• Thrombose
• Embolie
• Hämodynamischem Versagen
(Herzinsuffizienz, Herzinfarkt,
Herzrhythmusstörungen => steigende
Thromboemboliegefahr!)
Wichtige Beziehungen zu
anderen chron. Erkrankungen:
• Hypertonus + Diabetes mellitus =>
Angiopathie
• Herzrhythmusstörungen
(Vorhofflimmern) => Entstehung von
Thromben im Herzen => Embolie
• Arterielle Thrombose oder Sklerose z.B.
der Arteriae carotis oder vertebralis =>
Embolie
Ischämische Insulte
Vorzeichen
•
•
•
•
•
Cephalgien
Vertigo
Kurzfristige neurologische Ausfälle
Krämpfe, Bewusstseinseinschränkung
TIA
=Transistorische ischämische
Attacke <24h
• PRIND =Prolongierte reversible
ischämische neurologische
Defizite 1 Tag bis maximal
3 – 7 Tage
Ischämische Insulte
Stadien
• I
• II
• III
• IV
• V
asymptomatische
Hirnarterienstenose
TIA
PRIND
progredienter Hirninsult
=fortschreitende Symptome
innerhalb von 6 – 48 Stunden
Kompletter Hirninfarkt – nicht
reversibel, nicht fortschreitend
Ischämische Insulte
mögliche Symptome
• Agnosie (visuelle)
• Hemianopsie
• Anosognosie
• Aphasie
• Apraxie
• Neglect
• Pushersyndrom
• Parese
• Plegie
Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
halbseitiger Gesichtsfeldausfall
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
zentrale Sprachstörung: motorisch (Broca)
„Sprechanstrengung“ – sensorisch
(Wernicke) „Sprachverständnisstörung“
Störung von Handlungen oder
Bewegungsabläufen
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
inkomplette Lähmung (Erschlaffung)
vollständige Lähmung
Ischämische Insulte
Diagnostik I
•
•
•
•
Anamnese
Körperliche Untersuchung
Vitalzeichenkontrolle
CT zum Ausschluss hämorrhagischer
Insult
• EKG und ECHO
• Labor (CK-Mb, Troponin, BZ, Fette,
Gerinnungsstatus)
Ischämische Insulte
Diagnostik II
• Doppler-Sono
• Transkraniale Sono
Ischämische Insulte
Therapie/Basismaßnahmen
•
•
•
•
Beim Patienten bleiben
Notruf
Vitalzeichenkontrolle (ggfs. BAC)
Bewusstsein kontrollieren (falls negativ ->
stabile Seitenlage, sonst 30° -Oberkörperhochlagerung
und Kopf in Mittellage; aber bei Hypotonus ->
Flachlagerung
• O2-Gabe (fallendes O2 und steigendes CO2
verschlimmern das Hirnödem)
I
Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Venöser Zugang (keine i.m. Injektionen da innerhalb von
3-5 h eventuell Lyse möglich ist!)
• RR-Senkung nur, wenn systolisch >200220 oder diastolisch >110 langsam und um maximal
20% des Ausgangswertes! Mit 25-50 mg Ebrantil i.v. oder 1-2
Kapseln Adalat oder 2-4 Hüben Nitrospray
• RR-Steigerung bei Hypotonus auf
mindestens 140 systolisch
für ausreichenden Perfusionsdruck im Gehirn mit
0,5-1ml Akrinor i.v. oder Dopamin über Perfusor
II Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Evtl. (Verängstigung infolge Paresen oder
Aphasie) leichte Sedierung gegen
Hypertonus und
Herzrhythmusstörungen infolge
endogener Adrenalinausschüttung mit 510 mg Diazepam i.v.
• Bei Exsikkose: 500 ml Ringer-LactatLösung
I Therapie nach Apoplex
• Gute medikamentöse Einstellung der
Vorerkrankungen
• Vorzeichen für Re-Infarkt beachten
• Operation bei ertrakranialen
Gefäßerkrankungen
• Mobilisation zur Gefäßprotektion
II Therapie nach Apoplex
Prophylaxen
•
•
•
•
•
•
•
Pneumonieprophylaxe
Aspirationsprophylaxe
Sturzprophylaxe
Thromboseprophylaxe
Dekubitusprophylaxe
Obstipationsprophylaxe
Kontrakturprophylaxe
III Therapie nach Apoplex
Pflege
•
•
•
•
•
•
•
Bei Schluckstörung breiige Nahrung
Bobath-Konzept
Koordination, z.B. Logopädie, KG etc.
Verunsicherung berücksichtigen
Hilfsmittel
Resignation vermeiden
Gestörte Wahrnehmung und Aufmerksamkeit
berücksichtigen
• Lagerung …
Slide 3
APOPLEX
Intrazerebrale
Blutung
Embolie
Thrombose
Kompression
Komastadien
Bewusstlosigkeit = nicht durch äußere Reize (Schmerz)
erweckbar
• I
• II
• III
• IV
• V
Bewusstlosigkeit, keine Paresen, seitengleicher RR,
gezielte Beugereaktion auf Schmerz
Bewusstlosigkeit, Paresen, Anisokorie (Pupillendifferenz
> 1 mm)
zusätzlich Streckkrämpfe (spontan oder auf Reiz) und
Augenbewegungsstörungen
schlaffer Muskeltonus, keine Reaktion auf Schmerz,
weite und reaktionslose Pupillen, Ausfall von Hirnstammreflexen (Korneal-, Schluck- und Hustenreflex)
aber erhaltene Spontanatmung
Hirntod: Apnoe, RR- und Körpertemperatur-Regulation
erloschen
Wichtige neurologische Symptome
• Agnosie (visuelle) Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
• Hemianopsie
halbseitiger Gesichtsfeldausfall
• Anosognosie
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
• Aphasie
zentrale Sprachstörung: motorisch
(Broca) „Sprechanstrengung“ –
sensorisch (Wernicke) Sprachverständnisstörung“
• Apraxie
Störung von Handlungen oder
Bewegungsabläufen
• Neglect
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
• Pushersyndrom Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
• Parese
inkomplette Lähmung (Erschlaffung)
• Plegie
vollständige Lähmung
Häufige Symptome bei
Hirninfarkt rechts
•
•
•
•
•
Linksseitenparese/plegie
Neglect
Pusher
Anosognosie
Raumorientierungsstörung
(akustisch/visuell)
Häufige Symptome bei
Hirninfarkt links
•
•
•
•
•
Rechtsseitenparese/plegie
Aphasie (motorisch/sensorisch)
Apraxie
Agnosien (seltener)
Neglect (häufig nicht erkannt)
Erhöhung des intrakranialen
Drucks
• Volumenzunahme innerhalb des Schädels (Blutung,
Tumor, Ödem, Abszess)
• Durch Störung der Blut- oder Liquorzirkulation
• => Verlagerung und Einklemmung von
Gehirnanteilen in hintere Schädelgrube und
Hinterhauptloch
• Schneller Druckanstieg => in Minuten tödlich
• Langsamer Druckanstieg => oft lange ohne
Beschwerden (TM)
Symptome (anfangs)
intrakraniale Druckerhöhung
•
•
•
•
•
Cephalgien
Übelkeit und Emesis
Singultus
Doppelbilder sehen
Antriebs- und Orientierungsstörungen
Symptome (später)
intrakraniale Druckerhöhung
• Massen- und Wälzbewegungen
• Beuge-Streck-Synergien und
Nackensteife
• Pupillen motorisch verlangsamt
• Blickdeviationen
• Pupillenkopfphänomen =gegenläufige
koordinierte Bulbusbewegungen bei passiver
Kopfbewegung
Therapie bei intrakranialer
Druckerhöhung/ Basismaßnahmen
•
•
•
•
Vermeidung weiterer Druckerhöhung
Sicherung der Vitalfunktionen
Freimachen und –halten der Atemwege
30° Oberkörperhochlagerung (falls bewusstseinsgetrübt in Kombination mit stabiler Seitenlage)
• Vermeidung von Beugung, Überstreckung
und starker Seitwärtsdrehung des Kopfes
wegen der Gefahr der Kompression der Venen =>
Druckanstieg
• Obligatorisch O2-Sonde
Therapie bei intrakranialer
Druckerhöhung/erweiterte
Maßnahmen
• Venöser Zugang
• Symptomatische medikamentöse
Therapie nach ärztlicher Anordnung
Medikamentenbeispiele:
Analgesie: 5-10 mg Morphin i.v.
Gegen Krämpfe: 10 mg Valium oder als Rektiole
Bei Therapieresistenz: Narkoseeinleitung mit 3-5 mg/kg KG
Trapanal i.v.
restriktive Volumentherapie mit maximal 500 ml RingerLaktat-Lösung i.v. (Cave! Keine Mannit- oder Sorbitlösungen!)
Subarachnoidalblutung = SAB
SAB - Schweregrade
• I
asymptomatisch oder leichter
Kopfschmerz, Meningismus
• II Kopfschmerz, Meningismus, evtl.
Hirnnervensymptome
• III Somnolenz, diskrete neurologische
Symptomatik
• IV Sopor (tiefer Schlaf) oder Koma,
neurologische Ausfälle, evtl.
Streckphänomene und vegetative Störungen
• V tiefes Koma, Streckphänomene
Subarachnoidalblutung = SAB
• URSACHE: meist spontane Ruptur eines
Aneurysmas der Hirnbasisarterien
• Vorerkrankung oft Hypertonus
• Blutaustritt in den Subarachnoidalraum (zwischen Pia
mater und Arachnoidea)
Meist vollständige Tamponade der äußeren Liquorräume
Störung der Liquorzirkulation und –resorption
Steigender intrakranialer Druck
Behinderung des venösen Abflusses
Hirnödem
Subarachnoidalblutung = SAB
• Symptome
Oft nach körperlichen Anstrengungen aus völliger
Gesundheit heraus
• Plötzlicher und heftiger in den Nacken
ausstrahlender Kopfschmerz
• Lichtempfindlichkeit
• Übelkeit und Emesis
• Verwirrtheit
• Bewusstseinsstörung bis Koma
Therapie/Basismaßnahmen
• Freimachen und –halten der Atemwege
• Sofortige Immobilisation des Patienten mit
30°- Oberkörperhochlagerung
Therapie/erweiterte Maßnahmen
• Venöser Zugang
• O2-Sonde
• Medikamente nach ärztl. Anordnung:
agitierte Pat. sedieren mit z.B. Valium (Diazepam) oder Dormicum
(Midazolam) 2-5 mg i.v.
Analgesie mit zentral wirkenden Analgetika (CAVE! Kein ASS!): z.B.
Morphin 5-10 mg i.v.
restriktive Volumentherapie mit maximal 500 ml Ringer-Laktat-Lösung i.v.
(Cave! Keine Mannit- oder Sorbitlösungen!)
Blutdruck senken (CAVE! NICHT AUF NORMALWERTE < 160mgHG
wegen der Gefahr der Minderperfusion des Gehirns!) mit z.B. 25 mg
Ebrantil i.v. oder Ca-Antagonisten per Perfusor
• Möglichst schonender Transport in Neurochirurgische
Klinik -> CT, Angiografie, OP (z.b. Aneurysmaclipping)
Ischämische Insulte
Ursachen
Embolie
• Thrombose
• Embolie
• Kompression
Kompression
Thrombose
Pathophysiologie I
Arteriosklerose infolge von:
•
•
•
•
Hypertonus (Vervierfachung des Risikos)
Diabetes mellitus
Fettstoffwechselstörung
Metabolisches Syndrom (Stammfettsucht,
Insulinresistenz mit Hyperinsulinämie, Hypertonus, D.m.,
FST)
• Nikotinabusus
• Adipositas
Pathophysiologie II
Arteriosklerose/Entstehung
•
•
•
•
Schädigung Gefäßendothel
Thrombozytenanlagerung
Hypertonus => Endothelverhärtung
Plaques (= Ablagerung von Kalk und
Fetten) an Stellen mit hoher mechanischer
Belastung (Arterienverzweigungen)
Pathophysiologie III
Arteriosklerose/Entstehung
• => zunehmende Lumeneinengung und
Gefahr von:
• Thrombose
• Embolie
• Hämodynamischem Versagen
(Herzinsuffizienz, Herzinfarkt,
Herzrhythmusstörungen => steigende
Thromboemboliegefahr!)
Wichtige Beziehungen zu
anderen chron. Erkrankungen:
• Hypertonus + Diabetes mellitus =>
Angiopathie
• Herzrhythmusstörungen
(Vorhofflimmern) => Entstehung von
Thromben im Herzen => Embolie
• Arterielle Thrombose oder Sklerose z.B.
der Arteriae carotis oder vertebralis =>
Embolie
Ischämische Insulte
Vorzeichen
•
•
•
•
•
Cephalgien
Vertigo
Kurzfristige neurologische Ausfälle
Krämpfe, Bewusstseinseinschränkung
TIA
=Transistorische ischämische
Attacke <24h
• PRIND =Prolongierte reversible
ischämische neurologische
Defizite 1 Tag bis maximal
3 – 7 Tage
Ischämische Insulte
Stadien
• I
• II
• III
• IV
• V
asymptomatische
Hirnarterienstenose
TIA
PRIND
progredienter Hirninsult
=fortschreitende Symptome
innerhalb von 6 – 48 Stunden
Kompletter Hirninfarkt – nicht
reversibel, nicht fortschreitend
Ischämische Insulte
mögliche Symptome
• Agnosie (visuelle)
• Hemianopsie
• Anosognosie
• Aphasie
• Apraxie
• Neglect
• Pushersyndrom
• Parese
• Plegie
Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
halbseitiger Gesichtsfeldausfall
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
zentrale Sprachstörung: motorisch (Broca)
„Sprechanstrengung“ – sensorisch
(Wernicke) „Sprachverständnisstörung“
Störung von Handlungen oder
Bewegungsabläufen
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
inkomplette Lähmung (Erschlaffung)
vollständige Lähmung
Ischämische Insulte
Diagnostik I
•
•
•
•
Anamnese
Körperliche Untersuchung
Vitalzeichenkontrolle
CT zum Ausschluss hämorrhagischer
Insult
• EKG und ECHO
• Labor (CK-Mb, Troponin, BZ, Fette,
Gerinnungsstatus)
Ischämische Insulte
Diagnostik II
• Doppler-Sono
• Transkraniale Sono
Ischämische Insulte
Therapie/Basismaßnahmen
•
•
•
•
Beim Patienten bleiben
Notruf
Vitalzeichenkontrolle (ggfs. BAC)
Bewusstsein kontrollieren (falls negativ ->
stabile Seitenlage, sonst 30° -Oberkörperhochlagerung
und Kopf in Mittellage; aber bei Hypotonus ->
Flachlagerung
• O2-Gabe (fallendes O2 und steigendes CO2
verschlimmern das Hirnödem)
I
Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Venöser Zugang (keine i.m. Injektionen da innerhalb von
3-5 h eventuell Lyse möglich ist!)
• RR-Senkung nur, wenn systolisch >200220 oder diastolisch >110 langsam und um maximal
20% des Ausgangswertes! Mit 25-50 mg Ebrantil i.v. oder 1-2
Kapseln Adalat oder 2-4 Hüben Nitrospray
• RR-Steigerung bei Hypotonus auf
mindestens 140 systolisch
für ausreichenden Perfusionsdruck im Gehirn mit
0,5-1ml Akrinor i.v. oder Dopamin über Perfusor
II Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Evtl. (Verängstigung infolge Paresen oder
Aphasie) leichte Sedierung gegen
Hypertonus und
Herzrhythmusstörungen infolge
endogener Adrenalinausschüttung mit 510 mg Diazepam i.v.
• Bei Exsikkose: 500 ml Ringer-LactatLösung
I Therapie nach Apoplex
• Gute medikamentöse Einstellung der
Vorerkrankungen
• Vorzeichen für Re-Infarkt beachten
• Operation bei ertrakranialen
Gefäßerkrankungen
• Mobilisation zur Gefäßprotektion
II Therapie nach Apoplex
Prophylaxen
•
•
•
•
•
•
•
Pneumonieprophylaxe
Aspirationsprophylaxe
Sturzprophylaxe
Thromboseprophylaxe
Dekubitusprophylaxe
Obstipationsprophylaxe
Kontrakturprophylaxe
III Therapie nach Apoplex
Pflege
•
•
•
•
•
•
•
Bei Schluckstörung breiige Nahrung
Bobath-Konzept
Koordination, z.B. Logopädie, KG etc.
Verunsicherung berücksichtigen
Hilfsmittel
Resignation vermeiden
Gestörte Wahrnehmung und Aufmerksamkeit
berücksichtigen
• Lagerung …
Slide 4
APOPLEX
Intrazerebrale
Blutung
Embolie
Thrombose
Kompression
Komastadien
Bewusstlosigkeit = nicht durch äußere Reize (Schmerz)
erweckbar
• I
• II
• III
• IV
• V
Bewusstlosigkeit, keine Paresen, seitengleicher RR,
gezielte Beugereaktion auf Schmerz
Bewusstlosigkeit, Paresen, Anisokorie (Pupillendifferenz
> 1 mm)
zusätzlich Streckkrämpfe (spontan oder auf Reiz) und
Augenbewegungsstörungen
schlaffer Muskeltonus, keine Reaktion auf Schmerz,
weite und reaktionslose Pupillen, Ausfall von Hirnstammreflexen (Korneal-, Schluck- und Hustenreflex)
aber erhaltene Spontanatmung
Hirntod: Apnoe, RR- und Körpertemperatur-Regulation
erloschen
Wichtige neurologische Symptome
• Agnosie (visuelle) Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
• Hemianopsie
halbseitiger Gesichtsfeldausfall
• Anosognosie
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
• Aphasie
zentrale Sprachstörung: motorisch
(Broca) „Sprechanstrengung“ –
sensorisch (Wernicke) Sprachverständnisstörung“
• Apraxie
Störung von Handlungen oder
Bewegungsabläufen
• Neglect
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
• Pushersyndrom Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
• Parese
inkomplette Lähmung (Erschlaffung)
• Plegie
vollständige Lähmung
Häufige Symptome bei
Hirninfarkt rechts
•
•
•
•
•
Linksseitenparese/plegie
Neglect
Pusher
Anosognosie
Raumorientierungsstörung
(akustisch/visuell)
Häufige Symptome bei
Hirninfarkt links
•
•
•
•
•
Rechtsseitenparese/plegie
Aphasie (motorisch/sensorisch)
Apraxie
Agnosien (seltener)
Neglect (häufig nicht erkannt)
Erhöhung des intrakranialen
Drucks
• Volumenzunahme innerhalb des Schädels (Blutung,
Tumor, Ödem, Abszess)
• Durch Störung der Blut- oder Liquorzirkulation
• => Verlagerung und Einklemmung von
Gehirnanteilen in hintere Schädelgrube und
Hinterhauptloch
• Schneller Druckanstieg => in Minuten tödlich
• Langsamer Druckanstieg => oft lange ohne
Beschwerden (TM)
Symptome (anfangs)
intrakraniale Druckerhöhung
•
•
•
•
•
Cephalgien
Übelkeit und Emesis
Singultus
Doppelbilder sehen
Antriebs- und Orientierungsstörungen
Symptome (später)
intrakraniale Druckerhöhung
• Massen- und Wälzbewegungen
• Beuge-Streck-Synergien und
Nackensteife
• Pupillen motorisch verlangsamt
• Blickdeviationen
• Pupillenkopfphänomen =gegenläufige
koordinierte Bulbusbewegungen bei passiver
Kopfbewegung
Therapie bei intrakranialer
Druckerhöhung/ Basismaßnahmen
•
•
•
•
Vermeidung weiterer Druckerhöhung
Sicherung der Vitalfunktionen
Freimachen und –halten der Atemwege
30° Oberkörperhochlagerung (falls bewusstseinsgetrübt in Kombination mit stabiler Seitenlage)
• Vermeidung von Beugung, Überstreckung
und starker Seitwärtsdrehung des Kopfes
wegen der Gefahr der Kompression der Venen =>
Druckanstieg
• Obligatorisch O2-Sonde
Therapie bei intrakranialer
Druckerhöhung/erweiterte
Maßnahmen
• Venöser Zugang
• Symptomatische medikamentöse
Therapie nach ärztlicher Anordnung
Medikamentenbeispiele:
Analgesie: 5-10 mg Morphin i.v.
Gegen Krämpfe: 10 mg Valium oder als Rektiole
Bei Therapieresistenz: Narkoseeinleitung mit 3-5 mg/kg KG
Trapanal i.v.
restriktive Volumentherapie mit maximal 500 ml RingerLaktat-Lösung i.v. (Cave! Keine Mannit- oder Sorbitlösungen!)
Subarachnoidalblutung = SAB
SAB - Schweregrade
• I
asymptomatisch oder leichter
Kopfschmerz, Meningismus
• II Kopfschmerz, Meningismus, evtl.
Hirnnervensymptome
• III Somnolenz, diskrete neurologische
Symptomatik
• IV Sopor (tiefer Schlaf) oder Koma,
neurologische Ausfälle, evtl.
Streckphänomene und vegetative Störungen
• V tiefes Koma, Streckphänomene
Subarachnoidalblutung = SAB
• URSACHE: meist spontane Ruptur eines
Aneurysmas der Hirnbasisarterien
• Vorerkrankung oft Hypertonus
• Blutaustritt in den Subarachnoidalraum (zwischen Pia
mater und Arachnoidea)
Meist vollständige Tamponade der äußeren Liquorräume
Störung der Liquorzirkulation und –resorption
Steigender intrakranialer Druck
Behinderung des venösen Abflusses
Hirnödem
Subarachnoidalblutung = SAB
• Symptome
Oft nach körperlichen Anstrengungen aus völliger
Gesundheit heraus
• Plötzlicher und heftiger in den Nacken
ausstrahlender Kopfschmerz
• Lichtempfindlichkeit
• Übelkeit und Emesis
• Verwirrtheit
• Bewusstseinsstörung bis Koma
Therapie/Basismaßnahmen
• Freimachen und –halten der Atemwege
• Sofortige Immobilisation des Patienten mit
30°- Oberkörperhochlagerung
Therapie/erweiterte Maßnahmen
• Venöser Zugang
• O2-Sonde
• Medikamente nach ärztl. Anordnung:
agitierte Pat. sedieren mit z.B. Valium (Diazepam) oder Dormicum
(Midazolam) 2-5 mg i.v.
Analgesie mit zentral wirkenden Analgetika (CAVE! Kein ASS!): z.B.
Morphin 5-10 mg i.v.
restriktive Volumentherapie mit maximal 500 ml Ringer-Laktat-Lösung i.v.
(Cave! Keine Mannit- oder Sorbitlösungen!)
Blutdruck senken (CAVE! NICHT AUF NORMALWERTE < 160mgHG
wegen der Gefahr der Minderperfusion des Gehirns!) mit z.B. 25 mg
Ebrantil i.v. oder Ca-Antagonisten per Perfusor
• Möglichst schonender Transport in Neurochirurgische
Klinik -> CT, Angiografie, OP (z.b. Aneurysmaclipping)
Ischämische Insulte
Ursachen
Embolie
• Thrombose
• Embolie
• Kompression
Kompression
Thrombose
Pathophysiologie I
Arteriosklerose infolge von:
•
•
•
•
Hypertonus (Vervierfachung des Risikos)
Diabetes mellitus
Fettstoffwechselstörung
Metabolisches Syndrom (Stammfettsucht,
Insulinresistenz mit Hyperinsulinämie, Hypertonus, D.m.,
FST)
• Nikotinabusus
• Adipositas
Pathophysiologie II
Arteriosklerose/Entstehung
•
•
•
•
Schädigung Gefäßendothel
Thrombozytenanlagerung
Hypertonus => Endothelverhärtung
Plaques (= Ablagerung von Kalk und
Fetten) an Stellen mit hoher mechanischer
Belastung (Arterienverzweigungen)
Pathophysiologie III
Arteriosklerose/Entstehung
• => zunehmende Lumeneinengung und
Gefahr von:
• Thrombose
• Embolie
• Hämodynamischem Versagen
(Herzinsuffizienz, Herzinfarkt,
Herzrhythmusstörungen => steigende
Thromboemboliegefahr!)
Wichtige Beziehungen zu
anderen chron. Erkrankungen:
• Hypertonus + Diabetes mellitus =>
Angiopathie
• Herzrhythmusstörungen
(Vorhofflimmern) => Entstehung von
Thromben im Herzen => Embolie
• Arterielle Thrombose oder Sklerose z.B.
der Arteriae carotis oder vertebralis =>
Embolie
Ischämische Insulte
Vorzeichen
•
•
•
•
•
Cephalgien
Vertigo
Kurzfristige neurologische Ausfälle
Krämpfe, Bewusstseinseinschränkung
TIA
=Transistorische ischämische
Attacke <24h
• PRIND =Prolongierte reversible
ischämische neurologische
Defizite 1 Tag bis maximal
3 – 7 Tage
Ischämische Insulte
Stadien
• I
• II
• III
• IV
• V
asymptomatische
Hirnarterienstenose
TIA
PRIND
progredienter Hirninsult
=fortschreitende Symptome
innerhalb von 6 – 48 Stunden
Kompletter Hirninfarkt – nicht
reversibel, nicht fortschreitend
Ischämische Insulte
mögliche Symptome
• Agnosie (visuelle)
• Hemianopsie
• Anosognosie
• Aphasie
• Apraxie
• Neglect
• Pushersyndrom
• Parese
• Plegie
Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
halbseitiger Gesichtsfeldausfall
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
zentrale Sprachstörung: motorisch (Broca)
„Sprechanstrengung“ – sensorisch
(Wernicke) „Sprachverständnisstörung“
Störung von Handlungen oder
Bewegungsabläufen
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
inkomplette Lähmung (Erschlaffung)
vollständige Lähmung
Ischämische Insulte
Diagnostik I
•
•
•
•
Anamnese
Körperliche Untersuchung
Vitalzeichenkontrolle
CT zum Ausschluss hämorrhagischer
Insult
• EKG und ECHO
• Labor (CK-Mb, Troponin, BZ, Fette,
Gerinnungsstatus)
Ischämische Insulte
Diagnostik II
• Doppler-Sono
• Transkraniale Sono
Ischämische Insulte
Therapie/Basismaßnahmen
•
•
•
•
Beim Patienten bleiben
Notruf
Vitalzeichenkontrolle (ggfs. BAC)
Bewusstsein kontrollieren (falls negativ ->
stabile Seitenlage, sonst 30° -Oberkörperhochlagerung
und Kopf in Mittellage; aber bei Hypotonus ->
Flachlagerung
• O2-Gabe (fallendes O2 und steigendes CO2
verschlimmern das Hirnödem)
I
Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Venöser Zugang (keine i.m. Injektionen da innerhalb von
3-5 h eventuell Lyse möglich ist!)
• RR-Senkung nur, wenn systolisch >200220 oder diastolisch >110 langsam und um maximal
20% des Ausgangswertes! Mit 25-50 mg Ebrantil i.v. oder 1-2
Kapseln Adalat oder 2-4 Hüben Nitrospray
• RR-Steigerung bei Hypotonus auf
mindestens 140 systolisch
für ausreichenden Perfusionsdruck im Gehirn mit
0,5-1ml Akrinor i.v. oder Dopamin über Perfusor
II Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Evtl. (Verängstigung infolge Paresen oder
Aphasie) leichte Sedierung gegen
Hypertonus und
Herzrhythmusstörungen infolge
endogener Adrenalinausschüttung mit 510 mg Diazepam i.v.
• Bei Exsikkose: 500 ml Ringer-LactatLösung
I Therapie nach Apoplex
• Gute medikamentöse Einstellung der
Vorerkrankungen
• Vorzeichen für Re-Infarkt beachten
• Operation bei ertrakranialen
Gefäßerkrankungen
• Mobilisation zur Gefäßprotektion
II Therapie nach Apoplex
Prophylaxen
•
•
•
•
•
•
•
Pneumonieprophylaxe
Aspirationsprophylaxe
Sturzprophylaxe
Thromboseprophylaxe
Dekubitusprophylaxe
Obstipationsprophylaxe
Kontrakturprophylaxe
III Therapie nach Apoplex
Pflege
•
•
•
•
•
•
•
Bei Schluckstörung breiige Nahrung
Bobath-Konzept
Koordination, z.B. Logopädie, KG etc.
Verunsicherung berücksichtigen
Hilfsmittel
Resignation vermeiden
Gestörte Wahrnehmung und Aufmerksamkeit
berücksichtigen
• Lagerung …
Slide 5
APOPLEX
Intrazerebrale
Blutung
Embolie
Thrombose
Kompression
Komastadien
Bewusstlosigkeit = nicht durch äußere Reize (Schmerz)
erweckbar
• I
• II
• III
• IV
• V
Bewusstlosigkeit, keine Paresen, seitengleicher RR,
gezielte Beugereaktion auf Schmerz
Bewusstlosigkeit, Paresen, Anisokorie (Pupillendifferenz
> 1 mm)
zusätzlich Streckkrämpfe (spontan oder auf Reiz) und
Augenbewegungsstörungen
schlaffer Muskeltonus, keine Reaktion auf Schmerz,
weite und reaktionslose Pupillen, Ausfall von Hirnstammreflexen (Korneal-, Schluck- und Hustenreflex)
aber erhaltene Spontanatmung
Hirntod: Apnoe, RR- und Körpertemperatur-Regulation
erloschen
Wichtige neurologische Symptome
• Agnosie (visuelle) Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
• Hemianopsie
halbseitiger Gesichtsfeldausfall
• Anosognosie
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
• Aphasie
zentrale Sprachstörung: motorisch
(Broca) „Sprechanstrengung“ –
sensorisch (Wernicke) Sprachverständnisstörung“
• Apraxie
Störung von Handlungen oder
Bewegungsabläufen
• Neglect
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
• Pushersyndrom Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
• Parese
inkomplette Lähmung (Erschlaffung)
• Plegie
vollständige Lähmung
Häufige Symptome bei
Hirninfarkt rechts
•
•
•
•
•
Linksseitenparese/plegie
Neglect
Pusher
Anosognosie
Raumorientierungsstörung
(akustisch/visuell)
Häufige Symptome bei
Hirninfarkt links
•
•
•
•
•
Rechtsseitenparese/plegie
Aphasie (motorisch/sensorisch)
Apraxie
Agnosien (seltener)
Neglect (häufig nicht erkannt)
Erhöhung des intrakranialen
Drucks
• Volumenzunahme innerhalb des Schädels (Blutung,
Tumor, Ödem, Abszess)
• Durch Störung der Blut- oder Liquorzirkulation
• => Verlagerung und Einklemmung von
Gehirnanteilen in hintere Schädelgrube und
Hinterhauptloch
• Schneller Druckanstieg => in Minuten tödlich
• Langsamer Druckanstieg => oft lange ohne
Beschwerden (TM)
Symptome (anfangs)
intrakraniale Druckerhöhung
•
•
•
•
•
Cephalgien
Übelkeit und Emesis
Singultus
Doppelbilder sehen
Antriebs- und Orientierungsstörungen
Symptome (später)
intrakraniale Druckerhöhung
• Massen- und Wälzbewegungen
• Beuge-Streck-Synergien und
Nackensteife
• Pupillen motorisch verlangsamt
• Blickdeviationen
• Pupillenkopfphänomen =gegenläufige
koordinierte Bulbusbewegungen bei passiver
Kopfbewegung
Therapie bei intrakranialer
Druckerhöhung/ Basismaßnahmen
•
•
•
•
Vermeidung weiterer Druckerhöhung
Sicherung der Vitalfunktionen
Freimachen und –halten der Atemwege
30° Oberkörperhochlagerung (falls bewusstseinsgetrübt in Kombination mit stabiler Seitenlage)
• Vermeidung von Beugung, Überstreckung
und starker Seitwärtsdrehung des Kopfes
wegen der Gefahr der Kompression der Venen =>
Druckanstieg
• Obligatorisch O2-Sonde
Therapie bei intrakranialer
Druckerhöhung/erweiterte
Maßnahmen
• Venöser Zugang
• Symptomatische medikamentöse
Therapie nach ärztlicher Anordnung
Medikamentenbeispiele:
Analgesie: 5-10 mg Morphin i.v.
Gegen Krämpfe: 10 mg Valium oder als Rektiole
Bei Therapieresistenz: Narkoseeinleitung mit 3-5 mg/kg KG
Trapanal i.v.
restriktive Volumentherapie mit maximal 500 ml RingerLaktat-Lösung i.v. (Cave! Keine Mannit- oder Sorbitlösungen!)
Subarachnoidalblutung = SAB
SAB - Schweregrade
• I
asymptomatisch oder leichter
Kopfschmerz, Meningismus
• II Kopfschmerz, Meningismus, evtl.
Hirnnervensymptome
• III Somnolenz, diskrete neurologische
Symptomatik
• IV Sopor (tiefer Schlaf) oder Koma,
neurologische Ausfälle, evtl.
Streckphänomene und vegetative Störungen
• V tiefes Koma, Streckphänomene
Subarachnoidalblutung = SAB
• URSACHE: meist spontane Ruptur eines
Aneurysmas der Hirnbasisarterien
• Vorerkrankung oft Hypertonus
• Blutaustritt in den Subarachnoidalraum (zwischen Pia
mater und Arachnoidea)
Meist vollständige Tamponade der äußeren Liquorräume
Störung der Liquorzirkulation und –resorption
Steigender intrakranialer Druck
Behinderung des venösen Abflusses
Hirnödem
Subarachnoidalblutung = SAB
• Symptome
Oft nach körperlichen Anstrengungen aus völliger
Gesundheit heraus
• Plötzlicher und heftiger in den Nacken
ausstrahlender Kopfschmerz
• Lichtempfindlichkeit
• Übelkeit und Emesis
• Verwirrtheit
• Bewusstseinsstörung bis Koma
Therapie/Basismaßnahmen
• Freimachen und –halten der Atemwege
• Sofortige Immobilisation des Patienten mit
30°- Oberkörperhochlagerung
Therapie/erweiterte Maßnahmen
• Venöser Zugang
• O2-Sonde
• Medikamente nach ärztl. Anordnung:
agitierte Pat. sedieren mit z.B. Valium (Diazepam) oder Dormicum
(Midazolam) 2-5 mg i.v.
Analgesie mit zentral wirkenden Analgetika (CAVE! Kein ASS!): z.B.
Morphin 5-10 mg i.v.
restriktive Volumentherapie mit maximal 500 ml Ringer-Laktat-Lösung i.v.
(Cave! Keine Mannit- oder Sorbitlösungen!)
Blutdruck senken (CAVE! NICHT AUF NORMALWERTE < 160mgHG
wegen der Gefahr der Minderperfusion des Gehirns!) mit z.B. 25 mg
Ebrantil i.v. oder Ca-Antagonisten per Perfusor
• Möglichst schonender Transport in Neurochirurgische
Klinik -> CT, Angiografie, OP (z.b. Aneurysmaclipping)
Ischämische Insulte
Ursachen
Embolie
• Thrombose
• Embolie
• Kompression
Kompression
Thrombose
Pathophysiologie I
Arteriosklerose infolge von:
•
•
•
•
Hypertonus (Vervierfachung des Risikos)
Diabetes mellitus
Fettstoffwechselstörung
Metabolisches Syndrom (Stammfettsucht,
Insulinresistenz mit Hyperinsulinämie, Hypertonus, D.m.,
FST)
• Nikotinabusus
• Adipositas
Pathophysiologie II
Arteriosklerose/Entstehung
•
•
•
•
Schädigung Gefäßendothel
Thrombozytenanlagerung
Hypertonus => Endothelverhärtung
Plaques (= Ablagerung von Kalk und
Fetten) an Stellen mit hoher mechanischer
Belastung (Arterienverzweigungen)
Pathophysiologie III
Arteriosklerose/Entstehung
• => zunehmende Lumeneinengung und
Gefahr von:
• Thrombose
• Embolie
• Hämodynamischem Versagen
(Herzinsuffizienz, Herzinfarkt,
Herzrhythmusstörungen => steigende
Thromboemboliegefahr!)
Wichtige Beziehungen zu
anderen chron. Erkrankungen:
• Hypertonus + Diabetes mellitus =>
Angiopathie
• Herzrhythmusstörungen
(Vorhofflimmern) => Entstehung von
Thromben im Herzen => Embolie
• Arterielle Thrombose oder Sklerose z.B.
der Arteriae carotis oder vertebralis =>
Embolie
Ischämische Insulte
Vorzeichen
•
•
•
•
•
Cephalgien
Vertigo
Kurzfristige neurologische Ausfälle
Krämpfe, Bewusstseinseinschränkung
TIA
=Transistorische ischämische
Attacke <24h
• PRIND =Prolongierte reversible
ischämische neurologische
Defizite 1 Tag bis maximal
3 – 7 Tage
Ischämische Insulte
Stadien
• I
• II
• III
• IV
• V
asymptomatische
Hirnarterienstenose
TIA
PRIND
progredienter Hirninsult
=fortschreitende Symptome
innerhalb von 6 – 48 Stunden
Kompletter Hirninfarkt – nicht
reversibel, nicht fortschreitend
Ischämische Insulte
mögliche Symptome
• Agnosie (visuelle)
• Hemianopsie
• Anosognosie
• Aphasie
• Apraxie
• Neglect
• Pushersyndrom
• Parese
• Plegie
Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
halbseitiger Gesichtsfeldausfall
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
zentrale Sprachstörung: motorisch (Broca)
„Sprechanstrengung“ – sensorisch
(Wernicke) „Sprachverständnisstörung“
Störung von Handlungen oder
Bewegungsabläufen
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
inkomplette Lähmung (Erschlaffung)
vollständige Lähmung
Ischämische Insulte
Diagnostik I
•
•
•
•
Anamnese
Körperliche Untersuchung
Vitalzeichenkontrolle
CT zum Ausschluss hämorrhagischer
Insult
• EKG und ECHO
• Labor (CK-Mb, Troponin, BZ, Fette,
Gerinnungsstatus)
Ischämische Insulte
Diagnostik II
• Doppler-Sono
• Transkraniale Sono
Ischämische Insulte
Therapie/Basismaßnahmen
•
•
•
•
Beim Patienten bleiben
Notruf
Vitalzeichenkontrolle (ggfs. BAC)
Bewusstsein kontrollieren (falls negativ ->
stabile Seitenlage, sonst 30° -Oberkörperhochlagerung
und Kopf in Mittellage; aber bei Hypotonus ->
Flachlagerung
• O2-Gabe (fallendes O2 und steigendes CO2
verschlimmern das Hirnödem)
I
Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Venöser Zugang (keine i.m. Injektionen da innerhalb von
3-5 h eventuell Lyse möglich ist!)
• RR-Senkung nur, wenn systolisch >200220 oder diastolisch >110 langsam und um maximal
20% des Ausgangswertes! Mit 25-50 mg Ebrantil i.v. oder 1-2
Kapseln Adalat oder 2-4 Hüben Nitrospray
• RR-Steigerung bei Hypotonus auf
mindestens 140 systolisch
für ausreichenden Perfusionsdruck im Gehirn mit
0,5-1ml Akrinor i.v. oder Dopamin über Perfusor
II Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Evtl. (Verängstigung infolge Paresen oder
Aphasie) leichte Sedierung gegen
Hypertonus und
Herzrhythmusstörungen infolge
endogener Adrenalinausschüttung mit 510 mg Diazepam i.v.
• Bei Exsikkose: 500 ml Ringer-LactatLösung
I Therapie nach Apoplex
• Gute medikamentöse Einstellung der
Vorerkrankungen
• Vorzeichen für Re-Infarkt beachten
• Operation bei ertrakranialen
Gefäßerkrankungen
• Mobilisation zur Gefäßprotektion
II Therapie nach Apoplex
Prophylaxen
•
•
•
•
•
•
•
Pneumonieprophylaxe
Aspirationsprophylaxe
Sturzprophylaxe
Thromboseprophylaxe
Dekubitusprophylaxe
Obstipationsprophylaxe
Kontrakturprophylaxe
III Therapie nach Apoplex
Pflege
•
•
•
•
•
•
•
Bei Schluckstörung breiige Nahrung
Bobath-Konzept
Koordination, z.B. Logopädie, KG etc.
Verunsicherung berücksichtigen
Hilfsmittel
Resignation vermeiden
Gestörte Wahrnehmung und Aufmerksamkeit
berücksichtigen
• Lagerung …
Slide 6
APOPLEX
Intrazerebrale
Blutung
Embolie
Thrombose
Kompression
Komastadien
Bewusstlosigkeit = nicht durch äußere Reize (Schmerz)
erweckbar
• I
• II
• III
• IV
• V
Bewusstlosigkeit, keine Paresen, seitengleicher RR,
gezielte Beugereaktion auf Schmerz
Bewusstlosigkeit, Paresen, Anisokorie (Pupillendifferenz
> 1 mm)
zusätzlich Streckkrämpfe (spontan oder auf Reiz) und
Augenbewegungsstörungen
schlaffer Muskeltonus, keine Reaktion auf Schmerz,
weite und reaktionslose Pupillen, Ausfall von Hirnstammreflexen (Korneal-, Schluck- und Hustenreflex)
aber erhaltene Spontanatmung
Hirntod: Apnoe, RR- und Körpertemperatur-Regulation
erloschen
Wichtige neurologische Symptome
• Agnosie (visuelle) Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
• Hemianopsie
halbseitiger Gesichtsfeldausfall
• Anosognosie
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
• Aphasie
zentrale Sprachstörung: motorisch
(Broca) „Sprechanstrengung“ –
sensorisch (Wernicke) Sprachverständnisstörung“
• Apraxie
Störung von Handlungen oder
Bewegungsabläufen
• Neglect
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
• Pushersyndrom Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
• Parese
inkomplette Lähmung (Erschlaffung)
• Plegie
vollständige Lähmung
Häufige Symptome bei
Hirninfarkt rechts
•
•
•
•
•
Linksseitenparese/plegie
Neglect
Pusher
Anosognosie
Raumorientierungsstörung
(akustisch/visuell)
Häufige Symptome bei
Hirninfarkt links
•
•
•
•
•
Rechtsseitenparese/plegie
Aphasie (motorisch/sensorisch)
Apraxie
Agnosien (seltener)
Neglect (häufig nicht erkannt)
Erhöhung des intrakranialen
Drucks
• Volumenzunahme innerhalb des Schädels (Blutung,
Tumor, Ödem, Abszess)
• Durch Störung der Blut- oder Liquorzirkulation
• => Verlagerung und Einklemmung von
Gehirnanteilen in hintere Schädelgrube und
Hinterhauptloch
• Schneller Druckanstieg => in Minuten tödlich
• Langsamer Druckanstieg => oft lange ohne
Beschwerden (TM)
Symptome (anfangs)
intrakraniale Druckerhöhung
•
•
•
•
•
Cephalgien
Übelkeit und Emesis
Singultus
Doppelbilder sehen
Antriebs- und Orientierungsstörungen
Symptome (später)
intrakraniale Druckerhöhung
• Massen- und Wälzbewegungen
• Beuge-Streck-Synergien und
Nackensteife
• Pupillen motorisch verlangsamt
• Blickdeviationen
• Pupillenkopfphänomen =gegenläufige
koordinierte Bulbusbewegungen bei passiver
Kopfbewegung
Therapie bei intrakranialer
Druckerhöhung/ Basismaßnahmen
•
•
•
•
Vermeidung weiterer Druckerhöhung
Sicherung der Vitalfunktionen
Freimachen und –halten der Atemwege
30° Oberkörperhochlagerung (falls bewusstseinsgetrübt in Kombination mit stabiler Seitenlage)
• Vermeidung von Beugung, Überstreckung
und starker Seitwärtsdrehung des Kopfes
wegen der Gefahr der Kompression der Venen =>
Druckanstieg
• Obligatorisch O2-Sonde
Therapie bei intrakranialer
Druckerhöhung/erweiterte
Maßnahmen
• Venöser Zugang
• Symptomatische medikamentöse
Therapie nach ärztlicher Anordnung
Medikamentenbeispiele:
Analgesie: 5-10 mg Morphin i.v.
Gegen Krämpfe: 10 mg Valium oder als Rektiole
Bei Therapieresistenz: Narkoseeinleitung mit 3-5 mg/kg KG
Trapanal i.v.
restriktive Volumentherapie mit maximal 500 ml RingerLaktat-Lösung i.v. (Cave! Keine Mannit- oder Sorbitlösungen!)
Subarachnoidalblutung = SAB
SAB - Schweregrade
• I
asymptomatisch oder leichter
Kopfschmerz, Meningismus
• II Kopfschmerz, Meningismus, evtl.
Hirnnervensymptome
• III Somnolenz, diskrete neurologische
Symptomatik
• IV Sopor (tiefer Schlaf) oder Koma,
neurologische Ausfälle, evtl.
Streckphänomene und vegetative Störungen
• V tiefes Koma, Streckphänomene
Subarachnoidalblutung = SAB
• URSACHE: meist spontane Ruptur eines
Aneurysmas der Hirnbasisarterien
• Vorerkrankung oft Hypertonus
• Blutaustritt in den Subarachnoidalraum (zwischen Pia
mater und Arachnoidea)
Meist vollständige Tamponade der äußeren Liquorräume
Störung der Liquorzirkulation und –resorption
Steigender intrakranialer Druck
Behinderung des venösen Abflusses
Hirnödem
Subarachnoidalblutung = SAB
• Symptome
Oft nach körperlichen Anstrengungen aus völliger
Gesundheit heraus
• Plötzlicher und heftiger in den Nacken
ausstrahlender Kopfschmerz
• Lichtempfindlichkeit
• Übelkeit und Emesis
• Verwirrtheit
• Bewusstseinsstörung bis Koma
Therapie/Basismaßnahmen
• Freimachen und –halten der Atemwege
• Sofortige Immobilisation des Patienten mit
30°- Oberkörperhochlagerung
Therapie/erweiterte Maßnahmen
• Venöser Zugang
• O2-Sonde
• Medikamente nach ärztl. Anordnung:
agitierte Pat. sedieren mit z.B. Valium (Diazepam) oder Dormicum
(Midazolam) 2-5 mg i.v.
Analgesie mit zentral wirkenden Analgetika (CAVE! Kein ASS!): z.B.
Morphin 5-10 mg i.v.
restriktive Volumentherapie mit maximal 500 ml Ringer-Laktat-Lösung i.v.
(Cave! Keine Mannit- oder Sorbitlösungen!)
Blutdruck senken (CAVE! NICHT AUF NORMALWERTE < 160mgHG
wegen der Gefahr der Minderperfusion des Gehirns!) mit z.B. 25 mg
Ebrantil i.v. oder Ca-Antagonisten per Perfusor
• Möglichst schonender Transport in Neurochirurgische
Klinik -> CT, Angiografie, OP (z.b. Aneurysmaclipping)
Ischämische Insulte
Ursachen
Embolie
• Thrombose
• Embolie
• Kompression
Kompression
Thrombose
Pathophysiologie I
Arteriosklerose infolge von:
•
•
•
•
Hypertonus (Vervierfachung des Risikos)
Diabetes mellitus
Fettstoffwechselstörung
Metabolisches Syndrom (Stammfettsucht,
Insulinresistenz mit Hyperinsulinämie, Hypertonus, D.m.,
FST)
• Nikotinabusus
• Adipositas
Pathophysiologie II
Arteriosklerose/Entstehung
•
•
•
•
Schädigung Gefäßendothel
Thrombozytenanlagerung
Hypertonus => Endothelverhärtung
Plaques (= Ablagerung von Kalk und
Fetten) an Stellen mit hoher mechanischer
Belastung (Arterienverzweigungen)
Pathophysiologie III
Arteriosklerose/Entstehung
• => zunehmende Lumeneinengung und
Gefahr von:
• Thrombose
• Embolie
• Hämodynamischem Versagen
(Herzinsuffizienz, Herzinfarkt,
Herzrhythmusstörungen => steigende
Thromboemboliegefahr!)
Wichtige Beziehungen zu
anderen chron. Erkrankungen:
• Hypertonus + Diabetes mellitus =>
Angiopathie
• Herzrhythmusstörungen
(Vorhofflimmern) => Entstehung von
Thromben im Herzen => Embolie
• Arterielle Thrombose oder Sklerose z.B.
der Arteriae carotis oder vertebralis =>
Embolie
Ischämische Insulte
Vorzeichen
•
•
•
•
•
Cephalgien
Vertigo
Kurzfristige neurologische Ausfälle
Krämpfe, Bewusstseinseinschränkung
TIA
=Transistorische ischämische
Attacke <24h
• PRIND =Prolongierte reversible
ischämische neurologische
Defizite 1 Tag bis maximal
3 – 7 Tage
Ischämische Insulte
Stadien
• I
• II
• III
• IV
• V
asymptomatische
Hirnarterienstenose
TIA
PRIND
progredienter Hirninsult
=fortschreitende Symptome
innerhalb von 6 – 48 Stunden
Kompletter Hirninfarkt – nicht
reversibel, nicht fortschreitend
Ischämische Insulte
mögliche Symptome
• Agnosie (visuelle)
• Hemianopsie
• Anosognosie
• Aphasie
• Apraxie
• Neglect
• Pushersyndrom
• Parese
• Plegie
Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
halbseitiger Gesichtsfeldausfall
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
zentrale Sprachstörung: motorisch (Broca)
„Sprechanstrengung“ – sensorisch
(Wernicke) „Sprachverständnisstörung“
Störung von Handlungen oder
Bewegungsabläufen
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
inkomplette Lähmung (Erschlaffung)
vollständige Lähmung
Ischämische Insulte
Diagnostik I
•
•
•
•
Anamnese
Körperliche Untersuchung
Vitalzeichenkontrolle
CT zum Ausschluss hämorrhagischer
Insult
• EKG und ECHO
• Labor (CK-Mb, Troponin, BZ, Fette,
Gerinnungsstatus)
Ischämische Insulte
Diagnostik II
• Doppler-Sono
• Transkraniale Sono
Ischämische Insulte
Therapie/Basismaßnahmen
•
•
•
•
Beim Patienten bleiben
Notruf
Vitalzeichenkontrolle (ggfs. BAC)
Bewusstsein kontrollieren (falls negativ ->
stabile Seitenlage, sonst 30° -Oberkörperhochlagerung
und Kopf in Mittellage; aber bei Hypotonus ->
Flachlagerung
• O2-Gabe (fallendes O2 und steigendes CO2
verschlimmern das Hirnödem)
I
Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Venöser Zugang (keine i.m. Injektionen da innerhalb von
3-5 h eventuell Lyse möglich ist!)
• RR-Senkung nur, wenn systolisch >200220 oder diastolisch >110 langsam und um maximal
20% des Ausgangswertes! Mit 25-50 mg Ebrantil i.v. oder 1-2
Kapseln Adalat oder 2-4 Hüben Nitrospray
• RR-Steigerung bei Hypotonus auf
mindestens 140 systolisch
für ausreichenden Perfusionsdruck im Gehirn mit
0,5-1ml Akrinor i.v. oder Dopamin über Perfusor
II Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Evtl. (Verängstigung infolge Paresen oder
Aphasie) leichte Sedierung gegen
Hypertonus und
Herzrhythmusstörungen infolge
endogener Adrenalinausschüttung mit 510 mg Diazepam i.v.
• Bei Exsikkose: 500 ml Ringer-LactatLösung
I Therapie nach Apoplex
• Gute medikamentöse Einstellung der
Vorerkrankungen
• Vorzeichen für Re-Infarkt beachten
• Operation bei ertrakranialen
Gefäßerkrankungen
• Mobilisation zur Gefäßprotektion
II Therapie nach Apoplex
Prophylaxen
•
•
•
•
•
•
•
Pneumonieprophylaxe
Aspirationsprophylaxe
Sturzprophylaxe
Thromboseprophylaxe
Dekubitusprophylaxe
Obstipationsprophylaxe
Kontrakturprophylaxe
III Therapie nach Apoplex
Pflege
•
•
•
•
•
•
•
Bei Schluckstörung breiige Nahrung
Bobath-Konzept
Koordination, z.B. Logopädie, KG etc.
Verunsicherung berücksichtigen
Hilfsmittel
Resignation vermeiden
Gestörte Wahrnehmung und Aufmerksamkeit
berücksichtigen
• Lagerung …
Slide 7
APOPLEX
Intrazerebrale
Blutung
Embolie
Thrombose
Kompression
Komastadien
Bewusstlosigkeit = nicht durch äußere Reize (Schmerz)
erweckbar
• I
• II
• III
• IV
• V
Bewusstlosigkeit, keine Paresen, seitengleicher RR,
gezielte Beugereaktion auf Schmerz
Bewusstlosigkeit, Paresen, Anisokorie (Pupillendifferenz
> 1 mm)
zusätzlich Streckkrämpfe (spontan oder auf Reiz) und
Augenbewegungsstörungen
schlaffer Muskeltonus, keine Reaktion auf Schmerz,
weite und reaktionslose Pupillen, Ausfall von Hirnstammreflexen (Korneal-, Schluck- und Hustenreflex)
aber erhaltene Spontanatmung
Hirntod: Apnoe, RR- und Körpertemperatur-Regulation
erloschen
Wichtige neurologische Symptome
• Agnosie (visuelle) Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
• Hemianopsie
halbseitiger Gesichtsfeldausfall
• Anosognosie
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
• Aphasie
zentrale Sprachstörung: motorisch
(Broca) „Sprechanstrengung“ –
sensorisch (Wernicke) Sprachverständnisstörung“
• Apraxie
Störung von Handlungen oder
Bewegungsabläufen
• Neglect
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
• Pushersyndrom Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
• Parese
inkomplette Lähmung (Erschlaffung)
• Plegie
vollständige Lähmung
Häufige Symptome bei
Hirninfarkt rechts
•
•
•
•
•
Linksseitenparese/plegie
Neglect
Pusher
Anosognosie
Raumorientierungsstörung
(akustisch/visuell)
Häufige Symptome bei
Hirninfarkt links
•
•
•
•
•
Rechtsseitenparese/plegie
Aphasie (motorisch/sensorisch)
Apraxie
Agnosien (seltener)
Neglect (häufig nicht erkannt)
Erhöhung des intrakranialen
Drucks
• Volumenzunahme innerhalb des Schädels (Blutung,
Tumor, Ödem, Abszess)
• Durch Störung der Blut- oder Liquorzirkulation
• => Verlagerung und Einklemmung von
Gehirnanteilen in hintere Schädelgrube und
Hinterhauptloch
• Schneller Druckanstieg => in Minuten tödlich
• Langsamer Druckanstieg => oft lange ohne
Beschwerden (TM)
Symptome (anfangs)
intrakraniale Druckerhöhung
•
•
•
•
•
Cephalgien
Übelkeit und Emesis
Singultus
Doppelbilder sehen
Antriebs- und Orientierungsstörungen
Symptome (später)
intrakraniale Druckerhöhung
• Massen- und Wälzbewegungen
• Beuge-Streck-Synergien und
Nackensteife
• Pupillen motorisch verlangsamt
• Blickdeviationen
• Pupillenkopfphänomen =gegenläufige
koordinierte Bulbusbewegungen bei passiver
Kopfbewegung
Therapie bei intrakranialer
Druckerhöhung/ Basismaßnahmen
•
•
•
•
Vermeidung weiterer Druckerhöhung
Sicherung der Vitalfunktionen
Freimachen und –halten der Atemwege
30° Oberkörperhochlagerung (falls bewusstseinsgetrübt in Kombination mit stabiler Seitenlage)
• Vermeidung von Beugung, Überstreckung
und starker Seitwärtsdrehung des Kopfes
wegen der Gefahr der Kompression der Venen =>
Druckanstieg
• Obligatorisch O2-Sonde
Therapie bei intrakranialer
Druckerhöhung/erweiterte
Maßnahmen
• Venöser Zugang
• Symptomatische medikamentöse
Therapie nach ärztlicher Anordnung
Medikamentenbeispiele:
Analgesie: 5-10 mg Morphin i.v.
Gegen Krämpfe: 10 mg Valium oder als Rektiole
Bei Therapieresistenz: Narkoseeinleitung mit 3-5 mg/kg KG
Trapanal i.v.
restriktive Volumentherapie mit maximal 500 ml RingerLaktat-Lösung i.v. (Cave! Keine Mannit- oder Sorbitlösungen!)
Subarachnoidalblutung = SAB
SAB - Schweregrade
• I
asymptomatisch oder leichter
Kopfschmerz, Meningismus
• II Kopfschmerz, Meningismus, evtl.
Hirnnervensymptome
• III Somnolenz, diskrete neurologische
Symptomatik
• IV Sopor (tiefer Schlaf) oder Koma,
neurologische Ausfälle, evtl.
Streckphänomene und vegetative Störungen
• V tiefes Koma, Streckphänomene
Subarachnoidalblutung = SAB
• URSACHE: meist spontane Ruptur eines
Aneurysmas der Hirnbasisarterien
• Vorerkrankung oft Hypertonus
• Blutaustritt in den Subarachnoidalraum (zwischen Pia
mater und Arachnoidea)
Meist vollständige Tamponade der äußeren Liquorräume
Störung der Liquorzirkulation und –resorption
Steigender intrakranialer Druck
Behinderung des venösen Abflusses
Hirnödem
Subarachnoidalblutung = SAB
• Symptome
Oft nach körperlichen Anstrengungen aus völliger
Gesundheit heraus
• Plötzlicher und heftiger in den Nacken
ausstrahlender Kopfschmerz
• Lichtempfindlichkeit
• Übelkeit und Emesis
• Verwirrtheit
• Bewusstseinsstörung bis Koma
Therapie/Basismaßnahmen
• Freimachen und –halten der Atemwege
• Sofortige Immobilisation des Patienten mit
30°- Oberkörperhochlagerung
Therapie/erweiterte Maßnahmen
• Venöser Zugang
• O2-Sonde
• Medikamente nach ärztl. Anordnung:
agitierte Pat. sedieren mit z.B. Valium (Diazepam) oder Dormicum
(Midazolam) 2-5 mg i.v.
Analgesie mit zentral wirkenden Analgetika (CAVE! Kein ASS!): z.B.
Morphin 5-10 mg i.v.
restriktive Volumentherapie mit maximal 500 ml Ringer-Laktat-Lösung i.v.
(Cave! Keine Mannit- oder Sorbitlösungen!)
Blutdruck senken (CAVE! NICHT AUF NORMALWERTE < 160mgHG
wegen der Gefahr der Minderperfusion des Gehirns!) mit z.B. 25 mg
Ebrantil i.v. oder Ca-Antagonisten per Perfusor
• Möglichst schonender Transport in Neurochirurgische
Klinik -> CT, Angiografie, OP (z.b. Aneurysmaclipping)
Ischämische Insulte
Ursachen
Embolie
• Thrombose
• Embolie
• Kompression
Kompression
Thrombose
Pathophysiologie I
Arteriosklerose infolge von:
•
•
•
•
Hypertonus (Vervierfachung des Risikos)
Diabetes mellitus
Fettstoffwechselstörung
Metabolisches Syndrom (Stammfettsucht,
Insulinresistenz mit Hyperinsulinämie, Hypertonus, D.m.,
FST)
• Nikotinabusus
• Adipositas
Pathophysiologie II
Arteriosklerose/Entstehung
•
•
•
•
Schädigung Gefäßendothel
Thrombozytenanlagerung
Hypertonus => Endothelverhärtung
Plaques (= Ablagerung von Kalk und
Fetten) an Stellen mit hoher mechanischer
Belastung (Arterienverzweigungen)
Pathophysiologie III
Arteriosklerose/Entstehung
• => zunehmende Lumeneinengung und
Gefahr von:
• Thrombose
• Embolie
• Hämodynamischem Versagen
(Herzinsuffizienz, Herzinfarkt,
Herzrhythmusstörungen => steigende
Thromboemboliegefahr!)
Wichtige Beziehungen zu
anderen chron. Erkrankungen:
• Hypertonus + Diabetes mellitus =>
Angiopathie
• Herzrhythmusstörungen
(Vorhofflimmern) => Entstehung von
Thromben im Herzen => Embolie
• Arterielle Thrombose oder Sklerose z.B.
der Arteriae carotis oder vertebralis =>
Embolie
Ischämische Insulte
Vorzeichen
•
•
•
•
•
Cephalgien
Vertigo
Kurzfristige neurologische Ausfälle
Krämpfe, Bewusstseinseinschränkung
TIA
=Transistorische ischämische
Attacke <24h
• PRIND =Prolongierte reversible
ischämische neurologische
Defizite 1 Tag bis maximal
3 – 7 Tage
Ischämische Insulte
Stadien
• I
• II
• III
• IV
• V
asymptomatische
Hirnarterienstenose
TIA
PRIND
progredienter Hirninsult
=fortschreitende Symptome
innerhalb von 6 – 48 Stunden
Kompletter Hirninfarkt – nicht
reversibel, nicht fortschreitend
Ischämische Insulte
mögliche Symptome
• Agnosie (visuelle)
• Hemianopsie
• Anosognosie
• Aphasie
• Apraxie
• Neglect
• Pushersyndrom
• Parese
• Plegie
Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
halbseitiger Gesichtsfeldausfall
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
zentrale Sprachstörung: motorisch (Broca)
„Sprechanstrengung“ – sensorisch
(Wernicke) „Sprachverständnisstörung“
Störung von Handlungen oder
Bewegungsabläufen
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
inkomplette Lähmung (Erschlaffung)
vollständige Lähmung
Ischämische Insulte
Diagnostik I
•
•
•
•
Anamnese
Körperliche Untersuchung
Vitalzeichenkontrolle
CT zum Ausschluss hämorrhagischer
Insult
• EKG und ECHO
• Labor (CK-Mb, Troponin, BZ, Fette,
Gerinnungsstatus)
Ischämische Insulte
Diagnostik II
• Doppler-Sono
• Transkraniale Sono
Ischämische Insulte
Therapie/Basismaßnahmen
•
•
•
•
Beim Patienten bleiben
Notruf
Vitalzeichenkontrolle (ggfs. BAC)
Bewusstsein kontrollieren (falls negativ ->
stabile Seitenlage, sonst 30° -Oberkörperhochlagerung
und Kopf in Mittellage; aber bei Hypotonus ->
Flachlagerung
• O2-Gabe (fallendes O2 und steigendes CO2
verschlimmern das Hirnödem)
I
Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Venöser Zugang (keine i.m. Injektionen da innerhalb von
3-5 h eventuell Lyse möglich ist!)
• RR-Senkung nur, wenn systolisch >200220 oder diastolisch >110 langsam und um maximal
20% des Ausgangswertes! Mit 25-50 mg Ebrantil i.v. oder 1-2
Kapseln Adalat oder 2-4 Hüben Nitrospray
• RR-Steigerung bei Hypotonus auf
mindestens 140 systolisch
für ausreichenden Perfusionsdruck im Gehirn mit
0,5-1ml Akrinor i.v. oder Dopamin über Perfusor
II Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Evtl. (Verängstigung infolge Paresen oder
Aphasie) leichte Sedierung gegen
Hypertonus und
Herzrhythmusstörungen infolge
endogener Adrenalinausschüttung mit 510 mg Diazepam i.v.
• Bei Exsikkose: 500 ml Ringer-LactatLösung
I Therapie nach Apoplex
• Gute medikamentöse Einstellung der
Vorerkrankungen
• Vorzeichen für Re-Infarkt beachten
• Operation bei ertrakranialen
Gefäßerkrankungen
• Mobilisation zur Gefäßprotektion
II Therapie nach Apoplex
Prophylaxen
•
•
•
•
•
•
•
Pneumonieprophylaxe
Aspirationsprophylaxe
Sturzprophylaxe
Thromboseprophylaxe
Dekubitusprophylaxe
Obstipationsprophylaxe
Kontrakturprophylaxe
III Therapie nach Apoplex
Pflege
•
•
•
•
•
•
•
Bei Schluckstörung breiige Nahrung
Bobath-Konzept
Koordination, z.B. Logopädie, KG etc.
Verunsicherung berücksichtigen
Hilfsmittel
Resignation vermeiden
Gestörte Wahrnehmung und Aufmerksamkeit
berücksichtigen
• Lagerung …
Slide 8
APOPLEX
Intrazerebrale
Blutung
Embolie
Thrombose
Kompression
Komastadien
Bewusstlosigkeit = nicht durch äußere Reize (Schmerz)
erweckbar
• I
• II
• III
• IV
• V
Bewusstlosigkeit, keine Paresen, seitengleicher RR,
gezielte Beugereaktion auf Schmerz
Bewusstlosigkeit, Paresen, Anisokorie (Pupillendifferenz
> 1 mm)
zusätzlich Streckkrämpfe (spontan oder auf Reiz) und
Augenbewegungsstörungen
schlaffer Muskeltonus, keine Reaktion auf Schmerz,
weite und reaktionslose Pupillen, Ausfall von Hirnstammreflexen (Korneal-, Schluck- und Hustenreflex)
aber erhaltene Spontanatmung
Hirntod: Apnoe, RR- und Körpertemperatur-Regulation
erloschen
Wichtige neurologische Symptome
• Agnosie (visuelle) Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
• Hemianopsie
halbseitiger Gesichtsfeldausfall
• Anosognosie
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
• Aphasie
zentrale Sprachstörung: motorisch
(Broca) „Sprechanstrengung“ –
sensorisch (Wernicke) Sprachverständnisstörung“
• Apraxie
Störung von Handlungen oder
Bewegungsabläufen
• Neglect
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
• Pushersyndrom Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
• Parese
inkomplette Lähmung (Erschlaffung)
• Plegie
vollständige Lähmung
Häufige Symptome bei
Hirninfarkt rechts
•
•
•
•
•
Linksseitenparese/plegie
Neglect
Pusher
Anosognosie
Raumorientierungsstörung
(akustisch/visuell)
Häufige Symptome bei
Hirninfarkt links
•
•
•
•
•
Rechtsseitenparese/plegie
Aphasie (motorisch/sensorisch)
Apraxie
Agnosien (seltener)
Neglect (häufig nicht erkannt)
Erhöhung des intrakranialen
Drucks
• Volumenzunahme innerhalb des Schädels (Blutung,
Tumor, Ödem, Abszess)
• Durch Störung der Blut- oder Liquorzirkulation
• => Verlagerung und Einklemmung von
Gehirnanteilen in hintere Schädelgrube und
Hinterhauptloch
• Schneller Druckanstieg => in Minuten tödlich
• Langsamer Druckanstieg => oft lange ohne
Beschwerden (TM)
Symptome (anfangs)
intrakraniale Druckerhöhung
•
•
•
•
•
Cephalgien
Übelkeit und Emesis
Singultus
Doppelbilder sehen
Antriebs- und Orientierungsstörungen
Symptome (später)
intrakraniale Druckerhöhung
• Massen- und Wälzbewegungen
• Beuge-Streck-Synergien und
Nackensteife
• Pupillen motorisch verlangsamt
• Blickdeviationen
• Pupillenkopfphänomen =gegenläufige
koordinierte Bulbusbewegungen bei passiver
Kopfbewegung
Therapie bei intrakranialer
Druckerhöhung/ Basismaßnahmen
•
•
•
•
Vermeidung weiterer Druckerhöhung
Sicherung der Vitalfunktionen
Freimachen und –halten der Atemwege
30° Oberkörperhochlagerung (falls bewusstseinsgetrübt in Kombination mit stabiler Seitenlage)
• Vermeidung von Beugung, Überstreckung
und starker Seitwärtsdrehung des Kopfes
wegen der Gefahr der Kompression der Venen =>
Druckanstieg
• Obligatorisch O2-Sonde
Therapie bei intrakranialer
Druckerhöhung/erweiterte
Maßnahmen
• Venöser Zugang
• Symptomatische medikamentöse
Therapie nach ärztlicher Anordnung
Medikamentenbeispiele:
Analgesie: 5-10 mg Morphin i.v.
Gegen Krämpfe: 10 mg Valium oder als Rektiole
Bei Therapieresistenz: Narkoseeinleitung mit 3-5 mg/kg KG
Trapanal i.v.
restriktive Volumentherapie mit maximal 500 ml RingerLaktat-Lösung i.v. (Cave! Keine Mannit- oder Sorbitlösungen!)
Subarachnoidalblutung = SAB
SAB - Schweregrade
• I
asymptomatisch oder leichter
Kopfschmerz, Meningismus
• II Kopfschmerz, Meningismus, evtl.
Hirnnervensymptome
• III Somnolenz, diskrete neurologische
Symptomatik
• IV Sopor (tiefer Schlaf) oder Koma,
neurologische Ausfälle, evtl.
Streckphänomene und vegetative Störungen
• V tiefes Koma, Streckphänomene
Subarachnoidalblutung = SAB
• URSACHE: meist spontane Ruptur eines
Aneurysmas der Hirnbasisarterien
• Vorerkrankung oft Hypertonus
• Blutaustritt in den Subarachnoidalraum (zwischen Pia
mater und Arachnoidea)
Meist vollständige Tamponade der äußeren Liquorräume
Störung der Liquorzirkulation und –resorption
Steigender intrakranialer Druck
Behinderung des venösen Abflusses
Hirnödem
Subarachnoidalblutung = SAB
• Symptome
Oft nach körperlichen Anstrengungen aus völliger
Gesundheit heraus
• Plötzlicher und heftiger in den Nacken
ausstrahlender Kopfschmerz
• Lichtempfindlichkeit
• Übelkeit und Emesis
• Verwirrtheit
• Bewusstseinsstörung bis Koma
Therapie/Basismaßnahmen
• Freimachen und –halten der Atemwege
• Sofortige Immobilisation des Patienten mit
30°- Oberkörperhochlagerung
Therapie/erweiterte Maßnahmen
• Venöser Zugang
• O2-Sonde
• Medikamente nach ärztl. Anordnung:
agitierte Pat. sedieren mit z.B. Valium (Diazepam) oder Dormicum
(Midazolam) 2-5 mg i.v.
Analgesie mit zentral wirkenden Analgetika (CAVE! Kein ASS!): z.B.
Morphin 5-10 mg i.v.
restriktive Volumentherapie mit maximal 500 ml Ringer-Laktat-Lösung i.v.
(Cave! Keine Mannit- oder Sorbitlösungen!)
Blutdruck senken (CAVE! NICHT AUF NORMALWERTE < 160mgHG
wegen der Gefahr der Minderperfusion des Gehirns!) mit z.B. 25 mg
Ebrantil i.v. oder Ca-Antagonisten per Perfusor
• Möglichst schonender Transport in Neurochirurgische
Klinik -> CT, Angiografie, OP (z.b. Aneurysmaclipping)
Ischämische Insulte
Ursachen
Embolie
• Thrombose
• Embolie
• Kompression
Kompression
Thrombose
Pathophysiologie I
Arteriosklerose infolge von:
•
•
•
•
Hypertonus (Vervierfachung des Risikos)
Diabetes mellitus
Fettstoffwechselstörung
Metabolisches Syndrom (Stammfettsucht,
Insulinresistenz mit Hyperinsulinämie, Hypertonus, D.m.,
FST)
• Nikotinabusus
• Adipositas
Pathophysiologie II
Arteriosklerose/Entstehung
•
•
•
•
Schädigung Gefäßendothel
Thrombozytenanlagerung
Hypertonus => Endothelverhärtung
Plaques (= Ablagerung von Kalk und
Fetten) an Stellen mit hoher mechanischer
Belastung (Arterienverzweigungen)
Pathophysiologie III
Arteriosklerose/Entstehung
• => zunehmende Lumeneinengung und
Gefahr von:
• Thrombose
• Embolie
• Hämodynamischem Versagen
(Herzinsuffizienz, Herzinfarkt,
Herzrhythmusstörungen => steigende
Thromboemboliegefahr!)
Wichtige Beziehungen zu
anderen chron. Erkrankungen:
• Hypertonus + Diabetes mellitus =>
Angiopathie
• Herzrhythmusstörungen
(Vorhofflimmern) => Entstehung von
Thromben im Herzen => Embolie
• Arterielle Thrombose oder Sklerose z.B.
der Arteriae carotis oder vertebralis =>
Embolie
Ischämische Insulte
Vorzeichen
•
•
•
•
•
Cephalgien
Vertigo
Kurzfristige neurologische Ausfälle
Krämpfe, Bewusstseinseinschränkung
TIA
=Transistorische ischämische
Attacke <24h
• PRIND =Prolongierte reversible
ischämische neurologische
Defizite 1 Tag bis maximal
3 – 7 Tage
Ischämische Insulte
Stadien
• I
• II
• III
• IV
• V
asymptomatische
Hirnarterienstenose
TIA
PRIND
progredienter Hirninsult
=fortschreitende Symptome
innerhalb von 6 – 48 Stunden
Kompletter Hirninfarkt – nicht
reversibel, nicht fortschreitend
Ischämische Insulte
mögliche Symptome
• Agnosie (visuelle)
• Hemianopsie
• Anosognosie
• Aphasie
• Apraxie
• Neglect
• Pushersyndrom
• Parese
• Plegie
Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
halbseitiger Gesichtsfeldausfall
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
zentrale Sprachstörung: motorisch (Broca)
„Sprechanstrengung“ – sensorisch
(Wernicke) „Sprachverständnisstörung“
Störung von Handlungen oder
Bewegungsabläufen
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
inkomplette Lähmung (Erschlaffung)
vollständige Lähmung
Ischämische Insulte
Diagnostik I
•
•
•
•
Anamnese
Körperliche Untersuchung
Vitalzeichenkontrolle
CT zum Ausschluss hämorrhagischer
Insult
• EKG und ECHO
• Labor (CK-Mb, Troponin, BZ, Fette,
Gerinnungsstatus)
Ischämische Insulte
Diagnostik II
• Doppler-Sono
• Transkraniale Sono
Ischämische Insulte
Therapie/Basismaßnahmen
•
•
•
•
Beim Patienten bleiben
Notruf
Vitalzeichenkontrolle (ggfs. BAC)
Bewusstsein kontrollieren (falls negativ ->
stabile Seitenlage, sonst 30° -Oberkörperhochlagerung
und Kopf in Mittellage; aber bei Hypotonus ->
Flachlagerung
• O2-Gabe (fallendes O2 und steigendes CO2
verschlimmern das Hirnödem)
I
Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Venöser Zugang (keine i.m. Injektionen da innerhalb von
3-5 h eventuell Lyse möglich ist!)
• RR-Senkung nur, wenn systolisch >200220 oder diastolisch >110 langsam und um maximal
20% des Ausgangswertes! Mit 25-50 mg Ebrantil i.v. oder 1-2
Kapseln Adalat oder 2-4 Hüben Nitrospray
• RR-Steigerung bei Hypotonus auf
mindestens 140 systolisch
für ausreichenden Perfusionsdruck im Gehirn mit
0,5-1ml Akrinor i.v. oder Dopamin über Perfusor
II Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Evtl. (Verängstigung infolge Paresen oder
Aphasie) leichte Sedierung gegen
Hypertonus und
Herzrhythmusstörungen infolge
endogener Adrenalinausschüttung mit 510 mg Diazepam i.v.
• Bei Exsikkose: 500 ml Ringer-LactatLösung
I Therapie nach Apoplex
• Gute medikamentöse Einstellung der
Vorerkrankungen
• Vorzeichen für Re-Infarkt beachten
• Operation bei ertrakranialen
Gefäßerkrankungen
• Mobilisation zur Gefäßprotektion
II Therapie nach Apoplex
Prophylaxen
•
•
•
•
•
•
•
Pneumonieprophylaxe
Aspirationsprophylaxe
Sturzprophylaxe
Thromboseprophylaxe
Dekubitusprophylaxe
Obstipationsprophylaxe
Kontrakturprophylaxe
III Therapie nach Apoplex
Pflege
•
•
•
•
•
•
•
Bei Schluckstörung breiige Nahrung
Bobath-Konzept
Koordination, z.B. Logopädie, KG etc.
Verunsicherung berücksichtigen
Hilfsmittel
Resignation vermeiden
Gestörte Wahrnehmung und Aufmerksamkeit
berücksichtigen
• Lagerung …
Slide 9
APOPLEX
Intrazerebrale
Blutung
Embolie
Thrombose
Kompression
Komastadien
Bewusstlosigkeit = nicht durch äußere Reize (Schmerz)
erweckbar
• I
• II
• III
• IV
• V
Bewusstlosigkeit, keine Paresen, seitengleicher RR,
gezielte Beugereaktion auf Schmerz
Bewusstlosigkeit, Paresen, Anisokorie (Pupillendifferenz
> 1 mm)
zusätzlich Streckkrämpfe (spontan oder auf Reiz) und
Augenbewegungsstörungen
schlaffer Muskeltonus, keine Reaktion auf Schmerz,
weite und reaktionslose Pupillen, Ausfall von Hirnstammreflexen (Korneal-, Schluck- und Hustenreflex)
aber erhaltene Spontanatmung
Hirntod: Apnoe, RR- und Körpertemperatur-Regulation
erloschen
Wichtige neurologische Symptome
• Agnosie (visuelle) Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
• Hemianopsie
halbseitiger Gesichtsfeldausfall
• Anosognosie
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
• Aphasie
zentrale Sprachstörung: motorisch
(Broca) „Sprechanstrengung“ –
sensorisch (Wernicke) Sprachverständnisstörung“
• Apraxie
Störung von Handlungen oder
Bewegungsabläufen
• Neglect
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
• Pushersyndrom Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
• Parese
inkomplette Lähmung (Erschlaffung)
• Plegie
vollständige Lähmung
Häufige Symptome bei
Hirninfarkt rechts
•
•
•
•
•
Linksseitenparese/plegie
Neglect
Pusher
Anosognosie
Raumorientierungsstörung
(akustisch/visuell)
Häufige Symptome bei
Hirninfarkt links
•
•
•
•
•
Rechtsseitenparese/plegie
Aphasie (motorisch/sensorisch)
Apraxie
Agnosien (seltener)
Neglect (häufig nicht erkannt)
Erhöhung des intrakranialen
Drucks
• Volumenzunahme innerhalb des Schädels (Blutung,
Tumor, Ödem, Abszess)
• Durch Störung der Blut- oder Liquorzirkulation
• => Verlagerung und Einklemmung von
Gehirnanteilen in hintere Schädelgrube und
Hinterhauptloch
• Schneller Druckanstieg => in Minuten tödlich
• Langsamer Druckanstieg => oft lange ohne
Beschwerden (TM)
Symptome (anfangs)
intrakraniale Druckerhöhung
•
•
•
•
•
Cephalgien
Übelkeit und Emesis
Singultus
Doppelbilder sehen
Antriebs- und Orientierungsstörungen
Symptome (später)
intrakraniale Druckerhöhung
• Massen- und Wälzbewegungen
• Beuge-Streck-Synergien und
Nackensteife
• Pupillen motorisch verlangsamt
• Blickdeviationen
• Pupillenkopfphänomen =gegenläufige
koordinierte Bulbusbewegungen bei passiver
Kopfbewegung
Therapie bei intrakranialer
Druckerhöhung/ Basismaßnahmen
•
•
•
•
Vermeidung weiterer Druckerhöhung
Sicherung der Vitalfunktionen
Freimachen und –halten der Atemwege
30° Oberkörperhochlagerung (falls bewusstseinsgetrübt in Kombination mit stabiler Seitenlage)
• Vermeidung von Beugung, Überstreckung
und starker Seitwärtsdrehung des Kopfes
wegen der Gefahr der Kompression der Venen =>
Druckanstieg
• Obligatorisch O2-Sonde
Therapie bei intrakranialer
Druckerhöhung/erweiterte
Maßnahmen
• Venöser Zugang
• Symptomatische medikamentöse
Therapie nach ärztlicher Anordnung
Medikamentenbeispiele:
Analgesie: 5-10 mg Morphin i.v.
Gegen Krämpfe: 10 mg Valium oder als Rektiole
Bei Therapieresistenz: Narkoseeinleitung mit 3-5 mg/kg KG
Trapanal i.v.
restriktive Volumentherapie mit maximal 500 ml RingerLaktat-Lösung i.v. (Cave! Keine Mannit- oder Sorbitlösungen!)
Subarachnoidalblutung = SAB
SAB - Schweregrade
• I
asymptomatisch oder leichter
Kopfschmerz, Meningismus
• II Kopfschmerz, Meningismus, evtl.
Hirnnervensymptome
• III Somnolenz, diskrete neurologische
Symptomatik
• IV Sopor (tiefer Schlaf) oder Koma,
neurologische Ausfälle, evtl.
Streckphänomene und vegetative Störungen
• V tiefes Koma, Streckphänomene
Subarachnoidalblutung = SAB
• URSACHE: meist spontane Ruptur eines
Aneurysmas der Hirnbasisarterien
• Vorerkrankung oft Hypertonus
• Blutaustritt in den Subarachnoidalraum (zwischen Pia
mater und Arachnoidea)
Meist vollständige Tamponade der äußeren Liquorräume
Störung der Liquorzirkulation und –resorption
Steigender intrakranialer Druck
Behinderung des venösen Abflusses
Hirnödem
Subarachnoidalblutung = SAB
• Symptome
Oft nach körperlichen Anstrengungen aus völliger
Gesundheit heraus
• Plötzlicher und heftiger in den Nacken
ausstrahlender Kopfschmerz
• Lichtempfindlichkeit
• Übelkeit und Emesis
• Verwirrtheit
• Bewusstseinsstörung bis Koma
Therapie/Basismaßnahmen
• Freimachen und –halten der Atemwege
• Sofortige Immobilisation des Patienten mit
30°- Oberkörperhochlagerung
Therapie/erweiterte Maßnahmen
• Venöser Zugang
• O2-Sonde
• Medikamente nach ärztl. Anordnung:
agitierte Pat. sedieren mit z.B. Valium (Diazepam) oder Dormicum
(Midazolam) 2-5 mg i.v.
Analgesie mit zentral wirkenden Analgetika (CAVE! Kein ASS!): z.B.
Morphin 5-10 mg i.v.
restriktive Volumentherapie mit maximal 500 ml Ringer-Laktat-Lösung i.v.
(Cave! Keine Mannit- oder Sorbitlösungen!)
Blutdruck senken (CAVE! NICHT AUF NORMALWERTE < 160mgHG
wegen der Gefahr der Minderperfusion des Gehirns!) mit z.B. 25 mg
Ebrantil i.v. oder Ca-Antagonisten per Perfusor
• Möglichst schonender Transport in Neurochirurgische
Klinik -> CT, Angiografie, OP (z.b. Aneurysmaclipping)
Ischämische Insulte
Ursachen
Embolie
• Thrombose
• Embolie
• Kompression
Kompression
Thrombose
Pathophysiologie I
Arteriosklerose infolge von:
•
•
•
•
Hypertonus (Vervierfachung des Risikos)
Diabetes mellitus
Fettstoffwechselstörung
Metabolisches Syndrom (Stammfettsucht,
Insulinresistenz mit Hyperinsulinämie, Hypertonus, D.m.,
FST)
• Nikotinabusus
• Adipositas
Pathophysiologie II
Arteriosklerose/Entstehung
•
•
•
•
Schädigung Gefäßendothel
Thrombozytenanlagerung
Hypertonus => Endothelverhärtung
Plaques (= Ablagerung von Kalk und
Fetten) an Stellen mit hoher mechanischer
Belastung (Arterienverzweigungen)
Pathophysiologie III
Arteriosklerose/Entstehung
• => zunehmende Lumeneinengung und
Gefahr von:
• Thrombose
• Embolie
• Hämodynamischem Versagen
(Herzinsuffizienz, Herzinfarkt,
Herzrhythmusstörungen => steigende
Thromboemboliegefahr!)
Wichtige Beziehungen zu
anderen chron. Erkrankungen:
• Hypertonus + Diabetes mellitus =>
Angiopathie
• Herzrhythmusstörungen
(Vorhofflimmern) => Entstehung von
Thromben im Herzen => Embolie
• Arterielle Thrombose oder Sklerose z.B.
der Arteriae carotis oder vertebralis =>
Embolie
Ischämische Insulte
Vorzeichen
•
•
•
•
•
Cephalgien
Vertigo
Kurzfristige neurologische Ausfälle
Krämpfe, Bewusstseinseinschränkung
TIA
=Transistorische ischämische
Attacke <24h
• PRIND =Prolongierte reversible
ischämische neurologische
Defizite 1 Tag bis maximal
3 – 7 Tage
Ischämische Insulte
Stadien
• I
• II
• III
• IV
• V
asymptomatische
Hirnarterienstenose
TIA
PRIND
progredienter Hirninsult
=fortschreitende Symptome
innerhalb von 6 – 48 Stunden
Kompletter Hirninfarkt – nicht
reversibel, nicht fortschreitend
Ischämische Insulte
mögliche Symptome
• Agnosie (visuelle)
• Hemianopsie
• Anosognosie
• Aphasie
• Apraxie
• Neglect
• Pushersyndrom
• Parese
• Plegie
Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
halbseitiger Gesichtsfeldausfall
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
zentrale Sprachstörung: motorisch (Broca)
„Sprechanstrengung“ – sensorisch
(Wernicke) „Sprachverständnisstörung“
Störung von Handlungen oder
Bewegungsabläufen
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
inkomplette Lähmung (Erschlaffung)
vollständige Lähmung
Ischämische Insulte
Diagnostik I
•
•
•
•
Anamnese
Körperliche Untersuchung
Vitalzeichenkontrolle
CT zum Ausschluss hämorrhagischer
Insult
• EKG und ECHO
• Labor (CK-Mb, Troponin, BZ, Fette,
Gerinnungsstatus)
Ischämische Insulte
Diagnostik II
• Doppler-Sono
• Transkraniale Sono
Ischämische Insulte
Therapie/Basismaßnahmen
•
•
•
•
Beim Patienten bleiben
Notruf
Vitalzeichenkontrolle (ggfs. BAC)
Bewusstsein kontrollieren (falls negativ ->
stabile Seitenlage, sonst 30° -Oberkörperhochlagerung
und Kopf in Mittellage; aber bei Hypotonus ->
Flachlagerung
• O2-Gabe (fallendes O2 und steigendes CO2
verschlimmern das Hirnödem)
I
Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Venöser Zugang (keine i.m. Injektionen da innerhalb von
3-5 h eventuell Lyse möglich ist!)
• RR-Senkung nur, wenn systolisch >200220 oder diastolisch >110 langsam und um maximal
20% des Ausgangswertes! Mit 25-50 mg Ebrantil i.v. oder 1-2
Kapseln Adalat oder 2-4 Hüben Nitrospray
• RR-Steigerung bei Hypotonus auf
mindestens 140 systolisch
für ausreichenden Perfusionsdruck im Gehirn mit
0,5-1ml Akrinor i.v. oder Dopamin über Perfusor
II Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Evtl. (Verängstigung infolge Paresen oder
Aphasie) leichte Sedierung gegen
Hypertonus und
Herzrhythmusstörungen infolge
endogener Adrenalinausschüttung mit 510 mg Diazepam i.v.
• Bei Exsikkose: 500 ml Ringer-LactatLösung
I Therapie nach Apoplex
• Gute medikamentöse Einstellung der
Vorerkrankungen
• Vorzeichen für Re-Infarkt beachten
• Operation bei ertrakranialen
Gefäßerkrankungen
• Mobilisation zur Gefäßprotektion
II Therapie nach Apoplex
Prophylaxen
•
•
•
•
•
•
•
Pneumonieprophylaxe
Aspirationsprophylaxe
Sturzprophylaxe
Thromboseprophylaxe
Dekubitusprophylaxe
Obstipationsprophylaxe
Kontrakturprophylaxe
III Therapie nach Apoplex
Pflege
•
•
•
•
•
•
•
Bei Schluckstörung breiige Nahrung
Bobath-Konzept
Koordination, z.B. Logopädie, KG etc.
Verunsicherung berücksichtigen
Hilfsmittel
Resignation vermeiden
Gestörte Wahrnehmung und Aufmerksamkeit
berücksichtigen
• Lagerung …
Slide 10
APOPLEX
Intrazerebrale
Blutung
Embolie
Thrombose
Kompression
Komastadien
Bewusstlosigkeit = nicht durch äußere Reize (Schmerz)
erweckbar
• I
• II
• III
• IV
• V
Bewusstlosigkeit, keine Paresen, seitengleicher RR,
gezielte Beugereaktion auf Schmerz
Bewusstlosigkeit, Paresen, Anisokorie (Pupillendifferenz
> 1 mm)
zusätzlich Streckkrämpfe (spontan oder auf Reiz) und
Augenbewegungsstörungen
schlaffer Muskeltonus, keine Reaktion auf Schmerz,
weite und reaktionslose Pupillen, Ausfall von Hirnstammreflexen (Korneal-, Schluck- und Hustenreflex)
aber erhaltene Spontanatmung
Hirntod: Apnoe, RR- und Körpertemperatur-Regulation
erloschen
Wichtige neurologische Symptome
• Agnosie (visuelle) Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
• Hemianopsie
halbseitiger Gesichtsfeldausfall
• Anosognosie
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
• Aphasie
zentrale Sprachstörung: motorisch
(Broca) „Sprechanstrengung“ –
sensorisch (Wernicke) Sprachverständnisstörung“
• Apraxie
Störung von Handlungen oder
Bewegungsabläufen
• Neglect
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
• Pushersyndrom Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
• Parese
inkomplette Lähmung (Erschlaffung)
• Plegie
vollständige Lähmung
Häufige Symptome bei
Hirninfarkt rechts
•
•
•
•
•
Linksseitenparese/plegie
Neglect
Pusher
Anosognosie
Raumorientierungsstörung
(akustisch/visuell)
Häufige Symptome bei
Hirninfarkt links
•
•
•
•
•
Rechtsseitenparese/plegie
Aphasie (motorisch/sensorisch)
Apraxie
Agnosien (seltener)
Neglect (häufig nicht erkannt)
Erhöhung des intrakranialen
Drucks
• Volumenzunahme innerhalb des Schädels (Blutung,
Tumor, Ödem, Abszess)
• Durch Störung der Blut- oder Liquorzirkulation
• => Verlagerung und Einklemmung von
Gehirnanteilen in hintere Schädelgrube und
Hinterhauptloch
• Schneller Druckanstieg => in Minuten tödlich
• Langsamer Druckanstieg => oft lange ohne
Beschwerden (TM)
Symptome (anfangs)
intrakraniale Druckerhöhung
•
•
•
•
•
Cephalgien
Übelkeit und Emesis
Singultus
Doppelbilder sehen
Antriebs- und Orientierungsstörungen
Symptome (später)
intrakraniale Druckerhöhung
• Massen- und Wälzbewegungen
• Beuge-Streck-Synergien und
Nackensteife
• Pupillen motorisch verlangsamt
• Blickdeviationen
• Pupillenkopfphänomen =gegenläufige
koordinierte Bulbusbewegungen bei passiver
Kopfbewegung
Therapie bei intrakranialer
Druckerhöhung/ Basismaßnahmen
•
•
•
•
Vermeidung weiterer Druckerhöhung
Sicherung der Vitalfunktionen
Freimachen und –halten der Atemwege
30° Oberkörperhochlagerung (falls bewusstseinsgetrübt in Kombination mit stabiler Seitenlage)
• Vermeidung von Beugung, Überstreckung
und starker Seitwärtsdrehung des Kopfes
wegen der Gefahr der Kompression der Venen =>
Druckanstieg
• Obligatorisch O2-Sonde
Therapie bei intrakranialer
Druckerhöhung/erweiterte
Maßnahmen
• Venöser Zugang
• Symptomatische medikamentöse
Therapie nach ärztlicher Anordnung
Medikamentenbeispiele:
Analgesie: 5-10 mg Morphin i.v.
Gegen Krämpfe: 10 mg Valium oder als Rektiole
Bei Therapieresistenz: Narkoseeinleitung mit 3-5 mg/kg KG
Trapanal i.v.
restriktive Volumentherapie mit maximal 500 ml RingerLaktat-Lösung i.v. (Cave! Keine Mannit- oder Sorbitlösungen!)
Subarachnoidalblutung = SAB
SAB - Schweregrade
• I
asymptomatisch oder leichter
Kopfschmerz, Meningismus
• II Kopfschmerz, Meningismus, evtl.
Hirnnervensymptome
• III Somnolenz, diskrete neurologische
Symptomatik
• IV Sopor (tiefer Schlaf) oder Koma,
neurologische Ausfälle, evtl.
Streckphänomene und vegetative Störungen
• V tiefes Koma, Streckphänomene
Subarachnoidalblutung = SAB
• URSACHE: meist spontane Ruptur eines
Aneurysmas der Hirnbasisarterien
• Vorerkrankung oft Hypertonus
• Blutaustritt in den Subarachnoidalraum (zwischen Pia
mater und Arachnoidea)
Meist vollständige Tamponade der äußeren Liquorräume
Störung der Liquorzirkulation und –resorption
Steigender intrakranialer Druck
Behinderung des venösen Abflusses
Hirnödem
Subarachnoidalblutung = SAB
• Symptome
Oft nach körperlichen Anstrengungen aus völliger
Gesundheit heraus
• Plötzlicher und heftiger in den Nacken
ausstrahlender Kopfschmerz
• Lichtempfindlichkeit
• Übelkeit und Emesis
• Verwirrtheit
• Bewusstseinsstörung bis Koma
Therapie/Basismaßnahmen
• Freimachen und –halten der Atemwege
• Sofortige Immobilisation des Patienten mit
30°- Oberkörperhochlagerung
Therapie/erweiterte Maßnahmen
• Venöser Zugang
• O2-Sonde
• Medikamente nach ärztl. Anordnung:
agitierte Pat. sedieren mit z.B. Valium (Diazepam) oder Dormicum
(Midazolam) 2-5 mg i.v.
Analgesie mit zentral wirkenden Analgetika (CAVE! Kein ASS!): z.B.
Morphin 5-10 mg i.v.
restriktive Volumentherapie mit maximal 500 ml Ringer-Laktat-Lösung i.v.
(Cave! Keine Mannit- oder Sorbitlösungen!)
Blutdruck senken (CAVE! NICHT AUF NORMALWERTE < 160mgHG
wegen der Gefahr der Minderperfusion des Gehirns!) mit z.B. 25 mg
Ebrantil i.v. oder Ca-Antagonisten per Perfusor
• Möglichst schonender Transport in Neurochirurgische
Klinik -> CT, Angiografie, OP (z.b. Aneurysmaclipping)
Ischämische Insulte
Ursachen
Embolie
• Thrombose
• Embolie
• Kompression
Kompression
Thrombose
Pathophysiologie I
Arteriosklerose infolge von:
•
•
•
•
Hypertonus (Vervierfachung des Risikos)
Diabetes mellitus
Fettstoffwechselstörung
Metabolisches Syndrom (Stammfettsucht,
Insulinresistenz mit Hyperinsulinämie, Hypertonus, D.m.,
FST)
• Nikotinabusus
• Adipositas
Pathophysiologie II
Arteriosklerose/Entstehung
•
•
•
•
Schädigung Gefäßendothel
Thrombozytenanlagerung
Hypertonus => Endothelverhärtung
Plaques (= Ablagerung von Kalk und
Fetten) an Stellen mit hoher mechanischer
Belastung (Arterienverzweigungen)
Pathophysiologie III
Arteriosklerose/Entstehung
• => zunehmende Lumeneinengung und
Gefahr von:
• Thrombose
• Embolie
• Hämodynamischem Versagen
(Herzinsuffizienz, Herzinfarkt,
Herzrhythmusstörungen => steigende
Thromboemboliegefahr!)
Wichtige Beziehungen zu
anderen chron. Erkrankungen:
• Hypertonus + Diabetes mellitus =>
Angiopathie
• Herzrhythmusstörungen
(Vorhofflimmern) => Entstehung von
Thromben im Herzen => Embolie
• Arterielle Thrombose oder Sklerose z.B.
der Arteriae carotis oder vertebralis =>
Embolie
Ischämische Insulte
Vorzeichen
•
•
•
•
•
Cephalgien
Vertigo
Kurzfristige neurologische Ausfälle
Krämpfe, Bewusstseinseinschränkung
TIA
=Transistorische ischämische
Attacke <24h
• PRIND =Prolongierte reversible
ischämische neurologische
Defizite 1 Tag bis maximal
3 – 7 Tage
Ischämische Insulte
Stadien
• I
• II
• III
• IV
• V
asymptomatische
Hirnarterienstenose
TIA
PRIND
progredienter Hirninsult
=fortschreitende Symptome
innerhalb von 6 – 48 Stunden
Kompletter Hirninfarkt – nicht
reversibel, nicht fortschreitend
Ischämische Insulte
mögliche Symptome
• Agnosie (visuelle)
• Hemianopsie
• Anosognosie
• Aphasie
• Apraxie
• Neglect
• Pushersyndrom
• Parese
• Plegie
Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
halbseitiger Gesichtsfeldausfall
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
zentrale Sprachstörung: motorisch (Broca)
„Sprechanstrengung“ – sensorisch
(Wernicke) „Sprachverständnisstörung“
Störung von Handlungen oder
Bewegungsabläufen
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
inkomplette Lähmung (Erschlaffung)
vollständige Lähmung
Ischämische Insulte
Diagnostik I
•
•
•
•
Anamnese
Körperliche Untersuchung
Vitalzeichenkontrolle
CT zum Ausschluss hämorrhagischer
Insult
• EKG und ECHO
• Labor (CK-Mb, Troponin, BZ, Fette,
Gerinnungsstatus)
Ischämische Insulte
Diagnostik II
• Doppler-Sono
• Transkraniale Sono
Ischämische Insulte
Therapie/Basismaßnahmen
•
•
•
•
Beim Patienten bleiben
Notruf
Vitalzeichenkontrolle (ggfs. BAC)
Bewusstsein kontrollieren (falls negativ ->
stabile Seitenlage, sonst 30° -Oberkörperhochlagerung
und Kopf in Mittellage; aber bei Hypotonus ->
Flachlagerung
• O2-Gabe (fallendes O2 und steigendes CO2
verschlimmern das Hirnödem)
I
Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Venöser Zugang (keine i.m. Injektionen da innerhalb von
3-5 h eventuell Lyse möglich ist!)
• RR-Senkung nur, wenn systolisch >200220 oder diastolisch >110 langsam und um maximal
20% des Ausgangswertes! Mit 25-50 mg Ebrantil i.v. oder 1-2
Kapseln Adalat oder 2-4 Hüben Nitrospray
• RR-Steigerung bei Hypotonus auf
mindestens 140 systolisch
für ausreichenden Perfusionsdruck im Gehirn mit
0,5-1ml Akrinor i.v. oder Dopamin über Perfusor
II Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Evtl. (Verängstigung infolge Paresen oder
Aphasie) leichte Sedierung gegen
Hypertonus und
Herzrhythmusstörungen infolge
endogener Adrenalinausschüttung mit 510 mg Diazepam i.v.
• Bei Exsikkose: 500 ml Ringer-LactatLösung
I Therapie nach Apoplex
• Gute medikamentöse Einstellung der
Vorerkrankungen
• Vorzeichen für Re-Infarkt beachten
• Operation bei ertrakranialen
Gefäßerkrankungen
• Mobilisation zur Gefäßprotektion
II Therapie nach Apoplex
Prophylaxen
•
•
•
•
•
•
•
Pneumonieprophylaxe
Aspirationsprophylaxe
Sturzprophylaxe
Thromboseprophylaxe
Dekubitusprophylaxe
Obstipationsprophylaxe
Kontrakturprophylaxe
III Therapie nach Apoplex
Pflege
•
•
•
•
•
•
•
Bei Schluckstörung breiige Nahrung
Bobath-Konzept
Koordination, z.B. Logopädie, KG etc.
Verunsicherung berücksichtigen
Hilfsmittel
Resignation vermeiden
Gestörte Wahrnehmung und Aufmerksamkeit
berücksichtigen
• Lagerung …
Slide 11
APOPLEX
Intrazerebrale
Blutung
Embolie
Thrombose
Kompression
Komastadien
Bewusstlosigkeit = nicht durch äußere Reize (Schmerz)
erweckbar
• I
• II
• III
• IV
• V
Bewusstlosigkeit, keine Paresen, seitengleicher RR,
gezielte Beugereaktion auf Schmerz
Bewusstlosigkeit, Paresen, Anisokorie (Pupillendifferenz
> 1 mm)
zusätzlich Streckkrämpfe (spontan oder auf Reiz) und
Augenbewegungsstörungen
schlaffer Muskeltonus, keine Reaktion auf Schmerz,
weite und reaktionslose Pupillen, Ausfall von Hirnstammreflexen (Korneal-, Schluck- und Hustenreflex)
aber erhaltene Spontanatmung
Hirntod: Apnoe, RR- und Körpertemperatur-Regulation
erloschen
Wichtige neurologische Symptome
• Agnosie (visuelle) Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
• Hemianopsie
halbseitiger Gesichtsfeldausfall
• Anosognosie
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
• Aphasie
zentrale Sprachstörung: motorisch
(Broca) „Sprechanstrengung“ –
sensorisch (Wernicke) Sprachverständnisstörung“
• Apraxie
Störung von Handlungen oder
Bewegungsabläufen
• Neglect
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
• Pushersyndrom Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
• Parese
inkomplette Lähmung (Erschlaffung)
• Plegie
vollständige Lähmung
Häufige Symptome bei
Hirninfarkt rechts
•
•
•
•
•
Linksseitenparese/plegie
Neglect
Pusher
Anosognosie
Raumorientierungsstörung
(akustisch/visuell)
Häufige Symptome bei
Hirninfarkt links
•
•
•
•
•
Rechtsseitenparese/plegie
Aphasie (motorisch/sensorisch)
Apraxie
Agnosien (seltener)
Neglect (häufig nicht erkannt)
Erhöhung des intrakranialen
Drucks
• Volumenzunahme innerhalb des Schädels (Blutung,
Tumor, Ödem, Abszess)
• Durch Störung der Blut- oder Liquorzirkulation
• => Verlagerung und Einklemmung von
Gehirnanteilen in hintere Schädelgrube und
Hinterhauptloch
• Schneller Druckanstieg => in Minuten tödlich
• Langsamer Druckanstieg => oft lange ohne
Beschwerden (TM)
Symptome (anfangs)
intrakraniale Druckerhöhung
•
•
•
•
•
Cephalgien
Übelkeit und Emesis
Singultus
Doppelbilder sehen
Antriebs- und Orientierungsstörungen
Symptome (später)
intrakraniale Druckerhöhung
• Massen- und Wälzbewegungen
• Beuge-Streck-Synergien und
Nackensteife
• Pupillen motorisch verlangsamt
• Blickdeviationen
• Pupillenkopfphänomen =gegenläufige
koordinierte Bulbusbewegungen bei passiver
Kopfbewegung
Therapie bei intrakranialer
Druckerhöhung/ Basismaßnahmen
•
•
•
•
Vermeidung weiterer Druckerhöhung
Sicherung der Vitalfunktionen
Freimachen und –halten der Atemwege
30° Oberkörperhochlagerung (falls bewusstseinsgetrübt in Kombination mit stabiler Seitenlage)
• Vermeidung von Beugung, Überstreckung
und starker Seitwärtsdrehung des Kopfes
wegen der Gefahr der Kompression der Venen =>
Druckanstieg
• Obligatorisch O2-Sonde
Therapie bei intrakranialer
Druckerhöhung/erweiterte
Maßnahmen
• Venöser Zugang
• Symptomatische medikamentöse
Therapie nach ärztlicher Anordnung
Medikamentenbeispiele:
Analgesie: 5-10 mg Morphin i.v.
Gegen Krämpfe: 10 mg Valium oder als Rektiole
Bei Therapieresistenz: Narkoseeinleitung mit 3-5 mg/kg KG
Trapanal i.v.
restriktive Volumentherapie mit maximal 500 ml RingerLaktat-Lösung i.v. (Cave! Keine Mannit- oder Sorbitlösungen!)
Subarachnoidalblutung = SAB
SAB - Schweregrade
• I
asymptomatisch oder leichter
Kopfschmerz, Meningismus
• II Kopfschmerz, Meningismus, evtl.
Hirnnervensymptome
• III Somnolenz, diskrete neurologische
Symptomatik
• IV Sopor (tiefer Schlaf) oder Koma,
neurologische Ausfälle, evtl.
Streckphänomene und vegetative Störungen
• V tiefes Koma, Streckphänomene
Subarachnoidalblutung = SAB
• URSACHE: meist spontane Ruptur eines
Aneurysmas der Hirnbasisarterien
• Vorerkrankung oft Hypertonus
• Blutaustritt in den Subarachnoidalraum (zwischen Pia
mater und Arachnoidea)
Meist vollständige Tamponade der äußeren Liquorräume
Störung der Liquorzirkulation und –resorption
Steigender intrakranialer Druck
Behinderung des venösen Abflusses
Hirnödem
Subarachnoidalblutung = SAB
• Symptome
Oft nach körperlichen Anstrengungen aus völliger
Gesundheit heraus
• Plötzlicher und heftiger in den Nacken
ausstrahlender Kopfschmerz
• Lichtempfindlichkeit
• Übelkeit und Emesis
• Verwirrtheit
• Bewusstseinsstörung bis Koma
Therapie/Basismaßnahmen
• Freimachen und –halten der Atemwege
• Sofortige Immobilisation des Patienten mit
30°- Oberkörperhochlagerung
Therapie/erweiterte Maßnahmen
• Venöser Zugang
• O2-Sonde
• Medikamente nach ärztl. Anordnung:
agitierte Pat. sedieren mit z.B. Valium (Diazepam) oder Dormicum
(Midazolam) 2-5 mg i.v.
Analgesie mit zentral wirkenden Analgetika (CAVE! Kein ASS!): z.B.
Morphin 5-10 mg i.v.
restriktive Volumentherapie mit maximal 500 ml Ringer-Laktat-Lösung i.v.
(Cave! Keine Mannit- oder Sorbitlösungen!)
Blutdruck senken (CAVE! NICHT AUF NORMALWERTE < 160mgHG
wegen der Gefahr der Minderperfusion des Gehirns!) mit z.B. 25 mg
Ebrantil i.v. oder Ca-Antagonisten per Perfusor
• Möglichst schonender Transport in Neurochirurgische
Klinik -> CT, Angiografie, OP (z.b. Aneurysmaclipping)
Ischämische Insulte
Ursachen
Embolie
• Thrombose
• Embolie
• Kompression
Kompression
Thrombose
Pathophysiologie I
Arteriosklerose infolge von:
•
•
•
•
Hypertonus (Vervierfachung des Risikos)
Diabetes mellitus
Fettstoffwechselstörung
Metabolisches Syndrom (Stammfettsucht,
Insulinresistenz mit Hyperinsulinämie, Hypertonus, D.m.,
FST)
• Nikotinabusus
• Adipositas
Pathophysiologie II
Arteriosklerose/Entstehung
•
•
•
•
Schädigung Gefäßendothel
Thrombozytenanlagerung
Hypertonus => Endothelverhärtung
Plaques (= Ablagerung von Kalk und
Fetten) an Stellen mit hoher mechanischer
Belastung (Arterienverzweigungen)
Pathophysiologie III
Arteriosklerose/Entstehung
• => zunehmende Lumeneinengung und
Gefahr von:
• Thrombose
• Embolie
• Hämodynamischem Versagen
(Herzinsuffizienz, Herzinfarkt,
Herzrhythmusstörungen => steigende
Thromboemboliegefahr!)
Wichtige Beziehungen zu
anderen chron. Erkrankungen:
• Hypertonus + Diabetes mellitus =>
Angiopathie
• Herzrhythmusstörungen
(Vorhofflimmern) => Entstehung von
Thromben im Herzen => Embolie
• Arterielle Thrombose oder Sklerose z.B.
der Arteriae carotis oder vertebralis =>
Embolie
Ischämische Insulte
Vorzeichen
•
•
•
•
•
Cephalgien
Vertigo
Kurzfristige neurologische Ausfälle
Krämpfe, Bewusstseinseinschränkung
TIA
=Transistorische ischämische
Attacke <24h
• PRIND =Prolongierte reversible
ischämische neurologische
Defizite 1 Tag bis maximal
3 – 7 Tage
Ischämische Insulte
Stadien
• I
• II
• III
• IV
• V
asymptomatische
Hirnarterienstenose
TIA
PRIND
progredienter Hirninsult
=fortschreitende Symptome
innerhalb von 6 – 48 Stunden
Kompletter Hirninfarkt – nicht
reversibel, nicht fortschreitend
Ischämische Insulte
mögliche Symptome
• Agnosie (visuelle)
• Hemianopsie
• Anosognosie
• Aphasie
• Apraxie
• Neglect
• Pushersyndrom
• Parese
• Plegie
Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
halbseitiger Gesichtsfeldausfall
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
zentrale Sprachstörung: motorisch (Broca)
„Sprechanstrengung“ – sensorisch
(Wernicke) „Sprachverständnisstörung“
Störung von Handlungen oder
Bewegungsabläufen
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
inkomplette Lähmung (Erschlaffung)
vollständige Lähmung
Ischämische Insulte
Diagnostik I
•
•
•
•
Anamnese
Körperliche Untersuchung
Vitalzeichenkontrolle
CT zum Ausschluss hämorrhagischer
Insult
• EKG und ECHO
• Labor (CK-Mb, Troponin, BZ, Fette,
Gerinnungsstatus)
Ischämische Insulte
Diagnostik II
• Doppler-Sono
• Transkraniale Sono
Ischämische Insulte
Therapie/Basismaßnahmen
•
•
•
•
Beim Patienten bleiben
Notruf
Vitalzeichenkontrolle (ggfs. BAC)
Bewusstsein kontrollieren (falls negativ ->
stabile Seitenlage, sonst 30° -Oberkörperhochlagerung
und Kopf in Mittellage; aber bei Hypotonus ->
Flachlagerung
• O2-Gabe (fallendes O2 und steigendes CO2
verschlimmern das Hirnödem)
I
Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Venöser Zugang (keine i.m. Injektionen da innerhalb von
3-5 h eventuell Lyse möglich ist!)
• RR-Senkung nur, wenn systolisch >200220 oder diastolisch >110 langsam und um maximal
20% des Ausgangswertes! Mit 25-50 mg Ebrantil i.v. oder 1-2
Kapseln Adalat oder 2-4 Hüben Nitrospray
• RR-Steigerung bei Hypotonus auf
mindestens 140 systolisch
für ausreichenden Perfusionsdruck im Gehirn mit
0,5-1ml Akrinor i.v. oder Dopamin über Perfusor
II Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Evtl. (Verängstigung infolge Paresen oder
Aphasie) leichte Sedierung gegen
Hypertonus und
Herzrhythmusstörungen infolge
endogener Adrenalinausschüttung mit 510 mg Diazepam i.v.
• Bei Exsikkose: 500 ml Ringer-LactatLösung
I Therapie nach Apoplex
• Gute medikamentöse Einstellung der
Vorerkrankungen
• Vorzeichen für Re-Infarkt beachten
• Operation bei ertrakranialen
Gefäßerkrankungen
• Mobilisation zur Gefäßprotektion
II Therapie nach Apoplex
Prophylaxen
•
•
•
•
•
•
•
Pneumonieprophylaxe
Aspirationsprophylaxe
Sturzprophylaxe
Thromboseprophylaxe
Dekubitusprophylaxe
Obstipationsprophylaxe
Kontrakturprophylaxe
III Therapie nach Apoplex
Pflege
•
•
•
•
•
•
•
Bei Schluckstörung breiige Nahrung
Bobath-Konzept
Koordination, z.B. Logopädie, KG etc.
Verunsicherung berücksichtigen
Hilfsmittel
Resignation vermeiden
Gestörte Wahrnehmung und Aufmerksamkeit
berücksichtigen
• Lagerung …
Slide 12
APOPLEX
Intrazerebrale
Blutung
Embolie
Thrombose
Kompression
Komastadien
Bewusstlosigkeit = nicht durch äußere Reize (Schmerz)
erweckbar
• I
• II
• III
• IV
• V
Bewusstlosigkeit, keine Paresen, seitengleicher RR,
gezielte Beugereaktion auf Schmerz
Bewusstlosigkeit, Paresen, Anisokorie (Pupillendifferenz
> 1 mm)
zusätzlich Streckkrämpfe (spontan oder auf Reiz) und
Augenbewegungsstörungen
schlaffer Muskeltonus, keine Reaktion auf Schmerz,
weite und reaktionslose Pupillen, Ausfall von Hirnstammreflexen (Korneal-, Schluck- und Hustenreflex)
aber erhaltene Spontanatmung
Hirntod: Apnoe, RR- und Körpertemperatur-Regulation
erloschen
Wichtige neurologische Symptome
• Agnosie (visuelle) Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
• Hemianopsie
halbseitiger Gesichtsfeldausfall
• Anosognosie
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
• Aphasie
zentrale Sprachstörung: motorisch
(Broca) „Sprechanstrengung“ –
sensorisch (Wernicke) Sprachverständnisstörung“
• Apraxie
Störung von Handlungen oder
Bewegungsabläufen
• Neglect
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
• Pushersyndrom Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
• Parese
inkomplette Lähmung (Erschlaffung)
• Plegie
vollständige Lähmung
Häufige Symptome bei
Hirninfarkt rechts
•
•
•
•
•
Linksseitenparese/plegie
Neglect
Pusher
Anosognosie
Raumorientierungsstörung
(akustisch/visuell)
Häufige Symptome bei
Hirninfarkt links
•
•
•
•
•
Rechtsseitenparese/plegie
Aphasie (motorisch/sensorisch)
Apraxie
Agnosien (seltener)
Neglect (häufig nicht erkannt)
Erhöhung des intrakranialen
Drucks
• Volumenzunahme innerhalb des Schädels (Blutung,
Tumor, Ödem, Abszess)
• Durch Störung der Blut- oder Liquorzirkulation
• => Verlagerung und Einklemmung von
Gehirnanteilen in hintere Schädelgrube und
Hinterhauptloch
• Schneller Druckanstieg => in Minuten tödlich
• Langsamer Druckanstieg => oft lange ohne
Beschwerden (TM)
Symptome (anfangs)
intrakraniale Druckerhöhung
•
•
•
•
•
Cephalgien
Übelkeit und Emesis
Singultus
Doppelbilder sehen
Antriebs- und Orientierungsstörungen
Symptome (später)
intrakraniale Druckerhöhung
• Massen- und Wälzbewegungen
• Beuge-Streck-Synergien und
Nackensteife
• Pupillen motorisch verlangsamt
• Blickdeviationen
• Pupillenkopfphänomen =gegenläufige
koordinierte Bulbusbewegungen bei passiver
Kopfbewegung
Therapie bei intrakranialer
Druckerhöhung/ Basismaßnahmen
•
•
•
•
Vermeidung weiterer Druckerhöhung
Sicherung der Vitalfunktionen
Freimachen und –halten der Atemwege
30° Oberkörperhochlagerung (falls bewusstseinsgetrübt in Kombination mit stabiler Seitenlage)
• Vermeidung von Beugung, Überstreckung
und starker Seitwärtsdrehung des Kopfes
wegen der Gefahr der Kompression der Venen =>
Druckanstieg
• Obligatorisch O2-Sonde
Therapie bei intrakranialer
Druckerhöhung/erweiterte
Maßnahmen
• Venöser Zugang
• Symptomatische medikamentöse
Therapie nach ärztlicher Anordnung
Medikamentenbeispiele:
Analgesie: 5-10 mg Morphin i.v.
Gegen Krämpfe: 10 mg Valium oder als Rektiole
Bei Therapieresistenz: Narkoseeinleitung mit 3-5 mg/kg KG
Trapanal i.v.
restriktive Volumentherapie mit maximal 500 ml RingerLaktat-Lösung i.v. (Cave! Keine Mannit- oder Sorbitlösungen!)
Subarachnoidalblutung = SAB
SAB - Schweregrade
• I
asymptomatisch oder leichter
Kopfschmerz, Meningismus
• II Kopfschmerz, Meningismus, evtl.
Hirnnervensymptome
• III Somnolenz, diskrete neurologische
Symptomatik
• IV Sopor (tiefer Schlaf) oder Koma,
neurologische Ausfälle, evtl.
Streckphänomene und vegetative Störungen
• V tiefes Koma, Streckphänomene
Subarachnoidalblutung = SAB
• URSACHE: meist spontane Ruptur eines
Aneurysmas der Hirnbasisarterien
• Vorerkrankung oft Hypertonus
• Blutaustritt in den Subarachnoidalraum (zwischen Pia
mater und Arachnoidea)
Meist vollständige Tamponade der äußeren Liquorräume
Störung der Liquorzirkulation und –resorption
Steigender intrakranialer Druck
Behinderung des venösen Abflusses
Hirnödem
Subarachnoidalblutung = SAB
• Symptome
Oft nach körperlichen Anstrengungen aus völliger
Gesundheit heraus
• Plötzlicher und heftiger in den Nacken
ausstrahlender Kopfschmerz
• Lichtempfindlichkeit
• Übelkeit und Emesis
• Verwirrtheit
• Bewusstseinsstörung bis Koma
Therapie/Basismaßnahmen
• Freimachen und –halten der Atemwege
• Sofortige Immobilisation des Patienten mit
30°- Oberkörperhochlagerung
Therapie/erweiterte Maßnahmen
• Venöser Zugang
• O2-Sonde
• Medikamente nach ärztl. Anordnung:
agitierte Pat. sedieren mit z.B. Valium (Diazepam) oder Dormicum
(Midazolam) 2-5 mg i.v.
Analgesie mit zentral wirkenden Analgetika (CAVE! Kein ASS!): z.B.
Morphin 5-10 mg i.v.
restriktive Volumentherapie mit maximal 500 ml Ringer-Laktat-Lösung i.v.
(Cave! Keine Mannit- oder Sorbitlösungen!)
Blutdruck senken (CAVE! NICHT AUF NORMALWERTE < 160mgHG
wegen der Gefahr der Minderperfusion des Gehirns!) mit z.B. 25 mg
Ebrantil i.v. oder Ca-Antagonisten per Perfusor
• Möglichst schonender Transport in Neurochirurgische
Klinik -> CT, Angiografie, OP (z.b. Aneurysmaclipping)
Ischämische Insulte
Ursachen
Embolie
• Thrombose
• Embolie
• Kompression
Kompression
Thrombose
Pathophysiologie I
Arteriosklerose infolge von:
•
•
•
•
Hypertonus (Vervierfachung des Risikos)
Diabetes mellitus
Fettstoffwechselstörung
Metabolisches Syndrom (Stammfettsucht,
Insulinresistenz mit Hyperinsulinämie, Hypertonus, D.m.,
FST)
• Nikotinabusus
• Adipositas
Pathophysiologie II
Arteriosklerose/Entstehung
•
•
•
•
Schädigung Gefäßendothel
Thrombozytenanlagerung
Hypertonus => Endothelverhärtung
Plaques (= Ablagerung von Kalk und
Fetten) an Stellen mit hoher mechanischer
Belastung (Arterienverzweigungen)
Pathophysiologie III
Arteriosklerose/Entstehung
• => zunehmende Lumeneinengung und
Gefahr von:
• Thrombose
• Embolie
• Hämodynamischem Versagen
(Herzinsuffizienz, Herzinfarkt,
Herzrhythmusstörungen => steigende
Thromboemboliegefahr!)
Wichtige Beziehungen zu
anderen chron. Erkrankungen:
• Hypertonus + Diabetes mellitus =>
Angiopathie
• Herzrhythmusstörungen
(Vorhofflimmern) => Entstehung von
Thromben im Herzen => Embolie
• Arterielle Thrombose oder Sklerose z.B.
der Arteriae carotis oder vertebralis =>
Embolie
Ischämische Insulte
Vorzeichen
•
•
•
•
•
Cephalgien
Vertigo
Kurzfristige neurologische Ausfälle
Krämpfe, Bewusstseinseinschränkung
TIA
=Transistorische ischämische
Attacke <24h
• PRIND =Prolongierte reversible
ischämische neurologische
Defizite 1 Tag bis maximal
3 – 7 Tage
Ischämische Insulte
Stadien
• I
• II
• III
• IV
• V
asymptomatische
Hirnarterienstenose
TIA
PRIND
progredienter Hirninsult
=fortschreitende Symptome
innerhalb von 6 – 48 Stunden
Kompletter Hirninfarkt – nicht
reversibel, nicht fortschreitend
Ischämische Insulte
mögliche Symptome
• Agnosie (visuelle)
• Hemianopsie
• Anosognosie
• Aphasie
• Apraxie
• Neglect
• Pushersyndrom
• Parese
• Plegie
Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
halbseitiger Gesichtsfeldausfall
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
zentrale Sprachstörung: motorisch (Broca)
„Sprechanstrengung“ – sensorisch
(Wernicke) „Sprachverständnisstörung“
Störung von Handlungen oder
Bewegungsabläufen
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
inkomplette Lähmung (Erschlaffung)
vollständige Lähmung
Ischämische Insulte
Diagnostik I
•
•
•
•
Anamnese
Körperliche Untersuchung
Vitalzeichenkontrolle
CT zum Ausschluss hämorrhagischer
Insult
• EKG und ECHO
• Labor (CK-Mb, Troponin, BZ, Fette,
Gerinnungsstatus)
Ischämische Insulte
Diagnostik II
• Doppler-Sono
• Transkraniale Sono
Ischämische Insulte
Therapie/Basismaßnahmen
•
•
•
•
Beim Patienten bleiben
Notruf
Vitalzeichenkontrolle (ggfs. BAC)
Bewusstsein kontrollieren (falls negativ ->
stabile Seitenlage, sonst 30° -Oberkörperhochlagerung
und Kopf in Mittellage; aber bei Hypotonus ->
Flachlagerung
• O2-Gabe (fallendes O2 und steigendes CO2
verschlimmern das Hirnödem)
I
Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Venöser Zugang (keine i.m. Injektionen da innerhalb von
3-5 h eventuell Lyse möglich ist!)
• RR-Senkung nur, wenn systolisch >200220 oder diastolisch >110 langsam und um maximal
20% des Ausgangswertes! Mit 25-50 mg Ebrantil i.v. oder 1-2
Kapseln Adalat oder 2-4 Hüben Nitrospray
• RR-Steigerung bei Hypotonus auf
mindestens 140 systolisch
für ausreichenden Perfusionsdruck im Gehirn mit
0,5-1ml Akrinor i.v. oder Dopamin über Perfusor
II Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Evtl. (Verängstigung infolge Paresen oder
Aphasie) leichte Sedierung gegen
Hypertonus und
Herzrhythmusstörungen infolge
endogener Adrenalinausschüttung mit 510 mg Diazepam i.v.
• Bei Exsikkose: 500 ml Ringer-LactatLösung
I Therapie nach Apoplex
• Gute medikamentöse Einstellung der
Vorerkrankungen
• Vorzeichen für Re-Infarkt beachten
• Operation bei ertrakranialen
Gefäßerkrankungen
• Mobilisation zur Gefäßprotektion
II Therapie nach Apoplex
Prophylaxen
•
•
•
•
•
•
•
Pneumonieprophylaxe
Aspirationsprophylaxe
Sturzprophylaxe
Thromboseprophylaxe
Dekubitusprophylaxe
Obstipationsprophylaxe
Kontrakturprophylaxe
III Therapie nach Apoplex
Pflege
•
•
•
•
•
•
•
Bei Schluckstörung breiige Nahrung
Bobath-Konzept
Koordination, z.B. Logopädie, KG etc.
Verunsicherung berücksichtigen
Hilfsmittel
Resignation vermeiden
Gestörte Wahrnehmung und Aufmerksamkeit
berücksichtigen
• Lagerung …
Slide 13
APOPLEX
Intrazerebrale
Blutung
Embolie
Thrombose
Kompression
Komastadien
Bewusstlosigkeit = nicht durch äußere Reize (Schmerz)
erweckbar
• I
• II
• III
• IV
• V
Bewusstlosigkeit, keine Paresen, seitengleicher RR,
gezielte Beugereaktion auf Schmerz
Bewusstlosigkeit, Paresen, Anisokorie (Pupillendifferenz
> 1 mm)
zusätzlich Streckkrämpfe (spontan oder auf Reiz) und
Augenbewegungsstörungen
schlaffer Muskeltonus, keine Reaktion auf Schmerz,
weite und reaktionslose Pupillen, Ausfall von Hirnstammreflexen (Korneal-, Schluck- und Hustenreflex)
aber erhaltene Spontanatmung
Hirntod: Apnoe, RR- und Körpertemperatur-Regulation
erloschen
Wichtige neurologische Symptome
• Agnosie (visuelle) Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
• Hemianopsie
halbseitiger Gesichtsfeldausfall
• Anosognosie
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
• Aphasie
zentrale Sprachstörung: motorisch
(Broca) „Sprechanstrengung“ –
sensorisch (Wernicke) Sprachverständnisstörung“
• Apraxie
Störung von Handlungen oder
Bewegungsabläufen
• Neglect
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
• Pushersyndrom Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
• Parese
inkomplette Lähmung (Erschlaffung)
• Plegie
vollständige Lähmung
Häufige Symptome bei
Hirninfarkt rechts
•
•
•
•
•
Linksseitenparese/plegie
Neglect
Pusher
Anosognosie
Raumorientierungsstörung
(akustisch/visuell)
Häufige Symptome bei
Hirninfarkt links
•
•
•
•
•
Rechtsseitenparese/plegie
Aphasie (motorisch/sensorisch)
Apraxie
Agnosien (seltener)
Neglect (häufig nicht erkannt)
Erhöhung des intrakranialen
Drucks
• Volumenzunahme innerhalb des Schädels (Blutung,
Tumor, Ödem, Abszess)
• Durch Störung der Blut- oder Liquorzirkulation
• => Verlagerung und Einklemmung von
Gehirnanteilen in hintere Schädelgrube und
Hinterhauptloch
• Schneller Druckanstieg => in Minuten tödlich
• Langsamer Druckanstieg => oft lange ohne
Beschwerden (TM)
Symptome (anfangs)
intrakraniale Druckerhöhung
•
•
•
•
•
Cephalgien
Übelkeit und Emesis
Singultus
Doppelbilder sehen
Antriebs- und Orientierungsstörungen
Symptome (später)
intrakraniale Druckerhöhung
• Massen- und Wälzbewegungen
• Beuge-Streck-Synergien und
Nackensteife
• Pupillen motorisch verlangsamt
• Blickdeviationen
• Pupillenkopfphänomen =gegenläufige
koordinierte Bulbusbewegungen bei passiver
Kopfbewegung
Therapie bei intrakranialer
Druckerhöhung/ Basismaßnahmen
•
•
•
•
Vermeidung weiterer Druckerhöhung
Sicherung der Vitalfunktionen
Freimachen und –halten der Atemwege
30° Oberkörperhochlagerung (falls bewusstseinsgetrübt in Kombination mit stabiler Seitenlage)
• Vermeidung von Beugung, Überstreckung
und starker Seitwärtsdrehung des Kopfes
wegen der Gefahr der Kompression der Venen =>
Druckanstieg
• Obligatorisch O2-Sonde
Therapie bei intrakranialer
Druckerhöhung/erweiterte
Maßnahmen
• Venöser Zugang
• Symptomatische medikamentöse
Therapie nach ärztlicher Anordnung
Medikamentenbeispiele:
Analgesie: 5-10 mg Morphin i.v.
Gegen Krämpfe: 10 mg Valium oder als Rektiole
Bei Therapieresistenz: Narkoseeinleitung mit 3-5 mg/kg KG
Trapanal i.v.
restriktive Volumentherapie mit maximal 500 ml RingerLaktat-Lösung i.v. (Cave! Keine Mannit- oder Sorbitlösungen!)
Subarachnoidalblutung = SAB
SAB - Schweregrade
• I
asymptomatisch oder leichter
Kopfschmerz, Meningismus
• II Kopfschmerz, Meningismus, evtl.
Hirnnervensymptome
• III Somnolenz, diskrete neurologische
Symptomatik
• IV Sopor (tiefer Schlaf) oder Koma,
neurologische Ausfälle, evtl.
Streckphänomene und vegetative Störungen
• V tiefes Koma, Streckphänomene
Subarachnoidalblutung = SAB
• URSACHE: meist spontane Ruptur eines
Aneurysmas der Hirnbasisarterien
• Vorerkrankung oft Hypertonus
• Blutaustritt in den Subarachnoidalraum (zwischen Pia
mater und Arachnoidea)
Meist vollständige Tamponade der äußeren Liquorräume
Störung der Liquorzirkulation und –resorption
Steigender intrakranialer Druck
Behinderung des venösen Abflusses
Hirnödem
Subarachnoidalblutung = SAB
• Symptome
Oft nach körperlichen Anstrengungen aus völliger
Gesundheit heraus
• Plötzlicher und heftiger in den Nacken
ausstrahlender Kopfschmerz
• Lichtempfindlichkeit
• Übelkeit und Emesis
• Verwirrtheit
• Bewusstseinsstörung bis Koma
Therapie/Basismaßnahmen
• Freimachen und –halten der Atemwege
• Sofortige Immobilisation des Patienten mit
30°- Oberkörperhochlagerung
Therapie/erweiterte Maßnahmen
• Venöser Zugang
• O2-Sonde
• Medikamente nach ärztl. Anordnung:
agitierte Pat. sedieren mit z.B. Valium (Diazepam) oder Dormicum
(Midazolam) 2-5 mg i.v.
Analgesie mit zentral wirkenden Analgetika (CAVE! Kein ASS!): z.B.
Morphin 5-10 mg i.v.
restriktive Volumentherapie mit maximal 500 ml Ringer-Laktat-Lösung i.v.
(Cave! Keine Mannit- oder Sorbitlösungen!)
Blutdruck senken (CAVE! NICHT AUF NORMALWERTE < 160mgHG
wegen der Gefahr der Minderperfusion des Gehirns!) mit z.B. 25 mg
Ebrantil i.v. oder Ca-Antagonisten per Perfusor
• Möglichst schonender Transport in Neurochirurgische
Klinik -> CT, Angiografie, OP (z.b. Aneurysmaclipping)
Ischämische Insulte
Ursachen
Embolie
• Thrombose
• Embolie
• Kompression
Kompression
Thrombose
Pathophysiologie I
Arteriosklerose infolge von:
•
•
•
•
Hypertonus (Vervierfachung des Risikos)
Diabetes mellitus
Fettstoffwechselstörung
Metabolisches Syndrom (Stammfettsucht,
Insulinresistenz mit Hyperinsulinämie, Hypertonus, D.m.,
FST)
• Nikotinabusus
• Adipositas
Pathophysiologie II
Arteriosklerose/Entstehung
•
•
•
•
Schädigung Gefäßendothel
Thrombozytenanlagerung
Hypertonus => Endothelverhärtung
Plaques (= Ablagerung von Kalk und
Fetten) an Stellen mit hoher mechanischer
Belastung (Arterienverzweigungen)
Pathophysiologie III
Arteriosklerose/Entstehung
• => zunehmende Lumeneinengung und
Gefahr von:
• Thrombose
• Embolie
• Hämodynamischem Versagen
(Herzinsuffizienz, Herzinfarkt,
Herzrhythmusstörungen => steigende
Thromboemboliegefahr!)
Wichtige Beziehungen zu
anderen chron. Erkrankungen:
• Hypertonus + Diabetes mellitus =>
Angiopathie
• Herzrhythmusstörungen
(Vorhofflimmern) => Entstehung von
Thromben im Herzen => Embolie
• Arterielle Thrombose oder Sklerose z.B.
der Arteriae carotis oder vertebralis =>
Embolie
Ischämische Insulte
Vorzeichen
•
•
•
•
•
Cephalgien
Vertigo
Kurzfristige neurologische Ausfälle
Krämpfe, Bewusstseinseinschränkung
TIA
=Transistorische ischämische
Attacke <24h
• PRIND =Prolongierte reversible
ischämische neurologische
Defizite 1 Tag bis maximal
3 – 7 Tage
Ischämische Insulte
Stadien
• I
• II
• III
• IV
• V
asymptomatische
Hirnarterienstenose
TIA
PRIND
progredienter Hirninsult
=fortschreitende Symptome
innerhalb von 6 – 48 Stunden
Kompletter Hirninfarkt – nicht
reversibel, nicht fortschreitend
Ischämische Insulte
mögliche Symptome
• Agnosie (visuelle)
• Hemianopsie
• Anosognosie
• Aphasie
• Apraxie
• Neglect
• Pushersyndrom
• Parese
• Plegie
Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
halbseitiger Gesichtsfeldausfall
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
zentrale Sprachstörung: motorisch (Broca)
„Sprechanstrengung“ – sensorisch
(Wernicke) „Sprachverständnisstörung“
Störung von Handlungen oder
Bewegungsabläufen
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
inkomplette Lähmung (Erschlaffung)
vollständige Lähmung
Ischämische Insulte
Diagnostik I
•
•
•
•
Anamnese
Körperliche Untersuchung
Vitalzeichenkontrolle
CT zum Ausschluss hämorrhagischer
Insult
• EKG und ECHO
• Labor (CK-Mb, Troponin, BZ, Fette,
Gerinnungsstatus)
Ischämische Insulte
Diagnostik II
• Doppler-Sono
• Transkraniale Sono
Ischämische Insulte
Therapie/Basismaßnahmen
•
•
•
•
Beim Patienten bleiben
Notruf
Vitalzeichenkontrolle (ggfs. BAC)
Bewusstsein kontrollieren (falls negativ ->
stabile Seitenlage, sonst 30° -Oberkörperhochlagerung
und Kopf in Mittellage; aber bei Hypotonus ->
Flachlagerung
• O2-Gabe (fallendes O2 und steigendes CO2
verschlimmern das Hirnödem)
I
Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Venöser Zugang (keine i.m. Injektionen da innerhalb von
3-5 h eventuell Lyse möglich ist!)
• RR-Senkung nur, wenn systolisch >200220 oder diastolisch >110 langsam und um maximal
20% des Ausgangswertes! Mit 25-50 mg Ebrantil i.v. oder 1-2
Kapseln Adalat oder 2-4 Hüben Nitrospray
• RR-Steigerung bei Hypotonus auf
mindestens 140 systolisch
für ausreichenden Perfusionsdruck im Gehirn mit
0,5-1ml Akrinor i.v. oder Dopamin über Perfusor
II Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Evtl. (Verängstigung infolge Paresen oder
Aphasie) leichte Sedierung gegen
Hypertonus und
Herzrhythmusstörungen infolge
endogener Adrenalinausschüttung mit 510 mg Diazepam i.v.
• Bei Exsikkose: 500 ml Ringer-LactatLösung
I Therapie nach Apoplex
• Gute medikamentöse Einstellung der
Vorerkrankungen
• Vorzeichen für Re-Infarkt beachten
• Operation bei ertrakranialen
Gefäßerkrankungen
• Mobilisation zur Gefäßprotektion
II Therapie nach Apoplex
Prophylaxen
•
•
•
•
•
•
•
Pneumonieprophylaxe
Aspirationsprophylaxe
Sturzprophylaxe
Thromboseprophylaxe
Dekubitusprophylaxe
Obstipationsprophylaxe
Kontrakturprophylaxe
III Therapie nach Apoplex
Pflege
•
•
•
•
•
•
•
Bei Schluckstörung breiige Nahrung
Bobath-Konzept
Koordination, z.B. Logopädie, KG etc.
Verunsicherung berücksichtigen
Hilfsmittel
Resignation vermeiden
Gestörte Wahrnehmung und Aufmerksamkeit
berücksichtigen
• Lagerung …
Slide 14
APOPLEX
Intrazerebrale
Blutung
Embolie
Thrombose
Kompression
Komastadien
Bewusstlosigkeit = nicht durch äußere Reize (Schmerz)
erweckbar
• I
• II
• III
• IV
• V
Bewusstlosigkeit, keine Paresen, seitengleicher RR,
gezielte Beugereaktion auf Schmerz
Bewusstlosigkeit, Paresen, Anisokorie (Pupillendifferenz
> 1 mm)
zusätzlich Streckkrämpfe (spontan oder auf Reiz) und
Augenbewegungsstörungen
schlaffer Muskeltonus, keine Reaktion auf Schmerz,
weite und reaktionslose Pupillen, Ausfall von Hirnstammreflexen (Korneal-, Schluck- und Hustenreflex)
aber erhaltene Spontanatmung
Hirntod: Apnoe, RR- und Körpertemperatur-Regulation
erloschen
Wichtige neurologische Symptome
• Agnosie (visuelle) Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
• Hemianopsie
halbseitiger Gesichtsfeldausfall
• Anosognosie
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
• Aphasie
zentrale Sprachstörung: motorisch
(Broca) „Sprechanstrengung“ –
sensorisch (Wernicke) Sprachverständnisstörung“
• Apraxie
Störung von Handlungen oder
Bewegungsabläufen
• Neglect
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
• Pushersyndrom Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
• Parese
inkomplette Lähmung (Erschlaffung)
• Plegie
vollständige Lähmung
Häufige Symptome bei
Hirninfarkt rechts
•
•
•
•
•
Linksseitenparese/plegie
Neglect
Pusher
Anosognosie
Raumorientierungsstörung
(akustisch/visuell)
Häufige Symptome bei
Hirninfarkt links
•
•
•
•
•
Rechtsseitenparese/plegie
Aphasie (motorisch/sensorisch)
Apraxie
Agnosien (seltener)
Neglect (häufig nicht erkannt)
Erhöhung des intrakranialen
Drucks
• Volumenzunahme innerhalb des Schädels (Blutung,
Tumor, Ödem, Abszess)
• Durch Störung der Blut- oder Liquorzirkulation
• => Verlagerung und Einklemmung von
Gehirnanteilen in hintere Schädelgrube und
Hinterhauptloch
• Schneller Druckanstieg => in Minuten tödlich
• Langsamer Druckanstieg => oft lange ohne
Beschwerden (TM)
Symptome (anfangs)
intrakraniale Druckerhöhung
•
•
•
•
•
Cephalgien
Übelkeit und Emesis
Singultus
Doppelbilder sehen
Antriebs- und Orientierungsstörungen
Symptome (später)
intrakraniale Druckerhöhung
• Massen- und Wälzbewegungen
• Beuge-Streck-Synergien und
Nackensteife
• Pupillen motorisch verlangsamt
• Blickdeviationen
• Pupillenkopfphänomen =gegenläufige
koordinierte Bulbusbewegungen bei passiver
Kopfbewegung
Therapie bei intrakranialer
Druckerhöhung/ Basismaßnahmen
•
•
•
•
Vermeidung weiterer Druckerhöhung
Sicherung der Vitalfunktionen
Freimachen und –halten der Atemwege
30° Oberkörperhochlagerung (falls bewusstseinsgetrübt in Kombination mit stabiler Seitenlage)
• Vermeidung von Beugung, Überstreckung
und starker Seitwärtsdrehung des Kopfes
wegen der Gefahr der Kompression der Venen =>
Druckanstieg
• Obligatorisch O2-Sonde
Therapie bei intrakranialer
Druckerhöhung/erweiterte
Maßnahmen
• Venöser Zugang
• Symptomatische medikamentöse
Therapie nach ärztlicher Anordnung
Medikamentenbeispiele:
Analgesie: 5-10 mg Morphin i.v.
Gegen Krämpfe: 10 mg Valium oder als Rektiole
Bei Therapieresistenz: Narkoseeinleitung mit 3-5 mg/kg KG
Trapanal i.v.
restriktive Volumentherapie mit maximal 500 ml RingerLaktat-Lösung i.v. (Cave! Keine Mannit- oder Sorbitlösungen!)
Subarachnoidalblutung = SAB
SAB - Schweregrade
• I
asymptomatisch oder leichter
Kopfschmerz, Meningismus
• II Kopfschmerz, Meningismus, evtl.
Hirnnervensymptome
• III Somnolenz, diskrete neurologische
Symptomatik
• IV Sopor (tiefer Schlaf) oder Koma,
neurologische Ausfälle, evtl.
Streckphänomene und vegetative Störungen
• V tiefes Koma, Streckphänomene
Subarachnoidalblutung = SAB
• URSACHE: meist spontane Ruptur eines
Aneurysmas der Hirnbasisarterien
• Vorerkrankung oft Hypertonus
• Blutaustritt in den Subarachnoidalraum (zwischen Pia
mater und Arachnoidea)
Meist vollständige Tamponade der äußeren Liquorräume
Störung der Liquorzirkulation und –resorption
Steigender intrakranialer Druck
Behinderung des venösen Abflusses
Hirnödem
Subarachnoidalblutung = SAB
• Symptome
Oft nach körperlichen Anstrengungen aus völliger
Gesundheit heraus
• Plötzlicher und heftiger in den Nacken
ausstrahlender Kopfschmerz
• Lichtempfindlichkeit
• Übelkeit und Emesis
• Verwirrtheit
• Bewusstseinsstörung bis Koma
Therapie/Basismaßnahmen
• Freimachen und –halten der Atemwege
• Sofortige Immobilisation des Patienten mit
30°- Oberkörperhochlagerung
Therapie/erweiterte Maßnahmen
• Venöser Zugang
• O2-Sonde
• Medikamente nach ärztl. Anordnung:
agitierte Pat. sedieren mit z.B. Valium (Diazepam) oder Dormicum
(Midazolam) 2-5 mg i.v.
Analgesie mit zentral wirkenden Analgetika (CAVE! Kein ASS!): z.B.
Morphin 5-10 mg i.v.
restriktive Volumentherapie mit maximal 500 ml Ringer-Laktat-Lösung i.v.
(Cave! Keine Mannit- oder Sorbitlösungen!)
Blutdruck senken (CAVE! NICHT AUF NORMALWERTE < 160mgHG
wegen der Gefahr der Minderperfusion des Gehirns!) mit z.B. 25 mg
Ebrantil i.v. oder Ca-Antagonisten per Perfusor
• Möglichst schonender Transport in Neurochirurgische
Klinik -> CT, Angiografie, OP (z.b. Aneurysmaclipping)
Ischämische Insulte
Ursachen
Embolie
• Thrombose
• Embolie
• Kompression
Kompression
Thrombose
Pathophysiologie I
Arteriosklerose infolge von:
•
•
•
•
Hypertonus (Vervierfachung des Risikos)
Diabetes mellitus
Fettstoffwechselstörung
Metabolisches Syndrom (Stammfettsucht,
Insulinresistenz mit Hyperinsulinämie, Hypertonus, D.m.,
FST)
• Nikotinabusus
• Adipositas
Pathophysiologie II
Arteriosklerose/Entstehung
•
•
•
•
Schädigung Gefäßendothel
Thrombozytenanlagerung
Hypertonus => Endothelverhärtung
Plaques (= Ablagerung von Kalk und
Fetten) an Stellen mit hoher mechanischer
Belastung (Arterienverzweigungen)
Pathophysiologie III
Arteriosklerose/Entstehung
• => zunehmende Lumeneinengung und
Gefahr von:
• Thrombose
• Embolie
• Hämodynamischem Versagen
(Herzinsuffizienz, Herzinfarkt,
Herzrhythmusstörungen => steigende
Thromboemboliegefahr!)
Wichtige Beziehungen zu
anderen chron. Erkrankungen:
• Hypertonus + Diabetes mellitus =>
Angiopathie
• Herzrhythmusstörungen
(Vorhofflimmern) => Entstehung von
Thromben im Herzen => Embolie
• Arterielle Thrombose oder Sklerose z.B.
der Arteriae carotis oder vertebralis =>
Embolie
Ischämische Insulte
Vorzeichen
•
•
•
•
•
Cephalgien
Vertigo
Kurzfristige neurologische Ausfälle
Krämpfe, Bewusstseinseinschränkung
TIA
=Transistorische ischämische
Attacke <24h
• PRIND =Prolongierte reversible
ischämische neurologische
Defizite 1 Tag bis maximal
3 – 7 Tage
Ischämische Insulte
Stadien
• I
• II
• III
• IV
• V
asymptomatische
Hirnarterienstenose
TIA
PRIND
progredienter Hirninsult
=fortschreitende Symptome
innerhalb von 6 – 48 Stunden
Kompletter Hirninfarkt – nicht
reversibel, nicht fortschreitend
Ischämische Insulte
mögliche Symptome
• Agnosie (visuelle)
• Hemianopsie
• Anosognosie
• Aphasie
• Apraxie
• Neglect
• Pushersyndrom
• Parese
• Plegie
Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
halbseitiger Gesichtsfeldausfall
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
zentrale Sprachstörung: motorisch (Broca)
„Sprechanstrengung“ – sensorisch
(Wernicke) „Sprachverständnisstörung“
Störung von Handlungen oder
Bewegungsabläufen
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
inkomplette Lähmung (Erschlaffung)
vollständige Lähmung
Ischämische Insulte
Diagnostik I
•
•
•
•
Anamnese
Körperliche Untersuchung
Vitalzeichenkontrolle
CT zum Ausschluss hämorrhagischer
Insult
• EKG und ECHO
• Labor (CK-Mb, Troponin, BZ, Fette,
Gerinnungsstatus)
Ischämische Insulte
Diagnostik II
• Doppler-Sono
• Transkraniale Sono
Ischämische Insulte
Therapie/Basismaßnahmen
•
•
•
•
Beim Patienten bleiben
Notruf
Vitalzeichenkontrolle (ggfs. BAC)
Bewusstsein kontrollieren (falls negativ ->
stabile Seitenlage, sonst 30° -Oberkörperhochlagerung
und Kopf in Mittellage; aber bei Hypotonus ->
Flachlagerung
• O2-Gabe (fallendes O2 und steigendes CO2
verschlimmern das Hirnödem)
I
Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Venöser Zugang (keine i.m. Injektionen da innerhalb von
3-5 h eventuell Lyse möglich ist!)
• RR-Senkung nur, wenn systolisch >200220 oder diastolisch >110 langsam und um maximal
20% des Ausgangswertes! Mit 25-50 mg Ebrantil i.v. oder 1-2
Kapseln Adalat oder 2-4 Hüben Nitrospray
• RR-Steigerung bei Hypotonus auf
mindestens 140 systolisch
für ausreichenden Perfusionsdruck im Gehirn mit
0,5-1ml Akrinor i.v. oder Dopamin über Perfusor
II Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Evtl. (Verängstigung infolge Paresen oder
Aphasie) leichte Sedierung gegen
Hypertonus und
Herzrhythmusstörungen infolge
endogener Adrenalinausschüttung mit 510 mg Diazepam i.v.
• Bei Exsikkose: 500 ml Ringer-LactatLösung
I Therapie nach Apoplex
• Gute medikamentöse Einstellung der
Vorerkrankungen
• Vorzeichen für Re-Infarkt beachten
• Operation bei ertrakranialen
Gefäßerkrankungen
• Mobilisation zur Gefäßprotektion
II Therapie nach Apoplex
Prophylaxen
•
•
•
•
•
•
•
Pneumonieprophylaxe
Aspirationsprophylaxe
Sturzprophylaxe
Thromboseprophylaxe
Dekubitusprophylaxe
Obstipationsprophylaxe
Kontrakturprophylaxe
III Therapie nach Apoplex
Pflege
•
•
•
•
•
•
•
Bei Schluckstörung breiige Nahrung
Bobath-Konzept
Koordination, z.B. Logopädie, KG etc.
Verunsicherung berücksichtigen
Hilfsmittel
Resignation vermeiden
Gestörte Wahrnehmung und Aufmerksamkeit
berücksichtigen
• Lagerung …
Slide 15
APOPLEX
Intrazerebrale
Blutung
Embolie
Thrombose
Kompression
Komastadien
Bewusstlosigkeit = nicht durch äußere Reize (Schmerz)
erweckbar
• I
• II
• III
• IV
• V
Bewusstlosigkeit, keine Paresen, seitengleicher RR,
gezielte Beugereaktion auf Schmerz
Bewusstlosigkeit, Paresen, Anisokorie (Pupillendifferenz
> 1 mm)
zusätzlich Streckkrämpfe (spontan oder auf Reiz) und
Augenbewegungsstörungen
schlaffer Muskeltonus, keine Reaktion auf Schmerz,
weite und reaktionslose Pupillen, Ausfall von Hirnstammreflexen (Korneal-, Schluck- und Hustenreflex)
aber erhaltene Spontanatmung
Hirntod: Apnoe, RR- und Körpertemperatur-Regulation
erloschen
Wichtige neurologische Symptome
• Agnosie (visuelle) Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
• Hemianopsie
halbseitiger Gesichtsfeldausfall
• Anosognosie
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
• Aphasie
zentrale Sprachstörung: motorisch
(Broca) „Sprechanstrengung“ –
sensorisch (Wernicke) Sprachverständnisstörung“
• Apraxie
Störung von Handlungen oder
Bewegungsabläufen
• Neglect
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
• Pushersyndrom Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
• Parese
inkomplette Lähmung (Erschlaffung)
• Plegie
vollständige Lähmung
Häufige Symptome bei
Hirninfarkt rechts
•
•
•
•
•
Linksseitenparese/plegie
Neglect
Pusher
Anosognosie
Raumorientierungsstörung
(akustisch/visuell)
Häufige Symptome bei
Hirninfarkt links
•
•
•
•
•
Rechtsseitenparese/plegie
Aphasie (motorisch/sensorisch)
Apraxie
Agnosien (seltener)
Neglect (häufig nicht erkannt)
Erhöhung des intrakranialen
Drucks
• Volumenzunahme innerhalb des Schädels (Blutung,
Tumor, Ödem, Abszess)
• Durch Störung der Blut- oder Liquorzirkulation
• => Verlagerung und Einklemmung von
Gehirnanteilen in hintere Schädelgrube und
Hinterhauptloch
• Schneller Druckanstieg => in Minuten tödlich
• Langsamer Druckanstieg => oft lange ohne
Beschwerden (TM)
Symptome (anfangs)
intrakraniale Druckerhöhung
•
•
•
•
•
Cephalgien
Übelkeit und Emesis
Singultus
Doppelbilder sehen
Antriebs- und Orientierungsstörungen
Symptome (später)
intrakraniale Druckerhöhung
• Massen- und Wälzbewegungen
• Beuge-Streck-Synergien und
Nackensteife
• Pupillen motorisch verlangsamt
• Blickdeviationen
• Pupillenkopfphänomen =gegenläufige
koordinierte Bulbusbewegungen bei passiver
Kopfbewegung
Therapie bei intrakranialer
Druckerhöhung/ Basismaßnahmen
•
•
•
•
Vermeidung weiterer Druckerhöhung
Sicherung der Vitalfunktionen
Freimachen und –halten der Atemwege
30° Oberkörperhochlagerung (falls bewusstseinsgetrübt in Kombination mit stabiler Seitenlage)
• Vermeidung von Beugung, Überstreckung
und starker Seitwärtsdrehung des Kopfes
wegen der Gefahr der Kompression der Venen =>
Druckanstieg
• Obligatorisch O2-Sonde
Therapie bei intrakranialer
Druckerhöhung/erweiterte
Maßnahmen
• Venöser Zugang
• Symptomatische medikamentöse
Therapie nach ärztlicher Anordnung
Medikamentenbeispiele:
Analgesie: 5-10 mg Morphin i.v.
Gegen Krämpfe: 10 mg Valium oder als Rektiole
Bei Therapieresistenz: Narkoseeinleitung mit 3-5 mg/kg KG
Trapanal i.v.
restriktive Volumentherapie mit maximal 500 ml RingerLaktat-Lösung i.v. (Cave! Keine Mannit- oder Sorbitlösungen!)
Subarachnoidalblutung = SAB
SAB - Schweregrade
• I
asymptomatisch oder leichter
Kopfschmerz, Meningismus
• II Kopfschmerz, Meningismus, evtl.
Hirnnervensymptome
• III Somnolenz, diskrete neurologische
Symptomatik
• IV Sopor (tiefer Schlaf) oder Koma,
neurologische Ausfälle, evtl.
Streckphänomene und vegetative Störungen
• V tiefes Koma, Streckphänomene
Subarachnoidalblutung = SAB
• URSACHE: meist spontane Ruptur eines
Aneurysmas der Hirnbasisarterien
• Vorerkrankung oft Hypertonus
• Blutaustritt in den Subarachnoidalraum (zwischen Pia
mater und Arachnoidea)
Meist vollständige Tamponade der äußeren Liquorräume
Störung der Liquorzirkulation und –resorption
Steigender intrakranialer Druck
Behinderung des venösen Abflusses
Hirnödem
Subarachnoidalblutung = SAB
• Symptome
Oft nach körperlichen Anstrengungen aus völliger
Gesundheit heraus
• Plötzlicher und heftiger in den Nacken
ausstrahlender Kopfschmerz
• Lichtempfindlichkeit
• Übelkeit und Emesis
• Verwirrtheit
• Bewusstseinsstörung bis Koma
Therapie/Basismaßnahmen
• Freimachen und –halten der Atemwege
• Sofortige Immobilisation des Patienten mit
30°- Oberkörperhochlagerung
Therapie/erweiterte Maßnahmen
• Venöser Zugang
• O2-Sonde
• Medikamente nach ärztl. Anordnung:
agitierte Pat. sedieren mit z.B. Valium (Diazepam) oder Dormicum
(Midazolam) 2-5 mg i.v.
Analgesie mit zentral wirkenden Analgetika (CAVE! Kein ASS!): z.B.
Morphin 5-10 mg i.v.
restriktive Volumentherapie mit maximal 500 ml Ringer-Laktat-Lösung i.v.
(Cave! Keine Mannit- oder Sorbitlösungen!)
Blutdruck senken (CAVE! NICHT AUF NORMALWERTE < 160mgHG
wegen der Gefahr der Minderperfusion des Gehirns!) mit z.B. 25 mg
Ebrantil i.v. oder Ca-Antagonisten per Perfusor
• Möglichst schonender Transport in Neurochirurgische
Klinik -> CT, Angiografie, OP (z.b. Aneurysmaclipping)
Ischämische Insulte
Ursachen
Embolie
• Thrombose
• Embolie
• Kompression
Kompression
Thrombose
Pathophysiologie I
Arteriosklerose infolge von:
•
•
•
•
Hypertonus (Vervierfachung des Risikos)
Diabetes mellitus
Fettstoffwechselstörung
Metabolisches Syndrom (Stammfettsucht,
Insulinresistenz mit Hyperinsulinämie, Hypertonus, D.m.,
FST)
• Nikotinabusus
• Adipositas
Pathophysiologie II
Arteriosklerose/Entstehung
•
•
•
•
Schädigung Gefäßendothel
Thrombozytenanlagerung
Hypertonus => Endothelverhärtung
Plaques (= Ablagerung von Kalk und
Fetten) an Stellen mit hoher mechanischer
Belastung (Arterienverzweigungen)
Pathophysiologie III
Arteriosklerose/Entstehung
• => zunehmende Lumeneinengung und
Gefahr von:
• Thrombose
• Embolie
• Hämodynamischem Versagen
(Herzinsuffizienz, Herzinfarkt,
Herzrhythmusstörungen => steigende
Thromboemboliegefahr!)
Wichtige Beziehungen zu
anderen chron. Erkrankungen:
• Hypertonus + Diabetes mellitus =>
Angiopathie
• Herzrhythmusstörungen
(Vorhofflimmern) => Entstehung von
Thromben im Herzen => Embolie
• Arterielle Thrombose oder Sklerose z.B.
der Arteriae carotis oder vertebralis =>
Embolie
Ischämische Insulte
Vorzeichen
•
•
•
•
•
Cephalgien
Vertigo
Kurzfristige neurologische Ausfälle
Krämpfe, Bewusstseinseinschränkung
TIA
=Transistorische ischämische
Attacke <24h
• PRIND =Prolongierte reversible
ischämische neurologische
Defizite 1 Tag bis maximal
3 – 7 Tage
Ischämische Insulte
Stadien
• I
• II
• III
• IV
• V
asymptomatische
Hirnarterienstenose
TIA
PRIND
progredienter Hirninsult
=fortschreitende Symptome
innerhalb von 6 – 48 Stunden
Kompletter Hirninfarkt – nicht
reversibel, nicht fortschreitend
Ischämische Insulte
mögliche Symptome
• Agnosie (visuelle)
• Hemianopsie
• Anosognosie
• Aphasie
• Apraxie
• Neglect
• Pushersyndrom
• Parese
• Plegie
Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
halbseitiger Gesichtsfeldausfall
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
zentrale Sprachstörung: motorisch (Broca)
„Sprechanstrengung“ – sensorisch
(Wernicke) „Sprachverständnisstörung“
Störung von Handlungen oder
Bewegungsabläufen
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
inkomplette Lähmung (Erschlaffung)
vollständige Lähmung
Ischämische Insulte
Diagnostik I
•
•
•
•
Anamnese
Körperliche Untersuchung
Vitalzeichenkontrolle
CT zum Ausschluss hämorrhagischer
Insult
• EKG und ECHO
• Labor (CK-Mb, Troponin, BZ, Fette,
Gerinnungsstatus)
Ischämische Insulte
Diagnostik II
• Doppler-Sono
• Transkraniale Sono
Ischämische Insulte
Therapie/Basismaßnahmen
•
•
•
•
Beim Patienten bleiben
Notruf
Vitalzeichenkontrolle (ggfs. BAC)
Bewusstsein kontrollieren (falls negativ ->
stabile Seitenlage, sonst 30° -Oberkörperhochlagerung
und Kopf in Mittellage; aber bei Hypotonus ->
Flachlagerung
• O2-Gabe (fallendes O2 und steigendes CO2
verschlimmern das Hirnödem)
I
Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Venöser Zugang (keine i.m. Injektionen da innerhalb von
3-5 h eventuell Lyse möglich ist!)
• RR-Senkung nur, wenn systolisch >200220 oder diastolisch >110 langsam und um maximal
20% des Ausgangswertes! Mit 25-50 mg Ebrantil i.v. oder 1-2
Kapseln Adalat oder 2-4 Hüben Nitrospray
• RR-Steigerung bei Hypotonus auf
mindestens 140 systolisch
für ausreichenden Perfusionsdruck im Gehirn mit
0,5-1ml Akrinor i.v. oder Dopamin über Perfusor
II Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Evtl. (Verängstigung infolge Paresen oder
Aphasie) leichte Sedierung gegen
Hypertonus und
Herzrhythmusstörungen infolge
endogener Adrenalinausschüttung mit 510 mg Diazepam i.v.
• Bei Exsikkose: 500 ml Ringer-LactatLösung
I Therapie nach Apoplex
• Gute medikamentöse Einstellung der
Vorerkrankungen
• Vorzeichen für Re-Infarkt beachten
• Operation bei ertrakranialen
Gefäßerkrankungen
• Mobilisation zur Gefäßprotektion
II Therapie nach Apoplex
Prophylaxen
•
•
•
•
•
•
•
Pneumonieprophylaxe
Aspirationsprophylaxe
Sturzprophylaxe
Thromboseprophylaxe
Dekubitusprophylaxe
Obstipationsprophylaxe
Kontrakturprophylaxe
III Therapie nach Apoplex
Pflege
•
•
•
•
•
•
•
Bei Schluckstörung breiige Nahrung
Bobath-Konzept
Koordination, z.B. Logopädie, KG etc.
Verunsicherung berücksichtigen
Hilfsmittel
Resignation vermeiden
Gestörte Wahrnehmung und Aufmerksamkeit
berücksichtigen
• Lagerung …
Slide 16
APOPLEX
Intrazerebrale
Blutung
Embolie
Thrombose
Kompression
Komastadien
Bewusstlosigkeit = nicht durch äußere Reize (Schmerz)
erweckbar
• I
• II
• III
• IV
• V
Bewusstlosigkeit, keine Paresen, seitengleicher RR,
gezielte Beugereaktion auf Schmerz
Bewusstlosigkeit, Paresen, Anisokorie (Pupillendifferenz
> 1 mm)
zusätzlich Streckkrämpfe (spontan oder auf Reiz) und
Augenbewegungsstörungen
schlaffer Muskeltonus, keine Reaktion auf Schmerz,
weite und reaktionslose Pupillen, Ausfall von Hirnstammreflexen (Korneal-, Schluck- und Hustenreflex)
aber erhaltene Spontanatmung
Hirntod: Apnoe, RR- und Körpertemperatur-Regulation
erloschen
Wichtige neurologische Symptome
• Agnosie (visuelle) Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
• Hemianopsie
halbseitiger Gesichtsfeldausfall
• Anosognosie
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
• Aphasie
zentrale Sprachstörung: motorisch
(Broca) „Sprechanstrengung“ –
sensorisch (Wernicke) Sprachverständnisstörung“
• Apraxie
Störung von Handlungen oder
Bewegungsabläufen
• Neglect
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
• Pushersyndrom Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
• Parese
inkomplette Lähmung (Erschlaffung)
• Plegie
vollständige Lähmung
Häufige Symptome bei
Hirninfarkt rechts
•
•
•
•
•
Linksseitenparese/plegie
Neglect
Pusher
Anosognosie
Raumorientierungsstörung
(akustisch/visuell)
Häufige Symptome bei
Hirninfarkt links
•
•
•
•
•
Rechtsseitenparese/plegie
Aphasie (motorisch/sensorisch)
Apraxie
Agnosien (seltener)
Neglect (häufig nicht erkannt)
Erhöhung des intrakranialen
Drucks
• Volumenzunahme innerhalb des Schädels (Blutung,
Tumor, Ödem, Abszess)
• Durch Störung der Blut- oder Liquorzirkulation
• => Verlagerung und Einklemmung von
Gehirnanteilen in hintere Schädelgrube und
Hinterhauptloch
• Schneller Druckanstieg => in Minuten tödlich
• Langsamer Druckanstieg => oft lange ohne
Beschwerden (TM)
Symptome (anfangs)
intrakraniale Druckerhöhung
•
•
•
•
•
Cephalgien
Übelkeit und Emesis
Singultus
Doppelbilder sehen
Antriebs- und Orientierungsstörungen
Symptome (später)
intrakraniale Druckerhöhung
• Massen- und Wälzbewegungen
• Beuge-Streck-Synergien und
Nackensteife
• Pupillen motorisch verlangsamt
• Blickdeviationen
• Pupillenkopfphänomen =gegenläufige
koordinierte Bulbusbewegungen bei passiver
Kopfbewegung
Therapie bei intrakranialer
Druckerhöhung/ Basismaßnahmen
•
•
•
•
Vermeidung weiterer Druckerhöhung
Sicherung der Vitalfunktionen
Freimachen und –halten der Atemwege
30° Oberkörperhochlagerung (falls bewusstseinsgetrübt in Kombination mit stabiler Seitenlage)
• Vermeidung von Beugung, Überstreckung
und starker Seitwärtsdrehung des Kopfes
wegen der Gefahr der Kompression der Venen =>
Druckanstieg
• Obligatorisch O2-Sonde
Therapie bei intrakranialer
Druckerhöhung/erweiterte
Maßnahmen
• Venöser Zugang
• Symptomatische medikamentöse
Therapie nach ärztlicher Anordnung
Medikamentenbeispiele:
Analgesie: 5-10 mg Morphin i.v.
Gegen Krämpfe: 10 mg Valium oder als Rektiole
Bei Therapieresistenz: Narkoseeinleitung mit 3-5 mg/kg KG
Trapanal i.v.
restriktive Volumentherapie mit maximal 500 ml RingerLaktat-Lösung i.v. (Cave! Keine Mannit- oder Sorbitlösungen!)
Subarachnoidalblutung = SAB
SAB - Schweregrade
• I
asymptomatisch oder leichter
Kopfschmerz, Meningismus
• II Kopfschmerz, Meningismus, evtl.
Hirnnervensymptome
• III Somnolenz, diskrete neurologische
Symptomatik
• IV Sopor (tiefer Schlaf) oder Koma,
neurologische Ausfälle, evtl.
Streckphänomene und vegetative Störungen
• V tiefes Koma, Streckphänomene
Subarachnoidalblutung = SAB
• URSACHE: meist spontane Ruptur eines
Aneurysmas der Hirnbasisarterien
• Vorerkrankung oft Hypertonus
• Blutaustritt in den Subarachnoidalraum (zwischen Pia
mater und Arachnoidea)
Meist vollständige Tamponade der äußeren Liquorräume
Störung der Liquorzirkulation und –resorption
Steigender intrakranialer Druck
Behinderung des venösen Abflusses
Hirnödem
Subarachnoidalblutung = SAB
• Symptome
Oft nach körperlichen Anstrengungen aus völliger
Gesundheit heraus
• Plötzlicher und heftiger in den Nacken
ausstrahlender Kopfschmerz
• Lichtempfindlichkeit
• Übelkeit und Emesis
• Verwirrtheit
• Bewusstseinsstörung bis Koma
Therapie/Basismaßnahmen
• Freimachen und –halten der Atemwege
• Sofortige Immobilisation des Patienten mit
30°- Oberkörperhochlagerung
Therapie/erweiterte Maßnahmen
• Venöser Zugang
• O2-Sonde
• Medikamente nach ärztl. Anordnung:
agitierte Pat. sedieren mit z.B. Valium (Diazepam) oder Dormicum
(Midazolam) 2-5 mg i.v.
Analgesie mit zentral wirkenden Analgetika (CAVE! Kein ASS!): z.B.
Morphin 5-10 mg i.v.
restriktive Volumentherapie mit maximal 500 ml Ringer-Laktat-Lösung i.v.
(Cave! Keine Mannit- oder Sorbitlösungen!)
Blutdruck senken (CAVE! NICHT AUF NORMALWERTE < 160mgHG
wegen der Gefahr der Minderperfusion des Gehirns!) mit z.B. 25 mg
Ebrantil i.v. oder Ca-Antagonisten per Perfusor
• Möglichst schonender Transport in Neurochirurgische
Klinik -> CT, Angiografie, OP (z.b. Aneurysmaclipping)
Ischämische Insulte
Ursachen
Embolie
• Thrombose
• Embolie
• Kompression
Kompression
Thrombose
Pathophysiologie I
Arteriosklerose infolge von:
•
•
•
•
Hypertonus (Vervierfachung des Risikos)
Diabetes mellitus
Fettstoffwechselstörung
Metabolisches Syndrom (Stammfettsucht,
Insulinresistenz mit Hyperinsulinämie, Hypertonus, D.m.,
FST)
• Nikotinabusus
• Adipositas
Pathophysiologie II
Arteriosklerose/Entstehung
•
•
•
•
Schädigung Gefäßendothel
Thrombozytenanlagerung
Hypertonus => Endothelverhärtung
Plaques (= Ablagerung von Kalk und
Fetten) an Stellen mit hoher mechanischer
Belastung (Arterienverzweigungen)
Pathophysiologie III
Arteriosklerose/Entstehung
• => zunehmende Lumeneinengung und
Gefahr von:
• Thrombose
• Embolie
• Hämodynamischem Versagen
(Herzinsuffizienz, Herzinfarkt,
Herzrhythmusstörungen => steigende
Thromboemboliegefahr!)
Wichtige Beziehungen zu
anderen chron. Erkrankungen:
• Hypertonus + Diabetes mellitus =>
Angiopathie
• Herzrhythmusstörungen
(Vorhofflimmern) => Entstehung von
Thromben im Herzen => Embolie
• Arterielle Thrombose oder Sklerose z.B.
der Arteriae carotis oder vertebralis =>
Embolie
Ischämische Insulte
Vorzeichen
•
•
•
•
•
Cephalgien
Vertigo
Kurzfristige neurologische Ausfälle
Krämpfe, Bewusstseinseinschränkung
TIA
=Transistorische ischämische
Attacke <24h
• PRIND =Prolongierte reversible
ischämische neurologische
Defizite 1 Tag bis maximal
3 – 7 Tage
Ischämische Insulte
Stadien
• I
• II
• III
• IV
• V
asymptomatische
Hirnarterienstenose
TIA
PRIND
progredienter Hirninsult
=fortschreitende Symptome
innerhalb von 6 – 48 Stunden
Kompletter Hirninfarkt – nicht
reversibel, nicht fortschreitend
Ischämische Insulte
mögliche Symptome
• Agnosie (visuelle)
• Hemianopsie
• Anosognosie
• Aphasie
• Apraxie
• Neglect
• Pushersyndrom
• Parese
• Plegie
Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
halbseitiger Gesichtsfeldausfall
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
zentrale Sprachstörung: motorisch (Broca)
„Sprechanstrengung“ – sensorisch
(Wernicke) „Sprachverständnisstörung“
Störung von Handlungen oder
Bewegungsabläufen
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
inkomplette Lähmung (Erschlaffung)
vollständige Lähmung
Ischämische Insulte
Diagnostik I
•
•
•
•
Anamnese
Körperliche Untersuchung
Vitalzeichenkontrolle
CT zum Ausschluss hämorrhagischer
Insult
• EKG und ECHO
• Labor (CK-Mb, Troponin, BZ, Fette,
Gerinnungsstatus)
Ischämische Insulte
Diagnostik II
• Doppler-Sono
• Transkraniale Sono
Ischämische Insulte
Therapie/Basismaßnahmen
•
•
•
•
Beim Patienten bleiben
Notruf
Vitalzeichenkontrolle (ggfs. BAC)
Bewusstsein kontrollieren (falls negativ ->
stabile Seitenlage, sonst 30° -Oberkörperhochlagerung
und Kopf in Mittellage; aber bei Hypotonus ->
Flachlagerung
• O2-Gabe (fallendes O2 und steigendes CO2
verschlimmern das Hirnödem)
I
Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Venöser Zugang (keine i.m. Injektionen da innerhalb von
3-5 h eventuell Lyse möglich ist!)
• RR-Senkung nur, wenn systolisch >200220 oder diastolisch >110 langsam und um maximal
20% des Ausgangswertes! Mit 25-50 mg Ebrantil i.v. oder 1-2
Kapseln Adalat oder 2-4 Hüben Nitrospray
• RR-Steigerung bei Hypotonus auf
mindestens 140 systolisch
für ausreichenden Perfusionsdruck im Gehirn mit
0,5-1ml Akrinor i.v. oder Dopamin über Perfusor
II Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Evtl. (Verängstigung infolge Paresen oder
Aphasie) leichte Sedierung gegen
Hypertonus und
Herzrhythmusstörungen infolge
endogener Adrenalinausschüttung mit 510 mg Diazepam i.v.
• Bei Exsikkose: 500 ml Ringer-LactatLösung
I Therapie nach Apoplex
• Gute medikamentöse Einstellung der
Vorerkrankungen
• Vorzeichen für Re-Infarkt beachten
• Operation bei ertrakranialen
Gefäßerkrankungen
• Mobilisation zur Gefäßprotektion
II Therapie nach Apoplex
Prophylaxen
•
•
•
•
•
•
•
Pneumonieprophylaxe
Aspirationsprophylaxe
Sturzprophylaxe
Thromboseprophylaxe
Dekubitusprophylaxe
Obstipationsprophylaxe
Kontrakturprophylaxe
III Therapie nach Apoplex
Pflege
•
•
•
•
•
•
•
Bei Schluckstörung breiige Nahrung
Bobath-Konzept
Koordination, z.B. Logopädie, KG etc.
Verunsicherung berücksichtigen
Hilfsmittel
Resignation vermeiden
Gestörte Wahrnehmung und Aufmerksamkeit
berücksichtigen
• Lagerung …
Slide 17
APOPLEX
Intrazerebrale
Blutung
Embolie
Thrombose
Kompression
Komastadien
Bewusstlosigkeit = nicht durch äußere Reize (Schmerz)
erweckbar
• I
• II
• III
• IV
• V
Bewusstlosigkeit, keine Paresen, seitengleicher RR,
gezielte Beugereaktion auf Schmerz
Bewusstlosigkeit, Paresen, Anisokorie (Pupillendifferenz
> 1 mm)
zusätzlich Streckkrämpfe (spontan oder auf Reiz) und
Augenbewegungsstörungen
schlaffer Muskeltonus, keine Reaktion auf Schmerz,
weite und reaktionslose Pupillen, Ausfall von Hirnstammreflexen (Korneal-, Schluck- und Hustenreflex)
aber erhaltene Spontanatmung
Hirntod: Apnoe, RR- und Körpertemperatur-Regulation
erloschen
Wichtige neurologische Symptome
• Agnosie (visuelle) Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
• Hemianopsie
halbseitiger Gesichtsfeldausfall
• Anosognosie
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
• Aphasie
zentrale Sprachstörung: motorisch
(Broca) „Sprechanstrengung“ –
sensorisch (Wernicke) Sprachverständnisstörung“
• Apraxie
Störung von Handlungen oder
Bewegungsabläufen
• Neglect
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
• Pushersyndrom Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
• Parese
inkomplette Lähmung (Erschlaffung)
• Plegie
vollständige Lähmung
Häufige Symptome bei
Hirninfarkt rechts
•
•
•
•
•
Linksseitenparese/plegie
Neglect
Pusher
Anosognosie
Raumorientierungsstörung
(akustisch/visuell)
Häufige Symptome bei
Hirninfarkt links
•
•
•
•
•
Rechtsseitenparese/plegie
Aphasie (motorisch/sensorisch)
Apraxie
Agnosien (seltener)
Neglect (häufig nicht erkannt)
Erhöhung des intrakranialen
Drucks
• Volumenzunahme innerhalb des Schädels (Blutung,
Tumor, Ödem, Abszess)
• Durch Störung der Blut- oder Liquorzirkulation
• => Verlagerung und Einklemmung von
Gehirnanteilen in hintere Schädelgrube und
Hinterhauptloch
• Schneller Druckanstieg => in Minuten tödlich
• Langsamer Druckanstieg => oft lange ohne
Beschwerden (TM)
Symptome (anfangs)
intrakraniale Druckerhöhung
•
•
•
•
•
Cephalgien
Übelkeit und Emesis
Singultus
Doppelbilder sehen
Antriebs- und Orientierungsstörungen
Symptome (später)
intrakraniale Druckerhöhung
• Massen- und Wälzbewegungen
• Beuge-Streck-Synergien und
Nackensteife
• Pupillen motorisch verlangsamt
• Blickdeviationen
• Pupillenkopfphänomen =gegenläufige
koordinierte Bulbusbewegungen bei passiver
Kopfbewegung
Therapie bei intrakranialer
Druckerhöhung/ Basismaßnahmen
•
•
•
•
Vermeidung weiterer Druckerhöhung
Sicherung der Vitalfunktionen
Freimachen und –halten der Atemwege
30° Oberkörperhochlagerung (falls bewusstseinsgetrübt in Kombination mit stabiler Seitenlage)
• Vermeidung von Beugung, Überstreckung
und starker Seitwärtsdrehung des Kopfes
wegen der Gefahr der Kompression der Venen =>
Druckanstieg
• Obligatorisch O2-Sonde
Therapie bei intrakranialer
Druckerhöhung/erweiterte
Maßnahmen
• Venöser Zugang
• Symptomatische medikamentöse
Therapie nach ärztlicher Anordnung
Medikamentenbeispiele:
Analgesie: 5-10 mg Morphin i.v.
Gegen Krämpfe: 10 mg Valium oder als Rektiole
Bei Therapieresistenz: Narkoseeinleitung mit 3-5 mg/kg KG
Trapanal i.v.
restriktive Volumentherapie mit maximal 500 ml RingerLaktat-Lösung i.v. (Cave! Keine Mannit- oder Sorbitlösungen!)
Subarachnoidalblutung = SAB
SAB - Schweregrade
• I
asymptomatisch oder leichter
Kopfschmerz, Meningismus
• II Kopfschmerz, Meningismus, evtl.
Hirnnervensymptome
• III Somnolenz, diskrete neurologische
Symptomatik
• IV Sopor (tiefer Schlaf) oder Koma,
neurologische Ausfälle, evtl.
Streckphänomene und vegetative Störungen
• V tiefes Koma, Streckphänomene
Subarachnoidalblutung = SAB
• URSACHE: meist spontane Ruptur eines
Aneurysmas der Hirnbasisarterien
• Vorerkrankung oft Hypertonus
• Blutaustritt in den Subarachnoidalraum (zwischen Pia
mater und Arachnoidea)
Meist vollständige Tamponade der äußeren Liquorräume
Störung der Liquorzirkulation und –resorption
Steigender intrakranialer Druck
Behinderung des venösen Abflusses
Hirnödem
Subarachnoidalblutung = SAB
• Symptome
Oft nach körperlichen Anstrengungen aus völliger
Gesundheit heraus
• Plötzlicher und heftiger in den Nacken
ausstrahlender Kopfschmerz
• Lichtempfindlichkeit
• Übelkeit und Emesis
• Verwirrtheit
• Bewusstseinsstörung bis Koma
Therapie/Basismaßnahmen
• Freimachen und –halten der Atemwege
• Sofortige Immobilisation des Patienten mit
30°- Oberkörperhochlagerung
Therapie/erweiterte Maßnahmen
• Venöser Zugang
• O2-Sonde
• Medikamente nach ärztl. Anordnung:
agitierte Pat. sedieren mit z.B. Valium (Diazepam) oder Dormicum
(Midazolam) 2-5 mg i.v.
Analgesie mit zentral wirkenden Analgetika (CAVE! Kein ASS!): z.B.
Morphin 5-10 mg i.v.
restriktive Volumentherapie mit maximal 500 ml Ringer-Laktat-Lösung i.v.
(Cave! Keine Mannit- oder Sorbitlösungen!)
Blutdruck senken (CAVE! NICHT AUF NORMALWERTE < 160mgHG
wegen der Gefahr der Minderperfusion des Gehirns!) mit z.B. 25 mg
Ebrantil i.v. oder Ca-Antagonisten per Perfusor
• Möglichst schonender Transport in Neurochirurgische
Klinik -> CT, Angiografie, OP (z.b. Aneurysmaclipping)
Ischämische Insulte
Ursachen
Embolie
• Thrombose
• Embolie
• Kompression
Kompression
Thrombose
Pathophysiologie I
Arteriosklerose infolge von:
•
•
•
•
Hypertonus (Vervierfachung des Risikos)
Diabetes mellitus
Fettstoffwechselstörung
Metabolisches Syndrom (Stammfettsucht,
Insulinresistenz mit Hyperinsulinämie, Hypertonus, D.m.,
FST)
• Nikotinabusus
• Adipositas
Pathophysiologie II
Arteriosklerose/Entstehung
•
•
•
•
Schädigung Gefäßendothel
Thrombozytenanlagerung
Hypertonus => Endothelverhärtung
Plaques (= Ablagerung von Kalk und
Fetten) an Stellen mit hoher mechanischer
Belastung (Arterienverzweigungen)
Pathophysiologie III
Arteriosklerose/Entstehung
• => zunehmende Lumeneinengung und
Gefahr von:
• Thrombose
• Embolie
• Hämodynamischem Versagen
(Herzinsuffizienz, Herzinfarkt,
Herzrhythmusstörungen => steigende
Thromboemboliegefahr!)
Wichtige Beziehungen zu
anderen chron. Erkrankungen:
• Hypertonus + Diabetes mellitus =>
Angiopathie
• Herzrhythmusstörungen
(Vorhofflimmern) => Entstehung von
Thromben im Herzen => Embolie
• Arterielle Thrombose oder Sklerose z.B.
der Arteriae carotis oder vertebralis =>
Embolie
Ischämische Insulte
Vorzeichen
•
•
•
•
•
Cephalgien
Vertigo
Kurzfristige neurologische Ausfälle
Krämpfe, Bewusstseinseinschränkung
TIA
=Transistorische ischämische
Attacke <24h
• PRIND =Prolongierte reversible
ischämische neurologische
Defizite 1 Tag bis maximal
3 – 7 Tage
Ischämische Insulte
Stadien
• I
• II
• III
• IV
• V
asymptomatische
Hirnarterienstenose
TIA
PRIND
progredienter Hirninsult
=fortschreitende Symptome
innerhalb von 6 – 48 Stunden
Kompletter Hirninfarkt – nicht
reversibel, nicht fortschreitend
Ischämische Insulte
mögliche Symptome
• Agnosie (visuelle)
• Hemianopsie
• Anosognosie
• Aphasie
• Apraxie
• Neglect
• Pushersyndrom
• Parese
• Plegie
Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
halbseitiger Gesichtsfeldausfall
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
zentrale Sprachstörung: motorisch (Broca)
„Sprechanstrengung“ – sensorisch
(Wernicke) „Sprachverständnisstörung“
Störung von Handlungen oder
Bewegungsabläufen
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
inkomplette Lähmung (Erschlaffung)
vollständige Lähmung
Ischämische Insulte
Diagnostik I
•
•
•
•
Anamnese
Körperliche Untersuchung
Vitalzeichenkontrolle
CT zum Ausschluss hämorrhagischer
Insult
• EKG und ECHO
• Labor (CK-Mb, Troponin, BZ, Fette,
Gerinnungsstatus)
Ischämische Insulte
Diagnostik II
• Doppler-Sono
• Transkraniale Sono
Ischämische Insulte
Therapie/Basismaßnahmen
•
•
•
•
Beim Patienten bleiben
Notruf
Vitalzeichenkontrolle (ggfs. BAC)
Bewusstsein kontrollieren (falls negativ ->
stabile Seitenlage, sonst 30° -Oberkörperhochlagerung
und Kopf in Mittellage; aber bei Hypotonus ->
Flachlagerung
• O2-Gabe (fallendes O2 und steigendes CO2
verschlimmern das Hirnödem)
I
Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Venöser Zugang (keine i.m. Injektionen da innerhalb von
3-5 h eventuell Lyse möglich ist!)
• RR-Senkung nur, wenn systolisch >200220 oder diastolisch >110 langsam und um maximal
20% des Ausgangswertes! Mit 25-50 mg Ebrantil i.v. oder 1-2
Kapseln Adalat oder 2-4 Hüben Nitrospray
• RR-Steigerung bei Hypotonus auf
mindestens 140 systolisch
für ausreichenden Perfusionsdruck im Gehirn mit
0,5-1ml Akrinor i.v. oder Dopamin über Perfusor
II Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Evtl. (Verängstigung infolge Paresen oder
Aphasie) leichte Sedierung gegen
Hypertonus und
Herzrhythmusstörungen infolge
endogener Adrenalinausschüttung mit 510 mg Diazepam i.v.
• Bei Exsikkose: 500 ml Ringer-LactatLösung
I Therapie nach Apoplex
• Gute medikamentöse Einstellung der
Vorerkrankungen
• Vorzeichen für Re-Infarkt beachten
• Operation bei ertrakranialen
Gefäßerkrankungen
• Mobilisation zur Gefäßprotektion
II Therapie nach Apoplex
Prophylaxen
•
•
•
•
•
•
•
Pneumonieprophylaxe
Aspirationsprophylaxe
Sturzprophylaxe
Thromboseprophylaxe
Dekubitusprophylaxe
Obstipationsprophylaxe
Kontrakturprophylaxe
III Therapie nach Apoplex
Pflege
•
•
•
•
•
•
•
Bei Schluckstörung breiige Nahrung
Bobath-Konzept
Koordination, z.B. Logopädie, KG etc.
Verunsicherung berücksichtigen
Hilfsmittel
Resignation vermeiden
Gestörte Wahrnehmung und Aufmerksamkeit
berücksichtigen
• Lagerung …
Slide 18
APOPLEX
Intrazerebrale
Blutung
Embolie
Thrombose
Kompression
Komastadien
Bewusstlosigkeit = nicht durch äußere Reize (Schmerz)
erweckbar
• I
• II
• III
• IV
• V
Bewusstlosigkeit, keine Paresen, seitengleicher RR,
gezielte Beugereaktion auf Schmerz
Bewusstlosigkeit, Paresen, Anisokorie (Pupillendifferenz
> 1 mm)
zusätzlich Streckkrämpfe (spontan oder auf Reiz) und
Augenbewegungsstörungen
schlaffer Muskeltonus, keine Reaktion auf Schmerz,
weite und reaktionslose Pupillen, Ausfall von Hirnstammreflexen (Korneal-, Schluck- und Hustenreflex)
aber erhaltene Spontanatmung
Hirntod: Apnoe, RR- und Körpertemperatur-Regulation
erloschen
Wichtige neurologische Symptome
• Agnosie (visuelle) Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
• Hemianopsie
halbseitiger Gesichtsfeldausfall
• Anosognosie
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
• Aphasie
zentrale Sprachstörung: motorisch
(Broca) „Sprechanstrengung“ –
sensorisch (Wernicke) Sprachverständnisstörung“
• Apraxie
Störung von Handlungen oder
Bewegungsabläufen
• Neglect
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
• Pushersyndrom Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
• Parese
inkomplette Lähmung (Erschlaffung)
• Plegie
vollständige Lähmung
Häufige Symptome bei
Hirninfarkt rechts
•
•
•
•
•
Linksseitenparese/plegie
Neglect
Pusher
Anosognosie
Raumorientierungsstörung
(akustisch/visuell)
Häufige Symptome bei
Hirninfarkt links
•
•
•
•
•
Rechtsseitenparese/plegie
Aphasie (motorisch/sensorisch)
Apraxie
Agnosien (seltener)
Neglect (häufig nicht erkannt)
Erhöhung des intrakranialen
Drucks
• Volumenzunahme innerhalb des Schädels (Blutung,
Tumor, Ödem, Abszess)
• Durch Störung der Blut- oder Liquorzirkulation
• => Verlagerung und Einklemmung von
Gehirnanteilen in hintere Schädelgrube und
Hinterhauptloch
• Schneller Druckanstieg => in Minuten tödlich
• Langsamer Druckanstieg => oft lange ohne
Beschwerden (TM)
Symptome (anfangs)
intrakraniale Druckerhöhung
•
•
•
•
•
Cephalgien
Übelkeit und Emesis
Singultus
Doppelbilder sehen
Antriebs- und Orientierungsstörungen
Symptome (später)
intrakraniale Druckerhöhung
• Massen- und Wälzbewegungen
• Beuge-Streck-Synergien und
Nackensteife
• Pupillen motorisch verlangsamt
• Blickdeviationen
• Pupillenkopfphänomen =gegenläufige
koordinierte Bulbusbewegungen bei passiver
Kopfbewegung
Therapie bei intrakranialer
Druckerhöhung/ Basismaßnahmen
•
•
•
•
Vermeidung weiterer Druckerhöhung
Sicherung der Vitalfunktionen
Freimachen und –halten der Atemwege
30° Oberkörperhochlagerung (falls bewusstseinsgetrübt in Kombination mit stabiler Seitenlage)
• Vermeidung von Beugung, Überstreckung
und starker Seitwärtsdrehung des Kopfes
wegen der Gefahr der Kompression der Venen =>
Druckanstieg
• Obligatorisch O2-Sonde
Therapie bei intrakranialer
Druckerhöhung/erweiterte
Maßnahmen
• Venöser Zugang
• Symptomatische medikamentöse
Therapie nach ärztlicher Anordnung
Medikamentenbeispiele:
Analgesie: 5-10 mg Morphin i.v.
Gegen Krämpfe: 10 mg Valium oder als Rektiole
Bei Therapieresistenz: Narkoseeinleitung mit 3-5 mg/kg KG
Trapanal i.v.
restriktive Volumentherapie mit maximal 500 ml RingerLaktat-Lösung i.v. (Cave! Keine Mannit- oder Sorbitlösungen!)
Subarachnoidalblutung = SAB
SAB - Schweregrade
• I
asymptomatisch oder leichter
Kopfschmerz, Meningismus
• II Kopfschmerz, Meningismus, evtl.
Hirnnervensymptome
• III Somnolenz, diskrete neurologische
Symptomatik
• IV Sopor (tiefer Schlaf) oder Koma,
neurologische Ausfälle, evtl.
Streckphänomene und vegetative Störungen
• V tiefes Koma, Streckphänomene
Subarachnoidalblutung = SAB
• URSACHE: meist spontane Ruptur eines
Aneurysmas der Hirnbasisarterien
• Vorerkrankung oft Hypertonus
• Blutaustritt in den Subarachnoidalraum (zwischen Pia
mater und Arachnoidea)
Meist vollständige Tamponade der äußeren Liquorräume
Störung der Liquorzirkulation und –resorption
Steigender intrakranialer Druck
Behinderung des venösen Abflusses
Hirnödem
Subarachnoidalblutung = SAB
• Symptome
Oft nach körperlichen Anstrengungen aus völliger
Gesundheit heraus
• Plötzlicher und heftiger in den Nacken
ausstrahlender Kopfschmerz
• Lichtempfindlichkeit
• Übelkeit und Emesis
• Verwirrtheit
• Bewusstseinsstörung bis Koma
Therapie/Basismaßnahmen
• Freimachen und –halten der Atemwege
• Sofortige Immobilisation des Patienten mit
30°- Oberkörperhochlagerung
Therapie/erweiterte Maßnahmen
• Venöser Zugang
• O2-Sonde
• Medikamente nach ärztl. Anordnung:
agitierte Pat. sedieren mit z.B. Valium (Diazepam) oder Dormicum
(Midazolam) 2-5 mg i.v.
Analgesie mit zentral wirkenden Analgetika (CAVE! Kein ASS!): z.B.
Morphin 5-10 mg i.v.
restriktive Volumentherapie mit maximal 500 ml Ringer-Laktat-Lösung i.v.
(Cave! Keine Mannit- oder Sorbitlösungen!)
Blutdruck senken (CAVE! NICHT AUF NORMALWERTE < 160mgHG
wegen der Gefahr der Minderperfusion des Gehirns!) mit z.B. 25 mg
Ebrantil i.v. oder Ca-Antagonisten per Perfusor
• Möglichst schonender Transport in Neurochirurgische
Klinik -> CT, Angiografie, OP (z.b. Aneurysmaclipping)
Ischämische Insulte
Ursachen
Embolie
• Thrombose
• Embolie
• Kompression
Kompression
Thrombose
Pathophysiologie I
Arteriosklerose infolge von:
•
•
•
•
Hypertonus (Vervierfachung des Risikos)
Diabetes mellitus
Fettstoffwechselstörung
Metabolisches Syndrom (Stammfettsucht,
Insulinresistenz mit Hyperinsulinämie, Hypertonus, D.m.,
FST)
• Nikotinabusus
• Adipositas
Pathophysiologie II
Arteriosklerose/Entstehung
•
•
•
•
Schädigung Gefäßendothel
Thrombozytenanlagerung
Hypertonus => Endothelverhärtung
Plaques (= Ablagerung von Kalk und
Fetten) an Stellen mit hoher mechanischer
Belastung (Arterienverzweigungen)
Pathophysiologie III
Arteriosklerose/Entstehung
• => zunehmende Lumeneinengung und
Gefahr von:
• Thrombose
• Embolie
• Hämodynamischem Versagen
(Herzinsuffizienz, Herzinfarkt,
Herzrhythmusstörungen => steigende
Thromboemboliegefahr!)
Wichtige Beziehungen zu
anderen chron. Erkrankungen:
• Hypertonus + Diabetes mellitus =>
Angiopathie
• Herzrhythmusstörungen
(Vorhofflimmern) => Entstehung von
Thromben im Herzen => Embolie
• Arterielle Thrombose oder Sklerose z.B.
der Arteriae carotis oder vertebralis =>
Embolie
Ischämische Insulte
Vorzeichen
•
•
•
•
•
Cephalgien
Vertigo
Kurzfristige neurologische Ausfälle
Krämpfe, Bewusstseinseinschränkung
TIA
=Transistorische ischämische
Attacke <24h
• PRIND =Prolongierte reversible
ischämische neurologische
Defizite 1 Tag bis maximal
3 – 7 Tage
Ischämische Insulte
Stadien
• I
• II
• III
• IV
• V
asymptomatische
Hirnarterienstenose
TIA
PRIND
progredienter Hirninsult
=fortschreitende Symptome
innerhalb von 6 – 48 Stunden
Kompletter Hirninfarkt – nicht
reversibel, nicht fortschreitend
Ischämische Insulte
mögliche Symptome
• Agnosie (visuelle)
• Hemianopsie
• Anosognosie
• Aphasie
• Apraxie
• Neglect
• Pushersyndrom
• Parese
• Plegie
Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
halbseitiger Gesichtsfeldausfall
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
zentrale Sprachstörung: motorisch (Broca)
„Sprechanstrengung“ – sensorisch
(Wernicke) „Sprachverständnisstörung“
Störung von Handlungen oder
Bewegungsabläufen
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
inkomplette Lähmung (Erschlaffung)
vollständige Lähmung
Ischämische Insulte
Diagnostik I
•
•
•
•
Anamnese
Körperliche Untersuchung
Vitalzeichenkontrolle
CT zum Ausschluss hämorrhagischer
Insult
• EKG und ECHO
• Labor (CK-Mb, Troponin, BZ, Fette,
Gerinnungsstatus)
Ischämische Insulte
Diagnostik II
• Doppler-Sono
• Transkraniale Sono
Ischämische Insulte
Therapie/Basismaßnahmen
•
•
•
•
Beim Patienten bleiben
Notruf
Vitalzeichenkontrolle (ggfs. BAC)
Bewusstsein kontrollieren (falls negativ ->
stabile Seitenlage, sonst 30° -Oberkörperhochlagerung
und Kopf in Mittellage; aber bei Hypotonus ->
Flachlagerung
• O2-Gabe (fallendes O2 und steigendes CO2
verschlimmern das Hirnödem)
I
Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Venöser Zugang (keine i.m. Injektionen da innerhalb von
3-5 h eventuell Lyse möglich ist!)
• RR-Senkung nur, wenn systolisch >200220 oder diastolisch >110 langsam und um maximal
20% des Ausgangswertes! Mit 25-50 mg Ebrantil i.v. oder 1-2
Kapseln Adalat oder 2-4 Hüben Nitrospray
• RR-Steigerung bei Hypotonus auf
mindestens 140 systolisch
für ausreichenden Perfusionsdruck im Gehirn mit
0,5-1ml Akrinor i.v. oder Dopamin über Perfusor
II Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Evtl. (Verängstigung infolge Paresen oder
Aphasie) leichte Sedierung gegen
Hypertonus und
Herzrhythmusstörungen infolge
endogener Adrenalinausschüttung mit 510 mg Diazepam i.v.
• Bei Exsikkose: 500 ml Ringer-LactatLösung
I Therapie nach Apoplex
• Gute medikamentöse Einstellung der
Vorerkrankungen
• Vorzeichen für Re-Infarkt beachten
• Operation bei ertrakranialen
Gefäßerkrankungen
• Mobilisation zur Gefäßprotektion
II Therapie nach Apoplex
Prophylaxen
•
•
•
•
•
•
•
Pneumonieprophylaxe
Aspirationsprophylaxe
Sturzprophylaxe
Thromboseprophylaxe
Dekubitusprophylaxe
Obstipationsprophylaxe
Kontrakturprophylaxe
III Therapie nach Apoplex
Pflege
•
•
•
•
•
•
•
Bei Schluckstörung breiige Nahrung
Bobath-Konzept
Koordination, z.B. Logopädie, KG etc.
Verunsicherung berücksichtigen
Hilfsmittel
Resignation vermeiden
Gestörte Wahrnehmung und Aufmerksamkeit
berücksichtigen
• Lagerung …
Slide 19
APOPLEX
Intrazerebrale
Blutung
Embolie
Thrombose
Kompression
Komastadien
Bewusstlosigkeit = nicht durch äußere Reize (Schmerz)
erweckbar
• I
• II
• III
• IV
• V
Bewusstlosigkeit, keine Paresen, seitengleicher RR,
gezielte Beugereaktion auf Schmerz
Bewusstlosigkeit, Paresen, Anisokorie (Pupillendifferenz
> 1 mm)
zusätzlich Streckkrämpfe (spontan oder auf Reiz) und
Augenbewegungsstörungen
schlaffer Muskeltonus, keine Reaktion auf Schmerz,
weite und reaktionslose Pupillen, Ausfall von Hirnstammreflexen (Korneal-, Schluck- und Hustenreflex)
aber erhaltene Spontanatmung
Hirntod: Apnoe, RR- und Körpertemperatur-Regulation
erloschen
Wichtige neurologische Symptome
• Agnosie (visuelle) Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
• Hemianopsie
halbseitiger Gesichtsfeldausfall
• Anosognosie
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
• Aphasie
zentrale Sprachstörung: motorisch
(Broca) „Sprechanstrengung“ –
sensorisch (Wernicke) Sprachverständnisstörung“
• Apraxie
Störung von Handlungen oder
Bewegungsabläufen
• Neglect
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
• Pushersyndrom Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
• Parese
inkomplette Lähmung (Erschlaffung)
• Plegie
vollständige Lähmung
Häufige Symptome bei
Hirninfarkt rechts
•
•
•
•
•
Linksseitenparese/plegie
Neglect
Pusher
Anosognosie
Raumorientierungsstörung
(akustisch/visuell)
Häufige Symptome bei
Hirninfarkt links
•
•
•
•
•
Rechtsseitenparese/plegie
Aphasie (motorisch/sensorisch)
Apraxie
Agnosien (seltener)
Neglect (häufig nicht erkannt)
Erhöhung des intrakranialen
Drucks
• Volumenzunahme innerhalb des Schädels (Blutung,
Tumor, Ödem, Abszess)
• Durch Störung der Blut- oder Liquorzirkulation
• => Verlagerung und Einklemmung von
Gehirnanteilen in hintere Schädelgrube und
Hinterhauptloch
• Schneller Druckanstieg => in Minuten tödlich
• Langsamer Druckanstieg => oft lange ohne
Beschwerden (TM)
Symptome (anfangs)
intrakraniale Druckerhöhung
•
•
•
•
•
Cephalgien
Übelkeit und Emesis
Singultus
Doppelbilder sehen
Antriebs- und Orientierungsstörungen
Symptome (später)
intrakraniale Druckerhöhung
• Massen- und Wälzbewegungen
• Beuge-Streck-Synergien und
Nackensteife
• Pupillen motorisch verlangsamt
• Blickdeviationen
• Pupillenkopfphänomen =gegenläufige
koordinierte Bulbusbewegungen bei passiver
Kopfbewegung
Therapie bei intrakranialer
Druckerhöhung/ Basismaßnahmen
•
•
•
•
Vermeidung weiterer Druckerhöhung
Sicherung der Vitalfunktionen
Freimachen und –halten der Atemwege
30° Oberkörperhochlagerung (falls bewusstseinsgetrübt in Kombination mit stabiler Seitenlage)
• Vermeidung von Beugung, Überstreckung
und starker Seitwärtsdrehung des Kopfes
wegen der Gefahr der Kompression der Venen =>
Druckanstieg
• Obligatorisch O2-Sonde
Therapie bei intrakranialer
Druckerhöhung/erweiterte
Maßnahmen
• Venöser Zugang
• Symptomatische medikamentöse
Therapie nach ärztlicher Anordnung
Medikamentenbeispiele:
Analgesie: 5-10 mg Morphin i.v.
Gegen Krämpfe: 10 mg Valium oder als Rektiole
Bei Therapieresistenz: Narkoseeinleitung mit 3-5 mg/kg KG
Trapanal i.v.
restriktive Volumentherapie mit maximal 500 ml RingerLaktat-Lösung i.v. (Cave! Keine Mannit- oder Sorbitlösungen!)
Subarachnoidalblutung = SAB
SAB - Schweregrade
• I
asymptomatisch oder leichter
Kopfschmerz, Meningismus
• II Kopfschmerz, Meningismus, evtl.
Hirnnervensymptome
• III Somnolenz, diskrete neurologische
Symptomatik
• IV Sopor (tiefer Schlaf) oder Koma,
neurologische Ausfälle, evtl.
Streckphänomene und vegetative Störungen
• V tiefes Koma, Streckphänomene
Subarachnoidalblutung = SAB
• URSACHE: meist spontane Ruptur eines
Aneurysmas der Hirnbasisarterien
• Vorerkrankung oft Hypertonus
• Blutaustritt in den Subarachnoidalraum (zwischen Pia
mater und Arachnoidea)
Meist vollständige Tamponade der äußeren Liquorräume
Störung der Liquorzirkulation und –resorption
Steigender intrakranialer Druck
Behinderung des venösen Abflusses
Hirnödem
Subarachnoidalblutung = SAB
• Symptome
Oft nach körperlichen Anstrengungen aus völliger
Gesundheit heraus
• Plötzlicher und heftiger in den Nacken
ausstrahlender Kopfschmerz
• Lichtempfindlichkeit
• Übelkeit und Emesis
• Verwirrtheit
• Bewusstseinsstörung bis Koma
Therapie/Basismaßnahmen
• Freimachen und –halten der Atemwege
• Sofortige Immobilisation des Patienten mit
30°- Oberkörperhochlagerung
Therapie/erweiterte Maßnahmen
• Venöser Zugang
• O2-Sonde
• Medikamente nach ärztl. Anordnung:
agitierte Pat. sedieren mit z.B. Valium (Diazepam) oder Dormicum
(Midazolam) 2-5 mg i.v.
Analgesie mit zentral wirkenden Analgetika (CAVE! Kein ASS!): z.B.
Morphin 5-10 mg i.v.
restriktive Volumentherapie mit maximal 500 ml Ringer-Laktat-Lösung i.v.
(Cave! Keine Mannit- oder Sorbitlösungen!)
Blutdruck senken (CAVE! NICHT AUF NORMALWERTE < 160mgHG
wegen der Gefahr der Minderperfusion des Gehirns!) mit z.B. 25 mg
Ebrantil i.v. oder Ca-Antagonisten per Perfusor
• Möglichst schonender Transport in Neurochirurgische
Klinik -> CT, Angiografie, OP (z.b. Aneurysmaclipping)
Ischämische Insulte
Ursachen
Embolie
• Thrombose
• Embolie
• Kompression
Kompression
Thrombose
Pathophysiologie I
Arteriosklerose infolge von:
•
•
•
•
Hypertonus (Vervierfachung des Risikos)
Diabetes mellitus
Fettstoffwechselstörung
Metabolisches Syndrom (Stammfettsucht,
Insulinresistenz mit Hyperinsulinämie, Hypertonus, D.m.,
FST)
• Nikotinabusus
• Adipositas
Pathophysiologie II
Arteriosklerose/Entstehung
•
•
•
•
Schädigung Gefäßendothel
Thrombozytenanlagerung
Hypertonus => Endothelverhärtung
Plaques (= Ablagerung von Kalk und
Fetten) an Stellen mit hoher mechanischer
Belastung (Arterienverzweigungen)
Pathophysiologie III
Arteriosklerose/Entstehung
• => zunehmende Lumeneinengung und
Gefahr von:
• Thrombose
• Embolie
• Hämodynamischem Versagen
(Herzinsuffizienz, Herzinfarkt,
Herzrhythmusstörungen => steigende
Thromboemboliegefahr!)
Wichtige Beziehungen zu
anderen chron. Erkrankungen:
• Hypertonus + Diabetes mellitus =>
Angiopathie
• Herzrhythmusstörungen
(Vorhofflimmern) => Entstehung von
Thromben im Herzen => Embolie
• Arterielle Thrombose oder Sklerose z.B.
der Arteriae carotis oder vertebralis =>
Embolie
Ischämische Insulte
Vorzeichen
•
•
•
•
•
Cephalgien
Vertigo
Kurzfristige neurologische Ausfälle
Krämpfe, Bewusstseinseinschränkung
TIA
=Transistorische ischämische
Attacke <24h
• PRIND =Prolongierte reversible
ischämische neurologische
Defizite 1 Tag bis maximal
3 – 7 Tage
Ischämische Insulte
Stadien
• I
• II
• III
• IV
• V
asymptomatische
Hirnarterienstenose
TIA
PRIND
progredienter Hirninsult
=fortschreitende Symptome
innerhalb von 6 – 48 Stunden
Kompletter Hirninfarkt – nicht
reversibel, nicht fortschreitend
Ischämische Insulte
mögliche Symptome
• Agnosie (visuelle)
• Hemianopsie
• Anosognosie
• Aphasie
• Apraxie
• Neglect
• Pushersyndrom
• Parese
• Plegie
Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
halbseitiger Gesichtsfeldausfall
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
zentrale Sprachstörung: motorisch (Broca)
„Sprechanstrengung“ – sensorisch
(Wernicke) „Sprachverständnisstörung“
Störung von Handlungen oder
Bewegungsabläufen
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
inkomplette Lähmung (Erschlaffung)
vollständige Lähmung
Ischämische Insulte
Diagnostik I
•
•
•
•
Anamnese
Körperliche Untersuchung
Vitalzeichenkontrolle
CT zum Ausschluss hämorrhagischer
Insult
• EKG und ECHO
• Labor (CK-Mb, Troponin, BZ, Fette,
Gerinnungsstatus)
Ischämische Insulte
Diagnostik II
• Doppler-Sono
• Transkraniale Sono
Ischämische Insulte
Therapie/Basismaßnahmen
•
•
•
•
Beim Patienten bleiben
Notruf
Vitalzeichenkontrolle (ggfs. BAC)
Bewusstsein kontrollieren (falls negativ ->
stabile Seitenlage, sonst 30° -Oberkörperhochlagerung
und Kopf in Mittellage; aber bei Hypotonus ->
Flachlagerung
• O2-Gabe (fallendes O2 und steigendes CO2
verschlimmern das Hirnödem)
I
Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Venöser Zugang (keine i.m. Injektionen da innerhalb von
3-5 h eventuell Lyse möglich ist!)
• RR-Senkung nur, wenn systolisch >200220 oder diastolisch >110 langsam und um maximal
20% des Ausgangswertes! Mit 25-50 mg Ebrantil i.v. oder 1-2
Kapseln Adalat oder 2-4 Hüben Nitrospray
• RR-Steigerung bei Hypotonus auf
mindestens 140 systolisch
für ausreichenden Perfusionsdruck im Gehirn mit
0,5-1ml Akrinor i.v. oder Dopamin über Perfusor
II Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Evtl. (Verängstigung infolge Paresen oder
Aphasie) leichte Sedierung gegen
Hypertonus und
Herzrhythmusstörungen infolge
endogener Adrenalinausschüttung mit 510 mg Diazepam i.v.
• Bei Exsikkose: 500 ml Ringer-LactatLösung
I Therapie nach Apoplex
• Gute medikamentöse Einstellung der
Vorerkrankungen
• Vorzeichen für Re-Infarkt beachten
• Operation bei ertrakranialen
Gefäßerkrankungen
• Mobilisation zur Gefäßprotektion
II Therapie nach Apoplex
Prophylaxen
•
•
•
•
•
•
•
Pneumonieprophylaxe
Aspirationsprophylaxe
Sturzprophylaxe
Thromboseprophylaxe
Dekubitusprophylaxe
Obstipationsprophylaxe
Kontrakturprophylaxe
III Therapie nach Apoplex
Pflege
•
•
•
•
•
•
•
Bei Schluckstörung breiige Nahrung
Bobath-Konzept
Koordination, z.B. Logopädie, KG etc.
Verunsicherung berücksichtigen
Hilfsmittel
Resignation vermeiden
Gestörte Wahrnehmung und Aufmerksamkeit
berücksichtigen
• Lagerung …
Slide 20
APOPLEX
Intrazerebrale
Blutung
Embolie
Thrombose
Kompression
Komastadien
Bewusstlosigkeit = nicht durch äußere Reize (Schmerz)
erweckbar
• I
• II
• III
• IV
• V
Bewusstlosigkeit, keine Paresen, seitengleicher RR,
gezielte Beugereaktion auf Schmerz
Bewusstlosigkeit, Paresen, Anisokorie (Pupillendifferenz
> 1 mm)
zusätzlich Streckkrämpfe (spontan oder auf Reiz) und
Augenbewegungsstörungen
schlaffer Muskeltonus, keine Reaktion auf Schmerz,
weite und reaktionslose Pupillen, Ausfall von Hirnstammreflexen (Korneal-, Schluck- und Hustenreflex)
aber erhaltene Spontanatmung
Hirntod: Apnoe, RR- und Körpertemperatur-Regulation
erloschen
Wichtige neurologische Symptome
• Agnosie (visuelle) Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
• Hemianopsie
halbseitiger Gesichtsfeldausfall
• Anosognosie
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
• Aphasie
zentrale Sprachstörung: motorisch
(Broca) „Sprechanstrengung“ –
sensorisch (Wernicke) Sprachverständnisstörung“
• Apraxie
Störung von Handlungen oder
Bewegungsabläufen
• Neglect
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
• Pushersyndrom Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
• Parese
inkomplette Lähmung (Erschlaffung)
• Plegie
vollständige Lähmung
Häufige Symptome bei
Hirninfarkt rechts
•
•
•
•
•
Linksseitenparese/plegie
Neglect
Pusher
Anosognosie
Raumorientierungsstörung
(akustisch/visuell)
Häufige Symptome bei
Hirninfarkt links
•
•
•
•
•
Rechtsseitenparese/plegie
Aphasie (motorisch/sensorisch)
Apraxie
Agnosien (seltener)
Neglect (häufig nicht erkannt)
Erhöhung des intrakranialen
Drucks
• Volumenzunahme innerhalb des Schädels (Blutung,
Tumor, Ödem, Abszess)
• Durch Störung der Blut- oder Liquorzirkulation
• => Verlagerung und Einklemmung von
Gehirnanteilen in hintere Schädelgrube und
Hinterhauptloch
• Schneller Druckanstieg => in Minuten tödlich
• Langsamer Druckanstieg => oft lange ohne
Beschwerden (TM)
Symptome (anfangs)
intrakraniale Druckerhöhung
•
•
•
•
•
Cephalgien
Übelkeit und Emesis
Singultus
Doppelbilder sehen
Antriebs- und Orientierungsstörungen
Symptome (später)
intrakraniale Druckerhöhung
• Massen- und Wälzbewegungen
• Beuge-Streck-Synergien und
Nackensteife
• Pupillen motorisch verlangsamt
• Blickdeviationen
• Pupillenkopfphänomen =gegenläufige
koordinierte Bulbusbewegungen bei passiver
Kopfbewegung
Therapie bei intrakranialer
Druckerhöhung/ Basismaßnahmen
•
•
•
•
Vermeidung weiterer Druckerhöhung
Sicherung der Vitalfunktionen
Freimachen und –halten der Atemwege
30° Oberkörperhochlagerung (falls bewusstseinsgetrübt in Kombination mit stabiler Seitenlage)
• Vermeidung von Beugung, Überstreckung
und starker Seitwärtsdrehung des Kopfes
wegen der Gefahr der Kompression der Venen =>
Druckanstieg
• Obligatorisch O2-Sonde
Therapie bei intrakranialer
Druckerhöhung/erweiterte
Maßnahmen
• Venöser Zugang
• Symptomatische medikamentöse
Therapie nach ärztlicher Anordnung
Medikamentenbeispiele:
Analgesie: 5-10 mg Morphin i.v.
Gegen Krämpfe: 10 mg Valium oder als Rektiole
Bei Therapieresistenz: Narkoseeinleitung mit 3-5 mg/kg KG
Trapanal i.v.
restriktive Volumentherapie mit maximal 500 ml RingerLaktat-Lösung i.v. (Cave! Keine Mannit- oder Sorbitlösungen!)
Subarachnoidalblutung = SAB
SAB - Schweregrade
• I
asymptomatisch oder leichter
Kopfschmerz, Meningismus
• II Kopfschmerz, Meningismus, evtl.
Hirnnervensymptome
• III Somnolenz, diskrete neurologische
Symptomatik
• IV Sopor (tiefer Schlaf) oder Koma,
neurologische Ausfälle, evtl.
Streckphänomene und vegetative Störungen
• V tiefes Koma, Streckphänomene
Subarachnoidalblutung = SAB
• URSACHE: meist spontane Ruptur eines
Aneurysmas der Hirnbasisarterien
• Vorerkrankung oft Hypertonus
• Blutaustritt in den Subarachnoidalraum (zwischen Pia
mater und Arachnoidea)
Meist vollständige Tamponade der äußeren Liquorräume
Störung der Liquorzirkulation und –resorption
Steigender intrakranialer Druck
Behinderung des venösen Abflusses
Hirnödem
Subarachnoidalblutung = SAB
• Symptome
Oft nach körperlichen Anstrengungen aus völliger
Gesundheit heraus
• Plötzlicher und heftiger in den Nacken
ausstrahlender Kopfschmerz
• Lichtempfindlichkeit
• Übelkeit und Emesis
• Verwirrtheit
• Bewusstseinsstörung bis Koma
Therapie/Basismaßnahmen
• Freimachen und –halten der Atemwege
• Sofortige Immobilisation des Patienten mit
30°- Oberkörperhochlagerung
Therapie/erweiterte Maßnahmen
• Venöser Zugang
• O2-Sonde
• Medikamente nach ärztl. Anordnung:
agitierte Pat. sedieren mit z.B. Valium (Diazepam) oder Dormicum
(Midazolam) 2-5 mg i.v.
Analgesie mit zentral wirkenden Analgetika (CAVE! Kein ASS!): z.B.
Morphin 5-10 mg i.v.
restriktive Volumentherapie mit maximal 500 ml Ringer-Laktat-Lösung i.v.
(Cave! Keine Mannit- oder Sorbitlösungen!)
Blutdruck senken (CAVE! NICHT AUF NORMALWERTE < 160mgHG
wegen der Gefahr der Minderperfusion des Gehirns!) mit z.B. 25 mg
Ebrantil i.v. oder Ca-Antagonisten per Perfusor
• Möglichst schonender Transport in Neurochirurgische
Klinik -> CT, Angiografie, OP (z.b. Aneurysmaclipping)
Ischämische Insulte
Ursachen
Embolie
• Thrombose
• Embolie
• Kompression
Kompression
Thrombose
Pathophysiologie I
Arteriosklerose infolge von:
•
•
•
•
Hypertonus (Vervierfachung des Risikos)
Diabetes mellitus
Fettstoffwechselstörung
Metabolisches Syndrom (Stammfettsucht,
Insulinresistenz mit Hyperinsulinämie, Hypertonus, D.m.,
FST)
• Nikotinabusus
• Adipositas
Pathophysiologie II
Arteriosklerose/Entstehung
•
•
•
•
Schädigung Gefäßendothel
Thrombozytenanlagerung
Hypertonus => Endothelverhärtung
Plaques (= Ablagerung von Kalk und
Fetten) an Stellen mit hoher mechanischer
Belastung (Arterienverzweigungen)
Pathophysiologie III
Arteriosklerose/Entstehung
• => zunehmende Lumeneinengung und
Gefahr von:
• Thrombose
• Embolie
• Hämodynamischem Versagen
(Herzinsuffizienz, Herzinfarkt,
Herzrhythmusstörungen => steigende
Thromboemboliegefahr!)
Wichtige Beziehungen zu
anderen chron. Erkrankungen:
• Hypertonus + Diabetes mellitus =>
Angiopathie
• Herzrhythmusstörungen
(Vorhofflimmern) => Entstehung von
Thromben im Herzen => Embolie
• Arterielle Thrombose oder Sklerose z.B.
der Arteriae carotis oder vertebralis =>
Embolie
Ischämische Insulte
Vorzeichen
•
•
•
•
•
Cephalgien
Vertigo
Kurzfristige neurologische Ausfälle
Krämpfe, Bewusstseinseinschränkung
TIA
=Transistorische ischämische
Attacke <24h
• PRIND =Prolongierte reversible
ischämische neurologische
Defizite 1 Tag bis maximal
3 – 7 Tage
Ischämische Insulte
Stadien
• I
• II
• III
• IV
• V
asymptomatische
Hirnarterienstenose
TIA
PRIND
progredienter Hirninsult
=fortschreitende Symptome
innerhalb von 6 – 48 Stunden
Kompletter Hirninfarkt – nicht
reversibel, nicht fortschreitend
Ischämische Insulte
mögliche Symptome
• Agnosie (visuelle)
• Hemianopsie
• Anosognosie
• Aphasie
• Apraxie
• Neglect
• Pushersyndrom
• Parese
• Plegie
Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
halbseitiger Gesichtsfeldausfall
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
zentrale Sprachstörung: motorisch (Broca)
„Sprechanstrengung“ – sensorisch
(Wernicke) „Sprachverständnisstörung“
Störung von Handlungen oder
Bewegungsabläufen
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
inkomplette Lähmung (Erschlaffung)
vollständige Lähmung
Ischämische Insulte
Diagnostik I
•
•
•
•
Anamnese
Körperliche Untersuchung
Vitalzeichenkontrolle
CT zum Ausschluss hämorrhagischer
Insult
• EKG und ECHO
• Labor (CK-Mb, Troponin, BZ, Fette,
Gerinnungsstatus)
Ischämische Insulte
Diagnostik II
• Doppler-Sono
• Transkraniale Sono
Ischämische Insulte
Therapie/Basismaßnahmen
•
•
•
•
Beim Patienten bleiben
Notruf
Vitalzeichenkontrolle (ggfs. BAC)
Bewusstsein kontrollieren (falls negativ ->
stabile Seitenlage, sonst 30° -Oberkörperhochlagerung
und Kopf in Mittellage; aber bei Hypotonus ->
Flachlagerung
• O2-Gabe (fallendes O2 und steigendes CO2
verschlimmern das Hirnödem)
I
Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Venöser Zugang (keine i.m. Injektionen da innerhalb von
3-5 h eventuell Lyse möglich ist!)
• RR-Senkung nur, wenn systolisch >200220 oder diastolisch >110 langsam und um maximal
20% des Ausgangswertes! Mit 25-50 mg Ebrantil i.v. oder 1-2
Kapseln Adalat oder 2-4 Hüben Nitrospray
• RR-Steigerung bei Hypotonus auf
mindestens 140 systolisch
für ausreichenden Perfusionsdruck im Gehirn mit
0,5-1ml Akrinor i.v. oder Dopamin über Perfusor
II Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Evtl. (Verängstigung infolge Paresen oder
Aphasie) leichte Sedierung gegen
Hypertonus und
Herzrhythmusstörungen infolge
endogener Adrenalinausschüttung mit 510 mg Diazepam i.v.
• Bei Exsikkose: 500 ml Ringer-LactatLösung
I Therapie nach Apoplex
• Gute medikamentöse Einstellung der
Vorerkrankungen
• Vorzeichen für Re-Infarkt beachten
• Operation bei ertrakranialen
Gefäßerkrankungen
• Mobilisation zur Gefäßprotektion
II Therapie nach Apoplex
Prophylaxen
•
•
•
•
•
•
•
Pneumonieprophylaxe
Aspirationsprophylaxe
Sturzprophylaxe
Thromboseprophylaxe
Dekubitusprophylaxe
Obstipationsprophylaxe
Kontrakturprophylaxe
III Therapie nach Apoplex
Pflege
•
•
•
•
•
•
•
Bei Schluckstörung breiige Nahrung
Bobath-Konzept
Koordination, z.B. Logopädie, KG etc.
Verunsicherung berücksichtigen
Hilfsmittel
Resignation vermeiden
Gestörte Wahrnehmung und Aufmerksamkeit
berücksichtigen
• Lagerung …
Slide 21
APOPLEX
Intrazerebrale
Blutung
Embolie
Thrombose
Kompression
Komastadien
Bewusstlosigkeit = nicht durch äußere Reize (Schmerz)
erweckbar
• I
• II
• III
• IV
• V
Bewusstlosigkeit, keine Paresen, seitengleicher RR,
gezielte Beugereaktion auf Schmerz
Bewusstlosigkeit, Paresen, Anisokorie (Pupillendifferenz
> 1 mm)
zusätzlich Streckkrämpfe (spontan oder auf Reiz) und
Augenbewegungsstörungen
schlaffer Muskeltonus, keine Reaktion auf Schmerz,
weite und reaktionslose Pupillen, Ausfall von Hirnstammreflexen (Korneal-, Schluck- und Hustenreflex)
aber erhaltene Spontanatmung
Hirntod: Apnoe, RR- und Körpertemperatur-Regulation
erloschen
Wichtige neurologische Symptome
• Agnosie (visuelle) Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
• Hemianopsie
halbseitiger Gesichtsfeldausfall
• Anosognosie
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
• Aphasie
zentrale Sprachstörung: motorisch
(Broca) „Sprechanstrengung“ –
sensorisch (Wernicke) Sprachverständnisstörung“
• Apraxie
Störung von Handlungen oder
Bewegungsabläufen
• Neglect
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
• Pushersyndrom Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
• Parese
inkomplette Lähmung (Erschlaffung)
• Plegie
vollständige Lähmung
Häufige Symptome bei
Hirninfarkt rechts
•
•
•
•
•
Linksseitenparese/plegie
Neglect
Pusher
Anosognosie
Raumorientierungsstörung
(akustisch/visuell)
Häufige Symptome bei
Hirninfarkt links
•
•
•
•
•
Rechtsseitenparese/plegie
Aphasie (motorisch/sensorisch)
Apraxie
Agnosien (seltener)
Neglect (häufig nicht erkannt)
Erhöhung des intrakranialen
Drucks
• Volumenzunahme innerhalb des Schädels (Blutung,
Tumor, Ödem, Abszess)
• Durch Störung der Blut- oder Liquorzirkulation
• => Verlagerung und Einklemmung von
Gehirnanteilen in hintere Schädelgrube und
Hinterhauptloch
• Schneller Druckanstieg => in Minuten tödlich
• Langsamer Druckanstieg => oft lange ohne
Beschwerden (TM)
Symptome (anfangs)
intrakraniale Druckerhöhung
•
•
•
•
•
Cephalgien
Übelkeit und Emesis
Singultus
Doppelbilder sehen
Antriebs- und Orientierungsstörungen
Symptome (später)
intrakraniale Druckerhöhung
• Massen- und Wälzbewegungen
• Beuge-Streck-Synergien und
Nackensteife
• Pupillen motorisch verlangsamt
• Blickdeviationen
• Pupillenkopfphänomen =gegenläufige
koordinierte Bulbusbewegungen bei passiver
Kopfbewegung
Therapie bei intrakranialer
Druckerhöhung/ Basismaßnahmen
•
•
•
•
Vermeidung weiterer Druckerhöhung
Sicherung der Vitalfunktionen
Freimachen und –halten der Atemwege
30° Oberkörperhochlagerung (falls bewusstseinsgetrübt in Kombination mit stabiler Seitenlage)
• Vermeidung von Beugung, Überstreckung
und starker Seitwärtsdrehung des Kopfes
wegen der Gefahr der Kompression der Venen =>
Druckanstieg
• Obligatorisch O2-Sonde
Therapie bei intrakranialer
Druckerhöhung/erweiterte
Maßnahmen
• Venöser Zugang
• Symptomatische medikamentöse
Therapie nach ärztlicher Anordnung
Medikamentenbeispiele:
Analgesie: 5-10 mg Morphin i.v.
Gegen Krämpfe: 10 mg Valium oder als Rektiole
Bei Therapieresistenz: Narkoseeinleitung mit 3-5 mg/kg KG
Trapanal i.v.
restriktive Volumentherapie mit maximal 500 ml RingerLaktat-Lösung i.v. (Cave! Keine Mannit- oder Sorbitlösungen!)
Subarachnoidalblutung = SAB
SAB - Schweregrade
• I
asymptomatisch oder leichter
Kopfschmerz, Meningismus
• II Kopfschmerz, Meningismus, evtl.
Hirnnervensymptome
• III Somnolenz, diskrete neurologische
Symptomatik
• IV Sopor (tiefer Schlaf) oder Koma,
neurologische Ausfälle, evtl.
Streckphänomene und vegetative Störungen
• V tiefes Koma, Streckphänomene
Subarachnoidalblutung = SAB
• URSACHE: meist spontane Ruptur eines
Aneurysmas der Hirnbasisarterien
• Vorerkrankung oft Hypertonus
• Blutaustritt in den Subarachnoidalraum (zwischen Pia
mater und Arachnoidea)
Meist vollständige Tamponade der äußeren Liquorräume
Störung der Liquorzirkulation und –resorption
Steigender intrakranialer Druck
Behinderung des venösen Abflusses
Hirnödem
Subarachnoidalblutung = SAB
• Symptome
Oft nach körperlichen Anstrengungen aus völliger
Gesundheit heraus
• Plötzlicher und heftiger in den Nacken
ausstrahlender Kopfschmerz
• Lichtempfindlichkeit
• Übelkeit und Emesis
• Verwirrtheit
• Bewusstseinsstörung bis Koma
Therapie/Basismaßnahmen
• Freimachen und –halten der Atemwege
• Sofortige Immobilisation des Patienten mit
30°- Oberkörperhochlagerung
Therapie/erweiterte Maßnahmen
• Venöser Zugang
• O2-Sonde
• Medikamente nach ärztl. Anordnung:
agitierte Pat. sedieren mit z.B. Valium (Diazepam) oder Dormicum
(Midazolam) 2-5 mg i.v.
Analgesie mit zentral wirkenden Analgetika (CAVE! Kein ASS!): z.B.
Morphin 5-10 mg i.v.
restriktive Volumentherapie mit maximal 500 ml Ringer-Laktat-Lösung i.v.
(Cave! Keine Mannit- oder Sorbitlösungen!)
Blutdruck senken (CAVE! NICHT AUF NORMALWERTE < 160mgHG
wegen der Gefahr der Minderperfusion des Gehirns!) mit z.B. 25 mg
Ebrantil i.v. oder Ca-Antagonisten per Perfusor
• Möglichst schonender Transport in Neurochirurgische
Klinik -> CT, Angiografie, OP (z.b. Aneurysmaclipping)
Ischämische Insulte
Ursachen
Embolie
• Thrombose
• Embolie
• Kompression
Kompression
Thrombose
Pathophysiologie I
Arteriosklerose infolge von:
•
•
•
•
Hypertonus (Vervierfachung des Risikos)
Diabetes mellitus
Fettstoffwechselstörung
Metabolisches Syndrom (Stammfettsucht,
Insulinresistenz mit Hyperinsulinämie, Hypertonus, D.m.,
FST)
• Nikotinabusus
• Adipositas
Pathophysiologie II
Arteriosklerose/Entstehung
•
•
•
•
Schädigung Gefäßendothel
Thrombozytenanlagerung
Hypertonus => Endothelverhärtung
Plaques (= Ablagerung von Kalk und
Fetten) an Stellen mit hoher mechanischer
Belastung (Arterienverzweigungen)
Pathophysiologie III
Arteriosklerose/Entstehung
• => zunehmende Lumeneinengung und
Gefahr von:
• Thrombose
• Embolie
• Hämodynamischem Versagen
(Herzinsuffizienz, Herzinfarkt,
Herzrhythmusstörungen => steigende
Thromboemboliegefahr!)
Wichtige Beziehungen zu
anderen chron. Erkrankungen:
• Hypertonus + Diabetes mellitus =>
Angiopathie
• Herzrhythmusstörungen
(Vorhofflimmern) => Entstehung von
Thromben im Herzen => Embolie
• Arterielle Thrombose oder Sklerose z.B.
der Arteriae carotis oder vertebralis =>
Embolie
Ischämische Insulte
Vorzeichen
•
•
•
•
•
Cephalgien
Vertigo
Kurzfristige neurologische Ausfälle
Krämpfe, Bewusstseinseinschränkung
TIA
=Transistorische ischämische
Attacke <24h
• PRIND =Prolongierte reversible
ischämische neurologische
Defizite 1 Tag bis maximal
3 – 7 Tage
Ischämische Insulte
Stadien
• I
• II
• III
• IV
• V
asymptomatische
Hirnarterienstenose
TIA
PRIND
progredienter Hirninsult
=fortschreitende Symptome
innerhalb von 6 – 48 Stunden
Kompletter Hirninfarkt – nicht
reversibel, nicht fortschreitend
Ischämische Insulte
mögliche Symptome
• Agnosie (visuelle)
• Hemianopsie
• Anosognosie
• Aphasie
• Apraxie
• Neglect
• Pushersyndrom
• Parese
• Plegie
Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
halbseitiger Gesichtsfeldausfall
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
zentrale Sprachstörung: motorisch (Broca)
„Sprechanstrengung“ – sensorisch
(Wernicke) „Sprachverständnisstörung“
Störung von Handlungen oder
Bewegungsabläufen
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
inkomplette Lähmung (Erschlaffung)
vollständige Lähmung
Ischämische Insulte
Diagnostik I
•
•
•
•
Anamnese
Körperliche Untersuchung
Vitalzeichenkontrolle
CT zum Ausschluss hämorrhagischer
Insult
• EKG und ECHO
• Labor (CK-Mb, Troponin, BZ, Fette,
Gerinnungsstatus)
Ischämische Insulte
Diagnostik II
• Doppler-Sono
• Transkraniale Sono
Ischämische Insulte
Therapie/Basismaßnahmen
•
•
•
•
Beim Patienten bleiben
Notruf
Vitalzeichenkontrolle (ggfs. BAC)
Bewusstsein kontrollieren (falls negativ ->
stabile Seitenlage, sonst 30° -Oberkörperhochlagerung
und Kopf in Mittellage; aber bei Hypotonus ->
Flachlagerung
• O2-Gabe (fallendes O2 und steigendes CO2
verschlimmern das Hirnödem)
I
Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Venöser Zugang (keine i.m. Injektionen da innerhalb von
3-5 h eventuell Lyse möglich ist!)
• RR-Senkung nur, wenn systolisch >200220 oder diastolisch >110 langsam und um maximal
20% des Ausgangswertes! Mit 25-50 mg Ebrantil i.v. oder 1-2
Kapseln Adalat oder 2-4 Hüben Nitrospray
• RR-Steigerung bei Hypotonus auf
mindestens 140 systolisch
für ausreichenden Perfusionsdruck im Gehirn mit
0,5-1ml Akrinor i.v. oder Dopamin über Perfusor
II Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Evtl. (Verängstigung infolge Paresen oder
Aphasie) leichte Sedierung gegen
Hypertonus und
Herzrhythmusstörungen infolge
endogener Adrenalinausschüttung mit 510 mg Diazepam i.v.
• Bei Exsikkose: 500 ml Ringer-LactatLösung
I Therapie nach Apoplex
• Gute medikamentöse Einstellung der
Vorerkrankungen
• Vorzeichen für Re-Infarkt beachten
• Operation bei ertrakranialen
Gefäßerkrankungen
• Mobilisation zur Gefäßprotektion
II Therapie nach Apoplex
Prophylaxen
•
•
•
•
•
•
•
Pneumonieprophylaxe
Aspirationsprophylaxe
Sturzprophylaxe
Thromboseprophylaxe
Dekubitusprophylaxe
Obstipationsprophylaxe
Kontrakturprophylaxe
III Therapie nach Apoplex
Pflege
•
•
•
•
•
•
•
Bei Schluckstörung breiige Nahrung
Bobath-Konzept
Koordination, z.B. Logopädie, KG etc.
Verunsicherung berücksichtigen
Hilfsmittel
Resignation vermeiden
Gestörte Wahrnehmung und Aufmerksamkeit
berücksichtigen
• Lagerung …
Slide 22
APOPLEX
Intrazerebrale
Blutung
Embolie
Thrombose
Kompression
Komastadien
Bewusstlosigkeit = nicht durch äußere Reize (Schmerz)
erweckbar
• I
• II
• III
• IV
• V
Bewusstlosigkeit, keine Paresen, seitengleicher RR,
gezielte Beugereaktion auf Schmerz
Bewusstlosigkeit, Paresen, Anisokorie (Pupillendifferenz
> 1 mm)
zusätzlich Streckkrämpfe (spontan oder auf Reiz) und
Augenbewegungsstörungen
schlaffer Muskeltonus, keine Reaktion auf Schmerz,
weite und reaktionslose Pupillen, Ausfall von Hirnstammreflexen (Korneal-, Schluck- und Hustenreflex)
aber erhaltene Spontanatmung
Hirntod: Apnoe, RR- und Körpertemperatur-Regulation
erloschen
Wichtige neurologische Symptome
• Agnosie (visuelle) Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
• Hemianopsie
halbseitiger Gesichtsfeldausfall
• Anosognosie
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
• Aphasie
zentrale Sprachstörung: motorisch
(Broca) „Sprechanstrengung“ –
sensorisch (Wernicke) Sprachverständnisstörung“
• Apraxie
Störung von Handlungen oder
Bewegungsabläufen
• Neglect
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
• Pushersyndrom Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
• Parese
inkomplette Lähmung (Erschlaffung)
• Plegie
vollständige Lähmung
Häufige Symptome bei
Hirninfarkt rechts
•
•
•
•
•
Linksseitenparese/plegie
Neglect
Pusher
Anosognosie
Raumorientierungsstörung
(akustisch/visuell)
Häufige Symptome bei
Hirninfarkt links
•
•
•
•
•
Rechtsseitenparese/plegie
Aphasie (motorisch/sensorisch)
Apraxie
Agnosien (seltener)
Neglect (häufig nicht erkannt)
Erhöhung des intrakranialen
Drucks
• Volumenzunahme innerhalb des Schädels (Blutung,
Tumor, Ödem, Abszess)
• Durch Störung der Blut- oder Liquorzirkulation
• => Verlagerung und Einklemmung von
Gehirnanteilen in hintere Schädelgrube und
Hinterhauptloch
• Schneller Druckanstieg => in Minuten tödlich
• Langsamer Druckanstieg => oft lange ohne
Beschwerden (TM)
Symptome (anfangs)
intrakraniale Druckerhöhung
•
•
•
•
•
Cephalgien
Übelkeit und Emesis
Singultus
Doppelbilder sehen
Antriebs- und Orientierungsstörungen
Symptome (später)
intrakraniale Druckerhöhung
• Massen- und Wälzbewegungen
• Beuge-Streck-Synergien und
Nackensteife
• Pupillen motorisch verlangsamt
• Blickdeviationen
• Pupillenkopfphänomen =gegenläufige
koordinierte Bulbusbewegungen bei passiver
Kopfbewegung
Therapie bei intrakranialer
Druckerhöhung/ Basismaßnahmen
•
•
•
•
Vermeidung weiterer Druckerhöhung
Sicherung der Vitalfunktionen
Freimachen und –halten der Atemwege
30° Oberkörperhochlagerung (falls bewusstseinsgetrübt in Kombination mit stabiler Seitenlage)
• Vermeidung von Beugung, Überstreckung
und starker Seitwärtsdrehung des Kopfes
wegen der Gefahr der Kompression der Venen =>
Druckanstieg
• Obligatorisch O2-Sonde
Therapie bei intrakranialer
Druckerhöhung/erweiterte
Maßnahmen
• Venöser Zugang
• Symptomatische medikamentöse
Therapie nach ärztlicher Anordnung
Medikamentenbeispiele:
Analgesie: 5-10 mg Morphin i.v.
Gegen Krämpfe: 10 mg Valium oder als Rektiole
Bei Therapieresistenz: Narkoseeinleitung mit 3-5 mg/kg KG
Trapanal i.v.
restriktive Volumentherapie mit maximal 500 ml RingerLaktat-Lösung i.v. (Cave! Keine Mannit- oder Sorbitlösungen!)
Subarachnoidalblutung = SAB
SAB - Schweregrade
• I
asymptomatisch oder leichter
Kopfschmerz, Meningismus
• II Kopfschmerz, Meningismus, evtl.
Hirnnervensymptome
• III Somnolenz, diskrete neurologische
Symptomatik
• IV Sopor (tiefer Schlaf) oder Koma,
neurologische Ausfälle, evtl.
Streckphänomene und vegetative Störungen
• V tiefes Koma, Streckphänomene
Subarachnoidalblutung = SAB
• URSACHE: meist spontane Ruptur eines
Aneurysmas der Hirnbasisarterien
• Vorerkrankung oft Hypertonus
• Blutaustritt in den Subarachnoidalraum (zwischen Pia
mater und Arachnoidea)
Meist vollständige Tamponade der äußeren Liquorräume
Störung der Liquorzirkulation und –resorption
Steigender intrakranialer Druck
Behinderung des venösen Abflusses
Hirnödem
Subarachnoidalblutung = SAB
• Symptome
Oft nach körperlichen Anstrengungen aus völliger
Gesundheit heraus
• Plötzlicher und heftiger in den Nacken
ausstrahlender Kopfschmerz
• Lichtempfindlichkeit
• Übelkeit und Emesis
• Verwirrtheit
• Bewusstseinsstörung bis Koma
Therapie/Basismaßnahmen
• Freimachen und –halten der Atemwege
• Sofortige Immobilisation des Patienten mit
30°- Oberkörperhochlagerung
Therapie/erweiterte Maßnahmen
• Venöser Zugang
• O2-Sonde
• Medikamente nach ärztl. Anordnung:
agitierte Pat. sedieren mit z.B. Valium (Diazepam) oder Dormicum
(Midazolam) 2-5 mg i.v.
Analgesie mit zentral wirkenden Analgetika (CAVE! Kein ASS!): z.B.
Morphin 5-10 mg i.v.
restriktive Volumentherapie mit maximal 500 ml Ringer-Laktat-Lösung i.v.
(Cave! Keine Mannit- oder Sorbitlösungen!)
Blutdruck senken (CAVE! NICHT AUF NORMALWERTE < 160mgHG
wegen der Gefahr der Minderperfusion des Gehirns!) mit z.B. 25 mg
Ebrantil i.v. oder Ca-Antagonisten per Perfusor
• Möglichst schonender Transport in Neurochirurgische
Klinik -> CT, Angiografie, OP (z.b. Aneurysmaclipping)
Ischämische Insulte
Ursachen
Embolie
• Thrombose
• Embolie
• Kompression
Kompression
Thrombose
Pathophysiologie I
Arteriosklerose infolge von:
•
•
•
•
Hypertonus (Vervierfachung des Risikos)
Diabetes mellitus
Fettstoffwechselstörung
Metabolisches Syndrom (Stammfettsucht,
Insulinresistenz mit Hyperinsulinämie, Hypertonus, D.m.,
FST)
• Nikotinabusus
• Adipositas
Pathophysiologie II
Arteriosklerose/Entstehung
•
•
•
•
Schädigung Gefäßendothel
Thrombozytenanlagerung
Hypertonus => Endothelverhärtung
Plaques (= Ablagerung von Kalk und
Fetten) an Stellen mit hoher mechanischer
Belastung (Arterienverzweigungen)
Pathophysiologie III
Arteriosklerose/Entstehung
• => zunehmende Lumeneinengung und
Gefahr von:
• Thrombose
• Embolie
• Hämodynamischem Versagen
(Herzinsuffizienz, Herzinfarkt,
Herzrhythmusstörungen => steigende
Thromboemboliegefahr!)
Wichtige Beziehungen zu
anderen chron. Erkrankungen:
• Hypertonus + Diabetes mellitus =>
Angiopathie
• Herzrhythmusstörungen
(Vorhofflimmern) => Entstehung von
Thromben im Herzen => Embolie
• Arterielle Thrombose oder Sklerose z.B.
der Arteriae carotis oder vertebralis =>
Embolie
Ischämische Insulte
Vorzeichen
•
•
•
•
•
Cephalgien
Vertigo
Kurzfristige neurologische Ausfälle
Krämpfe, Bewusstseinseinschränkung
TIA
=Transistorische ischämische
Attacke <24h
• PRIND =Prolongierte reversible
ischämische neurologische
Defizite 1 Tag bis maximal
3 – 7 Tage
Ischämische Insulte
Stadien
• I
• II
• III
• IV
• V
asymptomatische
Hirnarterienstenose
TIA
PRIND
progredienter Hirninsult
=fortschreitende Symptome
innerhalb von 6 – 48 Stunden
Kompletter Hirninfarkt – nicht
reversibel, nicht fortschreitend
Ischämische Insulte
mögliche Symptome
• Agnosie (visuelle)
• Hemianopsie
• Anosognosie
• Aphasie
• Apraxie
• Neglect
• Pushersyndrom
• Parese
• Plegie
Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
halbseitiger Gesichtsfeldausfall
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
zentrale Sprachstörung: motorisch (Broca)
„Sprechanstrengung“ – sensorisch
(Wernicke) „Sprachverständnisstörung“
Störung von Handlungen oder
Bewegungsabläufen
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
inkomplette Lähmung (Erschlaffung)
vollständige Lähmung
Ischämische Insulte
Diagnostik I
•
•
•
•
Anamnese
Körperliche Untersuchung
Vitalzeichenkontrolle
CT zum Ausschluss hämorrhagischer
Insult
• EKG und ECHO
• Labor (CK-Mb, Troponin, BZ, Fette,
Gerinnungsstatus)
Ischämische Insulte
Diagnostik II
• Doppler-Sono
• Transkraniale Sono
Ischämische Insulte
Therapie/Basismaßnahmen
•
•
•
•
Beim Patienten bleiben
Notruf
Vitalzeichenkontrolle (ggfs. BAC)
Bewusstsein kontrollieren (falls negativ ->
stabile Seitenlage, sonst 30° -Oberkörperhochlagerung
und Kopf in Mittellage; aber bei Hypotonus ->
Flachlagerung
• O2-Gabe (fallendes O2 und steigendes CO2
verschlimmern das Hirnödem)
I
Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Venöser Zugang (keine i.m. Injektionen da innerhalb von
3-5 h eventuell Lyse möglich ist!)
• RR-Senkung nur, wenn systolisch >200220 oder diastolisch >110 langsam und um maximal
20% des Ausgangswertes! Mit 25-50 mg Ebrantil i.v. oder 1-2
Kapseln Adalat oder 2-4 Hüben Nitrospray
• RR-Steigerung bei Hypotonus auf
mindestens 140 systolisch
für ausreichenden Perfusionsdruck im Gehirn mit
0,5-1ml Akrinor i.v. oder Dopamin über Perfusor
II Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Evtl. (Verängstigung infolge Paresen oder
Aphasie) leichte Sedierung gegen
Hypertonus und
Herzrhythmusstörungen infolge
endogener Adrenalinausschüttung mit 510 mg Diazepam i.v.
• Bei Exsikkose: 500 ml Ringer-LactatLösung
I Therapie nach Apoplex
• Gute medikamentöse Einstellung der
Vorerkrankungen
• Vorzeichen für Re-Infarkt beachten
• Operation bei ertrakranialen
Gefäßerkrankungen
• Mobilisation zur Gefäßprotektion
II Therapie nach Apoplex
Prophylaxen
•
•
•
•
•
•
•
Pneumonieprophylaxe
Aspirationsprophylaxe
Sturzprophylaxe
Thromboseprophylaxe
Dekubitusprophylaxe
Obstipationsprophylaxe
Kontrakturprophylaxe
III Therapie nach Apoplex
Pflege
•
•
•
•
•
•
•
Bei Schluckstörung breiige Nahrung
Bobath-Konzept
Koordination, z.B. Logopädie, KG etc.
Verunsicherung berücksichtigen
Hilfsmittel
Resignation vermeiden
Gestörte Wahrnehmung und Aufmerksamkeit
berücksichtigen
• Lagerung …
Slide 23
APOPLEX
Intrazerebrale
Blutung
Embolie
Thrombose
Kompression
Komastadien
Bewusstlosigkeit = nicht durch äußere Reize (Schmerz)
erweckbar
• I
• II
• III
• IV
• V
Bewusstlosigkeit, keine Paresen, seitengleicher RR,
gezielte Beugereaktion auf Schmerz
Bewusstlosigkeit, Paresen, Anisokorie (Pupillendifferenz
> 1 mm)
zusätzlich Streckkrämpfe (spontan oder auf Reiz) und
Augenbewegungsstörungen
schlaffer Muskeltonus, keine Reaktion auf Schmerz,
weite und reaktionslose Pupillen, Ausfall von Hirnstammreflexen (Korneal-, Schluck- und Hustenreflex)
aber erhaltene Spontanatmung
Hirntod: Apnoe, RR- und Körpertemperatur-Regulation
erloschen
Wichtige neurologische Symptome
• Agnosie (visuelle) Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
• Hemianopsie
halbseitiger Gesichtsfeldausfall
• Anosognosie
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
• Aphasie
zentrale Sprachstörung: motorisch
(Broca) „Sprechanstrengung“ –
sensorisch (Wernicke) Sprachverständnisstörung“
• Apraxie
Störung von Handlungen oder
Bewegungsabläufen
• Neglect
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
• Pushersyndrom Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
• Parese
inkomplette Lähmung (Erschlaffung)
• Plegie
vollständige Lähmung
Häufige Symptome bei
Hirninfarkt rechts
•
•
•
•
•
Linksseitenparese/plegie
Neglect
Pusher
Anosognosie
Raumorientierungsstörung
(akustisch/visuell)
Häufige Symptome bei
Hirninfarkt links
•
•
•
•
•
Rechtsseitenparese/plegie
Aphasie (motorisch/sensorisch)
Apraxie
Agnosien (seltener)
Neglect (häufig nicht erkannt)
Erhöhung des intrakranialen
Drucks
• Volumenzunahme innerhalb des Schädels (Blutung,
Tumor, Ödem, Abszess)
• Durch Störung der Blut- oder Liquorzirkulation
• => Verlagerung und Einklemmung von
Gehirnanteilen in hintere Schädelgrube und
Hinterhauptloch
• Schneller Druckanstieg => in Minuten tödlich
• Langsamer Druckanstieg => oft lange ohne
Beschwerden (TM)
Symptome (anfangs)
intrakraniale Druckerhöhung
•
•
•
•
•
Cephalgien
Übelkeit und Emesis
Singultus
Doppelbilder sehen
Antriebs- und Orientierungsstörungen
Symptome (später)
intrakraniale Druckerhöhung
• Massen- und Wälzbewegungen
• Beuge-Streck-Synergien und
Nackensteife
• Pupillen motorisch verlangsamt
• Blickdeviationen
• Pupillenkopfphänomen =gegenläufige
koordinierte Bulbusbewegungen bei passiver
Kopfbewegung
Therapie bei intrakranialer
Druckerhöhung/ Basismaßnahmen
•
•
•
•
Vermeidung weiterer Druckerhöhung
Sicherung der Vitalfunktionen
Freimachen und –halten der Atemwege
30° Oberkörperhochlagerung (falls bewusstseinsgetrübt in Kombination mit stabiler Seitenlage)
• Vermeidung von Beugung, Überstreckung
und starker Seitwärtsdrehung des Kopfes
wegen der Gefahr der Kompression der Venen =>
Druckanstieg
• Obligatorisch O2-Sonde
Therapie bei intrakranialer
Druckerhöhung/erweiterte
Maßnahmen
• Venöser Zugang
• Symptomatische medikamentöse
Therapie nach ärztlicher Anordnung
Medikamentenbeispiele:
Analgesie: 5-10 mg Morphin i.v.
Gegen Krämpfe: 10 mg Valium oder als Rektiole
Bei Therapieresistenz: Narkoseeinleitung mit 3-5 mg/kg KG
Trapanal i.v.
restriktive Volumentherapie mit maximal 500 ml RingerLaktat-Lösung i.v. (Cave! Keine Mannit- oder Sorbitlösungen!)
Subarachnoidalblutung = SAB
SAB - Schweregrade
• I
asymptomatisch oder leichter
Kopfschmerz, Meningismus
• II Kopfschmerz, Meningismus, evtl.
Hirnnervensymptome
• III Somnolenz, diskrete neurologische
Symptomatik
• IV Sopor (tiefer Schlaf) oder Koma,
neurologische Ausfälle, evtl.
Streckphänomene und vegetative Störungen
• V tiefes Koma, Streckphänomene
Subarachnoidalblutung = SAB
• URSACHE: meist spontane Ruptur eines
Aneurysmas der Hirnbasisarterien
• Vorerkrankung oft Hypertonus
• Blutaustritt in den Subarachnoidalraum (zwischen Pia
mater und Arachnoidea)
Meist vollständige Tamponade der äußeren Liquorräume
Störung der Liquorzirkulation und –resorption
Steigender intrakranialer Druck
Behinderung des venösen Abflusses
Hirnödem
Subarachnoidalblutung = SAB
• Symptome
Oft nach körperlichen Anstrengungen aus völliger
Gesundheit heraus
• Plötzlicher und heftiger in den Nacken
ausstrahlender Kopfschmerz
• Lichtempfindlichkeit
• Übelkeit und Emesis
• Verwirrtheit
• Bewusstseinsstörung bis Koma
Therapie/Basismaßnahmen
• Freimachen und –halten der Atemwege
• Sofortige Immobilisation des Patienten mit
30°- Oberkörperhochlagerung
Therapie/erweiterte Maßnahmen
• Venöser Zugang
• O2-Sonde
• Medikamente nach ärztl. Anordnung:
agitierte Pat. sedieren mit z.B. Valium (Diazepam) oder Dormicum
(Midazolam) 2-5 mg i.v.
Analgesie mit zentral wirkenden Analgetika (CAVE! Kein ASS!): z.B.
Morphin 5-10 mg i.v.
restriktive Volumentherapie mit maximal 500 ml Ringer-Laktat-Lösung i.v.
(Cave! Keine Mannit- oder Sorbitlösungen!)
Blutdruck senken (CAVE! NICHT AUF NORMALWERTE < 160mgHG
wegen der Gefahr der Minderperfusion des Gehirns!) mit z.B. 25 mg
Ebrantil i.v. oder Ca-Antagonisten per Perfusor
• Möglichst schonender Transport in Neurochirurgische
Klinik -> CT, Angiografie, OP (z.b. Aneurysmaclipping)
Ischämische Insulte
Ursachen
Embolie
• Thrombose
• Embolie
• Kompression
Kompression
Thrombose
Pathophysiologie I
Arteriosklerose infolge von:
•
•
•
•
Hypertonus (Vervierfachung des Risikos)
Diabetes mellitus
Fettstoffwechselstörung
Metabolisches Syndrom (Stammfettsucht,
Insulinresistenz mit Hyperinsulinämie, Hypertonus, D.m.,
FST)
• Nikotinabusus
• Adipositas
Pathophysiologie II
Arteriosklerose/Entstehung
•
•
•
•
Schädigung Gefäßendothel
Thrombozytenanlagerung
Hypertonus => Endothelverhärtung
Plaques (= Ablagerung von Kalk und
Fetten) an Stellen mit hoher mechanischer
Belastung (Arterienverzweigungen)
Pathophysiologie III
Arteriosklerose/Entstehung
• => zunehmende Lumeneinengung und
Gefahr von:
• Thrombose
• Embolie
• Hämodynamischem Versagen
(Herzinsuffizienz, Herzinfarkt,
Herzrhythmusstörungen => steigende
Thromboemboliegefahr!)
Wichtige Beziehungen zu
anderen chron. Erkrankungen:
• Hypertonus + Diabetes mellitus =>
Angiopathie
• Herzrhythmusstörungen
(Vorhofflimmern) => Entstehung von
Thromben im Herzen => Embolie
• Arterielle Thrombose oder Sklerose z.B.
der Arteriae carotis oder vertebralis =>
Embolie
Ischämische Insulte
Vorzeichen
•
•
•
•
•
Cephalgien
Vertigo
Kurzfristige neurologische Ausfälle
Krämpfe, Bewusstseinseinschränkung
TIA
=Transistorische ischämische
Attacke <24h
• PRIND =Prolongierte reversible
ischämische neurologische
Defizite 1 Tag bis maximal
3 – 7 Tage
Ischämische Insulte
Stadien
• I
• II
• III
• IV
• V
asymptomatische
Hirnarterienstenose
TIA
PRIND
progredienter Hirninsult
=fortschreitende Symptome
innerhalb von 6 – 48 Stunden
Kompletter Hirninfarkt – nicht
reversibel, nicht fortschreitend
Ischämische Insulte
mögliche Symptome
• Agnosie (visuelle)
• Hemianopsie
• Anosognosie
• Aphasie
• Apraxie
• Neglect
• Pushersyndrom
• Parese
• Plegie
Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
halbseitiger Gesichtsfeldausfall
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
zentrale Sprachstörung: motorisch (Broca)
„Sprechanstrengung“ – sensorisch
(Wernicke) „Sprachverständnisstörung“
Störung von Handlungen oder
Bewegungsabläufen
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
inkomplette Lähmung (Erschlaffung)
vollständige Lähmung
Ischämische Insulte
Diagnostik I
•
•
•
•
Anamnese
Körperliche Untersuchung
Vitalzeichenkontrolle
CT zum Ausschluss hämorrhagischer
Insult
• EKG und ECHO
• Labor (CK-Mb, Troponin, BZ, Fette,
Gerinnungsstatus)
Ischämische Insulte
Diagnostik II
• Doppler-Sono
• Transkraniale Sono
Ischämische Insulte
Therapie/Basismaßnahmen
•
•
•
•
Beim Patienten bleiben
Notruf
Vitalzeichenkontrolle (ggfs. BAC)
Bewusstsein kontrollieren (falls negativ ->
stabile Seitenlage, sonst 30° -Oberkörperhochlagerung
und Kopf in Mittellage; aber bei Hypotonus ->
Flachlagerung
• O2-Gabe (fallendes O2 und steigendes CO2
verschlimmern das Hirnödem)
I
Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Venöser Zugang (keine i.m. Injektionen da innerhalb von
3-5 h eventuell Lyse möglich ist!)
• RR-Senkung nur, wenn systolisch >200220 oder diastolisch >110 langsam und um maximal
20% des Ausgangswertes! Mit 25-50 mg Ebrantil i.v. oder 1-2
Kapseln Adalat oder 2-4 Hüben Nitrospray
• RR-Steigerung bei Hypotonus auf
mindestens 140 systolisch
für ausreichenden Perfusionsdruck im Gehirn mit
0,5-1ml Akrinor i.v. oder Dopamin über Perfusor
II Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Evtl. (Verängstigung infolge Paresen oder
Aphasie) leichte Sedierung gegen
Hypertonus und
Herzrhythmusstörungen infolge
endogener Adrenalinausschüttung mit 510 mg Diazepam i.v.
• Bei Exsikkose: 500 ml Ringer-LactatLösung
I Therapie nach Apoplex
• Gute medikamentöse Einstellung der
Vorerkrankungen
• Vorzeichen für Re-Infarkt beachten
• Operation bei ertrakranialen
Gefäßerkrankungen
• Mobilisation zur Gefäßprotektion
II Therapie nach Apoplex
Prophylaxen
•
•
•
•
•
•
•
Pneumonieprophylaxe
Aspirationsprophylaxe
Sturzprophylaxe
Thromboseprophylaxe
Dekubitusprophylaxe
Obstipationsprophylaxe
Kontrakturprophylaxe
III Therapie nach Apoplex
Pflege
•
•
•
•
•
•
•
Bei Schluckstörung breiige Nahrung
Bobath-Konzept
Koordination, z.B. Logopädie, KG etc.
Verunsicherung berücksichtigen
Hilfsmittel
Resignation vermeiden
Gestörte Wahrnehmung und Aufmerksamkeit
berücksichtigen
• Lagerung …
Slide 24
APOPLEX
Intrazerebrale
Blutung
Embolie
Thrombose
Kompression
Komastadien
Bewusstlosigkeit = nicht durch äußere Reize (Schmerz)
erweckbar
• I
• II
• III
• IV
• V
Bewusstlosigkeit, keine Paresen, seitengleicher RR,
gezielte Beugereaktion auf Schmerz
Bewusstlosigkeit, Paresen, Anisokorie (Pupillendifferenz
> 1 mm)
zusätzlich Streckkrämpfe (spontan oder auf Reiz) und
Augenbewegungsstörungen
schlaffer Muskeltonus, keine Reaktion auf Schmerz,
weite und reaktionslose Pupillen, Ausfall von Hirnstammreflexen (Korneal-, Schluck- und Hustenreflex)
aber erhaltene Spontanatmung
Hirntod: Apnoe, RR- und Körpertemperatur-Regulation
erloschen
Wichtige neurologische Symptome
• Agnosie (visuelle) Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
• Hemianopsie
halbseitiger Gesichtsfeldausfall
• Anosognosie
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
• Aphasie
zentrale Sprachstörung: motorisch
(Broca) „Sprechanstrengung“ –
sensorisch (Wernicke) Sprachverständnisstörung“
• Apraxie
Störung von Handlungen oder
Bewegungsabläufen
• Neglect
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
• Pushersyndrom Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
• Parese
inkomplette Lähmung (Erschlaffung)
• Plegie
vollständige Lähmung
Häufige Symptome bei
Hirninfarkt rechts
•
•
•
•
•
Linksseitenparese/plegie
Neglect
Pusher
Anosognosie
Raumorientierungsstörung
(akustisch/visuell)
Häufige Symptome bei
Hirninfarkt links
•
•
•
•
•
Rechtsseitenparese/plegie
Aphasie (motorisch/sensorisch)
Apraxie
Agnosien (seltener)
Neglect (häufig nicht erkannt)
Erhöhung des intrakranialen
Drucks
• Volumenzunahme innerhalb des Schädels (Blutung,
Tumor, Ödem, Abszess)
• Durch Störung der Blut- oder Liquorzirkulation
• => Verlagerung und Einklemmung von
Gehirnanteilen in hintere Schädelgrube und
Hinterhauptloch
• Schneller Druckanstieg => in Minuten tödlich
• Langsamer Druckanstieg => oft lange ohne
Beschwerden (TM)
Symptome (anfangs)
intrakraniale Druckerhöhung
•
•
•
•
•
Cephalgien
Übelkeit und Emesis
Singultus
Doppelbilder sehen
Antriebs- und Orientierungsstörungen
Symptome (später)
intrakraniale Druckerhöhung
• Massen- und Wälzbewegungen
• Beuge-Streck-Synergien und
Nackensteife
• Pupillen motorisch verlangsamt
• Blickdeviationen
• Pupillenkopfphänomen =gegenläufige
koordinierte Bulbusbewegungen bei passiver
Kopfbewegung
Therapie bei intrakranialer
Druckerhöhung/ Basismaßnahmen
•
•
•
•
Vermeidung weiterer Druckerhöhung
Sicherung der Vitalfunktionen
Freimachen und –halten der Atemwege
30° Oberkörperhochlagerung (falls bewusstseinsgetrübt in Kombination mit stabiler Seitenlage)
• Vermeidung von Beugung, Überstreckung
und starker Seitwärtsdrehung des Kopfes
wegen der Gefahr der Kompression der Venen =>
Druckanstieg
• Obligatorisch O2-Sonde
Therapie bei intrakranialer
Druckerhöhung/erweiterte
Maßnahmen
• Venöser Zugang
• Symptomatische medikamentöse
Therapie nach ärztlicher Anordnung
Medikamentenbeispiele:
Analgesie: 5-10 mg Morphin i.v.
Gegen Krämpfe: 10 mg Valium oder als Rektiole
Bei Therapieresistenz: Narkoseeinleitung mit 3-5 mg/kg KG
Trapanal i.v.
restriktive Volumentherapie mit maximal 500 ml RingerLaktat-Lösung i.v. (Cave! Keine Mannit- oder Sorbitlösungen!)
Subarachnoidalblutung = SAB
SAB - Schweregrade
• I
asymptomatisch oder leichter
Kopfschmerz, Meningismus
• II Kopfschmerz, Meningismus, evtl.
Hirnnervensymptome
• III Somnolenz, diskrete neurologische
Symptomatik
• IV Sopor (tiefer Schlaf) oder Koma,
neurologische Ausfälle, evtl.
Streckphänomene und vegetative Störungen
• V tiefes Koma, Streckphänomene
Subarachnoidalblutung = SAB
• URSACHE: meist spontane Ruptur eines
Aneurysmas der Hirnbasisarterien
• Vorerkrankung oft Hypertonus
• Blutaustritt in den Subarachnoidalraum (zwischen Pia
mater und Arachnoidea)
Meist vollständige Tamponade der äußeren Liquorräume
Störung der Liquorzirkulation und –resorption
Steigender intrakranialer Druck
Behinderung des venösen Abflusses
Hirnödem
Subarachnoidalblutung = SAB
• Symptome
Oft nach körperlichen Anstrengungen aus völliger
Gesundheit heraus
• Plötzlicher und heftiger in den Nacken
ausstrahlender Kopfschmerz
• Lichtempfindlichkeit
• Übelkeit und Emesis
• Verwirrtheit
• Bewusstseinsstörung bis Koma
Therapie/Basismaßnahmen
• Freimachen und –halten der Atemwege
• Sofortige Immobilisation des Patienten mit
30°- Oberkörperhochlagerung
Therapie/erweiterte Maßnahmen
• Venöser Zugang
• O2-Sonde
• Medikamente nach ärztl. Anordnung:
agitierte Pat. sedieren mit z.B. Valium (Diazepam) oder Dormicum
(Midazolam) 2-5 mg i.v.
Analgesie mit zentral wirkenden Analgetika (CAVE! Kein ASS!): z.B.
Morphin 5-10 mg i.v.
restriktive Volumentherapie mit maximal 500 ml Ringer-Laktat-Lösung i.v.
(Cave! Keine Mannit- oder Sorbitlösungen!)
Blutdruck senken (CAVE! NICHT AUF NORMALWERTE < 160mgHG
wegen der Gefahr der Minderperfusion des Gehirns!) mit z.B. 25 mg
Ebrantil i.v. oder Ca-Antagonisten per Perfusor
• Möglichst schonender Transport in Neurochirurgische
Klinik -> CT, Angiografie, OP (z.b. Aneurysmaclipping)
Ischämische Insulte
Ursachen
Embolie
• Thrombose
• Embolie
• Kompression
Kompression
Thrombose
Pathophysiologie I
Arteriosklerose infolge von:
•
•
•
•
Hypertonus (Vervierfachung des Risikos)
Diabetes mellitus
Fettstoffwechselstörung
Metabolisches Syndrom (Stammfettsucht,
Insulinresistenz mit Hyperinsulinämie, Hypertonus, D.m.,
FST)
• Nikotinabusus
• Adipositas
Pathophysiologie II
Arteriosklerose/Entstehung
•
•
•
•
Schädigung Gefäßendothel
Thrombozytenanlagerung
Hypertonus => Endothelverhärtung
Plaques (= Ablagerung von Kalk und
Fetten) an Stellen mit hoher mechanischer
Belastung (Arterienverzweigungen)
Pathophysiologie III
Arteriosklerose/Entstehung
• => zunehmende Lumeneinengung und
Gefahr von:
• Thrombose
• Embolie
• Hämodynamischem Versagen
(Herzinsuffizienz, Herzinfarkt,
Herzrhythmusstörungen => steigende
Thromboemboliegefahr!)
Wichtige Beziehungen zu
anderen chron. Erkrankungen:
• Hypertonus + Diabetes mellitus =>
Angiopathie
• Herzrhythmusstörungen
(Vorhofflimmern) => Entstehung von
Thromben im Herzen => Embolie
• Arterielle Thrombose oder Sklerose z.B.
der Arteriae carotis oder vertebralis =>
Embolie
Ischämische Insulte
Vorzeichen
•
•
•
•
•
Cephalgien
Vertigo
Kurzfristige neurologische Ausfälle
Krämpfe, Bewusstseinseinschränkung
TIA
=Transistorische ischämische
Attacke <24h
• PRIND =Prolongierte reversible
ischämische neurologische
Defizite 1 Tag bis maximal
3 – 7 Tage
Ischämische Insulte
Stadien
• I
• II
• III
• IV
• V
asymptomatische
Hirnarterienstenose
TIA
PRIND
progredienter Hirninsult
=fortschreitende Symptome
innerhalb von 6 – 48 Stunden
Kompletter Hirninfarkt – nicht
reversibel, nicht fortschreitend
Ischämische Insulte
mögliche Symptome
• Agnosie (visuelle)
• Hemianopsie
• Anosognosie
• Aphasie
• Apraxie
• Neglect
• Pushersyndrom
• Parese
• Plegie
Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
halbseitiger Gesichtsfeldausfall
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
zentrale Sprachstörung: motorisch (Broca)
„Sprechanstrengung“ – sensorisch
(Wernicke) „Sprachverständnisstörung“
Störung von Handlungen oder
Bewegungsabläufen
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
inkomplette Lähmung (Erschlaffung)
vollständige Lähmung
Ischämische Insulte
Diagnostik I
•
•
•
•
Anamnese
Körperliche Untersuchung
Vitalzeichenkontrolle
CT zum Ausschluss hämorrhagischer
Insult
• EKG und ECHO
• Labor (CK-Mb, Troponin, BZ, Fette,
Gerinnungsstatus)
Ischämische Insulte
Diagnostik II
• Doppler-Sono
• Transkraniale Sono
Ischämische Insulte
Therapie/Basismaßnahmen
•
•
•
•
Beim Patienten bleiben
Notruf
Vitalzeichenkontrolle (ggfs. BAC)
Bewusstsein kontrollieren (falls negativ ->
stabile Seitenlage, sonst 30° -Oberkörperhochlagerung
und Kopf in Mittellage; aber bei Hypotonus ->
Flachlagerung
• O2-Gabe (fallendes O2 und steigendes CO2
verschlimmern das Hirnödem)
I
Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Venöser Zugang (keine i.m. Injektionen da innerhalb von
3-5 h eventuell Lyse möglich ist!)
• RR-Senkung nur, wenn systolisch >200220 oder diastolisch >110 langsam und um maximal
20% des Ausgangswertes! Mit 25-50 mg Ebrantil i.v. oder 1-2
Kapseln Adalat oder 2-4 Hüben Nitrospray
• RR-Steigerung bei Hypotonus auf
mindestens 140 systolisch
für ausreichenden Perfusionsdruck im Gehirn mit
0,5-1ml Akrinor i.v. oder Dopamin über Perfusor
II Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Evtl. (Verängstigung infolge Paresen oder
Aphasie) leichte Sedierung gegen
Hypertonus und
Herzrhythmusstörungen infolge
endogener Adrenalinausschüttung mit 510 mg Diazepam i.v.
• Bei Exsikkose: 500 ml Ringer-LactatLösung
I Therapie nach Apoplex
• Gute medikamentöse Einstellung der
Vorerkrankungen
• Vorzeichen für Re-Infarkt beachten
• Operation bei ertrakranialen
Gefäßerkrankungen
• Mobilisation zur Gefäßprotektion
II Therapie nach Apoplex
Prophylaxen
•
•
•
•
•
•
•
Pneumonieprophylaxe
Aspirationsprophylaxe
Sturzprophylaxe
Thromboseprophylaxe
Dekubitusprophylaxe
Obstipationsprophylaxe
Kontrakturprophylaxe
III Therapie nach Apoplex
Pflege
•
•
•
•
•
•
•
Bei Schluckstörung breiige Nahrung
Bobath-Konzept
Koordination, z.B. Logopädie, KG etc.
Verunsicherung berücksichtigen
Hilfsmittel
Resignation vermeiden
Gestörte Wahrnehmung und Aufmerksamkeit
berücksichtigen
• Lagerung …
Slide 25
APOPLEX
Intrazerebrale
Blutung
Embolie
Thrombose
Kompression
Komastadien
Bewusstlosigkeit = nicht durch äußere Reize (Schmerz)
erweckbar
• I
• II
• III
• IV
• V
Bewusstlosigkeit, keine Paresen, seitengleicher RR,
gezielte Beugereaktion auf Schmerz
Bewusstlosigkeit, Paresen, Anisokorie (Pupillendifferenz
> 1 mm)
zusätzlich Streckkrämpfe (spontan oder auf Reiz) und
Augenbewegungsstörungen
schlaffer Muskeltonus, keine Reaktion auf Schmerz,
weite und reaktionslose Pupillen, Ausfall von Hirnstammreflexen (Korneal-, Schluck- und Hustenreflex)
aber erhaltene Spontanatmung
Hirntod: Apnoe, RR- und Körpertemperatur-Regulation
erloschen
Wichtige neurologische Symptome
• Agnosie (visuelle) Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
• Hemianopsie
halbseitiger Gesichtsfeldausfall
• Anosognosie
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
• Aphasie
zentrale Sprachstörung: motorisch
(Broca) „Sprechanstrengung“ –
sensorisch (Wernicke) Sprachverständnisstörung“
• Apraxie
Störung von Handlungen oder
Bewegungsabläufen
• Neglect
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
• Pushersyndrom Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
• Parese
inkomplette Lähmung (Erschlaffung)
• Plegie
vollständige Lähmung
Häufige Symptome bei
Hirninfarkt rechts
•
•
•
•
•
Linksseitenparese/plegie
Neglect
Pusher
Anosognosie
Raumorientierungsstörung
(akustisch/visuell)
Häufige Symptome bei
Hirninfarkt links
•
•
•
•
•
Rechtsseitenparese/plegie
Aphasie (motorisch/sensorisch)
Apraxie
Agnosien (seltener)
Neglect (häufig nicht erkannt)
Erhöhung des intrakranialen
Drucks
• Volumenzunahme innerhalb des Schädels (Blutung,
Tumor, Ödem, Abszess)
• Durch Störung der Blut- oder Liquorzirkulation
• => Verlagerung und Einklemmung von
Gehirnanteilen in hintere Schädelgrube und
Hinterhauptloch
• Schneller Druckanstieg => in Minuten tödlich
• Langsamer Druckanstieg => oft lange ohne
Beschwerden (TM)
Symptome (anfangs)
intrakraniale Druckerhöhung
•
•
•
•
•
Cephalgien
Übelkeit und Emesis
Singultus
Doppelbilder sehen
Antriebs- und Orientierungsstörungen
Symptome (später)
intrakraniale Druckerhöhung
• Massen- und Wälzbewegungen
• Beuge-Streck-Synergien und
Nackensteife
• Pupillen motorisch verlangsamt
• Blickdeviationen
• Pupillenkopfphänomen =gegenläufige
koordinierte Bulbusbewegungen bei passiver
Kopfbewegung
Therapie bei intrakranialer
Druckerhöhung/ Basismaßnahmen
•
•
•
•
Vermeidung weiterer Druckerhöhung
Sicherung der Vitalfunktionen
Freimachen und –halten der Atemwege
30° Oberkörperhochlagerung (falls bewusstseinsgetrübt in Kombination mit stabiler Seitenlage)
• Vermeidung von Beugung, Überstreckung
und starker Seitwärtsdrehung des Kopfes
wegen der Gefahr der Kompression der Venen =>
Druckanstieg
• Obligatorisch O2-Sonde
Therapie bei intrakranialer
Druckerhöhung/erweiterte
Maßnahmen
• Venöser Zugang
• Symptomatische medikamentöse
Therapie nach ärztlicher Anordnung
Medikamentenbeispiele:
Analgesie: 5-10 mg Morphin i.v.
Gegen Krämpfe: 10 mg Valium oder als Rektiole
Bei Therapieresistenz: Narkoseeinleitung mit 3-5 mg/kg KG
Trapanal i.v.
restriktive Volumentherapie mit maximal 500 ml RingerLaktat-Lösung i.v. (Cave! Keine Mannit- oder Sorbitlösungen!)
Subarachnoidalblutung = SAB
SAB - Schweregrade
• I
asymptomatisch oder leichter
Kopfschmerz, Meningismus
• II Kopfschmerz, Meningismus, evtl.
Hirnnervensymptome
• III Somnolenz, diskrete neurologische
Symptomatik
• IV Sopor (tiefer Schlaf) oder Koma,
neurologische Ausfälle, evtl.
Streckphänomene und vegetative Störungen
• V tiefes Koma, Streckphänomene
Subarachnoidalblutung = SAB
• URSACHE: meist spontane Ruptur eines
Aneurysmas der Hirnbasisarterien
• Vorerkrankung oft Hypertonus
• Blutaustritt in den Subarachnoidalraum (zwischen Pia
mater und Arachnoidea)
Meist vollständige Tamponade der äußeren Liquorräume
Störung der Liquorzirkulation und –resorption
Steigender intrakranialer Druck
Behinderung des venösen Abflusses
Hirnödem
Subarachnoidalblutung = SAB
• Symptome
Oft nach körperlichen Anstrengungen aus völliger
Gesundheit heraus
• Plötzlicher und heftiger in den Nacken
ausstrahlender Kopfschmerz
• Lichtempfindlichkeit
• Übelkeit und Emesis
• Verwirrtheit
• Bewusstseinsstörung bis Koma
Therapie/Basismaßnahmen
• Freimachen und –halten der Atemwege
• Sofortige Immobilisation des Patienten mit
30°- Oberkörperhochlagerung
Therapie/erweiterte Maßnahmen
• Venöser Zugang
• O2-Sonde
• Medikamente nach ärztl. Anordnung:
agitierte Pat. sedieren mit z.B. Valium (Diazepam) oder Dormicum
(Midazolam) 2-5 mg i.v.
Analgesie mit zentral wirkenden Analgetika (CAVE! Kein ASS!): z.B.
Morphin 5-10 mg i.v.
restriktive Volumentherapie mit maximal 500 ml Ringer-Laktat-Lösung i.v.
(Cave! Keine Mannit- oder Sorbitlösungen!)
Blutdruck senken (CAVE! NICHT AUF NORMALWERTE < 160mgHG
wegen der Gefahr der Minderperfusion des Gehirns!) mit z.B. 25 mg
Ebrantil i.v. oder Ca-Antagonisten per Perfusor
• Möglichst schonender Transport in Neurochirurgische
Klinik -> CT, Angiografie, OP (z.b. Aneurysmaclipping)
Ischämische Insulte
Ursachen
Embolie
• Thrombose
• Embolie
• Kompression
Kompression
Thrombose
Pathophysiologie I
Arteriosklerose infolge von:
•
•
•
•
Hypertonus (Vervierfachung des Risikos)
Diabetes mellitus
Fettstoffwechselstörung
Metabolisches Syndrom (Stammfettsucht,
Insulinresistenz mit Hyperinsulinämie, Hypertonus, D.m.,
FST)
• Nikotinabusus
• Adipositas
Pathophysiologie II
Arteriosklerose/Entstehung
•
•
•
•
Schädigung Gefäßendothel
Thrombozytenanlagerung
Hypertonus => Endothelverhärtung
Plaques (= Ablagerung von Kalk und
Fetten) an Stellen mit hoher mechanischer
Belastung (Arterienverzweigungen)
Pathophysiologie III
Arteriosklerose/Entstehung
• => zunehmende Lumeneinengung und
Gefahr von:
• Thrombose
• Embolie
• Hämodynamischem Versagen
(Herzinsuffizienz, Herzinfarkt,
Herzrhythmusstörungen => steigende
Thromboemboliegefahr!)
Wichtige Beziehungen zu
anderen chron. Erkrankungen:
• Hypertonus + Diabetes mellitus =>
Angiopathie
• Herzrhythmusstörungen
(Vorhofflimmern) => Entstehung von
Thromben im Herzen => Embolie
• Arterielle Thrombose oder Sklerose z.B.
der Arteriae carotis oder vertebralis =>
Embolie
Ischämische Insulte
Vorzeichen
•
•
•
•
•
Cephalgien
Vertigo
Kurzfristige neurologische Ausfälle
Krämpfe, Bewusstseinseinschränkung
TIA
=Transistorische ischämische
Attacke <24h
• PRIND =Prolongierte reversible
ischämische neurologische
Defizite 1 Tag bis maximal
3 – 7 Tage
Ischämische Insulte
Stadien
• I
• II
• III
• IV
• V
asymptomatische
Hirnarterienstenose
TIA
PRIND
progredienter Hirninsult
=fortschreitende Symptome
innerhalb von 6 – 48 Stunden
Kompletter Hirninfarkt – nicht
reversibel, nicht fortschreitend
Ischämische Insulte
mögliche Symptome
• Agnosie (visuelle)
• Hemianopsie
• Anosognosie
• Aphasie
• Apraxie
• Neglect
• Pushersyndrom
• Parese
• Plegie
Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
halbseitiger Gesichtsfeldausfall
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
zentrale Sprachstörung: motorisch (Broca)
„Sprechanstrengung“ – sensorisch
(Wernicke) „Sprachverständnisstörung“
Störung von Handlungen oder
Bewegungsabläufen
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
inkomplette Lähmung (Erschlaffung)
vollständige Lähmung
Ischämische Insulte
Diagnostik I
•
•
•
•
Anamnese
Körperliche Untersuchung
Vitalzeichenkontrolle
CT zum Ausschluss hämorrhagischer
Insult
• EKG und ECHO
• Labor (CK-Mb, Troponin, BZ, Fette,
Gerinnungsstatus)
Ischämische Insulte
Diagnostik II
• Doppler-Sono
• Transkraniale Sono
Ischämische Insulte
Therapie/Basismaßnahmen
•
•
•
•
Beim Patienten bleiben
Notruf
Vitalzeichenkontrolle (ggfs. BAC)
Bewusstsein kontrollieren (falls negativ ->
stabile Seitenlage, sonst 30° -Oberkörperhochlagerung
und Kopf in Mittellage; aber bei Hypotonus ->
Flachlagerung
• O2-Gabe (fallendes O2 und steigendes CO2
verschlimmern das Hirnödem)
I
Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Venöser Zugang (keine i.m. Injektionen da innerhalb von
3-5 h eventuell Lyse möglich ist!)
• RR-Senkung nur, wenn systolisch >200220 oder diastolisch >110 langsam und um maximal
20% des Ausgangswertes! Mit 25-50 mg Ebrantil i.v. oder 1-2
Kapseln Adalat oder 2-4 Hüben Nitrospray
• RR-Steigerung bei Hypotonus auf
mindestens 140 systolisch
für ausreichenden Perfusionsdruck im Gehirn mit
0,5-1ml Akrinor i.v. oder Dopamin über Perfusor
II Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Evtl. (Verängstigung infolge Paresen oder
Aphasie) leichte Sedierung gegen
Hypertonus und
Herzrhythmusstörungen infolge
endogener Adrenalinausschüttung mit 510 mg Diazepam i.v.
• Bei Exsikkose: 500 ml Ringer-LactatLösung
I Therapie nach Apoplex
• Gute medikamentöse Einstellung der
Vorerkrankungen
• Vorzeichen für Re-Infarkt beachten
• Operation bei ertrakranialen
Gefäßerkrankungen
• Mobilisation zur Gefäßprotektion
II Therapie nach Apoplex
Prophylaxen
•
•
•
•
•
•
•
Pneumonieprophylaxe
Aspirationsprophylaxe
Sturzprophylaxe
Thromboseprophylaxe
Dekubitusprophylaxe
Obstipationsprophylaxe
Kontrakturprophylaxe
III Therapie nach Apoplex
Pflege
•
•
•
•
•
•
•
Bei Schluckstörung breiige Nahrung
Bobath-Konzept
Koordination, z.B. Logopädie, KG etc.
Verunsicherung berücksichtigen
Hilfsmittel
Resignation vermeiden
Gestörte Wahrnehmung und Aufmerksamkeit
berücksichtigen
• Lagerung …
Slide 26
APOPLEX
Intrazerebrale
Blutung
Embolie
Thrombose
Kompression
Komastadien
Bewusstlosigkeit = nicht durch äußere Reize (Schmerz)
erweckbar
• I
• II
• III
• IV
• V
Bewusstlosigkeit, keine Paresen, seitengleicher RR,
gezielte Beugereaktion auf Schmerz
Bewusstlosigkeit, Paresen, Anisokorie (Pupillendifferenz
> 1 mm)
zusätzlich Streckkrämpfe (spontan oder auf Reiz) und
Augenbewegungsstörungen
schlaffer Muskeltonus, keine Reaktion auf Schmerz,
weite und reaktionslose Pupillen, Ausfall von Hirnstammreflexen (Korneal-, Schluck- und Hustenreflex)
aber erhaltene Spontanatmung
Hirntod: Apnoe, RR- und Körpertemperatur-Regulation
erloschen
Wichtige neurologische Symptome
• Agnosie (visuelle) Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
• Hemianopsie
halbseitiger Gesichtsfeldausfall
• Anosognosie
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
• Aphasie
zentrale Sprachstörung: motorisch
(Broca) „Sprechanstrengung“ –
sensorisch (Wernicke) Sprachverständnisstörung“
• Apraxie
Störung von Handlungen oder
Bewegungsabläufen
• Neglect
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
• Pushersyndrom Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
• Parese
inkomplette Lähmung (Erschlaffung)
• Plegie
vollständige Lähmung
Häufige Symptome bei
Hirninfarkt rechts
•
•
•
•
•
Linksseitenparese/plegie
Neglect
Pusher
Anosognosie
Raumorientierungsstörung
(akustisch/visuell)
Häufige Symptome bei
Hirninfarkt links
•
•
•
•
•
Rechtsseitenparese/plegie
Aphasie (motorisch/sensorisch)
Apraxie
Agnosien (seltener)
Neglect (häufig nicht erkannt)
Erhöhung des intrakranialen
Drucks
• Volumenzunahme innerhalb des Schädels (Blutung,
Tumor, Ödem, Abszess)
• Durch Störung der Blut- oder Liquorzirkulation
• => Verlagerung und Einklemmung von
Gehirnanteilen in hintere Schädelgrube und
Hinterhauptloch
• Schneller Druckanstieg => in Minuten tödlich
• Langsamer Druckanstieg => oft lange ohne
Beschwerden (TM)
Symptome (anfangs)
intrakraniale Druckerhöhung
•
•
•
•
•
Cephalgien
Übelkeit und Emesis
Singultus
Doppelbilder sehen
Antriebs- und Orientierungsstörungen
Symptome (später)
intrakraniale Druckerhöhung
• Massen- und Wälzbewegungen
• Beuge-Streck-Synergien und
Nackensteife
• Pupillen motorisch verlangsamt
• Blickdeviationen
• Pupillenkopfphänomen =gegenläufige
koordinierte Bulbusbewegungen bei passiver
Kopfbewegung
Therapie bei intrakranialer
Druckerhöhung/ Basismaßnahmen
•
•
•
•
Vermeidung weiterer Druckerhöhung
Sicherung der Vitalfunktionen
Freimachen und –halten der Atemwege
30° Oberkörperhochlagerung (falls bewusstseinsgetrübt in Kombination mit stabiler Seitenlage)
• Vermeidung von Beugung, Überstreckung
und starker Seitwärtsdrehung des Kopfes
wegen der Gefahr der Kompression der Venen =>
Druckanstieg
• Obligatorisch O2-Sonde
Therapie bei intrakranialer
Druckerhöhung/erweiterte
Maßnahmen
• Venöser Zugang
• Symptomatische medikamentöse
Therapie nach ärztlicher Anordnung
Medikamentenbeispiele:
Analgesie: 5-10 mg Morphin i.v.
Gegen Krämpfe: 10 mg Valium oder als Rektiole
Bei Therapieresistenz: Narkoseeinleitung mit 3-5 mg/kg KG
Trapanal i.v.
restriktive Volumentherapie mit maximal 500 ml RingerLaktat-Lösung i.v. (Cave! Keine Mannit- oder Sorbitlösungen!)
Subarachnoidalblutung = SAB
SAB - Schweregrade
• I
asymptomatisch oder leichter
Kopfschmerz, Meningismus
• II Kopfschmerz, Meningismus, evtl.
Hirnnervensymptome
• III Somnolenz, diskrete neurologische
Symptomatik
• IV Sopor (tiefer Schlaf) oder Koma,
neurologische Ausfälle, evtl.
Streckphänomene und vegetative Störungen
• V tiefes Koma, Streckphänomene
Subarachnoidalblutung = SAB
• URSACHE: meist spontane Ruptur eines
Aneurysmas der Hirnbasisarterien
• Vorerkrankung oft Hypertonus
• Blutaustritt in den Subarachnoidalraum (zwischen Pia
mater und Arachnoidea)
Meist vollständige Tamponade der äußeren Liquorräume
Störung der Liquorzirkulation und –resorption
Steigender intrakranialer Druck
Behinderung des venösen Abflusses
Hirnödem
Subarachnoidalblutung = SAB
• Symptome
Oft nach körperlichen Anstrengungen aus völliger
Gesundheit heraus
• Plötzlicher und heftiger in den Nacken
ausstrahlender Kopfschmerz
• Lichtempfindlichkeit
• Übelkeit und Emesis
• Verwirrtheit
• Bewusstseinsstörung bis Koma
Therapie/Basismaßnahmen
• Freimachen und –halten der Atemwege
• Sofortige Immobilisation des Patienten mit
30°- Oberkörperhochlagerung
Therapie/erweiterte Maßnahmen
• Venöser Zugang
• O2-Sonde
• Medikamente nach ärztl. Anordnung:
agitierte Pat. sedieren mit z.B. Valium (Diazepam) oder Dormicum
(Midazolam) 2-5 mg i.v.
Analgesie mit zentral wirkenden Analgetika (CAVE! Kein ASS!): z.B.
Morphin 5-10 mg i.v.
restriktive Volumentherapie mit maximal 500 ml Ringer-Laktat-Lösung i.v.
(Cave! Keine Mannit- oder Sorbitlösungen!)
Blutdruck senken (CAVE! NICHT AUF NORMALWERTE < 160mgHG
wegen der Gefahr der Minderperfusion des Gehirns!) mit z.B. 25 mg
Ebrantil i.v. oder Ca-Antagonisten per Perfusor
• Möglichst schonender Transport in Neurochirurgische
Klinik -> CT, Angiografie, OP (z.b. Aneurysmaclipping)
Ischämische Insulte
Ursachen
Embolie
• Thrombose
• Embolie
• Kompression
Kompression
Thrombose
Pathophysiologie I
Arteriosklerose infolge von:
•
•
•
•
Hypertonus (Vervierfachung des Risikos)
Diabetes mellitus
Fettstoffwechselstörung
Metabolisches Syndrom (Stammfettsucht,
Insulinresistenz mit Hyperinsulinämie, Hypertonus, D.m.,
FST)
• Nikotinabusus
• Adipositas
Pathophysiologie II
Arteriosklerose/Entstehung
•
•
•
•
Schädigung Gefäßendothel
Thrombozytenanlagerung
Hypertonus => Endothelverhärtung
Plaques (= Ablagerung von Kalk und
Fetten) an Stellen mit hoher mechanischer
Belastung (Arterienverzweigungen)
Pathophysiologie III
Arteriosklerose/Entstehung
• => zunehmende Lumeneinengung und
Gefahr von:
• Thrombose
• Embolie
• Hämodynamischem Versagen
(Herzinsuffizienz, Herzinfarkt,
Herzrhythmusstörungen => steigende
Thromboemboliegefahr!)
Wichtige Beziehungen zu
anderen chron. Erkrankungen:
• Hypertonus + Diabetes mellitus =>
Angiopathie
• Herzrhythmusstörungen
(Vorhofflimmern) => Entstehung von
Thromben im Herzen => Embolie
• Arterielle Thrombose oder Sklerose z.B.
der Arteriae carotis oder vertebralis =>
Embolie
Ischämische Insulte
Vorzeichen
•
•
•
•
•
Cephalgien
Vertigo
Kurzfristige neurologische Ausfälle
Krämpfe, Bewusstseinseinschränkung
TIA
=Transistorische ischämische
Attacke <24h
• PRIND =Prolongierte reversible
ischämische neurologische
Defizite 1 Tag bis maximal
3 – 7 Tage
Ischämische Insulte
Stadien
• I
• II
• III
• IV
• V
asymptomatische
Hirnarterienstenose
TIA
PRIND
progredienter Hirninsult
=fortschreitende Symptome
innerhalb von 6 – 48 Stunden
Kompletter Hirninfarkt – nicht
reversibel, nicht fortschreitend
Ischämische Insulte
mögliche Symptome
• Agnosie (visuelle)
• Hemianopsie
• Anosognosie
• Aphasie
• Apraxie
• Neglect
• Pushersyndrom
• Parese
• Plegie
Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
halbseitiger Gesichtsfeldausfall
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
zentrale Sprachstörung: motorisch (Broca)
„Sprechanstrengung“ – sensorisch
(Wernicke) „Sprachverständnisstörung“
Störung von Handlungen oder
Bewegungsabläufen
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
inkomplette Lähmung (Erschlaffung)
vollständige Lähmung
Ischämische Insulte
Diagnostik I
•
•
•
•
Anamnese
Körperliche Untersuchung
Vitalzeichenkontrolle
CT zum Ausschluss hämorrhagischer
Insult
• EKG und ECHO
• Labor (CK-Mb, Troponin, BZ, Fette,
Gerinnungsstatus)
Ischämische Insulte
Diagnostik II
• Doppler-Sono
• Transkraniale Sono
Ischämische Insulte
Therapie/Basismaßnahmen
•
•
•
•
Beim Patienten bleiben
Notruf
Vitalzeichenkontrolle (ggfs. BAC)
Bewusstsein kontrollieren (falls negativ ->
stabile Seitenlage, sonst 30° -Oberkörperhochlagerung
und Kopf in Mittellage; aber bei Hypotonus ->
Flachlagerung
• O2-Gabe (fallendes O2 und steigendes CO2
verschlimmern das Hirnödem)
I
Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Venöser Zugang (keine i.m. Injektionen da innerhalb von
3-5 h eventuell Lyse möglich ist!)
• RR-Senkung nur, wenn systolisch >200220 oder diastolisch >110 langsam und um maximal
20% des Ausgangswertes! Mit 25-50 mg Ebrantil i.v. oder 1-2
Kapseln Adalat oder 2-4 Hüben Nitrospray
• RR-Steigerung bei Hypotonus auf
mindestens 140 systolisch
für ausreichenden Perfusionsdruck im Gehirn mit
0,5-1ml Akrinor i.v. oder Dopamin über Perfusor
II Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Evtl. (Verängstigung infolge Paresen oder
Aphasie) leichte Sedierung gegen
Hypertonus und
Herzrhythmusstörungen infolge
endogener Adrenalinausschüttung mit 510 mg Diazepam i.v.
• Bei Exsikkose: 500 ml Ringer-LactatLösung
I Therapie nach Apoplex
• Gute medikamentöse Einstellung der
Vorerkrankungen
• Vorzeichen für Re-Infarkt beachten
• Operation bei ertrakranialen
Gefäßerkrankungen
• Mobilisation zur Gefäßprotektion
II Therapie nach Apoplex
Prophylaxen
•
•
•
•
•
•
•
Pneumonieprophylaxe
Aspirationsprophylaxe
Sturzprophylaxe
Thromboseprophylaxe
Dekubitusprophylaxe
Obstipationsprophylaxe
Kontrakturprophylaxe
III Therapie nach Apoplex
Pflege
•
•
•
•
•
•
•
Bei Schluckstörung breiige Nahrung
Bobath-Konzept
Koordination, z.B. Logopädie, KG etc.
Verunsicherung berücksichtigen
Hilfsmittel
Resignation vermeiden
Gestörte Wahrnehmung und Aufmerksamkeit
berücksichtigen
• Lagerung …
Slide 27
APOPLEX
Intrazerebrale
Blutung
Embolie
Thrombose
Kompression
Komastadien
Bewusstlosigkeit = nicht durch äußere Reize (Schmerz)
erweckbar
• I
• II
• III
• IV
• V
Bewusstlosigkeit, keine Paresen, seitengleicher RR,
gezielte Beugereaktion auf Schmerz
Bewusstlosigkeit, Paresen, Anisokorie (Pupillendifferenz
> 1 mm)
zusätzlich Streckkrämpfe (spontan oder auf Reiz) und
Augenbewegungsstörungen
schlaffer Muskeltonus, keine Reaktion auf Schmerz,
weite und reaktionslose Pupillen, Ausfall von Hirnstammreflexen (Korneal-, Schluck- und Hustenreflex)
aber erhaltene Spontanatmung
Hirntod: Apnoe, RR- und Körpertemperatur-Regulation
erloschen
Wichtige neurologische Symptome
• Agnosie (visuelle) Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
• Hemianopsie
halbseitiger Gesichtsfeldausfall
• Anosognosie
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
• Aphasie
zentrale Sprachstörung: motorisch
(Broca) „Sprechanstrengung“ –
sensorisch (Wernicke) Sprachverständnisstörung“
• Apraxie
Störung von Handlungen oder
Bewegungsabläufen
• Neglect
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
• Pushersyndrom Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
• Parese
inkomplette Lähmung (Erschlaffung)
• Plegie
vollständige Lähmung
Häufige Symptome bei
Hirninfarkt rechts
•
•
•
•
•
Linksseitenparese/plegie
Neglect
Pusher
Anosognosie
Raumorientierungsstörung
(akustisch/visuell)
Häufige Symptome bei
Hirninfarkt links
•
•
•
•
•
Rechtsseitenparese/plegie
Aphasie (motorisch/sensorisch)
Apraxie
Agnosien (seltener)
Neglect (häufig nicht erkannt)
Erhöhung des intrakranialen
Drucks
• Volumenzunahme innerhalb des Schädels (Blutung,
Tumor, Ödem, Abszess)
• Durch Störung der Blut- oder Liquorzirkulation
• => Verlagerung und Einklemmung von
Gehirnanteilen in hintere Schädelgrube und
Hinterhauptloch
• Schneller Druckanstieg => in Minuten tödlich
• Langsamer Druckanstieg => oft lange ohne
Beschwerden (TM)
Symptome (anfangs)
intrakraniale Druckerhöhung
•
•
•
•
•
Cephalgien
Übelkeit und Emesis
Singultus
Doppelbilder sehen
Antriebs- und Orientierungsstörungen
Symptome (später)
intrakraniale Druckerhöhung
• Massen- und Wälzbewegungen
• Beuge-Streck-Synergien und
Nackensteife
• Pupillen motorisch verlangsamt
• Blickdeviationen
• Pupillenkopfphänomen =gegenläufige
koordinierte Bulbusbewegungen bei passiver
Kopfbewegung
Therapie bei intrakranialer
Druckerhöhung/ Basismaßnahmen
•
•
•
•
Vermeidung weiterer Druckerhöhung
Sicherung der Vitalfunktionen
Freimachen und –halten der Atemwege
30° Oberkörperhochlagerung (falls bewusstseinsgetrübt in Kombination mit stabiler Seitenlage)
• Vermeidung von Beugung, Überstreckung
und starker Seitwärtsdrehung des Kopfes
wegen der Gefahr der Kompression der Venen =>
Druckanstieg
• Obligatorisch O2-Sonde
Therapie bei intrakranialer
Druckerhöhung/erweiterte
Maßnahmen
• Venöser Zugang
• Symptomatische medikamentöse
Therapie nach ärztlicher Anordnung
Medikamentenbeispiele:
Analgesie: 5-10 mg Morphin i.v.
Gegen Krämpfe: 10 mg Valium oder als Rektiole
Bei Therapieresistenz: Narkoseeinleitung mit 3-5 mg/kg KG
Trapanal i.v.
restriktive Volumentherapie mit maximal 500 ml RingerLaktat-Lösung i.v. (Cave! Keine Mannit- oder Sorbitlösungen!)
Subarachnoidalblutung = SAB
SAB - Schweregrade
• I
asymptomatisch oder leichter
Kopfschmerz, Meningismus
• II Kopfschmerz, Meningismus, evtl.
Hirnnervensymptome
• III Somnolenz, diskrete neurologische
Symptomatik
• IV Sopor (tiefer Schlaf) oder Koma,
neurologische Ausfälle, evtl.
Streckphänomene und vegetative Störungen
• V tiefes Koma, Streckphänomene
Subarachnoidalblutung = SAB
• URSACHE: meist spontane Ruptur eines
Aneurysmas der Hirnbasisarterien
• Vorerkrankung oft Hypertonus
• Blutaustritt in den Subarachnoidalraum (zwischen Pia
mater und Arachnoidea)
Meist vollständige Tamponade der äußeren Liquorräume
Störung der Liquorzirkulation und –resorption
Steigender intrakranialer Druck
Behinderung des venösen Abflusses
Hirnödem
Subarachnoidalblutung = SAB
• Symptome
Oft nach körperlichen Anstrengungen aus völliger
Gesundheit heraus
• Plötzlicher und heftiger in den Nacken
ausstrahlender Kopfschmerz
• Lichtempfindlichkeit
• Übelkeit und Emesis
• Verwirrtheit
• Bewusstseinsstörung bis Koma
Therapie/Basismaßnahmen
• Freimachen und –halten der Atemwege
• Sofortige Immobilisation des Patienten mit
30°- Oberkörperhochlagerung
Therapie/erweiterte Maßnahmen
• Venöser Zugang
• O2-Sonde
• Medikamente nach ärztl. Anordnung:
agitierte Pat. sedieren mit z.B. Valium (Diazepam) oder Dormicum
(Midazolam) 2-5 mg i.v.
Analgesie mit zentral wirkenden Analgetika (CAVE! Kein ASS!): z.B.
Morphin 5-10 mg i.v.
restriktive Volumentherapie mit maximal 500 ml Ringer-Laktat-Lösung i.v.
(Cave! Keine Mannit- oder Sorbitlösungen!)
Blutdruck senken (CAVE! NICHT AUF NORMALWERTE < 160mgHG
wegen der Gefahr der Minderperfusion des Gehirns!) mit z.B. 25 mg
Ebrantil i.v. oder Ca-Antagonisten per Perfusor
• Möglichst schonender Transport in Neurochirurgische
Klinik -> CT, Angiografie, OP (z.b. Aneurysmaclipping)
Ischämische Insulte
Ursachen
Embolie
• Thrombose
• Embolie
• Kompression
Kompression
Thrombose
Pathophysiologie I
Arteriosklerose infolge von:
•
•
•
•
Hypertonus (Vervierfachung des Risikos)
Diabetes mellitus
Fettstoffwechselstörung
Metabolisches Syndrom (Stammfettsucht,
Insulinresistenz mit Hyperinsulinämie, Hypertonus, D.m.,
FST)
• Nikotinabusus
• Adipositas
Pathophysiologie II
Arteriosklerose/Entstehung
•
•
•
•
Schädigung Gefäßendothel
Thrombozytenanlagerung
Hypertonus => Endothelverhärtung
Plaques (= Ablagerung von Kalk und
Fetten) an Stellen mit hoher mechanischer
Belastung (Arterienverzweigungen)
Pathophysiologie III
Arteriosklerose/Entstehung
• => zunehmende Lumeneinengung und
Gefahr von:
• Thrombose
• Embolie
• Hämodynamischem Versagen
(Herzinsuffizienz, Herzinfarkt,
Herzrhythmusstörungen => steigende
Thromboemboliegefahr!)
Wichtige Beziehungen zu
anderen chron. Erkrankungen:
• Hypertonus + Diabetes mellitus =>
Angiopathie
• Herzrhythmusstörungen
(Vorhofflimmern) => Entstehung von
Thromben im Herzen => Embolie
• Arterielle Thrombose oder Sklerose z.B.
der Arteriae carotis oder vertebralis =>
Embolie
Ischämische Insulte
Vorzeichen
•
•
•
•
•
Cephalgien
Vertigo
Kurzfristige neurologische Ausfälle
Krämpfe, Bewusstseinseinschränkung
TIA
=Transistorische ischämische
Attacke <24h
• PRIND =Prolongierte reversible
ischämische neurologische
Defizite 1 Tag bis maximal
3 – 7 Tage
Ischämische Insulte
Stadien
• I
• II
• III
• IV
• V
asymptomatische
Hirnarterienstenose
TIA
PRIND
progredienter Hirninsult
=fortschreitende Symptome
innerhalb von 6 – 48 Stunden
Kompletter Hirninfarkt – nicht
reversibel, nicht fortschreitend
Ischämische Insulte
mögliche Symptome
• Agnosie (visuelle)
• Hemianopsie
• Anosognosie
• Aphasie
• Apraxie
• Neglect
• Pushersyndrom
• Parese
• Plegie
Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
halbseitiger Gesichtsfeldausfall
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
zentrale Sprachstörung: motorisch (Broca)
„Sprechanstrengung“ – sensorisch
(Wernicke) „Sprachverständnisstörung“
Störung von Handlungen oder
Bewegungsabläufen
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
inkomplette Lähmung (Erschlaffung)
vollständige Lähmung
Ischämische Insulte
Diagnostik I
•
•
•
•
Anamnese
Körperliche Untersuchung
Vitalzeichenkontrolle
CT zum Ausschluss hämorrhagischer
Insult
• EKG und ECHO
• Labor (CK-Mb, Troponin, BZ, Fette,
Gerinnungsstatus)
Ischämische Insulte
Diagnostik II
• Doppler-Sono
• Transkraniale Sono
Ischämische Insulte
Therapie/Basismaßnahmen
•
•
•
•
Beim Patienten bleiben
Notruf
Vitalzeichenkontrolle (ggfs. BAC)
Bewusstsein kontrollieren (falls negativ ->
stabile Seitenlage, sonst 30° -Oberkörperhochlagerung
und Kopf in Mittellage; aber bei Hypotonus ->
Flachlagerung
• O2-Gabe (fallendes O2 und steigendes CO2
verschlimmern das Hirnödem)
I
Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Venöser Zugang (keine i.m. Injektionen da innerhalb von
3-5 h eventuell Lyse möglich ist!)
• RR-Senkung nur, wenn systolisch >200220 oder diastolisch >110 langsam und um maximal
20% des Ausgangswertes! Mit 25-50 mg Ebrantil i.v. oder 1-2
Kapseln Adalat oder 2-4 Hüben Nitrospray
• RR-Steigerung bei Hypotonus auf
mindestens 140 systolisch
für ausreichenden Perfusionsdruck im Gehirn mit
0,5-1ml Akrinor i.v. oder Dopamin über Perfusor
II Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Evtl. (Verängstigung infolge Paresen oder
Aphasie) leichte Sedierung gegen
Hypertonus und
Herzrhythmusstörungen infolge
endogener Adrenalinausschüttung mit 510 mg Diazepam i.v.
• Bei Exsikkose: 500 ml Ringer-LactatLösung
I Therapie nach Apoplex
• Gute medikamentöse Einstellung der
Vorerkrankungen
• Vorzeichen für Re-Infarkt beachten
• Operation bei ertrakranialen
Gefäßerkrankungen
• Mobilisation zur Gefäßprotektion
II Therapie nach Apoplex
Prophylaxen
•
•
•
•
•
•
•
Pneumonieprophylaxe
Aspirationsprophylaxe
Sturzprophylaxe
Thromboseprophylaxe
Dekubitusprophylaxe
Obstipationsprophylaxe
Kontrakturprophylaxe
III Therapie nach Apoplex
Pflege
•
•
•
•
•
•
•
Bei Schluckstörung breiige Nahrung
Bobath-Konzept
Koordination, z.B. Logopädie, KG etc.
Verunsicherung berücksichtigen
Hilfsmittel
Resignation vermeiden
Gestörte Wahrnehmung und Aufmerksamkeit
berücksichtigen
• Lagerung …
Slide 28
APOPLEX
Intrazerebrale
Blutung
Embolie
Thrombose
Kompression
Komastadien
Bewusstlosigkeit = nicht durch äußere Reize (Schmerz)
erweckbar
• I
• II
• III
• IV
• V
Bewusstlosigkeit, keine Paresen, seitengleicher RR,
gezielte Beugereaktion auf Schmerz
Bewusstlosigkeit, Paresen, Anisokorie (Pupillendifferenz
> 1 mm)
zusätzlich Streckkrämpfe (spontan oder auf Reiz) und
Augenbewegungsstörungen
schlaffer Muskeltonus, keine Reaktion auf Schmerz,
weite und reaktionslose Pupillen, Ausfall von Hirnstammreflexen (Korneal-, Schluck- und Hustenreflex)
aber erhaltene Spontanatmung
Hirntod: Apnoe, RR- und Körpertemperatur-Regulation
erloschen
Wichtige neurologische Symptome
• Agnosie (visuelle) Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
• Hemianopsie
halbseitiger Gesichtsfeldausfall
• Anosognosie
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
• Aphasie
zentrale Sprachstörung: motorisch
(Broca) „Sprechanstrengung“ –
sensorisch (Wernicke) Sprachverständnisstörung“
• Apraxie
Störung von Handlungen oder
Bewegungsabläufen
• Neglect
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
• Pushersyndrom Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
• Parese
inkomplette Lähmung (Erschlaffung)
• Plegie
vollständige Lähmung
Häufige Symptome bei
Hirninfarkt rechts
•
•
•
•
•
Linksseitenparese/plegie
Neglect
Pusher
Anosognosie
Raumorientierungsstörung
(akustisch/visuell)
Häufige Symptome bei
Hirninfarkt links
•
•
•
•
•
Rechtsseitenparese/plegie
Aphasie (motorisch/sensorisch)
Apraxie
Agnosien (seltener)
Neglect (häufig nicht erkannt)
Erhöhung des intrakranialen
Drucks
• Volumenzunahme innerhalb des Schädels (Blutung,
Tumor, Ödem, Abszess)
• Durch Störung der Blut- oder Liquorzirkulation
• => Verlagerung und Einklemmung von
Gehirnanteilen in hintere Schädelgrube und
Hinterhauptloch
• Schneller Druckanstieg => in Minuten tödlich
• Langsamer Druckanstieg => oft lange ohne
Beschwerden (TM)
Symptome (anfangs)
intrakraniale Druckerhöhung
•
•
•
•
•
Cephalgien
Übelkeit und Emesis
Singultus
Doppelbilder sehen
Antriebs- und Orientierungsstörungen
Symptome (später)
intrakraniale Druckerhöhung
• Massen- und Wälzbewegungen
• Beuge-Streck-Synergien und
Nackensteife
• Pupillen motorisch verlangsamt
• Blickdeviationen
• Pupillenkopfphänomen =gegenläufige
koordinierte Bulbusbewegungen bei passiver
Kopfbewegung
Therapie bei intrakranialer
Druckerhöhung/ Basismaßnahmen
•
•
•
•
Vermeidung weiterer Druckerhöhung
Sicherung der Vitalfunktionen
Freimachen und –halten der Atemwege
30° Oberkörperhochlagerung (falls bewusstseinsgetrübt in Kombination mit stabiler Seitenlage)
• Vermeidung von Beugung, Überstreckung
und starker Seitwärtsdrehung des Kopfes
wegen der Gefahr der Kompression der Venen =>
Druckanstieg
• Obligatorisch O2-Sonde
Therapie bei intrakranialer
Druckerhöhung/erweiterte
Maßnahmen
• Venöser Zugang
• Symptomatische medikamentöse
Therapie nach ärztlicher Anordnung
Medikamentenbeispiele:
Analgesie: 5-10 mg Morphin i.v.
Gegen Krämpfe: 10 mg Valium oder als Rektiole
Bei Therapieresistenz: Narkoseeinleitung mit 3-5 mg/kg KG
Trapanal i.v.
restriktive Volumentherapie mit maximal 500 ml RingerLaktat-Lösung i.v. (Cave! Keine Mannit- oder Sorbitlösungen!)
Subarachnoidalblutung = SAB
SAB - Schweregrade
• I
asymptomatisch oder leichter
Kopfschmerz, Meningismus
• II Kopfschmerz, Meningismus, evtl.
Hirnnervensymptome
• III Somnolenz, diskrete neurologische
Symptomatik
• IV Sopor (tiefer Schlaf) oder Koma,
neurologische Ausfälle, evtl.
Streckphänomene und vegetative Störungen
• V tiefes Koma, Streckphänomene
Subarachnoidalblutung = SAB
• URSACHE: meist spontane Ruptur eines
Aneurysmas der Hirnbasisarterien
• Vorerkrankung oft Hypertonus
• Blutaustritt in den Subarachnoidalraum (zwischen Pia
mater und Arachnoidea)
Meist vollständige Tamponade der äußeren Liquorräume
Störung der Liquorzirkulation und –resorption
Steigender intrakranialer Druck
Behinderung des venösen Abflusses
Hirnödem
Subarachnoidalblutung = SAB
• Symptome
Oft nach körperlichen Anstrengungen aus völliger
Gesundheit heraus
• Plötzlicher und heftiger in den Nacken
ausstrahlender Kopfschmerz
• Lichtempfindlichkeit
• Übelkeit und Emesis
• Verwirrtheit
• Bewusstseinsstörung bis Koma
Therapie/Basismaßnahmen
• Freimachen und –halten der Atemwege
• Sofortige Immobilisation des Patienten mit
30°- Oberkörperhochlagerung
Therapie/erweiterte Maßnahmen
• Venöser Zugang
• O2-Sonde
• Medikamente nach ärztl. Anordnung:
agitierte Pat. sedieren mit z.B. Valium (Diazepam) oder Dormicum
(Midazolam) 2-5 mg i.v.
Analgesie mit zentral wirkenden Analgetika (CAVE! Kein ASS!): z.B.
Morphin 5-10 mg i.v.
restriktive Volumentherapie mit maximal 500 ml Ringer-Laktat-Lösung i.v.
(Cave! Keine Mannit- oder Sorbitlösungen!)
Blutdruck senken (CAVE! NICHT AUF NORMALWERTE < 160mgHG
wegen der Gefahr der Minderperfusion des Gehirns!) mit z.B. 25 mg
Ebrantil i.v. oder Ca-Antagonisten per Perfusor
• Möglichst schonender Transport in Neurochirurgische
Klinik -> CT, Angiografie, OP (z.b. Aneurysmaclipping)
Ischämische Insulte
Ursachen
Embolie
• Thrombose
• Embolie
• Kompression
Kompression
Thrombose
Pathophysiologie I
Arteriosklerose infolge von:
•
•
•
•
Hypertonus (Vervierfachung des Risikos)
Diabetes mellitus
Fettstoffwechselstörung
Metabolisches Syndrom (Stammfettsucht,
Insulinresistenz mit Hyperinsulinämie, Hypertonus, D.m.,
FST)
• Nikotinabusus
• Adipositas
Pathophysiologie II
Arteriosklerose/Entstehung
•
•
•
•
Schädigung Gefäßendothel
Thrombozytenanlagerung
Hypertonus => Endothelverhärtung
Plaques (= Ablagerung von Kalk und
Fetten) an Stellen mit hoher mechanischer
Belastung (Arterienverzweigungen)
Pathophysiologie III
Arteriosklerose/Entstehung
• => zunehmende Lumeneinengung und
Gefahr von:
• Thrombose
• Embolie
• Hämodynamischem Versagen
(Herzinsuffizienz, Herzinfarkt,
Herzrhythmusstörungen => steigende
Thromboemboliegefahr!)
Wichtige Beziehungen zu
anderen chron. Erkrankungen:
• Hypertonus + Diabetes mellitus =>
Angiopathie
• Herzrhythmusstörungen
(Vorhofflimmern) => Entstehung von
Thromben im Herzen => Embolie
• Arterielle Thrombose oder Sklerose z.B.
der Arteriae carotis oder vertebralis =>
Embolie
Ischämische Insulte
Vorzeichen
•
•
•
•
•
Cephalgien
Vertigo
Kurzfristige neurologische Ausfälle
Krämpfe, Bewusstseinseinschränkung
TIA
=Transistorische ischämische
Attacke <24h
• PRIND =Prolongierte reversible
ischämische neurologische
Defizite 1 Tag bis maximal
3 – 7 Tage
Ischämische Insulte
Stadien
• I
• II
• III
• IV
• V
asymptomatische
Hirnarterienstenose
TIA
PRIND
progredienter Hirninsult
=fortschreitende Symptome
innerhalb von 6 – 48 Stunden
Kompletter Hirninfarkt – nicht
reversibel, nicht fortschreitend
Ischämische Insulte
mögliche Symptome
• Agnosie (visuelle)
• Hemianopsie
• Anosognosie
• Aphasie
• Apraxie
• Neglect
• Pushersyndrom
• Parese
• Plegie
Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
halbseitiger Gesichtsfeldausfall
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
zentrale Sprachstörung: motorisch (Broca)
„Sprechanstrengung“ – sensorisch
(Wernicke) „Sprachverständnisstörung“
Störung von Handlungen oder
Bewegungsabläufen
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
inkomplette Lähmung (Erschlaffung)
vollständige Lähmung
Ischämische Insulte
Diagnostik I
•
•
•
•
Anamnese
Körperliche Untersuchung
Vitalzeichenkontrolle
CT zum Ausschluss hämorrhagischer
Insult
• EKG und ECHO
• Labor (CK-Mb, Troponin, BZ, Fette,
Gerinnungsstatus)
Ischämische Insulte
Diagnostik II
• Doppler-Sono
• Transkraniale Sono
Ischämische Insulte
Therapie/Basismaßnahmen
•
•
•
•
Beim Patienten bleiben
Notruf
Vitalzeichenkontrolle (ggfs. BAC)
Bewusstsein kontrollieren (falls negativ ->
stabile Seitenlage, sonst 30° -Oberkörperhochlagerung
und Kopf in Mittellage; aber bei Hypotonus ->
Flachlagerung
• O2-Gabe (fallendes O2 und steigendes CO2
verschlimmern das Hirnödem)
I
Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Venöser Zugang (keine i.m. Injektionen da innerhalb von
3-5 h eventuell Lyse möglich ist!)
• RR-Senkung nur, wenn systolisch >200220 oder diastolisch >110 langsam und um maximal
20% des Ausgangswertes! Mit 25-50 mg Ebrantil i.v. oder 1-2
Kapseln Adalat oder 2-4 Hüben Nitrospray
• RR-Steigerung bei Hypotonus auf
mindestens 140 systolisch
für ausreichenden Perfusionsdruck im Gehirn mit
0,5-1ml Akrinor i.v. oder Dopamin über Perfusor
II Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Evtl. (Verängstigung infolge Paresen oder
Aphasie) leichte Sedierung gegen
Hypertonus und
Herzrhythmusstörungen infolge
endogener Adrenalinausschüttung mit 510 mg Diazepam i.v.
• Bei Exsikkose: 500 ml Ringer-LactatLösung
I Therapie nach Apoplex
• Gute medikamentöse Einstellung der
Vorerkrankungen
• Vorzeichen für Re-Infarkt beachten
• Operation bei ertrakranialen
Gefäßerkrankungen
• Mobilisation zur Gefäßprotektion
II Therapie nach Apoplex
Prophylaxen
•
•
•
•
•
•
•
Pneumonieprophylaxe
Aspirationsprophylaxe
Sturzprophylaxe
Thromboseprophylaxe
Dekubitusprophylaxe
Obstipationsprophylaxe
Kontrakturprophylaxe
III Therapie nach Apoplex
Pflege
•
•
•
•
•
•
•
Bei Schluckstörung breiige Nahrung
Bobath-Konzept
Koordination, z.B. Logopädie, KG etc.
Verunsicherung berücksichtigen
Hilfsmittel
Resignation vermeiden
Gestörte Wahrnehmung und Aufmerksamkeit
berücksichtigen
• Lagerung …
Slide 29
APOPLEX
Intrazerebrale
Blutung
Embolie
Thrombose
Kompression
Komastadien
Bewusstlosigkeit = nicht durch äußere Reize (Schmerz)
erweckbar
• I
• II
• III
• IV
• V
Bewusstlosigkeit, keine Paresen, seitengleicher RR,
gezielte Beugereaktion auf Schmerz
Bewusstlosigkeit, Paresen, Anisokorie (Pupillendifferenz
> 1 mm)
zusätzlich Streckkrämpfe (spontan oder auf Reiz) und
Augenbewegungsstörungen
schlaffer Muskeltonus, keine Reaktion auf Schmerz,
weite und reaktionslose Pupillen, Ausfall von Hirnstammreflexen (Korneal-, Schluck- und Hustenreflex)
aber erhaltene Spontanatmung
Hirntod: Apnoe, RR- und Körpertemperatur-Regulation
erloschen
Wichtige neurologische Symptome
• Agnosie (visuelle) Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
• Hemianopsie
halbseitiger Gesichtsfeldausfall
• Anosognosie
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
• Aphasie
zentrale Sprachstörung: motorisch
(Broca) „Sprechanstrengung“ –
sensorisch (Wernicke) Sprachverständnisstörung“
• Apraxie
Störung von Handlungen oder
Bewegungsabläufen
• Neglect
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
• Pushersyndrom Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
• Parese
inkomplette Lähmung (Erschlaffung)
• Plegie
vollständige Lähmung
Häufige Symptome bei
Hirninfarkt rechts
•
•
•
•
•
Linksseitenparese/plegie
Neglect
Pusher
Anosognosie
Raumorientierungsstörung
(akustisch/visuell)
Häufige Symptome bei
Hirninfarkt links
•
•
•
•
•
Rechtsseitenparese/plegie
Aphasie (motorisch/sensorisch)
Apraxie
Agnosien (seltener)
Neglect (häufig nicht erkannt)
Erhöhung des intrakranialen
Drucks
• Volumenzunahme innerhalb des Schädels (Blutung,
Tumor, Ödem, Abszess)
• Durch Störung der Blut- oder Liquorzirkulation
• => Verlagerung und Einklemmung von
Gehirnanteilen in hintere Schädelgrube und
Hinterhauptloch
• Schneller Druckanstieg => in Minuten tödlich
• Langsamer Druckanstieg => oft lange ohne
Beschwerden (TM)
Symptome (anfangs)
intrakraniale Druckerhöhung
•
•
•
•
•
Cephalgien
Übelkeit und Emesis
Singultus
Doppelbilder sehen
Antriebs- und Orientierungsstörungen
Symptome (später)
intrakraniale Druckerhöhung
• Massen- und Wälzbewegungen
• Beuge-Streck-Synergien und
Nackensteife
• Pupillen motorisch verlangsamt
• Blickdeviationen
• Pupillenkopfphänomen =gegenläufige
koordinierte Bulbusbewegungen bei passiver
Kopfbewegung
Therapie bei intrakranialer
Druckerhöhung/ Basismaßnahmen
•
•
•
•
Vermeidung weiterer Druckerhöhung
Sicherung der Vitalfunktionen
Freimachen und –halten der Atemwege
30° Oberkörperhochlagerung (falls bewusstseinsgetrübt in Kombination mit stabiler Seitenlage)
• Vermeidung von Beugung, Überstreckung
und starker Seitwärtsdrehung des Kopfes
wegen der Gefahr der Kompression der Venen =>
Druckanstieg
• Obligatorisch O2-Sonde
Therapie bei intrakranialer
Druckerhöhung/erweiterte
Maßnahmen
• Venöser Zugang
• Symptomatische medikamentöse
Therapie nach ärztlicher Anordnung
Medikamentenbeispiele:
Analgesie: 5-10 mg Morphin i.v.
Gegen Krämpfe: 10 mg Valium oder als Rektiole
Bei Therapieresistenz: Narkoseeinleitung mit 3-5 mg/kg KG
Trapanal i.v.
restriktive Volumentherapie mit maximal 500 ml RingerLaktat-Lösung i.v. (Cave! Keine Mannit- oder Sorbitlösungen!)
Subarachnoidalblutung = SAB
SAB - Schweregrade
• I
asymptomatisch oder leichter
Kopfschmerz, Meningismus
• II Kopfschmerz, Meningismus, evtl.
Hirnnervensymptome
• III Somnolenz, diskrete neurologische
Symptomatik
• IV Sopor (tiefer Schlaf) oder Koma,
neurologische Ausfälle, evtl.
Streckphänomene und vegetative Störungen
• V tiefes Koma, Streckphänomene
Subarachnoidalblutung = SAB
• URSACHE: meist spontane Ruptur eines
Aneurysmas der Hirnbasisarterien
• Vorerkrankung oft Hypertonus
• Blutaustritt in den Subarachnoidalraum (zwischen Pia
mater und Arachnoidea)
Meist vollständige Tamponade der äußeren Liquorräume
Störung der Liquorzirkulation und –resorption
Steigender intrakranialer Druck
Behinderung des venösen Abflusses
Hirnödem
Subarachnoidalblutung = SAB
• Symptome
Oft nach körperlichen Anstrengungen aus völliger
Gesundheit heraus
• Plötzlicher und heftiger in den Nacken
ausstrahlender Kopfschmerz
• Lichtempfindlichkeit
• Übelkeit und Emesis
• Verwirrtheit
• Bewusstseinsstörung bis Koma
Therapie/Basismaßnahmen
• Freimachen und –halten der Atemwege
• Sofortige Immobilisation des Patienten mit
30°- Oberkörperhochlagerung
Therapie/erweiterte Maßnahmen
• Venöser Zugang
• O2-Sonde
• Medikamente nach ärztl. Anordnung:
agitierte Pat. sedieren mit z.B. Valium (Diazepam) oder Dormicum
(Midazolam) 2-5 mg i.v.
Analgesie mit zentral wirkenden Analgetika (CAVE! Kein ASS!): z.B.
Morphin 5-10 mg i.v.
restriktive Volumentherapie mit maximal 500 ml Ringer-Laktat-Lösung i.v.
(Cave! Keine Mannit- oder Sorbitlösungen!)
Blutdruck senken (CAVE! NICHT AUF NORMALWERTE < 160mgHG
wegen der Gefahr der Minderperfusion des Gehirns!) mit z.B. 25 mg
Ebrantil i.v. oder Ca-Antagonisten per Perfusor
• Möglichst schonender Transport in Neurochirurgische
Klinik -> CT, Angiografie, OP (z.b. Aneurysmaclipping)
Ischämische Insulte
Ursachen
Embolie
• Thrombose
• Embolie
• Kompression
Kompression
Thrombose
Pathophysiologie I
Arteriosklerose infolge von:
•
•
•
•
Hypertonus (Vervierfachung des Risikos)
Diabetes mellitus
Fettstoffwechselstörung
Metabolisches Syndrom (Stammfettsucht,
Insulinresistenz mit Hyperinsulinämie, Hypertonus, D.m.,
FST)
• Nikotinabusus
• Adipositas
Pathophysiologie II
Arteriosklerose/Entstehung
•
•
•
•
Schädigung Gefäßendothel
Thrombozytenanlagerung
Hypertonus => Endothelverhärtung
Plaques (= Ablagerung von Kalk und
Fetten) an Stellen mit hoher mechanischer
Belastung (Arterienverzweigungen)
Pathophysiologie III
Arteriosklerose/Entstehung
• => zunehmende Lumeneinengung und
Gefahr von:
• Thrombose
• Embolie
• Hämodynamischem Versagen
(Herzinsuffizienz, Herzinfarkt,
Herzrhythmusstörungen => steigende
Thromboemboliegefahr!)
Wichtige Beziehungen zu
anderen chron. Erkrankungen:
• Hypertonus + Diabetes mellitus =>
Angiopathie
• Herzrhythmusstörungen
(Vorhofflimmern) => Entstehung von
Thromben im Herzen => Embolie
• Arterielle Thrombose oder Sklerose z.B.
der Arteriae carotis oder vertebralis =>
Embolie
Ischämische Insulte
Vorzeichen
•
•
•
•
•
Cephalgien
Vertigo
Kurzfristige neurologische Ausfälle
Krämpfe, Bewusstseinseinschränkung
TIA
=Transistorische ischämische
Attacke <24h
• PRIND =Prolongierte reversible
ischämische neurologische
Defizite 1 Tag bis maximal
3 – 7 Tage
Ischämische Insulte
Stadien
• I
• II
• III
• IV
• V
asymptomatische
Hirnarterienstenose
TIA
PRIND
progredienter Hirninsult
=fortschreitende Symptome
innerhalb von 6 – 48 Stunden
Kompletter Hirninfarkt – nicht
reversibel, nicht fortschreitend
Ischämische Insulte
mögliche Symptome
• Agnosie (visuelle)
• Hemianopsie
• Anosognosie
• Aphasie
• Apraxie
• Neglect
• Pushersyndrom
• Parese
• Plegie
Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
halbseitiger Gesichtsfeldausfall
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
zentrale Sprachstörung: motorisch (Broca)
„Sprechanstrengung“ – sensorisch
(Wernicke) „Sprachverständnisstörung“
Störung von Handlungen oder
Bewegungsabläufen
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
inkomplette Lähmung (Erschlaffung)
vollständige Lähmung
Ischämische Insulte
Diagnostik I
•
•
•
•
Anamnese
Körperliche Untersuchung
Vitalzeichenkontrolle
CT zum Ausschluss hämorrhagischer
Insult
• EKG und ECHO
• Labor (CK-Mb, Troponin, BZ, Fette,
Gerinnungsstatus)
Ischämische Insulte
Diagnostik II
• Doppler-Sono
• Transkraniale Sono
Ischämische Insulte
Therapie/Basismaßnahmen
•
•
•
•
Beim Patienten bleiben
Notruf
Vitalzeichenkontrolle (ggfs. BAC)
Bewusstsein kontrollieren (falls negativ ->
stabile Seitenlage, sonst 30° -Oberkörperhochlagerung
und Kopf in Mittellage; aber bei Hypotonus ->
Flachlagerung
• O2-Gabe (fallendes O2 und steigendes CO2
verschlimmern das Hirnödem)
I
Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Venöser Zugang (keine i.m. Injektionen da innerhalb von
3-5 h eventuell Lyse möglich ist!)
• RR-Senkung nur, wenn systolisch >200220 oder diastolisch >110 langsam und um maximal
20% des Ausgangswertes! Mit 25-50 mg Ebrantil i.v. oder 1-2
Kapseln Adalat oder 2-4 Hüben Nitrospray
• RR-Steigerung bei Hypotonus auf
mindestens 140 systolisch
für ausreichenden Perfusionsdruck im Gehirn mit
0,5-1ml Akrinor i.v. oder Dopamin über Perfusor
II Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Evtl. (Verängstigung infolge Paresen oder
Aphasie) leichte Sedierung gegen
Hypertonus und
Herzrhythmusstörungen infolge
endogener Adrenalinausschüttung mit 510 mg Diazepam i.v.
• Bei Exsikkose: 500 ml Ringer-LactatLösung
I Therapie nach Apoplex
• Gute medikamentöse Einstellung der
Vorerkrankungen
• Vorzeichen für Re-Infarkt beachten
• Operation bei ertrakranialen
Gefäßerkrankungen
• Mobilisation zur Gefäßprotektion
II Therapie nach Apoplex
Prophylaxen
•
•
•
•
•
•
•
Pneumonieprophylaxe
Aspirationsprophylaxe
Sturzprophylaxe
Thromboseprophylaxe
Dekubitusprophylaxe
Obstipationsprophylaxe
Kontrakturprophylaxe
III Therapie nach Apoplex
Pflege
•
•
•
•
•
•
•
Bei Schluckstörung breiige Nahrung
Bobath-Konzept
Koordination, z.B. Logopädie, KG etc.
Verunsicherung berücksichtigen
Hilfsmittel
Resignation vermeiden
Gestörte Wahrnehmung und Aufmerksamkeit
berücksichtigen
• Lagerung …
Slide 30
APOPLEX
Intrazerebrale
Blutung
Embolie
Thrombose
Kompression
Komastadien
Bewusstlosigkeit = nicht durch äußere Reize (Schmerz)
erweckbar
• I
• II
• III
• IV
• V
Bewusstlosigkeit, keine Paresen, seitengleicher RR,
gezielte Beugereaktion auf Schmerz
Bewusstlosigkeit, Paresen, Anisokorie (Pupillendifferenz
> 1 mm)
zusätzlich Streckkrämpfe (spontan oder auf Reiz) und
Augenbewegungsstörungen
schlaffer Muskeltonus, keine Reaktion auf Schmerz,
weite und reaktionslose Pupillen, Ausfall von Hirnstammreflexen (Korneal-, Schluck- und Hustenreflex)
aber erhaltene Spontanatmung
Hirntod: Apnoe, RR- und Körpertemperatur-Regulation
erloschen
Wichtige neurologische Symptome
• Agnosie (visuelle) Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
• Hemianopsie
halbseitiger Gesichtsfeldausfall
• Anosognosie
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
• Aphasie
zentrale Sprachstörung: motorisch
(Broca) „Sprechanstrengung“ –
sensorisch (Wernicke) Sprachverständnisstörung“
• Apraxie
Störung von Handlungen oder
Bewegungsabläufen
• Neglect
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
• Pushersyndrom Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
• Parese
inkomplette Lähmung (Erschlaffung)
• Plegie
vollständige Lähmung
Häufige Symptome bei
Hirninfarkt rechts
•
•
•
•
•
Linksseitenparese/plegie
Neglect
Pusher
Anosognosie
Raumorientierungsstörung
(akustisch/visuell)
Häufige Symptome bei
Hirninfarkt links
•
•
•
•
•
Rechtsseitenparese/plegie
Aphasie (motorisch/sensorisch)
Apraxie
Agnosien (seltener)
Neglect (häufig nicht erkannt)
Erhöhung des intrakranialen
Drucks
• Volumenzunahme innerhalb des Schädels (Blutung,
Tumor, Ödem, Abszess)
• Durch Störung der Blut- oder Liquorzirkulation
• => Verlagerung und Einklemmung von
Gehirnanteilen in hintere Schädelgrube und
Hinterhauptloch
• Schneller Druckanstieg => in Minuten tödlich
• Langsamer Druckanstieg => oft lange ohne
Beschwerden (TM)
Symptome (anfangs)
intrakraniale Druckerhöhung
•
•
•
•
•
Cephalgien
Übelkeit und Emesis
Singultus
Doppelbilder sehen
Antriebs- und Orientierungsstörungen
Symptome (später)
intrakraniale Druckerhöhung
• Massen- und Wälzbewegungen
• Beuge-Streck-Synergien und
Nackensteife
• Pupillen motorisch verlangsamt
• Blickdeviationen
• Pupillenkopfphänomen =gegenläufige
koordinierte Bulbusbewegungen bei passiver
Kopfbewegung
Therapie bei intrakranialer
Druckerhöhung/ Basismaßnahmen
•
•
•
•
Vermeidung weiterer Druckerhöhung
Sicherung der Vitalfunktionen
Freimachen und –halten der Atemwege
30° Oberkörperhochlagerung (falls bewusstseinsgetrübt in Kombination mit stabiler Seitenlage)
• Vermeidung von Beugung, Überstreckung
und starker Seitwärtsdrehung des Kopfes
wegen der Gefahr der Kompression der Venen =>
Druckanstieg
• Obligatorisch O2-Sonde
Therapie bei intrakranialer
Druckerhöhung/erweiterte
Maßnahmen
• Venöser Zugang
• Symptomatische medikamentöse
Therapie nach ärztlicher Anordnung
Medikamentenbeispiele:
Analgesie: 5-10 mg Morphin i.v.
Gegen Krämpfe: 10 mg Valium oder als Rektiole
Bei Therapieresistenz: Narkoseeinleitung mit 3-5 mg/kg KG
Trapanal i.v.
restriktive Volumentherapie mit maximal 500 ml RingerLaktat-Lösung i.v. (Cave! Keine Mannit- oder Sorbitlösungen!)
Subarachnoidalblutung = SAB
SAB - Schweregrade
• I
asymptomatisch oder leichter
Kopfschmerz, Meningismus
• II Kopfschmerz, Meningismus, evtl.
Hirnnervensymptome
• III Somnolenz, diskrete neurologische
Symptomatik
• IV Sopor (tiefer Schlaf) oder Koma,
neurologische Ausfälle, evtl.
Streckphänomene und vegetative Störungen
• V tiefes Koma, Streckphänomene
Subarachnoidalblutung = SAB
• URSACHE: meist spontane Ruptur eines
Aneurysmas der Hirnbasisarterien
• Vorerkrankung oft Hypertonus
• Blutaustritt in den Subarachnoidalraum (zwischen Pia
mater und Arachnoidea)
Meist vollständige Tamponade der äußeren Liquorräume
Störung der Liquorzirkulation und –resorption
Steigender intrakranialer Druck
Behinderung des venösen Abflusses
Hirnödem
Subarachnoidalblutung = SAB
• Symptome
Oft nach körperlichen Anstrengungen aus völliger
Gesundheit heraus
• Plötzlicher und heftiger in den Nacken
ausstrahlender Kopfschmerz
• Lichtempfindlichkeit
• Übelkeit und Emesis
• Verwirrtheit
• Bewusstseinsstörung bis Koma
Therapie/Basismaßnahmen
• Freimachen und –halten der Atemwege
• Sofortige Immobilisation des Patienten mit
30°- Oberkörperhochlagerung
Therapie/erweiterte Maßnahmen
• Venöser Zugang
• O2-Sonde
• Medikamente nach ärztl. Anordnung:
agitierte Pat. sedieren mit z.B. Valium (Diazepam) oder Dormicum
(Midazolam) 2-5 mg i.v.
Analgesie mit zentral wirkenden Analgetika (CAVE! Kein ASS!): z.B.
Morphin 5-10 mg i.v.
restriktive Volumentherapie mit maximal 500 ml Ringer-Laktat-Lösung i.v.
(Cave! Keine Mannit- oder Sorbitlösungen!)
Blutdruck senken (CAVE! NICHT AUF NORMALWERTE < 160mgHG
wegen der Gefahr der Minderperfusion des Gehirns!) mit z.B. 25 mg
Ebrantil i.v. oder Ca-Antagonisten per Perfusor
• Möglichst schonender Transport in Neurochirurgische
Klinik -> CT, Angiografie, OP (z.b. Aneurysmaclipping)
Ischämische Insulte
Ursachen
Embolie
• Thrombose
• Embolie
• Kompression
Kompression
Thrombose
Pathophysiologie I
Arteriosklerose infolge von:
•
•
•
•
Hypertonus (Vervierfachung des Risikos)
Diabetes mellitus
Fettstoffwechselstörung
Metabolisches Syndrom (Stammfettsucht,
Insulinresistenz mit Hyperinsulinämie, Hypertonus, D.m.,
FST)
• Nikotinabusus
• Adipositas
Pathophysiologie II
Arteriosklerose/Entstehung
•
•
•
•
Schädigung Gefäßendothel
Thrombozytenanlagerung
Hypertonus => Endothelverhärtung
Plaques (= Ablagerung von Kalk und
Fetten) an Stellen mit hoher mechanischer
Belastung (Arterienverzweigungen)
Pathophysiologie III
Arteriosklerose/Entstehung
• => zunehmende Lumeneinengung und
Gefahr von:
• Thrombose
• Embolie
• Hämodynamischem Versagen
(Herzinsuffizienz, Herzinfarkt,
Herzrhythmusstörungen => steigende
Thromboemboliegefahr!)
Wichtige Beziehungen zu
anderen chron. Erkrankungen:
• Hypertonus + Diabetes mellitus =>
Angiopathie
• Herzrhythmusstörungen
(Vorhofflimmern) => Entstehung von
Thromben im Herzen => Embolie
• Arterielle Thrombose oder Sklerose z.B.
der Arteriae carotis oder vertebralis =>
Embolie
Ischämische Insulte
Vorzeichen
•
•
•
•
•
Cephalgien
Vertigo
Kurzfristige neurologische Ausfälle
Krämpfe, Bewusstseinseinschränkung
TIA
=Transistorische ischämische
Attacke <24h
• PRIND =Prolongierte reversible
ischämische neurologische
Defizite 1 Tag bis maximal
3 – 7 Tage
Ischämische Insulte
Stadien
• I
• II
• III
• IV
• V
asymptomatische
Hirnarterienstenose
TIA
PRIND
progredienter Hirninsult
=fortschreitende Symptome
innerhalb von 6 – 48 Stunden
Kompletter Hirninfarkt – nicht
reversibel, nicht fortschreitend
Ischämische Insulte
mögliche Symptome
• Agnosie (visuelle)
• Hemianopsie
• Anosognosie
• Aphasie
• Apraxie
• Neglect
• Pushersyndrom
• Parese
• Plegie
Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
halbseitiger Gesichtsfeldausfall
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
zentrale Sprachstörung: motorisch (Broca)
„Sprechanstrengung“ – sensorisch
(Wernicke) „Sprachverständnisstörung“
Störung von Handlungen oder
Bewegungsabläufen
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
inkomplette Lähmung (Erschlaffung)
vollständige Lähmung
Ischämische Insulte
Diagnostik I
•
•
•
•
Anamnese
Körperliche Untersuchung
Vitalzeichenkontrolle
CT zum Ausschluss hämorrhagischer
Insult
• EKG und ECHO
• Labor (CK-Mb, Troponin, BZ, Fette,
Gerinnungsstatus)
Ischämische Insulte
Diagnostik II
• Doppler-Sono
• Transkraniale Sono
Ischämische Insulte
Therapie/Basismaßnahmen
•
•
•
•
Beim Patienten bleiben
Notruf
Vitalzeichenkontrolle (ggfs. BAC)
Bewusstsein kontrollieren (falls negativ ->
stabile Seitenlage, sonst 30° -Oberkörperhochlagerung
und Kopf in Mittellage; aber bei Hypotonus ->
Flachlagerung
• O2-Gabe (fallendes O2 und steigendes CO2
verschlimmern das Hirnödem)
I
Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Venöser Zugang (keine i.m. Injektionen da innerhalb von
3-5 h eventuell Lyse möglich ist!)
• RR-Senkung nur, wenn systolisch >200220 oder diastolisch >110 langsam und um maximal
20% des Ausgangswertes! Mit 25-50 mg Ebrantil i.v. oder 1-2
Kapseln Adalat oder 2-4 Hüben Nitrospray
• RR-Steigerung bei Hypotonus auf
mindestens 140 systolisch
für ausreichenden Perfusionsdruck im Gehirn mit
0,5-1ml Akrinor i.v. oder Dopamin über Perfusor
II Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Evtl. (Verängstigung infolge Paresen oder
Aphasie) leichte Sedierung gegen
Hypertonus und
Herzrhythmusstörungen infolge
endogener Adrenalinausschüttung mit 510 mg Diazepam i.v.
• Bei Exsikkose: 500 ml Ringer-LactatLösung
I Therapie nach Apoplex
• Gute medikamentöse Einstellung der
Vorerkrankungen
• Vorzeichen für Re-Infarkt beachten
• Operation bei ertrakranialen
Gefäßerkrankungen
• Mobilisation zur Gefäßprotektion
II Therapie nach Apoplex
Prophylaxen
•
•
•
•
•
•
•
Pneumonieprophylaxe
Aspirationsprophylaxe
Sturzprophylaxe
Thromboseprophylaxe
Dekubitusprophylaxe
Obstipationsprophylaxe
Kontrakturprophylaxe
III Therapie nach Apoplex
Pflege
•
•
•
•
•
•
•
Bei Schluckstörung breiige Nahrung
Bobath-Konzept
Koordination, z.B. Logopädie, KG etc.
Verunsicherung berücksichtigen
Hilfsmittel
Resignation vermeiden
Gestörte Wahrnehmung und Aufmerksamkeit
berücksichtigen
• Lagerung …
Slide 31
APOPLEX
Intrazerebrale
Blutung
Embolie
Thrombose
Kompression
Komastadien
Bewusstlosigkeit = nicht durch äußere Reize (Schmerz)
erweckbar
• I
• II
• III
• IV
• V
Bewusstlosigkeit, keine Paresen, seitengleicher RR,
gezielte Beugereaktion auf Schmerz
Bewusstlosigkeit, Paresen, Anisokorie (Pupillendifferenz
> 1 mm)
zusätzlich Streckkrämpfe (spontan oder auf Reiz) und
Augenbewegungsstörungen
schlaffer Muskeltonus, keine Reaktion auf Schmerz,
weite und reaktionslose Pupillen, Ausfall von Hirnstammreflexen (Korneal-, Schluck- und Hustenreflex)
aber erhaltene Spontanatmung
Hirntod: Apnoe, RR- und Körpertemperatur-Regulation
erloschen
Wichtige neurologische Symptome
• Agnosie (visuelle) Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
• Hemianopsie
halbseitiger Gesichtsfeldausfall
• Anosognosie
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
• Aphasie
zentrale Sprachstörung: motorisch
(Broca) „Sprechanstrengung“ –
sensorisch (Wernicke) Sprachverständnisstörung“
• Apraxie
Störung von Handlungen oder
Bewegungsabläufen
• Neglect
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
• Pushersyndrom Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
• Parese
inkomplette Lähmung (Erschlaffung)
• Plegie
vollständige Lähmung
Häufige Symptome bei
Hirninfarkt rechts
•
•
•
•
•
Linksseitenparese/plegie
Neglect
Pusher
Anosognosie
Raumorientierungsstörung
(akustisch/visuell)
Häufige Symptome bei
Hirninfarkt links
•
•
•
•
•
Rechtsseitenparese/plegie
Aphasie (motorisch/sensorisch)
Apraxie
Agnosien (seltener)
Neglect (häufig nicht erkannt)
Erhöhung des intrakranialen
Drucks
• Volumenzunahme innerhalb des Schädels (Blutung,
Tumor, Ödem, Abszess)
• Durch Störung der Blut- oder Liquorzirkulation
• => Verlagerung und Einklemmung von
Gehirnanteilen in hintere Schädelgrube und
Hinterhauptloch
• Schneller Druckanstieg => in Minuten tödlich
• Langsamer Druckanstieg => oft lange ohne
Beschwerden (TM)
Symptome (anfangs)
intrakraniale Druckerhöhung
•
•
•
•
•
Cephalgien
Übelkeit und Emesis
Singultus
Doppelbilder sehen
Antriebs- und Orientierungsstörungen
Symptome (später)
intrakraniale Druckerhöhung
• Massen- und Wälzbewegungen
• Beuge-Streck-Synergien und
Nackensteife
• Pupillen motorisch verlangsamt
• Blickdeviationen
• Pupillenkopfphänomen =gegenläufige
koordinierte Bulbusbewegungen bei passiver
Kopfbewegung
Therapie bei intrakranialer
Druckerhöhung/ Basismaßnahmen
•
•
•
•
Vermeidung weiterer Druckerhöhung
Sicherung der Vitalfunktionen
Freimachen und –halten der Atemwege
30° Oberkörperhochlagerung (falls bewusstseinsgetrübt in Kombination mit stabiler Seitenlage)
• Vermeidung von Beugung, Überstreckung
und starker Seitwärtsdrehung des Kopfes
wegen der Gefahr der Kompression der Venen =>
Druckanstieg
• Obligatorisch O2-Sonde
Therapie bei intrakranialer
Druckerhöhung/erweiterte
Maßnahmen
• Venöser Zugang
• Symptomatische medikamentöse
Therapie nach ärztlicher Anordnung
Medikamentenbeispiele:
Analgesie: 5-10 mg Morphin i.v.
Gegen Krämpfe: 10 mg Valium oder als Rektiole
Bei Therapieresistenz: Narkoseeinleitung mit 3-5 mg/kg KG
Trapanal i.v.
restriktive Volumentherapie mit maximal 500 ml RingerLaktat-Lösung i.v. (Cave! Keine Mannit- oder Sorbitlösungen!)
Subarachnoidalblutung = SAB
SAB - Schweregrade
• I
asymptomatisch oder leichter
Kopfschmerz, Meningismus
• II Kopfschmerz, Meningismus, evtl.
Hirnnervensymptome
• III Somnolenz, diskrete neurologische
Symptomatik
• IV Sopor (tiefer Schlaf) oder Koma,
neurologische Ausfälle, evtl.
Streckphänomene und vegetative Störungen
• V tiefes Koma, Streckphänomene
Subarachnoidalblutung = SAB
• URSACHE: meist spontane Ruptur eines
Aneurysmas der Hirnbasisarterien
• Vorerkrankung oft Hypertonus
• Blutaustritt in den Subarachnoidalraum (zwischen Pia
mater und Arachnoidea)
Meist vollständige Tamponade der äußeren Liquorräume
Störung der Liquorzirkulation und –resorption
Steigender intrakranialer Druck
Behinderung des venösen Abflusses
Hirnödem
Subarachnoidalblutung = SAB
• Symptome
Oft nach körperlichen Anstrengungen aus völliger
Gesundheit heraus
• Plötzlicher und heftiger in den Nacken
ausstrahlender Kopfschmerz
• Lichtempfindlichkeit
• Übelkeit und Emesis
• Verwirrtheit
• Bewusstseinsstörung bis Koma
Therapie/Basismaßnahmen
• Freimachen und –halten der Atemwege
• Sofortige Immobilisation des Patienten mit
30°- Oberkörperhochlagerung
Therapie/erweiterte Maßnahmen
• Venöser Zugang
• O2-Sonde
• Medikamente nach ärztl. Anordnung:
agitierte Pat. sedieren mit z.B. Valium (Diazepam) oder Dormicum
(Midazolam) 2-5 mg i.v.
Analgesie mit zentral wirkenden Analgetika (CAVE! Kein ASS!): z.B.
Morphin 5-10 mg i.v.
restriktive Volumentherapie mit maximal 500 ml Ringer-Laktat-Lösung i.v.
(Cave! Keine Mannit- oder Sorbitlösungen!)
Blutdruck senken (CAVE! NICHT AUF NORMALWERTE < 160mgHG
wegen der Gefahr der Minderperfusion des Gehirns!) mit z.B. 25 mg
Ebrantil i.v. oder Ca-Antagonisten per Perfusor
• Möglichst schonender Transport in Neurochirurgische
Klinik -> CT, Angiografie, OP (z.b. Aneurysmaclipping)
Ischämische Insulte
Ursachen
Embolie
• Thrombose
• Embolie
• Kompression
Kompression
Thrombose
Pathophysiologie I
Arteriosklerose infolge von:
•
•
•
•
Hypertonus (Vervierfachung des Risikos)
Diabetes mellitus
Fettstoffwechselstörung
Metabolisches Syndrom (Stammfettsucht,
Insulinresistenz mit Hyperinsulinämie, Hypertonus, D.m.,
FST)
• Nikotinabusus
• Adipositas
Pathophysiologie II
Arteriosklerose/Entstehung
•
•
•
•
Schädigung Gefäßendothel
Thrombozytenanlagerung
Hypertonus => Endothelverhärtung
Plaques (= Ablagerung von Kalk und
Fetten) an Stellen mit hoher mechanischer
Belastung (Arterienverzweigungen)
Pathophysiologie III
Arteriosklerose/Entstehung
• => zunehmende Lumeneinengung und
Gefahr von:
• Thrombose
• Embolie
• Hämodynamischem Versagen
(Herzinsuffizienz, Herzinfarkt,
Herzrhythmusstörungen => steigende
Thromboemboliegefahr!)
Wichtige Beziehungen zu
anderen chron. Erkrankungen:
• Hypertonus + Diabetes mellitus =>
Angiopathie
• Herzrhythmusstörungen
(Vorhofflimmern) => Entstehung von
Thromben im Herzen => Embolie
• Arterielle Thrombose oder Sklerose z.B.
der Arteriae carotis oder vertebralis =>
Embolie
Ischämische Insulte
Vorzeichen
•
•
•
•
•
Cephalgien
Vertigo
Kurzfristige neurologische Ausfälle
Krämpfe, Bewusstseinseinschränkung
TIA
=Transistorische ischämische
Attacke <24h
• PRIND =Prolongierte reversible
ischämische neurologische
Defizite 1 Tag bis maximal
3 – 7 Tage
Ischämische Insulte
Stadien
• I
• II
• III
• IV
• V
asymptomatische
Hirnarterienstenose
TIA
PRIND
progredienter Hirninsult
=fortschreitende Symptome
innerhalb von 6 – 48 Stunden
Kompletter Hirninfarkt – nicht
reversibel, nicht fortschreitend
Ischämische Insulte
mögliche Symptome
• Agnosie (visuelle)
• Hemianopsie
• Anosognosie
• Aphasie
• Apraxie
• Neglect
• Pushersyndrom
• Parese
• Plegie
Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
halbseitiger Gesichtsfeldausfall
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
zentrale Sprachstörung: motorisch (Broca)
„Sprechanstrengung“ – sensorisch
(Wernicke) „Sprachverständnisstörung“
Störung von Handlungen oder
Bewegungsabläufen
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
inkomplette Lähmung (Erschlaffung)
vollständige Lähmung
Ischämische Insulte
Diagnostik I
•
•
•
•
Anamnese
Körperliche Untersuchung
Vitalzeichenkontrolle
CT zum Ausschluss hämorrhagischer
Insult
• EKG und ECHO
• Labor (CK-Mb, Troponin, BZ, Fette,
Gerinnungsstatus)
Ischämische Insulte
Diagnostik II
• Doppler-Sono
• Transkraniale Sono
Ischämische Insulte
Therapie/Basismaßnahmen
•
•
•
•
Beim Patienten bleiben
Notruf
Vitalzeichenkontrolle (ggfs. BAC)
Bewusstsein kontrollieren (falls negativ ->
stabile Seitenlage, sonst 30° -Oberkörperhochlagerung
und Kopf in Mittellage; aber bei Hypotonus ->
Flachlagerung
• O2-Gabe (fallendes O2 und steigendes CO2
verschlimmern das Hirnödem)
I
Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Venöser Zugang (keine i.m. Injektionen da innerhalb von
3-5 h eventuell Lyse möglich ist!)
• RR-Senkung nur, wenn systolisch >200220 oder diastolisch >110 langsam und um maximal
20% des Ausgangswertes! Mit 25-50 mg Ebrantil i.v. oder 1-2
Kapseln Adalat oder 2-4 Hüben Nitrospray
• RR-Steigerung bei Hypotonus auf
mindestens 140 systolisch
für ausreichenden Perfusionsdruck im Gehirn mit
0,5-1ml Akrinor i.v. oder Dopamin über Perfusor
II Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Evtl. (Verängstigung infolge Paresen oder
Aphasie) leichte Sedierung gegen
Hypertonus und
Herzrhythmusstörungen infolge
endogener Adrenalinausschüttung mit 510 mg Diazepam i.v.
• Bei Exsikkose: 500 ml Ringer-LactatLösung
I Therapie nach Apoplex
• Gute medikamentöse Einstellung der
Vorerkrankungen
• Vorzeichen für Re-Infarkt beachten
• Operation bei ertrakranialen
Gefäßerkrankungen
• Mobilisation zur Gefäßprotektion
II Therapie nach Apoplex
Prophylaxen
•
•
•
•
•
•
•
Pneumonieprophylaxe
Aspirationsprophylaxe
Sturzprophylaxe
Thromboseprophylaxe
Dekubitusprophylaxe
Obstipationsprophylaxe
Kontrakturprophylaxe
III Therapie nach Apoplex
Pflege
•
•
•
•
•
•
•
Bei Schluckstörung breiige Nahrung
Bobath-Konzept
Koordination, z.B. Logopädie, KG etc.
Verunsicherung berücksichtigen
Hilfsmittel
Resignation vermeiden
Gestörte Wahrnehmung und Aufmerksamkeit
berücksichtigen
• Lagerung …
Slide 32
APOPLEX
Intrazerebrale
Blutung
Embolie
Thrombose
Kompression
Komastadien
Bewusstlosigkeit = nicht durch äußere Reize (Schmerz)
erweckbar
• I
• II
• III
• IV
• V
Bewusstlosigkeit, keine Paresen, seitengleicher RR,
gezielte Beugereaktion auf Schmerz
Bewusstlosigkeit, Paresen, Anisokorie (Pupillendifferenz
> 1 mm)
zusätzlich Streckkrämpfe (spontan oder auf Reiz) und
Augenbewegungsstörungen
schlaffer Muskeltonus, keine Reaktion auf Schmerz,
weite und reaktionslose Pupillen, Ausfall von Hirnstammreflexen (Korneal-, Schluck- und Hustenreflex)
aber erhaltene Spontanatmung
Hirntod: Apnoe, RR- und Körpertemperatur-Regulation
erloschen
Wichtige neurologische Symptome
• Agnosie (visuelle) Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
• Hemianopsie
halbseitiger Gesichtsfeldausfall
• Anosognosie
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
• Aphasie
zentrale Sprachstörung: motorisch
(Broca) „Sprechanstrengung“ –
sensorisch (Wernicke) Sprachverständnisstörung“
• Apraxie
Störung von Handlungen oder
Bewegungsabläufen
• Neglect
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
• Pushersyndrom Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
• Parese
inkomplette Lähmung (Erschlaffung)
• Plegie
vollständige Lähmung
Häufige Symptome bei
Hirninfarkt rechts
•
•
•
•
•
Linksseitenparese/plegie
Neglect
Pusher
Anosognosie
Raumorientierungsstörung
(akustisch/visuell)
Häufige Symptome bei
Hirninfarkt links
•
•
•
•
•
Rechtsseitenparese/plegie
Aphasie (motorisch/sensorisch)
Apraxie
Agnosien (seltener)
Neglect (häufig nicht erkannt)
Erhöhung des intrakranialen
Drucks
• Volumenzunahme innerhalb des Schädels (Blutung,
Tumor, Ödem, Abszess)
• Durch Störung der Blut- oder Liquorzirkulation
• => Verlagerung und Einklemmung von
Gehirnanteilen in hintere Schädelgrube und
Hinterhauptloch
• Schneller Druckanstieg => in Minuten tödlich
• Langsamer Druckanstieg => oft lange ohne
Beschwerden (TM)
Symptome (anfangs)
intrakraniale Druckerhöhung
•
•
•
•
•
Cephalgien
Übelkeit und Emesis
Singultus
Doppelbilder sehen
Antriebs- und Orientierungsstörungen
Symptome (später)
intrakraniale Druckerhöhung
• Massen- und Wälzbewegungen
• Beuge-Streck-Synergien und
Nackensteife
• Pupillen motorisch verlangsamt
• Blickdeviationen
• Pupillenkopfphänomen =gegenläufige
koordinierte Bulbusbewegungen bei passiver
Kopfbewegung
Therapie bei intrakranialer
Druckerhöhung/ Basismaßnahmen
•
•
•
•
Vermeidung weiterer Druckerhöhung
Sicherung der Vitalfunktionen
Freimachen und –halten der Atemwege
30° Oberkörperhochlagerung (falls bewusstseinsgetrübt in Kombination mit stabiler Seitenlage)
• Vermeidung von Beugung, Überstreckung
und starker Seitwärtsdrehung des Kopfes
wegen der Gefahr der Kompression der Venen =>
Druckanstieg
• Obligatorisch O2-Sonde
Therapie bei intrakranialer
Druckerhöhung/erweiterte
Maßnahmen
• Venöser Zugang
• Symptomatische medikamentöse
Therapie nach ärztlicher Anordnung
Medikamentenbeispiele:
Analgesie: 5-10 mg Morphin i.v.
Gegen Krämpfe: 10 mg Valium oder als Rektiole
Bei Therapieresistenz: Narkoseeinleitung mit 3-5 mg/kg KG
Trapanal i.v.
restriktive Volumentherapie mit maximal 500 ml RingerLaktat-Lösung i.v. (Cave! Keine Mannit- oder Sorbitlösungen!)
Subarachnoidalblutung = SAB
SAB - Schweregrade
• I
asymptomatisch oder leichter
Kopfschmerz, Meningismus
• II Kopfschmerz, Meningismus, evtl.
Hirnnervensymptome
• III Somnolenz, diskrete neurologische
Symptomatik
• IV Sopor (tiefer Schlaf) oder Koma,
neurologische Ausfälle, evtl.
Streckphänomene und vegetative Störungen
• V tiefes Koma, Streckphänomene
Subarachnoidalblutung = SAB
• URSACHE: meist spontane Ruptur eines
Aneurysmas der Hirnbasisarterien
• Vorerkrankung oft Hypertonus
• Blutaustritt in den Subarachnoidalraum (zwischen Pia
mater und Arachnoidea)
Meist vollständige Tamponade der äußeren Liquorräume
Störung der Liquorzirkulation und –resorption
Steigender intrakranialer Druck
Behinderung des venösen Abflusses
Hirnödem
Subarachnoidalblutung = SAB
• Symptome
Oft nach körperlichen Anstrengungen aus völliger
Gesundheit heraus
• Plötzlicher und heftiger in den Nacken
ausstrahlender Kopfschmerz
• Lichtempfindlichkeit
• Übelkeit und Emesis
• Verwirrtheit
• Bewusstseinsstörung bis Koma
Therapie/Basismaßnahmen
• Freimachen und –halten der Atemwege
• Sofortige Immobilisation des Patienten mit
30°- Oberkörperhochlagerung
Therapie/erweiterte Maßnahmen
• Venöser Zugang
• O2-Sonde
• Medikamente nach ärztl. Anordnung:
agitierte Pat. sedieren mit z.B. Valium (Diazepam) oder Dormicum
(Midazolam) 2-5 mg i.v.
Analgesie mit zentral wirkenden Analgetika (CAVE! Kein ASS!): z.B.
Morphin 5-10 mg i.v.
restriktive Volumentherapie mit maximal 500 ml Ringer-Laktat-Lösung i.v.
(Cave! Keine Mannit- oder Sorbitlösungen!)
Blutdruck senken (CAVE! NICHT AUF NORMALWERTE < 160mgHG
wegen der Gefahr der Minderperfusion des Gehirns!) mit z.B. 25 mg
Ebrantil i.v. oder Ca-Antagonisten per Perfusor
• Möglichst schonender Transport in Neurochirurgische
Klinik -> CT, Angiografie, OP (z.b. Aneurysmaclipping)
Ischämische Insulte
Ursachen
Embolie
• Thrombose
• Embolie
• Kompression
Kompression
Thrombose
Pathophysiologie I
Arteriosklerose infolge von:
•
•
•
•
Hypertonus (Vervierfachung des Risikos)
Diabetes mellitus
Fettstoffwechselstörung
Metabolisches Syndrom (Stammfettsucht,
Insulinresistenz mit Hyperinsulinämie, Hypertonus, D.m.,
FST)
• Nikotinabusus
• Adipositas
Pathophysiologie II
Arteriosklerose/Entstehung
•
•
•
•
Schädigung Gefäßendothel
Thrombozytenanlagerung
Hypertonus => Endothelverhärtung
Plaques (= Ablagerung von Kalk und
Fetten) an Stellen mit hoher mechanischer
Belastung (Arterienverzweigungen)
Pathophysiologie III
Arteriosklerose/Entstehung
• => zunehmende Lumeneinengung und
Gefahr von:
• Thrombose
• Embolie
• Hämodynamischem Versagen
(Herzinsuffizienz, Herzinfarkt,
Herzrhythmusstörungen => steigende
Thromboemboliegefahr!)
Wichtige Beziehungen zu
anderen chron. Erkrankungen:
• Hypertonus + Diabetes mellitus =>
Angiopathie
• Herzrhythmusstörungen
(Vorhofflimmern) => Entstehung von
Thromben im Herzen => Embolie
• Arterielle Thrombose oder Sklerose z.B.
der Arteriae carotis oder vertebralis =>
Embolie
Ischämische Insulte
Vorzeichen
•
•
•
•
•
Cephalgien
Vertigo
Kurzfristige neurologische Ausfälle
Krämpfe, Bewusstseinseinschränkung
TIA
=Transistorische ischämische
Attacke <24h
• PRIND =Prolongierte reversible
ischämische neurologische
Defizite 1 Tag bis maximal
3 – 7 Tage
Ischämische Insulte
Stadien
• I
• II
• III
• IV
• V
asymptomatische
Hirnarterienstenose
TIA
PRIND
progredienter Hirninsult
=fortschreitende Symptome
innerhalb von 6 – 48 Stunden
Kompletter Hirninfarkt – nicht
reversibel, nicht fortschreitend
Ischämische Insulte
mögliche Symptome
• Agnosie (visuelle)
• Hemianopsie
• Anosognosie
• Aphasie
• Apraxie
• Neglect
• Pushersyndrom
• Parese
• Plegie
Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
halbseitiger Gesichtsfeldausfall
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
zentrale Sprachstörung: motorisch (Broca)
„Sprechanstrengung“ – sensorisch
(Wernicke) „Sprachverständnisstörung“
Störung von Handlungen oder
Bewegungsabläufen
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
inkomplette Lähmung (Erschlaffung)
vollständige Lähmung
Ischämische Insulte
Diagnostik I
•
•
•
•
Anamnese
Körperliche Untersuchung
Vitalzeichenkontrolle
CT zum Ausschluss hämorrhagischer
Insult
• EKG und ECHO
• Labor (CK-Mb, Troponin, BZ, Fette,
Gerinnungsstatus)
Ischämische Insulte
Diagnostik II
• Doppler-Sono
• Transkraniale Sono
Ischämische Insulte
Therapie/Basismaßnahmen
•
•
•
•
Beim Patienten bleiben
Notruf
Vitalzeichenkontrolle (ggfs. BAC)
Bewusstsein kontrollieren (falls negativ ->
stabile Seitenlage, sonst 30° -Oberkörperhochlagerung
und Kopf in Mittellage; aber bei Hypotonus ->
Flachlagerung
• O2-Gabe (fallendes O2 und steigendes CO2
verschlimmern das Hirnödem)
I
Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Venöser Zugang (keine i.m. Injektionen da innerhalb von
3-5 h eventuell Lyse möglich ist!)
• RR-Senkung nur, wenn systolisch >200220 oder diastolisch >110 langsam und um maximal
20% des Ausgangswertes! Mit 25-50 mg Ebrantil i.v. oder 1-2
Kapseln Adalat oder 2-4 Hüben Nitrospray
• RR-Steigerung bei Hypotonus auf
mindestens 140 systolisch
für ausreichenden Perfusionsdruck im Gehirn mit
0,5-1ml Akrinor i.v. oder Dopamin über Perfusor
II Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Evtl. (Verängstigung infolge Paresen oder
Aphasie) leichte Sedierung gegen
Hypertonus und
Herzrhythmusstörungen infolge
endogener Adrenalinausschüttung mit 510 mg Diazepam i.v.
• Bei Exsikkose: 500 ml Ringer-LactatLösung
I Therapie nach Apoplex
• Gute medikamentöse Einstellung der
Vorerkrankungen
• Vorzeichen für Re-Infarkt beachten
• Operation bei ertrakranialen
Gefäßerkrankungen
• Mobilisation zur Gefäßprotektion
II Therapie nach Apoplex
Prophylaxen
•
•
•
•
•
•
•
Pneumonieprophylaxe
Aspirationsprophylaxe
Sturzprophylaxe
Thromboseprophylaxe
Dekubitusprophylaxe
Obstipationsprophylaxe
Kontrakturprophylaxe
III Therapie nach Apoplex
Pflege
•
•
•
•
•
•
•
Bei Schluckstörung breiige Nahrung
Bobath-Konzept
Koordination, z.B. Logopädie, KG etc.
Verunsicherung berücksichtigen
Hilfsmittel
Resignation vermeiden
Gestörte Wahrnehmung und Aufmerksamkeit
berücksichtigen
• Lagerung …
APOPLEX
Intrazerebrale
Blutung
Embolie
Thrombose
Kompression
Komastadien
Bewusstlosigkeit = nicht durch äußere Reize (Schmerz)
erweckbar
• I
• II
• III
• IV
• V
Bewusstlosigkeit, keine Paresen, seitengleicher RR,
gezielte Beugereaktion auf Schmerz
Bewusstlosigkeit, Paresen, Anisokorie (Pupillendifferenz
> 1 mm)
zusätzlich Streckkrämpfe (spontan oder auf Reiz) und
Augenbewegungsstörungen
schlaffer Muskeltonus, keine Reaktion auf Schmerz,
weite und reaktionslose Pupillen, Ausfall von Hirnstammreflexen (Korneal-, Schluck- und Hustenreflex)
aber erhaltene Spontanatmung
Hirntod: Apnoe, RR- und Körpertemperatur-Regulation
erloschen
Wichtige neurologische Symptome
• Agnosie (visuelle) Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
• Hemianopsie
halbseitiger Gesichtsfeldausfall
• Anosognosie
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
• Aphasie
zentrale Sprachstörung: motorisch
(Broca) „Sprechanstrengung“ –
sensorisch (Wernicke) Sprachverständnisstörung“
• Apraxie
Störung von Handlungen oder
Bewegungsabläufen
• Neglect
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
• Pushersyndrom Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
• Parese
inkomplette Lähmung (Erschlaffung)
• Plegie
vollständige Lähmung
Häufige Symptome bei
Hirninfarkt rechts
•
•
•
•
•
Linksseitenparese/plegie
Neglect
Pusher
Anosognosie
Raumorientierungsstörung
(akustisch/visuell)
Häufige Symptome bei
Hirninfarkt links
•
•
•
•
•
Rechtsseitenparese/plegie
Aphasie (motorisch/sensorisch)
Apraxie
Agnosien (seltener)
Neglect (häufig nicht erkannt)
Erhöhung des intrakranialen
Drucks
• Volumenzunahme innerhalb des Schädels (Blutung,
Tumor, Ödem, Abszess)
• Durch Störung der Blut- oder Liquorzirkulation
• => Verlagerung und Einklemmung von
Gehirnanteilen in hintere Schädelgrube und
Hinterhauptloch
• Schneller Druckanstieg => in Minuten tödlich
• Langsamer Druckanstieg => oft lange ohne
Beschwerden (TM)
Symptome (anfangs)
intrakraniale Druckerhöhung
•
•
•
•
•
Cephalgien
Übelkeit und Emesis
Singultus
Doppelbilder sehen
Antriebs- und Orientierungsstörungen
Symptome (später)
intrakraniale Druckerhöhung
• Massen- und Wälzbewegungen
• Beuge-Streck-Synergien und
Nackensteife
• Pupillen motorisch verlangsamt
• Blickdeviationen
• Pupillenkopfphänomen =gegenläufige
koordinierte Bulbusbewegungen bei passiver
Kopfbewegung
Therapie bei intrakranialer
Druckerhöhung/ Basismaßnahmen
•
•
•
•
Vermeidung weiterer Druckerhöhung
Sicherung der Vitalfunktionen
Freimachen und –halten der Atemwege
30° Oberkörperhochlagerung (falls bewusstseinsgetrübt in Kombination mit stabiler Seitenlage)
• Vermeidung von Beugung, Überstreckung
und starker Seitwärtsdrehung des Kopfes
wegen der Gefahr der Kompression der Venen =>
Druckanstieg
• Obligatorisch O2-Sonde
Therapie bei intrakranialer
Druckerhöhung/erweiterte
Maßnahmen
• Venöser Zugang
• Symptomatische medikamentöse
Therapie nach ärztlicher Anordnung
Medikamentenbeispiele:
Analgesie: 5-10 mg Morphin i.v.
Gegen Krämpfe: 10 mg Valium oder als Rektiole
Bei Therapieresistenz: Narkoseeinleitung mit 3-5 mg/kg KG
Trapanal i.v.
restriktive Volumentherapie mit maximal 500 ml RingerLaktat-Lösung i.v. (Cave! Keine Mannit- oder Sorbitlösungen!)
Subarachnoidalblutung = SAB
SAB - Schweregrade
• I
asymptomatisch oder leichter
Kopfschmerz, Meningismus
• II Kopfschmerz, Meningismus, evtl.
Hirnnervensymptome
• III Somnolenz, diskrete neurologische
Symptomatik
• IV Sopor (tiefer Schlaf) oder Koma,
neurologische Ausfälle, evtl.
Streckphänomene und vegetative Störungen
• V tiefes Koma, Streckphänomene
Subarachnoidalblutung = SAB
• URSACHE: meist spontane Ruptur eines
Aneurysmas der Hirnbasisarterien
• Vorerkrankung oft Hypertonus
• Blutaustritt in den Subarachnoidalraum (zwischen Pia
mater und Arachnoidea)
Meist vollständige Tamponade der äußeren Liquorräume
Störung der Liquorzirkulation und –resorption
Steigender intrakranialer Druck
Behinderung des venösen Abflusses
Hirnödem
Subarachnoidalblutung = SAB
• Symptome
Oft nach körperlichen Anstrengungen aus völliger
Gesundheit heraus
• Plötzlicher und heftiger in den Nacken
ausstrahlender Kopfschmerz
• Lichtempfindlichkeit
• Übelkeit und Emesis
• Verwirrtheit
• Bewusstseinsstörung bis Koma
Therapie/Basismaßnahmen
• Freimachen und –halten der Atemwege
• Sofortige Immobilisation des Patienten mit
30°- Oberkörperhochlagerung
Therapie/erweiterte Maßnahmen
• Venöser Zugang
• O2-Sonde
• Medikamente nach ärztl. Anordnung:
agitierte Pat. sedieren mit z.B. Valium (Diazepam) oder Dormicum
(Midazolam) 2-5 mg i.v.
Analgesie mit zentral wirkenden Analgetika (CAVE! Kein ASS!): z.B.
Morphin 5-10 mg i.v.
restriktive Volumentherapie mit maximal 500 ml Ringer-Laktat-Lösung i.v.
(Cave! Keine Mannit- oder Sorbitlösungen!)
Blutdruck senken (CAVE! NICHT AUF NORMALWERTE < 160mgHG
wegen der Gefahr der Minderperfusion des Gehirns!) mit z.B. 25 mg
Ebrantil i.v. oder Ca-Antagonisten per Perfusor
• Möglichst schonender Transport in Neurochirurgische
Klinik -> CT, Angiografie, OP (z.b. Aneurysmaclipping)
Ischämische Insulte
Ursachen
Embolie
• Thrombose
• Embolie
• Kompression
Kompression
Thrombose
Pathophysiologie I
Arteriosklerose infolge von:
•
•
•
•
Hypertonus (Vervierfachung des Risikos)
Diabetes mellitus
Fettstoffwechselstörung
Metabolisches Syndrom (Stammfettsucht,
Insulinresistenz mit Hyperinsulinämie, Hypertonus, D.m.,
FST)
• Nikotinabusus
• Adipositas
Pathophysiologie II
Arteriosklerose/Entstehung
•
•
•
•
Schädigung Gefäßendothel
Thrombozytenanlagerung
Hypertonus => Endothelverhärtung
Plaques (= Ablagerung von Kalk und
Fetten) an Stellen mit hoher mechanischer
Belastung (Arterienverzweigungen)
Pathophysiologie III
Arteriosklerose/Entstehung
• => zunehmende Lumeneinengung und
Gefahr von:
• Thrombose
• Embolie
• Hämodynamischem Versagen
(Herzinsuffizienz, Herzinfarkt,
Herzrhythmusstörungen => steigende
Thromboemboliegefahr!)
Wichtige Beziehungen zu
anderen chron. Erkrankungen:
• Hypertonus + Diabetes mellitus =>
Angiopathie
• Herzrhythmusstörungen
(Vorhofflimmern) => Entstehung von
Thromben im Herzen => Embolie
• Arterielle Thrombose oder Sklerose z.B.
der Arteriae carotis oder vertebralis =>
Embolie
Ischämische Insulte
Vorzeichen
•
•
•
•
•
Cephalgien
Vertigo
Kurzfristige neurologische Ausfälle
Krämpfe, Bewusstseinseinschränkung
TIA
=Transistorische ischämische
Attacke <24h
• PRIND =Prolongierte reversible
ischämische neurologische
Defizite 1 Tag bis maximal
3 – 7 Tage
Ischämische Insulte
Stadien
• I
• II
• III
• IV
• V
asymptomatische
Hirnarterienstenose
TIA
PRIND
progredienter Hirninsult
=fortschreitende Symptome
innerhalb von 6 – 48 Stunden
Kompletter Hirninfarkt – nicht
reversibel, nicht fortschreitend
Ischämische Insulte
mögliche Symptome
• Agnosie (visuelle)
• Hemianopsie
• Anosognosie
• Aphasie
• Apraxie
• Neglect
• Pushersyndrom
• Parese
• Plegie
Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
halbseitiger Gesichtsfeldausfall
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
zentrale Sprachstörung: motorisch (Broca)
„Sprechanstrengung“ – sensorisch
(Wernicke) „Sprachverständnisstörung“
Störung von Handlungen oder
Bewegungsabläufen
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
inkomplette Lähmung (Erschlaffung)
vollständige Lähmung
Ischämische Insulte
Diagnostik I
•
•
•
•
Anamnese
Körperliche Untersuchung
Vitalzeichenkontrolle
CT zum Ausschluss hämorrhagischer
Insult
• EKG und ECHO
• Labor (CK-Mb, Troponin, BZ, Fette,
Gerinnungsstatus)
Ischämische Insulte
Diagnostik II
• Doppler-Sono
• Transkraniale Sono
Ischämische Insulte
Therapie/Basismaßnahmen
•
•
•
•
Beim Patienten bleiben
Notruf
Vitalzeichenkontrolle (ggfs. BAC)
Bewusstsein kontrollieren (falls negativ ->
stabile Seitenlage, sonst 30° -Oberkörperhochlagerung
und Kopf in Mittellage; aber bei Hypotonus ->
Flachlagerung
• O2-Gabe (fallendes O2 und steigendes CO2
verschlimmern das Hirnödem)
I
Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Venöser Zugang (keine i.m. Injektionen da innerhalb von
3-5 h eventuell Lyse möglich ist!)
• RR-Senkung nur, wenn systolisch >200220 oder diastolisch >110 langsam und um maximal
20% des Ausgangswertes! Mit 25-50 mg Ebrantil i.v. oder 1-2
Kapseln Adalat oder 2-4 Hüben Nitrospray
• RR-Steigerung bei Hypotonus auf
mindestens 140 systolisch
für ausreichenden Perfusionsdruck im Gehirn mit
0,5-1ml Akrinor i.v. oder Dopamin über Perfusor
II Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Evtl. (Verängstigung infolge Paresen oder
Aphasie) leichte Sedierung gegen
Hypertonus und
Herzrhythmusstörungen infolge
endogener Adrenalinausschüttung mit 510 mg Diazepam i.v.
• Bei Exsikkose: 500 ml Ringer-LactatLösung
I Therapie nach Apoplex
• Gute medikamentöse Einstellung der
Vorerkrankungen
• Vorzeichen für Re-Infarkt beachten
• Operation bei ertrakranialen
Gefäßerkrankungen
• Mobilisation zur Gefäßprotektion
II Therapie nach Apoplex
Prophylaxen
•
•
•
•
•
•
•
Pneumonieprophylaxe
Aspirationsprophylaxe
Sturzprophylaxe
Thromboseprophylaxe
Dekubitusprophylaxe
Obstipationsprophylaxe
Kontrakturprophylaxe
III Therapie nach Apoplex
Pflege
•
•
•
•
•
•
•
Bei Schluckstörung breiige Nahrung
Bobath-Konzept
Koordination, z.B. Logopädie, KG etc.
Verunsicherung berücksichtigen
Hilfsmittel
Resignation vermeiden
Gestörte Wahrnehmung und Aufmerksamkeit
berücksichtigen
• Lagerung …
Slide 2
APOPLEX
Intrazerebrale
Blutung
Embolie
Thrombose
Kompression
Komastadien
Bewusstlosigkeit = nicht durch äußere Reize (Schmerz)
erweckbar
• I
• II
• III
• IV
• V
Bewusstlosigkeit, keine Paresen, seitengleicher RR,
gezielte Beugereaktion auf Schmerz
Bewusstlosigkeit, Paresen, Anisokorie (Pupillendifferenz
> 1 mm)
zusätzlich Streckkrämpfe (spontan oder auf Reiz) und
Augenbewegungsstörungen
schlaffer Muskeltonus, keine Reaktion auf Schmerz,
weite und reaktionslose Pupillen, Ausfall von Hirnstammreflexen (Korneal-, Schluck- und Hustenreflex)
aber erhaltene Spontanatmung
Hirntod: Apnoe, RR- und Körpertemperatur-Regulation
erloschen
Wichtige neurologische Symptome
• Agnosie (visuelle) Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
• Hemianopsie
halbseitiger Gesichtsfeldausfall
• Anosognosie
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
• Aphasie
zentrale Sprachstörung: motorisch
(Broca) „Sprechanstrengung“ –
sensorisch (Wernicke) Sprachverständnisstörung“
• Apraxie
Störung von Handlungen oder
Bewegungsabläufen
• Neglect
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
• Pushersyndrom Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
• Parese
inkomplette Lähmung (Erschlaffung)
• Plegie
vollständige Lähmung
Häufige Symptome bei
Hirninfarkt rechts
•
•
•
•
•
Linksseitenparese/plegie
Neglect
Pusher
Anosognosie
Raumorientierungsstörung
(akustisch/visuell)
Häufige Symptome bei
Hirninfarkt links
•
•
•
•
•
Rechtsseitenparese/plegie
Aphasie (motorisch/sensorisch)
Apraxie
Agnosien (seltener)
Neglect (häufig nicht erkannt)
Erhöhung des intrakranialen
Drucks
• Volumenzunahme innerhalb des Schädels (Blutung,
Tumor, Ödem, Abszess)
• Durch Störung der Blut- oder Liquorzirkulation
• => Verlagerung und Einklemmung von
Gehirnanteilen in hintere Schädelgrube und
Hinterhauptloch
• Schneller Druckanstieg => in Minuten tödlich
• Langsamer Druckanstieg => oft lange ohne
Beschwerden (TM)
Symptome (anfangs)
intrakraniale Druckerhöhung
•
•
•
•
•
Cephalgien
Übelkeit und Emesis
Singultus
Doppelbilder sehen
Antriebs- und Orientierungsstörungen
Symptome (später)
intrakraniale Druckerhöhung
• Massen- und Wälzbewegungen
• Beuge-Streck-Synergien und
Nackensteife
• Pupillen motorisch verlangsamt
• Blickdeviationen
• Pupillenkopfphänomen =gegenläufige
koordinierte Bulbusbewegungen bei passiver
Kopfbewegung
Therapie bei intrakranialer
Druckerhöhung/ Basismaßnahmen
•
•
•
•
Vermeidung weiterer Druckerhöhung
Sicherung der Vitalfunktionen
Freimachen und –halten der Atemwege
30° Oberkörperhochlagerung (falls bewusstseinsgetrübt in Kombination mit stabiler Seitenlage)
• Vermeidung von Beugung, Überstreckung
und starker Seitwärtsdrehung des Kopfes
wegen der Gefahr der Kompression der Venen =>
Druckanstieg
• Obligatorisch O2-Sonde
Therapie bei intrakranialer
Druckerhöhung/erweiterte
Maßnahmen
• Venöser Zugang
• Symptomatische medikamentöse
Therapie nach ärztlicher Anordnung
Medikamentenbeispiele:
Analgesie: 5-10 mg Morphin i.v.
Gegen Krämpfe: 10 mg Valium oder als Rektiole
Bei Therapieresistenz: Narkoseeinleitung mit 3-5 mg/kg KG
Trapanal i.v.
restriktive Volumentherapie mit maximal 500 ml RingerLaktat-Lösung i.v. (Cave! Keine Mannit- oder Sorbitlösungen!)
Subarachnoidalblutung = SAB
SAB - Schweregrade
• I
asymptomatisch oder leichter
Kopfschmerz, Meningismus
• II Kopfschmerz, Meningismus, evtl.
Hirnnervensymptome
• III Somnolenz, diskrete neurologische
Symptomatik
• IV Sopor (tiefer Schlaf) oder Koma,
neurologische Ausfälle, evtl.
Streckphänomene und vegetative Störungen
• V tiefes Koma, Streckphänomene
Subarachnoidalblutung = SAB
• URSACHE: meist spontane Ruptur eines
Aneurysmas der Hirnbasisarterien
• Vorerkrankung oft Hypertonus
• Blutaustritt in den Subarachnoidalraum (zwischen Pia
mater und Arachnoidea)
Meist vollständige Tamponade der äußeren Liquorräume
Störung der Liquorzirkulation und –resorption
Steigender intrakranialer Druck
Behinderung des venösen Abflusses
Hirnödem
Subarachnoidalblutung = SAB
• Symptome
Oft nach körperlichen Anstrengungen aus völliger
Gesundheit heraus
• Plötzlicher und heftiger in den Nacken
ausstrahlender Kopfschmerz
• Lichtempfindlichkeit
• Übelkeit und Emesis
• Verwirrtheit
• Bewusstseinsstörung bis Koma
Therapie/Basismaßnahmen
• Freimachen und –halten der Atemwege
• Sofortige Immobilisation des Patienten mit
30°- Oberkörperhochlagerung
Therapie/erweiterte Maßnahmen
• Venöser Zugang
• O2-Sonde
• Medikamente nach ärztl. Anordnung:
agitierte Pat. sedieren mit z.B. Valium (Diazepam) oder Dormicum
(Midazolam) 2-5 mg i.v.
Analgesie mit zentral wirkenden Analgetika (CAVE! Kein ASS!): z.B.
Morphin 5-10 mg i.v.
restriktive Volumentherapie mit maximal 500 ml Ringer-Laktat-Lösung i.v.
(Cave! Keine Mannit- oder Sorbitlösungen!)
Blutdruck senken (CAVE! NICHT AUF NORMALWERTE < 160mgHG
wegen der Gefahr der Minderperfusion des Gehirns!) mit z.B. 25 mg
Ebrantil i.v. oder Ca-Antagonisten per Perfusor
• Möglichst schonender Transport in Neurochirurgische
Klinik -> CT, Angiografie, OP (z.b. Aneurysmaclipping)
Ischämische Insulte
Ursachen
Embolie
• Thrombose
• Embolie
• Kompression
Kompression
Thrombose
Pathophysiologie I
Arteriosklerose infolge von:
•
•
•
•
Hypertonus (Vervierfachung des Risikos)
Diabetes mellitus
Fettstoffwechselstörung
Metabolisches Syndrom (Stammfettsucht,
Insulinresistenz mit Hyperinsulinämie, Hypertonus, D.m.,
FST)
• Nikotinabusus
• Adipositas
Pathophysiologie II
Arteriosklerose/Entstehung
•
•
•
•
Schädigung Gefäßendothel
Thrombozytenanlagerung
Hypertonus => Endothelverhärtung
Plaques (= Ablagerung von Kalk und
Fetten) an Stellen mit hoher mechanischer
Belastung (Arterienverzweigungen)
Pathophysiologie III
Arteriosklerose/Entstehung
• => zunehmende Lumeneinengung und
Gefahr von:
• Thrombose
• Embolie
• Hämodynamischem Versagen
(Herzinsuffizienz, Herzinfarkt,
Herzrhythmusstörungen => steigende
Thromboemboliegefahr!)
Wichtige Beziehungen zu
anderen chron. Erkrankungen:
• Hypertonus + Diabetes mellitus =>
Angiopathie
• Herzrhythmusstörungen
(Vorhofflimmern) => Entstehung von
Thromben im Herzen => Embolie
• Arterielle Thrombose oder Sklerose z.B.
der Arteriae carotis oder vertebralis =>
Embolie
Ischämische Insulte
Vorzeichen
•
•
•
•
•
Cephalgien
Vertigo
Kurzfristige neurologische Ausfälle
Krämpfe, Bewusstseinseinschränkung
TIA
=Transistorische ischämische
Attacke <24h
• PRIND =Prolongierte reversible
ischämische neurologische
Defizite 1 Tag bis maximal
3 – 7 Tage
Ischämische Insulte
Stadien
• I
• II
• III
• IV
• V
asymptomatische
Hirnarterienstenose
TIA
PRIND
progredienter Hirninsult
=fortschreitende Symptome
innerhalb von 6 – 48 Stunden
Kompletter Hirninfarkt – nicht
reversibel, nicht fortschreitend
Ischämische Insulte
mögliche Symptome
• Agnosie (visuelle)
• Hemianopsie
• Anosognosie
• Aphasie
• Apraxie
• Neglect
• Pushersyndrom
• Parese
• Plegie
Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
halbseitiger Gesichtsfeldausfall
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
zentrale Sprachstörung: motorisch (Broca)
„Sprechanstrengung“ – sensorisch
(Wernicke) „Sprachverständnisstörung“
Störung von Handlungen oder
Bewegungsabläufen
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
inkomplette Lähmung (Erschlaffung)
vollständige Lähmung
Ischämische Insulte
Diagnostik I
•
•
•
•
Anamnese
Körperliche Untersuchung
Vitalzeichenkontrolle
CT zum Ausschluss hämorrhagischer
Insult
• EKG und ECHO
• Labor (CK-Mb, Troponin, BZ, Fette,
Gerinnungsstatus)
Ischämische Insulte
Diagnostik II
• Doppler-Sono
• Transkraniale Sono
Ischämische Insulte
Therapie/Basismaßnahmen
•
•
•
•
Beim Patienten bleiben
Notruf
Vitalzeichenkontrolle (ggfs. BAC)
Bewusstsein kontrollieren (falls negativ ->
stabile Seitenlage, sonst 30° -Oberkörperhochlagerung
und Kopf in Mittellage; aber bei Hypotonus ->
Flachlagerung
• O2-Gabe (fallendes O2 und steigendes CO2
verschlimmern das Hirnödem)
I
Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Venöser Zugang (keine i.m. Injektionen da innerhalb von
3-5 h eventuell Lyse möglich ist!)
• RR-Senkung nur, wenn systolisch >200220 oder diastolisch >110 langsam und um maximal
20% des Ausgangswertes! Mit 25-50 mg Ebrantil i.v. oder 1-2
Kapseln Adalat oder 2-4 Hüben Nitrospray
• RR-Steigerung bei Hypotonus auf
mindestens 140 systolisch
für ausreichenden Perfusionsdruck im Gehirn mit
0,5-1ml Akrinor i.v. oder Dopamin über Perfusor
II Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Evtl. (Verängstigung infolge Paresen oder
Aphasie) leichte Sedierung gegen
Hypertonus und
Herzrhythmusstörungen infolge
endogener Adrenalinausschüttung mit 510 mg Diazepam i.v.
• Bei Exsikkose: 500 ml Ringer-LactatLösung
I Therapie nach Apoplex
• Gute medikamentöse Einstellung der
Vorerkrankungen
• Vorzeichen für Re-Infarkt beachten
• Operation bei ertrakranialen
Gefäßerkrankungen
• Mobilisation zur Gefäßprotektion
II Therapie nach Apoplex
Prophylaxen
•
•
•
•
•
•
•
Pneumonieprophylaxe
Aspirationsprophylaxe
Sturzprophylaxe
Thromboseprophylaxe
Dekubitusprophylaxe
Obstipationsprophylaxe
Kontrakturprophylaxe
III Therapie nach Apoplex
Pflege
•
•
•
•
•
•
•
Bei Schluckstörung breiige Nahrung
Bobath-Konzept
Koordination, z.B. Logopädie, KG etc.
Verunsicherung berücksichtigen
Hilfsmittel
Resignation vermeiden
Gestörte Wahrnehmung und Aufmerksamkeit
berücksichtigen
• Lagerung …
Slide 3
APOPLEX
Intrazerebrale
Blutung
Embolie
Thrombose
Kompression
Komastadien
Bewusstlosigkeit = nicht durch äußere Reize (Schmerz)
erweckbar
• I
• II
• III
• IV
• V
Bewusstlosigkeit, keine Paresen, seitengleicher RR,
gezielte Beugereaktion auf Schmerz
Bewusstlosigkeit, Paresen, Anisokorie (Pupillendifferenz
> 1 mm)
zusätzlich Streckkrämpfe (spontan oder auf Reiz) und
Augenbewegungsstörungen
schlaffer Muskeltonus, keine Reaktion auf Schmerz,
weite und reaktionslose Pupillen, Ausfall von Hirnstammreflexen (Korneal-, Schluck- und Hustenreflex)
aber erhaltene Spontanatmung
Hirntod: Apnoe, RR- und Körpertemperatur-Regulation
erloschen
Wichtige neurologische Symptome
• Agnosie (visuelle) Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
• Hemianopsie
halbseitiger Gesichtsfeldausfall
• Anosognosie
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
• Aphasie
zentrale Sprachstörung: motorisch
(Broca) „Sprechanstrengung“ –
sensorisch (Wernicke) Sprachverständnisstörung“
• Apraxie
Störung von Handlungen oder
Bewegungsabläufen
• Neglect
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
• Pushersyndrom Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
• Parese
inkomplette Lähmung (Erschlaffung)
• Plegie
vollständige Lähmung
Häufige Symptome bei
Hirninfarkt rechts
•
•
•
•
•
Linksseitenparese/plegie
Neglect
Pusher
Anosognosie
Raumorientierungsstörung
(akustisch/visuell)
Häufige Symptome bei
Hirninfarkt links
•
•
•
•
•
Rechtsseitenparese/plegie
Aphasie (motorisch/sensorisch)
Apraxie
Agnosien (seltener)
Neglect (häufig nicht erkannt)
Erhöhung des intrakranialen
Drucks
• Volumenzunahme innerhalb des Schädels (Blutung,
Tumor, Ödem, Abszess)
• Durch Störung der Blut- oder Liquorzirkulation
• => Verlagerung und Einklemmung von
Gehirnanteilen in hintere Schädelgrube und
Hinterhauptloch
• Schneller Druckanstieg => in Minuten tödlich
• Langsamer Druckanstieg => oft lange ohne
Beschwerden (TM)
Symptome (anfangs)
intrakraniale Druckerhöhung
•
•
•
•
•
Cephalgien
Übelkeit und Emesis
Singultus
Doppelbilder sehen
Antriebs- und Orientierungsstörungen
Symptome (später)
intrakraniale Druckerhöhung
• Massen- und Wälzbewegungen
• Beuge-Streck-Synergien und
Nackensteife
• Pupillen motorisch verlangsamt
• Blickdeviationen
• Pupillenkopfphänomen =gegenläufige
koordinierte Bulbusbewegungen bei passiver
Kopfbewegung
Therapie bei intrakranialer
Druckerhöhung/ Basismaßnahmen
•
•
•
•
Vermeidung weiterer Druckerhöhung
Sicherung der Vitalfunktionen
Freimachen und –halten der Atemwege
30° Oberkörperhochlagerung (falls bewusstseinsgetrübt in Kombination mit stabiler Seitenlage)
• Vermeidung von Beugung, Überstreckung
und starker Seitwärtsdrehung des Kopfes
wegen der Gefahr der Kompression der Venen =>
Druckanstieg
• Obligatorisch O2-Sonde
Therapie bei intrakranialer
Druckerhöhung/erweiterte
Maßnahmen
• Venöser Zugang
• Symptomatische medikamentöse
Therapie nach ärztlicher Anordnung
Medikamentenbeispiele:
Analgesie: 5-10 mg Morphin i.v.
Gegen Krämpfe: 10 mg Valium oder als Rektiole
Bei Therapieresistenz: Narkoseeinleitung mit 3-5 mg/kg KG
Trapanal i.v.
restriktive Volumentherapie mit maximal 500 ml RingerLaktat-Lösung i.v. (Cave! Keine Mannit- oder Sorbitlösungen!)
Subarachnoidalblutung = SAB
SAB - Schweregrade
• I
asymptomatisch oder leichter
Kopfschmerz, Meningismus
• II Kopfschmerz, Meningismus, evtl.
Hirnnervensymptome
• III Somnolenz, diskrete neurologische
Symptomatik
• IV Sopor (tiefer Schlaf) oder Koma,
neurologische Ausfälle, evtl.
Streckphänomene und vegetative Störungen
• V tiefes Koma, Streckphänomene
Subarachnoidalblutung = SAB
• URSACHE: meist spontane Ruptur eines
Aneurysmas der Hirnbasisarterien
• Vorerkrankung oft Hypertonus
• Blutaustritt in den Subarachnoidalraum (zwischen Pia
mater und Arachnoidea)
Meist vollständige Tamponade der äußeren Liquorräume
Störung der Liquorzirkulation und –resorption
Steigender intrakranialer Druck
Behinderung des venösen Abflusses
Hirnödem
Subarachnoidalblutung = SAB
• Symptome
Oft nach körperlichen Anstrengungen aus völliger
Gesundheit heraus
• Plötzlicher und heftiger in den Nacken
ausstrahlender Kopfschmerz
• Lichtempfindlichkeit
• Übelkeit und Emesis
• Verwirrtheit
• Bewusstseinsstörung bis Koma
Therapie/Basismaßnahmen
• Freimachen und –halten der Atemwege
• Sofortige Immobilisation des Patienten mit
30°- Oberkörperhochlagerung
Therapie/erweiterte Maßnahmen
• Venöser Zugang
• O2-Sonde
• Medikamente nach ärztl. Anordnung:
agitierte Pat. sedieren mit z.B. Valium (Diazepam) oder Dormicum
(Midazolam) 2-5 mg i.v.
Analgesie mit zentral wirkenden Analgetika (CAVE! Kein ASS!): z.B.
Morphin 5-10 mg i.v.
restriktive Volumentherapie mit maximal 500 ml Ringer-Laktat-Lösung i.v.
(Cave! Keine Mannit- oder Sorbitlösungen!)
Blutdruck senken (CAVE! NICHT AUF NORMALWERTE < 160mgHG
wegen der Gefahr der Minderperfusion des Gehirns!) mit z.B. 25 mg
Ebrantil i.v. oder Ca-Antagonisten per Perfusor
• Möglichst schonender Transport in Neurochirurgische
Klinik -> CT, Angiografie, OP (z.b. Aneurysmaclipping)
Ischämische Insulte
Ursachen
Embolie
• Thrombose
• Embolie
• Kompression
Kompression
Thrombose
Pathophysiologie I
Arteriosklerose infolge von:
•
•
•
•
Hypertonus (Vervierfachung des Risikos)
Diabetes mellitus
Fettstoffwechselstörung
Metabolisches Syndrom (Stammfettsucht,
Insulinresistenz mit Hyperinsulinämie, Hypertonus, D.m.,
FST)
• Nikotinabusus
• Adipositas
Pathophysiologie II
Arteriosklerose/Entstehung
•
•
•
•
Schädigung Gefäßendothel
Thrombozytenanlagerung
Hypertonus => Endothelverhärtung
Plaques (= Ablagerung von Kalk und
Fetten) an Stellen mit hoher mechanischer
Belastung (Arterienverzweigungen)
Pathophysiologie III
Arteriosklerose/Entstehung
• => zunehmende Lumeneinengung und
Gefahr von:
• Thrombose
• Embolie
• Hämodynamischem Versagen
(Herzinsuffizienz, Herzinfarkt,
Herzrhythmusstörungen => steigende
Thromboemboliegefahr!)
Wichtige Beziehungen zu
anderen chron. Erkrankungen:
• Hypertonus + Diabetes mellitus =>
Angiopathie
• Herzrhythmusstörungen
(Vorhofflimmern) => Entstehung von
Thromben im Herzen => Embolie
• Arterielle Thrombose oder Sklerose z.B.
der Arteriae carotis oder vertebralis =>
Embolie
Ischämische Insulte
Vorzeichen
•
•
•
•
•
Cephalgien
Vertigo
Kurzfristige neurologische Ausfälle
Krämpfe, Bewusstseinseinschränkung
TIA
=Transistorische ischämische
Attacke <24h
• PRIND =Prolongierte reversible
ischämische neurologische
Defizite 1 Tag bis maximal
3 – 7 Tage
Ischämische Insulte
Stadien
• I
• II
• III
• IV
• V
asymptomatische
Hirnarterienstenose
TIA
PRIND
progredienter Hirninsult
=fortschreitende Symptome
innerhalb von 6 – 48 Stunden
Kompletter Hirninfarkt – nicht
reversibel, nicht fortschreitend
Ischämische Insulte
mögliche Symptome
• Agnosie (visuelle)
• Hemianopsie
• Anosognosie
• Aphasie
• Apraxie
• Neglect
• Pushersyndrom
• Parese
• Plegie
Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
halbseitiger Gesichtsfeldausfall
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
zentrale Sprachstörung: motorisch (Broca)
„Sprechanstrengung“ – sensorisch
(Wernicke) „Sprachverständnisstörung“
Störung von Handlungen oder
Bewegungsabläufen
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
inkomplette Lähmung (Erschlaffung)
vollständige Lähmung
Ischämische Insulte
Diagnostik I
•
•
•
•
Anamnese
Körperliche Untersuchung
Vitalzeichenkontrolle
CT zum Ausschluss hämorrhagischer
Insult
• EKG und ECHO
• Labor (CK-Mb, Troponin, BZ, Fette,
Gerinnungsstatus)
Ischämische Insulte
Diagnostik II
• Doppler-Sono
• Transkraniale Sono
Ischämische Insulte
Therapie/Basismaßnahmen
•
•
•
•
Beim Patienten bleiben
Notruf
Vitalzeichenkontrolle (ggfs. BAC)
Bewusstsein kontrollieren (falls negativ ->
stabile Seitenlage, sonst 30° -Oberkörperhochlagerung
und Kopf in Mittellage; aber bei Hypotonus ->
Flachlagerung
• O2-Gabe (fallendes O2 und steigendes CO2
verschlimmern das Hirnödem)
I
Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Venöser Zugang (keine i.m. Injektionen da innerhalb von
3-5 h eventuell Lyse möglich ist!)
• RR-Senkung nur, wenn systolisch >200220 oder diastolisch >110 langsam und um maximal
20% des Ausgangswertes! Mit 25-50 mg Ebrantil i.v. oder 1-2
Kapseln Adalat oder 2-4 Hüben Nitrospray
• RR-Steigerung bei Hypotonus auf
mindestens 140 systolisch
für ausreichenden Perfusionsdruck im Gehirn mit
0,5-1ml Akrinor i.v. oder Dopamin über Perfusor
II Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Evtl. (Verängstigung infolge Paresen oder
Aphasie) leichte Sedierung gegen
Hypertonus und
Herzrhythmusstörungen infolge
endogener Adrenalinausschüttung mit 510 mg Diazepam i.v.
• Bei Exsikkose: 500 ml Ringer-LactatLösung
I Therapie nach Apoplex
• Gute medikamentöse Einstellung der
Vorerkrankungen
• Vorzeichen für Re-Infarkt beachten
• Operation bei ertrakranialen
Gefäßerkrankungen
• Mobilisation zur Gefäßprotektion
II Therapie nach Apoplex
Prophylaxen
•
•
•
•
•
•
•
Pneumonieprophylaxe
Aspirationsprophylaxe
Sturzprophylaxe
Thromboseprophylaxe
Dekubitusprophylaxe
Obstipationsprophylaxe
Kontrakturprophylaxe
III Therapie nach Apoplex
Pflege
•
•
•
•
•
•
•
Bei Schluckstörung breiige Nahrung
Bobath-Konzept
Koordination, z.B. Logopädie, KG etc.
Verunsicherung berücksichtigen
Hilfsmittel
Resignation vermeiden
Gestörte Wahrnehmung und Aufmerksamkeit
berücksichtigen
• Lagerung …
Slide 4
APOPLEX
Intrazerebrale
Blutung
Embolie
Thrombose
Kompression
Komastadien
Bewusstlosigkeit = nicht durch äußere Reize (Schmerz)
erweckbar
• I
• II
• III
• IV
• V
Bewusstlosigkeit, keine Paresen, seitengleicher RR,
gezielte Beugereaktion auf Schmerz
Bewusstlosigkeit, Paresen, Anisokorie (Pupillendifferenz
> 1 mm)
zusätzlich Streckkrämpfe (spontan oder auf Reiz) und
Augenbewegungsstörungen
schlaffer Muskeltonus, keine Reaktion auf Schmerz,
weite und reaktionslose Pupillen, Ausfall von Hirnstammreflexen (Korneal-, Schluck- und Hustenreflex)
aber erhaltene Spontanatmung
Hirntod: Apnoe, RR- und Körpertemperatur-Regulation
erloschen
Wichtige neurologische Symptome
• Agnosie (visuelle) Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
• Hemianopsie
halbseitiger Gesichtsfeldausfall
• Anosognosie
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
• Aphasie
zentrale Sprachstörung: motorisch
(Broca) „Sprechanstrengung“ –
sensorisch (Wernicke) Sprachverständnisstörung“
• Apraxie
Störung von Handlungen oder
Bewegungsabläufen
• Neglect
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
• Pushersyndrom Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
• Parese
inkomplette Lähmung (Erschlaffung)
• Plegie
vollständige Lähmung
Häufige Symptome bei
Hirninfarkt rechts
•
•
•
•
•
Linksseitenparese/plegie
Neglect
Pusher
Anosognosie
Raumorientierungsstörung
(akustisch/visuell)
Häufige Symptome bei
Hirninfarkt links
•
•
•
•
•
Rechtsseitenparese/plegie
Aphasie (motorisch/sensorisch)
Apraxie
Agnosien (seltener)
Neglect (häufig nicht erkannt)
Erhöhung des intrakranialen
Drucks
• Volumenzunahme innerhalb des Schädels (Blutung,
Tumor, Ödem, Abszess)
• Durch Störung der Blut- oder Liquorzirkulation
• => Verlagerung und Einklemmung von
Gehirnanteilen in hintere Schädelgrube und
Hinterhauptloch
• Schneller Druckanstieg => in Minuten tödlich
• Langsamer Druckanstieg => oft lange ohne
Beschwerden (TM)
Symptome (anfangs)
intrakraniale Druckerhöhung
•
•
•
•
•
Cephalgien
Übelkeit und Emesis
Singultus
Doppelbilder sehen
Antriebs- und Orientierungsstörungen
Symptome (später)
intrakraniale Druckerhöhung
• Massen- und Wälzbewegungen
• Beuge-Streck-Synergien und
Nackensteife
• Pupillen motorisch verlangsamt
• Blickdeviationen
• Pupillenkopfphänomen =gegenläufige
koordinierte Bulbusbewegungen bei passiver
Kopfbewegung
Therapie bei intrakranialer
Druckerhöhung/ Basismaßnahmen
•
•
•
•
Vermeidung weiterer Druckerhöhung
Sicherung der Vitalfunktionen
Freimachen und –halten der Atemwege
30° Oberkörperhochlagerung (falls bewusstseinsgetrübt in Kombination mit stabiler Seitenlage)
• Vermeidung von Beugung, Überstreckung
und starker Seitwärtsdrehung des Kopfes
wegen der Gefahr der Kompression der Venen =>
Druckanstieg
• Obligatorisch O2-Sonde
Therapie bei intrakranialer
Druckerhöhung/erweiterte
Maßnahmen
• Venöser Zugang
• Symptomatische medikamentöse
Therapie nach ärztlicher Anordnung
Medikamentenbeispiele:
Analgesie: 5-10 mg Morphin i.v.
Gegen Krämpfe: 10 mg Valium oder als Rektiole
Bei Therapieresistenz: Narkoseeinleitung mit 3-5 mg/kg KG
Trapanal i.v.
restriktive Volumentherapie mit maximal 500 ml RingerLaktat-Lösung i.v. (Cave! Keine Mannit- oder Sorbitlösungen!)
Subarachnoidalblutung = SAB
SAB - Schweregrade
• I
asymptomatisch oder leichter
Kopfschmerz, Meningismus
• II Kopfschmerz, Meningismus, evtl.
Hirnnervensymptome
• III Somnolenz, diskrete neurologische
Symptomatik
• IV Sopor (tiefer Schlaf) oder Koma,
neurologische Ausfälle, evtl.
Streckphänomene und vegetative Störungen
• V tiefes Koma, Streckphänomene
Subarachnoidalblutung = SAB
• URSACHE: meist spontane Ruptur eines
Aneurysmas der Hirnbasisarterien
• Vorerkrankung oft Hypertonus
• Blutaustritt in den Subarachnoidalraum (zwischen Pia
mater und Arachnoidea)
Meist vollständige Tamponade der äußeren Liquorräume
Störung der Liquorzirkulation und –resorption
Steigender intrakranialer Druck
Behinderung des venösen Abflusses
Hirnödem
Subarachnoidalblutung = SAB
• Symptome
Oft nach körperlichen Anstrengungen aus völliger
Gesundheit heraus
• Plötzlicher und heftiger in den Nacken
ausstrahlender Kopfschmerz
• Lichtempfindlichkeit
• Übelkeit und Emesis
• Verwirrtheit
• Bewusstseinsstörung bis Koma
Therapie/Basismaßnahmen
• Freimachen und –halten der Atemwege
• Sofortige Immobilisation des Patienten mit
30°- Oberkörperhochlagerung
Therapie/erweiterte Maßnahmen
• Venöser Zugang
• O2-Sonde
• Medikamente nach ärztl. Anordnung:
agitierte Pat. sedieren mit z.B. Valium (Diazepam) oder Dormicum
(Midazolam) 2-5 mg i.v.
Analgesie mit zentral wirkenden Analgetika (CAVE! Kein ASS!): z.B.
Morphin 5-10 mg i.v.
restriktive Volumentherapie mit maximal 500 ml Ringer-Laktat-Lösung i.v.
(Cave! Keine Mannit- oder Sorbitlösungen!)
Blutdruck senken (CAVE! NICHT AUF NORMALWERTE < 160mgHG
wegen der Gefahr der Minderperfusion des Gehirns!) mit z.B. 25 mg
Ebrantil i.v. oder Ca-Antagonisten per Perfusor
• Möglichst schonender Transport in Neurochirurgische
Klinik -> CT, Angiografie, OP (z.b. Aneurysmaclipping)
Ischämische Insulte
Ursachen
Embolie
• Thrombose
• Embolie
• Kompression
Kompression
Thrombose
Pathophysiologie I
Arteriosklerose infolge von:
•
•
•
•
Hypertonus (Vervierfachung des Risikos)
Diabetes mellitus
Fettstoffwechselstörung
Metabolisches Syndrom (Stammfettsucht,
Insulinresistenz mit Hyperinsulinämie, Hypertonus, D.m.,
FST)
• Nikotinabusus
• Adipositas
Pathophysiologie II
Arteriosklerose/Entstehung
•
•
•
•
Schädigung Gefäßendothel
Thrombozytenanlagerung
Hypertonus => Endothelverhärtung
Plaques (= Ablagerung von Kalk und
Fetten) an Stellen mit hoher mechanischer
Belastung (Arterienverzweigungen)
Pathophysiologie III
Arteriosklerose/Entstehung
• => zunehmende Lumeneinengung und
Gefahr von:
• Thrombose
• Embolie
• Hämodynamischem Versagen
(Herzinsuffizienz, Herzinfarkt,
Herzrhythmusstörungen => steigende
Thromboemboliegefahr!)
Wichtige Beziehungen zu
anderen chron. Erkrankungen:
• Hypertonus + Diabetes mellitus =>
Angiopathie
• Herzrhythmusstörungen
(Vorhofflimmern) => Entstehung von
Thromben im Herzen => Embolie
• Arterielle Thrombose oder Sklerose z.B.
der Arteriae carotis oder vertebralis =>
Embolie
Ischämische Insulte
Vorzeichen
•
•
•
•
•
Cephalgien
Vertigo
Kurzfristige neurologische Ausfälle
Krämpfe, Bewusstseinseinschränkung
TIA
=Transistorische ischämische
Attacke <24h
• PRIND =Prolongierte reversible
ischämische neurologische
Defizite 1 Tag bis maximal
3 – 7 Tage
Ischämische Insulte
Stadien
• I
• II
• III
• IV
• V
asymptomatische
Hirnarterienstenose
TIA
PRIND
progredienter Hirninsult
=fortschreitende Symptome
innerhalb von 6 – 48 Stunden
Kompletter Hirninfarkt – nicht
reversibel, nicht fortschreitend
Ischämische Insulte
mögliche Symptome
• Agnosie (visuelle)
• Hemianopsie
• Anosognosie
• Aphasie
• Apraxie
• Neglect
• Pushersyndrom
• Parese
• Plegie
Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
halbseitiger Gesichtsfeldausfall
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
zentrale Sprachstörung: motorisch (Broca)
„Sprechanstrengung“ – sensorisch
(Wernicke) „Sprachverständnisstörung“
Störung von Handlungen oder
Bewegungsabläufen
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
inkomplette Lähmung (Erschlaffung)
vollständige Lähmung
Ischämische Insulte
Diagnostik I
•
•
•
•
Anamnese
Körperliche Untersuchung
Vitalzeichenkontrolle
CT zum Ausschluss hämorrhagischer
Insult
• EKG und ECHO
• Labor (CK-Mb, Troponin, BZ, Fette,
Gerinnungsstatus)
Ischämische Insulte
Diagnostik II
• Doppler-Sono
• Transkraniale Sono
Ischämische Insulte
Therapie/Basismaßnahmen
•
•
•
•
Beim Patienten bleiben
Notruf
Vitalzeichenkontrolle (ggfs. BAC)
Bewusstsein kontrollieren (falls negativ ->
stabile Seitenlage, sonst 30° -Oberkörperhochlagerung
und Kopf in Mittellage; aber bei Hypotonus ->
Flachlagerung
• O2-Gabe (fallendes O2 und steigendes CO2
verschlimmern das Hirnödem)
I
Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Venöser Zugang (keine i.m. Injektionen da innerhalb von
3-5 h eventuell Lyse möglich ist!)
• RR-Senkung nur, wenn systolisch >200220 oder diastolisch >110 langsam und um maximal
20% des Ausgangswertes! Mit 25-50 mg Ebrantil i.v. oder 1-2
Kapseln Adalat oder 2-4 Hüben Nitrospray
• RR-Steigerung bei Hypotonus auf
mindestens 140 systolisch
für ausreichenden Perfusionsdruck im Gehirn mit
0,5-1ml Akrinor i.v. oder Dopamin über Perfusor
II Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Evtl. (Verängstigung infolge Paresen oder
Aphasie) leichte Sedierung gegen
Hypertonus und
Herzrhythmusstörungen infolge
endogener Adrenalinausschüttung mit 510 mg Diazepam i.v.
• Bei Exsikkose: 500 ml Ringer-LactatLösung
I Therapie nach Apoplex
• Gute medikamentöse Einstellung der
Vorerkrankungen
• Vorzeichen für Re-Infarkt beachten
• Operation bei ertrakranialen
Gefäßerkrankungen
• Mobilisation zur Gefäßprotektion
II Therapie nach Apoplex
Prophylaxen
•
•
•
•
•
•
•
Pneumonieprophylaxe
Aspirationsprophylaxe
Sturzprophylaxe
Thromboseprophylaxe
Dekubitusprophylaxe
Obstipationsprophylaxe
Kontrakturprophylaxe
III Therapie nach Apoplex
Pflege
•
•
•
•
•
•
•
Bei Schluckstörung breiige Nahrung
Bobath-Konzept
Koordination, z.B. Logopädie, KG etc.
Verunsicherung berücksichtigen
Hilfsmittel
Resignation vermeiden
Gestörte Wahrnehmung und Aufmerksamkeit
berücksichtigen
• Lagerung …
Slide 5
APOPLEX
Intrazerebrale
Blutung
Embolie
Thrombose
Kompression
Komastadien
Bewusstlosigkeit = nicht durch äußere Reize (Schmerz)
erweckbar
• I
• II
• III
• IV
• V
Bewusstlosigkeit, keine Paresen, seitengleicher RR,
gezielte Beugereaktion auf Schmerz
Bewusstlosigkeit, Paresen, Anisokorie (Pupillendifferenz
> 1 mm)
zusätzlich Streckkrämpfe (spontan oder auf Reiz) und
Augenbewegungsstörungen
schlaffer Muskeltonus, keine Reaktion auf Schmerz,
weite und reaktionslose Pupillen, Ausfall von Hirnstammreflexen (Korneal-, Schluck- und Hustenreflex)
aber erhaltene Spontanatmung
Hirntod: Apnoe, RR- und Körpertemperatur-Regulation
erloschen
Wichtige neurologische Symptome
• Agnosie (visuelle) Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
• Hemianopsie
halbseitiger Gesichtsfeldausfall
• Anosognosie
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
• Aphasie
zentrale Sprachstörung: motorisch
(Broca) „Sprechanstrengung“ –
sensorisch (Wernicke) Sprachverständnisstörung“
• Apraxie
Störung von Handlungen oder
Bewegungsabläufen
• Neglect
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
• Pushersyndrom Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
• Parese
inkomplette Lähmung (Erschlaffung)
• Plegie
vollständige Lähmung
Häufige Symptome bei
Hirninfarkt rechts
•
•
•
•
•
Linksseitenparese/plegie
Neglect
Pusher
Anosognosie
Raumorientierungsstörung
(akustisch/visuell)
Häufige Symptome bei
Hirninfarkt links
•
•
•
•
•
Rechtsseitenparese/plegie
Aphasie (motorisch/sensorisch)
Apraxie
Agnosien (seltener)
Neglect (häufig nicht erkannt)
Erhöhung des intrakranialen
Drucks
• Volumenzunahme innerhalb des Schädels (Blutung,
Tumor, Ödem, Abszess)
• Durch Störung der Blut- oder Liquorzirkulation
• => Verlagerung und Einklemmung von
Gehirnanteilen in hintere Schädelgrube und
Hinterhauptloch
• Schneller Druckanstieg => in Minuten tödlich
• Langsamer Druckanstieg => oft lange ohne
Beschwerden (TM)
Symptome (anfangs)
intrakraniale Druckerhöhung
•
•
•
•
•
Cephalgien
Übelkeit und Emesis
Singultus
Doppelbilder sehen
Antriebs- und Orientierungsstörungen
Symptome (später)
intrakraniale Druckerhöhung
• Massen- und Wälzbewegungen
• Beuge-Streck-Synergien und
Nackensteife
• Pupillen motorisch verlangsamt
• Blickdeviationen
• Pupillenkopfphänomen =gegenläufige
koordinierte Bulbusbewegungen bei passiver
Kopfbewegung
Therapie bei intrakranialer
Druckerhöhung/ Basismaßnahmen
•
•
•
•
Vermeidung weiterer Druckerhöhung
Sicherung der Vitalfunktionen
Freimachen und –halten der Atemwege
30° Oberkörperhochlagerung (falls bewusstseinsgetrübt in Kombination mit stabiler Seitenlage)
• Vermeidung von Beugung, Überstreckung
und starker Seitwärtsdrehung des Kopfes
wegen der Gefahr der Kompression der Venen =>
Druckanstieg
• Obligatorisch O2-Sonde
Therapie bei intrakranialer
Druckerhöhung/erweiterte
Maßnahmen
• Venöser Zugang
• Symptomatische medikamentöse
Therapie nach ärztlicher Anordnung
Medikamentenbeispiele:
Analgesie: 5-10 mg Morphin i.v.
Gegen Krämpfe: 10 mg Valium oder als Rektiole
Bei Therapieresistenz: Narkoseeinleitung mit 3-5 mg/kg KG
Trapanal i.v.
restriktive Volumentherapie mit maximal 500 ml RingerLaktat-Lösung i.v. (Cave! Keine Mannit- oder Sorbitlösungen!)
Subarachnoidalblutung = SAB
SAB - Schweregrade
• I
asymptomatisch oder leichter
Kopfschmerz, Meningismus
• II Kopfschmerz, Meningismus, evtl.
Hirnnervensymptome
• III Somnolenz, diskrete neurologische
Symptomatik
• IV Sopor (tiefer Schlaf) oder Koma,
neurologische Ausfälle, evtl.
Streckphänomene und vegetative Störungen
• V tiefes Koma, Streckphänomene
Subarachnoidalblutung = SAB
• URSACHE: meist spontane Ruptur eines
Aneurysmas der Hirnbasisarterien
• Vorerkrankung oft Hypertonus
• Blutaustritt in den Subarachnoidalraum (zwischen Pia
mater und Arachnoidea)
Meist vollständige Tamponade der äußeren Liquorräume
Störung der Liquorzirkulation und –resorption
Steigender intrakranialer Druck
Behinderung des venösen Abflusses
Hirnödem
Subarachnoidalblutung = SAB
• Symptome
Oft nach körperlichen Anstrengungen aus völliger
Gesundheit heraus
• Plötzlicher und heftiger in den Nacken
ausstrahlender Kopfschmerz
• Lichtempfindlichkeit
• Übelkeit und Emesis
• Verwirrtheit
• Bewusstseinsstörung bis Koma
Therapie/Basismaßnahmen
• Freimachen und –halten der Atemwege
• Sofortige Immobilisation des Patienten mit
30°- Oberkörperhochlagerung
Therapie/erweiterte Maßnahmen
• Venöser Zugang
• O2-Sonde
• Medikamente nach ärztl. Anordnung:
agitierte Pat. sedieren mit z.B. Valium (Diazepam) oder Dormicum
(Midazolam) 2-5 mg i.v.
Analgesie mit zentral wirkenden Analgetika (CAVE! Kein ASS!): z.B.
Morphin 5-10 mg i.v.
restriktive Volumentherapie mit maximal 500 ml Ringer-Laktat-Lösung i.v.
(Cave! Keine Mannit- oder Sorbitlösungen!)
Blutdruck senken (CAVE! NICHT AUF NORMALWERTE < 160mgHG
wegen der Gefahr der Minderperfusion des Gehirns!) mit z.B. 25 mg
Ebrantil i.v. oder Ca-Antagonisten per Perfusor
• Möglichst schonender Transport in Neurochirurgische
Klinik -> CT, Angiografie, OP (z.b. Aneurysmaclipping)
Ischämische Insulte
Ursachen
Embolie
• Thrombose
• Embolie
• Kompression
Kompression
Thrombose
Pathophysiologie I
Arteriosklerose infolge von:
•
•
•
•
Hypertonus (Vervierfachung des Risikos)
Diabetes mellitus
Fettstoffwechselstörung
Metabolisches Syndrom (Stammfettsucht,
Insulinresistenz mit Hyperinsulinämie, Hypertonus, D.m.,
FST)
• Nikotinabusus
• Adipositas
Pathophysiologie II
Arteriosklerose/Entstehung
•
•
•
•
Schädigung Gefäßendothel
Thrombozytenanlagerung
Hypertonus => Endothelverhärtung
Plaques (= Ablagerung von Kalk und
Fetten) an Stellen mit hoher mechanischer
Belastung (Arterienverzweigungen)
Pathophysiologie III
Arteriosklerose/Entstehung
• => zunehmende Lumeneinengung und
Gefahr von:
• Thrombose
• Embolie
• Hämodynamischem Versagen
(Herzinsuffizienz, Herzinfarkt,
Herzrhythmusstörungen => steigende
Thromboemboliegefahr!)
Wichtige Beziehungen zu
anderen chron. Erkrankungen:
• Hypertonus + Diabetes mellitus =>
Angiopathie
• Herzrhythmusstörungen
(Vorhofflimmern) => Entstehung von
Thromben im Herzen => Embolie
• Arterielle Thrombose oder Sklerose z.B.
der Arteriae carotis oder vertebralis =>
Embolie
Ischämische Insulte
Vorzeichen
•
•
•
•
•
Cephalgien
Vertigo
Kurzfristige neurologische Ausfälle
Krämpfe, Bewusstseinseinschränkung
TIA
=Transistorische ischämische
Attacke <24h
• PRIND =Prolongierte reversible
ischämische neurologische
Defizite 1 Tag bis maximal
3 – 7 Tage
Ischämische Insulte
Stadien
• I
• II
• III
• IV
• V
asymptomatische
Hirnarterienstenose
TIA
PRIND
progredienter Hirninsult
=fortschreitende Symptome
innerhalb von 6 – 48 Stunden
Kompletter Hirninfarkt – nicht
reversibel, nicht fortschreitend
Ischämische Insulte
mögliche Symptome
• Agnosie (visuelle)
• Hemianopsie
• Anosognosie
• Aphasie
• Apraxie
• Neglect
• Pushersyndrom
• Parese
• Plegie
Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
halbseitiger Gesichtsfeldausfall
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
zentrale Sprachstörung: motorisch (Broca)
„Sprechanstrengung“ – sensorisch
(Wernicke) „Sprachverständnisstörung“
Störung von Handlungen oder
Bewegungsabläufen
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
inkomplette Lähmung (Erschlaffung)
vollständige Lähmung
Ischämische Insulte
Diagnostik I
•
•
•
•
Anamnese
Körperliche Untersuchung
Vitalzeichenkontrolle
CT zum Ausschluss hämorrhagischer
Insult
• EKG und ECHO
• Labor (CK-Mb, Troponin, BZ, Fette,
Gerinnungsstatus)
Ischämische Insulte
Diagnostik II
• Doppler-Sono
• Transkraniale Sono
Ischämische Insulte
Therapie/Basismaßnahmen
•
•
•
•
Beim Patienten bleiben
Notruf
Vitalzeichenkontrolle (ggfs. BAC)
Bewusstsein kontrollieren (falls negativ ->
stabile Seitenlage, sonst 30° -Oberkörperhochlagerung
und Kopf in Mittellage; aber bei Hypotonus ->
Flachlagerung
• O2-Gabe (fallendes O2 und steigendes CO2
verschlimmern das Hirnödem)
I
Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Venöser Zugang (keine i.m. Injektionen da innerhalb von
3-5 h eventuell Lyse möglich ist!)
• RR-Senkung nur, wenn systolisch >200220 oder diastolisch >110 langsam und um maximal
20% des Ausgangswertes! Mit 25-50 mg Ebrantil i.v. oder 1-2
Kapseln Adalat oder 2-4 Hüben Nitrospray
• RR-Steigerung bei Hypotonus auf
mindestens 140 systolisch
für ausreichenden Perfusionsdruck im Gehirn mit
0,5-1ml Akrinor i.v. oder Dopamin über Perfusor
II Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Evtl. (Verängstigung infolge Paresen oder
Aphasie) leichte Sedierung gegen
Hypertonus und
Herzrhythmusstörungen infolge
endogener Adrenalinausschüttung mit 510 mg Diazepam i.v.
• Bei Exsikkose: 500 ml Ringer-LactatLösung
I Therapie nach Apoplex
• Gute medikamentöse Einstellung der
Vorerkrankungen
• Vorzeichen für Re-Infarkt beachten
• Operation bei ertrakranialen
Gefäßerkrankungen
• Mobilisation zur Gefäßprotektion
II Therapie nach Apoplex
Prophylaxen
•
•
•
•
•
•
•
Pneumonieprophylaxe
Aspirationsprophylaxe
Sturzprophylaxe
Thromboseprophylaxe
Dekubitusprophylaxe
Obstipationsprophylaxe
Kontrakturprophylaxe
III Therapie nach Apoplex
Pflege
•
•
•
•
•
•
•
Bei Schluckstörung breiige Nahrung
Bobath-Konzept
Koordination, z.B. Logopädie, KG etc.
Verunsicherung berücksichtigen
Hilfsmittel
Resignation vermeiden
Gestörte Wahrnehmung und Aufmerksamkeit
berücksichtigen
• Lagerung …
Slide 6
APOPLEX
Intrazerebrale
Blutung
Embolie
Thrombose
Kompression
Komastadien
Bewusstlosigkeit = nicht durch äußere Reize (Schmerz)
erweckbar
• I
• II
• III
• IV
• V
Bewusstlosigkeit, keine Paresen, seitengleicher RR,
gezielte Beugereaktion auf Schmerz
Bewusstlosigkeit, Paresen, Anisokorie (Pupillendifferenz
> 1 mm)
zusätzlich Streckkrämpfe (spontan oder auf Reiz) und
Augenbewegungsstörungen
schlaffer Muskeltonus, keine Reaktion auf Schmerz,
weite und reaktionslose Pupillen, Ausfall von Hirnstammreflexen (Korneal-, Schluck- und Hustenreflex)
aber erhaltene Spontanatmung
Hirntod: Apnoe, RR- und Körpertemperatur-Regulation
erloschen
Wichtige neurologische Symptome
• Agnosie (visuelle) Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
• Hemianopsie
halbseitiger Gesichtsfeldausfall
• Anosognosie
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
• Aphasie
zentrale Sprachstörung: motorisch
(Broca) „Sprechanstrengung“ –
sensorisch (Wernicke) Sprachverständnisstörung“
• Apraxie
Störung von Handlungen oder
Bewegungsabläufen
• Neglect
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
• Pushersyndrom Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
• Parese
inkomplette Lähmung (Erschlaffung)
• Plegie
vollständige Lähmung
Häufige Symptome bei
Hirninfarkt rechts
•
•
•
•
•
Linksseitenparese/plegie
Neglect
Pusher
Anosognosie
Raumorientierungsstörung
(akustisch/visuell)
Häufige Symptome bei
Hirninfarkt links
•
•
•
•
•
Rechtsseitenparese/plegie
Aphasie (motorisch/sensorisch)
Apraxie
Agnosien (seltener)
Neglect (häufig nicht erkannt)
Erhöhung des intrakranialen
Drucks
• Volumenzunahme innerhalb des Schädels (Blutung,
Tumor, Ödem, Abszess)
• Durch Störung der Blut- oder Liquorzirkulation
• => Verlagerung und Einklemmung von
Gehirnanteilen in hintere Schädelgrube und
Hinterhauptloch
• Schneller Druckanstieg => in Minuten tödlich
• Langsamer Druckanstieg => oft lange ohne
Beschwerden (TM)
Symptome (anfangs)
intrakraniale Druckerhöhung
•
•
•
•
•
Cephalgien
Übelkeit und Emesis
Singultus
Doppelbilder sehen
Antriebs- und Orientierungsstörungen
Symptome (später)
intrakraniale Druckerhöhung
• Massen- und Wälzbewegungen
• Beuge-Streck-Synergien und
Nackensteife
• Pupillen motorisch verlangsamt
• Blickdeviationen
• Pupillenkopfphänomen =gegenläufige
koordinierte Bulbusbewegungen bei passiver
Kopfbewegung
Therapie bei intrakranialer
Druckerhöhung/ Basismaßnahmen
•
•
•
•
Vermeidung weiterer Druckerhöhung
Sicherung der Vitalfunktionen
Freimachen und –halten der Atemwege
30° Oberkörperhochlagerung (falls bewusstseinsgetrübt in Kombination mit stabiler Seitenlage)
• Vermeidung von Beugung, Überstreckung
und starker Seitwärtsdrehung des Kopfes
wegen der Gefahr der Kompression der Venen =>
Druckanstieg
• Obligatorisch O2-Sonde
Therapie bei intrakranialer
Druckerhöhung/erweiterte
Maßnahmen
• Venöser Zugang
• Symptomatische medikamentöse
Therapie nach ärztlicher Anordnung
Medikamentenbeispiele:
Analgesie: 5-10 mg Morphin i.v.
Gegen Krämpfe: 10 mg Valium oder als Rektiole
Bei Therapieresistenz: Narkoseeinleitung mit 3-5 mg/kg KG
Trapanal i.v.
restriktive Volumentherapie mit maximal 500 ml RingerLaktat-Lösung i.v. (Cave! Keine Mannit- oder Sorbitlösungen!)
Subarachnoidalblutung = SAB
SAB - Schweregrade
• I
asymptomatisch oder leichter
Kopfschmerz, Meningismus
• II Kopfschmerz, Meningismus, evtl.
Hirnnervensymptome
• III Somnolenz, diskrete neurologische
Symptomatik
• IV Sopor (tiefer Schlaf) oder Koma,
neurologische Ausfälle, evtl.
Streckphänomene und vegetative Störungen
• V tiefes Koma, Streckphänomene
Subarachnoidalblutung = SAB
• URSACHE: meist spontane Ruptur eines
Aneurysmas der Hirnbasisarterien
• Vorerkrankung oft Hypertonus
• Blutaustritt in den Subarachnoidalraum (zwischen Pia
mater und Arachnoidea)
Meist vollständige Tamponade der äußeren Liquorräume
Störung der Liquorzirkulation und –resorption
Steigender intrakranialer Druck
Behinderung des venösen Abflusses
Hirnödem
Subarachnoidalblutung = SAB
• Symptome
Oft nach körperlichen Anstrengungen aus völliger
Gesundheit heraus
• Plötzlicher und heftiger in den Nacken
ausstrahlender Kopfschmerz
• Lichtempfindlichkeit
• Übelkeit und Emesis
• Verwirrtheit
• Bewusstseinsstörung bis Koma
Therapie/Basismaßnahmen
• Freimachen und –halten der Atemwege
• Sofortige Immobilisation des Patienten mit
30°- Oberkörperhochlagerung
Therapie/erweiterte Maßnahmen
• Venöser Zugang
• O2-Sonde
• Medikamente nach ärztl. Anordnung:
agitierte Pat. sedieren mit z.B. Valium (Diazepam) oder Dormicum
(Midazolam) 2-5 mg i.v.
Analgesie mit zentral wirkenden Analgetika (CAVE! Kein ASS!): z.B.
Morphin 5-10 mg i.v.
restriktive Volumentherapie mit maximal 500 ml Ringer-Laktat-Lösung i.v.
(Cave! Keine Mannit- oder Sorbitlösungen!)
Blutdruck senken (CAVE! NICHT AUF NORMALWERTE < 160mgHG
wegen der Gefahr der Minderperfusion des Gehirns!) mit z.B. 25 mg
Ebrantil i.v. oder Ca-Antagonisten per Perfusor
• Möglichst schonender Transport in Neurochirurgische
Klinik -> CT, Angiografie, OP (z.b. Aneurysmaclipping)
Ischämische Insulte
Ursachen
Embolie
• Thrombose
• Embolie
• Kompression
Kompression
Thrombose
Pathophysiologie I
Arteriosklerose infolge von:
•
•
•
•
Hypertonus (Vervierfachung des Risikos)
Diabetes mellitus
Fettstoffwechselstörung
Metabolisches Syndrom (Stammfettsucht,
Insulinresistenz mit Hyperinsulinämie, Hypertonus, D.m.,
FST)
• Nikotinabusus
• Adipositas
Pathophysiologie II
Arteriosklerose/Entstehung
•
•
•
•
Schädigung Gefäßendothel
Thrombozytenanlagerung
Hypertonus => Endothelverhärtung
Plaques (= Ablagerung von Kalk und
Fetten) an Stellen mit hoher mechanischer
Belastung (Arterienverzweigungen)
Pathophysiologie III
Arteriosklerose/Entstehung
• => zunehmende Lumeneinengung und
Gefahr von:
• Thrombose
• Embolie
• Hämodynamischem Versagen
(Herzinsuffizienz, Herzinfarkt,
Herzrhythmusstörungen => steigende
Thromboemboliegefahr!)
Wichtige Beziehungen zu
anderen chron. Erkrankungen:
• Hypertonus + Diabetes mellitus =>
Angiopathie
• Herzrhythmusstörungen
(Vorhofflimmern) => Entstehung von
Thromben im Herzen => Embolie
• Arterielle Thrombose oder Sklerose z.B.
der Arteriae carotis oder vertebralis =>
Embolie
Ischämische Insulte
Vorzeichen
•
•
•
•
•
Cephalgien
Vertigo
Kurzfristige neurologische Ausfälle
Krämpfe, Bewusstseinseinschränkung
TIA
=Transistorische ischämische
Attacke <24h
• PRIND =Prolongierte reversible
ischämische neurologische
Defizite 1 Tag bis maximal
3 – 7 Tage
Ischämische Insulte
Stadien
• I
• II
• III
• IV
• V
asymptomatische
Hirnarterienstenose
TIA
PRIND
progredienter Hirninsult
=fortschreitende Symptome
innerhalb von 6 – 48 Stunden
Kompletter Hirninfarkt – nicht
reversibel, nicht fortschreitend
Ischämische Insulte
mögliche Symptome
• Agnosie (visuelle)
• Hemianopsie
• Anosognosie
• Aphasie
• Apraxie
• Neglect
• Pushersyndrom
• Parese
• Plegie
Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
halbseitiger Gesichtsfeldausfall
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
zentrale Sprachstörung: motorisch (Broca)
„Sprechanstrengung“ – sensorisch
(Wernicke) „Sprachverständnisstörung“
Störung von Handlungen oder
Bewegungsabläufen
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
inkomplette Lähmung (Erschlaffung)
vollständige Lähmung
Ischämische Insulte
Diagnostik I
•
•
•
•
Anamnese
Körperliche Untersuchung
Vitalzeichenkontrolle
CT zum Ausschluss hämorrhagischer
Insult
• EKG und ECHO
• Labor (CK-Mb, Troponin, BZ, Fette,
Gerinnungsstatus)
Ischämische Insulte
Diagnostik II
• Doppler-Sono
• Transkraniale Sono
Ischämische Insulte
Therapie/Basismaßnahmen
•
•
•
•
Beim Patienten bleiben
Notruf
Vitalzeichenkontrolle (ggfs. BAC)
Bewusstsein kontrollieren (falls negativ ->
stabile Seitenlage, sonst 30° -Oberkörperhochlagerung
und Kopf in Mittellage; aber bei Hypotonus ->
Flachlagerung
• O2-Gabe (fallendes O2 und steigendes CO2
verschlimmern das Hirnödem)
I
Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Venöser Zugang (keine i.m. Injektionen da innerhalb von
3-5 h eventuell Lyse möglich ist!)
• RR-Senkung nur, wenn systolisch >200220 oder diastolisch >110 langsam und um maximal
20% des Ausgangswertes! Mit 25-50 mg Ebrantil i.v. oder 1-2
Kapseln Adalat oder 2-4 Hüben Nitrospray
• RR-Steigerung bei Hypotonus auf
mindestens 140 systolisch
für ausreichenden Perfusionsdruck im Gehirn mit
0,5-1ml Akrinor i.v. oder Dopamin über Perfusor
II Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Evtl. (Verängstigung infolge Paresen oder
Aphasie) leichte Sedierung gegen
Hypertonus und
Herzrhythmusstörungen infolge
endogener Adrenalinausschüttung mit 510 mg Diazepam i.v.
• Bei Exsikkose: 500 ml Ringer-LactatLösung
I Therapie nach Apoplex
• Gute medikamentöse Einstellung der
Vorerkrankungen
• Vorzeichen für Re-Infarkt beachten
• Operation bei ertrakranialen
Gefäßerkrankungen
• Mobilisation zur Gefäßprotektion
II Therapie nach Apoplex
Prophylaxen
•
•
•
•
•
•
•
Pneumonieprophylaxe
Aspirationsprophylaxe
Sturzprophylaxe
Thromboseprophylaxe
Dekubitusprophylaxe
Obstipationsprophylaxe
Kontrakturprophylaxe
III Therapie nach Apoplex
Pflege
•
•
•
•
•
•
•
Bei Schluckstörung breiige Nahrung
Bobath-Konzept
Koordination, z.B. Logopädie, KG etc.
Verunsicherung berücksichtigen
Hilfsmittel
Resignation vermeiden
Gestörte Wahrnehmung und Aufmerksamkeit
berücksichtigen
• Lagerung …
Slide 7
APOPLEX
Intrazerebrale
Blutung
Embolie
Thrombose
Kompression
Komastadien
Bewusstlosigkeit = nicht durch äußere Reize (Schmerz)
erweckbar
• I
• II
• III
• IV
• V
Bewusstlosigkeit, keine Paresen, seitengleicher RR,
gezielte Beugereaktion auf Schmerz
Bewusstlosigkeit, Paresen, Anisokorie (Pupillendifferenz
> 1 mm)
zusätzlich Streckkrämpfe (spontan oder auf Reiz) und
Augenbewegungsstörungen
schlaffer Muskeltonus, keine Reaktion auf Schmerz,
weite und reaktionslose Pupillen, Ausfall von Hirnstammreflexen (Korneal-, Schluck- und Hustenreflex)
aber erhaltene Spontanatmung
Hirntod: Apnoe, RR- und Körpertemperatur-Regulation
erloschen
Wichtige neurologische Symptome
• Agnosie (visuelle) Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
• Hemianopsie
halbseitiger Gesichtsfeldausfall
• Anosognosie
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
• Aphasie
zentrale Sprachstörung: motorisch
(Broca) „Sprechanstrengung“ –
sensorisch (Wernicke) Sprachverständnisstörung“
• Apraxie
Störung von Handlungen oder
Bewegungsabläufen
• Neglect
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
• Pushersyndrom Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
• Parese
inkomplette Lähmung (Erschlaffung)
• Plegie
vollständige Lähmung
Häufige Symptome bei
Hirninfarkt rechts
•
•
•
•
•
Linksseitenparese/plegie
Neglect
Pusher
Anosognosie
Raumorientierungsstörung
(akustisch/visuell)
Häufige Symptome bei
Hirninfarkt links
•
•
•
•
•
Rechtsseitenparese/plegie
Aphasie (motorisch/sensorisch)
Apraxie
Agnosien (seltener)
Neglect (häufig nicht erkannt)
Erhöhung des intrakranialen
Drucks
• Volumenzunahme innerhalb des Schädels (Blutung,
Tumor, Ödem, Abszess)
• Durch Störung der Blut- oder Liquorzirkulation
• => Verlagerung und Einklemmung von
Gehirnanteilen in hintere Schädelgrube und
Hinterhauptloch
• Schneller Druckanstieg => in Minuten tödlich
• Langsamer Druckanstieg => oft lange ohne
Beschwerden (TM)
Symptome (anfangs)
intrakraniale Druckerhöhung
•
•
•
•
•
Cephalgien
Übelkeit und Emesis
Singultus
Doppelbilder sehen
Antriebs- und Orientierungsstörungen
Symptome (später)
intrakraniale Druckerhöhung
• Massen- und Wälzbewegungen
• Beuge-Streck-Synergien und
Nackensteife
• Pupillen motorisch verlangsamt
• Blickdeviationen
• Pupillenkopfphänomen =gegenläufige
koordinierte Bulbusbewegungen bei passiver
Kopfbewegung
Therapie bei intrakranialer
Druckerhöhung/ Basismaßnahmen
•
•
•
•
Vermeidung weiterer Druckerhöhung
Sicherung der Vitalfunktionen
Freimachen und –halten der Atemwege
30° Oberkörperhochlagerung (falls bewusstseinsgetrübt in Kombination mit stabiler Seitenlage)
• Vermeidung von Beugung, Überstreckung
und starker Seitwärtsdrehung des Kopfes
wegen der Gefahr der Kompression der Venen =>
Druckanstieg
• Obligatorisch O2-Sonde
Therapie bei intrakranialer
Druckerhöhung/erweiterte
Maßnahmen
• Venöser Zugang
• Symptomatische medikamentöse
Therapie nach ärztlicher Anordnung
Medikamentenbeispiele:
Analgesie: 5-10 mg Morphin i.v.
Gegen Krämpfe: 10 mg Valium oder als Rektiole
Bei Therapieresistenz: Narkoseeinleitung mit 3-5 mg/kg KG
Trapanal i.v.
restriktive Volumentherapie mit maximal 500 ml RingerLaktat-Lösung i.v. (Cave! Keine Mannit- oder Sorbitlösungen!)
Subarachnoidalblutung = SAB
SAB - Schweregrade
• I
asymptomatisch oder leichter
Kopfschmerz, Meningismus
• II Kopfschmerz, Meningismus, evtl.
Hirnnervensymptome
• III Somnolenz, diskrete neurologische
Symptomatik
• IV Sopor (tiefer Schlaf) oder Koma,
neurologische Ausfälle, evtl.
Streckphänomene und vegetative Störungen
• V tiefes Koma, Streckphänomene
Subarachnoidalblutung = SAB
• URSACHE: meist spontane Ruptur eines
Aneurysmas der Hirnbasisarterien
• Vorerkrankung oft Hypertonus
• Blutaustritt in den Subarachnoidalraum (zwischen Pia
mater und Arachnoidea)
Meist vollständige Tamponade der äußeren Liquorräume
Störung der Liquorzirkulation und –resorption
Steigender intrakranialer Druck
Behinderung des venösen Abflusses
Hirnödem
Subarachnoidalblutung = SAB
• Symptome
Oft nach körperlichen Anstrengungen aus völliger
Gesundheit heraus
• Plötzlicher und heftiger in den Nacken
ausstrahlender Kopfschmerz
• Lichtempfindlichkeit
• Übelkeit und Emesis
• Verwirrtheit
• Bewusstseinsstörung bis Koma
Therapie/Basismaßnahmen
• Freimachen und –halten der Atemwege
• Sofortige Immobilisation des Patienten mit
30°- Oberkörperhochlagerung
Therapie/erweiterte Maßnahmen
• Venöser Zugang
• O2-Sonde
• Medikamente nach ärztl. Anordnung:
agitierte Pat. sedieren mit z.B. Valium (Diazepam) oder Dormicum
(Midazolam) 2-5 mg i.v.
Analgesie mit zentral wirkenden Analgetika (CAVE! Kein ASS!): z.B.
Morphin 5-10 mg i.v.
restriktive Volumentherapie mit maximal 500 ml Ringer-Laktat-Lösung i.v.
(Cave! Keine Mannit- oder Sorbitlösungen!)
Blutdruck senken (CAVE! NICHT AUF NORMALWERTE < 160mgHG
wegen der Gefahr der Minderperfusion des Gehirns!) mit z.B. 25 mg
Ebrantil i.v. oder Ca-Antagonisten per Perfusor
• Möglichst schonender Transport in Neurochirurgische
Klinik -> CT, Angiografie, OP (z.b. Aneurysmaclipping)
Ischämische Insulte
Ursachen
Embolie
• Thrombose
• Embolie
• Kompression
Kompression
Thrombose
Pathophysiologie I
Arteriosklerose infolge von:
•
•
•
•
Hypertonus (Vervierfachung des Risikos)
Diabetes mellitus
Fettstoffwechselstörung
Metabolisches Syndrom (Stammfettsucht,
Insulinresistenz mit Hyperinsulinämie, Hypertonus, D.m.,
FST)
• Nikotinabusus
• Adipositas
Pathophysiologie II
Arteriosklerose/Entstehung
•
•
•
•
Schädigung Gefäßendothel
Thrombozytenanlagerung
Hypertonus => Endothelverhärtung
Plaques (= Ablagerung von Kalk und
Fetten) an Stellen mit hoher mechanischer
Belastung (Arterienverzweigungen)
Pathophysiologie III
Arteriosklerose/Entstehung
• => zunehmende Lumeneinengung und
Gefahr von:
• Thrombose
• Embolie
• Hämodynamischem Versagen
(Herzinsuffizienz, Herzinfarkt,
Herzrhythmusstörungen => steigende
Thromboemboliegefahr!)
Wichtige Beziehungen zu
anderen chron. Erkrankungen:
• Hypertonus + Diabetes mellitus =>
Angiopathie
• Herzrhythmusstörungen
(Vorhofflimmern) => Entstehung von
Thromben im Herzen => Embolie
• Arterielle Thrombose oder Sklerose z.B.
der Arteriae carotis oder vertebralis =>
Embolie
Ischämische Insulte
Vorzeichen
•
•
•
•
•
Cephalgien
Vertigo
Kurzfristige neurologische Ausfälle
Krämpfe, Bewusstseinseinschränkung
TIA
=Transistorische ischämische
Attacke <24h
• PRIND =Prolongierte reversible
ischämische neurologische
Defizite 1 Tag bis maximal
3 – 7 Tage
Ischämische Insulte
Stadien
• I
• II
• III
• IV
• V
asymptomatische
Hirnarterienstenose
TIA
PRIND
progredienter Hirninsult
=fortschreitende Symptome
innerhalb von 6 – 48 Stunden
Kompletter Hirninfarkt – nicht
reversibel, nicht fortschreitend
Ischämische Insulte
mögliche Symptome
• Agnosie (visuelle)
• Hemianopsie
• Anosognosie
• Aphasie
• Apraxie
• Neglect
• Pushersyndrom
• Parese
• Plegie
Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
halbseitiger Gesichtsfeldausfall
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
zentrale Sprachstörung: motorisch (Broca)
„Sprechanstrengung“ – sensorisch
(Wernicke) „Sprachverständnisstörung“
Störung von Handlungen oder
Bewegungsabläufen
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
inkomplette Lähmung (Erschlaffung)
vollständige Lähmung
Ischämische Insulte
Diagnostik I
•
•
•
•
Anamnese
Körperliche Untersuchung
Vitalzeichenkontrolle
CT zum Ausschluss hämorrhagischer
Insult
• EKG und ECHO
• Labor (CK-Mb, Troponin, BZ, Fette,
Gerinnungsstatus)
Ischämische Insulte
Diagnostik II
• Doppler-Sono
• Transkraniale Sono
Ischämische Insulte
Therapie/Basismaßnahmen
•
•
•
•
Beim Patienten bleiben
Notruf
Vitalzeichenkontrolle (ggfs. BAC)
Bewusstsein kontrollieren (falls negativ ->
stabile Seitenlage, sonst 30° -Oberkörperhochlagerung
und Kopf in Mittellage; aber bei Hypotonus ->
Flachlagerung
• O2-Gabe (fallendes O2 und steigendes CO2
verschlimmern das Hirnödem)
I
Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Venöser Zugang (keine i.m. Injektionen da innerhalb von
3-5 h eventuell Lyse möglich ist!)
• RR-Senkung nur, wenn systolisch >200220 oder diastolisch >110 langsam und um maximal
20% des Ausgangswertes! Mit 25-50 mg Ebrantil i.v. oder 1-2
Kapseln Adalat oder 2-4 Hüben Nitrospray
• RR-Steigerung bei Hypotonus auf
mindestens 140 systolisch
für ausreichenden Perfusionsdruck im Gehirn mit
0,5-1ml Akrinor i.v. oder Dopamin über Perfusor
II Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Evtl. (Verängstigung infolge Paresen oder
Aphasie) leichte Sedierung gegen
Hypertonus und
Herzrhythmusstörungen infolge
endogener Adrenalinausschüttung mit 510 mg Diazepam i.v.
• Bei Exsikkose: 500 ml Ringer-LactatLösung
I Therapie nach Apoplex
• Gute medikamentöse Einstellung der
Vorerkrankungen
• Vorzeichen für Re-Infarkt beachten
• Operation bei ertrakranialen
Gefäßerkrankungen
• Mobilisation zur Gefäßprotektion
II Therapie nach Apoplex
Prophylaxen
•
•
•
•
•
•
•
Pneumonieprophylaxe
Aspirationsprophylaxe
Sturzprophylaxe
Thromboseprophylaxe
Dekubitusprophylaxe
Obstipationsprophylaxe
Kontrakturprophylaxe
III Therapie nach Apoplex
Pflege
•
•
•
•
•
•
•
Bei Schluckstörung breiige Nahrung
Bobath-Konzept
Koordination, z.B. Logopädie, KG etc.
Verunsicherung berücksichtigen
Hilfsmittel
Resignation vermeiden
Gestörte Wahrnehmung und Aufmerksamkeit
berücksichtigen
• Lagerung …
Slide 8
APOPLEX
Intrazerebrale
Blutung
Embolie
Thrombose
Kompression
Komastadien
Bewusstlosigkeit = nicht durch äußere Reize (Schmerz)
erweckbar
• I
• II
• III
• IV
• V
Bewusstlosigkeit, keine Paresen, seitengleicher RR,
gezielte Beugereaktion auf Schmerz
Bewusstlosigkeit, Paresen, Anisokorie (Pupillendifferenz
> 1 mm)
zusätzlich Streckkrämpfe (spontan oder auf Reiz) und
Augenbewegungsstörungen
schlaffer Muskeltonus, keine Reaktion auf Schmerz,
weite und reaktionslose Pupillen, Ausfall von Hirnstammreflexen (Korneal-, Schluck- und Hustenreflex)
aber erhaltene Spontanatmung
Hirntod: Apnoe, RR- und Körpertemperatur-Regulation
erloschen
Wichtige neurologische Symptome
• Agnosie (visuelle) Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
• Hemianopsie
halbseitiger Gesichtsfeldausfall
• Anosognosie
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
• Aphasie
zentrale Sprachstörung: motorisch
(Broca) „Sprechanstrengung“ –
sensorisch (Wernicke) Sprachverständnisstörung“
• Apraxie
Störung von Handlungen oder
Bewegungsabläufen
• Neglect
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
• Pushersyndrom Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
• Parese
inkomplette Lähmung (Erschlaffung)
• Plegie
vollständige Lähmung
Häufige Symptome bei
Hirninfarkt rechts
•
•
•
•
•
Linksseitenparese/plegie
Neglect
Pusher
Anosognosie
Raumorientierungsstörung
(akustisch/visuell)
Häufige Symptome bei
Hirninfarkt links
•
•
•
•
•
Rechtsseitenparese/plegie
Aphasie (motorisch/sensorisch)
Apraxie
Agnosien (seltener)
Neglect (häufig nicht erkannt)
Erhöhung des intrakranialen
Drucks
• Volumenzunahme innerhalb des Schädels (Blutung,
Tumor, Ödem, Abszess)
• Durch Störung der Blut- oder Liquorzirkulation
• => Verlagerung und Einklemmung von
Gehirnanteilen in hintere Schädelgrube und
Hinterhauptloch
• Schneller Druckanstieg => in Minuten tödlich
• Langsamer Druckanstieg => oft lange ohne
Beschwerden (TM)
Symptome (anfangs)
intrakraniale Druckerhöhung
•
•
•
•
•
Cephalgien
Übelkeit und Emesis
Singultus
Doppelbilder sehen
Antriebs- und Orientierungsstörungen
Symptome (später)
intrakraniale Druckerhöhung
• Massen- und Wälzbewegungen
• Beuge-Streck-Synergien und
Nackensteife
• Pupillen motorisch verlangsamt
• Blickdeviationen
• Pupillenkopfphänomen =gegenläufige
koordinierte Bulbusbewegungen bei passiver
Kopfbewegung
Therapie bei intrakranialer
Druckerhöhung/ Basismaßnahmen
•
•
•
•
Vermeidung weiterer Druckerhöhung
Sicherung der Vitalfunktionen
Freimachen und –halten der Atemwege
30° Oberkörperhochlagerung (falls bewusstseinsgetrübt in Kombination mit stabiler Seitenlage)
• Vermeidung von Beugung, Überstreckung
und starker Seitwärtsdrehung des Kopfes
wegen der Gefahr der Kompression der Venen =>
Druckanstieg
• Obligatorisch O2-Sonde
Therapie bei intrakranialer
Druckerhöhung/erweiterte
Maßnahmen
• Venöser Zugang
• Symptomatische medikamentöse
Therapie nach ärztlicher Anordnung
Medikamentenbeispiele:
Analgesie: 5-10 mg Morphin i.v.
Gegen Krämpfe: 10 mg Valium oder als Rektiole
Bei Therapieresistenz: Narkoseeinleitung mit 3-5 mg/kg KG
Trapanal i.v.
restriktive Volumentherapie mit maximal 500 ml RingerLaktat-Lösung i.v. (Cave! Keine Mannit- oder Sorbitlösungen!)
Subarachnoidalblutung = SAB
SAB - Schweregrade
• I
asymptomatisch oder leichter
Kopfschmerz, Meningismus
• II Kopfschmerz, Meningismus, evtl.
Hirnnervensymptome
• III Somnolenz, diskrete neurologische
Symptomatik
• IV Sopor (tiefer Schlaf) oder Koma,
neurologische Ausfälle, evtl.
Streckphänomene und vegetative Störungen
• V tiefes Koma, Streckphänomene
Subarachnoidalblutung = SAB
• URSACHE: meist spontane Ruptur eines
Aneurysmas der Hirnbasisarterien
• Vorerkrankung oft Hypertonus
• Blutaustritt in den Subarachnoidalraum (zwischen Pia
mater und Arachnoidea)
Meist vollständige Tamponade der äußeren Liquorräume
Störung der Liquorzirkulation und –resorption
Steigender intrakranialer Druck
Behinderung des venösen Abflusses
Hirnödem
Subarachnoidalblutung = SAB
• Symptome
Oft nach körperlichen Anstrengungen aus völliger
Gesundheit heraus
• Plötzlicher und heftiger in den Nacken
ausstrahlender Kopfschmerz
• Lichtempfindlichkeit
• Übelkeit und Emesis
• Verwirrtheit
• Bewusstseinsstörung bis Koma
Therapie/Basismaßnahmen
• Freimachen und –halten der Atemwege
• Sofortige Immobilisation des Patienten mit
30°- Oberkörperhochlagerung
Therapie/erweiterte Maßnahmen
• Venöser Zugang
• O2-Sonde
• Medikamente nach ärztl. Anordnung:
agitierte Pat. sedieren mit z.B. Valium (Diazepam) oder Dormicum
(Midazolam) 2-5 mg i.v.
Analgesie mit zentral wirkenden Analgetika (CAVE! Kein ASS!): z.B.
Morphin 5-10 mg i.v.
restriktive Volumentherapie mit maximal 500 ml Ringer-Laktat-Lösung i.v.
(Cave! Keine Mannit- oder Sorbitlösungen!)
Blutdruck senken (CAVE! NICHT AUF NORMALWERTE < 160mgHG
wegen der Gefahr der Minderperfusion des Gehirns!) mit z.B. 25 mg
Ebrantil i.v. oder Ca-Antagonisten per Perfusor
• Möglichst schonender Transport in Neurochirurgische
Klinik -> CT, Angiografie, OP (z.b. Aneurysmaclipping)
Ischämische Insulte
Ursachen
Embolie
• Thrombose
• Embolie
• Kompression
Kompression
Thrombose
Pathophysiologie I
Arteriosklerose infolge von:
•
•
•
•
Hypertonus (Vervierfachung des Risikos)
Diabetes mellitus
Fettstoffwechselstörung
Metabolisches Syndrom (Stammfettsucht,
Insulinresistenz mit Hyperinsulinämie, Hypertonus, D.m.,
FST)
• Nikotinabusus
• Adipositas
Pathophysiologie II
Arteriosklerose/Entstehung
•
•
•
•
Schädigung Gefäßendothel
Thrombozytenanlagerung
Hypertonus => Endothelverhärtung
Plaques (= Ablagerung von Kalk und
Fetten) an Stellen mit hoher mechanischer
Belastung (Arterienverzweigungen)
Pathophysiologie III
Arteriosklerose/Entstehung
• => zunehmende Lumeneinengung und
Gefahr von:
• Thrombose
• Embolie
• Hämodynamischem Versagen
(Herzinsuffizienz, Herzinfarkt,
Herzrhythmusstörungen => steigende
Thromboemboliegefahr!)
Wichtige Beziehungen zu
anderen chron. Erkrankungen:
• Hypertonus + Diabetes mellitus =>
Angiopathie
• Herzrhythmusstörungen
(Vorhofflimmern) => Entstehung von
Thromben im Herzen => Embolie
• Arterielle Thrombose oder Sklerose z.B.
der Arteriae carotis oder vertebralis =>
Embolie
Ischämische Insulte
Vorzeichen
•
•
•
•
•
Cephalgien
Vertigo
Kurzfristige neurologische Ausfälle
Krämpfe, Bewusstseinseinschränkung
TIA
=Transistorische ischämische
Attacke <24h
• PRIND =Prolongierte reversible
ischämische neurologische
Defizite 1 Tag bis maximal
3 – 7 Tage
Ischämische Insulte
Stadien
• I
• II
• III
• IV
• V
asymptomatische
Hirnarterienstenose
TIA
PRIND
progredienter Hirninsult
=fortschreitende Symptome
innerhalb von 6 – 48 Stunden
Kompletter Hirninfarkt – nicht
reversibel, nicht fortschreitend
Ischämische Insulte
mögliche Symptome
• Agnosie (visuelle)
• Hemianopsie
• Anosognosie
• Aphasie
• Apraxie
• Neglect
• Pushersyndrom
• Parese
• Plegie
Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
halbseitiger Gesichtsfeldausfall
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
zentrale Sprachstörung: motorisch (Broca)
„Sprechanstrengung“ – sensorisch
(Wernicke) „Sprachverständnisstörung“
Störung von Handlungen oder
Bewegungsabläufen
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
inkomplette Lähmung (Erschlaffung)
vollständige Lähmung
Ischämische Insulte
Diagnostik I
•
•
•
•
Anamnese
Körperliche Untersuchung
Vitalzeichenkontrolle
CT zum Ausschluss hämorrhagischer
Insult
• EKG und ECHO
• Labor (CK-Mb, Troponin, BZ, Fette,
Gerinnungsstatus)
Ischämische Insulte
Diagnostik II
• Doppler-Sono
• Transkraniale Sono
Ischämische Insulte
Therapie/Basismaßnahmen
•
•
•
•
Beim Patienten bleiben
Notruf
Vitalzeichenkontrolle (ggfs. BAC)
Bewusstsein kontrollieren (falls negativ ->
stabile Seitenlage, sonst 30° -Oberkörperhochlagerung
und Kopf in Mittellage; aber bei Hypotonus ->
Flachlagerung
• O2-Gabe (fallendes O2 und steigendes CO2
verschlimmern das Hirnödem)
I
Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Venöser Zugang (keine i.m. Injektionen da innerhalb von
3-5 h eventuell Lyse möglich ist!)
• RR-Senkung nur, wenn systolisch >200220 oder diastolisch >110 langsam und um maximal
20% des Ausgangswertes! Mit 25-50 mg Ebrantil i.v. oder 1-2
Kapseln Adalat oder 2-4 Hüben Nitrospray
• RR-Steigerung bei Hypotonus auf
mindestens 140 systolisch
für ausreichenden Perfusionsdruck im Gehirn mit
0,5-1ml Akrinor i.v. oder Dopamin über Perfusor
II Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Evtl. (Verängstigung infolge Paresen oder
Aphasie) leichte Sedierung gegen
Hypertonus und
Herzrhythmusstörungen infolge
endogener Adrenalinausschüttung mit 510 mg Diazepam i.v.
• Bei Exsikkose: 500 ml Ringer-LactatLösung
I Therapie nach Apoplex
• Gute medikamentöse Einstellung der
Vorerkrankungen
• Vorzeichen für Re-Infarkt beachten
• Operation bei ertrakranialen
Gefäßerkrankungen
• Mobilisation zur Gefäßprotektion
II Therapie nach Apoplex
Prophylaxen
•
•
•
•
•
•
•
Pneumonieprophylaxe
Aspirationsprophylaxe
Sturzprophylaxe
Thromboseprophylaxe
Dekubitusprophylaxe
Obstipationsprophylaxe
Kontrakturprophylaxe
III Therapie nach Apoplex
Pflege
•
•
•
•
•
•
•
Bei Schluckstörung breiige Nahrung
Bobath-Konzept
Koordination, z.B. Logopädie, KG etc.
Verunsicherung berücksichtigen
Hilfsmittel
Resignation vermeiden
Gestörte Wahrnehmung und Aufmerksamkeit
berücksichtigen
• Lagerung …
Slide 9
APOPLEX
Intrazerebrale
Blutung
Embolie
Thrombose
Kompression
Komastadien
Bewusstlosigkeit = nicht durch äußere Reize (Schmerz)
erweckbar
• I
• II
• III
• IV
• V
Bewusstlosigkeit, keine Paresen, seitengleicher RR,
gezielte Beugereaktion auf Schmerz
Bewusstlosigkeit, Paresen, Anisokorie (Pupillendifferenz
> 1 mm)
zusätzlich Streckkrämpfe (spontan oder auf Reiz) und
Augenbewegungsstörungen
schlaffer Muskeltonus, keine Reaktion auf Schmerz,
weite und reaktionslose Pupillen, Ausfall von Hirnstammreflexen (Korneal-, Schluck- und Hustenreflex)
aber erhaltene Spontanatmung
Hirntod: Apnoe, RR- und Körpertemperatur-Regulation
erloschen
Wichtige neurologische Symptome
• Agnosie (visuelle) Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
• Hemianopsie
halbseitiger Gesichtsfeldausfall
• Anosognosie
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
• Aphasie
zentrale Sprachstörung: motorisch
(Broca) „Sprechanstrengung“ –
sensorisch (Wernicke) Sprachverständnisstörung“
• Apraxie
Störung von Handlungen oder
Bewegungsabläufen
• Neglect
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
• Pushersyndrom Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
• Parese
inkomplette Lähmung (Erschlaffung)
• Plegie
vollständige Lähmung
Häufige Symptome bei
Hirninfarkt rechts
•
•
•
•
•
Linksseitenparese/plegie
Neglect
Pusher
Anosognosie
Raumorientierungsstörung
(akustisch/visuell)
Häufige Symptome bei
Hirninfarkt links
•
•
•
•
•
Rechtsseitenparese/plegie
Aphasie (motorisch/sensorisch)
Apraxie
Agnosien (seltener)
Neglect (häufig nicht erkannt)
Erhöhung des intrakranialen
Drucks
• Volumenzunahme innerhalb des Schädels (Blutung,
Tumor, Ödem, Abszess)
• Durch Störung der Blut- oder Liquorzirkulation
• => Verlagerung und Einklemmung von
Gehirnanteilen in hintere Schädelgrube und
Hinterhauptloch
• Schneller Druckanstieg => in Minuten tödlich
• Langsamer Druckanstieg => oft lange ohne
Beschwerden (TM)
Symptome (anfangs)
intrakraniale Druckerhöhung
•
•
•
•
•
Cephalgien
Übelkeit und Emesis
Singultus
Doppelbilder sehen
Antriebs- und Orientierungsstörungen
Symptome (später)
intrakraniale Druckerhöhung
• Massen- und Wälzbewegungen
• Beuge-Streck-Synergien und
Nackensteife
• Pupillen motorisch verlangsamt
• Blickdeviationen
• Pupillenkopfphänomen =gegenläufige
koordinierte Bulbusbewegungen bei passiver
Kopfbewegung
Therapie bei intrakranialer
Druckerhöhung/ Basismaßnahmen
•
•
•
•
Vermeidung weiterer Druckerhöhung
Sicherung der Vitalfunktionen
Freimachen und –halten der Atemwege
30° Oberkörperhochlagerung (falls bewusstseinsgetrübt in Kombination mit stabiler Seitenlage)
• Vermeidung von Beugung, Überstreckung
und starker Seitwärtsdrehung des Kopfes
wegen der Gefahr der Kompression der Venen =>
Druckanstieg
• Obligatorisch O2-Sonde
Therapie bei intrakranialer
Druckerhöhung/erweiterte
Maßnahmen
• Venöser Zugang
• Symptomatische medikamentöse
Therapie nach ärztlicher Anordnung
Medikamentenbeispiele:
Analgesie: 5-10 mg Morphin i.v.
Gegen Krämpfe: 10 mg Valium oder als Rektiole
Bei Therapieresistenz: Narkoseeinleitung mit 3-5 mg/kg KG
Trapanal i.v.
restriktive Volumentherapie mit maximal 500 ml RingerLaktat-Lösung i.v. (Cave! Keine Mannit- oder Sorbitlösungen!)
Subarachnoidalblutung = SAB
SAB - Schweregrade
• I
asymptomatisch oder leichter
Kopfschmerz, Meningismus
• II Kopfschmerz, Meningismus, evtl.
Hirnnervensymptome
• III Somnolenz, diskrete neurologische
Symptomatik
• IV Sopor (tiefer Schlaf) oder Koma,
neurologische Ausfälle, evtl.
Streckphänomene und vegetative Störungen
• V tiefes Koma, Streckphänomene
Subarachnoidalblutung = SAB
• URSACHE: meist spontane Ruptur eines
Aneurysmas der Hirnbasisarterien
• Vorerkrankung oft Hypertonus
• Blutaustritt in den Subarachnoidalraum (zwischen Pia
mater und Arachnoidea)
Meist vollständige Tamponade der äußeren Liquorräume
Störung der Liquorzirkulation und –resorption
Steigender intrakranialer Druck
Behinderung des venösen Abflusses
Hirnödem
Subarachnoidalblutung = SAB
• Symptome
Oft nach körperlichen Anstrengungen aus völliger
Gesundheit heraus
• Plötzlicher und heftiger in den Nacken
ausstrahlender Kopfschmerz
• Lichtempfindlichkeit
• Übelkeit und Emesis
• Verwirrtheit
• Bewusstseinsstörung bis Koma
Therapie/Basismaßnahmen
• Freimachen und –halten der Atemwege
• Sofortige Immobilisation des Patienten mit
30°- Oberkörperhochlagerung
Therapie/erweiterte Maßnahmen
• Venöser Zugang
• O2-Sonde
• Medikamente nach ärztl. Anordnung:
agitierte Pat. sedieren mit z.B. Valium (Diazepam) oder Dormicum
(Midazolam) 2-5 mg i.v.
Analgesie mit zentral wirkenden Analgetika (CAVE! Kein ASS!): z.B.
Morphin 5-10 mg i.v.
restriktive Volumentherapie mit maximal 500 ml Ringer-Laktat-Lösung i.v.
(Cave! Keine Mannit- oder Sorbitlösungen!)
Blutdruck senken (CAVE! NICHT AUF NORMALWERTE < 160mgHG
wegen der Gefahr der Minderperfusion des Gehirns!) mit z.B. 25 mg
Ebrantil i.v. oder Ca-Antagonisten per Perfusor
• Möglichst schonender Transport in Neurochirurgische
Klinik -> CT, Angiografie, OP (z.b. Aneurysmaclipping)
Ischämische Insulte
Ursachen
Embolie
• Thrombose
• Embolie
• Kompression
Kompression
Thrombose
Pathophysiologie I
Arteriosklerose infolge von:
•
•
•
•
Hypertonus (Vervierfachung des Risikos)
Diabetes mellitus
Fettstoffwechselstörung
Metabolisches Syndrom (Stammfettsucht,
Insulinresistenz mit Hyperinsulinämie, Hypertonus, D.m.,
FST)
• Nikotinabusus
• Adipositas
Pathophysiologie II
Arteriosklerose/Entstehung
•
•
•
•
Schädigung Gefäßendothel
Thrombozytenanlagerung
Hypertonus => Endothelverhärtung
Plaques (= Ablagerung von Kalk und
Fetten) an Stellen mit hoher mechanischer
Belastung (Arterienverzweigungen)
Pathophysiologie III
Arteriosklerose/Entstehung
• => zunehmende Lumeneinengung und
Gefahr von:
• Thrombose
• Embolie
• Hämodynamischem Versagen
(Herzinsuffizienz, Herzinfarkt,
Herzrhythmusstörungen => steigende
Thromboemboliegefahr!)
Wichtige Beziehungen zu
anderen chron. Erkrankungen:
• Hypertonus + Diabetes mellitus =>
Angiopathie
• Herzrhythmusstörungen
(Vorhofflimmern) => Entstehung von
Thromben im Herzen => Embolie
• Arterielle Thrombose oder Sklerose z.B.
der Arteriae carotis oder vertebralis =>
Embolie
Ischämische Insulte
Vorzeichen
•
•
•
•
•
Cephalgien
Vertigo
Kurzfristige neurologische Ausfälle
Krämpfe, Bewusstseinseinschränkung
TIA
=Transistorische ischämische
Attacke <24h
• PRIND =Prolongierte reversible
ischämische neurologische
Defizite 1 Tag bis maximal
3 – 7 Tage
Ischämische Insulte
Stadien
• I
• II
• III
• IV
• V
asymptomatische
Hirnarterienstenose
TIA
PRIND
progredienter Hirninsult
=fortschreitende Symptome
innerhalb von 6 – 48 Stunden
Kompletter Hirninfarkt – nicht
reversibel, nicht fortschreitend
Ischämische Insulte
mögliche Symptome
• Agnosie (visuelle)
• Hemianopsie
• Anosognosie
• Aphasie
• Apraxie
• Neglect
• Pushersyndrom
• Parese
• Plegie
Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
halbseitiger Gesichtsfeldausfall
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
zentrale Sprachstörung: motorisch (Broca)
„Sprechanstrengung“ – sensorisch
(Wernicke) „Sprachverständnisstörung“
Störung von Handlungen oder
Bewegungsabläufen
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
inkomplette Lähmung (Erschlaffung)
vollständige Lähmung
Ischämische Insulte
Diagnostik I
•
•
•
•
Anamnese
Körperliche Untersuchung
Vitalzeichenkontrolle
CT zum Ausschluss hämorrhagischer
Insult
• EKG und ECHO
• Labor (CK-Mb, Troponin, BZ, Fette,
Gerinnungsstatus)
Ischämische Insulte
Diagnostik II
• Doppler-Sono
• Transkraniale Sono
Ischämische Insulte
Therapie/Basismaßnahmen
•
•
•
•
Beim Patienten bleiben
Notruf
Vitalzeichenkontrolle (ggfs. BAC)
Bewusstsein kontrollieren (falls negativ ->
stabile Seitenlage, sonst 30° -Oberkörperhochlagerung
und Kopf in Mittellage; aber bei Hypotonus ->
Flachlagerung
• O2-Gabe (fallendes O2 und steigendes CO2
verschlimmern das Hirnödem)
I
Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Venöser Zugang (keine i.m. Injektionen da innerhalb von
3-5 h eventuell Lyse möglich ist!)
• RR-Senkung nur, wenn systolisch >200220 oder diastolisch >110 langsam und um maximal
20% des Ausgangswertes! Mit 25-50 mg Ebrantil i.v. oder 1-2
Kapseln Adalat oder 2-4 Hüben Nitrospray
• RR-Steigerung bei Hypotonus auf
mindestens 140 systolisch
für ausreichenden Perfusionsdruck im Gehirn mit
0,5-1ml Akrinor i.v. oder Dopamin über Perfusor
II Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Evtl. (Verängstigung infolge Paresen oder
Aphasie) leichte Sedierung gegen
Hypertonus und
Herzrhythmusstörungen infolge
endogener Adrenalinausschüttung mit 510 mg Diazepam i.v.
• Bei Exsikkose: 500 ml Ringer-LactatLösung
I Therapie nach Apoplex
• Gute medikamentöse Einstellung der
Vorerkrankungen
• Vorzeichen für Re-Infarkt beachten
• Operation bei ertrakranialen
Gefäßerkrankungen
• Mobilisation zur Gefäßprotektion
II Therapie nach Apoplex
Prophylaxen
•
•
•
•
•
•
•
Pneumonieprophylaxe
Aspirationsprophylaxe
Sturzprophylaxe
Thromboseprophylaxe
Dekubitusprophylaxe
Obstipationsprophylaxe
Kontrakturprophylaxe
III Therapie nach Apoplex
Pflege
•
•
•
•
•
•
•
Bei Schluckstörung breiige Nahrung
Bobath-Konzept
Koordination, z.B. Logopädie, KG etc.
Verunsicherung berücksichtigen
Hilfsmittel
Resignation vermeiden
Gestörte Wahrnehmung und Aufmerksamkeit
berücksichtigen
• Lagerung …
Slide 10
APOPLEX
Intrazerebrale
Blutung
Embolie
Thrombose
Kompression
Komastadien
Bewusstlosigkeit = nicht durch äußere Reize (Schmerz)
erweckbar
• I
• II
• III
• IV
• V
Bewusstlosigkeit, keine Paresen, seitengleicher RR,
gezielte Beugereaktion auf Schmerz
Bewusstlosigkeit, Paresen, Anisokorie (Pupillendifferenz
> 1 mm)
zusätzlich Streckkrämpfe (spontan oder auf Reiz) und
Augenbewegungsstörungen
schlaffer Muskeltonus, keine Reaktion auf Schmerz,
weite und reaktionslose Pupillen, Ausfall von Hirnstammreflexen (Korneal-, Schluck- und Hustenreflex)
aber erhaltene Spontanatmung
Hirntod: Apnoe, RR- und Körpertemperatur-Regulation
erloschen
Wichtige neurologische Symptome
• Agnosie (visuelle) Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
• Hemianopsie
halbseitiger Gesichtsfeldausfall
• Anosognosie
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
• Aphasie
zentrale Sprachstörung: motorisch
(Broca) „Sprechanstrengung“ –
sensorisch (Wernicke) Sprachverständnisstörung“
• Apraxie
Störung von Handlungen oder
Bewegungsabläufen
• Neglect
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
• Pushersyndrom Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
• Parese
inkomplette Lähmung (Erschlaffung)
• Plegie
vollständige Lähmung
Häufige Symptome bei
Hirninfarkt rechts
•
•
•
•
•
Linksseitenparese/plegie
Neglect
Pusher
Anosognosie
Raumorientierungsstörung
(akustisch/visuell)
Häufige Symptome bei
Hirninfarkt links
•
•
•
•
•
Rechtsseitenparese/plegie
Aphasie (motorisch/sensorisch)
Apraxie
Agnosien (seltener)
Neglect (häufig nicht erkannt)
Erhöhung des intrakranialen
Drucks
• Volumenzunahme innerhalb des Schädels (Blutung,
Tumor, Ödem, Abszess)
• Durch Störung der Blut- oder Liquorzirkulation
• => Verlagerung und Einklemmung von
Gehirnanteilen in hintere Schädelgrube und
Hinterhauptloch
• Schneller Druckanstieg => in Minuten tödlich
• Langsamer Druckanstieg => oft lange ohne
Beschwerden (TM)
Symptome (anfangs)
intrakraniale Druckerhöhung
•
•
•
•
•
Cephalgien
Übelkeit und Emesis
Singultus
Doppelbilder sehen
Antriebs- und Orientierungsstörungen
Symptome (später)
intrakraniale Druckerhöhung
• Massen- und Wälzbewegungen
• Beuge-Streck-Synergien und
Nackensteife
• Pupillen motorisch verlangsamt
• Blickdeviationen
• Pupillenkopfphänomen =gegenläufige
koordinierte Bulbusbewegungen bei passiver
Kopfbewegung
Therapie bei intrakranialer
Druckerhöhung/ Basismaßnahmen
•
•
•
•
Vermeidung weiterer Druckerhöhung
Sicherung der Vitalfunktionen
Freimachen und –halten der Atemwege
30° Oberkörperhochlagerung (falls bewusstseinsgetrübt in Kombination mit stabiler Seitenlage)
• Vermeidung von Beugung, Überstreckung
und starker Seitwärtsdrehung des Kopfes
wegen der Gefahr der Kompression der Venen =>
Druckanstieg
• Obligatorisch O2-Sonde
Therapie bei intrakranialer
Druckerhöhung/erweiterte
Maßnahmen
• Venöser Zugang
• Symptomatische medikamentöse
Therapie nach ärztlicher Anordnung
Medikamentenbeispiele:
Analgesie: 5-10 mg Morphin i.v.
Gegen Krämpfe: 10 mg Valium oder als Rektiole
Bei Therapieresistenz: Narkoseeinleitung mit 3-5 mg/kg KG
Trapanal i.v.
restriktive Volumentherapie mit maximal 500 ml RingerLaktat-Lösung i.v. (Cave! Keine Mannit- oder Sorbitlösungen!)
Subarachnoidalblutung = SAB
SAB - Schweregrade
• I
asymptomatisch oder leichter
Kopfschmerz, Meningismus
• II Kopfschmerz, Meningismus, evtl.
Hirnnervensymptome
• III Somnolenz, diskrete neurologische
Symptomatik
• IV Sopor (tiefer Schlaf) oder Koma,
neurologische Ausfälle, evtl.
Streckphänomene und vegetative Störungen
• V tiefes Koma, Streckphänomene
Subarachnoidalblutung = SAB
• URSACHE: meist spontane Ruptur eines
Aneurysmas der Hirnbasisarterien
• Vorerkrankung oft Hypertonus
• Blutaustritt in den Subarachnoidalraum (zwischen Pia
mater und Arachnoidea)
Meist vollständige Tamponade der äußeren Liquorräume
Störung der Liquorzirkulation und –resorption
Steigender intrakranialer Druck
Behinderung des venösen Abflusses
Hirnödem
Subarachnoidalblutung = SAB
• Symptome
Oft nach körperlichen Anstrengungen aus völliger
Gesundheit heraus
• Plötzlicher und heftiger in den Nacken
ausstrahlender Kopfschmerz
• Lichtempfindlichkeit
• Übelkeit und Emesis
• Verwirrtheit
• Bewusstseinsstörung bis Koma
Therapie/Basismaßnahmen
• Freimachen und –halten der Atemwege
• Sofortige Immobilisation des Patienten mit
30°- Oberkörperhochlagerung
Therapie/erweiterte Maßnahmen
• Venöser Zugang
• O2-Sonde
• Medikamente nach ärztl. Anordnung:
agitierte Pat. sedieren mit z.B. Valium (Diazepam) oder Dormicum
(Midazolam) 2-5 mg i.v.
Analgesie mit zentral wirkenden Analgetika (CAVE! Kein ASS!): z.B.
Morphin 5-10 mg i.v.
restriktive Volumentherapie mit maximal 500 ml Ringer-Laktat-Lösung i.v.
(Cave! Keine Mannit- oder Sorbitlösungen!)
Blutdruck senken (CAVE! NICHT AUF NORMALWERTE < 160mgHG
wegen der Gefahr der Minderperfusion des Gehirns!) mit z.B. 25 mg
Ebrantil i.v. oder Ca-Antagonisten per Perfusor
• Möglichst schonender Transport in Neurochirurgische
Klinik -> CT, Angiografie, OP (z.b. Aneurysmaclipping)
Ischämische Insulte
Ursachen
Embolie
• Thrombose
• Embolie
• Kompression
Kompression
Thrombose
Pathophysiologie I
Arteriosklerose infolge von:
•
•
•
•
Hypertonus (Vervierfachung des Risikos)
Diabetes mellitus
Fettstoffwechselstörung
Metabolisches Syndrom (Stammfettsucht,
Insulinresistenz mit Hyperinsulinämie, Hypertonus, D.m.,
FST)
• Nikotinabusus
• Adipositas
Pathophysiologie II
Arteriosklerose/Entstehung
•
•
•
•
Schädigung Gefäßendothel
Thrombozytenanlagerung
Hypertonus => Endothelverhärtung
Plaques (= Ablagerung von Kalk und
Fetten) an Stellen mit hoher mechanischer
Belastung (Arterienverzweigungen)
Pathophysiologie III
Arteriosklerose/Entstehung
• => zunehmende Lumeneinengung und
Gefahr von:
• Thrombose
• Embolie
• Hämodynamischem Versagen
(Herzinsuffizienz, Herzinfarkt,
Herzrhythmusstörungen => steigende
Thromboemboliegefahr!)
Wichtige Beziehungen zu
anderen chron. Erkrankungen:
• Hypertonus + Diabetes mellitus =>
Angiopathie
• Herzrhythmusstörungen
(Vorhofflimmern) => Entstehung von
Thromben im Herzen => Embolie
• Arterielle Thrombose oder Sklerose z.B.
der Arteriae carotis oder vertebralis =>
Embolie
Ischämische Insulte
Vorzeichen
•
•
•
•
•
Cephalgien
Vertigo
Kurzfristige neurologische Ausfälle
Krämpfe, Bewusstseinseinschränkung
TIA
=Transistorische ischämische
Attacke <24h
• PRIND =Prolongierte reversible
ischämische neurologische
Defizite 1 Tag bis maximal
3 – 7 Tage
Ischämische Insulte
Stadien
• I
• II
• III
• IV
• V
asymptomatische
Hirnarterienstenose
TIA
PRIND
progredienter Hirninsult
=fortschreitende Symptome
innerhalb von 6 – 48 Stunden
Kompletter Hirninfarkt – nicht
reversibel, nicht fortschreitend
Ischämische Insulte
mögliche Symptome
• Agnosie (visuelle)
• Hemianopsie
• Anosognosie
• Aphasie
• Apraxie
• Neglect
• Pushersyndrom
• Parese
• Plegie
Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
halbseitiger Gesichtsfeldausfall
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
zentrale Sprachstörung: motorisch (Broca)
„Sprechanstrengung“ – sensorisch
(Wernicke) „Sprachverständnisstörung“
Störung von Handlungen oder
Bewegungsabläufen
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
inkomplette Lähmung (Erschlaffung)
vollständige Lähmung
Ischämische Insulte
Diagnostik I
•
•
•
•
Anamnese
Körperliche Untersuchung
Vitalzeichenkontrolle
CT zum Ausschluss hämorrhagischer
Insult
• EKG und ECHO
• Labor (CK-Mb, Troponin, BZ, Fette,
Gerinnungsstatus)
Ischämische Insulte
Diagnostik II
• Doppler-Sono
• Transkraniale Sono
Ischämische Insulte
Therapie/Basismaßnahmen
•
•
•
•
Beim Patienten bleiben
Notruf
Vitalzeichenkontrolle (ggfs. BAC)
Bewusstsein kontrollieren (falls negativ ->
stabile Seitenlage, sonst 30° -Oberkörperhochlagerung
und Kopf in Mittellage; aber bei Hypotonus ->
Flachlagerung
• O2-Gabe (fallendes O2 und steigendes CO2
verschlimmern das Hirnödem)
I
Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Venöser Zugang (keine i.m. Injektionen da innerhalb von
3-5 h eventuell Lyse möglich ist!)
• RR-Senkung nur, wenn systolisch >200220 oder diastolisch >110 langsam und um maximal
20% des Ausgangswertes! Mit 25-50 mg Ebrantil i.v. oder 1-2
Kapseln Adalat oder 2-4 Hüben Nitrospray
• RR-Steigerung bei Hypotonus auf
mindestens 140 systolisch
für ausreichenden Perfusionsdruck im Gehirn mit
0,5-1ml Akrinor i.v. oder Dopamin über Perfusor
II Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Evtl. (Verängstigung infolge Paresen oder
Aphasie) leichte Sedierung gegen
Hypertonus und
Herzrhythmusstörungen infolge
endogener Adrenalinausschüttung mit 510 mg Diazepam i.v.
• Bei Exsikkose: 500 ml Ringer-LactatLösung
I Therapie nach Apoplex
• Gute medikamentöse Einstellung der
Vorerkrankungen
• Vorzeichen für Re-Infarkt beachten
• Operation bei ertrakranialen
Gefäßerkrankungen
• Mobilisation zur Gefäßprotektion
II Therapie nach Apoplex
Prophylaxen
•
•
•
•
•
•
•
Pneumonieprophylaxe
Aspirationsprophylaxe
Sturzprophylaxe
Thromboseprophylaxe
Dekubitusprophylaxe
Obstipationsprophylaxe
Kontrakturprophylaxe
III Therapie nach Apoplex
Pflege
•
•
•
•
•
•
•
Bei Schluckstörung breiige Nahrung
Bobath-Konzept
Koordination, z.B. Logopädie, KG etc.
Verunsicherung berücksichtigen
Hilfsmittel
Resignation vermeiden
Gestörte Wahrnehmung und Aufmerksamkeit
berücksichtigen
• Lagerung …
Slide 11
APOPLEX
Intrazerebrale
Blutung
Embolie
Thrombose
Kompression
Komastadien
Bewusstlosigkeit = nicht durch äußere Reize (Schmerz)
erweckbar
• I
• II
• III
• IV
• V
Bewusstlosigkeit, keine Paresen, seitengleicher RR,
gezielte Beugereaktion auf Schmerz
Bewusstlosigkeit, Paresen, Anisokorie (Pupillendifferenz
> 1 mm)
zusätzlich Streckkrämpfe (spontan oder auf Reiz) und
Augenbewegungsstörungen
schlaffer Muskeltonus, keine Reaktion auf Schmerz,
weite und reaktionslose Pupillen, Ausfall von Hirnstammreflexen (Korneal-, Schluck- und Hustenreflex)
aber erhaltene Spontanatmung
Hirntod: Apnoe, RR- und Körpertemperatur-Regulation
erloschen
Wichtige neurologische Symptome
• Agnosie (visuelle) Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
• Hemianopsie
halbseitiger Gesichtsfeldausfall
• Anosognosie
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
• Aphasie
zentrale Sprachstörung: motorisch
(Broca) „Sprechanstrengung“ –
sensorisch (Wernicke) Sprachverständnisstörung“
• Apraxie
Störung von Handlungen oder
Bewegungsabläufen
• Neglect
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
• Pushersyndrom Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
• Parese
inkomplette Lähmung (Erschlaffung)
• Plegie
vollständige Lähmung
Häufige Symptome bei
Hirninfarkt rechts
•
•
•
•
•
Linksseitenparese/plegie
Neglect
Pusher
Anosognosie
Raumorientierungsstörung
(akustisch/visuell)
Häufige Symptome bei
Hirninfarkt links
•
•
•
•
•
Rechtsseitenparese/plegie
Aphasie (motorisch/sensorisch)
Apraxie
Agnosien (seltener)
Neglect (häufig nicht erkannt)
Erhöhung des intrakranialen
Drucks
• Volumenzunahme innerhalb des Schädels (Blutung,
Tumor, Ödem, Abszess)
• Durch Störung der Blut- oder Liquorzirkulation
• => Verlagerung und Einklemmung von
Gehirnanteilen in hintere Schädelgrube und
Hinterhauptloch
• Schneller Druckanstieg => in Minuten tödlich
• Langsamer Druckanstieg => oft lange ohne
Beschwerden (TM)
Symptome (anfangs)
intrakraniale Druckerhöhung
•
•
•
•
•
Cephalgien
Übelkeit und Emesis
Singultus
Doppelbilder sehen
Antriebs- und Orientierungsstörungen
Symptome (später)
intrakraniale Druckerhöhung
• Massen- und Wälzbewegungen
• Beuge-Streck-Synergien und
Nackensteife
• Pupillen motorisch verlangsamt
• Blickdeviationen
• Pupillenkopfphänomen =gegenläufige
koordinierte Bulbusbewegungen bei passiver
Kopfbewegung
Therapie bei intrakranialer
Druckerhöhung/ Basismaßnahmen
•
•
•
•
Vermeidung weiterer Druckerhöhung
Sicherung der Vitalfunktionen
Freimachen und –halten der Atemwege
30° Oberkörperhochlagerung (falls bewusstseinsgetrübt in Kombination mit stabiler Seitenlage)
• Vermeidung von Beugung, Überstreckung
und starker Seitwärtsdrehung des Kopfes
wegen der Gefahr der Kompression der Venen =>
Druckanstieg
• Obligatorisch O2-Sonde
Therapie bei intrakranialer
Druckerhöhung/erweiterte
Maßnahmen
• Venöser Zugang
• Symptomatische medikamentöse
Therapie nach ärztlicher Anordnung
Medikamentenbeispiele:
Analgesie: 5-10 mg Morphin i.v.
Gegen Krämpfe: 10 mg Valium oder als Rektiole
Bei Therapieresistenz: Narkoseeinleitung mit 3-5 mg/kg KG
Trapanal i.v.
restriktive Volumentherapie mit maximal 500 ml RingerLaktat-Lösung i.v. (Cave! Keine Mannit- oder Sorbitlösungen!)
Subarachnoidalblutung = SAB
SAB - Schweregrade
• I
asymptomatisch oder leichter
Kopfschmerz, Meningismus
• II Kopfschmerz, Meningismus, evtl.
Hirnnervensymptome
• III Somnolenz, diskrete neurologische
Symptomatik
• IV Sopor (tiefer Schlaf) oder Koma,
neurologische Ausfälle, evtl.
Streckphänomene und vegetative Störungen
• V tiefes Koma, Streckphänomene
Subarachnoidalblutung = SAB
• URSACHE: meist spontane Ruptur eines
Aneurysmas der Hirnbasisarterien
• Vorerkrankung oft Hypertonus
• Blutaustritt in den Subarachnoidalraum (zwischen Pia
mater und Arachnoidea)
Meist vollständige Tamponade der äußeren Liquorräume
Störung der Liquorzirkulation und –resorption
Steigender intrakranialer Druck
Behinderung des venösen Abflusses
Hirnödem
Subarachnoidalblutung = SAB
• Symptome
Oft nach körperlichen Anstrengungen aus völliger
Gesundheit heraus
• Plötzlicher und heftiger in den Nacken
ausstrahlender Kopfschmerz
• Lichtempfindlichkeit
• Übelkeit und Emesis
• Verwirrtheit
• Bewusstseinsstörung bis Koma
Therapie/Basismaßnahmen
• Freimachen und –halten der Atemwege
• Sofortige Immobilisation des Patienten mit
30°- Oberkörperhochlagerung
Therapie/erweiterte Maßnahmen
• Venöser Zugang
• O2-Sonde
• Medikamente nach ärztl. Anordnung:
agitierte Pat. sedieren mit z.B. Valium (Diazepam) oder Dormicum
(Midazolam) 2-5 mg i.v.
Analgesie mit zentral wirkenden Analgetika (CAVE! Kein ASS!): z.B.
Morphin 5-10 mg i.v.
restriktive Volumentherapie mit maximal 500 ml Ringer-Laktat-Lösung i.v.
(Cave! Keine Mannit- oder Sorbitlösungen!)
Blutdruck senken (CAVE! NICHT AUF NORMALWERTE < 160mgHG
wegen der Gefahr der Minderperfusion des Gehirns!) mit z.B. 25 mg
Ebrantil i.v. oder Ca-Antagonisten per Perfusor
• Möglichst schonender Transport in Neurochirurgische
Klinik -> CT, Angiografie, OP (z.b. Aneurysmaclipping)
Ischämische Insulte
Ursachen
Embolie
• Thrombose
• Embolie
• Kompression
Kompression
Thrombose
Pathophysiologie I
Arteriosklerose infolge von:
•
•
•
•
Hypertonus (Vervierfachung des Risikos)
Diabetes mellitus
Fettstoffwechselstörung
Metabolisches Syndrom (Stammfettsucht,
Insulinresistenz mit Hyperinsulinämie, Hypertonus, D.m.,
FST)
• Nikotinabusus
• Adipositas
Pathophysiologie II
Arteriosklerose/Entstehung
•
•
•
•
Schädigung Gefäßendothel
Thrombozytenanlagerung
Hypertonus => Endothelverhärtung
Plaques (= Ablagerung von Kalk und
Fetten) an Stellen mit hoher mechanischer
Belastung (Arterienverzweigungen)
Pathophysiologie III
Arteriosklerose/Entstehung
• => zunehmende Lumeneinengung und
Gefahr von:
• Thrombose
• Embolie
• Hämodynamischem Versagen
(Herzinsuffizienz, Herzinfarkt,
Herzrhythmusstörungen => steigende
Thromboemboliegefahr!)
Wichtige Beziehungen zu
anderen chron. Erkrankungen:
• Hypertonus + Diabetes mellitus =>
Angiopathie
• Herzrhythmusstörungen
(Vorhofflimmern) => Entstehung von
Thromben im Herzen => Embolie
• Arterielle Thrombose oder Sklerose z.B.
der Arteriae carotis oder vertebralis =>
Embolie
Ischämische Insulte
Vorzeichen
•
•
•
•
•
Cephalgien
Vertigo
Kurzfristige neurologische Ausfälle
Krämpfe, Bewusstseinseinschränkung
TIA
=Transistorische ischämische
Attacke <24h
• PRIND =Prolongierte reversible
ischämische neurologische
Defizite 1 Tag bis maximal
3 – 7 Tage
Ischämische Insulte
Stadien
• I
• II
• III
• IV
• V
asymptomatische
Hirnarterienstenose
TIA
PRIND
progredienter Hirninsult
=fortschreitende Symptome
innerhalb von 6 – 48 Stunden
Kompletter Hirninfarkt – nicht
reversibel, nicht fortschreitend
Ischämische Insulte
mögliche Symptome
• Agnosie (visuelle)
• Hemianopsie
• Anosognosie
• Aphasie
• Apraxie
• Neglect
• Pushersyndrom
• Parese
• Plegie
Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
halbseitiger Gesichtsfeldausfall
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
zentrale Sprachstörung: motorisch (Broca)
„Sprechanstrengung“ – sensorisch
(Wernicke) „Sprachverständnisstörung“
Störung von Handlungen oder
Bewegungsabläufen
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
inkomplette Lähmung (Erschlaffung)
vollständige Lähmung
Ischämische Insulte
Diagnostik I
•
•
•
•
Anamnese
Körperliche Untersuchung
Vitalzeichenkontrolle
CT zum Ausschluss hämorrhagischer
Insult
• EKG und ECHO
• Labor (CK-Mb, Troponin, BZ, Fette,
Gerinnungsstatus)
Ischämische Insulte
Diagnostik II
• Doppler-Sono
• Transkraniale Sono
Ischämische Insulte
Therapie/Basismaßnahmen
•
•
•
•
Beim Patienten bleiben
Notruf
Vitalzeichenkontrolle (ggfs. BAC)
Bewusstsein kontrollieren (falls negativ ->
stabile Seitenlage, sonst 30° -Oberkörperhochlagerung
und Kopf in Mittellage; aber bei Hypotonus ->
Flachlagerung
• O2-Gabe (fallendes O2 und steigendes CO2
verschlimmern das Hirnödem)
I
Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Venöser Zugang (keine i.m. Injektionen da innerhalb von
3-5 h eventuell Lyse möglich ist!)
• RR-Senkung nur, wenn systolisch >200220 oder diastolisch >110 langsam und um maximal
20% des Ausgangswertes! Mit 25-50 mg Ebrantil i.v. oder 1-2
Kapseln Adalat oder 2-4 Hüben Nitrospray
• RR-Steigerung bei Hypotonus auf
mindestens 140 systolisch
für ausreichenden Perfusionsdruck im Gehirn mit
0,5-1ml Akrinor i.v. oder Dopamin über Perfusor
II Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Evtl. (Verängstigung infolge Paresen oder
Aphasie) leichte Sedierung gegen
Hypertonus und
Herzrhythmusstörungen infolge
endogener Adrenalinausschüttung mit 510 mg Diazepam i.v.
• Bei Exsikkose: 500 ml Ringer-LactatLösung
I Therapie nach Apoplex
• Gute medikamentöse Einstellung der
Vorerkrankungen
• Vorzeichen für Re-Infarkt beachten
• Operation bei ertrakranialen
Gefäßerkrankungen
• Mobilisation zur Gefäßprotektion
II Therapie nach Apoplex
Prophylaxen
•
•
•
•
•
•
•
Pneumonieprophylaxe
Aspirationsprophylaxe
Sturzprophylaxe
Thromboseprophylaxe
Dekubitusprophylaxe
Obstipationsprophylaxe
Kontrakturprophylaxe
III Therapie nach Apoplex
Pflege
•
•
•
•
•
•
•
Bei Schluckstörung breiige Nahrung
Bobath-Konzept
Koordination, z.B. Logopädie, KG etc.
Verunsicherung berücksichtigen
Hilfsmittel
Resignation vermeiden
Gestörte Wahrnehmung und Aufmerksamkeit
berücksichtigen
• Lagerung …
Slide 12
APOPLEX
Intrazerebrale
Blutung
Embolie
Thrombose
Kompression
Komastadien
Bewusstlosigkeit = nicht durch äußere Reize (Schmerz)
erweckbar
• I
• II
• III
• IV
• V
Bewusstlosigkeit, keine Paresen, seitengleicher RR,
gezielte Beugereaktion auf Schmerz
Bewusstlosigkeit, Paresen, Anisokorie (Pupillendifferenz
> 1 mm)
zusätzlich Streckkrämpfe (spontan oder auf Reiz) und
Augenbewegungsstörungen
schlaffer Muskeltonus, keine Reaktion auf Schmerz,
weite und reaktionslose Pupillen, Ausfall von Hirnstammreflexen (Korneal-, Schluck- und Hustenreflex)
aber erhaltene Spontanatmung
Hirntod: Apnoe, RR- und Körpertemperatur-Regulation
erloschen
Wichtige neurologische Symptome
• Agnosie (visuelle) Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
• Hemianopsie
halbseitiger Gesichtsfeldausfall
• Anosognosie
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
• Aphasie
zentrale Sprachstörung: motorisch
(Broca) „Sprechanstrengung“ –
sensorisch (Wernicke) Sprachverständnisstörung“
• Apraxie
Störung von Handlungen oder
Bewegungsabläufen
• Neglect
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
• Pushersyndrom Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
• Parese
inkomplette Lähmung (Erschlaffung)
• Plegie
vollständige Lähmung
Häufige Symptome bei
Hirninfarkt rechts
•
•
•
•
•
Linksseitenparese/plegie
Neglect
Pusher
Anosognosie
Raumorientierungsstörung
(akustisch/visuell)
Häufige Symptome bei
Hirninfarkt links
•
•
•
•
•
Rechtsseitenparese/plegie
Aphasie (motorisch/sensorisch)
Apraxie
Agnosien (seltener)
Neglect (häufig nicht erkannt)
Erhöhung des intrakranialen
Drucks
• Volumenzunahme innerhalb des Schädels (Blutung,
Tumor, Ödem, Abszess)
• Durch Störung der Blut- oder Liquorzirkulation
• => Verlagerung und Einklemmung von
Gehirnanteilen in hintere Schädelgrube und
Hinterhauptloch
• Schneller Druckanstieg => in Minuten tödlich
• Langsamer Druckanstieg => oft lange ohne
Beschwerden (TM)
Symptome (anfangs)
intrakraniale Druckerhöhung
•
•
•
•
•
Cephalgien
Übelkeit und Emesis
Singultus
Doppelbilder sehen
Antriebs- und Orientierungsstörungen
Symptome (später)
intrakraniale Druckerhöhung
• Massen- und Wälzbewegungen
• Beuge-Streck-Synergien und
Nackensteife
• Pupillen motorisch verlangsamt
• Blickdeviationen
• Pupillenkopfphänomen =gegenläufige
koordinierte Bulbusbewegungen bei passiver
Kopfbewegung
Therapie bei intrakranialer
Druckerhöhung/ Basismaßnahmen
•
•
•
•
Vermeidung weiterer Druckerhöhung
Sicherung der Vitalfunktionen
Freimachen und –halten der Atemwege
30° Oberkörperhochlagerung (falls bewusstseinsgetrübt in Kombination mit stabiler Seitenlage)
• Vermeidung von Beugung, Überstreckung
und starker Seitwärtsdrehung des Kopfes
wegen der Gefahr der Kompression der Venen =>
Druckanstieg
• Obligatorisch O2-Sonde
Therapie bei intrakranialer
Druckerhöhung/erweiterte
Maßnahmen
• Venöser Zugang
• Symptomatische medikamentöse
Therapie nach ärztlicher Anordnung
Medikamentenbeispiele:
Analgesie: 5-10 mg Morphin i.v.
Gegen Krämpfe: 10 mg Valium oder als Rektiole
Bei Therapieresistenz: Narkoseeinleitung mit 3-5 mg/kg KG
Trapanal i.v.
restriktive Volumentherapie mit maximal 500 ml RingerLaktat-Lösung i.v. (Cave! Keine Mannit- oder Sorbitlösungen!)
Subarachnoidalblutung = SAB
SAB - Schweregrade
• I
asymptomatisch oder leichter
Kopfschmerz, Meningismus
• II Kopfschmerz, Meningismus, evtl.
Hirnnervensymptome
• III Somnolenz, diskrete neurologische
Symptomatik
• IV Sopor (tiefer Schlaf) oder Koma,
neurologische Ausfälle, evtl.
Streckphänomene und vegetative Störungen
• V tiefes Koma, Streckphänomene
Subarachnoidalblutung = SAB
• URSACHE: meist spontane Ruptur eines
Aneurysmas der Hirnbasisarterien
• Vorerkrankung oft Hypertonus
• Blutaustritt in den Subarachnoidalraum (zwischen Pia
mater und Arachnoidea)
Meist vollständige Tamponade der äußeren Liquorräume
Störung der Liquorzirkulation und –resorption
Steigender intrakranialer Druck
Behinderung des venösen Abflusses
Hirnödem
Subarachnoidalblutung = SAB
• Symptome
Oft nach körperlichen Anstrengungen aus völliger
Gesundheit heraus
• Plötzlicher und heftiger in den Nacken
ausstrahlender Kopfschmerz
• Lichtempfindlichkeit
• Übelkeit und Emesis
• Verwirrtheit
• Bewusstseinsstörung bis Koma
Therapie/Basismaßnahmen
• Freimachen und –halten der Atemwege
• Sofortige Immobilisation des Patienten mit
30°- Oberkörperhochlagerung
Therapie/erweiterte Maßnahmen
• Venöser Zugang
• O2-Sonde
• Medikamente nach ärztl. Anordnung:
agitierte Pat. sedieren mit z.B. Valium (Diazepam) oder Dormicum
(Midazolam) 2-5 mg i.v.
Analgesie mit zentral wirkenden Analgetika (CAVE! Kein ASS!): z.B.
Morphin 5-10 mg i.v.
restriktive Volumentherapie mit maximal 500 ml Ringer-Laktat-Lösung i.v.
(Cave! Keine Mannit- oder Sorbitlösungen!)
Blutdruck senken (CAVE! NICHT AUF NORMALWERTE < 160mgHG
wegen der Gefahr der Minderperfusion des Gehirns!) mit z.B. 25 mg
Ebrantil i.v. oder Ca-Antagonisten per Perfusor
• Möglichst schonender Transport in Neurochirurgische
Klinik -> CT, Angiografie, OP (z.b. Aneurysmaclipping)
Ischämische Insulte
Ursachen
Embolie
• Thrombose
• Embolie
• Kompression
Kompression
Thrombose
Pathophysiologie I
Arteriosklerose infolge von:
•
•
•
•
Hypertonus (Vervierfachung des Risikos)
Diabetes mellitus
Fettstoffwechselstörung
Metabolisches Syndrom (Stammfettsucht,
Insulinresistenz mit Hyperinsulinämie, Hypertonus, D.m.,
FST)
• Nikotinabusus
• Adipositas
Pathophysiologie II
Arteriosklerose/Entstehung
•
•
•
•
Schädigung Gefäßendothel
Thrombozytenanlagerung
Hypertonus => Endothelverhärtung
Plaques (= Ablagerung von Kalk und
Fetten) an Stellen mit hoher mechanischer
Belastung (Arterienverzweigungen)
Pathophysiologie III
Arteriosklerose/Entstehung
• => zunehmende Lumeneinengung und
Gefahr von:
• Thrombose
• Embolie
• Hämodynamischem Versagen
(Herzinsuffizienz, Herzinfarkt,
Herzrhythmusstörungen => steigende
Thromboemboliegefahr!)
Wichtige Beziehungen zu
anderen chron. Erkrankungen:
• Hypertonus + Diabetes mellitus =>
Angiopathie
• Herzrhythmusstörungen
(Vorhofflimmern) => Entstehung von
Thromben im Herzen => Embolie
• Arterielle Thrombose oder Sklerose z.B.
der Arteriae carotis oder vertebralis =>
Embolie
Ischämische Insulte
Vorzeichen
•
•
•
•
•
Cephalgien
Vertigo
Kurzfristige neurologische Ausfälle
Krämpfe, Bewusstseinseinschränkung
TIA
=Transistorische ischämische
Attacke <24h
• PRIND =Prolongierte reversible
ischämische neurologische
Defizite 1 Tag bis maximal
3 – 7 Tage
Ischämische Insulte
Stadien
• I
• II
• III
• IV
• V
asymptomatische
Hirnarterienstenose
TIA
PRIND
progredienter Hirninsult
=fortschreitende Symptome
innerhalb von 6 – 48 Stunden
Kompletter Hirninfarkt – nicht
reversibel, nicht fortschreitend
Ischämische Insulte
mögliche Symptome
• Agnosie (visuelle)
• Hemianopsie
• Anosognosie
• Aphasie
• Apraxie
• Neglect
• Pushersyndrom
• Parese
• Plegie
Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
halbseitiger Gesichtsfeldausfall
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
zentrale Sprachstörung: motorisch (Broca)
„Sprechanstrengung“ – sensorisch
(Wernicke) „Sprachverständnisstörung“
Störung von Handlungen oder
Bewegungsabläufen
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
inkomplette Lähmung (Erschlaffung)
vollständige Lähmung
Ischämische Insulte
Diagnostik I
•
•
•
•
Anamnese
Körperliche Untersuchung
Vitalzeichenkontrolle
CT zum Ausschluss hämorrhagischer
Insult
• EKG und ECHO
• Labor (CK-Mb, Troponin, BZ, Fette,
Gerinnungsstatus)
Ischämische Insulte
Diagnostik II
• Doppler-Sono
• Transkraniale Sono
Ischämische Insulte
Therapie/Basismaßnahmen
•
•
•
•
Beim Patienten bleiben
Notruf
Vitalzeichenkontrolle (ggfs. BAC)
Bewusstsein kontrollieren (falls negativ ->
stabile Seitenlage, sonst 30° -Oberkörperhochlagerung
und Kopf in Mittellage; aber bei Hypotonus ->
Flachlagerung
• O2-Gabe (fallendes O2 und steigendes CO2
verschlimmern das Hirnödem)
I
Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Venöser Zugang (keine i.m. Injektionen da innerhalb von
3-5 h eventuell Lyse möglich ist!)
• RR-Senkung nur, wenn systolisch >200220 oder diastolisch >110 langsam und um maximal
20% des Ausgangswertes! Mit 25-50 mg Ebrantil i.v. oder 1-2
Kapseln Adalat oder 2-4 Hüben Nitrospray
• RR-Steigerung bei Hypotonus auf
mindestens 140 systolisch
für ausreichenden Perfusionsdruck im Gehirn mit
0,5-1ml Akrinor i.v. oder Dopamin über Perfusor
II Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Evtl. (Verängstigung infolge Paresen oder
Aphasie) leichte Sedierung gegen
Hypertonus und
Herzrhythmusstörungen infolge
endogener Adrenalinausschüttung mit 510 mg Diazepam i.v.
• Bei Exsikkose: 500 ml Ringer-LactatLösung
I Therapie nach Apoplex
• Gute medikamentöse Einstellung der
Vorerkrankungen
• Vorzeichen für Re-Infarkt beachten
• Operation bei ertrakranialen
Gefäßerkrankungen
• Mobilisation zur Gefäßprotektion
II Therapie nach Apoplex
Prophylaxen
•
•
•
•
•
•
•
Pneumonieprophylaxe
Aspirationsprophylaxe
Sturzprophylaxe
Thromboseprophylaxe
Dekubitusprophylaxe
Obstipationsprophylaxe
Kontrakturprophylaxe
III Therapie nach Apoplex
Pflege
•
•
•
•
•
•
•
Bei Schluckstörung breiige Nahrung
Bobath-Konzept
Koordination, z.B. Logopädie, KG etc.
Verunsicherung berücksichtigen
Hilfsmittel
Resignation vermeiden
Gestörte Wahrnehmung und Aufmerksamkeit
berücksichtigen
• Lagerung …
Slide 13
APOPLEX
Intrazerebrale
Blutung
Embolie
Thrombose
Kompression
Komastadien
Bewusstlosigkeit = nicht durch äußere Reize (Schmerz)
erweckbar
• I
• II
• III
• IV
• V
Bewusstlosigkeit, keine Paresen, seitengleicher RR,
gezielte Beugereaktion auf Schmerz
Bewusstlosigkeit, Paresen, Anisokorie (Pupillendifferenz
> 1 mm)
zusätzlich Streckkrämpfe (spontan oder auf Reiz) und
Augenbewegungsstörungen
schlaffer Muskeltonus, keine Reaktion auf Schmerz,
weite und reaktionslose Pupillen, Ausfall von Hirnstammreflexen (Korneal-, Schluck- und Hustenreflex)
aber erhaltene Spontanatmung
Hirntod: Apnoe, RR- und Körpertemperatur-Regulation
erloschen
Wichtige neurologische Symptome
• Agnosie (visuelle) Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
• Hemianopsie
halbseitiger Gesichtsfeldausfall
• Anosognosie
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
• Aphasie
zentrale Sprachstörung: motorisch
(Broca) „Sprechanstrengung“ –
sensorisch (Wernicke) Sprachverständnisstörung“
• Apraxie
Störung von Handlungen oder
Bewegungsabläufen
• Neglect
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
• Pushersyndrom Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
• Parese
inkomplette Lähmung (Erschlaffung)
• Plegie
vollständige Lähmung
Häufige Symptome bei
Hirninfarkt rechts
•
•
•
•
•
Linksseitenparese/plegie
Neglect
Pusher
Anosognosie
Raumorientierungsstörung
(akustisch/visuell)
Häufige Symptome bei
Hirninfarkt links
•
•
•
•
•
Rechtsseitenparese/plegie
Aphasie (motorisch/sensorisch)
Apraxie
Agnosien (seltener)
Neglect (häufig nicht erkannt)
Erhöhung des intrakranialen
Drucks
• Volumenzunahme innerhalb des Schädels (Blutung,
Tumor, Ödem, Abszess)
• Durch Störung der Blut- oder Liquorzirkulation
• => Verlagerung und Einklemmung von
Gehirnanteilen in hintere Schädelgrube und
Hinterhauptloch
• Schneller Druckanstieg => in Minuten tödlich
• Langsamer Druckanstieg => oft lange ohne
Beschwerden (TM)
Symptome (anfangs)
intrakraniale Druckerhöhung
•
•
•
•
•
Cephalgien
Übelkeit und Emesis
Singultus
Doppelbilder sehen
Antriebs- und Orientierungsstörungen
Symptome (später)
intrakraniale Druckerhöhung
• Massen- und Wälzbewegungen
• Beuge-Streck-Synergien und
Nackensteife
• Pupillen motorisch verlangsamt
• Blickdeviationen
• Pupillenkopfphänomen =gegenläufige
koordinierte Bulbusbewegungen bei passiver
Kopfbewegung
Therapie bei intrakranialer
Druckerhöhung/ Basismaßnahmen
•
•
•
•
Vermeidung weiterer Druckerhöhung
Sicherung der Vitalfunktionen
Freimachen und –halten der Atemwege
30° Oberkörperhochlagerung (falls bewusstseinsgetrübt in Kombination mit stabiler Seitenlage)
• Vermeidung von Beugung, Überstreckung
und starker Seitwärtsdrehung des Kopfes
wegen der Gefahr der Kompression der Venen =>
Druckanstieg
• Obligatorisch O2-Sonde
Therapie bei intrakranialer
Druckerhöhung/erweiterte
Maßnahmen
• Venöser Zugang
• Symptomatische medikamentöse
Therapie nach ärztlicher Anordnung
Medikamentenbeispiele:
Analgesie: 5-10 mg Morphin i.v.
Gegen Krämpfe: 10 mg Valium oder als Rektiole
Bei Therapieresistenz: Narkoseeinleitung mit 3-5 mg/kg KG
Trapanal i.v.
restriktive Volumentherapie mit maximal 500 ml RingerLaktat-Lösung i.v. (Cave! Keine Mannit- oder Sorbitlösungen!)
Subarachnoidalblutung = SAB
SAB - Schweregrade
• I
asymptomatisch oder leichter
Kopfschmerz, Meningismus
• II Kopfschmerz, Meningismus, evtl.
Hirnnervensymptome
• III Somnolenz, diskrete neurologische
Symptomatik
• IV Sopor (tiefer Schlaf) oder Koma,
neurologische Ausfälle, evtl.
Streckphänomene und vegetative Störungen
• V tiefes Koma, Streckphänomene
Subarachnoidalblutung = SAB
• URSACHE: meist spontane Ruptur eines
Aneurysmas der Hirnbasisarterien
• Vorerkrankung oft Hypertonus
• Blutaustritt in den Subarachnoidalraum (zwischen Pia
mater und Arachnoidea)
Meist vollständige Tamponade der äußeren Liquorräume
Störung der Liquorzirkulation und –resorption
Steigender intrakranialer Druck
Behinderung des venösen Abflusses
Hirnödem
Subarachnoidalblutung = SAB
• Symptome
Oft nach körperlichen Anstrengungen aus völliger
Gesundheit heraus
• Plötzlicher und heftiger in den Nacken
ausstrahlender Kopfschmerz
• Lichtempfindlichkeit
• Übelkeit und Emesis
• Verwirrtheit
• Bewusstseinsstörung bis Koma
Therapie/Basismaßnahmen
• Freimachen und –halten der Atemwege
• Sofortige Immobilisation des Patienten mit
30°- Oberkörperhochlagerung
Therapie/erweiterte Maßnahmen
• Venöser Zugang
• O2-Sonde
• Medikamente nach ärztl. Anordnung:
agitierte Pat. sedieren mit z.B. Valium (Diazepam) oder Dormicum
(Midazolam) 2-5 mg i.v.
Analgesie mit zentral wirkenden Analgetika (CAVE! Kein ASS!): z.B.
Morphin 5-10 mg i.v.
restriktive Volumentherapie mit maximal 500 ml Ringer-Laktat-Lösung i.v.
(Cave! Keine Mannit- oder Sorbitlösungen!)
Blutdruck senken (CAVE! NICHT AUF NORMALWERTE < 160mgHG
wegen der Gefahr der Minderperfusion des Gehirns!) mit z.B. 25 mg
Ebrantil i.v. oder Ca-Antagonisten per Perfusor
• Möglichst schonender Transport in Neurochirurgische
Klinik -> CT, Angiografie, OP (z.b. Aneurysmaclipping)
Ischämische Insulte
Ursachen
Embolie
• Thrombose
• Embolie
• Kompression
Kompression
Thrombose
Pathophysiologie I
Arteriosklerose infolge von:
•
•
•
•
Hypertonus (Vervierfachung des Risikos)
Diabetes mellitus
Fettstoffwechselstörung
Metabolisches Syndrom (Stammfettsucht,
Insulinresistenz mit Hyperinsulinämie, Hypertonus, D.m.,
FST)
• Nikotinabusus
• Adipositas
Pathophysiologie II
Arteriosklerose/Entstehung
•
•
•
•
Schädigung Gefäßendothel
Thrombozytenanlagerung
Hypertonus => Endothelverhärtung
Plaques (= Ablagerung von Kalk und
Fetten) an Stellen mit hoher mechanischer
Belastung (Arterienverzweigungen)
Pathophysiologie III
Arteriosklerose/Entstehung
• => zunehmende Lumeneinengung und
Gefahr von:
• Thrombose
• Embolie
• Hämodynamischem Versagen
(Herzinsuffizienz, Herzinfarkt,
Herzrhythmusstörungen => steigende
Thromboemboliegefahr!)
Wichtige Beziehungen zu
anderen chron. Erkrankungen:
• Hypertonus + Diabetes mellitus =>
Angiopathie
• Herzrhythmusstörungen
(Vorhofflimmern) => Entstehung von
Thromben im Herzen => Embolie
• Arterielle Thrombose oder Sklerose z.B.
der Arteriae carotis oder vertebralis =>
Embolie
Ischämische Insulte
Vorzeichen
•
•
•
•
•
Cephalgien
Vertigo
Kurzfristige neurologische Ausfälle
Krämpfe, Bewusstseinseinschränkung
TIA
=Transistorische ischämische
Attacke <24h
• PRIND =Prolongierte reversible
ischämische neurologische
Defizite 1 Tag bis maximal
3 – 7 Tage
Ischämische Insulte
Stadien
• I
• II
• III
• IV
• V
asymptomatische
Hirnarterienstenose
TIA
PRIND
progredienter Hirninsult
=fortschreitende Symptome
innerhalb von 6 – 48 Stunden
Kompletter Hirninfarkt – nicht
reversibel, nicht fortschreitend
Ischämische Insulte
mögliche Symptome
• Agnosie (visuelle)
• Hemianopsie
• Anosognosie
• Aphasie
• Apraxie
• Neglect
• Pushersyndrom
• Parese
• Plegie
Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
halbseitiger Gesichtsfeldausfall
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
zentrale Sprachstörung: motorisch (Broca)
„Sprechanstrengung“ – sensorisch
(Wernicke) „Sprachverständnisstörung“
Störung von Handlungen oder
Bewegungsabläufen
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
inkomplette Lähmung (Erschlaffung)
vollständige Lähmung
Ischämische Insulte
Diagnostik I
•
•
•
•
Anamnese
Körperliche Untersuchung
Vitalzeichenkontrolle
CT zum Ausschluss hämorrhagischer
Insult
• EKG und ECHO
• Labor (CK-Mb, Troponin, BZ, Fette,
Gerinnungsstatus)
Ischämische Insulte
Diagnostik II
• Doppler-Sono
• Transkraniale Sono
Ischämische Insulte
Therapie/Basismaßnahmen
•
•
•
•
Beim Patienten bleiben
Notruf
Vitalzeichenkontrolle (ggfs. BAC)
Bewusstsein kontrollieren (falls negativ ->
stabile Seitenlage, sonst 30° -Oberkörperhochlagerung
und Kopf in Mittellage; aber bei Hypotonus ->
Flachlagerung
• O2-Gabe (fallendes O2 und steigendes CO2
verschlimmern das Hirnödem)
I
Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Venöser Zugang (keine i.m. Injektionen da innerhalb von
3-5 h eventuell Lyse möglich ist!)
• RR-Senkung nur, wenn systolisch >200220 oder diastolisch >110 langsam und um maximal
20% des Ausgangswertes! Mit 25-50 mg Ebrantil i.v. oder 1-2
Kapseln Adalat oder 2-4 Hüben Nitrospray
• RR-Steigerung bei Hypotonus auf
mindestens 140 systolisch
für ausreichenden Perfusionsdruck im Gehirn mit
0,5-1ml Akrinor i.v. oder Dopamin über Perfusor
II Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Evtl. (Verängstigung infolge Paresen oder
Aphasie) leichte Sedierung gegen
Hypertonus und
Herzrhythmusstörungen infolge
endogener Adrenalinausschüttung mit 510 mg Diazepam i.v.
• Bei Exsikkose: 500 ml Ringer-LactatLösung
I Therapie nach Apoplex
• Gute medikamentöse Einstellung der
Vorerkrankungen
• Vorzeichen für Re-Infarkt beachten
• Operation bei ertrakranialen
Gefäßerkrankungen
• Mobilisation zur Gefäßprotektion
II Therapie nach Apoplex
Prophylaxen
•
•
•
•
•
•
•
Pneumonieprophylaxe
Aspirationsprophylaxe
Sturzprophylaxe
Thromboseprophylaxe
Dekubitusprophylaxe
Obstipationsprophylaxe
Kontrakturprophylaxe
III Therapie nach Apoplex
Pflege
•
•
•
•
•
•
•
Bei Schluckstörung breiige Nahrung
Bobath-Konzept
Koordination, z.B. Logopädie, KG etc.
Verunsicherung berücksichtigen
Hilfsmittel
Resignation vermeiden
Gestörte Wahrnehmung und Aufmerksamkeit
berücksichtigen
• Lagerung …
Slide 14
APOPLEX
Intrazerebrale
Blutung
Embolie
Thrombose
Kompression
Komastadien
Bewusstlosigkeit = nicht durch äußere Reize (Schmerz)
erweckbar
• I
• II
• III
• IV
• V
Bewusstlosigkeit, keine Paresen, seitengleicher RR,
gezielte Beugereaktion auf Schmerz
Bewusstlosigkeit, Paresen, Anisokorie (Pupillendifferenz
> 1 mm)
zusätzlich Streckkrämpfe (spontan oder auf Reiz) und
Augenbewegungsstörungen
schlaffer Muskeltonus, keine Reaktion auf Schmerz,
weite und reaktionslose Pupillen, Ausfall von Hirnstammreflexen (Korneal-, Schluck- und Hustenreflex)
aber erhaltene Spontanatmung
Hirntod: Apnoe, RR- und Körpertemperatur-Regulation
erloschen
Wichtige neurologische Symptome
• Agnosie (visuelle) Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
• Hemianopsie
halbseitiger Gesichtsfeldausfall
• Anosognosie
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
• Aphasie
zentrale Sprachstörung: motorisch
(Broca) „Sprechanstrengung“ –
sensorisch (Wernicke) Sprachverständnisstörung“
• Apraxie
Störung von Handlungen oder
Bewegungsabläufen
• Neglect
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
• Pushersyndrom Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
• Parese
inkomplette Lähmung (Erschlaffung)
• Plegie
vollständige Lähmung
Häufige Symptome bei
Hirninfarkt rechts
•
•
•
•
•
Linksseitenparese/plegie
Neglect
Pusher
Anosognosie
Raumorientierungsstörung
(akustisch/visuell)
Häufige Symptome bei
Hirninfarkt links
•
•
•
•
•
Rechtsseitenparese/plegie
Aphasie (motorisch/sensorisch)
Apraxie
Agnosien (seltener)
Neglect (häufig nicht erkannt)
Erhöhung des intrakranialen
Drucks
• Volumenzunahme innerhalb des Schädels (Blutung,
Tumor, Ödem, Abszess)
• Durch Störung der Blut- oder Liquorzirkulation
• => Verlagerung und Einklemmung von
Gehirnanteilen in hintere Schädelgrube und
Hinterhauptloch
• Schneller Druckanstieg => in Minuten tödlich
• Langsamer Druckanstieg => oft lange ohne
Beschwerden (TM)
Symptome (anfangs)
intrakraniale Druckerhöhung
•
•
•
•
•
Cephalgien
Übelkeit und Emesis
Singultus
Doppelbilder sehen
Antriebs- und Orientierungsstörungen
Symptome (später)
intrakraniale Druckerhöhung
• Massen- und Wälzbewegungen
• Beuge-Streck-Synergien und
Nackensteife
• Pupillen motorisch verlangsamt
• Blickdeviationen
• Pupillenkopfphänomen =gegenläufige
koordinierte Bulbusbewegungen bei passiver
Kopfbewegung
Therapie bei intrakranialer
Druckerhöhung/ Basismaßnahmen
•
•
•
•
Vermeidung weiterer Druckerhöhung
Sicherung der Vitalfunktionen
Freimachen und –halten der Atemwege
30° Oberkörperhochlagerung (falls bewusstseinsgetrübt in Kombination mit stabiler Seitenlage)
• Vermeidung von Beugung, Überstreckung
und starker Seitwärtsdrehung des Kopfes
wegen der Gefahr der Kompression der Venen =>
Druckanstieg
• Obligatorisch O2-Sonde
Therapie bei intrakranialer
Druckerhöhung/erweiterte
Maßnahmen
• Venöser Zugang
• Symptomatische medikamentöse
Therapie nach ärztlicher Anordnung
Medikamentenbeispiele:
Analgesie: 5-10 mg Morphin i.v.
Gegen Krämpfe: 10 mg Valium oder als Rektiole
Bei Therapieresistenz: Narkoseeinleitung mit 3-5 mg/kg KG
Trapanal i.v.
restriktive Volumentherapie mit maximal 500 ml RingerLaktat-Lösung i.v. (Cave! Keine Mannit- oder Sorbitlösungen!)
Subarachnoidalblutung = SAB
SAB - Schweregrade
• I
asymptomatisch oder leichter
Kopfschmerz, Meningismus
• II Kopfschmerz, Meningismus, evtl.
Hirnnervensymptome
• III Somnolenz, diskrete neurologische
Symptomatik
• IV Sopor (tiefer Schlaf) oder Koma,
neurologische Ausfälle, evtl.
Streckphänomene und vegetative Störungen
• V tiefes Koma, Streckphänomene
Subarachnoidalblutung = SAB
• URSACHE: meist spontane Ruptur eines
Aneurysmas der Hirnbasisarterien
• Vorerkrankung oft Hypertonus
• Blutaustritt in den Subarachnoidalraum (zwischen Pia
mater und Arachnoidea)
Meist vollständige Tamponade der äußeren Liquorräume
Störung der Liquorzirkulation und –resorption
Steigender intrakranialer Druck
Behinderung des venösen Abflusses
Hirnödem
Subarachnoidalblutung = SAB
• Symptome
Oft nach körperlichen Anstrengungen aus völliger
Gesundheit heraus
• Plötzlicher und heftiger in den Nacken
ausstrahlender Kopfschmerz
• Lichtempfindlichkeit
• Übelkeit und Emesis
• Verwirrtheit
• Bewusstseinsstörung bis Koma
Therapie/Basismaßnahmen
• Freimachen und –halten der Atemwege
• Sofortige Immobilisation des Patienten mit
30°- Oberkörperhochlagerung
Therapie/erweiterte Maßnahmen
• Venöser Zugang
• O2-Sonde
• Medikamente nach ärztl. Anordnung:
agitierte Pat. sedieren mit z.B. Valium (Diazepam) oder Dormicum
(Midazolam) 2-5 mg i.v.
Analgesie mit zentral wirkenden Analgetika (CAVE! Kein ASS!): z.B.
Morphin 5-10 mg i.v.
restriktive Volumentherapie mit maximal 500 ml Ringer-Laktat-Lösung i.v.
(Cave! Keine Mannit- oder Sorbitlösungen!)
Blutdruck senken (CAVE! NICHT AUF NORMALWERTE < 160mgHG
wegen der Gefahr der Minderperfusion des Gehirns!) mit z.B. 25 mg
Ebrantil i.v. oder Ca-Antagonisten per Perfusor
• Möglichst schonender Transport in Neurochirurgische
Klinik -> CT, Angiografie, OP (z.b. Aneurysmaclipping)
Ischämische Insulte
Ursachen
Embolie
• Thrombose
• Embolie
• Kompression
Kompression
Thrombose
Pathophysiologie I
Arteriosklerose infolge von:
•
•
•
•
Hypertonus (Vervierfachung des Risikos)
Diabetes mellitus
Fettstoffwechselstörung
Metabolisches Syndrom (Stammfettsucht,
Insulinresistenz mit Hyperinsulinämie, Hypertonus, D.m.,
FST)
• Nikotinabusus
• Adipositas
Pathophysiologie II
Arteriosklerose/Entstehung
•
•
•
•
Schädigung Gefäßendothel
Thrombozytenanlagerung
Hypertonus => Endothelverhärtung
Plaques (= Ablagerung von Kalk und
Fetten) an Stellen mit hoher mechanischer
Belastung (Arterienverzweigungen)
Pathophysiologie III
Arteriosklerose/Entstehung
• => zunehmende Lumeneinengung und
Gefahr von:
• Thrombose
• Embolie
• Hämodynamischem Versagen
(Herzinsuffizienz, Herzinfarkt,
Herzrhythmusstörungen => steigende
Thromboemboliegefahr!)
Wichtige Beziehungen zu
anderen chron. Erkrankungen:
• Hypertonus + Diabetes mellitus =>
Angiopathie
• Herzrhythmusstörungen
(Vorhofflimmern) => Entstehung von
Thromben im Herzen => Embolie
• Arterielle Thrombose oder Sklerose z.B.
der Arteriae carotis oder vertebralis =>
Embolie
Ischämische Insulte
Vorzeichen
•
•
•
•
•
Cephalgien
Vertigo
Kurzfristige neurologische Ausfälle
Krämpfe, Bewusstseinseinschränkung
TIA
=Transistorische ischämische
Attacke <24h
• PRIND =Prolongierte reversible
ischämische neurologische
Defizite 1 Tag bis maximal
3 – 7 Tage
Ischämische Insulte
Stadien
• I
• II
• III
• IV
• V
asymptomatische
Hirnarterienstenose
TIA
PRIND
progredienter Hirninsult
=fortschreitende Symptome
innerhalb von 6 – 48 Stunden
Kompletter Hirninfarkt – nicht
reversibel, nicht fortschreitend
Ischämische Insulte
mögliche Symptome
• Agnosie (visuelle)
• Hemianopsie
• Anosognosie
• Aphasie
• Apraxie
• Neglect
• Pushersyndrom
• Parese
• Plegie
Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
halbseitiger Gesichtsfeldausfall
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
zentrale Sprachstörung: motorisch (Broca)
„Sprechanstrengung“ – sensorisch
(Wernicke) „Sprachverständnisstörung“
Störung von Handlungen oder
Bewegungsabläufen
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
inkomplette Lähmung (Erschlaffung)
vollständige Lähmung
Ischämische Insulte
Diagnostik I
•
•
•
•
Anamnese
Körperliche Untersuchung
Vitalzeichenkontrolle
CT zum Ausschluss hämorrhagischer
Insult
• EKG und ECHO
• Labor (CK-Mb, Troponin, BZ, Fette,
Gerinnungsstatus)
Ischämische Insulte
Diagnostik II
• Doppler-Sono
• Transkraniale Sono
Ischämische Insulte
Therapie/Basismaßnahmen
•
•
•
•
Beim Patienten bleiben
Notruf
Vitalzeichenkontrolle (ggfs. BAC)
Bewusstsein kontrollieren (falls negativ ->
stabile Seitenlage, sonst 30° -Oberkörperhochlagerung
und Kopf in Mittellage; aber bei Hypotonus ->
Flachlagerung
• O2-Gabe (fallendes O2 und steigendes CO2
verschlimmern das Hirnödem)
I
Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Venöser Zugang (keine i.m. Injektionen da innerhalb von
3-5 h eventuell Lyse möglich ist!)
• RR-Senkung nur, wenn systolisch >200220 oder diastolisch >110 langsam und um maximal
20% des Ausgangswertes! Mit 25-50 mg Ebrantil i.v. oder 1-2
Kapseln Adalat oder 2-4 Hüben Nitrospray
• RR-Steigerung bei Hypotonus auf
mindestens 140 systolisch
für ausreichenden Perfusionsdruck im Gehirn mit
0,5-1ml Akrinor i.v. oder Dopamin über Perfusor
II Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Evtl. (Verängstigung infolge Paresen oder
Aphasie) leichte Sedierung gegen
Hypertonus und
Herzrhythmusstörungen infolge
endogener Adrenalinausschüttung mit 510 mg Diazepam i.v.
• Bei Exsikkose: 500 ml Ringer-LactatLösung
I Therapie nach Apoplex
• Gute medikamentöse Einstellung der
Vorerkrankungen
• Vorzeichen für Re-Infarkt beachten
• Operation bei ertrakranialen
Gefäßerkrankungen
• Mobilisation zur Gefäßprotektion
II Therapie nach Apoplex
Prophylaxen
•
•
•
•
•
•
•
Pneumonieprophylaxe
Aspirationsprophylaxe
Sturzprophylaxe
Thromboseprophylaxe
Dekubitusprophylaxe
Obstipationsprophylaxe
Kontrakturprophylaxe
III Therapie nach Apoplex
Pflege
•
•
•
•
•
•
•
Bei Schluckstörung breiige Nahrung
Bobath-Konzept
Koordination, z.B. Logopädie, KG etc.
Verunsicherung berücksichtigen
Hilfsmittel
Resignation vermeiden
Gestörte Wahrnehmung und Aufmerksamkeit
berücksichtigen
• Lagerung …
Slide 15
APOPLEX
Intrazerebrale
Blutung
Embolie
Thrombose
Kompression
Komastadien
Bewusstlosigkeit = nicht durch äußere Reize (Schmerz)
erweckbar
• I
• II
• III
• IV
• V
Bewusstlosigkeit, keine Paresen, seitengleicher RR,
gezielte Beugereaktion auf Schmerz
Bewusstlosigkeit, Paresen, Anisokorie (Pupillendifferenz
> 1 mm)
zusätzlich Streckkrämpfe (spontan oder auf Reiz) und
Augenbewegungsstörungen
schlaffer Muskeltonus, keine Reaktion auf Schmerz,
weite und reaktionslose Pupillen, Ausfall von Hirnstammreflexen (Korneal-, Schluck- und Hustenreflex)
aber erhaltene Spontanatmung
Hirntod: Apnoe, RR- und Körpertemperatur-Regulation
erloschen
Wichtige neurologische Symptome
• Agnosie (visuelle) Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
• Hemianopsie
halbseitiger Gesichtsfeldausfall
• Anosognosie
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
• Aphasie
zentrale Sprachstörung: motorisch
(Broca) „Sprechanstrengung“ –
sensorisch (Wernicke) Sprachverständnisstörung“
• Apraxie
Störung von Handlungen oder
Bewegungsabläufen
• Neglect
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
• Pushersyndrom Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
• Parese
inkomplette Lähmung (Erschlaffung)
• Plegie
vollständige Lähmung
Häufige Symptome bei
Hirninfarkt rechts
•
•
•
•
•
Linksseitenparese/plegie
Neglect
Pusher
Anosognosie
Raumorientierungsstörung
(akustisch/visuell)
Häufige Symptome bei
Hirninfarkt links
•
•
•
•
•
Rechtsseitenparese/plegie
Aphasie (motorisch/sensorisch)
Apraxie
Agnosien (seltener)
Neglect (häufig nicht erkannt)
Erhöhung des intrakranialen
Drucks
• Volumenzunahme innerhalb des Schädels (Blutung,
Tumor, Ödem, Abszess)
• Durch Störung der Blut- oder Liquorzirkulation
• => Verlagerung und Einklemmung von
Gehirnanteilen in hintere Schädelgrube und
Hinterhauptloch
• Schneller Druckanstieg => in Minuten tödlich
• Langsamer Druckanstieg => oft lange ohne
Beschwerden (TM)
Symptome (anfangs)
intrakraniale Druckerhöhung
•
•
•
•
•
Cephalgien
Übelkeit und Emesis
Singultus
Doppelbilder sehen
Antriebs- und Orientierungsstörungen
Symptome (später)
intrakraniale Druckerhöhung
• Massen- und Wälzbewegungen
• Beuge-Streck-Synergien und
Nackensteife
• Pupillen motorisch verlangsamt
• Blickdeviationen
• Pupillenkopfphänomen =gegenläufige
koordinierte Bulbusbewegungen bei passiver
Kopfbewegung
Therapie bei intrakranialer
Druckerhöhung/ Basismaßnahmen
•
•
•
•
Vermeidung weiterer Druckerhöhung
Sicherung der Vitalfunktionen
Freimachen und –halten der Atemwege
30° Oberkörperhochlagerung (falls bewusstseinsgetrübt in Kombination mit stabiler Seitenlage)
• Vermeidung von Beugung, Überstreckung
und starker Seitwärtsdrehung des Kopfes
wegen der Gefahr der Kompression der Venen =>
Druckanstieg
• Obligatorisch O2-Sonde
Therapie bei intrakranialer
Druckerhöhung/erweiterte
Maßnahmen
• Venöser Zugang
• Symptomatische medikamentöse
Therapie nach ärztlicher Anordnung
Medikamentenbeispiele:
Analgesie: 5-10 mg Morphin i.v.
Gegen Krämpfe: 10 mg Valium oder als Rektiole
Bei Therapieresistenz: Narkoseeinleitung mit 3-5 mg/kg KG
Trapanal i.v.
restriktive Volumentherapie mit maximal 500 ml RingerLaktat-Lösung i.v. (Cave! Keine Mannit- oder Sorbitlösungen!)
Subarachnoidalblutung = SAB
SAB - Schweregrade
• I
asymptomatisch oder leichter
Kopfschmerz, Meningismus
• II Kopfschmerz, Meningismus, evtl.
Hirnnervensymptome
• III Somnolenz, diskrete neurologische
Symptomatik
• IV Sopor (tiefer Schlaf) oder Koma,
neurologische Ausfälle, evtl.
Streckphänomene und vegetative Störungen
• V tiefes Koma, Streckphänomene
Subarachnoidalblutung = SAB
• URSACHE: meist spontane Ruptur eines
Aneurysmas der Hirnbasisarterien
• Vorerkrankung oft Hypertonus
• Blutaustritt in den Subarachnoidalraum (zwischen Pia
mater und Arachnoidea)
Meist vollständige Tamponade der äußeren Liquorräume
Störung der Liquorzirkulation und –resorption
Steigender intrakranialer Druck
Behinderung des venösen Abflusses
Hirnödem
Subarachnoidalblutung = SAB
• Symptome
Oft nach körperlichen Anstrengungen aus völliger
Gesundheit heraus
• Plötzlicher und heftiger in den Nacken
ausstrahlender Kopfschmerz
• Lichtempfindlichkeit
• Übelkeit und Emesis
• Verwirrtheit
• Bewusstseinsstörung bis Koma
Therapie/Basismaßnahmen
• Freimachen und –halten der Atemwege
• Sofortige Immobilisation des Patienten mit
30°- Oberkörperhochlagerung
Therapie/erweiterte Maßnahmen
• Venöser Zugang
• O2-Sonde
• Medikamente nach ärztl. Anordnung:
agitierte Pat. sedieren mit z.B. Valium (Diazepam) oder Dormicum
(Midazolam) 2-5 mg i.v.
Analgesie mit zentral wirkenden Analgetika (CAVE! Kein ASS!): z.B.
Morphin 5-10 mg i.v.
restriktive Volumentherapie mit maximal 500 ml Ringer-Laktat-Lösung i.v.
(Cave! Keine Mannit- oder Sorbitlösungen!)
Blutdruck senken (CAVE! NICHT AUF NORMALWERTE < 160mgHG
wegen der Gefahr der Minderperfusion des Gehirns!) mit z.B. 25 mg
Ebrantil i.v. oder Ca-Antagonisten per Perfusor
• Möglichst schonender Transport in Neurochirurgische
Klinik -> CT, Angiografie, OP (z.b. Aneurysmaclipping)
Ischämische Insulte
Ursachen
Embolie
• Thrombose
• Embolie
• Kompression
Kompression
Thrombose
Pathophysiologie I
Arteriosklerose infolge von:
•
•
•
•
Hypertonus (Vervierfachung des Risikos)
Diabetes mellitus
Fettstoffwechselstörung
Metabolisches Syndrom (Stammfettsucht,
Insulinresistenz mit Hyperinsulinämie, Hypertonus, D.m.,
FST)
• Nikotinabusus
• Adipositas
Pathophysiologie II
Arteriosklerose/Entstehung
•
•
•
•
Schädigung Gefäßendothel
Thrombozytenanlagerung
Hypertonus => Endothelverhärtung
Plaques (= Ablagerung von Kalk und
Fetten) an Stellen mit hoher mechanischer
Belastung (Arterienverzweigungen)
Pathophysiologie III
Arteriosklerose/Entstehung
• => zunehmende Lumeneinengung und
Gefahr von:
• Thrombose
• Embolie
• Hämodynamischem Versagen
(Herzinsuffizienz, Herzinfarkt,
Herzrhythmusstörungen => steigende
Thromboemboliegefahr!)
Wichtige Beziehungen zu
anderen chron. Erkrankungen:
• Hypertonus + Diabetes mellitus =>
Angiopathie
• Herzrhythmusstörungen
(Vorhofflimmern) => Entstehung von
Thromben im Herzen => Embolie
• Arterielle Thrombose oder Sklerose z.B.
der Arteriae carotis oder vertebralis =>
Embolie
Ischämische Insulte
Vorzeichen
•
•
•
•
•
Cephalgien
Vertigo
Kurzfristige neurologische Ausfälle
Krämpfe, Bewusstseinseinschränkung
TIA
=Transistorische ischämische
Attacke <24h
• PRIND =Prolongierte reversible
ischämische neurologische
Defizite 1 Tag bis maximal
3 – 7 Tage
Ischämische Insulte
Stadien
• I
• II
• III
• IV
• V
asymptomatische
Hirnarterienstenose
TIA
PRIND
progredienter Hirninsult
=fortschreitende Symptome
innerhalb von 6 – 48 Stunden
Kompletter Hirninfarkt – nicht
reversibel, nicht fortschreitend
Ischämische Insulte
mögliche Symptome
• Agnosie (visuelle)
• Hemianopsie
• Anosognosie
• Aphasie
• Apraxie
• Neglect
• Pushersyndrom
• Parese
• Plegie
Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
halbseitiger Gesichtsfeldausfall
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
zentrale Sprachstörung: motorisch (Broca)
„Sprechanstrengung“ – sensorisch
(Wernicke) „Sprachverständnisstörung“
Störung von Handlungen oder
Bewegungsabläufen
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
inkomplette Lähmung (Erschlaffung)
vollständige Lähmung
Ischämische Insulte
Diagnostik I
•
•
•
•
Anamnese
Körperliche Untersuchung
Vitalzeichenkontrolle
CT zum Ausschluss hämorrhagischer
Insult
• EKG und ECHO
• Labor (CK-Mb, Troponin, BZ, Fette,
Gerinnungsstatus)
Ischämische Insulte
Diagnostik II
• Doppler-Sono
• Transkraniale Sono
Ischämische Insulte
Therapie/Basismaßnahmen
•
•
•
•
Beim Patienten bleiben
Notruf
Vitalzeichenkontrolle (ggfs. BAC)
Bewusstsein kontrollieren (falls negativ ->
stabile Seitenlage, sonst 30° -Oberkörperhochlagerung
und Kopf in Mittellage; aber bei Hypotonus ->
Flachlagerung
• O2-Gabe (fallendes O2 und steigendes CO2
verschlimmern das Hirnödem)
I
Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Venöser Zugang (keine i.m. Injektionen da innerhalb von
3-5 h eventuell Lyse möglich ist!)
• RR-Senkung nur, wenn systolisch >200220 oder diastolisch >110 langsam und um maximal
20% des Ausgangswertes! Mit 25-50 mg Ebrantil i.v. oder 1-2
Kapseln Adalat oder 2-4 Hüben Nitrospray
• RR-Steigerung bei Hypotonus auf
mindestens 140 systolisch
für ausreichenden Perfusionsdruck im Gehirn mit
0,5-1ml Akrinor i.v. oder Dopamin über Perfusor
II Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Evtl. (Verängstigung infolge Paresen oder
Aphasie) leichte Sedierung gegen
Hypertonus und
Herzrhythmusstörungen infolge
endogener Adrenalinausschüttung mit 510 mg Diazepam i.v.
• Bei Exsikkose: 500 ml Ringer-LactatLösung
I Therapie nach Apoplex
• Gute medikamentöse Einstellung der
Vorerkrankungen
• Vorzeichen für Re-Infarkt beachten
• Operation bei ertrakranialen
Gefäßerkrankungen
• Mobilisation zur Gefäßprotektion
II Therapie nach Apoplex
Prophylaxen
•
•
•
•
•
•
•
Pneumonieprophylaxe
Aspirationsprophylaxe
Sturzprophylaxe
Thromboseprophylaxe
Dekubitusprophylaxe
Obstipationsprophylaxe
Kontrakturprophylaxe
III Therapie nach Apoplex
Pflege
•
•
•
•
•
•
•
Bei Schluckstörung breiige Nahrung
Bobath-Konzept
Koordination, z.B. Logopädie, KG etc.
Verunsicherung berücksichtigen
Hilfsmittel
Resignation vermeiden
Gestörte Wahrnehmung und Aufmerksamkeit
berücksichtigen
• Lagerung …
Slide 16
APOPLEX
Intrazerebrale
Blutung
Embolie
Thrombose
Kompression
Komastadien
Bewusstlosigkeit = nicht durch äußere Reize (Schmerz)
erweckbar
• I
• II
• III
• IV
• V
Bewusstlosigkeit, keine Paresen, seitengleicher RR,
gezielte Beugereaktion auf Schmerz
Bewusstlosigkeit, Paresen, Anisokorie (Pupillendifferenz
> 1 mm)
zusätzlich Streckkrämpfe (spontan oder auf Reiz) und
Augenbewegungsstörungen
schlaffer Muskeltonus, keine Reaktion auf Schmerz,
weite und reaktionslose Pupillen, Ausfall von Hirnstammreflexen (Korneal-, Schluck- und Hustenreflex)
aber erhaltene Spontanatmung
Hirntod: Apnoe, RR- und Körpertemperatur-Regulation
erloschen
Wichtige neurologische Symptome
• Agnosie (visuelle) Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
• Hemianopsie
halbseitiger Gesichtsfeldausfall
• Anosognosie
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
• Aphasie
zentrale Sprachstörung: motorisch
(Broca) „Sprechanstrengung“ –
sensorisch (Wernicke) Sprachverständnisstörung“
• Apraxie
Störung von Handlungen oder
Bewegungsabläufen
• Neglect
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
• Pushersyndrom Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
• Parese
inkomplette Lähmung (Erschlaffung)
• Plegie
vollständige Lähmung
Häufige Symptome bei
Hirninfarkt rechts
•
•
•
•
•
Linksseitenparese/plegie
Neglect
Pusher
Anosognosie
Raumorientierungsstörung
(akustisch/visuell)
Häufige Symptome bei
Hirninfarkt links
•
•
•
•
•
Rechtsseitenparese/plegie
Aphasie (motorisch/sensorisch)
Apraxie
Agnosien (seltener)
Neglect (häufig nicht erkannt)
Erhöhung des intrakranialen
Drucks
• Volumenzunahme innerhalb des Schädels (Blutung,
Tumor, Ödem, Abszess)
• Durch Störung der Blut- oder Liquorzirkulation
• => Verlagerung und Einklemmung von
Gehirnanteilen in hintere Schädelgrube und
Hinterhauptloch
• Schneller Druckanstieg => in Minuten tödlich
• Langsamer Druckanstieg => oft lange ohne
Beschwerden (TM)
Symptome (anfangs)
intrakraniale Druckerhöhung
•
•
•
•
•
Cephalgien
Übelkeit und Emesis
Singultus
Doppelbilder sehen
Antriebs- und Orientierungsstörungen
Symptome (später)
intrakraniale Druckerhöhung
• Massen- und Wälzbewegungen
• Beuge-Streck-Synergien und
Nackensteife
• Pupillen motorisch verlangsamt
• Blickdeviationen
• Pupillenkopfphänomen =gegenläufige
koordinierte Bulbusbewegungen bei passiver
Kopfbewegung
Therapie bei intrakranialer
Druckerhöhung/ Basismaßnahmen
•
•
•
•
Vermeidung weiterer Druckerhöhung
Sicherung der Vitalfunktionen
Freimachen und –halten der Atemwege
30° Oberkörperhochlagerung (falls bewusstseinsgetrübt in Kombination mit stabiler Seitenlage)
• Vermeidung von Beugung, Überstreckung
und starker Seitwärtsdrehung des Kopfes
wegen der Gefahr der Kompression der Venen =>
Druckanstieg
• Obligatorisch O2-Sonde
Therapie bei intrakranialer
Druckerhöhung/erweiterte
Maßnahmen
• Venöser Zugang
• Symptomatische medikamentöse
Therapie nach ärztlicher Anordnung
Medikamentenbeispiele:
Analgesie: 5-10 mg Morphin i.v.
Gegen Krämpfe: 10 mg Valium oder als Rektiole
Bei Therapieresistenz: Narkoseeinleitung mit 3-5 mg/kg KG
Trapanal i.v.
restriktive Volumentherapie mit maximal 500 ml RingerLaktat-Lösung i.v. (Cave! Keine Mannit- oder Sorbitlösungen!)
Subarachnoidalblutung = SAB
SAB - Schweregrade
• I
asymptomatisch oder leichter
Kopfschmerz, Meningismus
• II Kopfschmerz, Meningismus, evtl.
Hirnnervensymptome
• III Somnolenz, diskrete neurologische
Symptomatik
• IV Sopor (tiefer Schlaf) oder Koma,
neurologische Ausfälle, evtl.
Streckphänomene und vegetative Störungen
• V tiefes Koma, Streckphänomene
Subarachnoidalblutung = SAB
• URSACHE: meist spontane Ruptur eines
Aneurysmas der Hirnbasisarterien
• Vorerkrankung oft Hypertonus
• Blutaustritt in den Subarachnoidalraum (zwischen Pia
mater und Arachnoidea)
Meist vollständige Tamponade der äußeren Liquorräume
Störung der Liquorzirkulation und –resorption
Steigender intrakranialer Druck
Behinderung des venösen Abflusses
Hirnödem
Subarachnoidalblutung = SAB
• Symptome
Oft nach körperlichen Anstrengungen aus völliger
Gesundheit heraus
• Plötzlicher und heftiger in den Nacken
ausstrahlender Kopfschmerz
• Lichtempfindlichkeit
• Übelkeit und Emesis
• Verwirrtheit
• Bewusstseinsstörung bis Koma
Therapie/Basismaßnahmen
• Freimachen und –halten der Atemwege
• Sofortige Immobilisation des Patienten mit
30°- Oberkörperhochlagerung
Therapie/erweiterte Maßnahmen
• Venöser Zugang
• O2-Sonde
• Medikamente nach ärztl. Anordnung:
agitierte Pat. sedieren mit z.B. Valium (Diazepam) oder Dormicum
(Midazolam) 2-5 mg i.v.
Analgesie mit zentral wirkenden Analgetika (CAVE! Kein ASS!): z.B.
Morphin 5-10 mg i.v.
restriktive Volumentherapie mit maximal 500 ml Ringer-Laktat-Lösung i.v.
(Cave! Keine Mannit- oder Sorbitlösungen!)
Blutdruck senken (CAVE! NICHT AUF NORMALWERTE < 160mgHG
wegen der Gefahr der Minderperfusion des Gehirns!) mit z.B. 25 mg
Ebrantil i.v. oder Ca-Antagonisten per Perfusor
• Möglichst schonender Transport in Neurochirurgische
Klinik -> CT, Angiografie, OP (z.b. Aneurysmaclipping)
Ischämische Insulte
Ursachen
Embolie
• Thrombose
• Embolie
• Kompression
Kompression
Thrombose
Pathophysiologie I
Arteriosklerose infolge von:
•
•
•
•
Hypertonus (Vervierfachung des Risikos)
Diabetes mellitus
Fettstoffwechselstörung
Metabolisches Syndrom (Stammfettsucht,
Insulinresistenz mit Hyperinsulinämie, Hypertonus, D.m.,
FST)
• Nikotinabusus
• Adipositas
Pathophysiologie II
Arteriosklerose/Entstehung
•
•
•
•
Schädigung Gefäßendothel
Thrombozytenanlagerung
Hypertonus => Endothelverhärtung
Plaques (= Ablagerung von Kalk und
Fetten) an Stellen mit hoher mechanischer
Belastung (Arterienverzweigungen)
Pathophysiologie III
Arteriosklerose/Entstehung
• => zunehmende Lumeneinengung und
Gefahr von:
• Thrombose
• Embolie
• Hämodynamischem Versagen
(Herzinsuffizienz, Herzinfarkt,
Herzrhythmusstörungen => steigende
Thromboemboliegefahr!)
Wichtige Beziehungen zu
anderen chron. Erkrankungen:
• Hypertonus + Diabetes mellitus =>
Angiopathie
• Herzrhythmusstörungen
(Vorhofflimmern) => Entstehung von
Thromben im Herzen => Embolie
• Arterielle Thrombose oder Sklerose z.B.
der Arteriae carotis oder vertebralis =>
Embolie
Ischämische Insulte
Vorzeichen
•
•
•
•
•
Cephalgien
Vertigo
Kurzfristige neurologische Ausfälle
Krämpfe, Bewusstseinseinschränkung
TIA
=Transistorische ischämische
Attacke <24h
• PRIND =Prolongierte reversible
ischämische neurologische
Defizite 1 Tag bis maximal
3 – 7 Tage
Ischämische Insulte
Stadien
• I
• II
• III
• IV
• V
asymptomatische
Hirnarterienstenose
TIA
PRIND
progredienter Hirninsult
=fortschreitende Symptome
innerhalb von 6 – 48 Stunden
Kompletter Hirninfarkt – nicht
reversibel, nicht fortschreitend
Ischämische Insulte
mögliche Symptome
• Agnosie (visuelle)
• Hemianopsie
• Anosognosie
• Aphasie
• Apraxie
• Neglect
• Pushersyndrom
• Parese
• Plegie
Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
halbseitiger Gesichtsfeldausfall
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
zentrale Sprachstörung: motorisch (Broca)
„Sprechanstrengung“ – sensorisch
(Wernicke) „Sprachverständnisstörung“
Störung von Handlungen oder
Bewegungsabläufen
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
inkomplette Lähmung (Erschlaffung)
vollständige Lähmung
Ischämische Insulte
Diagnostik I
•
•
•
•
Anamnese
Körperliche Untersuchung
Vitalzeichenkontrolle
CT zum Ausschluss hämorrhagischer
Insult
• EKG und ECHO
• Labor (CK-Mb, Troponin, BZ, Fette,
Gerinnungsstatus)
Ischämische Insulte
Diagnostik II
• Doppler-Sono
• Transkraniale Sono
Ischämische Insulte
Therapie/Basismaßnahmen
•
•
•
•
Beim Patienten bleiben
Notruf
Vitalzeichenkontrolle (ggfs. BAC)
Bewusstsein kontrollieren (falls negativ ->
stabile Seitenlage, sonst 30° -Oberkörperhochlagerung
und Kopf in Mittellage; aber bei Hypotonus ->
Flachlagerung
• O2-Gabe (fallendes O2 und steigendes CO2
verschlimmern das Hirnödem)
I
Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Venöser Zugang (keine i.m. Injektionen da innerhalb von
3-5 h eventuell Lyse möglich ist!)
• RR-Senkung nur, wenn systolisch >200220 oder diastolisch >110 langsam und um maximal
20% des Ausgangswertes! Mit 25-50 mg Ebrantil i.v. oder 1-2
Kapseln Adalat oder 2-4 Hüben Nitrospray
• RR-Steigerung bei Hypotonus auf
mindestens 140 systolisch
für ausreichenden Perfusionsdruck im Gehirn mit
0,5-1ml Akrinor i.v. oder Dopamin über Perfusor
II Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Evtl. (Verängstigung infolge Paresen oder
Aphasie) leichte Sedierung gegen
Hypertonus und
Herzrhythmusstörungen infolge
endogener Adrenalinausschüttung mit 510 mg Diazepam i.v.
• Bei Exsikkose: 500 ml Ringer-LactatLösung
I Therapie nach Apoplex
• Gute medikamentöse Einstellung der
Vorerkrankungen
• Vorzeichen für Re-Infarkt beachten
• Operation bei ertrakranialen
Gefäßerkrankungen
• Mobilisation zur Gefäßprotektion
II Therapie nach Apoplex
Prophylaxen
•
•
•
•
•
•
•
Pneumonieprophylaxe
Aspirationsprophylaxe
Sturzprophylaxe
Thromboseprophylaxe
Dekubitusprophylaxe
Obstipationsprophylaxe
Kontrakturprophylaxe
III Therapie nach Apoplex
Pflege
•
•
•
•
•
•
•
Bei Schluckstörung breiige Nahrung
Bobath-Konzept
Koordination, z.B. Logopädie, KG etc.
Verunsicherung berücksichtigen
Hilfsmittel
Resignation vermeiden
Gestörte Wahrnehmung und Aufmerksamkeit
berücksichtigen
• Lagerung …
Slide 17
APOPLEX
Intrazerebrale
Blutung
Embolie
Thrombose
Kompression
Komastadien
Bewusstlosigkeit = nicht durch äußere Reize (Schmerz)
erweckbar
• I
• II
• III
• IV
• V
Bewusstlosigkeit, keine Paresen, seitengleicher RR,
gezielte Beugereaktion auf Schmerz
Bewusstlosigkeit, Paresen, Anisokorie (Pupillendifferenz
> 1 mm)
zusätzlich Streckkrämpfe (spontan oder auf Reiz) und
Augenbewegungsstörungen
schlaffer Muskeltonus, keine Reaktion auf Schmerz,
weite und reaktionslose Pupillen, Ausfall von Hirnstammreflexen (Korneal-, Schluck- und Hustenreflex)
aber erhaltene Spontanatmung
Hirntod: Apnoe, RR- und Körpertemperatur-Regulation
erloschen
Wichtige neurologische Symptome
• Agnosie (visuelle) Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
• Hemianopsie
halbseitiger Gesichtsfeldausfall
• Anosognosie
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
• Aphasie
zentrale Sprachstörung: motorisch
(Broca) „Sprechanstrengung“ –
sensorisch (Wernicke) Sprachverständnisstörung“
• Apraxie
Störung von Handlungen oder
Bewegungsabläufen
• Neglect
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
• Pushersyndrom Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
• Parese
inkomplette Lähmung (Erschlaffung)
• Plegie
vollständige Lähmung
Häufige Symptome bei
Hirninfarkt rechts
•
•
•
•
•
Linksseitenparese/plegie
Neglect
Pusher
Anosognosie
Raumorientierungsstörung
(akustisch/visuell)
Häufige Symptome bei
Hirninfarkt links
•
•
•
•
•
Rechtsseitenparese/plegie
Aphasie (motorisch/sensorisch)
Apraxie
Agnosien (seltener)
Neglect (häufig nicht erkannt)
Erhöhung des intrakranialen
Drucks
• Volumenzunahme innerhalb des Schädels (Blutung,
Tumor, Ödem, Abszess)
• Durch Störung der Blut- oder Liquorzirkulation
• => Verlagerung und Einklemmung von
Gehirnanteilen in hintere Schädelgrube und
Hinterhauptloch
• Schneller Druckanstieg => in Minuten tödlich
• Langsamer Druckanstieg => oft lange ohne
Beschwerden (TM)
Symptome (anfangs)
intrakraniale Druckerhöhung
•
•
•
•
•
Cephalgien
Übelkeit und Emesis
Singultus
Doppelbilder sehen
Antriebs- und Orientierungsstörungen
Symptome (später)
intrakraniale Druckerhöhung
• Massen- und Wälzbewegungen
• Beuge-Streck-Synergien und
Nackensteife
• Pupillen motorisch verlangsamt
• Blickdeviationen
• Pupillenkopfphänomen =gegenläufige
koordinierte Bulbusbewegungen bei passiver
Kopfbewegung
Therapie bei intrakranialer
Druckerhöhung/ Basismaßnahmen
•
•
•
•
Vermeidung weiterer Druckerhöhung
Sicherung der Vitalfunktionen
Freimachen und –halten der Atemwege
30° Oberkörperhochlagerung (falls bewusstseinsgetrübt in Kombination mit stabiler Seitenlage)
• Vermeidung von Beugung, Überstreckung
und starker Seitwärtsdrehung des Kopfes
wegen der Gefahr der Kompression der Venen =>
Druckanstieg
• Obligatorisch O2-Sonde
Therapie bei intrakranialer
Druckerhöhung/erweiterte
Maßnahmen
• Venöser Zugang
• Symptomatische medikamentöse
Therapie nach ärztlicher Anordnung
Medikamentenbeispiele:
Analgesie: 5-10 mg Morphin i.v.
Gegen Krämpfe: 10 mg Valium oder als Rektiole
Bei Therapieresistenz: Narkoseeinleitung mit 3-5 mg/kg KG
Trapanal i.v.
restriktive Volumentherapie mit maximal 500 ml RingerLaktat-Lösung i.v. (Cave! Keine Mannit- oder Sorbitlösungen!)
Subarachnoidalblutung = SAB
SAB - Schweregrade
• I
asymptomatisch oder leichter
Kopfschmerz, Meningismus
• II Kopfschmerz, Meningismus, evtl.
Hirnnervensymptome
• III Somnolenz, diskrete neurologische
Symptomatik
• IV Sopor (tiefer Schlaf) oder Koma,
neurologische Ausfälle, evtl.
Streckphänomene und vegetative Störungen
• V tiefes Koma, Streckphänomene
Subarachnoidalblutung = SAB
• URSACHE: meist spontane Ruptur eines
Aneurysmas der Hirnbasisarterien
• Vorerkrankung oft Hypertonus
• Blutaustritt in den Subarachnoidalraum (zwischen Pia
mater und Arachnoidea)
Meist vollständige Tamponade der äußeren Liquorräume
Störung der Liquorzirkulation und –resorption
Steigender intrakranialer Druck
Behinderung des venösen Abflusses
Hirnödem
Subarachnoidalblutung = SAB
• Symptome
Oft nach körperlichen Anstrengungen aus völliger
Gesundheit heraus
• Plötzlicher und heftiger in den Nacken
ausstrahlender Kopfschmerz
• Lichtempfindlichkeit
• Übelkeit und Emesis
• Verwirrtheit
• Bewusstseinsstörung bis Koma
Therapie/Basismaßnahmen
• Freimachen und –halten der Atemwege
• Sofortige Immobilisation des Patienten mit
30°- Oberkörperhochlagerung
Therapie/erweiterte Maßnahmen
• Venöser Zugang
• O2-Sonde
• Medikamente nach ärztl. Anordnung:
agitierte Pat. sedieren mit z.B. Valium (Diazepam) oder Dormicum
(Midazolam) 2-5 mg i.v.
Analgesie mit zentral wirkenden Analgetika (CAVE! Kein ASS!): z.B.
Morphin 5-10 mg i.v.
restriktive Volumentherapie mit maximal 500 ml Ringer-Laktat-Lösung i.v.
(Cave! Keine Mannit- oder Sorbitlösungen!)
Blutdruck senken (CAVE! NICHT AUF NORMALWERTE < 160mgHG
wegen der Gefahr der Minderperfusion des Gehirns!) mit z.B. 25 mg
Ebrantil i.v. oder Ca-Antagonisten per Perfusor
• Möglichst schonender Transport in Neurochirurgische
Klinik -> CT, Angiografie, OP (z.b. Aneurysmaclipping)
Ischämische Insulte
Ursachen
Embolie
• Thrombose
• Embolie
• Kompression
Kompression
Thrombose
Pathophysiologie I
Arteriosklerose infolge von:
•
•
•
•
Hypertonus (Vervierfachung des Risikos)
Diabetes mellitus
Fettstoffwechselstörung
Metabolisches Syndrom (Stammfettsucht,
Insulinresistenz mit Hyperinsulinämie, Hypertonus, D.m.,
FST)
• Nikotinabusus
• Adipositas
Pathophysiologie II
Arteriosklerose/Entstehung
•
•
•
•
Schädigung Gefäßendothel
Thrombozytenanlagerung
Hypertonus => Endothelverhärtung
Plaques (= Ablagerung von Kalk und
Fetten) an Stellen mit hoher mechanischer
Belastung (Arterienverzweigungen)
Pathophysiologie III
Arteriosklerose/Entstehung
• => zunehmende Lumeneinengung und
Gefahr von:
• Thrombose
• Embolie
• Hämodynamischem Versagen
(Herzinsuffizienz, Herzinfarkt,
Herzrhythmusstörungen => steigende
Thromboemboliegefahr!)
Wichtige Beziehungen zu
anderen chron. Erkrankungen:
• Hypertonus + Diabetes mellitus =>
Angiopathie
• Herzrhythmusstörungen
(Vorhofflimmern) => Entstehung von
Thromben im Herzen => Embolie
• Arterielle Thrombose oder Sklerose z.B.
der Arteriae carotis oder vertebralis =>
Embolie
Ischämische Insulte
Vorzeichen
•
•
•
•
•
Cephalgien
Vertigo
Kurzfristige neurologische Ausfälle
Krämpfe, Bewusstseinseinschränkung
TIA
=Transistorische ischämische
Attacke <24h
• PRIND =Prolongierte reversible
ischämische neurologische
Defizite 1 Tag bis maximal
3 – 7 Tage
Ischämische Insulte
Stadien
• I
• II
• III
• IV
• V
asymptomatische
Hirnarterienstenose
TIA
PRIND
progredienter Hirninsult
=fortschreitende Symptome
innerhalb von 6 – 48 Stunden
Kompletter Hirninfarkt – nicht
reversibel, nicht fortschreitend
Ischämische Insulte
mögliche Symptome
• Agnosie (visuelle)
• Hemianopsie
• Anosognosie
• Aphasie
• Apraxie
• Neglect
• Pushersyndrom
• Parese
• Plegie
Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
halbseitiger Gesichtsfeldausfall
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
zentrale Sprachstörung: motorisch (Broca)
„Sprechanstrengung“ – sensorisch
(Wernicke) „Sprachverständnisstörung“
Störung von Handlungen oder
Bewegungsabläufen
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
inkomplette Lähmung (Erschlaffung)
vollständige Lähmung
Ischämische Insulte
Diagnostik I
•
•
•
•
Anamnese
Körperliche Untersuchung
Vitalzeichenkontrolle
CT zum Ausschluss hämorrhagischer
Insult
• EKG und ECHO
• Labor (CK-Mb, Troponin, BZ, Fette,
Gerinnungsstatus)
Ischämische Insulte
Diagnostik II
• Doppler-Sono
• Transkraniale Sono
Ischämische Insulte
Therapie/Basismaßnahmen
•
•
•
•
Beim Patienten bleiben
Notruf
Vitalzeichenkontrolle (ggfs. BAC)
Bewusstsein kontrollieren (falls negativ ->
stabile Seitenlage, sonst 30° -Oberkörperhochlagerung
und Kopf in Mittellage; aber bei Hypotonus ->
Flachlagerung
• O2-Gabe (fallendes O2 und steigendes CO2
verschlimmern das Hirnödem)
I
Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Venöser Zugang (keine i.m. Injektionen da innerhalb von
3-5 h eventuell Lyse möglich ist!)
• RR-Senkung nur, wenn systolisch >200220 oder diastolisch >110 langsam und um maximal
20% des Ausgangswertes! Mit 25-50 mg Ebrantil i.v. oder 1-2
Kapseln Adalat oder 2-4 Hüben Nitrospray
• RR-Steigerung bei Hypotonus auf
mindestens 140 systolisch
für ausreichenden Perfusionsdruck im Gehirn mit
0,5-1ml Akrinor i.v. oder Dopamin über Perfusor
II Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Evtl. (Verängstigung infolge Paresen oder
Aphasie) leichte Sedierung gegen
Hypertonus und
Herzrhythmusstörungen infolge
endogener Adrenalinausschüttung mit 510 mg Diazepam i.v.
• Bei Exsikkose: 500 ml Ringer-LactatLösung
I Therapie nach Apoplex
• Gute medikamentöse Einstellung der
Vorerkrankungen
• Vorzeichen für Re-Infarkt beachten
• Operation bei ertrakranialen
Gefäßerkrankungen
• Mobilisation zur Gefäßprotektion
II Therapie nach Apoplex
Prophylaxen
•
•
•
•
•
•
•
Pneumonieprophylaxe
Aspirationsprophylaxe
Sturzprophylaxe
Thromboseprophylaxe
Dekubitusprophylaxe
Obstipationsprophylaxe
Kontrakturprophylaxe
III Therapie nach Apoplex
Pflege
•
•
•
•
•
•
•
Bei Schluckstörung breiige Nahrung
Bobath-Konzept
Koordination, z.B. Logopädie, KG etc.
Verunsicherung berücksichtigen
Hilfsmittel
Resignation vermeiden
Gestörte Wahrnehmung und Aufmerksamkeit
berücksichtigen
• Lagerung …
Slide 18
APOPLEX
Intrazerebrale
Blutung
Embolie
Thrombose
Kompression
Komastadien
Bewusstlosigkeit = nicht durch äußere Reize (Schmerz)
erweckbar
• I
• II
• III
• IV
• V
Bewusstlosigkeit, keine Paresen, seitengleicher RR,
gezielte Beugereaktion auf Schmerz
Bewusstlosigkeit, Paresen, Anisokorie (Pupillendifferenz
> 1 mm)
zusätzlich Streckkrämpfe (spontan oder auf Reiz) und
Augenbewegungsstörungen
schlaffer Muskeltonus, keine Reaktion auf Schmerz,
weite und reaktionslose Pupillen, Ausfall von Hirnstammreflexen (Korneal-, Schluck- und Hustenreflex)
aber erhaltene Spontanatmung
Hirntod: Apnoe, RR- und Körpertemperatur-Regulation
erloschen
Wichtige neurologische Symptome
• Agnosie (visuelle) Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
• Hemianopsie
halbseitiger Gesichtsfeldausfall
• Anosognosie
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
• Aphasie
zentrale Sprachstörung: motorisch
(Broca) „Sprechanstrengung“ –
sensorisch (Wernicke) Sprachverständnisstörung“
• Apraxie
Störung von Handlungen oder
Bewegungsabläufen
• Neglect
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
• Pushersyndrom Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
• Parese
inkomplette Lähmung (Erschlaffung)
• Plegie
vollständige Lähmung
Häufige Symptome bei
Hirninfarkt rechts
•
•
•
•
•
Linksseitenparese/plegie
Neglect
Pusher
Anosognosie
Raumorientierungsstörung
(akustisch/visuell)
Häufige Symptome bei
Hirninfarkt links
•
•
•
•
•
Rechtsseitenparese/plegie
Aphasie (motorisch/sensorisch)
Apraxie
Agnosien (seltener)
Neglect (häufig nicht erkannt)
Erhöhung des intrakranialen
Drucks
• Volumenzunahme innerhalb des Schädels (Blutung,
Tumor, Ödem, Abszess)
• Durch Störung der Blut- oder Liquorzirkulation
• => Verlagerung und Einklemmung von
Gehirnanteilen in hintere Schädelgrube und
Hinterhauptloch
• Schneller Druckanstieg => in Minuten tödlich
• Langsamer Druckanstieg => oft lange ohne
Beschwerden (TM)
Symptome (anfangs)
intrakraniale Druckerhöhung
•
•
•
•
•
Cephalgien
Übelkeit und Emesis
Singultus
Doppelbilder sehen
Antriebs- und Orientierungsstörungen
Symptome (später)
intrakraniale Druckerhöhung
• Massen- und Wälzbewegungen
• Beuge-Streck-Synergien und
Nackensteife
• Pupillen motorisch verlangsamt
• Blickdeviationen
• Pupillenkopfphänomen =gegenläufige
koordinierte Bulbusbewegungen bei passiver
Kopfbewegung
Therapie bei intrakranialer
Druckerhöhung/ Basismaßnahmen
•
•
•
•
Vermeidung weiterer Druckerhöhung
Sicherung der Vitalfunktionen
Freimachen und –halten der Atemwege
30° Oberkörperhochlagerung (falls bewusstseinsgetrübt in Kombination mit stabiler Seitenlage)
• Vermeidung von Beugung, Überstreckung
und starker Seitwärtsdrehung des Kopfes
wegen der Gefahr der Kompression der Venen =>
Druckanstieg
• Obligatorisch O2-Sonde
Therapie bei intrakranialer
Druckerhöhung/erweiterte
Maßnahmen
• Venöser Zugang
• Symptomatische medikamentöse
Therapie nach ärztlicher Anordnung
Medikamentenbeispiele:
Analgesie: 5-10 mg Morphin i.v.
Gegen Krämpfe: 10 mg Valium oder als Rektiole
Bei Therapieresistenz: Narkoseeinleitung mit 3-5 mg/kg KG
Trapanal i.v.
restriktive Volumentherapie mit maximal 500 ml RingerLaktat-Lösung i.v. (Cave! Keine Mannit- oder Sorbitlösungen!)
Subarachnoidalblutung = SAB
SAB - Schweregrade
• I
asymptomatisch oder leichter
Kopfschmerz, Meningismus
• II Kopfschmerz, Meningismus, evtl.
Hirnnervensymptome
• III Somnolenz, diskrete neurologische
Symptomatik
• IV Sopor (tiefer Schlaf) oder Koma,
neurologische Ausfälle, evtl.
Streckphänomene und vegetative Störungen
• V tiefes Koma, Streckphänomene
Subarachnoidalblutung = SAB
• URSACHE: meist spontane Ruptur eines
Aneurysmas der Hirnbasisarterien
• Vorerkrankung oft Hypertonus
• Blutaustritt in den Subarachnoidalraum (zwischen Pia
mater und Arachnoidea)
Meist vollständige Tamponade der äußeren Liquorräume
Störung der Liquorzirkulation und –resorption
Steigender intrakranialer Druck
Behinderung des venösen Abflusses
Hirnödem
Subarachnoidalblutung = SAB
• Symptome
Oft nach körperlichen Anstrengungen aus völliger
Gesundheit heraus
• Plötzlicher und heftiger in den Nacken
ausstrahlender Kopfschmerz
• Lichtempfindlichkeit
• Übelkeit und Emesis
• Verwirrtheit
• Bewusstseinsstörung bis Koma
Therapie/Basismaßnahmen
• Freimachen und –halten der Atemwege
• Sofortige Immobilisation des Patienten mit
30°- Oberkörperhochlagerung
Therapie/erweiterte Maßnahmen
• Venöser Zugang
• O2-Sonde
• Medikamente nach ärztl. Anordnung:
agitierte Pat. sedieren mit z.B. Valium (Diazepam) oder Dormicum
(Midazolam) 2-5 mg i.v.
Analgesie mit zentral wirkenden Analgetika (CAVE! Kein ASS!): z.B.
Morphin 5-10 mg i.v.
restriktive Volumentherapie mit maximal 500 ml Ringer-Laktat-Lösung i.v.
(Cave! Keine Mannit- oder Sorbitlösungen!)
Blutdruck senken (CAVE! NICHT AUF NORMALWERTE < 160mgHG
wegen der Gefahr der Minderperfusion des Gehirns!) mit z.B. 25 mg
Ebrantil i.v. oder Ca-Antagonisten per Perfusor
• Möglichst schonender Transport in Neurochirurgische
Klinik -> CT, Angiografie, OP (z.b. Aneurysmaclipping)
Ischämische Insulte
Ursachen
Embolie
• Thrombose
• Embolie
• Kompression
Kompression
Thrombose
Pathophysiologie I
Arteriosklerose infolge von:
•
•
•
•
Hypertonus (Vervierfachung des Risikos)
Diabetes mellitus
Fettstoffwechselstörung
Metabolisches Syndrom (Stammfettsucht,
Insulinresistenz mit Hyperinsulinämie, Hypertonus, D.m.,
FST)
• Nikotinabusus
• Adipositas
Pathophysiologie II
Arteriosklerose/Entstehung
•
•
•
•
Schädigung Gefäßendothel
Thrombozytenanlagerung
Hypertonus => Endothelverhärtung
Plaques (= Ablagerung von Kalk und
Fetten) an Stellen mit hoher mechanischer
Belastung (Arterienverzweigungen)
Pathophysiologie III
Arteriosklerose/Entstehung
• => zunehmende Lumeneinengung und
Gefahr von:
• Thrombose
• Embolie
• Hämodynamischem Versagen
(Herzinsuffizienz, Herzinfarkt,
Herzrhythmusstörungen => steigende
Thromboemboliegefahr!)
Wichtige Beziehungen zu
anderen chron. Erkrankungen:
• Hypertonus + Diabetes mellitus =>
Angiopathie
• Herzrhythmusstörungen
(Vorhofflimmern) => Entstehung von
Thromben im Herzen => Embolie
• Arterielle Thrombose oder Sklerose z.B.
der Arteriae carotis oder vertebralis =>
Embolie
Ischämische Insulte
Vorzeichen
•
•
•
•
•
Cephalgien
Vertigo
Kurzfristige neurologische Ausfälle
Krämpfe, Bewusstseinseinschränkung
TIA
=Transistorische ischämische
Attacke <24h
• PRIND =Prolongierte reversible
ischämische neurologische
Defizite 1 Tag bis maximal
3 – 7 Tage
Ischämische Insulte
Stadien
• I
• II
• III
• IV
• V
asymptomatische
Hirnarterienstenose
TIA
PRIND
progredienter Hirninsult
=fortschreitende Symptome
innerhalb von 6 – 48 Stunden
Kompletter Hirninfarkt – nicht
reversibel, nicht fortschreitend
Ischämische Insulte
mögliche Symptome
• Agnosie (visuelle)
• Hemianopsie
• Anosognosie
• Aphasie
• Apraxie
• Neglect
• Pushersyndrom
• Parese
• Plegie
Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
halbseitiger Gesichtsfeldausfall
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
zentrale Sprachstörung: motorisch (Broca)
„Sprechanstrengung“ – sensorisch
(Wernicke) „Sprachverständnisstörung“
Störung von Handlungen oder
Bewegungsabläufen
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
inkomplette Lähmung (Erschlaffung)
vollständige Lähmung
Ischämische Insulte
Diagnostik I
•
•
•
•
Anamnese
Körperliche Untersuchung
Vitalzeichenkontrolle
CT zum Ausschluss hämorrhagischer
Insult
• EKG und ECHO
• Labor (CK-Mb, Troponin, BZ, Fette,
Gerinnungsstatus)
Ischämische Insulte
Diagnostik II
• Doppler-Sono
• Transkraniale Sono
Ischämische Insulte
Therapie/Basismaßnahmen
•
•
•
•
Beim Patienten bleiben
Notruf
Vitalzeichenkontrolle (ggfs. BAC)
Bewusstsein kontrollieren (falls negativ ->
stabile Seitenlage, sonst 30° -Oberkörperhochlagerung
und Kopf in Mittellage; aber bei Hypotonus ->
Flachlagerung
• O2-Gabe (fallendes O2 und steigendes CO2
verschlimmern das Hirnödem)
I
Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Venöser Zugang (keine i.m. Injektionen da innerhalb von
3-5 h eventuell Lyse möglich ist!)
• RR-Senkung nur, wenn systolisch >200220 oder diastolisch >110 langsam und um maximal
20% des Ausgangswertes! Mit 25-50 mg Ebrantil i.v. oder 1-2
Kapseln Adalat oder 2-4 Hüben Nitrospray
• RR-Steigerung bei Hypotonus auf
mindestens 140 systolisch
für ausreichenden Perfusionsdruck im Gehirn mit
0,5-1ml Akrinor i.v. oder Dopamin über Perfusor
II Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Evtl. (Verängstigung infolge Paresen oder
Aphasie) leichte Sedierung gegen
Hypertonus und
Herzrhythmusstörungen infolge
endogener Adrenalinausschüttung mit 510 mg Diazepam i.v.
• Bei Exsikkose: 500 ml Ringer-LactatLösung
I Therapie nach Apoplex
• Gute medikamentöse Einstellung der
Vorerkrankungen
• Vorzeichen für Re-Infarkt beachten
• Operation bei ertrakranialen
Gefäßerkrankungen
• Mobilisation zur Gefäßprotektion
II Therapie nach Apoplex
Prophylaxen
•
•
•
•
•
•
•
Pneumonieprophylaxe
Aspirationsprophylaxe
Sturzprophylaxe
Thromboseprophylaxe
Dekubitusprophylaxe
Obstipationsprophylaxe
Kontrakturprophylaxe
III Therapie nach Apoplex
Pflege
•
•
•
•
•
•
•
Bei Schluckstörung breiige Nahrung
Bobath-Konzept
Koordination, z.B. Logopädie, KG etc.
Verunsicherung berücksichtigen
Hilfsmittel
Resignation vermeiden
Gestörte Wahrnehmung und Aufmerksamkeit
berücksichtigen
• Lagerung …
Slide 19
APOPLEX
Intrazerebrale
Blutung
Embolie
Thrombose
Kompression
Komastadien
Bewusstlosigkeit = nicht durch äußere Reize (Schmerz)
erweckbar
• I
• II
• III
• IV
• V
Bewusstlosigkeit, keine Paresen, seitengleicher RR,
gezielte Beugereaktion auf Schmerz
Bewusstlosigkeit, Paresen, Anisokorie (Pupillendifferenz
> 1 mm)
zusätzlich Streckkrämpfe (spontan oder auf Reiz) und
Augenbewegungsstörungen
schlaffer Muskeltonus, keine Reaktion auf Schmerz,
weite und reaktionslose Pupillen, Ausfall von Hirnstammreflexen (Korneal-, Schluck- und Hustenreflex)
aber erhaltene Spontanatmung
Hirntod: Apnoe, RR- und Körpertemperatur-Regulation
erloschen
Wichtige neurologische Symptome
• Agnosie (visuelle) Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
• Hemianopsie
halbseitiger Gesichtsfeldausfall
• Anosognosie
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
• Aphasie
zentrale Sprachstörung: motorisch
(Broca) „Sprechanstrengung“ –
sensorisch (Wernicke) Sprachverständnisstörung“
• Apraxie
Störung von Handlungen oder
Bewegungsabläufen
• Neglect
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
• Pushersyndrom Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
• Parese
inkomplette Lähmung (Erschlaffung)
• Plegie
vollständige Lähmung
Häufige Symptome bei
Hirninfarkt rechts
•
•
•
•
•
Linksseitenparese/plegie
Neglect
Pusher
Anosognosie
Raumorientierungsstörung
(akustisch/visuell)
Häufige Symptome bei
Hirninfarkt links
•
•
•
•
•
Rechtsseitenparese/plegie
Aphasie (motorisch/sensorisch)
Apraxie
Agnosien (seltener)
Neglect (häufig nicht erkannt)
Erhöhung des intrakranialen
Drucks
• Volumenzunahme innerhalb des Schädels (Blutung,
Tumor, Ödem, Abszess)
• Durch Störung der Blut- oder Liquorzirkulation
• => Verlagerung und Einklemmung von
Gehirnanteilen in hintere Schädelgrube und
Hinterhauptloch
• Schneller Druckanstieg => in Minuten tödlich
• Langsamer Druckanstieg => oft lange ohne
Beschwerden (TM)
Symptome (anfangs)
intrakraniale Druckerhöhung
•
•
•
•
•
Cephalgien
Übelkeit und Emesis
Singultus
Doppelbilder sehen
Antriebs- und Orientierungsstörungen
Symptome (später)
intrakraniale Druckerhöhung
• Massen- und Wälzbewegungen
• Beuge-Streck-Synergien und
Nackensteife
• Pupillen motorisch verlangsamt
• Blickdeviationen
• Pupillenkopfphänomen =gegenläufige
koordinierte Bulbusbewegungen bei passiver
Kopfbewegung
Therapie bei intrakranialer
Druckerhöhung/ Basismaßnahmen
•
•
•
•
Vermeidung weiterer Druckerhöhung
Sicherung der Vitalfunktionen
Freimachen und –halten der Atemwege
30° Oberkörperhochlagerung (falls bewusstseinsgetrübt in Kombination mit stabiler Seitenlage)
• Vermeidung von Beugung, Überstreckung
und starker Seitwärtsdrehung des Kopfes
wegen der Gefahr der Kompression der Venen =>
Druckanstieg
• Obligatorisch O2-Sonde
Therapie bei intrakranialer
Druckerhöhung/erweiterte
Maßnahmen
• Venöser Zugang
• Symptomatische medikamentöse
Therapie nach ärztlicher Anordnung
Medikamentenbeispiele:
Analgesie: 5-10 mg Morphin i.v.
Gegen Krämpfe: 10 mg Valium oder als Rektiole
Bei Therapieresistenz: Narkoseeinleitung mit 3-5 mg/kg KG
Trapanal i.v.
restriktive Volumentherapie mit maximal 500 ml RingerLaktat-Lösung i.v. (Cave! Keine Mannit- oder Sorbitlösungen!)
Subarachnoidalblutung = SAB
SAB - Schweregrade
• I
asymptomatisch oder leichter
Kopfschmerz, Meningismus
• II Kopfschmerz, Meningismus, evtl.
Hirnnervensymptome
• III Somnolenz, diskrete neurologische
Symptomatik
• IV Sopor (tiefer Schlaf) oder Koma,
neurologische Ausfälle, evtl.
Streckphänomene und vegetative Störungen
• V tiefes Koma, Streckphänomene
Subarachnoidalblutung = SAB
• URSACHE: meist spontane Ruptur eines
Aneurysmas der Hirnbasisarterien
• Vorerkrankung oft Hypertonus
• Blutaustritt in den Subarachnoidalraum (zwischen Pia
mater und Arachnoidea)
Meist vollständige Tamponade der äußeren Liquorräume
Störung der Liquorzirkulation und –resorption
Steigender intrakranialer Druck
Behinderung des venösen Abflusses
Hirnödem
Subarachnoidalblutung = SAB
• Symptome
Oft nach körperlichen Anstrengungen aus völliger
Gesundheit heraus
• Plötzlicher und heftiger in den Nacken
ausstrahlender Kopfschmerz
• Lichtempfindlichkeit
• Übelkeit und Emesis
• Verwirrtheit
• Bewusstseinsstörung bis Koma
Therapie/Basismaßnahmen
• Freimachen und –halten der Atemwege
• Sofortige Immobilisation des Patienten mit
30°- Oberkörperhochlagerung
Therapie/erweiterte Maßnahmen
• Venöser Zugang
• O2-Sonde
• Medikamente nach ärztl. Anordnung:
agitierte Pat. sedieren mit z.B. Valium (Diazepam) oder Dormicum
(Midazolam) 2-5 mg i.v.
Analgesie mit zentral wirkenden Analgetika (CAVE! Kein ASS!): z.B.
Morphin 5-10 mg i.v.
restriktive Volumentherapie mit maximal 500 ml Ringer-Laktat-Lösung i.v.
(Cave! Keine Mannit- oder Sorbitlösungen!)
Blutdruck senken (CAVE! NICHT AUF NORMALWERTE < 160mgHG
wegen der Gefahr der Minderperfusion des Gehirns!) mit z.B. 25 mg
Ebrantil i.v. oder Ca-Antagonisten per Perfusor
• Möglichst schonender Transport in Neurochirurgische
Klinik -> CT, Angiografie, OP (z.b. Aneurysmaclipping)
Ischämische Insulte
Ursachen
Embolie
• Thrombose
• Embolie
• Kompression
Kompression
Thrombose
Pathophysiologie I
Arteriosklerose infolge von:
•
•
•
•
Hypertonus (Vervierfachung des Risikos)
Diabetes mellitus
Fettstoffwechselstörung
Metabolisches Syndrom (Stammfettsucht,
Insulinresistenz mit Hyperinsulinämie, Hypertonus, D.m.,
FST)
• Nikotinabusus
• Adipositas
Pathophysiologie II
Arteriosklerose/Entstehung
•
•
•
•
Schädigung Gefäßendothel
Thrombozytenanlagerung
Hypertonus => Endothelverhärtung
Plaques (= Ablagerung von Kalk und
Fetten) an Stellen mit hoher mechanischer
Belastung (Arterienverzweigungen)
Pathophysiologie III
Arteriosklerose/Entstehung
• => zunehmende Lumeneinengung und
Gefahr von:
• Thrombose
• Embolie
• Hämodynamischem Versagen
(Herzinsuffizienz, Herzinfarkt,
Herzrhythmusstörungen => steigende
Thromboemboliegefahr!)
Wichtige Beziehungen zu
anderen chron. Erkrankungen:
• Hypertonus + Diabetes mellitus =>
Angiopathie
• Herzrhythmusstörungen
(Vorhofflimmern) => Entstehung von
Thromben im Herzen => Embolie
• Arterielle Thrombose oder Sklerose z.B.
der Arteriae carotis oder vertebralis =>
Embolie
Ischämische Insulte
Vorzeichen
•
•
•
•
•
Cephalgien
Vertigo
Kurzfristige neurologische Ausfälle
Krämpfe, Bewusstseinseinschränkung
TIA
=Transistorische ischämische
Attacke <24h
• PRIND =Prolongierte reversible
ischämische neurologische
Defizite 1 Tag bis maximal
3 – 7 Tage
Ischämische Insulte
Stadien
• I
• II
• III
• IV
• V
asymptomatische
Hirnarterienstenose
TIA
PRIND
progredienter Hirninsult
=fortschreitende Symptome
innerhalb von 6 – 48 Stunden
Kompletter Hirninfarkt – nicht
reversibel, nicht fortschreitend
Ischämische Insulte
mögliche Symptome
• Agnosie (visuelle)
• Hemianopsie
• Anosognosie
• Aphasie
• Apraxie
• Neglect
• Pushersyndrom
• Parese
• Plegie
Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
halbseitiger Gesichtsfeldausfall
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
zentrale Sprachstörung: motorisch (Broca)
„Sprechanstrengung“ – sensorisch
(Wernicke) „Sprachverständnisstörung“
Störung von Handlungen oder
Bewegungsabläufen
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
inkomplette Lähmung (Erschlaffung)
vollständige Lähmung
Ischämische Insulte
Diagnostik I
•
•
•
•
Anamnese
Körperliche Untersuchung
Vitalzeichenkontrolle
CT zum Ausschluss hämorrhagischer
Insult
• EKG und ECHO
• Labor (CK-Mb, Troponin, BZ, Fette,
Gerinnungsstatus)
Ischämische Insulte
Diagnostik II
• Doppler-Sono
• Transkraniale Sono
Ischämische Insulte
Therapie/Basismaßnahmen
•
•
•
•
Beim Patienten bleiben
Notruf
Vitalzeichenkontrolle (ggfs. BAC)
Bewusstsein kontrollieren (falls negativ ->
stabile Seitenlage, sonst 30° -Oberkörperhochlagerung
und Kopf in Mittellage; aber bei Hypotonus ->
Flachlagerung
• O2-Gabe (fallendes O2 und steigendes CO2
verschlimmern das Hirnödem)
I
Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Venöser Zugang (keine i.m. Injektionen da innerhalb von
3-5 h eventuell Lyse möglich ist!)
• RR-Senkung nur, wenn systolisch >200220 oder diastolisch >110 langsam und um maximal
20% des Ausgangswertes! Mit 25-50 mg Ebrantil i.v. oder 1-2
Kapseln Adalat oder 2-4 Hüben Nitrospray
• RR-Steigerung bei Hypotonus auf
mindestens 140 systolisch
für ausreichenden Perfusionsdruck im Gehirn mit
0,5-1ml Akrinor i.v. oder Dopamin über Perfusor
II Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Evtl. (Verängstigung infolge Paresen oder
Aphasie) leichte Sedierung gegen
Hypertonus und
Herzrhythmusstörungen infolge
endogener Adrenalinausschüttung mit 510 mg Diazepam i.v.
• Bei Exsikkose: 500 ml Ringer-LactatLösung
I Therapie nach Apoplex
• Gute medikamentöse Einstellung der
Vorerkrankungen
• Vorzeichen für Re-Infarkt beachten
• Operation bei ertrakranialen
Gefäßerkrankungen
• Mobilisation zur Gefäßprotektion
II Therapie nach Apoplex
Prophylaxen
•
•
•
•
•
•
•
Pneumonieprophylaxe
Aspirationsprophylaxe
Sturzprophylaxe
Thromboseprophylaxe
Dekubitusprophylaxe
Obstipationsprophylaxe
Kontrakturprophylaxe
III Therapie nach Apoplex
Pflege
•
•
•
•
•
•
•
Bei Schluckstörung breiige Nahrung
Bobath-Konzept
Koordination, z.B. Logopädie, KG etc.
Verunsicherung berücksichtigen
Hilfsmittel
Resignation vermeiden
Gestörte Wahrnehmung und Aufmerksamkeit
berücksichtigen
• Lagerung …
Slide 20
APOPLEX
Intrazerebrale
Blutung
Embolie
Thrombose
Kompression
Komastadien
Bewusstlosigkeit = nicht durch äußere Reize (Schmerz)
erweckbar
• I
• II
• III
• IV
• V
Bewusstlosigkeit, keine Paresen, seitengleicher RR,
gezielte Beugereaktion auf Schmerz
Bewusstlosigkeit, Paresen, Anisokorie (Pupillendifferenz
> 1 mm)
zusätzlich Streckkrämpfe (spontan oder auf Reiz) und
Augenbewegungsstörungen
schlaffer Muskeltonus, keine Reaktion auf Schmerz,
weite und reaktionslose Pupillen, Ausfall von Hirnstammreflexen (Korneal-, Schluck- und Hustenreflex)
aber erhaltene Spontanatmung
Hirntod: Apnoe, RR- und Körpertemperatur-Regulation
erloschen
Wichtige neurologische Symptome
• Agnosie (visuelle) Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
• Hemianopsie
halbseitiger Gesichtsfeldausfall
• Anosognosie
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
• Aphasie
zentrale Sprachstörung: motorisch
(Broca) „Sprechanstrengung“ –
sensorisch (Wernicke) Sprachverständnisstörung“
• Apraxie
Störung von Handlungen oder
Bewegungsabläufen
• Neglect
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
• Pushersyndrom Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
• Parese
inkomplette Lähmung (Erschlaffung)
• Plegie
vollständige Lähmung
Häufige Symptome bei
Hirninfarkt rechts
•
•
•
•
•
Linksseitenparese/plegie
Neglect
Pusher
Anosognosie
Raumorientierungsstörung
(akustisch/visuell)
Häufige Symptome bei
Hirninfarkt links
•
•
•
•
•
Rechtsseitenparese/plegie
Aphasie (motorisch/sensorisch)
Apraxie
Agnosien (seltener)
Neglect (häufig nicht erkannt)
Erhöhung des intrakranialen
Drucks
• Volumenzunahme innerhalb des Schädels (Blutung,
Tumor, Ödem, Abszess)
• Durch Störung der Blut- oder Liquorzirkulation
• => Verlagerung und Einklemmung von
Gehirnanteilen in hintere Schädelgrube und
Hinterhauptloch
• Schneller Druckanstieg => in Minuten tödlich
• Langsamer Druckanstieg => oft lange ohne
Beschwerden (TM)
Symptome (anfangs)
intrakraniale Druckerhöhung
•
•
•
•
•
Cephalgien
Übelkeit und Emesis
Singultus
Doppelbilder sehen
Antriebs- und Orientierungsstörungen
Symptome (später)
intrakraniale Druckerhöhung
• Massen- und Wälzbewegungen
• Beuge-Streck-Synergien und
Nackensteife
• Pupillen motorisch verlangsamt
• Blickdeviationen
• Pupillenkopfphänomen =gegenläufige
koordinierte Bulbusbewegungen bei passiver
Kopfbewegung
Therapie bei intrakranialer
Druckerhöhung/ Basismaßnahmen
•
•
•
•
Vermeidung weiterer Druckerhöhung
Sicherung der Vitalfunktionen
Freimachen und –halten der Atemwege
30° Oberkörperhochlagerung (falls bewusstseinsgetrübt in Kombination mit stabiler Seitenlage)
• Vermeidung von Beugung, Überstreckung
und starker Seitwärtsdrehung des Kopfes
wegen der Gefahr der Kompression der Venen =>
Druckanstieg
• Obligatorisch O2-Sonde
Therapie bei intrakranialer
Druckerhöhung/erweiterte
Maßnahmen
• Venöser Zugang
• Symptomatische medikamentöse
Therapie nach ärztlicher Anordnung
Medikamentenbeispiele:
Analgesie: 5-10 mg Morphin i.v.
Gegen Krämpfe: 10 mg Valium oder als Rektiole
Bei Therapieresistenz: Narkoseeinleitung mit 3-5 mg/kg KG
Trapanal i.v.
restriktive Volumentherapie mit maximal 500 ml RingerLaktat-Lösung i.v. (Cave! Keine Mannit- oder Sorbitlösungen!)
Subarachnoidalblutung = SAB
SAB - Schweregrade
• I
asymptomatisch oder leichter
Kopfschmerz, Meningismus
• II Kopfschmerz, Meningismus, evtl.
Hirnnervensymptome
• III Somnolenz, diskrete neurologische
Symptomatik
• IV Sopor (tiefer Schlaf) oder Koma,
neurologische Ausfälle, evtl.
Streckphänomene und vegetative Störungen
• V tiefes Koma, Streckphänomene
Subarachnoidalblutung = SAB
• URSACHE: meist spontane Ruptur eines
Aneurysmas der Hirnbasisarterien
• Vorerkrankung oft Hypertonus
• Blutaustritt in den Subarachnoidalraum (zwischen Pia
mater und Arachnoidea)
Meist vollständige Tamponade der äußeren Liquorräume
Störung der Liquorzirkulation und –resorption
Steigender intrakranialer Druck
Behinderung des venösen Abflusses
Hirnödem
Subarachnoidalblutung = SAB
• Symptome
Oft nach körperlichen Anstrengungen aus völliger
Gesundheit heraus
• Plötzlicher und heftiger in den Nacken
ausstrahlender Kopfschmerz
• Lichtempfindlichkeit
• Übelkeit und Emesis
• Verwirrtheit
• Bewusstseinsstörung bis Koma
Therapie/Basismaßnahmen
• Freimachen und –halten der Atemwege
• Sofortige Immobilisation des Patienten mit
30°- Oberkörperhochlagerung
Therapie/erweiterte Maßnahmen
• Venöser Zugang
• O2-Sonde
• Medikamente nach ärztl. Anordnung:
agitierte Pat. sedieren mit z.B. Valium (Diazepam) oder Dormicum
(Midazolam) 2-5 mg i.v.
Analgesie mit zentral wirkenden Analgetika (CAVE! Kein ASS!): z.B.
Morphin 5-10 mg i.v.
restriktive Volumentherapie mit maximal 500 ml Ringer-Laktat-Lösung i.v.
(Cave! Keine Mannit- oder Sorbitlösungen!)
Blutdruck senken (CAVE! NICHT AUF NORMALWERTE < 160mgHG
wegen der Gefahr der Minderperfusion des Gehirns!) mit z.B. 25 mg
Ebrantil i.v. oder Ca-Antagonisten per Perfusor
• Möglichst schonender Transport in Neurochirurgische
Klinik -> CT, Angiografie, OP (z.b. Aneurysmaclipping)
Ischämische Insulte
Ursachen
Embolie
• Thrombose
• Embolie
• Kompression
Kompression
Thrombose
Pathophysiologie I
Arteriosklerose infolge von:
•
•
•
•
Hypertonus (Vervierfachung des Risikos)
Diabetes mellitus
Fettstoffwechselstörung
Metabolisches Syndrom (Stammfettsucht,
Insulinresistenz mit Hyperinsulinämie, Hypertonus, D.m.,
FST)
• Nikotinabusus
• Adipositas
Pathophysiologie II
Arteriosklerose/Entstehung
•
•
•
•
Schädigung Gefäßendothel
Thrombozytenanlagerung
Hypertonus => Endothelverhärtung
Plaques (= Ablagerung von Kalk und
Fetten) an Stellen mit hoher mechanischer
Belastung (Arterienverzweigungen)
Pathophysiologie III
Arteriosklerose/Entstehung
• => zunehmende Lumeneinengung und
Gefahr von:
• Thrombose
• Embolie
• Hämodynamischem Versagen
(Herzinsuffizienz, Herzinfarkt,
Herzrhythmusstörungen => steigende
Thromboemboliegefahr!)
Wichtige Beziehungen zu
anderen chron. Erkrankungen:
• Hypertonus + Diabetes mellitus =>
Angiopathie
• Herzrhythmusstörungen
(Vorhofflimmern) => Entstehung von
Thromben im Herzen => Embolie
• Arterielle Thrombose oder Sklerose z.B.
der Arteriae carotis oder vertebralis =>
Embolie
Ischämische Insulte
Vorzeichen
•
•
•
•
•
Cephalgien
Vertigo
Kurzfristige neurologische Ausfälle
Krämpfe, Bewusstseinseinschränkung
TIA
=Transistorische ischämische
Attacke <24h
• PRIND =Prolongierte reversible
ischämische neurologische
Defizite 1 Tag bis maximal
3 – 7 Tage
Ischämische Insulte
Stadien
• I
• II
• III
• IV
• V
asymptomatische
Hirnarterienstenose
TIA
PRIND
progredienter Hirninsult
=fortschreitende Symptome
innerhalb von 6 – 48 Stunden
Kompletter Hirninfarkt – nicht
reversibel, nicht fortschreitend
Ischämische Insulte
mögliche Symptome
• Agnosie (visuelle)
• Hemianopsie
• Anosognosie
• Aphasie
• Apraxie
• Neglect
• Pushersyndrom
• Parese
• Plegie
Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
halbseitiger Gesichtsfeldausfall
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
zentrale Sprachstörung: motorisch (Broca)
„Sprechanstrengung“ – sensorisch
(Wernicke) „Sprachverständnisstörung“
Störung von Handlungen oder
Bewegungsabläufen
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
inkomplette Lähmung (Erschlaffung)
vollständige Lähmung
Ischämische Insulte
Diagnostik I
•
•
•
•
Anamnese
Körperliche Untersuchung
Vitalzeichenkontrolle
CT zum Ausschluss hämorrhagischer
Insult
• EKG und ECHO
• Labor (CK-Mb, Troponin, BZ, Fette,
Gerinnungsstatus)
Ischämische Insulte
Diagnostik II
• Doppler-Sono
• Transkraniale Sono
Ischämische Insulte
Therapie/Basismaßnahmen
•
•
•
•
Beim Patienten bleiben
Notruf
Vitalzeichenkontrolle (ggfs. BAC)
Bewusstsein kontrollieren (falls negativ ->
stabile Seitenlage, sonst 30° -Oberkörperhochlagerung
und Kopf in Mittellage; aber bei Hypotonus ->
Flachlagerung
• O2-Gabe (fallendes O2 und steigendes CO2
verschlimmern das Hirnödem)
I
Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Venöser Zugang (keine i.m. Injektionen da innerhalb von
3-5 h eventuell Lyse möglich ist!)
• RR-Senkung nur, wenn systolisch >200220 oder diastolisch >110 langsam und um maximal
20% des Ausgangswertes! Mit 25-50 mg Ebrantil i.v. oder 1-2
Kapseln Adalat oder 2-4 Hüben Nitrospray
• RR-Steigerung bei Hypotonus auf
mindestens 140 systolisch
für ausreichenden Perfusionsdruck im Gehirn mit
0,5-1ml Akrinor i.v. oder Dopamin über Perfusor
II Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Evtl. (Verängstigung infolge Paresen oder
Aphasie) leichte Sedierung gegen
Hypertonus und
Herzrhythmusstörungen infolge
endogener Adrenalinausschüttung mit 510 mg Diazepam i.v.
• Bei Exsikkose: 500 ml Ringer-LactatLösung
I Therapie nach Apoplex
• Gute medikamentöse Einstellung der
Vorerkrankungen
• Vorzeichen für Re-Infarkt beachten
• Operation bei ertrakranialen
Gefäßerkrankungen
• Mobilisation zur Gefäßprotektion
II Therapie nach Apoplex
Prophylaxen
•
•
•
•
•
•
•
Pneumonieprophylaxe
Aspirationsprophylaxe
Sturzprophylaxe
Thromboseprophylaxe
Dekubitusprophylaxe
Obstipationsprophylaxe
Kontrakturprophylaxe
III Therapie nach Apoplex
Pflege
•
•
•
•
•
•
•
Bei Schluckstörung breiige Nahrung
Bobath-Konzept
Koordination, z.B. Logopädie, KG etc.
Verunsicherung berücksichtigen
Hilfsmittel
Resignation vermeiden
Gestörte Wahrnehmung und Aufmerksamkeit
berücksichtigen
• Lagerung …
Slide 21
APOPLEX
Intrazerebrale
Blutung
Embolie
Thrombose
Kompression
Komastadien
Bewusstlosigkeit = nicht durch äußere Reize (Schmerz)
erweckbar
• I
• II
• III
• IV
• V
Bewusstlosigkeit, keine Paresen, seitengleicher RR,
gezielte Beugereaktion auf Schmerz
Bewusstlosigkeit, Paresen, Anisokorie (Pupillendifferenz
> 1 mm)
zusätzlich Streckkrämpfe (spontan oder auf Reiz) und
Augenbewegungsstörungen
schlaffer Muskeltonus, keine Reaktion auf Schmerz,
weite und reaktionslose Pupillen, Ausfall von Hirnstammreflexen (Korneal-, Schluck- und Hustenreflex)
aber erhaltene Spontanatmung
Hirntod: Apnoe, RR- und Körpertemperatur-Regulation
erloschen
Wichtige neurologische Symptome
• Agnosie (visuelle) Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
• Hemianopsie
halbseitiger Gesichtsfeldausfall
• Anosognosie
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
• Aphasie
zentrale Sprachstörung: motorisch
(Broca) „Sprechanstrengung“ –
sensorisch (Wernicke) Sprachverständnisstörung“
• Apraxie
Störung von Handlungen oder
Bewegungsabläufen
• Neglect
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
• Pushersyndrom Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
• Parese
inkomplette Lähmung (Erschlaffung)
• Plegie
vollständige Lähmung
Häufige Symptome bei
Hirninfarkt rechts
•
•
•
•
•
Linksseitenparese/plegie
Neglect
Pusher
Anosognosie
Raumorientierungsstörung
(akustisch/visuell)
Häufige Symptome bei
Hirninfarkt links
•
•
•
•
•
Rechtsseitenparese/plegie
Aphasie (motorisch/sensorisch)
Apraxie
Agnosien (seltener)
Neglect (häufig nicht erkannt)
Erhöhung des intrakranialen
Drucks
• Volumenzunahme innerhalb des Schädels (Blutung,
Tumor, Ödem, Abszess)
• Durch Störung der Blut- oder Liquorzirkulation
• => Verlagerung und Einklemmung von
Gehirnanteilen in hintere Schädelgrube und
Hinterhauptloch
• Schneller Druckanstieg => in Minuten tödlich
• Langsamer Druckanstieg => oft lange ohne
Beschwerden (TM)
Symptome (anfangs)
intrakraniale Druckerhöhung
•
•
•
•
•
Cephalgien
Übelkeit und Emesis
Singultus
Doppelbilder sehen
Antriebs- und Orientierungsstörungen
Symptome (später)
intrakraniale Druckerhöhung
• Massen- und Wälzbewegungen
• Beuge-Streck-Synergien und
Nackensteife
• Pupillen motorisch verlangsamt
• Blickdeviationen
• Pupillenkopfphänomen =gegenläufige
koordinierte Bulbusbewegungen bei passiver
Kopfbewegung
Therapie bei intrakranialer
Druckerhöhung/ Basismaßnahmen
•
•
•
•
Vermeidung weiterer Druckerhöhung
Sicherung der Vitalfunktionen
Freimachen und –halten der Atemwege
30° Oberkörperhochlagerung (falls bewusstseinsgetrübt in Kombination mit stabiler Seitenlage)
• Vermeidung von Beugung, Überstreckung
und starker Seitwärtsdrehung des Kopfes
wegen der Gefahr der Kompression der Venen =>
Druckanstieg
• Obligatorisch O2-Sonde
Therapie bei intrakranialer
Druckerhöhung/erweiterte
Maßnahmen
• Venöser Zugang
• Symptomatische medikamentöse
Therapie nach ärztlicher Anordnung
Medikamentenbeispiele:
Analgesie: 5-10 mg Morphin i.v.
Gegen Krämpfe: 10 mg Valium oder als Rektiole
Bei Therapieresistenz: Narkoseeinleitung mit 3-5 mg/kg KG
Trapanal i.v.
restriktive Volumentherapie mit maximal 500 ml RingerLaktat-Lösung i.v. (Cave! Keine Mannit- oder Sorbitlösungen!)
Subarachnoidalblutung = SAB
SAB - Schweregrade
• I
asymptomatisch oder leichter
Kopfschmerz, Meningismus
• II Kopfschmerz, Meningismus, evtl.
Hirnnervensymptome
• III Somnolenz, diskrete neurologische
Symptomatik
• IV Sopor (tiefer Schlaf) oder Koma,
neurologische Ausfälle, evtl.
Streckphänomene und vegetative Störungen
• V tiefes Koma, Streckphänomene
Subarachnoidalblutung = SAB
• URSACHE: meist spontane Ruptur eines
Aneurysmas der Hirnbasisarterien
• Vorerkrankung oft Hypertonus
• Blutaustritt in den Subarachnoidalraum (zwischen Pia
mater und Arachnoidea)
Meist vollständige Tamponade der äußeren Liquorräume
Störung der Liquorzirkulation und –resorption
Steigender intrakranialer Druck
Behinderung des venösen Abflusses
Hirnödem
Subarachnoidalblutung = SAB
• Symptome
Oft nach körperlichen Anstrengungen aus völliger
Gesundheit heraus
• Plötzlicher und heftiger in den Nacken
ausstrahlender Kopfschmerz
• Lichtempfindlichkeit
• Übelkeit und Emesis
• Verwirrtheit
• Bewusstseinsstörung bis Koma
Therapie/Basismaßnahmen
• Freimachen und –halten der Atemwege
• Sofortige Immobilisation des Patienten mit
30°- Oberkörperhochlagerung
Therapie/erweiterte Maßnahmen
• Venöser Zugang
• O2-Sonde
• Medikamente nach ärztl. Anordnung:
agitierte Pat. sedieren mit z.B. Valium (Diazepam) oder Dormicum
(Midazolam) 2-5 mg i.v.
Analgesie mit zentral wirkenden Analgetika (CAVE! Kein ASS!): z.B.
Morphin 5-10 mg i.v.
restriktive Volumentherapie mit maximal 500 ml Ringer-Laktat-Lösung i.v.
(Cave! Keine Mannit- oder Sorbitlösungen!)
Blutdruck senken (CAVE! NICHT AUF NORMALWERTE < 160mgHG
wegen der Gefahr der Minderperfusion des Gehirns!) mit z.B. 25 mg
Ebrantil i.v. oder Ca-Antagonisten per Perfusor
• Möglichst schonender Transport in Neurochirurgische
Klinik -> CT, Angiografie, OP (z.b. Aneurysmaclipping)
Ischämische Insulte
Ursachen
Embolie
• Thrombose
• Embolie
• Kompression
Kompression
Thrombose
Pathophysiologie I
Arteriosklerose infolge von:
•
•
•
•
Hypertonus (Vervierfachung des Risikos)
Diabetes mellitus
Fettstoffwechselstörung
Metabolisches Syndrom (Stammfettsucht,
Insulinresistenz mit Hyperinsulinämie, Hypertonus, D.m.,
FST)
• Nikotinabusus
• Adipositas
Pathophysiologie II
Arteriosklerose/Entstehung
•
•
•
•
Schädigung Gefäßendothel
Thrombozytenanlagerung
Hypertonus => Endothelverhärtung
Plaques (= Ablagerung von Kalk und
Fetten) an Stellen mit hoher mechanischer
Belastung (Arterienverzweigungen)
Pathophysiologie III
Arteriosklerose/Entstehung
• => zunehmende Lumeneinengung und
Gefahr von:
• Thrombose
• Embolie
• Hämodynamischem Versagen
(Herzinsuffizienz, Herzinfarkt,
Herzrhythmusstörungen => steigende
Thromboemboliegefahr!)
Wichtige Beziehungen zu
anderen chron. Erkrankungen:
• Hypertonus + Diabetes mellitus =>
Angiopathie
• Herzrhythmusstörungen
(Vorhofflimmern) => Entstehung von
Thromben im Herzen => Embolie
• Arterielle Thrombose oder Sklerose z.B.
der Arteriae carotis oder vertebralis =>
Embolie
Ischämische Insulte
Vorzeichen
•
•
•
•
•
Cephalgien
Vertigo
Kurzfristige neurologische Ausfälle
Krämpfe, Bewusstseinseinschränkung
TIA
=Transistorische ischämische
Attacke <24h
• PRIND =Prolongierte reversible
ischämische neurologische
Defizite 1 Tag bis maximal
3 – 7 Tage
Ischämische Insulte
Stadien
• I
• II
• III
• IV
• V
asymptomatische
Hirnarterienstenose
TIA
PRIND
progredienter Hirninsult
=fortschreitende Symptome
innerhalb von 6 – 48 Stunden
Kompletter Hirninfarkt – nicht
reversibel, nicht fortschreitend
Ischämische Insulte
mögliche Symptome
• Agnosie (visuelle)
• Hemianopsie
• Anosognosie
• Aphasie
• Apraxie
• Neglect
• Pushersyndrom
• Parese
• Plegie
Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
halbseitiger Gesichtsfeldausfall
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
zentrale Sprachstörung: motorisch (Broca)
„Sprechanstrengung“ – sensorisch
(Wernicke) „Sprachverständnisstörung“
Störung von Handlungen oder
Bewegungsabläufen
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
inkomplette Lähmung (Erschlaffung)
vollständige Lähmung
Ischämische Insulte
Diagnostik I
•
•
•
•
Anamnese
Körperliche Untersuchung
Vitalzeichenkontrolle
CT zum Ausschluss hämorrhagischer
Insult
• EKG und ECHO
• Labor (CK-Mb, Troponin, BZ, Fette,
Gerinnungsstatus)
Ischämische Insulte
Diagnostik II
• Doppler-Sono
• Transkraniale Sono
Ischämische Insulte
Therapie/Basismaßnahmen
•
•
•
•
Beim Patienten bleiben
Notruf
Vitalzeichenkontrolle (ggfs. BAC)
Bewusstsein kontrollieren (falls negativ ->
stabile Seitenlage, sonst 30° -Oberkörperhochlagerung
und Kopf in Mittellage; aber bei Hypotonus ->
Flachlagerung
• O2-Gabe (fallendes O2 und steigendes CO2
verschlimmern das Hirnödem)
I
Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Venöser Zugang (keine i.m. Injektionen da innerhalb von
3-5 h eventuell Lyse möglich ist!)
• RR-Senkung nur, wenn systolisch >200220 oder diastolisch >110 langsam und um maximal
20% des Ausgangswertes! Mit 25-50 mg Ebrantil i.v. oder 1-2
Kapseln Adalat oder 2-4 Hüben Nitrospray
• RR-Steigerung bei Hypotonus auf
mindestens 140 systolisch
für ausreichenden Perfusionsdruck im Gehirn mit
0,5-1ml Akrinor i.v. oder Dopamin über Perfusor
II Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Evtl. (Verängstigung infolge Paresen oder
Aphasie) leichte Sedierung gegen
Hypertonus und
Herzrhythmusstörungen infolge
endogener Adrenalinausschüttung mit 510 mg Diazepam i.v.
• Bei Exsikkose: 500 ml Ringer-LactatLösung
I Therapie nach Apoplex
• Gute medikamentöse Einstellung der
Vorerkrankungen
• Vorzeichen für Re-Infarkt beachten
• Operation bei ertrakranialen
Gefäßerkrankungen
• Mobilisation zur Gefäßprotektion
II Therapie nach Apoplex
Prophylaxen
•
•
•
•
•
•
•
Pneumonieprophylaxe
Aspirationsprophylaxe
Sturzprophylaxe
Thromboseprophylaxe
Dekubitusprophylaxe
Obstipationsprophylaxe
Kontrakturprophylaxe
III Therapie nach Apoplex
Pflege
•
•
•
•
•
•
•
Bei Schluckstörung breiige Nahrung
Bobath-Konzept
Koordination, z.B. Logopädie, KG etc.
Verunsicherung berücksichtigen
Hilfsmittel
Resignation vermeiden
Gestörte Wahrnehmung und Aufmerksamkeit
berücksichtigen
• Lagerung …
Slide 22
APOPLEX
Intrazerebrale
Blutung
Embolie
Thrombose
Kompression
Komastadien
Bewusstlosigkeit = nicht durch äußere Reize (Schmerz)
erweckbar
• I
• II
• III
• IV
• V
Bewusstlosigkeit, keine Paresen, seitengleicher RR,
gezielte Beugereaktion auf Schmerz
Bewusstlosigkeit, Paresen, Anisokorie (Pupillendifferenz
> 1 mm)
zusätzlich Streckkrämpfe (spontan oder auf Reiz) und
Augenbewegungsstörungen
schlaffer Muskeltonus, keine Reaktion auf Schmerz,
weite und reaktionslose Pupillen, Ausfall von Hirnstammreflexen (Korneal-, Schluck- und Hustenreflex)
aber erhaltene Spontanatmung
Hirntod: Apnoe, RR- und Körpertemperatur-Regulation
erloschen
Wichtige neurologische Symptome
• Agnosie (visuelle) Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
• Hemianopsie
halbseitiger Gesichtsfeldausfall
• Anosognosie
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
• Aphasie
zentrale Sprachstörung: motorisch
(Broca) „Sprechanstrengung“ –
sensorisch (Wernicke) Sprachverständnisstörung“
• Apraxie
Störung von Handlungen oder
Bewegungsabläufen
• Neglect
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
• Pushersyndrom Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
• Parese
inkomplette Lähmung (Erschlaffung)
• Plegie
vollständige Lähmung
Häufige Symptome bei
Hirninfarkt rechts
•
•
•
•
•
Linksseitenparese/plegie
Neglect
Pusher
Anosognosie
Raumorientierungsstörung
(akustisch/visuell)
Häufige Symptome bei
Hirninfarkt links
•
•
•
•
•
Rechtsseitenparese/plegie
Aphasie (motorisch/sensorisch)
Apraxie
Agnosien (seltener)
Neglect (häufig nicht erkannt)
Erhöhung des intrakranialen
Drucks
• Volumenzunahme innerhalb des Schädels (Blutung,
Tumor, Ödem, Abszess)
• Durch Störung der Blut- oder Liquorzirkulation
• => Verlagerung und Einklemmung von
Gehirnanteilen in hintere Schädelgrube und
Hinterhauptloch
• Schneller Druckanstieg => in Minuten tödlich
• Langsamer Druckanstieg => oft lange ohne
Beschwerden (TM)
Symptome (anfangs)
intrakraniale Druckerhöhung
•
•
•
•
•
Cephalgien
Übelkeit und Emesis
Singultus
Doppelbilder sehen
Antriebs- und Orientierungsstörungen
Symptome (später)
intrakraniale Druckerhöhung
• Massen- und Wälzbewegungen
• Beuge-Streck-Synergien und
Nackensteife
• Pupillen motorisch verlangsamt
• Blickdeviationen
• Pupillenkopfphänomen =gegenläufige
koordinierte Bulbusbewegungen bei passiver
Kopfbewegung
Therapie bei intrakranialer
Druckerhöhung/ Basismaßnahmen
•
•
•
•
Vermeidung weiterer Druckerhöhung
Sicherung der Vitalfunktionen
Freimachen und –halten der Atemwege
30° Oberkörperhochlagerung (falls bewusstseinsgetrübt in Kombination mit stabiler Seitenlage)
• Vermeidung von Beugung, Überstreckung
und starker Seitwärtsdrehung des Kopfes
wegen der Gefahr der Kompression der Venen =>
Druckanstieg
• Obligatorisch O2-Sonde
Therapie bei intrakranialer
Druckerhöhung/erweiterte
Maßnahmen
• Venöser Zugang
• Symptomatische medikamentöse
Therapie nach ärztlicher Anordnung
Medikamentenbeispiele:
Analgesie: 5-10 mg Morphin i.v.
Gegen Krämpfe: 10 mg Valium oder als Rektiole
Bei Therapieresistenz: Narkoseeinleitung mit 3-5 mg/kg KG
Trapanal i.v.
restriktive Volumentherapie mit maximal 500 ml RingerLaktat-Lösung i.v. (Cave! Keine Mannit- oder Sorbitlösungen!)
Subarachnoidalblutung = SAB
SAB - Schweregrade
• I
asymptomatisch oder leichter
Kopfschmerz, Meningismus
• II Kopfschmerz, Meningismus, evtl.
Hirnnervensymptome
• III Somnolenz, diskrete neurologische
Symptomatik
• IV Sopor (tiefer Schlaf) oder Koma,
neurologische Ausfälle, evtl.
Streckphänomene und vegetative Störungen
• V tiefes Koma, Streckphänomene
Subarachnoidalblutung = SAB
• URSACHE: meist spontane Ruptur eines
Aneurysmas der Hirnbasisarterien
• Vorerkrankung oft Hypertonus
• Blutaustritt in den Subarachnoidalraum (zwischen Pia
mater und Arachnoidea)
Meist vollständige Tamponade der äußeren Liquorräume
Störung der Liquorzirkulation und –resorption
Steigender intrakranialer Druck
Behinderung des venösen Abflusses
Hirnödem
Subarachnoidalblutung = SAB
• Symptome
Oft nach körperlichen Anstrengungen aus völliger
Gesundheit heraus
• Plötzlicher und heftiger in den Nacken
ausstrahlender Kopfschmerz
• Lichtempfindlichkeit
• Übelkeit und Emesis
• Verwirrtheit
• Bewusstseinsstörung bis Koma
Therapie/Basismaßnahmen
• Freimachen und –halten der Atemwege
• Sofortige Immobilisation des Patienten mit
30°- Oberkörperhochlagerung
Therapie/erweiterte Maßnahmen
• Venöser Zugang
• O2-Sonde
• Medikamente nach ärztl. Anordnung:
agitierte Pat. sedieren mit z.B. Valium (Diazepam) oder Dormicum
(Midazolam) 2-5 mg i.v.
Analgesie mit zentral wirkenden Analgetika (CAVE! Kein ASS!): z.B.
Morphin 5-10 mg i.v.
restriktive Volumentherapie mit maximal 500 ml Ringer-Laktat-Lösung i.v.
(Cave! Keine Mannit- oder Sorbitlösungen!)
Blutdruck senken (CAVE! NICHT AUF NORMALWERTE < 160mgHG
wegen der Gefahr der Minderperfusion des Gehirns!) mit z.B. 25 mg
Ebrantil i.v. oder Ca-Antagonisten per Perfusor
• Möglichst schonender Transport in Neurochirurgische
Klinik -> CT, Angiografie, OP (z.b. Aneurysmaclipping)
Ischämische Insulte
Ursachen
Embolie
• Thrombose
• Embolie
• Kompression
Kompression
Thrombose
Pathophysiologie I
Arteriosklerose infolge von:
•
•
•
•
Hypertonus (Vervierfachung des Risikos)
Diabetes mellitus
Fettstoffwechselstörung
Metabolisches Syndrom (Stammfettsucht,
Insulinresistenz mit Hyperinsulinämie, Hypertonus, D.m.,
FST)
• Nikotinabusus
• Adipositas
Pathophysiologie II
Arteriosklerose/Entstehung
•
•
•
•
Schädigung Gefäßendothel
Thrombozytenanlagerung
Hypertonus => Endothelverhärtung
Plaques (= Ablagerung von Kalk und
Fetten) an Stellen mit hoher mechanischer
Belastung (Arterienverzweigungen)
Pathophysiologie III
Arteriosklerose/Entstehung
• => zunehmende Lumeneinengung und
Gefahr von:
• Thrombose
• Embolie
• Hämodynamischem Versagen
(Herzinsuffizienz, Herzinfarkt,
Herzrhythmusstörungen => steigende
Thromboemboliegefahr!)
Wichtige Beziehungen zu
anderen chron. Erkrankungen:
• Hypertonus + Diabetes mellitus =>
Angiopathie
• Herzrhythmusstörungen
(Vorhofflimmern) => Entstehung von
Thromben im Herzen => Embolie
• Arterielle Thrombose oder Sklerose z.B.
der Arteriae carotis oder vertebralis =>
Embolie
Ischämische Insulte
Vorzeichen
•
•
•
•
•
Cephalgien
Vertigo
Kurzfristige neurologische Ausfälle
Krämpfe, Bewusstseinseinschränkung
TIA
=Transistorische ischämische
Attacke <24h
• PRIND =Prolongierte reversible
ischämische neurologische
Defizite 1 Tag bis maximal
3 – 7 Tage
Ischämische Insulte
Stadien
• I
• II
• III
• IV
• V
asymptomatische
Hirnarterienstenose
TIA
PRIND
progredienter Hirninsult
=fortschreitende Symptome
innerhalb von 6 – 48 Stunden
Kompletter Hirninfarkt – nicht
reversibel, nicht fortschreitend
Ischämische Insulte
mögliche Symptome
• Agnosie (visuelle)
• Hemianopsie
• Anosognosie
• Aphasie
• Apraxie
• Neglect
• Pushersyndrom
• Parese
• Plegie
Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
halbseitiger Gesichtsfeldausfall
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
zentrale Sprachstörung: motorisch (Broca)
„Sprechanstrengung“ – sensorisch
(Wernicke) „Sprachverständnisstörung“
Störung von Handlungen oder
Bewegungsabläufen
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
inkomplette Lähmung (Erschlaffung)
vollständige Lähmung
Ischämische Insulte
Diagnostik I
•
•
•
•
Anamnese
Körperliche Untersuchung
Vitalzeichenkontrolle
CT zum Ausschluss hämorrhagischer
Insult
• EKG und ECHO
• Labor (CK-Mb, Troponin, BZ, Fette,
Gerinnungsstatus)
Ischämische Insulte
Diagnostik II
• Doppler-Sono
• Transkraniale Sono
Ischämische Insulte
Therapie/Basismaßnahmen
•
•
•
•
Beim Patienten bleiben
Notruf
Vitalzeichenkontrolle (ggfs. BAC)
Bewusstsein kontrollieren (falls negativ ->
stabile Seitenlage, sonst 30° -Oberkörperhochlagerung
und Kopf in Mittellage; aber bei Hypotonus ->
Flachlagerung
• O2-Gabe (fallendes O2 und steigendes CO2
verschlimmern das Hirnödem)
I
Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Venöser Zugang (keine i.m. Injektionen da innerhalb von
3-5 h eventuell Lyse möglich ist!)
• RR-Senkung nur, wenn systolisch >200220 oder diastolisch >110 langsam und um maximal
20% des Ausgangswertes! Mit 25-50 mg Ebrantil i.v. oder 1-2
Kapseln Adalat oder 2-4 Hüben Nitrospray
• RR-Steigerung bei Hypotonus auf
mindestens 140 systolisch
für ausreichenden Perfusionsdruck im Gehirn mit
0,5-1ml Akrinor i.v. oder Dopamin über Perfusor
II Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Evtl. (Verängstigung infolge Paresen oder
Aphasie) leichte Sedierung gegen
Hypertonus und
Herzrhythmusstörungen infolge
endogener Adrenalinausschüttung mit 510 mg Diazepam i.v.
• Bei Exsikkose: 500 ml Ringer-LactatLösung
I Therapie nach Apoplex
• Gute medikamentöse Einstellung der
Vorerkrankungen
• Vorzeichen für Re-Infarkt beachten
• Operation bei ertrakranialen
Gefäßerkrankungen
• Mobilisation zur Gefäßprotektion
II Therapie nach Apoplex
Prophylaxen
•
•
•
•
•
•
•
Pneumonieprophylaxe
Aspirationsprophylaxe
Sturzprophylaxe
Thromboseprophylaxe
Dekubitusprophylaxe
Obstipationsprophylaxe
Kontrakturprophylaxe
III Therapie nach Apoplex
Pflege
•
•
•
•
•
•
•
Bei Schluckstörung breiige Nahrung
Bobath-Konzept
Koordination, z.B. Logopädie, KG etc.
Verunsicherung berücksichtigen
Hilfsmittel
Resignation vermeiden
Gestörte Wahrnehmung und Aufmerksamkeit
berücksichtigen
• Lagerung …
Slide 23
APOPLEX
Intrazerebrale
Blutung
Embolie
Thrombose
Kompression
Komastadien
Bewusstlosigkeit = nicht durch äußere Reize (Schmerz)
erweckbar
• I
• II
• III
• IV
• V
Bewusstlosigkeit, keine Paresen, seitengleicher RR,
gezielte Beugereaktion auf Schmerz
Bewusstlosigkeit, Paresen, Anisokorie (Pupillendifferenz
> 1 mm)
zusätzlich Streckkrämpfe (spontan oder auf Reiz) und
Augenbewegungsstörungen
schlaffer Muskeltonus, keine Reaktion auf Schmerz,
weite und reaktionslose Pupillen, Ausfall von Hirnstammreflexen (Korneal-, Schluck- und Hustenreflex)
aber erhaltene Spontanatmung
Hirntod: Apnoe, RR- und Körpertemperatur-Regulation
erloschen
Wichtige neurologische Symptome
• Agnosie (visuelle) Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
• Hemianopsie
halbseitiger Gesichtsfeldausfall
• Anosognosie
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
• Aphasie
zentrale Sprachstörung: motorisch
(Broca) „Sprechanstrengung“ –
sensorisch (Wernicke) Sprachverständnisstörung“
• Apraxie
Störung von Handlungen oder
Bewegungsabläufen
• Neglect
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
• Pushersyndrom Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
• Parese
inkomplette Lähmung (Erschlaffung)
• Plegie
vollständige Lähmung
Häufige Symptome bei
Hirninfarkt rechts
•
•
•
•
•
Linksseitenparese/plegie
Neglect
Pusher
Anosognosie
Raumorientierungsstörung
(akustisch/visuell)
Häufige Symptome bei
Hirninfarkt links
•
•
•
•
•
Rechtsseitenparese/plegie
Aphasie (motorisch/sensorisch)
Apraxie
Agnosien (seltener)
Neglect (häufig nicht erkannt)
Erhöhung des intrakranialen
Drucks
• Volumenzunahme innerhalb des Schädels (Blutung,
Tumor, Ödem, Abszess)
• Durch Störung der Blut- oder Liquorzirkulation
• => Verlagerung und Einklemmung von
Gehirnanteilen in hintere Schädelgrube und
Hinterhauptloch
• Schneller Druckanstieg => in Minuten tödlich
• Langsamer Druckanstieg => oft lange ohne
Beschwerden (TM)
Symptome (anfangs)
intrakraniale Druckerhöhung
•
•
•
•
•
Cephalgien
Übelkeit und Emesis
Singultus
Doppelbilder sehen
Antriebs- und Orientierungsstörungen
Symptome (später)
intrakraniale Druckerhöhung
• Massen- und Wälzbewegungen
• Beuge-Streck-Synergien und
Nackensteife
• Pupillen motorisch verlangsamt
• Blickdeviationen
• Pupillenkopfphänomen =gegenläufige
koordinierte Bulbusbewegungen bei passiver
Kopfbewegung
Therapie bei intrakranialer
Druckerhöhung/ Basismaßnahmen
•
•
•
•
Vermeidung weiterer Druckerhöhung
Sicherung der Vitalfunktionen
Freimachen und –halten der Atemwege
30° Oberkörperhochlagerung (falls bewusstseinsgetrübt in Kombination mit stabiler Seitenlage)
• Vermeidung von Beugung, Überstreckung
und starker Seitwärtsdrehung des Kopfes
wegen der Gefahr der Kompression der Venen =>
Druckanstieg
• Obligatorisch O2-Sonde
Therapie bei intrakranialer
Druckerhöhung/erweiterte
Maßnahmen
• Venöser Zugang
• Symptomatische medikamentöse
Therapie nach ärztlicher Anordnung
Medikamentenbeispiele:
Analgesie: 5-10 mg Morphin i.v.
Gegen Krämpfe: 10 mg Valium oder als Rektiole
Bei Therapieresistenz: Narkoseeinleitung mit 3-5 mg/kg KG
Trapanal i.v.
restriktive Volumentherapie mit maximal 500 ml RingerLaktat-Lösung i.v. (Cave! Keine Mannit- oder Sorbitlösungen!)
Subarachnoidalblutung = SAB
SAB - Schweregrade
• I
asymptomatisch oder leichter
Kopfschmerz, Meningismus
• II Kopfschmerz, Meningismus, evtl.
Hirnnervensymptome
• III Somnolenz, diskrete neurologische
Symptomatik
• IV Sopor (tiefer Schlaf) oder Koma,
neurologische Ausfälle, evtl.
Streckphänomene und vegetative Störungen
• V tiefes Koma, Streckphänomene
Subarachnoidalblutung = SAB
• URSACHE: meist spontane Ruptur eines
Aneurysmas der Hirnbasisarterien
• Vorerkrankung oft Hypertonus
• Blutaustritt in den Subarachnoidalraum (zwischen Pia
mater und Arachnoidea)
Meist vollständige Tamponade der äußeren Liquorräume
Störung der Liquorzirkulation und –resorption
Steigender intrakranialer Druck
Behinderung des venösen Abflusses
Hirnödem
Subarachnoidalblutung = SAB
• Symptome
Oft nach körperlichen Anstrengungen aus völliger
Gesundheit heraus
• Plötzlicher und heftiger in den Nacken
ausstrahlender Kopfschmerz
• Lichtempfindlichkeit
• Übelkeit und Emesis
• Verwirrtheit
• Bewusstseinsstörung bis Koma
Therapie/Basismaßnahmen
• Freimachen und –halten der Atemwege
• Sofortige Immobilisation des Patienten mit
30°- Oberkörperhochlagerung
Therapie/erweiterte Maßnahmen
• Venöser Zugang
• O2-Sonde
• Medikamente nach ärztl. Anordnung:
agitierte Pat. sedieren mit z.B. Valium (Diazepam) oder Dormicum
(Midazolam) 2-5 mg i.v.
Analgesie mit zentral wirkenden Analgetika (CAVE! Kein ASS!): z.B.
Morphin 5-10 mg i.v.
restriktive Volumentherapie mit maximal 500 ml Ringer-Laktat-Lösung i.v.
(Cave! Keine Mannit- oder Sorbitlösungen!)
Blutdruck senken (CAVE! NICHT AUF NORMALWERTE < 160mgHG
wegen der Gefahr der Minderperfusion des Gehirns!) mit z.B. 25 mg
Ebrantil i.v. oder Ca-Antagonisten per Perfusor
• Möglichst schonender Transport in Neurochirurgische
Klinik -> CT, Angiografie, OP (z.b. Aneurysmaclipping)
Ischämische Insulte
Ursachen
Embolie
• Thrombose
• Embolie
• Kompression
Kompression
Thrombose
Pathophysiologie I
Arteriosklerose infolge von:
•
•
•
•
Hypertonus (Vervierfachung des Risikos)
Diabetes mellitus
Fettstoffwechselstörung
Metabolisches Syndrom (Stammfettsucht,
Insulinresistenz mit Hyperinsulinämie, Hypertonus, D.m.,
FST)
• Nikotinabusus
• Adipositas
Pathophysiologie II
Arteriosklerose/Entstehung
•
•
•
•
Schädigung Gefäßendothel
Thrombozytenanlagerung
Hypertonus => Endothelverhärtung
Plaques (= Ablagerung von Kalk und
Fetten) an Stellen mit hoher mechanischer
Belastung (Arterienverzweigungen)
Pathophysiologie III
Arteriosklerose/Entstehung
• => zunehmende Lumeneinengung und
Gefahr von:
• Thrombose
• Embolie
• Hämodynamischem Versagen
(Herzinsuffizienz, Herzinfarkt,
Herzrhythmusstörungen => steigende
Thromboemboliegefahr!)
Wichtige Beziehungen zu
anderen chron. Erkrankungen:
• Hypertonus + Diabetes mellitus =>
Angiopathie
• Herzrhythmusstörungen
(Vorhofflimmern) => Entstehung von
Thromben im Herzen => Embolie
• Arterielle Thrombose oder Sklerose z.B.
der Arteriae carotis oder vertebralis =>
Embolie
Ischämische Insulte
Vorzeichen
•
•
•
•
•
Cephalgien
Vertigo
Kurzfristige neurologische Ausfälle
Krämpfe, Bewusstseinseinschränkung
TIA
=Transistorische ischämische
Attacke <24h
• PRIND =Prolongierte reversible
ischämische neurologische
Defizite 1 Tag bis maximal
3 – 7 Tage
Ischämische Insulte
Stadien
• I
• II
• III
• IV
• V
asymptomatische
Hirnarterienstenose
TIA
PRIND
progredienter Hirninsult
=fortschreitende Symptome
innerhalb von 6 – 48 Stunden
Kompletter Hirninfarkt – nicht
reversibel, nicht fortschreitend
Ischämische Insulte
mögliche Symptome
• Agnosie (visuelle)
• Hemianopsie
• Anosognosie
• Aphasie
• Apraxie
• Neglect
• Pushersyndrom
• Parese
• Plegie
Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
halbseitiger Gesichtsfeldausfall
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
zentrale Sprachstörung: motorisch (Broca)
„Sprechanstrengung“ – sensorisch
(Wernicke) „Sprachverständnisstörung“
Störung von Handlungen oder
Bewegungsabläufen
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
inkomplette Lähmung (Erschlaffung)
vollständige Lähmung
Ischämische Insulte
Diagnostik I
•
•
•
•
Anamnese
Körperliche Untersuchung
Vitalzeichenkontrolle
CT zum Ausschluss hämorrhagischer
Insult
• EKG und ECHO
• Labor (CK-Mb, Troponin, BZ, Fette,
Gerinnungsstatus)
Ischämische Insulte
Diagnostik II
• Doppler-Sono
• Transkraniale Sono
Ischämische Insulte
Therapie/Basismaßnahmen
•
•
•
•
Beim Patienten bleiben
Notruf
Vitalzeichenkontrolle (ggfs. BAC)
Bewusstsein kontrollieren (falls negativ ->
stabile Seitenlage, sonst 30° -Oberkörperhochlagerung
und Kopf in Mittellage; aber bei Hypotonus ->
Flachlagerung
• O2-Gabe (fallendes O2 und steigendes CO2
verschlimmern das Hirnödem)
I
Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Venöser Zugang (keine i.m. Injektionen da innerhalb von
3-5 h eventuell Lyse möglich ist!)
• RR-Senkung nur, wenn systolisch >200220 oder diastolisch >110 langsam und um maximal
20% des Ausgangswertes! Mit 25-50 mg Ebrantil i.v. oder 1-2
Kapseln Adalat oder 2-4 Hüben Nitrospray
• RR-Steigerung bei Hypotonus auf
mindestens 140 systolisch
für ausreichenden Perfusionsdruck im Gehirn mit
0,5-1ml Akrinor i.v. oder Dopamin über Perfusor
II Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Evtl. (Verängstigung infolge Paresen oder
Aphasie) leichte Sedierung gegen
Hypertonus und
Herzrhythmusstörungen infolge
endogener Adrenalinausschüttung mit 510 mg Diazepam i.v.
• Bei Exsikkose: 500 ml Ringer-LactatLösung
I Therapie nach Apoplex
• Gute medikamentöse Einstellung der
Vorerkrankungen
• Vorzeichen für Re-Infarkt beachten
• Operation bei ertrakranialen
Gefäßerkrankungen
• Mobilisation zur Gefäßprotektion
II Therapie nach Apoplex
Prophylaxen
•
•
•
•
•
•
•
Pneumonieprophylaxe
Aspirationsprophylaxe
Sturzprophylaxe
Thromboseprophylaxe
Dekubitusprophylaxe
Obstipationsprophylaxe
Kontrakturprophylaxe
III Therapie nach Apoplex
Pflege
•
•
•
•
•
•
•
Bei Schluckstörung breiige Nahrung
Bobath-Konzept
Koordination, z.B. Logopädie, KG etc.
Verunsicherung berücksichtigen
Hilfsmittel
Resignation vermeiden
Gestörte Wahrnehmung und Aufmerksamkeit
berücksichtigen
• Lagerung …
Slide 24
APOPLEX
Intrazerebrale
Blutung
Embolie
Thrombose
Kompression
Komastadien
Bewusstlosigkeit = nicht durch äußere Reize (Schmerz)
erweckbar
• I
• II
• III
• IV
• V
Bewusstlosigkeit, keine Paresen, seitengleicher RR,
gezielte Beugereaktion auf Schmerz
Bewusstlosigkeit, Paresen, Anisokorie (Pupillendifferenz
> 1 mm)
zusätzlich Streckkrämpfe (spontan oder auf Reiz) und
Augenbewegungsstörungen
schlaffer Muskeltonus, keine Reaktion auf Schmerz,
weite und reaktionslose Pupillen, Ausfall von Hirnstammreflexen (Korneal-, Schluck- und Hustenreflex)
aber erhaltene Spontanatmung
Hirntod: Apnoe, RR- und Körpertemperatur-Regulation
erloschen
Wichtige neurologische Symptome
• Agnosie (visuelle) Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
• Hemianopsie
halbseitiger Gesichtsfeldausfall
• Anosognosie
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
• Aphasie
zentrale Sprachstörung: motorisch
(Broca) „Sprechanstrengung“ –
sensorisch (Wernicke) Sprachverständnisstörung“
• Apraxie
Störung von Handlungen oder
Bewegungsabläufen
• Neglect
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
• Pushersyndrom Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
• Parese
inkomplette Lähmung (Erschlaffung)
• Plegie
vollständige Lähmung
Häufige Symptome bei
Hirninfarkt rechts
•
•
•
•
•
Linksseitenparese/plegie
Neglect
Pusher
Anosognosie
Raumorientierungsstörung
(akustisch/visuell)
Häufige Symptome bei
Hirninfarkt links
•
•
•
•
•
Rechtsseitenparese/plegie
Aphasie (motorisch/sensorisch)
Apraxie
Agnosien (seltener)
Neglect (häufig nicht erkannt)
Erhöhung des intrakranialen
Drucks
• Volumenzunahme innerhalb des Schädels (Blutung,
Tumor, Ödem, Abszess)
• Durch Störung der Blut- oder Liquorzirkulation
• => Verlagerung und Einklemmung von
Gehirnanteilen in hintere Schädelgrube und
Hinterhauptloch
• Schneller Druckanstieg => in Minuten tödlich
• Langsamer Druckanstieg => oft lange ohne
Beschwerden (TM)
Symptome (anfangs)
intrakraniale Druckerhöhung
•
•
•
•
•
Cephalgien
Übelkeit und Emesis
Singultus
Doppelbilder sehen
Antriebs- und Orientierungsstörungen
Symptome (später)
intrakraniale Druckerhöhung
• Massen- und Wälzbewegungen
• Beuge-Streck-Synergien und
Nackensteife
• Pupillen motorisch verlangsamt
• Blickdeviationen
• Pupillenkopfphänomen =gegenläufige
koordinierte Bulbusbewegungen bei passiver
Kopfbewegung
Therapie bei intrakranialer
Druckerhöhung/ Basismaßnahmen
•
•
•
•
Vermeidung weiterer Druckerhöhung
Sicherung der Vitalfunktionen
Freimachen und –halten der Atemwege
30° Oberkörperhochlagerung (falls bewusstseinsgetrübt in Kombination mit stabiler Seitenlage)
• Vermeidung von Beugung, Überstreckung
und starker Seitwärtsdrehung des Kopfes
wegen der Gefahr der Kompression der Venen =>
Druckanstieg
• Obligatorisch O2-Sonde
Therapie bei intrakranialer
Druckerhöhung/erweiterte
Maßnahmen
• Venöser Zugang
• Symptomatische medikamentöse
Therapie nach ärztlicher Anordnung
Medikamentenbeispiele:
Analgesie: 5-10 mg Morphin i.v.
Gegen Krämpfe: 10 mg Valium oder als Rektiole
Bei Therapieresistenz: Narkoseeinleitung mit 3-5 mg/kg KG
Trapanal i.v.
restriktive Volumentherapie mit maximal 500 ml RingerLaktat-Lösung i.v. (Cave! Keine Mannit- oder Sorbitlösungen!)
Subarachnoidalblutung = SAB
SAB - Schweregrade
• I
asymptomatisch oder leichter
Kopfschmerz, Meningismus
• II Kopfschmerz, Meningismus, evtl.
Hirnnervensymptome
• III Somnolenz, diskrete neurologische
Symptomatik
• IV Sopor (tiefer Schlaf) oder Koma,
neurologische Ausfälle, evtl.
Streckphänomene und vegetative Störungen
• V tiefes Koma, Streckphänomene
Subarachnoidalblutung = SAB
• URSACHE: meist spontane Ruptur eines
Aneurysmas der Hirnbasisarterien
• Vorerkrankung oft Hypertonus
• Blutaustritt in den Subarachnoidalraum (zwischen Pia
mater und Arachnoidea)
Meist vollständige Tamponade der äußeren Liquorräume
Störung der Liquorzirkulation und –resorption
Steigender intrakranialer Druck
Behinderung des venösen Abflusses
Hirnödem
Subarachnoidalblutung = SAB
• Symptome
Oft nach körperlichen Anstrengungen aus völliger
Gesundheit heraus
• Plötzlicher und heftiger in den Nacken
ausstrahlender Kopfschmerz
• Lichtempfindlichkeit
• Übelkeit und Emesis
• Verwirrtheit
• Bewusstseinsstörung bis Koma
Therapie/Basismaßnahmen
• Freimachen und –halten der Atemwege
• Sofortige Immobilisation des Patienten mit
30°- Oberkörperhochlagerung
Therapie/erweiterte Maßnahmen
• Venöser Zugang
• O2-Sonde
• Medikamente nach ärztl. Anordnung:
agitierte Pat. sedieren mit z.B. Valium (Diazepam) oder Dormicum
(Midazolam) 2-5 mg i.v.
Analgesie mit zentral wirkenden Analgetika (CAVE! Kein ASS!): z.B.
Morphin 5-10 mg i.v.
restriktive Volumentherapie mit maximal 500 ml Ringer-Laktat-Lösung i.v.
(Cave! Keine Mannit- oder Sorbitlösungen!)
Blutdruck senken (CAVE! NICHT AUF NORMALWERTE < 160mgHG
wegen der Gefahr der Minderperfusion des Gehirns!) mit z.B. 25 mg
Ebrantil i.v. oder Ca-Antagonisten per Perfusor
• Möglichst schonender Transport in Neurochirurgische
Klinik -> CT, Angiografie, OP (z.b. Aneurysmaclipping)
Ischämische Insulte
Ursachen
Embolie
• Thrombose
• Embolie
• Kompression
Kompression
Thrombose
Pathophysiologie I
Arteriosklerose infolge von:
•
•
•
•
Hypertonus (Vervierfachung des Risikos)
Diabetes mellitus
Fettstoffwechselstörung
Metabolisches Syndrom (Stammfettsucht,
Insulinresistenz mit Hyperinsulinämie, Hypertonus, D.m.,
FST)
• Nikotinabusus
• Adipositas
Pathophysiologie II
Arteriosklerose/Entstehung
•
•
•
•
Schädigung Gefäßendothel
Thrombozytenanlagerung
Hypertonus => Endothelverhärtung
Plaques (= Ablagerung von Kalk und
Fetten) an Stellen mit hoher mechanischer
Belastung (Arterienverzweigungen)
Pathophysiologie III
Arteriosklerose/Entstehung
• => zunehmende Lumeneinengung und
Gefahr von:
• Thrombose
• Embolie
• Hämodynamischem Versagen
(Herzinsuffizienz, Herzinfarkt,
Herzrhythmusstörungen => steigende
Thromboemboliegefahr!)
Wichtige Beziehungen zu
anderen chron. Erkrankungen:
• Hypertonus + Diabetes mellitus =>
Angiopathie
• Herzrhythmusstörungen
(Vorhofflimmern) => Entstehung von
Thromben im Herzen => Embolie
• Arterielle Thrombose oder Sklerose z.B.
der Arteriae carotis oder vertebralis =>
Embolie
Ischämische Insulte
Vorzeichen
•
•
•
•
•
Cephalgien
Vertigo
Kurzfristige neurologische Ausfälle
Krämpfe, Bewusstseinseinschränkung
TIA
=Transistorische ischämische
Attacke <24h
• PRIND =Prolongierte reversible
ischämische neurologische
Defizite 1 Tag bis maximal
3 – 7 Tage
Ischämische Insulte
Stadien
• I
• II
• III
• IV
• V
asymptomatische
Hirnarterienstenose
TIA
PRIND
progredienter Hirninsult
=fortschreitende Symptome
innerhalb von 6 – 48 Stunden
Kompletter Hirninfarkt – nicht
reversibel, nicht fortschreitend
Ischämische Insulte
mögliche Symptome
• Agnosie (visuelle)
• Hemianopsie
• Anosognosie
• Aphasie
• Apraxie
• Neglect
• Pushersyndrom
• Parese
• Plegie
Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
halbseitiger Gesichtsfeldausfall
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
zentrale Sprachstörung: motorisch (Broca)
„Sprechanstrengung“ – sensorisch
(Wernicke) „Sprachverständnisstörung“
Störung von Handlungen oder
Bewegungsabläufen
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
inkomplette Lähmung (Erschlaffung)
vollständige Lähmung
Ischämische Insulte
Diagnostik I
•
•
•
•
Anamnese
Körperliche Untersuchung
Vitalzeichenkontrolle
CT zum Ausschluss hämorrhagischer
Insult
• EKG und ECHO
• Labor (CK-Mb, Troponin, BZ, Fette,
Gerinnungsstatus)
Ischämische Insulte
Diagnostik II
• Doppler-Sono
• Transkraniale Sono
Ischämische Insulte
Therapie/Basismaßnahmen
•
•
•
•
Beim Patienten bleiben
Notruf
Vitalzeichenkontrolle (ggfs. BAC)
Bewusstsein kontrollieren (falls negativ ->
stabile Seitenlage, sonst 30° -Oberkörperhochlagerung
und Kopf in Mittellage; aber bei Hypotonus ->
Flachlagerung
• O2-Gabe (fallendes O2 und steigendes CO2
verschlimmern das Hirnödem)
I
Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Venöser Zugang (keine i.m. Injektionen da innerhalb von
3-5 h eventuell Lyse möglich ist!)
• RR-Senkung nur, wenn systolisch >200220 oder diastolisch >110 langsam und um maximal
20% des Ausgangswertes! Mit 25-50 mg Ebrantil i.v. oder 1-2
Kapseln Adalat oder 2-4 Hüben Nitrospray
• RR-Steigerung bei Hypotonus auf
mindestens 140 systolisch
für ausreichenden Perfusionsdruck im Gehirn mit
0,5-1ml Akrinor i.v. oder Dopamin über Perfusor
II Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Evtl. (Verängstigung infolge Paresen oder
Aphasie) leichte Sedierung gegen
Hypertonus und
Herzrhythmusstörungen infolge
endogener Adrenalinausschüttung mit 510 mg Diazepam i.v.
• Bei Exsikkose: 500 ml Ringer-LactatLösung
I Therapie nach Apoplex
• Gute medikamentöse Einstellung der
Vorerkrankungen
• Vorzeichen für Re-Infarkt beachten
• Operation bei ertrakranialen
Gefäßerkrankungen
• Mobilisation zur Gefäßprotektion
II Therapie nach Apoplex
Prophylaxen
•
•
•
•
•
•
•
Pneumonieprophylaxe
Aspirationsprophylaxe
Sturzprophylaxe
Thromboseprophylaxe
Dekubitusprophylaxe
Obstipationsprophylaxe
Kontrakturprophylaxe
III Therapie nach Apoplex
Pflege
•
•
•
•
•
•
•
Bei Schluckstörung breiige Nahrung
Bobath-Konzept
Koordination, z.B. Logopädie, KG etc.
Verunsicherung berücksichtigen
Hilfsmittel
Resignation vermeiden
Gestörte Wahrnehmung und Aufmerksamkeit
berücksichtigen
• Lagerung …
Slide 25
APOPLEX
Intrazerebrale
Blutung
Embolie
Thrombose
Kompression
Komastadien
Bewusstlosigkeit = nicht durch äußere Reize (Schmerz)
erweckbar
• I
• II
• III
• IV
• V
Bewusstlosigkeit, keine Paresen, seitengleicher RR,
gezielte Beugereaktion auf Schmerz
Bewusstlosigkeit, Paresen, Anisokorie (Pupillendifferenz
> 1 mm)
zusätzlich Streckkrämpfe (spontan oder auf Reiz) und
Augenbewegungsstörungen
schlaffer Muskeltonus, keine Reaktion auf Schmerz,
weite und reaktionslose Pupillen, Ausfall von Hirnstammreflexen (Korneal-, Schluck- und Hustenreflex)
aber erhaltene Spontanatmung
Hirntod: Apnoe, RR- und Körpertemperatur-Regulation
erloschen
Wichtige neurologische Symptome
• Agnosie (visuelle) Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
• Hemianopsie
halbseitiger Gesichtsfeldausfall
• Anosognosie
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
• Aphasie
zentrale Sprachstörung: motorisch
(Broca) „Sprechanstrengung“ –
sensorisch (Wernicke) Sprachverständnisstörung“
• Apraxie
Störung von Handlungen oder
Bewegungsabläufen
• Neglect
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
• Pushersyndrom Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
• Parese
inkomplette Lähmung (Erschlaffung)
• Plegie
vollständige Lähmung
Häufige Symptome bei
Hirninfarkt rechts
•
•
•
•
•
Linksseitenparese/plegie
Neglect
Pusher
Anosognosie
Raumorientierungsstörung
(akustisch/visuell)
Häufige Symptome bei
Hirninfarkt links
•
•
•
•
•
Rechtsseitenparese/plegie
Aphasie (motorisch/sensorisch)
Apraxie
Agnosien (seltener)
Neglect (häufig nicht erkannt)
Erhöhung des intrakranialen
Drucks
• Volumenzunahme innerhalb des Schädels (Blutung,
Tumor, Ödem, Abszess)
• Durch Störung der Blut- oder Liquorzirkulation
• => Verlagerung und Einklemmung von
Gehirnanteilen in hintere Schädelgrube und
Hinterhauptloch
• Schneller Druckanstieg => in Minuten tödlich
• Langsamer Druckanstieg => oft lange ohne
Beschwerden (TM)
Symptome (anfangs)
intrakraniale Druckerhöhung
•
•
•
•
•
Cephalgien
Übelkeit und Emesis
Singultus
Doppelbilder sehen
Antriebs- und Orientierungsstörungen
Symptome (später)
intrakraniale Druckerhöhung
• Massen- und Wälzbewegungen
• Beuge-Streck-Synergien und
Nackensteife
• Pupillen motorisch verlangsamt
• Blickdeviationen
• Pupillenkopfphänomen =gegenläufige
koordinierte Bulbusbewegungen bei passiver
Kopfbewegung
Therapie bei intrakranialer
Druckerhöhung/ Basismaßnahmen
•
•
•
•
Vermeidung weiterer Druckerhöhung
Sicherung der Vitalfunktionen
Freimachen und –halten der Atemwege
30° Oberkörperhochlagerung (falls bewusstseinsgetrübt in Kombination mit stabiler Seitenlage)
• Vermeidung von Beugung, Überstreckung
und starker Seitwärtsdrehung des Kopfes
wegen der Gefahr der Kompression der Venen =>
Druckanstieg
• Obligatorisch O2-Sonde
Therapie bei intrakranialer
Druckerhöhung/erweiterte
Maßnahmen
• Venöser Zugang
• Symptomatische medikamentöse
Therapie nach ärztlicher Anordnung
Medikamentenbeispiele:
Analgesie: 5-10 mg Morphin i.v.
Gegen Krämpfe: 10 mg Valium oder als Rektiole
Bei Therapieresistenz: Narkoseeinleitung mit 3-5 mg/kg KG
Trapanal i.v.
restriktive Volumentherapie mit maximal 500 ml RingerLaktat-Lösung i.v. (Cave! Keine Mannit- oder Sorbitlösungen!)
Subarachnoidalblutung = SAB
SAB - Schweregrade
• I
asymptomatisch oder leichter
Kopfschmerz, Meningismus
• II Kopfschmerz, Meningismus, evtl.
Hirnnervensymptome
• III Somnolenz, diskrete neurologische
Symptomatik
• IV Sopor (tiefer Schlaf) oder Koma,
neurologische Ausfälle, evtl.
Streckphänomene und vegetative Störungen
• V tiefes Koma, Streckphänomene
Subarachnoidalblutung = SAB
• URSACHE: meist spontane Ruptur eines
Aneurysmas der Hirnbasisarterien
• Vorerkrankung oft Hypertonus
• Blutaustritt in den Subarachnoidalraum (zwischen Pia
mater und Arachnoidea)
Meist vollständige Tamponade der äußeren Liquorräume
Störung der Liquorzirkulation und –resorption
Steigender intrakranialer Druck
Behinderung des venösen Abflusses
Hirnödem
Subarachnoidalblutung = SAB
• Symptome
Oft nach körperlichen Anstrengungen aus völliger
Gesundheit heraus
• Plötzlicher und heftiger in den Nacken
ausstrahlender Kopfschmerz
• Lichtempfindlichkeit
• Übelkeit und Emesis
• Verwirrtheit
• Bewusstseinsstörung bis Koma
Therapie/Basismaßnahmen
• Freimachen und –halten der Atemwege
• Sofortige Immobilisation des Patienten mit
30°- Oberkörperhochlagerung
Therapie/erweiterte Maßnahmen
• Venöser Zugang
• O2-Sonde
• Medikamente nach ärztl. Anordnung:
agitierte Pat. sedieren mit z.B. Valium (Diazepam) oder Dormicum
(Midazolam) 2-5 mg i.v.
Analgesie mit zentral wirkenden Analgetika (CAVE! Kein ASS!): z.B.
Morphin 5-10 mg i.v.
restriktive Volumentherapie mit maximal 500 ml Ringer-Laktat-Lösung i.v.
(Cave! Keine Mannit- oder Sorbitlösungen!)
Blutdruck senken (CAVE! NICHT AUF NORMALWERTE < 160mgHG
wegen der Gefahr der Minderperfusion des Gehirns!) mit z.B. 25 mg
Ebrantil i.v. oder Ca-Antagonisten per Perfusor
• Möglichst schonender Transport in Neurochirurgische
Klinik -> CT, Angiografie, OP (z.b. Aneurysmaclipping)
Ischämische Insulte
Ursachen
Embolie
• Thrombose
• Embolie
• Kompression
Kompression
Thrombose
Pathophysiologie I
Arteriosklerose infolge von:
•
•
•
•
Hypertonus (Vervierfachung des Risikos)
Diabetes mellitus
Fettstoffwechselstörung
Metabolisches Syndrom (Stammfettsucht,
Insulinresistenz mit Hyperinsulinämie, Hypertonus, D.m.,
FST)
• Nikotinabusus
• Adipositas
Pathophysiologie II
Arteriosklerose/Entstehung
•
•
•
•
Schädigung Gefäßendothel
Thrombozytenanlagerung
Hypertonus => Endothelverhärtung
Plaques (= Ablagerung von Kalk und
Fetten) an Stellen mit hoher mechanischer
Belastung (Arterienverzweigungen)
Pathophysiologie III
Arteriosklerose/Entstehung
• => zunehmende Lumeneinengung und
Gefahr von:
• Thrombose
• Embolie
• Hämodynamischem Versagen
(Herzinsuffizienz, Herzinfarkt,
Herzrhythmusstörungen => steigende
Thromboemboliegefahr!)
Wichtige Beziehungen zu
anderen chron. Erkrankungen:
• Hypertonus + Diabetes mellitus =>
Angiopathie
• Herzrhythmusstörungen
(Vorhofflimmern) => Entstehung von
Thromben im Herzen => Embolie
• Arterielle Thrombose oder Sklerose z.B.
der Arteriae carotis oder vertebralis =>
Embolie
Ischämische Insulte
Vorzeichen
•
•
•
•
•
Cephalgien
Vertigo
Kurzfristige neurologische Ausfälle
Krämpfe, Bewusstseinseinschränkung
TIA
=Transistorische ischämische
Attacke <24h
• PRIND =Prolongierte reversible
ischämische neurologische
Defizite 1 Tag bis maximal
3 – 7 Tage
Ischämische Insulte
Stadien
• I
• II
• III
• IV
• V
asymptomatische
Hirnarterienstenose
TIA
PRIND
progredienter Hirninsult
=fortschreitende Symptome
innerhalb von 6 – 48 Stunden
Kompletter Hirninfarkt – nicht
reversibel, nicht fortschreitend
Ischämische Insulte
mögliche Symptome
• Agnosie (visuelle)
• Hemianopsie
• Anosognosie
• Aphasie
• Apraxie
• Neglect
• Pushersyndrom
• Parese
• Plegie
Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
halbseitiger Gesichtsfeldausfall
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
zentrale Sprachstörung: motorisch (Broca)
„Sprechanstrengung“ – sensorisch
(Wernicke) „Sprachverständnisstörung“
Störung von Handlungen oder
Bewegungsabläufen
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
inkomplette Lähmung (Erschlaffung)
vollständige Lähmung
Ischämische Insulte
Diagnostik I
•
•
•
•
Anamnese
Körperliche Untersuchung
Vitalzeichenkontrolle
CT zum Ausschluss hämorrhagischer
Insult
• EKG und ECHO
• Labor (CK-Mb, Troponin, BZ, Fette,
Gerinnungsstatus)
Ischämische Insulte
Diagnostik II
• Doppler-Sono
• Transkraniale Sono
Ischämische Insulte
Therapie/Basismaßnahmen
•
•
•
•
Beim Patienten bleiben
Notruf
Vitalzeichenkontrolle (ggfs. BAC)
Bewusstsein kontrollieren (falls negativ ->
stabile Seitenlage, sonst 30° -Oberkörperhochlagerung
und Kopf in Mittellage; aber bei Hypotonus ->
Flachlagerung
• O2-Gabe (fallendes O2 und steigendes CO2
verschlimmern das Hirnödem)
I
Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Venöser Zugang (keine i.m. Injektionen da innerhalb von
3-5 h eventuell Lyse möglich ist!)
• RR-Senkung nur, wenn systolisch >200220 oder diastolisch >110 langsam und um maximal
20% des Ausgangswertes! Mit 25-50 mg Ebrantil i.v. oder 1-2
Kapseln Adalat oder 2-4 Hüben Nitrospray
• RR-Steigerung bei Hypotonus auf
mindestens 140 systolisch
für ausreichenden Perfusionsdruck im Gehirn mit
0,5-1ml Akrinor i.v. oder Dopamin über Perfusor
II Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Evtl. (Verängstigung infolge Paresen oder
Aphasie) leichte Sedierung gegen
Hypertonus und
Herzrhythmusstörungen infolge
endogener Adrenalinausschüttung mit 510 mg Diazepam i.v.
• Bei Exsikkose: 500 ml Ringer-LactatLösung
I Therapie nach Apoplex
• Gute medikamentöse Einstellung der
Vorerkrankungen
• Vorzeichen für Re-Infarkt beachten
• Operation bei ertrakranialen
Gefäßerkrankungen
• Mobilisation zur Gefäßprotektion
II Therapie nach Apoplex
Prophylaxen
•
•
•
•
•
•
•
Pneumonieprophylaxe
Aspirationsprophylaxe
Sturzprophylaxe
Thromboseprophylaxe
Dekubitusprophylaxe
Obstipationsprophylaxe
Kontrakturprophylaxe
III Therapie nach Apoplex
Pflege
•
•
•
•
•
•
•
Bei Schluckstörung breiige Nahrung
Bobath-Konzept
Koordination, z.B. Logopädie, KG etc.
Verunsicherung berücksichtigen
Hilfsmittel
Resignation vermeiden
Gestörte Wahrnehmung und Aufmerksamkeit
berücksichtigen
• Lagerung …
Slide 26
APOPLEX
Intrazerebrale
Blutung
Embolie
Thrombose
Kompression
Komastadien
Bewusstlosigkeit = nicht durch äußere Reize (Schmerz)
erweckbar
• I
• II
• III
• IV
• V
Bewusstlosigkeit, keine Paresen, seitengleicher RR,
gezielte Beugereaktion auf Schmerz
Bewusstlosigkeit, Paresen, Anisokorie (Pupillendifferenz
> 1 mm)
zusätzlich Streckkrämpfe (spontan oder auf Reiz) und
Augenbewegungsstörungen
schlaffer Muskeltonus, keine Reaktion auf Schmerz,
weite und reaktionslose Pupillen, Ausfall von Hirnstammreflexen (Korneal-, Schluck- und Hustenreflex)
aber erhaltene Spontanatmung
Hirntod: Apnoe, RR- und Körpertemperatur-Regulation
erloschen
Wichtige neurologische Symptome
• Agnosie (visuelle) Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
• Hemianopsie
halbseitiger Gesichtsfeldausfall
• Anosognosie
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
• Aphasie
zentrale Sprachstörung: motorisch
(Broca) „Sprechanstrengung“ –
sensorisch (Wernicke) Sprachverständnisstörung“
• Apraxie
Störung von Handlungen oder
Bewegungsabläufen
• Neglect
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
• Pushersyndrom Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
• Parese
inkomplette Lähmung (Erschlaffung)
• Plegie
vollständige Lähmung
Häufige Symptome bei
Hirninfarkt rechts
•
•
•
•
•
Linksseitenparese/plegie
Neglect
Pusher
Anosognosie
Raumorientierungsstörung
(akustisch/visuell)
Häufige Symptome bei
Hirninfarkt links
•
•
•
•
•
Rechtsseitenparese/plegie
Aphasie (motorisch/sensorisch)
Apraxie
Agnosien (seltener)
Neglect (häufig nicht erkannt)
Erhöhung des intrakranialen
Drucks
• Volumenzunahme innerhalb des Schädels (Blutung,
Tumor, Ödem, Abszess)
• Durch Störung der Blut- oder Liquorzirkulation
• => Verlagerung und Einklemmung von
Gehirnanteilen in hintere Schädelgrube und
Hinterhauptloch
• Schneller Druckanstieg => in Minuten tödlich
• Langsamer Druckanstieg => oft lange ohne
Beschwerden (TM)
Symptome (anfangs)
intrakraniale Druckerhöhung
•
•
•
•
•
Cephalgien
Übelkeit und Emesis
Singultus
Doppelbilder sehen
Antriebs- und Orientierungsstörungen
Symptome (später)
intrakraniale Druckerhöhung
• Massen- und Wälzbewegungen
• Beuge-Streck-Synergien und
Nackensteife
• Pupillen motorisch verlangsamt
• Blickdeviationen
• Pupillenkopfphänomen =gegenläufige
koordinierte Bulbusbewegungen bei passiver
Kopfbewegung
Therapie bei intrakranialer
Druckerhöhung/ Basismaßnahmen
•
•
•
•
Vermeidung weiterer Druckerhöhung
Sicherung der Vitalfunktionen
Freimachen und –halten der Atemwege
30° Oberkörperhochlagerung (falls bewusstseinsgetrübt in Kombination mit stabiler Seitenlage)
• Vermeidung von Beugung, Überstreckung
und starker Seitwärtsdrehung des Kopfes
wegen der Gefahr der Kompression der Venen =>
Druckanstieg
• Obligatorisch O2-Sonde
Therapie bei intrakranialer
Druckerhöhung/erweiterte
Maßnahmen
• Venöser Zugang
• Symptomatische medikamentöse
Therapie nach ärztlicher Anordnung
Medikamentenbeispiele:
Analgesie: 5-10 mg Morphin i.v.
Gegen Krämpfe: 10 mg Valium oder als Rektiole
Bei Therapieresistenz: Narkoseeinleitung mit 3-5 mg/kg KG
Trapanal i.v.
restriktive Volumentherapie mit maximal 500 ml RingerLaktat-Lösung i.v. (Cave! Keine Mannit- oder Sorbitlösungen!)
Subarachnoidalblutung = SAB
SAB - Schweregrade
• I
asymptomatisch oder leichter
Kopfschmerz, Meningismus
• II Kopfschmerz, Meningismus, evtl.
Hirnnervensymptome
• III Somnolenz, diskrete neurologische
Symptomatik
• IV Sopor (tiefer Schlaf) oder Koma,
neurologische Ausfälle, evtl.
Streckphänomene und vegetative Störungen
• V tiefes Koma, Streckphänomene
Subarachnoidalblutung = SAB
• URSACHE: meist spontane Ruptur eines
Aneurysmas der Hirnbasisarterien
• Vorerkrankung oft Hypertonus
• Blutaustritt in den Subarachnoidalraum (zwischen Pia
mater und Arachnoidea)
Meist vollständige Tamponade der äußeren Liquorräume
Störung der Liquorzirkulation und –resorption
Steigender intrakranialer Druck
Behinderung des venösen Abflusses
Hirnödem
Subarachnoidalblutung = SAB
• Symptome
Oft nach körperlichen Anstrengungen aus völliger
Gesundheit heraus
• Plötzlicher und heftiger in den Nacken
ausstrahlender Kopfschmerz
• Lichtempfindlichkeit
• Übelkeit und Emesis
• Verwirrtheit
• Bewusstseinsstörung bis Koma
Therapie/Basismaßnahmen
• Freimachen und –halten der Atemwege
• Sofortige Immobilisation des Patienten mit
30°- Oberkörperhochlagerung
Therapie/erweiterte Maßnahmen
• Venöser Zugang
• O2-Sonde
• Medikamente nach ärztl. Anordnung:
agitierte Pat. sedieren mit z.B. Valium (Diazepam) oder Dormicum
(Midazolam) 2-5 mg i.v.
Analgesie mit zentral wirkenden Analgetika (CAVE! Kein ASS!): z.B.
Morphin 5-10 mg i.v.
restriktive Volumentherapie mit maximal 500 ml Ringer-Laktat-Lösung i.v.
(Cave! Keine Mannit- oder Sorbitlösungen!)
Blutdruck senken (CAVE! NICHT AUF NORMALWERTE < 160mgHG
wegen der Gefahr der Minderperfusion des Gehirns!) mit z.B. 25 mg
Ebrantil i.v. oder Ca-Antagonisten per Perfusor
• Möglichst schonender Transport in Neurochirurgische
Klinik -> CT, Angiografie, OP (z.b. Aneurysmaclipping)
Ischämische Insulte
Ursachen
Embolie
• Thrombose
• Embolie
• Kompression
Kompression
Thrombose
Pathophysiologie I
Arteriosklerose infolge von:
•
•
•
•
Hypertonus (Vervierfachung des Risikos)
Diabetes mellitus
Fettstoffwechselstörung
Metabolisches Syndrom (Stammfettsucht,
Insulinresistenz mit Hyperinsulinämie, Hypertonus, D.m.,
FST)
• Nikotinabusus
• Adipositas
Pathophysiologie II
Arteriosklerose/Entstehung
•
•
•
•
Schädigung Gefäßendothel
Thrombozytenanlagerung
Hypertonus => Endothelverhärtung
Plaques (= Ablagerung von Kalk und
Fetten) an Stellen mit hoher mechanischer
Belastung (Arterienverzweigungen)
Pathophysiologie III
Arteriosklerose/Entstehung
• => zunehmende Lumeneinengung und
Gefahr von:
• Thrombose
• Embolie
• Hämodynamischem Versagen
(Herzinsuffizienz, Herzinfarkt,
Herzrhythmusstörungen => steigende
Thromboemboliegefahr!)
Wichtige Beziehungen zu
anderen chron. Erkrankungen:
• Hypertonus + Diabetes mellitus =>
Angiopathie
• Herzrhythmusstörungen
(Vorhofflimmern) => Entstehung von
Thromben im Herzen => Embolie
• Arterielle Thrombose oder Sklerose z.B.
der Arteriae carotis oder vertebralis =>
Embolie
Ischämische Insulte
Vorzeichen
•
•
•
•
•
Cephalgien
Vertigo
Kurzfristige neurologische Ausfälle
Krämpfe, Bewusstseinseinschränkung
TIA
=Transistorische ischämische
Attacke <24h
• PRIND =Prolongierte reversible
ischämische neurologische
Defizite 1 Tag bis maximal
3 – 7 Tage
Ischämische Insulte
Stadien
• I
• II
• III
• IV
• V
asymptomatische
Hirnarterienstenose
TIA
PRIND
progredienter Hirninsult
=fortschreitende Symptome
innerhalb von 6 – 48 Stunden
Kompletter Hirninfarkt – nicht
reversibel, nicht fortschreitend
Ischämische Insulte
mögliche Symptome
• Agnosie (visuelle)
• Hemianopsie
• Anosognosie
• Aphasie
• Apraxie
• Neglect
• Pushersyndrom
• Parese
• Plegie
Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
halbseitiger Gesichtsfeldausfall
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
zentrale Sprachstörung: motorisch (Broca)
„Sprechanstrengung“ – sensorisch
(Wernicke) „Sprachverständnisstörung“
Störung von Handlungen oder
Bewegungsabläufen
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
inkomplette Lähmung (Erschlaffung)
vollständige Lähmung
Ischämische Insulte
Diagnostik I
•
•
•
•
Anamnese
Körperliche Untersuchung
Vitalzeichenkontrolle
CT zum Ausschluss hämorrhagischer
Insult
• EKG und ECHO
• Labor (CK-Mb, Troponin, BZ, Fette,
Gerinnungsstatus)
Ischämische Insulte
Diagnostik II
• Doppler-Sono
• Transkraniale Sono
Ischämische Insulte
Therapie/Basismaßnahmen
•
•
•
•
Beim Patienten bleiben
Notruf
Vitalzeichenkontrolle (ggfs. BAC)
Bewusstsein kontrollieren (falls negativ ->
stabile Seitenlage, sonst 30° -Oberkörperhochlagerung
und Kopf in Mittellage; aber bei Hypotonus ->
Flachlagerung
• O2-Gabe (fallendes O2 und steigendes CO2
verschlimmern das Hirnödem)
I
Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Venöser Zugang (keine i.m. Injektionen da innerhalb von
3-5 h eventuell Lyse möglich ist!)
• RR-Senkung nur, wenn systolisch >200220 oder diastolisch >110 langsam und um maximal
20% des Ausgangswertes! Mit 25-50 mg Ebrantil i.v. oder 1-2
Kapseln Adalat oder 2-4 Hüben Nitrospray
• RR-Steigerung bei Hypotonus auf
mindestens 140 systolisch
für ausreichenden Perfusionsdruck im Gehirn mit
0,5-1ml Akrinor i.v. oder Dopamin über Perfusor
II Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Evtl. (Verängstigung infolge Paresen oder
Aphasie) leichte Sedierung gegen
Hypertonus und
Herzrhythmusstörungen infolge
endogener Adrenalinausschüttung mit 510 mg Diazepam i.v.
• Bei Exsikkose: 500 ml Ringer-LactatLösung
I Therapie nach Apoplex
• Gute medikamentöse Einstellung der
Vorerkrankungen
• Vorzeichen für Re-Infarkt beachten
• Operation bei ertrakranialen
Gefäßerkrankungen
• Mobilisation zur Gefäßprotektion
II Therapie nach Apoplex
Prophylaxen
•
•
•
•
•
•
•
Pneumonieprophylaxe
Aspirationsprophylaxe
Sturzprophylaxe
Thromboseprophylaxe
Dekubitusprophylaxe
Obstipationsprophylaxe
Kontrakturprophylaxe
III Therapie nach Apoplex
Pflege
•
•
•
•
•
•
•
Bei Schluckstörung breiige Nahrung
Bobath-Konzept
Koordination, z.B. Logopädie, KG etc.
Verunsicherung berücksichtigen
Hilfsmittel
Resignation vermeiden
Gestörte Wahrnehmung und Aufmerksamkeit
berücksichtigen
• Lagerung …
Slide 27
APOPLEX
Intrazerebrale
Blutung
Embolie
Thrombose
Kompression
Komastadien
Bewusstlosigkeit = nicht durch äußere Reize (Schmerz)
erweckbar
• I
• II
• III
• IV
• V
Bewusstlosigkeit, keine Paresen, seitengleicher RR,
gezielte Beugereaktion auf Schmerz
Bewusstlosigkeit, Paresen, Anisokorie (Pupillendifferenz
> 1 mm)
zusätzlich Streckkrämpfe (spontan oder auf Reiz) und
Augenbewegungsstörungen
schlaffer Muskeltonus, keine Reaktion auf Schmerz,
weite und reaktionslose Pupillen, Ausfall von Hirnstammreflexen (Korneal-, Schluck- und Hustenreflex)
aber erhaltene Spontanatmung
Hirntod: Apnoe, RR- und Körpertemperatur-Regulation
erloschen
Wichtige neurologische Symptome
• Agnosie (visuelle) Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
• Hemianopsie
halbseitiger Gesichtsfeldausfall
• Anosognosie
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
• Aphasie
zentrale Sprachstörung: motorisch
(Broca) „Sprechanstrengung“ –
sensorisch (Wernicke) Sprachverständnisstörung“
• Apraxie
Störung von Handlungen oder
Bewegungsabläufen
• Neglect
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
• Pushersyndrom Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
• Parese
inkomplette Lähmung (Erschlaffung)
• Plegie
vollständige Lähmung
Häufige Symptome bei
Hirninfarkt rechts
•
•
•
•
•
Linksseitenparese/plegie
Neglect
Pusher
Anosognosie
Raumorientierungsstörung
(akustisch/visuell)
Häufige Symptome bei
Hirninfarkt links
•
•
•
•
•
Rechtsseitenparese/plegie
Aphasie (motorisch/sensorisch)
Apraxie
Agnosien (seltener)
Neglect (häufig nicht erkannt)
Erhöhung des intrakranialen
Drucks
• Volumenzunahme innerhalb des Schädels (Blutung,
Tumor, Ödem, Abszess)
• Durch Störung der Blut- oder Liquorzirkulation
• => Verlagerung und Einklemmung von
Gehirnanteilen in hintere Schädelgrube und
Hinterhauptloch
• Schneller Druckanstieg => in Minuten tödlich
• Langsamer Druckanstieg => oft lange ohne
Beschwerden (TM)
Symptome (anfangs)
intrakraniale Druckerhöhung
•
•
•
•
•
Cephalgien
Übelkeit und Emesis
Singultus
Doppelbilder sehen
Antriebs- und Orientierungsstörungen
Symptome (später)
intrakraniale Druckerhöhung
• Massen- und Wälzbewegungen
• Beuge-Streck-Synergien und
Nackensteife
• Pupillen motorisch verlangsamt
• Blickdeviationen
• Pupillenkopfphänomen =gegenläufige
koordinierte Bulbusbewegungen bei passiver
Kopfbewegung
Therapie bei intrakranialer
Druckerhöhung/ Basismaßnahmen
•
•
•
•
Vermeidung weiterer Druckerhöhung
Sicherung der Vitalfunktionen
Freimachen und –halten der Atemwege
30° Oberkörperhochlagerung (falls bewusstseinsgetrübt in Kombination mit stabiler Seitenlage)
• Vermeidung von Beugung, Überstreckung
und starker Seitwärtsdrehung des Kopfes
wegen der Gefahr der Kompression der Venen =>
Druckanstieg
• Obligatorisch O2-Sonde
Therapie bei intrakranialer
Druckerhöhung/erweiterte
Maßnahmen
• Venöser Zugang
• Symptomatische medikamentöse
Therapie nach ärztlicher Anordnung
Medikamentenbeispiele:
Analgesie: 5-10 mg Morphin i.v.
Gegen Krämpfe: 10 mg Valium oder als Rektiole
Bei Therapieresistenz: Narkoseeinleitung mit 3-5 mg/kg KG
Trapanal i.v.
restriktive Volumentherapie mit maximal 500 ml RingerLaktat-Lösung i.v. (Cave! Keine Mannit- oder Sorbitlösungen!)
Subarachnoidalblutung = SAB
SAB - Schweregrade
• I
asymptomatisch oder leichter
Kopfschmerz, Meningismus
• II Kopfschmerz, Meningismus, evtl.
Hirnnervensymptome
• III Somnolenz, diskrete neurologische
Symptomatik
• IV Sopor (tiefer Schlaf) oder Koma,
neurologische Ausfälle, evtl.
Streckphänomene und vegetative Störungen
• V tiefes Koma, Streckphänomene
Subarachnoidalblutung = SAB
• URSACHE: meist spontane Ruptur eines
Aneurysmas der Hirnbasisarterien
• Vorerkrankung oft Hypertonus
• Blutaustritt in den Subarachnoidalraum (zwischen Pia
mater und Arachnoidea)
Meist vollständige Tamponade der äußeren Liquorräume
Störung der Liquorzirkulation und –resorption
Steigender intrakranialer Druck
Behinderung des venösen Abflusses
Hirnödem
Subarachnoidalblutung = SAB
• Symptome
Oft nach körperlichen Anstrengungen aus völliger
Gesundheit heraus
• Plötzlicher und heftiger in den Nacken
ausstrahlender Kopfschmerz
• Lichtempfindlichkeit
• Übelkeit und Emesis
• Verwirrtheit
• Bewusstseinsstörung bis Koma
Therapie/Basismaßnahmen
• Freimachen und –halten der Atemwege
• Sofortige Immobilisation des Patienten mit
30°- Oberkörperhochlagerung
Therapie/erweiterte Maßnahmen
• Venöser Zugang
• O2-Sonde
• Medikamente nach ärztl. Anordnung:
agitierte Pat. sedieren mit z.B. Valium (Diazepam) oder Dormicum
(Midazolam) 2-5 mg i.v.
Analgesie mit zentral wirkenden Analgetika (CAVE! Kein ASS!): z.B.
Morphin 5-10 mg i.v.
restriktive Volumentherapie mit maximal 500 ml Ringer-Laktat-Lösung i.v.
(Cave! Keine Mannit- oder Sorbitlösungen!)
Blutdruck senken (CAVE! NICHT AUF NORMALWERTE < 160mgHG
wegen der Gefahr der Minderperfusion des Gehirns!) mit z.B. 25 mg
Ebrantil i.v. oder Ca-Antagonisten per Perfusor
• Möglichst schonender Transport in Neurochirurgische
Klinik -> CT, Angiografie, OP (z.b. Aneurysmaclipping)
Ischämische Insulte
Ursachen
Embolie
• Thrombose
• Embolie
• Kompression
Kompression
Thrombose
Pathophysiologie I
Arteriosklerose infolge von:
•
•
•
•
Hypertonus (Vervierfachung des Risikos)
Diabetes mellitus
Fettstoffwechselstörung
Metabolisches Syndrom (Stammfettsucht,
Insulinresistenz mit Hyperinsulinämie, Hypertonus, D.m.,
FST)
• Nikotinabusus
• Adipositas
Pathophysiologie II
Arteriosklerose/Entstehung
•
•
•
•
Schädigung Gefäßendothel
Thrombozytenanlagerung
Hypertonus => Endothelverhärtung
Plaques (= Ablagerung von Kalk und
Fetten) an Stellen mit hoher mechanischer
Belastung (Arterienverzweigungen)
Pathophysiologie III
Arteriosklerose/Entstehung
• => zunehmende Lumeneinengung und
Gefahr von:
• Thrombose
• Embolie
• Hämodynamischem Versagen
(Herzinsuffizienz, Herzinfarkt,
Herzrhythmusstörungen => steigende
Thromboemboliegefahr!)
Wichtige Beziehungen zu
anderen chron. Erkrankungen:
• Hypertonus + Diabetes mellitus =>
Angiopathie
• Herzrhythmusstörungen
(Vorhofflimmern) => Entstehung von
Thromben im Herzen => Embolie
• Arterielle Thrombose oder Sklerose z.B.
der Arteriae carotis oder vertebralis =>
Embolie
Ischämische Insulte
Vorzeichen
•
•
•
•
•
Cephalgien
Vertigo
Kurzfristige neurologische Ausfälle
Krämpfe, Bewusstseinseinschränkung
TIA
=Transistorische ischämische
Attacke <24h
• PRIND =Prolongierte reversible
ischämische neurologische
Defizite 1 Tag bis maximal
3 – 7 Tage
Ischämische Insulte
Stadien
• I
• II
• III
• IV
• V
asymptomatische
Hirnarterienstenose
TIA
PRIND
progredienter Hirninsult
=fortschreitende Symptome
innerhalb von 6 – 48 Stunden
Kompletter Hirninfarkt – nicht
reversibel, nicht fortschreitend
Ischämische Insulte
mögliche Symptome
• Agnosie (visuelle)
• Hemianopsie
• Anosognosie
• Aphasie
• Apraxie
• Neglect
• Pushersyndrom
• Parese
• Plegie
Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
halbseitiger Gesichtsfeldausfall
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
zentrale Sprachstörung: motorisch (Broca)
„Sprechanstrengung“ – sensorisch
(Wernicke) „Sprachverständnisstörung“
Störung von Handlungen oder
Bewegungsabläufen
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
inkomplette Lähmung (Erschlaffung)
vollständige Lähmung
Ischämische Insulte
Diagnostik I
•
•
•
•
Anamnese
Körperliche Untersuchung
Vitalzeichenkontrolle
CT zum Ausschluss hämorrhagischer
Insult
• EKG und ECHO
• Labor (CK-Mb, Troponin, BZ, Fette,
Gerinnungsstatus)
Ischämische Insulte
Diagnostik II
• Doppler-Sono
• Transkraniale Sono
Ischämische Insulte
Therapie/Basismaßnahmen
•
•
•
•
Beim Patienten bleiben
Notruf
Vitalzeichenkontrolle (ggfs. BAC)
Bewusstsein kontrollieren (falls negativ ->
stabile Seitenlage, sonst 30° -Oberkörperhochlagerung
und Kopf in Mittellage; aber bei Hypotonus ->
Flachlagerung
• O2-Gabe (fallendes O2 und steigendes CO2
verschlimmern das Hirnödem)
I
Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Venöser Zugang (keine i.m. Injektionen da innerhalb von
3-5 h eventuell Lyse möglich ist!)
• RR-Senkung nur, wenn systolisch >200220 oder diastolisch >110 langsam und um maximal
20% des Ausgangswertes! Mit 25-50 mg Ebrantil i.v. oder 1-2
Kapseln Adalat oder 2-4 Hüben Nitrospray
• RR-Steigerung bei Hypotonus auf
mindestens 140 systolisch
für ausreichenden Perfusionsdruck im Gehirn mit
0,5-1ml Akrinor i.v. oder Dopamin über Perfusor
II Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Evtl. (Verängstigung infolge Paresen oder
Aphasie) leichte Sedierung gegen
Hypertonus und
Herzrhythmusstörungen infolge
endogener Adrenalinausschüttung mit 510 mg Diazepam i.v.
• Bei Exsikkose: 500 ml Ringer-LactatLösung
I Therapie nach Apoplex
• Gute medikamentöse Einstellung der
Vorerkrankungen
• Vorzeichen für Re-Infarkt beachten
• Operation bei ertrakranialen
Gefäßerkrankungen
• Mobilisation zur Gefäßprotektion
II Therapie nach Apoplex
Prophylaxen
•
•
•
•
•
•
•
Pneumonieprophylaxe
Aspirationsprophylaxe
Sturzprophylaxe
Thromboseprophylaxe
Dekubitusprophylaxe
Obstipationsprophylaxe
Kontrakturprophylaxe
III Therapie nach Apoplex
Pflege
•
•
•
•
•
•
•
Bei Schluckstörung breiige Nahrung
Bobath-Konzept
Koordination, z.B. Logopädie, KG etc.
Verunsicherung berücksichtigen
Hilfsmittel
Resignation vermeiden
Gestörte Wahrnehmung und Aufmerksamkeit
berücksichtigen
• Lagerung …
Slide 28
APOPLEX
Intrazerebrale
Blutung
Embolie
Thrombose
Kompression
Komastadien
Bewusstlosigkeit = nicht durch äußere Reize (Schmerz)
erweckbar
• I
• II
• III
• IV
• V
Bewusstlosigkeit, keine Paresen, seitengleicher RR,
gezielte Beugereaktion auf Schmerz
Bewusstlosigkeit, Paresen, Anisokorie (Pupillendifferenz
> 1 mm)
zusätzlich Streckkrämpfe (spontan oder auf Reiz) und
Augenbewegungsstörungen
schlaffer Muskeltonus, keine Reaktion auf Schmerz,
weite und reaktionslose Pupillen, Ausfall von Hirnstammreflexen (Korneal-, Schluck- und Hustenreflex)
aber erhaltene Spontanatmung
Hirntod: Apnoe, RR- und Körpertemperatur-Regulation
erloschen
Wichtige neurologische Symptome
• Agnosie (visuelle) Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
• Hemianopsie
halbseitiger Gesichtsfeldausfall
• Anosognosie
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
• Aphasie
zentrale Sprachstörung: motorisch
(Broca) „Sprechanstrengung“ –
sensorisch (Wernicke) Sprachverständnisstörung“
• Apraxie
Störung von Handlungen oder
Bewegungsabläufen
• Neglect
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
• Pushersyndrom Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
• Parese
inkomplette Lähmung (Erschlaffung)
• Plegie
vollständige Lähmung
Häufige Symptome bei
Hirninfarkt rechts
•
•
•
•
•
Linksseitenparese/plegie
Neglect
Pusher
Anosognosie
Raumorientierungsstörung
(akustisch/visuell)
Häufige Symptome bei
Hirninfarkt links
•
•
•
•
•
Rechtsseitenparese/plegie
Aphasie (motorisch/sensorisch)
Apraxie
Agnosien (seltener)
Neglect (häufig nicht erkannt)
Erhöhung des intrakranialen
Drucks
• Volumenzunahme innerhalb des Schädels (Blutung,
Tumor, Ödem, Abszess)
• Durch Störung der Blut- oder Liquorzirkulation
• => Verlagerung und Einklemmung von
Gehirnanteilen in hintere Schädelgrube und
Hinterhauptloch
• Schneller Druckanstieg => in Minuten tödlich
• Langsamer Druckanstieg => oft lange ohne
Beschwerden (TM)
Symptome (anfangs)
intrakraniale Druckerhöhung
•
•
•
•
•
Cephalgien
Übelkeit und Emesis
Singultus
Doppelbilder sehen
Antriebs- und Orientierungsstörungen
Symptome (später)
intrakraniale Druckerhöhung
• Massen- und Wälzbewegungen
• Beuge-Streck-Synergien und
Nackensteife
• Pupillen motorisch verlangsamt
• Blickdeviationen
• Pupillenkopfphänomen =gegenläufige
koordinierte Bulbusbewegungen bei passiver
Kopfbewegung
Therapie bei intrakranialer
Druckerhöhung/ Basismaßnahmen
•
•
•
•
Vermeidung weiterer Druckerhöhung
Sicherung der Vitalfunktionen
Freimachen und –halten der Atemwege
30° Oberkörperhochlagerung (falls bewusstseinsgetrübt in Kombination mit stabiler Seitenlage)
• Vermeidung von Beugung, Überstreckung
und starker Seitwärtsdrehung des Kopfes
wegen der Gefahr der Kompression der Venen =>
Druckanstieg
• Obligatorisch O2-Sonde
Therapie bei intrakranialer
Druckerhöhung/erweiterte
Maßnahmen
• Venöser Zugang
• Symptomatische medikamentöse
Therapie nach ärztlicher Anordnung
Medikamentenbeispiele:
Analgesie: 5-10 mg Morphin i.v.
Gegen Krämpfe: 10 mg Valium oder als Rektiole
Bei Therapieresistenz: Narkoseeinleitung mit 3-5 mg/kg KG
Trapanal i.v.
restriktive Volumentherapie mit maximal 500 ml RingerLaktat-Lösung i.v. (Cave! Keine Mannit- oder Sorbitlösungen!)
Subarachnoidalblutung = SAB
SAB - Schweregrade
• I
asymptomatisch oder leichter
Kopfschmerz, Meningismus
• II Kopfschmerz, Meningismus, evtl.
Hirnnervensymptome
• III Somnolenz, diskrete neurologische
Symptomatik
• IV Sopor (tiefer Schlaf) oder Koma,
neurologische Ausfälle, evtl.
Streckphänomene und vegetative Störungen
• V tiefes Koma, Streckphänomene
Subarachnoidalblutung = SAB
• URSACHE: meist spontane Ruptur eines
Aneurysmas der Hirnbasisarterien
• Vorerkrankung oft Hypertonus
• Blutaustritt in den Subarachnoidalraum (zwischen Pia
mater und Arachnoidea)
Meist vollständige Tamponade der äußeren Liquorräume
Störung der Liquorzirkulation und –resorption
Steigender intrakranialer Druck
Behinderung des venösen Abflusses
Hirnödem
Subarachnoidalblutung = SAB
• Symptome
Oft nach körperlichen Anstrengungen aus völliger
Gesundheit heraus
• Plötzlicher und heftiger in den Nacken
ausstrahlender Kopfschmerz
• Lichtempfindlichkeit
• Übelkeit und Emesis
• Verwirrtheit
• Bewusstseinsstörung bis Koma
Therapie/Basismaßnahmen
• Freimachen und –halten der Atemwege
• Sofortige Immobilisation des Patienten mit
30°- Oberkörperhochlagerung
Therapie/erweiterte Maßnahmen
• Venöser Zugang
• O2-Sonde
• Medikamente nach ärztl. Anordnung:
agitierte Pat. sedieren mit z.B. Valium (Diazepam) oder Dormicum
(Midazolam) 2-5 mg i.v.
Analgesie mit zentral wirkenden Analgetika (CAVE! Kein ASS!): z.B.
Morphin 5-10 mg i.v.
restriktive Volumentherapie mit maximal 500 ml Ringer-Laktat-Lösung i.v.
(Cave! Keine Mannit- oder Sorbitlösungen!)
Blutdruck senken (CAVE! NICHT AUF NORMALWERTE < 160mgHG
wegen der Gefahr der Minderperfusion des Gehirns!) mit z.B. 25 mg
Ebrantil i.v. oder Ca-Antagonisten per Perfusor
• Möglichst schonender Transport in Neurochirurgische
Klinik -> CT, Angiografie, OP (z.b. Aneurysmaclipping)
Ischämische Insulte
Ursachen
Embolie
• Thrombose
• Embolie
• Kompression
Kompression
Thrombose
Pathophysiologie I
Arteriosklerose infolge von:
•
•
•
•
Hypertonus (Vervierfachung des Risikos)
Diabetes mellitus
Fettstoffwechselstörung
Metabolisches Syndrom (Stammfettsucht,
Insulinresistenz mit Hyperinsulinämie, Hypertonus, D.m.,
FST)
• Nikotinabusus
• Adipositas
Pathophysiologie II
Arteriosklerose/Entstehung
•
•
•
•
Schädigung Gefäßendothel
Thrombozytenanlagerung
Hypertonus => Endothelverhärtung
Plaques (= Ablagerung von Kalk und
Fetten) an Stellen mit hoher mechanischer
Belastung (Arterienverzweigungen)
Pathophysiologie III
Arteriosklerose/Entstehung
• => zunehmende Lumeneinengung und
Gefahr von:
• Thrombose
• Embolie
• Hämodynamischem Versagen
(Herzinsuffizienz, Herzinfarkt,
Herzrhythmusstörungen => steigende
Thromboemboliegefahr!)
Wichtige Beziehungen zu
anderen chron. Erkrankungen:
• Hypertonus + Diabetes mellitus =>
Angiopathie
• Herzrhythmusstörungen
(Vorhofflimmern) => Entstehung von
Thromben im Herzen => Embolie
• Arterielle Thrombose oder Sklerose z.B.
der Arteriae carotis oder vertebralis =>
Embolie
Ischämische Insulte
Vorzeichen
•
•
•
•
•
Cephalgien
Vertigo
Kurzfristige neurologische Ausfälle
Krämpfe, Bewusstseinseinschränkung
TIA
=Transistorische ischämische
Attacke <24h
• PRIND =Prolongierte reversible
ischämische neurologische
Defizite 1 Tag bis maximal
3 – 7 Tage
Ischämische Insulte
Stadien
• I
• II
• III
• IV
• V
asymptomatische
Hirnarterienstenose
TIA
PRIND
progredienter Hirninsult
=fortschreitende Symptome
innerhalb von 6 – 48 Stunden
Kompletter Hirninfarkt – nicht
reversibel, nicht fortschreitend
Ischämische Insulte
mögliche Symptome
• Agnosie (visuelle)
• Hemianopsie
• Anosognosie
• Aphasie
• Apraxie
• Neglect
• Pushersyndrom
• Parese
• Plegie
Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
halbseitiger Gesichtsfeldausfall
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
zentrale Sprachstörung: motorisch (Broca)
„Sprechanstrengung“ – sensorisch
(Wernicke) „Sprachverständnisstörung“
Störung von Handlungen oder
Bewegungsabläufen
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
inkomplette Lähmung (Erschlaffung)
vollständige Lähmung
Ischämische Insulte
Diagnostik I
•
•
•
•
Anamnese
Körperliche Untersuchung
Vitalzeichenkontrolle
CT zum Ausschluss hämorrhagischer
Insult
• EKG und ECHO
• Labor (CK-Mb, Troponin, BZ, Fette,
Gerinnungsstatus)
Ischämische Insulte
Diagnostik II
• Doppler-Sono
• Transkraniale Sono
Ischämische Insulte
Therapie/Basismaßnahmen
•
•
•
•
Beim Patienten bleiben
Notruf
Vitalzeichenkontrolle (ggfs. BAC)
Bewusstsein kontrollieren (falls negativ ->
stabile Seitenlage, sonst 30° -Oberkörperhochlagerung
und Kopf in Mittellage; aber bei Hypotonus ->
Flachlagerung
• O2-Gabe (fallendes O2 und steigendes CO2
verschlimmern das Hirnödem)
I
Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Venöser Zugang (keine i.m. Injektionen da innerhalb von
3-5 h eventuell Lyse möglich ist!)
• RR-Senkung nur, wenn systolisch >200220 oder diastolisch >110 langsam und um maximal
20% des Ausgangswertes! Mit 25-50 mg Ebrantil i.v. oder 1-2
Kapseln Adalat oder 2-4 Hüben Nitrospray
• RR-Steigerung bei Hypotonus auf
mindestens 140 systolisch
für ausreichenden Perfusionsdruck im Gehirn mit
0,5-1ml Akrinor i.v. oder Dopamin über Perfusor
II Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Evtl. (Verängstigung infolge Paresen oder
Aphasie) leichte Sedierung gegen
Hypertonus und
Herzrhythmusstörungen infolge
endogener Adrenalinausschüttung mit 510 mg Diazepam i.v.
• Bei Exsikkose: 500 ml Ringer-LactatLösung
I Therapie nach Apoplex
• Gute medikamentöse Einstellung der
Vorerkrankungen
• Vorzeichen für Re-Infarkt beachten
• Operation bei ertrakranialen
Gefäßerkrankungen
• Mobilisation zur Gefäßprotektion
II Therapie nach Apoplex
Prophylaxen
•
•
•
•
•
•
•
Pneumonieprophylaxe
Aspirationsprophylaxe
Sturzprophylaxe
Thromboseprophylaxe
Dekubitusprophylaxe
Obstipationsprophylaxe
Kontrakturprophylaxe
III Therapie nach Apoplex
Pflege
•
•
•
•
•
•
•
Bei Schluckstörung breiige Nahrung
Bobath-Konzept
Koordination, z.B. Logopädie, KG etc.
Verunsicherung berücksichtigen
Hilfsmittel
Resignation vermeiden
Gestörte Wahrnehmung und Aufmerksamkeit
berücksichtigen
• Lagerung …
Slide 29
APOPLEX
Intrazerebrale
Blutung
Embolie
Thrombose
Kompression
Komastadien
Bewusstlosigkeit = nicht durch äußere Reize (Schmerz)
erweckbar
• I
• II
• III
• IV
• V
Bewusstlosigkeit, keine Paresen, seitengleicher RR,
gezielte Beugereaktion auf Schmerz
Bewusstlosigkeit, Paresen, Anisokorie (Pupillendifferenz
> 1 mm)
zusätzlich Streckkrämpfe (spontan oder auf Reiz) und
Augenbewegungsstörungen
schlaffer Muskeltonus, keine Reaktion auf Schmerz,
weite und reaktionslose Pupillen, Ausfall von Hirnstammreflexen (Korneal-, Schluck- und Hustenreflex)
aber erhaltene Spontanatmung
Hirntod: Apnoe, RR- und Körpertemperatur-Regulation
erloschen
Wichtige neurologische Symptome
• Agnosie (visuelle) Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
• Hemianopsie
halbseitiger Gesichtsfeldausfall
• Anosognosie
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
• Aphasie
zentrale Sprachstörung: motorisch
(Broca) „Sprechanstrengung“ –
sensorisch (Wernicke) Sprachverständnisstörung“
• Apraxie
Störung von Handlungen oder
Bewegungsabläufen
• Neglect
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
• Pushersyndrom Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
• Parese
inkomplette Lähmung (Erschlaffung)
• Plegie
vollständige Lähmung
Häufige Symptome bei
Hirninfarkt rechts
•
•
•
•
•
Linksseitenparese/plegie
Neglect
Pusher
Anosognosie
Raumorientierungsstörung
(akustisch/visuell)
Häufige Symptome bei
Hirninfarkt links
•
•
•
•
•
Rechtsseitenparese/plegie
Aphasie (motorisch/sensorisch)
Apraxie
Agnosien (seltener)
Neglect (häufig nicht erkannt)
Erhöhung des intrakranialen
Drucks
• Volumenzunahme innerhalb des Schädels (Blutung,
Tumor, Ödem, Abszess)
• Durch Störung der Blut- oder Liquorzirkulation
• => Verlagerung und Einklemmung von
Gehirnanteilen in hintere Schädelgrube und
Hinterhauptloch
• Schneller Druckanstieg => in Minuten tödlich
• Langsamer Druckanstieg => oft lange ohne
Beschwerden (TM)
Symptome (anfangs)
intrakraniale Druckerhöhung
•
•
•
•
•
Cephalgien
Übelkeit und Emesis
Singultus
Doppelbilder sehen
Antriebs- und Orientierungsstörungen
Symptome (später)
intrakraniale Druckerhöhung
• Massen- und Wälzbewegungen
• Beuge-Streck-Synergien und
Nackensteife
• Pupillen motorisch verlangsamt
• Blickdeviationen
• Pupillenkopfphänomen =gegenläufige
koordinierte Bulbusbewegungen bei passiver
Kopfbewegung
Therapie bei intrakranialer
Druckerhöhung/ Basismaßnahmen
•
•
•
•
Vermeidung weiterer Druckerhöhung
Sicherung der Vitalfunktionen
Freimachen und –halten der Atemwege
30° Oberkörperhochlagerung (falls bewusstseinsgetrübt in Kombination mit stabiler Seitenlage)
• Vermeidung von Beugung, Überstreckung
und starker Seitwärtsdrehung des Kopfes
wegen der Gefahr der Kompression der Venen =>
Druckanstieg
• Obligatorisch O2-Sonde
Therapie bei intrakranialer
Druckerhöhung/erweiterte
Maßnahmen
• Venöser Zugang
• Symptomatische medikamentöse
Therapie nach ärztlicher Anordnung
Medikamentenbeispiele:
Analgesie: 5-10 mg Morphin i.v.
Gegen Krämpfe: 10 mg Valium oder als Rektiole
Bei Therapieresistenz: Narkoseeinleitung mit 3-5 mg/kg KG
Trapanal i.v.
restriktive Volumentherapie mit maximal 500 ml RingerLaktat-Lösung i.v. (Cave! Keine Mannit- oder Sorbitlösungen!)
Subarachnoidalblutung = SAB
SAB - Schweregrade
• I
asymptomatisch oder leichter
Kopfschmerz, Meningismus
• II Kopfschmerz, Meningismus, evtl.
Hirnnervensymptome
• III Somnolenz, diskrete neurologische
Symptomatik
• IV Sopor (tiefer Schlaf) oder Koma,
neurologische Ausfälle, evtl.
Streckphänomene und vegetative Störungen
• V tiefes Koma, Streckphänomene
Subarachnoidalblutung = SAB
• URSACHE: meist spontane Ruptur eines
Aneurysmas der Hirnbasisarterien
• Vorerkrankung oft Hypertonus
• Blutaustritt in den Subarachnoidalraum (zwischen Pia
mater und Arachnoidea)
Meist vollständige Tamponade der äußeren Liquorräume
Störung der Liquorzirkulation und –resorption
Steigender intrakranialer Druck
Behinderung des venösen Abflusses
Hirnödem
Subarachnoidalblutung = SAB
• Symptome
Oft nach körperlichen Anstrengungen aus völliger
Gesundheit heraus
• Plötzlicher und heftiger in den Nacken
ausstrahlender Kopfschmerz
• Lichtempfindlichkeit
• Übelkeit und Emesis
• Verwirrtheit
• Bewusstseinsstörung bis Koma
Therapie/Basismaßnahmen
• Freimachen und –halten der Atemwege
• Sofortige Immobilisation des Patienten mit
30°- Oberkörperhochlagerung
Therapie/erweiterte Maßnahmen
• Venöser Zugang
• O2-Sonde
• Medikamente nach ärztl. Anordnung:
agitierte Pat. sedieren mit z.B. Valium (Diazepam) oder Dormicum
(Midazolam) 2-5 mg i.v.
Analgesie mit zentral wirkenden Analgetika (CAVE! Kein ASS!): z.B.
Morphin 5-10 mg i.v.
restriktive Volumentherapie mit maximal 500 ml Ringer-Laktat-Lösung i.v.
(Cave! Keine Mannit- oder Sorbitlösungen!)
Blutdruck senken (CAVE! NICHT AUF NORMALWERTE < 160mgHG
wegen der Gefahr der Minderperfusion des Gehirns!) mit z.B. 25 mg
Ebrantil i.v. oder Ca-Antagonisten per Perfusor
• Möglichst schonender Transport in Neurochirurgische
Klinik -> CT, Angiografie, OP (z.b. Aneurysmaclipping)
Ischämische Insulte
Ursachen
Embolie
• Thrombose
• Embolie
• Kompression
Kompression
Thrombose
Pathophysiologie I
Arteriosklerose infolge von:
•
•
•
•
Hypertonus (Vervierfachung des Risikos)
Diabetes mellitus
Fettstoffwechselstörung
Metabolisches Syndrom (Stammfettsucht,
Insulinresistenz mit Hyperinsulinämie, Hypertonus, D.m.,
FST)
• Nikotinabusus
• Adipositas
Pathophysiologie II
Arteriosklerose/Entstehung
•
•
•
•
Schädigung Gefäßendothel
Thrombozytenanlagerung
Hypertonus => Endothelverhärtung
Plaques (= Ablagerung von Kalk und
Fetten) an Stellen mit hoher mechanischer
Belastung (Arterienverzweigungen)
Pathophysiologie III
Arteriosklerose/Entstehung
• => zunehmende Lumeneinengung und
Gefahr von:
• Thrombose
• Embolie
• Hämodynamischem Versagen
(Herzinsuffizienz, Herzinfarkt,
Herzrhythmusstörungen => steigende
Thromboemboliegefahr!)
Wichtige Beziehungen zu
anderen chron. Erkrankungen:
• Hypertonus + Diabetes mellitus =>
Angiopathie
• Herzrhythmusstörungen
(Vorhofflimmern) => Entstehung von
Thromben im Herzen => Embolie
• Arterielle Thrombose oder Sklerose z.B.
der Arteriae carotis oder vertebralis =>
Embolie
Ischämische Insulte
Vorzeichen
•
•
•
•
•
Cephalgien
Vertigo
Kurzfristige neurologische Ausfälle
Krämpfe, Bewusstseinseinschränkung
TIA
=Transistorische ischämische
Attacke <24h
• PRIND =Prolongierte reversible
ischämische neurologische
Defizite 1 Tag bis maximal
3 – 7 Tage
Ischämische Insulte
Stadien
• I
• II
• III
• IV
• V
asymptomatische
Hirnarterienstenose
TIA
PRIND
progredienter Hirninsult
=fortschreitende Symptome
innerhalb von 6 – 48 Stunden
Kompletter Hirninfarkt – nicht
reversibel, nicht fortschreitend
Ischämische Insulte
mögliche Symptome
• Agnosie (visuelle)
• Hemianopsie
• Anosognosie
• Aphasie
• Apraxie
• Neglect
• Pushersyndrom
• Parese
• Plegie
Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
halbseitiger Gesichtsfeldausfall
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
zentrale Sprachstörung: motorisch (Broca)
„Sprechanstrengung“ – sensorisch
(Wernicke) „Sprachverständnisstörung“
Störung von Handlungen oder
Bewegungsabläufen
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
inkomplette Lähmung (Erschlaffung)
vollständige Lähmung
Ischämische Insulte
Diagnostik I
•
•
•
•
Anamnese
Körperliche Untersuchung
Vitalzeichenkontrolle
CT zum Ausschluss hämorrhagischer
Insult
• EKG und ECHO
• Labor (CK-Mb, Troponin, BZ, Fette,
Gerinnungsstatus)
Ischämische Insulte
Diagnostik II
• Doppler-Sono
• Transkraniale Sono
Ischämische Insulte
Therapie/Basismaßnahmen
•
•
•
•
Beim Patienten bleiben
Notruf
Vitalzeichenkontrolle (ggfs. BAC)
Bewusstsein kontrollieren (falls negativ ->
stabile Seitenlage, sonst 30° -Oberkörperhochlagerung
und Kopf in Mittellage; aber bei Hypotonus ->
Flachlagerung
• O2-Gabe (fallendes O2 und steigendes CO2
verschlimmern das Hirnödem)
I
Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Venöser Zugang (keine i.m. Injektionen da innerhalb von
3-5 h eventuell Lyse möglich ist!)
• RR-Senkung nur, wenn systolisch >200220 oder diastolisch >110 langsam und um maximal
20% des Ausgangswertes! Mit 25-50 mg Ebrantil i.v. oder 1-2
Kapseln Adalat oder 2-4 Hüben Nitrospray
• RR-Steigerung bei Hypotonus auf
mindestens 140 systolisch
für ausreichenden Perfusionsdruck im Gehirn mit
0,5-1ml Akrinor i.v. oder Dopamin über Perfusor
II Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Evtl. (Verängstigung infolge Paresen oder
Aphasie) leichte Sedierung gegen
Hypertonus und
Herzrhythmusstörungen infolge
endogener Adrenalinausschüttung mit 510 mg Diazepam i.v.
• Bei Exsikkose: 500 ml Ringer-LactatLösung
I Therapie nach Apoplex
• Gute medikamentöse Einstellung der
Vorerkrankungen
• Vorzeichen für Re-Infarkt beachten
• Operation bei ertrakranialen
Gefäßerkrankungen
• Mobilisation zur Gefäßprotektion
II Therapie nach Apoplex
Prophylaxen
•
•
•
•
•
•
•
Pneumonieprophylaxe
Aspirationsprophylaxe
Sturzprophylaxe
Thromboseprophylaxe
Dekubitusprophylaxe
Obstipationsprophylaxe
Kontrakturprophylaxe
III Therapie nach Apoplex
Pflege
•
•
•
•
•
•
•
Bei Schluckstörung breiige Nahrung
Bobath-Konzept
Koordination, z.B. Logopädie, KG etc.
Verunsicherung berücksichtigen
Hilfsmittel
Resignation vermeiden
Gestörte Wahrnehmung und Aufmerksamkeit
berücksichtigen
• Lagerung …
Slide 30
APOPLEX
Intrazerebrale
Blutung
Embolie
Thrombose
Kompression
Komastadien
Bewusstlosigkeit = nicht durch äußere Reize (Schmerz)
erweckbar
• I
• II
• III
• IV
• V
Bewusstlosigkeit, keine Paresen, seitengleicher RR,
gezielte Beugereaktion auf Schmerz
Bewusstlosigkeit, Paresen, Anisokorie (Pupillendifferenz
> 1 mm)
zusätzlich Streckkrämpfe (spontan oder auf Reiz) und
Augenbewegungsstörungen
schlaffer Muskeltonus, keine Reaktion auf Schmerz,
weite und reaktionslose Pupillen, Ausfall von Hirnstammreflexen (Korneal-, Schluck- und Hustenreflex)
aber erhaltene Spontanatmung
Hirntod: Apnoe, RR- und Körpertemperatur-Regulation
erloschen
Wichtige neurologische Symptome
• Agnosie (visuelle) Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
• Hemianopsie
halbseitiger Gesichtsfeldausfall
• Anosognosie
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
• Aphasie
zentrale Sprachstörung: motorisch
(Broca) „Sprechanstrengung“ –
sensorisch (Wernicke) Sprachverständnisstörung“
• Apraxie
Störung von Handlungen oder
Bewegungsabläufen
• Neglect
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
• Pushersyndrom Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
• Parese
inkomplette Lähmung (Erschlaffung)
• Plegie
vollständige Lähmung
Häufige Symptome bei
Hirninfarkt rechts
•
•
•
•
•
Linksseitenparese/plegie
Neglect
Pusher
Anosognosie
Raumorientierungsstörung
(akustisch/visuell)
Häufige Symptome bei
Hirninfarkt links
•
•
•
•
•
Rechtsseitenparese/plegie
Aphasie (motorisch/sensorisch)
Apraxie
Agnosien (seltener)
Neglect (häufig nicht erkannt)
Erhöhung des intrakranialen
Drucks
• Volumenzunahme innerhalb des Schädels (Blutung,
Tumor, Ödem, Abszess)
• Durch Störung der Blut- oder Liquorzirkulation
• => Verlagerung und Einklemmung von
Gehirnanteilen in hintere Schädelgrube und
Hinterhauptloch
• Schneller Druckanstieg => in Minuten tödlich
• Langsamer Druckanstieg => oft lange ohne
Beschwerden (TM)
Symptome (anfangs)
intrakraniale Druckerhöhung
•
•
•
•
•
Cephalgien
Übelkeit und Emesis
Singultus
Doppelbilder sehen
Antriebs- und Orientierungsstörungen
Symptome (später)
intrakraniale Druckerhöhung
• Massen- und Wälzbewegungen
• Beuge-Streck-Synergien und
Nackensteife
• Pupillen motorisch verlangsamt
• Blickdeviationen
• Pupillenkopfphänomen =gegenläufige
koordinierte Bulbusbewegungen bei passiver
Kopfbewegung
Therapie bei intrakranialer
Druckerhöhung/ Basismaßnahmen
•
•
•
•
Vermeidung weiterer Druckerhöhung
Sicherung der Vitalfunktionen
Freimachen und –halten der Atemwege
30° Oberkörperhochlagerung (falls bewusstseinsgetrübt in Kombination mit stabiler Seitenlage)
• Vermeidung von Beugung, Überstreckung
und starker Seitwärtsdrehung des Kopfes
wegen der Gefahr der Kompression der Venen =>
Druckanstieg
• Obligatorisch O2-Sonde
Therapie bei intrakranialer
Druckerhöhung/erweiterte
Maßnahmen
• Venöser Zugang
• Symptomatische medikamentöse
Therapie nach ärztlicher Anordnung
Medikamentenbeispiele:
Analgesie: 5-10 mg Morphin i.v.
Gegen Krämpfe: 10 mg Valium oder als Rektiole
Bei Therapieresistenz: Narkoseeinleitung mit 3-5 mg/kg KG
Trapanal i.v.
restriktive Volumentherapie mit maximal 500 ml RingerLaktat-Lösung i.v. (Cave! Keine Mannit- oder Sorbitlösungen!)
Subarachnoidalblutung = SAB
SAB - Schweregrade
• I
asymptomatisch oder leichter
Kopfschmerz, Meningismus
• II Kopfschmerz, Meningismus, evtl.
Hirnnervensymptome
• III Somnolenz, diskrete neurologische
Symptomatik
• IV Sopor (tiefer Schlaf) oder Koma,
neurologische Ausfälle, evtl.
Streckphänomene und vegetative Störungen
• V tiefes Koma, Streckphänomene
Subarachnoidalblutung = SAB
• URSACHE: meist spontane Ruptur eines
Aneurysmas der Hirnbasisarterien
• Vorerkrankung oft Hypertonus
• Blutaustritt in den Subarachnoidalraum (zwischen Pia
mater und Arachnoidea)
Meist vollständige Tamponade der äußeren Liquorräume
Störung der Liquorzirkulation und –resorption
Steigender intrakranialer Druck
Behinderung des venösen Abflusses
Hirnödem
Subarachnoidalblutung = SAB
• Symptome
Oft nach körperlichen Anstrengungen aus völliger
Gesundheit heraus
• Plötzlicher und heftiger in den Nacken
ausstrahlender Kopfschmerz
• Lichtempfindlichkeit
• Übelkeit und Emesis
• Verwirrtheit
• Bewusstseinsstörung bis Koma
Therapie/Basismaßnahmen
• Freimachen und –halten der Atemwege
• Sofortige Immobilisation des Patienten mit
30°- Oberkörperhochlagerung
Therapie/erweiterte Maßnahmen
• Venöser Zugang
• O2-Sonde
• Medikamente nach ärztl. Anordnung:
agitierte Pat. sedieren mit z.B. Valium (Diazepam) oder Dormicum
(Midazolam) 2-5 mg i.v.
Analgesie mit zentral wirkenden Analgetika (CAVE! Kein ASS!): z.B.
Morphin 5-10 mg i.v.
restriktive Volumentherapie mit maximal 500 ml Ringer-Laktat-Lösung i.v.
(Cave! Keine Mannit- oder Sorbitlösungen!)
Blutdruck senken (CAVE! NICHT AUF NORMALWERTE < 160mgHG
wegen der Gefahr der Minderperfusion des Gehirns!) mit z.B. 25 mg
Ebrantil i.v. oder Ca-Antagonisten per Perfusor
• Möglichst schonender Transport in Neurochirurgische
Klinik -> CT, Angiografie, OP (z.b. Aneurysmaclipping)
Ischämische Insulte
Ursachen
Embolie
• Thrombose
• Embolie
• Kompression
Kompression
Thrombose
Pathophysiologie I
Arteriosklerose infolge von:
•
•
•
•
Hypertonus (Vervierfachung des Risikos)
Diabetes mellitus
Fettstoffwechselstörung
Metabolisches Syndrom (Stammfettsucht,
Insulinresistenz mit Hyperinsulinämie, Hypertonus, D.m.,
FST)
• Nikotinabusus
• Adipositas
Pathophysiologie II
Arteriosklerose/Entstehung
•
•
•
•
Schädigung Gefäßendothel
Thrombozytenanlagerung
Hypertonus => Endothelverhärtung
Plaques (= Ablagerung von Kalk und
Fetten) an Stellen mit hoher mechanischer
Belastung (Arterienverzweigungen)
Pathophysiologie III
Arteriosklerose/Entstehung
• => zunehmende Lumeneinengung und
Gefahr von:
• Thrombose
• Embolie
• Hämodynamischem Versagen
(Herzinsuffizienz, Herzinfarkt,
Herzrhythmusstörungen => steigende
Thromboemboliegefahr!)
Wichtige Beziehungen zu
anderen chron. Erkrankungen:
• Hypertonus + Diabetes mellitus =>
Angiopathie
• Herzrhythmusstörungen
(Vorhofflimmern) => Entstehung von
Thromben im Herzen => Embolie
• Arterielle Thrombose oder Sklerose z.B.
der Arteriae carotis oder vertebralis =>
Embolie
Ischämische Insulte
Vorzeichen
•
•
•
•
•
Cephalgien
Vertigo
Kurzfristige neurologische Ausfälle
Krämpfe, Bewusstseinseinschränkung
TIA
=Transistorische ischämische
Attacke <24h
• PRIND =Prolongierte reversible
ischämische neurologische
Defizite 1 Tag bis maximal
3 – 7 Tage
Ischämische Insulte
Stadien
• I
• II
• III
• IV
• V
asymptomatische
Hirnarterienstenose
TIA
PRIND
progredienter Hirninsult
=fortschreitende Symptome
innerhalb von 6 – 48 Stunden
Kompletter Hirninfarkt – nicht
reversibel, nicht fortschreitend
Ischämische Insulte
mögliche Symptome
• Agnosie (visuelle)
• Hemianopsie
• Anosognosie
• Aphasie
• Apraxie
• Neglect
• Pushersyndrom
• Parese
• Plegie
Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
halbseitiger Gesichtsfeldausfall
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
zentrale Sprachstörung: motorisch (Broca)
„Sprechanstrengung“ – sensorisch
(Wernicke) „Sprachverständnisstörung“
Störung von Handlungen oder
Bewegungsabläufen
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
inkomplette Lähmung (Erschlaffung)
vollständige Lähmung
Ischämische Insulte
Diagnostik I
•
•
•
•
Anamnese
Körperliche Untersuchung
Vitalzeichenkontrolle
CT zum Ausschluss hämorrhagischer
Insult
• EKG und ECHO
• Labor (CK-Mb, Troponin, BZ, Fette,
Gerinnungsstatus)
Ischämische Insulte
Diagnostik II
• Doppler-Sono
• Transkraniale Sono
Ischämische Insulte
Therapie/Basismaßnahmen
•
•
•
•
Beim Patienten bleiben
Notruf
Vitalzeichenkontrolle (ggfs. BAC)
Bewusstsein kontrollieren (falls negativ ->
stabile Seitenlage, sonst 30° -Oberkörperhochlagerung
und Kopf in Mittellage; aber bei Hypotonus ->
Flachlagerung
• O2-Gabe (fallendes O2 und steigendes CO2
verschlimmern das Hirnödem)
I
Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Venöser Zugang (keine i.m. Injektionen da innerhalb von
3-5 h eventuell Lyse möglich ist!)
• RR-Senkung nur, wenn systolisch >200220 oder diastolisch >110 langsam und um maximal
20% des Ausgangswertes! Mit 25-50 mg Ebrantil i.v. oder 1-2
Kapseln Adalat oder 2-4 Hüben Nitrospray
• RR-Steigerung bei Hypotonus auf
mindestens 140 systolisch
für ausreichenden Perfusionsdruck im Gehirn mit
0,5-1ml Akrinor i.v. oder Dopamin über Perfusor
II Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Evtl. (Verängstigung infolge Paresen oder
Aphasie) leichte Sedierung gegen
Hypertonus und
Herzrhythmusstörungen infolge
endogener Adrenalinausschüttung mit 510 mg Diazepam i.v.
• Bei Exsikkose: 500 ml Ringer-LactatLösung
I Therapie nach Apoplex
• Gute medikamentöse Einstellung der
Vorerkrankungen
• Vorzeichen für Re-Infarkt beachten
• Operation bei ertrakranialen
Gefäßerkrankungen
• Mobilisation zur Gefäßprotektion
II Therapie nach Apoplex
Prophylaxen
•
•
•
•
•
•
•
Pneumonieprophylaxe
Aspirationsprophylaxe
Sturzprophylaxe
Thromboseprophylaxe
Dekubitusprophylaxe
Obstipationsprophylaxe
Kontrakturprophylaxe
III Therapie nach Apoplex
Pflege
•
•
•
•
•
•
•
Bei Schluckstörung breiige Nahrung
Bobath-Konzept
Koordination, z.B. Logopädie, KG etc.
Verunsicherung berücksichtigen
Hilfsmittel
Resignation vermeiden
Gestörte Wahrnehmung und Aufmerksamkeit
berücksichtigen
• Lagerung …
Slide 31
APOPLEX
Intrazerebrale
Blutung
Embolie
Thrombose
Kompression
Komastadien
Bewusstlosigkeit = nicht durch äußere Reize (Schmerz)
erweckbar
• I
• II
• III
• IV
• V
Bewusstlosigkeit, keine Paresen, seitengleicher RR,
gezielte Beugereaktion auf Schmerz
Bewusstlosigkeit, Paresen, Anisokorie (Pupillendifferenz
> 1 mm)
zusätzlich Streckkrämpfe (spontan oder auf Reiz) und
Augenbewegungsstörungen
schlaffer Muskeltonus, keine Reaktion auf Schmerz,
weite und reaktionslose Pupillen, Ausfall von Hirnstammreflexen (Korneal-, Schluck- und Hustenreflex)
aber erhaltene Spontanatmung
Hirntod: Apnoe, RR- und Körpertemperatur-Regulation
erloschen
Wichtige neurologische Symptome
• Agnosie (visuelle) Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
• Hemianopsie
halbseitiger Gesichtsfeldausfall
• Anosognosie
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
• Aphasie
zentrale Sprachstörung: motorisch
(Broca) „Sprechanstrengung“ –
sensorisch (Wernicke) Sprachverständnisstörung“
• Apraxie
Störung von Handlungen oder
Bewegungsabläufen
• Neglect
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
• Pushersyndrom Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
• Parese
inkomplette Lähmung (Erschlaffung)
• Plegie
vollständige Lähmung
Häufige Symptome bei
Hirninfarkt rechts
•
•
•
•
•
Linksseitenparese/plegie
Neglect
Pusher
Anosognosie
Raumorientierungsstörung
(akustisch/visuell)
Häufige Symptome bei
Hirninfarkt links
•
•
•
•
•
Rechtsseitenparese/plegie
Aphasie (motorisch/sensorisch)
Apraxie
Agnosien (seltener)
Neglect (häufig nicht erkannt)
Erhöhung des intrakranialen
Drucks
• Volumenzunahme innerhalb des Schädels (Blutung,
Tumor, Ödem, Abszess)
• Durch Störung der Blut- oder Liquorzirkulation
• => Verlagerung und Einklemmung von
Gehirnanteilen in hintere Schädelgrube und
Hinterhauptloch
• Schneller Druckanstieg => in Minuten tödlich
• Langsamer Druckanstieg => oft lange ohne
Beschwerden (TM)
Symptome (anfangs)
intrakraniale Druckerhöhung
•
•
•
•
•
Cephalgien
Übelkeit und Emesis
Singultus
Doppelbilder sehen
Antriebs- und Orientierungsstörungen
Symptome (später)
intrakraniale Druckerhöhung
• Massen- und Wälzbewegungen
• Beuge-Streck-Synergien und
Nackensteife
• Pupillen motorisch verlangsamt
• Blickdeviationen
• Pupillenkopfphänomen =gegenläufige
koordinierte Bulbusbewegungen bei passiver
Kopfbewegung
Therapie bei intrakranialer
Druckerhöhung/ Basismaßnahmen
•
•
•
•
Vermeidung weiterer Druckerhöhung
Sicherung der Vitalfunktionen
Freimachen und –halten der Atemwege
30° Oberkörperhochlagerung (falls bewusstseinsgetrübt in Kombination mit stabiler Seitenlage)
• Vermeidung von Beugung, Überstreckung
und starker Seitwärtsdrehung des Kopfes
wegen der Gefahr der Kompression der Venen =>
Druckanstieg
• Obligatorisch O2-Sonde
Therapie bei intrakranialer
Druckerhöhung/erweiterte
Maßnahmen
• Venöser Zugang
• Symptomatische medikamentöse
Therapie nach ärztlicher Anordnung
Medikamentenbeispiele:
Analgesie: 5-10 mg Morphin i.v.
Gegen Krämpfe: 10 mg Valium oder als Rektiole
Bei Therapieresistenz: Narkoseeinleitung mit 3-5 mg/kg KG
Trapanal i.v.
restriktive Volumentherapie mit maximal 500 ml RingerLaktat-Lösung i.v. (Cave! Keine Mannit- oder Sorbitlösungen!)
Subarachnoidalblutung = SAB
SAB - Schweregrade
• I
asymptomatisch oder leichter
Kopfschmerz, Meningismus
• II Kopfschmerz, Meningismus, evtl.
Hirnnervensymptome
• III Somnolenz, diskrete neurologische
Symptomatik
• IV Sopor (tiefer Schlaf) oder Koma,
neurologische Ausfälle, evtl.
Streckphänomene und vegetative Störungen
• V tiefes Koma, Streckphänomene
Subarachnoidalblutung = SAB
• URSACHE: meist spontane Ruptur eines
Aneurysmas der Hirnbasisarterien
• Vorerkrankung oft Hypertonus
• Blutaustritt in den Subarachnoidalraum (zwischen Pia
mater und Arachnoidea)
Meist vollständige Tamponade der äußeren Liquorräume
Störung der Liquorzirkulation und –resorption
Steigender intrakranialer Druck
Behinderung des venösen Abflusses
Hirnödem
Subarachnoidalblutung = SAB
• Symptome
Oft nach körperlichen Anstrengungen aus völliger
Gesundheit heraus
• Plötzlicher und heftiger in den Nacken
ausstrahlender Kopfschmerz
• Lichtempfindlichkeit
• Übelkeit und Emesis
• Verwirrtheit
• Bewusstseinsstörung bis Koma
Therapie/Basismaßnahmen
• Freimachen und –halten der Atemwege
• Sofortige Immobilisation des Patienten mit
30°- Oberkörperhochlagerung
Therapie/erweiterte Maßnahmen
• Venöser Zugang
• O2-Sonde
• Medikamente nach ärztl. Anordnung:
agitierte Pat. sedieren mit z.B. Valium (Diazepam) oder Dormicum
(Midazolam) 2-5 mg i.v.
Analgesie mit zentral wirkenden Analgetika (CAVE! Kein ASS!): z.B.
Morphin 5-10 mg i.v.
restriktive Volumentherapie mit maximal 500 ml Ringer-Laktat-Lösung i.v.
(Cave! Keine Mannit- oder Sorbitlösungen!)
Blutdruck senken (CAVE! NICHT AUF NORMALWERTE < 160mgHG
wegen der Gefahr der Minderperfusion des Gehirns!) mit z.B. 25 mg
Ebrantil i.v. oder Ca-Antagonisten per Perfusor
• Möglichst schonender Transport in Neurochirurgische
Klinik -> CT, Angiografie, OP (z.b. Aneurysmaclipping)
Ischämische Insulte
Ursachen
Embolie
• Thrombose
• Embolie
• Kompression
Kompression
Thrombose
Pathophysiologie I
Arteriosklerose infolge von:
•
•
•
•
Hypertonus (Vervierfachung des Risikos)
Diabetes mellitus
Fettstoffwechselstörung
Metabolisches Syndrom (Stammfettsucht,
Insulinresistenz mit Hyperinsulinämie, Hypertonus, D.m.,
FST)
• Nikotinabusus
• Adipositas
Pathophysiologie II
Arteriosklerose/Entstehung
•
•
•
•
Schädigung Gefäßendothel
Thrombozytenanlagerung
Hypertonus => Endothelverhärtung
Plaques (= Ablagerung von Kalk und
Fetten) an Stellen mit hoher mechanischer
Belastung (Arterienverzweigungen)
Pathophysiologie III
Arteriosklerose/Entstehung
• => zunehmende Lumeneinengung und
Gefahr von:
• Thrombose
• Embolie
• Hämodynamischem Versagen
(Herzinsuffizienz, Herzinfarkt,
Herzrhythmusstörungen => steigende
Thromboemboliegefahr!)
Wichtige Beziehungen zu
anderen chron. Erkrankungen:
• Hypertonus + Diabetes mellitus =>
Angiopathie
• Herzrhythmusstörungen
(Vorhofflimmern) => Entstehung von
Thromben im Herzen => Embolie
• Arterielle Thrombose oder Sklerose z.B.
der Arteriae carotis oder vertebralis =>
Embolie
Ischämische Insulte
Vorzeichen
•
•
•
•
•
Cephalgien
Vertigo
Kurzfristige neurologische Ausfälle
Krämpfe, Bewusstseinseinschränkung
TIA
=Transistorische ischämische
Attacke <24h
• PRIND =Prolongierte reversible
ischämische neurologische
Defizite 1 Tag bis maximal
3 – 7 Tage
Ischämische Insulte
Stadien
• I
• II
• III
• IV
• V
asymptomatische
Hirnarterienstenose
TIA
PRIND
progredienter Hirninsult
=fortschreitende Symptome
innerhalb von 6 – 48 Stunden
Kompletter Hirninfarkt – nicht
reversibel, nicht fortschreitend
Ischämische Insulte
mögliche Symptome
• Agnosie (visuelle)
• Hemianopsie
• Anosognosie
• Aphasie
• Apraxie
• Neglect
• Pushersyndrom
• Parese
• Plegie
Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
halbseitiger Gesichtsfeldausfall
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
zentrale Sprachstörung: motorisch (Broca)
„Sprechanstrengung“ – sensorisch
(Wernicke) „Sprachverständnisstörung“
Störung von Handlungen oder
Bewegungsabläufen
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
inkomplette Lähmung (Erschlaffung)
vollständige Lähmung
Ischämische Insulte
Diagnostik I
•
•
•
•
Anamnese
Körperliche Untersuchung
Vitalzeichenkontrolle
CT zum Ausschluss hämorrhagischer
Insult
• EKG und ECHO
• Labor (CK-Mb, Troponin, BZ, Fette,
Gerinnungsstatus)
Ischämische Insulte
Diagnostik II
• Doppler-Sono
• Transkraniale Sono
Ischämische Insulte
Therapie/Basismaßnahmen
•
•
•
•
Beim Patienten bleiben
Notruf
Vitalzeichenkontrolle (ggfs. BAC)
Bewusstsein kontrollieren (falls negativ ->
stabile Seitenlage, sonst 30° -Oberkörperhochlagerung
und Kopf in Mittellage; aber bei Hypotonus ->
Flachlagerung
• O2-Gabe (fallendes O2 und steigendes CO2
verschlimmern das Hirnödem)
I
Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Venöser Zugang (keine i.m. Injektionen da innerhalb von
3-5 h eventuell Lyse möglich ist!)
• RR-Senkung nur, wenn systolisch >200220 oder diastolisch >110 langsam und um maximal
20% des Ausgangswertes! Mit 25-50 mg Ebrantil i.v. oder 1-2
Kapseln Adalat oder 2-4 Hüben Nitrospray
• RR-Steigerung bei Hypotonus auf
mindestens 140 systolisch
für ausreichenden Perfusionsdruck im Gehirn mit
0,5-1ml Akrinor i.v. oder Dopamin über Perfusor
II Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Evtl. (Verängstigung infolge Paresen oder
Aphasie) leichte Sedierung gegen
Hypertonus und
Herzrhythmusstörungen infolge
endogener Adrenalinausschüttung mit 510 mg Diazepam i.v.
• Bei Exsikkose: 500 ml Ringer-LactatLösung
I Therapie nach Apoplex
• Gute medikamentöse Einstellung der
Vorerkrankungen
• Vorzeichen für Re-Infarkt beachten
• Operation bei ertrakranialen
Gefäßerkrankungen
• Mobilisation zur Gefäßprotektion
II Therapie nach Apoplex
Prophylaxen
•
•
•
•
•
•
•
Pneumonieprophylaxe
Aspirationsprophylaxe
Sturzprophylaxe
Thromboseprophylaxe
Dekubitusprophylaxe
Obstipationsprophylaxe
Kontrakturprophylaxe
III Therapie nach Apoplex
Pflege
•
•
•
•
•
•
•
Bei Schluckstörung breiige Nahrung
Bobath-Konzept
Koordination, z.B. Logopädie, KG etc.
Verunsicherung berücksichtigen
Hilfsmittel
Resignation vermeiden
Gestörte Wahrnehmung und Aufmerksamkeit
berücksichtigen
• Lagerung …
Slide 32
APOPLEX
Intrazerebrale
Blutung
Embolie
Thrombose
Kompression
Komastadien
Bewusstlosigkeit = nicht durch äußere Reize (Schmerz)
erweckbar
• I
• II
• III
• IV
• V
Bewusstlosigkeit, keine Paresen, seitengleicher RR,
gezielte Beugereaktion auf Schmerz
Bewusstlosigkeit, Paresen, Anisokorie (Pupillendifferenz
> 1 mm)
zusätzlich Streckkrämpfe (spontan oder auf Reiz) und
Augenbewegungsstörungen
schlaffer Muskeltonus, keine Reaktion auf Schmerz,
weite und reaktionslose Pupillen, Ausfall von Hirnstammreflexen (Korneal-, Schluck- und Hustenreflex)
aber erhaltene Spontanatmung
Hirntod: Apnoe, RR- und Körpertemperatur-Regulation
erloschen
Wichtige neurologische Symptome
• Agnosie (visuelle) Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
• Hemianopsie
halbseitiger Gesichtsfeldausfall
• Anosognosie
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
• Aphasie
zentrale Sprachstörung: motorisch
(Broca) „Sprechanstrengung“ –
sensorisch (Wernicke) Sprachverständnisstörung“
• Apraxie
Störung von Handlungen oder
Bewegungsabläufen
• Neglect
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
• Pushersyndrom Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
• Parese
inkomplette Lähmung (Erschlaffung)
• Plegie
vollständige Lähmung
Häufige Symptome bei
Hirninfarkt rechts
•
•
•
•
•
Linksseitenparese/plegie
Neglect
Pusher
Anosognosie
Raumorientierungsstörung
(akustisch/visuell)
Häufige Symptome bei
Hirninfarkt links
•
•
•
•
•
Rechtsseitenparese/plegie
Aphasie (motorisch/sensorisch)
Apraxie
Agnosien (seltener)
Neglect (häufig nicht erkannt)
Erhöhung des intrakranialen
Drucks
• Volumenzunahme innerhalb des Schädels (Blutung,
Tumor, Ödem, Abszess)
• Durch Störung der Blut- oder Liquorzirkulation
• => Verlagerung und Einklemmung von
Gehirnanteilen in hintere Schädelgrube und
Hinterhauptloch
• Schneller Druckanstieg => in Minuten tödlich
• Langsamer Druckanstieg => oft lange ohne
Beschwerden (TM)
Symptome (anfangs)
intrakraniale Druckerhöhung
•
•
•
•
•
Cephalgien
Übelkeit und Emesis
Singultus
Doppelbilder sehen
Antriebs- und Orientierungsstörungen
Symptome (später)
intrakraniale Druckerhöhung
• Massen- und Wälzbewegungen
• Beuge-Streck-Synergien und
Nackensteife
• Pupillen motorisch verlangsamt
• Blickdeviationen
• Pupillenkopfphänomen =gegenläufige
koordinierte Bulbusbewegungen bei passiver
Kopfbewegung
Therapie bei intrakranialer
Druckerhöhung/ Basismaßnahmen
•
•
•
•
Vermeidung weiterer Druckerhöhung
Sicherung der Vitalfunktionen
Freimachen und –halten der Atemwege
30° Oberkörperhochlagerung (falls bewusstseinsgetrübt in Kombination mit stabiler Seitenlage)
• Vermeidung von Beugung, Überstreckung
und starker Seitwärtsdrehung des Kopfes
wegen der Gefahr der Kompression der Venen =>
Druckanstieg
• Obligatorisch O2-Sonde
Therapie bei intrakranialer
Druckerhöhung/erweiterte
Maßnahmen
• Venöser Zugang
• Symptomatische medikamentöse
Therapie nach ärztlicher Anordnung
Medikamentenbeispiele:
Analgesie: 5-10 mg Morphin i.v.
Gegen Krämpfe: 10 mg Valium oder als Rektiole
Bei Therapieresistenz: Narkoseeinleitung mit 3-5 mg/kg KG
Trapanal i.v.
restriktive Volumentherapie mit maximal 500 ml RingerLaktat-Lösung i.v. (Cave! Keine Mannit- oder Sorbitlösungen!)
Subarachnoidalblutung = SAB
SAB - Schweregrade
• I
asymptomatisch oder leichter
Kopfschmerz, Meningismus
• II Kopfschmerz, Meningismus, evtl.
Hirnnervensymptome
• III Somnolenz, diskrete neurologische
Symptomatik
• IV Sopor (tiefer Schlaf) oder Koma,
neurologische Ausfälle, evtl.
Streckphänomene und vegetative Störungen
• V tiefes Koma, Streckphänomene
Subarachnoidalblutung = SAB
• URSACHE: meist spontane Ruptur eines
Aneurysmas der Hirnbasisarterien
• Vorerkrankung oft Hypertonus
• Blutaustritt in den Subarachnoidalraum (zwischen Pia
mater und Arachnoidea)
Meist vollständige Tamponade der äußeren Liquorräume
Störung der Liquorzirkulation und –resorption
Steigender intrakranialer Druck
Behinderung des venösen Abflusses
Hirnödem
Subarachnoidalblutung = SAB
• Symptome
Oft nach körperlichen Anstrengungen aus völliger
Gesundheit heraus
• Plötzlicher und heftiger in den Nacken
ausstrahlender Kopfschmerz
• Lichtempfindlichkeit
• Übelkeit und Emesis
• Verwirrtheit
• Bewusstseinsstörung bis Koma
Therapie/Basismaßnahmen
• Freimachen und –halten der Atemwege
• Sofortige Immobilisation des Patienten mit
30°- Oberkörperhochlagerung
Therapie/erweiterte Maßnahmen
• Venöser Zugang
• O2-Sonde
• Medikamente nach ärztl. Anordnung:
agitierte Pat. sedieren mit z.B. Valium (Diazepam) oder Dormicum
(Midazolam) 2-5 mg i.v.
Analgesie mit zentral wirkenden Analgetika (CAVE! Kein ASS!): z.B.
Morphin 5-10 mg i.v.
restriktive Volumentherapie mit maximal 500 ml Ringer-Laktat-Lösung i.v.
(Cave! Keine Mannit- oder Sorbitlösungen!)
Blutdruck senken (CAVE! NICHT AUF NORMALWERTE < 160mgHG
wegen der Gefahr der Minderperfusion des Gehirns!) mit z.B. 25 mg
Ebrantil i.v. oder Ca-Antagonisten per Perfusor
• Möglichst schonender Transport in Neurochirurgische
Klinik -> CT, Angiografie, OP (z.b. Aneurysmaclipping)
Ischämische Insulte
Ursachen
Embolie
• Thrombose
• Embolie
• Kompression
Kompression
Thrombose
Pathophysiologie I
Arteriosklerose infolge von:
•
•
•
•
Hypertonus (Vervierfachung des Risikos)
Diabetes mellitus
Fettstoffwechselstörung
Metabolisches Syndrom (Stammfettsucht,
Insulinresistenz mit Hyperinsulinämie, Hypertonus, D.m.,
FST)
• Nikotinabusus
• Adipositas
Pathophysiologie II
Arteriosklerose/Entstehung
•
•
•
•
Schädigung Gefäßendothel
Thrombozytenanlagerung
Hypertonus => Endothelverhärtung
Plaques (= Ablagerung von Kalk und
Fetten) an Stellen mit hoher mechanischer
Belastung (Arterienverzweigungen)
Pathophysiologie III
Arteriosklerose/Entstehung
• => zunehmende Lumeneinengung und
Gefahr von:
• Thrombose
• Embolie
• Hämodynamischem Versagen
(Herzinsuffizienz, Herzinfarkt,
Herzrhythmusstörungen => steigende
Thromboemboliegefahr!)
Wichtige Beziehungen zu
anderen chron. Erkrankungen:
• Hypertonus + Diabetes mellitus =>
Angiopathie
• Herzrhythmusstörungen
(Vorhofflimmern) => Entstehung von
Thromben im Herzen => Embolie
• Arterielle Thrombose oder Sklerose z.B.
der Arteriae carotis oder vertebralis =>
Embolie
Ischämische Insulte
Vorzeichen
•
•
•
•
•
Cephalgien
Vertigo
Kurzfristige neurologische Ausfälle
Krämpfe, Bewusstseinseinschränkung
TIA
=Transistorische ischämische
Attacke <24h
• PRIND =Prolongierte reversible
ischämische neurologische
Defizite 1 Tag bis maximal
3 – 7 Tage
Ischämische Insulte
Stadien
• I
• II
• III
• IV
• V
asymptomatische
Hirnarterienstenose
TIA
PRIND
progredienter Hirninsult
=fortschreitende Symptome
innerhalb von 6 – 48 Stunden
Kompletter Hirninfarkt – nicht
reversibel, nicht fortschreitend
Ischämische Insulte
mögliche Symptome
• Agnosie (visuelle)
• Hemianopsie
• Anosognosie
• Aphasie
• Apraxie
• Neglect
• Pushersyndrom
• Parese
• Plegie
Störungen beim Erkennen von
Gegenständen, Gesichtern, Farben
halbseitiger Gesichtsfeldausfall
Unfähigkeit, eine eigene Erkrankung bzw.
Funktionsausfälle zu erkennen
zentrale Sprachstörung: motorisch (Broca)
„Sprechanstrengung“ – sensorisch
(Wernicke) „Sprachverständnisstörung“
Störung von Handlungen oder
Bewegungsabläufen
Anosognosie einer Körperhälfte (Teller nur
halb leer essen)
Körperachse ist um 17° verschoben =>
Schieben zur kranken Seite
inkomplette Lähmung (Erschlaffung)
vollständige Lähmung
Ischämische Insulte
Diagnostik I
•
•
•
•
Anamnese
Körperliche Untersuchung
Vitalzeichenkontrolle
CT zum Ausschluss hämorrhagischer
Insult
• EKG und ECHO
• Labor (CK-Mb, Troponin, BZ, Fette,
Gerinnungsstatus)
Ischämische Insulte
Diagnostik II
• Doppler-Sono
• Transkraniale Sono
Ischämische Insulte
Therapie/Basismaßnahmen
•
•
•
•
Beim Patienten bleiben
Notruf
Vitalzeichenkontrolle (ggfs. BAC)
Bewusstsein kontrollieren (falls negativ ->
stabile Seitenlage, sonst 30° -Oberkörperhochlagerung
und Kopf in Mittellage; aber bei Hypotonus ->
Flachlagerung
• O2-Gabe (fallendes O2 und steigendes CO2
verschlimmern das Hirnödem)
I
Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Venöser Zugang (keine i.m. Injektionen da innerhalb von
3-5 h eventuell Lyse möglich ist!)
• RR-Senkung nur, wenn systolisch >200220 oder diastolisch >110 langsam und um maximal
20% des Ausgangswertes! Mit 25-50 mg Ebrantil i.v. oder 1-2
Kapseln Adalat oder 2-4 Hüben Nitrospray
• RR-Steigerung bei Hypotonus auf
mindestens 140 systolisch
für ausreichenden Perfusionsdruck im Gehirn mit
0,5-1ml Akrinor i.v. oder Dopamin über Perfusor
II Ischämische Insulte
Therapie/erweiterte Maßnahmen
• Evtl. (Verängstigung infolge Paresen oder
Aphasie) leichte Sedierung gegen
Hypertonus und
Herzrhythmusstörungen infolge
endogener Adrenalinausschüttung mit 510 mg Diazepam i.v.
• Bei Exsikkose: 500 ml Ringer-LactatLösung
I Therapie nach Apoplex
• Gute medikamentöse Einstellung der
Vorerkrankungen
• Vorzeichen für Re-Infarkt beachten
• Operation bei ertrakranialen
Gefäßerkrankungen
• Mobilisation zur Gefäßprotektion
II Therapie nach Apoplex
Prophylaxen
•
•
•
•
•
•
•
Pneumonieprophylaxe
Aspirationsprophylaxe
Sturzprophylaxe
Thromboseprophylaxe
Dekubitusprophylaxe
Obstipationsprophylaxe
Kontrakturprophylaxe
III Therapie nach Apoplex
Pflege
•
•
•
•
•
•
•
Bei Schluckstörung breiige Nahrung
Bobath-Konzept
Koordination, z.B. Logopädie, KG etc.
Verunsicherung berücksichtigen
Hilfsmittel
Resignation vermeiden
Gestörte Wahrnehmung und Aufmerksamkeit
berücksichtigen
• Lagerung …











