Werte Internet
Werbung

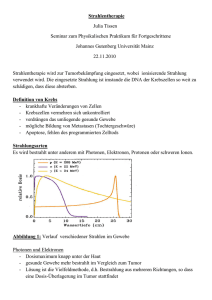
Werte Internet-Besucher! Da die Strahlentherapie den meisten Menschen unbekannt ist, sind Patienten und Angehörige oftmals verunsichert, wenn bei jemandem die Indikation zur Strahlentherapie gestellt wird. Wir möchten Ihnen deshalb diese Therapieform näher erläutern. Die „Strahlentherapie-Radioonkologie“ (wie die genaue Bezeichnung lautet) ist eine eigenständige klinische und wissenschaftliche Disziplin, welche zum Ziel hat, maligne ( = bösartige) Tumoren mit Hilfe ionisierender Strahlen allein oder in Kombination mit anderen Modalitäten (Operation, Chemotherapie oder Immuntherapie) zu bekämpfen und zu erforschen. Wie wirkt Strahlentherapie, wie wird sie erzeugt? Ionisierende Strahlen gehen von einem Atomkern oder einem Elektronenmantel des Atoms aus und bewirken bei ihrem Durchgang durch Luft oder Materie die Bildung von elektrisch geladenen Teilchen (Ionen). Erzeugt werden diese Strahlen z. B. in einem Röntgengerät oder einem Linearbeschleuniger, oder gehen von einer radioaktiven Quelle z. B. in einem KobaltGerät oder einem Iridium-Brachytherapie-Gerät aus. Es gibt zwei prinzipielle Möglichkeiten zu bestrahlen (siehe Skizze 1): Die Teletherapie, das ist die externe Bestrahlung von außen durch die Haut mittels eines Linearbeschleunigers, Kobaltgerätes oder Oberflächen-Röntgengerätes; und Die Brachytherapie, das ist die Kurzdistanztherapie (griechisch „brachy“ = kurz). Hierbei wird eine kleine (ca. 10x1 mm) Bestrahlungsquelle ferngesteuert nach den genauen Angaben des Arztes/Ärztin in den Körper (zumeist Körperhöhlen) eingebracht. Der Vorteil der Teletherapie ist die Möglichkeit ein großes Bestrahlungsvolumen möglichst homogen und schonend zu behandeln. Da aber manche den Tumor umgebende Organe nur eine geringe Strahlendosis vertragen, sollten diese entsprechend geschont werden, am Tumor selbst aber trotzdem eine hohe Dosis angebracht werden. Dazu benötigen wir oft die Brachytherapie. Durch einen raschen Dosisabfall schon in unmittelbarer Quellennähe kann eine hohe Tumordosis gegeben werden mit Schonung der Nachbarorgane (siehe Foto 1). Abhängig von der Tumorart, Tumorgröße und -lage ist oft nur eine dieser beiden Therapieformen notwendig, wobei aber die Kombination beider Therapiemodalitäten zur Dosisoptimierung immer öfters zur Anwendung kommt. An unserer Abteilung verwenden wir 2 Linearbeschleuniger der Fa. Elekta (früher Philips genannt). Das kleinere Gerät, „Linac 1“, Typus SL 75, erzeugt ultraharte Röntgenstrahlen (Photonen) mit einer Energie von 6 MV (Mega-Volt). Das andere, „Linac 2“, Typus SL 25 (siehe Photo2), erzeugt Photonen von 6 bis 25 MV und schnelle Elektronen von 6 bis 20 MV. Die Strahlungserzeugung erfolgt prinzipiell wie in einem Röntgengerät: Die an der Kathode erzeugte Elektronenpulks versuchen die Ladung auszugleichen und sausen zur Anode. Auf dem Weg zur Anode werden sie mittels einer Mikrowelle („Magnetron“) abgelenkt und in die Beschleuninungsröhre eingebracht (siehe Skizze 2). Dort werden sie mittels mehrerer Elektromagnete auf nahezu Lichtgeschwindigkeit beschleunigt (= schnelle Elektronen) und im Beschleunigerkopf umgelenkt und auf den Patienten gerichtet. Diese Elektronen werden im Körper rasch absorbiert und haben deshalb nur eine geringe Eindringtiefe. Benötigt man die Strahlung in einem tiefer gelegenen Gebiet ( z. B. Körpermitte), so benötigt man hochenergetische Photonen. Diese werden erzeugt, indem im Bestrahlungskopf diese schnellen Elektronen durch eine eingeschobene Metallplatte plötzlich gestoppt werden. Durch diesen Stopp wird Wärme und Bremsstrahlung (= Röntgenstrahlung) erzeugt, durch die starke Energie werden diese Strahlen „ultraharte Röntgenstrahlen“ oder Photonen genannt. Diese Photonen lösen durch ihre hohe Energie im Körper wiederum Sekundärelektronen aus, wodurch das Energiemaximum erst in der Körpertiefe erzeugt wird und die Haut dadurch geschont werden kann. Seither kennen wir die schweren Hautreaktion aus der früheren Röntgen- oder KobaltBestrahlungsära fast nicht mehr, außer die Haut ist Zielorgan. Die Bestrahlungsfelder können durch individuelle Bleibabsorber (am SL 75), die für jeden Patienten eigens gegossen werden, oder durch elektrisch eingeschobene Bleilamellen („Multi-Leaf-Kollimatoren“ am SL 25) individuell geformt und so gesunde Organe geschont werden. Unser Brachytherapiegerät ist ein „Microselektron“ der Fa. Nucletron mit einer 10 CurieIridium-HDR-Quelle. HDR heißt „High-dose-rate“, dabei wird die notwendige vorgeschriebene Dosis in sehr kurzer Zeit, in 5-20 Minuten, abgegeben. Unser altes MDRGerät („middle-dose-rate“) benötigte für die selbe Dosisabgabe 4-5 Stunden. Ein weiterer Vorteil dieses Gerätetypus ist, dass infolge der geringen Quellengröße nicht nur Körperhöhlen, sondern über Nadeln auch viele andere Körperteilen oder Organen von innen her bestrahlt werden können unter Schonung der Haut und anderer Organe. Vor jeder Bestrahlung erfolgt die Bestrahlungsplanung. Dazu wird mittels eines speziellen Durchleuchtungsgerätes („Simulator“, Fa. Philips) die zu bestrahlende Region mittels eines Filzstiftes auf der Haut entweder sofort endgültig, oder für die Computertomographie(CT)-gestützte dreidimensionale CT-Planung nur provisorisch eingezeichnet (siehe rote Fläche Foto 3 und rote Linie Foto 4). Für diese 3-DPlanung wird in exakter BestrahlungsLiegeposition in der zu bestrahlenden Region eine Computertomographie (Fa.Philips), meist ohne Kontrastmittel, durchgeführt wird. Diese CT-Untersuchung dient nur der Planung, nicht der Diagnostik! Anschließend wird die zu bestrahlende Region vom Arzt/Ärztin am Computer eingezeichnet, mit exakter Dosisbestimmung für die einzelnen Organe. Ein/e Physiker/in berechnet anschließend die optimalen Bestrahlungsfelder. In unserer ärztlichen Frühbesprechen werden alle diese berechneten Pläne supervidiert und anschließend wieder am Simulator auf den Patientenkörper übertragen (= Simulation der Bestrahlungsfelder). Da der Körper nicht viereckig, sonder rund gebaut ist, ist er beliebig form- und lagerbar. Daher ist eine genaue und vor allem täglich reproduzierbare Lagerung notwendig. Dies wird durch die Installation von Lasern an allen Geräten ermöglicht. Die Laserpunkte werden ebenfalls am Simulator am Körper eingezeichnet. So kann täglich die selbe Lagerung erzielt werden. Erst dadurch ist eine exakte Bestrahlung möglich. Da diese Laserund Feldeinzeichnungen für die tägliche Bestrahlung benötigt werden, ist eine entsprechende Schonung dieser Einzeichnungen seitens des Patienten notwendig! Die Wirkung der Strahlung beruht auf einer Absorption der Energie in der Zelle. Dies führt zu einem DNA-Bruch oder zu einer Kernmembran-Schädigung und somit zum Zelltod. Die Empfindlichkeit der Tumorzellen ist von mehreren Faktoren abhängig: seitens der Bestrahlung von der Art der Energie, der Einzeldosis, der Gesamtdosis etc.; seitens der Tumoren von der Tumorart, Tumorgröße, des Zellzykluses, der Durchblutung und Sauerstoffversorgung, etc.. Bei den meisten Tumoren werden Dosierungen von 50-70 Gy benötigt (Gy = Gray, nach dem engl. Physiker Gray ) Die täglichen Einzeldosen liegen bei gewebeschonenden 1,8-3 Gy. Es ergibt sich daher eine Behandlungsdauer von meistens 4-8 Wochen. Falls Sie noch Fragen haben stehen wir gerne zur Verfügung. Sollten Sie mehr über den Ablauf der täglichen Strahlentherapie wissen wollen, darf ich sie auf diesen Link verweisen. Ihr OA Dr. Franz Böhler