Zusammenfassung Gabriel
Werbung

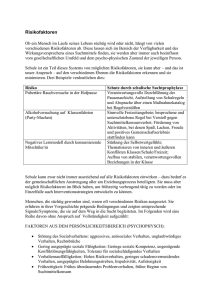
1 2.1 Gabriel: Prävention und Kuration Impulse für das Gesundheitsverhalten Damit beobachtend gelernte Verhaltensmöglichkeiten auch tatsächlich in aktives Handeln umgesetzt werden, müssen Verstärkungsbedingungen gegeben sein. Dies kann geschehen durch: > Belohnung > Bekräftigung Diese Verstärkung kann von innen, sowie von außen kommen. Bei der sozialen Lerntheorie geht es im Wesentlichen darum, alternative Möglichkeiten der sozialen Anerkennung und der psychischen und körperlichen Entspannung nahe zu legen. Am wirkungsvollsten sind Impulse, die Genuss und Lustgewinn versprechen. Für den Menschen ist es außerdem wichtig, dass er das Gefühl hat, sein eigenes Verhalten effektiv kontrollieren zu können. Nach Bandura müssen dafür 2 entscheidende Größen vorhanden sein: 1. Ergebniserwartung: Der Mensch ist meist davon überzeugt, dass Ereignisse in bestimmten Situationen, z.B. Konzentrationsfähigkeit nach einer Ruhepause, als Folge ihres eigenen Verhaltens auftritt. Sie erwarten deshalb dieses Ereignis auch in anderen Situationen. Dieses Verhalten kann die gesundheitsbezogene Handlungsfähigkeit eines Menschen beeinflussen, z.B. durch die Erwartungen der Effekte, die durch das Zigarettenrauchen entstehen. 2. Selbstwirksamkeit: Sie ist eine wichtige Bedingung für Verhaltensänderung, da sie die Überzeugung des Menschen ist, durch ein bestimmtes Verhalten, Schwierigkeiten überwinden zu können. Das wiederholte Ausführen einer Aufgabe kann helfen Selbstwirksamkeit aufzubauen, indem die Ergebniserwartung schrittweise verändert wird. Durch wiederholtes Üben eines neuen Schrittes hin zu einem neuen Verhalten, entwickelt man Sicherheit und erlangt somit Selbstwirksamkeit über das angestrebte Verhalten. Das „sozial-kognitive Prozessmodell gesundheitlichen Handelns“ nach Schwarzer integriert, außer der Ergebniserwartung und der Selbstwirksamkeit, zusätzlich die Handlungsabsicht und die Handlungsplanung. Um auf etwas Gewohntes oder Reizvolles im eigenen Verhalten zu verzichten, bedarf es an Motivation und willentlicher Anstrengung, die durch eine eigene Festlegung der beabsichtigten Handlung oder auch anderen Formen der sozialen Kontrolle gesichert werden kann. Die Verarbeitung von Infos und Verhaltensimpulsen ist abhängig von bestimmten Persönlichkeitsmerkmalen. Die Persönlichkeitstheorien nehmen an, dass die Gesundheit eines Menschen von seiner meist angeborenen persönlichen Disposition und seinem „Temperament“ abhängt. Demnach gibt es verletzliche Personen, die ängstlich sind in ungewohnten Situationen und folglich anfälliger für gesundheitliche Störungen. Außerdem gibt es die unverletzlichen Personen, die Risiken ohne psychopathologischen Auffälligkeiten meistern und eine große Widerstandskraft gegenüber Konflikten und Belastungen aufweisen. In einer Studie von Werner und Smith wurden Kinder im Zeitraum von 20 Jahren untersucht, die eine starke Häufung von Risikofaktoren aufzeigten, so z.B. Geburtsschäden, finanzielle Probleme und Krankheit der Mutter. 2 Es zeigte sich, dass ein Teil dieser Kinder in der Lage waren, stark belastende Situationen effektiv zu verarbeiten, aktiv und produktiv mit ihnen umzugehen. Der andere Teil reagierte in unterschiedlicher Weise, je nach persönlichen und Sozialisationsbedingungen. Während Belastung aufdeckende und verstärkende Sozialisationsbedingungen zu Verletzlichkeit führen, resultieren aus Belastung abschirmenden und abschwächenden Sozialisationsbedingungen meist unverletzliche Persönlichkeiten. Je nach Grad der Verletzlichkeit kommt es nach dieser Vorstellung zu einem eher passiven oder aktiven Bewältigungsstil, der zu einer eher gesunden oder ungesunden Persönlichkeitsentwicklung führen kann. Theorien der psychischen Gesundheit Peter Beckers „integrative Persönlichkeitstheorie“: Seine Absicht ist es, die wichtigsten Eigenschaften des Menschen zu identifizieren, die über die Fähigkeit zum Umgang mit gesundheitsriskanten Lebensanforderungen entscheiden. Er identifiziert 2 übergreifende Faktoren zur Beschreibung von Persönlichkeiten: 1. Seelische Gesundheit: Fähigkeit zur Bewältigung externer und interner Anforderungen 2. Verhaltenskontrolle: Zuverlässigkeit, mit der die eigenen Handlungen reguliert werden können Hohe seelische Gesundheit + starke Verhaltenskontrolle = Soziale Anpassung, geprägt durch Gewissenhaftigkeit und Zuverlässigkeit Hohe seelische Gesundheit + geringe Verhaltenskontrolle = Selbstaktualisierung, geprägt durch Geselligkeit und Extraversion Geringe seelische Gesundheit + starke Verhaltenskontrolle = Gehemmtheit, geprägt durch Zurückhaltung und Introversion Geringe seelische Gesundheit + geringe Verhaltenskontrolle = Zügellosigkeit, geprägt durch Aggressivität und Erregbarkeit Dieses Indikatorenmodell wird zunehmend im medizinischen Bereich verwendet. Die entsprechende Forschung konzentriert sich darauf, Indikatoren für körperliche Gesundheit zu identifizieren. Kriterien für subjektiv empfundenes körperliches Wohlbefinden haben sich als wertvolle Indikatoren für die objektive Gesundheit erwiesen, so die 7 Grunddimensionen nach Franke: Zufriedenheit mit dem momentanen Körperzustand Gefühl von Ruhe und Muße Vitalität und Lebensfreude Entspannung Genussfreude und Lustempfinden Konzentrations- und Reaktionsfähigkeit Angenehmes Körperempfinden Stress- und Bewältigungstheorien stellen sich die Frage, wie sich der Mensch mit Anforderungen an die eigene Persönlichkeit auseinandersetzt, wie er diese verarbeitet und welche gesundheitlichen Folgen sich ergeben. Ausgangspunkt ist der Verarbeitungsmechanismus von Reizen. Die Außenanforderungen führen zu einer seelisch-körperlichen Reaktion, die das Ziel hat, die Herausforderung und Bedrohung zu bewältigen. Die Theorie nimmt an, dass Stress zur Überlebensausstattung des Menschen gehört. Hat der Mensch jedoch ständig Stress und kann sich nicht mehr entspannen und regenerieren, wird Stress zum Distress und hat negative, krankheitsauslösende Wirkungen. Viele Menschen geraten heute leicht in einen Zustand ständigen Stress, der den Organismus auf Dauer überfordert und zusammen mit anderen körperlichen Risiken (falsche 3 Ernährung, Bewegungsmangel, Konsum psychoaktiver Substanzen), zur Entstehung chronischer Krankheiten führen kann. Transaktionale und soziale Stressmodelle nach Lazarus Die Schwere oder Bedeutung einer externen Belastung hängt davon ab, wie ein Mensch diese individuell einschätzt und welche Ressourcen ihm für die Bearbeitung zur Verfügung stehen. In Studien stellte sich heraus, dass ausweichende und vermeidende Verarbeitungsstrategien sich als nachteilig erwiesen. Besonders günstige Effekte werden dagegen erzielt, wenn mehrere Bewältigungskompetenzen ineinandergreifen: Körperlich-physische Bewältigung Kognitiv-intellektuelle Bewältigung Seelisch-emotionale Bewältigung Soziale Bewältigung Pearlin; Modell des Belastungs-Überforderungs-Prozesses Die Belastungen (Stressoren) sind in ein Spektrum von 3 Ereignissen gegliedert: Kritische Lebensereignisse, z.B. Verlust einer Bezugsperson, Verlust des Arbeitsplatzes Chronische Spannungen, z.B. Rollenkonflikte wegen Doppelbelastung, andauernde Konflikte mit dem Partner, langandauernde Krankheiten Schwierige Übergänge im Lebenslauf, z.B. vom Jugend- ins Erwachsenenalter, von der Schule in die Arbeitswelt Besonders den chronischen Spannungen wurde bisher zu wenig Aufmerksamkeit geschenkt, obwohl sie nach Pearlin den Gesundheitszustand längerfristig erheblich beeinflussen. Das salutogenetische Modell nach Aaron Antonovsky, Medizinsoziologe Salutogenese: > Salus (lt.) = Unverletztheit, Heil, Glück > Genese (gr.) = Entstehung Salutogenese stellt den Gegenbegriff zur Pathogenese dar und bringt damit die zentrale Fragestellung seines Modells in den Vordergrund, warum Menschen trotz einer Vielzahl von gefährdenden und belastenden Faktoren in allen Bereichen gesund bleiben und Störungen der Gesundheit positiv ausgleichen können. Für Antonovsky ist Gesundheit eine dynamische Interaktion zwischen belastenden und unterstützenden Faktoren. Gesundheit ist also Resultat der jeweils aktuellen Balance zwischen Risiko- und Schutzfaktoren innerhalb wie außerhalb der Person. Eine klare Grenzlinie zwischen Gesundheit und Krankheit gibt es demnach nicht. Die Ressourcen entscheiden, ob sich Belastungen als Gesundheitsstörungen niederschlagen oder nicht. Zu den Widerstandsfaktoren rechnet er: Potentiale des Körpers, die gegen Krankheitserreger und Stressoren immun machen Finanzielle Möglichkeiten, mit denen sich physische Sicherheit und gute Ernährung als für das körperliche und seelische Wohlbefinden wichtige Ressourcen erwerben lassen Intelligenz, im Sinne von Flexibilität und Rationalität der Anpassung an Lebensbedingungen Soziale Unterstützung aus der Umwelt Kulturelle Integration, die das Gefühl von Sinnhaftigkeit des eigenen Handelns vermittelt 4 Stresstheoretische Elemente werden im salutogenetischen Modell aufgenommen, indem implizit mit einem Belastungs-Bewältigungs-Konzept gearbeitet und nach den Ressourcen gesucht wird, die den Organismus gegen schwächende Einflüsse widerstandsfähig macht. Nach Antonovsky wird der Gesundheits- und Krankheitszustand des Weiteren durch eine psychologische Grundhaltung des Menschen bestimmt, sein Koharänz-Gefühl. Die Grundhaltung, die Welt als sinnvoll zu erleben, setzt sich aus 3 Komponenten zusammen: Dem Gefühl von Verstehbarkeit Dem Gefühl von Bewältigbarkeit Dem Gefühl von Sinnhaftigkeit Stärken und Schwächen des Modells: Kritisch lässt sich sagen, dass A. kein in sich geschlossenes Konzept von psychischer und körperlicher Gesundheit und ihren Wechselwirkungen vorlegt. Das Koharänz-Gefühl zeigt einen negativen Zusammenhang zu Maßen der psychischen Gesundheit. Menschen mit einem hohen Koharänz-Gefühl sind offensichtlich weniger ängstlich und depressiv als andere. Menschen mit hohem KoharänzGefühl nehmen demnach Anforderungen eher als Herausforderung und weniger als Belastung wahr. Insgesamt ist das Modell für die interdisziplinäre Theoriebildung und die Entwicklung von Arbeitskonzepten in Gesundheitsförderung, Prävention oder Psychotherapie sehr anregend. Psychosomatische und soziosomatische Modelle In der psychosomatischen Forschung wird dem Einfluss des Psychischen auf das Körperliche große Bedeutung zugemessen. Nach von Uexküll können Erkrankungen nicht ausreichend verstanden werden, solange die Reaktionen des Organismus unabhängig von der kulturellen und sozialen Umwelt analysiert werden. Er meint, dass man zur Erfassung des kranken Menschen als somato-psycho-soziales Phänomen Modelle notwendig sind, mit deren Hilfe sich die Zusammenhänge zwischen diesen drei Bereichen interpretieren lassen. Ausgangspunkt für Ausbruch und Entwicklung von Krankheit ist die Überbeanspruchung sozialer, psychischer und somatischer Anpassungsfähigkeiten des Menschen als bio-psychosoziales System. Überforderungen, die sich zunächst hauptsächlich auf der körperlichen Ebene abspielen, können sich auch im psychischen und sozialen Verhalten eines erkrankten Menschen niederschlagen und umgekehrt. Entscheidend ist der Vorgang, in dem sich die Beziehungen zwischen Individuum und Umgebung herstellen und verändern. Gesundsein vollzieht sich demnach als ein ständiger Auf- und Umbau der konkreten Beziehungen zwischen Mensch und Umgebung mit dem Ziel, die Befriedigung der vitalen Bedürfnisse und psychisches und körperliches Wohlbefinden zu ermöglichen. Unter Kranksein wird gestörte Umweltbildung verstanden, die im positiven Fall über Alarmreaktionen zur Adaption und damit zur Überwindung der Störung führen kann. Sozialisationstheorien Bemühen sich um eine Integration der bisher vorgestellten Elemente und legen den Schwerpunkt auf die Beziehung zwischen Persönlichkeitsentwicklung und Gesundheit im gesamten Lebenslauf. Die Persönlichkeitsbildung wird in allen Lebensphasen von gesellschaftlichen und natürlichen Bedingungen, sowie von Persönlichkeitsmerkmalen beeinflusst. Komplexe Wechselwirkung zwischen Person und Umwelt besteht. Zentrale These ist, dass der Mensch sich während seines gesamten Lebens in einer ständigen Auseinandersetzung und im Austausch mit inneren und äußeren Ressourcen befindet, um die eigene Persönlichkeit aufzubauen und weiterzuentwickeln. 5 Modell der produktiven Realitätsverarbeitung Nach diesem Modell ist Persönlichkeitsentwicklung eine ständige Abstimmung zwischen den eigenen körperlichen und psychischen Bedürfnissen und Möglichkeiten und den Vorgaben und Angeboten der sozialen Umwelt. Eine produktive Realitätsverarbeitung gelingt dann, wenn zwischen Belastungen und Ressourcen ein Gleichgewicht hergestellt werden kann. Stehen ausreichende innere und äußere Ressourcen zur Verfügung, kommt es zu einem gesundheitsförderlichen Verlauf der Persönlichkeitsentwicklung. Ansonsten kann es zu Störungen kommen. Wichtig sind die sozialen Ressourcen, die sich aus dem sozialen Netzwerk und der gesamten Umwelt ergeben und unterstützend auf die Person wirken, aber auch die personalen Ressourcen, die sich aus den Persönlichkeitsmerkmalen ergeben und Einfluss darauf haben, wie Dinge bewältigt werden. Prozessdynamisches Modell für Gesundheitsstörungen Kommt es zu Anforderungen, die das Verhaltensrepertoire überfordern, so ist die Gefahr gegeben eine Situation nicht bewältigen zu können. Daraufhin entstehen Abwehr-, Ausweichund Aggressionstendenzen, die bis hin zur psychischen und körperlichen Krankheit führen können. In jeder Stufe der Entstehung von Beeinträchtigung setzt ein Suchprozess ein, der eine Neuorganisation der personalen und sozialen Ressourcen mit sich bringt. Entweder wird die Beeinträchtigung bewältigt oder aber sie verfestigt sich. Das hängt von der Kraft und der Wirksamkeit der Ressourcen ab. Konzepte Selbstbild und Identität Aus sozialtheoretischer Sicht ist Bewältigungsverhalten nur bei einer subjektiven Kontinuität des Selbsterlebens (Identität) auf der Grundlage des Selbstbildes möglich. Das Selbstbild spiegelt die individuelle Bewertung der eigenen Persönlichkeitsmerkmale, sowie die vergangenen Erfahrungen beim Einsatz von Fertigkeiten/Fähigkeiten in der Auseinandersetzung mit der inneren und äußeren Realität wider. Identität ist hergestellt, wenn die Auseinandersetzung mit der äußeren und der inneren Lebenswelt zu Lösungen geführt hat, die miteinander vereinbar sind. Identität ist eine Voraussetzung für Gesundheit. Körperliche, seelische und soziale Gesundheit ist gegeben, wenn ein Mensch konstruktive Sozialbeziehungen aufbauen, die eigene Lebensgestaltung an die wechselhaften Bedingungen der Lebenswelt anpassen und dabei die persönlichen Bedürfnisse ausdrücken und Sinnerfüllung finden kann, und dies im Einklang mit den körperlichen Möglichkeiten. Interaktions- und Sozialstrukturtheorien Die strukturfunktionalistische Theorie von Gesundheit und Krankheit nach Parsons, Sozialwissenschaftler Er sieht die Persönlichkeit als ein „Spiegelbild“ der Sozialstruktur. Nach dieser Theorie bilden die gesellschaftlichen Strukturen eine sehr mächtige Umwelt für das Individuum und bestimmen auch darüber, ob der Mensch gesund oder krank ist. Parsons behauptet, dass in der heutigen Gesellschaft nur derjenige Mensch gesund sein und bleiben kann, der mit den Anforderungen der Gesellschaft reibungslos zurechtkommt. Gelingt ihm dies nicht, wird das Gleichgewicht zwischen dem inneren System und dem sozialen System Gesellschaft gestört und es kommt zu einer körperlichen oder psychischen Störung. Krankheit wird definiert als eine generalisierte Störung der Leistungsfähigkeit des Individuums für die normalerweise zu erwartende Erfüllung von Aufgaben. 6 Gesundheit hingegen ist gekennzeichnet durch die Kompetenz eines Menschen organische, psychische und gesellschaftliche Parameter in einen produktiven Austausch und wechselseitige Beziehung zu bringen. Systemtheoretische Modelle von Gesundheit und Krankheit Diese soziologische Systentheorie führt Parsons Impulse weiter. Jedoch betont sie die Selbststeuerung von sozialen Institutionen und Organisationen. Die internen und externen Anforderungen und Belastungen müssen nicht nur von der Person selbst, sondern von allen beteiligten Systemen verarbeitet werden. Nach dieser Sicht können strukturelle Bedingungen auf gesellschaftlicher Seite geschaffen werden, die die Gesundheit des Einzelnen fördern kann, z.B. soziale Sicherheit, Chance zur Selbstbestimmung und Frieden. Im systemtheoretischen Denken werden körperliche oder psychische Störungen auf einen Mangel an Kontrolle des Menschen über ihre Arbeits-, Wohn- und Freizeitbedingungen zurückgeführt. Gesunde sind für dieses System medizinisch gesehen nicht krank und deshalb uninteressant. Es geht nur darum den Kranken der Gesellschaft ihre verloren gegangene Leistungs- und Funktionsfähigkeit wieder herzustellen. Interaktionstheoretische Modelle der Krankheitsentwicklung Hierbei wird die enge Begrenzung der strukturfunktionalistischen und systemtheoretischen Ansätze auf akute Krankheiten zurückgewiesen. Ist der Mensch in der Rolle des Patienten verändert er seine Selbstdefinition und Identität, zugleich wird er von seinem sozialen Umfeld anders wahrgenommen. Die „Grounded Theory“ setzt sich beispielsweise mit dieser Wechselwirkung von Selbstdefinition und gesellschaftlicher Fremddefinition auseinander und analysiert, was dies für die Krankheitsbewältigung zu bedeuten hat. Der Patient wird aus dem alltäglichen Lebenszusammenhang ausgegliedert. Für ihn ist die Diagnose ein Wendepunkt in seiner Biographie. Die interaktionistische Theorie beschäftigt sich mit den Beziehungen zwischen Therapeuten und Patient. Gemeinsames Ziel ist die Genesung. Welche Möglichkeiten der strukturell in der unterlegenen Position befindliche Patient hat, wird thematisiert. Die „Grounded Theory“ analysiert zudem, wie chronisch Kranke ihr Leben nach einer einschneidenden Krise wieder aufnehmen und reorganisieren, und dass es dabei unter anderem auch darauf ankommt, wie die medizinische Behandlung bewältigt wird. Analysen zum Organisationscharakter von Versorgungseinrichtungen Unternehmen, Behörden, Schulen, Verbände und Vereine führen jeweils ein Eigenleben. Es herrschen meist eigene Regeln und Maßstäbe, die nicht unbedingt für das Verhalten des Einzelnen gelten. Der Mensch, der in einem solchen System arbeitet, ist also gezwungen, sich dieser Ordnung unterzugliedern, auch wenn es den persönlichen Interessen zuwiderläuft. Diese Spannung kann Ausgangspunkt für gesundheitliche Störungen sein. Zum erfolgreichen Leiten eines Unternehmens gehört es demnach, die Anforderungen der Organisation mit den Bedürfnissen der Mitarbeiter weitgehend in Übereinstimmung zu bringen. 7 Public-Health-Theorien Sind interdisziplinär orientiert (Sozialwissenschaft, Psychologie, Wirtschafts- u. Managementwissenschaft und Epidemiologie) und beziehen sich auf die Entwicklung von „Public Health“ in den USA und Großbritannien. „Public Health“ (in D als „Gesundheitswissenschaften“ bekannt) wird definiert als Wissenschaft und Kunst der Verhütung von Krankheit und der Förderung psychischer und körperlicher Gesundheit der Bevölkerung durch gesundheitspolitische und sozialpolitische Aktivitäten. Public-Health-Theorien bemühen sich um Analysen der: Bedingungen für Gesundheit/Krankheit der Bevölkerung Die Ableitung von bedarfsgerechten Strukturen der Versorgung Um Modelle der Funktions- und Leistungsfähigkeit des Gesundheitssystems Schwerpunkte der sozialepidemiologischen Gesundheitsforschung Die Methodik der Epidemiologie steht im Vordergrund. Sie analysiert die Verteilung von Krankheiten in der Bevölkerung und die statistischen Bedingungen dieser Verteilung nach personalen und sozialen Merkmalen. Der Unterschied zum kurativen Denken: In der Sozial- und Bevölkerungsmedizin steht nicht nur eine Organstörung im Mittelpunkt, sondern es zählen Merkmale und Verhaltensweisen von Menschen wie Geschlecht, Alter, Beruf und Lebensstile, um erwartbare Wahrscheinlichkeiten für Erkrankungen zu erfassen Sie konzentriert sich nicht nur auf Diagnose und Therapie eines einzelnen Krankheitsbildes, sondern achtet auf strukturelle Zusammenhänge, insbesondere die Erfassung von Risikofaktoren und die Erarbeitung von Strategien zum Abbau von Risikofaktoren In der neueren sozialepidemiologischen Forschung werden die Zusammenhänge zwischen sozialen Ausgangsfaktoren und gesundheitlichen Folgen mit dem „Risikofaktorenmodell“ analysiert. Diese Theorie hat neue Impulse gebracht, da sie zu präventiven Strategien ermutigt, die einsetzen, bevor irreversible Schäden eingetreten sind. Das Modell der Risikofaktoren In einem Überblick hat Waller die wichtigsten bekannten Risikofaktoren medizinischer, psychischer und sozialer Herkunft aufgelistet und ihnen die eventuell resultierenden Krankheiten (nach Stand der bisherigen Studien 1991) zugeordnet. Somit verbindet das Modell zwar medizinische und sozialwissenschaftliche Sichtweisen, bleibt aber ohne eine erklärende Theorie. Außerdem ist nicht gesagt, dass die Krankheit unbedingt auftritt bei dem jeweiligen Risikofaktor. Das Modell stellt nur statistische Korrelationen dar und ist deswegen für die Ableitung von Konsequenzen für gesundheitspolitische Interventionen nur begrenzt tauglich. Eine Möglichkeit die konzeptionelle Schwäche des Modells auszugleichen, besteht darin, es um Elemente der Stresstheorie anzureichern. Schaefer und Blohmke schlagen vor die primären Risikofaktoren mit den „sekundären“, wie Angst und Unzufriedenheit, zu verbinden, um die psychische und körperliche Bedeutung der Risikofaktoren besser einschätzen zu können. Mit diesem Modell lässt sich z.B. ein Herzinfarkt plausibel auf persönliche und soziale Ausgangsbedingungen zurückführen. Bei folgenden Ausgangsbedingungen traten laut Untersuchungen vermehrt Herzkrankheiten auf: Bei Persönlichkeitsmerkmalen, wie hoher Ehrgeiz, Unfähigkeit zur Entspannung oder Ungeduld 8 Bei sozialen Merkmalen, wie widersprüchliche Anforderungen oder hohe Leistungserwartung In der privaten Lebenssituation bei Dauerspannungen und unklaren emotionalen Erwartungen Es zeigt sich, dass noch Bedarf an systematischen epidemiologischen Studien zu den Ursachen von Gesundheitsstörungen in verschiedenen Bevölkerungsgruppen besteht. Dies ist Gebiet der „Gesundheitssystemforschung“. Ansätze der Gesundheitssystemforschung Sie ist 2. Schwerpunkt von Public-Health-Konzepten. Ihr Ziel: Die Analyse der Grundlagen, Strukturen, Funktionsweisen und Kosten der verschiedenen Teilsysteme des Gesundheitssystems und der Überschneidungs- und Kooperationsstrukturen zwischen den verschiedenen Teilsystemen, um die Verbesserung und Weiterentwicklung des Gesundheitssystems einzuleiten. Es wird unterschieden zwischen: Strukturen: Rahmenbedingungen der Leistungserbringung Prozesse: Aktivitäten in der Versorgungseinheit, die auf Realisierung der angestrebten Ergebnisse hinwirken Ergebnisse: Effekte auf den Gesundheitszustand der betroffenen Versorgungspopulationen Die Inbeziehungsetzung zwischen Input und Output von Versorgungseinheiten Nach Erkenntnissen der Gesundheitssystemforschung darf ein Gesundheitssystem nicht nur auf die Ausprägungen und Häufigkeiten von Krankheiten in der Bevölkerung ausgerichtet sein, sondern muss auch die Gesundheitspotentiale der Bevölkerung stärken. Die Krankenbehandlung soll sich nicht nur auf körperliche, sondern auch auf psychische, soziale und Umweltbedingungen von Gesundheit beziehen. Ergebnisse der Gesundheitssystemforschung sprechen für: Durchlässige Grenzen zwischen ambulanter u. stationärer Krankenversorgung Therapiebereich sollte mit Prävention ebenso verzahnt sein, wie mit Rehabilitation und Pflege → Sicherstellung einer funktionierenden Arbeitsteilung und in sich abgestimmte Versorgung Bedürfnisse des Patienten müssen im Vordergrund stehen Professionelle Hilfe soll dem Patienten Hilfe zur Selbsthilfe ermöglichen, somit hat Patient die Rolle als „aktiver Mitproduzent seiner Gesundheit“ Medizinische Versorgung muss eingebettet sein in psychische, soziale, ökologische und ökonomische Sicherung der Lebensqualität → ideal wären hierfür multiprofessionelle Teams zur Ergänzung Neben strukturellen Analysen über das Gesundheitssystem stehen auch Analysen zur Optimierung der Arbeitsweise einzelner Einrichtungen im Vordergrund. Dabei geht es hauptsächlich um Fragen des ökonomischen Einsatzes von personellen und sachlichen Ressourcen und die Überprüfung der Qualität der erzielten Versorgung. Deshalb kommt es zu einer engen Zusammenarbeit zwischen sozial- und organisationswissenschaftlichen mit betriebs- und wirtschaftswissenschaftlichen Konzeptionen und Modellen. 9 Gesundheitsförderung und Krankheitsprävention Konzept einer integrativen Theorie von Gesundheit und Krankheit Die Übersicht über die verschiedenen wissenschaftlichen Theorien, hat eine Vielfalt von Dimensionen gezeigt. Ziel: interdisziplinär verwendbares Konzept Arbeitsdefinition von Gesundheit/Krankheit, die auf breite Zustimmung stößt Die 4 bisher vorgestellten Konzepte haben Gesundheit jeweils anders beleuchtet. Sie schließen sich gegenseitig nicht aus, lassen sich aber auch nicht zu einem Gesamtbild vereinen. Der konzeptionelle Beitrag der einzelnen Theorien Grundvorstellungen: Lern- und Persönlichkeitstheorien sagen aus, dass Persönlichkeitsmerkmale das Ausmaß der Kompetenzen, mit denen der Mensch versucht Anforderungen zu bewältigen, vorgeben Stress- und Bewältigungstheorien einschließlich der salutogenetischen und psychosomatischen Theorien behaupten auch, dass es auf die individuelle Kompetenz zur Auseinandersetzung mit Belastungen ankommt. Sie betonen die wechselseitige Beziehung zwischen dem Individuum und seiner Umwelt. Gesundheit wird verstanden als immer erneut herzustellender Gleichgewichtszustand Sozialisationstheorien erweitern diese Perspektive und betonen den lebenslangen Prozess der Realitätsverarbeitung und –bewältigung. Es besteht eine dynamische Balance zwischen Risiko- und Schutzfaktoren. Es gibt Zwischenstadien zwischen Gesundheit und Krankheit Interaktions- und Sozialstrukturtheorien beziehen sich auf institutionelle und gesellschaftliche Faktoren, die mit Gesundheit und Krankheit in Verbindung stehen. Public-Health-Theorien konzentrieren sich auf die Analyse der Zusammenhänge zwischen sozialen Merkmalen und dem Gesundheitszustand der Bevölkerung und leiten daraus ab, welche Leistungen das Gesundheitssystem zu erbringen hat Leitvorstellungen für Gesundheits- und Krankheitskonzepte Leitvorstellung 1: Gesundheit ist die gelungene, Krankheit die nicht gelungene Bewältigung von inneren und äußeren Anforderungen Gesundheit ist nur gegeben, wenn sowohl körperliche und psychische, als auch soziale und materielle Umweltanforderungen bearbeitet werden. Die inneren Anforderungen sind zugleich die Grundausstattung, mit der den äußeren Anforderungen begegnet werden muss. Die äußeren Anforderungen (ökologisches Umfeld, Wohnbedingungen, Arbeitsbedingungen, soziale Einbindung, usw.) sind ihrerseits Ressourcen, die der Mensch zur Verfügung haben muss, um den inneren Anforderungen erfolgreich zu begegnen. Krankheit kann entsprechend als die nicht gelungene Bewältigung von inneren und äußeren Anforderungen verstanden werden. Die Kompetenz, die über die Kapazität der Bewältigung von inneren und äußeren Anforderungen entscheidet, bildet sich aus personalen und sozialen Ressourcen, aber auch aus einer positiven Einstellung zu den alltäglichen Herausforderungen und einer vorhandenen Vorstellung von der Beeinflussbarkeit der eigenen Lebensführung 10 Leitvorstellung 2: Gesundheit als Stadium des Gleichgewichts, Krankheit als Stadium des Ungleichgewichts von Risiko- und Schutzfaktoren Das Stadium der Gesundheit und das der Krankheit als relative Gleichgewichts- und Ungleichgewichtsstadien haben eine körperliche, psychische und soziale Dimension, die in Wechselwirkung miteinander stehen. Leitvorstellung 3: Es existieren Stadien von relativer Gesundheit/Krankheit, wobei objektive und subjektive Kriterien in die Definition mit eingehen Es gibt eine objektive und eine subjektive Bewertung von Gesundheits- und Krankheitsstadien, die sich auf allen drei Dimensionen voneinander unterscheiden können. Vor allem die Lern- und Persönlichkeitstheorien und Stress- und Bewältigungstheorien betonen die Bedeutung der subjektiven Einschätzung der Gesundheit. Studien zeigen, dass die subjektive Einschätzung die objektive Krankheit in vielen Fällen vorhersagen kann. Die Bestimmungen von subjektiver und objektiver Gesundheit müssen sich nicht voll entsprechen. Es ist möglich, dass ein Mensch sich subjektiv krank fühlt, objektiv aber keine körperlichen Befunde nachweisbar sind. Leitvorstellung 4: Gesundheit und Krankheit sind Reaktionen auf gesellschaftliche Gegebenheiten, insbesondere im wirtschaftlichen, ökologischen und bildungsbezogenen Bereich Die Ausprägung von Gesundheit/Krankheit bei dem einzelnen Menschen und in der Gesamtbevölkerung spiegelt den Entwicklungsstand der gesellschaftlichen Verhältnisse. In der heutigen modernisierten Gesellschaft schwinden zunehmend feste soziale Muster im privaten und beruflichen Lebenslauf und verlässliche, allgemeingültige Werte und Normen für das eigene Verhalten. Entsprechend steigt der Bedarf an eigener Orientierung. Daraus können sich jedoch Überforderungen ergeben, die zu körperlichen oder psychischen Gesundheitsstörungen führen können. Eine konsensuelle Definition von Gesundheit Aus den Leitvorstellungen lässt sich folgende Definition von Gesundheit ableiten: „Gesundheit ist das Stadium des Gleichgewichts von Risiko- und Schutzfaktoren, das eintritt, wenn einem Menschen eine Bewältigung sowohl der inneren (körperlichen und psychischen) als auch äußeren (sozialen und materiellen) Anforderungen gelingt. Gesundheit ist ein Stadium, das einem Menschen Wohlbefinden und Lebensfreude vermittelt.“ Gesundheitsförderung und Krankheitsprävention als Interventionsstrategien Die zentralen Strategien der Gesundheitsförderung und Krankheitsprävention stellen Interventionen in helfender, unterstützender, steuernder, kontrollierender und korrigierender Absicht dar. Ziel: In den Prozess der Entstehung von Gesundheitsstörungen einzugreifen, um ihn entweder schon im Vorfeld oder im Frühstadium vorbeugend abzubrechen oder ihn in seiner Dynamik zu mindern und möglichst rückgängig zu machen. Es werden dringend neue Konzepte der Gesellschafts- und Sozialpolitik gesucht, die an der Absicherung gegen elementare Risiken (Absicherung gegen Krankheit, Unfall, Arbeitslosigkeit, usw.) festhalten, aber zugleich die Mitgestaltung aller Beteiligten herausfordern. Die entscheidende Funktion aller sozialpolitischen Aktivitäten sollte die Hilfe zur Selbsthilfe sein, die nur möglich ist, wenn durch eine Intervention die Kräfte der Selbstregulation und Problemlösung nicht geschwächt, sondern gestärkt werden. 11 Konzept der Gesundheitsförderung Das Konzept „Gesundheitsförderung“ stellt Hilfe zur Selbsthilfe in den Vordergrund und überwindet die traditionelle wohlfahrtsstaatliche Politik, die nur auf Abschirmung von Lebensrisiken setzt, zugleich aber die Kräfte zur Selbsthilfe schwächt. Es ist wie, wenn einem Kind oder Jugendlichen alle zur Entwicklung gehörender Herausforderungen und Belastungen in schützender Absicht abgenommen werden → es erlahmen die Kräfte zur Krisenbewältigung. Der Begriffsbestandteil „Förderung“ ist positiv und drückt aus, dass anregende und unterstützende Impulse – und nicht nur schützende oder sichernde, die dadurch nicht ausgeschlossen werden – im Vordergrund stehen. Definition „Gesundheitsförderung“: „Gesundheitsförderung zielt auf einen Prozess, allen Menschen ein höheres Maß an Selbstbestimmung über ihre Gesundheit zu ermöglichen und sie damit zur Stärkung ihrer Gesundheit zu befähigen.“ (WHO) Diese Def. zeigt 2 Ziele: Stärkung der individuellen Kompetenzen zur Auseinandersetzung mit Krankheitsrisiken Gesundheitsgerechte Gestaltung der sozialen und natürlichen Umwelt, um gute Bedingungen für die Gesundheit der Bevölkerung zu schaffen Abgrenzung von Gesundheitsförderung und Krankheitsprävention Krankheitsprävention lässt sich in drei Schritte unterscheiden: Primäre Prävention: versucht das Auftreten einer Krankheit ganz zu vermeiden, durch z.B. Aufklärung in der Bevölkerung Sekundäre Prävention: versucht das Ausmaß der Ausbreitung und Dauer einer Krankheit zu reduzieren. Wichtigste Aufgabe ist die frühe und schnelle Behandlung einer Gesundheitsstörung. Um Krankheitsfrühstadien zu erkennen, werden geeignete Testverfahren entwickelt Tertiäre Prävention: versucht die Schwere einer Krankheit oder ihre Verschlimmerung zu reduzieren. Ziel ist es, nach Möglichkeit die Funktionsfähigkeit und Lebensqualität wieder herzustellen. Der Unterschied Gesundheitsförderung/Krankheitsprävention liegt also in der Zielrichtung: Ansatzpunkt der Krankheitsprävention liegt im Abbau von Krankheitsrisiken Ansatzpunkt der Gesundheitsförderung liegt im Aufbau von Gesundheitspotentialen Zwei Formen von Gesundheitsgewinn: Gesundheitsförderung als Gesundheitsgewinn, indem die sozialen und materiellen Ausgangsvoraussetzungen für Gesundheit, durch das Angebot von angemessener Ernährung, Hygiene, Bildung, Arbeit, … verbessert werden. Krankheitsprävention als Gesundheitsgewinn, indem individuelles Ernährungs- oder Hygieneverhalten direkt beeinflusst wird und die Vermeidung von Stress- und Risikoverhalten im Vordergrund steht. Drängt das Ausmaß der vorhandenen Krankheitsrisiken zurück und stärkt somit die Gesundheitspotentiale. Unterschiedliche Ansätze der gesundheitsbezogenen Intervention Krankheitsprävention bezieht sich auf die Änderung des Gesundheitsverhaltens und die Beeinflussung personaler Faktoren. Es wird versucht die Fähigkeiten und Kompetenzen zu stärken, damit innere und äußere Anforderungen im Gleichgewicht zu halten sind. 12 Gesundheitsförderung dagegen bezieht sich nicht direkt auf das Gesundheitsverhalten, sondern mehr auf die Änderung der Gesundheitsbedingungen und die Beeinflussung sozialer Faktoren und das Versorgungsangebot. Strategien der Veränderung des Gesundheitsverhaltens Es werden Strategien der Krankheitsprävention vorgestellt, die direkt auf das Verhalten von Menschen gerichtet sind. Sie werden in 3 Schritten vorgestellt: 1. Ansätze der Gesundheitserziehung, durch Vermittlung von Wissen, Einstellungen und Verhaltensroutinen, die der Gesundheit förderlich und vorbeugend gegen Krankheiten sind 2. Es sollen Wissen und Fähigkeiten aufgebaut werden, um mit bereits eingetretenen Gesundheitsstörungen zurechtzukommen und sie selbstständig und selbstverantwortlich zu bewältigen 3. Strategien, die die Kompetenz vermitteln wollen, sich über Angebote und Leistungen der Gesundheitsversorgung zu informieren und selbstgesteuert zu nutzen Stärkung individueller Kompetenzen durch Gesundheitserziehung Gesundheitserziehung bezeichnet alle Strategien der Stärkung der Persönlichkeit durch Wissens- und Kompetenzvermittlung, um die Selbstorganisation des Gesundheitsverhaltens und die Gestaltung gesundheitsrelevanter Umweltbedingungen zu ermöglichen. Autoritative Konzepte der Gesundheitserziehung Man ging in den 70er Jahren davon aus, dass Aufklärung durch Wissensvermittlung zu einer vernunftorientierten Ausrichtung der individuellen Lebensweise führen würde. Die Gesundheitserziehung in diesem Sinne sollte wissenschaftliche Erkenntnisse vermitteln und wurde auch deshalb maßgeblich von medizinischen Fachberufen durchgeführt. Die Vermittlungsmethode war auf Abschreckung und Vermeidung lebensgefährdender Risikofaktoren ausgerichtet. Als „autoritativ“ wurde sie bezeichnet, wegen ihrer Orientierung an der unbefragten Autorität von wissenschaftlichen Erkenntnissen. Kritik der autoritativen Gesundheitserziehung Kritik an diesem Konzept kam in den 80er Jahren in Bezug auf die Ausrichtung an dem zu einfachen Risikofaktoren-Modell. Selbst bei einem erfolgreichen Zurückdrängen von Risikofaktoren, besteht keine Garantie, dass die „bekämpften“ Krankheiten auch wirklich ausbleiben. Risikoverhalten muss aber sozialpsychologisch als ein Bewältigungsversuch bewertet werden (Bsp.: Ein Raucher weiß auf rationaler Ebene auch, dass das Rauchen schädlich ist. Subjektiv bewertet er das Rauchen in Stresssituationen aber als entspannend). Das zeigt, dass die Information in der Regel nicht dazu ausreicht, das gesundheitsgefährdende Verhalten zu verändern. Die autoritative Gesundheitserziehung ist immer in Gefahr, wegen ihrer belehrenden Grundhaltung einen normativen Charakter anzunehmen. Das Konzept der partizipativen Gesundheitserziehung Die Orientierung dieser Gesundheitserziehung schloss sich den Konzepten der Stress- und Bewältigungstheorien und der Sozialisationstheorie an. Schwerpunkt liegt darauf, die Kompetenz des Einzelnen zu stärken, um sich mit den körperlichen, psychischen und umweltbezogenen Faktoren auseinanderzusetzen, die die eigene Gesundheit bestimmen. Dieses Konzept setzt also bei der Motivation eines Menschen an, sein Verhalten selbst zu steuern. Jeder Einzelne behält die Autonomie über das eigene Verhalten und bestimmt 13 selbst, wobei er sich informieren und beraten lässt. Des Weiteren konzentriert es sich nicht auf die Symptome, sondern auf die Ursachen dafür, also wie sich ein Mensch mit seiner Lebenssituation auseinandersetzt. Die individuellen Kompetenzen der Problembewältigung sollen gestärkt werden, so dass es zu einer aktiven und produktiven Form der Auseinandersetzung kommt. Gegenüberstellung: Ziel Pädagogische Orientierung Didaktik Autoritatives Konzept Vermeidung von gesundheitsgefährdendem Verhalten durch direkte Beeinflussung Persönliches Verhalten als Direktverantwortung für die Gesundheit Autoritativ „Risikofaktorenmodell“ Moralisch-ethische Bewertung Pädagoge als Rollenmodell Erfolgskriterien Änderung des Gesundheitsverhaltens Partizipatives Konzept Entwicklung von gesundheitsförderndem Verhalten durch Stärkung von Kompetenzen Gesundheitsverhalten als Ausdrucksform von Lebensbewältigung Partizipativ Infos über Krankheitsprozesse Angebot der Beratung durch Gesundheitsfachleute Pädagoge als Partner Kompetenz bei der Bewältigung von Gesundheitsstörungen Gesundheitserziehung als Stärkung individueller Kompetenzen Vor allem die didaktischen Modelle der „sozialen Immunisierung“ und der Vermittlung von „Life Skills“ haben sich in der Praxis bewährt: Soziale Immunisierung bezieht sich auf die Jugendlichen, die oft durch Gruppendruck gesundheitsschädlich beeinflusst werden. Es werden soziale Fertigkeiten geübt und Handlungsempfehlungen vermittelt, um dem Gruppendruck standhalten zu können. Life Skill Ansatz konzentriet sich auf die Entwicklung allgemeiner Bewältigungskompetenzen. Es geht um die Förderung von persönlichen und sozialen Kompetenzen zur Auseinandersetzung mit Alltagsanforderungen. Ziel ist es, solche Verhaltensweisen aufzuzeigen, die ähnlich attraktiv oder sogar attraktiver sind als die, die gesundheitsriskant sind. Gesundheitserziehung als Unterrichtsfach Über die Umsetzung von Gesundheiterziehung im schulischen Bereich gibt es nicht nur innerhalb D, sondern auch innerhalb der EU unterschiedliche Auffassungen. In keinem deutschen Bundesland gibt es Gesundheitserziehung als ein eigenes Unterrichtsfach. Umfassende Konzepte der Gesundheitserziehung Die Erlebnispädagogik von Hahn, 1924: Körperliches Training für körperliches und seelisches Wohlbefinden. Durch Bewegung sollen die natürlichen Aggressionsimpulse und inneren Spannungen abgebaut werden, so dass sie sich nicht depressiv gegen das eigene Ich oder aggressiv gegen andere wenden können. „Expedition in unbekanntes Terrain“ für Mut und Selbstvertrauen, um sich mit Konflikten und neuartigen Situationen auseinandersetzen zu können 14 „Ganzheitliches Lernen“: Bildung und Erziehung der gesamten Persönlichkeit mit „Hirn, Herz und Hand“. „Dienst am Nächsten“, um soziale Verantwortlichkeit erfahrbar zu machen. Durch Infos und Aufklärung erreicht man nur oberflächlich, durch tatkräftiges Handeln aber erlebt man die Zusammenhänge nachdrücklich Diese 4 Komponenten sind auch heute noch vorbildlich für die Gesundheitserziehung. Verhaltenstheoretische Modelle für die Gesundheitserziehung 2 der besonders einflussreichen Modelle (Modelle der Lern- und Persönlichkeitstheorie), die bisher als Intervention eingesetzt wurden, werden beispielhaft vorgestellt: Das Gesundheits-Erwartungs-Modell (Health Belief Model) Das Stufenmodell von Verhaltensänderungen (Model of Stages of Change) Dem „Health Belief Model“ liegt die lerntheoretische These zugrunde, jeder Mensch strebe aus eigenem Antrieb optimale Gesundheit an und versuche, Krankheit zu vermeiden. Komponenten, die in diesem Modell beachtet werden: Die Bedrohung durch eine Krankheit: Subjektive Einschätzung des Risikos, von einem bestimmten Krankheitszustand betroffen zu sein → Interventionsmöglichkeit: Risikopopulation mit Anfälligkeit zu identifizieren Die Schwere der Krankheit: Persönliche Einschätzung an der Krankheit tatsächlich zu erkranken → Interventionsmöglichkeit: Konsequenzen verdeutlichen, die ein Risikoverhalten hat Der Nutzen einer helfenden Handlung: Subjektive Einschätzung, welche Folgen eine Verhaltensänderung haben könnte → Interventionsmöglichkeit: Über geeignete Verhaltensänderungen aufklären, positive Effekte verdeutlichen Hindernisse für die helfende Handlung: Die eigene Annahme, wie hoch die subjektiven Kosten des empfohlenen Verhaltens sind → Interventionsmöglichkeit: Hindernisse für eine Verhaltensänderung identifizieren und durch Beratung und Angebot von Alternativen ausräumen Selbstwirksamkeit: Das Vertrauen in die eigene Fähigkeit, ein Verhalten zu zeigen, das notwendig ist, um ein bestimmtes Ergebnis zu erzielen → Interventionsmöglichkeit: Soziale Verstärker für die Verhaltensänderung setzen, Modelllernen fördern, Hinweise für die Gesundheitsselbstbeobachtung geben Die Leistungsfähigkeit des Health Belief Models Es handelt sich um ein rationales Verhaltensmodell, das noch einige Züge der autoritativen Konzeption der Gesundheitserziehung enthält. Durch die Komponente „Selbstwirksamkeit“ erhält das Modell aber Anschluss an die Kompetenzorientierung. Dieses Modell ermöglicht eine pragmatische aber theoriegeleitete Planung von Programmen der Gesundheiterziehung. 15 Das Modell der Entwicklungsstufen des Verhaltens Dieses Modell geht von der These aus, dass Verhaltensänderungen sich in einer Folge von einzelnen Stufen entwickeln, die konsequent aufeinander aufbauen. Das Modell basiert auf Annahmen über die Grundlagen menschlicher Verhaltensänderung und den ihr am besten entsprechenden Interventionen. Verhaltensänderung ist demnach ein Prozess, der 5 aufeinander folgende Stufen durchläuft: Prä-Kontemplation: Auf dieser Stufe besteht noch keine Absicht das Verhalten zu verändern. Menschen verdrängen unangenehme Erfahrungen, die mit diesem Verhalten verbunden sind. → Interventionsmöglichkeit: Bedürfnisse und Verhaltensmotive erkunden, um evtl. Ansatzpunkte für Einstellungsänderungen zu identifizieren Kontemplation: Auf dieser Stufe besteht die grundsätzliche Absicht das Verhalten in naher Zukunft zu verändern. Es sind Vor- und Nachteile der Verhaltensänderung bewusst. Vorbereitung: Die Absicht besteht in naher Zukunft definitiv das Verhalten zu ändern. Die Verhaltensänderung wird konkret erwogen und in Gedanken durchspielt. Handlung: Einleitung und Durchführung von Verhaltensänderungen Aufrechterhalten: Auf dieser Stufe geht es darum, das eingeleitete Verhalten beständig aufrechtzuerhalten und Rückfälle zu vermeiden. Schritt für Schritt wird Selbstsicherheit zum Beibehalten der Verhaltensänderung aufgebaut. Veränderungsparameter, die notwendig sind, um von einer Stufe zur nächsten vorzurücken: Bewusstwerdung Erleichterung wahrnehmen Selbstevaluation Evaluation der Umwelt Selbstmanagement Helfende Beziehungen Gegenkonditionieren Kontingenzmanagement: Gesundes Verhalten vermehrt verstärken Stimuluskontrolle: Reize vermeiden, die an das ungesunde Verhalten erinnern Ziel ist die Entwicklung „maßgeschneiderter“, an individuelle Entwicklungsstufen angepasster Interventionsprogramme.