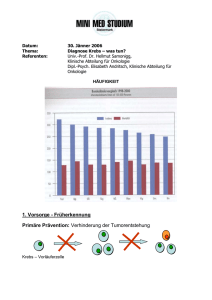
III.3.2 Wichtige Risikofaktoren
Werbung

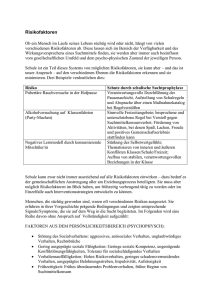
Lernziel: Der Übungsleiter kennt die degenerativen Gefäßveränderungen, deren Risikofaktoren sowie die Konsequenzen für die Stundengestaltung und Möglichkeiten der Beeinflussung. III.3.2 Wichtige Risikofaktoren (siehe „Handbuch der Herzgruppenbetreuung“ Kapitel 4) - Hyperlipidämie - Arterielle Hypertonie - Rauchen - Diabetes mellitus - Metabolisches Syndrom Grundlagen – Info Anzeichen für eine Erkrankung werden häufig fehlinterpretiert. Dabei lassen sich in vielen Fällen Herzerkrankungen vermeiden. Voraussetzung dafür ist das Wissen um die wichtigsten Risikofaktoren. Zu ihnen gehören u.a. Bewegungsmangel, Bluthochdruck, Übergewicht, Rauchen, Diabetes, Fettstoffwechselstörungen, Stress und in der Familie vorkommende Herzerkrankungen. Hyperlipidämie 1. Hypercholesterinämie Bis 225mg% kaum Anstieg der ischämischen Herzerkrankung, ab 250mg% gegenüber 225mg% Risikoverdoppelung 2. Hypertriglyceridämie Eingeschränkt als Risikofaktor entsprechend der korrigierten FraminghamStudie. Arterielle Hypertonie Bluthochdruck ist ein Schrittmacher degenerativer arterieller Gefäßveränderungen. Erhöhte Strömungsscherkräfte in den Gefäßen mit nachfolgender Intimaläsion können die Ausbildung arteriosklerotischer Plaques fördern. Aufgrund von verengten Blutgefäßen steigt der Blutdruck weiter an. Bei verengten Gefäßen muss das Herz immer mit erhöhter Anstrengung schlagen. Es kann sich nicht zwischenzeitlich erholen. Die Folge kann eine Herzmuskelschwäche („Herzinsuffizienz“, Risikofaktoren / 3.2 / Seite 1 von 6 „Myokardinsuffizienz“) sein. Andere mögliche Folgen sind arterielle Durchblutungsstörungen in den Beinen oder ein Schlaganfall. Rauchen Zigarettenkonsum steigert die Blutgerinnungsneigung durch erhöhte Thrombozytenaggregation und erhöhte Viskosität des Blutes. Dadurch wird eine gesteigerte Thromboseneigung hervorgerufen. Außerdem wird eine Intimaschädigung begünstigt sowie der Sauerstoffgehalt des Blutes durch Blockierung der O2-Bindungsstelle am Hämoglobin vermindert. Pfeifen- und Zigarrenraucher, die nicht inhalieren, haben geringeres Risiko wegen der Vermeidung der CO-Einwirkung oder weil sie andere Typen sind, Stress etwa anders verarbeiten. Diabetes mellitus Wir sprechen vom Diabetes mellitus Typ I und vom Diabetes mellitus Typ II. Diabetes mellitus Typ I ist eine relativ seltene Autoimmunkrankheit mit ca. 250.000 Betroffenen in Deutschland, darunter viele Kinder. Diabetes mellitus Typ II kommt dagegen häufig vor. Zu rechnen ist mit ca. 5 – 6 Millionen Diabetikern Typ II. Vor wenigen Jahren oft noch als „Altersdiabetes“ bezeichnet findet sich diese Stoffwechselstörung heute nicht selten schon im Kindesalter. Zugrunde liegt – wie auch beim Diabetes mellitus Typ I – ein Defekt der Insulinsekretion der Bauchspeicheldrüse bzw. der Insulinwirkung an den Zellen mit der Folge einer Hyperglykämie und dadurch sekundär bedingter atherosklerotischer Gefäßerkrankungen. Konkret betroffen sind die Herzkranzgefäße. Häufig also die diabetisch induzierte Koronare Herzerkrankung, die nicht selten durch eine verminderte Schmerzwahrnehmung charakterisiert ist. In der Kardiologischen Rehabilitation nach Bypass-Operation bzw. Dilatation hat jeder 2-te Patient einen Diabetes mellitus Typ II. Ferner ist die diabetische Retinopathie mit Visusbeeinträchtigung bis zur Blindheit zu nennen, die diabetische Nephropathie – jeder 2-te dialysepflichtige Patient leidet unter Diabetes mellitus Typ II – und die durch den Diabetes verursachte periphere arterielle Verschlusskrankheit (der „diabetische Fuß“) sowie nicht zuletzt die diabetische Neuropathie mit Sensibilitätsstörungen, z.B. der Füße. Metabolisches Syndrom Dabei handelt es sich um das gemeinsame Vorkommen von Adipositas, Hypertonie und Hyper- bzw. Dyslipoproteinämie. Die Glucoseaufnahme ist gestört im peripheren Zielorgan, vornehmlich in der Skelettmuskulatur. Die Kombination mehrerer Risikofaktoren, die dieses Syndrom auszeichnet, bedeutet eine erhöhte Inzidenz Risikofaktoren / 3.2 / Seite 2 von 6 atherosklerotischer Gefäßerkrankungen wahrscheinlich genetischen Disposition. auf der Grundlage einer Gicht Gicht ist eine komplexe Krankheit, verursacht durch eine Störung im Harnsäurestoffwechsel. Harnsäure wird im Körper durch Abbau von Proteinen gebildet. Die Stoffwechselstörung führt zu einem Anstieg der Harnsäurewerte im Blut. Übermäßiger Genuss von Bier, Wein und Proteinen kann Anfälle auslösen, ist jedoch nicht Ursache der Krankheit. Rund 95% der Gichtpatienten sind Männer. Gicht kommt bei Menschen unter 30 Jahren selten vor, 10 bis 20% der Fälle sind genetisch bedingt. Ein akuter Gichtanfall zeigt sich durch heftige Gelenkschmerzen, häufig in den großen Zehen, aber auch in den Fußgelenken, Knien, Hüften, Schultern, Handgelenken oder Ellbogen. Der Anfall setzt meist plötzlich ein: das Gelenk schwillt an, rötet sich, entzündet sich und ist äußerst schmerzempfindlich. Anfälle, die nicht behandelt werden, dauern einige Tage bis eine Woche oder länger. Wiederholte Anfälle führen zu trophischer Gicht. Bei dieser Form lagern sich Harnsäurekristalle als weißes kreidiges Material in weichem Gewebe der Gelenkbereiche ab. Chronische Gicht kann zu Nierenschäden führen, da sich dort Harnsäuresteine bilden. Dies wird als Urat- oder Gichtniere bezeichnet (Uratnephropathie). Eine hierdurch bedingte Durchblutungsstörung der Niere führt über den entsprechenden Regelkreis zur Erhöhung des Blutzuckers. Didaktisch-methodische Überlegungen zur Erarbeitung - Vortrag anhand der Folien III.3.2 oder / und der Power Point Präsentation III.3.2, M 01 - Gruppenarbeit (Gruppenarbeit M 02) zur Erarbeitung der Risikofaktoren mit anschließender Darstellung im Plenum. - Nachdem Informationen zu den Risikofaktoren vorgestellt wurden, können in einem Unterrichtsgespräch die Risikofaktoren nach unterschiedlichen Gesichtspunkten (siehe Folien der Power Point Präsentation) geordnet und gewichtet werden. Wesentlich ist das Herausarbeiten der Beeinflussbarkeit von Risikofaktoren. - In Einzelarbeit können anhand der Aufgabe III.3.2, M 03 wesentliche Veränderungen der Körperfunktionen durch Stress (siehe III.3.2 TN-Info) erarbeitet werden. Vergleiche hierzu auch die Ausführungen in Materialien Herzsport I.5.2. Risikofaktoren / 3.2 / Seite 3 von 6 Lehrmaterialien: Power Point Präsentation III.3.2, M 01: Risikofaktoren Folie 01 III.3.2, M 01: Risikofaktoren Folie 02 III.3.2, M 01: Risikofaktor (Definition) Folie 03 III.3.2, M 01: Risikofaktoren – Einteilung nach Beeinflussbarkeit Folie 04 III.3.2, M 01: Nicht beeinflussbare Risikofaktoren Folie 05 III.3.2, M 01: Risikofaktoren, die bereits eine Krankheit darstellen Folie 06 III.3.2, M 01: Risikofaktoren aufgrund der Lebensweise Folie 07 III.3.2, M 01: Beeinflussbare Risikofaktoren Folie 08 III.3.2, M 01: Risikofaktoren Einteilung nach Bedeutung Folie 09 III.3.2, M 01: Risikofaktoren – Stellenwert Folie 10 III.3.2, M 01: Blutdruckwerte Folie 11 III.3.2, M 01: Arterielle Hypertonie Folie 12 III.3.2, M 01: Hypertonie – Ursachen Folie 13 III.3.2, M 01: Bluthochdruck – Diagnose und Therapie Folie 14 III.3.2, M 01: Bluthochdruck – Krankheitsverlauf Folie 15 III.3.2, M 01: Bluthochdruck und Sport Folie 16 III.3.2, M 01: Bluthochdruck – Geeignete Sportarten Folie 17 III.3.2, M 01: Arterienquerschnitt Folie 18 III.3.2, M 01: Richtwerte für Blutfette Folie 19 III.3.2, M 01: Risiko: Cholesterin und Übergewicht Folie 20 III.3.2, M 01: Cholesterin – Eigenschaften Folie 21 III.3.2, M 01: Cholesterin – Aufbau Folie 22 III.3.2, M 01: Das schädliche LDL Folie 23 III.3.2, M 01: Das nützliche HDL Folie 24 III.3.2, M 01: Adipositas Folie 25 III.3.2, M 01: BMI Folie 26 III.3.2, M 01: BMI der Deutschen Folie 27 III.3.2, M 01: BMI bei Männern und Frauen Folie 28 III.3.2, M 01: Übergewicht Folie 29 III.3.2, M 01: Diabetes Folie 30 III.3.2, M 01: Blutzuckerwerte Folie 31 III.3.2, M 01: Diabetes mellitus Folie 32 III.3.2, M 01: Diabetes – Diagnose und Therapie Folie 33 III.3.2, M 01: Diabetes – Folgeschäden Folie 34 III.3.2, M 01: Metabolisches Syndrom Risikofaktoren / 3.2 / Seite 4 von 6 Folie 35 III.3.2, M 01: Metabolisches Syndrom – Therapie Folie 36 III.3.2, M 01: Cholesterin, Blutdruck und Rauchen Folie 37 III.3.2, M 01: Rauchen Folie 38 III.3.2, M 01: Rauchen – Wirkung des CO Folie 39 III.3.2, M 01: Rauchen – Wirkung des Nikotins Folie 40 III.3.2, M 01: Stress (I) Folie 41 III.3.2, M 01: Stress (II) Folie 42 III.3.2, M 01: Eustress / Disstress Folie 43 III.3.2, M 01: Stress – Situation Folie 44 III.3.2, M 01: Disstress – Situation Folie 45 III.3.2, M 01: Eustress – Disstress (Abbildung) Folie 46 III.3.2, M 01: Bewegungsmangel (Definition) Folie 47 III.3.2, M 01: Bewegungsmangel – physiologische Auswirkungen Folie 48 III.3.2, M 01: Bewegungsmangel – Merkmale Folie 49 III.3.2, M 01: Bewegungsmangel – Folgen Folie 50 III.3.2, M 01: Bewegungsmangel – Ursachen Folie 51 III.3.2, M 01: Bewegungsmangel – Epidemiologie Folie 52 III.3.2, M 01: Herzschutz Ausdauer Folie 53 III.3.2, M 01: Voraussetzungen für den Herzschutz Folie 54 III.3.2, M 01: Risikofaktoren (Werte) im Überblick Power Point Präsentation III.3.3, M 01: Beeinflussbarkeit der Risikofaktoren Folie 01 III.3.3, M 01: Bewegungsmangel – Epidemiologie Folie 02 III.3.3, M 01: Paffenbarger-Kurve Folie 03 III.3.3, M 01: Körperliche Aktivität und das Risiko an einer koronaren Herzkrankheit zu erkranken Folie 04 III.3.3, M 01: Körperliche Aktivität und Apoplexierisiko Folie 05 III.3.3, M 01: Risiko Bewegungsmangel Folie 06 III.3.3, M 01: Risiko Cholesterin Folie 07 III.3.3, M 01: Risiko Übergewicht Folie 08 III.3.3, M 01: Risiko Bluthochdruck Folie 09 III.3.3, M 01: Risiko Diabetes Folie 10 III.3.3, M 01: Sport und Diabetes Folie 11 III.3.3, M 01: Auswirkung von Sport Folie 12 III.3.3, M 01: Risikofaktoren und Sport – eine Übersicht Risikofaktoren / 3.2 / Seite 5 von 6 Folie III.3.2, F 01: Rauchen Folie III.3.2, F 02: Stress Folie III.3.2, F 03: Gicht Folie III.3.2, F 04: Hypercholesterinämie Folie III.3.2, F 05: Diabetes Folie III.3.2, F 06: Bewegungsmangel Folie III.3.2, F 07: Übergewicht Folie III.3.2, F 08: Bluthochdruck Folie III.3.2, F 09: Norm- und Risikowerte Gruppenarbeit III.3.2, M 02: Infos zu den Risikofaktoren der Koronaren Herzkrankheit Arbeitsauftrag III.3.2, M 03: Gedankliche Bewertung und Stress Teilnehmermaterialien III.3.2 TN Risikofaktoren: Überblick über die Risikofaktoren Die wichtigsten sympathikotonen und vagotonen Veränderungen der Körperfunktionen bei Stress Literatur - Berbalk, A./ Boldt, F. et al.: 11 : 0 für die Gesundheit, in: Deutsche Zeitschrift für Sportmedizin 53, Nr.7 + 8, 2002 - Brusis, O.A. et al.: Handbuch der Herzgruppenbetreuung, Spitta Verlag, Balingen, 2002 - Dietz, R./ Rauch. B.: Leitlinie zur Diagnose und Behandlung der chronischen koronaren Herzerkrankung der DGK, 2003 - Girndt, J.: Herz- und Kreislaufkrankheiten durch Arteriosklerose, Wissenschaftliche Verlagsgesellschaft, Stuttgart 1994 - Heyden, S: Präventive Kardiologie. Mannheimer Morgen Verlag, 1981 - LVPR Baden-Württemberg: Unsere Gesundheitsakademie, Folge 1 bis 3; in „Herz im Takt“ ab Ausgabe Winter/Frühjahr 2002 - Rost, R. et al.: Sport- und Bewegungstherapie bei inneren Krankheiten, 1991 Risikofaktoren / 3.2 / Seite 6 von 6