I. Kurzsichtigkeit
Werbung

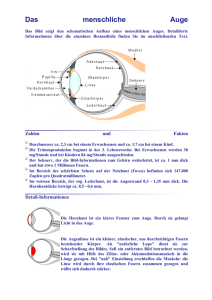
1. Anatomie Der Augapfel (Bulbus oculi) ist aus drei Schichten aufgebaut : Die äussere, mittlere und innere Augenhaut. Die äussere, die weisse Lederhaut, besteht aus festem Bindegewebe. Sie umhüllt den ganzen Augapfel – vorne geht sie in die lichtdurchlässige Hornhaut (Cornea) über. Diese ist dort stärker gewölbt. Die mittlere Augenhaut wird im hinteren Abschnitt Aderhaut (Chorioidea) bezeichnet. Ihre Gefässe versorgen die Netzhaut. Im vorderen Teil geht die Aderhaut in den Ziliarkörper über, an dem die Linse aufgehängt ist. Der Ziliarmuskel verändert die Krümmung der Linse (Nahund Fernsehen). Im Ziliarkörper wird das Kammerwasser gebildet, welches die vordere und hintere Augenkammer füllt und damit die Linse und die Hornhaut ernährt. Der Abfluss geht über den Schlemm-Kanal. Weiter vorne schliesst an den Ziliarkörper die Regenbogenhaut (Iris) an. Loch in der Iris = Pupille. Die Iris enthält Muskelfasern, die die Pupille vergrössern oder verkleinern kann (Blende = je nach Lichtverhältnissen -> Lichtreflex) : M. sphincter pupillae und M. dilatator pupillae. Sie werden vom VNS innerviert. Starkes Licht, Ermüdung, Nahsicht : Miosis = Pupillenverengung Dämmerung, Fernsicht : Mydriasis = Pupillenerweiterung Die innerste Schicht des Augapfels ist die Netzhaut (Retina) mit dem Pigmentepithel, welches die Netzhaut zur Aderhaut abschliesst. Papille = Sehnervenaustritt / blinder Fleck. Die Netzhaut erhält ihre Nährstoffe über die zentrale Augenarterie (A. centralis retinae), die zusammen mit dem Sehnerv am blinden Fleck austritt. Die Netzhaut besteht selbst aus mehreren Schichten ; die wichtigsten : Nervenzellenschicht und Sinneszellenschicht (mit Zäpfchen und Stäbchen). Interessant : Das Licht muss die Nervenzellenschicht durchdringen, bevor es an die Sinneszellen kommt. Die Zäpfchen (Farbunterscchiede + scharfes Sehen) befinden sich vor allem am Ende der Sehachse um den gelben Fleck (Macula lutea). Der gelbe Farbstoff schützt gegen zu intensives Licht. Die Stäbchen sind eher in der Peripherie und enthalten den Sehpurpur. Die Nervenzellenschicht nimmt die Impulse der Sinneszellenauf, verschaltet sie und bündelt sie in dem Sehnerv (Nervus opticus). 2. Der optische Apparat des Auges Hornhaut, Linse, Glaskörper und Kammerwasser. Diese bündeln die einfallende Strahlung und bilden ein scharfes umgekehrtes Bild auf der Netzhaut ab. Nur die Linse ist veränderbar (Krümmung) – dadurch variiert die Brechkraft des Auges. Der Brennpunkt verschiebt sich also « Akkomodation ». Der Glaskörper übt einen konstanten Druck auf die Netzhaut aus, so dass sie auf der Pigmentepithelschicht « kleben » bleibt -> notwendig für ausreichende Versorgung. Die Iris regelt nur die Blende = Tiefenschärfe und schützt die Netzhaut vor zuviel Licht. Augenmuskeln : 6 quergestreifte Muskeln. Die nervale Versorgung erfolgt über verschiedene Hirnnerven. Vier gerade (M rectus) und zwei schräge (M obliquus) Muskeln. Mm rectus superior / inferior / lateralis / medialis Mm obliquus superior und inferior 3. Die Schutzeinrichtungen des Auges Augenbrauen, Augenlider, Wimpern, Bindehaut und Tränenapparat. Durch das obere und untere Augenlid wird die Lidspalte begrenzt. Abwehrreflex = Lider schliessen Augen vollständig. Die Bindehaut (Conjunktiva) ist gefässreich und enthält viele Schmerz und Berührungsrezeptoren. Tränenapparat : Tränendrüsen, Tränenkanälchen, Tränensack, Tränennasengang -> Nasenhöhle (Abfluss). 4. Sehfunktion Die Lichtstrahlen passieren zuerst die lichtbrechenden Elemente (Hornhaut, Kammerwasser, Linse, Glaskörper), Auf der Netzhaut entsteht ein verkleinertes umgekehrtes Bild. Adaptation an Nähe und Ferne : Durch Krümmung der Linse – Brechkraft und damit der Brennpunkt ändern sich. Nahsehen = Zusammenziehen des Ziliarmuskels, Sehen in die Ferne = Ziliarmuskel entspannt. Deswegen ist Nahesehen anstrengender. Impluse gegen von den Sinnenzellen an den Sehnerv und von dort an die Sehrinde (Hinterhauptlappen). Hier Zusammenfügung der Bilder der beiden Augen. 5. Untersuchung und Diagnostik der Augen Anamnese : - Übelkeit und Erbrechen -> Akutes Glaukom - Kopfschmerzen -> Sehstörungen oder erhöhter Augeninnendruck - Wichtig : Augen-EK sind oft Vorboten einer inneren EK oder einer EK edes ZNS Körperliche Untersuchung : - Augenlidhaut -> Entzündungen, Lidbeweglichkeit, Lidstellung - Bindehaut -> Normalbefund = zartrosa, durchsichtig, glatt, glänzend - Hornhaut -> Patient sitzt zum Fenster, begutachten des Spiegelbilds der Hornhaut im Fenster - Iris -> Lupe + seitlich einfallendes Licht : Oberfläche, Lücken, Farbpigmente - Pupille -> gleich gross, rund Palpation : - Abschätzung des Augeninnendrucks : Patient schaut nach unten, leichter Druck auf Oberlid -> Augapfel lässt sich leicht eindrücken und das Eindrücken schmerzt nicht -> Glaukom-Untersuchung Augenmuskel-Untersuchung : - Patient schaut nach oben, unten, links, rechts - Schieltest : « Abdecktest » und « Aufdecktest » Schulmedizinische Untersuchungen : - Prüfung der Sehschärfe - Spiegelung des Augenhintergrundes : Netzhautablösungen, Netzhautblutungen - Messung des Augeninnendrucks - Gesichtsfeldmessung - Schirmer-Test = Test des Tränenproduktion 6. Leitsymptome und Differentialdiagnose a. Plötzliche Sehstörungen Mögliche Ursachen im Augenbereich: - Akuter Glaukomanfall : Nebel- oder Schleiersehen, Augen- und Kopfschmerz, Übelkeit, Auge stark gerötet - Amaurosis fugax : Vorrübergehende schmerzlose Erblindung meist durch Mikroembolien oder Durchblutungsstörungen Netzhaut - Arteriitis temporalis : Arterien-EZ der Augenarterie / Schläfenarterie – plötzlicher weitgehender Sehverlust, starker Kopfschmerz, Kauschmerzen - Frische zentrale Chorioretinitis = Netzhaut-Aderhaut-EZ - Glaskörpereinblutung : Wolken, Bienenschwärme -> Diabetes mellitus - Netzhautablösung : Vorhang vor dem Auge - Sehnervenentzündung : Einseitige Sehminderung und zentraler Gesichtsausfall - Verschluss des Zentralarterie : Schmerzlose Erblindund des betroffenen Auges - Verschluss Zentralvene : Zunächst Schleiersehen, dann Gesichtsfeldberdunkelung Der Patient muss sofort in eine Augenklinik ! Mögliche Ursachen ausserhalb des Auges : - Vergiftungen - Schlaganfall - Botulismus, Borreliose b. Augenschmerzen Häufige Ursachen sind lokale Entzündungen : Gerstenkorn, Lid- oder Tränendrüsen-EZ, Bindehaut-EZ oder eine Iritis. Sind Augenschmerzen mit Kopfschmerzen gekoppelt, an Glaukom, Arteriitis temproralis, Migräne, Trigeminusneuralgie oder Herpes zoster denken. Schmerzen die Augen bei Bewegung : Sehnerv-EZ, Augenmuskel-EZ oder Fremdkörper im Auge. Gefahr : Orbitalphlegmone = Eiteransammlung in Augenhöhle c. Rötung des Auges Meist durch Gefässerweiterung aufgrund einer EZ. Konjunktivale oder ziliare EZ : BindehautEZ / EZ der Iris oder des Ziliarkörpers. Eine Rötung kann aber auch durch einez Blutung bedingt sein = Blutung unter der Augenbindehaut. d. Lagophthalmus Erweiterte Lidspalte, mit unvollständigem Lidschluss. Bsp durch Fazialparese / Exophthalmus. Die Hornhaut trocknet aus -> Hornhaut-EZ und Hornhaut-Geschwür. 7. Erkrankungen der Augen Achtung : In den meisten Fällen zum Augenarzt schicken ! a. Gerstenkorn Hordeolum. Meist staphylokokkenbedingte eitrige EZ der Liddrüsen, oft im Lidkantenbereich. Leitsymptome : Rötung, Schwellung, starke Schmerzen. Bildung Abszess oder Eiterkuppe. Therapie : Trockene Wärme, antibiotische Salben. Wiedeholtes Auftreten : Hinweis auf Diabetes mellitus. b. Hagelkorn Chronische Entzündung durch Sekretstau in den Meibomtalgdrüsen der Augenlider. Kein Schmerz, aber Spannungsgefühl. Oft operative Entfernung. c. Bindehautentzündung Konjunktivitis. Unterscheidung in : Infektiöse Konjunktivitis, nicht-infektiöse Konjunktivitis (Fremdkörper, Staub, Allergien). Konjunktivitis sicca = Störung der Tränendrüsen. Symptome : - Oft beide Augen befallen - Jucken, Brennen, Fremdkörpergefühl - Abwehrtrias = Lichtscheu, Tränenfluss und krampfhafter Lidschluss - Rötung, Schwellung d. Hornhautentzündung Keratitis. Am häufigsten durch Viren verursacht. Herpes Viren -> Herpes cornea : Lichtscheu, Schmerzen, Sehverschlechterung. Oder durf tiefe bakterielle Infektion mit Gefahr von Hornhautulkus oder gar Hornhautperforation. Hier oft Eiteransammlung in der Vorderkammer = Hypopyon. Sofort zum Augenarzt schicken ! e. Grauer Star Katarakt. Trübung der Augenlinse. Oft erworben durch fortschreitendes Alter. Veränderung der Linseneiweisse. Streuung der Lichtstrahlen. Linsentrübungen treten auch bei manchen Allgemein-EK auf : Diabetes mellitus, Dialyse, unter Corticoid-Behandlung und nach Röntgenstrahlung. Symptome : - Unscharfes Sehen, wie durch Nebel - Evtl Doppelbilder - Blendungserscheinungen - Können bei Dämmerung besser sehen - Keine Schmerzen Therapie : OP = Einsatz einer Kunststofflinse. f. Glaukom Grüner Star. Erhöhung des Augeninnendrucks und dadurch Druckschädigung des Sehnervs -> Erblindung. Häufigste Form : Glaucoma simplex, symptomarm, bei älteren Leuten. Ursache : Abflusshinderung des Kammerwassers. « Primäres Glaukom ». Sekundäre Glaukome : Verletzungen, Diabetes, Tumore Kongenitale Glaukome : Angeboren -> Verlegung des Kammerwinkels Symptome : Heimtückisch bei Glaucoma simplex, erst spät irreversible Gesichtsfelddefekte. Deswegen : Ab 40. LJ Messung des Augeninnendrucks. Zeichen eines akuten Glaukomanfalls : Tritt auf beim akuten Winkelblockglaukom (Vorderkammer zu flach -> akute Abflussstörung > Innendruck erhöht sich schlagartig) - Stärkste Schmerzen im Auge mit Ausstrahlung in den gesamten Trigeminusbereich und auch in den Körper - Vagusreizung : Übelkeit, Erbrechen, Bauchschmerzen - Deutlich herabgesetztes Sehvermögen - Steinharter Augapfel - Auge stark gerötet - Entrundete erweiterte lichtstarre Pupille Patient muss sofort in die Klinik ! Therapie : - Glaucome simplex -> medikamentös = beta-Blocker -> vermindert Kammerwasserproduktion - Sonst OP : künstliche Ableitung Kammerwasser - Akutes Winkelblockglaukom -> medikamentös (Eintropfen durch Prostaglandine), später Legen eines Shunts = Verbindung vordere und hintere Kammer g. Netzhautablösung Ablösen der Netzhaut von dem Pigment-Epithel -> Versorgungsstörungen -> Zelluntergang > Sehverlust. Enstehen durch Risse bei starker Kurzsichtigkeit oder nach Augapfelprellung. Symptome : - Sehen von Lichtblitzen und Mouches volantes - Später : Schatten im Gesichtsfeld - Ein « sich senkender Vorhang » Sofort in Augenklinik schicken. Therapie : Ankleben durch Laser. h. Brechungsfehler Abnorme Brechkraft der Linse oder durch abnorme Länge des Augapfels wird das Bild unscharf auf der Netzhaut abgebildet : Kurz-, Weit-, Alters-, Stabsichtigkeit. Brechkraft = 1 / Linsenbrennweite. I. Kurzsichtigkeit Myopie. Hier liegt der Brennpunkt der Augenlinse vor der Netzhaut. Ursache ist ein meist zu langer Augapfel = Achsenmyopie, selten eine zu starke Brechkraft der Medien. Korrektion durch konkave Linse. Sonderform : Maligne Myopie, bei der sich der Augapfel kontinuierlich ausdehnt. Gefahr : Netzhautablösung. II. Weitsichtigkeit Hypermetropie. Brennpunkt hinter der Netzhaut. Korrektion : Konvexe Linse III. Alterssichtigkeit Presbyopie. Abnahme der Elastitizät der Linse (Ziliarmuskelschwäche) = Akkomodationsfähigkeit nimmt ab. Gegenstände unter 30-40 cm können nicht mehr scharf gesehen werden. Korrektur = Konvexgläser. IV. Stabsichtigkeit Astigmatismus. Abnormale Hornhautkrümmung -> Eine punktförmige Lichtquelle wird auf der Netzhaut nicht als Punkt, sondern als Linie abgebildet. Korrektur : Zylindrisch geschliffene Gläser. i. Schielen Abweichung vom Parallelstellen der Augen. Unterschied zwischen Begleitschielen und Lähmungsschielen. Begleitschielen : Das schielende Auge macht die Bewegungen des gesunden Auges mit. In früher Kindheit. Diagnose durch Abdeck- und Aufdecktest. Ursache ist unbekannt. Therapie : Abdecken mit bestimmten Pflastern. Lähmungsschielen : EZ, Verletzung, Tumore der 6 Augenmuskeln. Ist in Zugrichtung des gelähmenten Muskels am grössten. j. Altersbedingte Makuladegeneration Fortschreitende Degeneration des gelben Flecks durch Ablagerung von Eiweissstoffen. Trockene und feuchte Form (hier Anschwellen der Netzhaut). Symptome : Abnehmende Sehschärfe, Verschwommensehen, Verzerrtsehen. Diagnose durch Spiegelung des Augenhintergrundes Therapie : Hochdosiert Vit. C, E, beta-Karotin (trockene Form) ; feuchte Form : Laser k. Weitere Augenkrankheiten - Chorioretinitis disseminata = herdförmige Netz-Aderhaut-EZ, oft durch Toxoplasmose - Dakryoadenitis = EZ der Tränendrüsen. - Dakrozystitis = Tränensack-EZ ; Gefahr Verschleppung ins Gehirn ! - Hornhauterosion - Iritis, Iridozyklitis : EZ der Iris bzw der Iris und des Ziliarkörpers ; oft bei chronischer Polyarthritis, M. Bechterew, M. Reiter, M. Boeck - Papillitis : EZ des Sehnervkopfes - Retinopathica diabetica : Veränderung/ Schädigung der Netzhautgefässe. Häufigste Ursache der Erblindung in den Industrieländern. Augenhintergrund : Mikroaneurysmen, Lipidablagerungen (harte Exsudate), Cotton-Wool-Herde (weisslich flockige Herde), Gefässneubildungen. - Retrobulbärneuritis : EZ des Sehnervteils hinter dem Augapfel - Skleritis : EZ der Lederhaut, oft im Zusammenhang mit rheumatischen EK - Stauungspapille : Vorwölbung, Unschärfe und Trübung der Papille in Folge von Hirndrucksteigerung - Zentralerterienverschluss : Embolie der A. centralis retinae = schlagartige schmerzlose Erblindung des betroffenen Auges. Notfall ! Absterben der Retina.