Folien zur Neurologie
Werbung

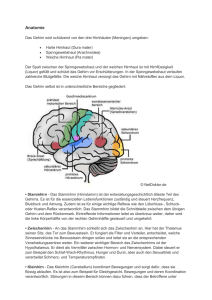
Zerebrovaskuläre Erkrankungen Zerebrovaskuläre Erkrankungen • Die häufigsten sind der Verschluß (Infarkt – 80 -90%) oder die Ruptur eines Gefäßes mit anschließender Blutung in das Hirngewebe (parenchymatöse – o. intrazerebrale Blutung/haemorrhagie 10 -20%) = im Volksmund „Schlaganfall“. • Seltener sind: Hirnvenen – oder Sinusvenenthrombosen, Subarachnoidalblutungen und Gefäßmißbildungen. • Epidemiologie: • Der Schlaganfall zählt zu den häufigsten Erkrankungen in D. In der Todesursachenstatistik belegt er Platz 3 hinter der Herzerkrankung und dem Krebsleiden • Inzidenz für ischaemische Insulte 160 -240/100000 pro Jahr. Zunehmend mit dem Alter, 50% der Pat. älter als 70 J. Männer mehr als Frauen, außer bei über 85 J. Die Prävalenz 700800/100000. „Schlaganfall“ • Ischämischer Hirninfarkt • Intrazerebrale Blutung • Subarachnoidalblutung ANATOMIE - ZNS • Großhirn – 2 Hemisphären aus jeweils Frontal-, Temporal-, Pariental-, Occipitallappen • Kleinhirn – 2 Hemisphären, Kleinhirnwurm • Hirnstamm – Medulla oblongata, Pons, Mittelhirn ANATOMIE - ZNS Hirnstamm Intrakranielle Gefäße - Versorgungsterritorien Zerebrovaskuläre Erkrankungen • Einteilung der Infarkte nach Morphologie: 1. Territorialinfarkte: Entstehen durch Embolie oder lokal thrombotischen Verschluß. 2. Lakunäre Infarkte: entstehen duch Thrombose der kleinen tief in das Hirngewebe penetrierenden Arterien – Mikronagiopathie! 3. Hämodynamische Infarkte: dazu gehören Endstrom- und Grenzzoneninfarkte, diese werden indirekt durch vorgeschaltete hochgradige Stenosen hervorgerufen. Extracranielle Gefäße Anastomosen der Hirnversorgenden Gefäße Intrakranielle Gefäße, Circulus Willisi Zerebrovaskuläre Erkrankungen 1. 2. 3. 4. 5. 6. 7. 8. 9. Risikofaktoren: A. Hypertonie D. Mellitus Hyperlipidämie Vorhofflimmern Nikotinabhängigkeit Orale Kontrazeptiva Migräne Alkohol Adipositas Zerebrovaskuläre Erkrankungen • Folgen der Risikofaktoren ist eine Arteriosklerose. Je nach dem welche Gefäße befallen sind – kleinen oder eher großeredet man von einer Mikro- oder Makroangiopathie . • Mikroangiopathie: besondere Form der Arteriosklerose die meistens die kleinen intrazerebralen Hirnarterien befällt. Diese meisten die s. g. A. lenticulostriatae welchen sich im Bereich der Basalganglien befinden. • Makroangiopathie : befallen sind die großen Gefäße: A.car. Int., A.cereb. Media, A. basilaris, A. vertebralis.Prädilektionsstellen für Ablagerungen sind z.B. die Karotisbifurkation, Abgänge der A. vertebralis, distale A. vertebralis, mittlere A. basilaris, Karotissyphon. Ursachen Hirninfarkt • Makroangiopathie = arterio-arterielle Embolie bei Stenosen der großen Arterien, z.B. A. carotis interna –Stenose oder A. cerebri media-Stenose = hämodynamische Infarkte bei höchstgradigen Stenosen oder Verschlüssen durch Erschöpfung der zerebralen Autoregulation, die normalerweise bei Abnahme des zerebralen Perfusionsdruck durch Vasodilatation der zerebralen Widerstandsgefäße die Hirndurchblutung bis zu einer gewissen Grenze konstant halten kann = autochthon-thrombotischer Gefäßverschluß mittelgroßer Arterien im Gehirn Ischämischer Hirninfarkt • Klinik: plötzlich einsetzendes fokalneurologisches Defizit je nach Lokalisation des Infarktes • Pathophysiologie: Absterben von Hirngewebe durch fehlende Perfusion bei Gefäßverschluß der versorgenden Arterie • Im Zeitverlauf erst funktionelle Schädigung der Neurone, innerhalb ca. 6 Std. strukturelle Schädigung und irreversibler Nervenzelluntergang • Penumbra = das den eigentlichen Infarkt umgebende Hirngewebe, das nur strukturell geschädigt ist und durch Wiederherstellung der Perfusion gerettet werden kann Klinische Syndrome bei makroangiopathischen/kardiogen-embolischen Hirninfarkten • Mediasyndrom – brachiofazial betonte Hemiparese (+ Aphasie falls linkshirnig) • Anteriorsyndrom – beinbetonte Hemiparese • Posteriorsyndrom – Hemianopsie + Hemihypästhesie • Hirnstammsyndrome – Hirnnervenausfälle, Diplopie, Schwindel, Vigilanzminderung, motorische und sensible Ausfälle Ausgedehnter Mediainfarkt re - CCT Makroangiopathie : Pathologische Befunde Carotis-/Vertebralisstromgebiet Circulus Willisii Vorderes Stromgebiet = A. carotis interna (aus A. carotis communis) => A. cerebri media, A. cerebri anterior Hinteres Stromgebiet = A. vertebralis (aus A. subclavia) => A. basilaris => A. cerebri posterior Ursachen Hirninfarkt • Kardiogen-embolische Hirninfarkte - am häufigsten bei absoluter Arrhythmie bei Vorhofflimmern - Z.n. Myokardinfarkt mit akinetischem Segment, Ventrikelthrombus - dilatative Kardiomyopathie mit Gefahr der intermittierenden Herzrhythmusstörung - Vitien, künstlicher Klappenersatz - Endokarditis Zerebrovaskuläre Erkrankungen Beidseitiger Thalamusinfarkt bei Basilarisdurchwanderungsthrombus Ursachen Hirninfarkt • Mikroangiopathie = lakunäre Infarkte im Marklager (subkortikal) oder Hirnstamm durch Verschluss der kleinsten Gefäße (Arteriolen); Hauptrisikofaktoren: arterielle Hypertonie, Diabetes mellitus = Status lacunaris = subkortikale arteriosklerotische Enzephalopathie (SAE) mit bds. periventrikulären flächigen konfluierenden Hypodensitäten im CCT Zerebrovaskuläre Erkrankungen Makro- und Mikroangiopathie: territoriale Infarktnarbe vorderes MediastromGebiet + Lakune + periventrikuläre Marktlagerhypodensitäten Klinische Syndrome • Lakunäre Syndrome, u.a. = pure motor stroke = pure sensory stroke = dysarthria-clumsy-hand-Syndrom = Hemiparese-Ataxie-Syndrom • Häufig geringere isolierte Ausfälle, aber nicht zwingend => strategische Infarkte z.B. in der Capsula interna haben hochgradige Paresen zur Folge Ursachen Hirninfarkt • Seltene Ursachen = Dissektion der A. carotis interna oder vertebralis = Gerinnungsstörungen = Vaskulitiden der großen supraaortalen Arterien (Takayasu-Arteriitis, Arteriitis temporalis) oder kleiner Arterien (Lupus erythematodes) = iatrogen (diagnostische und interventionelle Angiographie, Carotis-OP) = Vasospasmen bei SAB oder Meningitis = CADASIL – erbliche Angiopathie mit migränearteigen Kopfschmerzen und frühen gehäuften Infarkten Diagnostik • Anamnese • Klinische Untersuchung neurologisch und internistisch • Obligat: Bildgebung mit CCT oder MRT • Gefäßdarstellung mit Doppler/Duplexsonographie, CT-Angio, MR-Angio, konventionelle Angiographie • Labor (Routine + ggf. Vaskulitis/Hämostaseologieparameter) • EKG, ggf. Echokardiographie Zerebrovaskuläre Erkrankungen Zerebrovaskuläre Erkrankungen • Eine vorübergehende neurologische Symptomatik ,welche per Definition bis zu 24 h dauert, nennt man eine transitorische ischaemische Attacke (TIA). • Diese sind oft Vorboten eines folgenden Insultes, und Ihnen folgt meistens nach wenigen Tagen ein Insult. • Nach dem Auftreten der Symptome rascher Transport in ein Krankenhaus mit einer s.g. „StrokeUnit“. • Weitere Diagnostik, Monitoring und Therapie. Zerebrovaskuläre Erkrankungen Aufnahmekriterien Stroke Unit 1. Frischer Schlaganfall (Zeitfenster < 24 h) 2. Wache bis somnolente Patienten 3. Fluktuierender oder progredienter Insult (Zeitfenster auch > 24 h) 4. TIA‘s mit hohem Schlaganfallrisiko (Stenose/Vorhofflimmern) 5. Instabilität vitaler Parameter 6. Thrombolyse, Antikoagulation 7. Neue Therapieverfahren (Randomisierung in eine Studie zur Überwachung des Studienprotokolls und der möglichen Nebenwirkungen) Therapie • Ursächlich: LYSE-Therapie 1. Systemische Lyse mit rtPA (rekombinantes tissue Plasminogen Activator) innerhalb von 3-4,5 Std. bei Mediainfarkt; 0,9 mg rtPA/kg KG, 10% als Bolus, Rest über 60 min 2. Lokale Lyse mit Urokinase 3. Mechanische Rekanalisation (2. und 3. bei proximalen Mediaverschlüssen, Basilarisverschlüssen; Zeitfenster bei BA >4,5 Std.) Therapie • Therapie der Ursache: - Carotisstenose => OP: Thrombendarterektomie als Standardverfahren => alternativ seit ca. 10 Jahren Ballondilatation mit Stenteinlage - Vertebralisstenose, Basilarisstenose, evtl. Mediastenose => u.U. Stent oder Dilatation - VHF => ggf. Rhythmisierungsversuch - Endokarditis => Antibiose Therapie • Behandlung von Komplikationen (s.u.) • Sekundärprophylaxe mit - Heparin bei nachgewiesener Emboliequelle (VHF) - Thrombozytenaggregationshemmer (ASS, Clopidogrel, Dipyridamol + ASS) • Einstellung der Risikofaktoren, insbes. Nikotinkarenz, Hypertonieeinstellung, Diabetes mellitusEinstellung, medikamentöse Lipidsenker (Statine!), körperliche Bewegung, Gewichtsred. Komplikationen • Hirnödem / Hirndruck: cytotoxisches Ödem mit Hirnschwellung Tag 1 – 8 (10) - Gefahr der sekundären Schädigung umliegenden Gewebes und der Einklemmung => Osmotherapie (Glycerin p.o., Mannitol i.v.), BZ / Temp. senken, pCO2 niegrignormal mittels Hyperventilation, ultima ratio: Dekompression mittels Hemikraniektomie) Weitere Komplikationen • • • • • Hämorrhagische Transformierung / Einblutung Progressive stroke Re-Infarkt Hirnorganisches Psychosyndrom Internistische Komplikationen: Herzinsuffizienz, Herzrhythmusstörungen, hypertensive Krisen, Pneumonie, Ateminsuffizienz unterschiedl. Ursache etc. Eingebluteter hinterer Mediateilinfarkt mit Ventrikeleinbruch - CCT Intrazerebrale Blutungen • Ursachen: – Arterielle Hypertonie!! Häufigste Lokalisation: 1. Stammganglien, 2. Pons, 3. Kleinhirn – Gerinnungsstörung: am häufigsten bei Marcumar! , Thrombozytenfunktionshemmer, Thrombozytopenie, Hämophilie – Amyloidangiopathie (typisch Lobärblutung) – Gefäßmißbildungen: AV-Malformation, Angiom, Kavernom, kapilläre Teleangiektasie – Arteriitis – Septische Embolien, infektiöse Endokrditis – Blutung in vorbestehende Läsionen (TU, Metastasen) – Traumatisch – Aneurysma => SAB - Sinusvenenthrombosen Intrazerebrale Blutung - CCT Vielen Dank!