Non-Hodgkin-Lymphome
Werbung
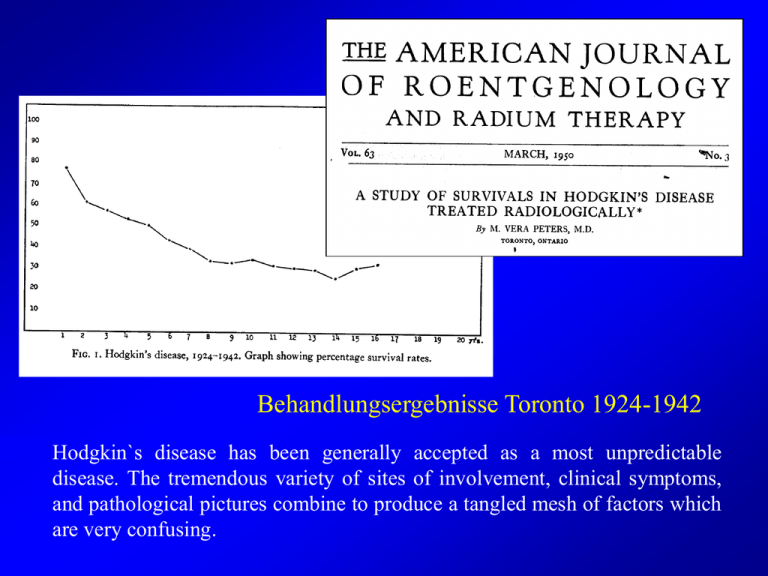
Behandlungsergebnisse Toronto 1924-1942 – Hodgkin`s disease has been generally accepted as a most unpredictable disease. The tremendous variety of sites of involvement, clinical symptoms, and pathological pictures combine to produce a tangled mesh of factors which are very confusing. Mortalität durch Hodgkin Lymphome 1935 - 2000 DeVita NEJM 348:2375, 2003 Radiotherapie bei malignen Lymphomen • Hodgkin Lymphom – Stadieneinteilung und Therapie – Therapiefolgen und Nachsorge • Non-Hodgkin-Lymphome – Indolente Lymphome – Aggressive Lymphome – Extranodale Lymphome Patientenbeispiel Anamnese: Pat. 23 J, w. Schmerzlose LK-Schwellung re. Hals Gewichtsverlust 3/63 kg, Abgeschlagenheit Befund: Verschieblicher LK re. Hals (2,5 cm), Wenig verschieblicher LK re. Axillär (3 cm), fixierter LK (3 cm) re. Supraclavicularregion. DD: Infektiös: Entzündlich: Neoplastisch: Infektiöse Mononukleose, CMV, Toxoplasmose, Katzenkratzkrankheit, Tbc Sarkoidose Hodgkin-Lymphom, NHL, Mammakarzinom, Bronchialkarzinom, GIT Malignome Hodgkin Lymphom - Leitsymptome Schmerzlose LK-Schwellung – Fieber > 38º C B Symptomatik – Nachtschweiß – Gewichtsverlust > 10% – Generalisierter Pruritus, Alkoholschmerz Mediastinale Raumforderung Jede perisitierende LK- Schwellung über > 6 Wochen muß abgeklärt werden Alter Inzidenz 25 - 30 5,5 / 100 000 75 - 80 5,5 / 100 000 Hodgkin Lymphom - Staging • Rö. Thorax • CT Hals-Thorax-Abdomen-Becken – BB • Anämie, Leukozytose, Lymphopenie – – – – – – • • • • • BSG (>/< 50 mm/h) AP (Knochen- oder Leberbefall) Albumin Cu im Serum LDH ß2- Mikroglobulin LK-Biopsie KM-Punktion (bei B-Sympt./Infradiaphragm. Befall) PET Gallium-Szintigramm Lymphangiografie Kaplan, 1966 Stadieneinteilung nach Ann-Arbor Stadium Definition I Nodaler Befall in einer einzigen Region (I,N) oder Vorliegen eines einzigen lokalisierten extranodalen Herdes (I,E). II Nodaler Befall (II,N) und/oder lokalisierte extranodale Herde (II,E) in zwei oder mehreren Regionen auf einer Seite des Zwerchfells. III Nodaler Befall (III,N) und/oder lokalisierte extranodale Herde (III,E) auf beiden Seiten des Zwerchfells IV Disseminierter Befall eines oder mehrerer extralymphatischer Organe mit oder ohne Beteiligung von Lymphknoten Lymphat. Gewebe: Lymphknoten, Milz, Thymus, Waldeyer'scher Rachenring Organsymbole: N = Lymphknoten, H = Leber, S = Milz, L = Lunge, M = Knochenmark, O = Knochen, D = Haut, P = Pleura WHO Klassifikation • Noduläres Lymphozytenreiches Lymphom Klassisches Hodgkin Lymphom • Lymphozytenreiches klassisches HL • Nodulär Sklerosierendes HL • Mischtyp • Lymphozytenarmes HL Risikofaktoren • • • • Großer Mediastinaltumor (> 1/3 des Thoraxdurchmessers) Extranodalbefall BSG-Erhöhung (> 50 mm/h; > 30mm/h bei B-Sympt) > 3 befallene LK Areale Patientenbeispiel • Stad IIA ohne Risikofaktoren • Histologie: Nodulär Sklerosierendes Lymphom • Therapieoptionen: – Extended Field Bestrahlung – Chemotherapie + Involved Field Bestrahlung • Heilungsrate: ca. 95 % Hodgkin-Lymphom: Ausbreitung Kontinuierliche Ausbreitung 90% 80% cervikaler Befall 50% mediastinaler Befall 35% abdomineller Befall Milzbefall ist prädiktiv für disseminierten Organbefall Def. Extranonaler Befall: Organbefall in Nachbarschaft eines befallenen LK-Areals Hodgkin Lymphom – alleinige Radiotherapie Frühe Stadien Involved Field Extended Field Total Nodale Bestr. Mantel Paraaortal Becken Extended Field Bestrahlung 30 Gy Involved Field Bestrahlung 40 Gy Chemother. + Involved Field-Bestrahlung 30 Gy Hodgkin Lymphom - Risikoadaptierte Therapie CS I Nodulär Lymphozytenreich Geringes Risiko CS I / IIA Mittleres Risiko CS I / IIA + RF CS IIB - RF Hohes Risiko CS IIB + RF III, IV RT 30 Gy IF Alleinige RT 30 Gy EF ; 40 Gy IF 2 x ABVD + IF 20 – 30 Gy Risikofaktoren (RF) Großer Mediastinaltumor Extranodalbefall BSG-Erhöhung (> 50 mm/h) > 3 befallene LK Areale 4 x ABVD + IF 20 – 30 Gy 8 x BEACOP IF 30 Gy bei Restlymphom Mantelfeld Simulationsaufnahme mit gegossenen Blöcken Simulation Verfifikationsaufnahme Hodgkin – Lymphom Ergebnisse Niediges Risiko Subtotale Lymphat. RT ± Doxorubicin, Vinblastin Rezidivfreies Überleben 80 %vs. 95 % Gesamtes ÜberlebenÜL 95 % CMT RT Press et al. JCO 19: 4238, 2001 Hodgkin – Lymphom: Ergebnisse Mittleres Risiko: HD 8 Hohes Risiko: HD 9 Ges. ÜL 90 % Ges. ÜL 88 – 91 % Engert et al. JCO 19: 3601, 2003 Diehl et al. NEJM 348: 2386-95; 2003 Hodgkin Lymphom Nachsorge Anamnese + Klin. Untersuchung (69 % der Rez.) Rö-Thorax 23 % der Rez. BSG, BB, AP, LDH TSH, T4 nach Mediastinalbestrahlung Biopsie bei V.a. LK-Rezidiv Torrey et al JCO 15: 1123-30, 1997 Restlymphome nach nodulärer Sklerose im Verlauf beurteilen Todesursachen nach der Behandlung von Hodgkin Lymphomen Andere Todesursachen Hodgkin Lymphom Sekundäre Malignome Cardiovaskuläre Erkrankungen Aleman et al. JCO 21: 3431, 2003 Spätfolgen der Therapie • Fertilitätsstörungen • Sek. Malignome – MDS, Leukämien – Mammakarzinome – Bronchialkarzinome • Cardiovaskuläre Schäden • Karies, Mundtrockenheit • • • • Pneumonitis Pericarditis Hypothyreose Lhermitt´sches Syndrom • Herpes Zoster Radiotherapie bei malignen Lymphomen • Hodgkin Lymphom – Stadieneinteilung und Therapie – Therapiefolgen und Nachsorge • Non-Hodgkin-Lymphome (NHL) – Indolente Lymphome – Aggressive Lymphome – Extranodale Lymphome NHL Altersverteilung NHL - Ausbreitungscharakteristik M. Hodgkin • Kontinuierliche Ausbreitung • Meist Nodaler Befall • Therapie nach AnnArbor Stadium und Risikofaktoren NHL • Diskontinuierlicher Befall • Häufiger Extranodalbefall • Therapie nach Histologie und Risikofaktoren NHL Histologie WHO-Klassifikation Strahlentherapie der NHL • Indolente Lymphome – Follikuläre Lymphome G1,2 • Aggressive Lymphome • Extranodale Lymphome – MALT-Lymphome – Cutane Lymphome Vom Extended Field zum Involved Field ± Chemotherapie Alleinige Radiotherapie bei Follikulären Lymphomen IF 40 Gy EF 30 Gy Follikuläre Lymphome (G1,G2) – Stad. I, II, III (< 4 Areale): Kurative Therapie • Alleinige Radiotherapie • Extended Field, Total Nodal • Involved Field Alleinige Radiotherapie bei Follikulären Lymphomen Autor n Therapie Med. Beob. [Jahre] Rezidivfreies ÜL Gesamtes ÜL 5J 10 J 5J 10 J Stadium I und II Gospodarowicz 1999 595 IF 35 Gy 11 56 % 41 % 81 % 66 % Mauch 2001 177 IF/EF/TNI 35 Gy 8 55 % 44 % 82 % 64 % Stuschke 1997 117 EF 36 Gy 8 71 % - 89 % - Wilder 2001 80 IF/EF 40 Gy 19 63 % 57 % 82 % 65 % Stadium III Paryani 1984 48 TLI 40 Gy 10 60 % 40 % 78 % 50 % Murtha 2001 80 TLI 35-40Gy 8 55 % 44 % 82 % 64 % Alleinige Radiotherapie bei Follikulären Lymphomen G1,2 CS I, II, limitiertes III Rezidivfreies ÜL Gesamtes ÜL 5J 10 J 5J 10 J 60 % 45 % 80 % 60 % Follikuläre Lymphome Fortgeschrittene Stadien: III+, IV • Wait and See • Bei Progress: – Chemotherapie ± anti CD 20 AK – Involved Field RT 40Gy – Hochdosistherapie mit TBI + Cy – PBSC – IFN Follikuläre Lymphome: Hochdosistherapie Fortgeschrittene Stadien: III+, IV 1,0 ,9 ,8 ,7 ,6 PBSCT (41/167) ,5 ,4 ,3 IFN (84/201) ,2 ,1 0,0 0 1 2 3 4 5 6 Jahre Unterhalt, pers. Mitteilung 6/2003 International Prognostic Index Kombination mit der Histologie CS II CS III CSIV Jahre nach Therapie günstig ungünstig Alter < 60 J > 60 J Stadium I/II III/IV Zahl der E- 0 - 1 Manif. A.Z. 0-1 ECOG >2 LDH i.S. erhöht Normal >2 Shipp et al. N Engl J Med 329: 987-94, 1993 Agressive Lymphome Bedeutung der Chemotherapie für die Heilung Chemother. + RT Alleinige RT Tubiana et al. Int J Rad Oncol Biol Phys, 12, 503-514, 1986 Radiotherapie bei den aggressiven Lymphomen • Vom Extended Field zur • Chemotherapie + Involved Field Chemotherapie + Involved Field Miller et al. NEJM 1998; 339: 21-6 Überlebensvorteil durch 3 x CHOP + Involved Field bis zum 7. Jahr Geringere Tox. im Vergl. zu 8 x CHOP Radiotherapie bei aggressiven Lymphomen Aktuelle Empfehlung • Extradodalbefall, Bulky Disease (7,5 cm) • Involved Field 36 Gy • RT immer nach Chemotherapie • Bei älteren Pat. im CS I und Kontraindikationen gegen eine Chemotherapie: Extended Field Extranodale NHL • ZNS • Orbita • Gastrointestinale Lymphome • Hodenlymphome • Cutane Lymphome • • • • • HNO Bereich Schilddrüse Brust Niere Knochen Behandlungskonzepte: Histologie Region Prognoseindex GIT-Lymphome CS I/II • MALT Lymphome, Mantelzell-Lymphome – 30 Gy Extended Field + 10 Gy Boost • Aggressive Lymphome (zentroblast. immunoblast.) – CHOP + Involved Field 40 Gy n = 102 Koch et al. JCO 19: 3874-83; 2001 Mycosis Fungoides – Palliative Therapie Involved Field Bestrahlung 12 – 36 Gy Multiple Überschneidungsareale Kombination mit Bexarotene ? Ganzhautbestrahlung in der Palliativsituation Jones et al. Cancer 1999; 85: 1985-95 Zusammenfassung • Hodgkin Lymphom – Chemotherapie + Involved Field 30 Gy • NHL – Indolente Lymphome • Involved Field 40 Gy – Aggressive Lymphome • Chemotherapie + Involved Field – Extranodale Lymphome • RT unverzichtbar,meist Invoved Field • Felder und Dosis speziell Lymphome - Entwicklungen • M. Hodgkin – Frühe Stadien: • Reduktion der therapieassoziierten Morbidität – Fortgeschrittene Stadien, Rezidive: • Intensivierung der Systemtherapie, Neue Therapiemodalitäten • NHL – Neue Therapiemodalitäten • Radioimmuntherapie • Minitransplantation und Nutzung der GvL Reaktion