Was ein Leben kosten darf: Das Dilemma der Mediziner
Werbung

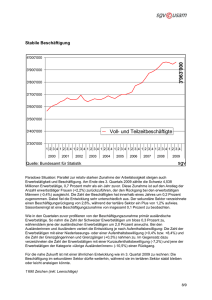
sonntagszeitung.ch | 29. Januar 2017 Catherine Boss und Alexandre Haederli Editorial Das Thema ist heikel, die Augen davor zu ­verschliessen, ist feige Jeder kriegt, was er braucht. Von wegen! ­ Viele Ärzte rationieren. Sie enthalten Patienten nützliche Behandlungen vor, weil sie zu teuer sind. Und zwar nicht erst seit heute. Bereits in einer Studie aus dem Jahr 2006 gaben 68 Pro­ zent der Schweizer Internisten und Allgemein­ mediziner an, aus Kostengründen auf Eingriffe verzichtet zu haben, die im Interesse des Patien­ ten gewesen wären. Trotzdem wird das Thema noch immer verdrängt. Politik und Krankenkassen drücken sich vor der Debatte. Dabei ist klar: Alles, unbegrenzt, für alle – das ist nicht möglich. Der medizinische Fortschritt trägt zur Verbesserung der Gesundheit bei – führt aber auch zu höheren Kosten und wachsenden Ansprüchen. Je besser die Behandlungsmethoden sind, desto mehr Menschen möchten sie in Anspruch neh­ men. So steigen die Gesundheitsausgaben seit Jahren und liegen mittlerweile bei 74 Milliarden Franken. Das sind 735 Franken je Bewohner und Monat, allein 11,36 Pro­ zent des Bruttoinland­ produkts werden dafür ausgegeben. Die Augen davor zu verschliessen, ist nicht nur unklug. Es ist feige und verschlimmert das Problem weiter. «Es ist klar: Alles, unbegrenzt, für alle – das ist nicht ­möglich» Weil aber die Auseinandersetzung darüber, wer behandelt wird und wer nicht, heikel und ethisch herausfordernd ist, scheuen sich die Politiker davor, das Wort Ratio­ nierung auch nur auszusprechen. Keine Partei möchte mit dem Vorschlag identifiziert werden, bestimmten Patienten Leistungen vorzuenthalten. Wo aber explizite Vorgaben fehlen, wie lange ein Todkranker behandelt wird, wer die teuersten Medikamente bekommt und wer nicht, müssen die Ärzte heimlich ihre Leistung begrenzen, also implizit rationieren. Was im Stillen passiert, ist selten gut. Der ­Patient darf nicht das Gefühl haben, er sei der Willkür der Mediziner ausgeliefert. Dass nur der Zufall darüber bestimmt, wie und ob er behan­ delt wird. Der Arzt darf nicht das Gefühl haben, man lasse ihn mit den schwierigen ethischen Entscheidungen alleine. Dass er einsam in der Verantwortung ist und zum Sündenbock wird. Es ist Zeit für eine offene Debatte. Darüber, welches Gesundheitssystem wir uns zu welchem Preis leisten können – und wollen. Was gerecht ist und was nicht. Die Ärzte sind dazu bereit. Sie fordern Leitlinien und Entscheidungshilfen. Ressourcen sind endlich, die Gesellschaft, die Politik und die Fachleute müssen anerkennen, dass es bei der medizinischen Versorgung nicht darum geht, ob wir Grenzen setzen müssen. Sondern wo. Andrea Bleicher, Redaktionsleiterin [email protected] www.facebook.com/sonntagszeitung Leserangebot — 14 Rätsel — 61 Immobilien Kauf — 49 Ferien und Reisen — 70 Immobilien Miete — 49 Marktplatz — 70 Kino — 66 Impressum — 20 Veranstaltungen — 66 Bern Die Kosten im Gesundheits- wesen steigen ständig. Jedes Jahr bezahlen die Bürger mehr für Krankenkassenprämien, weil teure Medikamente und die Hightech-Medizin die Preise in die Höhe treiben. Kann das ewig so weitergehen? Oder ist die Zeit reif für ein Tabuthema – die Frage nämlich, wie viel ein längeres Leben kosten darf? Der Basler Gesundheitsökonom Stefan Felder fordert einschneidende Massnahmen. Er will eine Rationierung der medizinischen Leistungen für Grundversicherte. «Nicht alles, was medizinisch machbar ist, ist für die Allgemeinheit auch bezahlbar», sagt er. Die Grundversicherung stosse an finanzielle Grenzen. Er will Leistungen streichen: so etwa die Operation der Kreuzbänder am Knie, die sich als sinnlos erwiesen habe. Oder das Brustkrebs-Screening und die Prostatakrebs-Vorsorgeuntersuchung; er will gar darüber diskutieren, ob über 85-Jährige noch neue Hüftund Kniegelenke erhalten sollen. «Wir sollten Behandlungen, bei denen das Kosten-Nutzen-Verhältnis ungünstig ist, streichen und der privaten Zusatzversicherung überlassen», sagt er. Und er geht noch weiter: Ein «qualitätsbereinigtes Lebensjahr», wie dies im Jargon der Ökonomen heisst, dürfe gemäss Felder maximal 150 000 Franken kosten. Das heisst: Nur wenn eine Therapie mindestens ein ganzes zusätzliches Jahr mit guter Lebensqualität ermöglicht, darf sie so viel kosten – sonst würde sie schlicht nicht bezahlt. Der Preis für ein halbes «qualitätsbereinigtes Lebensjahr» läge entsprechend bei 75 000 Franken. Vielen Krebspatienten würde die Behandlung verweigert So provokativ seine Forderungen sind – Felder trifft einen wunden Punkt. Tatsächlich ist die Bevölkerung nicht bereit, unbegrenzt hohe Kosten solidarisch über die Prämien zu finanzieren. Laut einer kürzlich publizierten Studie des Schweizer Nationalfonds darf aus Sicht der Prämienzahler ein weiteres Lebensjahr eines über 70-jährigen Krebspatienten 55 000 Franken kosten. Für Jüngere liegt der Betrag bei 110 000 Franken. Die Studie zeigt auch: Die Kosten für ein Viertel der Betagten und neun Prozent der Jüngeren liegen heute deutlich darüber. Würde man Felders Modell eins zu eins umsetzen, würde heute jedem vierten betagten und sogar jedem zehnten jüngeren Krebskranken die teure Behandlung verweigert. Damit könnten sich gewisse ­lebensverlängernde Massnahmen nur noch Reiche leisten. Eine Zweiklassenmedizin gebe es aber auch heute schon, sagt Felder. Im Versteckten. «Die Ärzte rationieren implizit. Damit hängt davon ab, in welchem Spital oder von welchem Arzt ein Patient behandelt wird, was er bekommt», sagt er. Stimmt das? Werden in Schweizer Spitälern und Arztpraxen Behandlungen, die das Leben verlängern oder dessen Qualität verbessern könnten, nicht verordnet, weil sie teuer sind? Die SonntagsZeitung hat über 60 Spitzenmediziner aus den Bereichen Intensivmedizin und Onkologie dazu befragt. Das Thema bewegt die Mediziner – das zeigen die vielen Reaktionen. Alle betonen, dass bei der Entscheidung für oder gegen eine Therapie der Wille und das Wohl des Patienten im Zentrum stehen. Für etwa die Hälfte der Angefragten – darunter viele Ärzte aus der Westschweiz – darf Geld keine Rolle spielen. Was ein Leben kosten darf: Das Dilemma der Mediziner Die Entscheidung über teure lebensverlängernde ­Therapien fällen die Ärzte. Ein Gesundheitsökonom will nun den Leistungskatalog für Grundversicherte kürzen 74 Mrd. So hoch waren die Gesundheitskosten im Jahr 2016. Die Schweiz liegt damit international auf dem zweiten Platz - hinter den USA. 80% Kostensteigerung im Gesundheitswesen seit 1996 (teuerungsbereinigt). 735 Fr. Monatliche Gesundheitsausgaben pro Einwohner. Doch die andere Hälfte spricht über das Dilemma, in dem sie stecken. Sie bewegten sich in einer Grauzone, sagen sie. Sie müssten das Wohl der Patienten, aber auch die Finanzen im Auge behalten. «Bei jedem Patienten sollten bei exzessiv teuren Therapiemöglichkeiten Kostenüberlegungen mit in Entscheide einbezogen werden. Sie stehen nicht im Vordergrund, sie sind aber im Hintergrund präsent», sagt ein leitender Arzt. Für Jukka Takala, Chefarzt der Universitätsklinik für Intensivmedizin im Inselspital in Bern, ist Rationierung kein Schimpfwort, wie der Finne sagt. «Es findet in unserem Alltag eine implizite Rationierung statt, das ist wahr.» Da die Ressourcen begrenzt seien, müsse er sie so einsetzen, dass sie an erster Stelle denen zugutekämen, die eine gute Überlebenschance hätten. In seinem Spital komme es vor, sagt Georg Mang, Chefarzt der Inneren Medizin im Kantonsspital Uri in Altdorf, dass ein einziger Fall das ganze Budget über den Haufen werfe. Er spricht von Therapien, die mehr als 1500 Franken kosten – am Tag. Der medizinische Fortschritt verschärft das Dilemma der Ärzte noch. Sie können immer mehr Organfunktionen vorübergehend ersetzen. Sie könnten, wenn sie alle zur Verfügung stehenden Massnahmen einsetzten, den Sterbeprozess bei vielen Patienten um Wochen oder gar Monate verlängern. Doch das sei eine Leidensverlängerung, die viele Patienten nicht wollten, sagen Mediziner. Sie nehmen damit den Ärzten die schwierige Entscheidung ab. Es gebe gar Kranke, die auf Behandlungen verzichteten, obwohl der Arzt Überlebenschancen sehe, sagt Intensivmediziner Takala. Manchmal brauchten Todkranke schlicht noch etwas Zeit, sagt Professor Hansjörg Senn, Onkologe und Gründer des Tumor- und Brustzentrums ZeTuP in St. Gallen. «Besonders jüngere Krebspatienten brauchen vor dem Sterben Zeit, um ihre irdischen Probleme zu regeln. Sei es, um von Kindern Abschied zu nehmen, um noch einen Geburtstag in ein paar Wochen zu erleben, oder einfach, um sich auf das Unausweichliche vorzubereiten», sagt er. Auch wenn dies teuer sei – die Gesellschaft müsse bereit sein, das zu finanzieren, sagt er. Doch wo liegt die Grenze? Was ist noch bezahlbar – und was nicht? Das Beispiel eines 51-jährigen Krebspatienten zeigt, was mit Kranken passiert, die «zu teuer» sind. Der Mann hat nicht mehr lange zu leben – mit Chemotherapie Gesundheitskosten 3 «Das Alter ist ein gerechtes Kriterium» Gesundheitsökonom Stefan Felder fordert Leistungskürzungen Sie wollen die medizinische Versorgung für Allgemeinversicherte einschränken. Warum? Es kann nicht ewig so weitergehen mit der Kostensteigerung. Nicht alles, was medizinisch machbar ist, ist für die Allgemeinheit auch bezahlbar. Ich sehe keinen anderen Weg, als dass wir den gesetzlichen Leistungskatalog einschränken. Wir sollten Leistungen, bei denen das Kosten-Nutzen-Verhältnis ungünstig ist, streichen und der privaten Zusatzversicherung überlassen. Woran denken Sie? «Implizite Rationierung»: Jukka Takala, Chefarzt der Intensivmedizin im Inselspital Bern Foto: Esther Michel Zum Beispiel an das systematische Brustkrebs-Screening oder den PSA-Test in der Vorsorge gegen Prostatakrebs. Oder auch an die teuren Operationen des vorderen Kreuzbandes beim Knie, die sich als relativ sinnlos herausgestellt haben. Irgendwann kommt das künstliche Herz – wir müssen uns fragen, ob das wirklich jeder, der es braucht, bekommen soll. Das wäre extrem teuer. Soll die Medizin für alte Leute rationiert werden? Das Alter ist ein einfaches und auch gerechtes Rationierungskriterium – vorausgesetzt, der Staat informiert die Bürger frühzeitig. Ich denke, es muss diskutiert werden, ob die Allgemeinheit beispielsweise neue Hüftgelenke auch für 85-Jährige bezahlen soll. Jedenfalls kommt die Solidargemeinschaft an ihre Grenzen, und wir sollten über eine Altersrationierung reden. Die Leute wollen Zugang zur Spitzenmedizin für alle. Wie lässt sich da Rationierung rechtfertigen? Es steht seit 20 Jahren im Gesetz, dass medizinische Leistungen nicht nur wirksam und zweckmässig, sondern auch wirtschaftlich sein müssen. Hohe Kosten bei gleichzeitig geringer Wirkung rechtfertigen somit den Ausschluss einer Leistung. Wir tun es nur nicht. Wo wollen Sie die Grenze ziehen? Man legt einen Höchstbetrag fest, der angibt, was uns ein qualitätsbereinigtes Lebensjahr wert ist. In der Fachsprache nennt man das ein Qaly. Was ist das? Damit misst man den Nutzen einer medizinischen Intervention. Wenn zum Beispiel eine Krebstherapie das Leben im Durchschnitt um ein halbes Jahr verlängert und diese zusätzliche Zeit in einem guten Gesundheitszustand verbracht werden kann, ist der Nutzen ein halbes Qaly. Falls der Gesundheitszustand schlecht ist, beträgt der zusätzliche Nutzen vielleicht nur ein viertel Qaly. noch ein Jahr, so die Prognose seines Arztes. Doch es gibt ein Medikament, das diese Zeit um weitere zehn Monate verlängern würde. Kostenpunkt: 13 000 Franken pro Monat. Die Krankenkasse deckt davon nur einen Teil. Jetzt hängt alles davon ab, ob er den Rest selber bezahlen kann. Verdient er gut, dann geht das. Wenn nicht, wird er früher sterben. Liste von Behandlungen mit geringem Nutzen Rahel Hautle, Onkologin in St. Gallen, will in solchen Fällen die Gesellschaft in die Pflicht nehmen. «Heute wird vor allem über zu hohe Kosten gejammert und dabei Druck auf Mitarbeitende im Gesundheitswesen gemacht, anstatt darüber zu diskutieren, was man will.» Sie nennt ein Beispiel: Laufend kämen für die Behandlung von bösartigen Erkrankungen des Knochenmarks neue Substanzen auf den Markt, die pro Monat je deutlich über 10 000 Franken kosten. Die Forschung lege nahe, sie zwecks besserer Wirksamkeit miteinander zu kombinieren. «Das würde mehrere Zehntausend Franken kosten pro Monat. Ob und für wen das dann noch finanzierbar ist, muss die Gesellschaft entscheiden – nicht ich alleine», sagt Hautle. Die Ärzte wollen keine Einschränkung ihrer Therapiefreiheit und für Behandlungen keine rigorosen Preislimiten, die für alle gelten sollen. Jeder Patient sei anders, Krankheitsverläufe liessen sich deshalb nicht vereinheitlichen. Doch die Mediziner wünschen sich Entscheidungshilfen. Die Schweizer Gesellschaft der Intensivmediziner ist zurzeit daran, nach wissenschaftlicher Prüfung eine Liste von Behandlungen mit geringem Nutzen zu erstellen. Und für extrem teure Interventionen seien gewisse Abstriche bei den bezahlten Leistungen denkbar, sagen die Ärzte. «Künftig könnte das beispielsweise das künstliche Herz sein. Die Risiken sind schwer abschätzbar, und die Kosten sind hoch», sagt Takala. Und Chefarzt Mang fragt sich, ob es für eine Prostataoperation das teure «Da-Vinci-System» brauche, bei dem der Operateur von einem Roboter assistiert werde: «Wer das will, könnte es privat bezahlen.» Doch bei der Lebensqualität der Alten will er nicht sparen. Er ist kategorisch dagegen, für über 85-Jährige generell neue Hüftgelenke zu rationieren. «Es gibt alte Leute, die noch sehr rüstig sind und wandern gehen. Für die wäre das fatal.» [email protected] In England werden neue Hüftgelenke rationiert Rationierung im Gesundheitswesen – das ist in Grossbritannien längst Realität. Vergangene Woche machte die Meldung Schlagzeilen, dass drei Spitäler in der Region Birmingham künftig HüftgelenkOperationen drastisch einschränken wollen. So soll nur noch Hüftprothesen erhalten, wer nachts wegen der Schmerzen nicht mehr schlafen könne oder im Alltag schwer eingeschränkt sei. Das würde Einsparungen von 2,5 Millionen Franken bringen. The Royal College of Surgeons, die Vereinigung der Chirurgen, protestierte umgehend. Die Massnahme sei völlig willkürlich – und sie spare kein Geld, sagte Vizepräsident Stephen Cannon. Im Gegenteil: Es sei vorauszusehen, dass die Kosten für Schmerzmittel explodierten. Betroffene brauchten auch mehr Pflege. Zudem sei bei vielen mit Komplikationen zu rechnen, indem die Operation auf später verschoben werde. Es sei richtig, für Operationen Alternativen zu prüfen. Doch diese Entscheidung müsse aus medizinischen und nicht aus finanziellen Gründen erfolgen, sagt Cannon. Im letzten Herbst zeigte eine Umfrage bei Ärzten, dass Rationie- rungsmassnahmen bereits weitverbreitet sind. So sei die Finanzierung von teuren Krebsmedikamenten oder auch psychiatrischen ­Behandlungen eingeschränkt worden, sagen die Mediziner. Die Ärzte berichten auch, dass die Behandlung von Patienten zum Teil so lange verschoben werde, bis die Krankheit fortgeschritten sei. Das mache die Behandlung teurer. Kürzlich verärgerte eine weitere Massnahme Ärzte und Patienten. So sollen künftig Übergewichtige zuerst 10 Prozent ihres Gewichts abnehmen müssen, bevor sie auf den OP-Tisch dürfen. Und Raucher müssen zwei Monate auf Zigaretten verzichten, um für ein Leiden einen OP-Termin zu erhalten. Das soll Komplikationen verringern und damit Kosten sparen. The National Health Service, der nationale Gesundheitsdienst, hat chronische Finanzprobleme. Das Gesundheitswesen wird über Steuern finanziert. Der Besuch beim Arzt oder im Spital ist gratis. Sieben Prozent der Einwohner bezahlen eine private Zusatzversicherung – und erhalten damit privilegierten Zugang zu Gesundheitsleistungen. Catherine Boss, Alexandre Haederli «Die Ärzte ­rationieren ­bereits – Zweiklassenmedizin im Versteckten» Und was dürfte ein ganzes zusätzliches Lebensjahr kosten? Das Bundesgericht hat diesen Wert in einem Grundsatzurteil auf 100 000 Franken veranschlagt. Ich sähe ihn eher bei 150 000 Franken. Das bedeutet: Leistungen, die für diesen Preis ein zusätzliches Qaly ermöglichen, wären im Leistungskatalog eingeschlossen – diejenigen, die das nicht erfüllen, wären nicht gedeckt. Mit der Zusatzversicherung könnte sich der Versicherte einen Betrag bis zu 250 000 oder mehr abdecken lassen. Mit 20 denke ich nicht ans Lebensende und habe für eine Zusatzversicherung auch kein Geld – und mit 50 nimmt mich die Privatversicherung nicht mehr. Wie lösen Sie das Problem? Das lässt sich nicht ändern. Der Schutz des Staates gilt nun mal nur für die Basisversorgung. Alles andere ist privatrechtlich zu regeln – mit allen Unwägbarkeiten eines privaten Versicherungsmarktes. Das ist im Bereich der Lebensversicherungen auch nicht anders. Aber natürlich braucht es eine Übergangsfrist, sodass sich die Bürger frühzeitig auf das neue System einstellen könnten. Ihr Vorschlag führt zu einer Zweiklassenmedizin. Stört Sie das nicht? Die gibt es heute schon – nur dass sie im Versteckten abläuft. Die Ärzte rationieren bereits. Das widerspricht aber dem Gleichbehandlungsgebot. Wenn wir mit klaren Kriterien festlegen, was bezahlt wird und was nicht, wäre das eine Rationierung, die sehr transparent ist. Interview: Catherine Boss