Deutsches Ärzteblatt 1981: A-941
Werbung

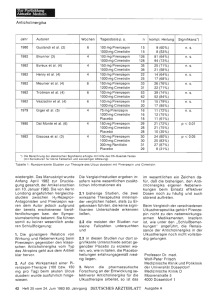
Zur Fortbildung Aktuelle Medizin FÜR SIE GELESEN Herzrhythmusstörungen 5. Chirurgische antiarrhythmische Therapie Die Arrhythmiebehandlung durch kardiochirurgische Maßnahmen hat in der Bundesrepublik Deutschland bislang noch keine allgemeine klinische Verbreitung gefunden. Die vorliegenden Ergebnisse, die sich vorwiegend auf Operationen in den USA und Frankreich stützen, sind gleichwohl ermutigend und lassen die herzchirurgische Arrhythmiebehandlung in einzelnen Fällen als sinnvolle Alternative erscheinen; so im Fall therapieresistenter Tachykardien bei Präexzitations-Syndrom und bei intraktablen Kammertachykardien (vergleiche 2). 6. Schlußfolgerungen Auf Grund der dargestellten derzeitigen antiarrhythmischen Möglichkeiten läßt sich folgender differentialtherapeutischer Behandlungsplan formulieren (Tabelle 6): Die Sinustachykardie ist häufig durch Sedierung zu beeinflussen, gegebenenfalls durch Herzglykoside oder Betarezeptorenblocker, zum Beispiel Propranolol. — Die Sinusbradykardie läßt sich durch Parasympathikolytika oder Sympathikomimetika (Atropin, Alupent) kurzfristig beherrschen. Auf die Dauer ist meist ein elektrischer Schrittmacher notwendig. — Die supraventrikuläre Extrasystolie läßt sich, sofern sie überhaupt behandlungsbedürftig ist, mit Ajmalin, Betablockern, Verapamil, Propafenon, Chinidin oder Disopyramid behandeln. Bei der supraventrikulären Tachykardie kommen zunächst physikalische Maßnahmen in Frage: Sedierung, Vagusreiz (Karotisdruck, Bulbusdruck, Preßatmung usw.). Als vorteilhaft hat sich Verapamil erwiesen; gegebenenfalls kommen auch Betarezeptorenblocker, Herzglykoside, Chinidin, Aprindin, Propafenon oder Disopyramid in Betracht. In speziellen Fällen können elektrotherapeutische und kardiochirurgische Maßnahmen angewendet werden. Vorhofflattern und Vorhofflimmern bedürfen häufig der Glykosidtherapie, vor allem wegen der überleitungshemmenden Eigenschaften der Herzglykoside bei tachysystolischen Formen. Bei Vorhofflattern kommt auch die Elektrotherapie in Frage. Die verschiedenen bradykarden Rhythmusstörungen auf der Basis sinuatrialer oder atrioventrikulärer Blockierungen können dauerhaft meist nur mit einem elektrischen Schrittmacher behandelt werden. Dies gilt auch für die Bradyarrhythmia absoluta und das KarotissinusSyndrom. Die ventrikuläre Extrasystolle sollte mit Lidocain, Mexiletin, Ajmalin, Chinidin, Betarezeptorenblockern, Propafenon oder Aprindin behandelt werden. Bei Kammertachykardien besteht die Therapie in Lidocain, Mexiletin, Propafenon, Aprindin, Elektrostimulation, gegebenenfalls in herzchirurgischen Maßnahmen. Im Akutfall ist oft die Elektroschockbehandlung indiziert, die bei Kammerflimmern obligat ist. Literatur (1) Arzneimittelkommission der deutschen Arzteschaft: Eingeschränkte Anwendung von Amidonal. Dtsch. Ärztebl. 74 (1977) 2118 — (2) Guiraudon, G.; Fontaine, G.; Frank, R.; Barra, J.; Grosgogeat, Y.; Cabrol, C.: Encircling endocardial ventriculotomy, up-dated results, in: B. Lüderitz (Hrsg.): Ventrikuläre Herzrhythmusstörungen, Pathophysiologie, Klinik, Therapie, Springer-Verlag Berlin—HeidelbergNew York 1981 (im Druck) — (3) Lüderitz, B.: Elektrische Stimulation des Herzens, Diagnostik und Therapie kardialer Rhythmusstörungen (Unter Mitarbeit von Fleischmann, D. W.; Naumann d'Alnoncourt, C.; Schlepper, M.; Seipel, L.; Steinbeck, G.), Springer-Verlag Berlin—Heidelberg—New York 1979 - (4) Lüderitz, B.: Therapie der Herzrhythmusstörungen — Leitfaden für Klinik und Praxis, SpringerVerlag Berlin—Heidelberg—New York 1980- (5) Merx, W.: Mexiletin beim akuten Myokardinfarkt, in: B. Lüderitz (Hrsg.): Ventrikuläre Herzrhythmusstörungen — Pathophysiologie, Klinik, Therapie. Springer-Verlag Berlin—Heidelberg—New York 1981 (im Druck) — (6) Seipel, L.; Breithardt, G.; Loogen, F. (Hrsg.): Neue Aspekte der antiarrhythmischen Therapie — Erfahrungen mit Aprindin. Editio Cantor Aulendorf 1976 - (7) Steinbeck, G.; Manz, M.; Lüderitz, B.: Elektrostimulation bei tachykarden Rhythmusstörungen — Pathophysiologie und klinische Anwendung, in: B. Lüderitz (Hrsg.): Ventrikuläre Herzrhythmusstörungen, Pathophysiologie, Klinik, Therapie, Springer-Verlag Berlin—Heidelberg—New York 1981 (im Druck) Anschrift des Verfassers: Professor Dr. med. Berndt Lüderitz Medizinische Klinik I der Universität München Klinikum Großhadern Marchioninistraße 15 8000 München 70 Cimetidinversager Der H 2-Blocker Cimetidin nimmt seit einigen Jahren einen festen Platz in der Therapie peptischer Läsionen ein. Die hohe Ansprechquote, insbesondere bei Ulcus-duodeni-Patienten, darf jedoch nicht darüber hinwegtäuschen, daß es immer wieder Therapieversager gibt, die einer operativen Therapie zugeführt werden müssen. Die Autoren berichten über 16 von 50 Patienten (32 Prozent), bei denen Komplikationen der Ulkuskrankheit mit Cimetidin nicht beherrscht werden konnten. 8 Patienten waren mit der üblichen Dosis von 4 mal 300 mg insgesamt 7 bis 33 Tage lang behandelt worden, als in 6 Fällen eine Blutung und in 2 Fällen eine Perforation eintrat. Bei 6 weiteren Patienten konnte eine Ulkusblutung durch Cimetidin nicht unter Kontrolle gebracht werden. Bei zwei Patienten kam es 14 beziehungsweise 7 Tage nach Absetzen der Medikation zu einer Perforation beziehungsweise einem Rezidiv mit Blutung als Rebound-Phänomen. Schlußfolgerung Cimetidin wirkt nicht immer bei • prophylaktischer oder therapeutischer Indikation. Antazida sind mitunter zusätzlich • erforderlich zur Erreichung eines optimalen pH. (I) Um Therapieversager zu erfassen, sollte unter der Cimetidin-Therapie das aktuelle Magen-pH kontrolliert werden. O Der Einsatz der Substanz bei akuten Ulkuskomplikationen erscheint noch zweifelhaft. Bivins, B. A.; Rogers, E. L.; Rapp, R. P.; Sachatello, C. R.; Hyde, G. L.; Griffen, W. 0.: Clinical failures with cimetidine. Surgery 88 (1980) 417-424. Department of Surgery, University of Kentucky Medical Center, 800 Rose St., Lexington, KY 40536 DEUTSCHES ÄRZTEBLATT Heft 19 vom 7. Mai 1981 941