Makula-Degeneration Altersabhängige
Werbung

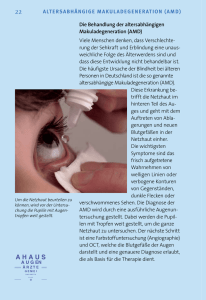
A l te rsa bh äng i ge M a ku la- Degenerat i on ››› Die altersabhängige Makula-Degeneration (kurz AMD) ist eine sehr häufige Ursache für eine schwere Sehstörung, bei der zunehmend das zentrale, also scharfe Sehen betroffen ist. Trotz eines fortschreitenden Sehverlusts kommt es auch im Spätstadium nicht zu einer völligen Erblindung. Die Orientierung im Raum bleibt erhalten, aber beispielsweise Lesen und Autofahren sind nicht mehr möglich. 2 activo winter 08/09 [ Makula-Degeneration ] Amsler Gitter Machen Sie den Test! Welche Symptome sind typisch für AMD? Die AMD verursacht keine Schmerzen. Meist merken die Betroffenen die ersten Anzeichen der Erkrankung als Nachlassen der Sehschärfe. In der Mitte des Schriftbilds sehen sie oft einen verschwommenen Fleck, Verzerrungen des Sehbilds oder einen grauen Schatten, der mit der Zeit grösser wird. Was ist eigentlich die Makula? Makula (auch gelber Fleck genannt) ist die medizinische Bezeichnung für die Netzhautmitte, die Stelle des schärfsten Sehens. Auf der Makula wird immer das abgebildet, was wir gerade direkt «ins Auge fassen», also fixieren, zum Beispiel das Erkennen von Gesichtern, Lesen, Fernsehen, Autofahren und die Uhrzeit ablesen. Die übrige Netzhaut (ausserhalb der Makula) ist unter anderem wichtig für das Erkennen von Bewegungen und unsere sichere Orientierung im Raum. Wir haben also ein grosses Gesichtsfeld, aber nur einen relativ kleinen Bildausschnitt im Zentrum, der gestochen scharf ist. Welche Ausprägungsformen der AMD gibt es? Im Frühstadium, das noch nicht zu Sehstörungen führen muss, sind im Makulabereich so genannte Drusen (gelblich-weisse, rundliche Stoffwechselabbauprodukte, Bild 1) oder unregelmässige Pigmentierungen erkennbar. Im Spätstadium kommt es zu einem Abfall der Sehschärfe. Hier unterscheidet man zwei Formen: 1. Die trockene Form, die etwa 85 Prozent der Patienten betrifft, langsam fortschreitet und bei der es zu einem landkartenähnlichen Abbau der Pigmentschicht der Netzhaut kommt (Bild 2). 2. Die feuchte Form, die etwa 15 Prozent der Patienten betrifft, meist schnell und dramatisch verläuft und die durch Gefässneubildungen der Aderhaut, Pigmentschichtabhebungen oder eine spezifische Narbenbildung im Bereich der Makula gekennzeichnet ist. Wie häufig ist die AMD? Die Häufigkeit der AMD nimmt mit dem Alter zu. Im Durchschnitt findet man Frühformen der AMD bereits bei jedem Fünften aller 65- bis 74-Jährigen und etwa bei jedem Dritten der über 75-Jährigen; das Endstadium ist in etwa bei 5% der Menschen im Alter zwischen 75 und 84 Jahren anzutreffen. Um Ihr Sehen selbst zu überprüfen, halten Sie die Abbildung in bequemer Lesedistanz (30-40 cm). Falls Sie eine Lesebrille oder Kontaktlinsen benutzen, tragen Sie diese auch bei diesem Test. Decken Sie ein Auge ab (!) und konzentrieren Sie sich mit dem anderen Auge auf den Punkt in der Mitte. Sehen Sie die Linien wellenförmig oder verschwommen, dann könnte dies ein Hinweis auf eine krankhafte Veränderung sein und Sie sollten unbedingt Ihren Augenarzt aufsuchen. Dieser Test ersetzt den Besuch bei Ihrem Augenarzt nicht, vielmehr kann er einen ersten Hinweis auf eine Verschlechterung des Sehens bieten. Was ist die Ursache für die AMD? Die Ursachen für die AMD sind noch nicht vollständig geklärt. Das Alter (deshalb «altersabhängig») stellt einen wichtigen, wenn auch nicht beeinflussbaren Risikofaktor dar: je älter der Mensch, desto anfälliger ist er. Obwohl in jedem alternden Auge vielfältige degenerative Veränderun- gen entstehen, entwickelt dennoch nur ein Teil der Menschen Sehschärfen mindernde Veränderungen. Individuelle Faktoren und genetische Veranlagung scheinen dabei eine Rolle zu spielen. Es gibt Hinweise, dass Arteriosklerose, Rauchen, Lichtexposition und geringe Serumkonzentrationen von Betakarotinoiden mit einem erhöhten Risiko von AMD einhergehen. Zudem sind Frauen etwas häufiger betroffen als Männer. Weitere Risikofaktoren sind die Haut- und Augenfarbe: Hellhäutige Menschen und Menschen mit blauen Augen erkranken häufiger an AMD als Menschen mit dunkel pigmentierter Regenbogenhaut. Wie kann AMD diagnostiziert werden? Bild 1 Bild 2 Die Diagnose der AMD kann nur der Augenarzt durch eine Untersuchung des Augenhintergrunds stellen. Erste Hinweise für eine AMD kann auch der Gitterlinientest, das so genannte AmslerNetz, liefern. Dabei handelt es sich um ein quadratisches Liniengitter mit einem zentralen Fixationspunkt (siehe oben). Wenn die Linien bei Fixierung dieses Punkts verzerrt oder wellig erscheinen, liegt der Verdacht auf eine Makuladegeneration nahe. [ Makula-Degeneration ] 3 activo winter 08/09 Bild 3 Bild 4 Zur Unterscheidung der verschiedenen Formen der AMD und zur Auswahl der späteren geeigneten Therapie ist die Farbstoff-Gefässdarstellung (Fluoreszenzangiographie) der Netzhaut ein wichtiges diagnostisches Mittel. Dabei wird Farbstofflösung in eine Armvene injiziert und verteilt sich über das Blut bis ins Auge. Dabei wird die Verteilung des Farbstoffs mit einer Augenhintergrundkamera verfolgt. Mit dieser Methode kann man Veränderungen wie undichte Gefässe oder Gefässneubildungen frühzeitig erkennen und die einzelnen AMD-Formen unterscheiden (Bild 3). Eine Verdickung der Netzhaut und das Ausmass von Flüssigkeit unter und in der Netzhaut lassen sich sehr genau mit der optischen Kohärenztomografie (OCT) bestimmen und im Verlauf kontrollieren (Bild 4). Bei der trockenen Form ist die Fundusautofluoreszenz sehr gut geeignet (Bild 5). Diese Methoden ermöglichen eine konkrete Einschätzung über das Ausmass der Krankheit als Grundlage für die Auswahl der geeigneten Behandlung. Kann die AMD geheilt werden? Eine erfolgreiche Behandlung der AMD ist auch heute noch nicht in jedem Fall möglich. Im Verlauf der letzten Jahre haben neue Medikamente aber grosse Verbesserungen und Erfolge für den Grossteil der Betroffe- 4 activo winter 08/09 nen gebracht. Für die Art der Therapie ist die Form der AMD entscheidend: Therapie der trockenen Form Die trockene Form ist auch heute nicht behandelbar, allerdings schreitet sie im Normalfall nur langsam fort. Das Risiko des Umschlagens in die feuchte Form kann durch ausgewogene Ernährung mit viel Obst und Gemüse vermindert werden. Eine grosse Studie hat gezeigt, dass eine spezielle Kombination von Vitaminen und Anti-Oxidanzien ebenfalls das Risiko vermindert (siehe unten). Therapie der feuchten Form Bei der Entstehung der feuchten AMD spielen lokal so genannte Botenstoffe (Gefässwachstumsfaktoren: VEGF) eine zentrale Rolle. Eine überschiessende Bildung von VEGF kann zu einem krankhaften Gefässwachstum unter die Netzhaut führen. Daher wurden Hemmstoffe gegen diesen Wachstumsfaktor entwickelt (VEGF-Hemmer). Diese führen durch eine Abdichtung der Blutgefässe zu einer Rückbildung der Flüssigkeitsansammlung in der Netzhaut und auch zu einer gewissen Rückbildung der Gefässe. Um Nebenwirkungen im Körper zu vermeiden, werden diese Medikamente mit einer feinen Nadel direkt in das Augeninnere in den Glaskörper injiziert (intravitreale Injektion). Dies muss zur Vermeidung von Infektionen unter sterilen Bedingungen wie bei einer Augenoperation vorgenommen werden. Diese Medikamente wirken nur eine bestimmte Zeit, in der Regel sind wieder- [ Makula-Degeneration ] Bild 5 holte Injektionen erforderlich. Generell können diese Medikamente bei allen Formen der feuchten AMD eingesetzt werden. Eine Behandlung in den fortgeschrittenen Narbenstadien ist hingegen mit diesen Medikamenten nicht sinnvoll. Vergrössernde Sehhilfen Viele Betroffene können durch vergrössernde Sehhilfen zumindest vorübergehend wieder ihre Lesefähigkeit erlangen. Es stehen je nach Bedürfnis Lupen, Lupenbrillen, Fernrohr- und Prismenlupenbrillen sowie elektronische Sehhilfen, wie Bildschirmlesegeräte, zur Verfügung. Die Fahrtauglichkeit ist aber nicht wieder zu erlangen. Ist die Früherkennung der AMD wichtig? Die Antwort ist ein klares Ja! Die Früherkennung der AMD hat eine grosse Bedeutung insbesondere bei der feuchten AMD, denn ein einmal eingetretener Sehverlust kann möglicherweise nicht mehr rückgängig gemacht werden. Eine rechtzeitige Diagnosestellung ist die Voraussetzung für eine erfolgreiche Behandlung, beispielsweise mit intravitrealen Injektionen (siehe oben). So sind regelmässige augenärztliche Kontrollen (ab dem 50. Lebensjahr 1-mal/Jahr) und die Selbstbeobachtung ausschlaggebend, um die Krankheit möglichst frühzeitig zu erkennen und Behandlungen rechtzeitig einzuleiten. Kann man der Krankheit vorbeugen oder ihr Fortschreiten verzögern? Rauchen, Sonne (insbesondere Licht der blauen Wellenlänge) und die Ernährung zählen zu den beeinflussbaren Grössen. Diese Faktoren können Sie positiv beeinflussen, um sich und Ihr Augenlicht zu schützen und der Krankheit vorzubeugen respektive den Verlauf zu verlangsamen: Nikotinstopp, Tragen einer Sonnenbrille am besten mit einem Blaufilter sowie eine vitamin- und nährstoffreiche Ernährung. Zu einer gesunden und vitaminreichen Ernährung sollten Sie täglich viel Obst und schonend gegartes Gemüse zu sich nehmen. So enthalten vor allem dunkelgrüne Blattgemüse für das Auge wichtige Antioxidanzien (Substanzen, welche die im Körperstoffwechsel entstehenden gefährlichen Sauerstoffradikalen neutralisieren und dadurch schützend wirken). Zudem haben Karotenoide in der Nahrung eine schützende Wirkung in der Netzhaut (Lutein und Zeaxanthin). Sie wirken als Radikalfänger und absorbieren bestimmte Wellenlängen des Lichts. Die Wirksamkeit von bestimmten Vitaminen und Mineralstoffen (Vitamin C, Beta-Karotin, Vitamin E und Zink) konnte in grossen Studien wissenschaftlich belegt werden. Das Risiko des Umschlagens der trockenen in die feuchte Form verringert sich nach längerer Einnahme. Ob diese Nahrungsergänzungsmittel beim Einzelnen in Frage kommen, sollte in jedem Fall vorher mit dem behandelnden Augenarzt geklärt werden. Weitere Informationen: Dr. med. Matthias C. Grieshaber, F.E.B.O. Facharzt FMH Augenheilkunde, speziell Augenchirurgie Belegarzt Hirslanden Klinik Belair Privatpraxis Bachstrasse 38 8200 Schaffhausen Tel. 052 624 76 32 Fax 052 625 00 62 [email protected]