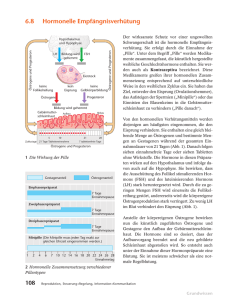
Prof. Binder ZF-FS
Werbung

Regler à Sollwert der Regelgröße Meßfühler à Istwert der Regelgröße Stellgröße à wirkt korrigierend auf die Regelgröße ein, so daß Soll- = Istwert Phospholipide in der Zellmembran: Außen Innen Phosphatidylcholin (1) Sphingomyelin Phosphatidylethanolamin Phosphatidylserin (-) Phosphatidylinositol (-) (1) würde innen Phospholipase A2 aktivieren (à Prostaglandinproduktion) (-) würde außen Blutgerinnung aktivieren Phospholipase A1 spaltet an 1 Phospholipase A2 spaltet an 2 (à Ausgangsprodukt für Prostaglandine / Leukotriene) Phospholipase B spaltet an 1 & 2 Phospholipase C spaltet an 3 Phospholipase D spaltet an 3 exkl. Phosphatgruppe Gelform platzsparend Solform platzbeanspruchend (in der Nähe von Ionophorenkanälen) Anästhetika konformieren weitere Lipide von der Gel in die Solform à Ionophore werden mechanisch am Öffnen behindert à Behinderung der Fortleitung der APs und somit der Schmerzfortleitung O-linked Oligosaccharide: Serin, Threonin, Hydroxylysin wenige Zuckerreste N-linked Oligosaccharide: Asparagin viele Zuckerreste Transportsysteme: A) passive T.: Diffusion durch Lipidschichte: 1. 2. 3. Wasser, kleine unpolare Moleküle. Fick’sches Gesetz Trägervermittelte Diffusion: z.B.: Glucosetransporter Diffusion durch Proteinporen: ADH-abhängige Epithelien: cADHá à Adenylatzyclase à cAMPá à größere Weite der Poren 4) Antiportsysteme: a) Cl/HCO3 b) organ. Säuren (Mitmem) c) Na/H (Niere; + Glukocortikoide, Hypokaliämie, Thyroxin, - Parathormon) d) Ca/Na(low affinity/high capacity Ca Eliminierungssystem) B) aktive T: Primär aktive Transportsysteme: P-Klasse: Protein wird phosphoryliert (Na/K-Pumpe, Ca-Pumpe, H/K-Pumpe) V-Klasse: transportieren immer H (in der Lysosomenmembran) F-Klasse: aus H-Gradient à ATP (in der inneren Mitochondrienmembran) P-170: Transport für hydrophobe, kationische Substanzen aus der Zelle hinaus P-100: Gallensäure aus der Leberzelle in die Gallenwege MOAT: Multispecific Organic Anion Transporter, konjungierte Substanzen aus der Leberzelle Na/K -Pumpe: elektrogen (3:2) à Ruhemembranpot, Kontrolle des Zellvolumens + T3, Aldosteron, Sympatikus - gdehnte Interspaces, Digitalisglykoside Ca-ATPase: high affinity/low capacity Ca-Eliminierungssystem / +CaCalmodulin, Proteinkinase-C H/K -ATPase: Säuresekretion in Niere und Magen C) Sekundär aktive Transporte: Monosaccharide, AS, Phosphat, NaCl/KCl Ursachen des Ruhemembranpotentials: Diffusionskomponente, Pumpenkomponente Ca-Calmodulin: Phosphorylase-Kinase Phosphodiesterase (cAMP-Kontrolle) MLCK (Myosin Light Chain Kinase) à Kontraktion beim glatten Muskel wird eingeleitet Phosphorylierung der Ca-ATPase Förderung v Sekretion, Exozytose Gap-junctions-Permeabilität wird erhöht Aktivierung d Phospholipase A2 Aktivierung der NAD-Kinase Fördert Neurotransmitterfreisetzung aus der Fülle der angebotenen Informationen auswählen (spez. Rezeptoren) 1. 2. auf verschiedene Signale gleich reagieren (einheitliche Signaltransduktion) G-Proteine: Gs-alpha: stimuliert AC à cAMP à Proteinkinase A à Serin-Threonin-Phosphorylierungen Gi-alpha: hemmt AC Gq-alpha: aktiviert Phospholipase C à PIP2à IP3: An Rezeptoren d ER à Ca-Ausschüttung ins Cytosol (à Ca-Calmodulin) DAG: fixiert und aktiviert (mit Kofaktor Phosphatidylserin) die Proteinkinase C Proteinkinase A à á PhosphorylaseKinase (Glycogenolyse) â Glycogensynthetase á hormonsensitive Lipase á Cholesterinesterase Adrenalin, Acetylcholin, ADH, Angiotensin II, TRH, Glucose an Bzellen à aktiviert Phospholipase C à IP3 Tyrosinkinasen: aktiviert durch Insulin, EGF, PDGF, CSF Arachidonsäure: DAG à Arach.Säure (über PLA2) Phosphatidylcholin à Arach.Säure + Lysolecithin (über PLA2) PLC und DAGLipase Cyclooxygenaseweg: à Thromboxan A2, Prostaglandine (E1, E2, I2 (Prostazyklin), F2) 5-Lipoxygenaseweg: à 5-Hydroperoxyeicosatetraensäure (5-HPETE) à Leukotrien B4, C4 LTC4 à D4, E4 à slow reacting substance of anaphylaxis (SRS-A) LTB4: Chemotaxis auf Leukos, Bildung von O2-Radikalen 15-Lipoxygenase Lipoxin A: Dilatation der Mikrozirkulation Lipoxin B: hemmt Cytotoxik von natural killer cells CYTOSKELETT Mikrotubuli: anterograder (- à + Kinein, retrograder Transport + à - Dynein, MTOC, Geißeln, Zilien) Aktin, Myosinfilamente Intermediärfilamente: Vitemin, Desmin, Saures Gliafaserprotein, Neurofilamente, Cytokeratine Mikrofilamente: Mikrovilli, Abschnürung, Bewegung von Amöben und Makrophagen EXTRAZELLULÄRE MATRIX Glykosaminoglykane: Hyluaronsäure, Proteoglykane (Heparan-, Dermatan-, Chondroitin-, Keratansulfat) Fibrillen: Kollagene I,II,III: KnochenKnorpelBindegewebe, IV: Basalmembran, VI: Cornea, IX: Knorpel /mit II Elastin Adhäsionsmoleküle: a) IG-Superfamilie (Homotypie) b) Cadherine (Zell-ZellAdhäsionen in Abhängigkeit von Ca-Ionen) c) Integrine (Zell-MatrixAdhäsionen über Vinculin, Talin, alphaActinin) d) Selektine (erst nach Stimulierung expremiert (GMP140 austhrombozyten und Endothelzellen) an Auswanderung der Lymphozyten beteiligt) GENETISCHE KONTROLLE Operon = Operatorgen (muß frei sein) + Strukturgen (Infos), Inducersubstanz, Repressor (Regulatorgen codiert) Proteine in DNA: Histone, Nicht-Histone: HMG (high mobility group) Präinitiationskomplex: im Bereich der Internucleosomen-DNA, aus Transkriptionsfaktoren, die durch phosphorylierung aktiviert werden können und sichj durch Zinkfinger an DNA binden CAAT-Box: Erkennungsstelle TATA-Box: Bindungsstelle der Polymerase II Mitogene <> Chalone K ANÄLE Na-K anäle: kurze Öffnungsdauer (0,1-0,4 ms) rasche Aktivierung (bei Potentialänderung um bereits 15mV) rasche Öffnungsgeschwindigkeit (150-500V/s) Aktivierbarkeit am besten bei –90mV, über –55mV inaktiviert Übererregbarkeit bei niedriger cCa(extr) Proteinkinase A phosphoryliert Na-Kanäle, sodaß sie vermindert erregbar sind. Ca-K anäle: L-Typ: Skelett- & Herzmuskel T-Typ: kurzfristig, niedrige Schwelle N-Typ: beim Eintreffen des AP à Ca-Einstrom à Transmitterfreisetzung P-Typ: Purkinje-Zellen lange Öffnungsdauer (1ms) langsame Aktivierung (bei Potentialänderung um 40mV) langsame Öffnungsgeschwindigkeit (2-8V/s) burstartiges Öffnen Dauerndes Öffnen unds Schließen der Kanäle bei Membranpotential über –20mV K -K anäle: schnell, mittelschnell, langsam, mit Verzögerung öffnende für Repolarisation (K-Ausstrom) verantwortlich Aktionspotentiale: positive Rückkoppelung: bei Öffnen weniger Na-Kanäle à Öffnen aller Na-Kanäle negative Rückkoppelung: K & Cl-Kanäle werden auch geöffnet Repolarisation: K-Ausstrom & Cl-Einstrom Aktivität der Na/K-ATPase steigt Auslösung: a) chemische Liganden an Rezeptor à Na-Influx (Azetylcholin an nikotinartige Rezeptoren) b) Mechanorezeptoren (über SAC/SIC) c) spontan (Herz) SAC (strech activated channels): Regulation des Zellvolumens Sinneszellen Muskelspindeln [Herz] Schrittmacherpotential = langsame diastolische Depolarisation: langsame Abnahme der K-Permeabilität à repolarisierende Wirkung des K behindert 1. 2. Ca-Influx (durch nicht vollständig verschlossene Ca-Kanäle, der das MP übers SP hebt) à MP nähert sich langsam dem Schwellenpotential à Inaktivierung d Na-Kanäle, sie gehen direkt von geschlossen aktiv in geschlossen inaktiv über. à nur Ca-APs im Herzen slow response potentiale (Anstieg der Ca-APs erfolgt langsamer als bei Na-APs) AV-K noten: bessere K-Leitfähigkeit à negativeres MP à langsamere Repolarisierung à kleinere Frequenz Sympathikus: beta1Rezeptoren erhöht cAMPiz – Ca-Anstieg à schnellere diastolische Depolarisation (Phase4) Hyperkaliämie Behinderung d K-Ausstroms in Extrazellulärflüssigkeit Phasen: schneller Anstieg des AP nach erreichen des SP a. b. kurze Plateauphase (charakteristisch für Herz) – ursache ist ein bei bereits –35mV einsetztender CaInflux über einen spez. Kanal c. d. Repolarisation (durch K-Efflux) Diastolische Depolarisation (charakteristisch für Herz) – K-.Permeabilität sinkt, Ca-Influx NEURONE fast axoplasmic flow: 400mm/d - Neuropeptide,...[Mikrotubuli] slow axoplasmic flow: 1-4mm/d - Mitochondrien,.. IPSP: * Abnahme des Membranwiderstands * Hyperpolarisation durch Öffnen von K/Cl-Kanälen Agonisten, partielle Agonisten (nicht so effektiv), Antagonisten, kompetetive Antagonisten (Bindung des Antagonisten reversibel) Entfernung der Transmitter aus synaptischen Spalt: 1) Abbau: Azetylcholin à Acetyl + Cholin 2) Abtransport: Adrenalin, Noradrenalin, GABA, Glutamat 3) Diffusion Exozytose der Transmitter abhängig von: Depolarisation Erhöhung der extra/intrazellulären cCa [hingegen Übererregbarkeit der Na-Kanäle bei niedriger extrazellulärer cCa – ist was anderes] MODULATIONEN: zeitliche, räumliche Summation / Bahnung präsynaptische Bahnung: Wiederholte Aktivierung erhöht Effektivität der synaptischen Übertragung (durch Restcalzium) postsynaptische Bahnung: durch längere AP-Serien (Tetanus) (via z/r Summation) postsynaptische heterosynaptische Bahnung: an sympathischen Ganglien gibt es slow-ESPS, die durch Acetylcholin vermittelt werden. Andere Synapsen sind dopaminerg und schütten Dopamin als Modulator aus, der eine erhöhte Amplitude der s-ESPS verursacht. präsynaptische heterosynaptische Bahnung: serotoninausschüttrende Neurone bewirken eine präsynaptische Blockierung der K-Kanäleà verzögerte Repolarisationà vermehrte Überträgerstoffausschüttung präsynaptische Hemmung: axoaxonal postsynaptische Hemmung: am Perikaryon nahe dem Ausgang des Axons synaptische Ermüdung: durch Anzahl der Vesikel à Beschränkung M USK EL Myosin Actin Tropomyosin Troponin (-C: Bindung an Ca, -I: Verhindert Bindung des Actin an Myosin, -T: Bindet an Aktin) Sarkomer (Z, I, H, A, M-Streifen) I) QUERGESTREIFTER M USK EL Ca an TN-C 1. 2. 3. 4. 5. 6. 7. TN-I wird desinhibiert (Bindungsstelle an Aktin wird frei): Ca an TN drücken Tropomyosinkette in die Rinne zwischen der Aktinfilamente Anheftung des Myosins Die im Myosin-Köpfchen lokalisierte ATPase wird durch Aktin in Anwesenheit von Mg aktiviert ATP à ADP + P gespalten à Aktin-Myosin-ADP-P-Komplex Abgabe von ADP + K ippen des M yosin-K öpfchens von 90° (Ausgangsstellung) à 50° Abgabe von P + K ippen in 45° (STABIL à Totenstarre) 8. 9. ATP bindet sich ans Myosin (Weichmacherwirkung) à dieses kann sich von Aktin loslösen Querbrücke (Myosinköpfchen) kehrt in den Anfangszustand zurück à bereit für neuerlichen Zyklus (37) Ca-Elimenierung: Ca wird durch Ca-Pumpe (high affinity/low capacity) und Ca/Na-Pumpe (low affinity/high capacity) eliminiert. Ca-Pumpe durch cAMP à Proteinkinase A phosphoryliert, aktiviert K K : gesteigert durch: hohes zytosolisches cCa hohe Ca-Pumpen-Aktiviät, weil mehr Ca aus SR ins Zytosol strömt 1. 2. hohe Ca-Pumpen-Aktivität, weil Ca in sarkoplasmatischen Retikulum gespeichert ist (für nächsten Kontraktionsvorgang) und Ca nicht ins Interstitium (durch Ca/Na-Pumpe) verloren geht. Beide Mechanismen sind durch Phosphorylierung der Ca-Pumpe durch die Proteinkinase A cAM P-abhängig ! durch hohe AP-Frequenz kann Ca nicht aus Zytosol herausgepumpt werden - Tetanus Isotonische, isovolumetrische Kontraktion ATP-Bereitstellung durch: 1) Oxidative Phosphorylierung 2) Glycolyse 3) Abbau von Kreatinphosphat 2) GLATTER M USKEL: M ulti-Unit-Typ: Erregung entsteht durch vegetative Efferenzen – Varikositäten = Synapsen Single-Unit-Typ (Visceraler Typ): myogene Selbsterregung, basaler myogener Tonus. Vom maximalen diastolischen Potential aus strömen Ca-Ionen durch nicht vollständig verschlossene Ca-Kanäle ins Zellinnere, wodurch schließlich das SP überschritten wird. Vegetatives NS kann modulierend eingreifen Tonus bereits bei geringer APFolge Dehnung der glatten Muskelzellen wird mit Kontraktion beantwortet (mittels SAC) – außer bei Gefäße des kleinen Kreislaufs (à Kapazitätsgefäße) Kontraktion durch: 1) Öffnen der Ca-Kanäle 2) Ca-Pumpe des ER (IP3-abhängig) 1. Aktin ist bei niedriger cCa an Caldesmon gebunden, welches die Bindungsstellen für den Myosinkopf blockiert. Erhöht sich die cCa, bildet es mit Calmodulin einen Ca-Calmodulin-K omplex: wird an Caldesmon gebunden 2. 3. 4. 1. a. b. aktiviert eine Proteinkinase, die Caldesmon phosphoryliert Dadurch wird Caldesmon vom Aktinfilament entfernt, die Myosinbindungsstelle wird frei. M yosin Ca-Calmodulin aktiviert und phosphoryliert MLCK MLCK phosphoryliert Myosin DEAKTIVIERUNG der MLCK durch: Phosphorylierung der M LCK : Adrenalin à b -Rezeptoren à Adenylatzyclase à cAMP à EINE 1. Proteinkinase à Bindung an CaCalmodulin gehemmt, Muskel relaxiert 2) IP3-K askade à DAG à Aktivierung der Proteinkinase C à á Ca-ATPase Ca-Calmodulin aktiviert: Phosphodiesterase: cAMP à AMP (siehe oben) à Deaktivierung Ca-ATPase: pumpt Ca in ER das heißt für cAM P: Herz: Aktivierung der Ca-Pumpe damit STEIGERUNG KK glatter M uskel: durch Adrenalin stimuliert à DEAKTIVIERUNG der MLCK ZENTRALE VEGETATIVE REGULATION Integrative Koordination der Organsysteme: Neurohormonales System à Vegetatives Nervensystem Hormonsystem à parakrines System endokrines System Animalisches System: sensomotorisches System mit zugehörigen Antriebsmechanismen Zentren in der medulla oblongata: HerzKreislaufZentrum (HK Z): a) Vasomotorenzentrum: vasomotorische sympathische Fasern (Vasokonstriktorneuronen) zu Widerstandsgefäßen (Peripherie). Niere (Renin-Angiotensin-System) Nebenniere (Adrenalin) werden von hier aus innerviert b) Herzaccelerationszentrum: sympathische Fasern zum Herz c) Herz hemmungszentrum: parasympathische Fasern zum Herz Atemzentrum (AZ): a) medullärer Teil (entläßt n. phrenicus; alleine nur Schnappatmung) b) apneustisches Zentrum (verursacht dauernde Inspiration, die nur durch c) oder rückgekoppelt durch vagale Hering-Breuer-Afferenzen unterbrochen werden kann) c) pneumotaktisches Zentrum (nach 2s Expiration) Übergeordnete Zentren: Hypothalamus: 1) Ursprung zweier Nervensysteme: *) zentraler Parasympathicus *) acetylcholinerger Sympathicus (Teile des Sympathikus, die in der Peripherie eine Gefäßerschlaffung bewirken) 2) zentrales Steuerorgan der Hormonsysteme (Neurohormone = releasing & inhibiting factors an Hypophyse) 3) andere vegetative Funktionen (Hunger, Durst, Abwehrverhalten) Hypophysenvorderlappen (ausschließlich über Neurohormone reguliert) *) Notfallshormone: Adrenocorticotropes Hormon (ACTH), Wachstumshormon (GH), Prolaktin *) Nicht-Notfallshormone: Thyreoideastimulierendes Hormon (TSH), Gonadotropine (FSH, LH) #) Corticotropine / Lipoproteine: ACTH, b -Lipoprotein, b -Endorphin ß Pro-opiomelanocortin (POM C) #) Glykoproteine: FSH, LH, TSH #) Somatomammotropine: GH, PRL Hypophysenzwischenlappen POMC à a -, b -, g -MSH (MelanozytenStimulierendesHormon), a -Endorphin (endogenes Morphin) Hypophysenhinterlappen In den HHL reichen die Axone des n. supraopticus & paraventricularis des hypothalamus. in ihnen wird ADH (an Neurophysin II) und Oxytocin (an Neurophysin I gebunden) gebildet und mittels Vesikeln in den HHL transportiert. Limbisches System Formatio retikularis à Hypothalamus à limbisches System gyrus cinguli gyrus parahippocampalis gyrus paratermalis corpus amygdaloideum septumkerne hippocampus corpora mamillaria a) Emotionen & Gefühle b) Prägung von Verhaltensmustern und des Sexualverhaltens c) Orientierungs- & Aufmerksamkeitsreaktionen d) Lernprozesse spärliche Verbindung zum Neokortex viele Verbindungen zum Hypothalamus periphere Regelzentren: Blutzuckerspiegel (Inselapparat des Pankreas) cCaPlasma (á :Parathyroidea: Parathormon / â Thyroidea: Calcitonin) à Knochen, Darm, Niere Volumenkontrolle (Na) Funktionsweise der Zentralen Koordinationssysteme: Ventrikeldruck (hoch-, niederdruckrezeptoren,<> ADH) Atemzentrum (LiquorpCO2, Glomusgewebe pCO2, Thermoregulationszentrum im Hypothalamus) Thermoregulation (Erwärmungsantwort über Vasomotorenzentrum, Abkühlungsreaktion über AchSympathik.) Volumenkontrolle (Osmorezeptoren, Niederdruckrezeptoren =f Druck und Volumen) à ADH Hunger Afferenzen: ungefiltert via Thalamus wahrgenommen (Sehen, Hören) im Thalamus gefiltert (Berührungen) im Thalamus gefiltert und viszerale Reflexe auslösend (Temperatur, Schmerz, Hunger) mit Thalamus nicht in Kontakt stehende Afferenzen, die nicht bewußt werden Umschaltung zu spezifischen Projektionskernen (in der Hirnrinde) unspezifischen Projektionskernen (Änderung der Gesamtaktivität des NS) Gedächtnis & Lernen APLYSIA-Kiemenreflex Lernprozeß am Menschen Durch Schlag auf Kopf wird dauernde Depolarisation Serotonin frei (postsynaptisch ü/ Serotoninrezeptoren)à NMDA-Rezeptor wird frei (Mg weg) cAM P Steigerung à M. stark depol. & Glutamat muß binden Proteinkinase A à vermehrter Ca-Influx Phosphorylierung des Ca-K anals à lokale Veränderung verstärkte Transmitterfreisetzung K ONTROLLE DER M OTORIK 1) Spinaler Ebene 2) Cerebellärer Ebene 3) Basalganglionärer Ebene 1) SPINALE STEUERMECHANISMEN Muskelspindeln: Nr Faserty Qualität . p Ia Muskelspindelafferenzen (mit anulospiraler Endigung – Kernsack- & Aa Kernkettenfaser) Ib Sehnenspindelafferenzen Aa II Muskelspindelafferenzen (blütendoldenartige Endigung – nur Kernkettenfaser) Ab Muskelspindelefferenzen g m/s 70 120 30-70 Monosynaptischer Eigenreflex: Ia Fasern melden Längenänderung Synapse zu a -Motoneuronen 2. 3. Hemmung des Antagoisten über inhibitorische Interneurone II-Fasern 1) Bahnen Flexoren, hemmen Extensoren Hemmungen: Rehshaw-Zellen sind Interneurone, die die Motoneurone hemmen, die sie aktiviert haben recurrente Hemmung II-Fasern hemmen Ia-Fasern von Muskelspindeln vor der Synapse mit a -Motoneuronen Ia-Interneurone werden von Ia-Fasern aktiviert und hemmen Antagonisten Ib-Interneuone werden von Ib-Fasern von Sehnenspindeln aktiviert und hemmen a -Motoneurone (bineuraler inhibitorischer Reflex) CEREBELLÄRE STEUERUNG Archicerebellum: Nodulus, Flocculus Afferenzen von Vestibulariskerngebieten Efferenzen über ncll. fastigii und Deiter'schen Kern (Vestibulariskern) à Einfluß auf spinale Motorik Paläocerebellum: Uvula, Pyramis Afferenzen aus Rückenmark (propriozeptive Reize von Muskel- & Sehnenspindeln) Efferenzen über ncll. globosi & emboliformes zum ncl. ruber à Einfluß auf spinale Motorik Neocerebellum: Kleinhirnhälften Afferenzen: Efferenzen der Pyramidenbahn als Efferenzkopie zum Kleinhirn Efferenzen: über ncl. dentatus, nucl. ruber bzw. Thalamus. Von hier aus: Einfluß auf spinale Motorik Einfluß auf nachfolgenden Handlungsentwurf im sekundär motorischen Cortex (Area 6): prämotorischer Kortex: exakt koordinierte Muskelinnervation supplementärmotorischer Kortex: Planung der Bewegung Aufrechterhaltung des Gleichgewicht 1. 2. 3. Kontrolle und Modifikation der motorischen Efferenzen (Muskeltonus,...) Präzisierung der Willkürbewegungen Ataxie: Störungen des Gleichgewichts Intentionstremor: Zittern der Finger bei Präzisionsbewegungen Asynergie: gestörtes Zusammenwirken von Synergisten, Antagonisten und Agonisten Dysmetrie: Koordinationsstörungen (Hyper-, Hypometrie) Adiadochokinese: rasch aufeinanderfolgende Bewegungen können nicht ausgeführt werden Erhöhung des Muskeltonus Rebound-Phänomen: bewegung kann nicht abrupt abgebremst werden Striatum vermittelt Hemmungen Erregung der strionigralen Bahn verursacht dopaminerge negative Rückkoppelung über nigrostriatale Bahnen. Diese dopaminerge Verbindung soll die hemmende Funktion des Striatum abschwächen Parkinson’sche Krankheit: Akinese: Bewegungen verarmen Rigor: Erhöhung des Muskeltonus Tremor: Muskelzittern Degenerative Störung der Basalganglien: Hemmende Wirkung des Striatum auf das Pallidum fällt aus: Hyperkinetisch-hypotone Störungen: Chorea: tickartige Zuckungen bei hypotoner Muskulatur Athetose: wurmförmige Bewegungen bei krampfhafter Muskelaktion Dystonie: fehlerhafter Tonus DAS VEGETATIVE NERVENSYSTEM motor. Endplatte: APà Acetylcholin à nicotinartige Ach-Rezeptoren à Öffnen der Na/K-Kanäle à AP Viszeromotorisches System: a) 2x Erregungsübertragung b) 2 anatomisch, mikromorphologisch, funktionell unterschiedliche Systeme c) nicht gleichartige Effektororgane Erregungsübertragung Präsynaptisches auf Postsynaptisches Neuron Postsynaptisches Neuron auf Überträgerorgan SYMPATHIKUS ACh über nicotinartige Ach-Rezeptoren Noradrenalin bzw. Adrenalin auf a -Rezeptoren à IP3-Mechanismus b -Rezeptoren à cAMP-Effekte PARASYMPATHIKUS ACh über nicotinartige ACh-Rezeptoren Ach über muskarinartige ACh-Rezeptoren á IP3, â cAMP tasächliche Wirkung hängt ab von: Zahl und Art der Rezeptoren Zahl und Art der vegetativen Nervenendigungen Dauer und Intensität der Erregung überregionalen Reaktionsmustern (Stoffwechsellage,...) SYMPATHIKUS Grundaktivität geht von der Ventrolateraler Medulla Oblongata aus Perikarya der präsynaptischen Neuronen in den Seitenhörner Th1-L3 Sympathikotonus (Grundaktivität) nicht von höheren Zentren abhängig Aktivierung der sympathiko-excitatorischen Neurone in der VLM erfolgen durch: spinale Aff. · · · · · · periphere, arterielle Chemorezeptoren Anstieg des arteriellen pCO2 zerebrale Ischämie Afferenzen aus Hypothalamus und anderen höheren vegetativen Regelzentren hemmende Afferenzen nur von Pressorezeptoren Aufbau: Tyrosin (hydroxyliert) à DOPA (decarboxyliert) à Dopamin (hydroxyliert) à Noradrenalinà Methliert zu Adrenalin Abbau: a) 70%: re-uptake b) 30%: durch MAO (Mono-Amino-Oxidase) und COMT (Catechol-O-Methyl-Transferase) à Vanillin-Mandelsäure a 1-Rezeptoren: Vorkommen: vor allem in den glatten Muskelzellen der Gefäße Funktion: vor allem Gefäßkonstriktion Reagieren auf Noradrenalin. Besetzung löst IP3-Kaskade aus: a 2-Rezeptoren Vorkommen: [postganglionär] präsynaptische Membran , Membran des Effektororgans (in weiterer Entfernung) Funktion: negative Rückkoppelung Reagieren auf Noradrenalin präsynaptische Membran: Hemmung einer weiteren Noradrenalin-Ausschüttung durch cAMP-Senkung postsynaptische Membran: cAMP-Senkung, Ca-Einstrom, Hemmung des G-Proteins für a 1- und b -Rezeptoren b 1-Rezeptoren Vorkommen: Membran der Herzmuskelzellen reagieren vor allem auf Adrenalin (auch auf Noradrenalin) Besetzung löst cAMP-Kaskade aus: Diese Enzyme fördern eine verstärkte, verkürzte Muskelkontraktion: positiv inotrop (KK) positiv dromodrop (Überleitgeschwindigkeit des Erregungsbildungs- & überleitungssystem) positiv chromodrop (Herzfrequenz) positiv bathmotrop (Erregbarkeit der HMfaser) cAMP wird durch Phosphodiesterase in 5’AMP abgebaut PDE-Hemmer: Coffein,... à cAMP-Wirkung verstärkt b 2-Rezeptoren Vorkommen: stoffwechselaktive Zellen, glatte Muskelzellen (Gefäße, Bronchiolen, Gastrointestinaltrakt, Uterus) ebenfalls cAMP-Kaskade: folgende Enzyme aktiviert die Proteinkinase A durch Serin-Threonin-Phosphorylierungen in der: Nikotinartige Ach-Rezeptoren: 1) motorische Endplatten 2) Umschaltsynapsen voon prä- auf postsynaptisch bei Sympatikus & Parasympatikus PARASYM PATHIK US über muscarinartige Ach-Rezeptoren à á IP3, â cAMP Ach durch Ach-Esterase à Essigsäure (wird abgebaut) & Cholin (re-uptake, durch Cholinacetyltransferase (CAT) mit Acetyl-CoA gekoppelt M uskarinartige Rezeptoren: M1 M2 M3 M4 M5 ZNS HERZ (v.a.) ? DRÜSEN (v.a.) ? Aktivierung der IP3-Kaskade à á IP3 Gi-vermittelte Hemmung der AC à â cAMP [sowie] Aktivierung der K-Kanäle Gi-vermittelte Hemmung der AC à â cAMP Aktivierung der IP3-Kaskade Aktivierung der IP3-Kaskade Beispiele: á IP3: Kontraktion der glatten Muskulatur des Gastrointestinaltraktes der glatten Muskulatur der Bronchiolen des m. sphincter pupillae des detrusor der Harnblase Sekretion der Speicheldrüsen â cAMP: Herz: negativ inotrop, dromotrop, chronotrop Sympatikus: a 1à IP3 (Vasokonstriktion) Gefäße ß1à cAMP (+Herz) Herz b 2à cAMP (Energiegewinn, Dilatation) Gefäße, metabolische Zellen Parasympathikus: M2 à â cAMP (-Herz), K-Kanäle Herz M4 à IP3 (Sekretion) Drüsen M1 à vermehrte Neurotransmitterfreisetzung ZNS [Anregung der GI-Drüsen passiert parasympatisch; direkte parasympathische Gefäßinnervation nur an äußeren Genitalen und kleinen Gefäßen der Pia mater] VASOAKTIVE SUBSTANZEN UND IHRE WIRKUNG AUF DEN GESAM TK REISLAUF Durchblutungsregulation: 1) Modulation der KK und f des Herzens 2) Veränderung des lokalen Gefäßtonus 3) Veränderung der Blutmenge in den Kapazitätsgefäßen (=Venen) Veränderung des lokalen Gefäßtonus Meßstellen im ganzen Kreislauf (Hoch- bzw. Niederdruckrezeptoren) à HKZ à Output des vegetativen NS lokal gebildete Substanzen, lokal gebildete Transmitter, physikalische Reize Hormone Reize gelangen entweder über Endothelzellen (Vermittler von Signalen aus Blutgefäß à Muskelzelle) oder direkt über Rezeptoren der Muskelzelle (Sympathikus) zur Muskelzelle ENDOTHELZELLEN Aufgaben der Endothelzellen: Trennt Blutstrom vom umgebenden Gewebe erlaubt Austausch von Nährstoffen & Metaboliten Aufnahme und Inaktivierung von zirkulierendem Noradrenalin und Serotonin In Lungenkapillaren und Glomerulum-Kappilaren: Angiotensin I à Angiotensin II, Inaktivierung des Bradykinin Synthese und Sekretion von Arachidonsäuremetaboliten (z.B.: PGI2 – Prostazyklin, TXA2) Verhindert intravasale Blutgerinnung und Thrombenentstehung Endothelabhängige Vasodilatation PGI2 (Prostazyklin) wird ebenfalls in der Endothelzelle synthetisiert und wirkt strak vasodilatatorisch 1. 2. EDRF (endothelium –derived relaxing factor) = NO, diese aktiviert eine im Zytosol der glatten Muskelzelle lokalisierte Guanylatcyclase à cGMO à Relaxation. EDRF wird durch eine Calmodulinabhängige NO-Synthetase aus L-Arginin freigesetzt. ACh à muskarinartige Rezeptoren an Endothel à EDRF a. b. lokale Mediatoren (Arachidonsäuremetaboliten, Bradykinin, Histamin, VIP, Substanz P,...) à EDRF c. Hormone: negativ rückkoppelnd über a 2-Rezeptoren, die bei Noradrenalinwirkung eine EDRFSynthese auslösen. An Cerebralarterien über ADH und Oxytoxin d. e. Scherkräfte über EDRF Substanzen der Blutgerinnung: z.B.: Thrombin – nur bei intaktem Gefäße à EDRF Endothelabhängige Vasokonstriktion Endothelin: ET1 à an allen Endothelzellen ET2 à GI-Trakt ET3 à Darmtrakt und Niere VIC à Vasoactive intestinal contractor Über Adrenalin-/Thrombinstimulation aber auch über Dehnung des Blutgefäßes wird ET1 ausgeschüttet. ET1 aktiviert Phospholipase A2 à Öffnung der intrazellulären Ca-Speicher. ET1 führt zu einer vermehrten Synthese von TXA2 und PGI2. TRANSM ITTER DES VEGETATIVEN NS Catecholamine: Adrenalin und Noradrenalin: Kontraktion über a 1-Rezeptoren und Dilatation über b 2-Rezeptoren. Dopamin: D im Blut nach Ausschüttung aus NNM à Vasodilatation an Niere und Mesenterien Vasokonstriktion an anderen Gefäßen positiv inotrop am Herzen über b 1-Rezeptoren regt Schweißdrüsensekretion an ZNS: Schizophrenie: á cDopamin, á D2-Rezeptoren, D2-Rezeptoreninsuffizienz D1-Rezeptoren: Gs-Transducerà á cAMPà Dilatation (vergleiche b 2-Rezeptoren) D2-Rezeptoren: Gi-Transducerà â cAMPà (keine Dilatation) D3-Rezeptoren: Wiederaufnahme des Dopamin à Abbau über MAO und COMT (s.S.9) Acetylcholin: Transmitter in: somatomotorischen Neuronen (nicotinerg) alle vegetative präganglionäre Neurone (nicotinerg) parasympathische postganglionäre Neuronen (muscarinerg) cholinerger-dopaminerger Teil des Sympathikus (EDRF-vermittelt!!): zusammen mit ACh wird VIP (vasoaktives intestinales peptid) ausgeschüttet. Dieses unterstützt ACh in seiner vasodilatatorischen Wirkung. Im Rahmen der Temperaturregulation zur Abgabe von Wärme(unten): Vasodilatation der Hautgefäße Vermehrung der Schweißdrüsensekretion: indem es die Freisetzung von Kallikreinen aus Schweißzellen katalysiert. Kallikrein spaltet plasmatisches Kininogen in gefäßaktive Metabolite (Bradikinin, Kallidin,...) à Durchblutung der Schweißdrüsen wird angeregt. VIP als Kotransmitter. Verminderung des Muskeltonus ZNS: ARAS (aufsteigendes retikuläres System) à wichtiger Faktor im Schlaf-Wach-Rythmus [Anregung der GI-Drüsen passiert parasympatisch; direkte parasympathische Gefäßinnervation nur an äußeren Genitalen und kleinen Gefäßen der Pia mater] BIOGENE AM INE Serotonin (produziert in neuroendokrinen Zellen im ganzen Körper) Förderung der Sekrteionstätigkeit der GI-Drüsen lokale Vasokonstriktion der Gefäße in GI-Trakt, Lunge, Niere, kleine Gefäße der Pia mater Zunahme der Motilität des GI-Traktes Bestandteil der e-dichten Granula der Thrombozyten. Bei Adhäsion à Ausschüttung à Vasokonstriktion und Erhöhung der Gefäßpermeabilität ZNS: Serotonin zur Schlafanbahnung notwendig: à Zerstörung sorotoninerger Neurone im locus coeruleus à Ausfall des REM-Schlafes (LSD kann es substituieren) 5HT1a(-d)-Rezeptoren: an präsynaptischer Membran à Wiederaufnahme und Inaktivierung von Serotonin 5HT2-Rezeptor: Kontraktion, der glatten Muskulatur, Thrombozytenaggregation 5HT3-Rezeptor: periphere Gewebe und Gehirn 5HT4-Rezeptor: ? 5HT1,2,4 reagieren über Gq oder Gs-Transducer 5HT3: Na-Ionen-Kanal Histamin in Mastzellen, basophilen Granulozyten, Thrombozyten, Zellen der Magenmucosa Axon-Reflex: spielt eine wesentliche Rolle bei Entzündungen nonizeptive Fasern erregt à geben an periph. Ende Substanz P & CGRP (calzitonine-gene-related peptide) ab à Vasodilatation und Degranulation der Mastzellen à Histamin wird abgegeben à vermittelt Schmerzempfindung à nonizeptive Fasern erregt à Degranulation von Mastzellen durch: Substanz P IgE-AK GI-Trakt: CCK (Cholecystokinin), und Gastrin H1-Rezeptor: 1) IP3-Kaskade à Kontraktion glatter Muskulatur (Gefäße >80m m, Darm-, Uterusmuskulatur) 2) á Permeabilität von Gefäßen (Kontraktion der Endothelzellen!!) 3) á Catecholaminausschüttung in NNM 4) Reizung nonizeptiver Nervenendigungen H2-Rezeptor: 1) cAMP-Kaskade à Dilatation der Gefäßmuskulatur von Gefäßen <80m m) 2) Herz: positive In-& Chronotropie 3) Belegzellen: HCl-Sekretion cAMPà ProteinkinaseAà H/K-Pumpe-à H-Sekretion H3-Rezeptor: 1) an Mastzellen selbst à Unterdrückung weiterer Degranulationen (neg. feedback) V. ANDERE VASOAK TIVE SUBSTANZEN a) CGRP (calcitonine gene related peptide) vom selben Gebn codiert wie Calcitonin Wo: CGRPa mit Substanz P am peripheren Ende nonizeptiver Neurone, Neurotransmitter bei Riechfasern CGRPb wichtig im GI-Trakt Funktion: Vasodilatation Beteiligung an Entstehung entzündlicher Reaktionen b) Neuropeptid Y Wo: Cotransmitter an postganglionären sympathischen Nervenendigungen, Neuronen der medulla, hypothalam,.. Funktion: potenziert Wirkung des Nor-adrenalin und ist ein Vasokonstriktor c) Substanz P NGF (nerve growth factor): fördert Synthese von Neuropeptiden (zB Substanz P) Wo: Axonreflex, Retina, Gehirn, GI-Trakt Funktion: Entzündungsreaktion GI-Trakt: von neuroendokrinen Zellen ans Gewebe abgegeben à sekretionsfördernd kurbelt GI-Motilität an lokale Vasodilatation, Permeabilitätssteigerung, Plasmaaustritt, Diapedese v Abwehrzellen Hinterhorn: Transmitter zur Weiterleitung von nonizeptiven Signalen d) Kallikrein-K inin-System Kinine = Verbindung zwischen Blutgerinnung und Abwehrsystem Bradykinin, Kallidin a) Präkallikrein à Kallikrein Prakallikrein/HMW-Kininogen/(XIb)-KOMPLEX An negativer Oberfläche (Gefäßverletztung) liegt dieser so bei XIIa, daß XIIa Präkallikrein in Kallikrein spaltet b) Kallikrein: HMW-/LMW-Kininogen werden in entsprechende Kinine gespalten: Plasmakallikrein à hauptsächlich auf HMW-Kininogen · · 1. 2. 3. Gewebskallikrein à HMW-&LMW-Kininogen koppeln positiv auf XII (Hagemann) zurück Zur besseren Durchblutung der Drüsenzellen von diesen selbst abgegeben (unten) Umstellung des fetalen Kreislaufs: Kontraktion von Nabelstrangarterie und ductus Botalli (auch â PGI2) 4. Prorenin à Renin (à Angiotensin I über Kininase II (=ACE) à Angiotensin II (Vasokontraktion à verhindert ein Überhandnehmen der Kininwirkungen (Vasodilatation))) ähnliche Wirkungen wie Kallikrein: Serinproteasen (Trypsin, Plasmin, Elastase) c) Kallidin, Bradykinin: Konstriktion glatter Muskelzellen (MLCK-Aktivierung) und der Bronchien Dilatation der Blutgefäße (EDRF) Erhöhung der Gefäßpermeabilität Abbau der Kinine: durch Kininase (Kininase I, Kininase II (ACE), Chymotrypsin) e) VIP (Vasoaktives Intestinales Peptid) Wo: GI, Gehirn, Retina, postganglionäre cholinerge Neuronen, gewisse sensible Nervenendigungen Funktion: aktive Vasodilatation 1. 2. 3. 4. Kotransmitter an cholinergen postganglionären Neuronen: à potenziert Wirkung des ACh: a) Vasodilatation (unten) b) Aktivierung der Schweißdrüsen durch ACh/dopaminergen Symp. c) parasymathische Dilatation der corpora cavernosa GI: Inhibiert als GI-Hormon die Sekretion von Gastrin GI: Sekretion von Cl und damit auch H20 aus Lieberkühn'schen Krypten 5. 6. GI: D,I,K-Zellen à Sekretion ZNS: Neurotransmitter (mit Substanz P) bei V, IX, X Mit VIP & ACh wird GRP (gastrin releasing peptide) freigesetzt, welches negativ auf VIP rückkoppelt f) Renin – Angiotensin II - System Renin: im juxtaglomerulären Apparat: Prärenin mittels PlasmaK allikrein à Renin Stimuli zur Reninausschüttung: 1) Verminderung des Extrazellulärvolumens 2) Blutdrucksenkung (Messung mittels intraarterioler Barorezeptoren in der Niere) 3) Abnahme des Cl-, Na-Transports, Hypokaliämie (Messung des Teilchenstroms in der Macula densa d. Niere) 4) Sympathikusaktivierung (über b 1-Rezeptoren) 5) PGI (va. PGI2) wirken auf juxtaglomulären Apparat 6) Erhöhter Spiegel an Catecholaminen Renin hat eine hohe Affinität zu Angiotensin, das in der Leber durch Östrogen- & Glukocorticoidstimulation ausgeschüttet wird. Angiotensinogen mittels Renin à Angiotensin I mittels ACE (K ininase II) à Angiotensin II Angiotensin II: Wo: ACE vor allem in den pulmonalen Endothelzellen vorhanden à Lunge = Hauptbildungsort v Angiotensin II Rezeptoren: AT1-Rezeptor: IP3-Mechanismus à Erhöhung der Intrazellulären cCa AT2-Rezeptor: fetal Wirkungen: starke Vasokonstriktion 1. 2. NNR: Einleitung der Mineralcorticoidsynthese (Prognenolon) à Aldesteron à Na/H2O-Retention à á EZV und Teilchenstrom à neg. feedback zur Reninausschüttung 3) Gehirn: wirkt an cirkumventrikulären Organen: a) Neurohypophyse à Abgabe von ADH b) Area Postrema (Boden 4. Ventrikel) à allg. Blutdrucká c) organum vasculosum laminae terminalis (OVLT) à Aktivierung des Durstzentrums d) subfornikales Organ à ebenfalls Aktivierung des Durstzentrums Abbau: à mittels Angiotensinase zu Angiotensin III abgebaut Erythropoetin: 85%: Endothel der peritubulären Kapillaren der Niere 15%: Hepatozyten, Kupfer'sche Sternzellen in der Leber Ausschüttung: Androgenstimulation und Hypoxie in den Mesangiumzellen (über PGL2 à cAMP) g) ADH (Anti-Diuretisches Hormon, früher Vasopressin) Bildung: Wird gemeinsam mit Oxytocin in Ncl. supraoptikus und ncl. paraventrikularis synthetisiert und an Neurophysin I gebunden (als Präcuror – Vorform) über den tractus supraopticohypophysialis in den HHL (Neurohypophyse) ausgeschüttet und in den Herring’schen Auftreibungen gespeichert. Freisetzung: wenn Plasmaosmolarität einen Wert von 285mmol/l übersteigt 1. 2. wenn Volumsrezeptoren in v. cava und re. Vorhof eine Abnahme des Blutvolumens (durch verminderte Dehnung) melden +) Angiotensin II, Schmerzen, Blutverlust, Erbrechen, Streß, Morphine, Nicotine –) Alkohol Rezeptoren: V1a IP3, cCaá Vasokonstr. an Blutgefäßen, Mesangiumzellen, Leber, ZNS (nur in unphysiol. hohen c) V1b IP3, cCaá va. am Hypophysenvorderlappen à ACTH-Sekretion V2 CAMP va. an der Niere à Wasserrückresorption – in distalen tubuli, sammelrohre, colon und damit Konzentrierung des Harnes ZNS: postive Beeinflussung des Langzeitgedächtnis & Lernverhalten Freisetzung des vWillebrandFaktors aus Endothelzellen Störungen: SIADH (Syndrom der inadequaten ADH Sekretion: á H2Orückresorption, â Aldosteronfreisetzung à á EZV bei gleichzeitigem Mineralstoffverlust im Harn (Ursache: ADHproduzierender Lungentumor, Unterbrechung hemmender vagaler Impulse Diabetes ispidus: Störung der ADH-Sekretion (Hypophysentumor) à Polyurie h) ANF (atrialer natiuretischer Faktor) ANF-Sekretion proportional zur Dehnung der Vorhöfe = Antagonist zu Aldosteron an Mesangiumzellen à Guanylatcyclase à cGMP à à verminderte Reninausschüttung am Nephron à fördert renale Na/H2O-Ausschüttung desensibilisiert glatte Muskelzellen in Bezug auf vasokonstriktorische Substanzen à indirekte Vasodilatation hemmt Ausschüttung von ADH vermindert Empfindlichkeit der zona glomerulosa der NNR auf ACTH à â Aldosteronausschüttung i) Prostaglandine, Leukotriene, Thromboxane Prostaglandine: PGE2, PGF2a à Vasodilatation, Endzündungsreaktion, fördern Knochenresorption à á cCa (Blut) PGD2, PGH2 à Vasokonstriktion Hemmeffekt auf Endzündungsreaktion bei chronischen Entzündungen: hemmend motorische Tätigkeit in GI-Trakt und Uterus Niere: Erhöhen Renin-Sekretion antagonistisch zu ADH à Natiurese Magen: hemmt hcL-Sekretion; fördert Magenschleimsekretion PGE2, PGD2, PGI2 (Prostazyklin) hemmen die Thrombozytenaggregation Leukotriene Entzündungsmediator, Chemotaxis Konstriktorisch auf Bronchialmuskulatur und glatte Muskelzellen der Gefäße aus Mastzellen LTC4, LCD4, LTE4 à SRSA-Sbstanzen (slow reacting substance of anaphylaxis) Thromboxane Thrombozytenaggregation & Vasokonstriktion j) PAF (plateled activating factor) in neutrophilen Granulozyten, Monozyten & Thrombozyten gebildet wichtiger Mediator der Thrombozytenaggregation chemotaktisch & phagozytoseaktivierend auf Makrophagen und neutrophile Granulozyten dilatiert an peripheren gefäßen kontrahiert an Herz & Lungengefäßen wird nach Abspaltung der Arachidonsäure durch Phospholipase A2 aus den Resten der Membranphospholipiden gebildet PAF-Bildung nur durch Glucocorticoide gehemmt k) Adenosin A1-Rezeptor à á cAMP A2-Rezeptor à â cAMP Koronargefäße: stark vasodilatierend Im ZNS: dämpfend (antag. zu Coffein!) vegetatives NS: hemmend auf Noradrenalinfreisetzung Temperatur & Thermoregulation Warmblüter: Homoitherme Individuen Kaltblüter: Poikilotherme Individuen zentrifugales Temperaturgefälle: "innerer Wärmestrom" nimmt zur Peripherie hin ab. Steigerung der Körpertemperatur: hohen Außentemperaturen, gesteigerter physischer Aktivität, Emotionen Sinken der Körpertemperatur: niedrigen Außentemperaturen, physische Untätigkeit, verminderte Stoffwechselaktivität vorderer Hypothalamus: Ist-Wert Afferenzen: K erntemperaturfühler: Hypothalamus, medulla oblongata, Rückenmark, lange Röhrenknochen, Eingeweide periphere Temperaturfühler: in der Haut ("Vorwarnung") hinterer Hypothalamus: Soll-Wert Vergleich Ist-Soll-Wert: GABAerge & serotoninerge Neuronen Erwärmungsmechanismen: in der Medulla lokalisiert, noradrenerger sympatikusabhängige Reflexabläufe (im Grenzstrang umgeschaltet): periph. Vasokonstriktion: a 1-Rezeptoren, â Hautdurchblutung (Affinität der a 1-Rezeptoren wird 1. höher, je tiefer die Außentemperatur ist und vice versa. 2. 3. 4. K ontraktion der mm. arrectores pilorum: a -Rezeptoren erhöhter M uskeltonus: durch Aktivierung des g -motorischen Systems á T4: a 1-Rezeptoren, Schildrüse vermehrte T4-Freisetzung. Bei Kälte kommt es im braunen Fettgewebe (BAT: brown adipose tissue) zur Aktivierung einer NADPH-abhängigen Dehalogenase, die T4 à T3, das über eine Steigerung der Na/K-Pumpe die Sympathikuseffekte potenziert. 5. Lipolyse: BAT wird noradrenerg über a -Rezeptoren zur Lipolyse stimuliert à erhöhte Aktivität der Mitochondrien. Zwei Theorien zur Art der Wärmebildung: 6. a) Leck in der M itochondrienmembran, durch das Protonen das Mitochondrium verlassen können à Entkoppelung des Metabolismus von ATP-Generierung à Wärmebildung b) Na-Shuttle: durch Na-Shunt wird mehr Na in die Zelle geleitet, Na/K-ATPase muß mehr Na aus der Zelle pumpen à mehr ATP verbraucht und Wärme gebildet Wichtig bei kälteadaptierten Menschen (haben höheren Anteil an BAT) und nach einer Mahlzeit. Verhaltensmuster Abkühlungsmechanismen durch dopaminergen/acetylcholinergen Teil des Sympathikus eingeleitet. wird Effektororgannahe umgeschaltet Periphere Vasodilatation 1. 2. 3. M uskeltonus nimmt ab Schweißsekretion: dop/ACh-Sympà Präkallikrein à Kallikrein à LMWà Kinin (Lys-Bradykinin) à a) bessere Durchblutung (Dilatationen der ARTERIOVENÖSEN ANASTOMOSEN) 4. b) Konstriktion der glatten Muskelzellen der Venolen à vermehrt Flüssigkeit in EZR à Cl: antiluminal über Na/K/Cl-Kotransport in die Zelle, luminal über Cl-Kanal-Öffnung in Azinus à Na, H2O folgen nach (isotoner Schweiß) Dann Rückresorption (bis 50%) in Ausführungsgängen - ALDOSTERONABHÄNGIG - hypotoner Schweiß Hitzeadaptierte Menschen haben mehr Aldosteronrezeptoren an den Ausführungsgängen Physik: Konvektion, Wärmestrahlung, Verdunstung Verhaltensmuster Anpassungsmechanismen bei Hitze: Ansteigen der Schweißsekretion, gesteigerte Produktion von Plasmaproteinen, Verhalten Anpassungsmechanismen bei Kälte: Aktivierung des Braunen Fettgewebes (nur bei Kälteadaptierten Personen), Ausschüttung von TSH (nur bei Kleinkindern), Verhaltensmuster Hyperthermie: Körpertemperatur über 37/ Fieber: erhöhte Temperatur beruht auf einer scheinbaren Sollwerterhöhung: Verminderung der Wärmeempfindlichkeit der temperaturempfindlichen Areale des Hypothalamus Hyperthermie: erhöhte Außentemperatur gesteigerter Grundumsatz (Hyperthyreose) vermehrte Catecholaminproduktion (Tumoren des NNM) erhöhter Clucocorticoidspiegel Gestagene (weibl. Zyklus) maligne H.: genetischer Membrandefekt der Skelettmuskelzellen (Reaktion auf Narkotika) Fieber: durch exogene und endogene Pyrogene endogene P.: IL1: aus Makrophagen bei Phagozytose virus infizierter Zellen, aus Bakterien IF4: =TNF (tumor necrosis factor) aus Makrophagen bei Phagozytose freigestetzt à induzieren Endothelzellen zur IL1 Bildung. exogene P: Lipopolysaccharide aus Viren, Bakterien, Pilzen IL1 steigert die PGLsynthese, PGLE2 setzt die Wärmeempfindlichkeit der temperaturempfindlichen Areale des Hypothalamus herab à Verminderung des freien Fe-Spiegels (Fe wichtiger Wachstumsfaktor für Bakterien) à Abwehrvorteil für Patienten Salzfieber: Erhöhung des Sollwerts durch á extrazelluläre cNa allgemeine Auswirkungen erhöhter Kernkörpertemperatur: gesteigerter Grundumsatz Flüssigkeits-, Salzverlust Herzfrequenzanstieg beschleunigte Atmung Zerstörung der Gefäßendothelien à Neigung zu Thrombosen Hypothermie: tiefe Außentemperaturen Abnahme der Stoffwechselvorgänge Abnahme der subcutanen Fettschichte im Alter Hypothyrosis Hormonarten Peptidhormone: Bildung: Präcursor +Signalsequenzà Rezeptor an ER à nach Abspaltung der Signalsequenz: posttranslationelles Processing (Proabschnitt als Erkennungsstruktur für Enzyme) à Abspaltung des Pro à Golgi-Apparat: Zucker angefügt à Exyzytose nach Ca-Calmodulin-Stimulus Steroidhormone: Cholesterin aus Nahrung und selbst produziert: AzetylCoA x3à 3hydroxy3methylglutarylCoA über 3hydroxy3methylglutarylCoA-Reduktase (NADPHabhängig) zu Mevalonsäure (geschwindigkeitsbestimmender Schritt der Cholesterinbiopsynthese) Wo: NNR: zona reticularis: Androgene (à Östrogene zB DHEA) innen zona fasciculata: Glucocorticoide (à Cortisol) mitte zona glomerulosa: Mineralcorticoide (à Aldosteron) aussen Gonaden Plazenta Cholesterin über Pregnenolonsynthetase zu Pregnenolon = geschwindigkeitsbestimmender Schritt der Steroidhormonsynthese (+ACTH, AgII) Tyrosin-derivate: Schilddrüsenhormone, Adrenalin, Noradrenalin, Dopamin Tyrosin (hydroxyliert) à DOPA (decarboxyliert) à Dopamin (hydroxyliert) à Noradrenalin (methyliert) à Adrenalin Noradrenalin: (va) postganglionäre sympathische Nervenendungen Adrenalin: (va) NNM Regulation durch Hemmung (zB durch Noradrenalin – neg feedback) der Tyrosinhydroxylase Dopamin: bei Streß vom ncl. arcuatus freigesetztà inhibitorisch auf Freisetzung v GnRH, TRH ;= PIF Biogene Amine durch Desaminierung verschiedener AS INTRAZELLULÄRE HORMONREZEPTOREN Steroid- & Schilddrüsenhormone durch Zellmembran. Östrogen- & Schilddrüsenhormone Rezeptor im Zellkern Glucocortiloide im Zytoplasma à Zellkern Operon = Operatorgen: muß frei sein, TATA-Box, an der sich die RNA-Polymerase anlagern kann à Ablesen Strukturgen: Infos Inducersubstanz: in diesem Fall der H-R-Komplex, inhibiert Repressor Repressor: codiert vom Regulatorgen HORMONREZEPTOREN AN DER ZELLMEMBRAB Rezeptor = Transduktor: Teile des H-R-Komplex übernehmen nach Endozytose und Spaltung selbst die Funktion eines second messengers (zB Insulinrezeptor) über G-Proteine: zB Nor/Adrenalin-Rezeptoren Rezeptor = Ionenkanal: zB ACh-Rezeptoren am Muskel RÜCKKOPPLUNGSKREISE Hormon wirkt inhibitorisch auf hormonproduzierende Zelle: zB: ACTH inhibiert HVL-POMC-Zellen und CRH von Effektorzelle produzierte Substanz hemmt hormonproduzierende Zelle: zB: das von der Granulosazelle (= Follikelepithelzelle) nach FSH-Freisetzung produzierte Inhibin Verknüpfung der Rückkoppelungsmechanismen gewisser Hormone: Dopamin = PIH, Prolaktin fördert Dopaminfreisetzung Östrogen (während der Schwangerschaft steigt es schnell an) hemmt Dopamin à erhöhter Prolaktinspiegel (was für Proliferation der Milchdrüse essentiell ist) erhöht Empfindlichkeit für Oxytocin à Geburtsvorgang HYPOTHALAM O-HYPOPHYSÄRE KONTROLLE Hypothalamus: RH/IH à HVL aus eminentia mediana des hypothalamus à Pfortadersystem ACTH: Adrenocorticotropes Hormon CRH: Corticoliberin GH: Growth Hormon GHRH: Somatoliberin GHIH: Somatostatin Prolactin PRH: Prolactoliberin PIF: Dopamin FSH: Follikelstimulierendes Hormon GnRH: Gonadoliberin LH: Luteinisierendes Hormon GnRH: Gonadoliberin TSH: Thyroidea Stimulierendes Hormon TRH: Thyreoliberin ADH, Oxytozin à HHL In den HHL reichen die Axone des n. supraopticus & paraventricularis des hypothalamus. in ihnen wird ADH (an Neurophysin II) und Oxytocin (an Neurophysin I gebunden) gebildet und mittels Vesikeln in den HHL transportiert und in den Herring’schen Auftreibungen gespeichert HORM ONE DES HHL a) Oxytocin - Peptidhormon Reflexhormon bei Dehnung der Vagina und bei mech. Reizung der Mamillen konstriktorisch auf glatte Uterusmuskulatur à Geburtsvorgang konstriktorisch auf myoepitheliale Zellen der Mamma à Milchejektion (empfindlichkeit der glatten Muskulatur auf Oxytocin steigt unter Östrogeneinfluß) konstriktorisch auf glatte Zellen des restlichen weiblichen Genitaltraktes à Spermientransport hemmend auf Langzeitgedächtnis b) ADH - Peptidhormon á Osmolarität à á ADH á Dehnung der Pressorezeptoren (Druck, Volumen) à â ADH Niere: ADH à gesteigerte H2O-Reabsorption in den Sammelrohren (selektiv) glatte Gefäßmuskulatur: IP3-Kaskade à Konstriktorisch HVL: ACTH-Ausschüttung + Angiotensin II, Schmerzen, Blutverlust, Streß, Morphine, Nicotine – Alkohol HORM ONE DES HVL a) GH (growth hormon, Wachstumshormon) GHRH, GHIH Blutzuckerspiegel (á à á GHIH) Tiefschlafphase IV, Streß (à á GHRH) GH, IGF, GHIH, Cortisol à hemmend auf GH-Freisetzung Rezeptoren: GH-Rezeptoren: Leber-, Fettzellen IGF-1-Rezeptoren: Knochen-, Knorpel-, Fettzellen Insulin-Rezeptoren: Muskel-, Leber-, Fettzellen direkte Effekte: 1) steigert in Fettzelle die Lipolyse (katabol) 2) fördert Proteinsynthese 3) erhöht Blutzuckerspiegel (ANTI-insulinerg) 4) Na-Retention indirekte Effekte: über Bildung der IGFs (Insuline Like Growth Factors) in der Leber: (anabol) 1) blutzuckersenkend 2) Speicherung, Proteinsynthese, Wachstum und Zellproliferation an Knochen und Knorpel IGF: -: Glucocorticoide, +: Androgene (Defekt der Androgenstimulation der Bildung von IGF- & IGF-binding protein (Pygmäen) im Plasma Bindung an IGF-binding protein (+: Androgene) - Blutzucker à Glucocorticoideá à IGF gehemmt à direkter (kataboler)Weg eingeleitet + Blutzucker à Glucocorticoideâ à indirekter (anaboler) Weg eingeleitet 6 Uhr früh: höchster ACTH- & Cortisolspiegel (Glucocorticoid) à GH wirkt direkt à katabol vor Mitternacht: geringster ACTH- & Cortisolspiegel (Glucocorticoid) à GH wirkt indirekt à anabol Wachstumsphasen: 1) frühkindliche, bis 2.J., Schilddrüsenhormonabhängig 2) spätkindliche, ausschließlich von GH abhängig 3) pupertäre, von männlichen Sexualhormonen abhängig Riesenwuchs (Kinder), Akromegalie (bei Erwachsenen), Kleinwuchs: Unterproduktion von GH, á Glukocortikoide, Vererbung, psychosozialer Streß, Malnutrition, b) Prolaktin á Sekretion: PRH, Östrogene, VIP, Schlaf, Streß, Schwangerschaft, M echanische Reizung der M amillen â Sekretion: Dopamin (PIF) Funktion: Proliferation der mamma (+Östrogenen), Lactation derselben (keine Östrogene) Östrogene (á Schwangerschaft) bilden an Brustdrüse vermehrt Prolaktinrezeptoren ausà Proliferation d mamma hemmen zugleich Laktation á Prolaktin à á Dopamin à a) â Prolaktin (neg feedback) b) â Freisetzung von GnRH (und damit LH & FSH) c) ACTH (Adrenocorticotrope Hormone) aus POMC (Proopiomelanocortin) – neg. Feedback ( stimuliert Zellen der NNR à cAMP-Mechanismen à Steroidsynthese à Mineralcorticoide, Glucocorticoide, Androgene Stimulation: CRH (s. Streßreaktion), ADH Hemmung: ACTH, Glukocorticoide 6 Uhr früh: höchster ACTH- & Cortisolspiegel (Glucocorticoid) à GH wirkt direkt (IGF gehemmt) à katabol vor Mitternacht: geringster ACTH- & Cortisolspiegel (Glucocorticoid) à GH wirkt indirekt (IGF n/ gehemmt) à anabol TSH (Thyroidea-stimulierendes Hormon) TSH-Sekretion: Östrogene, Streß, TRH Hemmung der TSH-Sekretion: GH, GHIH, Glukocortikoide Funktion: 1) Proliferation der Thyroidea 2) Produktion des Thyroxin (T3) 3) Freisetzung des Thyroxin (T3) DIE HORM ONE DER NNR Cholesterin aus Nahrung und selbst produziert: AzetylCoA x3à 3-hydroxy-3-methylglutaryl-CoA über 3hydroxy3methylglutarylCoA-Reduktase (NADPHabhängig) zu Mevalonsäure (geschwindigkeitsbestimmender Schritt der Cholesterinbiopsynthese) Cholesterin über Pregnenolonsynthetase zu Pregnenolon = geschwindigkeitsbestimmender Schritt der Steroidhormonsynthese (+ACTH, AgII) à Progesteron zona reticularis: Androgene (à Östrogene) innen zona fasciculata: Glucocorticoide (à Cortisol) mitte zona glomerulosa: Mineralcorticoide (à Aldosteron) aussen Phasen der Entwicklung: fetale Phase: Androgene à Wachstum, Differenzierung kindliche Phase: Cortisol (ab gg. Ende d. Fetalzeit) à bildet aus DHEA (Dehydro-epi-andosteron) Östrogene in der Plazenta à Uterusmuskulatur wird für Oxytocin immer empfindlicher à Geburt (durch Fetus eingeleitet) erwachsener Typ: (ab 11. LJ) Androgene zona reticularis - innen: DHEA (Dehydro-epi-andosteron), Androstendion zona glomerulosa – aussen: Aldosteron – Ausschüttung durch AgII, AgIII, ACTH, á cK(Plasma), â cNa(Plasma) induciert Funktion: fördert Na Rückresorption (durch vermehrte Synthese der Na-Pumpen) aus: Harn (distaler Teil des Nephrons & Sammelrohre)- H2O kommt mit 1. 2. 3. 4. Speichel Magensaft Schweiß (hypoton) zona fasciculata - mitte Cortisol (95%), Corticosteron (5%) Stimulus zur Freisetzung: ACTH Im Plasma gebunden an: CBG (Corticosteroid bindendes Globulin) – wird in der Leber gebildet In der Leber durch Glucuronsäure inaktiviert à Niere ausgeschieden CORTISOL Stoffwechsel: Gluconeogenese gefördert: a. b. c. in Leber: Synthese der Enzyme der Gluconeogenese gefördert) Empfindlichkeit für gluconeogenetische Hormone (Glucagon, Catecholamine) á Substrate für Gluconeogenese produziert: Freisetzung von AS. FS, Glyceriin gefördert (Muskel: Proteolyse, Fett: Lipolyse) Glucoseaufnahme in Muskel- & Fettzelle hemmt Immunsystem: Bildung von Lipocortin, das die Phospholipase A2 hemmt, sodaß weniger Prostaglandine aus a. Arachidonsäure gebildet werden b. c. Hemmung der Sekretion versch Lymphokine (IL-1, das pos. ouf ACTH –Freisetzung wirkt) weniger AK gebildet Blutzellen: Erys, Thrombos, Neutrophile á a. b. Lymphos, Eosinophile & Basophile â Bindegewebe: hemmt Fibroblasten a. K nochengewebe: Proliferationshemmung, Stimulierung der Osteoklasten b. c. weniger Ca aus GI-Trakt resorbiert, mehr Ca aus Niere sezerniert, verminderte tubuläre Reabsorption von P Niere: a. erhöhte Na-Absorbtion, erhöhte K-Ausscheidung (entsprechend der Aldosteronwirkung) b. verstärkte glomeruläre Filtration, Hemmung der Wasserdurchlässigkeit der distalen Tubuli Fetalzeit: Surfactant-Synthese a. b. c. d. Östrogenbildung in der Plazenta (aus DHEA) Reifung der hepatischen und gi Enzymsysteme Hemmung von GH & IGF K reislaufsystem: á Auswurfleistung des Herzen a. b. c. d. á Gefäßtonus (Potenzierung vasoaktiver Substanzen) á Expression adrenerger Rezeptoren á Blutdruck (verm.: á Renin-Bildung in macula densa, á AgII-Bildung in Leber) ZNS: a. b. Euphorie mit folgender Depression â Gedächtnis, Konzentration andere Hormonsysteme: verminderte TSH-Bildung (ohne Schilddrüsenunterfunktion) a. b. c. d. hemmt GnRH-Ausschüttung (und damit FSH, LH) hemmt GH-Produktion hemmt IGF-Synthese K linik: a. b. c. d. e. Substitutionstherapie Behandlung von Entzündungen (Rheumatismus) Unterdrückung der Abwehrreaktionen des Körpers (Organtransplantationen) Blockade überschießender Immunantworten (Allergie) Chemotherapie einiger maligner Tumoren *) gefährliche Komplikation ist das zu schnelle Absetzten der Therapie: durch neg. Feedback auf ACTH à à NNR-Insuffizienz / Addison-Krise regulative Funktionen: hemmt im HVL die Freisetzung von ACTH, GH,... CRH (Corticotropin Releasing Hormon) stimuliert ACTH Störungen: Biosynthese der Glucocorticoide in der NNR unterbrochen à erniedrigter Spiegel von Cortisol & 1. Aldosteron à fehlende neg. feedback ACTH8 à erhöhter Adrogenspiegel (da die Androgensynthese nicht gestört ist) à Adrenogenitales Syndrom 2. a. b. Bei Enzymdefekt, der die Aldosteronproduktion zuläßt à erhöhter Aldosteronspiegel à erhöhter Blutdruck, weil viele Salze retiniert werden à Adrenogenitales Syndrom mit Hypertension Ausfallen der gesamten NNR à M orbus Addison: Fehlen von Cortisol à Hypoglycämie, Arteriolentonusâ , Volumenregulation der Niere gestört Morbus Addison auch bei Hypophysenausfall à mangels MSH sehen diese Patienten blaß aus, während sie bei ACTH-Überschuß stärker pigmentiert sind 1. a. b. c. d. i. ii. iii. Überproduktion von Cortisol à M orbus Cushing Vollmondgesicht, schlanke Extremitäten (Proteolyse aus Muskel), tonnenförmiger Thorax (Stammfettsucht) durch Überproduktion in der NNR (Atrophie der anderen NNR à neg. feedback) Glucocorticoidtherapie (Iatrogenes Cushing Syndrom) durch ACTH-produzierenden Hypophysentumor (bilaterale NNR-Hyperplasie) ektopes ACTH-Syndrom (Tumoren außerhalb der Hypophyse) á Blutzucker (Steroid-Diabetes durch Gluconeogenese) Eiweisabbau in Muskel und Knochen (Osteoporose) Blutdrucká (Mineralcorticoid-Wirkung, Angiotensinbildung) DIE HORM ONE DER SCHILDDRÜSE T3: Trijodthyronin T4: Tetrajodthyronin = Thyroxin allg. Funktion Beim Heranwachsenden: Differenzierung und Wachstum Beim Erwachsenen: Stabilisierend in metabolische Prozesse Regelung der Aktivität der Schilddrüsenhormone TRH, TSH a. b. c. d. e. rückkoppelnd über freies T4 Balance des Jodhaushaltes Jodzufuhr aus Nahrung Aktivierung & Inaktivierung durch Umwandlung von T4 zu T3 oder rT3 Rezeptoren: TSH-Rezeptoren: -) TSH, a. b. -) sie können auch von AutoAK besetzt werden (LATS long acting thyroidea stimulation) a -Rezeptoren: Sympathikus TSH: Stimuliert Thyroxinproduktion Stimuliert SD-Wachstum Thyroxinproduktion: hängt ab von der Menge an wirksamen TSH hängt ab von der Menge an verfügbarem Jod Die normale SD produziert nur T4, bei Jodmangel T3 und weniger T4. Da T4 neg. auf TSH rückkoppelt à â T4 à á TSH. Im Extremfall können Klone selektioniert werden, die nicht mehr unter TSH-Kontrolle stehen und alles verfügbare Jod zu T4 machen à autonomes Adenom. Die Schilddrüse profiliert gleichzeitig à K ropf Produktion des SD-Hormons Thyreoglobulin in SD-Zelle synthetisiert 1. 2. 3. zur apikalen Membran à Jod aus Blut wird angelagert im Thyreoglobulin entstehen so 2-3 T4 (Throxin) 4. 5. Thyroxin wird noch immer an sein Trägerprotein gebunden ins SD-K olloid sezerniert Bei Stimulation der SD, wird aus dem Kolloid der ganze Komplex in die Zelle aufgenommen und dort gespalten, sodaß T4 und verschiedene Reste entstehen 6. Abgabe ans Blut (überschüssiges Jod im Jod-Pool gespeichert) Thyroxin-Transportproteine: TBG: Thyroxin-Binding-Globulin: durch Östrogene stimuliert (Schwangerschaft) da nun wenig freies 1. T4 2. 3. vorhanden à á TSH à passagerer Kropf TBPA: Thyroxin-Binding-PräAlbumin Albumin T4 wird von allen Zielzellen aufgenommen und dort zu T3 dejodiert = aktive Form des Thyroxins. Die Dejodierung geschieht über eine NADPH-abhängige Dehalogenase. (NADPH entsteht nur bei Metabolisierung von Glucose in Pentose-Phosphat-Zyklus!!) Bei Hypoglycämie oder NADPH-M angel entsteht aus T4 das Stoffwechselinaktive rT3 Effekte: 1. erhöhter M etabolismus vermehrte Synthese der membrangebundenen Na/K-ATPase erhöhter O-Verbrauch, Erhöhter Grundumsatz des Körpers a. b. c. d. -) -) -) -) -) -) Transportsysteme (Na/K-ATPase abhängig) werden gesteigert (AS, Glucose,...) mehr Vitamine benötigt (in Leber wandelt T3 Karotin in Vit A um) alle Schritte des K ohlenhydratmetabolismus werden gesteigert Absorption imGI-Trakt Glycolyse Gluconeogenese Glucose-Oxidation Lipogenese â Cholesterinspiegel im Plasma (Erhöhung der LDL-Rezeptoren in Leber) Einfluß auf das Kreislaufsystem 1. a. b. 1. a. b. 1. a. b. Ansteigen der b -Rezeptoren à Herz inotrop, chronotrop, dromotrop verstärkte Sympathikuswirkung (Thyroxin wird zu einem Nor/Adrenalin-Analogon) normales Wachstum Längenwachstum stimuliert GH ZNS erhöhte Aktivität und Aufmerksamkeit Steigerung der Myeliniseirung der Nervenzellen K älte führt im BAT zu einer vermehrten T3-Synthese Hyperthyreose: Morbus Basedow: Autoimmunkrankheit: Antikörper besetzen TSH-Rezeptoren und führen zu deren 1. Dauerstimulation. M erseburger Trias: Struma, Tachykardie, Exophtalamus 2. autonomes Adenom 3. hypothalamisch ausgelöster TSH-Überschuß Patienten haben eine gesteigerte Stoffwechselaktivität, verbrennen mehr, á Körpertemperatur, dünn, Sympathikuseffekte Hypothyreose: dick, träge, frierend, Myxödem, Kretinismus (bei Kindern) Ursachen: Kindern: SD-Aplasie, Enzymdefekte der Thyreozyten, angeborener TSH-Mangel, extremer Jodmangel à angeborener Kretinismus ERW: chron. SD-Entzündung, nach Therapie, erworbener TSH-Mangel (Tumoren der Hypophyse) à erworbenes M yxödem C-Zellen: Calcitonin: senkt Plasma-Ca-Spiegel indem es Osteoklasten hemmt und den Ca-Einbau in den Knochen fördert hemmt Reabsorption von Ca & P in den Tubuluszellen der Niere hemmt Hungerzentrum im ZNS I) REGULATION DER SEXUALFUNKTION Die Gonadotropine a. Dopamin: hemmt Prolaktin-Sekretion hemmt GnRH-Sekretion Melatonin: hemmt GnRH-Sekretion FSH/LH à cAMP-Kaskade M ann: Sertolizellen bilden Blut-Hoden-Schranke. Spermatogonien liegen an der Basis der Sertolizellen – ausserhalb der Blut-Hoden-Schranke und können sich ständig teilen. Frau: Granulosazelle. Die Keimzellen wurden in der Entwicklung schon innerhalb der Barriere angelegt. Sertolizellen & Granulosazellen haben FSH-Rezeptoren: Wirkungen des FSH: Proliferation dieser Zellen 1. 2. 3. 4. Induziert Aromatase: Androgene à Östrogene Inhibin gebildet (in der Hypophyse neg, feedback auf FSH) Androgen-bindendes Protein gebildet Leydig'schen Zwischenzellen, Theka-Zellen besitzen LH-Rezeptoren,deren Bildung Östrogene stimulieren Produzieren als Antwort auf LH: Androgene Frau: nach starker LH-Stimulation à Lutealzelle: Diese hat ebenfalls LH-Rezeptoren (à Androgene) und kann Östrogene herstellen. Cholesterin à Pregnenolon à Progesteron ââ 17(OH)Pregnenolon 17(OH)Progesteron â (1) â (1) DHEA Androstendion à (2) â Östrogene Testosteron à (2) fett: Androgene (1) Isomerase (2) Aromatase: In Granulosazelle, Sertolizelle, Muskulatur, Fettgewebe (à Gynäkomastie) Cholesterin über Pregnenolonsynthetase zu Pregnenolon = geschwindigkeitsbestimmender Schritt der Steroidhormonsynthese (+ACTH, AgII) a. Das Prolaktin strukturelle Ähnlichkeiten mit GH, HCS (human chorionic somatomammotropin) Funktion: Proliferation der Brustdrüse (+Östrogenen) Lactation (- Östrogenen) vermehrte Na-Retention in Niere Regeneration & Differenzierung der Haut verbessert 8Sekretion: TRH, Östrogene, VIP, Schlaf, Streß, Schwangerschaft, M echanische Reizung der M amillen Sekretion: Dopamin (PIF) In der 2. Hälfte des Zyklus: 8 Östrogene à Dopamin à 8 Prolaktin b. Das Oxytocin Reflexhormon bei Dehnung der Vagina und mechanischer Reizung der mamillen Empfindlichkeit (=Zahl d Rezeptoren) steigt bei Östrogeneinfluß und Progesteronspiegel II) SEXUELLE DIFFERENZIERUNG Androgene koppeln negativ auf die LH-Sekretion zurück 1. 2. 3. 4. Östrogene hemmen die Dopaminsekretion Prolaktin aktiviert Dopamin, Dopamin hemmt Prolaktin Progesteron hemmt die GnRH-Sekretion Östrogene à â Dopamin à á GnRH à Steigerung der Gipfelsekretion von LH & FSH Progesteron à â GnRH à konstante Sekretion von LH & FSH 6. Woche: Nach Einwanderung der Urkeimzellen in die Urrinde à Urgonade: Rinde, Mark bei beiden Geschlechtern gleich Hodenentwicklung Aus dem MARK entsteht der Hoden (aufgrund des testis-determining-factor der auf der sex-determining-region Y (SRY) kodiert wird). Dann Leydig'sche Zwischenzellen à Testosteron, die Sertolizellen bilden den MRF (Müller'scher Gang regressing factor) Ovarienentwicklung Aus der RINDE à follikuläre Struktur (auf grund es Fehlens des Y-Chromosoms). Die Keimzellen werden in die Follikel aufgenommen. Granulosazellen bilden Falten, die Teilung behindern (Maternitärer Inhibiting Factor) Embryologie der Genitalien human Choriongonadotropin HCG aus Plazenta des Kindes besetzt LH-Rezeptoren, die an der Leydig'schen Zwischenzelle viel häufiger sind als an der Thekazelle. Leydig'sche ZZ. à viel Testosteron, Sertolizelleà MRF Aus Testosteron à Dihydrotestosteron à äussere & innere männl. Genitale. Ausnahme: Prostata: nicht DHEAabhängig, aber Testosteronabhängig. Fehlt das Enzym zur Umwandlung von Testosteron zu Dihydrotestosteron, entstehen genetisch männliche Individuen mit Hoden, aber weibl. äusseren Genitalien à testikuläre Feminisierung. Testosteron: Gehirn a -Fetoprotein à Östrogenbindend à femininisierung des männl. Fetus wird verhindert kontinuierliche GnRH-Sekretion (fehlendes T: Spikes: pulsartige GnRH-Sekretion) vor Geburt werden schon Talgdrüsen aktiviert III) PUBERTÄT Nach 10J. Adrenarche à Aktivierung von Hodenund Ovar à erster Wachstumsschub Pubertät Gn-Sekretion á (zB durch â Melatonin) à LH, FSH K nabe: LH führt zur Proliferation der LZ, Produktion von Androgenen (die zT noch in Östrogene aromatisiert werden können) Später Hemmung d Aromatase M ädchen: FSH führt zur Proliferation der Follikel und zur Bildung von Östrogenen à Theka-Zelle LHRezeptoren. LH an gebildete Rezeptoren à Androgne à Östrogene à Regen Schleimhaut des Uterus zur Proliferation an à Erste Menstruation M enstruationszyklus FSH-Sekretion à Follikel zur Reifung Inhibin hemmt FSH-Sekretion Theka-Zelle: Androgene à Östrogene à bilden vermehrt LH-Rezeptoren an Theka-Zelle Basal vorhandene LH-Mengen können so immer mehr stimulieren à mehr Androgene à positiver feedback Wenn Follikel groß genug ist kommt Östrogen auch in die Blutbahn à â Dopamin à á GnRH à Gipfelsekretion von LH & FSH. Erst dieser LH-Gipfel löst die Ovulation aus. leichter Abfall des Östrogenspiegels (Granulosazellen gehen zu Grunde) LH-abhängige Lutealzelle à á Progesteron, Östrogen Progesteron à â GnRH à â LH à Corpus Luteum geht zugrunde (unter â von Progesteron und Östrogen) Uterus: Mensturationsblutung & Abstoßung, Hypophyse: Enthemmung einer neuen FSH-Periode, Entstehung eines neuen Zyklus Progesteron: hemmt Na-Retention, sodaß der Organismus vermehrt Aldosteron produzieren muß. Fällt unmittelbar vor der Mentruation der Progesteronspiegel ab, überwiegt das überhöhte Aldosteron à Neigung zu Ödemen IV) DIE GONADENHORM ONE Androgene, Östrogene, Progesteron in Keimdrüsen, NNR, Fettgewebe gebildet Androgene a. 17(OH)Pregnenolon à DHEA à wirksame Androgen (zB Dihydrotestosteron) Sekretion der Androgene unter LH-Kontrolle (cAMP-Kaskade) Androgene können durch eine in Theka-, Leydig- und Fettzellen lokalisierte Aromatase in Östrogene umgewandelt werden. Wirkungen: Differenzierung primärer, sekundärer männlicher Geschlechtsmerkmale 1. 2. 3. 4. 5. 6. 7. Reifung der Geschlechtsorgane Funktionen dieser Organe Spermiogenese Wachstum der Skelettmuskeln und des Larynx Längenwachstum der Epiphysenfugen im Knochen Sexual- & Aggressionsverhalten Testosteron im Blut an Testosteron-Bindungs-Globulin gebunden, in Sertolizelle an Androgen-Bindungs-Protein Besetzung der FSH-Rezeptoren an Sertoli-Zelleà á Biosynthese von ABP Besetzung der LH-Rezeptoren an Leydig-Zelle à á Biosynthese von Testosteron Testosteron allein kann die Spermiogenese nicht aufrechterhalten a. Östrogene entstehen durch Aromatisierung von Androgenen vorwiegend in Ovar, Plazenta und Fettzellen gebildet Östrogensekretion vor allem durch FSH kontrolliert à cAMP-Kaskade à Bildung der Aromatase induziert à .. Reifung der primären & sekundären Geschlechtsmerkmale der Frau 1. 2. 3. 4. 5. 6. 7. 8. 9. a. Menstruationszyklus (zusammen mit Progesteron) Vermehrte Freisetzung von Glykogen in Vagina à Erhöhung der Milchsäureproduktion à pH-Wert 8 Gerinnungsbereitschaft 8 HDL-Konzentrationen im Plasma à Artheroskleroserisiko rascher Epiphysenfugenschluß hemmt Knochenresorption à Schutzfaktor gg Osteoporose Verschieben der Atem-Antwort-Kurve nach rechts Synthese versch. Bindungsproteine Progesteron gebildet im corpus luteum, plazenta & follikeln 80% an Albumin, 18% an Corticosteroidbindende Proteine In Leber abgebaut, an Glucuronsäure gekoppelt ausgeschieden Männer haben einen viel geringeren Plasma-Progesteronspiegel als Frauen Zunächst: Theka-Zellen bilden Pregnenolon à in GranulosaZelle à Progesteron Dann: Corpus Luteum à große Mengen an Progesteron (LH-vermittelt über cAMP-Kaskade) Veränderung der Uterusschleimhaut, Uterusmuskulatur und Vagina während der Sekretionsphase bzw 1. der Schwangerschaft. 2. 3. 4. 5. 6. 7. hemmende Effekte auf Östrogene stimuliert Wachstum und Differenzierung des Drüsengewebes hemmt LH-Ausschüttung Anstieg der Basaltemperatur Atem-Antwortkurve verschiebt sich nach links Natiurese V) SCHWANGERSCHAFT Trophoblast produziert HCG à durch besetzen der LH-Rezeptoren à Aufrechterhaltung des Corpus Luteum à Produktion von Progesteron, Östrogen, Relaxin (hemmt Uteruskontraktionen). Nach 2-3M. sinkt HCG auf normale Werte, da die Plazenta die Synthese der Steroidhormone übernehmen kann Androgene kommen aus der fetalen NNR Aus Pregnenolon à fetale NNR à DHEA à Plazenta à Östrogenen SD-Hormone für Ansteigen der TypII-Alveozyten Glucocorticoide für Reifen der TypII-Alveozyten à Surfactant (Phospholipide) à Lungenreife à Infant Respiratory Distress Syndrom (IRDS) weitere Hormone, die von der Plazenta synthetisiert werden: 1) HCS: human chorion somatomammotrophin à Proliferation der Brustdrüse 2) Relaxin Oxytocin beeiflußt Uteruskontraktion: direkt 1. 2. indirekt: Stimulation der PG-Synthese; PG potenzieren die Oxytocinwirkungen Pille: Progesteron hemmt GnRH-Ausschüttung, verändert die Schleimzusammensetzung VI) M ENOPAUSE abnehmende Zahl der Primärfollikel weniger Progesteron und Östrogen weniger Inhibin Ausschüttung von FSH & LH enthemmt Uterus & Vagina werden atrophisch Menopause Komplikation: Osteoporose I. Energiegewinnung Oxidative Phosphorylierung in der Atmungskette: a) NADH2 à NAD + H + H [+O à H2O) b) ADP à ATP NADH2 à 3ATP FADH2 à 2ATP ZSZ à 4NADH + 2 FADH2 Glycolyse à 2NADH b -Oxidation à 1 NADH + 1FADH2 Hauptenergie entsteht indem der ZSZ mit der Atmungskette gekoppelt ist und so aus C2-Bruchstücken und O CO2, H2O und ATP werden. II. Acetyl-CoA kann aus Glucose, Proteinen und Fetten gebildet werden diese sind grundsätzlich gegeneinander austauschbar (Isodynamie) Zucker a. b. KOHLENHYDRATE â Speichel- & pankreatische AM YLASE MALTOSE, LACTOSE, SACCHAROSE â M ALTASE; LACTASE; SACCHARASE in DD GLUCOSE /GALACTOSE /FRUCTOSE + glucose / + glucose / + glucose Fette Triacylglyceride (meist langkettige, auch kurz- & mittelkettige) Cholesterolester Phospholipide (va Lezithin) in primären M izellen (aus Gallensäurenmolekülen) in diesen schon Triglyceride à durch Pankreaslipase à 2-Monoglycerid + 2FS erst wenn Phospholipid (Lezithin) à durch Phospholipase d Pankreas à Lysolezithin, lösen sich primäre Mizellen auf und es entstehen kleinere sekundäre M izellen (FS, M onoglyceride, Gallenbestandteile (Gallensäure, Cholesterin)) lipophil genug um in mucosa aufgenommen zu werden: FS&MAGà Mucosazelle dort gesättigte FS à Triglyzeride ungesättigte FS à Phospholipide Triglyzeride bekommen Eiweismantel à Chylomikronen über Lymphe ins Blut (Triglyzeride, Cholesterin, Phospholipide und einen Eiweismantel aus Apolipoproteinen An Fettzellen & Leber durch die am dortigen Endothel befindliche Lipoproteinlipase gespalten Freie FS kommen so zur Speicherung in Fettzelle oder zur Wiederverwertung in Leber Chylomikronenreste (=Remnants, enthalten Cholesterinester) werden über rezeptorvermittelte Endozytose in Leber aufgenommen. Cholesterinester wird in Leber entweder für Gallensäuresynthese verwendet, oder 1. 2. für neuerlichen Transport in VLDL verpackt VLDL übrig die das Apoprotein C enthalten, welches wiederum die Lipoproteinlipase aktiviert à so bleibt nur mehr IDL, dann LDL übrig Über LDL wird hpts. in der Peripherie benötigtes Cholesterin aufgenommen. Wirkungen in Zelle à Membranaufbau 1. 2. 3. a. b. c. Steroidhormonsynthese Rückkoppelung Hemmung der HMG-CoA-Reductase (= Schrittmacherenzym der Cholesterinsynthese Hemmung der LDL-Rezeptor Synthese á ACAT (verestert Cholesterin à Speicherung im Zytoplasma) HDL entfernt Cholesterin aus dem Gewebe entsteht im Plasma aus Lipoproteinresten extrahiert Cholesterin aus den Membranen der Zelloberflächen und verestert sie durch LCAT (Lezithin-Cholesterin-Acyltransferase) und kann Cholesterinester auf IDL bringen c) Proteine Magen: Pepsin: Proteine à Polypeptide Pepsinogen durch HCL und bereits syntheteisiertes Pepsin à Pepsin Duodenum: Polypeptide à AS Trypsin, Chymotrypsin, Elastase, Carboxypeptidasen, Aminopeptidasen (aus Pankreassaft) Trypsinogen durch Enterokinase à Trypsin, welches alle anderen Enzyme aktiviert Aufnahme der AS mittels Na-Cotransportà a) ZSZ à Energiegewinnung b) Aufbau wichtiger körpereigener Substanzen zuwenig Zucker à Fettverbrennung à viel AcetylCoAà d) Ketonkörper 2 AcetylCoAà Aceto-Acetyl-CoA à $-Hydroxy-Buttersäure oder Acaton III) Verwertung Muskelzelle: 1) Glucose: a) als Glycogen speichern b) zu AS umbauen und als Eiweis speichern c) zur Energiegewinnung verbrennen 2) AS: als Eiweis speichern 3) FS: zur Energiegewinnung verbrennen 4) K etonkörper: zur Energiegewinnung verbrennen Fettgewebe: Energie in Form von Triglyceriden gespeichert, in For von FS an Kreislauf abgegeben Erys: nur Glucose und Glycerin à Lactat Nervengewebe: kann nur Glucose & Ketonkörper verwerten Leber: 1) 0Glucose aufbnehmenà in Form von Glycogen speichern und vice versa 2) Glucose à AcetylCoA à FS à Lipide ins Blut 3) AS direkt aufnehmen oder indirekt aus Glucose herstellen à Plasmaeiweiskörper 4) Exogenes Fett in körpereigenes umwandeln 5) bei Überschuß an Fetten Ketonkörper herstellen UÖS: Verschlossen durch: hoher intraabdomineller Druck, proteinreiche Nahrung, alkalischer Magen-pH, Hormone (Gastrin, Motilin, Substanz P, ...) Geöffnet durch: Alkohol, Nikotin, Fett, Schokolade, CCK, Sekretin, ... Antrumpumpe: aktiviert: slow waves, Gastrin über G1-Rezeptoren inaktiviert: CCK (ß Dehnung, Veränderung der Osmolarität, pH-Abfall in Duodenum) Valva ileocaecalis: erschlafft: Vagus, Gastrin Hyper/o/kaliämie Verteilungshyperkaliämie: K vom IZR à EZR IZR = Gesamt renale Hyperkaliämie: 8IZR 8 Gesamt iz alkalose à fördert luminale K-Sekretion, inhibiert H-Sekretion ez azidose renale Hypokaliämie iz azidose à hemmt luminale K-Sekretion, fördert H-Sekretion ez alkalose NIERE proximaler Tubulus: isoton sek. aktiver Na-Cotransport (durch Na/K-Pumpe aufgebaut) resorbiert 100% der wetrvollen Substanzen Wasser diffundiert passiv mit absteigender dünner Teil der Henle'schen Schleife: hyperton, da für Wasser permeabel 50% aufsteigender dicker Teil der Henle'schen Schleife: hypoton, da für Wasser impermeabel Resorption von Na, K, Cl distaler Tubulus eigentlich impermeabel f Wasser ADH à Wasserresorption Aldosteron à Na-Resorption, H-, K-Sekretion ANF à Na & Wasser-Sekretion pH noch 6,4 = pK (HCO3) medulläres Sammelrohr kann Harnstoff in großen Mengen resorpieren à HOHE OSMOLARITÄT IM MARK Teil des Harnstoffs diffundiert in Henlesche Schleife zurück à Rezirkulation ZELLULÄRE KOM PONENTEN DER FREM DABWEHR I. I.1. Zellen der Lymphatischen Reihe A) T-Zellen B) Nullzellen C) B-Zellen I.2. MPS A) Makrophagen B) Granulozyten I.3. Der MHC-Komplex I.1.A\ T-Zellen Spezifische Antigenrezeptoren. Eine T-Zelle hat AG-Rezeptoren nur für einbestimmtes AG. T4-Zelle: AG-Rezeptor & MHC-II-AG-Rezeptor T8-Zelle: AG-Rezeptor & MHC-I-AG-Rezeptor a) Tc-Zellen (c=zytotoxisch) – T8 zunächst durch Th sensibilisiert werden Lysis-Programm: durch pore-forming-proteins: Loch in Zielmembran à lysosomale Enzyme in Zielzelle b) Ts-Zellen (s=suppressor) – T8 Können Immunantwort unterdrücken c) Th-Zellen (h=helfer) – T4 für Immunantwort von B-&Tc-Zellen notwendig neutrophile Granulozyten phagozytieren à AG werden frei 1. 2. APCs (antigen präsentierende Zellen) des MPS (mononukleäres phagozytierendes System) nehmen diese auf und präsentieren sie mit ihrem eignen MHC-II-AG den Th-Zellen und produzieren zudem noch IL1. 3. Die Th-Zellen werden zur produktion versch. Botenstoffe (Lymphokine) angeregt: IL2: aktiviert B-Zellen, alle T-Zellen, NK-Zellaktivität IL5: aktiviert Stammzellen, B-Zellen, Mastzellen c -Interferon: aktiviert Makrophagen (werden "angry" à durch respiratory burst), NK-Zellaktivität d) Tdth-Zellen (dth=delayed type of hypersensibility) – T4 bewirken verzögerte allergische Reaktion I.1.B\ Null-Zellen Zellen der dritten Population – LGL –large granular lymphocytes a) NK - natürliche Killerzellen Lymphozyten ohne Prägung – töten AGunspezifisch wie Makrophagen Reagieren auf Tumore b) Killerzellen ebenfalls AGunspezifisch binden aber an AK , die aber spezifisch an AG binden à ADCC (antibody dependent cellular cytotoxity) I.1.C\ B-Zellen Produziert AK spezifische B-Zell-AG-Rezeptoren & MHC-II-AG Th-Zellen können jene anderen Lymphozyten (Tc & B) aktivieren, die gegen dasselbe AG kodieren à K lone Gedächtniszellen: T- & B-Zellen, die sich nicht sofort aktiv an einer Immunantwort beteiligen Effektorzellen: T- & B-Zellen, die sich sofort aktiv an einer Immunantwort beteiligen: Plasmazelle, akt. Tc-Zelle Primäre lymph. Organe: Thymus, Knochenmark (Fetus: Leber, Milz) – Prägung (auf ein AG spezialisiert) Sekundäre lymph. Organe: Lymphknoten, Tonsillen, MALT, Milz – Kontakt AG, Proliferation, Differenzierung In Peripherie nehmen APCs AG auf und präsentieren es den Lymphozyten in den sek. lymph. Geweben Lymphozyten patroullieren in Gewebe, Lymphsystem und Blut. Verlassen Blut bevorzugt über postkapilläre Venolen (high endothel venules) die’s in sek. lymph. Organen gibt I.2\ M PS Phagozytose AG-Präsentation I.2.A\ M akrophagen Monozyt: Im Blut à Phagozyt: endothelständig oder wandernd in versch. Geweben Makrophagen besitzen spezielle Komplement- & AK(IgG)-Rezeptoren (à ADCC). Phagozytose wird also durch Umhüllen des AG mit AK und Komplement gefördert (Opsonierung). Die Phagozyten heften sich an Zielzelle, ihr Zytoplasma bei der Anheftungsstelle Gel à Sol und umschließt den Partikel à Phagosom à Phagolysosom Leichter pH-Abfall à aktiviert Kationenproteine: zerstören Lipidschicht gramneg. Bakterien a. b. c. Lactoferrin (Fe-bindend) & VitB12-bindendes Protein verhindern Bakterienwachstum Starker pH-Abfall à Lysozym spaltet Mureinschichte in Bakterienwand grampos. Bakterien I.2.B\ Granulozyten Können AGunspezifisch phagozytieren (auch ADCC) Proliferationspool: Myeloblast, Promyelozyt, Myelozyt Reifungspool: Metamyelozyt, stabkerniger Myelozyt, segmentkerniger Myelozyt Zentraler Speicherpool: KM Peripherer Speicherpool: Randstrom breiter venöser Blutgefäße (mehr!) Verteilungsleukozytose Produktionsleukozytose Durch positive Chemotaxis zum Zielort à Phagozytose à Auflösen der Granulozyten a) neutrophile Granulozyten azurophile Granula: Hydrolasen, Peroxidase, Lysozym, toxische Sauerstoffmetaboliten, kationische Proteine unspezifische Granula: VitB12-bindendes Protein, Lactoferrin ebenfalls Komplement- & AK-Opsonierung, wie bei Makrophagen Sehr große Zielstrukturen durch Freisetzen der Granula ins Gewebe zerstört (Regurgitation und umgekehrte Ph.) Erste Staffel der zellulären Immunantwort. b) eosinophile Granulozyten Phagozytose von Mikroorganismen insbesondere von Helminthenlarven (durch MBP) MBP (major basic protein), ECP (eosinophil cationic protein), Peroxidase, Hydrolasen Degranulieren auf bestimmte Reize hin (ADCC) Können durch T-Zellen, Mastzellen und basophile Granulozyten aktiviert werden · · Können Inaktivatoren für Mastzellprodukte (SRSA – slow reacting substance of anaphylaxis, Histamin,...) sein c) basophile Granulozyten & Mastzellen Histamin, Heparin, eosinophil chemotactic factor of anaphylaxis, neutrophil chemotactic factor, Enzyme, alkalische Phosphatase (Mastzelle), Peroxidase (basophiler Granulozyt) Basophile Granulozyten: in Blut und Gewebe Mastzellen: in Bindegewebe und Schleimhäuten a) Rezeptoren für IgG&IgE-AK – binden 2 benachbarte IgE an ein AG à á cCa(i) à b) Komplement (C3a, C5a) à á cCa(i) à c) Neuropeptide (Substanz P) [Axonreflex!!]à á cCa(i) à Exozytose der Granula · · Neusynthese von Arachidonsäuremetaboliten und PAF (vasodil & unterstützt ADP bei ThromboAggregat.) I.3\ M HC (major histocompatibility complex) HLA (human lymphocyte antigen) Chromosom 6 MHC-I-AG: HLA-A, -B, -C (an allen kernhaltigen Zellen) MHC-II-AG: HLA-DR, -D (an B-Lymphozyten & Makrophagen) MHC-III-AG: Komplementfaktoren, vom MHC codiert T8 können AG nur gemeinsam mit MHC-I-AG erkennen T4 können AG nur gemeinsam mit MHC-II-AG erkennen Toleranz: Th-Zell-abhängige AG: B-Zellen könne diese nur mit Hilfe der Th-Zellen erkennen. Fehlen diese, · kommt es zu keiner AK-Produktion · Th-Zell-unabhängige AG: unreife B-Zellen können durch sehr hohe AG-Dosen dazu gebracht werden, ihre Entwicklung abzubrechen (klonale Deletion) und die AK-Produktion einzustellen (high zone Toleranz) · Idiotypen–Antiidiotypen-Netzwerktheorie: Idiotyp ist die spezifische Struktur eines AK , der gegen ein bestimmtes AG gerichtet ist. Dasselbe AK-Idiotyp kann aber zugleich AG für einen weiteren – antiidiotypischen – AK sein à neg. Rückkoppelung · T-Zell-Toleranz: entweder durch klonale T-Zell-Deletion oder durch Ts-Zell-Aktivierung. Kann durch niedrige AG-Dosen erreicht werden (low zone Toleranz) II. HUM ORALE KOM PONENTEN DER IM M UNANTWORT II.1. AK II.2. Komplementsystem II.3. Kallikrein-Kinin-System II.4. Arachidonsäuremetaboliten & PAF II.5. Biogene Amine II.6. Interleukine (IL) II.7. Interferone II.8. Reaktive Sauerstoffmetaboliten II.9. Lysozym II.1\ Antikörper AK sind Produkte aktiver B-Zellen (Plasmazellen). Effekte eines AG-AK-Komplexes: Zerstörung des AG-Trägers · · · · · Neutralisation Opsonierung à Phagozytoseförderung Komplementaktivierung ADCC à Killerzellen, eosinophile Granulozyten Erkennung durch wenigen AK an Plasmazellen-Zellmembran. Braucht aber Hilfe von Th (IL2) Eine B-Zelle kann nur AK gegen ein bestimmtes AG (eigentlich Epitop eines AG) bilden. Das Antigen sucht die zu ihm passenden AK aus = Prinzip der klonalen Selektion Haptene: AG, die keine Immunantwort auslösen können. Mit körpereigenen Proteinen zu größeren Komplexen aufgebaut können sie eine Immunantwort auslösen. IgM : Pentamer, Ig gegen AB0-AG, AK der Primärantwort Effiziente Komplementaktivierung: kann alleine das Komplementsystem aktivieren, da es Pentamer ist und zur Aktivierung 2 räumlich benachbarte AK notwendig sind, bei der Erstantwort aber nur wenige AK gegen das bestimmte AG im Blut zirkulieren. IgG: 75%, wichtigstes AK der sekundären Immunantwort, Plazentagängig à wichtiger Infektionsschutz für das Neugeborene IgA: in Speichel, Tracheobronchialsekret, Urogenitalsekreten à lokale Immunabwehr IgD: Oberfläche von B-Zellen, verschwindet bei IgG-Sekretion IgE: AG-Rezeptor an basophilen Granulozyten- & Mastzellen-Membanen. Wichtig bei der Überempfindlichkeitsreaktion vom Soforttyp II.2\ Komplementsystem Zellaktivierung & Chemotaxis · · · Zytolyse Opsonierung Gebildet in Makrophagen, Monozyten, Histiozyten Klassischer Reaktionsweg: durch min. 2 AK-AG-Komplexe ausgelöst (IgM!!) à siehe Skizze Skriptum S.143 C4bC2b: C3 Konvertase C4bC2bC3b: C5 Konvertase C3a: permeabilitätssteigernder Faktor C3b: (frei) starke Opsonierung Alternativer Reaktionsweg: durch spontane Hydrolyse iC3Bb: Sparflammen-C3-Konvertase à C3b zerfällt schnell wenn Bakterien da: Aktivatoroberfläche vorhanden à C3bBb: C3 Konvertase C3bBbC3b: C5 Konvertase Gemeinsame Endstrecke: C5a: Chemotaxis · Aktivierung von Phagozyten à Sauerstoffradikale, Komplementrezeptoren, IL1 Leukotrienentstehung aus Arachidonsäuremetaboliten Mastzelldegranulation Aktivierung des Blutgerinnunsgsystems Permeabilitätssteigerung an Kapillaren und Venolen C5b: bindet C6,7,8,9(à Poly9) à M AC (M embrane Attack Complex) · Inhibitoren des Komplementsystems kurze Halbwertszeit der C3/C5-Konvertasen a. b. c. d. C1-Inhibitor (inaktiviert C1qrs und hemmt XIIa, Kallikrein, Plasmin) Faktor H (inaktiviert Faktor B, baut C3b zu C3e ab à mobilisiert Leukozyten im KM) CR1 (Rezeptor für C3b an Phagozyten, Lymphozyten und Erys à kann C5 nicht mehr aktivieren) XIIa aktiviert C1 Thrombin kann C3 à iC3 spalten Plasmin kann C1,3,5,XIIa, Fibrin spalten II.3\ Kallikrein-K inin-System (sS16) Kinine = Bradykinin, Kallidin. Verbindung zwischen Blutgerinnung und Abwehrsystem a) Präkallikrein à Kallikrein Prakallikrein/HMW-Kininogen-KOMPLEX An negativer Oberfläche (Gefäßverletztung) liegt dieser so bei XIIa, daß XIIa Präkallikrein in Kallikrein spaltet b) Kallikrein: ähnliche Wirkungen: Serinproteasen (Trypsin, Plasmin, Elastase) HMW-/LMW-Kininogen à Kinine koppeln positiv auf XII (Hagemann) zurück · · Zur besseren Durchblutung der Drüsenzellen von diesen selbst abgegeben (oben) · Umstellung des fetalen Kreislaufs: Kontraktion von Nabelstrangarterie und ductus Botalli (auch á PGI2) · Prorenin à Renin; ->Angiotensin I über Kininase II (=ACE) à Angiotensin II (Vasokontraktion à verhindert ein Überhandnehmen der Kininwirkungen (Vasodilatation)) c) Kallidin, Bradykinin: Konstriktion glatter Muskelzellen (MLCK-Aktivierung) und der Bronchien Dilatation der Blutgefäße (EDRF) Erhöhung der Gefäßpermeabilität Aktivierung der Phospholipase A2 à PG Bradykinin: Konstriktorisch auf glatte Muskelzellen d Uterus & Darm, Katecholausschüttung Abbau der Kinine: durch Kininase (Kininase I, Kininase II (ACE), Chymotrypsin) II.4\ Arachidonsäuremetaboliten & PAF (plateled activating factor) Kinine, C5a à Phospholipase A2 Lipocortin hemmt Phospholipase A2 Phospholipase A2 kann Membranphospholipde in Arachidonsäure und lyso-PAF spalten Lipoxygenaseweg: Durch 5-Lipoxygenase und einer Synthase à LTA4 (Leukotrien A4) LTA4 à LTB4: stark chemotaktisch, fördert Th, Lyososomale Enzyme & Sauerstoffradikale in Phagozyten verstärkt das entzündliche Geschehen, Gewebsproliferation à LTC4 à LTD4, LTE4: Cysteinleukotriene, ident mit SRSA, starke Bronchiolokonstriktion, Histamin kann die Effekte verstärken Cyclooxygenaseweg: Durch Zyklooxygenase à PGG2 à PGH2 à Prostaglandinsynthetase à PGD2, PGE2, PGF2 1. 2. 3. à Prostaglandinsynthetase à PGI2 à Thromboxansynthetase à TXA2 PGE2: · · · · · · Vasodilatation Verstärkung der Histamin & kinin Wirkung (pos feedback) Permiabilitätssteigernd á Temperatursollwert im Hypothalamus hemmt Leukotriene und verhindert somit überschießende Th-Reaktion hemmt Magensaftbildung und fördert Schleimbildung PGD2: Vasokonstr., Bronchospasmusmediator mit SRSA(=LTD4,LTE4), PAF, PGF2 und Histamin PGI2 (Prostazyklin): Hemmung der Thrombozytenaggregation, stark vasodilatatorisch TX: Fördern Aggregation von Thrombozyten, fördern MH-II-AG Expression, vasokonstriktorisch PAF: plateled activating factor: Aggregation von Thrombozyten und Sekretion Induziert Bildung von Sauerstoffradikalen in Makrophagen Dilatiert an peripheren gefäßen Kontrahiert an Herz & Lungengefäßen II.5/ Biogene Amine Serotonin: (produziert in neuroendokrinen Zellen im ganzen Körper) Förderung der Sekretionstätigkeit der GI-Drüsen lokale Vasokonstriktion der Gefäße in GI-Trakt, Lunge, Niere, kleine Gefäße der Pia mater Zunahme der Motilität des GI-Traktes Bestandteil der e-dichten Granula der Thrombozyten. Bei Adhäsion à Ausschüttung à Vasokonstriktion und Erhöhung der Gefäßpermeabilität Histamin in Mastzellen, basophilen Granulozyten, Thrombozyten, Zellen der Magenmucosa Axon-Reflex: spielt eine wesentliche Rolle bei Entzündungen: nonizeptive Fasern erregt à geben an periph. Ende Substanz P & CGRP (calzitonine-gene-related peptide) ab à Vasodilatation und Degranulation der Mastzellen à Histamin wird abgegeben à vermittelt Schmerzempfindung à nonizeptive Fasern erregt à Degranulation von Mastzellen durch: Substanz P, IgE-AK, GI-Trakt: CCK (Cholecystokinin), und Gastrin H1-Rezeptor: 1) IP3-Kaskade à Kontraktion glatter Muskulatur (Gefäße >80m m, Darm-, Uterusmuskulatur) 2) á Permeabilität von Gefäßen (Kontraktion der Endothelzellen!!) 3) á Catecholaminausschüttung in NNM 4) Reizung nonizeptiver Nervenendigungen H2-Rezeptor: 1) cAMP-Kaskade à Dilatation der Gefäßmuskulatur von Gefäßen <80m m) 2) Herz: positive In-& Chronotropie 3) Belegzellen: HCl-Sekretion H3-Rezeptor: 1) an Mastzellen selbst à Unterdrückung weiterer Degranulationen (neg. feedback) II.6\ Interleukine IL1: T, B, N, Makrophagen, Endothelzellen, Fibroblasten Hämatopoetische Zellen (myelotische Stammzelle – CFU GEMM, lymphatische Stanmmzellen) Akute Phase Proteine (CRP – Creaktives Protein, SAA Serum Amyloid A) Mit PGE2 à Fieber Durch Aktivierung der T-Zellen à á IL2 IL2: T, NK, B IL3: Hämatopoetische Zellen (als Multi-CSF), Mastzellen, NK IL4: B‚ (gene-switch) IL5: T, B, Mast, Eo: EDF(eosinophildifferentation-factor) IL6: Hämatopoetische Zellen, B, stimuliert Leberzellen zur Prod v Akute Phase Proteinen, v Makrophagen IL7: B Hämato: 1, 3, 5, 6 T: 1, 2, 5 B: 1, 2, 5, 4, 6, 7 NK: 2, 3 Eo: 5 Akut: 1, 6 II.7\ Interferone Nicht direkt antiviral, aber nachbarzellen werden antiviral gemacht, Tumorbekämpfung IF I: a , b IF II: g (makrophagen aktivierender faktor à respiratory burst, angry m.) IF III: IL6 IF IV: Tumor Necrosis Factor II.8\ reaktive Sauerstoffmetaboliten v.a. in Phagozyten gebildet induziert durch g -Interferon, komplement, opsonierte AG Viren: 1. 2. IF APC à Th à B à AK 3. Komplement 4. T8 5. NK