hoeger19 0011
Werbung
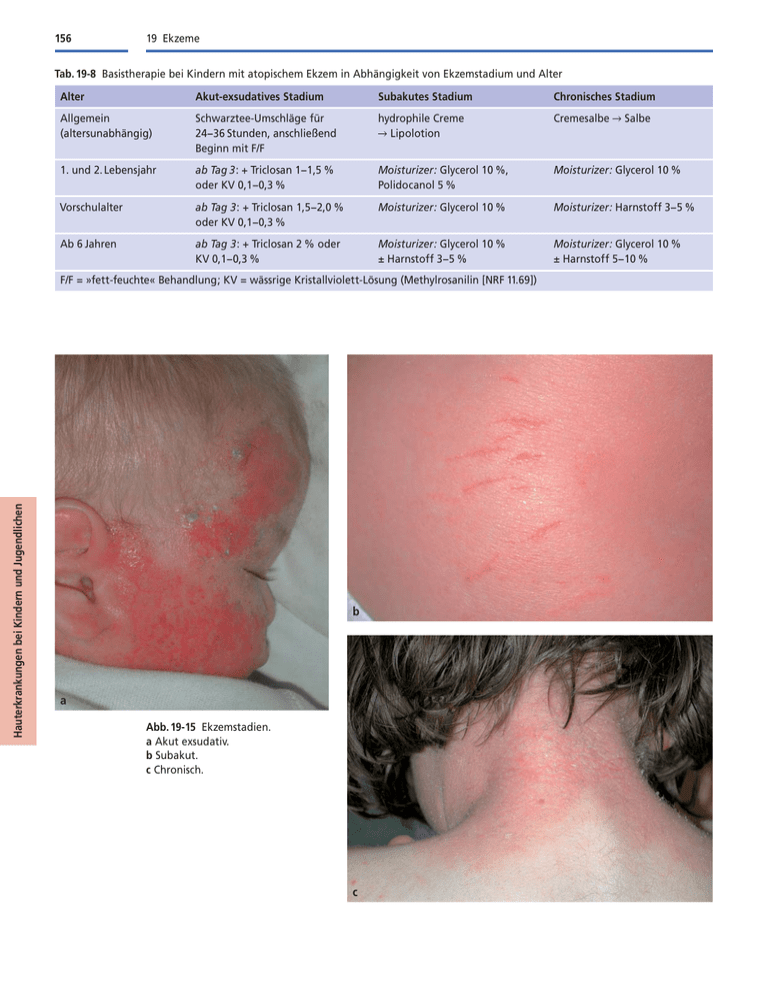
156 19 Ekzeme Tab. 19-8 Basistherapie bei Kindern mit atopischem Ekzem in Abhängigkeit von Ekzemstadium und Alter Alter Akut-exsudatives Stadium Subakutes Stadium Chronisches Stadium Allgemein (altersunabhängig) Schwarztee-Umschläge für 24−36 Stunden, anschließend Beginn mit F/F hydrophile Creme 씮 Lipolotion Cremesalbe 씮 Salbe 1. und 2. Lebensjahr ab Tag 3: + Triclosan 1−1,5 % oder KV 0,1−0,3 % Moisturizer: Glycerol 10 %, Polidocanol 5 % Moisturizer: Glycerol 10 % Vorschulalter ab Tag 3: + Triclosan 1,5−2,0 % oder KV 0,1−0,3 % Moisturizer: Glycerol 10 % Moisturizer: Harnstoff 3−5 % Ab 6 Jahren ab Tag 3: + Triclosan 2 % oder KV 0,1−0,3 % Moisturizer: Glycerol 10 % ± Harnstoff 3−5 % Moisturizer: Glycerol 10 % ± Harnstoff 5−10 % Hauterkrankungen bei Kindern und Jugendlichen F/F = »fett-feuchte« Behandlung; KV = wässrige Kristallviolett-Lösung (Methylrosanilin [NRF 11.69]) b a Abb. 19-15 Ekzemstadien. a Akut exsudativ. b Subakut. c Chronisch. c Atopisches Ekzem Die akute Ekzemphase (Abb. 19-15a) ist durch ausgedehnte Rötung und starken Juckreiz gekennzeichnet; insbesondere im Säuglings- und Kleinkindesalter besteht häufig (vorzugsweise im Gesicht) eine starke Exsudation. Primäres Ziel der Behandlung ist es in dieser Phase, die Haut zu kühlen und bei starker Exsudation auszutrocknen. Nach der alten dermatologischen Maxime »feucht auf feucht, trocken auf trocken« werden bei deutlicher Exsudation initial (für 12−24 Stunden) feuchte, kühlende Umschläge (Aufguss von unparfümiertem schwarzem oder grünem Tee) aufgelegt. Die Umschläge müssen in dieser Zeit dauernd feucht gehalten werden und dürfen nicht austrocknen. Der Tee wirkt adstringierend, antibakteriell und juckreizstillend. Anschließend kann meist auf eine Öl-in-Wasser-Zubereitung (Lotio oder Creme) übergegangen werden, um Austrocknung und Irritation der Haut zu vermeiden. Bei akut exazerbierten Ekzemen ohne Exsudation hat sich das »fett-feuchte« Behandlungskonzept bewährt (Tab. 19-9). Diese Behandlung ist allerdings nicht geeignet bei florider bakterieller oder viraler Superinfektion, bei großflächigen Erosionen oder bei fieberhaften Infektionen. Da eine bakterielle Superinfektion häufig zur akuten Exazerbation des Ekzems beiträgt, ist oftmals auch eine systemische antibiotische Behandlung indiziert (Tab. 19-13). In der subakuten Ekzemphase (Abb. 19-15b) mit abklingender Exsudation, aber noch deutlichem Erythem und Juckreiz erfolgt ein langsamer Übergang von der überwiegend auf wässriger Grundlage erfolgten Behandlung zu stärker rückfettenden Externa. In dieser Übergangsphase werden vorzugsweise Cremes oder Lipolotionen, bei weiter rückläufigem Entzündungszustand auch Cremesalben verwendet. Die topische Glucocorticoid-Therapie wird für sieben bis zehn Tage 1-mal täglich (Immunmodulatoren: 14 Tage 2-mal/Tag) durchgeführt und dann ausgeschlichen (씮 unten) oder durch andere antiinflammatorische Externa ersetzt. In der chronischen Ekzemphase (Abb. 19-15c), bei der Lichenifikation und Sebostase im Vordergrund stehen, muss durch intensive, rückfettende Hautpflege der Hauttrockenheit entgegengewirkt werden. Dabei gelten die in Tabelle 19-10 aufgeführten Grundsätze. Altersadaptierte Hautpflege Die Haut des Säuglings und des jungen Kleinkindes ist besonders leicht irritierbar. Harnstoffzubereitungen führen bei ihnen häufig zu Brennen und Missempfindungen (»stinging effect«) und sollten daher in diesem Alter nicht angewendet werden. Als Moisturizer sollte stattdessen Glycerol verwendet werden. Ältere Kinder vertragen Harnstoffzubereitungen hingegen – außer im Gesichtsbereich und in Phasen der akuten Exazerbation – gut. Tab. 19-9 »Fett-feuchte« Behandlung des exazerbierten atopischen Ekzems mit Trikotschlauchverbänden 쐌 Die Schlauchverbände bestehen aus feuchtigkeitsresorbierenden, elastischen, aber rutschfesten Viskosematerialien und stehen in 5 Größen zur Verfügung, um Extremitäten und Rumpf aller Altersgruppen abdecken zu können. Die Verbände sind auswaschbar und können daher wiederverwendet werden. Produkte: Coverflex® (Fa. Hartmann, Heidenheim), Tubifast® (Fa. Schumacher, Krefeld). Im akuten und subakuten Stadium empfiehlt es sich, die Anwendung 2- bis 3-mal täglich durchzuführen, und zwar 1-mal täglich mit und 1- bis 2-mal täglich ohne Glucocorticoid. 쐌 1. Schritt: Abmessen und Zuschnitt der Verbände (Extremitäten, Rumpf) 쐌 2. Schritt: Direkt auf die Haut wird eine Creme aufgetragen. Als Glucocorticoid sollte für diese semiokklusive Behandlung verwendet werden: – bei Säuglingen: Hydrocortisonacetat 0,5 (−1,0) % – bei Kleinkindern: Hydrocortisonacetat 1,0 (−2,0) % – bei älteren Kindern: Methylprednicarbat (Dermatop® [50−100 %]) 쐌 3. Schritt: Über die eingecremte Region wird der zurechtgeschnittene Schlauchverband gestülpt, der zuvor in lauwarmes Wasser eingelegt und dann ausgewrungen wurde, bis nur noch eine geringe Restfeuchte enthalten ist. 쐌 4. Schritt: Als äußere Schicht dient ein weiterer, trockener Schlauchverband. 쐌 Die Einwirkungszeit beträgt 6−8 Stunden, danach muss die Creme neu aufgetragen und der feuchte Verband erneuert werden. Um eine Auskühlung des Kindes zu verhindern, sollte der Raum zugfrei und nicht zu kühl sein. Bei Säuglingen sollte die Anwendung nicht am gesamten Körper, sondern wechselnd an Extremitäten und Stamm erfolgen. 쐌 Die Anwendungsdauer im Akutstadium beträgt 3-mal 24 Stunden »rund um die Uhr«, anschließend noch 3−5 Nächte. Diese Technik kann auch zur Unterbindung von Juckreizattacken angewendet werden. Statt des Glucocorticoids wird dann z. B. Basiscreme DAC mit 5 % Polidocanol verwendet. Die Behandlung kann auch – allerdings weniger effektiv – mit je einer trockenen und einer feuchten Lage eines T-Shirts oder Schlafanzugs durchgeführt werden. Tab. 19-10 Grundsätze der Hautpflege bei Kindern mit atopischem Ekzem 쐌 stadiengerechte Pflegegrundlage, altersgerechte Zusätze (씮 Tab. 19-8) 쐌 Die Anwendung muss für das Kind angenehm sein. Sie sollte insbesondere bei kleineren Kindern als »Streichelmassage« und in einer Atmosphäre der entspannten Zuwendung erfolgen. Keineswegs darf das Eincremen als lästige Pflichtübung oder gar als Strafe empfunden werden. 쐌 Anwendung mindestens 2-mal täglich; in einzelnen Bereichen, z.B. Handgelenke oder Gesicht, kann auch eine häufigere Anwendung notwendig sein. 쐌 insbesondere nach dem Baden Einfetten des gesamten Integuments 쐌 Badehäufigkeit: im akuten Stadium täglich, im chronischen Stadium 1-mal pro Woche. Ölbäder können die genannten Pflegemaßnahmen ergänzen, nicht jedoch ersetzen. Man unterscheidet spreitende Ölbäder (z.B. Balmandol®, Kneipp Nachtkerzen-Ölbad®), bei denen sich ein Lipidfilm auf der Wasseroberfläche bildet, von Emulsionsölbädern (z.B. Balneum Hermal®), bei denen sich das Lipid tropfenförmig im Wasser verteilt. Hauterkrankungen bei Kindern und Jugendlichen Stadienabhängige Hautpflege 157 160 19 Ekzeme Tab. 19-13 Antimikrobielle Therapie bei Kindern mit atopischem Ekzem Therapie-Form Säuglinge Kleinkinder Ältere Kinder Lokaltherapie 쐌 Triclosan 1 % 쐌 Methylrosanilin 0,1−0,3 % (NRF 11.69) 쐌 Triclosan 2 % 쐌 Methylrosanilin 0,1−0,3 % (NRF 11.69) 쐌 Chlorhexidin 1 % 쐌 Eosin-Lösung 0,5 % 쐌 Octenidin 0,1 % 쐌 Triclosan 2−3 % 쐌 Methylrosanilin 0,1−0,3 % (NRF 11.69) 쐌 Chlorhexidin 1 % 쐌 Eosin-Lösung 0,5 % 쐌 Fuchsin-Lösung 0,5 % 쐌 Octenidin 0,1 % Systemtherapie Cefalosporine der 1. Generation (Cefadroxil, Cefalexin, Cefaclor) oder Amoxicillin/Clavulansäure, Amoxicillin /Sulbactam Alternativen bei A -Lactam-Allergie: Clindamycin, Fusidinsäure, Erythromycin Eine Übersicht über geeignete Antiseptika und Antibiotika gibt Tabelle 19-13. Vorgehen bei häufig rezidivierenden bakteriellen Superinfektionen Hauterkrankungen bei Kindern und Jugendlichen Bei Kindern mit häufig (mehr als 3-mal pro Jahr) rezidivierenden eitrigen kutanen Infektionen, die jeweils eine antibiotische Behandlung erfordern, ist eine Rezidivprophylaxe indiziert. Zuvor sollte eine Keimtypisierung erfolgen, um ggf. intrafamiliäre Keimüberträger zu identifizieren und mitzubehandeln. Maßnahmen: 쐌 Keimtypisierung (Patient und/oder Kontaktpersonen) 씮 Identifizierung und ggf. Mitbehandlung möglicher Keimträger und/oder Überträger 쐌 Verminderung der Keimbesiedlung durch: – regelmäßige Bäder mit KaliumpermanganatLösung (1 : 8 000−10 000, 2-mal pro Woche) – regelmäßige Hautpflege mit Triclosan-haltigen Externa (씮 unten) – antiinflammatorische Behandlung Bei Kindern mit häufig rezidivierenden bakteriellen Infektionen empfehlen sich zur Rezidivprophylaxe Triclosan-haltige Hautpflege-Präparate. Hierzu ist die so genannte hydrophobe Triclosan-haltige Creme 2 % (NRF 11.122) ideal: Rp. Triclosan Lipophile Cremegrundlage (NRF 11.104) 2,0 ad 100,0 Diese Rezeptur ist mit Kaliumsorbat konserviert. Unter dem Namen »Hydrophobe Triclosancreme 2 %®« ist diese Rezeptur auch als Fertigprodukt (Fa. Infectopharm) erhältlich. Bei Bedarf kann ein Lipid (z. B. Nachtkerzensamenöl 10−15 %), bei älteren Kindern Harnstoff (3−5 %) hinzugefügt werden. Die hier verwendete lipophile Cremegrundlage ist zur Hautpflege ideal, sodass die betroffenen Kinder in der Regel während der Anwendung keine weitere Pflege- creme benötigen. Die Anwendung sollte mindestens 2mal täglich am gesamten Körper erfolgen; in der Regel wird die Rezidivprophylaxe über mindestens sechs Monate fortgeführt. Für das akute Stadium einer Infektion ist allerdings eines der in Tabelle 19-13 genannten Externa vorzuziehen. Eine gleichwertige Alternative stellt die folgende Rezeptur dar: Rp. Glycerol (85 %) Nachtkerzensamenöl Triclosan Eucerinum® Wasser-in-ÖlGrundlage 10,0 15,0 2,0 ad 100,0 Bei Bedarf kann bei älteren Kindern noch Harnstoff (3−5 %) hinzugefügt werden. Antiinflammatorische Therapie Neben der rückfettenden Hautpflege stellt die Bekämpfung der kutanen Entzündungsreaktion die Grundlage der Therapie des AE dar. Die antientzündliche Behandlung greift an folgenden Orten an: 쐌 T-Lymphozyten: Hemmung ihrer Aktivierung und Proliferation 쐌 epidermale Langerhans-Zellen: Hemmung ihrer Einwanderung bzw. Förderung ihrer Auswanderung aus der Epidermis 쐌 Mastzellen: Hemmung der Degranulation Zur antientzündlichen Lokaltherapie stehen prinzipiell folgende Wirkstoffgruppen zur Verfügung: 쐌 Teere und Teer-Derivate (Ammoniumbituminosulfonat) 쐌 Gerbstoffe 쐌 Bufexamac 쐌 topische Glucocorticoide 쐌 topische Immunmodulatoren Teere und Teer-Derivate Steinkohlenteer (Pix lithanthracis), Holzteere (z. B. Pix betulina) und Liquor carbonis detergens (ein Teer-Sa- Atopisches Ekzem Rp. Leukichthol (5 %) Basiscreme DAC ad 5,0 100,0 Die antiinflammatorische Wirkung der Bituminosulfonate wie auch der Teere beruht auf einer Hemmung des Enzyms 5-Lipoxygenase, wodurch die Synthese des Entzündungsmediators Leukotrien B4 (LTB4) unterdrückt wird. Ferner weisen Bituminosulfonate eine antiseborrhoische und eine leichte antimikrobielle Wirkung auf. Ihre Wirkpotenz liegt unterhalb derjenigen eines Glucocorticoids der Klasse I. Bituminosulfonate sind daher insbesondere zur Nachbehandlung von Exazerbationen des AE oder bei subakuten Ekzem-Formen indiziert. Sie sollten 2-mal täglich angewendet werden. Gegen eine längere – ggf. mehrmonatige – Anwendung bestehen keine Bedenken. Gerbstoffe Man unterscheidet pflanzliche und synthetische Gerbstoffe. Zu den pflanzlichen Gerbstoffen zählen Extrakte aus Eichenrinde oder Hamamelis sowie Tannine. Tamole gehören zu den synthetischen Gerbstoffen. Sie entsprechen chemisch einem niedrigmolekularen Kondensationsprodukt von Phenolsulfonsäure und Phenolharnstoff. In vitro fanden sich hemmende Effekte auf den Arachidonsäurestoffwechsel und die Mastzellchymase. Die antientzündliche Wirkung von Tanninen und Hamamelis ist in vivo derjenigen von Hydrocortison eindeutig unterlegen. Die Gerbstoffe besitzen darüber hinaus auch eine adstringierende und antibakterielle Wirkung, die z. B. zur Prophylaxe von bakteriellen Superinfektionen bei Varizellen genutzt werden kann. Bufexamac Bufexamac ist in mehr als 20 Zubereitungen in Deutschland erhältlich. Als steroidfreier Wirkstoff erfreut sich die Substanz insbesondere bei Kinderärzten besonderer Wertschätzung. Sein Wirkungsmechanismus beruht in vitro auf einer Hemmung der Leukotriensynthese in der Haut. Seine Wirkstärke wird allerdings übereinstimmend als gering, das heißt deutlich unterhalb derjenigen eines Klasse-I-Glucocorticoids, eingeschätzt. Zudem findet sich die Substanz als potentes Kontaktallergen unter den »Top 10« der Kontaktallergen-»Hitliste«. Aufgrund seiner äußerst geringen Wirkpotenz ist es für die Behandlung des AE zumindest entbehrlich. Topische Glucocorticoide Topische Glucocorticoide werden seit mehr als 50 Jahren in der Lokaltherapie von Hautkrankheiten eingesetzt. Ihre antiinflammatorische Wirkung beruht auf der verminderten Synthese proinflammatorischer Mediatoren (Prostaglandin-Derivate, Zytokine). Die Hautatrophie, Hauptnebenwirkung bei längerer topischer Anwendung, beruht andererseits auf der reversiblen Suppression der Kollagensynthese. Nebenwirkungen: Die wichtigsten Nebenwirkungen topischer Glucocorticoide sind: 1. Hautatrophie 2. Teleangiektasien, Rubeosis, Purpura 3. Striae distensae 4. periorale (rosazeaartige) Dermatitis 5. Pigmentverschiebungen 6. Nebennierenrinden-Suppression (ggf. bis zur Entwicklung eines Cushing-Syndroms) Die Gefahr der transkutanen Resorption ist bei Säuglingen und Kleinkindern wegen ihrer im Vergleich zu Erwachsenen 2- bis 3-mal größeren Körperoberfläche – bezogen auf das Körpergewicht – besonders groß. Die transkutane Resorption von Wirkstoffen erfolgt zu einem großen Teil über die Talgdrüsen; sie wird ferner durch Okklusion begünstigt. Daher spielt bei der topischen Glucocorticoid-Therapie auch die Lokalisation der Anwendung eine Rolle (Tab. 19-14). ! Cave: Glucocorticoide sollten in intertriginösen Arealen (Windelbereich!) nicht und im Bereich von Gesicht und Kopfhaut nur maximal fünf bis sieben Tage angewendet werden. Hauterkrankungen bei Kindern und Jugendlichen ponin-Gemisch) werden seit rund 100 Jahren in der Dermatologie verwendet. Als Naturprodukte enthalten Teere eine Vielzahl polyaromatischer Kohlenwasserstoffverbindungen, die als potenzielle Karzinogene gelten. Teerverbindungen unterliegen daher seit einigen Jahren in Deutschland der Rezeptpflicht. Trotz langjährigen therapeutischen Einsatzes gibt es allerdings bisher keine Hinweise darauf, dass diese theoretische Erwägung eine praktische Relevanz besäße. Nach gründlicher Prüfung hat die als kritisch bekannte amerikanische Arzneimittelzulassungsbehörde (»Food and Drug Administration« [FDA]) Steinkohlenteer jedoch als »sicher und effektiv« eingestuft (Gloor et al. 2000). Weitere Nachteile der Teerverbindungen sind die Verfärbung von Haut und Kleidung sowie die Phototoxizität. Aufgrund dieser Nachteile und der verbliebenen Restzweifel an der Unbedenklichkeit dieser Substanzgruppe bevorzugen wir im Kindesalter die von den Teeren abzugrenzenden Bituminosulfonate. Bituminosulfonate stellen Destillate aus Schieferöl dar, die mit konzentrierter Schwefelsäure sulfoniert und anschließend entweder mit Natronlauge (Natriumbituminosulfonat) oder Ammoniak (Ammoniumbituminosulfonat) neutralisiert werden. Sie unterscheiden sich von den Teeren durch ihre Wasserlöslichkeit, ihren hohen Schwefelgehalt und durch die nahezu vollständige Abwesenheit potenziell karzinogener Polyaromate sowie durch die fehlende Phototoxizität. Das helle Ammoniumbituminosulfonat (Leukichthol) führt zu keiner Verfärbung von Haut oder Kleidung. 161








![(Poster SETAC 2010) [ PDF 0.2 MB ]](http://s1.studylibde.com/store/data/001524199_1-1d130fdd978bf8f5901792a5acb5c314-300x300.png)