zur PDF-Version
Werbung

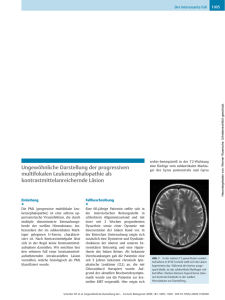
MRT bei MS CME 3: Früherkennung einer PML - MRT optimal eingesetzt und genutzt Klicken Sie auf Klicken Sie auf i um zusätzliche Informationen zu erhalten. und Sie gelangen zur vorherigen Folie. TY-GER-0603 Entwicklung einer PML Diagnose der progressiven multifokalen Leukenzephalopathie (PML) Die progressive multifokale Leukenzephalopathie (PML) ist eine seltene Hirninfektion, die unter anderem als Komplikation bei Immuntherapien auftreten kann. Die Erkrankung wird durch das JC Virus (JCV) verursacht – diese Bezeichnung leitet sich vom Namen des Patienten ab, bei dem das Virus erstmalig isoliert wurde. Das Virus ist in der Bevölkerung stark verbreitet, kommt aber nur selten zum Ausbruch. In der Regel wird das Virus noch vor dem Erwachsenenalter akquiriert, der Erstkontakt bleibt jedoch normalerweise asymptomatisch. Vor allem bei einem stark geschwächten oder unterdrückten Immunsystem kann es durch Reaktivierung des Virus zu einer PML kommen. Die potentiell tödliche PML ist, wie die MS, eine demyelinisierende Erkrankung (Rosenkranz 2009). Rosenkranz T. Komplikation bei immunsupprimierten Patienten. Neurotransmitter 2009;3:61-66 TY-GER-0603 Entwicklung einer PML Diagnose der progressiven multifokalen Leukenzephalopathie (PML) Den größten Stellenwert in der Diagnostik der PML hat die MRT. Die PML führt zu Läsionen der weißen Substanz, PML-Läsionen kommen aber auch in der kortikalen und subkortikalen grauen Substanz vor. PML-Läsionen sind in der T2-Wichtung und FLAIR-Technik hyperintens und zeigen mit zunehmender Demyelinisierung eine T1-Hypointensität. Sie zeigen typischerweise eine unscharfe Grenze zum nicht betroffenen Gewebe. Sehr charakteristisch ist die Zerstörung der U-Fasern, wodurch die Läsionen bis unmittelbar an das Kortexband heranreichen. In der nächsten Folie dargestellt sind FLAIR-MRT-Aufnahmen eines HIVPatienten, der eine PML entwickelt hat: Rosenkranz T. Komplikation bei immunsupprimierten Patienten. Neurotransmitter 2009;3:61-66 TY-GER-0603 Entwicklung einer PML PML 10.09. PML 22.10. i - Rasche Progredienz - MRT-Aufnahmen: Prof. Gass, Universitätsklinikum Mannheim MRT-Aufnahmen: Prof. Gass, Universitätsklinikum Mannheim TY-GER-0603 Entwicklung einer PML PML 10.09. PML 22.10. - Rasche Progredienz - MRT-Aufnahmen: Prof. Gass, Universitätsklinikum Mannheim MRT-Aufnahmen: Prof. Gass, Universitätsklinikum Mannheim In der oberen Zeile sind hyperintense Läsionen zu erkennen. In der Kontrolluntersuchung nach 5-6 Wochen hat sich jede dieser Läsionen deutlich vergrößert (untere Zeile). Charakteristisch sind die unscharfen Ränder der Läsionen, die auf die zentrifugale Ausdehnungsrichtung der Läsionen zurückzuführen sind, dort wo das JC-Virus in das benachbarte Gewebe voranschreitet und die Oligodendrozyten zunehmend schädigt. In den ersten MRT-Aufnahmen in der unteren Zeile ist rechtskortikal frontolateral eine Läsion zu erkennen, die eine scharfe Grenze zum Kortex hin aufweist. Dies ist allerdings eine Ausnahme, da die PML in diesem Fall an den Kortex stößt. Typischerweise sind jedoch die Läsionen der PML durch unscharfe Ränder charakterisiert. Entwicklung einer PML Diagnose der progressiven multifokalen Leukenzephalopathie (PML) Ein weiteres typisches Kennzeichen der PML-Läsionen im Gegensatz zu MSLäsionen ist die nur sehr schwache Kontrastmittel-Aufnahme der Läsionen. Auf der nächsten Folie dargestellt sind ausgedehnte PML-Läsionen bei einem HIV Patienten: vor allem links in Projektion auf die Basalganglien (zu erkennen in Bild untere Reihe ganz rechts) und die dazugehörigen koronaren Kontrastmittelunterstützten Aufnahmen (obere Reihe). Trotz der sehr großen, etwas raumfordernden Läsion, gibt es nur eine minimale Blut-Hirn-Schranken-Störung mit einem sehr schwachen Kontrastmittel-Übertritt (2. Bild, obere Reihe). Ein wesentlicher Unterschied der PML- zur MS-Pathologie ist, dass die Blut-Hirn-Schranke bei der PML in geringerem Ausmaß geöffnet wird (außer in der IRIS-Phase). McGuigan C et al. Stratification and monitoring of natalizumab associated progressive multifocal leukoencephalopathy risk: recommendations from an expert group. J Neurol Neurosurg Psychiatry 2016;87:117–125 DGN-Leitlinien. Diagnose und Therapie der Multiplen Sklerose. Thieme Verlag, Stuttgart, 2012 TY-GER-0603 PML – T1w + KM trotz ausgedehnter Läsion nur minimale KM-Anreicherung MRT-Aufnahmen: Prof. Gass, Universitätsklinikum Mannheim TY-GER-0603 Evolution einer Natalizumab-assoziierten PML PML-Risiko während der Natalizumab-Behandlung Die PML ist die am meisten gefürchtete Komplikation unter der Therapie mit Natalizumab, da die Erkrankung bei 20% dieser Patienten tödlich verläuft oder schwere Behinderungen verursachen kann. Das Erkrankungsrisiko ist im Allgemeinen gering: • Bei 138.800 Patienten, die weltweit Natalizumab erhielten, wurde eine PMLInzidenz von 3,96/1000 Patienten festgestellt. • Bei Patienten ohne vorhergehende immunsupprimierende Therapie erhöhte sich das PML-Risiko von 1/1000 nach 1–24 Monaten Natalizumab-Exposition auf 5 und 6/1000 nach 25–48 und 49–72 Monaten. • Bei Patienten mit einer vorhergehenden immunsupprimierenden Therapie betrug die Inzidenz einer PML 2; 11 und 9/1000 nach jeweils 1–24, 25–48 und 49–72 Monaten. Von den bisher 566 bekannten Fällen einer PML während der NatalizumabTherapie wurden 296 Patienten auf JCV-Antikörper getestet, wobei 292 (99%) positiv waren und 4 Patienten negativ (Mc Giugan et al. 2016). McGuigan C et al. Stratification and monitoring of natalizumab associated progressive multifocal leukoencephalopathy risk: recommendations from an expert group. J Neurol Neurosurg Psychiatry 2016;87:117–125 DGN-Leitlinien. Diagnose und Therapie der Multiplen Sklerose. Thieme Verlag, Stuttgart, 2012 TY-GER-0603 Evolution einer Natalizumab-assoziierten PML PML-Risiko während der Natalizumab-Behandlung Ein Test auf JCV-Antikörper ist seit Mai 2011 allgemein verfügbar. Zum gegenwärtigen Zeitpunkt erscheint ein Test bei folgenden Gruppen sinnvoll (DGNLeitlinien 2012): • Bei Patienten mit erhöhtem PML-Risiko unter Natalizumab, also Patienten mit einer vorangegangenen immunsuppressiven Therapie oder einer Behandlungsdauer mit Natalizumab von über 2 Jahren • Bei Patientenwunsch zur Spezifizierung der individuellen Risikosituation • Bei zuvor negativ getesteten Patienten zur Erfassung einer möglichen Serokonversion. Die zunehmende Hypointensität der T1-gewichteten Aufnahmen ist ein typisches Kennzeichen der PML. Auf der nächsten Folie dargestellt ist die Dynamik der Ausbreitung von PML-Läsionen in FLAIR-MRT- (obere Reihe) und T1-w MRTAufnahmen (untere Reihe): McGuigan C et al. Stratification and monitoring of natalizumab associated progressive multifocal leukoencephalopathy risk: recommendations from an expert group. J Neurol Neurosurg Psychiatry 2016;87:117–125 DGN-Leitlinien. Diagnose und Therapie der Multiplen Sklerose. Thieme Verlag, Stuttgart, 2012. TY-GER-0603 Evolution einer Natalizumab-assoziierten PML Subtiler Beginn und Größenausdehnung 12/2010 12/2011 01/2012 02/2012 FLAIR i T1W i Wattjes MP et al. Mult Scler. 2013;19:1826-1840. TY-GER-0603 Evolution einer Natalizumab-assoziierten PML Im zeitlichen Verlauf über 1-2 Jahre zeigen die Läsionen eine deutliche und typische Subtiler Beginn und Größenausdehnung Ausdehnung und Größenzunahme mit subkortikalem Schwerpunkt (Bild rechts, obere Reihe). 12/2011 01/2012 02/2012 T1W FLAIR 12/2010 Wattjes MP et al. Mult Scler. 2013;19:1826-1840. TY-GER-0603 Evolution einer Natalizumab-assoziierten PML Subtiler Beginn und Größenausdehnung 12/2011 01/2012 02/2012 T1W FLAIR 12/2010 In den T1-gewichteten Aufnahmen ist eine zunehmende Hypointensität im Bereich der Läsion zu erkennen (untere Reihe). Das ist ein typisches Kriterium für die PML, denn die Schädigung der Oligodendrozyten schreitet sukzessive voran, so dass es zu einer zunehmenden Wattjes MP et al. Mult Scler. 2013;19:1826-1840. Demyelinisierung und T1-Hypointensität kommt (Pfeile Abbildung 3. und 4. Bild von links). Progression der PML-Läsionen in diffusionsgewichteten MRT-Aufnahmen (DWI) Auf der nächsten Folie dargestellt ist die Dynamik in den FLAIR-MRT-Aufnahmen (obere Reihe) und T1-gewichteten MRT-Aufnahmen (untere Reihe) in diesen Abbildungen ebenfalls gut zu erkennen. In den FLAIR-MRT-Aufnahmen nehmen die hyperintensen Läsionen im zeitlichen Verlauf (von links nach rechts) deutlich an Größe zu, ebenso wie die Hypointensität in den T1-gewichteten Aufnahmen. Die Bilder der mittleren Reihe zeigen die entsprechenden diffusionsgewichteten MRT-Aufnahmen. Im Bild ganz links ist zu erkennen, dass die gesamte Läsion initial hyperintens zur Darstellung kommt, während im nächsten Bild der mittleren Reihe, also zum nachfolgenden Zeitpunkt, die Läsion nur noch im Randbereich Hyperintensität aufweist. Mit zunehmender Grössenzunahme der Läsion verschiebt sich der hyperintense Rand der Läsion weiter in die Peripherie. Auf dem letzten Bild der mittleren Reihe ist die Läsion ausschließlich hypointens dargestellt. Das diffusionsgewichtete Bild stellt gerade den Randbereich der Läsion hyperintens dar, dort wo die akute Infektion auf gesundes Gewebe trifft und die jüngsten Infektionsfolgen zu sehen sind. Daher ist die DWI Bildgebung sehr gut geeignet, um Patienten nach akuten PML Veränderungen und frühen Anzeichen einer PML zu suchen. TY-GER-0603 DWI – Typische Progression einer PML-Läsion FLAIR DWI T1 +C Post IRIS 1 moPost IRIS 5 mo _103009 _062909 MRT-Aufnahmen: Prof. Gass, Universitätsklinikum Mannheim TY-GER-0603 PML unter Natalizumab – FLAIR und DWI FLAIR- und DWI-Aufnahmen eines Patienten mit gleichzeitiger MS- und PML-Pathologie Auf der nächsten Folie dargestellt sind FLAIR-MRT- (Reihe oben) und DWIAufnahmen (Reihe unten). Die FLAIR-MRT-Aufnahmen (Reihe oben) stellen die komplexe Situation eines Patienten dar, der gleichzeitig eine MS- und PMLPathologie aufweist. In den diffusionsgewichteten Aufnahmen (Reihe unten) gibt es Bereiche, die hyperintens zur Darstellung kommen (grün markierte Bereiche). In diesen Bereichen hat sich eine neue Pathologie entwickelt. Diese Bilder sind nicht spezifisch für eine PML, aber sie zeigen an, dass sich hier etwas Neues ereignet hat und die Form und Lokalisation der Läsionen deuten auf eine PML hin (die in diesem Fall auch aus der Liquoranalyse bestätigt wurde). Die DWI eignet sich daher sehr gut, um neu entwickelte PML-Veränderungen zu detektieren. Hyperintensität in der DWI ist allerdings nicht spezifisch für eine PML. Sie liefert aber Hinweise darauf, dass eine neue Läsion vorliegen könnte und die Möglichkeit einer PML besteht. TY-GER-0603 PML unter Natalizumab – FLAIR und DWI MRT-Aufnahmen: Prof. Gass, Universitätsklinikum Mannheim TY-GER-0603 PML unter Natalizumab – FLAIR und DWI DWI-Aufnahmen eignen sich, um eine PML frühzeitig zu erkennen Auf der nächsten Folie dargestellt sind korrespondierende Aufnahmen der T1gewichteten MRT (Reihe oben), FLAIR-MRT (Reihe unten) und DWI (mittlere Reihe). Es sind gleichzeitig ältere (grün markiert) und neuere Läsionsanteile (blau markiert) vorhanden. Der ältere Anteil der Läsionen ist bereits deutlich demyelinisiert mit entsprechender Hypointensität im T1-gewichteten Bild (Reihe oben) und ebenfalls Hypointensität im diffusionsgewichteten Bild (mittlere Reihe). Dagegen ist der jüngere frontal gelegene Anteil der Läsionen im DWI hyperintens dargestellt (blaue Markierung). Im T1-gewichteten Bild ist zu erkennen, dass die Demyelinisierung des jüngeren Läsionsanteils noch wenig ausgeprägt ist. Die FLAIR-Aufnahmen zeigen relativ uniforme Hyperintensität der gesamten Läsion. Insbesondere diffusionsgewichtete MRT-Aufnahmen eignen sich sehr gut, um neue pathologische Veränderungen frühzeitig zu erkennen und werden daher als zusätzliche Untersuchungen neben T2-gewichteten und FLAIR-MRT-Aufnahmen für das Routine-Monitoring von PML-Risikopatienten empfohlen (MAGNIMS consensus guidelines 2015). Wattjes MP et al. MAGNIMS consensus guidelines on the use of MRI in multiple sclerosis—establishing disease prognosis and monitoring patients. Nat Rev Neurol. 2015 ;11(10):597-60 TY-GER-0603 PML unter Natalizumab – FLAIR und DWI neuer Anteil älterer Anteil MRT-Aufnahmen: Prof. Gass, Universitätsklinikum Mannheim TY-GER-0603 Entwicklung des PML-Immunrekonstitutionssyndroms (IRIS) Ein PML-Immunrekonstitutionssyndrom (IRIS) entwickelt sich im Verlauf der PML-Infektion, wenn das sich erholende Immunsystem auf eine latent oder auch bereits klinisch manifest bestehende opportunistische Infektion reagiert. Dadurch kommt es regelhaft zu ausgeprägten entzündlichen Reaktionen, die im MRT erkennbar sind und die bei entsprechend großen Läsionen auch zu einer klinischen Verschlechterung führen und das klinische Bild der Infektion insgesamt stark verändern können. Auf der nächsten Folie dargestellt ist die Entwicklung einer IRIS aus einer PML. In dem Moment indem die PML vom körpereigenen Immunsystem attackiert werden kann, also sobald der immunsupprimierte Status nicht mehr aufrecht erhalten wird, z.B. dadurch dass das Medikament abgesetzt wurde oder der Antikörper aktiv über Plasmapherese entfernt wurde, kann sich eine Immunreaktion ausbilden. Diese Immunreaktion, die oft sehr heftig ist, geht üblicherweise mit einer geöffneten Blut-Hirn-Schranke einher und kann zu einem raumfordernden Ödem führen: DGN-Leitlinien. Diagnose und Therapie der Multiplen Sklerose. Thieme Verlag, Stuttgart, 2012 TY-GER-0603 Entwicklung des PML-Immunrekonstitutionssyndroms (IRIS) i Ende Februar – Ende März Ende April MRT-Aufnahmen: Prof. Gass, Universitätsklinikum Mannheim TY-GER-0603 Entwicklung des PML-Immunrekonstitutionssyndroms (IRIS) Die ersten beiden Bilder (obere Reihe von links nach rechts) zeigen MRT-Aufnahmen einer Patientin mit einer relativ kleinen PML-Läsion (hyperintenser Bereich). Etwa einen Monat später zeigt Ende sich im nächsten BildMärz eine sehr große ödematöse Zunahme der Läsion. Die BlutFebruar – Ende Ende April Hirn-Schranke ist gestört mit einer sehr großen volumenrelevanten Ödem-Bildung. Die Patientin hat nach Plasmapherese ein PML-IRIS entwickelt. MRT-Aufnahmen: Prof. Gass, Universitätsklinikum Mannheim TY-GER-0603 Entwicklung des PML-Immunrekonstitutionssyndroms (IRIS) Ein IRIS tritt häufig bei Patienten, die mit Natalizumab behandelt wurden, nach dem Absetzen der Therapie oder der Elimination von Natalizumab auf. Inwieweit der Plasmaaustausch ein fulminanteres IRIS fördert ist unklar, ein IRIS kann in jedem Fall auch ohne Plasmapherese auftreten. In der Regel tritt das IRIS innerhalb einiger Tage bis Wochen nach dem Plasmaaustausch und Elimination des Antikörpers auf. Im ungünstigsten Fall kann es zu schweren neurologischen Komplikationen führen und intensivmedizinische Maßnahmen notwendig machen. Die empfohlene Therapie, um ein IRIS zu mildern, sind hochdosierte Steroide. Eine entsprechende Überwachung mit geeigneter Behandlung der damit einhergehenden Entzündungsreaktion sollte konsequent verfolgt werden (DGNLeitlinien 2012). DGN-Leitlinien. Diagnose und Therapie der Multiplen Sklerose. Thieme Verlag, Stuttgart, 2012 TY-GER-0603 Verlauf der Natalizumab-assoziierten PML: Asymptomatische vs. symptomatische Fälle Dong-Si et al. untersuchten 372 von 399 bestätigten PML-Fällen bei MSPatienten, die bis September 2013 bekannt waren. 30 der 372 PML-Fälle (8,1%) waren bei der Diagnose asymptomatisch, dagegen waren die übrigen 342 Fälle symptomatisch. Die mittleren EDSS-Werte, die vor der PML-Diagnose bei symptomatischen und asymptomatischen Patienten ähnlich waren, waren zum Zeitpunkt der PMLDiagnose bei symptomatischen Patienten signifikant niedriger. 67% der asymptomatischen Patienten blieben über weitere 13 Monate symptomfrei. Insgesamt hatten asymptomatische Patienten ein besseres Outcome nach 6 und 12 Monaten. Je früher die Pathologie bei PML-Patienten entdeckt wird, desto besser ist die Prognose und das Outcome der Patienten. Daher sollte die PML möglichst frühzeitig diagnostiziert werden. Die bisherigen publizierten Kasuistiken zeigen, dass sich Läsionen regelhaft im asymptomatischen Stadium der PML nachweisen lassen. Dong-Si T et al. Outcome and survival of asymptomatic PML in natalizumab-treated MS patients. Ann Clin Transl Neurol. 2014;1(10):755-64 TY-GER-0603 Verlauf der Natalizumab-assoziierten PML: Asymptomatische vs. symptomatische Fälle Asymptomatische PML: 30/372 (8.1%) PML-Patienten waren asymptomatisch. (Juni 2013) 67% davon blieben über weitere 13 Monate asymptomatisch. Asymptomatische PML-Patienten hatten nach 6 und 12 Monaten ein besseres funktionelles Outcome Dong-Si T et al. Presented at ECTRIMS; October 2–5, 2013; Copenhagen, Denmark. P879. TY-GER-0603 Fallstudie – Asymptomatische PML Bei diesem Fallbeispiel handelt es sich um eine 61-jährige rechtshändige ehemalige Krankenschwester, die seit 7 Jahren an schubförmig remittierender MS leidet und seit 3 Jahren eine Therapie mit monatlichen NatalizumabInfusionen erhält. Während der Zeitdauer der Natalizumab-Therapie blieb die Patientin schubfrei. Vor Beginn der Natalizumab-Therapie wurde die Patientin über 4 Jahre mit IFNβ-Injektionen behandelt. Eine immunsuppressive Therapie hatte die Patientin vor der Natalizumab-Therapie nicht erhalten. Im Rahmen der jährlichen Routine-MRT-Untersuchungen wurde im Mai 2011 eine Läsion in der weißen Substanz in der linken hinteren parietalen Region festgestellt, die zu diesem Zeitpunkt asymptomatisch war. Die NatalizumabBehandlung wurde aufgrund der Gefahr einer sich entwickelnden PML sofort abgesetzt. Nach dem positiven PCR-Nachweis der JC Virus DNA erfolgte im Anschluss an die stationäre Aufnahme eine Plasmapherese über 5 Zyklen sowie eine Behandlung mit Mirtazapin. Die Patientin blieb asymptomatisch und konnte nach 4 Wochen entlassen werden. Mc Govern EM, Hennessy MJ. Asymptomatic progressive multifocal leukoencephalopathy associated with natalizumab. J Neurol. 2013;260(2):665-7 TY-GER-0603 Fallstudie – Asymptomatische PML MAI 2010 MAI 2011 JULI 2011 i AUGUST 2011 SEPTEMBER 2011 MRT-Aufnahmen: Prof. Gass, Universitätsklinikum Mannheim OKTOBER 2011 TY-GER-0603 Fallstudie – Asymptomatische PML MAI 2010 MAI 2011 JULI 2011 Obwohl die Größenzunahme der Läsion in den monatlichen FLAIR-MRT-Kontrollen deutlich zu erkennen ist, blieb die Patientin auch im weiteren Verlauf asymptomatisch. Auch die monatlichen neurologischen Kontrolluntersuchungen blieben über ein Jahr unauffällig. AUGUST 2011 SEPTEMBER 2011 MRT-Aufnahmen: Prof. Gass, Universitätsklinikum Mannheim OKTOBER 2011 TY-GER-0603 Fallstudie – Asymptomatische PML i MRT-Aufnahmen: Prof. Gass, Universitätsklinikum Mannheim TY-GER-0603 Fallstudie – Asymptomatische PML Hier dargestellt sind die korrespondierenden T1-gewichteten MRT-Aufnahmen der Patientin mit (untere Reihe) und ohne Kontrastmittel-Verstärkung (obere Reihe). MRT-Aufnahmen: Prof. Gass, Universitätsklinikum Mannheim TY-GER-0603 Fallstudie – Asymptomatische PML Die T1-gewichteten MRT-Aufnahmen zeigen, dass die Demyelinisierung zum dritten Zeitpunkt bereits weit fortgeschritten ist und dass ein irreguläres Kontrastmittel-Aufnahme-Muster zu erkennen ist (untere Reihe Bild rechts). Hier bewegt sich die Patientin vermutlich gerade durch eine asymptomatische IRISPhase hindurch, die Phase als die Immunreaktion auf die PML stattfindet. Auch die IRIS-Phase scheint klinisch inapparent verlaufen zu können. Dieses Fallbeispiel zeigt, dass eine Natalizumab-assoziierte PML vollständig asymptomatisch verlaufen kann, wenn diese frühzeitig erkannt und behandelt wird. Ein sorgfältiges regelmäßiges MRT-Monitoring ist bei PML-Risikopatienten besonders wichtig, um die PML frühzeitig zu erkennen, bevor sich Symptome manifestieren. So kann der Verlauf monitoriert und ggf. günstig beeinflusst werden, mit dem Ziel einer günstigen Defektheilungssituation. Mc Govern EM, Hennessy MJ. Asymptomatic progressive multifocal leukoencephalopathy associated with natalizumab. J Neurol. 2013;260(2):665-7 TY-GER-0603 MRT-Monitoring bei Natalizumab-Patienten mit höherem PML-Risiko – Vorschläge zum Vorgehen Risikofaktoren für die Entwicklung PML bei MS-Patienten unter der NatalizumabTherapie sind (Mc-Giugan et al. 2016): • Anti-JCV-Antikörper: Patienten mit einem JCV-Antikörper-Index >1,5 haben ein erhöhtes PML-Risiko • Dauer der Natalizumab-Behandlung: Das PML-Risiko steigt ab einer Behandlungsdauer über 2 Jahre hinaus • Eine vorhergehende Therapie mit Immunsuppressiva, wie Methotrexat, Azathioprin, Cyclophosphamid, Cyclosporin, Tacrolimus, Sirolismus, Mycophenolatmofetil, Cladribin Darüber hinaus wurde in einer Studie festgestellt, dass der Mangel des Adhäsionsproteins L-Selektin auf der Oberfläche von CD4-Zellen das PML-Risiko signifikant um 55% erhöht (Schwab et al. 2015). McGuigan C et al. Stratification and monitoring of natalizumabassociated progressive multifocal leukoencephalopathy risk: recommendations from an expert group. J Neurol Neurosurg Psychiatry 2016;87:117–125 Schwab N et al. PML risk stratification using anti-JCV antibody index and L-selectin. Mult Scler. 2015 pii: 1352458515607651Wattjes MP et al. MAGNIMS consensus guidelines on the use of MRI in multiple sclerosis—establishing disease prognosis and monitoring patients. Nat Rev Neurol. 2015 ;11(10):597-60 TY-GER-0603 MRT-Monitoring bei Natalizumab-Patienten mit höherem PML-Risiko – Vorschläge zum Vorgehen MRT - Protokoll Protonendichte- und T2-gewichtet FLAIR DWI/ADC T1-w 3D T1-w + KM (5 Minuten nach KM-Gabe) 2D Akquisitionen mit 3 bzw. 5 mm Schichtdicke Anti-JCV-positiv mit häufigerer früherer Immunsuppressiva-Anwendung Monat 0 HF: Hoch-Frequent 6 12 HF 18 21 24 MRT-Monitoring 27 30 33 36 39 42 45 48 TY-GER-0603 MRT-Monitoring bei Natalizumab-Patienten mit höherem PML-Risiko – Vorschläge zum Vorgehen Um eine PML frühzeitig zu erkennen, sollte ein MRT-Monitoring von MSPatienten mit einem erhöhten PML-Risiko unter der Natalizumab-Therapie in folgenden Zeitabständen erfolgen: In den ersten 18 Monaten der Natalizumab-Therapie: • Halbjährlich: Reduziertes MRT-Protokoll (FLAIR, DWI/ADC, T1-w 3D) • Jährlich: Vollständiges MRT-Protokoll (Protonendichte- und T2-gewichtete MRT, FLAIR, DWI/ADC, T1-w 3D, T1-w + KM (5 Minuten nach KM-Gabe), 2D Akquisitionen mit 3 bzw. 5 mm Schichtdicke Ab dem Monat 18 der Natalizumab-Therapie: • Alle 3 Monate: Reduziertes MRT-Protokoll (FLAIR, DWI/ADC, T1-w 3D) • Jährlich: Vollständiges MRT-Protokoll (Protonendichte- und T2-gewichtete MRT, FLAIR, DWI/ADC, T1-w 3D, T1-w + KM (5 Minuten nach KM-Gabe), 2D Akquisitionen mit 3 bzw. 5 mm Schichtdicke McGuigan C et al. Stratification and monitoring of natalizumabassociated progressive multifocal leukoencephalopathy risk: recommendations from an expert group. J Neurol Neurosurg Psychiatry 2016;87:117–125 Schwab N et al. PML risk stratification using anti-JCV antibody index and L-selectin. Mult Scler. 2015 pii: 1352458515607651Wattjes MP et al. MAGNIMS consensus guidelines on the use of MRI in multiple sclerosis—establishing disease prognosis and monitoring patients. Nat Rev Neurol. 2015 ;11(10):597-60 TY-GER-0603 Zusammenfassung Die PML ist eine seltene opportunistische Infektion, die als schwere Komplikation unter der Therapie mit Immunsuppressiva, wie Natalizumab, auftreten kann. Bei einer PML muss das Immunsystem rasch rekonstituiert werden: Absetzen von Natalizumab und Plasmapherese Die frühe PML-Diagnose mittels MRT ist wichtig für das Outcome der Patienten. DWI-MRT-Aufnahmen sind gut geeignet, um Patienten nach frühen Anzeichen einer PML zu untersuchen. Patienten mit hohem PML-Risiko sollten zusätzlich zum jährlichen MRTMonitoring mit einem reduzierten MRT-Protokoll untersucht werden: Halbjährlich in den ersten 18 Monaten der Natalizumab-Therapie Alle 3 Monate ab dem Monat 18 der Natalizumab-Therapie TY-GER-0603