Psychopharmaka neu
Werbung

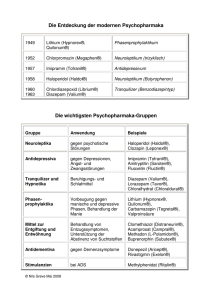
Dieser Artikel erhebt keinen Anspruch auf Vollständigkeit und wissenschaftliche Richtigkeit, er soll vielmehr eine Kurzübersicht und Einführung in das komplexe Thema der Psychopharmakotherapie sein. Psychopharmaka Ein Psychopharmakon (von griech. ψυχή „Seele“ und φάρµακον „Arzneimittel“) ist ein Arzneistoff ,das auf die Psyche des Menschen symptomatisch einwirkt und vorwiegend der Behandlung psychischer Störungen und neurologischer Krankheiten dient. Einigen psychischen Erkrankungen liegen Störungen des Neurotransmitterhaushalts (insbesondere Dysbalancen der Monamine Dopamin, Noradrenalin und Serotonin) und – teils als deren Ursache, teils als deren Folge – neurophysiologische Veränderungen zugrunde (wie z.B. von der Dichte und der Sensibilität von Rezeptoren, sowie von intrazellulären Strukturen). Einige Psychopharmaka zielen darauf ab, den gestörten Neurotransmitterhaushalt auszugleichen, andere richten sich mehr auf die Neujustierung physiologischer Effektorstrukturen. 1950 Das Zeitalter der Medikamentenbehandlung in der Psychiatrie begann mit der Zufallsentdeckung der antipsychotischen Wirkung des Chlorpromazin, eine Substanz, die als antiallergisches Mittel erprobt wurde. 1957 Das Haloperidol folgte – diesmal als Ergebnis gezielter Suche nach weiteren antipsychotischen Substanzen. Gleichzeitig wurde das erste antidepressiv wirksame Medikament, das Imipramin (Tofranil), eingeführt, wieder eine Zufallsentdeckung 1960 schließlich wurde der erste Tranquilizier vom Benzodiazepin-Typ, das Librium, eingeführt. In diesen Jahren wurde auch die rückfallprophylaktische Wirkung von Lithiumsalzen bei manisch-depressiven Erkrankungen bekannt 1961 klinische Erprobung des Clozapin (Leponex ®) 1971 Einführung des Clozapin (Leponex ®) Während der vergangenen 2 Jahrzehnte kam es zu einem neuen Entwicklungsschub bei der Entwicklung von Psychopharmaka, zunächst bei den Antidepressiva, zuletzt bei den Neuroleptika und den sog. Phasenprophylaktika. Diese Phase ist noch nicht abgeschlossen. In den letzten Jahren sind viele neue Psychopharmaka auf den Markt gekommen, wie z.B. Asenapin (Sycrest®), Methylphenidat (Medikinet adult®), Paliperidon (INVEGA®; Xeplion®) Die Qualität einer Pharmakotherapie hängt nicht davon ab, ob möglichst viele Medikamente benutzt oder gar gleichzeitig eingesetzt werden. Vielmehr geht es um die Beschränkung auf möglichst wenige Mittel. Damit kann man alles leisten, was im Bereich der Pharmakopsychiatrie heute möglich ist. Außerdem kann jeder Behandelnde aber auch jeder Behandelte nur mit einer begrenzten Anzahl von Medikamenten so viel detaillierte Erfahrungen sammeln, dass er sie differenziert einsetzen kann bzw. deren Nutzen Dr.Valentiner/SpDi Emden 1 Dieser Artikel erhebt keinen Anspruch auf Vollständigkeit und wissenschaftliche Richtigkeit, er soll vielmehr eine Kurzübersicht und Einführung in das komplexe Thema der Psychopharmakotherapie sein. erkennt. Im Einzelfall kann es sein, dass wegen Unverträglichkeit oder Therapieresistenz auf andere Medikamente als die gewohnten zurückgegriffen werden muss. Wichtig bei der Entscheidung für ein bestimmtes Medikament ist neben der Schwere der Erkrankung, die Bereitschaft zur Medikation und die Darreichungsform des Medikaments - also Tablette, Tropfen, Infusionslösung, Depot-Spritze. Der Anwendungsbereich ( Indikation) hängt von der Zulassung des Medikamentes ab; die modernen Medikamente haben häufig eine Zulassung für verschiedene psychische Erkrankungen, z.B. gleichzeitig zur Erhaltungstherapie bei Depressionen und für soziale Phobien; oder für die Schizophrenie und zur Phasenprophylaxe bei Bipolaren Störungen. Man unterscheidet heute verschiedene Gruppen von Psychopharmaka: 1. 2. 3. 4. 5. 6. Antidepressiva Neuroleptika Phasenprophylaktika Antidementativa Schlafmittel / Hypnotika Tranquilizer / Beruhigungsmittel Die folgende Liste erhebt keinen Anspruch auf Vollständigkeit sowohl hinsichtl. der Substanzen als insb. der Auflistungen der NW. Bei allen Medikameteneinnahmen gilt grundsätzlich, das es einer regelmäßigen Indikationsprüfung, Dosierungsanpassung und Überwachung der potentiellen Nebenwirkungen durch den behandelnden / verordnenden Arzt geben sollte ! 1. Antidepressiva (AD) Antidepressiva sind Psychopharmaka, die hauptsächlich gegen Depressionen, aber auch zum Beispiel bei Zwangsstörungen und Panikattacken, generalisierten Angststörungen, phobischen Störungen, Essstörungen, chronischen Schmerzen, Entzugssyndromen, Antriebslosigkeit, Schlafstörungen, prämenstruell-dysphorischem Syndrom sowie bei der Posttraumatischen Belastungsstörung (PTBS, PTSD) eingesetzt werden. Die verschiedenen Antidepressiva unterscheiden sich hinsichtlich ihres Wirkungsprofils. Bei einer Vielzahl von Antidepressiva-Typen entfaltet sich die volle Wirkung erst nach Wochen kontinuierlicher Einnahme. Grund dafür dürfte die neurophysiologische Anpassung des Gehirngewebes sein, die eine gewisse Zeit beansprucht. Dazu gehören Veränderungen in der Empfindlichkeit und Dichte von Rezeptoren und ähnlicher Strukturen. Die dauerhafte Besserung tritt demnach indirekt aufgrund von zellulären Anpassungsprozessen unter konstantem Wirkstoffspiegel auf. Wirkungen von AD: • • stimmungsaufhellend (thymoleptisch) antriebssteigernd (thymeretisch) Dr.Valentiner/SpDi Emden 2 Dieser Artikel erhebt keinen Anspruch auf Vollständigkeit und wissenschaftliche Richtigkeit, er soll vielmehr eine Kurzübersicht und Einführung in das komplexe Thema der Psychopharmakotherapie sein. • • • antriebsneutral oder antriebsdämpfend beruhigend (sedierende) angstlösend (anxiolytische) Einteilung der AD: Traditionell wurden früher Trizyklika nach dem (vereinfachten) KielholzSchema in drei Grundtypen eingeteilt: • • • Stoffe vom Amitriptylin-Typ wirken eher beruhigend (dämpfend) und sind besonders zur Behandlung der agitiert-ängstlichen Depression geeignet; Stoffe vom Imipramin-Typ sind antriebsneutral und wirken vor allem stimmungsaufhellend, sie können sowohl zur Behandlung des agitiert-ängstlichen als auch des gehemmt-depressiven Depressionstypus eingesetzt werden; Stoffe vom Desipramin-Typ wirken eher wachmachend bzw. antriebssteigernd, sie sind besonders zur Behandlung der gehemmtdepressiven Depression geeignet. Bsp.: Doxepin, Imipramin (Tofranil ®),Amitriptylin(Saroten ®), Opipramol(Insidon ®) Aufgrund ihrer Nebenwirkungen (NW) (Mundtrockenheit, Sehstörungen, Kreislaufstörungen, Herzrhythmusstörungen, delirante Zustandsbilder und Vergiftungen) sind Trizyklika heutzutage selten Mittel der ersten Wahl. Man greift jedoch bei schweren und/oder chronischen Fällen auf sie zurück, etwa wenn die Patienten nicht auf neuere, vegetativ verträglichere Substanzen (vor allem SSRI) ansprechen. Dann stellen Trizyklika eine Alternative in der medikamentösen Therapie dar. Ältere Menschen und Männer scheinen besonders gut auf TZA anzusprechen – aufgrund der NW ist die Behandlung aber riskanter ! Dieses Schema stammt aus einer Zeit, als das Wissen um Neuro-Rezeptoren, Neurotransmitter und deren Wirkmechanismen noch relativ gering war; es gilt mittlerweile als veraltet. Heute werden auch die trizyklischen Antidepressiva anhand ihrer Wirkung auf die MonoaminNeurotransmittersysteme in die folgenden vier Gruppen eingeteilt, wobei zu beachten ist, dass für die Einordnung in eine der Gruppen das hauptsächlich beeinflusste Neurotransmittersystem maßgeblich ist, die anderen Neurotransmittersysteme aber immer in nicht unerheblichem Maße mit beeinflusst werden: Tri- (und tetrazyklische) Antidepressiva (TZA) bzw. nichtselektive MonoaminRückaufnahme-Inhibitoren (NSMRI); Selektive Serotonin-Rückaufnahme-Inhibitoren (SSRI); Monoaminoxidase (MAO)-Inhibitoren (MAOI); Dr.Valentiner/SpDi Emden 3 Dieser Artikel erhebt keinen Anspruch auf Vollständigkeit und wissenschaftliche Richtigkeit, er soll vielmehr eine Kurzübersicht und Einführung in das komplexe Thema der Psychopharmakotherapie sein. Selektive Serotonin-/Noradrenalin-Rückaufnahme-Inhibitoren (SSNRI); Selektive Noradrenalin-Rückaufnahme-Inhibitoren (SNRI); Alpha2-Rezeptor-Antagonisten; Selektiver Noradrenalin-Dopamin-Rückaufnahme-Inhibitoren (Bupropion); Melatonin-Rezeptor-Agonist (MT1/MT) und Serotonin 5-HT2C-RezeptorAntagonist (Agomelatin). Darüber hinaus gibt es nicht klassifizierte Antidepressiva (Trazodon), Lithiumsalze und Phytopharmaka (Johanniskraut) Wirksamkeit: • • • • Non-response oder fehlendes Ansprechen — bei 25% oder weniger Besserung der Symptomschwere im Vergleich zum Ausgangswert. Partielle Response oder teilweises Ansprechen auf die Behandlung — bei 26-49% Besserung der Symptomschwere im Vergleich zum Ausgangswert. Response oder Ansprechen auf die Behandlung —bei 50% oder mehr Besserung der Symptomschwere im Vergleich zum Ausgangswert. Remission — Fehlen von Symptomen definiert nach einer absoluten Scala (beispielsweise, Score von ≤7 auf der Hamiltonskala zur Diagnose einer Depression) Serotonin-Wiederaufnahme-Hemmer (SRI) : Fluoxetin (Fluctin ®),Citalopram, Escitalopram (Cipralex®), Sertralin (Zoloft®), Paroxetin (Seroxat®, Tagonis®) • • • • SSRI sind die am häufigsten eingesetzten Antidepressiva Beim Absetzen von SSRI nach längerer Einnahme kann sich ein Absetzsyndrom (SSRI Discontinuation Syndrome) entwickeln. Mehrere Medikamente dieser Gruppe werden auch zur Behandlung von Angststörungen und Panikattacken eingesetzt. NW: v.a. initial Magen-Darm-Trakt: Appetitlosigkeit, Übelkeit, Erbrechen und Durchfall; sexuelle Funktionsstörungen (Nachlassen der Potenz, Ejakulationsstörungen, Orgasmusschwierigkeiten), antriebssteigernd (Nervosität, Erregung und Schlafstörungen), bei Überdosierung Serotonin-Syndrom (selten) Dr.Valentiner/SpDi Emden 4 Dieser Artikel erhebt keinen Anspruch auf Vollständigkeit und wissenschaftliche Richtigkeit, er soll vielmehr eine Kurzübersicht und Einführung in das komplexe Thema der Psychopharmakotherapie sein. Noradrenalin-Wiederaufnahme-Hemmer (NRI) Reboxetin (Edronax®, Solvex®) • • Einsatzgebiet sind akute Depressive Erkrankungen, darunter mit Antriebsstörungen einhergehende Depressionen. Häufigste Nebenwirkungen sind Mundtrockenheit, Verstopfungen, Blutdruckerniedrigung, Übelkeit, Kopfschmerzen, vermehrtes Schwitzen, Schlafstörungen und Störungen beim Wasserlassen (Miktionsstörungen), sexuelle Funktionsstörungen Serotonin-Noradrenalin-Wiederaufnahme-Hemmer (SNRI) Venlafaxin (Trevilor®), Duloxetin (Cymbalta®) • • • Einsatzgebiete sind Depressionen und Angststörungen NW: initial Magen-Darm-Beschwerden, Vermehrte (Nacht)Schweißbildung, Blutdruckerhöhung und Herzbeschwerden, sexuelle Funktionsstörungen Venlafaxin kann bei unter 25jährigen Anwendern die Selbstmordneigung (Suizidalität) im Vergleich Placebo um den Faktor 5 steigern. Monoaminerge Antidepressiva Mirtazapin (Remergil®), Trazodon, Nefazodon • NW:starker Müdigkeit und Trägheit, da sedierend, deswegen gerne schlafanstoßend/ schlaffördernd gegeben, Gewichtszunahme aufgrund von Appetitsteigerung und Ödemen, Anstieg der Cholesterinwerte MAO-Hemmer Moclobemid(Aurorix®) • • MAO-Hemmer wirken, indem sie das Enzym Monoaminooxidase (MAO) hemmen, welches für den Abbau der Neurotransmitter sorgt. Dadurch steigt die Konzentration der Neurotransmitter in der Nervenzelle an. NW: Schwindel, Kopfschmerzen, Schlafstörungen Melatonin : Agomelatin (Valdoxan®) Phytopharmaka Phytopharmaka sind pflanzliche Wirkstoffe. Hierzu gehört bei den Antidepressiva insbesondere das Johanniskraut. Johanniskrautpräparate zeigen, bedingt durch Induktion des sog. Cytochrom P450-Enzyms, welches ca. die Hälfte aller Pharmaka im Körper abbaut, oft Wechselwirkungen mit anderen Medikamenten, z.B.der Antibabypille oder Herz-Medikamente. Eine Wirkungsminderung dieser Medikamente durch Johanniskraut ist daher möglich !! Achtung Photosensibilisierung !! Dr.Valentiner/SpDi Emden 5 Dieser Artikel erhebt keinen Anspruch auf Vollständigkeit und wissenschaftliche Richtigkeit, er soll vielmehr eine Kurzübersicht und Einführung in das komplexe Thema der Psychopharmakotherapie sein. Lavendelöl (Lasea®) Behandlung von Unruhezuständen bei ängstlicher Verstimmung 2. Neuroleptika (NL) Als Neuroleptikum (etwa „Nervendämpfungsmittel“), synonym auch Antipsychotika genannt, wird ein Medikament bezeichnet, das als psychotrope Substanz eine antipsychotische, sedierende und psychomotorische Wirkung besitzt und vor allem zur Behandlung von Psychosen eingesetzt wird. Der Wirkungsmechanismus von Neuroleptika besteht in einem Eingreifen in die synaptische Erregungsübertragung innerhalb des Gehirns, wobei alle derzeitigen Neuroleptika die Übertragung des Neurotransmitters Dopamin hemmen. Neuroleptika wirken symptomatisch, das heißt, sie können psychische Krankheiten nicht im eigentlichen Sinne heilen, aber Symptome wie Halluzinationen oder Wahn stark beeinflussen bis beseitigen. Neuroleptika beeinflussen nicht das Bewusstsein und die intellektuellen Fähigkeiten. Nach Einführung der Neuroleptika hatte man festgestellt, dass ein Medikament umso stärker antipsychotisch wirkte, je größer seine extrapyramidal-motorischen Nebenwirkungen waren. Man führte daher den Begriff der neuroleptischen Potenz ein, der ein Maß für diese Nebenwirkungen ist. Erst mit der Einführung des Clozapin im Jahre 1971 kamen Medikamente auf den Markt, bei denen dieser Zusammenhang nicht besteht und die als atypische Neuroleptika bezeichnet werden. Die neuroleptische Potenz wird im Chlorpromazin-Index (CPZi) angegeben. Je nach der Potenz werden klassische Neuroleptika in drei Klassen unterteilt: • niederpotente Neuroleptika (CPZi ≤ 1,0) • mittelpotente Neuroleptika (CPZi = 1,0-10,0) • hochpotente Neuroleptika (CPZi > 10,0) Die Zahlenangabe der Potenz eines Neuroleptikums sagt wenig über den Effekt der Substanz im Einzelfall (im realen Behandlungsfall) aus, da individuell das Ansprechen auf eine Dosis sehr verschieden sein kann. Dr.Valentiner/SpDi Emden 6 Dieser Artikel erhebt keinen Anspruch auf Vollständigkeit und wissenschaftliche Richtigkeit, er soll vielmehr eine Kurzübersicht und Einführung in das komplexe Thema der Psychopharmakotherapie sein. mittlere (-max.) Dosis Neuroleptikum HandelsCPZ(Arzneistoff) Name Äquivalent X je Tag in mg Hochpotente N.: Benperidol Glianimon 75 1,5–20 (–40) Haloperidol Haldol 50 1,5–20 (–100) Bromperidol 50 5–20 (–50) Flupentixol Fluanxol 50 3–20 (–60) Fluspirilen Imap 50 1,5–10 mg/Wo. (max.) Olanzapin Zyprexa 50 5–20 (max.) Pimozid Orap 50 1–4 (–16) Risperidon Risperdal 50 2–8 (–16) Fluphenazin Lyogen 40 2,5–20 (–40) Trifluoperazin 25 1–6 (–20) Perphenazin Decentan 15 4–24 (–48) Mittelpotente N.: Zuclopenthixol Ciatyl-Z 5 20–40 (–80) 25–150 (–300) Clopenthixol Ciatyl 2,5 Chlorpromazin 1 25–400 (–800) Clozapin Leponex 1 12,5–450 (–900) Melperon Eunerpan 1 25–300 (–600) Perazin Taxilan 1 75–600 (–800) Quetiapin Seroquel 1 150–750 (max.) Thioridazin Melleril 1 25–300 (–600) Niedrigpotente N.: Pipamperon Dipiperon 0,8 40–360 (max.) Triflupromazin 0,8 10–150 (–600) Chlorprothixen Truxal 0,8 100–420 (–800) Prothipendyl 0,7 40–320 (max.) Levomepromazin Neurocil 0,5 25–300 (–600) Promazin 0,5 25–150 (–1.000) Promethazin Atosil 0,5 50–300 (–1.200) Amisulprid Solian 0,2 50–1.200 (max.) Sulpirid 0,2 200–1.600 (–3.200) (Modifiziert nach Möller 2001, S. 243) Wirkung hochpotenter Neuroleptika: Beeinflussung von Wahn, Halluzination, Denkstörungen, bizarres Verhalten, antriebssteigernd, Beeinflussung katatoner Symptome Wirkung niederpotenten Neuroleptika: sedierend, dämpfend, affektiv nievelierend, weniger Wirkung auf psychot. Erleben Dr.Valentiner/SpDi Emden 7 Dieser Artikel erhebt keinen Anspruch auf Vollständigkeit und wissenschaftliche Richtigkeit, er soll vielmehr eine Kurzübersicht und Einführung in das komplexe Thema der Psychopharmakotherapie sein. Typische Neuroleptika Herkömmliche (typische) Neuroleptika sind antipsychotisch wirksame Arzneistoffe mit einer weitgehend einseitigen Wirkung auf die sogenannte Positiv-Symptomatik der Schizophrenie (zum Beispiel Halluzinationen, Wahnvorstellungen). Pharmakologisch sind sie Antagonisten des Dopamins am D2-Rezeptor. Zu den typischen Neuroleptika gehören (geordnet nach abnehmender neuroleptischer Potenz u. a.): Haloperidol, Flupentixol, Fluspirilen, Chlorprothixen, Prothipendyl, Levomepromazin Atypische Neuroleptika Als „atypisch“ werden Neuroleptika bezeichnet, die die typischen Nebenwirkungen der Neuroleptika seltener hervorrufen, insbesondere extrapyramidal-motorische Störungen (EPMS) und Spätdyskinesien, was daran liegt, dass ihr Rezeptorprofil, d.h. ihr Wirkmechanismus an den verschiedenen Dopamin-Rezeptoren selektiver ist. Als atypische Neuroleptika gelten: Clozapin, Olanzapin, Quetiapin, Risperidon, Paliperidon, Amisulprid, Ziprasidon, Aripiprazol, Sulpirid Extrapyramidal-motorische Störungen (Bewegungsstörungen) a) Frühdyskinesien: Unwillkürliche Bewegungen bis hin zu krampfartigen Anspannungen von Muskeln und Muskelgruppen, typischerweise im Gesicht und an den Händen. Frühdyskinesien sind üblicherweise nach Absetzen eines Neuroleptikums bzw. Umstellung auf ein nebenwirkungsärmeres Präparat reversibel, bilden sich also zurück. Gegenmedikament: Biperidin(Akineton®) b) Spätdyskinesien: auch Tardive Dyskinesien genannt auf. Das sind Bewegungsstörungen im Gesichtsbereich (Zuckungen, Schmatz- und Kaubewegungen) oder Hyperkinesen (unwillkürliche Bewegungsabläufe) der Extremitäten. Diese treten nach längerer neuroleptischer Behandlung auf und scheinen eine Abhängigkeit von der insgesamt eingenommenen Menge an Neuroleptika aufzuweisen. Bereits nach einmaliger Einnahme möglich, häufig nicht reversibel, schlechte Ansprache auf Biperiden . c) Akathisie: Eine quälende Sitzunruhe, die die Patienten dazu bringt ständig umherzulaufen. Diese Nebenwirkung spricht auf Biperiden nur mäßig an. Sie tritt unter atypischen Neuroleptika seltener auf. Keine Dyskinesien verursacht Clozapin. Clozapin kann allerdings gefährliche Blutbildstörungen verursachen, weshalb regelmäßige Kontrollen (Leukozyten und Thrombozyten) erforderlich sind. d) Parkinsonoid: Parkinsonähnliches Erscheinungsbild Dr.Valentiner/SpDi Emden 8 Dieser Artikel erhebt keinen Anspruch auf Vollständigkeit und wissenschaftliche Richtigkeit, er soll vielmehr eine Kurzübersicht und Einführung in das komplexe Thema der Psychopharmakotherapie sein. Andere NW: • • • • • • • • • Speichelfluß: typisch für Clozapin, Olazepin, typische NL Senkung der Krampfschwelle: Clozapin, Olazepin, typische NL Einschränkungen von Sexualität und Libido Gewichtszunahme Clozapin (z.B. Leponex ®) > Olanzapin (Zyprexa ®) >Thioridazin (z.B. Melleril ®) >Zotepin Nipolept ®) >Quetiapin (Seroquel ®) >Risperidon (Risperdal ®) >Haloperidol (z.B. Haldol ®) >Amisulprid (Solian ®) >Fluphenazin (z.B. Dapotum ®) >Ziprasidon (Zeldox ®) Hormonstörungen Beeinflussung des Zucker- u/o Fettstoffwechsel (diabetogen) Beeinflussung der Herzleitung mit Risiko von Herzrhythmusstörungen Kreislaufprobleme Beeinflussung des Blutbildendensystems 3. Phasenprophylaktika (Stimmungsstabilisierer, mood-stabiliser) Einsatz zur Verhinderung neuer Krankheitsphasen bei phasisch verlaufenden psychischen Erkrankungen, der sog. Affektstörungen: episodische, willentlich nicht kontrollierbare, extreme Auslenkungen des Antriebs, der Aktivität und der Stimmung, die weit außerhalb des Normalniveaus in Richtung Depression oder Manie schwanken. In den verschiedenen Episoden wird eine unterschiedliche Medikation verwendet. Man unterscheidet ferner zwischen Akuttherapie, Erhaltungstherapie und Phasen-Prophylaxe. Wichtige Phasenprophylaktika sind Lithium, Carbamazepin, Valproinsäure, Quetiapin und Lamotrigin. Auch Schilddrüsenhormone wie Thyroxin können hierzu eingenommen werden. Valproat ( Ergenyl®, Ergenyl chrono®, Orfiril®, Orfiril long®) Indikation: Epilepsie, Prophylaxe Cluster-Kopfschmerz, Manie (Akutbehandlung), Prophylaxe bipolare Störungen NW: Als häufigste Nebenwirkungen kommt es zu Schläfrigkeit, Zittern (Tremor), Ernährungsproblemen (geringer oder übermäßiger Appetit), Durchfall, übermäßiger Speichelbildung und vorübergehendem Haarausfall, Muskelverspannungen / Muskelhypotonie, Gangunsicherheit, übersteigerte Aktivität, Ödembildung, Verwirrtheit auf und auch das Auftreten einer hirnorganischen Erkrankung (dosisunabhängig), seltener entwickelt sich eine chronische Erkrankung des Gehirns mit Störungen der kognitiven Leistungsfähigkeit (Enzephalopathie). Blutbildveränderung mit z. B. Verminderung der Blutplättchen (Thrombozytopenie), Nierenfunktionsstörung,Polycycstischen Ovarien– nicht bei Schwangerschaftswunsch ! Dr.Valentiner/SpDi Emden 9 Dieser Artikel erhebt keinen Anspruch auf Vollständigkeit und wissenschaftliche Richtigkeit, er soll vielmehr eine Kurzübersicht und Einführung in das komplexe Thema der Psychopharmakotherapie sein. Lithium (Hypnorex®/ ret®, Quilonom®) Indikation: Phasenprohylaxe der unipolar rezidivierende Depression und bipolare affektive Krankheit Akuttherapie der Manie Akuttherapie und Phasenpropylaxe der schizoaffektiven Störungen therapieresistente Schizophrenie Lithiumaugmentation bei akuter Depression Geringe therapeutische Breite – das heißt der Bereich zw. „nicht ausreichend wirksam und gefährlicher Überdosierung“ ist sehr eng !! Wechselwirkungen mit dem Schilddrüsenstoffwechsel. Einschränkungen bei Nierenerkrankungen !! NW: Gewichtszunahme, Kreislaufstörungen, Zittern (Tremor, besonders in den Händen), Unruhe, Übelkeit, Erbrechen, Veränderungen des Blutbilds (Leukozytose), Müdigkeit, verstärkter Durst und verstärktes Wasserlassen, Durchfall und Unterfunktion der Schilddrüse. Regelmäßige Blutentnahmen und ärztliche Kontrollen sind unbedingt einzuhalten. Carbamazepin ( Tegretal® / ret®) Indikation: Epilepsie,Trigeminusneuralgie Phasenprohylaxe bipolare affektive Störung Akutbehandlung von Manien und schizomanischen Episoden NW: hepato- und hämatotox. NW: allergische Hautreaktionen (LyellSyndrom), Transaminaseerhöhungen, Hyponatriämie sowie Leukopenien und andere Veränderungen des Blutbildes auftreten, Agranulozytose. Treten Blutbildveränderungen oder allergische Exantheme auf, muss die Substanz abgesetzt werden ! Durch die Aktivierung von Cytochrom-P450-Isoenzymen in der Leber beschleunigt Carbamazepin neben seinem eigenen auch den Abbau von anderen Medikamenten, etwa von der Antibabypille, von einigen Antidepressiva und von Neuroleptika, von Cyclosporin, , von Valproinsäure u.v.m. So können gleichzeitig verordnete Medikamente unter der Gabe von Carbamazepin ihre Wirkung verlieren, eine Überprüfung der Serumspiegel und eine Dosisanpassung ist also notwendig. Regelmäßige Blutentnahmen und ärztliche Kontrollen sind unbedingt einzuhalten. Dr.Valentiner/SpDi Emden 10 Dieser Artikel erhebt keinen Anspruch auf Vollständigkeit und wissenschaftliche Richtigkeit, er soll vielmehr eine Kurzübersicht und Einführung in das komplexe Thema der Psychopharmakotherapie sein. Quetiapin (Seroquel® / prolong®) Indikation: Akutbehandlung der Schizophrenie Akutbehandlung der manischen und depressiven Episoden bei bipolaren Erkrankung Rückfallprophylaxe der bipolaren Störung NW: Häufigste Nebenwirkungen sind Benommenheit, Schwindel, Schläfrigkeit, Kopfschmerzen und Gewichtszunahme insbesondere in der ersten Behandlungswoche, Blutbildstörungen (Blutplättchen) Lamotrigin (Elmendos®) Indikation: Epilepsie Prophylaxe rezidivierender unipolaren und bipolaren Depressionen NW: In Folge von zu schneller Aufdosierung kann es zu gefährlichen Hautund Schleimhautreaktionen, Leberschädigung zu Beginn der Behandlung Aripiprazol(Abilify®) Indikation: Behandlung der Schizophrenie Behandlung von mäßigen bis schweren manischen Phasen der Bipolaren Störungen Prophylaxe manischen Episoden NW: extrapyramidal-motorische Störungen, Akathisie, Kopfschmerzen, Agitiertheit, Angst, Schlafstörungen Asenapin (Syccrest®) Indikation: Behandlung mäßiger bis schwerer manischer Episoden 4. Antidementativa Medikamente, die • die Demenzsymptomatik verbessern/ lindern: Hirnleistung, insb. Gedächtnis, Konzentration- und Auffassungsfähigkeit, Aufmerksamkeit, Urteilsvermögen und Orientierung • die Beeinträchtigung sozialer Alltagsaktivitäten mildern können. • die den Verlauf der Demenz verzögern können (ca. ein Jahr ) Dr.Valentiner/SpDi Emden 11 Dieser Artikel erhebt keinen Anspruch auf Vollständigkeit und wissenschaftliche Richtigkeit, er soll vielmehr eine Kurzübersicht und Einführung in das komplexe Thema der Psychopharmakotherapie sein. Acetylcholinesterase-Inhibitoren: Acetylcholinmangel bei Demenzerkrankungen • Donepezil (Aricept®) Tbl., Schmeztbl. Indikation: leichten bis mittelschweren Demenz vom Alzheimer-Typ, kommt aber auch zulassungsüberschreitend bei vaskulärer Demenz zum Einsatz • Rivastigmin (Exelon®) Pflaster,Kapseln Indikation: leichten bis mittelschweren Alzheimerschen Demenz , Parkinsondemenz • Galantamin (Reminyl®), ret Indikation: Indikation: leichten bis mittelschweren Demenz vom Alzheimer-Typ, NW: Durchfall und Übelkeit, andere gastrointestinale Beschwerden, Müdigkeit, Schlaflosigkeit, Kopfschmerz und Schwindel, Herzrhythmusstörungen (Bradykardie, sinoatrialer Block, AV-Block) und Hautreaktionen. NMDA-Antagonisten: Memantin (Ebixa®, Axura®) Memantin ist ein des NMDA-Rezeptors und greift somit am glutamatergen System an. Glutamat ist ein erregender Neurotransmitter im zentralen Nervensystem und Störungen im glutamatergen Neurotransmitter-System spielen eine bedeutende Rolle in der Pathophysiologie primärer Demenzen. Aufgrund seines spezifischen Bindungsverhaltens am NMDA-Rezeptor blockiert Memantin schädliche Glutamat-Wirkungen, die zu Funktionseinschränkungen und schließlich zum Absterben von Nervenzellen führen Indikation: moderate bis schwere Alzheimer-Demenz NW: motorische Unruhe, Kopfschmerzen, Müdigkeit, Verwirrtheit, Halluzinationen, Verstopfung, anormaler Gang, Schwindel, Übelkeit, Erbrechen, erhöhte Krampfbereitschaft 5. Schlafmittel / Hypnotika Medikamente, die den Schlafvorgang fördern. Dabei gibt es fließende Grenzen zu den Beruhigungsmitteln (Sedativa) einerseits und zu den Betäubungsmitteln (Narkotika) andererseits. Schlafmittel basieren auf Dr.Valentiner/SpDi Emden 12 Dieser Artikel erhebt keinen Anspruch auf Vollständigkeit und wissenschaftliche Richtigkeit, er soll vielmehr eine Kurzübersicht und Einführung in das komplexe Thema der Psychopharmakotherapie sein. synthetisch hergestellten oder natürlich vorkommenden, pflanzlichen Wirkstoffen. Pflanzliche Schlafmittel sind meist rezeptfrei und i.d.R. in Alkohol gelöste Extrakte. Die am häufigsten verwendeten Pflanzen mit schlaffördernden Bestandteilen sind folgende: Baldrian, Hopfen, Johanniskraut, Maulbeere, Melisse, Kamille, Cannabis Synthetische Schlafmittel: Tranquilizer/ Anxiolytika wird eine Gruppe von Psychopharmaka zusammengefasst, die angstlösend (anxiolytisch) und entspannend (sedierend) wirken. Abhängigkeitspotentials, paradoxe Wirkung: o Benzodiazepine (Diazepam, Triazolam, Flurazepam ,Temazepam,..), o Nicht-Benzodiazepin-Agonisten ( Zopiclon (Optidorm® ,Somnosan®, Ximovan®), Zaleplon(Sonata®) und Zolpidem (Bikalm®, Stilnox®, Zoldem®) o Barbiturate: sind vergleichsweise gefährliche Schlafmittel, da sie dosisabhängig schlaferzwingend wirken. In Verbindung mit Alkohol resultiert eine Wirkungspotenzierung, die mitunter tödlich sein kann. Relativ hohe Halbwertszeit ( über Tage !!), unerwünschte Neben- und Nachwirkungen wie Müdigkeit am folgenden Tag („Hangover“). Unterdrückung des für die Erholung wichtigen REM-Schlaf. Geringe therapeutische Breite, Gefahr der Überdosierung mit zentraler Atemlähmung und Kreislaufversagen. Heutige Indikation: Epilepsien, Narkoseeinleitung (Sterbehilfe in der Schweiz), z.B. Luminal ® Antihistaminika älteren Typs, die eigentlich als Antiallergika verwendet werden, verursachen als Nebenwirkung Müdigkeit (z.B. Betadorm®,Vivinox Sleep®) Melatonin : Agomelatin (VALDOXAN®), EIGENTLICH EIN ANTIDEPRESSIVUM Niederpotente Neuroleptika werden genauso wie Antidepressive häufig als Schlafmedikamente bzw. schlafanstoßende Medikamente eingesetzt !! Benzodiazepine: wirken • • • • • • anxiolytisch (angstlösend) antikonvulsiv (krampflösend) muskelrelaxierend (muskelentspannend) sedativ (beruhigend) hypnotisch (schlaffördernd) amnestisch (Erinnerung für die Zeit der Wirkdauer fehlt) Dr.Valentiner/SpDi Emden 13 Dieser Artikel erhebt keinen Anspruch auf Vollständigkeit und wissenschaftliche Richtigkeit, er soll vielmehr eine Kurzübersicht und Einführung in das komplexe Thema der Psychopharmakotherapie sein. • • leicht stimmungsaufhellend (jedoch kann eine depressive Grunderkrankung möglicherweise verstärkt werden) teils euphorisierend (je nach Dosierung und Einnahmeintervall). Anwendungsbereich: Behandlung von Angst- und Unruhezuständen, als Notfallmedikation bei epileptischen Krampfanfällen, als Ein- und Durchschlafmittel, als Prämedikation vor Operationen , muskuläre Verspannungen, NW: Abhängigkeitsentwickung, dosisabhängig und je nach Substanz unterschiedlich stark atemdepressiv, Beeinträchtigung der Reaktionszeit(Fahruntüchtigkeit), Alprazolam (Tafil ®) Bromazanil ( Lexotanil ®) Chlordiazepoxid( Librium ®) Clobazam( Frisium ®) Clonazepam (Rivotril ®) Diazepam (Valium ®, Faustan ®) Dikaliumclorazepat( Tranxilium ®) Lorazepam (Tavor ®) Nordazepam (Tranxilium N ®) Oxazepam ( Adumbran ®) Als Psychoanaleptika werden Wirkstoffe bezeichnet, die eine stimulierende Wirkung im zentralen Nervensystem entfalten. Psychoanaleptika werden bei verschiedenen Indikationen eingesetzt, sodass verschiedene TeilIndikationsgruppen zu unterscheiden sind: Mittel bei Leistungsstörungen sowie Mittel bei Narkolepsie Mittel bei ADHS ( Amphetamine, Weckamine) Antidementiva (Cholinesterasehemmer) Dr.Valentiner/SpDi Emden 14