Sepsis/Endokarditis im Alter
Werbung

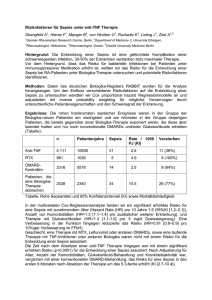
Sepsis/Endokarditis im Alter Bad Honnef Symposium der PEG April 2011 Sepsis/Endokarditis im Alter • Sind sie häufiger im Alter als es dem Anteil der Bevölkerung entspricht? • Welche Risikofaktoren gibt es für schwereren Verlauf? • Ist die Letalität erhöht? • Welche Risikofaktoren gibt es für erhöhte Letalität? Sepsis‐Definition Nach Schottmüller 1914 bzw. Stille 1972 Erkrankungen, bei denen von einem Sepsisherd im Körper kontinuierlich oder schubweise Bakterien in die Blutbahn gelangen, die zu Absiedlungen in verschiedenen Organen (septische Metastasen) führen können. Sepsis-Definition – Innere Medizin, Hrsg. Greten et al 2010 Lebensbedrohliche Komplikation schwerer Infektionen mit systemischen Entzündungszeichen und Gewebsschäden in verschiedenen Organen (Sepsis = SIRS mit dokumentiertem oder vermutetem Infektfokus) SIRS + Infektion = Sepsis SIRS = Zwei oder mehr Zeichen vorhanden • • • • Fieber >38° C oder Hypothermie <36° C Leukozytose oder Leukopenie Tachykardie Tachypnoe Infektion • Klinische Hinweise ± mikrobiologische Bestätigung • Erregernachweis nicht obligatorisch Alter und Sepsis Erhöhtes Risiko für Infektionen ‐ Urinentleerung erschwert, höhere Restharnmenge ‐ Schluck und Hustenreflex vermindert ‐ Immunoseneszenz → verminderte Reaktion auf neue Antigene, Impfstoffe etc. ‐ Verschlechterung der Mobilität, erhöhte Verletzungsgefahr durch Sturz ‐ Dekubitus, Fremdkörper (Katheter) ‐ Besiedelung durch multiresistente Erreger Alter und Sepsis Erhöhtes Risiko für schweren Verlauf ‐ Kardio‐vaskuläre und andere Begleiterkrankungen ‐ Fehl‐ bzw. Mangelernährung ‐ Zytokin‐Antwort verändert z.B. IL‐6↑, IL‐4↓ ‐ Erhöhtes Risiko für Thrombosen und Embolien ‐ Verminderte Toleranz gegen Endotoxin Letalität bei >65 jährigen erhöht, wenn Endotoxin zu Beginn der Erkrankung nachweisbar Sepsis und demographische Entwicklung • Anteil der Bevölkerung Alter >60 Jahre nimmt zu • Anteil der Patienten Alter >60 Jahre mit Sepsis unbekannt • Hinweise geben ‐ Blutkulturstudien der PEG ‐ Krankenhausdiagnosen nach ICD nach Statistisches Bundesamt Rosenthal, Blutkulturstudie der PEG, DMW 1986 Altersgliederung der Patienten im Vergleich mit der Bevölkerung 60 53% 50 Bev-1985 48,3% Bev-1991 Bev-2001 40 1983-85 1991-92 2000-01 30 30 41% 31,6 28,1 26,4 26,5 26,8 23,6 21,5 20,9 20,2 1991 2001 1991 2001 1985 2001 1985 1991 16,7 16,4 1985 10 2001 1991 1985 20 3,3 3,9 0 % <20 20-40 40-60 60-80 >80 Anteil der Bevölkerung in Altersdekaden in Jahren / Erste drei Studien der PEG 3,9 Krankenhausdiagnose: Sepsis 2009 Alter Jahre Anteil Bevölkerung % Krankenhauspatienten Diagnose Sepsis ICD‐10 (A40‐41) ≤ 20 18,8% 12,4% 4,4% Statistisches Bundesamt, Wiesbaden 2011 ≥65 23% 42,9% 72% Sepsis – Prävalenz SepNet‐Studie 15.01.2003 – 14. Januar 2004 Nach Engel et al 2007 – Prospektiv, 310 Intensivstationen 1 Tagesprävalenz, 3877 Patienten erfasst – Infektionen gesamt 1348 (34,8%) Infektionen ohne SIRS 460 11,9% Sepsis 473 12,2% Schwere Sepsis 415* 10,7% * bei 9,6% Nachweis in Blutkulturen – 612/1348 (45,4%) mikrobiologisch gesichert – Alter median 67 (56‐76) Jahre Sepsis ‐ Prävalenz Nach Engel et al 2007 – Für 382/415 Patienten mit schwerer Sepsis „follow‐up“ Daten – Letalität 55,2% – Letalität korreliert mit APACHE‐II score und Nierenfunktionsstörung aber nicht mit Alter, Geschlecht, Infektlokalisation etc. Prävalenz auf Intensiv Inzidenz/100.000 Sepsis Schwere Sepsis 12,4 11 85 76 Alter und Letalität Schmid et al 2002 HealthEcon Basel • ICD‐9 Code #038 Daten der Jahre 1997‐2000 / Göttingen, Jena, Halle • Patienten mit schwerer Sepsis • 385 Patienten von Intensiv‐Stationen retrospektiv evaluiert Schmid et al 2002: Letalität bei 385 Patienten, Alter 58 ± 16 ,5 Jahre Erreger in Blutkulturen Alter ≥60 J ≤20 J E. coli 27 10 S. aureus 23 17 Enterokokken 8 4 KNS 6 16 Klebsiellen 6 10 Enterobacter 4 1 Nicht‐häm. Streptokokken P. aeruginosa 4 3 2 1 Pneumokokken 3 7 ß‐Häm. Streptokokken 2 5 Sepsis Zusammenfassung • Ältere Patienten überrepränsentiert • Nach Engel (SepNet) Alter kein Risiko für höhere Letalität • Nach Schmidt: Letalität im Alter höher • Multiresistente Erreger (eher „opportunistische“ Erreger) im Alter häufiger Endokarditis Von Ryen et al 1981 • In den 1940ern mittleres Alter 35 Jahre − Nur 10% älter als 60 Jahre • In den 1980ern mittleres Alter 54 Jahre − Ca. 50% älter als 60 Jahre Endokarditis / höheres Alter • Rückgang der rheumatischen Klappenerkrankungen • Zunahme von Prothesenklappen • Höhere Lebenserwartungen bei Patienten mit rheumatischen oder angeborenen Klappenerkrankungen • Zunahme invasiver Maßnahmen z.B. Herzkatheter, parenterale Therapie • Höhere Inzidenz degenerativer Klappenerkrankungen Degenerative Klappenerkrankungen • Aortenklappe: bei 2‐7% der über 65‐jährigen • Mitralklappe: bei 15‐25% der über 65‐jährigen Endokarditis • Benetka, Dissertation 2004, Deutschland 1996‐98, 704 Patienten, Alter 61 ± 15 Jahre • Naber et al ZEN‐PEG‐Studie, Deutschland ab 2005, 336 Patienten, Alter 64 ± 16 Jahre • De Sa et al 2010, USA 1970‐2006, 150 Patienten 1980‐84 Alter median 46,5 Jahre 2001‐06 Alter median 70,5 Jahre • Scudeller et al 2009, Italien 2000‐08, 254 Patienten, Alter 67 ± 14 Jahre Inzidenz/100.000 4,21 bei >65 Jahre 12,88 Nativklappenendokarditis Erreger Erreger Community‐acquired Health‐care associated Streptokokken ‐ Gesamt ‐ Viridans ‐ S.bovis ‐ 47% ‐ 28% ‐ 10% ‐ 11% ‐ 8% ‐ 3% Staphylokokken ‐ Gesamt ‐ MRSA ‐ KNS ‐ 26% ‐ 2% ‐ 6% ‐ 58% ‐ 21% ‐ 13% Enterokokken ‐ 9% ‐ 15% Benito et al 2009: Internationale Datenerhebung / Aus Deutschland Daten aus Essen Anzahl Patienten aus Deutschland nicht angegeben Endokarditis‐Prophylaxe • Überarbeitete AHA‐Guidelines 2007 zur Endokarditis‐Prophylaxe haben kontroverse Diskussion ausgelöst • Stellungnahme von Horstkotte und Piper in Herz 2009 veröffentlicht • Prophylaxe wird auch bei Patienten mit degenerativen Klappenerkrankungen empfohlen. Endokarditis Zusammenfassung • Alter der Patienten mit mikrobieller Endokarditis gestiegen • Bei degenerativer Klappenerkrankung antibiotische Prophylaxe erforderlich • Bei Nativklappen‐Endokarditis (community‐ acquired) Streptokokken am häufigsten