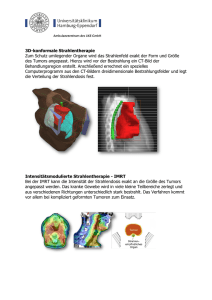
Präsentation / Stellenwert der Bestrahlung
Werbung

KLINIK UND POLIKLINIK FÜR STRAHLENTHERAPIE UND RADIO-ONKOLOGIE UNIVERSITÄTSKLINIKUM LEIPZIG Radiotherapie beim Prostatakarzinom „Bestrahlung“ Bestrahlung beim Prostatakarzinom Bestrahlung Operation Konkurrierende Methoden Nein ! Interdisziplinäre Behandlungskonzepte und Entscheidungen im Interesse des Patienten ? Bestrahlung beim Prostatakarzinom Bestrahlung beim Prostatakarzinom Ziele der Strahlentherapie (Radiotherapie) Verbesserung der lokalen Tumorkontrolle Verbesserung der Überlebensraten Reduktion der Nebenwirkungen „Lebensqualität“ Optimierung des therapeutischen Ergebnisses durch Anwendung moderner Technologien Bestrahlung beim Prostatakarzinom Der Einsatz der Strahlentherapie konzentriert sich auf folgende Erkrankungsbilder Bestrahlung als alleinige Therapiemaßnahme (externe RT / HDR-Brachytherapie) Bestrahlung nach Operation, wenn die Aufarbeitung des histologischen Materials ein hohes Rückfallrisiko nahe legt. Bei lokalem Rückfall nach alleiniger Operation (sogenanntes PSA-Rezidiv) Bestrahlung beim Prostatakarzinom Bestrahlung beim Prostatakarzinom Schambein Tumor Enddarm Fettgewebe Bestrahlung beim Prostatakarzinom Harnblase Enddarm Schambein Tumor Bestrahlung beim Prostatakarzinom Anforderungen an eine optimale Radiotherapie Dosis / Wirkungsbeziehungen Toleranzdosis Tumorkontrolle Risikogebiet für Rückfall Nebenwirkung Risikoorgan Bestrahlung beim Prostatakarzinom Zielgebiet (ist optimal zu erfassen) : Prostata, die das Karzinom enthält Nachbarorgane (sind optimal zu schonen): Harnblase und Enddarm (Rektum) Maximale Dosis : Prostata Minimale Dosis : Harnblase und Rektum Bestrahlung beim Prostatakarzinom 5 Jahre rückfallfreies Überleben / Op versus RT Mittleres bis Hochrisikoprofil Kupelian et al., 2004 Bestrahlung beim Prostatakarzinom Pollack et al., IJROBP 1997 Dosissteigernde Bestrahlungen zur Verbesserung der lokalen Tumorbekämpfung und des Überlebens Einsatz neuer Techniken, um das Nebenwirkungsrisiko zu senken Bestrahlung beim Prostatakarzinom Erzeugung intensitätsmodulierter Strahlenfelder Überlagerung unterschiedlich geformter Strahlenfelder Feldformung durch prozessorgesteuerten Lamellenkollimator Bestrahlung beim Prostatakarzinom Intensitätsmodulierte Radiotherapie – IMRT - Vorteile der IMRT • Bessere Schonung des Normalgewebes und von Risikoorganen • höhere Dosen können im Tumorgewebe verabreicht werden, ohne daß das Normalgewebe Schaden nimmt Bestrahlung beim Prostatakarzinom Bestrahlung der Prostata (definitive RT) Vergleich IMRT versus 3 - D konformale RT IMRT 3 – D konformale RT Transversalschnitte / Isodosenverteilung Bestrahlung beim Prostatakarzinom Bestrahlung der Prostata (definitive RT) Vergleich IMRT versus 3 - D konformale RT IMRT 3 – D konformale RT Coronarschnitte / Isodosenverteilung Bestrahlung beim Prostatakarzinom Bestrahlung der Prostata (definitive RT) Vergleich IMRT versus 3 - D konformale RT IMRT 3 – D konformale RT Sagittalschnitte / Isodosenverteilung Bestrahlung beim Prostatakarzinom Bestrahlung der Prostata (definitive RT) Vergleich IMRT versus 3 - D konformale RT Blase 3D Konformal Rektum IMRT Rektum 3D Konformal Prostata 3D Konformal Blase IMRT Durchgezogene Linien IMRT Gestrichelte Linien 3D konformal DVH‘s (Dosis-Volumen Histogramme) Prostata IMRT Bestrahlung beim Prostatakarzinom IMRT / 3-D konformale Radiotherapie 3 Jahre biochem. rückfallfreies Überleben und Nebenwirkungen am Enddarm (Rektum) Technik Pat. ÜL Akut Gr.I/II Spät Gr.II/III IMRT 166 94% 55% 15% 5% 3-D 116 88% 70% 18% 12% Kupelian et al., 2004 Bestrahlung beim Prostatakarzinom Bestrahlung der regionären Lymphabstromgebiete High risk (+ / - HAT) RTOG 86-10, cT2-4 oder jedes T N+ LAG : 44-50Gy, boost 20-25Gy, (65-70Gy bzw. 60-65Gy) HAT 2 months before and during RT Zoladex + Flutamid : n= 226 Zoladex at relapse : n =230 Prostataspezifische Mortalität Pilepich et al., up-date, 2005 Bestrahlung beim Prostatakarzinom Bestrahlung der Prostata und Becken-LK (definitive RT) Zielvolumenkonzepte RT nur Tumorregion RT LAG / Boost Tumorregion Bestrahlung beim Prostatakarzinom Bestrahlung der Prostata und Becken-LK (definitive RT) Vergleich IMRT versus 3 - D konformale RT IMRT 3 – D konformale RT Transversalschnitte / Isodosenverteilung Bestrahlung beim Prostatakarzinom Bestrahlung der Prostata und Becken-LK (definitive RT) Vergleich IMRT versus 3 - D konformale RT IMRT 3 – D konformale RT Coronarschnitte / Isodosenverteilung Bestrahlung beim Prostatakarzinom Bestrahlung der Prostata und Becken-LK (definitive RT) Vergleich IMRT versus 3 - D konformale RT IMRT 3 – D konformale RT Sagittalschnitte / Isodosenverteilung Bestrahlung beim Prostatakarzinom Bestrahlung der Prostata und Becken-LK (definitive RT) Vergleich IMRT versus 3 - D konformale RT Prostata 3D Konformal Blase IMRT Blase 3D Konformal Rektum 3D Konformal Rektum IMRT Durchgezogene Linien IMRT Gestrichelte Linien 3D konformal DVH‘s (Dosis-Volumen Histogramme) Prostata IMRT Bestrahlung beim Prostatakarzinom Qualitätssicherung „Geometrische Präzision“ Bestrahlung beim Prostatakarzinom Qualitätssicherung / „geometrische“ Präzision Beweglichkeit der äußeren Referenzstrukturen / Beckenknochen Verifikationen während der Bestrahlungsserie / automatische Repositionierung DRR (Planung) Verifikation Fusion Verifikation / DRR Bestrahlung beim Prostatakarzinom Qualitätssicherung / „geometrische“ Präzision Beweglichkeit der äußeren Referenzstrukturen / Beckenknochen Verifikationen während der Bestrahlungsserie / automatische Repositionierung DRR (Planung) Verifikation Fusion Verifikation / DRR Bestrahlung beim Prostatakarzinom Qualitätssicherung / „geometrische“ Präzision Äußere Beweglichkeit Patient Positionsabweichungen von Prostatapatienten aus orthogonalen Kontrollaufnahmen am Beschleuniger 2,5 lateral PVG longitudinal PVG vertikal PVG 2 Bildbeispiel Häufigkeit 1,5 1 0,5 0 -2 -1,8 -1,6 -1,4 -1,2 -1 -0,8 -0,6 -0,4 -0,2 0 0,2 0,4 0,6 0,8 Abweichung (cm) 1 1,2 1,4 1,6 1,8 2 Bestrahlung beim Prostatakarzinom Qualitätssicherung / „geometrische“ Präzision Beweglichkeit der Prostata / 3 CT‘s zur Planung Sagittal Transversal Bestrahlung beim Prostatakarzinom Qualitätssicherung / „geometrische“ Präzision Innere Beweglichkeit Prostata Positionsabweichungen von Prostatapatienten aus CT-Kontrollaufnahmen 1,75 lateral Lagekontrolle longitudinal Lagekontrolle 1,5 vertikal Lagekontrolle Häufigkeit 1,25 1 0,75 0,5 0,25 0 -2 -1,8 -1,6 -1,4 -1,2 -1 -0,8 -0,6 -0,4 -0,2 0 0,2 Abweichung (cm) 0,4 0,6 0,8 1 1,2 1,4 1,6 1,8 2 Bestrahlung beim Prostatakarzinom Qualitätssicherung / „geometrische“ Präzision 103 Patienten (äußere Beweglichkeit) 1295 Verifikationen (= ca 12 Verifikationen / Patient) Definitive / postop. RT / RT bei PSA Rezidiv) 33 Patienten (Beweglichkeit der Prostata) 3 CT‘s für die Bestrahlungsplanung) 6-8 wiederholte CT‘s während der Bestrahlungsserie Gesamtfehler Lateral 6 mm Longitudinal 4 mm Ventro-dorsal 6 mm Werte entsprechen dem Sicherheitssaum um das Zielgebiet Bestrahlung beim Prostatakarzinom Bestrahlung der Prostata (definitive RT) DVH‘s Blase / Rektum Standardkurven für Toxizitätsrisiko > Grad 2 / IMRT Prostata IMRT Rektum IMRT Standardkurve Rektum IMRT Ist-Kurve Blase IMRT Standardkurve Blase IMRT Ist-Kurve Dosis : 5 x 2,0 Gy pro Woche, 74 Gy Zielvolumendosis Bestrahlung beim Prostatakarzinom Erektile Funktion nach Bestrahlung 54 Untersuchungsserien, 5341 Patienten (Robinson, 2002) Therapie Pat. 1 J. >/= 2 J. altersadapt. Brachyth. 172 76% - 80% 60% 60% 69% 1343 55% 52% 68% 34% 25% 22% Standard 3019 25% 25% 16% Kryoth. 264 15% 13% BT+ext. RT 58 ext. RT Prostatekt. Nervschon. 485 13% Bestrahlung beim Prostatakarzinom Lebensqualität / Op versus RT Healthrelated quality-of-life scores / probability of regaining baseline levels Baseline / surgery Baseline / EBRT Longitudinal changes Gore et al., 2009 Bestrahlung beim Prostatakarzinom Interstitielle Brachytherapie Optimierte Tumorkontrolle bei reduziertem Nebenwirkungsrisiko durch Kombination perkutane RT mit Brachytherapie + 50.4 Gy IMRT, Prostata + SB, +/- Lymphabfluss) HDR-Boost mit Iridium-192, 2 x 10 Gy Prostata während der perkutanen RT Bestrahlung beim Prostatakarzinom HDR Brachytherapie in Komb. mit externer Bestrahlung Biochemische Kontrolle nach Risikoprofil Autor /Jahr Patienten Risiko niedrig Risiko mittel Risiko hoch Jahre bioch. Rezidivfrei Aström, 2005 214 100% 100% 86% 4 Flynn, 2007 674 97% 92% 72% 5 Galalae, 2004 611 96% 88% 69% 5 Galalae, 2006 324 - 85% 81% 5 Guix, 2007 445 - 95% 94% 5 Izared, 2006 165 100% 95% 67% 5 Martinez, 2003 207 - 85% 75% 5 Phan, 2007 309 100% 100% 97% 5 Yamada, 2006 105 100% 98% 92% 5 Demanes, 2005 209 93% 82% 62% 10 Ghilezan, 2007 1577 - 88% 74% 10 Hasan, 2007 886 98% 92% 71% 10 Postoperative Bestrahlung beim Prostatakarzinom Sofortige postoperative Bestrahlung oder ? „wait and see“ (Bestrahlung bei Rezidiv) Postoperative Bestrahlung beim Prostatakarzinom Sofortige postop. RT versus RT bei PSA Rezidiv Biochemisches Rezidiv nach RT-Ende Trabulsi et al., 2008 Postoperative Bestrahlung beim Prostatakarzinom Sofortige postop. RT versus „wait and see“. Phase III EORTC 22911 Postop. RT Wait and see 2 x mehr prost.-ca bezogene Todesfälle nach wait and see Biochemisches, progr.freies ÜL Klinisches, progr.freies ÜL Bolla et al., 2005 Zusammenfassung Sofortige postoperative (adjuvante) Bestrahlung S 3 Leitlinien / September 2009 Postoperative Bestrahlung beim Prostatakarzinom PSA Rezidiv Bestrahlung sinnvoll ? Postoperative Bestrahlung beim Prostatakarzinom Studien zur Salvage Strahlentherapie nach radikaler Prostatektomie Studie Pat. Dosis Nachbeob. Bioch. Kontr. / Nachb. Buskirk et al. 2006 368 64.8 5.0 J. 46.0 (5.J.) 35.0 (8 J) Pazona et al. 2005 223 – 56.0 Mon. 40.0 (5.J.) 25.0 (10 J.) Ward et al. 2004 211 64.0 4.2 J. 66.0 (5 J.) 37.0 (10 J.) Maier et al. 2004 170 68.0 49.0 Mon. 44.0 (7 J.) Pisansky et al. 2000 166 64.0 52.0 Mon. 46.0 (5 J.) Katz et al. 2003 115 66.6 42.0 Mon. 46.0 (4 J.) Brooks et al. 2005 114 64.0 6.3 J. 50.0 (4 J.) 33.0 (6.J.) 1.540 64.8 53 Mon. 37% (5J.) Stephenson et al., 2007 Postoperative Bestrahlung beim Prostatakarzinom Salvage RT / Biochemische Rückfallrate (erneuter PSA-Anstieg) 70 Gy / IMRT / bioch. Rückfallfreies ÜL / PSA bei RT Beginn Ost et al., 2011 Zusammenfassung Bestrahlung bei PSA Rezidiv / S 3 Leitlinie Postoperative Bestrahlung beim Prostatakarzinom PSA (=biochemisches) Rezidiv (NCIC / MRC) (RADICALS trial) (Details on youTube) n = 5.100 Patienten Ca 1500 randomisiert (nur GB) (Stand 02/2012 Vielen Dank für Ihre Aufmerksamkeit !