Kardiologie
Werbung
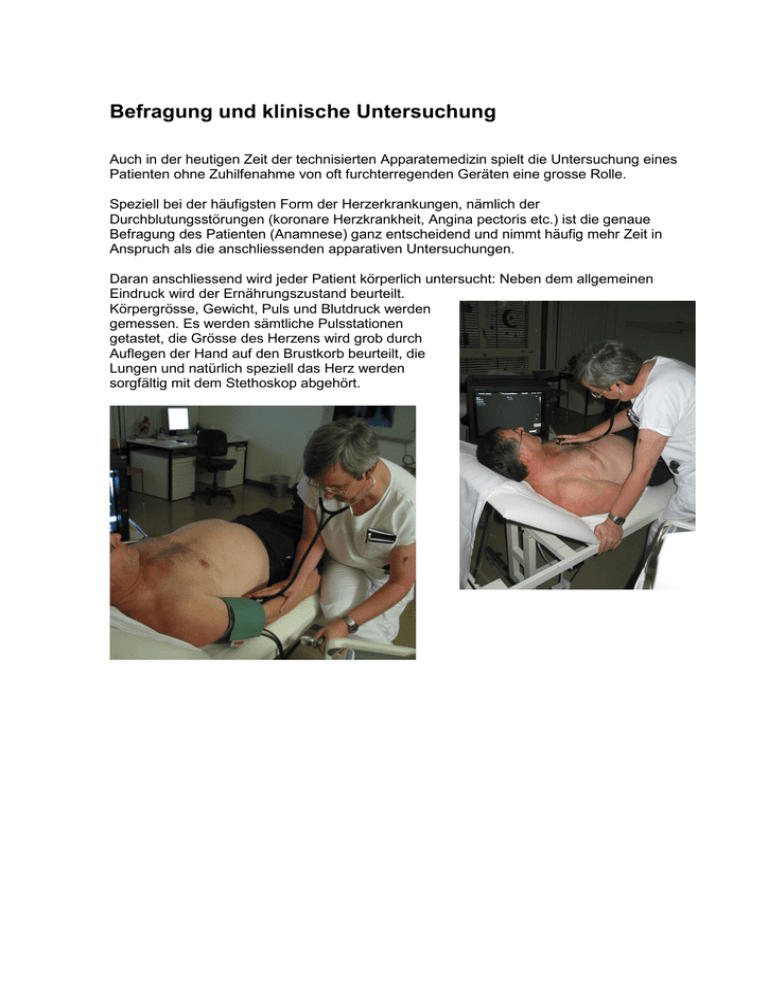
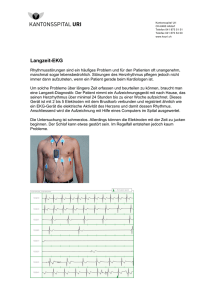
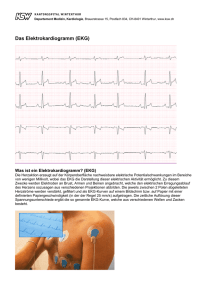
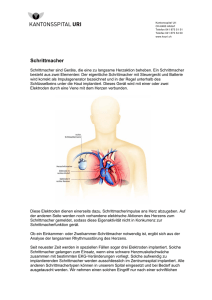
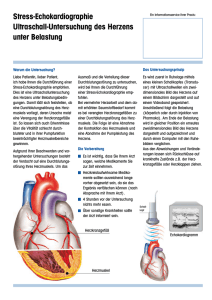
Befragung und klinische Untersuchung Auch in der heutigen Zeit der technisierten Apparatemedizin spielt die Untersuchung eines Patienten ohne Zuhilfenahme von oft furchterregenden Geräten eine grosse Rolle. Speziell bei der häufigsten Form der Herzerkrankungen, nämlich der Durchblutungsstörungen (koronare Herzkrankheit, Angina pectoris etc.) ist die genaue Befragung des Patienten (Anamnese) ganz entscheidend und nimmt häufig mehr Zeit in Anspruch als die anschliessenden apparativen Untersuchungen. Daran anschliessend wird jeder Patient körperlich untersucht: Neben dem allgemeinen Eindruck wird der Ernährungszustand beurteilt. Körpergrösse, Gewicht, Puls und Blutdruck werden gemessen. Es werden sämtliche Pulsstationen getastet, die Grösse des Herzens wird grob durch Auflegen der Hand auf den Brustkorb beurteilt, die Lungen und natürlich speziell das Herz werden sorgfältig mit dem Stethoskop abgehört. Ruhe - EKG Das Herz produziert während seiner Aktion laufend Strom im Millivoltbereich. Diese Herzströme werden ab Körperoberfläche aufgezeichnet. 4 Elektroden werden an Armen und Beinen, 6 Elektroden auf dem Brustkorb befestigt. Die Untersuchung ist absolut schmerzfrei, erfolgt im Liegen und dauert wenige Minuten. Die so gewonnene Kurve nennt man EKG = Elektrokardiogramm. Der Arzt liest daraus neben dem Herzrhythmus allfällige Veränderungen bei durchgemachtem Infarkt, Ueberlastung bestimmter Herzabschnitte, Störungen des Reizleitungssystems etc. ab. Ist das EKG in Ruhe vollständig normal, so sind viele Herzkrankheiten weitgehend ausgeschlossen (nicht jedoch Durchblutungsstörungen). EKG bei akutem Infarkt der Hinterwand EKG – Arbeitsversuch (Belastungstest, Ergometrie) Mit dieser Untersuchung auf dem Trainingsvelo gewinnen wir Informationen über den Zustand des Herzens und des Kreislaufs unter Belastung. Diese Belastung erfolgt stufenweise. Laufend werden Beschwerden und Allgemeinzustand des Patienten, sowie Pulsfrequenz und Blutdruck beurteilt. Das EKG wird fortlaufend registriert und aufgezeichnet. Bestimmte Veränderungen der Kurve sind oft hinweisend für eine Durchblutungsstörung des Herzmuskels aufgrund einer Verengung von Herzkranzgefässen. Rhythmusstörungen unter Belastung weisen häufig ebenfalls auf Probleme der Durchblutung oder der Pumpfunktion des Herzmuskels hin. Für diesen Belastungstest muss die Haut des Patienten speziell vorbereitet werden, um Störungen durch die Bewegungen während der Belastung zu verringern. Es lohnt sich, den Belastungstest in geeigneter Kleidung zu absolvieren (Turnhosen, Turnschuhe). Eine Dusche samt Badetuch und Duschmittel steht nach dem Test zur Verfügung. Der Arbeitsversuch für sich allein genommen ist häufig wenig treffsicher und als ScreeningMethode (sog. "Check-up") völlig ungeeignet. Er muss stets im Zusammenhang mit Vorgeschichte, Beschwerden, Risikofaktoren und klinischer Untersuchung beurteilt werden. In unklaren Fällen wird diese Untersuchung häufig mit einer Ultraschalluntersuchung des Herzens kombiniert (sog. Stress-Echo) EKG Veränderungen bei Durchblutungsstörung des Herzmuskels (Pfeile links: Ruhe, normal; rechts: Belastung, Kurve verändert) Echokardiographie Diese auch als "Herzultraschall" bekannte, völlig schmerzlose Untersuchung liefert innert kurzer Zeit eine Fülle von Informationen über die Dimensionen der einzelnen Herzkammern und deren Funktion. Hinweise für Ueberlastung des Herzmuskels zB. bei Bluthochdruck werden sichtbar. Zudem können die Herzklappen bezüglich Abnützungserscheinungen und Funktion zuverlässig beurteilt werden. Der Druck im Lungenkreislauf kann recht genau abgeschätzt werden. Schliesslich lassen sich angeborene Herzfehler, zB. falsche Verbindungen zwischen zwei Herzkammern, auch bei Kindern problemlos darstellen. Die Untersuchung wird im Liegen durchgeführt. Eine Ultraschallsonde wird mit Kontaktgel an die Brustwand gehalten, worauf auf dem Bildschirm ein bewegtes Schnittbild durch das Herz sichtbar wird. Der Patient kann diese Bilder auf einem Zweitmonitor mitverfolgen. Eine Ultraschalluntersuchung des Herzens dauert eine halbe bis dreiviertel Stunden. Transoesophageale Echokardiographie Es gibt Patienten, bei denen eine "normale" Echokardiographie nur ungenügende Informationen liefert (Ueberblähung der Lungen, v.a. bei Rauchern, massives Uebergewicht, Missbildungen des Brustkorbes etc.). In solchen Fällen, sowie bei spezieller Fragestellung nach Veränderungen von Strukturen tief im Brustkorb benötigen wir eine spezielle Ultraschalluntersuchung des Herzens über die Speiseröhre. Der Patient muss für diese Untersuchung nüchtern sein. Man wird den Rachen gründlich mit einem Spray unempfindlich machen. Gleichzeitig wird ein venöser Zugang gelegt, über den anschliessend ein kurzwirkendes Schlafmittel gespritzt wird. Die Mini-Ultraschall-Sonde, auf einem 9 mm durchmessenden Schlauch montiert, wird dann über Mund und Rachen in die Speiseröhre eingeführt. Sie liefert ähnlich wie die normale Echokardiographie Schnittbilder der untersuchten Regionen, speziell der Vorhöfe, der grossen Gefässe und der Herzklappen. Die Untersuchung selbst dauert rund eine viertel- bis halbe Stunde. Anschliessend muss der Patient bei uns ausschlafen und darf für mindestens 6 Stunden kein Motorfahrzeug führen. Für diese Untersuchung benötigen wir eine schriftliche Einverständniserklärung des Patienten, welche vorher detailliert besprochen wird. Stress-Echokardiographie Der normale Arbeitsversuch mit Beurteilung des EKG's ist häufig nicht sehr aussagekräftig. In unklaren Fällen ist somit eine treffsicherere Untersuchung notwendig. Will man nicht bei allen Patienten gleich eine Ueberweisung ins Zentrum zur Herzkatheteruntersuchung veranlassen, so ergänzen wir den Arbeitsversuch durch eine Kombination von Belastung mit gleichzeitiger Ultraschalluntersuchung. Die Belastung des Herzens wird hier nicht durch Velofahren, sondern mit Hilfe eines Medikamentes durchgeführt, dass über einen venösen Zugang zugeführt wird. Das Herz wird wie bei einer normalen Echokardiographie in verschiedenen Schnittebenen dargestellt. Die Dosis des Medikamentes wird schrittweise gesteigert, sodass Puls und Blutdruck ansteigen, obwohl der Patient ruhig auf dem Untersuchungstisch liegen bleibt. Dieses Gefühl kann ab und zu unangenehm sein. Die Ueberwachung von Puls, Blutdruck, Herzrhythmus und Sauerstoffsättigung ist jedoch lückenlos gewährleistet (ähnlich wie auf einer Intensivstation). Bei mittlerer und maximaler Belastung, sowie in der Erholungsphase wird das nun belastete Herz in den gleichen Schnittebenen dargestellt. Alle Filmsequenzen werden gespeichert und können nach Abschluss der Untersuchung simultan beurteilt werden. Bewegen sich alle Abschnitte des Herzens unter Belastung kräftiger als in Ruhe, so kann eine Durchblutungsstörung treffsicher ausgeschlossen werden. Kommt es unter Belastung jedoch zur Abnahme der Bewegungen des Herzmuskels, so haben wir hier einen Mangel an Durchblutung nachgewiesen (meist verursacht durch eine verengte Herzkranzarterie). Die Untersuchung dauert mit Vorbereitung rund eine Stunde und ist schmerzlos. Langzeit-EKG Rhythmusstörungen sind ein häufiges Problem und für den Patienten oft unangenehm, manchmal sogar lebensbedrohlich. Störungen des Herzrhythmus pflegen jedoch nicht immer dann aufzutreten, wenn ein Patient gerade beim Kardiologen ist. Um solche Probleme über längere Zeit erfassen und beurteilen zu können, braucht man eine Langzeit-Diagnostik. Der Patient nimmt ein Aufzeichnungsgerät mit nach Hause, das seinen Herzrhythmus über minimal 24 Stunden bis zu einer Woche aufzeichnet. Dieses Gerät ist mit 2 bis 5 Elektroden mit dem Brustkorb verbunden und registriert ähnlich wie ein EKG-Gerät die elektrische Aktivität des Herzens und damit dessen Rhythmus. Anschliessend wird die Aufzeichnung mit Hilfe eines Computers im Spital ausgewertet. Die Untersuchung ist schmerzlos. Allerdings können die Elektroden mit der Zeit zu jucken beginnen. Der Schlaf kann etwas gestört sein. Im Regelfall entstehen jedoch kaum Probleme. Langzeitblutdruck-Profil Blutdruckwerte, welche beim Arzt oder im Spital gemessen werden, sind oft durch die Untersuchungssituation stark verfälscht. Sehr oft messen wir bei Gesunden bei einer ersten Konsultation einen sehr hohen Blutdruck, der durch die ungewohnte und beängstigende Umgebung oder auch Angst vor dem Ergebnis verursacht ist. Für die Diagnose eines Bluthochdrucks (sog. Hypertonie) sind solche Einzelmessungen nicht geeignet. Entscheidend für allfällige Folgen einer echten Hypertonie sind die Durchschnittswerte des täglichen Lebens. Entweder werden diese durch den Patienten selbst durch Messungen mit einem eigenen Gerät erhoben oder man führt ein LangzeitBlutdruckprofil durch. Hierbei wird eine normale Blutdruckmanschette wie gewohnt angelegt und mit einem kleinen Registriergerät verbunden, das der Patient mit nach Hause nimmt. Tagsüber wird der Blutdruck automatisch alle 20 Minuten, nachts jede Stunde gemessen. Nach Rückgabe des Gerätes im Spital werden die etwa 50 – 60 gemessenen Blutdruckwerte in den Computer eingelesen und ausgewertet. Die Untersuchung ist schmerzlos (ein Druckgefühl kann beim Aufblasen der Manschette entstehen, wenn der Blutdruck sehr hoch sein sollte). Der Schlaf kann etwas gestört sein. Im Regelfall entstehen jedoch kaum Probleme. Schrittmacher Schrittmacher sind Geräte, die eine zu langsame Herzaktion beheben. Ein Schrittmacher besteht aus zwei Elementen: Der eigentliche Schrittmacher mit Steuergerät und Batterie wird korrekt als Impulsgenerator bezeichnet und in der Regel unterhalb des Schlüsselbeins unter die Haut implantiert. Dieses Gerät wird mit einer oder zwei Elektroden via Venenzugang mit dem Herzen verbunden. Diese Elektroden dienen einerseits dazu, Schrittmacherimpulse ans Herz abzugeben. Auf der anderen Seite werden noch vorhandene elektrische Aktionen des Herzens zum Schrittmacher gemeldet, sodass diese Eigenaktivität nicht in Konkurrenz zur Schrittmacherfunktion gerät. Ob ein Einkammer- oder ZweikammerSchrittmacher notwendig ist, ergibt sich aus der Analyse der langsamen Rhythmusstörung des Herzens. Seit neuester Zeit werden in speziellen Fällen sogar drei Elektroden implantiert. Solche Schrittmacher gelangen zum Einsatz, wenn eine schwere Herzmuskelschwäche zusammen mit bestimmten EKG-Veränderungen vorliegt. Diese aufwendig zu implantierenden Schrittmacher werden ausschliesslich im Zentrumsspital implantiert. Alle anderen Schrittmachertypen können in unserem Spital eingesetzt und bei Bedarf auch ausgetauscht werden. Wir nehmen einen solchen Eingriff nur nach einer schriftlichen Einverständniserklärung des Patienten vor, welche vor der Implantation detailliert besprochen wird. Schrittmacher sollten nicht mit implantierbaren Defibrillatoren verwechselt werden (sog. ICD). Solche Geräte dienen dazu, gefährliche rasche Rhythmusstörungen zu beheben und werden ebenfalls im Zentrum implantiert. Es jedoch geplant, die hierfür notwendigen Kontrollen in Zukunft auch bei uns durchführen zu können. Schrittmacherimplantation Die Implantation eines Schrittmachers erfolgt nach Information und Einverständniserklärung des Patienten als steriler Eingriff im Operationssaal. Es handelt sich um eine Operation in Lokalanaesthesie. Der Chirurg präpariert nach Setzen der lokalen Betäubung unterhalb des Schlüsselbeins eine zum Herzen führende Vene. Gegebenenfalls muss eine solche Vene durch Punktion aufgesucht werden. Anschliessend führt der Kardiologe die Elektrode(n) unter Durchleuchtungssicht über die Vene zum Herzen. Die Elektrode wird in der rechten Hauptkammer und/oder der rechten Vorkammer platziert und stabil verankert. Anschliessend erfolgt die elektrische Ausmessung mit einem Spezialgerät. Sobald die Verankerung stabil ist und die elektrischen Messungen einwandfrei sind, erfolgt die Fixation der Elektroden (n) durch den Chirurgen mit mehreren Nähten im Operationsgebiet unterhalb des Schlüsselbeins. Es erfolgt eine abschliessende Kontrolle der Stabilität der Elektrode(n). Nach Zusammenschluss der Elektrode(n) mit dem Impulsgenerator wird dieser in eine vorbereitete Hauttasche unterhalb des Schlüsselbeins einführt und die Wunde verschlossen. Nach der Implantation eines Schrittmachers wird der Arm der Operationsseite mit einem Gilet fixiert. Der Patient kann sofort auf die normale Abteilung verlegt werden, aufstehen und essen. Nur in Ausnahmefällen ist eine Ueberwachung via Telemetrie oder ganz selten auf der Intensivstation nötig. Noch am Implantationstag wird eine erste Schrittmacherkontrolle durchgeführt. Diese wird am Folgetag wiederholt, und der stabile Sitz der Elektrode(n) wird mit einem Röntgenbild dokumentiert. Schrittmacherkontrolle Eine Schrittmacherkontrolle umfasst neben der kurzen klinischen Untersuchung die Abfrage der Speicherdaten mit einem speziellen Programmiergerät, die Messung der Batteriespannung und der implantierten Elektrode(n). Wir bestimmen zuerst die sogenannte Reizschwelle (wieviel Strom ist zur wirksamen Stimulation mindestens notwendig ?). Zudem wird gemessen, wieviel "Herzstrom" am Schrittmacher wahrgenommen wird. Anschliessend wird Ihr Schrittmacher entsprechend diesen Messungen und Ihren Bedürfnissen programmiert. Die Kontrolle dauert maximal eine halbe Stunde und ist absolut schmerzlos. Sie werden automatisch rechtzeitig zu den regelmässigen Untersuchungen aufgeboten. Diese finden in den ersten Jahren nach Implantation jährlich, später je nach Messwerten der Batterie häufiger statt. So erkennen wir rechtzeitig, wann der Zeitpunkt zum Ersatz des Impulsgenerators gekommen ist. Nach Abschluss der Kontrolle erhalten Sie Ihren aufdatierten Schrittmacherausweis zurück, den Sie ja als Schrittmacherträger immer mit sich führen. Elektrokonversion bei Vorhofflimmern Rasche Rhythmusstörungen werden in der Regel medikamentös behandelt. Vor allem beim sehr häufigen Vorhofflimmern gibt es die Möglichkeit, das unregelmässig und rasch schlagende Herz mit Hilfe eines kurzen Stromstosses in Kurznarkose wieder in den normalen Rhythmus zu bringen. Diese Intervention führen wir auf unserer Intensivstation durch. Der Patient muss hierzu nüchtern sein, soll jedoch seine regelmässig eingenommenen Medikamente mit einem Schluck Wasser wie gewohnt einnehmen. Nach Ableiten eines EKG's wird ein venöser Zugang gelegt, über den gleichzeitig bestimmte Blutwerte abgenommen werden. Anschliessend erhält der Patient durch den Narkosearzt ein kurz wirkendes Schlaf- und Schmerzmittel. Ueber Spezialelektroden wird kurz Strom durch das unregelmässig schlagende Herz geleitet, das anschliessend wieder in seinen normalen Rhythmus schlägt. Nach der Intervention muss der Patient noch ausschlafen und darf für mindestens 6 Stunden kein Motorfahrzeug führen. Die Medikamente müssen unbedingt weiter eingenommen werden. Besonders wichtig ist hier die "Blutverdünnung" oder Antikoagulation, weil die Vorhöfe noch während längerer Zeit nur elektrisch, nicht aber bewegungsmässig normal funktionieren. Für diese Intervention benötigen wir eine schriftliche Einverständniserklärung des Patienten, welche vorher detailliert besprochen wird.