Fuss dran oder ab?
Werbung

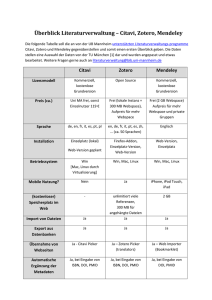
21. Infekttag 2016 - Diabetisches Fusssyndrom Fuss dran oder ab? Diabetisches Fusssyndrom - kurz und knapp Carol Strahm Infektiologie // Spitalhygiene Kantonsspital St Gallen P 1 P 21. Infekttag 2016 - Diabetisches Fusssyndrom 2 Diabetisches Fusssyndrom (DFS) in Zahlen • • DFS: eine der schwersten Spätfolgen des Diabetes • langwierige Behandlungsprozesse, signifikante Einschränkung der Lebensqualität • DFS häufigster Grund für Hospitalisation bei Diabetikern Schweiz ca 500’000 Patienten betroffen • • «Zeigt her Eure Füsse» Amputationen verhindern Empfehlungen zur gezielten Vorbeugung von Fussproblemen bei Menschen mit Diabetes ca 20% werden ein Ulkus entwickeln (jährliche Inzidenz ca 2%) 80% der Amputationen geht ein Ulkus voraus • Prävention des Fussulkus ist entscheidend um Amputationen zu verhindern Schimke, SMF 2016, submitted P 21. Infekttag 2016 - Diabetisches Fusssyndrom 3 Neuropathie Arteriopathie Hyperglykämie trockene rissige Haut Ischämie Gewebedysfunktion Fussdeformation Wundheilungsstörung Immundysfunktion Fehlbelastung Ulkus Kolonisation (Hautflora) Infektion Ausbreitung Gewebszerstörung (Faszien, Sehnen, Muskeln, Gelenke, Knochen) P 21. Infekttag 2016 - Diabetisches Fusssyndrom 4 Risikoeinteilung des DFS Risikostufe Risiko Jährliche Inzidenzrate Ulkus/Amputation Niedrig keine PNP, keine PAVK 2% / 0% Erhöht PNP +/- Fussdeformität 5% / 0.5% Hoch zusätzlich PAVK 15% / 5% Sehr hoch St.n. Ulkus od Amputation Terminale Niereninsuffizienz Charcot Fuss 30% / 20% Schimke, SMF 2016, submitted P 21. Infekttag 2016 - Diabetisches Fusssyndrom 5 Risikoadaptierte Behandlung: „Versorgungsstufen“ niedrig ohne Fussdeformität erhöht mit Fussdeformität hoch sehr hoch 1 Hausarzt (Podologe, Diabetesfachperson) 2 Hausarzt zusätzlich Konsilium Facharzt (Diabetologie, Angiologie, Gefässchirurgie, Orthopädie), Orthopädist 3 Hausarzt zusätzlich spezialisiertes Zentrum Fussuntersuchung 1x/ Jahr Fussuntersuchung mind. 2x/ Jahr Haut und Nagelpflege Schuhversorgung? Korrektur-Chirurgie? Fussuntersuchung mind. 4x/ Jahr Fussuntersuchung mind. 4x/ Jahr orthop. Schuhversorgung 1x/ Jahr Spezialsprechstunde Schimke, SMF 2016, submitted 21. Infekttag 2016 - Diabetisches Fusssyndrom P 6 Was gehört zur regelmässigen Fuss- untersuchung in der Praxis? • Anamnese (brennende oder stechende Schmerzen, Missempfindungen, Taubheitsgefühl etc.) • Prüfung der Polyneuropathie (PNP) • • Berührungssensibilität (Monofilament) u/o Vibrationssinn (Stimmgabel) Abbildung 4 Atrauma Hornhautbildung / pathologische Beschwielung, Läsionen, reduzierte Schweissbildung, Läsion) mit dem Skalpe Hauttrockenheit, Temperatur • Deformitäten: rigide Grosszehen, Krallenzehen; Nagel-Mykosen, Gelenkbeweglichkeit, Hallux • PAVK: Fusspulse, Ankle-Brachial-Index (ABI) mittels Doppler • Schuhwerk: Prüfung auf Grösse, Passform, Fussbett, Beschaffenheit Innenschuh und Eignung (insb. für berufliche und Freizeit-Aktivitäten) Abbildung 2 Monofilame Patienten mit eingeschrä Kreise markieren andere am Rande beschwielter od www.sgedssed.ch am Rande beschwielter oder stark verhornter P 21. Infekttag 2016 - Diabetisches Fusssyndrom 7 Prävention - Patientenschulung • Patientencompliance - wiederholte Gespräche mit Patienten • Motivation für diabetesgerechte, orthopädische Schuhversorgung • • • mindestens 8 Stunden pro Tag tägliche Fussuntersuchung • nicht Barfussgehen/ Socken • keine Badezimmerchirurgie • Haut- und Nagelpflege Abbildung 3 Richtige Nagelpflege [1] Abtragen von Schwielen durch Fachpersonen Schimke, SMF 2016, submitted P 21. Infekttag 2016 - Diabetisches Fusssyndrom 8 Diabetisches Fussulkus - was nun? • Ursache? Neuropathisch? Neuroischämisch? Ischämisch? • Neuropathisch: häufig Fusssohle • Ischämische/ neuroischämische: häufiger Zehenspitzen und Fussrand • Fusspulse? Angiologische Beurteilung? 2 1 2 • Druckentlastung? Debridement? Wundmanagement! • Infektion? Genaue Beurteilung und Ausdehnung der Wunde (ev Debridement) • • Entzündungszeichen (inkl. BSR), konventionelles Röntgen? keine Abheilung nach 2-4 Wochen -> Versorgungsstufe 3 3 Schimke, SMF 2016, submitted P 21. Infekttag 2016 - Diabetisches Fusssyndrom 9 Schweregrad der Infektion - klinisch! • Patient als Ganzes, Extremität, Wunde Grad klinische Zeichen Kein Infekt keine lokalen Infektionszeichen Mild Infekt Haut und Subkutis, Erythem >0.5cm, <2cm Mittelschwer lokaler Infekt PLUS Erythem >2cm oder tiefe Infektion (Abszess, Osteomyelitis, Arthritis, Fasziitis) Schwer lokaler Infekt und systemischer Infekt (SIRS T>38, Hf >90, AF>20, Leuk >12) Lokale Schwellung oder Verhärtung Erythem Druckdolenz oder Schmerzen Überwärmung Purulente Sekretion mind 2 Infektzeichen erfüllt Hypotonie, Verwirrtheit, Erbrechen, metabolische Störungen (Azidose, Hygerglykämie, Urämie) Lipsky (2016) PMID 26386266 ++ Lipsky (2012) PMID 22619242 P 21. Infekttag 2016 - Diabetisches Fusssyndrom 10 Schweregrad der Infektion - klinisch! Alle Wunden sollten sorgfältig untersucht werden (Palpation und Sondierung (initial und follow-up)) • Patient als Ganzes, Extremität, Wunde Grad klinische Zeichen Kein Infekt keine lokalen Infektionszeichen Mild Infekt Haut und Subkutis, Erythem >0.5cm, <2cm Mittelschwer lokaler Infekt PLUS Erythem >2cm oder tiefe Infektion (Abszess, Osteomyelitis, Arthritis, Fasziitis) Schwer lokaler Infekt und systemischer Infekt (SIRS T>38, Hf >90, AF>20, Leuk >12) Lokale Schwellung oder Verhärtung Erythem Druckdolenz oder Schmerzen Überwärmung Purulente Sekretion mind 2 Infektzeichen erfüllt Hypotonie, Verwirrtheit, Erbrechen, metabolische Störungen (Azidose, Hygerglykämie, Urämie) Lipsky (2016) PMID 26386266 ++ Lipsky (2012) PMID 22619242 21. Infekttag 2016 - Diabetisches Fusssyndrom P 11 Wann muss an eine Osteomyelitis gedacht werden? • Prinzipiell bei jedem Ulkus eines diabetischen Fusses (in 10-20%) • • Definitive Diagnose (meist wegen Erregernachweis und nicht wegen Diagnose): • • Hinweise: Über einem prominenten Knochen, keine Abheilung des Ulkus (Zeitdauer: 6 Wochen (normale Durchblutung/ Entlastung) od. 2 Wochen (Infekt), ‚sausage toe‘, Ulkus >2cm2, Tiefe >3mm, Drainage von Knochenstückchen Aseptisch entnommene Knochenbiopsie mit positiver Kultur/ Histologie Hochwahrscheinliche Diagnose: Kombination von Tests ist positiv • ‚probe-to-bone‘, Entzündungszeichen (BSR>70 mm/h), konventionelles Röntgen, MRI (bei Kontraindikation: SPECT/CT (Leukozytenszinti)) Lipsky (2016) PMID 26386266 ++ Lipsky (2012) PMID 22619242 21. Infekttag 2016 - Diabetisches Fusssyndrom 2 Monate (mind 2-3 Wochen) • Periostreaktion • Kortikalisunterbruch, Erosion • Knochenzerstörung, Osteolyse • Verlust Trabekel, Demineralisierung • Sequester • Knochenneubildung P 12 P 21. Infekttag 2016 - Diabetisches Fusssyndrom Differentiating osteomyelitis from neuro-o Charcot-Fuss: wichtige Differentialdiagnose (Neuro-Osteo-Arthropathie) • seltenes aber schweres Krankheitsbild (Voraussetzung diabetische Polyneuropathie), 0.8-8% der Diabetiker • akut: lokale teilweise schmerzhafte Entzündungsreaktion, systemische Entzündungszeichen normal (BSR!) • 13 Fig. 1. (A) Plain radiographs with the left foot showing typical bony changes in Charcot neuro-osteoarthropathy (bo joint fragmentation, and dislocation). (B) Photograph of the same patient’s left foot with great toe and midfoot deform collapsed arch. chronisch: schmerzlose, nicht-infektiöse Zerstörung lasttragender Knochen und Gelenke • Blood leukocyte counts, serum C-reactive protein culture and histopathology. Bone culture al schwierig von Osteomyelitis zu unterscheiden (aber (CRP) and procalcitonin concentrations are also usually reported to have a sensitivity of 92% and seltener, meist PNP >> PAVK, Mittelfuss betroffen (OM Grosszehe Vorfuss), in derofRegel normal in CN while high in und DFO, but these laboratory 60%. The major advantage of bone cu it is the only method to define the causative parameters are relatively non-specific (44). In one study of kein Ulkus (Anamnese!), Rötung nimmt ab bei Elevation thereby allowing determination of their an severe diabetic foot infections, both the leukocyte count and the CRP level were higher in those with exclusively soft-tissue infection than in those with concomitant osteomyelitis (45). In another study (46) leukocyte count, CRP, procalcitonin, and ESR levels were each significantly higher in patients with foot infections, including sitivities and accurate targeting of therapy ( samples can be obtained during an open o cedure or by percutaneous biopsy (34). B be done through clinically uninfected ski antisepsis, can be undertaken at the bedsi Ertugrul (2012) PMID 24205433 ++Lipsky (2015) PMID 26386266 P 21. Infekttag 2016 - Diabetisches Fusssyndrom 14 Therapie des infizierten diabetischen Fusses • Alle klinisch infizierten diabetischen Füsse brauchen eine antibiotische Therapie • • ABER: Ulkus ohne Infektion braucht KEINE antibiotische Therapie milde und meiste mittelschwere Infektionen (Weichteil) • • 1 2 schwere und einige mittelschwere Infektionen • • 1-2 Wochen antibiotische Therapie ausreichend (meist PO) Hospitalisation und initial IV Therapie, Chirurgie? (Abszess, Nekrosen), PAVK? 3 Osteomyelitis 2 • Vaskuläre Abklärung? Chirurgie? (Nekrose, schlechte Weichteile, Diagnostik) • gezielte Therapie je nach Erreger (meist 6 Wochen); Amputation im Gesunden max 7 Tage 3 Lipsky (2016) PMID 26386266 ++ Lipsky (2012) PMID 22619242 21. Infekttag 2016 - Diabetisches Fusssyndrom P 15 akut: meist monomikrobiell; chronisch/ vorbehandelt: meist polymikrobielle Infektionen • Staphylococcus aureus (~50%) • coagulase-negative Staphylokokken (~25%): Relevanz debattiert; sterile Entnahme muss garantiert sein • Streptokokken (~30%) • Enterobakterien (~40%) (E. coli, Proteus sp., Klebsiella sp., … ): (mittel)schwere u/o vorbehandelte Infekte • • Pseudomonas aeruginosa • • wärmeres Klima (Afrika und Asien), Leukozytose, Traumata Fussbäder, penetrierende Fussverletzungen (vor allem Ferse und bei Gummisohlen), nosokomial Anaerobier (v.a. Peptostreptokokken und Bacteroides): Relevanz? Öfter bei vorbehandelten / tieferen / älteren Wunden; Nekrosen und schlechter Durchblutung; stinkende Wunden), schwierig zu kultivieren mittelschwere/ schwere Infektionen • leichte Infektionen Mikrobiologie der Osteomyelitis Gerding (1995) PMID 7548576 ++ Charles (2015) PMID 25841893 ++ Lipsky (2015) PMID 26386266 ++ Lipsky (2012) PMID 22619242 ++ Lipsky (1997) PMID 9431370 21. Infekttag 2016 - Diabetisches Fusssyndrom P 15 Mikrobiologie der Osteomyelitis Keine Abstriche, nur tiefe Gewebsoder Knochenbiopsien • akut: meist monomikrobiell; chronisch/ vorbehandelt: meist polymikrobielle Infektionen • coagulase-negative Staphylokokken (~25%): Relevanz debattiert; sterile Entnahme muss garantiert sein • Streptokokken (~30%) • Enterobakterien (~40%) (E. coli, Proteus sp., Klebsiella sp., … ): (mittel)schwere u/o vorbehandelte Infekte • • Pseudomonas aeruginosa • • wärmeres Klima (Afrika und Asien), Leukozytose, Traumata Fussbäder, penetrierende Fussverletzungen (vor allem Ferse und bei Gummisohlen), nosokomial Anaerobier (v.a. Peptostreptokokken und Bacteroides): Relevanz? Öfter bei vorbehandelten / tieferen / älteren Wunden; Nekrosen und schlechter Durchblutung; stinkende Wunden), schwierig zu kultivieren leichte Infektionen Staphylococcus aureus (~50%) mittelschwere/ schwere Infektionen • Gerding (1995) PMID 7548576 ++ Charles (2015) PMID 25841893 ++ Lipsky (2015) PMID 26386266 ++ Lipsky (2012) PMID 22619242 ++ Lipsky (1997) PMID 9431370 P 21. Infekttag 2016 - Diabetisches Fusssyndrom 16 Infektion Erwartete Erreger Antibiotika Gabe Mild Staphylococcus aureus Streptokokken Co-Amoxi, Cefuroxime, Clindamycin per os Mittelschwer zusätzlich Enterobakterien Co-Amoxi, Clindamycin und Chinolon per os oder initial IV Schwer ev zusätzlich Anaerobier und Pseudomonas Co-Amoxi, Pip/Tazo, Cefepime, Carbapenem IV vorbehandelt Pseudomonas? MRSA? ESBL? Pip/Tazo, Cefepime, Carbapenem IV S. aureus, Streptokokken, Enterobakterien nach Knochenkulturen (Clindamycin, Chinolon, Rifampicin, Bactrim, Doxycyclin, …) per os, (initial IV) Osteomyelitis Empirische Therapie: Wahl des Antibiotikums Uckay (2014) PMID 23911085 • Co-Amoxi 3xtgl dosieren // Clindamycin 3x600mg • Chinolone: meist keine Monotherapie (Staphylokokken/ Streptokokken!!) • in der Regel keine Penicilline/Cephalosporine per os bei Knocheninfekten • Rifampicin NIE als Monotherapie P 21. Infekttag 2016 - Diabetisches Fusssyndrom 17 Antibiotische Therapie-Dauer: Richtwerte Osteomyelitis Amputation im Gesunden (mittel)schwere diabetische Fussinfektionen 3-5d bis 3 Wochen nicht debridierte Osteomyelitis? 8-12 Wochen 7-14d 6 Wochen leichte und mittelschwere diabetische Fussinfektionen debridierte Osteomyelitis; (alle Osteomyelitiden)? Lipsky (2016) PMID 26386266 P 21. Infekttag 2016 - Diabetisches Fusssyndrom Antibiotische Therapie-Dauer: Richtwerte Osteomyelitis Amputation im Gesunden (mittel)schwere diabetische Fussinfektionen 3-5d bis 3 Wochen 17 ? nicht debridierte Osteomyelitis? 8-12 Wochen 7-14d 6 Wochen leichte und mittelschwere diabetische Fussinfektionen debridierte Osteomyelitis; (alle Osteomyelitiden)? Lipsky (2016) PMID 26386266 21. Infekttag 2016 - Diabetisches Fusssyndrom Take home messages • Diabetisches Fusssyndrom mit Komplikationen (Ulkus, infizierter diabetischer Fuss bis Osteomyelitis) ist häufig und schwerwiegend • Vorbeugung wichtigste Massnahme um Komplikationen inklusive Amputation zu verhindern • • Jeder Infekt braucht rasche klinische Beurteilung und entsprechende Therapie (Amputationsgefahr!) • • Diabetes und RF einstellen, Fussuntersuchungen, Neuropathie und PAVK individuelle Therapie nach Schweregrad und Risikofaktoren Osteomyelitis schwierige aber häufige Diagnose • oft konservative oder minimale Chirurgie • prolongierte gezielte antibiotische Therapie (in der Regel 6 Wochen) P 18 1 2 3 P 21. Infekttag 2016 - Diabetisches Fusssyndrom Herzlichen Dank für die Aufmerksamkeit Fragen? 19