Betrifft SOPs – Terminplan und Regularien
Werbung
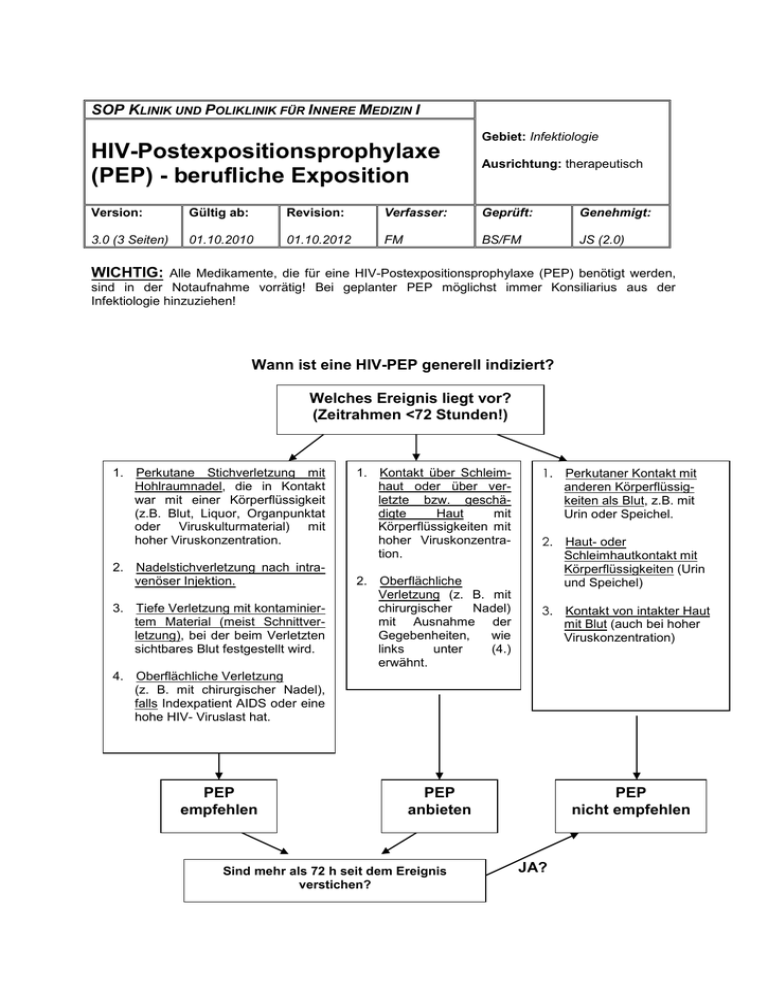
SOP KLINIK UND POLIKLINIK FÜR INNERE MEDIZIN I HIV-Postexpositionsprophylaxe (PEP) - berufliche Exposition Gebiet: Infektiologie Ausrichtung: therapeutisch Version: Gültig ab: Revision: Verfasser: Geprüft: Genehmigt: 3.0 (3 Seiten) 01.10.2010 01.10.2012 FM BS/FM JS (2.0) WICHTIG: Alle Medikamente, die für eine HIV-Postexpositionsprophylaxe (PEP) benötigt werden, sind in der Notaufnahme vorrätig! Bei geplanter PEP möglichst immer Konsiliarius aus der Infektiologie hinzuziehen! Wann ist eine HIV-PEP generell indiziert? Welches Ereignis liegt vor? (Zeitrahmen <72 Stunden!) 1. Perkutane Stichverletzung mit Hohlraumnadel, die in Kontakt war mit einer Körperflüssigkeit (z.B. Blut, Liquor, Organpunktat oder Viruskulturmaterial) mit hoher Viruskonzentration. 2. Nadelstichverletzung nach intravenöser Injektion. 3. Tiefe Verletzung mit kontaminiertem Material (meist Schnittverletzung), bei der beim Verletzten sichtbares Blut festgestellt wird. 1. Kontakt über Schleimhaut oder über verletzte bzw. geschädigte Haut mit Körperflüssigkeiten mit hoher Viruskonzentration. 2. Oberflächliche Verletzung (z. B. mit chirurgischer Nadel) mit Ausnahme der Gegebenheiten, wie links unter (4.) erwähnt. 1. Perkutaner Kontakt mit anderen Körperflüssigkeiten als Blut, z.B. mit Urin oder Speichel. 2. Haut- oder Schleimhautkontakt mit Körperflüssigkeiten (Urin und Speichel) 3. Kontakt von intakter Haut mit Blut (auch bei hoher Viruskonzentration) 4. Oberflächliche Verletzung (z. B. mit chirurgischer Nadel), falls Indexpatient AIDS oder eine hohe HIV- Viruslast hat. PEP empfehlen PEP anbieten Sind mehr als 72 h seit dem Ereignis verstichen? PEP nicht empfehlen JA? SOFORTMASSNAHMEN (direkt nach einer Stich- oder Schnittverletzung mit HIV-kontaminierten Nadeln oder Instrumenten) 1. Entfernung des infektiösen Materials. Durch sichere Entsorgung sollte eine erneute Verletzung verhindert werden. 2. Erhöhung des Blutflusses (Druck auf umliegendes Gewebe, Ausstreichen, ggf. Wundspreizung). CAVE: Vermeiden von starker Massage/Quetschungen. 3. Lokale Desinfektion mit alkoholischem, viruzid wirkendem Antiseptikum Spülung für mindestens 10 Minuten. 4. Bei einer Kontamination des Auges wird eine sofortige Spülung mit PVP-Jodlösung in 2.5%-iger Konzentration empfohlen oder falls nicht vorhanden eine Spülung mit Wasser. 5. Die Mundhöhle sollte bei Kontakt mit potentiell infektiösem Material mit einer wässrigen Lösung oder - besser - mit 80%-igem Alkohol mehrmals, jeweils 10-15 Sekunden gespült werden. KONKRETES VORGEHEN BEI PEP-INDIKATION 1. Blutentnahme bei der betroffenen Person vor Beginn der PEP: HIV-ELISA-Suchtest, Suchtest akute/chron. Hepatitis 2. Die PEP-Medikation muss 4 Wochen lang täglich eingenommen werden. 3. Im Hause gängige Therapieoptionen (Medikamente sind in der Notaufnahme vorrätig!): Möglichkeit 1: a) Truvada® (=Tenofovir [TDF] 245 mg + Emtricitabin [FTC] 200 mg; NRTIs) 1-0-0 UND b) Prezista® (=Darunavir [DRV] 400 mg) 2-0-0 UND c) Norvir® (=Ritonavir [RTV] 100 mg Tbl.) 1-0-0 Möglichkeit 2: a) Combivir® (=Zidovudin [AZT] 300 mg + Lamivudin [3TC] 150 mg; NRTIs) 1-0-1 UND b) Kaletra ® (=Lopinavir 200 mg + Ritonavir 50 mg; PIs) 2-0-2 Möglichkeit 3: a) Truvada® (=Tenofovir [TDF] 300 mg + Emtricitabin [FTC] 200 mg; NRTIs) 1-0-0 UND b) Kaletra ® (=Lopinavir 200 mg + Ritonavir 50 mg; PIs) 2-0-2 4. Patienten auf Nebenwirkungen hinweisen (Wichtig: Übelkeit, Diarrhoe, Erbrechen, Blutbildveränderungen und Transaminasenerhöhung) 5. Patienten bei Einnahme von Truvada® auf hohe tägliche Flüssigkeitsaufnahme hinweisen, da Medikation renal eliminiert wird: 2-3l/d. 6. Termin in der Infektiologischen Ambulanz 6 Wochen nach Indexereignis vereinbaren zur Wiederholung des HIV-Tests. 7. Patient über die Notwendigkeit weiterer HIV-Suchtests 3 Monate und 6 Monate nach Indexereignis informieren. © Klinik und Poliklinik für Innere Medizin I des Universitätsklinikums Regensburg, 04.10.2010 Verfasser E-mail: [email protected] Hausfunk: 1506 Literatur Aktuelle Übersichtsartikel: www.hivbuch.de (Kapitel Postexpositionsprophylaxe) Deutsch-Österreichische Empfehlungen zur Postexpositionellen Prophylaxe der HIV-Infektion. Deutsche Medizinische Wochenschrift 2009; 134: 16-33. www.rki.de (Stichwort HIV/AIDS, Postexpositionsprophylaxe) Empfehlungen ohne Gewähr, Verantwortung liegt bei behandelnder Ärztin/Arzt!