Helicobacter pylori - Laborgemeinschaft 1
Werbung

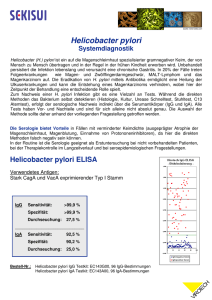
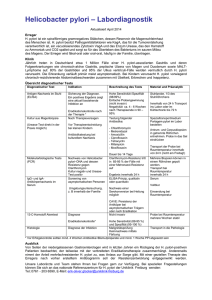
Laborgemeinschaft Institut für medizinische & molekulare Diagnostik AG. Zürich Info Helicobacter pylori 1. Bedeutung 1983 veröffentlichten Warren und Marshall die erfolgreiche Kultur von spiralförmigen Bakterien aus Magenbiopsien von Patienten mit chronischer Gastritis und eröffneten damit eine neue Ära der Gastroenterologie [1]. Schon hundert Jahre zuvor waren Berichte über die Existenz solcher morphologisch auffälliger Mikroorganismen im Belag der Magenmukosa von Säugern erschienen, da sich die Bakterien aber nicht kultivieren liessen, gerieten sie in Vergessenheit. Das mikroaerophile, begeisselte, gramnegative Stäbchen wurde zunächst als Vertreter der Gattung Campylobacter betrachtet, später aber in ein neu geschaffenes Genus als Spezies Helicobacter pylori umklassiert. Helicobacter pylori kolonisiert und infiziert die Magenschleimhaut. Die Infektion erfolgt meistens unbemerkt. In Drittweltländern sind 50-60% der Kinder schon im Alter von zehn Jahren und 80-90% der Erwachsenen, in den Industriestaaten 20-30% der 20jährigen und etwa 50% der 50jährigen infiziert. Die Infektion führt bei praktisch allen Betroffenen zu einer chronischen Gastritis, die grösstenteils klinisch stumm bleibt. Bei einem Teil der Infizierten entwickeln sich jedoch nach Jahren Geschwüre in Duodenum oder Magen bzw. eine chronische, atrophische Gastritis, die als prämaligne Läsion gilt und zum Magenkarzinom entarten kann. Über 95% der Patienten mit Duodenal- und 50-80% derjenigen mit Magenulkus sind mit Helicobacter pylori infiziert [2,3]. Als wichtigste Faktoren, die Helicobacter pylori das Überleben im unwirtlichen Milieu des Magens ermöglichen, werden Beweglichkeit, hohe Produktion von Urease und spezifische Adhäsine des Erregers erachtet. Nebst der Virulenz des Stammes bestimmen Faktoren von seiten des Wirtes sowie exogene Begleitrisiken den Verlauf der Infektion. Von den zahlreichen, von Helicobacter pylori bekannten Pathogenitätsfaktoren (Übersicht in [3]) finden neuerdings zwei Zytotoxine bzw. die für sie codierenden Gene besonderes Interesse: 1. das vacA Gen, dessen Produkt, das sog. “vacuolating cytotoxin” oder VacA Protein, in eukaryoten Zellen in vitro die Bildung von Vakuolen und damit das Absterben der Zelle verursacht. Das vacA Gen ist zwar in allen Stämmen vorhanden, etwa 50% der Isolate produzieren aber nur schwach aktives oder gar kein Zytotoxin. Diese Variationen im Phänotyp konnten auf Subtypen von vagA Genotypen zurückgeführt werden. Das 2. ist das cagA Gen (cytotoxin associated gene). Dieses Gen liegt in 50-60% aller Isolate vor und ist mit erhöhter Virulenz assoziiert [4,5,6]. Die beiden Gene gelten als aussichtsreiche Kandidaten zur Klärung der Virulenzunterschiede zwischen den einzelnen Stämmen, die den Verlauf der Infektion beeinflussen und möglicherweise sogar mit einer bestimmten Erscheinungsform (Gastritis, Ulkus, Karzinom) korrelieren. Die heutigen Kenntnisse weisen in diese Richtung, erlauben aber noch keine Rückschlüsse von klinischer Bedeutung [6,7]. Die Übertragung von Helicobacter pylori ist nicht endgültig geklärt. Die wichtigsten Wege sind der fäkal-orale und der oral-orale. Iatrogene Übertragung mit unzureichend desinfizierten Magensonden und Endoskopen ist dokumentiert, aber von untergeordWebSite www.lg1.ch Literatur All Content Copyright© LG1 August 2001 1 neter Bedeutung. In Proben aus der Umwelt konnte bisher Helicobacter pylori nicht nachgewiesen werden. Infektionen über kontaminiertes Wasser oder Lebensmittel sind daher wenig wahrscheinlich [2,3]. 2. Nachweismethoden Die meisten Methoden zum Direktnachweis von Helicobacter pylori benötigen invasiv (endoskopisch) gewonnene Proben. Es sind dies: Histologie (% Sensitivität Se 90->95, % Spezifität Sp 95-99), Kultur (Se 75-90, Sp 100) und Urease Schnelltest (Se 85-95,Sp 9095). Die Kultur ist aufwendig und für diagnostische Zwecke zu wenig empfindlich. Sie ist unerlässlich für wissenschaftliche Studien an Isolaten (z.B. Überwachung von AntibiotikaEmpfindlichkeit, Virulenzfaktoren, molekulare Analysen). Als indirekte, nicht invasive Methoden werden Atemtest (Se >90, Sp 90-95) und Serologie (Se 80-95, Sp 80-95) verwendet. Die Serologie gibt praktisch nur Auskunft über Infekt ja oder nein. Nach Therapie reagiert sie, anders als der Atemtest, nur sehr verzögert [2,3]. Vor kurzem wurde ein EIA Test zum Antigennachweis im Stuhl kommerzialisiert (Se 95%, Sp 92%) [10]. Die PCR ist rasch, sehr spezifisch (100%) und empfindlich (>95%). Sie eignet sich somit auch für die Untersuchung von Stuhlproben. Zahlreiche Systeme für verschiedene Zielsequenzen haben sehr gute Resultate gezeigt [8,9]. Die zu erwartende Verfeinerung der Diagnostik bezüglich Virulenz werden nur molekulare Methoden erbringen, da sich der Erreger phänotypisch ausserordentlich homogen präsentiert [11]. 3. Therapie Zahlreiche Kombinationen (Metronidazol, Tetrazyklin, Omeprazol, Makrolide, Amoxicillin etc.), evt. mit Zugabe von Wismutsalzen, empfohlen [12]. 4. Untersuchungsmaterialien Folgende Materialien sind für eine Untersuchung auf Helicobacter pylori geeignet: Biopsie von Magen-/Duodenalschleimhaut Magensaft Stuhl (nativ oder in Cary-Blair-Medium) Isolat Literatur [1] J.R. Warren, B. Marshall. Unidentified curved bacilli on gastric epithelium in active chronic gastritis. Lancet 1983, 1:1273-1275. [2] Y. Glupczynski. Infection with Helicobacter, p. 581-591, Vol. 3. In: Topley & Wilson’s Microbiology and Microbial Infections, 9th edition. L. Collier, A. Balows, M. Sussmann (ed.). Arnold, London 1998. [3] B.E. Dunn, H. Cohen, M.J. Blaser. Helicobacter pylori. Clin. Microbiol. Rev. 1997, 10:720-741. [4] T.L. Cover, M.K. Tummuru, P. Cao, S.A. Thompson, M.J. Blaser. Divergence of genetic sequences for the vacuolating cytotoxin among Helicobacter pylori strains. J. Biol. Chem. 1994, 269:10566-10573. [5] L.J. Van Doorn, C. Figueiredo, R. Rossau, G. Jannes, M. Van Asbroeck, J.C. Sousa, F. Carneiro, W.G.V. Quindt. Typing of Helicobacter pylori vacA gene and detection of cagA gene by PCR and reverse hybridization. J. Clin. Microbiol. 1998, 36:1271-1276. [6] J. Rudi, C. Kolb, M. Maiwald, D. Kuck, A. Sieg, P.R. Galle, W. Stremmel. Diversity of Helicobacter pylori vacA and cagA genes and relationship to VacA and CagA protein expression, cytotoxin production and associated diseases. J. Clin. Microbiol. 1998, 36:944-948. [7] M. Donati, E. Storni, L. D’Apote, S. Moreno, A. Tucci, L. Poli, R. Cevenini. PCR-based restriction pattern typing of the vacA gene provides evidence for a homogenous group among Helicobacter pylori strains associated peptic ulcer disease. J. Clin. Microbiol. 1999, 37:912-915. [8] C.L. Clayton, H. Kleanthous, P.J. Coates, D.D. Morgan, S. Tabaqchali. Sensitive detection of Helicobacter pylori by using polymerase chain reaction. J. Clin. Microbiol. 1992, 30:192-200. [9] N.P. Mapstone, F.A. Lewis, D.S. Tompkins, D.A.F. Lynch, A.T.R. Axon, M.F. Dixon, P. Quirke. PCR identification of Helicobacter pylori in faeces from gastritis patients. Lancet 1993, 341:447. [10] D. Vaira, P. Malfertheiner, F. Mégraud et al. A novel antigen assay based on stool specimen for Helicobacter pylori (HP): European multicentre study. Gut 1998, 43(S2), A47, Abstr. 06/156. [11] M.J. Blaser. All Helicobacter pylori strains are not created equal: should all be eliminated? Lancet 1997, 349: 1020-1022. [12] D.N. Gilbert, R.C. Moellering Jr., M.A. Sande. Guide to antimicrobial therapy. Antimicrobial Therapy Inc., Dallas, 2000. WebSite www.lg1.ch Literatur All Content Copyright© LG1 August 2001 2