Abteilung Molekulare Immunologie (D050)
Werbung

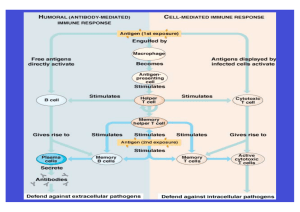
Forschungsschwerpunkt D Tumorimmunologie Abteilung D050 Molekulare Immunologie Abteilung Molekulare Immunologie (D050) Leiter: Prof. Dr.rer.nat. Günter J. Hämmerling Arbeitsgruppenleiter PD Dr. rer. nat. Bernd Arnold Dr.rer.nat. Ruth Ganss Dr. med. Gerhard Moldenhauer PD Dr. med. Frank Momburg Wissenschaftliche Mitarbeiter (DKFZ, Drittmittel) Dr.rer.nat. Pascale Brocke ( - 9/02) PhD Anne Forde, Irland PhD Natalio Garbi, Spanien PhD Mitsuko Furuya, Japan (- 11/02) Dr.med. Steffen Heeger Dipl.Biol. Gorana Hollmann Dr.rer.nat. Birgit Liliensiek ( - 4/02) Dr.med. Thilo Oelert Dr.rer.nat. Thomas Schüler PhD Satoshi Tanaka, Japan ( - 8/03) Doktoranden und Diplomanden cand.med. Jörn Albring Dipl.Biol. Mario Berger Dipl.Biol. Mostafa Jarahian Dipl.Biol Sandra Lüttgau Dipl.Biol. Cordula Rumig Dipl.Biol. Karsten Tauber M.Sc. Microbiol. Kishore Kunapuli cand.med. Roland Reibke Dipl.Biol. Simone Stahl M.Sc. Biotechnol. Neeraj Tiwari Technische Angestellte (DKFZ, Drittmittel) Nadja Bulbuc Kathrin Frank Elvira Hallauer Alexandra Klevenz Günther Küblbeck Nathalie Michel Sanela Paljevic Georg Pougialis Esmail Rezavandi ( - 5/02) Diana Saal Christine Schmitt Sabine Schmitt Claudia Schumann ( - 3/02) Ludmilla Umanska Martin Wühl Sekretariat Birgit Vey Ein wichtiges Ziel der immunologischen Forschung ist es, das körpereigene Immunsystem zur Abwehr von Tumoren einzusetzen. Die für die Abwehr verantwortlichen T-Lymphozyten erkennen Antigene nur nach deren Spaltung in Peptide, die im Zytosol und in den Endosomen stattfindet. Diese Peptide binden an Haupthistokompatibilitätsmoleküle (MHC) der Klassen I und II und werden dadurch an die Zelloberfläche transportiert, wo sie von T-Lymphozyten entdeckt werden können, die den Körper laufend auf das Erscheinen von Fremdantigenen abtasten. Dementsprechend konzentrieren sich unsere Arbeiten auf die Prozessierung und Präsentation von Antigenen und deren Erkennung, wobei für MHC Klasse-I- und Klasse-II-Moleküle die Mechanismen und Hilfsmoleküle im Vordergrund stehen, die für die Peptidbeladung der MHC-Moleküle unerlässlich sind. Tumoren scheinen relativ häufig diese Erkennungsmechanismen abzuschalten, wodurch sie sich der Immunabwehr entziehen können. Die genauen Kenntnisse dieser Mechanismen sind für die Manipulation des Immunsystems und die Entwicklung von Vakzinen von Bedeutung. Die Erkennung des MHC/Peptidkomplexes kann nicht nur zur Aktivierung von T-Lymphozyten führen, sondern auch zu deren Inaktivierung (Toleranz). Dieses könnte erklären, warum Tumoren häufig nicht vom Immunsystem abgestossen werden, obwohl sie tumorspezifische Antigene besitzen. Deshalb sind weiterhin die Fragen der Toleranzinduktion und die Brechung der Toleranz für Tumoren zentrale Aspekte unserer Arbeit. Hierzu werden transgene Tumormäuse eingesetzt. Unsere Untersuchungen haben gezeigt, dass Tumore häufig nicht von T-Killerzellen zerstört werden können, weil dieser Zugang in das Tumorgewebe blockiert ist. Änderungen im Mikromilieu des Tumors erlauben aber Infiltration und Zerstörung. Vergleichbare Beobachtungen konnten wir in transgenen Mausmodellen mit organspezifischer Autoimmunität machen. Das Verständnis des Mikromilieus und der Mechanismen, die den Killerzellen Zugang in ein Gewebe erlauben, kann zu neuen Therapiemassnahmen bei Autoimmunität und immunologischer Tumorbehandlung führen. Ein vielversprechender Ansatz zur immunologischen Tumorabwehr sind bispezifische Antikörper, die in vivo körpereigene Killerzellen direkt zu den Tumoren lenken und so deren Zerstörung bewirken können. Nach erfolgreicher Austestung im Tiermodell an menschlichen Tumoren werden diese bispezifischen Antikörper zur Zeit in klinischen Studien erprobt. DKFZ 2004: Wissenschaftlicher Ergebnisbericht 2002 - 2003 243 Forschungsschwerpunkt D Tumorimmunologie Antigenpräsentation durch MHC II Moleküle Funktion von HLA-DM und HLA-DO und Tetraspan-Komplexen P. Brocke, K. Kunapuli, N. Garbi, M. Wühl, S. Schmidt, G.J. Hämmerling In Zusammenarbeit mit F. Batista, Cancer Research Institute, London, UK; L. Leserman, INSERM Marseille-Luminy, Frankreich; J. Neefjes, Netherlands Cancer Institue, Amsterdam, Niederlande; H. Kropshofer, Roche Center for Medical Genomics, Basel, Schweiz 244 Die vornehmliche Funktion von MHC Klasse II-Molekülen ist es, körpereigene und fremde Antigene CD4-Zellen zu präsentieren. Sowohl endogene als auch von aussen aufgenommene Antigene werden in endosomalen Kompartimenten durch Proteasen in Peptide zerlegt und binden dort an MHC-II-Moleküle. Die MHC-II-Peptidkomplexe weren an die Zelloberfläche transportiert, wo sie von T-Helferzellen erkannt werden. Während der Biosynthese im endoplasmatischen Retikulum (ER) assoziieren MHC-II-Moleküle mit der invarianten Kette (Ii), die aufgrund eines Sortierungssignals den Transport von MHC-II-Ii-Komplexen in endosomale Kompartimente bewirkt. Ii bindet an MHC-II-Moleküle vornehmlich durch ein Segment CLIP, welches die Peptidbindungsstelle blockiert. Nach proteolytischem Abbau von Ii in endosomalen Beladungskompartimenten verbleibt CLIP in der Bindungsgrube des Klasse-II-Moleküls und muss entfernt werden, bevor antigene Peptide binden können. Für diesen Prozess ist das akzessorische Molekül HLA-DM essentiell (H2-M in der Maus) (Kropshofer, H. et al. Immunol. Today 18: 77-82, 1997; Kropshofer, H. et al. Immunity 6: 293-302, 1997; Armandola, E.A. et al.. In: Frontiere della Biologia. Enciclopedia Italiana. Eds.: R. Levi-Montalcin et al. p. 383-400, 1999; Vogt, A.B., et al. Seminars in Immunology 11, 394-403, 1999; Arndt, S.O. et al. EMBO J. 19: 1241-1251, 2000; Kropshofer, H. et al. Immunol. Rev. 172: 267-278, 1999]. Hierbei verändert DM die Konformation von MHC-II, was sich auf Erkennung durch T-Helferzellen auswirkt [1]. Ein Grossteil von HLA-DM ist sehr fest mit einem weiteren Molekül assoziiert, HLA-DO (in der Maus H2-O), dessen Funktion noch unklar und Gegenstand unserer Untersuchungen ist. MHC-Klasse-II, DMund DO-Komplexe sind wiederum in Superkomplexen (Mikrodomänen) mit verschiedenen Tetraspan-Molekülen wie CD82, CD53 und CD63 eingebunden, deren immunologische Funktion ebenfalls völlig unklar ist (Kropshofer, H., et al. Immunol. Rev. 172: 267-278, 1999 [2]). HLA-DO: ein Regulator für HLA-DM. HLA-DO ist ein MHC-II verwandtes Molekül, in MHC-kodiert, und geht mit DM hochaffine Komplexe im ER ein. Im Gegensatz zu DM ist DO nahezu ausschliesslich in B-Zellen exprimiert. Seine biologische Rolle ist jedoch nicht klar. Unsere in vitro-Untersuchungen mit gereinigten Molekülen haben gezeigt, dass DO die Funktion bei DM in der Peptidbeladung verstärkt, aber nur im sauren pH der späten endosomalen Kompartimente [3]. Um die Funktion von H2-O in zellulären Systemen zu untersuchen, haben wir B-Zelllinien generiert, die H2-O überexprimieren, bzw. nach Transfektion mit AntiSense-Konstrukten stark reduziert exprimieren. Die Ergebnisse zeigen, dass H2-O in frühen endosomalen Kompartimenten die Präsentation verschiedener Antigene negativ moduliert, aber nicht die Präsentation von Antigen in späten, sauren endosomalen Kompartimenten [4]. Vergleichbare Befunde wurden mit H2-O-transgenen und H2-Oknockout Mäusen gemacht [4]. Wir postulieren, dass H2-O Abteilung D050 Molekulare Immunologie die Antigenpräsentation und damit Aktivierung der B-Zellen verhindert, die das Antigen über die Flüssigphase aufnehmen. Antigenpräsentation und Aktivierung mit Antikörperbildung würde dann wahrscheinlich für die Antigene erfolgen, die spezifisch über den B-Zellrezeptor BCR aufnehmen [2]. Diese Fragen werden z.Zt. mit Zelllinien untersucht, die das Antigen über spezifische BCR aufnehmen und verschiedene Mengen von H2-O exprimieren, und auch mit H2-O knockout und BCR transgenen Mäusen. Um den Einfluss von Tetraspan Superkomplexen auf die Antigenpräsentation aufzuklären, haben wir erfolgreich CD82 und CD53 knockout-Mäuse hergestellt, die gegenwärtig untersucht werden. Publikationen (* = externer Koautor) [1] Verreck F.A.W., Fargeas C.A, Hämmerling G.J., Conformational alterations during biosynthesis of HLA-DR3 molecules controlled by invariant chain and HLA-DM. Eur.J.Immunol 31: 10291036, 2001 [2] Brocke, P., Garbi, N., Momburg, F., Hämmerling, G.J., HLADM, DO, and TAPASIN: Functional Similarities and differences. Current Opinion in Immunology, 14: 22-29, 2002 [3] Kropshofer, H., Vogt, A.B., *Thery, C., Armandola, E.A., Li, B.-C., Moldenhauer, G., *Amigorena, S. and Hämmerling, G.J. A role for HLA-DO as a co-chaperone of HLA-DM in peptide loading of MHC class II molecules. EMBO J. 17: 2971-2981, 1998. [4] Brocke, P., Armandola, E., Garbi, N., Hämmerling G.J., Downmodulation of antigen presentation by H2-O in B cell lines and primary B lymphocytes. Eur. J. Immunol. 33, 411-421, 2003 Periphere Toleranz im Immunsystem B. Arnold, R. Ganss, G.J. Hämmerling, A. Forde, G. Hollmann, G. Küblbeck, A. Klevenz, N. Michel, T. Oelert, S. Paljevic, G. Pougialis, R. Reibke, C. Rumig, T. Sacher, S. Schmitt, T. Schüler In Zusammenarbeit mit G. Opdenakker, Leuven, Belgien; D. Stern, New York, USA; G. Schütz, Heidelberg, D; T. Chavakis und P. Nawroth, Heidelberg; A. Limmer und P. Knolle, Bonn; S. Goerdt, Mannheim; G. Hoyne, Canberra, Australien Zur Entwicklung therapeutischer Ansätze bei Autoimmunerkrankungen und in der Transplantation sowie zum Einsatz des Immunsystems bei der Bekämpfung von Tumoren ist die Kenntnis der Zusammenhänge essentiell, unter denen Immunreaktionen in Toleranz bzw. Gewebezerstörung münden. Wir beschäftigen uns daher mit der Frage, wie periphere T-Zellen mit einer Spezifität für Antigene, die ausschliesslich in extralymphatischen Geweben unter physiologischen Bedingungen exprimiert werden, ruhiggestellt werden und welche Vorgänge zur Brechung dieser Toleranz führen können. Während der neonatalen Phase tragen verschiedene Prozesse zum Aufbau eines T-Zellrepertoires bei, das uns einerseits gegen Pathogene schützt, aber andererseits körpereigenes Gewebe nicht angreift. So expandieren die im Thymus gereiften T-Zellen in den peripheren lymphoiden Organen auch ohne die Anwesenheit der entsprechenden Pathogene, um den vorhandenen Platz zu füllen. Dabei entwickeln sie sich zum Teil in Gedächtniszellen, die möglicherweise im Falle einer Infektion zu einer schnelleren und damit effektiveren Bekämpfung des Erregers beitragen könnten [1]. Andererseits ist diese frühe Entwicklungsphase von besonderer Bedeutung für die Ausprägung immunologischer Toleranz. So können z.B. naive T-Zellen während der neonatalen Phase in hoher Zahl in Gewebe wie z.B. die Haut DKFZ 2004: Wissenschaftlicher Ergebnisbericht 2002 - 2003 Forschungsschwerpunkt D Tumorimmunologie einwandern. Ein direkter Kontakt mit einem Antigen, das sich nur auf Keratinozyten befindet - in unserem Modell das Kb Antigen, das unter dem Keratin-IV-Promotor in transgenen Mäusen exprimiert ist (2.4KerIV-Kb) - ist somit möglich und induziert Toleranz in den entsprechenden T-Zellen, ohne sie zu eliminieren [2-4]. Diese Toleranz bleibt auch im Erwachsenenalter erhalten, obwohl die zu diesem Zeitpunkt neu aus dem Thymus exportierten Zellen nicht mehr in die Haut einwandern können und daher naiv bleiben. Wir müssen daher eine Form von dominanter Toleranz postulieren, die diese naiven, Kb-reaktiven T-Zellen daran hindert, Kb-positive Transplantate abzustossen. Da wir mit T-ZellRezeptor-transgenen Mäusen mit K b-Spezifität arbeiten, können wir die entsprechenden T-Zellen mit Hilfe eines anti-klonotypischen Antikörpers (Des-TCR) verfolgen. In Zelltransferstudien konnte gezeigt werden, dass tolerante CD8+, Des-TCR+ T-Zellen naive T-Zellen, die den gleichen T-Zell-Rezeptor tragen, an der Abstossung von Kb-positiven Tumortransplantaten hindern können. Analysen der differentiellen Genexpression zwischen toleranten und aktivierten/naiven T-Zellen mit Hilfe der “DNA micro array”Technologie von Affymetrix führten zur Identifizierung interessanter Kandidatengene, und haben damit die Grundlage zum Studium der molekularen Zusammenhänge dieser Form dominanter Toleranz gelegt. Neben der Haut haben wir auch die Leber als Zielorgan für unsere Toleranzstudien gewählt. Da die Kb-spezifischen TZellen in den toleranten Des-TCRxCRP-Kb-Mäusen (Kb-Expression nur auf Hepatozyten in der Leber) und DesTCRx2.4KerIV-Kb-Mäusen (Kb-Expression nur auf Keratinozyten in der Haut) noch immer vorhanden waren, stellten wir uns die Frage, ob die beobachtete Toleranz in vivo aufgehoben werden könnte, und ob dies Autoaggression zur Folge hätte. Wurden diese Mäuse mit syngenen Tumorzellen konfrontiert, die gleichzeitig das Kb-Autoantigen und Interleukin (IL)-2 exprimieren, so wurde tatsächlich die Aufhebung der Toleranz erreicht. Autoaggression in der Leber der Des-TCRxCRP-Kb-Tiere wurde jedoch nur beobachtet, wenn die Tiere zusätzlich zur Brechung von Toleranz mit einem leberspezifischen Pathogen infiziert wurden, oder wenn mit Hilfe eines CpG-Oligonukleotids eine Entzündungsreaktion in der Leber induziert wurde. Allerdings war die Autoaggression nur transient und konnte auch durch wiederholte Gabe des Oligonukleotids nicht in eine chronische Autoimmunerkrankung umgewandelt werden [5]. Die Schlussfolgerung aus diesen Untersuchungen ist, dass mindestens zwei Schritte für die organspezifische Autoimmunattacke notwendig sind, nämlich 1. Aktivierung autoreaktiver T-Zellen, und 2. Konditionierung des Organs durch eine Entzündungsreaktion, wodurch die Infiltration von autoreaktiven T-Zellen ermöglicht wird. Dieses Konzept wird auch unterstützt durch unsere tumorimmunologischen Studien. Da die Aktivierung autoreaktiver T-Zellen nicht notwendigerweise der bestimmende Schritt bei einer Autoimmunerkrankung sein muss, haben wir begonnen, Faktoren, denen eine grosse Bedeutung in chronischen Entzündungsprozessen zugedacht ist, in unsere Studien mit einzubeziehen. Es wurden daher knockout-Mäuse für folgende Moleküle etabliert: Gelatinase B (in Zusammenarbeit mit G. Opdenakker, Leuven), “Receptor für advanced glycation end products” (RAGE) (in Zusammenarbeit mit P. Nawroth, Heidelberg), und Stabilin-1 sowie Stabilin-2 (in Zusammenarbeit mit S. Goerdt, Mannheim). Sowohl Gelatinase B- [6-8] wie auch RAGE- [9-13]-defiziente Tiere sind gegen bakteriell Abteilung D050 Molekulare Immunologie induzierte Sepsis geschützt. In Zusammenarbeit mit T. Chavakis konnten wir weiterhin beobachten, dass die Bindung zwischen RAGE auf Endothelzellen und dem β2-Integrin Mac-1 auf Leukozyten zur Extravasation von Leukozyten in Entzündungsherde beiträgt [9]. Diese Befunde unterstreichen die wichtige Rolle von Gelatinase B und RAGE in Entzündungsprozessen. Die beiden Stabilin-knockout-Mäuse werden z.Zt. charakterisiert. Um den Einfluss von Proteinen auf Entzündungsprozesse bzw. die Immunantwort im Detail studieren zu können, ist es wünschenswert, die entsprechende Genexpression gewebsspezifisch induzierbar und reversibel regulieren zu können. Wir versuchen, diese Regulation über das Tetrazyklinsystem bzw. über Hormone im Cre/loxP-System aufzubauen. Wir haben daher eine neuartige “knockin-EGFP” (grün fluoreszierendes Protein)-Rezeptormaus etabliert, deren Zellen nach Cre-Rekombination grün aufleuchten. Das An- bzw. Ausschalten einer Genexpression kann auf diese Weise auf Einzelzellebene z.B. in histologischen Schnitten sichtbar gemacht werden [14]. Ferner wurden transgene Tie2CreERT2-Mäuse etabliert, in denen Cre-Expression mit Hilfe von Tamoxifen ausschliesslich in Endothelzellen induziert werden kann. Diese Tiere ermöglichen nun das An-, bzw. Abschalten einer Genexpression in Endothelzellen nach Kreuzung mit entsprechend “gefloxten” Mäusen [15]. Publikationen (* = externer Koautor) [1] Schuler T, Hämmerling GJ, Arnold B. Cutting Edge: IL-7-dependent homeostatic proliferation of CD8+ T cells in neonatal mice allows the generation of long-lived natural memory T cells. J Immunol. 2004, 172(1): 15-9. [2] Alferink, J., Tafuri, A., Vestweber, D., Hallmann, R., Hämmerling, G.J. and Arnold, B. Peripheral T cell trafficking controls neonatal tolerance to tissue-antigens. Science 282: 1338-1341, 1998. [3] Alferink, J., Aigner, S., Reibke, R., Hämmerling, G. and Arnold, B. Peripheral T cell tolerance: the contribution of permissive T cell migration into parenchymal tissues of the neonate. Immunol. Rev. 169: 255-261, 1999. [4] Arnold B. Levels of peripheral T cell tolerance. Transpl Immunol. 2002,10(2-3): 109-14. [5] Sacher T, *Knolle P, *Nichterlein T, Arnold B, Hämmerling GJ, Limmer A. CpG-ODN-induced inflammation is sufficient to cause T-cell-mediated autoaggression against hepatocytes. Eur J Immunol. 2002, 32(12): 3628-37. [6] *Dubois B, *Starckx S, *Pagenstecher A, *Oord J, Arnold B, *Opdenakker G. Gelatinase B deficiency protects against endotoxin shock. Eur J Immunol. 2002, 32(8): 2163-71. [7] *Starckx S, *Wuyts A, *Opsomer I, *Van Coillie E, *Proost P, Arnold B, *Van Damme J, *Opdenakker G. Recombinant mouse granulocyte chemotactic protein-2: production in bacteria, characterization, and systemic effects on leukocytes. J Interferon Cytokine Res. 2002, 22(9): 965-74. [8] *Opdenakker G, *Van den Steen PE, *Laureys G, *Hunninck K, Arnold B. Neutralizing antibodies in gene-defective hosts. Trends Immunol. 2003, 24(2): 94-100. [9] *Chavakis T, *Bierhaus A, *Al-Fakhri N, *Schneider D, *Witte S, *Linn T, *Nagashima M, *Morser J, Arnold B, *Preissner KT, *Nawroth PP. The pattern recognition receptor (RAGE) is a counterreceptor for leukocyte integrins: a novel pathway for inflammatory cell recruitment. J Exp Med. 2003, 198(10): 1507-15. [10] *Deane R, *Du Yan S, *Submamaryan RK, *LaRue B, *Jovanovic S, *Hogg E, *Welch D, *Manness L, *Lin C, *Yu J, *Zhu H, Ghiso J, *Frangione B, *Stern A, *Schmidt AM, *Armstrong DL, Arnold B, Liliensiek B, *Nawroth P, *Hofman F, *Kindy M, *Stern D, *Zlokovic B. RAGE mediates amyloid-beta peptide transport across the blood-brain barrier and accumulation in brain. Nat Med. 2003; 9(7): 907-13. DKFZ 2004: Wissenschaftlicher Ergebnisbericht 2002 - 2003 245 Forschungsschwerpunkt D Tumorimmunologie [11] *Wendt T, *Tanji N, *Guo J, *Hudson BI, *Bierhaus A, *Ramasamy R, Arnold B, ‘Nawroth PP, *Yan SF, *D’Agati V, *Schmidt AM., Glucose, glycation, and RAGE: implications for amplification of cellular dysfunction in diabetic nephropathy. J Am Soc Nephrol. 2003, 14(5): 1383-95. [12] *Sakaguchi T, *Yan SF, *Yan SD, *Belov D, *Rong LL, *Sousa M, *Andrassy M, *Marso SP, *Duda S, Arnold B, *Liliensiek B, *Nawroth PP, *Stern DM, *Schmidt AM, *Naka Y. Central role of RAGE-dependent neointimal expansion in arterial restenosis. J Clin Invest. 2003, 111(7): 959-72. [13] *Wendt TM, *Tanji N, *Guo J, *Kislinger TR, *Qu W, *Lu Y, *Bucciarelli LG, *Rong LL, *Moser B, *Markowitz GS, *Stein G, *Bierhaus A, Liliensiek B, Arnold B, *Nawroth PP, *Stern DM, *D’Agati VD, *Schmidt AM. RAGE drives the development of glomerulosclerosis and implicates podocyte activation in the pathogenesis of diabetic nephropathy. Am J Pathol. 2003, 162(4): 1123-37. [14] Constien, R., Forde, A., Liliensiek, B., Gröne, H.-J., Nawroth, P., Hämmerling, G.J., Arnold, B., Characterizationof a novel EGFP reporter mouse to monitor Cre recombination as demonstrated by a Tie2 Cre mouse line. Genesis 2001, 30: 36-44 [15] Forde A, Constien R, Grone HJ, Hammerling G, Arnold B. Temporal Cre-mediated recombination exclusively in endothelial cells using Tie2 regulatory elements. Genesis. 2002, 33(4): 1917. 246 Antigenpräsentation durch MHC-I-Moleküle Die Rolle von Chaperon-Molekülen und Aminopeptidasen im endoplasmatischen Retikulum F. Momburg, N. Garcia-Garbi, S. Tanaka, N. Tiwari, M. Papadopoulos, J. Albring, N. Bulbuc, G.J. Hämmerling In Zusammenarbeit mit: H. Hengel, Robert-Koch-Institut, Berlin; Y. Reiss, Tel Aviv University, Ramat Aviv, Israel; M. Lobigs, John Curtin School of Medical Research, Canberra, Australien Für eine erfolgreiche Immunantwort durch cytotoxische T-Zellen ist die spezifische Erkennung eines Antigens notwendig. Cytotoxische T-Zellen erkennen jedoch keine intakten Proteinantigene, sondern Peptide aus intrazellulären Molekülen (z.B. tumorassoziierte Antigene, virale Proteine), die von Haupthistokompatibilitätskomplex-Klasse-I-Molekülen (MHC-I) auf der Zelloberfläche präsentiert werden. Hierzu werden intrazelluläre Proteine zunächst durch das Proteasom, einem cytosolischen Proteasekomplex, in Peptidfragmente geschnitten. Aus dem Cytosol werden diese Peptide dann vom TAP-Peptidtransporter in das endoplasmatische Retikulum (ER) transportiert, wo sie mit MHC-IMolekülen assoziieren und diese stabilisieren. Im Verlauf ihrer Reifung im ER werden MHC-I-Moleküle von verschiedenen Helfermolekülen (Chaperonen) begleitet, die die korrekte Molekülfaltung sowie die Bindung von Peptiden unterstützen. Nach erfolgreicher Peptidbeladung verlassen MHC-IMoleküle das ER zur Zelloberfläche. In verschiedenen Projekten bearbeiten wir Teilaspekte des MHC-I-abhängigen Weges der Antigenpräsentation. Verschiedene Viren haben Strategien entwickelt, den Peptidtransport ins ER zu unterbinden, um einer von MHC-IMolekülen abhängigen Immunantwort durch cytotoxische CD8+ T-Zellen auszuweichen [1]. Zusammen mit Dr. Hengel (RKI Berlin) haben wir das Cytomegalievirus-Protein gpUS6 charakterisiert, welches an TAP im ER-Lumen bindet und den Peptidtransport inhibiert und dadurch eine verminderte MHC-I-Zelloberflächenexpression und Antigenpräsentation bewirkt [2, 3]. In einem laufenden Projekt bearbeiten wir die molekularen Strukturen innerhalb der humanen TAP- Abteilung D050 Molekulare Immunologie Untereinheiten TAP1 und TAP2, die von gpUS6 im ER angegriffen werden. Andere Arten von Viren verfolgen die Strategie, die von NK(Natürliche Killer)-Zellen vermittelte Immunantwort zu unterlaufen. Zusammen mit unserem australischen Kooperationspartner Dr. Lobigs konnten wir zeigen, daß es während einer Infektion mit Flaviviren zu einer Erhöhung des TAP-vermittelten Peptidtransports kommt. Als Folge einer gesteigerten MHC-I-Zelloberflächenexpression ist die Erkennung der virusinfizierten Zellen durch NK-Zellen blockiert, welche normalerweise MHC-I-defiziente Zellen attackieren [4]. Zusammen mit unserem israelischen Kooperationspartner Dr. Reiss haben wir die Rolle des ATP-abhängigen 26S-Proteasoms beim Abbau von Modellantigenen in Peptide und den anschließenden TAP-vermittelten Transport über die ER-Membran untersucht. In einem In-Vitro-System ließ sich der gesamte Vorgang mit gereinigten Proteasomen und TAP-haltigen Membranen rekonstruieren. Proteasomen generierten aminoterminal verlängerte Vorläuferpeptide, die nach TAP-vermitteltem Transport im ER von einer Metalloaminopeptidase verkürzt wurden [5]. In laufenden Untersuchungen befassen wir uns mit der Rolle der noch wenig untersuchten Aminopeptidasen ERAP1 und L-RAP im ER. Die Peptidprozessierung durch ER-Aminopeptidasen wird nach unseren Befunden vom peptidbindenden MHC-I-Molekül innerhalb des so genannten TAP-abhängigen Peptidbeladungskomplexes gesteuert. Viele Peptide, die durch TAP ins ER importiert werden, finden dort aufgrund strenger Anforderungen an die Aminosäuresequenz kein geeignetes MHC-I-Molekül für eine stabile Bindung. Wir haben herausgefunden, auf welchem Weg solche Peptide schnell aus dem ER entfernt werden. Nach vorübergehender Bindung an ER-Chaperone verlassen überschüssige Peptide wieder das ER durch den Sec61Kanal in Richtung Cytoplasma, wo sie abgebaut werden [5]. Auch fehlgefaltete Proteine verlassen das ER durch den Sec61-Kanal, der hauptsächlich als Kanal zum Import von Proteinen in das ER dient (Translokon-Funktion), um anschließend im Cytosol von Proteasomen abgebaut zu werden. Wir haben den Mechanismus dieser Protein-Retrotranslokation ins Cytosol näher untersucht und herausgefunden, daß ATP-abhängige Konformationsänderungen von ER-Chaperonen dabei eine wichtige Rolle spielen [7]. Das ER-residente Chaperon Tapasin ist zu einem zentralen Forschungsgegenstand der Arbeitsgruppe geworden. Tapasin ist ein Adaptormolekül, das es MHC-I-Molekülen ermöglicht, vorübergehend mit dem Peptidtransporter zu assoziieren. Von uns produzierte Tapasin-defiziente Mäuse zeigen eine stark verminderte MHC-I-Zelloberflächenexpression und Antigenpräsentation sowie eine reduzierte Anzahl von CD8+ cytotoxischen T-Zellen [8-10]. In Abwesenheit von Tapasin sind Immunantworten gegen verschiedene Pathogene beeinträchtigt, was auf eine wichtige Rolle von Tapasin bei der Peptidbeladung von MHC-I hinweist. Wir konnten zeigen, daß die Tapasin-vermittelte Einbindung von MHC-I-Molekülen in molekulare Komplexe mit TAP für die Optimierung des Peptidrepertoires und die Stabilisierung von MHC-I-Molekülen von großer Bedeutung ist [1113]. In laufenden Studien untersuchen wir, auf welche Art und Weise Tapasin zur Selektion von optimierten Antigenpeptiden beiträgt und wie Tapasin an MHC-I-Moleküle bindet. Darüberhinaus hat Tapasin eine Chaperon-Funktion für den TAP-Peptidtransporter, welcher in Abwesenheit von Tapasin nur eine sehr geringe Stabilität aufweist DKFZ 2004: Wissenschaftlicher Ergebnisbericht 2002 - 2003 Forschungsschwerpunkt D Tumorimmunologie [11-14]. Gegenwärtig untersuchen wir den molekularen Mechanismus der Stabilisierung von TAP durch Tapasin. Wir haben herausgefunden, daß MHC-I-Moleküle im ER mit der thiolabhängigen Oxidoreduktase ER60 assoziiert sind, wobei diese beiden Moleküle zeitweilig über eine Disulfidbrücke kovalent verknüpft sind [15, 16]. Die Proteinisomerase ER60 könnte die Funktion haben, intramolekulare Disulfidbrücken in MHC-I-Molekülen korrekt auszubilden bzw. diese im Verlauf einer Tapasin- und TAP-abhängigen Peptidbeladung vorübergehend wieder zu öffnen. Gegenwärtig studieren wir die Funktion dieses Chaperons in Bezug auf die MHC-I-vermittelte Antigenpräsentation anhand von In-Vitro-Modellen und ER60-defizienten Mäusen. Publikationen (* = externer Koautor) [1] Momburg, F., and *Hengel, H. 2002. Obstructing the bottleneck: the transporter associated with antigen processing (TAP) as a target for immune subversion by viruses. Curr. Top. Microbiol. Immunol. 269: 57-74. [2] *Hengel, H. Koopmann, J.-O., *Muranyi, W., *Goulmy, E., Hämmerling, G.J., *Koszinowski, U.H., and Momburg, F. 1997. A viral ER-resident glycoprotein inactivates the MHC-encoded peptide transporter. Immunity 6: 623-632. [3] *Ulbrecht, M., *Hofmeister, V., *Yüksekdag, G., *Ellwart, J.W., *Hengel, H., Momburg, F., *Martinozzi, S., *Reboul, M., *Pla, M., and *Weiss, E.W. 2003. HCMV glycoprotein US6 mediated inhibition of TAP does not affect HLA-E dependent protection of K-562 cells from NK cell lysis. Hum. Immunol. 64: 231-237. [4] Momburg, F., *Müllbacher, A., and *Lobigs, M. 2001. Modulation of transporter with antigen processing (TAP)-mediated peptide import into the endoplasmic reticulum by flavivirus infection. J. Virol. 75: 5663-5671. [5] *Komlosh, A., Momburg, F., *Weinschenk, T., *Emmerich, N., *Schild, H., *Nadav, E., *Shaked, I., and *Reiss, Y. 2001. A role for a novel luminal endoplasmic reticulum aminopeptidase in final trimming of 26S proteasome-generated major histocompatability complex class I antigenic peptides. J. Biol. Chem. 276: 3005030056. [6] Koopmann, J.-O., Albring, J., Hüter, E., Bulbuc, N., *Spee, P., *Neefjes, J., Hämmerling, G.J., and Momburg, F. 2000. Export of antigenic peptides from the endoplasmic reticulum intersects with retrograde protein translocation through the Sec61p channel. Immunity 13: 117-127. [7] Albring, J., Koopmann, J.O., Hämmerling, G.J., and Momburg. F. Retrotranslocation of MHC class I heavy chain from the endoplasmic reticulum to the cytosol is dependent on ATP supply to the ER lumen. Mol. Immunol. 40: 733-741, 2004. [8] Garbi, N., Tan, P., *Diehl, A.D., *Chambers, B.J., *Ljunggren, H.-G., Momburg, F., and Hämmerling, G. 2000. Impaired immune responses and altered peptide repertoire in tapasin-deficient mice. Nat. Immunol. 1: 234-238. [9] Garbi, N., Tan, P., Momburg, F., and Hämmerling, G.J. 2001. Role of tapasin in MHC class I antigen presentation in vivo. Adv. Exp. Med. Biol. 495: 71-78. [10] Brocke, P., Garbi, N., Momburg, F., and Hämmerling, G.J. 2002. HLA-DM, HLA-DO, and tapasin: Functional similarities and differences. Curr. Opin. Immunol. 14: 22-29. [11] Tan, P., *Kropshofer, H., *Mandelboim, O., Hämmerling, G.J., and Momburg, F. 2002. Recruitment of MHC class I molecules by tapasin into the TAP-associated complex is essential for optimal peptide loading. J. Immunol. 168: 1950-1960. [12] Momburg, F., and Tan, P. 2002. Tapasin - the keystone of the loading complex optimizing peptide binding by MHC class I molecules in the endoplasmic reticulum. Mol. Immunol. 39: 217233. Abteilung D050 Molekulare Immunologie [13] Tan, P., Hämmerling, G.J., and Momburg, F. 2004. Optimization of MHC class I-bound peptides requires tapasin-mediated integration of class I molecules into the transporter associated with antigen processing-associated complex. In: J.A. Hansen, B. Dupont (Eds.). HLA 2004, Immunobiology of the Human MHC, im Druck. [14] Garbi, N., Tiwari, N., Momburg, F., and Hämmerling, G. 2003. A major role for tapasin as a stabilizer of the TAP peptide transporter and consequences for MHC class I expression. Eur. J. Immunol. 33: 264-273. [15] Lindquist, J.A., *Jensen, O.N., *Mann, M., and Hämmerling, G.J. 1998. ER-60, a chaperone with thiol-dependent reductase activity involved in MHC class I assembly. EMBO J. 17: 21862195, 1998. [16] *Lindquist, J.A., Hämmerling, G.J., and *Trowsdale, J. 2001. ER60/ERp57 forms dislufide-bonded intermediates with MHC class I heavy chain. FASEB J. 15: 1448-1450. Antikörper-gestützte Immuntherapie menschlicher Karzinome und maligner Lymphome (D0404) G. Moldenhauer, E. Hallauer, S. Heeger, S. Lüttgau In Zusammenarbeit mit: F. Breitling, U. Haberkorn und M. Little, DKFZ; A. Marmé und M. Lindner, Frauenklinik der Universität Heidelberg; G. Egerer, M. Kornacker und H. Goldschmidt, Medizinische Klinik und Poliklinik V der Universität Heidelberg; R. Haas, Medizinische Klinik der Universität Düsseldorf; A. Pezzutto, MDC Berlin-Buch; G. Strauß, Kinderklinik der Universität Ulm; P. Möller, Pathologisches Institut der Universität Ulm; C. Apostolides und T. Nikula, Institute for Transuranium Elements, Karlsruhe. Seit über 100 Jahren, ausgehend Paul Ehrlichs Vorstellung von Antikörpern als “Zauberkugeln”, sind Immunologen von der Idee fasziniert, Tumorzellen mit Antikörpermolekülen allein oder daraus gewonnenen Konjugaten zu zerstören. Mit Einführung der monoklonalen Antikörper 1975 durch Köhler und Milstein wurden hohe Erwartungen in eine neue Immuntherapie von Tumorerkrankungen gesetzt, die sich jedoch nur in bestimmten Fällen -vor allem bei Leukämien und malignen Lymphomen- erfüllt haben. Die Probleme, die bei der Antikörpertherapie auftraten, liegen auf verschiedenen Ebenen. Zum einen stellt die unzureichende Penetration monoklonaler Antikörper in das Tumorgewebe speziell bei soliden und wenig vaskularisierten Tumoren ein großes Hindernis dar. Eine zweite bedeutsame Ursache für das geringe Ansprechen mit unkonjugierten Antikörpern reflektiert die erkrankungsbedingte Beeinträchtigung der körpereigenen humoralen und zellulären Effektormechanismen, das heißt die tumorinduzierte Immunsuppression. Drittens reagiert die Mehrzahl der therapeutisch angewendeten Antikörper mit Differenzierungsantigenen, die (obgleich meist viel schwächer) auch auf Normalzellen exprimiert sind. Historisch sind die ersten therapeutisch genutzten monoklonalen Antikörper als bloße Immunglobuline eingesetzt worden. Später hat man die Spezifität der Antikörper dann genutzt, um sie als Vehikel für Toxine, Zytostatika oder radioaktive Substanzen einzusetzen. Einen Meilenstein in der therapeutischen Anwendung monoklonaler Antikörper stellte die Zulassung des chimären (Maus/Mensch) Antikörpers MabThera (Rituximab in den angloamerikanischen Ländern) dar, der gegen das CD20 Antigen gerichtet ist. Bei Non-Hodgkin-Lymphomen der B-Zellreihe wurden durch die Kombination von Mabtheraâ mit einer zystostatischen Therapie Ansprechraten von nahezu 100% erreicht. Trastuzumab (Herceptin) stellt einen komplett humanisierten Antikörper dar, der spezifisch an den HER2-Rezeptor (humaner epider- DKFZ 2004: Wissenschaftlicher Ergebnisbericht 2002 - 2003 247 Forschungsschwerpunkt D Tumorimmunologie maler Wachstumsfaktor Rezeptor 2) bindet. Eine Überexpression des Rezeptors tritt bei etwa 25-30% der Patientinnen mit Mammakarzinom auf und ist assoziiert mit einer schlechteren Prognose des Krankheitsverlaufs. Die Firstline Therapie des metastasierten Mammakarzinoms mit HER2 Überexpression erbrachte in 26% der Fälle ein objektives Ansprechen auf die Antikörperbehandlung. 248 Eine interessante neuere Therapiestategie basiert auf der Zielrichtung zytotoxischer T-Lymphozyten (CTL) auf Tumorzellen mittels bispezifischer Antikörper. Bei den bispezifischen Antikörpern handelt es sich um Hybridmoleküle, die zwei unterschiedliche Antigenbindungsstellen besitzen. Sie können entweder durch chemische Verknüpfung von zwei monovalenten Fab´-Antikörperfragmenten oder eleganter durch Zellfusion zweier Hybridome zu einem HybridHybridom, welches bispezifische Antikörper sezerniert, erhalten werden. Die Spezifität zytotoxischer T-Zellen ist durch ihren Antigenrezeptor bestimmt, der auf der Zellmembran zusammen mit dem CD3 Molekül exprimiert wird. Physiologischerweise erkennen CTL Fremdantigene (genauer: Peptidbruchstücke derselben) nur in Assoziation mit Strukturen des Haupthistokompatibilitäts-Komplexes (MHC). In grundlegenden Untersuchungen konnte gezeigt werden, daß sich CTL unter Umgehung ihrer genetisch determinierten Spezifität durch bispezifische Antikörper auf beliebige Zielzellen lenken lassen. Dabei wird durch die eine Valenz des Hybridantikörpers (zumeist anti-CD3) die T-Zelle aktiviert und durch die zweite Valenz die Zielzelle an die TZelle gebunden, von der sie nachfolgend lysiert wird. Die Selektivität der zytotoxischen Reaktion wird ausschließlich von der Spezifität des Antikörpers bestimmt und ist nicht MHC-restringiert. Bispezifische Antikörper zur Behandlung von B-Zellneoplasien: Wir haben Hybrid-Hybridome hergestellt, welche Antikörper der Spezifität CD19xCD3 sezernieren. Wir haben uns auf das CD19 Molekül als Zielantigen konzentriert, da es die breiteste Expression während der B-Zelldifferenzierung aufweist und auf praktisch allen Leukämie und Lymphomzellen vorkommt, die sich von den B-Lymphozyten herleiten. Der CD19xCD3 bispezifische Antikörper wurde einer umfassenden präklinischen Evaluation unterzogen, um seine in vitro Wirksamkeit zu belegen. Insbesondere konnten präaktivierte T-Lymphozyten nach Zugabe von bispezifischem CD19xCD3 Antikörper sowohl auf allogene als auch auf autologe Tumorzellen von Patienten mit cALL (common acute lymphoblastic leukemia) und B-CLL (chronic lymphocytic leukemia) gelenkt werden und diese effizient lysieren. In letzter Zeit haben wir uns auf die Erprobung einer neuen Art von Effektorzellen konzentriert, nämlich der Zytokininduzierten Killerzellen (CIK-Zellen). Hierbei handelt es sich um T-Lymphozyten, die den natürlichen Killerzellen (NKZellen) sehr ähnlich sind, indem sie eine MHC unabhängige spontane Zytotoxizität gegen verschiedene Tumorzellen aufweisen. Eine Besonderheit dieser Zellpopulation, die etwa 1% der peripheren weißen Blutzellen ausmacht, ist die Fähigkeit, in Gegenwart eines Gemisches aus IFN-γ, IL-2 und des Antikörpers OKT3 in Gewebekultur bis tausendfach zu expandieren. Die Kombination der CIK-Zellen mit dem CD19xCD3 bispezifischen Antikörper erbrachte eine dramatische Steigerung der Apoptoserate in autologen B-CLL Proben. Die GMP-gemäße Vermehrung der CIK-Zellen von Patienten wurde inzwischen von unseren klinischen Kooperationspartnern etabliert. Gegenwärtig bereiten wir Abteilung D050 Molekulare Immunologie eine Studie vor, welche die Wertigkeit mit Antikörpern beladener CIK-Zellen bei CLL Patienten evaluieren soll. Bispezifische Antikörper zur Behandlung von Karzinomen: In einem zweiten Projekt haben wir Hybrid-Hybridome der Spezifitäten HEA125xCD3 und HEA125xCD264 hergestellt. Der Antikörper HEA125 reagiert mit dem Membranglykoprotein Ep-CAM, das auf praktisch allen Karzinomzellen aber auch auf normalen epithelialen Zellen des Menschen (allerdings in geringerer Konzentration) exprimiert ist. Eine besondere Eigenschaft dieses Antigens liegt darin, daß es auch auf bösartig veränderten Tumorzellen niemals verloren geht, während viele andere Membranmarker während der Krebsentwicklung nicht mehr nachweisbar sind. Patientinnen mit Ovarialkarzinom entwickeln im Endstadium der Erkrankung häufig eine tumorbedingte Bauchwassersucht (maligner Aszites). Sie haben nicht nur eine begrenzte Lebenserwartung sondern auch eine stark eingeschränkte Lebensqualität. Der Aszites, der in der Regel ein Volumen von mehreren Litern aufweist, führt häufig zu schweren körperlichen Beeinträchtigungen wie Atemeinschränkung und Verlegung des Darmtrakts. Dies macht die wiederholte Punktion mit Ablassen der Aszitesflüssigkeit erforderlich, die allerdings oft binnen Tagen oder Wochen nachgebildet wird. Immunologische Zusatzbehandlungen scheinen eine geeignete palliative Möglichkeit für diese Gruppe von Patientinnen zu eröffnen, für die es kaum therapeutische Alternativen gibt. Bisher wurden 11 Patientinnen mit fortgeschrittenem und konventionell nicht mehr therapierbarem Ovarialkarzinom und massiver Aszitesbildung in eine klinische Studie aufgenommen, die wir zusammen mit der Frauenklinik der Universität Heidelberg durchführen. Das Behandlungsprotokoll schreibt die möglichst vollständige Abpunktion der Aszitesflüssigkeit und die nachfolgende Gabe von 1 Milligramm bispezifischen Antikörper HEA125xOKT3 in die Bauchhöhle vor. Die Behandlung wird viermal in wöchentlichem Abstand wiederholt. Alle Patientinnen sprachen klinisch auf die Behandlung an. Bei 9 Patientinnen kam es zu einem völligen Verschwinden der Aszitesproduktion, während 2 Patientinnen eine signifikante Rückbildung des Flüssigkeitsvolumens aufwiesen. Bemerkenswerterweise zeigten 8 Patientinnen eine Stabilisierung beziehungsweise einen Rückgang des Tumormarkers CA125 im Serum. Die beobachteten Nebenwirkungen waren für die Patientinnen tolerabel und bestanden vor allem in Fieber, Schüttelfrost, Blutdruckabsenkung und allergischen Hautreaktionen, die durch eine Begleitmedikation gut behandelbar waren. Als Ergebnis der Studie können wir zusammenfassen, daß alle Patientinnen zumindest im Sinne einer Verbesserung der Lebensqualität von der lokalen Antikörpertherapie profitiert haben, ohne belastende Nebenwirkungen in Kauf nehmen zu müssen. In Spätstadien des Mammakarzinoms tritt häufig - ähnlich wie beim Ovarialkarzinom - ein maligner Erguß auf, der in der Pleurahöhle lokalisiert ist und die Atmung stark behindert. Nach bereits erteiltem positivem Votum der örtlichen Ethik-Kommission steht der Beginn der klinischen Erprobung des HEA125xOKT3 Antikörpers als lokale Immuntherapie bei dieser Indikation unmittelbar bevor. Alpha-Immuntherapie von Non-HodgkinLymphomen Die Alpha-Immuntherapie stellt eine experimentelle Form der Radioimmuntherapie dar, welche Antikörper als CarrierMoleküle einsetzt, um eine an den Antikörper konjugierte DKFZ 2004: Wissenschaftlicher Ergebnisbericht 2002 - 2003 Forschungsschwerpunkt D Tumorimmunologie radioaktive Substanz mit hoher Spezifität an die Tumorzellen zu bringen. Aufgrund ihrer besonderen physikalischen Eigenschaften scheinen Alpha-Strahlen emittierende Radioisotope wie Bismuth-213 (213Bi) besonders geeignet zu sein. Diese erlauben, bei einer geringen Eindringtiefe von nur wenigen Zelldurchmessern (50-100 µm) aber hohem linearen Energietransfer (LET) von ca. 100 keV/µm, das selektive Applizieren von wesentlich höheren Strahlendosen als beispielsweise bei einer Therapie mit Betastrahlern. Nachdem präklinische Experimente mit 213Bi-gekoppelten antiCD19- und anti-CD20-Antikörpern zur Behandlung des NonHodgkin Lymphoms (NHL) viel versprechende Resultate zeigten, wurde eine Phase I-Studie im Rahmen einer Kooperation des DKFZ mit der Medizinischen Universitätsklinik Heidelberg durchgeführt. Bisher wurden bei der Anwendung des mit einem Chelator versehenen und 213Bi-markierten MabThera Antikörpers keine relevanten Toxizitäten bei den Patienten dieser Dosiseskalationsstudie beobachtet. Die Studie wird derzeit unter Einbeziehung des Universitätsklinkums Düsseldorf fortgesetzt. Rekombinante Antikörperkonstrukte: Um das therapeutische Potential von bispezifischen CD19xCD3 Konstrukten zu erhöhen, haben wir neue rekombinante Moleküle generiert. Zu diesen gehört ein tetravalentes bispezifisches Dimer mit einem Molekulargewicht von 114 kDa (“Tandem diabody“) sowie ein bivalentes und bispezifisches Konstrukt mit 57 kDa (“Single-chain diabody“). Verglichen mit einem konventionellen “Diabody“ wiesen diese neuen, über einen Peptidlinker verbundenen, Reagenzien neben einer höheren Affinität und Stabilität in vivo auch eine längere Retentionszeit im Blut auf. Durch die Gabe des “Tandem diabody“ zusammen mit humanen peripheren Blutlymphozyten und einem CD28 monoklonalen Antikörper konnten Lymphom-tragende SCID-Mäuse vollständig geheilt werden. Demgegenüber wurde mit dem konventionellen “Diabody“ nur eine partielle Tumorregression erzielt. Diese Befunde deuten darauf hin, daß sich der “Tandem diabody“ zu einem vielversprechenden Konstrukt für die Behandlung von B-Zellneoplasien entwikkeln könnte. Um die unerwünschten Nebenwirkungen von Antikörpertherapien zu umgehen, die auf der Reaktion gegen das fremde Immunglobulin beruhen, befassen wir uns mit der Chimärisierung/Humanisierung von Hybridomantikörpern. Am Beispiel des von der Maus stammenden monoklonalen Antikörpers HEA125 (gerichtet gegen das Tumor assoziierte Ep-CAM Antigen) haben wir eine Methode etabliert, durch den die konstanten Domänen von Antikörpern direkt in der sie produzierenden Hybridomzelle humanisiert werden können. Er basiert auf homologer Rekombination im Genom der Hybridomzelle. Die Mausgene, die für den konstanten Teil der leichten Kette des Antikörpers kodieren, konnten bereits durch dieselben humanen Gene ersetzt werden. Die Humanisierung der schweren Kette soll nach dem gleichen Prinzip geschehen. Neu bei der Durchführung der homologen Rekombination in diesem Fall ist, dass kein Marker zur Vorselektion mit eingebracht wird. Dieser wird normalerweise benötigt, um später die sehr wenigen homolog rekombinierten Zellen (etwa 1 Zelle in 10 Millionen) anreichern zu können. Jedoch verringert ein Selektionsmarker meist die Expressionsstärke des Zielgens und damit die Antikörperproduktion der Hybridomzellen. Um das zu verhindern, geschieht die Isolierung der Zellen, die chimäre Antikörper produzieren, ohne Vorselektion direkt mittels FACSSortierer (Fluorescence Activated Cell Sorting). Die Isolie- Abteilung D050 Molekulare Immunologie rung per FACS ist möglich, weil die humanisierten Antikörper auch auf der Oberfläche der sie produzierenden Zellen ausgeprägt werden und dort als Selektionsmerkmal dienen. Publikationen (* = externer Koautor) [1] Gemmel*, C., Cremer*, F.W., Weis*, M., Witzens*, M., Moldenhauer, G., Konizczek*, K.-H., Imbach*, U., Ho*, A.D., Moos*, M., and Goldschmidt*, H. Anti-CD20 antibody as consolidation therapy in a patient with primary plasma cell leukemia after high-dose therapy and autologous stem cell transplantation. Ann. Hematol. 81: 119-123, 2002. [2] Moldenhauer, G. Antikörper-gestützte Therapieverfahren bei Non-Hodgkin-Lymphomen der B-Zellreihe (B-NHL). In: Onkologie (Hrsg. J.W. Zeller und H. zur Hausen), S. IV-14.1-17. Ecomed Verlag, Landsberg, 2002. [3] Kipriyanov*, S.M., Cochlovius, B., Schäfer*, H., Moldenhauer, G., Bähre*, A., Le Gall*, F., Knackmuss, S., and Little, M. Therapy of Burkitt´s lymphoma in severe combined immunodeficiency mice by human PBL in combination with bispecific CD19xCD3 and CD19xCD16 diabodies. J. Immunol. 169: 137144, 2002. [4] Marmé*, A., Strauß*, G., Bastert*, G., Grischke*, E.-M., and Moldenhauer, G. Intraperitoneal bispecific antibody (HEA125xOKT3) therapy inhibits malignant ascites production in advanced ovarian carcinoma. Int. J. Cancer 101: 183-189, 2002. [5] Schweizer, C., Strauß*, G., Lindner*, M., Marmé*, A., Deo*, Y.M., and Moldenhauer, G. Efficient carcinoma cell killing by activated polymorphonuclear neutrophils targeted with an EpCAMxCD64 (HEA125x197) bispecific antibody. Cancer Immunol. Immunother. 51: 621-629, 2002. [6] Moldenhauer, G. und Marmé*, A. Entwicklung und Einsatz eines bispezifischen Antikörpers in der Behandlung des fortgeschrittenen Eierstockkrebses. In: Krebsforschung heute, Berichte aus dem Deutschen Krebsforschungszentrum 2002, Steinkopff Verlag, Darmstadt, p. 189-193, 2002. [7] Moldenhauer, G. and Marmé*, A. Development and clinical application of a bispecific antibody in advanced ovarian carcinoma. In: Current Cancer Research 2002. Steinkopf Darmstadt, Springer New York, p. 175-179, 2002. [8] Mollenhauer, J., Deichmann*, M., Helmke*, B., Müller, H., Kollender, G., Holmskov*, U., Ligtenberg*, T., Krebs, I., Wiemann, S., Bantel-Schaal, U., Madsen*, J., Bikker*, F., Klauck, S.M., Otto*, H.F., Moldenhauer, G., and Poustka, A. Frequent downregulation of DMBT1 and Galectin-3 in epithelial skin cancer. Int. J. Cancer 105: 149-157, 2003. [9] Kipriyanov*, S.M., Moldenhauer, G., Braunagel*, M., Reusch*, U., Cochlovius, B., Le Gall*, F., Kouprianova*, O.A., Von der Lieth, C.-W., and Little, M. Effect of domain order on the activity of bacterially produced bispecific single-chain Fv antibodies. J. Mol. Biol. 330: 99-111, 2003. [10] Le Gall*, F., Reusch*, U., Moldenhauer, G., Little, M., and Kipriyanov*, S.M. Immunosuppressive properties of an anti-CD3 single-chain Fv and diabody. J. Immunol. Meth. 285: 111-127, 2004. Transgene Tumormäuse: Kontrolle der Tumortoleranz und Immunität durch das Mikromilieu R. Ganss, N. Garbi, M. Berger, Y. Kawarada, M. Furuya, S. Stahl, K. Tauber, L. Umansky, C. Schmitt, K. Frank, B. Arnold, G.J. Hämmerling In Zusammenarbeit mit E. Klar, R. Ryschich, Universitätsklink Heidelberg; G. Bergers, UCSF, San Francisco, USA; P. Knolle, Universität Bonn; A. Hamann, Experimentelle Rheumatologie, Berlin; Siamon Gordon, Universität Oxford, UK. In den letzten Jahren durchgeführte Untersuchungen am Tiermodell und klinische Studien haben gezeigt, dass Tumo- DKFZ 2004: Wissenschaftlicher Ergebnisbericht 2002 - 2003 249 Forschungsschwerpunkt D Tumorimmunologie ren häufig trotz erfolgreicher Aktivierung von tumorspezifischen T Zellen weder eliminiert noch an ihrem Wachstum gehindert werden. Viele Tumoren sind jedoch eindeutig immunogen und tumorspezifische T Zellen sind in der Peripherie und in Tumor-infiltrierten Lymphknoten nachweisbar. 250 In eigenen Studien wurde der Effektor-Arm der Tumorabwehr mit Hilfe eines transgenen Tumormodells (RIPTag) getestet, in dem die Expression von SV40 T Antigen im endokrinen Pankreas zur schrittweisen Ausbildung von Insulinomen führt. In diesem autochthonen Tumormodell konnten wir zeigen, dass die Kombination eines potenten Tumorantigens (T Antigen) und aktivierter, selbstreaktiver T Zellen nicht ausreichend ist, um Tumortoleranz aufzuheben (R. Ganss and D. Hanahan, Cancer Res. 58, 4673-4681, 1998). Allerdings führte die Kombination von Entzündungsreaktionen, z.B. ausgelöst durch Bestrahlung, und aktivierter tumorspezifischer Lymphozyten zur Extravasation der Effektorzellen in das Tumorgewebe (R. Ganss and D. Hanahan, Cancer Res. 58, 4673-4681, 1998). Diese Beobachtung führte zu der Arbeitshypothese, dass neben der Tumor-Antigenpräsentation und erfolgreichen Aktivierung von Effektorzellen das dem Tumor eigene Mikromilieu massgeblich zur mangelhaften, immunologischen Tumorabwehr beiträgt (Ganss R. et al., Immunol. Rev. 169, 263272, 1999). Im RIPTag Mausmodell erfolgt das Tumorwachstum analog zur klinischen Situation sehr langsam und über gut charakterisierte Zwischenstadien. Dabei spielt die Ausbildung neuer Blutgefässe (Angioneogenese) als Bestandteil des Tumor Stromas eine Schlüsselrolle in der Expansion der Tumormasse und der Generierung des Tumor-Mikromilieus. Blutgefässe sind jedoch nicht nur ein wesentlicher Bestandteil der Sauerstoff- und Nahrungsmittelversorgung, sondern kontrollieren die Extravasation von Leukozyten in das Gewebe. Im Prinzip sollte die Rekrutierung und Extravasation antigenspezifischer T Zellen in Tumorgeweben den gleichen Gesetzmässigkeiten unterliegen wie in normalen Geweben. Allerdings treffen Effektorzellen im Tumor nicht auf ausdifferenzierte, der Gewebe-Funktion angepasste Endothelzellen, sondern auf eine aberrante, stark proliferierende und möglicherweise de-differenzierte Blutgefässstruktur. Unser Ziel ist es aufzuklären, welche lokalen Veränderungen im Tumor notwendig sind, um Endothelien zu aktivieren und die Leukozytenextravasation zu ermöglichen. In diesem Zusammenhang untersuchen wir auch, welche molekularen Veränderungen während der Angioneogenese zum Aufbau der beobachteten “Blut-Tumor-Barriere” führen. Entzündungsreaktionen führen zur immunologischen Tumorabwehr Solide Tumoren im RIPTag Modell sind nicht infiltriert. Durch Bestrahlung ausgelöste Entzündungsreaktionen führen jedoch zur temporären Extravasation von Effektorzellen in das Tumorgewebe. Um diese Beobachtung therapeutisch zu nutzen, wurden tumortragende RIPTag Mäuse in Langzeitexperimenten mit einer Kombination aus Bestrahlung und wiederholten Transfers mit Tag-spezifischen T Zellen behandelt. Bestrahlung oder adoptive Transfers alleine haben keinen therapeutischen Effekt. Dahingegen bewirkt die Kombinationstherapie die Abstossung bereits etablierter, autochthoner Tumoren und das Überleben von Tagtransgene Tieren, das bis zu einem Jahr verfolgt wurde [1]. Beobachtet man den Verlauf der Tumorregression über mehrere Wochen so wird deutlich, dass sich zurückbildende Tumoren makroskopisch verändern und der durch vergrösserte Blutgefässe und Hämorrhagie bedingte “rote” Abteilung D050 Molekulare Immunologie Phänotyp verschwindet. In der Intravitalmikroskopie wird deutlich, dass sich während der Therapie die Tumorblutgefässe umbilden, sich dem Durchmesser normaler Gefässe anpassen und wieder hierarchische Strukturen ausbilden. Diese “Normalisierung” der Blutgefässe erfolgt zeitgleich mit der Extravasation der Effektorzellen und geht der kompletten Tumorabstossung voraus [1]. Aufgrund dieser Ergebnisse postulieren wir, dass die Kombination aus Entzündungsreaktion und adoptiven Transfers die “Öffnung” der Endothelbarriere für den Angriff der Effektorzellen ermöglicht. Bestrahlung ist nur eine Möglichkeit, um eine Entzündungsreaktion auszulösen. Von bakterieller DNA abgeleitete, unmethylierte CpG Oligonukleotide aktivieren das Immunsystem indem sie die Ausschüttung entzündungsfördernder Zytokine induzieren. In einer Reihe unterschiedlicher MausTransplantationstumoren konnten wir in der Tat zeigen, dass die Injektion von CpG-ODN in direkter Nähe des Tumors zur kompletten Regression bereits etablierter Tumoren führt. (Kawarada et al., J. Immunol 167, 5247-5253, 2001). Diese Befunde wurden auf das autochthone RIPTag Model übertragen. Systemische Applikation von CpG-ODN alleine hat keinen Effekt auf die Überlebensrate transgener Tiere. Allerdings konnten wir zeigen, dass intravenöse Injektion von CpG-ODN zur Hochregulation der Adhäsionsmoleküle ICAM-1 und VCAM-1 in den Blutgefässen des Pankreas und der Insulinome führt. Diese Endothel-Aktivierung wird durch die Aufnahme von CpG-ODN durch Gewebe-Makrophagen bewirkt und die sehr wahrscheinlich mit der Ausschüttung von Entzündungsfaktoren verbunden ist. Kombiniert man nun CpG-ODN mit dem adoptiven Transfer tumor-spezifischer CD4+ und CD8+ Effektorzellen kommt es zur Abstossung bereits etablierter, solider Tumoren. Dieser überzeugende therapeutische Erfolg wird komplementiert durch die erfolgreiche Behandlung von wachsdenden Transplantationstumoren, die durch peritumorale injection von CpGODN abgestossen werden, wobei NK und tumorspezifische CD8+ T-Killerzellen induziert wurden [5]. Dieser Befund ist somit unserem Autoimmun-Modell vergleichbar, wo CpGODN die Autoaggression Lebers-pezifischer Lympozyten gegen Hepatozyten auslöst [3]. Histologische und Molekulare Definition der “BlutTumor-Barriere” Mit Hilfe intravitalmikroskopischer Untersuchungen konnten wir am RIPTag Mausmodell zum ersten Mal strukturelle und funktionelle Veränderungen des Tumorendothels in den verschiedenen Stadien des Tumorwachstums in vivo verfolgen. Diese Studien haben gezeigt, dass erste morphologische Veränderungen der Blutgefässe schon in den Frühstadien der Tumorentwicklung sichtbar werden; diese ersten aberranten Gefässstrukturen korrelieren noch nicht, wie allgemein angenommen wird, mit einem verstärkten Versorgungsbedarf stark expandierender Tumoren [4]. Interessanterweise haben wir schon in den frühen, strukturell-veränderten Blutgefässen ein deutlich verringertes “Rolling” und “Sticking” von Lymphozyten beobachtet, den ersten für eine Extravasation notwendigen Schritten. Diese Funktionsstörung bleibt auch in allen nachfolgenden Tumorstadien erhalten. Damit konnten wir zeigen, dass die Blutgefässe im Prozess der malignen Transformation die Infiltration bzw. die funktionelle Interaktion von T Zellen mit dem Tumorgewebe behindern. Um die in RIPTag Mäusen dokumentierten morphologischen und funktionellen Veränderung der Tumorblutgefässe [4] auch molekular zu charakterisieren, wurden Gefässe aus DKFZ 2004: Wissenschaftlicher Ergebnisbericht 2002 - 2003 Forschungsschwerpunkt D Tumorimmunologie Insulinomen und Langerhans’schen Inseln des Pankreas aufgereinigt. Ca. 2500 Klone wurden in einer subtraktiven Hybridisierungs-Studie analysiert. Eines der signfikant hochregulierten Gene ist das RGS-5 Molekül (Regulator of Gprotein Signaling-5), das speziell in den Tumorgefässen überexprimiert ist (Berger et al. in Vorbe.). RGS Moleküle inhibieren die Signalübertragung von G-Protein gekoppelten Rezeptoren, die physiologische Funktion in vivo ist aber noch weitgehend ungeklärt. Ein sehr interessanter Befund unserer Genexpressionsstudie war, dass die Hochregulation von RGS-5 genau mit den ersten Gefässveränderungen in den frühen Tumorstadien korreliert. In therapierten Tumoren, in denen wir eine “Normalisierung” der Gefässe beschrieben haben [1], ist RGS-5 hingegen nur schwach exprimiert. Damit ist RGS-5 ein Marker für aktive Angioneogenese. Wir konnten auch feststellen, dass RGS5 in tumoralen perivaskulären Zellen angereichert ist und dass sich diese Zellen, ebenso wie endotheliale Zellen, qualitativ im Tumor Mikromilieu verändern. In weiterführenden Studien werden wir die Zelltyp-spezifische Interaktion von RGS-5 mit Rezeptoren studieren und die mögliche Auswirkungen auf die Funktion von Tumorblutgefässen. Vergleichende Analysen der Gefässstruktur in Tumor und Normalgewebe führen wir auch an einem weiteren trangenen Tiermodell durch, in dem die Expression von T Antigen in Hepatozyten zur Ausbildung von Leberkarzinomen führt (unveröffentlichte Ergebnisse). Abteilung D050 Molekulare Immunologie [5] Kawarada, Y., Ganss, R., Garbi, N., Sacher, T., Arnold, B., and Hämmerling, G.J., NK and CD8+ T cell mediated Eradication of Established Tumors by Peritumoral Injection of CpG-oligodeoxynucleotides. J. Immunol. 2001, 167:5247-5253 Induzierbare Maus-Tumormodelle Für die Erprobung neuer therapeutischer Ansätze sind Tumormodelle wünschenswert, die der klinischen Situation möglichst weitgehend entsprechen. Wir haben deshalb mit Hilfe der Cre-loxP-Technologie induzierbare Hepatommäuse entwickelt. Diese Mäuse tragen das Tag Onkogen unter der Kontrolle des Albuminpromotors. Transkription ist jedoch durch eine floxStop-Kassette blockiert. Nach Injektion von Cre-Adenovirus, welches das Gen für Cre-Rekombinase trägt, schneidet diese die floxStop-Kassette heraus, sodass das Onkogen exprimiert wird. Die Mäuse entwickeln innerhalb von drei Monaten Hepatome. Alternativ kann Rekombination durch Injection durch Cre-Fusionsprotein erreicht werden, welches durch eine Protein-Translokationsdomäne direkt von den Hepatozyten aufgenommen wird. Der Vorteil dieser Systeme ist, dass die CreRekombinase titriert werden kann, sodass nur wenige Zellen transformiert werden und wir somit über ein sporadisches und induzierbares Tumormodell verfügen. Parallel dazu haben wir Mäuse hergestellt, die Tumoren in verschiedenen Organen entwickeln. Publikationen (* = externer Koautor) [1] Ganss R., *Ryschich E., *Klar E., Arnold B., and Hämmerling G.J. Combination of T-cell therapy and trigger of inflammation induces remodeling of the vasculature and tumor eradication. Cancer Res. 2002, 63: 1462-1470. [2] Garbi N., Gordon S., Arnold B. Hämmerling G.J., and Ganss R. CpG motifs as proinflammatory factors render autochthonous tumors permissive for infiltration and destruction. J. Immunol. Zur Veröffentlichung eingereicht. [3] Sacher T., *Knolle P., Arnold B., Hämmerling G.J., and *Limmer A. CpG-ODN induced inflammation is sufficient to cause T cell mediated autoaggression against hepatocytes. Eur. J. Immunol. 2002, 32:3628-3637. [4] *Ryschich E., *Schmidt J., Hämmerling G.J., *Klar E., and Ganss R. Transformation of the microvascular system during multistage tumorigenesis. Int. J. Cancer 2002, 97: 719-725. DKFZ 2004: Wissenschaftlicher Ergebnisbericht 2002 - 2003 251