C - Rheinische Kliniken Düsseldorf
Werbung

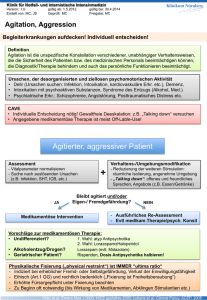
Behandlung der Schizophrenie Joachim Cordes Klinik und Poliklinik für Psychiatrie und Psychotherapie der Heinrich-Heine-Universität - LVR-Klinikum Düsseldorf Bergische Landstr. 2, 40629 Düsseldorf Übersicht • Fallvorstellung • Behandlungsmethoden Psychoeduktion – Psychotherapie – Antipsychotika Fallbesprechungen zu Nebenwirkungen von Antipsychotika • Phasenspezifische Therapie Prodromalphase – Akutphase – postakute Stabilisierungsphase - stabile Remissionsphase • Optional: Behandlung bei Therapieresistenz Evidenz-Ebenen A Evidenzebene • Ia Metaanalyse von mindestens 3 randomisierten, kontrollierten Studien (RCTs) • Ib Mindestens 1 RCT oder Metaanalysen von weniger als 3 RCTs B Evidenzebene: • IIa Mindestens 1 kontrollierte nicht-randomisierte Studie mit methodisch hochwertigem Design • IIb Mindestens 1 quasi experimentelle Studie mit methodisch anspruchsvollem Design • III Mindestens 1 nicht-experimentelle deskriptive Studie C Evidenzebene: • IV Berichte, Empfehlungen von Expertenkomitees, klinische Erfahrung anerkannter Autoritäten Gaebel, Falkai 2006, Praxisleitlinien in Psychiatrie und Psychotherapie, Band 1 S-3 Behandlungsleitlinie Schizophrenie, Steinkopff Verlag Akzeptanz einer Behandlung – 50% der Fälle mit unbefriedigendem Therapieerfolg mangelnde Compliance mitverantwortlich – Anteil der Patienten, welche die antipsychotische Medikation in einem 6 Monate Zeitraum nicht einnehmen, liegt bei 41%. – Gründe für die ausbleibende Akzeptanz • Selbsteinschätzung als nicht erkrankt • Ko-morbide Substanzabhängigkeit • inadäquate Entlassungsvorbereitung • schlechte Therapeut-Patient-Beziehung Inhalte einer Psychoedukation Inhalte: Informationen über die Krankheit und ihre Behandlung Förderung des Krankheitsverständnisses Förderung der Selbstverantwortung Unterstützung bei der Krankheitsbewältigung Vorgehensweise: Meist manualisiert, mit Arbeitsblättern, Hausaufgaben In der Regel 8 - 10 Stunden Didaktisch-strukturiert, psychotherapeutisch Adressaten: Patienten und Angehörige, in Gruppen oder einzeln Getrennt oder gemeinsam Wirksamkeit der Psychoedukation • Manualisierte Psychoedukation reduziert Rückfallhäufigkeit und Re-hospitalisierungsraten (Giron 2010) B • Einbeziehung von Familienangehörigen ist effektiver (Lincoln 2007) B • Regelmäßige Familieninterventionen über 9 Monate reduzieren die Rezidiv-Häufigkeit A • Psychoedukation ohne begleitende verhaltenstherapeutische Komponenten verbessert die Medikamenten-Compliance nicht. • Als Folge des verbesserten Wissens kann eine erhöhte Suizidalität auftreten. B Inhalte der Kognitiven Verhaltenstherapie Erkennen von Belastungen Förderung von Bewältigungsstrategien Verbesserung des Umgang mit bestehenden Symptomen Arbeit an dysfunktionalen Denkmustern und Annahmen über die eigene Person und die Umwelt Systematische Realitätsprüfung Behandlungsrahmen: Einzeltherapie, 12 Sitzungen Dauer: meist nicht unter 9 Monaten Klingberg et al. 2003 Kognitive Psychotherapie kann den Therapieerfolg steigern Klingberg 2003 Wirksamkeit der Kognitiven Verhaltenstherapie – Prä-psychotische Prodromalphase A – Behandlungsresistente persistierende psychotische Symptome A – Verbesserung von Einsicht und Compliance B – Reduktion des Rückfallrisikos A Weitere Therapieformen • Team basierte gemeindenahe psychiatrische Behandlung A zur Versorgung schwer erkrankter Menschen mit Schizophrenie mit Gewährleistung von Hausbesuchen • geringere Einweisungsquote • Verbesserung der sozialen Funktionen • Verbesserung der Symptomatik und Lebensqualität • Programme zur Beruflichen Rehabilitation A • Angepasste und betreute Wohnformen C • Ergotherapie Wirkungen von Antipsychotika auf die dopaminergen Neuronensysteme Mesokortikale Bahn Hypoaktivität: Wirksamkeit auf Negativsymptome Nigrostriatale System Extrapyramidalmotorische Nebenwirkungen Mesolimbische Bahn Tuberoinfundibuläre System Prolaktin Erhöhung Hyperaktivität: Wirksamkeit auf Positivsymptome Nach Stahl SM. Essential Psychopharmacology of antipsychotics and mood stabilizers. 1st ed. Cambridge University Press; 2002. Einteilungen der Antipsychotika Strukturchemisch • trizyklisch: Phenothiazine (Fluphenazin) Thioxanthene (Chlorprothixen) Dibenzodiazepine (Clozapin) • Butyrophenone (Haloperidol) • Substituierte Benzamide (Sulpirid) • Piperidine (Orap) „Neuroleptische Potenz“ • hoch / mittel / niedrig „potent“ „Atypizität“ • konventionelle („typische“) Antipsychotika • atypische Antipsychotika Einteilung nach neuroleptischer Potenz der konventionellen Antipsychotika „hoch potent“ „niedrig potent“ Wirkstoff Handelsname Dosierung Benperidol GLIANIMON® 2 – 16 mg Haloperidol HALDOL® 2 – 20 mg Flupentixol FLUANXOL® 5 – 25 mg Perazin TAXILAN® 50 – 400 mg Chlorprothixen TRUXAL® 50 – 500 mg Pipamperon DIPIPERON® 40 – 240 mg Melperon EUNERPAN® 50 – 300 mg Levomepromazin NEUROCIL® 25 – 250 mg Optimale antipsychotische Wirksamkeit bei 70% striataler Rezeptorblockade, >80% Risiko extrapyramidal-motorische Nebenwirkungen Rate der striatalen D2-Rezeptorblockade Amisulprid 100mg Quetiapin 600mg Clozapin 450mg Zotepin 200mg Olanzapin 10mg Sertindol 18mg Risperidon 3mg Olanzapin 15mg Amisulprid 800 Ziprasidon 40mg Risperidon 6mg 0 20 40 60 70 80 Rate in % 100 Haloperidol 13mg EPS-Schwelle Naber 1999 Atypizität der Antipsychotika Im engeren Sinne atypisch Atypizität Im weiteren Sinne atypisch „typisch“ konventionell Wirksames AP ohne motorische Nebenwirkungen (EPS) Verglichen mit „typischen“ AP -weniger EPS-Risiko -geringes Risiko für tardive Dyskinesien -geringer Prolaktin-Anstieg -weniger Therapieresistenz -besser wirksam gegen Negativsymptomatik -besser wirksam gegen depressive Symptome -besser wirksam gegen kognitive Symptome Bedeutung der ZNS-Rezeptoren Blockade bewirkt: D2 antipsychotische Wirkung (mesolimbisches, mesokortikales System) EPS (nigrostriatales System) Prolaktinerhöhung (tuberoinfundibuläres System) 5HT2A antipsychotische Wirkung und Besserung der Negativsymptomatik, Milderung von EPS 5HT2C Appetit und Gewichtszunahme, Abnahme des durch D2–Blockade induzierten Prolaktin Anstieges H1 Sedierung, Gewichtszunahme M1-5 Mundtrockenheit, Akkomodationsstörungen, Obstipation, Miktionsstörung, Merkfähigkeitsstörungen, Delir 1 orthostatische Dysregulation, Ejakulationsstörungen Pickar, Lancet 1995, Richelson, J Clin Psychiatry 1999 Rezeptorbindungsprofile Rezeptor D2 Clozapin (Leponex®) Haloperidol (Haldol®) 126 0.7 16 45 1 7 6 H1 6 440 M1 1.9 >1500 5-HT2A Bindungsaffinität in nmol/l Müller 2002 Psychopharmakotherapie 2002; 9(4): 120-127. Klinische Wirkprofile • Positivsymptomatik • Negativsymptomatik • Kognitive Störungen • Katatone Symptome • Psychomotorische Erregung Ergebnisse verschiedener Metaanalysen zum Vergleich der Wirksamkeit von Antipsychotika auf die PANSS total Skala 0,8 Effect Size 0,6 0,4 0,2 0 0 0,0 -0,2 CLO AMI Leucht et al, 2008 OLA RIS ZOT Davis et al, 2003 Leucht et al. Psychological Medicine 2009; ARI QUE SER ZIP Geddes et al, 2001 Cochrane Reviews N=498, 1-Jahres-Studie: Offene, randomisierte Studie Rate des Therapie-Abbruches (%) 100 80 p<0.0001 60 48.0 40.0 40 26.0 20 14.0 14.0 Ola Amis 0 Zip Quet Kahn R.S. et al. Lancet 2008;371:1085-97 Hal Kein signifikanter Wirkunterschied der atypischen Neuroleptika auf die PANSS Negativ Symptom Subskala in einer Meta-Analyse * Amisulprid Quetiapin Aripiprazol Clozapin Olanzapin Risperidon Ziprasidon Leucht et al. Am J Psychiatry 2009; 166:152-163 Meta-analyse zur Wirksamkeit der Antipsychotika der zweiten Generation von 38 randomisierten Studien Positivsymptomatik Negativsymptomatik Depression -0.48 -0.39 -0.26 Signifikant geringere Wirkung auf Negativsymptomatik Wenige Studien bei Patienten mit ausgeprägter Negativsymptomatik (Amisuprid) Leucht et al. 2009, Molecular Psychiatry Wirkung der Antidepressiva mit klassischen Antipsychotika auf die Negativsymptomatik . 7 Studien, N=202, statistisch signifikante Überlegenheit P=.0002 Rummel et al. 2005, Schizophrenia Research, Rummel et al. 2006, Cochrane Review Zeitverlauf des antipsychotischen Effekts % Verbesserung pro Woche Psychotische Symptome nach Korrektur für Placeboeffekte 16 14 Metaanalyse von 53 Studien mit 8177 Patienten 12 10 8 6 4 2 0 0 1 2 Woche Agid et al. Arch Gen Psychiatry 2003;60(12):1228-35 3 4 5 Anteil der Patienten ohne Rückfall in % 2-Jahres-Daten: Depot versus Orales Fluphenazin Depotfluphenazin (n=58) Fluphenazin oral (n=55) 100 90 80 70 60 n.s. 50 40 30 0 6 12 18 Hogarty et al. Arch Gen Psychiatry, 1979; 36: 1283–1294 24 Zeit in Monaten Fallbericht 27 jährige Patientin wird seit Jahren mit 10 mg Olanzapin wegen bekannter Schizophrenie bei guter Verträglichkeit behandelt. Wegen einer zusätzlichen depressiven Episode erhält sie seit einer Woche 10 mg Fluvoxamin. Aktuell entwickelte sie bisher ihr unbekannte motorische Auffälligkeiten: Herausstrecken der Zunge, Blickkrampf und Schlundkrampf mit Atemnot. Wie schätzen sie dies diagnostisch ein und welche Maßnahmen würden Sie ergreifen? Pharmakokinetische Aspekte der Antipsychotika konv. hepatischer Abbau atypisch HAL CLOZ RIS OLZ ASP QUET ZIPR +++ +++ +++ - +++ ++ ++ • Leber- / Niereninsuffizienz • Genetische Unterschiede der Cytochrom-P450-Isoenzyme • Interaktionen (www.psiac.de, Plasmaspiegel): • Nikotinkonsum (Abbauförderung über CYP1A2 Induktion) • Fluvoxamin (Abbauhemmung über CYP1A2 Inhibition) u.a. nach M.J. Müller, 2006 Unerwünschte Begleiterscheinungen von Antipsychotika • Kardiale Nebenwirkungen • zerebrovaskuläre Nebenwirkungen • Vegetative Nebenwirkungen • Allergische Reaktionen • Leber-Gallengangsystem • Generalisierte Krampfanfälle • Delirante Syndrome • Depression • Sedierung, Müdigkeit, Konzentrationsstörungen • Extrapyramidal-motorischen Nebenwirkungen • Hämatopoetisches System • Endokrine Begleitwirkungen • Gewichtszunahme, Diabetes Extrapyramidalmotorische Störungen: Risiko: hochdosierte Behandlung mit typischen Antipsychotika • Früdyskinesien: 2-17%, 1. Woche, Risiko: Männlich, junges Alter, hohe Dosis; Dosisreduktion, Anticholinergikum C • Parkinsonoid: 15-20%, 1.-10-Woche; Dosisreduktion, Anticholinergikum C • Akathisie: 20%, 1.-7.Woche; Benzodiazepine, Beta-Blocker C • Spätdyskinesien: 15-20%, 3 Monate-3Jahre, Risiko: hohes Alter, weibliches Geschlecht, affektive Störung, zerebrale Vorschädigung, Diabetes mellitus; potientiell irreversibel, Clozapin, Tiaprid Fallbericht Ein 20-jähriger Mechaniker mit einer paranoidhalluzinatorischen Psychose wird seit 2 Wochen mit dem hochpotenten, klassischen Antipsychotikum Haloperidol behandelt. Es kam bereits zu einer deutlichen Besserung der Symptomatik bei guter Verträglichkeit. Innerhalb von 24 Stunden entwickelt sich jedoch ein akutes Krankheitsbild mit Rigor, Akinese, fluktuierender Bewußtseinsstörung sowie einer autonomen Funktionsstörung mit Fieber, Tachykardie, Tachypnoe, Hypertonie und starkem Schwitzen. Welche Verdachtsdiagnose stellen Sie? Malignes Neuroleptisches Syndrom (1.- 2.Woche, 0.02-2.4%), erhöhtes Risiko bei jungen Männern und unter Lithium, Mortalitätsrate 10% Symptomatik • Erhöhte Körpertemperatur, Tachykardie, Erhöhter, schwankender Blutdruck • Rigor, Akinese, Dys- und Hyperkinesen • Fluktuierende Bewusstseinsveränderungen • Leukozytose, CK-Erhöhung, Transaminasenerhöhung, metabolische Azidose Therapien • Sofortiges Absetzen, Kühlung, Flüssigkeitszufuhr, Intensivüberwachung • Dantrolen (4-10mg/kg KG), alternativ: Bromocriptin, Amantadin, Lorazepam • bei leichten Formen und diagnostischer Unsicherheit Benzodiazepine • bei unzureichender Wirksamkeit EKT C Dysregulation der Hypothalamus-Hypophysen-Achse Antipsychotikum Dopaminerge Aktivität Prolaktin Hemmt Freisetzung von hypothalamischem GnRH Gonadotropine Östrogen und Testosteron GnRH = Gonadotropin-Releasing-Hormon Byerly M et al. J Clin Psychopharmacol 2007;27:1–20 Symptomatische Hyperprolaktinämie Mögliche Symptome einer akuten Hyperprolaktinämie Akut Hyperprolaktinämie Direkte Gewebeeffekte: Galaktorrhoe Gynäkomastie Menstruationsstörungen: Oligomenorrhoe Amenorrhoe Chronisch Chronischer Hypogonadismus Reduzierte Knochendichte Erhöhtes Osteoporoserisiko Sexuelle Dysfunktion: Libidoveränderungen Erektile Dysfunktion Ejakulatorische Dysfunktion Byerly M et al. J Clin Psychopharmacol 2007;27:1–20 Fallbericht Nach Neueinstellung auf Clozapin wegen therapieresistenter beschimpfender Stimmen zeigte sich bei einer an Schizophrenie erkrankten 23jährigen Studentin ein rascher Rückgang der Symptomatik. Außer eines erhöhten Speichelflusses und einer leichtgradigen Obstipation bestand gute Verträglichkeit. Zwei Monate nach Einstellung entwickelte sich akut Fieber, Halsschmerzen und Zahnfleischentzündung. Welches Vorgehen würden Sie empfehlen? AGRANULOZYTOSE UNTER BEHANDLUNG MIT CLOZAPIN <500 Granulozyten/mm3 (Agranulozytose) <1500 Granulozyten/mm3 (Granulozytopenie ) Kumulative Inzidenz 0,8-1% erstes Behandlungsjahr 70-80 % aller Granulozytopenien in den ersten 18 Wo. Therapie • Absetzen von Clozapin • GM-CSF-Gabe Risiko des metabolischen Syndroms unter atypischen Antipsychotika Relative Kontraindikationen von Antipsychotika • Akute Intoxikationen, schwere Bewußtseinsstörungen • Leukopenie, Erkrankungen des hämatopoetischen Systems • Engwinkelglaukom, Pylorusstenose, Prostatahypertrophie, • Kardiale Vorschädigung, schwere Hypotonie • Schwere Leber- und Nierenfunktionsstörungen • Prolaktin-abhängige Tumore, Phäochromozytom • Epilepsie, Morbus Parkinson, hirnorgan. Vorschädigung • Schädigung des extrapyramidal-motorischen Systems • Anamnestisch malignes neuroleptisches Syndrom Abstimmung der Pharmakotherapie auf das klinische Zielsyndrom • Früheres Ansprechen auf medikamentöse Therapie • Erfahrungen mit Nebenwirkungen • Applikationsform und Dosierung • Begleitmedikation • Patientenpräferenz • Individuelles Risikoprofil Gaebel, Falkai 2005, Praisleitlinien in Psychiatrie und Psychotherapie, Band 1 Behandlungsleitlinie Schizophrenie, Steinkopff Verlag Phasenspezifische Therapieziele • Prodromalphase (Wochen-Jahre) » Verhinderung einer Erstmanifestation • Akutphase (Wochen-Monate) » Verminderung der Krankheitssymptome » Verhinderung von Selbst- und Eigengefährdung » Verhinderung sozialer Folgen • postakute Stabilisierungsphase (3-6 Monate) » Remission, Stabilisierung sozialer Kontakte » Behandlung kognitiver Defizite, Negativsymptomatik » Förderung Compliance, Früherkennung von Rückfällen • stabile Remissionsphase (Monate-Jahre) » Rückfall- und Suizidprophylaxe » Berufliche Rehabilitation » Verbesserung der Lebensqualität Verlauf bei Schizophrenie Akute Symptomreduktion (50%) in 1-6 Wochen • 70 – 85% bei Ersterkrankten • 40 – 70% bei Mehrfacherkrankten Rückfallrate innerhalb 1 Jahr • 10 – 30% (kontinuierlich behandelt) vs. 50 – 75% (unbehandelt) • zunehmender Zahl der Rückfälle verlängert sich die Zeit zum Ansprechen auf die Therapie Behandlung in der initialen Prodromalphase • Reliable Kriterien für unterschwellige psychotische Symptome, Denk- und Wahrnehmungsstörungen, Übergang von 20-30% innerhalb von 12 Monaten in eine Psychose • 75% einer schizophrenen Psychose geht eine präpsychotische Prodromalphase voraus • Antipsychotika bei Vorliegen psychosenaher Symptome oder kurzdauernder psychotischer Symptome C • Medikamentöse und Nicht-medikamentöse Behandlungen führen zu einem günstigeren Verlauf als die Standardbehandlung • Anwendung von kognitiver Verhaltenstherapie A oder einer psychoedukativen Intervention C Erstmanifestation einer Schizophrenie • Höhere Ansprechrate auf die antipsychotische Pharmakotherapie • Niedrigere Rückfallraten während der Erhaltungstherapie • Höhere Empfindlichkeit für Nebenwirkungen, insbesondere EPMS • Ansprechen auf eine niedrig dosierte Behandlung mit Antipsychotika, Möglichst niedrig-dosiert C • Behandlung so früh wie möglich C • Empfehlung der Behandlung mit atypischen Neuroleptika B Pharmakotherapie bei Wiedererkrankung • Berücksichtigung einer Patientenverfügung • Monotherapie, erste Wahl atypische Antipsychotika A • Prädominante Negativsymptomatik B und kognitive Symptome A Erste Wahl atypische Antipsychotika • Bei konventionellen Antipsychotika die niedrigste wirksame Dosis • Kombination mit Benzodiazepinen, bei katatoner Schizophrenie Benzodiazepine B • Bevorzugung beim kooperativen Patienten die oralen Applikationsform C zur Gewährleitung der Patientenautonomie • Umstellung oder Dosiserhöhung über den empfohlenen Dosisbereich frühestens nach 2-4 Wochen C Dauer der Langzeitbehandlung • Erstmanifestation medikamentöse Behandlung mindestens 12 Monate A/B • Erstes Rezidiv Kontinuierliche Behandlung für 2-5 Jahre C • Multiple Rezidive lebenslange Behandlung C • Bei Mehrfachmanifestation kontinuierliche orale Gabe A • bei stabiler Remission und vorliegenden Gründen gegen die Fortführung Intervalltherapie mit gezielter Frühintervention und Psychoedukation möglich B Elektrokrampftherapie • Frequenz 30 - 70Hz, Stromstärke 0,9 Ampere • 6 - 12 Einzelbehandlungen 2 x / Woche • Kurznarkose • De- und Repolarisierung der elektrisch leitenden Hirnzellen • Relative Kontraindikationen – Intrakranielle Raumforderungen, Myokardinfarkt, Hirnblutung, Gefäßanomalien, Aneurysmen, Beckenvenenthrombose, Ablatio retinae, Phäochromozytom, erhöhtes Anästhesierisiko • Nebenwirkungen – Kardiovaskuläre Begleiterscheinungen, protrahierte Krampfanfälle, postiktale Verwirrtheit, Gedächnisstörungen Elektrokrampftherapie • Kürzere Wirklatenz und deutliche Remission unter Kombination mit Antipsychotika gegenüber Monotherapie (Matheson 2010) • Geringere Rückfallrate in der Erhaltungstherapie • Einsatz bei Therapieresistenz möglich C Kombination mit Clozapin (Braga 2005) • Wirksamkeit bei katatoner Schizophrenie Option erster Wahl C (Thirthalli 2009) • Malignes neuroleptisches Syndrom Transkranielle Magentstimulation • 1,5-2 Tesla, Frequenz 1-20 Hz, 100-110 % der Motorschwelle • 2000-3000 Stimuli / Tag, 10-20 Behandlungen • repetitive Depolarisierung in begrenztem Cortexareal • Kontraindikationen – Implantate, Herzschrittmacher, Schwangerschaft, Schädeltrauma, Schädeloperation, Krampfanfälle in der Vorgeschichte • Nebenwirkungen – Partieller oder generalisierter Krampfanfall, transiente Erhöhung der Hörschwelle, Kopfschmerzen, lokale Hitze in Fremdkörpern, Manie, Wahn Cordes J et al., Dtsch Med Wochenschr 2005; 130: 889 -892 Hinweise auf eine Korrelation zwischen Ausmaß der frontalen Aktivität und dem Schweregrad der Negativsymptomatik und kognitiver Leistungsfähigkeit Hypometabolismus und Hypoperfusion in PET Studien bei Schizophrenie im frontalen Kortex Monte S Buchsbaum et al.; Kimbrell 1999, Wolkin 1992, Manoach 2003, Callicot 2003 PET-Studie an gesunden Probanden: Erhöhung der extrazellulären Dopamin- und Glutamatkonzentration unter rTMS im Nucleus caudatus A Lokalisation der beiden Stimulationsorte B Transversale und sagittale Ansicht Veränderung der Aktivität im linken Nucleus Caudatus Strafella et al. 2001 10Hz Studien d=0.63, Metaanalyse der 10HZ rTMS bei Negativsymptomatik der Schizophrenie Dlabac-de Lange JJ, et al. J Clin Psychiatry. 2010 Apr;71(4):411-8. Meta-Analyse der Wirksamkeit der rTMS bei Akustischen Halluzinationen (N=7 Studien) Effektstärke d=0.54, p<.001 Slotema, J Clin Psychiatry 2010;71(7):873–884 Therapieresistenz • 2 Antipsychotika 6-8 Wochen Zieldosis, Spiegelkontrolle, mindestens ein atypisches Antipsychotikum • Umstellung auf ein atypisches Antipsychotikum, dann Umstellung auf Clozapin B • Lithium, Valproat, Carbamazepin bei Vorliegen von affektiven Symptomen B • Kombination Atypikum mit Clozapin C • Bei medikamentös therapieresistenter persistierender psychotischer Symptome kognitive Verhaltenstherapie B • Elektrokrampftherapie als ultima ratio C • repetitive transkranielle Magnetstimulation bei therapieresistenter Negativsymptomatik und akustsischen Halluzination