Diagnostik und Therapie von Kopf-Hals-Tumoren - biomed
Werbung
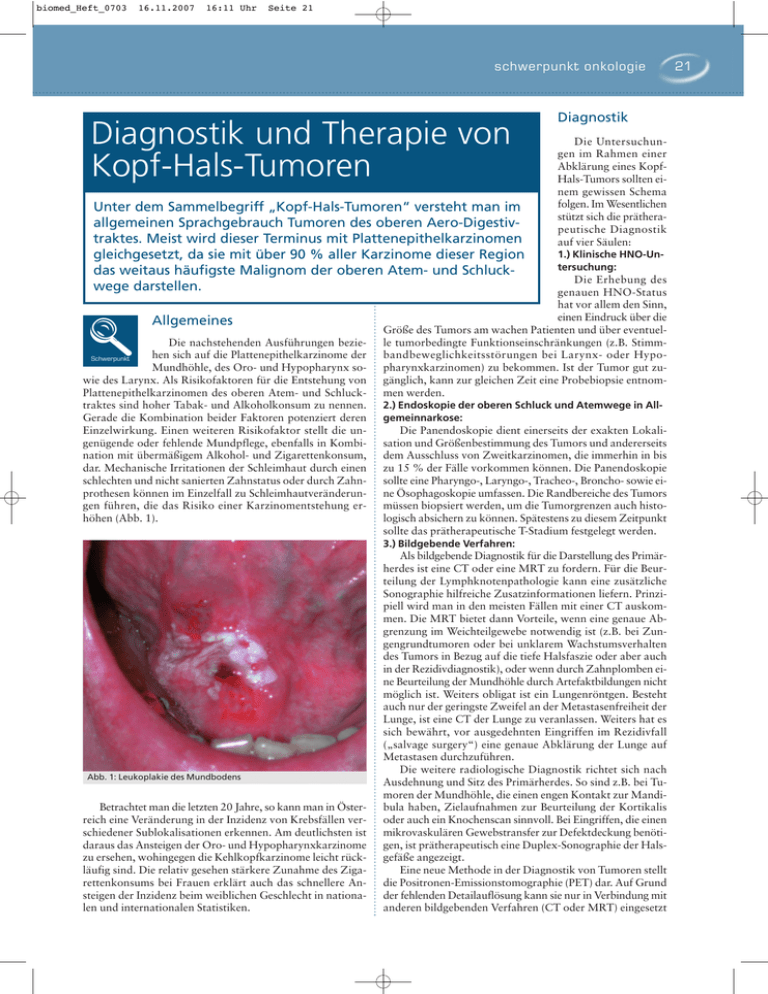
biomed_Heft_0703 16.11.2007 16:11 Uhr Seite 21 schwerpunkt onkologie Diagnostik und Therapie von Kopf-Hals-Tumoren Unter dem Sammelbegriff „Kopf-Hals-Tumoren“ versteht man im allgemeinen Sprachgebrauch Tumoren des oberen Aero-Digestivtraktes. Meist wird dieser Terminus mit Plattenepithelkarzinomen gleichgesetzt, da sie mit über 90 % aller Karzinome dieser Region das weitaus häufigste Malignom der oberen Atem- und Schluckwege darstellen. Allgemeines Die nachstehenden Ausführungen beziehen sich auf die Plattenepithelkarzinome der Mundhöhle, des Oro- und Hypopharynx sowie des Larynx. Als Risikofaktoren für die Entstehung von Plattenepithelkarzinomen des oberen Atem- und Schlucktraktes sind hoher Tabak- und Alkoholkonsum zu nennen. Gerade die Kombination beider Faktoren potenziert deren Einzelwirkung. Einen weiteren Risikofaktor stellt die ungenügende oder fehlende Mundpflege, ebenfalls in Kombination mit übermäßigem Alkohol- und Zigarettenkonsum, dar. Mechanische Irritationen der Schleimhaut durch einen schlechten und nicht sanierten Zahnstatus oder durch Zahnprothesen können im Einzelfall zu Schleimhautveränderungen führen, die das Risiko einer Karzinomentstehung erhöhen (Abb. 1). Schwerpunkt Diagnostik Die Untersuchungen im Rahmen einer Abklärung eines KopfHals-Tumors sollten einem gewissen Schema folgen. Im Wesentlichen stützt sich die prätherapeutische Diagnostik auf vier Säulen: 1.) Klinische HNO-Untersuchung: Die Erhebung des genauen HNO-Status hat vor allem den Sinn, einen Eindruck über die Größe des Tumors am wachen Patienten und über eventuelle tumorbedingte Funktionseinschränkungen (z.B. Stimmbandbeweglichkeitsstörungen bei Larynx- oder Hypopharynxkarzinomen) zu bekommen. Ist der Tumor gut zugänglich, kann zur gleichen Zeit eine Probebiopsie entnommen werden. 2.) Endoskopie der oberen Schluck und Atemwege in Allgemeinnarkose: Die Panendoskopie dient einerseits der exakten Lokalisation und Größenbestimmung des Tumors und andererseits dem Ausschluss von Zweitkarzinomen, die immerhin in bis zu 15 % der Fälle vorkommen können. Die Panendoskopie sollte eine Pharyngo-, Laryngo-, Tracheo-, Broncho- sowie eine Ösophagoskopie umfassen. Die Randbereiche des Tumors müssen biopsiert werden, um die Tumorgrenzen auch histologisch absichern zu können. Spätestens zu diesem Zeitpunkt sollte das prätherapeutische T-Stadium festgelegt werden. 3.) Bildgebende Verfahren: Abb. 1: Leukoplakie des Mundbodens Betrachtet man die letzten 20 Jahre, so kann man in Österreich eine Veränderung in der Inzidenz von Krebsfällen verschiedener Sublokalisationen erkennen. Am deutlichsten ist daraus das Ansteigen der Oro- und Hypopharynxkarzinome zu ersehen, wohingegen die Kehlkopfkarzinome leicht rückläufig sind. Die relativ gesehen stärkere Zunahme des Zigarettenkonsums bei Frauen erklärt auch das schnellere Ansteigen der Inzidenz beim weiblichen Geschlecht in nationalen und internationalen Statistiken. Als bildgebende Diagnostik für die Darstellung des Primärherdes ist eine CT oder eine MRT zu fordern. Für die Beurteilung der Lymphknotenpathologie kann eine zusätzliche Sonographie hilfreiche Zusatzinformationen liefern. Prinzipiell wird man in den meisten Fällen mit einer CT auskommen. Die MRT bietet dann Vorteile, wenn eine genaue Abgrenzung im Weichteilgewebe notwendig ist (z.B. bei Zungengrundtumoren oder bei unklarem Wachstumsverhalten des Tumors in Bezug auf die tiefe Halsfaszie oder aber auch in der Rezidivdiagnostik), oder wenn durch Zahnplomben eine Beurteilung der Mundhöhle durch Artefaktbildungen nicht möglich ist. Weiters obligat ist ein Lungenröntgen. Besteht auch nur der geringste Zweifel an der Metastasenfreiheit der Lunge, ist eine CT der Lunge zu veranlassen. Weiters hat es sich bewährt, vor ausgedehnten Eingriffen im Rezidivfall („salvage surgery“) eine genaue Abklärung der Lunge auf Metastasen durchzuführen. Die weitere radiologische Diagnostik richtet sich nach Ausdehnung und Sitz des Primärherdes. So sind z.B. bei Tumoren der Mundhöhle, die einen engen Kontakt zur Mandibula haben, Zielaufnahmen zur Beurteilung der Kortikalis oder auch ein Knochenscan sinnvoll. Bei Eingriffen, die einen mikrovaskulären Gewebstransfer zur Defektdeckung benötigen, ist prätherapeutisch eine Duplex-Sonographie der Halsgefäße angezeigt. Eine neue Methode in der Diagnostik von Tumoren stellt die Positronen-Emissionstomographie (PET) dar. Auf Grund der fehlenden Detailauflösung kann sie nur in Verbindung mit anderen bildgebenden Verfahren (CT oder MRT) eingesetzt 21 biomed_Heft_0703 22 16.11.2007 16:11 Uhr Seite 22 schwerpunkt onkologie werden. Das Haupteinsatzgebiet liegt momentan noch in der Rezidivdiagnostik oder bei Halslymphknotenmetastasen bei fehlendem Primärherd (CUP). Unterschiedliche Ergebnisse in der Literatur bei einer noch zu geringen Patientenanzahl im Rahmen der Primärtumordiagnostik sowie die noch hohen Kosten lassen derzeit eine Anwendung der PET in der Routinediagnostik als nicht sinnvoll erscheinen. Eine weitere diagnostische Neuigkeit bei Kopf-Hals-Malignomen stellt die Suche nach einem Sentinel-Lymphknoten dar, wie dies aus der Dermatologie (Melanom) oder der Gynäkologie (Mammakarzinom) bekannt ist. Wenn es auch erste, interessante Daten dazu gibt, ist diese Methode ebenfalls noch nicht in der Routinediagnostik anwendbar. 4.) Eine internistische Durchuntersuchung sollte immer Teil der Gesamtdiagnostik von Kopf-Hals-Tumoren sein. Zum einen sollten andere Tumoren ausgeschlossen werden, zum anderen sollte bei einer Therapieplanung auf den Allgemeinzustand der PatientInnen Rücksicht genommen werden. Defekten im Mundbodenbereich der gefäßgestielte, voluminösere Musculus pectoralis maior-Lappen zum Einsatz kommt. Sind Knochenresektionen im Bereich des Unter- oder Oberkiefers notwendig, ist durch Verwendung von „composite grafts“, wie z.B. eines musculo-cutanen Beckenkammtransplantates, ein funktionell und kosmetisch deutlich besseres Ergebnis zu erzielen, als dies früher möglich war. Aus onkologischer Sicht hat die Tatsache der verbesserten Defektdeckungen letztlich zu einer radikaleren Chirurgie und damit verbunden zu einer verbesserten Kontrolle des Primärherdes geführt. Dieser Umstand brachte wiederum mit sich, dass der Behandlung der lokoregionären Metastasierung mitunter eine prognoseentscheidende Bedeutung zukommt. Der Stellenwert einer dem Lymphknotenbefall angepassten chirurgischen Sanierung der Halsweichteile (elektive, selektive oder radikale Neck Dissection) ist daher nicht zu unterschätzen. Die Einführung des CO2-Lasers in die Otorhinolaryngo- Therapie a) Chirurgische Therapie Im Wesentlichen basiert die Therapie von Kopf-Hals-Malignomen auf drei Säulen: Chirurgie, Radiotherapie und Chemotherapie. Während im vorigen Jahrhundert die Chirurgie und die Strahlentherapie Therapien der Wahl waren, so hat sich in den letzten zehn Jahren die Chemotherapie als drittes wichtiges Standbein etabliert. Nach wie vor gilt aber, dass operable Tumoren (siehe Abb. 3: Stimmbandkarzinom auf Boden einer Larynxpapillomatose, beide Stimmbänder betreffend Abb. 2: T2-Zungenrandkarzinom Abb. 2) einer Resektion zugeführt werden und je nach Ausdehnung und Lymphknotenbefall eine adjuvante Strahlentherapie erfolgen sollte. Weiterentwicklungen in der Mikrochirurgie und die Einführung des chirurgischen Lasers haben deutliche Verbesserungen in der Funktionserhaltung gebracht. Die Technik des mikrovaskulär anastomosierten Gewebetransfers hat die Möglichkeit geschaffen, auch große Defekte nach Tumorresektionen zu decken. Die Wahl unter einer Vielzahl von Lappenplastiken lässt in vielen Fällen ein zumindest akzeptables funktionelles Ergebnis zu. So eignet sich z.B. der frei transplantierte Unterarm-Radialislappen sehr gut zur Defektdeckung im Bereich des weichen Gaumens und der Pharynxseitenwand, wohingegen bei großen logie war die Grundlage für gewebe- und funktionsschonende Laserresektionen, wie sie heute durchgeführt werden. Der Einsatz der transoralen Lasermikrochirurgie hat die Anzahl der organerhaltenden Eingriffe bei vergleichbarem onkologischem Resultat erhöht und die postoperativen funktionellen Ergebnisse verbessert (siehe z.B. Abb. 3, Stimmbandkarzinom). Der Verlust der Stimme nach Laryngektomie gehört zu den einschneidensten Folgen im Rahmen der Behandlung von HNO-Tumoren. Aus diesem Grund wurde seit jeher ein besonderes Augenmerk auf die Stimmrehabilitation nach Kehlkopfentfernungen gerichtet. Viele Versuche wurden unternommen, um auf chirurgischem Wege eine tracheo-ösophageale oder tracheo-hypopharyngeale Shuntbildung herzustellen. Die verschiedenen Operationsmethoden waren teilweise chirurgisch aufwändig und haben wechselnde Erfolge gezeigt. Innerhalb der letzten Jahre hat sich nun die Verwendung von Stimmprothesen durchgesetzt, die vergleichsweise einfach einzusetzen sind und in vielen Fällen eine rasche und befriedigende Stimmrehabilitation zulassen. An neuen Therapieansätzen, die dem/der HNO-ChirurgIn zur Verfügung stehen, seien hier die Photodynamische Therapie und die Elektroporation erwähnt. Bei der Photodynamischen Therapie handelt es sich um eine photochemische Re- biomed_Heft_0703 16.11.2007 16:11 Uhr Seite 23 schwerpunkt onkologie aktion, die das Vorhandensein eines Photosensitizers, von Sauerstoff und von Licht erfordert. Durch Anregung mit Licht, dessen Wellenlänge dem Anregungsmaximum des Photosensitizers entsprechen muss, kommt es zu einer photodynamischen Reaktion, die zur Bildung freier Sauerstoffradikale führt, die letztlich den Zelltod herbeiführen. In größeren klinischen Studien wurden bisher hauptsächlich Porfimer sodium (Photofrin?) und Temoporfin (Foscan?) getestet. Letzteres hat vor kurzem die Zulassung in Europa für die Behandlung von Kopf-Hals-Malignomen erhalten und wird nun in multizentrischen Studien auf seine genaue therapeutische Wertigkeit hin untersucht. Die Elektroporation basiert auf der Beobachtung, dass Zellen in einem elektrischen Feld Membranporen reversibel öffnen und dadurch die Einschleusung einer Wirksubstanz in die Zelle in sehr hoher Konzentration möglich ist. So lässt sich nach lokaler Applikation von z.B. zytotoxischen Substanzen ein wesentlich höherer intrazellulärer Wirkungsquotient erreichen, als dies nach systemischer Gabe möglich ist. Derzeit laufende Untersuchungen mit intratumoral appliziertem Bleomycin und Elektroporation des Tumorareals zeigen äußerst interessante und ermutigende Ergebnisse. Beiden erwähnten, derzeit noch experimentellen Therapieansätzen ist das organsparende und funktionserhaltende Potenzial gemein, weswegen eine weitere Verfolgung dieser Techniken sinnvoll erscheint. Bestrahlung die Standardtherapie dar. An dieser Stelle soll aber erwähnt werden, dass auf Grund des erhöhten Nebenwirkungsprofils heute übliche konkomitante Therapieschemata nicht in allen Fällen die Funktionstüchtigkeit des Organs (z.B. aspirationsfreies Schlucken oder suffiziente Atmung ohne Tracheostoma) gewährleisten. Im Rezidivfall nach erfolgter chirurgischer Therapie kann entweder eine weitere Resektion angestrebt werden oder eine Radiotherapie, kombiniert mit einer Chemotherapie, angeboten werden. Sollte bereits eine Strahlentherapie erfolgt sein, so kann (je nach zeitlichem Abstand zur Ersttherapie) eine weitere Radiatio oder aber auch die Rettungschirurgie („salvage surgery“) zum Einsatz kommen. Einen gänzlich neuen Behandlungsaspekt bei bereits mehrfach therapierten PatientInnen bieten die gegen bestimmte molekulare Tumorzellstrukturen gerichteten Therapeutika („targeted therapies“). Als Ziel bieten sich hier z.B. Wachstumsrezeptoren (EGF-, VEGF-Rezeptor) an. Wenn auch einige Substanzen bei Kopf-Hals-Tumoren in klinischen Studien interessante Ergebnisse liefern, so ist derzeit (Anfang 2006) in Österreich nur Cetuximab (Erbitux®, EGF-Rezeptor-Antikörper) für die Behandlung von Kopf-Hals-Tumoren zugelassen. Zusammenfassend kann gesagt werden, dass durch Weiterentwicklung konservativer als auch chirurgischer Therapieformen dem von PatientInnen oftmals gehegten Wunsch nach Organ- bzw. Funktionserhalt immer mehr Rechnung getragen werden kann. ■ b) Konservative Therapiemöglichkeiten Nicht-chirurgische Therapieoptionen kommen immer dann zum Einsatz, wenn entweder eine Operabilität aus Gründen der Tumorausdehnung oder dem Vorliegen von multiplen Fernmetastasen nicht gegeben ist, oder aber ein/e PatientIn einen operativen Eingriff ablehnt. Gerade in diesem Therapiebereich ließen sich die Therapieerfolge durch Verwendung neuer Chemotherapeutika und durch gezielte Kombinationen mit der Strahlentherapie steigern. So stellt heute bei inoperablen Tumoren oder bei Ablehnung einer operativen Therapie (Wunsch nach Organerhalt) die konkomitante Radiochemotherapie anstelle der alleinigen Ao. Univ. Prof. Dr. Martin Burian Univ.Klinik für Hals-NasenOhrenheilkunde, AKH Wien Unter Mitarbeit von Univ. Prof. Dr. Gabriela Kornek (Univ.Klinik Innere Medizin I) und Univ. Prof. Dr. Edgar Selzer (Univ.Klinik f. Strahlentherapie und Strahlentherapie) Adipositas stellt einen Risikofaktor für Brustkrebs bei postmenopausalen Frauen dar – weniger bekannt ist, dass in der Prämenopause schlanke Frauen häufiger betroffen Brustkrebs ist mit steigender Inzidenz die häufigste Krebsersind. krankung der Frauen. Die steigende Zahl an Brustkrebsfällen Etwa 60 % der Tumoren werden auch heute noch von hängt auch mit der immer höheren Lebenserwartung zusamder Patientin selber ertastet. men, da die Erkrankungswahrscheinlichkeit mit dem Alter Durch eine regelmäßige Mamstark zunimmt. mografie kann ein Tumor allerdings schon bei einem viel geringeren Durchmesser als bei Die hormonelle Verhütung hat im Gegensatz der Eigenuntersuchung entdeckt werden, was sich stark auf zur postmenopausalen Hormonersatztherapie die Überlebenswahrscheinlichkeit auswirkt. Äußere Anzeichen keinen entscheidenden Einfluss auf das Brust- für einen Tumor können Einziehungen und Schwellungen krebsrisiko. Durch eine hormonelle Er- sein. Entzündungszeichen im Bereich der Brust deuten mögSchwerpunkt satztherapie zur Behandlung von Wechselbe- licherweise auf eine besonders aggressive Form von Brustschwerden steigt das Risiko für Brustkrebs von 1 auf 1,3. krebs hin. Bei einem hartnäckigen Ekzem, das von der BeDieser geringe Anstieg sollte bei ausgeprägten Wechselbe- troffenen häufig über lange Zeit mit diversen Cremes beschwerden kein Grund sein, auf eine Hormonbehandlung zu handelt wird, sollte man immer an die Möglichkeit eines verzichten. Morbus Paget denken. Das Mammakarzinom 23