Therapeutische Impulse zur Selbstverteidigung
Werbung

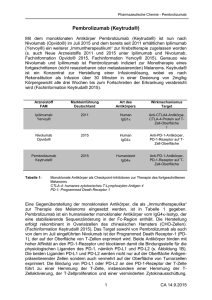
Medizin | Therapeutische Impulse zur Selbstverteidigung | Diagnostik im Dialog • Ausgabe 51 • 12/2016 Für Sie gelesen Therapeutische Impulse zur Selbstverteidigung istockphoto/ jaroon densein spezifischer therapeutischer Targets mit Hilfe sog. Companion Diagnostics. Erst danach lässt sich einschätzen, ob das Medikament im individuellen Fall wirksam sein kann oder nicht. Insbesondere die stetig wachsenden Möglichkeiten zur schnellen Sequenzierung lassen die Entdeckung und therapeutische Nutzung weiterer molekularer Zielstrukturen erwarten. Maligne Tumore sind nach den Herz-Kreislauf-Erkrankungen weltweit die zweithäufigste Todesursache. Krebstherapien, die Patienten ein längeres Überleben bei guter Lebensqualität ermöglichen, haben daher eine enorme medizinische und gesundheitspolitische Bedeutung. Neben der chirurgischen Entfernung maligner Gewebe und der Bestrahlung ist die medikamentöse Therapie die dritte wichtige Säule. Hier haben die letzten Jahre beachtliche Fortschritte gebracht. Zum einen lassen sich manche Tumore mit zielgenauen Wirkstoffen, die spezifisch Wachstum und Proliferation der Krebszellen inhibieren, individueller behandeln. Zu anderen sind – nach ersten, überaus ermutigenden Erfolgen – Immuntherapien in den Fokus der onkologischen Forschung gerückt. 4 Herkömmliche Zytostatika schädigen generell Zelltypen mit hohen Proliferationsraten. Maligne Zellen teilen sich im Gegensatz zu den meisten gesunden besonders schnell. Daher wirken Zytostatika auf Tumorzellen – allerdings nicht selektiv. Zytostatika greifen beispielsweise auch das blutbildende System in Knochenmark, Epithelzellen der Schleimhäute oder Haarwurzelzellen an. Die Suche nach zielgenaueren Waffen hat therapeutische Antikörper und Tyrosinkinase-Inhibitoren hervorgebracht, die Oberflächenrezeptoren auf Tumorzellen besetzen und dadurch intrazelluläre Signalwege für Wachstum und Proliferation blockieren. Das Konzept beinhaltet eine prätherapeutische Untersuchung jedes in Frage kommenden Tumors auf das Vorhan- Einen anderen Ansatz verfolgen Immuntherapien gegen Krebs (Immunonkologie), die in den letzten Jahren vielbeachtete Erfolge verzeichnen konnten. Die Hoffnung, bei der Bekämpfung maligner Tumore wieder ein großes Stück vorwärts zu kommen, ist sowohl bei Ärzten als auch den Patienten groß. Die folgenden Ausführungen sind eine Zusammenfassung der Literaturzitate 1-3. Immunantwort und „Tarnkappe“ Die Myriaden genetischer und epigenetischer Veränderungen, die für alle Tumore charakteristisch sind, bieten dem Immunsystem eine Vielzahl von Neoantigenen, um Tumorzellen von ihren normalen Artgenossen zu unterscheiden. Die wichtige Rolle der körpereigenen Abwehr bei der kontinuierlichen Kontrolle und Bekämpfung zellulärer Entartungen ist unbestritten. Im Rahmen der erworbenen (adaptiven) Immunantwort erfüllen die T-Lymphozyten durch selektive Bindung körperfremder Antigene essenzielle Aufgaben. Diagnostik im Dialog • Ausgabe 51 • 12/2016 | Therapeutische Impulse zur Selbstverteidigung | Medizin fotolia/ adrian_ilie825 Das neue therapeutische Konzept: gezielte Blockade spezifischer Immun-Checkpoints. Die T-Zell-Aktivierung ist ein vielstufiger, exakt regulierter Prozess, um einerseits die Abwehrreaktion effektiv zu gestalten und andererseits eine Autoimmunität zu verhindern. Dafür ist das Gleichgewicht gegenläufiger, co-stimulierender und coinhibierender Signale erforderlich. Membrangebundene Proteine inhibitorischer Signalwege auf T-Lymphozyten werden als „Immun-Checkpoints“ (ICP) bezeichnet. Ihre physiologische Aufgabe ist es, die Selbsttoleranz, beispielsweise bei der Bekämpfung pathogener Erreger, aufrecht zu erhalten. Zwei dieser ICP, die derzeit therapeutisch die größte Rolle spielen, heißen OCTLA-4 (Cytotoxic T-Lymphocyte Antigen 4): Das Protein auf der Oberfläche von T-Helfer-Zellen reguliert (bremst) vor allem die Amplitude der frühen T-Zell-Aktivierung. OPD1 (Programmed cell death protein 1): Exprimiert auf der Oberfläche von T-, Bund natürlichen Killerzellen, reguliert es vornehmlich die Aktivität der EffektorT-Zellen. Die Interaktion mit einem seiner Liganden (PDL-1 oder PDL-2) auf den Zielzellen unterbricht einen intrazellulären Signalweg und führt zur Drosselung der Effektor-T-Zell-Funktion. Die physiologische "Bremse" der Immunreaktion zum Schutz des eigenen Organismus, nutzen manche Krebszellen zum Überleben. Dafür werden inhibitorische Liganden (z. B. PD-L1) und Rezeptoren (z. B. CTLA-4) der ICP auf den Tumorzellen selbst bzw. auf nicht-transformierten Zellen in der Mikroumgebung des Tumors hochreguliert und überexprimiert. Die Folge: Die „Bremskraft“ ist so stark, dass die Wirkung tumor-infiltrierender T-Zellen geschwächt oder gar ausgeschaltet wird – der Tumor ist immunresistent (adaptive Immunresistenz). T-Zell-Aktivierung und -Aktivität. Dabei können entweder co-stimulierende Signale durch monoklonale, agonistische Antikörper verstärkt oder ICP blockiert werden. In diesem Fall hemmen monoklonale, antagonistische Antikörper die tumorinduzierten, überproportionalen inhibitorischen Signale. Grundsätzlich gilt es, die Balance zu halten zwischen dem erwünschten Anti-TumorEffekt und dem unerwünschten autoimmunen Nebeneffekt. Zusätzlich kann eine ständige AntigenExposition (wie bei chronischen viralen Infektionen und Krebs) auf den entsprechenden Antigen-spezifischen T-Zellen zu persistierend hoher PD1-Expression führen, was letztlich eine Erschöpfung oder Anergie der T-Zellen induziert. Im Gegensatz zu Therapien mit spezifischen Antikörpern oder Tyrosinkinase-Inhibitoren hat die Immuntherapie nicht die Tumorzelle selbst, sondern die körpereigenen Lymphozyten im Visier, um die Selbstverteidigung des Organismus gegen den Tumor zu stimulieren. Das therapeutische Konzept Blockade von CTLA-4 und PD1/PD-L1 Die früheste „Anwendung“ einer KrebsImmuntherapie geht auf den amerikanischen Chirurgen William Coley zurück. Dieser hatte Ende des 19. Jahrhunderts bei Patienten im Endstadium bestimmte lebende bzw. inaktivierte Bakterien intratumoral injiziert, um die körpereigenen Abwehrkräfte zu stimulieren und im Zuge dessen die Tumorzellen zu töten. In Einzelfällen hat er beachtliche Behandlungserfolge erzielt. Die meisten klinischen Informationen liegen derzeit für die co-inhibierenden Signalwege CTLA-4 und PD1/PD-L1 vor. Darüber hinaus stehen auf Tumorzellen etliche weitere ICP als therapeutische Ziele zur Verfügung. Dies bietet interessante Optionen für Kombinationstherapien. Der Fokus derzeitiger Immuntherapien gegen Krebs liegt auf der Modulation der CTLA-4 war der erste klinisch getestete ICP, obwohl der therapeutische Nutzen seiner Blockade zunächst zweifelhaft erschien. Erstens weist ein Anti-CTLA-4-Antikörper keine Tumorspezifität auf und zweitens zeigen CTLA-4-Knockout-Mäuse* einen fata5 Medizin | Therapeutische Impulse zur Selbstverteidigung | Diagnostik im Dialog • Ausgabe 51 • 12/2016 len auto- und hyperimmunen Phänotyp. Die CTLA-4-Blockade ließ somit eine hohe Immuntoxizität befürchten. Dennoch wurde in klinischen Studien für immunogene Tumore (z. B. Melanome) ein therapeutisches Fenster gefunden. Wenig immunogene Tumorentitäten dagegen reagieren nicht auf eine reine CTLA-4-Blockade, durchaus aber bei Kombination mit einem stimulierenden Wirkstoff. Ipilimumab hat als erster Anti-CTLA-4Antikörper einen generellen Überlebensvorteil bei Patienten mit metastasierendem Melanom gezeigt und wurde daher 2010 von der FDA dafür zugelassen. 18 % der Patienten überlebte mehr als zwei Jahre (verglichen mit 5 % bei herkömmlicher Therapie).1 Die Beobachtung einer langanhaltenden Wirkung nach relativ kurzer Therapiephase (vier Dosierungen über drei Monate) unterstützte das Konzept, wonach Immuntherapien das Immunsystem dazu „erziehen“ könnten, Tumore auch längerfristig in Schach zu halten. Die PD1-Expression auf Lymphozyten steigt, sobald T-Zellen aktiviert werden. Gebunden an seinen Liganden (z. B. PD-L1) limitiert PD1/PD-L1 physiologischer Weise vornehmlich die T-Zell-Aktivität in peripheren Geweben, um entzündliche Reaktionen bei Infektionen soweit zu limitieren, dass keine Autoimmunität entsteht. Gleichzeitig liegt hierin ein Hauptmechanismus für die Immunresistenz bei Krebs, denn viele Tumore und ihre Mikroumgebung sind stark mit PD1 exprimierenden T-Zellen infiltriert, was reaktiv die PD-L1-Expression auf Tumorzellen und im umliegenden Gewebe hochreguliert. Als Konsequenz mindert das die anti-tumorale Immunantwort, liefert jedoch einen weiteren interessanten therapeutischen Ansatz: Die Blockade des PD1/ PD-L1-Pathways könnte die Effektivität der T-Zellen und vermutlich auch die der natür- lichen Killerzellen in Tumoren und deren Mikroumgebung erhöhen. Darüber hinaus scheint dadurch auch die bei persistierender Antigen-Exposition entstehende Erschöpfung oder Anergie von T-Zellen teilweise reversibel. Experimente mit KnockoutMäusen lassen eine, verglichen mit CTLA4-Blockade seltener auftretende Immuntoxizität erwarten. In klinischen Studien mit unterschiedlichen Tumorentitäten wurden zwei AntikörperKlassen untersucht: Inhibitoren gegen PD1 und gegen PD-L1. Überaus relevant war die Beobachtung, dass die PD1/PD-L1-Blockade auch bei solchen Tumortypen wirken kann, die als besonders immunologisch arm galten – allen voran das Nicht-kleinzellige Lungenkarzinom (NSCLC). In etlichen Studien mit NSCLC-Patienten zeigten sich, verglichen mit klassischer Zytostatikatherapie, höhere Ansprechraten und ein beachtlich verbessertes Gesamtüberleben (Tab. 1). Bisher sind Objektive Ansprechrate (%) Gesamtüberlebende in Monaten (Median) Behandlungsassoziierte unerwünschte Ereignisse (Grad 3-4 bzw. 3-5) (%) Phase II; 117 vorbehandelte NSCLC-Patienten mit Plattenepithelkarzinom; Behandlung: Nivolumab-Monotherapie 14,5 8,2 17 Nivolumab (Anti-PD1-AK) Phase III; 272 vorbehandelte NSCLC-Patienten mit fortgeschrittenem Plattenepithelkarzinom; Behandlung: Monotherapie Nivolumab (N) oder Docetaxel (D) N: 20 D: 9 N: 9,2 D: 6 N: 7 D: 55 Borghaei et al. (2015) Nivolumab (Anti-PD1-AK) Phase III; 582 vorbehandelte NSCLC-Patienten mit fortgeschrittenem Plattenepithelkarzinom; Behandlung: Monotherapie Nivolumab (N) oder Docetaxel (D) N: 19 D: 12 N: 12,2 D: 9,4 N: 10 D: 54 Garon et al. (2015) Pembrolizumab (Anti-PD1-AK) Phase I; 495 fortgeschrittene NSCLC-Patienten ohne oder mit Vorbehandlung; Behandlung: Monotherapie Pembrolizumab 19,4 12 9,5 Herbst et al. (2016) Pembrolizumab (Anti-PD1-AK) Phase III; 1034 vorbehandelte Patienten mit fortgeschrittenem, PD-L1-positivem NSCLC; Behandlung: Monotherapie mit Pembrolizumab 2mg/kg (P2) oder Pembrolizumab (10 mg/kg) (P10) oder Docetaxel (D) P2: 18 P10: 18,5 D: 9,3 P2: 10,4 P10: 12,7 D: 8,5 P2: 13 P10: 16 D: 35 Herbst et al. (2014) Atezolizumab (Anti-PD-L1-AK) Phase I Dosis-Eskalationsstudie; 277 Patienten mit fortgeschrittenem, nicht behandelbarem Krebs, darunter 53x NSCLC; Behandlung: Monotherapie mit Atezolizumab 18/21* NR 13 Fehrenbacher et al. (2016) Atezolizumab (Anti-PD-L1-AK) Phase II; 287 vorbehandelte NSCLC-Patienten im fortgeschrittenen oder metastasierten Stadium; Behandlung: Atezolizumab (A) oder Docetaxel (D) A: 15 D: 15 A: 12,6 D: 9,7 A: 11 D: 39 Antonia et al. (2016) Durvalumab (Anti-PD-L1-AK) + Tremelimumab (Anti-CTLA-4-AK) Phase Ib Dosis-Eskalationsstudien: 10 Kohorten, geteilt in 3 verschiedene Dosierungs-Kohorten; 102 fortgeschrittene NSCLC-Patienten; Behandlung: Kombinationstherapie mit Durvalumab + Tremelimumab 17/21* NR 36 Studie Studie / Wirkstoff Studiendesign Rizvi et al. (2015) Nivolumab (Anti-PD1-AK) Brahmer et al. (2015) Tab. 1: Ergebnisübersicht größerer Immun-Checkpoint-Studien bei NSCLC (modifiziert aus 3) Docetaxel: herkömmliches Zytostatikum NR: für Fragestellung der Studie nicht relevant *verschiedene Fragestellungen / Patienten 6 Diagnostik im Dialog • Ausgabe 51 • 12/2016 | Therapeutische Impulse zur Selbstverteidigung | Medizin Roche Höhere Ansprechraten und verbessertes Gesamtüberleben durch PD1-bzw. PD-L1-Antikörpertherapie für NSCLCPatienten im fortgeschrittenen Stadium. für das fortgeschrittene NSCLC die beiden PD1-Antikörper Nivolumab und Pembrolizumab zugelassen. Zusätzlich erhielt der Anti-PD-L1-Antikörper Atezolizumab von der FDA erst vor kurzem eine beschleunigte Zulassung aufgrund seiner Überlegenheit („breakthrough therapy“) gegenüber herkömmlichen Therapieschemata beim Management von vorbehandelten, fortgeschrittenen NSCLS-Patienten, deren Tumore PD-L1 exprimieren. Die therapeutische Zukunft Die bisherigen Erfolgsraten für Immuntherapien sind ermutigend. So haben beispielsweise PD1/PD-L1-Inhibitoren das Management des NSCLC bereits deutlich verändert. Allerdings reagieren in bisherigen Studienprotokollen nur max. 20 % der Patienten auf die Therapie (Tab.). Grundsätzlich erforderlich sind demnach Strategien, um „Nonresponder“ einer Immuntherapie in „Responder“ zu verwandeln. Möglichkeiten hierfür könnten sorgfältig evaluierte Behandlungskombinationen (verschiedene immunwirksame Wirkstoffe oder Immuntherapeutika, kombiniert mit herkömmlichen Methoden) sein und/oder der Einsatz von Immuntherapien als Erstmedikation. Wie bei der spezifischen Antikörpertherapie steht auch für Immuntherapien die Frage nach prädiktiven Markern im Fokus. Gibt es bestimmte Eigenschaften des Patienten bzw. des Tumors oder existieren spezifische Biomarker, mit deren Hilfe sich die Ansprechwahrscheinlichkeit und die klinische Prognose vorhersagen lassen? Vereinzelt zeigte sich etwa in bisherigen NCSLC-Studien bei prätherapeutischer immunhistochemischer PD-L-Testung ein Zusammenhang zwischen dem Ausmaß der Färbung von Tumorzellen bzw. Tumorumgebung und der Responserate bei PD1-/PD-L-Blockade. In einer Studienpopulation, die prätherapeutisch nach hohen PD-L1-Leveln selektiert wurde, waren das progressionsfreie Überleben und das Gesamtüberleben bei entsprechender Immuntherapie größer als mit Standardtherapie. Bei den derzeit verfügbaren Assays, beispielsweise für PD-L1, sind noch etliche Fragen offen, bevor Testergebnisse unmittelbar in klinische Entscheidungen einfließen können. Eine kritische Betrachtung dazu liefert Prof. G. Baretton in seinem Beitrag „PD-L1 als neuer Biomarker“ (s. Seite 8). Weitere Aufgabenstellungen sind Odie Entwicklung und Evaluierung neuer Antikörper gegen co-stimulierende und co-inhibitorische Signalwege Oadäquate, ggf. veränderte Kriterien zur Beurteilung von Ansprechraten und Behandlungserfolg Odas Management der Toxizität Oeine Kosten-Nutzen-Betrachtung. Immuntherapien gegen Krebs stehen derzeit auf der „Hitliste“ der medizinischen Forschung. Bisherige Erkenntnisse berechtigen zu der Hoffnung, dass sie vielen Patienten bisher nicht realisierbare und kaum für möglich gehaltene Therapieerfolge bescheren können. *Knockout-Mäuse: Durch eine genetische Manipulation werden gezielt ein oder mehrere Gene deaktiviert. Dadurch lassen sich z. B. physiologische Mechanismen untersuchen und Modelle für menschliche Erkrankungen oder pharmakologische Fragestellungen entwickeln. Literatur 1Paroll DM: “The Blockade of Immune Checkpoints in Cancer Immunotherapy”. Nature Reviews Cancer (2012); 12: 252-265 2Herzberg B et al: “Immun Checkpoints Inhibitors in NonSmall Cell Lung Cancer”. The Oncologist (2016); 21: 1-8 3Marrone KA; Brahmer JR: “Using Immune Checkpoints Inhibitors in Lung Cancer”, Oncology (2016); 30(8): 713-721 Dr. Frank Gast Leitung Medical & Scientific Affairs 0621 759-4618 frank.gast@ roche.com 7