Der Aktin-Myosin Zyklus an Skelett und glatter Muskulatur – Ein
Werbung

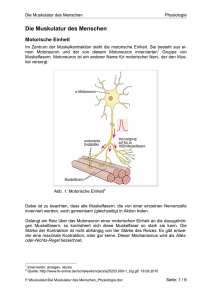
Der Aktin-Myosin Zyklus an Skelett und glatter Muskulatur – Ein Problem zwei Lösungen Hinsichtlich der Funktion unterscheidet man 3 Muskeltypen, Skelett-, Herz- und glatte Muskulatur. Intrazelluläres Calcium ist der Aktin-Myosin-Interaktions-Trigger, jedoch wird das Ziel des Anstiegs der Intrazellulären Calciumkonzentration auf zwei verschiedenen Wegen erreicht. Um diese Mechanismen klar zu differenzieren werden hier noch einmal ein paar Grundlegende Struktur und Funktionsmechanismen der quergestreiften und glatten Muskulatur beschrieben. Muskeln bestehen aus hoch spezialisierten Zellen deren wichtigste Eigenschaft die Kontraktilität ist, d.h. die Fähigkeit sich zusammenzuziehen. Kontraktilität entsteht in allen Muskelzellen durch Interaktion zweier filamentärer Proteine, Aktin und Myosin. Skelett Muskulatur: Geordnete Anordnung kontraktiler Filamente, führt zu hellen und dunklen Banden im Lichtmikroskop, daher quergestreifte Muskulatur. Außerdem sind mehrere membranständige Kerne pro Zelle zu erkennen. Die Skelett Muskulatur steht unter Präziser Kontrolle des somatischen NS. Stützbewegungen entgegen der Gravitation, sowie Zielorientierte Bewegungen und Haltemotorik werden von ihr gesteuert. Strukturproteine (z.B. α–Aktinin, Myomesin, Titin) stabilisieren die Architektur der Myofibrillen. Es findet keine Erregungsweiterleitung von Zelle zu Zelle statt, eine differenzierte Erregung bzw. Ansteuerung der einzelnen Myofibrillen wird über die jeweiligen Axon-Äste der α-Motorneuronen gewährleistet. Wie bereits angesprochen bestehen die Muskelzellen aus zahlreichen Myofibrillen die wiederum aus kontraktilen Proteinen, Aktin und Myosin, den Regulatorproteinen Tropomyosin und Troponin und einer Reihe von Struktur- und Zytoskelettproteinen (Titin, Desmin, Nebulin etc.). Myosin bildet das so genannte „dicke“, Aktin mit den Regulatorproteinen das dünne Filament, und Titin das sog. 3.Filament. Durch Ihre differenzierten optischen Eigenschaften bilden sie die typische Querstreifung (hell, dunkle Banden) der Skelettmuskulatur. Die dunklen A-Banden (a-anisotrop-doppelt brechend) enthalten die dicken Myosin Filamente, die hellen I-Banden (i-isotrop einfach brechend) die dünnen Aktinfilamente. In der Mitte der A-Banden liegt der M-Streifen, in der Mitte der I-Banden die Z-Scheibe. Beidseits der M-Streifen befindet sich die H-Zone, in der sich Myosin und Aktin-Filamente nicht überlappen. Der zwischen zwei Z-Streifen befindliche Teil wird als Sarkomer bezeichnet, die kleinste kontraktile Einheit der Skelettmuskelzelle. Bei Kontraktion bleibt die gesamte A-Bande unverändert, während sich I-Bande und H-Zone je nach dem Kontraktionsgrad mehr oder minder stark verschmälern. Die elastischen Titinfäden erstrecken sich zwischen Z-Scheiben und Myosin in der Sarkomer Mitte. Titin bindet in den A-Banden an Moleküle des Myosins und ist hier funktionell steif, in den IBanden hingegen ist es elastisch und bindet zwischen den Z-Streifen. Somit bestimmt es die Dehnfähigkeit und die Ruhedehnungskurve eines quergestreiften Muskels. Jede Myofibrille ist von abgeschlossenen Röhrchensystemen umgeben die etagenweise angeordnet sind. Die Röhrchen verlaufen Longitudinal zu den Myofibrillen (L-System) jedes L-System enthält zwei zur Myofibrille verlaufende Terminalzisternen, die Ca2+ Ionen speichern. Dieses L-System ist eine besondere Differenzierungsform des Endoplasmatischen Retikulums und wird als Sarkoplasmatisches Retikulum bezeichnet (SR). Als weitere spezifische Einrichtung besitzt das Skelettmuskelsystem das transversale Röhrensystem (T-System). Die T-Röhrchen sind Einstülpungen des Sarkolemms, ziehen also von der Faseroberfläche in die Tiefe der Muskelfaser, sie sind quer zur Längsachse angeordnet und stehen mit dem Extrazellulärraum in Verbindung. Die T-Tubuli liegen dabei zwischen den Terminalzisternen des L-Systems und bilden somit die sog. Triaden. Aktinfilamente sind mit Ihren freien Enden an den Z- Streifen verankert wo sie in rechtwinkligen Maschen von anderen Proteinen fixiert werden. α – Aktin ist hier einer der Proteine die Aktin am besten binden. Aktin setzt sich aus zwei fadenähnlichen Strängen (F-Aktin) zusammen die ihrerseits aus etwa 200 Aktinmonomeren (G-Aktin) bestehen. Beide Stränge sind nach Art einer Doppelhelix umeinander gewunden. Jedes G Monomer besitz eine Bindungsstelle für einen Myosinkopf. Die an den Enden einer Myofibrille liegenden Aktinfilamente sind über Dystrophin an der Innenseite der Zellmembran befestigt so dass die erzeugte Kontraktionskraft über die Membran nach außen übertragen werden kann. Tropomyosin und Troponin: Mit jedem Aktinfilament sind diese beiden Proteine assoziiert. Auf der Länge von jeweils 6 Aktinmonomeren ist ein Tropomyosinmolekül dem F-Aktin so angelagert, das es an den Furchungskanten des Aktinfilaments zu liegen kommt. In Abständen von ca. 40nm sind an den Aktinfilamenten Troponinmoleküle angelagert. Sie bestehen aus drei Untereinheiten: Troponin T(TnT) stellt die Verbindung zum Tropomyosin her, Troponin I (TnI) hemmt die Bindung von Myosin und Aktin und Troponin C (TnC) bindet Calciumionen. Diese Proteine sind ausschlaggebend für die Bindungsfestigkeit von Myosin an Aktin. Über die Bindung von Calcium Ionen an Troponin C verändert das Tropomyosin seine Position auf dem F-Aktin Filament und macht so eine Querbrückenentstehung zwischen Aktin und Myosin erst möglich. Myosin ist ein lang gestreckte Protein an dessen einem Ende jeweils ein Kopf sitz. Jedes Myosinmolekül besteht aus 6 nichtkovalent miteinander verbundenen Untereinheiten die sich bei Denaturierung auftrennen in zwei schwere und vier leichte Ketten. Die identischen schweren Ketten bestehen jeweils aus einem C-Terminalem α-helikalen Teil (verantwortlich für die Bindung untereinander, bzw. der Dimerisation untereinander) und einem N-terminalen globulären Kopf (verantwortlich für die Bindung mit Aktin und mit ATPase Aktivität ausgestattet, ATP → ADP + P in der Anwesenheit von Aktin). Elektromechanische Kopplungen sind alle Prozesse die eine elektrische Membranerregung in eine Kontraktion Umwandeln. Eine membranständige Ca2+ ATPase pumpt Calcium Ionen vom Sarkoplasma der Muskelzelle in die Terminalzisternen. Entsteht nun nach Innervation des α-Motorneuron am Sarkolemm der Muskelzelle ein Aktionspotential wird dies auch in die Tiefe der T-Systeme fortgeleitet. Das AP ändert hier die Konfiguration spannungsempfindlicher Calciumkanalproteine, der „Dihydropyridin“ (DHP)-Rezeptor. Die Konfigurationsänderung wiederum aktiviert Ryanodinrezeptoren im Sarkoplasmatischen Retikulum (SR) und öffnet damit Kanäle die Ca2+ Ionen entsprechend ihrem Konzentrationsgradienten aus dem SR ins Zytosol freisetzten. Die Calciumkonzentration steigt von ca. 10-7 auf 10-5mol/l, wodurch der Querbrückenmechanismus und somit die Kontraktion ausgelöst wird. Kontraktion quergestreifter Muskulatur: Die Muskelverkürzung beruht darauf das Aktin und Myosin – Fasern aneinander vorbei gleiten. Wenn sich ein Muskel kontrahiert oder auf unterschiedliche Sarkomerlängen gedehnt wird bleibt die Breite der A-Banden konstant, auch die Länge der einzelnen Aktin- und Myosinfilamente bleibt unverändert, die I-Banden verändern dagegen ihre Länge. Die Kontraktionsstärke hängt von den aktiven Aktin-MyosinQuerbrücken und daher von der Überlappung zwischen Aktin und Myosinfilamenten ab. Kontraktionszyklus: Von der Untereinheit des Troponinkomplexes ist Troponin C der Calciumsensor, während Troponin I(Inhibitor) der eigentliche Schalter der eigentliche Schalter im Kontraktionsprozess des Sarkomers ist. Sind alle Calciumbindungsstellen von TnC besetzt, hat dies eine komplex Konformationsänderung des Troponinkomplexes zur Folge: Troponin I bewegt sich von seiner inhibitorischen Position auf dem Aktinfilament weg, über Troponin T wird dies an Tropomyosin weitergeleitet, welches auf den Aktinfilamenten verlagert wird. Dadurch wird eine Region der Aktinmonomere freigelegt, an die Myosinköpfe binden können. Die Myosin-ATPase wird aktiviert und das an den Myosinköpfen gebundene ATP wird dort zu ADP und P hydrolisiert (ATPase), wobei die Hydrolyseprodukte am Myosin gebunden bleiben. Wenn nun die zytosolische Ca2+ Konzentration steigt bindet der Myosinkopf an das benachbarte Aktinfilament und setzt gleichzeitig Phosphat frei. Anschließend kippt der Myosinkopf von 90° auf 45° und bewegt dadurch Aktin um ca. 10nm weiter, wodurch eine Kontraktion entsteht. Gleichzeitig wird ADP freigesetzt. Das Ergebnis dieses Schrittes ist ein sog. Rigor-Komplex mit einer festen Aktin-Myosinbindung. Wenn es nun zu einer erneuten ATP Bindung am Myosinkopf kommt wird die Affinität zum Aktinfilament soweit gesengt dass sich das Tropomyosin wieder über die myosinaktivierenden Stellen schiebt und die Aktin-Myosin Bindung löst und der Zyklus von neuem beginnen kann (5-10 ATP hydrolisiert pro Myosinkopf pro Sekunde). Wenn die zytosolische Ca2+ Konzentration abnimmt relaxiert der Muskel wieder. Die Ca2+ Konzentration wird auf zwei Wegen gesenkt, Ca2+ - Pumpen im SR transportieren Ca2+ aus dem Zytosol in das Lumen des SR und Ca2+ - Pumpen im Sarkolemm pumpen Ca2+ aus dem Zytosol in die extrazelluläre Flüssigkeit. Einer dieser Transporter ist eine ATP-abhängige Calciumpumpe, der andere ist ein Na+/Ca2+ - Austauscher, der die Energie des Gradienten für Na+ Ionen über das Sarkolemm nutzt um Calcium zu transportieren. Der Gradient für die Na+ Ionen wird durch die Na+ - K+ - ATPase erzeugt. Interessant ist außerdem: Rigor und Totenstarre beruhen auf einem Zellulär zugrunde gegangenem Vorrat an Energiereichen Phosphaten (ATP und Creatinphosphat) und gleichzeitig hoher zytosolischer Ca2+ Konzentration. Herzmuskulatur: Unterscheidet sich von der Quergestreiften Muskulatur u.a. durch die starke elektrische Kopplung der einzelnen Zellen untereinander und durch die Fähigkeit einen eigenen Rhythmus von Erregungen zu generieren. Die Kontraktionen der Skelettmuskulatur unterliegen dem Willen, die der Herzmuskulatur des vegetativen Nervensystems. Die Anordnung der einzelnen Zellen ist hier ebenfalls geordnet, die einzelnen Zellen besitzen jedoch nur einen zentral gelegenen Kern. Eine Erregungsübertragung findet hier von Zelle zu Zelle über Gap Junctions statt. Glatte Muskulatur: In der glatten Muskulatur ist die Anordnung der kontraktilen Filamente ohne erkennbare Ordnung, die Muskelzellen kontrahieren wesentlich langsamer und unterliegen nicht dem Willen sondern dem vegetativen NS. Sie ist wichtiger Bestandteil aller Organe. Im Gegensatz zur quergestreiften Muskulatur sind Ihre Steuerungsprozesse differenzierter und eng in die jeweilige Organfunktion miteingebunden. Sie dient z.B. in Gefäßen der Regulierung des Blutdrucks, in den Bronchien der Einstellung des Luftströmungswiderstands, im Magen Darm Kanal und Urogenitaltrakt der Aufnahme von Nahrungsmitteln sowie dem Ausscheiden von Stoffen die bei der Verdauung und beim Stoffwechsel anfallen. Eine Erregungsübertragung findet hier ebenfalls (wie bei der Herzmuskulatur) über Gap Junctions statt. Z-Streifen fehlen und die Zellen bilden hier keine Sarkomere wie in Herz- und Skelettmuskulatur aus. Das funktionelle Äquivalent zu den ZStreifen sind die im Zellinneren an der Zellmembran liegenden Dense Bodies und Dense Areas die ähnlich wie die Z-Streifen aus α-Aktinin bestehen die dann zusammen mit Myosin die sog. Minisarkomere bilden. Glatte Muskelzellen enthalten ungefähr gleichviel Aktin pro Zellvolumen, aber dafür nur ein Fünftel des Myosinanteils von Herz- und Skelettmuskulatur. Außerdem enthält die glatte Muskulatur kein Troponin, anstelle des Troponin C fungiert Calmodulin (bindet 4 Ca2+) als Calciumsensor. Ein Ausfall oder pathologischer Befund der organspezifischen glatten Muskulatur erfordert meist ein rasches ärztliches eingreifen. Ein wesentlicher Unterschied der glatten Muskulatur gegenüber der quergestreiften Muskulatur sind die Myosinköpfe, die in der glatten Muskulatur erst durch den Calcium- Calmodulin-Komplexe aktiviert werden müssen, wobei die Myosinköpfe des Skelettmuskels immer aktiviert sind, es sei denn es wird in Abwesenheit von Calcium durch den TroponinTropomyosin-Komplex gehemmt. Das SR in den glatten Muskelzellen kann 7% des Zellvolumens ausmachen und wie im Herz- und Skelettmuskel Ca2+ speichern. Analog zu den T-Tubuli gibt es hier die Caveolae. Wie in der Skelettmuskulatur beruht die Kontraktion der glatten Muskulatur auf dem Übereinandergleiten der Aktin- und Myosin-Filamente, dem sog. Filament-Gleit- Mechanismus, welcher über die zyklische Bindung von Myosin (Querbrücken) an Aktin zustande kommt. Das die glatte Muskulatur sehr viel langsamer kontrahiert als der Skelettmuskel liegt hauptsächlich an der niederen Aktivität der glatt muskulären Myosin Isoform der ATPase (100-1000 x niedriger). Ein Vorteil ist jedoch das die Kraft Verteilung sehr viel ökonomischer ist als die des Skelettmuskels. Anders als die „klassischen“ erregbaren Zellen zeigen die glatten Muskelzellen eine große Variabilität der elektrischen Signale. Während glatte Muskeln von Blutgefäßen Beispielweise kein schnelles Aktionspotential ausbilden, sondern über steady-state Eigenschaften der Ionenkanäle den Calciumeinstrom regulieren, haben die Aktionspotentiale der glatten Muskelzellen des Magen-Darm-Trakts und der Blase eine regelmäßige oszillierende Form. Myogen ausgelöste AP findet man vor allem in der glatten Muskulatur vom Single Unit Typ (Einheitlich Kontraktionen). Die Aktionspotentiale entstehen in sog. Schrittmacherzellen (nicht wie beim Skelettmuskel über das α-Motorneuron) und werden über Gap Junctions weitergeleitet. Die Frequenz der Aktionspotentiale bestimmt die Kontraktionskraft. Eine Dehnung der glatten Muskulatur kann auch zur Öffnung Dehnungsabhängiger Kationenkanäle führen und somit die Frequenz der Aktionspotentiale und damit den Tonus erhöhen. Darauf beruht im Wesentlichen die Autoregulation in Blutgefäßen. Verglichen mit den Skelettmuskelfasern, Nervenfasern und Herzmuskelfasern ist das Ruhemembranpotential der glatten Muskelzellen (-50mV) etwas positiver, die Amplitude der Depolarisationswellen und Aktionspotentiale kleiner und die De- und Repolarisierung der Aktionspotentiale langsamer. Durch die fein zuregulierenden Aufgaben der glatten Muskulatur ist ersichtlich das die Regulation der Kontraktionen nicht wie bei den Skelettmuskelfasern über einen Calciumschalter ablaufen sondern viel mehr durch ein Signalnetz aus miteinander interagierenden, aktivierenden und relaxierenden Signalkaskaden. Von einem Ruhetonus ausgehend wird der Tonus der entsprechenden Muskulatur durch aktivierende Signale verstärkt oder durch hemmende Signale abgeschwächt. In den meisten glatten Muskelzellen führt eine Depolarisation der Membran bzw. ein Aktionspotential zu einer Erhöhung der zytoplasmatischen Ca2+ Konzentration die dann die Kontraktion auslöst. Die Kontraktionkraft wird außerdem durch eine Vielzahl von Neurotransmittern, von zirkulierenden und Gewebshormonen sowie von mechanischen und lokal-metabolischen Faktoren beeinflusst. Hormone und Neurotransmitter aktivieren spezifische Rezeptoren in der Zellmembran. Dadurch wird oft ohne Nennenswerte Änderung des Membranpotentials eine Kontraktion ausgelöst da Ca2+ aus intrazellulären Speichern Freigesetzt wird. Bei dieser sog. Pharmakomechanischen Kopplung kommt es außerdem zu einer sog. Ca2+ Sensitivierung. Die Intrazelluläre Calciumkonzentration wird dabei durch verschiedene Mechanismen geregelt. Calcium kann durch spannungsgesteuerte Calciumkanäle einströmen und ausgehend von einem Ruhemembranpotential von 40-70mV entstehen so Aktionspotentiale. Durch die Aktivierung von rezeptorgesteuerten unspezifischen Kationenkanäle der Zellmembran strömt ebenfalls Calcium in die glatte Muskelzelle, diese Kanäle die außer für Ca2+ auch für K+ und Na+ durchgängig sind werden unter anderen durch ACh, Noradrenalin, Histamin, Serotonin und ATP geöffnet. Dehnungsabhängige Kationenkanäle lassen ebenfalls K+, Na+ und Ca2+ passieren. Ca2+ wird aus dem Sarkoplasmatischen Retikulum freigesetzt. Dafür werden 2 unterschiedliche Ca2+ permeable Kanäle aktiviert, der eine durch Inositoltriphosphat (IP3), der andere durch Ca2+ Einstrom selbst (Ca2+ induziert Ca2+ Freisetzung durch Stimulation des Ryanodinrezeptors des SR). Calcium wird durch Ca2+-ATPasen des sarkoplasmatischen Retikulums und in der Plasmamembran aktiv aus dem Zytosol. In der Plasmamembran befinden sich auch der Na+/Ca2+ - Austauscher, der Calcium sekundär aktiv in den Extrazellulärraum transportiert (und Natrium im Gegenzug nach intrazellulär). Tab. 1 Charakteristika von Skelett-, Herz- und glatter Muskulatur. Charakteristikum Skelettmuskelfaser Herzmuskelfaser Dicke Länge Kern 40-100 µm bis 20 cm viele Kerne, membranständig parallel, Bildung von Sarkomeren 10-20 µm 100-150 µm ein Kern, zentral Anordnung der kontraktilen Elemente Nervale Versorgung Erregungsübertragung von Zelle zu Zelle somatisches Nervensystem nein Glatte Muskelfaser 5-10 µm 30-200 µm ein Kern, zentral parallel, Bildung von gitterartiges Sarkomeren Netzwerk, keine Sarkomeren vegetatives vegetatives Nervensystem Nervensystem über Gap Junctions über Gap Junctions Ein großer Unterschied der hier klar wird ist das die glatte Muskulatur sehr viel differenzierter reguliert wird als die Quergestreifte Muskulatur obgleich die ungeordnete Struktur der glatten Muskulatur im Gegensatz zum parallel angeordnetem Quergestreiften Muskel etwas anderes vermuten lässt. Zwar ist der Mechanismus mit dem die Myosinköpfe an die Aktinfilamente binden im Grundsatz gleich, jedoch werden sie offensichtlich durch verschiedene Prozesse gesteuert. Angefangen bei der Differenz zwischen der Willkürmotorik (somatisches NS) der Skelettmuskulatur verglichen mit der vegetativen Steuerung der glatten Muskulatur, der schnellen und relativ ungenauen Kontraktionsfähigkeit der Skelettmuskulatur und der langsamen und sehr differenzierten, ausdauernden Kontraktionsfähigkeit der glatten Muskulatur gehen die Differenzen bis hin zum Aktivierungszustand der Myosinköpfe die bei glatten Muskelzellen erst durch den Calmodulin-Ca2+ Komplex aktiviert werden müssen. Der Calciumfluß in den unterschiedlichen Zellen, und damit die Erregung bzw. Kontraktion der selbigen ist ebenfalls unterschiedlich reguliert. Wobei der Skelettmuskel über Protein zu Protein Interaktion (DHP-Rezeptor und Ryanodinrezeptor) den Calcium Einfluss in das Zytoplasma reguliert, wird im glatten Muskel dasselbe über Spannungsabhängige Calciumkanäle, Hormon Rezeptoren und andere gesteuert, was wiederum zu einer sehr viel differenzierten Steuerung der Mechanismen führt. Daher ist abschließend zu sagen das beide Mechanismen das gleiche Ziel Verfolgen (die Kontraktion, bzw. Steuerung der Muskulatur), jedoch durch ihre unterschiedlichen Aufgaben die differenzierten Mechanismen zur Reizweiterleitung und Steuerung der Muskulatur benötigen.



![(Microsoft PowerPoint - muskel16 [Kompatibilit\341si m\363d])](http://s1.studylibde.com/store/data/002925691_1-db788b0e9203185721e383e63e06be88-300x300.png)