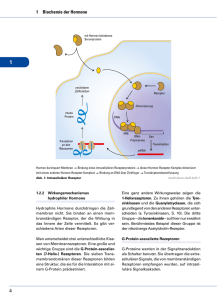
Hormone= Botenstoffe
Werbung
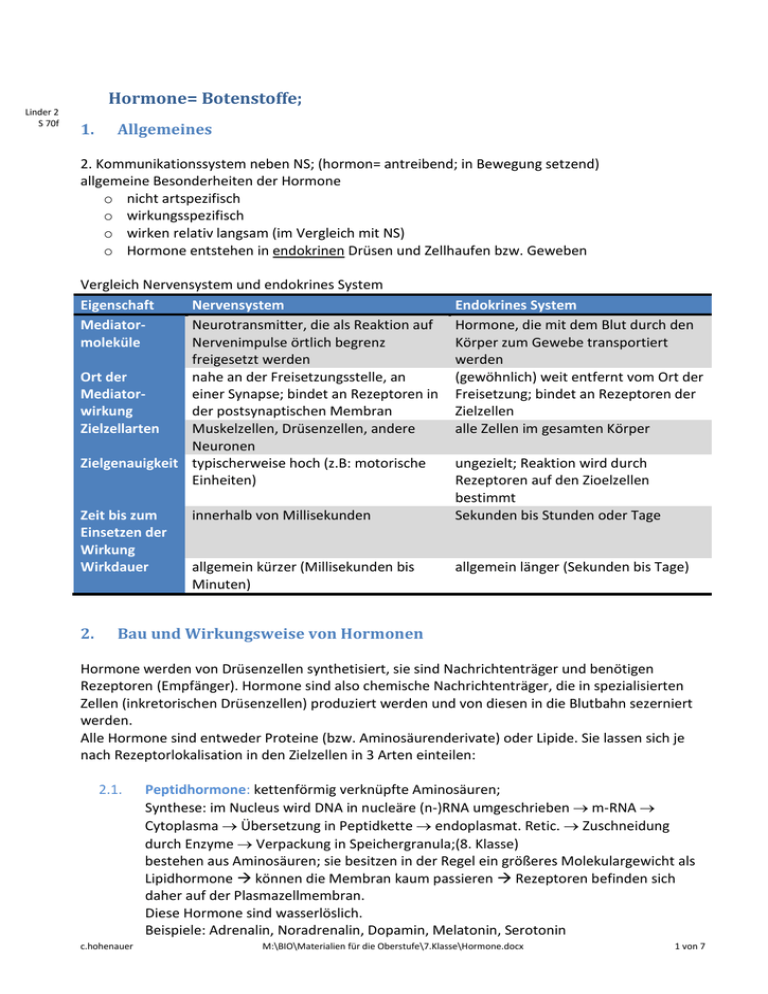
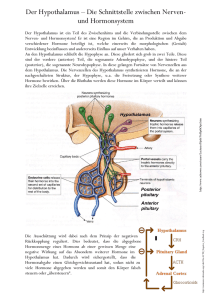
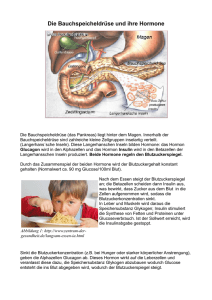
Linder 2 S 70f Hormone= Botenstoffe; 1. Allgemeines 2. Kommunikationssystem neben NS; (hormon= antreibend; in Bewegung setzend) allgemeine Besonderheiten der Hormone o nicht artspezifisch o wirkungsspezifisch o wirken relativ langsam (im Vergleich mit NS) o Hormone entstehen in endokrinen Drüsen und Zellhaufen bzw. Geweben Vergleich Nervensystem und endokrines System Eigenschaft Nervensystem MediatorNeurotransmitter, die als Reaktion auf moleküle Nervenimpulse örtlich begrenz freigesetzt werden Ort der nahe an der Freisetzungsstelle, an Mediatoreiner Synapse; bindet an Rezeptoren in wirkung der postsynaptischen Membran Zielzellarten Muskelzellen, Drüsenzellen, andere Neuronen Zielgenauigkeit typischerweise hoch (z.B: motorische Einheiten) Zeit bis zum Einsetzen der Wirkung Wirkdauer 2. innerhalb von Millisekunden allgemein kürzer (Millisekunden bis Minuten) Endokrines System Hormone, die mit dem Blut durch den Körper zum Gewebe transportiert werden (gewöhnlich) weit entfernt vom Ort der Freisetzung; bindet an Rezeptoren der Zielzellen alle Zellen im gesamten Körper ungezielt; Reaktion wird durch Rezeptoren auf den Zioelzellen bestimmt Sekunden bis Stunden oder Tage allgemein länger (Sekunden bis Tage) Bau und Wirkungsweise von Hormonen Hormone werden von Drüsenzellen synthetisiert, sie sind Nachrichtenträger und benötigen Rezeptoren (Empfänger). Hormone sind also chemische Nachrichtenträger, die in spezialisierten Zellen (inkretorischen Drüsenzellen) produziert werden und von diesen in die Blutbahn sezerniert werden. Alle Hormone sind entweder Proteine (bzw. Aminosäurenderivate) oder Lipide. Sie lassen sich je nach Rezeptorlokalisation in den Zielzellen in 3 Arten einteilen: 2.1. c.hohenauer Peptidhormone: kettenförmig verknüpfte Aminosäuren; Synthese: im Nucleus wird DNA in nucleäre (n-)RNA umgeschrieben → m-RNA → Cytoplasma → Übersetzung in Peptidkette → endoplasmat. Retic. → Zuschneidung durch Enzyme → Verpackung in Speichergranula;(8. Klasse) bestehen aus Aminosäuren; sie besitzen in der Regel ein größeres Molekulargewicht als Lipidhormone können die Membran kaum passieren Rezeptoren befinden sich daher auf der Plasmazellmembran. Diese Hormone sind wasserlöslich. Beispiele: Adrenalin, Noradrenalin, Dopamin, Melatonin, Serotonin M:\BIO\Materialien für die Oberstufe\7.Klasse\Hormone.docx 1 von 7 (Aminosäurenderivate); Proteinhormone: Vasopressin, Oxytocin, Insulin 2.2. Steroidhormone: kleiner als Peptide, gut fettlöslich; können aufgrund ihrer Fettlöslichkeit gut durch die Zellmembran diffundieren binden daher an Rezeptoren, die sich im Zellinneren befinden. Beispiele: Steroidhormone (Glucocorticoide, Mineralcorticoide, Sexualhormone); Bsp.: Cortisol, Östradiol, Aldosteron 2.3. niedermolekulare Schildrüsenhormone T3 und T4 werden aus der Aminosäure Tyrosin durch Anfügung von Jod gebildet; sie sind ebenfalls fettlöslich Sowohl Steroid- als auch Schilddrüsenhormone können oral eingenommen werden—sie werden im Verdauungstrakt nicht gespalten und passieren leicht die Darmauskleidung, da sie fettlöslich sind. Insulin (und auch andere Protein. und Peptidhormone) dagegen würde von den Enzymen bei der Verdauung gespalten werden und müssen daher injiziert werden. Wirkungsweise von Hormonen 1. Wasserlösliche Hormone: werden von Rezeptor auf Zelloberfläche der Zielorgane erkannt und gebunden → um diese Information in Reaktion von Zellorganellen umzusetzen bedient sich die Zelle verschiedener Botenstoffe = second messengers: 3 wichtige Typen o Kalzium: einfachster messenger. Wenn es nach Membranpotentialänderung in Zelle eindringt erhöht sich Ca-Konz. Das ermöglicht Reaktionen wie Kontraktion der Myofibrillen, Freisetzung von Neurotransmittern aus Synapsen. o Zyklisches Adenosinmonophosphat, cAMP: Derivat von ATP. Für Peptid-Hormone wichtig! Der Membranrezeptor gibt Konformationsänderung an ein GS-Protein (stimulierendes GTPbindendes, regulatorisches Protein) im Zellinneren weiter, das durch Guanosintriphosphat (GTP) aktiviert wird. Daraufhin stimuliert das G-Protein die Adenylatcyklase, die ATP in cAMP umwandelt. cAMP aktiviert eine Proteinkinase (= Enzym welches andere Zellproteine phophoryliert); dadurch werden diese Proteine aktiviert (oder aber auch inaktiviert) und lösen dann physiologische Reaktionen aus. Nach einer kurzen Zeitspanne inaktiviert das Enzym Phosphodiesterase das cAMP. (Choleratoxin hemmt Abschalten von Gs—dadurch bleiben sie in aktivem Zustand—deshalb bleibt die cAMP Konzentration sehr hoch—die Chloridionen werden aus dem Zellen in den Darm gepumpt—Wasser und Na+ folgen nach extremer Durchfall; Keuchhustentoxin verhindert Hemmung von Adenylatcyclase durch G, Koffein hemmt Abbau von cAMP). o Phosphoinositol, IP3: ähnlich wie cAMP-System, Eigentlicher Wirkstoff ist letztlich das Inositoltriphophat (IP3), das aus dem ER Ca2+ freisetzt. 2. Fettlösliche Hormone: (Östrogene, Progesteron, Glucocorticoide) und Schilddrüsenhormone wirken auf die Genexpression. Sie müssen in die Zelle eindringen, um ihre Wirkung im Zellkern zu entfalten. Die Rezeptoren dieser Hormone sind DNA-bindende Proteine mit metallbindenden Fingern. Die Bindung eines Steroid- oder Schilddrüsenhormons an den Rezeptor wandelt diesen in einen Transkriptionsverstärker um; spezifische Gene werden nun an oder abgeschaltet (dh. exprimiert oder nicht) * relativ langsamer Weg c.hohenauer M:\BIO\Materialien für die Oberstufe\7.Klasse\Hormone.docx 2 von 7 3. Wichtige Hormonproduzenten 3.1.Hypothalamus hormonelle Schaltzentrale im Gehirn; produziert mind. 9 Hormone; vermittelt Signale vor allem an Hypophyse (s.u.); Hauptverbindung zwischen NS und endokrinem System Man unterscheidet Releasing- und Inhibiting-Hormone des Hypothal., z.B. TRH = ThyrotropinReleasing-Hormon (regt in Hypohphyse Bildung von Thyrotropin an = TSH = Thyreoideastimul. Hormon Die Hormone von Hypothalamus und Hypophyse spielen eine wichtige Rolle bei praktisch allen Aspekten des Wachstums, der Entwicklung und des Stoffwechsels. 3.2. Hypophyse erbsenförmige Struktur an Unterseite des Zwischenhirns; 2-geteilt: 1. Neurohypophyse =neuraler Teil = Hinterlappen Produktion von Vasopressin (regt Niere zur Resorption von Wasser an) und Oxytocin (Induktion der Wehen); Die Hormone werden in NZ gebildet, deren Somata im Hypothalamus liegen; 2. Adenohypophyse =drüsiger Teil = Vorderlappen: 6 wicht. Hormone o Wachstumshormon: GH; Somatotropin; artspezif. (tier. wirkt nicht); bei Erwachsenen helfen diese Hormone die Muskelmasse und Knochenmasse zu erhalten; bei Überschuß Akromegalie (oft Tumor; unverknöcherte Teile des Skeletts, Zunge, Ohren, Lippen); regt in Leber Bildung von Wachstumsfaktoren an o Gonadotropine: LH = Lutropin (Bild. d. Gelbkörpers), FSH = Follitropin (Reifung); regulieren Fkt. der Ovarien und Hoden; Abgabe wird durch LHRH (Gonadoliberin) aus Hypoth. gesteuert; o Prolactin: Milchproduktion; alleine geringe Wirkung—erst in Kombination mit Östrogenen, Progesteron und anderen Hormonen; Entwicklung der Brust während Schwangerschaft; bei Männern keine Funktion bekannt, bei Überproduktion Impotenz bzw. Ausbleiben der Menstruation; Empfindlichkeit der Brust unmittelbar vor Einsetzen der Menstruation kann durch Prolactinerhöhung verursacht sein; Dopamin fungiert als Prolactin- Inhibiting – Hormon (PIH)—> hemmt die Freisetzung von Prolactin ; Saugreiz an Brustwarze führt zu Dopaminhemmung – vermehrt Prolaktin – bei schwangeren Frauen 20x mehr als sonst o Schilddrüsenstimulierendes Hormon: TSH = Thyreotropin; Zusammenhang vergrößerte Hypophyse - Kropf; Mangel → Kretinismus; Myxödem; Überschuß → Basedow) o Adrenocorticotropes Hormon: ACTH = Kortikotropin; regul. Hormonproduktion der Nebennieren. 3.3. Schilddrüse produziert Hormone, die den Grundumsatz kontrollieren; schmetterlingsförmig, liegt direkt unterhalb des Kehlkopfes; sehr stark von Kapillaren durchzogen; Schilddrüse ist die einzige endokrine Drüse, die ihr Sekretionsprodukt in großen Mengen speichern kann( Bedarf für 100 Tage) • Thyroxin = Tetrajodthyronin(T4) (für Therapie; läng. Halbwertszeit, leichter zu dosieren), und • Trijodthyronin (T3): erhöhen den GU; enthalten Jod, das mit der Nahrung (Meersalz, Meerestiere, jodiertes Kochsalz) aufgenommen wird (bei Fieber und Schilddrüsenüberfunktion wird mehr gebraucht!). Thyroxin ist wahrscheinlich Vorstufe zu T3 und wird an der Zielzelle aus T4 durch Entfernung eines Jodions hergestellt. Ein Kropf (Struma) ist eine Vergrößerung der Schilddrüse. Ursache kann Jodmangel sein (oder entzündliche Schilddrüsenzerstörung uam)⇒ Erhöhung der TSH-Ausschüttung und darauf folgend Vermehrung der Follikelzellen der Schilddrüse. c.hohenauer M:\BIO\Materialien für die Oberstufe\7.Klasse\Hormone.docx 3 von 7 • Diese Hormone benötigen keine intrazellulären Rezeptorproteine sondern beeinflussen direkt die Transkription in den Mitochondrien. Sie erhöhen den Sauerstoffverbrauch und vermehren mit verstärktem Energieumsatz auch die Wärmeproduktion. Außerdem beeinflussen sie die Wirksamkeit anderer Hormone (fördern Insulin, Glukagon, STH und Adrenalin); außerdem Erhöh. der Herzfrequenz + Kontraktilität Fördern Wachstum und Reifung (vor allem von Gehirn und Knochen – wirken auf Hypophyse (Somatotropin)). Ein Mangel bei Neugeborenen führt daher zu Wachstums- und Reifungsrückstand (Zwergwuchs, verzögerte Sexualentwicklung) und zu Störungen im ZNS (Intelligenzdefekte, Krampfanfälle): Kretinismus. Behandlung innerhalb der ersten 6 Monate kann zu Verbesserung führen. Morbus Basedow: Autoimmunerkrank.; AK mit Thyreotropin-Wirkung – ständ. Ausschüttung von Hormon ohne Regelung; Hervortreten der Augen durch Vergröß. d. Fettwegebes hinter Auge (AK-Reaktion) Calcitonin: reguliert Calciumstoffwechsel; CT erniedrigt den CA-Gehalt des Blutserums durch Wirkung auf Knochen und Niere: es hemmt im Knochen die durch Parathormon (aus Nebenschilddrüse) geförderte Osteoklastentätigkeit (Abbau von Knochen zur Gewinnung von freiem Ca) und erhöht an der Niere die Ausscheidung von Ca.; stimuliert Osteoblasten 3.4. Nebennieren: • • Mark: Adrenalin: bes. Versorgung der Organe, Bereitstellung von Fettsäuren, Glucose Rinde: bildet lebenswichtige Steroidhormone o Glucokortikosteroide: regulieren Stoffwechsel und Stressabwehr Kortisol ,Kortison: erhöht Appetit, reguliert Blutdruck, ausgewogener Ernährungszustand; erhöht Glucosekonzentration im Blut, verstärkt Magensaftproduktion (bei hoher Dosierung daher Gefahr von Magengeschwüren), verzögert Wasserausscheidung; wirken antientzündlich und antiallergisch (z.T. wegen der Hemmung der Proteinsynthese und der Lymphozytenbildung, z.T. wegen des Hemmeffekts auf die Histaminfreisetzung und wegen der Stabilisierung der an der Phagozytose beteiligten Lysosomen) o Mineralkortikosteroide Aldosteron: fördert Resorption von Salzen in der Niere ⇒ Regulation des Blutdrucks; fördert Ausscheidung von Kalium durch Urin; In der Schwerathletik werden manchmal synthetische, anabol wirksame Steroide (Anabolika) mit der Absicht verabreicht, die Muskelbildung zu vermehren. 3.5. Gonaden: = keimdrüsen (also Ovarien und Testes) • Östrogene: sind für Entwicklung der weiblichen Geschlechtsmerkmale von Bedeutung (aber nicht so wie Androgene für Männer); sind Steroidhormone; Bildungsorte: Ovar, Plazenta, Nebennierenrinde und Leydigsche Zwischenzellen des Hodens. Dazu gehören: Östradiol, Östron,. o Uterus: fördern Proliferation und Kontraktion o Vagina: Verdickung der Schleimhaut, Abstoßung glykogenhaltiger Epithelzellen (vermehrte Milchsäureproduktion durch Bakterien - Infektionsschutz) o Zervix: Konsistenz des Schleims (flüssiger) o Befruchtungsvorgang: Wanderungsgeschwindigkeit des Eies und Vorbereitung der Spermien auf das Eindringen. o Daneben Einfluss auf Blut (Erhöhung der Gerinnungsfähigkeit - Pille!), Niere (Wasserrückhaltung - lokale Ödeme - östrogenhaltige Kosmetika zur Hautstraffung), Knochen (Bremsung des Längenwachstums), Haut (wird dünner und weicher, Verminderung c.hohenauer M:\BIO\Materialien für die Oberstufe\7.Klasse\Hormone.docx 4 von 7 der Talgdrüsen und Vermehrung der Fettablagerung in der Unterhaut), ZNS (Sexuelles und soziales Verhalten) • Gestagene: wichtigstes Hormon ist Progesteron (während der Gelbkörperphase sezerniert), Hauptaufgabe ist Vorbereitung des Genitaltraktes der Frau für die Aufnahme und Reifung des befruchteten Eies und Aufrechterhaltung der Schwangerschaft. Bildungsort sind Gelbkörper, Follikel, Plazenta und auch beim Mann die Nebennierenrinde. Für fast alle Wirkungen ist ein vorhergehender oder gleichzeitiger Einfluß von Östradiol nötig. o Uterus ist Hauptzielorgan (Schleimhautaufbau, Gefäßversorgung, Glykogengehalt). o Zervix: macht Schleim für Spermien undurchdringbar o Brust: Entwicklung des Milchgangsystems o ZNS: hohe Dosen wirken anästhetisch, fördert Bereitschaft für epileptische Anfälle, thermogener Effekt - führt zur Erhöhung der Basaltemperatur und ist wahrscheinlich Ursache für Verhaltensstörungen und Depressionen vor der Menstruationsblutung und gegen Ende der Schwangerschaft • Androgene: Testosteron, 5-α-Dihydrotestosteron (DHT); Funktionen: Geschlechtsdifferenzierung, Samenbildung, Geschlechtstrieb beim Mann; Bildungsorte: Hoden, Ovar, Nebennierenrinde; Testosteron kann auch zu Östradiol umgebaut werden. Regelung erfolgt durch LH und FSH, die beim Mann kontinuierlich ausgeschüttet werden (hängt davon ab ob frühkindlich T auf ZNS gewirkt hat oder nicht). T steuert auch Ausbildung der sekundären männlichen Geschlechtsmerkmale (Genitalwachstum, Behaarungstyp, Körperbau, Kehlkopfgröße (Stimmbruch), Talgdrüsenaktivität (Akne)). T hat fördernden Effekt auf Blutbildung und wirkt anabol (stärker entwickelte Muskulatur bei Männern) und beeinflusst bestimmte Verhaltensweisen wie Aggressivität. Eine Überproduktion von Androgenen oder eine künstliche Testosterongabe kann zur Vermännlichung des weiblichen Organismus führen. 3Pankreas, Darm regulieren Verdauung und Verwertung der Nahrung Pankreas: Insulin (senkt Blutzucker), Glucagon (hebt Blutzucker); Regulation des Stoffwechsels von KH, Proteinen, Fetten Darm bildet Sekretin, Cholecystokinin; fördern Freisetzung von Galle und Verdauungssäften aus Pankreas 4. Steuerung von Körpervorgängen durch Hormone am Beispiel Blutzuckerspiegel und weiblicher Zyklus 4.1.Steuerung des Blutzuckerspiegels Regulation des Blutzuckergehaltsdurch die Pankreas (exokrine und endokrine Drüse; 99% sind Acini- Bläschen, welche Verdauungsenzyme herstellen; zwischen diesen Zellen liegen die Langerhanschen Inseln-- produzieren Insulin(Betazellen) und Glucagon (Alphazellen). Insulin senkt Blutzuckerspiegel (Förderung der Speicherung und Oxidation) Glucagon hebt den Blutzuckerspiegel. Außerdem hat Insulin anabole Wirkung mit Effekten auf Wachstum und Differenzierung von Zellen und Geweben. Steuerung der Sekretion Die Insulin-Freisetzung wird vor allem durch Anstieg der Glukose-Konzentration im Blut gefördert. Daneben gibt es allerdings auch noch andere Mechanismen: hohe Fettsäure- ,Aminosäure- und Ketonkörper-Spiegel im Blut c.hohenauer M:\BIO\Materialien für die Oberstufe\7.Klasse\Hormone.docx 5 von 7 gastrointestinale Hormone Acetylcholin als Anreger der Verdauung Die β-Zelle der Pankreas (Orte der Insulinproduktion) nimmt Glukose auf und baut sie durch Atmung ab, wobei ATP entsteht. Der erhöhte ATP-Spiegel führt zur Blockade eines KaliumKanalproteins bis zur Depolarisation der Zelle. Nun strömt Ca in die Zelle ein, was zu einer Ausschüttung der Insulin-Vesikel führt. Diese gelangen übers Blut zur Leber (daneben muss es aber noch andere Wege geben!). Antagonistisch wirken: • Somatostatin • Adrenalin • Noradrenalin Wege und Abbau des Insulins im Körper Glukose gelangt aus dem Darm ins Blut und damit zur Leber – da diese noch nicht durch Insulin umgestellt ist, fließt sie weiter über Herz und Aorta zum Pankreas. Dort führt sie zur Ausschüttung von Insulin, das zur Leber gelangt, wo 50% des Insulins wirken (und anschließend abgebaut werden). Der Rest bindet an Insulin-Rezeptoren in der Peripherie. Der Abbau erfolgt in Leber, Niere und Muskulatur mit einer Halbwertszeit von 5 Minuten. Linder 2 S 74f Linder 2 S 97f Diabetes mellitus Hierbei ist zu wenig Insulin vorhanden. Folge ist einer permanent zu hoher Blutzuckerspiegel. Trotz des hohen Zuckerspiegels sind viele Zellen nicht in der Lage, die Glukose aufzunehmen (Sie benötigen eben auch Insulin). Durch das Überwiegen der dem Insulin antagonistischen Hormone kommt es zu einer vermehrten Proteolyse mit Folge eines erhöhten Harnstoffspiegels und einer negativen Stickstoffbilanz („Muskelschwund“). Da Insulin das einzige Hormon ist, das Fett in den Zellen hält, führt ein Insulinmangel zu erhöhtem Fettabbau, was in Folge zu einer Erhöhung der Zahl von Ketonkörpern im Blut führt – metabolische Azidose (Ketonkörper sind Säuren!), die sich durch Abatmung von Aceton bemerkbar macht. Wegen der osmotischen Aktivität der Glukose im Urin kommt es zu einer hohen Ausscheidung von Flüssigkeit und Elektrolyten. Als sekundäre Folgen gelten Erkrankungen, die sich nach vielen Jahren diabetischer Stoffwechsellage ergeben können. Dazu zählen Hyperlipoproteinämie, ein erhöhtes Risiko für Arteriosklerose und diabetische Neuropathien. • Diabetes mellitus Typ I = juveniler Diabetes absoluter Insulinmangel auf Grund einer Zerstörung oder Ausschaltung der B-Zellen des Pankreas. Ursachen: Autoimmunreaktion?, Entnahme des Pankreas (z.B. tumorbedingt), Pankreatitis Therapie: lebenslängliche Insulingabe • Diabetes mellitus Typ II = Altersdiabetes Bei Gesunden liegen Insulin-Rezeptoren im Überschuss vor – sind einige Rezeptoren besetzt, gibt es schon einen maximalen Insulin-Effekt. Beim Übergewichtigen scheint die Anzahl der Rezeptoren (reversibel) herunterreguliert zu werden. Therapie: im Vordergrund diätetische Maßnahmen, Abmagerungskuren, körperliche Betätigung – weil oft unrealistisch dann doch Medikamente (Insulin, Glyburid). Obwohl TypII-Diabetiker Insulin brauchen, haben viele eine ausreichende Menge (oder ein Zuviel) an Insulin im Blut, bei diesen Patienten sind die Zielzellen wegen Herabregulierung der Insulinrezeptoren viel weniger empfindlich für Insulin. 4.2.Der weibliche Zyklus kann in 3 Phasen eingeteilt werden (wenn man vom Uterus ausgeht) 1. Proliferationsphase: beginnt mit Ende der Blutung; Aufbau der Uterusschleimhaut, am Ende Ovulation c.hohenauer M:\BIO\Materialien für die Oberstufe\7.Klasse\Hormone.docx 6 von 7 Details: FSH fördert im Ovar das Reifen von Follikeln. Zellen, die den Follikel umgeben produzieren Androgene, die durch Aromatase in Estrogene umgewandelt werden. Der steigende Estrogenspiegel hemmt die Ausschüttung von FSH und LH. Der sehr hohe Spiegel an Estrogen, der kurz vor der Ovulation erreicht wird, förder die LH-Sekretion kurzfristig (noch nicht geklärt). Etwa 24h nach diesem Gipfel kommt es zum Eisprung 2. Sekretionsphase: aus Follikel entsteht Gelbkörper, der Progesteron und Estrogen produziert; wird Eizelle befruchtet, so beginnt am 6. Tag die Einnistung in den Uterus. Wird sie nicht befruchtet folgt die Blutung Details: Der Gelbkörper produziert etwas Estrogen aber vor allem Progesteron (Wirkung s.o.). Beide Hormone hemmen LH. Durch den sinkenden LH-Spiegel geht der Gelbkörper langsam zugrunde, was zur Abnahme seiner Hormone führt. Wurde das Ei befruchtet, so produziert das Chorion (Embryonalhülle) ab dem 8. Tag nach der Befruchtung Humanchoriongonadotropin (hCG), das den Gelbkörper vor der Degeneration rettet. hCG ist jenes Hormon, das bei Schwangerschaftstests für zu Hause nachgewiesen wird. 3. Menstruationsphase Auf diese Abnahme reagieren die Gefäße der Uterusschleimhaut mit einer Vasokonstriktion, was zu Minderdurchblutung führt (=Ischämie). Die absterbende Schleimhaut wird abgestoßen. Wirkung der Pille: Durch sie ist der Spiegel an Estrogenen und Gestagenen erhöht, was zu einer Hemmung von LH und FSH führt. Dadurch bleibt der physiologische Anstieg von Estrogen in der ersten Hälfte des Zyklus aus. Da sein Spiegel dauernd erhöht ist, kommt es nicht zum LH-Gipfel und damit auch nicht zur Ovulation. Das Gestagen verhindert durch eine Verdickung des Zervixschleims zusätzlich das Eindringen der Spermien in den Uterus. Nebenwirkungen z.B. erhöhtes Thromboserisiko, evt. Gewichtszunahme (Einlagerung von Wasser). Sportlerinnen-Trias: gestörtes Essverhalten, Amenorrhoe und Osteoporose Am Beginn steht meist der Zwang Gewicht zu verlieren. Amenorrhoe kommt durch Mangel an Gonadotropin-RH zu Stande, was wahrscheinlich mit dem niedrigen Körperfettgehalt zusammenhängt. Weil Östrogene aber auch den Knochen helfen Ca zu erhalten, sind chronisch niedrige Östrogenspiegel mit dem Verlust der Knochendichte verbunden („alte Knochen in jungen Frauen“). Im Gegensatz zum Menschen und anderen Primaten kommt es bei anderen Säugern nicht zur Menstruationsblutung – stattdessen wird die Uterusschleimhaut resorbiert = östrischer Zyklus. Während der Proliferationsphase kann etwas Blut (aus der dicken Schleimhaut) austreten. Beim monöstrischen Zyklus (z.B. Bärin) wird Weibchen einmal im Jahr fruchtbar, beim diöstrischen Zyklus (z.B. Hündin) zweimal. c.hohenauer M:\BIO\Materialien für die Oberstufe\7.Klasse\Hormone.docx 7 von 7