Document
Werbung
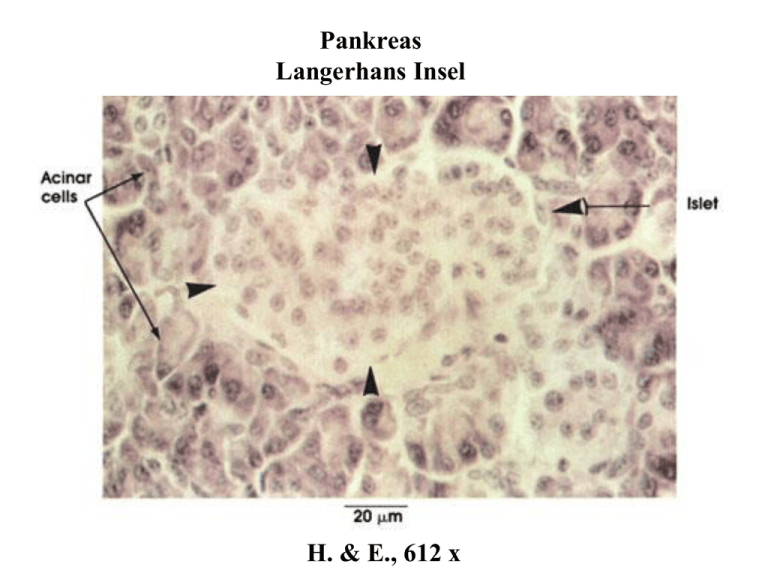
Pankreas Langerhans Insel H. & E., 612 x Frederick Grant Banting 1891- 1941 Toronto University John James Richard Macleod 1876 - 1935 Toronto University Pharmakologie der Blutzuckerregulation Insulindosierung (IU) •1 mg Altinsulin = 28 IU •1BE (12g Kohlenhydrate) 1IU •1BE erhöht BZ um 2 mmol/l •Tagesbedarf durchschnittlich 0,7 IU/kg Nebenwirkungen •Hypoglykämischer Zwischenfall •Lipodystrophie – selten •Insulin Allergie = selten •Hypokaliämie (nach iv Gabe) Präparat Wirkungs -dauer (h) Kommentar Insulin lispro Insulin aspart Insulin glulisin 2-4 SpritzEssabstand =0 Normalinsulin = Altinsulin 5–8 SpritzEssabstand = 0,5–1 h NPH-Insulin NPL-Insulin NPA-Insulin 18–24 Zusatz = Protamin Insulin lente Zusatz = Zink Insulin detemir 20 Plasmaprotei n-bindung Insulin ultralente 20-36 Zinkkristalle Insulin glargin 24-36 pH der Lösung = 4 Mit steigender Dosis nimmt auch die Wirkdauer zu! Haltbare Fertig-Kombinationen Humanes Mischinsulin: Mischinsulinanaloga: Kombi. aus NPH Insulin und Normal-Insulin. Lispro und NPL-Insulin Aspart-Insulin und NP-Aspart-Insulin Nicht mischbar: (Ultra)Kurz-wirksames Insulin und Glargin (pH = inkompatibel) Nicht mischbar: (Ultra)Lente und Normal-Insulin (Spritz-Essabstand wird länger) Orale Antidiabetika Sulfonylharnstoff-Derivate 1. Angriffspunkt = Untereinheit des ATP-empfindlichen Kalium-Kanals der -Zelle Insulinfreisetzung aber: sukzessiver Wirkungsverlust (reversibel, Down-Regulation von SUR1) 2. Fortgesetzte Anwendung: Insulinresistenz (= Insulinspiegel , BZ) 3. Sinken des zirkulierenden Glucagons 1., 2., 3. Sinken des BZ-Spiegels– Verlust der Wirksamkeit möglich Nebenwirkungen Hypoglykämie: Symptome abhängig vom Lebensalter Andere Nebenwirkungen (selten) Ausschlag Alkoholunverträglichkeit Leukopenie u.a. Blutbildveränderungen Hepatopathie (Übelkeit, Ikterus) Kontraindikation •Schwangerschaft Leber- und Niereninsuffizienz (Dosierungsprobleme) Metformin, ein Biguanid Angriffspunkt – Mitochondrienmembran, bevorzugt in der Leber Aktivierung der AMP-abhängigen Proteinkinase Gluconeogenese , Fettsäuresynthese , Fettsäureoxidation, Glykolyse Verwertung der Brenztraubensäure gehemmt Rückstau von Milchsäure Mechanismen der Blutzucker-Senkung: Hemmung der Glukoneogenese in der Leber, verbesserte Glucoseverwertung im Muskel Effekte: 1. Euglykämie 2. Insulinsparend 3. Infarktprophylaxe 4. VLDL, Plasmatriglyzerid Nebenwirkungen •Übelkeit, metall. Geschmack, Diarrhoe •Lactatazidose Max. Effekt nach 12 Wochen Kombinierbar mit Sulfonylharnstoff, Metformin Nicht kombinierbar mit Insulin. NW Reversible Leberschäden (TA = KI) GW Oedemeneigung Hb-Abfall. KI Herzinsuff (Kombi mit Insulin) Leberschäden Lipidsenker Angriffspunkte und Wirksamkeit Angriffspunkt Stoffgruppe HMG-CoA-Reduktase Statine Enterohepatischer Kreislauf der Gallensäuren PPAR Leberstoffwechsel Hemmung der Lipolyse Cholestyramin, Colestipol Fibrate Nikotinsäure, Acipimox Ezetimibe Cholesterintransport am Darmepithel Kombinationstherapie LDL-C Abfall um mehr als 50% Partner: Statin + Anionenaustauscherharz Simvastatin + Ezetimibe +/- Fenofibrat Statin + Nikotinsäure Abfall des LDL-C 20-55% Zunahme von HDL-C 10% 20% 4% ? 25% 5% 15 – 30% 20% unbekannt Statine = Pilzprodukte Kompetitive Hemmung der HMG-CoA-Reduktase, einem Schlüsselenzym in der Cholesterinbiosynthese Vertreter (gereiht nach Affinität für HMG-CoA-Reduktase) Pravastatin, Lovastatin < Simvastatin < Atorvastatin < Rosuvastatin Effekte 1. Reduzierte Cholesterinsynthese in der Leber ... LDL-Rezeptoren LDL-Aufnahme 2. VLDL-Synthese Triglyzeride Metabolismus der Statine Orale Gabe (am besten abends) First-pass effect: Aufnahme in Leberzelle durch OATP2, Abbau durch CYPs und Glucuronyltransferase 5-20% der Dosis erreicht die systemische Zirkulation (Gefahr von tödlichen Zwischenfällen durch Enzym-, Transporthemmung = Interaktionen) Kurze Halbwertszeit (1-4hr), Ausnahme: Ator-, Rosuvastatin Verträglichkeit = gut. Nebenwirkungen 1. Muskelschmerzen, besonders unter Belastung 2. Statin-Myopathie Risiko der Rhabdomyolyse (Inzidenz gering <0.1%, Lebensgefahr) Symptome wie beim grippalen Infekt Zunehmende Schmerzen, Abgeschlagenheit Serum-Creatinkinase, Myoglobinurie Akutes Nierenversagen Risikozunahme durch Wechselwirkung mit anderen Mitteln pharmakokinetisch OATP2: Gemfibrozil CYP3A4: Azol-Antimykotika, Makrolid-Antibiotika, HIV-Protease-Inhibitoren, Ciclosporin, Nefazodon Glucuronidierung: Gemfibrozil pharmakodynamisch Cholesterinsynthese: Nikotinsäure Wenn Kombination mit einem der Mittel notwendig: Statin-Dosis niedrig halten = = ein Viertel der maximal empfohlenen Dosis 3. KI = Schwangerschaft. 4. Hepatotoxizität = sehr selten Fibrate, Liganden des PPAR (Peroxisomen-ProliferatorAktivator-Rezeptor ) Vertreter: Fenofibrat, Bezafibrat, Gemfibrozil Aktivierung von PPAR in Leberzellen Fettsäureoxidation apoC VLDL LPL Fenofibrat apoA HDL Abnahme des LDL = sekundär } Indikationen Typ II Diabetes (HDL, Triglyzeride) Wenn Kombi. mit Statin: Fenofibrat Typ IIb Hyperlipoproteinämie (LDL-C, Triglyzeride) Hypertriglyzeridämie Verträglichkeit = gut Gastrointestinale Störungen, (schwach leberschädlich) Relative Kontraindikation= Niereninsuffizienz Risiko für Entstehung von Gallensteinen KI = Schwangerschaft und Kindesalter Thyreostatika: Angriffspunkte in Synthese und Freisetzung des Schilddrüsenhormons Hemmstoffe der TPO Thioharnstoffpräparate Präparat Halbwertszeit Aufsättigung Propylthiouracil (PTU) 2 Std. Nein Thiamazol (= 6-13 Std. Ja (4-5* Erhaltungsdosis) Methimazol) Carbimazol 6-13 Std. Ja (4-5* Erhaltungsdosis) Carbimazol = Thiamazol-Prodrug; 10*potenter als PTU PTU Nachteile: selbst in hohen Dosen kurze Wirkdauer Vorteile: Hemmung von 5‘-Dejod(in)ase in hohen Dosen (eher) anwendbar in der Stillperiode (geringe Spiegel in Milch) Schwangerschaft: niedrige Dosen PTU oder Thiamazol: Remissionsneigung bei M. Basedow Anwendungsbeispiele: M. Basedow, präoperative Behandlung von hyperthyreoten Patienten Nebenwirkungen 1. Agranulozytose (rascher Abfall der Granulozyten), idiosynkratisch 2-6 Wochen nach Therapiebeginn Inzidenz 1/500 DD zu reversibler Form der Leukopenie (=langsame Entwicklung) 2. Allergische Reaktionen: Urticaria am häufigsten 3. Struma (Hypothyreose) Pharmakologie der Glucocorticoide Potency, relativ zu Cortisol Steroid Antiphlogistisch Mineralocorticoid Wirkdauer (h) Dosis (mg) Prednisolon 4 0,8 12-36 5 Triamcinolon 5 0 12-36 4 Betamethason, Dexamethason 25 0 36-72 0,75 Unterdrückung der Transkription IL-1, Keratin, u.a. IB Zytokine Bakterien Viren UV etc. Zytokine Chemokine Adhäsionsmoleküle etc. NFB GCR Zytokine Chemokine Adhäsionsmoleküle etc. Phosphatase AnnexinI Hemmung Von PLA2 c-Jun Fos JNK Zytokine Bakterien Viren UV etc. Antiphlogistische und immunsuppressive Effekte Zelltyp Faktor Effekt Makrophagen, Monozyten, Endothel Arachidonsäureprodukte (Prostaglandine, Leukotriene) Hemmung von COX-2 und PLA2 Zytokine (TNF, IL-1, IL-6) Produktion und Freisetzung Akute Phase Proteine Komplementfaktoren u.a. Lymphozyten Zytokine (IL-1, IL-2, IL-3, IL-6, GM-CSF...) Produktion und Freisetzung Fibroblasten Wachstumsfaktoren Proliferationsreaktion Endothel Adhäsionsmoleküle Leukozytenmigration Basophile G. Histamin, LTC4 IgE-abhängige Freisetzung Blutbild Ein- bzw. Ausschwemmung von Leuko. Neutro. G Baso., Eosino. G Risiken therapeutischer Glucocorticoide Nach Absetzen Unerwünschte metabolische Effekte Entzugsyndrom Fieber, Myalgie, Arthralgie, Unwohlsein Osteoporose Frakturrisiko Osteonekrose Akute Hüfte-, Schulter-, Knieschmerzen Pseudotumor cerebri (Hirndruck, Papillenödem) Myopathie Schwäche in prox. Extremitäten, der Atemmuskeln NNR-Insuffizienz und –atrophie Immunantwort Infektionen (untypische) Ulcus pepticum Risiko bei NSA-Gabe Stoffwechsel Hyperglykämie, Umverteilung von Körperfett Katarakt, Augeninnendruck Kontrollen! Flüssigkeits/Elektrolytbilanz Hypertonie Verhaltensänderung Psychose möglich Wachstumshemmung Verlaufskontrolle Lokale Anwendung gegenüber systemischer Anwendung bevorzugt! Präparate mit hoher präsystemischer Elimination •Budesonid •Flunisolid •Fluticason-dipropionat Mit Ausnahme der ultra-kurz wirksamen Insulinanaloga gilt für alle subkutan verabreichten InsulinPräparate: Mit zunehmender Dosis nimmt auch die Wirkungsdauer zu. Präparat Wirkungsdauer (h) Kommentar Insulin lispro Insulin aspart Insulin glulisin 2-4 SpritzEssabstand = 0 Normalinsulin = Altinsulin 5–8 SpritzEssabstand = 0,5–1 h NPH-Insulin NPL-Insulin 18–24 Zusatz = Protamin Insulin lente Insulin detemir Zusatz = Zink 20 Plasmaprotein -bindung Insulin ultralente 20-36 Zinkkristalle Insulin glargin pH der Lösung =4 24-36