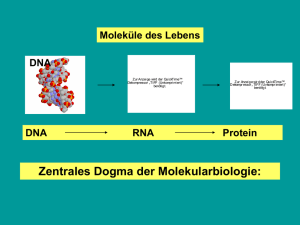
Proteomanalytische Charakterisierung des Glioblastoms im Hinblick
Werbung

Proteomanalytische Charakterisierung des Glioblastoms im Hinblick auf das Langzeitüberleben Dissertation zur Erlangung des Grades Doktor der Naturwissenschaften (Dr. rer. nat) an der Fakultät für Chemie und Biochemie der Ruhr-Universität Bochum vorgelegt von Anja Stefanski angefertigt am Medizinischen Proteom-Center Bochum 2014 Die vorgelegte Arbeit wurde in der Zeit von August 2008 bis Dezember 2014 im Medizinischen Proteom-Center der Ruhr-Universität Bochum unter der Leitung von Herrn Prof. Dr. Helmut E. Meyer und in Kooperation am Molecular-Proteomics Laboratory der Heinrich-Heine Universität Düsseldorf unter der Leitung von Herrn Prof. Dr. Kai Stühler angefertigt. Gutachter/in: 1. Prof. Dr. Helmut E. Meyer 2. Prof. Dr. Christian Herrmann Datum der Abgabe: Dezember 2014 i Meiner Familie “Die Naturwissenschaft ist der harte Kern der neuzeitlichen Kultur, der neuzeitlichen, abendländischen Kultur.” Carl Friedrich von Weizsäcker ii Inhalt Inhalt Abkürzungsverzeichnis ............................................................................................................................ vi Zusammenfassung................................................................................................................................. viii Summary ..................................................................................................................................................x 1. Einleitung ......................................................................................................................................... 1 1.1. Tumoren des zentralen Nervensystems .................................................................................. 1 1.2. Das Glioblastom multiforme ................................................................................................... 2 1.3. Genetische und epigenetische Faktoren ................................................................................. 3 1.3.1. Amplifikation und Mutation des EGF-Rezeptors ............................................................. 4 1.3.2. Aberrante Methylierung des MGMT-Promotors............................................................. 5 1.3.3. Mutationen in den Genen von IDH1 und IDH2 ............................................................... 5 1.4. Veränderte Stoffwechselprozesse in Glioblastomen .............................................................. 8 1.5. Entstehung, Therapie und Prognose bei Glioblastomen ....................................................... 10 1.6. Gliomstammzellen und Resistenzen ..................................................................................... 11 1.7. Die Rolle des Immunsystems bei Glioblastomen .................................................................. 12 1.8. Charakterisierung der Tumorbiologie des Glioblastom mithilfe der Proteomanalyse ......... 15 2. Zielsetzung der Arbeit ................................................................................................................... 18 3. Material und Methoden ................................................................................................................ 19 3.1. Material ................................................................................................................................. 19 3.1.1. Puffer und Lösungen ..................................................................................................... 19 3.1.2. Laborgeräte und Verbrauchsmaterialien ...................................................................... 21 3.1.3. Software ........................................................................................................................ 22 3.1.4. Chemikalienliste ............................................................................................................ 23 3.1.5. Antikörper & Zelllinien .................................................................................................. 25 3.2. Methoden .............................................................................................................................. 26 3.2.1. Methoden zur Probenvorbereitung .............................................................................. 26 3.2.2. Methoden zur Proteinkonzentrationsbestimmung ...................................................... 29 iii Inhalt 4. 3.2.3. Methoden zur Proteintrennung .................................................................................... 31 3.2.4. Methoden zum Nachweis von Proteinen ...................................................................... 33 3.2.5. Quantitative Nachweistechniken .................................................................................. 35 3.2.6. Bioinformatische Datenanalyse..................................................................................... 39 Ergebnisse...................................................................................................................................... 43 4.1. Differentielle Proteomstudie von Proteinüberständen extrahierter Glioblastome.............. 43 4.1.1. 2D-DIGE Experiment ...................................................................................................... 43 4.1.2. Validierung differentieller Kandidatenproteine mittels Proteinblotting und Transkriptomdaten ........................................................................................................ 47 4.1.3. Erweiterte Analyse der verwendeten Tumorproben hinsichtlich einer Mutation im Gen der IDH1......................................................................................................................... 50 4.2. Differentielle Proteomstudie von mikrodissektierten Glioblastomen .................................. 50 4.2.1. Etablierung der Mikrodissektion für Glioblastomproben ............................................. 50 4.2.2. Differentielle Proteomanalyse von Wildtyp-Glioblastomen ......................................... 55 4.2.3. Differentielle Proteomanalyse von Glioblastomen in Abhängigkeit von der IDH1 Mutation ........................................................................................................................ 59 4.3. Proteomanalytische Charakterisierung von murinen Gliomstammzelllinien unter sphärenbildenden Bedingungen .............................................................................................. 63 4.4. Identifizierung von tumorassoziierten Autoantigenen ......................................................... 65 4.4.1. Sammlung von Patientenplasma und Demographie ..................................................... 65 4.4.2. Detektion und differentielle Analyse von tumorspezifischen Autoimmunreaktionen mittels Proteinarrays ..................................................................................................... 67 4.4.3. Bioinformatische Analyse der tumorassoziierten Autoantigene .................................. 68 4.4.4. Vergleich der Proteom- mit Transkriptomdaten ........................................................... 69 4.4.5. Nachweis von tumorassoziierten Autoantikörpern im Plasma von progressionsfreien, resektierten Glioblastompatienten mit mehr als 22 Monaten Gesamtüberleben ....... 72 4.4.6. 5. Validierung von potentiellen tumorassoziierten Autoantigenen.................................. 74 Diskussion ...................................................................................................................................... 78 5.1. Methodische Aspekte der proteomanalytischen Charakterisierung des Glioblastoms ........ 78 iv Inhalt 5.1.1. Klinische Proteomanalyse von Glioblastomen .............................................................. 78 5.1.2. Quantitative Proteomanalyse von Glioblastomen ........................................................ 80 5.1.3. Proteinarrays zur Detektion zum Nachweis von Tumorantigenen ............................... 81 5.2. Biologische Aspekte der proteomanalytischen Charakterisierung des Glioblastoms ........... 83 5.2.1. Differentielle Proteomanalyse des Tumorgewebes von Glioblastomen hinsichtlich des Langzeitüberleben ......................................................................................................... 84 5.2.2. Differentielle Proteomanalyse des Tumorgewebes von Glioblastomen in Abhängigkeit von der IDH1 Mutation.................................................................................................. 88 6. 5.2.3. Differentielle Proteomanalyse von Mausstammzellen ................................................. 94 5.2.4. Fazit ............................................................................................................................... 96 5.2.5. Identifizierung von tumorassoziierten Autoantigenen des Glioblastoms .................... 97 5.2.6. Fazit ............................................................................................................................. 101 5.2.7. Ausblick........................................................................................................................ 102 Literatur ....................................................................................................................................... 104 Anhang ................................................................................................................................................ 116 A. Tabellen ................................................................................................................................... 116 B. Publikationen........................................................................................................................... 142 C. Lebenslauf ............................................................................................................................... 143 D. Danksagung ............................................................................................................................. 144 E. Erklärung ................................................................................................................................. 145 v Abkürzungsverzeichnis Abkürzungsverzeichnis 1D 2D 2HG 3D 5hmC 5mC AMIDA APS ASA ATP BSA cDNA CHAPS CID CoA CpG CV Cy Da DIGE DNA DTT ECL EDTA ELISA ESI FDR GBM GGN GO GSZ HEPES HPLC ICAT IEF Ig iTRAQ kDa KPS LC-ESI-MS LTS LTSwt Eindimensional Zweidimensional D-2-Hydroxyglutarat Dreidimensional 5-Hydroxymethylcytosin 5-Methylcytosin autoantibody-mediated identification of antigens Ammoniumperoxodisulfat Aminosäureanalyse Adenosintriphosphat Rinderalbumin (bovine serum albumin) komplementäre DNA (complementary DNA) 3-[N-(Cholamidopropyl)-dimethyl-ammonio]-1-propansulfat Collision-induced Dissociation Coenzym A Cytosin-Guanin-Dinukleotid Variationskoeffizient Cyanin-Fluoreszenzfarbstoff Dalton Differentielle Gelelektrophorese Desoxyribonukleinsäure Dithiothreitol enhanced chemiluminescence Ethylendiamintetraacetat Enzyme Linked Immunosorbent Assay Elektrospray-Ionisation false discovery rate Glioblastom deutsches Gliomnetz Gene Ontology Genset-Anreicherungs-Wert 2-(4-(2-Hydroxyethyl)- 1-piperazinyl)-ethansulfonsäure Hochleistungsflüssigkeitschromatographie (high performance liquid chromatography) Isotope-coded affinity tag isoelektrische Fokussierung Immunoglobulin isobaric tags for relative and absolute quantitation Kilo-Dalton Karnofsky Performance Score Kopplung von HPLC und ESI-MS Langzeitüberlebende (long term survivor) Tumore von Langzeitüberlebenden ohne Mutation im IDH1 Gen vi Abkürzungsverzeichnis LTSmut m/z MALDI mRNA MRS MS MS/MS mut MW Tumore von Langzeitüberlebenden mit Mutation im IDH1 Gen Masse-zu-Ladungs-Verhältnis Matrix-unterstützte Laser-Desorption/Ionisation messenger RNA 1 H-Magnetresonanzspektroskopie Massenspektrometrie Tandemmassenspektrometrie mutiert Molekulargewicht + Nicotinamidadenindinukleotidphosphat, oxidiert NADP NADPH Nicotinamidadenindinukleotidphosphat, reduziert NS nicht-sphärische Stammzellen (nonsphere cultures) PAGE Polyacrylamidgel Elektrophorese PBS Phosphatgepufferte Salzlösung (phosphate buffered saline) PET Positronen Emissions Tomographie pI isoelektrischer Punkt PROTEOMEX a combination of proteomics and SEREX PVDF Polyvinylidenfluorid RNA Ribonukleinsäure ROS reaktive Sauerstoff Spezies (reactive oxygen specie)s SC Tumorsphären (sphere cultures) SDS Natriumdodecylsulfat (sodiumdodecylsulfate) SEREX serological identification of antigens by recombinant expression cloning SILAC stable isotope labeling by/with amino acids in cell culture SOM Selbstorganisierende Karte (self-organizing ma) SOP Standard Operation Procedure SRM selected reaction monitoring STS Kurzzeitüberlebende (short term survivor) STSwt Tumore von Kurzzeitüberlebenden ohne Mutation im IDH1 Gen TAA tumorassoziiertes Autoantigen TEMED N, N, N’ ,N’-Tetramethylethylendiamin TFA Trifluoressigsäure TOF Flugzeit (time of flight) Tris Tris(hydroxymethyl-)aminomethan WHO Weltgesundheitsorganisation (world health organisation) wt Wildtyp vii Zusammenfassung Zusammenfassung Ziel dieser Arbeit war die Identifizierung von Proteinen, die mit dem Langzeitüberleben von Glioblastompatienten assoziiert sind. Hierfür sollten sowohl zelluläre als auch immunologische Mechanismen mittels Proteomanalyse untersucht werden. Für die Analyse zellulärer Mechanismen wurde Tumorgewebe von Patienten mit unterschiedlichen klinischen Verläufen und genetischem Status, bzw. zur Charakterisierung eines Gliomstammzellmodells zur Untersuchung von Resistenzen, ein Zellkulturmodell eingesetzt. Für die Analyse immunologischer Faktoren wurden Plasmaproben von Patienten und nicht-tumorerkrankten Kontrollen zur Detektion einer humoralen Immunantwort mittels Protein-Array Technik verwendet. Für die Analyse von Tumorgewebe mittels 2D-DIGE Technik konnte zunächst erfolgreich ein Protokoll zur materialsparenden Verwendung von Proteinfraktionen aus der DNA-Analytik etabliert und für die Analyse von Glioblastomgewebe adaptiert werden (Grzendowski et al. 2009). Durch Kombination Massenspektrometrie der Lasermikrodissektion konnte das Proteom mit von markierungsfreier Tumoren von quantitativer Langzeit- und Kurzzeitüberlebenden ohne IDH1 Mutation mit über 3000 Proteinen erstellt werden. Der Vergleich der beiden Patientengruppen ergab einen signifikanten Abundanzunterschied für 178 Proteine. Bei den Proteinen, die in den Tumoren von Kurzzeitüberlebenden höher abundant waren, konnte aufgrund der Anreicherung von Proteinen mitochondrialen Ursprungs ein Hinweis auf eine Beteiligung an der Reduktion von NADPH und damit auf eine möglicherweise bessere Protektion der Tumorzelle gegen oxidativen Stress gefunden werden. Die markierungsfreie differentielle Analyse von mikrodissektierten Glioblastomproben mit und ohne Mutation im IDH1-Gen ergab, dass 130 Proteine einen signifikanten Abundanzunterschied aufwiesen. Die anschließende bioinformatische Analyse zeigte zum ersten Mal, dass in den IDH1 mutierten Tumoren RNA-bindende Proteine und hier insbesondere Spleißfaktoren höher abundant sind und somit möglicherweise Veränderungen im alternativen Spleißen bei der Tumorgenese IDH1 mutierter Glioblastome eine wichtige Rolle spielen. Die differentielle Analyse von Plasma von Tumorpatienten und Kontrollplasmen zeigte, dass im Plasma von Tumorpatienten vermehrt Autoantikörper gegen Antigene mit bekannter tumorbiologischer Relevanz, wie z.B. ERBB2, vorhanden sind. Diese erhöhte Abundanz der Antikörper im Plasma von Patienten war auch mehrere Monate nach der Erkrankung noch zu viii Zusammenfassung beobachten. Eine Korrelation der Immunantwort von Tumorpatienten mit der Konzentration potentieller tumorassoziierter Antigene konnte nicht festgestellt werden, jedoch zeigte sich, dass vermehrt Autoantikörper gegen Antigene mit zinkbindenden Motiven detektiert wurden. Durch die Proteomanalyse von vier murinen Gliomstammzelllinien unter normalen und sphärenbildenden Bedingungen konnte gezeigt werden, dass die Veränderungen auf Proteomebene durch die untersuchten Kulturbedingungen gegenüber dem biologischen Ursprung der Zelllinien vernachlässigbar ist. Zudem konnte gezeigt werden, dass unter sphärenbildenden Bedingungen eine erhöhte Abundanz spezifischer Stammzellproteine vorliegt (Ahmad et al. 2014). ix Summary Summary It has been shown that a subgroup of glioblastoma patients exhibits a significant longer survival time, but until now less is known about the underlying causes for the differences in clinical outcome. The aim of this work was to reveal the cellular and immunological mechanisms involved in long-term survival in glioblastoma patients by a proteomic approach. For this purpose, tumor tissue of patients with different clinical courses and genetic status as well as plasma for the detection of a humoral immune response was used. Furthermore, we investigated the role of therapy associated resistance by a tumor stem cell model. To reach the aim of this work the following results were obtained: A protocol for the parallel and material saving analysis of tissue samples by transcriptomics and proteomics using cesium chloride fractions has been established (Grzendowski et al. 2009). With this protocol a 2D-DIGE study of glioblastoma tissue was successfully performed. Identification of more than 3000 proteins in the proteome of tumors of long term and short term survivors by the combination of laser microdissection and mass spectrometry. The quantitative label free analysis of long term and short term survivors revealed an aberrant abundance of 178 proteins. Within the group of proteins with an increased abundance in tumors of short-term survivors an enrichment of proteins with mitochondrial origin was observed therewith suggesting a relevant role in NADPH mediated cell protection. The label-free differential analysis of long term glioblastomas patients in dependency of the IDH1 mutation led to the identification of 130 proteins with an aberrant expression. The subsequent bioinformatic analysis revealed for the first time that RNA-binding proteins and in particular splicing factors are higher abundant in IDH1 mutant tumors and thus alternative splicing may play an important role in tumorigenesis of glioblastomas with IDH1 mutation. The autoantibody profile of glioblastoma patients obtained by protein array analysis of plasma revealed a high number of autoantibodies directed against antigens with known tumor-biological relevance, such as ERBB2. Interestingly, the increased abundance of antibodies in the plasma of patients was also observed several months after tumor resection suggesting an immunological control mechanism. The proteome analysis of four mouse glioma stem cell lines under normal and sphereforming conditions showed that the changes in the proteome of the studied culture conditions compared to the biological origin of the cell lines is negligible. In addition, it was shown that under sphere forming conditions an increased abundance of specific stem cell proteins is present (Ahmad et al. 2014). x Summary This work is the first that exhaustively explored the proteome of glioblastoma from long and short time survivors. With the help of this work first results have been obtained suggesting that short time survivor exhibit an anti-oxidative phenotype helping the tumor cell to resist oxidative stress and protect them for apoptosis. Whereas for long time survivors with IDH1 mutation an alternative splicing phenotype has been revealed and is discussed in the context of clinical outcome of glioblastoma patients. To further validate the results of this work the use of clinical samples is selfevident as in vitro models of long-time survival are not available yet. xi Kapitel 1: Einleitung 1. Einleitung 1.1. Tumoren des zentralen Nervensystems Die Diagnose von malignen Tumoren des zentralen Nervensystems geht für die Patienten meist nicht nur mit einer schlechten Prognose einher. Wegen der durch die Tumoren hervorgerufenen starken Beeinträchtigung von kognitiver Funktion und Lebensqualität gehören sie zu den am meisten gefürchteten Krebsarten (Omuro und DeAngelis 2013). Die insgesamt häufigsten Hirntumoren sind Metastasen (33-50%) ausgehend vor allem von Bronchial-, Nieren- und Mammakarzinomen, malignem Melanomen, gastrointestinalen Tumoren, grundsätzlich aber auch von fast allen anderen extrakraniellen malignen Tumoren. Bei den neu diagnostizierten hirneigenen Tumoren macht die Gruppe der neuroepithelialen Tumoren einen wesentlichen Anteil aus, aber auch Tumoren der Menignen, der Nervenscheiden, Lymphome, der Sellarregion und einige andere werden in dieser Gruppe von Tumoren zusammengefasst. Tumoren des zentralen Nervensystems nichtklassifizierte Tumoren 6% Keimzelltumoren und Zysten 0% Tumoren des neuroepithelialen Gewebes 31% Tumoren der Sellarregion 16% Lymphome und Hämatopoetische Neoplasien 2% Tumoren der Meningen 37% Tumoren der kranialen und spinalen Nerven 8% Abbildung 1.1: Tumoren des zentralen Nervensystems. Zu den häufigsten Tumoren zählen Tumoren der Hirnhäute und des neuroepithelialen Gewebes. Die Gruppe der neuroepithelialen Tumoren umfasst auch Glioblastome (nach Ostrom et al. (2013)). 1 Kapitel 1: Einleitung Jedoch handelt es sich bei diesen Tumoren um eine eher seltene Erkrankung. Der Anteil der primären Gehirntumoren an allen neu diagnostizierten Neoplasien im Erwachsenenalter beträgt in Deutschland nur ca. 2% (Kaatsch et al. 2013). Zwischen 2006 und 2010 lag laut Ostrom et al. (2013) in den USA die geschätzte Zahl der neu an solchen Neoplasien Erkrankten bei 326.700. Im gleichen Zeitraum verstarben schätzungsweise 68.000 der an einem Hirntumor erkrankten Patienten. Damit liegt die Inzidenz aller primären Hirntumoren – benigne wie maligne – bei 21,03 auf 100.000 Personen, die malignen alleine bei 7,27. Den größten Anteil in der Gruppe neuroepithelialer Tumoren machen Gliome aus. Diese primären Tumore, die histologische Ähnlichkeiten mit Gliazellen aufweisen und möglicherweise von GliaVorläuferzellen des Zentralnervensystems ihren Ausgang nehmen, werden nach dem glialen Zelltyp, dem sie histologisch am meisten ähneln, eingeteilt. Somit werden Gliome in Oligodendrogliome, Ependymome und Astrozytome eingeteilt. Letztere machen ca. 75% aller neuroepithelialen Tumoren aus und treten vorwiegend im mittleren Lebensalter auf (Ostrom et al. 2013). Astrozytome werden ihrerseits ebenfalls in verschiedene Grade eingeteilt. Das gebräuchlichste Graduierungssystem der Tumoren des zentralen Nervensystems ist das der Weltgesundheitsorganisation (WHO), welches Astrozytome entsprechend ihrer Malignität in die Stufen I-IV einteilt (Louis et al. 2007) (Tabelle 1.1). Tabelle 1.1: WHO-Klassifikation der Astrozytome WHO Grad WHO Grad I: Bezeichnung Pilocytisches Astrozytom WHO Grad II: Diffuses Astrozytom WHO Grad III: Anaplastisches Astrozytom WHO Grad IV: Glioblastom multiforme 1.2. Das Glioblastom multiforme Als WHO Grad IV wird das Glioblastom multiforme (GBM) eingestuft, ein diffus infiltrierender, unkontrolliert proliferierender Tumortyp, welcher mit rund 50% aller Gliome den häufigsten malignen hirneigenen Tumor bei Erwachsenen darstellt (DeAngelis 2001; Maher et al. 2001). Trotz ihres invasiven Wachstums sind sie dennoch meist auf das Zentralnervensystem beschränkt und metastasieren nicht. Der Begriff Glioblastoma multiforme wurde 1926 von Percival Bailey und Harvey Cushing geprägt und basierte auf der Vorstellung, dass sich der Tumor aus primitiven Vorstufen von Gliazellen (Glioblasten) entwickelt sowie der Beobachtung, dass das Erscheinungsbild mit Nekrosen, Einblutungen und Zysten sowie Zellen, welche sich in Größe und Form teilweise stark unterscheiden, sehr inhomogen (multiform) sein kann (Bailey und Cushing 1926). Histologisch werden sie 2 Kapitel 1: Einleitung charakterisiert durch erhebliche mitotische Aktivität, vaskuläre Proliferation sowie nekrotische Bereiche. Außerdem kann zwischen primären und sekundären Glioblastomen unterschieden werden. Als primäre Glioblastome werden die Tumoren bezeichnet, welche spontan auftreten, sekundäre Glioblastome sind deutlich seltener und entstehen aus niedriggradigeren Gliomen (Furnari et al. 2007). Der Tumor tritt am häufigsten bei älteren Erwachsenen auf, das mediane Alter bei Diagnosestellung beträgt 64 Jahre. Männer sind deutlich öfter betroffen als Frauen (Verhältnis 1,7:1). Daten des amerikanischen Hirntumorregisters zeigen, dass Glioblastome bei Weißen mindestens doppelt so häufig sind wie in der schwarzen Bevölkerung. Im Vergleich zu Erwachsenen sind Glioblastome bei Kindern sehr selten. Die Inzidenz wurde in Europa und Nordamerika mit 2,9 bis 3,5 Neuerkrankungen pro Jahr auf 100.000 Einwohner ermittelt (Polednak und Flannery 1995). 1.3. Genetische und epigenetische Faktoren Auch vom molekularen Standpunkt aus sind Glioblastome eher als heterogen zu bezeichnen (Abbildung 1.2) und die Untersuchung genetischer Aberrationen bei Glioblastomen führte bereits zu einer Reihe neuer Biomarkerkandiaten, die derzeit hinsichtlich ihrer Eignung im Bereich der Vorhersage der Therapieantwort oder Prognose in Kliniken getestet werden. Die integrative Analyse einer Vielzahl genomweiter Expressionsstudien (z.B.(Mischel et al. 2003; Freije et al. 2004; Liang et al. 2005)) und Kopienzahlvariations–Analysen (Ruano et al. 2006; Beroukhim et al. 2007) zeigen, dass im Wesentlichen vier genetische Subklassen (Klassisch, Mesenchymal, Proneural und Neural) basierend auf den molekularen Profilen unterschieden werden können (Verhaak et al. 2010). Auch können z.B. primäre und sekundäre Glioblastome nicht nur anamnestisch sondern auch molekulargenetisch unterschieden werden. Sekundäre Glioblastome weisen hauptsächlich Mutationen des TP53 Gens auf, während primäre Glioblastome vorwiegend durch eine Amplifikation und Überexpression des EGFR Gens und eine Deletion von Chromosom 10 gekennzeichnet sind. 3 Kapitel 1: Einleitung Abbildung 1.2: Häufig mutierte Onkogene und Tumorsuppressorgene in Glioblastomen. Onkogene Genprodukte sind als grüne Pfeile, Tumorsuppressoren als rote Oktaeder dargestellt. Mut.= Mutation; Amp.= Amplifikation; Del. = Deletion. (modifiziert nach Purow und Schiff (2009)) Im Falle der oligodendroglialen Tumoren konnte sogar gezeigt werden, dass kombinierte Deletionen der Arme 1p und 19q als günstige prognostische Faktoren gewertet werden können (Cairncross et al. 2006). In Glioblastomen ist diese genetische Veränderung jedoch selten und die prognostische Signifikanz ist weniger eindeutig (Ino et al. 2000), (Houillier et al. 2006). In den folgenden Abschnitten werden die wichtigsten Aberrationen in Glioblastomen kurz erläutert. 1.3.1. Amplifikation und Mutation des EGF-Rezeptors Die häufigste genetische Veränderung assoziiert mit GBM ist die Amplifikation des epidermalen Wachstumsfaktorrezeptorgens (EGFR), welche in der Überexpression dieses transmembranen Tyrosinkinaserezeptors resultiert (Ekstrand et al. 1991). Der Großteil der Glioblastome mit EGFRAmplifikation enthält die Mutationsvariante EGFRvIII (Wikstrand et al. 1997), welche charakterisiert ist durch die Deletion der Exone 2-7 und zur Expression einer trunkierten extrazellulären Domäne mit Liganden unabhängiger, konstitutiver Aktivität führt. Die Rolle der Überexpression von EGFR und seiner Variante (vIII) in der malignen Progression bei glialen Tumoren und ihr möglicher Einfluss auf 4 Kapitel 1: Einleitung die Gesamtüberlebensdauer der Patienten wurde in der Literatur oft diskutiert. Überexpression des Wildtyp-EGFR konnte in mehreren Studien nicht als unabhängiger prognostischer Faktor bestätigt werden (Waha et al. 1996; Galanis et al. 1998; Newcomb et al. 1998). EGFR und EGFRvIII Amplifikation verstärken die Gliomproliferation und Invasion in vitro (Sunderkotter et al. 1994). Im Vergleich zu Kontrollgruppen unselektierter Glioblastompatienten gibt es einen Trend zu weniger häufigen, jedoch nicht statistisch signifikanten, EGFR Amplifikationen bei Glioblastomen von Langzeitüberlebenden (Heimberger et al. 2005). 1.3.2. Aberrante Methylierung des MGMT-Promotors Eine epigenetische Veränderung bei Glioblastomen mit klinischer Signifikanz ist der Methylierungsstatus des Gens der O6-Methylguanin-Methyltransferase (MGMT). MGMT kodiert ein DNA-Reparatur Protein, welches im Zellkern lokalisiert ist. Es ist mitverantwortlich für die Reparatur methylierter DNA und vermittelt daher auch Resistenzen gegen DNA alkylierende Agenzien wie z.B. Nitrosoharnstoffe und Temozolomid, welche in der Tumortherapie häufig eingesetzt werden (Johannessen und Bjerkvig 2012). Transkriptionelles Silencing der MGMT Gene durch Promotor Hypermethylierung wird bei ca. 50% aller Glioblastome beobachtet und ist sowohl assoziiert mit verlängertem proggressionsfreiem Überleben als auch der Gesamtüberlebenszeit von Patienten, welche im Rahmen ihrer Therapie mit alkylierenden Reagenzien behandelt wurden (Hegi et al. 2005). Passend zu diesen Daten konnte MGMT Promotormethylierung bei einem signifikant erhöhten Anteil von Langzeitüberlebenden des Glioblastoms (74%) gegenüber einer unselektierten Kontrollgruppe (43%) beobachtet werden (Krex et al. 2007). 1.3.3. Mutationen in den Genen von IDH1 und IDH2 Eine Entdeckung jüngerer Zeit ist, dass Mutationen im Gen der Isocitrat-Dehydrogenasen 11 und 2 (IDH1/ IDH2) gehäuft bei Glioblastomen auftreten (Parsons et al. 2008). Diese befinden sich meist im aktiven Zentrum der Isocitrat-Dehydrogenase. Die subzelluläre Lokalisation der IDH1 kodierten Isocitrat Dehydrogenase ist das Cytoplasma und die Peroxisomen (Geisbrecht und Gould 1999). Eine Mutation findet sich bei 12% aller Glioblastome und charakterisiert den proneuralen Typ (Verhaak et al. 2010). Nahezu alle detektierten Mutationen resultieren in einem Austausch der Aminosäure Arginin in Position 132 und besonders häufig ist hier ein Adenin anstelle eines Guanin als zweites Nukleotid des Codons 132 zu finden, was in einem Histidin an Position 132 resultiert (Parsons et al. 1 Die Bezeichnung von Proteinen erfolgt in dieser Arbeit nach der Uniprot-Nomenklatur (Uniprot, 2014). 5 Kapitel 1: Einleitung 2008; Pusch et al. 2011). Die höchste Frequenz an IDH1 Mutationen tritt in diffusen Astrozytomen (68%), Oligodendrogliomen (69%), Oligoastrozytomen (78%) und sekundären Glioblastomen (88%) auf. Primäre Glioblastome und andere Entitäten sind charakterisiert durch eine geringe Frequenz oder Abwesenheit von Mutationen der Aminosäure 132 der IDH1 (Balss et al. 2008). Die besonders hohe Frequenz der IDH1 Mutation in WHO Grad II astrozytären und oligodendroglialen Gliomen suggeriert eine Rolle in der frühen Tumorentstehung. Die Isocitrat-Dehydrogenasen 1 und 2 katalysieren die oxidative Decarboxylierung von Isocitrat zu α-Ketoglutarat unter Reduzierung von NADP+ zu NADPH. Die mutierte Aminosäure Arginin in Position 132 gehört zu einer evolutionär konservierten Region, welche in der Bindungstelle des Isocitrats lokalisiert ist. Die physiologische Funktion der NADP-abhängigen Enzyme Isocitrat-Dehydrogenasen 1 und 2 ist bisher nicht im Detail aufgeklärt, aber es wird davon ausgegangen, dass sie eine Rolle im Glukose-, Fettsäure- und Glutaminmetabolismus spielen und darüber hinaus an der Aufrechterhaltung des normalen zellulären Redox-Status beteiligt sind (Cairns und Mak 2013). NADPH ist einer der Hauptträger von Reduktionsäquivalenten innerhalb der Zelle und wird zur Biosynthese diverser Makromoleküle sowie für antioxidativen Schutzsysteme benötigt, welche die Zelle vor oxidativem Stress durch reaktive Sauerstoff Spezies (reactive oxygen species, ROS) schützen. So werden z.B. sowohl Thioredoxin als auch Glutathion NADPH-abhängig regeneriert (Holmgren 1977; Vogel et al. 1999). Abbildung 1.3: Enzymatische Reaktionen der normalen und der mutierten Variante der Isocitrat Dehydrogenasen. Die Isocitrat-Dehydrogenasen 1 und 2 katalysieren die Umsetzung von Isocitrat zu α-Ketoglutarat. Dabei wird ein Molekül NADP+ zu NADPH reduziert. Die mutierten Varianten von IDH1 reduzieren gebildetes αKetoglutarat weiter zu D-2-Hydroxyglutarat unter Verbrauch eines Moleküls NADPH. (modifiziert nach Cairns und Mak (2013)) Mutierte Varianten der Isocitrat-Dehydrogenasen 1 und 2 zeigen eine signifikant verringerte enzymatische Aktivität. Zudem weisen diese Enzyme mit der NADPH-abhängigen Reduktion von α6 Kapitel 1: Einleitung Ketoglutarat zu D-2-Hydroxyglutarat (2HG) (siehe Abbildung 1.3) eine neue Aktivität auf (Dang et al. 2009). Genau diese Eigenschaft der mutierten Isocitrat-Dehydrogenase 1 trägt möglicherweise entscheidend zur Gliomgenese bei. In Zellen liegen normalerweise über 80 verschiedene Dioxygenasen vor, welche α-Ketoglutarat als Kofaktor benötigen. 2HG ist strukturell sehr ähnlich zu α-Ketoglutarat, inhibiert aber die enzymatische Aktivität dieser Dioxygenasen kompetitiv (Xu et al. 2011). Abbildung 1.4: Veränderungen im Stoffwechsel durch die Produktion des Onkometaboliten 2HG durch die mutierte IDH1. Mutationen in IDH1 können zur Akkumulation von D-2-Hydroxyglutarat führen. Dieser Metabolit inhibiert u.a. die Funktion α-Ketoglutarat-abhängiger Enzyme, wie z.B. TET2 und KDM, welche für die Demethylierung von DNA und Histonen verantwortlich sind. (modifiziert nach Ichimura (2012)) Diese Dioxygenasen sind an vielen verschiedenen Prozessen innerhalb der Zelle beteiligt (siehe Abbildung 1.4). So wird z.B. davon ausgegangen, dass die Dioxygenase TET2 durch 2HG inhibiert wird, wodurch in der Folge 5-Methylcytosin nicht mehr demethyliert wird. Dies könnte die Erklärung für die sehr häufig im Einklang mit einer IDH1 Mutation beobachteten CpG Hypermethylierung der Tumor DNA, dem sogenannten glioma-CpG island methylator Phänotyp (G-CIMP), liefern (Figueroa et al. 2010; Noushmehr et al. 2010; Turcan et al. 2012). Darüber hinaus werden auch einige HistonDemethylasen, z.B. aus der KDM-Familie, inhibiert, wodurch auch Histone hypermethyliert werden 7 Kapitel 1: Einleitung (Xu et al. 2011; Lu et al. 2012). Weiterhin wird auch der Abbau des Transkriptionsfaktors HIF-1α durch eine 2HG abhängige Dioxygenase, HIF-PH3, reguliert. Dadurch kann HIF-1α in der Zelle akkumulieren. HIF-1α kann seinerseits die Transkription von über 40 verschiedenen Genen aktivieren, darunter z.B. auch VEGF, welche mit Tumor Proliferation und Angiogenese in Verbindung gebracht werden können (Xu et al. 2011). Daher stehen die mutierten Varianten von IDH1 und IDH2 im Verdacht, als aktivierte Onkogene und ihr Produkt 2HG, als Onkometabolit zu fungieren. 1.4. Veränderte Stoffwechselprozesse in Glioblastomen Glioblastomzellen zeigen neben morphologischen auch auf molekularer Ebene deutliche Aberrationen gegenüber normalen Gliazellen. Der Prozess der zellulären Transformation und Krebsprogression beinhaltet nicht nur genetische Mutationen und epigenetische Veränderungen, sondern auch Änderungen in der zellulären Kommunikation sowie den beschriebenen metabolischen Wegen (Hanahan und Weinberg 2011). Mittlerweile konnte gezeigt werden, dass diese Veränderungen im Metabolismus häufig als Konsequenz aus Mutationen und veränderter zellulärer Kommunikation hervorgehen (Carracedo et al. 2013). Gesunde Zellen unterliegen normalerweise einem Kontrollsystem, welches die übermäßige Proliferation verhindert. Nährstoffaufnahme findet hier nur nach Stimulation durch Wachstumsfaktoren statt (Vander Heiden et al. 2009). In Krebszellen ist dieser Signalweg häufig durch Mutationen in den Rezeptoren der Wachstumsfaktoren verändert, was die unbegrenzte Aufnahme von Nährstoffen zur Folge hat (DeBerardinis et al. 2008; Hsu und Sabatini 2008). Darüber hinaus ist auch der Metabolismus dieser Nährstoffe dahingehend verändert, dass die Zellen ausreichend Bausteine für schnelle Proliferation zur Verfügung haben. So nehmen Krebszellen verstärkt Glukose auf, oxidieren diese aber nicht mehr hauptsächlich zur Gewinnung von ATP, sondern nutzen sie vorwiegend für anabolische Prozesse wie die Produkltion von Ribose, Glykosilierung von Proteinen und die Synthese von Serinen (Christofk et al. 2008; Vander Heiden et al. 2010; Hitosugi et al. 2012). Dies geschieht in der Nutzung von Glykolyse auch unter aeroben Bedingungen anstelle der oxidativen Phosphorylierung in den Mitochondrien zur Verstoffwechslung von Glukose (Abbildung 1.5). Das Phänomen der aeroben Glykolyse bei Krebszellen wird allgemein nach seinem Entdecker „Warburg-Effekt“ genannt (Warburg 1956) und wird auch bei Glioblastomzellen beobachtet (Oudard et al. 1996). Es wird mittlerweile davon ausgegangen, dass es sich bei dieser glykolytischen Verschiebung um ein sehr frühes Ereignis in der Tumorgenese handelt (Tennant et al. 2010). 8 Kapitel 1: Einleitung Abbildung 1.5: Schematische Darstellung der Unterschiede zwischen der Energiegewinnung in differenziertem Gewebe und Tumorgewebe. In der Gegenwart von Sauerstoff nutzen normale Zellen zunächst die Glykolyse und oxidative Phosphorylierung zur Energiegewinnung. Ist kein Sauerstoff verfügbar, wird das aus der Glykolyse gewonnene Pyruvat mittels anaerober Glykolyse zu Laktat umgesetzt. Dieser Prozess liefert jedoch deutlich weniger ATP-Moleküle pro eingesetztem Glukose-Molekül. Krebszellen verwenden verstärkt die anaerobe Glykolyse auch unter aeroben Bedingungen. (modifiziert nach Vander Heiden et al. (2009)) Neben Glukose sind auch Fettsäuren ein wichtiger Energielieferant von Zellen. Unter normalen Bedingungen liefern Fettsäuren bei ihrer Verstoffwechselung, der β-Oxidation, sogar zweimal so viel ATP wie Kohlenhydrate. Diesen Umstand scheinen Krebszellen auszunutzen, wenn sie unter Stressbedingungen erhöhten ATP-Bedarf haben. So konnte gezeigt werden, dass bei Tumorzellen durch Verlust des Kontakts zur extrazellulären Matrix die Aufnahme durch Glukose und in der Folge auch die Glukose-abhängige ATP-Produktion zunächst inhibiert wird. Gleichzeitig steigt die Konzentration so genannter reaktiver Sauerstoffspezies (ROS) an, welche wiederum die β-Oxidation inhibiert. Greifen nun die antioxidativen Schutzmechanismen der Zelle und beseitigen ROS, wird die β-Oxidation reaktiviert und die ATP-Konzentration in der Zelle steigt wieder an (Schafer et al. 2009). Darüber hinaus sind Tumorzellen für Wachstum und Proliferation auf große Mengen an NADPH angewiesen, da NADPH neben seiner Rolle bei der Bekämpfung von oxidativem Stress auch ein wichtiges Coenzym für anabolische Enzyme in der Lipid- und Nukleinsäuresynthese darstellt (Chiarugi et al. 2012). Die β-Oxidation liefert hier mit Acetyl-CoA den Ausgangsbaustein für zwei von vier möglichen Wegen über die die Zelle NADPH herstellen kann. In einer Reihe von Reaktionen wird Acetyl-CoA zu den Baustoffen umgesetzt, durch welche schlussendlich entweder das NADP+abhängige Malatenzym oder die Isocitrat-Dehydrogenasen 1 NADPH herstellen können. Inhibiert 9 Kapitel 1: Einleitung man die β-Oxidation in Gliomzellen, sinkt auch der NADPH-Spiegel, wodurch ROS akkumulieren können und die Zellen in der Folge absterben (Pike et al. 2011). Diese Veränderungen im Stoffwechsel des Tumors macht man sich teilweise bereits in der Diagnostik, z.B. die erhöhte Glukose-Aufnahme bei der Fluordesoxyglukose Positron-Emissions-Tomographie (Wienhard et al. 1989), zu Nutze. 1.5. Entstehung, Therapie und Prognose bei Glioblastomen Bei den meisten Glioblastomen ist keine genetische Prädisposition bekannt. Lediglich einige seltene erbliche Erkrankungen konnten als schlechte prognostische Faktoren ausgemacht werden, darunter das Turcot Syndrom (Hamilton et al. 1995) oder das Li-Fraumeni Syndrom (Kleihues et al. 1997). Seit vielen Jahren wird mit Nachdruck nach Faktoren gesucht, die das Risiko für Tumorentstehung erhöhen. Im Zuge dessen wurde der Einfluss verschiedener exogener Faktoren wie Rauchen (Zheng et al. 2001), Diäten (Lee et al. 1997), ionisierende Strahlung (Braganza et al. 2012), Mobilfunkgeräte (Inskip et al. 2001), elektromagnetische Felder (Theriault et al. 1994), sozioökonomischer Status und Bildungsstand (Schlehofer et al. 2005), aber auch medizinische Risikofaktoren wie Allergien (Wiemels et al. 2002), immunologischer Status (Schlehofer et al. 1999) und virale Infektionen (Vilchez und Butel 2003) untersucht. All diese Studien konnten jedoch keine eindeutige Verknüpfung von Glioblastomen zu spezifischen Risikofaktoren herstellen. Die Standardbehandlung von Glioblastom Patienten sieht die möglichst vollständige Resektion des Tumors sowie anschließender adjuvante Radiochemotherapie vor. Allerdings bereiten das schnelle und maligne Wachstum, das geringe Ansprechen auf therapeutische Maßnahmen und das kurze Intervall bis zum Rezidiv nach wie vor, große Schwierigkeiten bei der Behandlung. Generell kann man sagen, dass die Patienten bislang von allen therapeutischen Maßnahmen am meisten von einer Operation profitieren (Wilson et al. 2014). Bei der Chemotherapie wird überwiegend auf Zytostatika wie z.B. Temozolomid oder Nitrosoharnstoffe zurückgegriffen, welche durch Alkylierung der DNA die Replikation der Tumorzellen inhibieren. Studien zeigen, dass eine Chemotherapie das Leben um weitere 2,5 Monate verlängert (Stupp et al. 2005). Bei einer Ausschöpfung aller therapeutischen Maßnahmen kann in der Regel eine Verlängerung des Lebens um ein Jahr erreicht werden. Dennoch kommt es in fast allen Fällen innerhalb kürzester Zeit zum Rezidiv, eine endgültige Heilung konnte bis heute nicht erreicht werden. Weniger als 20% der Betroffenen leben länger als ein Jahr und die durchschnittliche Lebenserwartung liegt bei ungefähr 12 Monaten (Johnson und O'Neill 2012; Ronning et al. 2012). Lediglich 4,7 % der Patienten zeigen entgegen der Prognose einen besseren klinischen Verlauf und können mit einer Überlebensdauer von mehr als 60 Monaten als Langzeitüberlebenden eingestuft werden (Dolecek et al. 2012). Hierbei gelten ein Lebensalter unter 10 Kapitel 1: Einleitung 60 Jahren, die perioperative Konstitution des Erkrankten, welche anhand des Karnofsky-Index erfasst wird, und eine gute Tumorlokalisation hinsichtlich der Resektion als etablierte positive prognostische Parameter (Curran et al. 1993). Somit ist die Frage nach Faktoren, welche den Krankheitsverlauf und die Gesamtüberlebensdauer positiv beeinflussen, nach wie vor von hoher Relevanz. 1.6. Gliomstammzellen und Resistenzen Krebszellen werden häufig als Zellen mit unbegrenzter Lebensdauer betrachtet, eine Eigenschaft, welche normalerweise Stammzellen, zugeschrieben wird. Im Rahmen neuerer Studien konnte jedoch gezeigt werden, dass innerhalb eines Tumors nur eine kleine Population von Tumor-initiierenden Zellen stammzellähnliche Fähigkeiten aufweisen. Diese sind nicht nur in der Lage sich selbst zu erneuern, vielmehr generieren sie auch jene schnell proliferierenden Nachkommen, die letztlich den größten Teil des Tumors ausmachen (Lapidot et al. 1994; Al-Hajj et al. 2003; Singh et al. 2003). Es wird davon ausgegangen, dass diese Tumor-initiierenden Zellen aufgrund ihrer Eigenschaften nicht nur eine entscheidende Rolle bei der Krebsentstehung, sondern auch im Rahmen der Tumorbehandlung und der Entstehung von Rezidiven spielen. Für die Tumortherapie sind besonders Resistenzen des Tumors gegen die Behandlung für den Therapieerfolg von ausschlaggebender Bedeutung. Theorien besagen, dass solche Gliomstammzellen in der Lage sind, Resistenzen gegenüber nicht-operativen Therapieansätzen zu vermitteln (Ignatova et al. 2002; Singh et al. 2003; Galli et al. 2004; Eramo et al. 2006). Sie sollen in der Lage sein, als Antwort auf Radio- und Chemotherapie mit DNA alkylierenden Reagenzien, Proteine zu exprimieren, die spezifisch DNASchäden reparieren oder Wirkstoffe gezielt aus der Zelle transportieren (Bao et al. 2006; Eramo et al. 2006; Liu et al. 2006; Zhou et al. 2009). Die Folgen sind ein vermindertes Ansprechen auf die Behandlung und schnelles Auftreten von Rezidiven. Für die Entwicklung wirksamer Therapeutika ist es daher von entscheidender Bedeutung, sowohl die molekularen Eigenschaften als auch ablaufende biologische Prozesse dieser Gliomstammzellen im Detail zu verstehen. Zur Untersuchung dieser Attribute werden in der Regel Modellsysteme herangezogen. Hierfür werden aus resektierten Tumoren oder Gliomzelllinien Zellen mit stammzellähnlichen Eigenschaften isoliert und unter Kulturbedingungen neuraler Stammzellen als Tumorsphären expandiert (Singh et al. 2003; Galli et al. 2004; Eramo et al. 2006; Shen et al. 2008; Qiang et al. 2009). Ähnlich dieser neuralen Stammzellen konnte auch für diese putativen Gliomstammzellen gezeigt werden, dass sie zu klonalem Wachstum in der Lage sind, ausgeprägtes Differenzierungpotential besitzen und diverse Stammzellmarker, wie z.B. CD133, Nestin, Musashi-1 und Sox2 sowie α6 Integrin, exprimieren (Pellegatta et al. 2006; Wu et al. 2008; Qiang et al. 2009; Zhou et al. 2009; Lathia et al. 2010; Muto et al. 2012). 11 Kapitel 1: Einleitung 1.7. Die Rolle des Immunsystems bei Glioblastomen Ein weiterer Parameter, dessen Einfluss auf den Verlauf der Erkrankung bisher nur wenige Daten vorliegen, ist das Immunsystem des Patienten. Das Immunsystem hat die schwierige Aufgabe, kontinuierlich zwischen körpereigenen und körperfremden Molekülen zu unterscheiden, um letztere anschließend unschädlich zu machen. Die körpereigene Immunantwort wird durch ein streng reguliertes, aber dennoch flexibles Netzwerk aus Antikörpern, Antigen präsentierenden Zellen, TLymphozyten, Cytokinen, Chemokinen etc. umgesetzt. Die zielgerichtete Antwort auf (Protein-) Antigene beruht hierbei auf der Entwicklung von Antikörpern und/ oder T-Lymphozyten gegen Epitope des Zielantigens. T-Lymphozyten erkennen in erster Linie kurze Peptide welche von MHCMolekülen präsentiert werden (Anderson und LaBaer 2005). Intrazelluläre Proteine (z.B. virale Antigene) werden vorwiegend von CD8+ positiven cytotoxischen T-Lymphozyten erkannt, exogene Antigene von CD4+ positiven Helfer-T-Lymphozyten welche in der Folge den direkten oder indirekten Abbau infizierter Zellen einleiten (Abbildung 1.6). Abbildung 1.6: Schematisches Modell der Präsentation von Peptiden durch antigenpräsentierende Zellen mittels Haupthistokompatibilitätskomplexen und ihre Erkennung durch T-Lymphozyten. Helfer-TLymphozyten erkennen Peptide intrazellulärer Antigene, die von MHC-Klasse II-Molekülen präsentiert werden. Cytotoxische-T-Lymphozyten erkennen hingegen durch MHC-Klasse I-Molekülen präsentierte Peptide extrazellulärer Antigene. Antikörper sind hingegen Teil der humoralen Immunantwort. Sie werden in aktivierten BLymphozyten produziert und machen mit ca. 20 % eine der Hauptproteinkomponenten des Blutes aus. Zur Aktivierung der B-Lymphozyten kommt es, wenn deren membrangebundener B-Zell12 Kapitel 1: Einleitung Rezeptor sein spezifisches Antigen erkennt, sowie gleichzeitig ein zweites Signal seitens eines HelferT-Lymphozyten eintrifft. Antikörpern kommt die Aufgabe zu, nach Bindung an ihr Epitop zum einen das betreffende Molekül durch Kreuzvernetzung zu inaktivieren, zum anderen das Komplementsystem und verschiedene Typen von Leukozyten, welche zur Phagozytose befähigt sind, zu rekrutieren. Das Immunsystem wendet einen komplexen Mechanismus an, um zwischen eigenen und fremden Makromolekülen zu unterscheiden. Sowohl T-Lymphozyten als auch die Antikörper produzierenden B-Lymphozyten unterliegen während ihrer Entwicklung einer negativen Selektion. Zellen, die während der Reifung eine Bindung an körpereigene Antigene zeigen, werden unterdrückt. Erkennen z.B. unreife B-Lymphozyten Selbstantigene, kann in einem Prozess, der Rezeptor-Editierung genannt wird, entweder sein Rezeptor dahingehend verändert werden, dass er kein Autoantigen mehr erkennt (Gay et al. 1993; Tiegs et al. 1993) oder die Zelle wird apoptotisch. Überlebt ein selbstreaktiver B-Lymphozyt diese Reifung, führt im späteren Verlauf die Bindung an ein Autoantigen ohne gleichzeitiges kostimulatorisches Signal von einem Helfer-T-Lymphozyten ebenfalls zur Inaktivierung bzw. Apoptose der Zelle (Abbildung 1.7) (Nossal 1989). Unreifer B-Lymphozyt Reifer B-Lymphozyt Stimulation Helfer TLymphozyt Aktiver Lymphozyt Klonale Deletion oder Inaktivierung Klonale Deletion Autoantigen Fremdantigen Abbildung 1.7: Schematisches Modell der negativen Selektion zur Entwicklung immunologischer Toleranz gegen Autoantigene. Erkennen unreife B-Lymphozyten Autoantigene erfolgt entweder die klonale Deletion (Apoptose) des B-Lymphozyten oder der Rezeptor wird dahingehend editiert, dass er nun Fremdantigene erkennt. Sollte ein solcher selbstreaktiver B-Lymphozyt dennoch Ausreifen, wird die Zelle nach Erkennung eines Selbstantigens ohne gleichzeitige Stimulation durch einen Helfer-T-Lymphozyten ebenfalls deletiert. 13 Kapitel 1: Einleitung Trotzdem entstehen immer wieder Situationen, z.B. bei Autoimmunerkrankungen, in denen das Immunsystem dennoch auf körpereigene Antigene reagiert. Mögliche Ursache für die veränderte Immunogenität der Antigene können eine abweichende Abundanz, aberrante Lokalisation oder das Auftreten neuer modifizierter Isoformen etc. sein (van der Bruggen und Van den Eynde 1992). So kann auch bei Krebspatienten häufig eine Antwort gegen körpereigene Proteine, so genannte Tumorantigene, welche vom Tumor in veränderter Form oder Abundanz exprimiert werden, beobachtet werden. Diese Tumorantigene werden, je nach Ursache für die Immunogenität, grob in verschiedene Gruppen eingeteilt: Differenzierungsantigene, Amplifizierungsantigene, Mutations- und Spleißvariantenantigene, virale Antigene und cancer-testis-Antigene (Piura und Piura 2010). Allerdings sind die zu Grunde liegenden Faktoren, wann eine humorale Antwort bei Krebspatienten ausgelöst wird, noch nicht vollständig verstanden. Die Immunantwort auf Tumoren fällt für gewöhnlich schwächer aus als bei infektiösen, entzündlichen Prozessen. Dennoch konnten Antikörperantworten bei verschiedenen Tumoren gegen diverse Onkogene gefunden werden. So wurden bei Patienten mit kolorektalen Karzinomen Antikörper gegen das c-myc Protein, gegen cerbB2 bei Brustkrebspatientinnen und gegen c-myb bei Patienten mit Lymphomen nachgewiesen (Ben-Mahrez et al. 1990; Sorokine et al. 1991; Disis et al. 1994). Zusätzlich konnten bei einigen Tumorerkrankungen Antikörper gegen nichtonkogene Proteine identifiziert werden, wie z.B. den eukaryotischen Initiationsfaktor 4γ bei Lungenkarzinomen und eine neue Hyaluronidase in Meningiomen (Brass et al. 1997). Mittlerweile sind auch Antikörper im Blut von Patienten mit Gliomen nachgewiesen worden. So wurde bei Gliompatienten ein erhöhter Level von Autoantikörper gegen das azide Gliafaserprotein beschrieben (Wei et al. 2013) und bei Patienten mit niedriggradigen Gliomen gegen src-homology 3-domain GRB2-like 1 (Matsutani et al. 2012). Patienten mit Glioblastomen zeigen zudem eine Antikörperantwort gegen die Proteine GLEA1, GLEA2 und PHF3 (Fischer et al. 2001; Struss et al. 2001; Pallasch et al. 2005). In einigen Studien konnte darüber hinaus gezeigt werden, dass die Anwesenheit von bestimmten Tumor-infiltrierenden Lymphozyten mit einer verbesserten Prognose bei Glioblastompatienten korreliert (Brooks et al. 1978; Boker et al. 1984). Allerdings existieren ebenfalls Arbeiten, in denen ein gegenläufiger Effekt gezeigt wurde (Safdari et al. 1985) oder die Ergebnisse nicht bestätigt werden konnten (Schiffer et al. 1979). In jedem Fall muss davon ausgegangen werden, dass das Immunsystem der Patienten einen Einfluss auf den Krankheitsverlauf nimmt und somit entscheidend zum Gesamtüberleben eines Patienten beitragen könnte. 14 Kapitel 1: Einleitung 1.8. Charakterisierung der Tumorbiologie des Glioblastom mithilfe der Proteomanalyse Die Veränderungen, die während der Tumorgenese beobachtet werden können, finden auf verschiedenen molekularen Ebenen statt. In den letzten Jahren wurde daher vermehrt versucht durch die Integration verschiedener OMICS-Methoden, wie z.B. der Genom-, Transkriptomananalyse aber auch Proteom- und Metabolomanalyse, ein umfassendes Bild der Tumorbiologie des GBM zu erstellen. Insbesondere der Proteomanalyse mit dem Schwerpunkt der Bestimmung der Veränderungen auf der Ebene der Proteine kommt bei der Beschreibung des Phänotyps eine besondere Rolle zu. Ziel der Proteomanalyse ist es, die Gesamtheit aller Proteine, die zu einem definierten Zeitpunkt von einem Organismus oder Gewebe exprimiert werden, zu charakterisieren. Das Proteom selbst wird durch zahlreiche Faktoren beeinflusst (z.B.: Umwelteinflüsse, Medikamente, Stoffwechsel etc.), und befindet sich durch den ständigen Auf- und Abbau von Proteinen in einem dynamischen Prozess (Anderson und Anderson 1996). So existiert oft nicht nur ein Genprodukt, sondern teilweise auch viele, durch alternatives Spleißen entstandene, Varianten (Missler und Sudhof 1998). Darüber hinaus korreliert auch die Menge der mRNA nicht immer mit der Menge an exprimiertem Protein (Gygi et al. 1999). Zudem spielen posttranslationale Modifikationen wie Phosphorylierungen, Glykosilierungen oder Acetylierungen eine wichtige Rolle bei der Signaltransduktion und anderen wichtigen Vorgängen in der Zelle. Die Proteomanalyse ist somit eine wichtige Ergänzung zur Analyse des Genoms, denn sie ermöglicht es, Veränderungen zu beschreiben, die auf genomischer Ebene nicht erfassbar sind. Mit der Proteomik sind in den letzten Jahren eine Reihe von Methoden entwickelt worden, welche Analysen von hochkomplexen Proteingemischen ermöglichen. Die Anforderungen, die an ein System gestellt werden, mit dem eine quantitative Erfassung von Expressionsänderungen in einer komplexen Probe möglich ist, sind hoch. Nach Zuo et al. (2001) kann man von circa 10.000–20.000 Proteinspezies im Proteom einer einzigen Säugetierzelle ausgehen, deren Abundanz sich in einem dynamischen Bereich von 7-8 Größenordnungen bewegt (Anderson und Anderson 1996). Klassische Methoden der Proteomanalyse sind die 2D-Gelelektrophorese (Klose und Kobalz 1995) und massenspektrometriebasierte Quantifizierungstechniken wie z.B. die markierungsfreie Analyse (Silva et al. 2005) oder SILAC (Ong et al. 2002). All diesen Methoden wohnt inne, dass eine komplexe Protein- oder Peptidmischung zunächst in verschiedene Dimensionen aufgetrennt wird und anschließend Signalintensitäten für die separierten Analyten aufgezeichnet werden. Die 15 Kapitel 1: Einleitung Quantifizierung eines Proteins/ Peptids kann dann über mehrere Proben hinweg anhand dieser Signalintensitäten vorgenommen werden (Abbildung 1.8). Abbildung 1.8: Übersicht verschiedener Methoden zur Proteinquantifizierung in der Proteomik. Neben der 2DGelelektrophorese stehen auch diverse massenspektrometriebasierte Techniken zur Verfügung. Hierbei kann zwischen Methoden, die sich der Markierung einer Probe mit schweren Isotopen bedienen, und markierungsfreien Ansätzen unterschieden werden. Der Massenspektrometrie kommt hier eine besondere Rolle zu. Durch die Entwicklung von weichen Ionisierungsmethoden wie der MALDI- oder ESI-Technologie in den 1980er Jahren ist es möglich geworden, Proteine mittels Massenspektrometrie zu analysieren. Dem Ansatz, die Proteine zunächst in gering komplexen Mischungen intakt zu vermessen, ist einer Methode gewichen, Proteine vor ihrer Analyse mittels einer Protease zu verdauen und die resultierenden Peptide dann nach HPLCTrennung mittels MS zu analysieren. Für die Massenanalyse wurden darüber hinaus in letzten Jahren eine Vielzahl von Analysatoren, wie TOF-Instrumente, Ionenfallen, Triple-Quadrupole aber auch die Orbitrap entwickelt und etabliert. Mit diesen Techniken sind umfassende Analysen der Proteine sowohl mit gerichteten Methoden wie dem selected reaction monitoring (SRM) (Anderson und Hunter 2006) als auch mit ungerichteten Methoden, wie z.B. markierungsfreier Quantifizierung, 16 Kapitel 1: Einleitung möglich. Ein Vorteil der ungerichteten Methoden gegenüber der Gelelektrophorese besteht darin, die Identifizierung und Quantifizierung von Proteinen auf einer Methodenplattform zu vereinigen. So wurden zunächst Methoden basierend auf der Isotopenverdünnung wie z.B. ICAT, SILAC, aber auch markierungsfreie Methoden (z.B. Quantifizierung basierend auf der Intensität des Mutterions (Silva et al. 2005) oder spectral counting (Liu et al. 2004) entwickelt. Mittlerweile hat sich aufgrund der Reproduzierbarkeit und Robustheit von Massenspektrometrie und nanoHPLC die markierungsfreie Massenspektrometrie als Standardmethode durchgesetzt. Sie erlaubt es, ohne weitere Manipulation der Proteine in der Zellkultur oder durch chem. Modifikation, die biologische Probe direkt zu vermessen. Dieser Aspekt hat sich insbesondere bei der Verwendung von klinischem Material als vorteilhaft erwiesen (Shapiro et al. 2012; Martinez-Pinna et al. 2014). Zunehmend nehmen aber auch Biochips, wie sie bereits in der DNA/RNA-Analyse weit verbreitet sind, Einzug in die Proteomanalyse. In den letzten Jahren sind verschiedene Formate von Biochips, wie z.B. Protein Arrays, Peptid Arrays, Antikörper Arrays und Gewebe Arrays, entwickelt worden, die je nach Typ für unterschiedliche Anwendungen geeignet sind. Diese Chips erlauben es, parallel tausende von Proteinen hinsichtlich Protein-Antikörper, Protein-Protein oder Protein-Liganden Interaktion zu überprüfen. So wurden Protein Arrays mittlerweile eingesetzt, um Protein-ProteinInteraktionen zu charakterisieren (MacBeath und Schreiber 2000; Zhu et al. 2001), neue Biomarker für Krankheiten zu detektieren (Lalive et al. 2006) und die Spezifität DNA-bindender Proteine zu analysieren (Boutell et al. 2004). Darüber hinaus werden sie häufig eingesetzt, um die humorale Immunantwort zu charakterisieren (Robinson et al. 2002; Sundaresh et al. 2006; Lubomirski et al. 2007), die Spezifität von Antikörpern zu testen (Michaud et al. 2003; Predki et al. 2005) und liefern neue Erkenntnisse im Rahmen der Medikamentenentwicklung (He und Chiu 2003; Kumble 2003). So stellen Protein Biochips mittlerweile z.B. eine interessante Alternative zu den bisher für die Detektion von Autoantikörpern häufig verwendeten Phagenbibliotheken (Sahin et al. 1997) dar, da die enthaltenen Proteine rekombinant in Insektenzellen hergestellt werden und somit auch posttranslationale Modifikationen, welche relevante antigene Signaturen darstellen können, enthalten (Predki et al. 2005). 17 Kapitel 2: Zielsetzung der Arbeit 2. Zielsetzung der Arbeit Im Rahmen dieser Arbeit sollen mit Hilfe der Proteomanalyse Proteine identifiziert werden, die mit dem Langzeitüberleben von Glioblastompatienten assoziiert sind. Diese Proteine sollen wichtige Hilfestellung beim Verständnis der bisher erst zu einem Teil aufgeklärten zellulären und immunologischen Mechanismen geben, die die Unterschiede in klinischen Verläufen von Glioblastompatienten hervorrufen. Um dieses Ziel zu erreichen, sollen sowohl Analysen von Tumorgewebe als auch von Plasmaproben verschiedener Patientenkollektive durchgeführt werden. Spezielle Ziele umfassen: Etablierung und Adaption einer Methode zur Analyse von Proteinfraktionen, erhalten bei der Aufarbeitung von Tumorproben für die DNA-Analytik für die quantitative differentielle Proteomanalyse, bestehend aus 2D-DIGE und Massenspektrometrie. Erstellung des Proteomprofils von Langzeit- und Kurzzeitüberlebenden des Glioblastoms durch markierungsfreie differentielle Proteomanalyse nach Einsatz der Lasermikrodissektion. Identifizierung differentiell exprimierter Proteine im Tumorgewebe sowie deren bioinformatische Charakterisierung mithilfe der Anreicherungsanalyse zur Bestimmung der zugrundeliegenden biologischen Prozesse. Ermittlung differentieller Proteine zwischen Glioblastomen von Langzeitüberlebenden in Abhängigkeit der Mutation im IDH1 Gen mittels Lasermikrodissektion und markierungsfreier massenspektrometriebasierter Proteomanalyse und deren bioinformatische Analyse mithilfe der Anreicherungsanalyse zur Bestimmung der zugrundeliegenden biologischen Prozesse. Die proteomanalytische Charakterisierung von Mausgliomstammzellen unter normalen und sphärenbildenden Kulturbedingungen zur Etablierung eines Modells zur Untersuchung von stammzellvermittelten Therapieresistenzen. Die Untersuchung immunologischer Prozesse, die möglicherweise zu den unterschiedlichen klinischen Verläufen Autoantigenen im beitragen, Plasma von durch die Identifizierung Glioblastompatienten Autoantikörpern. 18 durch von den tumorassoziierten Nachweis von Kapitel 3: Material und Methoden 3. Material und Methoden 3.1. Material 3.1.1. Puffer und Lösungen 3.1.1.1. 2D-Probenpuffer 30 mM 7M 2M 4% (w/v) pH 8,5 mit HCl 3.1.1.2. Zellaufschluss 4x 1D-Probenpuffer 600 mM DTT 30 % Glycerin 12 % SDS 150 mM Tris/HCl Wenig Bromphenolblau, pH 7.0 Tris Base Harnstoff Thioharnstoff CHAPS Gelelektrophorese Separationsgel pH 2-11 3,5 % (w/v) Acrylamid 0,3 % Piperazindiacrylamid 9M Harnstoff 5,0% (w/v) Glycerin 0,06 % (v/v) TEMED 4,0 % (v/v) Trägerampholytmix 0,03 % (w/v) APS Abschlussgel pH 2-11 12,3 % (w/v) Acrylamid 0,13 % Piperazindiacrylamid 9M Harnstoff 5,0% (w/v) Glycerin 0,06 % (v/v) TEMED 4,0 % (v/v) Trägerampholytmix 0,02 % (w/v) APS Trägerampholytmix 8 mL 8 mL 16 mL 24 mL Ampholine pH 3,5-10 Servalyt pH 2-11 Pharmalyt pH 5-8 Pharmalyt pH 4-6,5 Sephadex-Suspension 20 g Sephadex Gelöst in 25 % Glycerin Sephadexlösung 270 mg 25 µl 25 µl 311 mg Sephadex-Suspension DTT (1,4 M) Trägerampholytmix Harnstoff/Thioharnstoff IEF Schutzlösung 30 % 5% 2% Harnstoff Glycerin Servalyt 2-4 Kathodenpuffer IEF 3M Harnstoff 0,742 M Phosphorsäure Anodenpuffer IEF 9M 5 % (v/v) 5 % (v/v) Harnstoff Ethylendiamin Glycerin 2D-Schutzlösung 375 mM 375 mM 3,5 mM Inkubationspuffer 125 mM 40 % 65 mM 104 mM Tris Base Glycerin DTT SDS Tris Base Tris HCl SDS 19 Kapitel 3: Material und Methoden Trenngel 15 % Acrylamid 0,2 % Bisacrylamid 0,08 % APS ansetzen mit SDS Gelpuffer filtrieren und entgasen Sammelgel 4% Acrylamid 0,05 % Bisacrylamid 0,3 % APS ansetzen mit SDS Gelpuffer filtrieren und entgasen SDS-Gelpuffer 750 mM 750 mM 0,06 % 7 mM 10x Laufpuffer für PAGE 250 mM Tris Base 1,92 M Glycin 35 mM SDS Tris Base Tris HCl TEMED SDS 3.1.1.3. Silberfärbung Fixierung 50 % (v/v) 10 % (v/v) Ethanol absolut Essigsäure Färbelösung 0,1 % (w/v) Silbernitrat Entwickler 2,5 % (w/v) 0,1 % (v/v) Natriumcarbonat Formaldehyd 3.1.1.4. Inkubationslösung 0,5M 0,2 % (w/v) 30,0 % (v/v) Natriumacetat Natriumthiosulfat Ethanol Spüllösung 2,5 % (w/v) Natriumcarbonat Stopplösung 0,05 M EDTA Massenspektrometrie Waschlösung A 10 mM Ammoniumhydrogencarbonat Waschlösung B 5 mM Ammoniumhydrogencarbonat 50 % Acetonitril Entfärbungslösung 15 mM Natriumthiosulfat 50 mM Kaliumhexacyanoferrat Trypsinlösung 20 µg 600 µL DTT-Lösung 10 mM 50 mM Iodacetamid-Lösung 55 mM Iodacetamid 50 mM Ammoniumhydrogencarbonat DTT Ammoniumhydrogencarbonat 3.1.1.5. Trypsin Waschlösung A Westernblotanalyse Kathodenpuffer für Blot 300 mM Aminocapronsäure 30 mM Tris Base Anodenpuffer für Blot 300 mM Tris Base 100 mM Tricine TBS Puffer 50 mM 150 mM 0,1 % (v/v) pH 8,0 mit HCl Blockingpuffer 3 % (w/v) 1 % (w/v) in TBS Tris Base NaCl Tween 20 % 20 Milchpulver BSA Kapitel 3: Material und Methoden 3.1.1.6. ProtoArray-Analyse Block Puffer für ProtoArray 50 mM HEPES pH 7,5 200 mM NaCl 0,08 % Triton X-100 25 % Glycerin 20 mM Reduziertes Glutathion 1 mM DTT 1x Synthetic Block 3.1.1.7. Wasch Puffer für ProtoArray 1x PBS 1x Synthetic Block 0,1 % Tween 20 ELISA Beschichtungspuffer 100 mM Natriumcarbonat 100 mM Natriumbicarbonat pH 9.6 3.1.2. Laborgeräte und Verbrauchsmaterialien Bruker Daltonics HCT plus Ionenfalle Array-Scanner FR202 Aminosäure-Analyse CapSure Macro LCM Caps Durchlichtscanner (PowerLook 2100) ECL Hyperfilm Einmalküvetten (halbmikro) ESI Nadeln Fluoreszenzscanner Typhoon Trio HPLC Säule 15 cm HPLC Säule 25 cm IEF-Glasröhrchen IEF-Kammern Arcturus PixCell II LCM System Lasermikrodissektionsmikroskop LMD6500 LTQ OrbitrapElite Massenspektrometer Heparin Röhrchen Mikrotiterplatten Mikrotiterplattenleser Multimode DTX880 Multifuge 3S-R Objektträger für Mikrodissektion PAGE-Kammer, 1D-PAGE PAGE-Kammer, 2D-PAGE ProtoArray Human Protein Microarray v5.0 PVDF Membran Immobilon-FL RSLCnanoTM UltiMate 3000 HPLC Spannungsgerät 1 D-PAGE Bruker Daltonik, Bremen, Deutschland Strix Diagnostics GmbH, Berlin, Deutschland Waters, Milford, USA Life Technologies, Carlsbad, USA Umax Data Systems Inc., Taiwan GE Healthcare, München, Deutschland Sarstedt, Nürnberg, Deutschland New Objective, Woburn, USA GE Healthcare, München, Deutschland Thermo Fisher Scientific, Bremen, Deutschland Thermo Fisher Scientific, Bremen, Deutschland Schott Medica, Wertheim, Deutschland Selbstbau nach Klose, Werkstatt Ruhr-Universität Bochum, Bochum, Deutschland Life Technologies, Carlsbad, USA Leica, Wetzlar, Deutschland Thermo Fisher Scientific, Bremen, Deutschland Sarstedt, Nümbrecht, Deutschland Greiner, Frickenhausen, Deutschland Beckman-Coulter, Krefeld, Deutschland Heraeus, Hanau, Deuschland Leica, Wetzlar, Deutschland Life Technologies, Carlsbad, USA Desaga, Sarstedt, Nümbrecht, Deutschland Life Technologies, Carlsbad, USA Merck Millipore, Darmstadt, Deutschland Thermo Fisher Scientific, Bremen, Deutschland GE Healthcare, München, Deutschland 21 Kapitel 3: Material und Methoden Spannungsgerät IEF und 2 D-PAGE Spektrometer Spectronic 200 Tris-Glycin-SDS Fertiggele (4-20 %, 1,5 mm) UltiMate 3000 HPLC Ultraschallbad Vakuumkonzentrator Kartuschenvorsäule Kapillarvorsäule X-Bridge Säule Zentrifugationsfiltereinheit MicroconTM YM-10 Zentrifuge VWR, Darmstadt, Deutschland Thermo Fisher Scientific, Bremen, Deutschland Anamed, Darmstadt, Deutschland Thermo Fisher Scientific, Bremen, Deutschland Bandelin, Berlin, Deuschland Eppendorf, Hamburg, Deutschland Thermo Fisher Scientific, Bremen, Deutschland Thermo Fisher Scientific, Bremen, Deutschland Waters, Milford, USA Sigma-Aldrich, München, Deutschland Eppendorf, Hamburg, Deutschland 3.1.3. Software DeCyder 2D 6.0 Chromeleon Esquire Control 6.1 GenePix 6.0 microarray image analysis GE Healthcare, München, Deutschland Thermo Fisher Scientific, Bremen, Deutschland Bruker Daltonik, Bremen, Deutschland ImageQuantTM Software GE Healthcare, München, Deutschland Mascot Progenesis Matrix Science, London, UK Nonlinear Dynamics ProteinScapeTM 1.3 Proteom Datenbank Bruker Daltonik, Bremen, Deutschland Proteome Discoverer ProtoArray Prospector V5.2 Tune/ X-Calibur Thermo Fisher Scientific, Bremen, Deutschland Life Technologies, Carlsbad, USA Thermo Fisher Scientific, Bremen, Deutschland Molecular Devices GmbH, Biberach an der Riss, Germany 22 Kapitel 3: Material und Methoden 3.1.4. Chemikalienliste 1,4-Dithiothreitol (DTT) AccQ-Tag Aceton Acetonitril Acrylamid (für die IEF) Acrylamid-Bis Lösung (30 % Acrylamid, 0,4 % Bis) für SDS-PAGE Agarose Ameisensäure BioRad, München, Deutschland Waters, Milford, USA Merck, Darmstadt, Deutschland Sigma-Aldrich, München, Deutschland BioRad, München, Deutschland Serva, Heidelberg, Deutschland BioRad, München, Deutschland Merck, Darmstadt, Deutschland Amersham ECL PlusTM Western-Blotting Detection System GE Healthcare, München, Deutschland Aminocapronsäure Ammoniumhydrogencarbonat Ammoniumperoxodisulfat (APS) Ampholine pH 3,5-10 BioRad Protein Assay Bromphenolblau BSA Typ VH CHAPS Cy- Farbstoffe für die Minimalmarkierung DMF EDTA ELISA Ultrablock Essigsäure 100 % Ethanol absolut Ethanol MEK vergällt Ethylendiamin FA Formaldehydlösung 37 % säurefrei Glutathion Glycerin wasserfrei Glycin Hämatoxilin Harnstoff (für die IEF-Gele) Harnstoff (für IEF-Puffer) HCl HEPES Interner Standard ASA Iodacetamid Kaliumchlorid Kaliumhexacyanoferrat Lysin Magnesiumsulfat-Hexahydrat Methanol Sigma-Aldrich, München, Deutschland Sigma-Aldrich, München, Deutschland BioRad, München, Deutschland GE Healthcare, München, Deutschland BioRad, München, Deutschland BioRad, München, Deutschland Gerbu, Gaiberg, Deutschland Serva, Heidelberg, Deutschland GE Healthcare, München, Deutschland Sigma-Aldrich, München, Deutschland Merck, Darmstadt, Deutschland AbD Serotec, Pucheim, Deutschland Merck, Darmstadt, Deutschland Merck, Darmstadt, Deutschland Merck, Darmstadt, Deutschland Merck, Darmstadt, Deutschland Sigma-Aldrich, München, Deutschland Merck, Darmstadt, Deutschland Sigma-Aldrich, München, Deutschland Merck, Darmstadt, Deutschland Serva, Heidelberg, Deutschland Sigma-Aldrich, München, Deutschland BioRad, München, Deutschland Merck, Darmstadt, Deutschland Merck, Darmstadt, Deutschland Sigma-Aldrich, München, Deutschland Waters, Milford, USA Sigma-Aldrich, München, Deutschland Merck, Darmstadt, Deutschland Merck, Darmstadt, Deutschland Sigma-Aldrich, München, Deutschland Sigma-Aldrich, München, Deutschland Merck, Darmstadt, Deutschland 23 Kapitel 3: Material und Methoden Milchpulver N,N,N’,N’-Tetramethylethylendiamin (TEMED) Natriumacetat Natriumacetatpuffer für ASA Natriumcarbonat Natriumbicarbonat Natriumchlorid Natriumdodecylsulfat (SDS) Natriumthiosulfat N-Tris(hydroxymethyl)methylglycin (Tricine) PageRuler Prestained Protein Ladder PBS, pH 7,4 Pharmalyt 4-6,5 Pharmalyt 5-8 Phenol Phosphorsäure Piperazin Diacrylamid Rekombinantes ERBB2 Rekombinantes FABP3 Rekombinantes FHL1 Rekombinantes MAPK1 Schwefelsäure Sephadex Servalyt 2-11 Servalyt 2-4 Silbernitrat Synthetic Block TFA Thioharnstoff TMB Ultra Trifluoressigsäure Tris HCl Tris(hydroxymethyl-)aminomethan (Tris Base) Triton X-100 Trypsin (aus Schweinepankreas) Tween 20 Xylol AppliChem, Darmstadt, Deutschland BioRad, München, Deutschland Merck, Darmstadt, Deutschland Waters, Milford, USA Merck, Darmstadt, Deutschland Merck, Darmstadt, Deutschland Merck, Darmstadt, Deutschland Sigma-Aldrich, München, Deutschland Sigma-Aldrich, München, Deutschland Sigma-Aldrich, München, Deutschland Thermo Fisher Scientific, Bonn, Deutschland Life Technologies, Darmstadt, Deutschand GE Healthcare, München, Deutschland GE Healthcare, München, Deutschland Sigma-Aldrich, München, Deutschland Sigma-Aldrich, München, Deutschland BioRad, München, Deutschland ProQuinase, Freiburg, Deutschland Sigma-Aldrich, München, Deutschland OriGene, Rockville, USA Life Technologies, Darmstadt, Deutschand Sigma-Aldrich, München, Deutschland GE Healthcare, München, Deutschland Serva, Heidelberg, Deutschland Serva, Heidelberg, Deutschland Merck, Darmstadt, Deutschland Life Technologies, Darmstadt, Deutschand Sigma-Aldrich, München, Deutschland Merck, Darmstadt, Deutschland Thermo Fisher Scientific, Bonn, Deutschland Merck, Darmstadt, Deutschland Sigma-Aldrich, München, Deutschland Sigma-Aldrich, München, Deutschland Sigma-Aldrich, München, Deutschland Promega, Mannheim, Deutschland Sigma-Aldrich, München, Deutschland Sigma-Aldrich, München, Deutschland 24 Kapitel 3: Material und Methoden 3.1.5. Antikörper & Zelllinien Tabelle 3.1: Verwendete Antikörper Antigen CAPG Firma Sigma Bestellnummer HPA019080 Spezies Kaninchen Verdünnung 1:300 SFPQ Antikörperonline.de AB ABIN183984 Kaninchen 1,25 µg/ml Ab110411 Maus 1:500 Cell signaling 7074 Ziege 1:7500 Invitrogen A21424 Ziege 1:5000 Invitrogen A21445 Ziege 1µg/mL Sekundärer AK/ Protein Array Dianova 109-036-044 Ziege 1:1000 Sekundärer ELISA MitoProfile Total OXPHOS Human Anti Kaninchen Alexa Fluor 555 AntiMaus IgG Alexa FluorR 647 AntiHuman IgG HRP AntiHuman IgG Experiment Primärer AK/ Immunoblotting Primärer AK/ Immunoblotting Primärer AK/ Immunoblotting Sekundärer AK/ Immunoblotting Sekundärer AK/ Immunoblotting AK/ Tabelle 3.2: Verwendete Zelllinien Zellinie A172 T98G GL-261 SMA-497 SMA-540 SMA-560 Bezugsquelle ATCC: CRL-1620 ATCC: CRL-1690 Zur Verfügung gestellt von X. Breakefield (Boston, MA, USA) Zur Verfügung gestellt von Dr. D. Bigner (Durham, NC, USA) Zur Verfügung gestellt von Dr. D. Bigner (Durham, NC, USA) Zur Verfügung gestellt von Dr. D. Bigner (Durham, NC, USA) Ursprungsorganismus Homo sapiens Homo sapiens Mus musculus 25 Literatur Giard et al. (1973) Stein (1979) Ausman et al. (1970) Mus musculus Serano et al. (1980) Mus musculus Serano et al. (1980) Mus musculus Serano et al. (1980) Kapitel 3: Material und Methoden 3.2. Methoden 3.2.1. Methoden zur Probenvorbereitung 3.2.1.1. Aufarbeitung der Proteinfraktion für die Proteomanalyse Für die differentielle Proteomanalyse von Tumorgewebe von Langzeit- bzw. Kurzzeitüberlebenden des Glioblastoms mittels 2D-PAGE wurden Proteinfraktionen, welche bei der Aufarbeitung von DNA/RNA entstehen, etabliert. Dieses Vorgehen ermöglichte sowohl einen möglichst effizienten Materialeinsatz des zum Teil knappen Tumormaterials als auch, aufgrund der Untersuchung desselben Patientenmaterials, eine bessere Vergleichbarkeit von Daten aus der DNA, RNA und Proteinanalyse. Um Störungen bei der isoelektrischen Fokussierung zu vermeiden, wurde die Salzlast der Proteinfraktionen (4 M Guanidinisothiocyanat mit Cäsiumchlorid) vor dem Einsatz in der 2DPAGE reduziert (Grzendowski et al. 2009). Dazu wurde die Proteinfraktion durch Ultrafiltration mit Microcon™ YM-10 Filtern aufkonzentriert (Durchlassgrenze von 10 kDa). 100 μl der Proteinfraktionen wurden dazu in einem Microcon™-Filter pipettiert und anschließend zentrifugiert (120 min, 4°C, 14.000 x g). Nach Ende der Zentrifugation wurden 100 μl 2D-Probenpuffer zugefügt, die Filtereinheit umgekehrt, in ein neues Probengefäß verbracht und ein weiteres Mal kurz zentrifugiert. Im Anschluss wurde der Proteingehalt der Proteinfraktionen mit dem BioRad Protein Assay nach Bradford bestimmt (siehe 3.2.2.1). 3.2.1.2. Laser Mikrodissektion Die Laser Mikrodissektion ist ein mikroskopisches Verfahren, bei dem durch Verwendung eines Lasers definierte Bereiche und/oder einzelne Zellen aus einem Gewebeverbund herausgelöst werden können. Dieses Verfahren ist sowohl auf kryofixiertes Gewebe, auf formalin-fixiertes in Paraffineingebettetes Gewebe als auch, unter bestimmten Voraussetzungen, auf lebende Zellkulturen anwendbar. Im Rahmen diese Arbeit wurden zwei unterschiedliche Systeme angewendet. Laser Capture Mikrodissektion mit einem Gerät der Firma Arcturus Bei der Laser Capture Mikrodissektion der Firma Arcturus wird der zu isolierenden Bereich des Gewebes mithilfe eines Infrarot-Lasers auf eine thermoplastische Membran geschmolzen. Dabei verbindet sich die inerte Membran mit dem darunterliegenden Gewebeausschnitt und kann im darauffolgenden Schritt samt Gewebe herausgelöst werden. 26 Kapitel 3: Material und Methoden Für die Laser Capture Mikrodissektion wurden 7 µm dicke Schnitte mit einem Mikrotom angefertigt und auf einen, für die Mikrodissektion geeigneten Objektträger, verbracht. Die Schnitte wurden anschließend nach folgendem Schema (Tabelle 3.3) mit Hämatoxylin gefärbt: Tabelle 3.3: Färbeprotokoll für Gewebeschnitte Zeit Lösung 30'' 30'' 30'' 75% Ethanol Wasser Hämatoxylin (1:1000 verdünnt in H2O) Wasser 75% Ethanol 95% Ethanol 30'' 30'' 30'' Ein weiterer Schnitt wurde als Referenz mit Hämatoxilin-Eosin angefärbt und tumorhaltige Bereiche vom Neuropathologen angezeichnet. Anschließend wurden ca. 10 mm2 Zellen anhand der Vorlage mit einem Arcturus PixCell II Gerät ausgelasert. Hierfür wurden Macro Caps und eine Laserintensität von maximal 65 V verwendet. Für die Extraktion der Proteine von der Folie des Caps wurden 20 µL 2D-Probenpuffer auf das Cap pipettiert und die Probe mit 6x10 s Ultraschall im Eisbad und intensivem Vortexen behandelt (Schritte wurden bei Bedarf wiederholt). Anschließend wurde die Probe für 5 min bei 2.000 x g zentrifugiert und das Cap verworfen. Die Probe wurde bis zur weiteren Verwendung bei -80°C gelagert. Laser Mikrodissektion mit einem Gerät der Firma Leica Das Gerät der Firma Leica verwendet spezielle Objektträger, welche aus einer dünnen, inerten Folie bestehen, auf die die Gewebeschnitte zunächst aufgebracht werden müssen. Im Verlauf der Mikrodissektion werden sowohl Gewebe als auch Folie mit Hilfe des Lasers durchschnitten und das gewünschte Gewebestück fällt samt Folie mittels Gravitation in das darunter bereitgestellte Reaktionsgefäß. Für die Laser Mikrodissektion von Glioblastomen mit dem Gerät der Firma Leica wurden in der Neuropathologie der Universitätsklinik Düsseldorf je 10 konsekutive Schnitte (7 µm Dicke) eines Tumors auf spezielle Objektträger für die Mikrodissektion aufgebracht. Ein elfter Schnitt wurde mit Hämatoxilin-Eosin gefärbt und tumorhaltige Bereiche vom Neuropathologen markiert. Für jede Probe wurde in ein Reaktionsgefäß 20 µL 2D-Probenpuffer vorgelegt und anhand der markierten Vorlage die entsprechenden Bereiche aus dem Gewebe ausgeschnitten. Für die finale markierungsfreie Studie wurde, basierend auf den Ergebnissen der Methodenoptimierung, angestrebt, pro Patient mindestens 10 mm2 Material zu gewinnen. Hierfür wurden je nach 27 Kapitel 3: Material und Methoden Tumorgröße 5-7 Schnitte desselben Patienten vereint. Die am Gerät gewählten Parametereinstellungen können der Tabelle 3.4 entnommen werden. Tabelle 3.4: Einstellungen für die Lasermikrodissektion Parameter Wert Power Aperture Speed Pulsfrequenz Offset Vergrößerung 40 µJ 23 26 964 Hz 60 10x Die Proben wurden bis zur weiteren Verwendung bei -80°C gelagert. 3.2.1.3. Zellaufschluss von mikrodissektiertem Gewebe für die markierungsfreie Quantifizierung Für den Zellaufschluss wurden die mit 2D-Probenpuffer versetzten Gewebestücke für 6x10 s mit Ultraschall im Eisbad behandelt. Daran anschließend wurde für 15 min bei 16.000 x g und 4°C zentrifugiert und der Überstand in frische Reaktionsgefäße überführt. Von jeder Probe wurden 10 mm2 mikrodissektiertes Gewebe mit 4 x 1D-Probenpuffer versetzt und für 10 min bei 40 °C inkubiert. Die weitere Prozessierung erfolgte analog zu 3.2.3.1, jedoch wurde die Trennung kurz nach dem vollständigen Einlaufen der Proben in das Gel abgebrochen. Zur Visualisierung der Proben im Gel wurden diese silbergefärbt. 3.2.1.4. Sammlung von Plasma Für die Detektion von Autoantikörpern im Plasma von Glioblastompatienten wurde im Rahmen des Deutschen Gliomnetzwerkes in den klinischen Zentren für die Sammlung von Plasma ein standardisiertes Protokoll etabliert: Innerhalb eines 90 minütigen Zeitfensters wurden den Patienten zwei 9 mL Heparin-Röhrchen Blut abgenommen und bei 3.000 x g für 15 min bei Raumtemperatur zentrifugiert. Der Überstand wurde anschließend in 1 mL Aliquots aufgeteilt und bei -80°C bis zur weiteren Verwendung gelagert. Darüber hinaus wurden umfassende Patientendaten, wie z.B. Alter, Geschlecht, Resektionsausmaß und Karnofsky Performance Score (KPS), erhoben und dokumentiert. Für die Proteinarray-basierte Studie wurde bei der Auswahl der 20 neu diagnostizierten Glioblastompatienten, der 20 Patienten, deren Diagnose bereits mindestens zwei Jahre zurücklag, sowie den 20 nicht tumorerkrankten Kontrollen auf eine gleiche Verteilung der o.g. Kriterien in den jeweiligen Gruppen geachtet. 28 Kapitel 3: Material und Methoden 3.2.1.1. Präparation für massenspektrometrische Analysen Für die massenspektrometrischen Analysen wurden 2D-Proteinspots entweder nach Visualisierung durch Silberfärbung oder durch Unterlegen eines Ausdrucks des Fluoreszenzscans in Originalgröße mit Stanzen (Ø 0,5 cm, 1 cm oder 1,5 cm) ausgestochen. Um eine Kontamination der Proben durch Fremdproteine zu vermeiden, wurde die Stanze nach jedem Schritt gereinigt. Für die markierungsfreie Analyse wurden die silberangefärbten Gelbanden des 1D-Kurzgels mit Hilfe eines Skalpells ausgeschnitten und in Verdauröhrchen überführt. Gelstücke aus silbergefärbten Gelen wurden mit Entfärbungslösung entfärbt. Hierfür wurden auf jeden Gelspot 15-30 µL der Lösung gegeben und die Flüssigkeit nach einminütiger Inkubation wieder abgenommen. Daran anschließend wurden die Gelstücke gewaschen, indem sie abwechselnd für je 10 min mit je 10-30 µL der Waschlösung A oder der Waschlösung B inkubiert wurden. Abschließend wurden die Gelstücke für 30-45 min im Vakuumkonzentrator eingetrocknet. Für die markierungsfreie, quantitative Analyse wurden die Proben zusätzlich mit 50 µL DTT-Lösung reduziert (45 min bei 56°C) und anschließend die Cysteine durch 50 µL Iodacetamid-Lösung carbamidomethyliert (30 min bei RT, abgedunkelt). Darauf folgend wurde erneut abwechselnd für je 10 min mit je 10-30 µL der Waschlösung A oder der Waschlösung B inkubiert und die Gelstücke anschließend für 30-45 min im Vakuumkonzentrator eingetrocknet. Für die Präparation zur späteren Analyse mittels nano-HPLC ESI MS/MS wurden die Gelstücke, durch Zugabe von je 2-6 µL Trypsinlösung (0,033 µg/µL) bei 37 °C über Nacht verdaut. Für die Extraktion wurden die Gelstücke mit 10 µl einer Lösung von Acetonitril und 0,1 %iger TFA (50:50, v/v) versetzt und 15 min mit Ultraschall behandelt. Der Überstand wurde abgenommen und das Gelstück erneut mit 10 µL Lösung versetzt und für 15 min mit Ultraschall behandelt. Die Überstände wurden vereinigt und das Acetonitril im Vakuumkonzentrator entfernt. 3.2.2. Methoden zur Proteinkonzentrationsbestimmung 3.2.2.1. Proteinkonzenztrationsbestimmung nach Bradford Zur Bestimmung der Proteinkonzentration der Proben wurde der Proteinassay nach Bradford eingesetzt. Dieser beruht auf der Verschiebung des Absorptionsmaximums von Coomassie Brilliant Blue G-250 (Triarylmethanfarbstoff) von 465 zu 595 nm bei Bindung an Proteine (Farbverschiebung von Rotbraun nach Blau). Zunächst wurde eine Konzentrationsreihe durch Verdünnung einer BSA Stammlösung (10 µg/µL) erstellt (siehe Tabelle 3.5). 29 Kapitel 3: Material und Methoden Tabelle 3.5: Ansatzschema zur Erstellung einer Eichreihe für die Proteinbestimmung nach Bradford Konzentration [µg/µL] 0 0,25 0,50 0,75 1,00 1,25 1,50 1,75 2,00 Stammlösung BSA [µL] 0 25 50 75 100 125 150 175 200 H2O [µL] 0 25 50 75 100 125 150 175 200 Die Proben sollten eine Proteinkonzentration im Bereich von 0,2 – 2 µg/µL aufweisen. In alle Küvetten wurden 800 µL H2O vorgelegt. Dann wurden jeweils 200 µL Bradford Reagenz (BioRad Protein Assay) und anschließend 10 µL der Konzentrationsreihe zugegeben, kurz gemischt und sofort die Extinktion bei 595 nm gemessen. Für die Messung der Proben wurden anstatt der Konzentrationsreihe je 10 µL einer entsprechenden Verdünnung der Probe zugegeben. 3.2.2.2. Mit der Aminosäureanalyse Aminosäureanalyse (ASA) lässt sich neben der Proteinmenge auch die Aminosäurezusammensetzung einer Probe bestimmen. Hierfür werden die einzelnen Aminosäuren der Proteine und/oder der Peptide mittels sauerer Hydrolyse freigesetzt, mit einem Fluorophor markiert und über eine C18-Säule mittels HPLC aufgetrennt. Die getrennten Aminosäurederivate können dann durch ihr Absorptionssignal im UV-Chromatogramm detektiert und anhand der enthaltenen Signalintensitäten quantifiziert werden Im Vorfeld der Analyse wurden alle verwendeten Probengefäße bei 400 °C für mindestens 4 h erhitzt, (Muffelofen), um Kontaminationen zu entfernen. Die Probe wurde auf den Boden eines kleinen Reagenzglases pipettiert und vollständig im Eppendorf Konzentrator eingeengt. Für die saure Gasphasenhydrolyse wurde das Reagenzglas mittels einer Pinzette in ein Vakuumgefäß überführt. Dann wurden 500 µl 6 N HCl und 5 Phenolkristalle als Antioxidans in das Vakuumgefäß gegeben. Das Vakuumgefäß wurde verschlossen und für eine vollständige Entfernung des Sauerstoffs an eine Vakuumpumpe angeschlossen und dreimal unter Argon evakuiert. Die Hydrolyse erfolgte für 60 min bei 180°C in einem Trockenschrank. Überschüssiges HCl wurde im Anschluss über die Vakuumpumpe entfernt. Als Hydrolysekontrolle wurden parallel stets 0.5 µg BSA hydrolysiert. Die hydrolisierte Probe wurde in 10 µl 20 mM HCl gelöst. Zur gelösten Probe wurden nun 30 µl Interner Standard gegeben. Die Derivatisierung erfolgte nach Zugabe von 10 µl AccQ-Tag Reagenz im verschlossenen Reagenzglas für 10 min bei 56 °C und 200 rpm. Die derivatisierte Probe wurde anschließend in spezielle Probengefäße überführt. Pro Analyse wurden je 10 µl Probe auf die X-Bridge Säule injiziert 30 Kapitel 3: Material und Methoden und bei einer Flussrate von 300 µl/min und 37 °C über einen AccQ-TagTM (Natriumacetatpuffer pH 5.0)/ Acetonitril Gradienten separiert und eluiert (siehe Tabelle 3.6). Die Detektion der derivatisierten Aminosäuren erfolgte fluorometrisch (Extinktion 250nm, Emission 395nm). Tabelle 3.6: HPLC Gradient für die Aminosäure-Analyse Zeit [min] 0.5 24 29 39.5 48 51 60 AccQ-TagTM [%] 99 95 91 83 0 100 100 Acetonitril [%] 1 5 9 17 60 0 0 H2O [%] 0 0 0 0 40 0 0 Die anschließende Auswertung und Quantifizierung erfolgte mittels der Software Millenium 32 4.0 der Firma Waters. 3.2.3. Methoden zur Proteintrennung 3.2.3.1. Proteintrennung mittels 1D-SDS PAGE Zur schnellen qualitativen Überprüfung von Proben wurde die eindimensionale SDS PAGE verwendet. Hierbei werden die Proteine eines Proteingemischs zunächst durch Beladung mit dem anionischen Detergenz SDS denaturiert und ihre Eigenladung maskiert. Anschließend wird die Probe auf ein Polyacrylamidgel gegeben und die Proteine durch Anlegen einer Spannung entsprechend ihrer Größe aufgetrennt. Für die Polyacrylamidgelelektrophorese wurden Tris-Glycin-Fertiggele (4-20 %) von Anamed eingesetzt. Die gewünschte Probenmenge (zwischen 10 und 20 µg) wurde mit 4 x Probenpuffer versetzt und für 10 min bei 40 °C inkubiert. Nach dem Spülen der Taschen mit Laufpuffer wurden die Gele beladen (inklusive 5 µL eines Größenstandards) und die Kammern mit 1 x Laufpuffer für die 1DPAGE befüllt. Der Eintritt der Proteine in das Gel erfolgte über 15 min bei 50 V/Gel und die anschließende Trennung bei 60 mA/Gel. 3.2.3.2. 2D-PAGE Bei der 2D-Gelelektrophorese werden die Proteine eines Proteingemischs zunächst mittels isoelektrischer Fokussierung (IEF) entsprechend ihres isoelektrischen Punktes entlang eines pHGradienten aufgetrennt. Anschließend erfolgt eine Trennung entsprechend des Molekulargewichtes durch die oben beschriebene SDS-Polyacrylamidgelelektrophorese. 31 Kapitel 3: Material und Methoden Die (ggf. fluoreszenzmarkierten) Proben wurden mit je 1/10 des Volumens an DTT und Servalyt 2-4 versetzt. Die Ansätze für ein Gel wurden vereinigt, gründlich durchmischt und kurz anzentrifugiert. Für die IEF wurden präparative Rundgele mit einer Länge von 20 cm eingesetzt. Diese waren mindestens drei Tage, maximal sieben Tage vor dem gewünschten Einsatz hergestellt worden. Im basischen Bereich wurde das Separationsgel zum Schutz noch mit ca. 1 cm Abschlussgel überschichtet. Zur Vermeidung von störenden Proteinpräzipitationen an der Auftragsstelle wurde vor dem Probenauftrag 10 µL Sephadexlösung auf das Separationsgel aufgetragen. Anschließend wurden die Proben auf das Gel aufgetragen und mit IEF Schutzlösung überschichtet. Die Kammer wurde mit Anodenpuffer bzw. Kathodenpuffer für die IEF gefüllt und die Röhrchen mit Anodenpuffer aufgefüllt. Danach wurde das Spannungsprogramm entsprechend der Röhrchenlänge gestartet (Tabelle 3.7): Tabelle 3.7: Spannungsprogramm für die 20 cm IEF Zeit Spannung 1h 1h 17,5 h 1h 30 min 10 min 5 min 100 V 200 V 400 V 650 V 1000 V 1500 V 2000 V Die Laufkammern wurden ggf. mit einer Schutzhülle abgedunkelt, um das Ausbleichen der Fluoreszenzfarbstoffe zu verhindern. Im Anschluss an die Fokussierung wurden die Rundgele, nach Abnahme des flüssigen Überstands, mit einem Polyacrylamidstopfen versehen und zur basischen Seite ausgestoßen. Die IEF-Gelstränge wurden 10 min in Inkubationspuffer äquilibriert und dann mehrfach mit 1 x Laufpuffer für die SDS PAGE gespült. Die Gele wurden entweder sofort mittels 2DSDS PAGE weiter prozessiert oder bis zur weiteren Verwendung für wenige Tage bei -80 °C gelagert. Für die zweite Dimension wurden Trenngele mit den Maßen 20x30 cm inklusive 2 cm Sammelgel verwendet, welche bereits am Tag vor der Gelelektrophorese gegossen wurden. Die Gele wurden bis zur Verwendung mit 2D-Schutzlösung überschichtet. Für ein 2D-Experiment wurde das IEF-Gel vorsichtig auf das SDS-Gel aufgebracht und mit einer 1 %igen Agaroselösung (mit Bromphenolblau) fixiert. Die Laufkammern wurden mit 1 x Laufpuffer für die 2D-PAGE befüllt, die Gelkassetten blasenfrei eingesetzt und die Kammern ggf. mit Schutzhüllen verdunkelt. Das Einwandern der Proteine in das Gel erfolgte für 15 min bei 37,5 mA/Gel und die gesamte elektrophoretische Trennung wurde bei 100 mA/Gel durchgeführt. Die Gelkammern wurden konstant auf 15°C temperiert und die Trennstrecke betrug 30 cm bei einer Gelstärke von 1,5 mm. 32 Kapitel 3: Material und Methoden 3.2.3.3. Trennung niedrig-komplexer Proben mittels nano-HPLC Jede Probe wurde mit 0,1 %iger TFA auf ein Volumen von 16 µl eingestellt. Für die Aufnahme der Massenspektren mittels HPLC ESI-MS/MS, wurden die extrahierten Proben zunächst mittels online Reversed-Phase nano-HPLC (Ultimate 3000, Dionex GmbH, Idstein, Deutschland) aufgetrennt. Hierfür wurde eine Vorkonzentrierung über eine Vorsäule (Acclaim PepMap C18, 2 cm Länge, 75 µm Innendurchmesser, 3 µm Partikelgröße, 100 Ǻ Porengröße) vorgenommen, die eigentliche Trennung erfolgte über eine C18 Pepmap Säule (15 cm Länge, 75 µm Innendurchmesser, 3 µm Partikelgröße, 100 Ǻ Porengröße) mittels eines linearen Gradienten von B (84 % Acetonitril, 0,1% Ameisensäure) über 60 min bei einer Flussrate von 300 nL/min. 3.2.3.4. Trennung hoch-komplexer Proben mittels nano-HPLC Damit jeweils dieselbe Menge extrahierter Peptide auf die HPLC-Säule geladen wurde, wurde im Vorfeld der Analyse von allen Proben eine Konzentrationsbestimmung mittels Aminosäureanalyse (3.2.2.2) durchgeführt. Für die markierungsfreie Quantifizierung wurden 300 ng Probe mit 0,1% TFA auf ein Endvolumen von 16 µL gebracht und zunächst mittels Reversed-Phase nano HPLC (RSLCnano UltiMate 3000, Dionex GmbH, Idstein, Deutschland) getrennt. Hierfür wurden die Proben auf eine C18 Vorsäule geladen (Acclaim PepMap C18, 2 cm Länge, 100 µm Innendurchmesser, 3 µm Partikelgröße, 100 Å Porengröße) und für 10 min mit 0.1% TFA entsalzt. Anschließend wurde die Vorsäule vor die analytische Hauptsäule (Acclaim PepMap RSLC C18; 25 cm Länge, 75 µm Innendurchmesser, 2 µm Partikelgröße, 100 Å Porengröße) geschaltet und die Peptide im Verlauf von 120 min bei einer Flussrate von 300 nL/min aufgetrennt, bevor sie in das Massenspektrometer gelangten. Die mobile Phase bestand aus 0,1% Ameisensäure in Wasser (Lösungsmittel A) bzw. 84% Acetonitril, 0.1% Ameisensäure in Wasser (Lösungsmittel B). Der Gradient startete mit 4% B, wurde innerhalb von 5 min auf 10% B, dann innerhalb von 62 min auf 20% B, weiteren 35 min auf 30% B, in 15 min auf 40% B und schließlich in 3 min auf 95% B angehoben. 3.2.4. Methoden zum Nachweis von Proteinen 3.2.4.1. Silberfärbung von Proteingelen Die in den Gelen aufgetrennten Proteine wurden mit einer Silberfärbung nach (Heukeshoven und Dernick 1988) gefärbt. Für die Silberfärbung wurden die Gele zunächst über Nacht in 50 mL Fixierlösung eingelegt. Anschließend wurden die Gele 30 min in 50 mL Inkubationslösung belassen und dann mit zweimal 100 mL Reinstwasser je 20 min gewaschen. Für die anschließende Färbung 33 Kapitel 3: Material und Methoden wurden die Gele 30 min in 50 mL der Färbelösung geschüttelt und hinterher einige Sekunden erneut mit Reinstwasser gewaschen. Es folgte ein einminütiger Spülschritt in 50 mL der Spüllösung und dann die eigentliche Entwicklung durch ca. 7 min Inkubation in 50 mL Entwicklungslösung; bei beiden Schritten wurde mit der Hand geschüttelt. Nach ausreichender Entwicklung wurde die Reaktion durch Inkubation für 20 min in 50 mL der Stopplösung abgestoppt und abschließend nochmals mindestens 10 min mit Reinstwasser gewaschen. 3.2.4.2. Fluoreszenzmarkierung von Proteinen Für die spätere Visualisierung in der quantitativen 2D-PAGE wurden die Proben im Vorfeld der Elektrophorese mit Fluoreszenzfarbstoffen markiert. Bei der hier eingesetzten Minimalfluoreszenzmarkierung finden spezielle Cyanin- Fluoreszenzfarbstoffe Verwendung, die mit ihrer reaktiven Estergruppe kovalent an die εAminogruppe von Lysinen binden. Durch Einhalten eines bestimmten Protein-zu-Farbstoff Verhältnisses werden nur etwa 3 % der Proteine markiert. Der Einsatz von drei unterschiedlich fluoreszierenden Farbstoffen ermöglicht, dass mehrere Proben im selben Gel aufgetrennt und unabhängig voneinander detektiert werden können, so dass diese Proben exakt dieselben Bedingungen bei der Gelelektrophorese erfahren. Um ein Ausbleichen der Farbstoffe zu verhindern, ist darauf zu achten, dass diese im Verlauf des Experiments stets lichtgeschützt sind. Zunächst wurden die Proben mit den jeweiligen Fluoreszenzfarbstoffen gekoppelt. Hierfür wurden die Minimalfluoreszenzmarkierungssfarbstoffe entsprechend den Herstellerangaben mit DMF p.a. angesetzt. Es wurden je 50 µg Probe und 1 µL des jeweiligen Farbstoffs (400 mM) eingesetzt. Die Ansätze wurden 30 min abgedunkelt auf Eis inkubiert. Danach wurde 1 µL einer 10 mM Lysin-Lösung zugegeben (Abstoppen der Reaktion) und weitere 10 min (abgedunkelt, auf Eis) inkubiert. Die isoelektrische Fokussierung erfolgte direkt im Anschluss an die Kopplungsreaktion. Mithilfe eines Fluoreszenzscanners wurden die Proteinmuster im Anschluss an die elektrophoretische Trennung bei den entsprechenden Wellenlängen der Fluoreszenzfarbstoffe detektiert (siehe Tabelle 3.8). Tabelle 3.8: Übersicht der eingesetzten Emissionsfilter zu Detektion der verwendeten Fluoreszenzfarbstoffe Farbstoff Cy 2 Cy 3 Cy 5 Max. Absorption [nm] 491 553 645 34 Emissionsfilter [nm] 520 BP 40 580 BP 30 670 BP 30 Kapitel 3: Material und Methoden 3.2.4.3. Nachweis von Proteinen mittels Massenspektromerie Um Peptidmischungen geringer Komplexizität, insbesondere 2D-Spots, zu analysieren, wurde eine 3D-Ionenfalle verwendet. Dieser Gerätetyp zeichnet sich durch eine hohe Robustheit aus und erlaubt eine vollautomatisierte Fragmentanalyse von Peptidionen. Für die Elektrospray Ionisations Tandem Massenspektrometrie (ESI-MS/MS) wurde eine HCTultra Ionenfalle der Firma Bruker Daltonics, welche mit einer Nanoelektrosprayionenquelle (Bruker Daltonik) und online Nanospray Nadeln (FS360–20–10-D-20; New Objective, Woburn, MA, USA) ausgestattet war, eingesetzt. Das Gerät wurde vor den Messungen über einen externen Standard kalibriert. Die massenspektrometrischen Parameter sind Tabelle 3.9 zu entnehmen. Tabelle 3.9: Massenspektrometrische Parameter für die ESI MS/MS-Analysen mit der HCTultra Parameter Kapillarspannung Endkappenpotential Spülgasfluß Temperatur des Spülgases aimed ICC Maximale Fallenfüllzeit Wert 1000-1400 V 500 V 10.0 l/min 160°C 150000 500 ms Für die MS/MS Analysen wurde die Software Esquire Control 6.1 (Bruker Daltonics) eingesetzt. Zur Generierung von Fragmentionen wurde bei isolierten, mehrfach geladenen Peptidionen, welche eine Intensität von 100.000 aufwiesen, niederenergetische kollisionsinduzierte Dissoziation (CID) durchgeführt. Die Ausschlusszeit für vorher bereits selektierte Peptidionen betrug 1,2 min. Die Massenspektren ergaben sich aus einer Aufsummierung von sieben individuellen Scans im Bereich von m/z 300-1500 mit einer Scangeschwindigkeit von 8,100 (m/z)/s. Die MS/MS Spektren ergaben sich aus einer Summe von vier Scans im Bereich von m/z 100-2200 bei einer Scangeschwindigkeit von 26,000 (m/z)/s. 3.2.5. Quantitative Nachweistechniken 3.2.5.1. Quantitativer Nachweis von Proteinen mittels Massenspektrometrie Für die Proteomanalyse hochkomplexer Proteingemische und die markierungsfreie Quantifizierung wurde ein Orbitrap EliteTM Hybrid Ionenfallen-Orbitrap Massenspektrometer eingesetzt, welches mit einer nano-ESI-Quelle ausgestattet und online mit einem nano HPLC-System gekoppelt war. Dieses Hybridmassenspektrometer besteht aus einer linearen Ionenfalle, welche in der Lage ist, sehr schnell 35 Kapitel 3: Material und Methoden CID-Fragmentspektren aufzuzeichnen, sowie einer Orbitrap, in der hochauflösend und mit einer sehr hohen Massengenauigkeit die Übersichtsspektren aufgenommen werden. Die Systemparameter sind Tabelle 3.10 zu entnehmen. Tabelle 3.10: Massenspektrometrische Parameter für die ESI MS/MS-Analysen mit der Orbitrap Elite Parameter Spray Spannung Wert 1,4 kV Temperatur des ion transfer tube 275 °C Druck des Kollisionsgases (Helium) 1.3 mTorr Normalisierte Kollisionsenergie 35% MS Scan Bereich 350-1700 m/z MS Auflösung 60.000 Breite des Isolationsfenster für MS/MS 2 m/z MS/MS Scan Bereich 150-2000 m/z MS/MS Auflösung normal Schwellenwert der Intensität für die MS/MS Auswahl 500 counts Ausschlusszeit eines Ions nach Aufnahme eines MS/MS-Spektrums 45 sek Das Orbitrap Elite Massenspektrometer wurde in einem Top 20 datenabhängigen Modus betrieben, wobei einfach und höher als dreifach geladene Ionen von der weiteren Fragmentierung ausgeschlossen wurden. In diesem Modus wählt das Gerät an einen MS Übersichtsscan anschließend, die 20 intensivsten Signale für die Aufnahme von Fragmentspektren in der linearen Ionenfalle aus. Für die interne Kalibrierung (Lock-Masse) wurde Dodecamethylcyclohexasiloxan (445.120030 Th) aus der Raumluft verwendet. 3.2.5.2. Proteinblotting mit anschließender Immundetektion Für einen hochsensitiven und spezifischen Nachweis und Quantifizierung von Kandidatenproteinen wurde Proteinblotting in Verbindung mit anschließender Immundetektion eingesetzt. Hierbei werden Proteine, nach der Trennung in einem 1D-SDS-PAGE Gel und anschließendem Transfer auf eine Trägermembran, gezielt mit einen Antikörper nachgewiesen und quantifiziert. Der Nachweis der Protein-Antikörper-Bindung findet meist durch sekundäre Antikörper statt, welche eine fluorophore Gruppe oder ein Enzym zum chemiluminizenten Nachweis tragen. Das Proteinblotting fand im Anschluss an eine 1D-SDS PAGE statt. Der Transfer der Proteine aus dem Gel auf die PVDF-Membran erfolgte für 1 h bei 2 mA pro cm2 Gelfläche. Anschließend wurden unspezifische Bindungsstellen auf der Membran mit Blockingpuffer für 1 h blockiert. Die Inkubation mit dem primären Antikörper (siehe Tabelle 3.1) erfolgte bei 4°C über Nacht. Die Membran wurde 36 Kapitel 3: Material und Methoden anschließend mit TBS Puffer für 3 x 15 min bei RT gewaschen. Im Anschluss erfolgte die Inkubation mit dem sekundären Antikörper (siehe Tabelle 3.1) für 1 h bei RT, gefolgt von erneutem Waschen. Die Detektion der Immunkomplexe erfolgte entweder durch Erzeugung von Chemilumineszenz mit dem Amersham ECL PlusTM Western-Blotting Detection System und einem Amersham Hyperfilm ECL oder durch Verwendung eines bereits fluoreszenzmarkierten Sekundärantikörpers und Scannen der Blotmembran mit einem Fluoreszenzscanners. 3.2.5.3. Detektion von Immunkomplexen mittels Protein Microarrays Für die Detektion autoimmunogener Proteine wurden die ProtoArray Human Protein Microarrays v5.0 der Firma Invitrogen (jetzt Thermo Fisher) eingesetzt. Diese bieten die Möglichkeit, parallel über 9.000 potentielle Antigene simultan zu analysieren. Hierbei werden über ein Bacculovirus basiertes Expressionssystem rekombinant in Insektenzellen hergestellte Proteine in Duplikaten auf Objektträger aufgebracht. Zusätzlich werden diverse Kontrollen (z.B. Postitionierungspunkte, humane IgG und anti-human IgG Gradienten) aufgedruckt (siehe Abbildung 3.1). Die Arrays werden mit Plasma inkubiert und eine Antigen-Antikörperbindung über einen fluoreszenzmarkierten Sekundärantikörper nachgewiesen. Die Arrays wurden den Vorgaben des Herstellers entsprechend prozessiert. Jeder Array wurde zunächst für 15 min bei 4°C und dann weitere 15 min bei RT equilibriert. Alle folgenden Schritte erfolgten bei 4°C und bei 50 rpm auf einem kreisenden Schüttler. Zunächst wurde auf jeden Array 5 mL Block-Puffer gegeben und für 1 h inkubiert. Der Block-Puffer wurde vorsichtig abgenommen und 5 mL Wasch-Puffer zugegeben und für weitere 5 min inkubiert. Nach dem Abnehmen des Puffers wurden 5 mL einer 1:500 Verdünnung von Plasma in Wasch-Puffer zugegeben und für 90 min inkubiert. Dann wurde die Probe abgenommen und insgesamt fünfmal für je 5 min mit Wasch-Puffer gewaschen. Anschließend wurde mit 5 mL Sekundärantikörper (siehe Tabelle 3.1) für 90 min inkubiert. Nach Abnehmen der Antikörperlösung wurde erneut fünfmal gewaschen und dann der Array durch einminütiges Zentrifugieren bei 200 x g getrocknet. Abschließend erfolgte die Detektion der Signale mit einem Array-Scanner FR202. Für die Aufnahme der Fluoreszenzintensität wurde die Software GenePix 6.0 microarray image analysis eingesetzt. Hierfür wurde die Lot-spezifische GenePix Array List Datei, welche von Life Technologies zur Verfügung gestellt wird, sowie die Bilddateien der Arrays eingeladen und mit Hilfe der Postitionierungspunkte übereinander gelegt, Spots detektiert und deren Größe ggf. angepasst bzw. fehlerhafte Spots von der Analyse ausgeschlossen. 37 Kapitel 3: Material und Methoden Human IgG Verdünnung (Normalisierung /Positivkontrolle für sek. AK) 1 Alexa Fluor 647 AB (Block Positionen / Postitionierungspunkte) Anti-human IgG Verdünnung (Normalisierung / Bestimmung der IgG-Konzentration in der Probe) Negativ Kontrollen 48 Abbildung 3.1: Aufbau eines ProtoArrays. Jeder Array besteht aus insgesamt 48 Subarrays welche jeweils aus 22x22 Spots bestehen. Alle Spots sind in Duplikaten gedruckt. Darüber hinaus befinden sich in jedem Subarray Postitionierungspunkte, positiv und negativ Kontrollen sowie eine Verdünngsreihe von humanem anti-IgG. 3.2.5.4. Detektion von Immunkomplexen mittels ELISA Für die Detektion einer Antikörperantwort in Plasmaproben wurde der Enzyme Linked Immunosorbent Assay eingesetzt. Hierbei wird rekombinantes Protein adsorptiv an Mikrotiterplatten gebunden und anschließend mit Plasma inkubiert. Die Detektion des Primärantikörpers erfolgt über einen mit Meerrettichperoxidase gekoppelten humanen Zweitantikörper. Rekombinantes Antigen wurden mit Beschichtungspuffer auf eine Konzentration von 0,3 ng/µL verdünnt und je 100 µL in die Vertiefungen der Mikrotiterplatte pipettiert. Die Bindung des Antigens erfolgte bei 4 °C über Nacht. Anschließend wurde die Lösung entfernt und für 2 h mit je 150 µL ELISA Ultrablock bei 4 °C geblockt. Jede Vertiefung wurde dann zweimal mit je 200 µL PBS mit 0,05 % Tween 20 gespült. Die Plasmaproben wurden 1:500 mit PBS mit 0,05 % Tween 20 vorverdünnt und jeweils 100 µL pro Vertiefung aufgetragen und für 1 h bei Raumtemperatur inkubiert. Anschließend wurde weitere dreimal mit PBS mit 0,05 % Tween 20 gewaschen und dann mit je 100 µL Sekundärantikörper (1:1000 verdünnt in PBS mit 0,05 % Tween 20; siehe Tabelle 3.1) für eine weitere Stunde bei Raumtemperatur inkubiert. Danach wurde erneut viermal mit PBS mit 0,05 % Tween 20 gewaschen und je 80 µL TMB Ultra in jede Vertiefung pipettiert. Nach ca. dreiminütiger Inkubation 38 Kapitel 3: Material und Methoden wurde die Reaktion mit je 40 µL 2 M Schwefelsäure gestoppt. Die Signaldetektion erfolgte im Mikroplattenleser bei 450 nm. 3.2.6. Bioinformatische Datenanalyse 3.2.6.1. Softwaregestütze Auswertung der DIGE-Scans Die eingescannten Gelbilder wurden mittels ImageQuantTM Software (GE Healthcare) für die Bildanalyse beschnitten und anschließend die Bildauswertung mit Hilfe der DeCyder 2D 6.0 Software (GE Healthcare) vorgenommen. Die Spot-Detektion und Quantifizierung wurde mit dem Differential In-gel Analysis Modus der DeCyder Software durchgeführt. Die geschätzte Spotanzahl war hierbei auf 10.000 gesetzt, zusätzlich wurden Spots mit einem Volumen < 30.000 durch einen Ausschlussfilter aussortiert. Der interne Standard, markiert mit dem Cy2 Farbstoff, wurde zur Standardisierung und Normalisierung der einzelnen Spot-Intensitäten benutzt. Die anschließende statistische Analyse (Student’s t-tests) der Spots wurde mit dem Biological Variation Analysis Modul der Software ausgeführt. Als Proteine mit differentieller Abundanz wurden alle Proteinspots mit einem p-Wert ≤ 0,05 und mit einer Abundanzänderung von ≥ ±1,5 angesehen. 3.2.6.2. Proteinidentifizierung von Massenspektren der 3D Ionenfalle Die Peaklisten der gemessenen MS/MS Spektren wurden mit der Software DataAnalysis 3.3 und den voreingestellten Parametern generiert. Für die Identifikation von Peptiden und Proteinen wurde unter Verwendung der ProteinScapeTM (Version 1.3, Bruker Daltonics) Software und der human International Protein Index (Human IPI v.3.30 Decoy Datenbank, www.ebi.ac.uk) mithilfe des Suchalgorithmus MASCOT (Version 2.2.0) Datenbanksuchen durchgeführt. Hier wurde eine DecoyVariante dieser Datenbank verwendet, die neben der humanen IPI eine Variante derselben Datenbank enthält, in welcher die Aminosäuresequenzen aller Proteineinträge zufällig durchmischt wurden. Für die Suche wurden folgende Parameter berücksichtigt: Cystein modifiziert mit Propionamid Variable Modifikationen in Folge von Methioninoxidation Maximal eine ausgelassene Schnittstelle durch unvollständiger Trypsin-Spaltung keine Details über Proteinmassen und pI aus der 2D- Elektrophorese. Die Ergebnisse wurden über das Protein Extraktor Modul der Protein Scape Software zusammengefasst. Dieses Modul entfernt automatisch Redundanzen in Proteineinträgen. Für die 39 Kapitel 3: Material und Methoden MS/MS Spektren wurde ein Ausschluss-Score von 22 sowie eine Massentoleranz von 1.2 Da für Peptide und 0.6 Da für Fragmente festgelegt. Als identifiziert wurden Proteine erachtet, für die in beiden Suchen mindestens 2 Peptide gefunden wurden, einen Mascot-Score >90 aufwiesen und keine offensichtlichen Kontaminanten waren. (z.B. Keratin 1). 3.2.6.3. Proteinidentifizierung von Massenspektren des Hybrid Ionenfallen- Orbitrap Massenspektrometer Für die Proteinidentifizierung von Spektren, die mittels Orbitrap aufgenommen wurden, wurde die Software Proteome DiscovererTM (Version 1.3, Thermo Fisher Scientific) und die Suchmaschine MASCOTTM (Version 2.4.1, Matrix Science, London, UK) eingesetzt. Die MS/MS-Spektren wurden gegen die UniProtKB/Swiss-Prot Datenbank (16608 humane Sequenzen; Datum 04/03/2013) gesucht, mit folgenden Suchparametern: Protease: Trypsin; maximal zwei überlesene Schnittstellen; Taxonomie: homo sapiens; 10 ppm Vorläuferion-Massentoleranz; 0.4 Da Fragment-Massentoleranz; Variable Modifikationen: Oxidation von Methionin; Feste Modifikationen: Carbamidomethylierung an Cystein. Die false discovery rate (FDR) wurde auf 1% (p ≤ 0.01) gesetzt. Konnten identifizierte Peptide mehreren Proteinen zugeordnet werden, wurden diese in einer Proteingruppe zusammengefasst. 3.2.6.4. Quantitative Auswertung massenspektrometrischer Daten Die quantitative Auswertung der mittels Massenspektrometrie generierten Daten wurde mit der Software ProgenesisTMLC-MS v4.0 vorgenommen. Diese Software gleicht zunächst die einzelnen MSLäufe anhand m/z-Werten und Retentionszeiten an und nimmt anschließend eine Normalisierung der Intensitäten vor. Die differentielle Analyse wird anschließend anhand der Flächen unter den Kurven der einzelnen Peptidsignale vorgenommen. Hierfür wurden zunächst alle HPLC-MS-Läufe im raw-Format in die Software importiert und eine Messung ausgewählt, welche als Referenz fungierte. Für die Wahl des Referenzlaufs war eine geringe Anzahl von Störsignalen (z.B. Polymeren) sowie ein möglichst vollständiges Signalmuster, gute Signalintensitäten und gute Trennung in beiden Ebenen entscheidend. Die anderen Läufe wurden im Anschluss an diesen Lauf mit der „automatic alignment“-Funktion der Software angeglichen und das Ergebnis manuell überprüft und Fehler gegebenenfalls durch Setzen manueller Vektoren korrigiert. Für die darauf folgende automatische Detektion der Peptidsignale sowie Normalisierung und Quantifizierung wurden die Bereiche, in denen das HPLC-System gewaschen und equilibriert wurde sowie einfach geladene Feature ausgeschlossen. Anschließend wurden die Messungen den zu vergleichenden Gruppen (Kurzzeitüberlebende wt, Langzeitüberlebende wt, Langzeitüberlebende IDH1mut) zugeordnet und die Ergebnisse der Datenbanksuche importiert. Die Kriterien für eine 40 Kapitel 3: Material und Methoden differentielle Expression eines Proteins waren ein p-value ≤0,05 sowie ein Unterschied in der Abundanz von ≥1,5. Außerdem musste die Quantifizierung über mehr als ein Peptid erfolgt sein. 3.2.6.1. Softwaregestütze Auswertung der Array-Scans Für die weitere Auswertung der ProtoArray Daten wurde die Software ProtoArray Prospector eingesetzt. Hierbei werden im Wesentlichen drei Schritte durchlaufen. Zunächst werden für jeden einzelnen Array die Z-Werte, die CIP-Werte und Variationskoeffizienten für alle Spots berechnet. Der Z-Wert wird durch die Signalintensität eines Spots minus der mittleren Signalintensität aller humanen Spots auf dem Array, geteilt durch die Standardabweichung der Signalintensitäten aller humanen Spots auf dem Array, errechnet. Der CIP-Wert gibt eine Aussage über die Wahrscheinlichkeit, dass es sich tatsächlich um ein positives Signal handelt, indem er die Signalstärke eines Spots in Relation zu den negativ Kontrollen setzt. Der Variationskoeffizient evaluiert die Standardabweichung zwischen den Duplikaten. Ein Spot musste folgende Kriterien erfüllen, um für die weitere Auswertung berücksichtigt zu werden: Z-Wert ≥3, CIP-Wert ≤0,05 und ein Variationskoeffizient (CV) ≤0,5. In einem zweiten Schritt wurden die zu vergleichenden Gruppen gebildet und die Signale der einzelnen Proteine über alle Proben in einer Gruppe angeglichen und die Intensitäten normalisiert. Hierfür wurde die quantile Normalisierung ausgewählt. Im letzten Schritt wurden Differenzen zwischen den gebildeten Gruppen mittels der im Programm integrierten M-Statistik ermittelt (Love und Predki 2007). Für die weitere Auswertung wurden die Proteine als mögliche Kandidaten berücksichtigt, deren p-Wert ≤0,01 war. 3.2.6.1. Anreicherungs-Analysen Um zu untersuchen, ob bestimmte Prozesse, Zellkompartimente oder enzymatische Funktionen angereichert sind, wurden verschiedene Strategien eingesetzt. Zum einen wurde das Programm String (http://string-db.org; Version 9.1; (Snel et al. 2000)) und zum anderen DAVID (Database for Annotation, Visualization and Integrated Discovery) (http://david.abcc.ncifcrf.gov/home.jsp; Version 6.7; (Huang da et al. 2009b; Huang da et al. 2009a)) eingesetzt, um innerhalb der Gruppe der differentiellen Proteine Anreicherungen zu detektieren. Bei der Verwendung von DAVID wurde als Hintergrund die Gesamtheit der quantifizierten Proteine bzw. bei der Analyse der ProtoArray Daten alle auf dem Chip existierenden Proteine (ohne Kontrollen) verwendet. Ein Prozess wurde als angereichert berücksichtigt, wenn der Wert für den nach Benjamini korrigierten p-Wert ≤0,001 war. 41 Kapitel 3: Material und Methoden Für die globalen Proteinexpressions-Analysen, welche in Kooperation mit dem Institut für Medizinische Informatik, Statistik und Epidemiologie in Leipzig durchgeführt wurden, wurden die normalisierten Abundanzen aller quantifizierten Proteine der markierungsfreien quantitativen Analyse wie folgt prozessiert: Zunächst wurden die Daten von all denjenigen Proteinen bereinigt, bei denen fehlende Abundanzen existierten. Anschließend wurden die Werte log10 transformiert und über den Mittelwert aller Proben zentriert. Die Proteinexpression wurde dann mittels selbstorganisierender Karten (SOM) analysiert (Wirth et al. 2011). Kollektiv exprimierte Proteine wurden entweder in sogenannten Spot Modulen zusammengefasst oder aber auch Genset-AnreicherungsAnalysen zur funktionellen Interpretation basierend auf der Expression einzelner Proteine durchgeführt. Hierbei wurde der Genset-Anreicherungs-Wert (GSZ) herangezogen, welcher die Signifikanz einer differentiellen Expression von Mitgliedern eines Gensets im Vergleich zu der mittleren Expression aller Gene einer Probe abschätzt. Die Gensets wurden anhand der Standard Gene Ontology (GO) Kategorien oder basierend auf ausgewählten Publikationen definiert. Alle Analysen wurden mit dem R-Programm oposSOM durchgeführt (Wirth et al. 2012). 42 Kapitel 4: Ergebnisse 4. Ergebnisse Die Gesamtüberlebensdauer eines Glioblastompatienten liegt im Schnitt bei lediglich etwas mehr als einem Jahr (Johnson und O'Neill 2012; Ronning et al. 2012). Verantwortlich hierfür sind unter anderem die hohe Proliferationsrate des Tumors und das invasive Wachstum. Dennoch gibt es eine geringe Anzahl von Patienten, Langzeitüberlebenden genannt, deren Gesamtüberlebensdauer deutlich über dem Durchschnitt liegt. Im Rahmen dieser Arbeit wurden verschiedene Faktoren hinsichtlich ihres Einflusses auf die Gesamtüberlebenszeit untersucht. So wurden die Proteome von Tumoren von Langzeit- (LTS) und Kurzzeitüberlebenden (STS) mit verschiedenen proteomanalytischen Methoden charakterisiert und differentiell analysiert. Da neben dem Tumor selbst auch systemische Effekte den klinischen Verlauf beeinflussen, wurde auch nach Veränderungen im Immunsystem von Glioblastompatienten gesucht. Hier wurde eine Studie durchgeführt, in der das Vorkommen tumorassoziierter Autoantikörper im Plasma direkt nach Diagnosestellung sowie mehrere Jahre danach untersucht wurde. Außerdem wurden vier Gliomstammzellmodelle hinsichtlich ihrer Eignung zur Untersuchung der Entwicklung von Resistenzen bei der Chemotherapie von Glioblastompatienten mit proteomanalytischen Methoden analysiert. 4.1. Differentielle Proteomstudie von Proteinüberständen extrahierter Glioblastome Um differentiell exprimierte Proteine zwischen LTS und STS Patienten zu detektieren, wurde eine 2DDIGE Studie mit Tumorgewebe durchgeführt. Da es sich vor allem bei Gewebe von Langzeitüberlebenden um sehr wertvolles Material handelt, wurde ein von (Grzendowski et al. 2009) entwickelter Ansatz gewählt, der es ermöglicht, mit einem Gewebestück sowohl DNA- und RNA- als auch Proteinanalytik zu betreiben. Hierbei werden die Proteinüberstände, welche bei der Aufarbeitung von DNA/RNA mittels Ultrazentrifugation entstehen, für die Proteomanalyse eingesetzt. 4.1.1. 2D-DIGE Experiment Für diese differentielle Studie wurden 11 Proteinüberstände von Langzeitüberlebenden des Glioblastoms sowie dieselbe Anzahl von Kurzzeitüberlebenden aus der Gewebesammlung des deutschen Gliomnetzes (GGN) verwendet. Die Patientenproben waren entsprechend ihrem Alter, 43 Kapitel 4: Ergebnisse Geschlecht, Resektionsausmaß gepaart worden (siehe Tabelle 4.1). Der IDH1 Status der Patienten war zu diesem Zeitpunkt nicht bekannt und wurde daher bei der Paarung auch nicht berücksichtigt. Die Proben wurden nach dem etablierten Protokoll für die Behandlung von Proteinfraktionen aufgearbeitet und anschließend eine Proteinbestimmung nach Bradford durchgeführt. Insgesamt wurden 14 gepaarte Patientenproben von LTS (>36 Monate) und STS (>6 Monate) mittels 20x30 cm 2D-DIGE analysiert und ausgewertet. Tabelle 4.1 Für die differentielle Studie eingesetzte LTS und STS Proben inklusive der verwendeten Paarungskriterien. Status Geschlecht Alter bei Diagnose Resektionsausmaß IDH1-Status LTS LTS LTS LTS LTS LTS LTS STS STS STS STS STS STS STS männlich weiblich weiblich männlich weiblich weiblich männlich männlich männlich weiblich männlich weiblich männlich männlich 52.0 48.4 24.1 45.1 56.0 42.8 62.1 56.8 37.9 69.0 70.6 82.5 57.4 66.7 total total partial subtotal subtotal keine OP total total total total total subtotal subtotal total wt mut mut mut mut wt wt wt wt wt wt wt wt wt Auf jedes Gel wurden 50 µg Protein der LTS-Probe und 50 µg Protein der gepaarten STS-Probe aufgetragen. Um farbstoffbedingte Effekte im Laufverhalten und daraus resultierende Differenzen zwischen den beiden Gruppen zu vermeiden, wurde darauf geachtet, die Farbstoffe zwischen beiden Gruppen zu wechseln. Zusätzlich wurde ein aus allen Proben erstellter interner Standard, welcher stets mit dem Farbstoff Cy2 markiert wurde, aufgetragen. Im Folgenden ist ein Gel aus der Studie exemplarisch gezeigt (Abbildung 4.1). 44 Kapitel 4: Ergebnisse 170 kDa 130 kDa 100 kDa 70 kDa 55 kDa 40 kDa 35 kDa 25 kDa 15 kDa 10 kDa LTS Overlay STS Abbildung 4.1: Proteinexpressionsmuster von Glioblastomproben von Patienten mit langer bzw. kurzer Überlebensdauer. Die 2D-Gele zeigen deutliche Unterschiede im Proteinmuster. Aufgetragen wurden 50 µg mit Cy3 markierte Probe eines LTS (links, grün) und 50 µg mit Cy5 markierte Probe eines STS (rechts, rot). Gleiche Signalintensitäten werden in der Überlagerung der Gelbilder (Mitte) in gelb dargestellt. Der interne Standard, markiert mit Cy2, ist nicht gezeigt. Die Auswertung der differentiellen Studie mittels der Bildanalyse Software DeCyder ließ die Detektion von durchschnittlich 3000 Proteinspots pro Gel zu. Von diesen wiesen 32 Proteinspots einen Abundanzunterschied ≥ ±1,5 und einen Wert für den t-Test ≤ 0,05 auf und wurden somit als differentiell eingestuft. Insgesamt wurden 23 Proteinspots gefunden, die bei Langzeitüberlebenden einen erhöhten Expressionsfaktor aufwiesen, und neun Proteinspots, die bei den Kurzzeitüberlebenden einen erhöhten Expressionsfaktor gegenüber den Langzeitüberlebenden zeigten (Abbildung 4.2). Geringe zur Verfügung stehende Proteinmengen machten für die Identifizierung das Heranziehen eines Referenzproteoms notwendig. Aufgrund der relativ dominanten Signale von Blutbestandteilen (Albumin, Hämoglobin) wurde auf die Nutzung eines Gewebeaufschlusses als Referenzproteom verzichtet und Glioblastomzelllinien (siehe Tabelle 3.2) hinsichtlich ihrer Eignung als Referenzproteom untersucht. Die Zelllinien T98G und A172 zeigten eine gute Übereinstimmung, insbesondere in den relevanten Bereichen mit dem Standard der differentiellen Studie und wurden daher für die Identifizierung der als differentiell abundant ermittelten Spots als Referenzproteom ausgewählt. 45 Kapitel 4: Ergebnisse 5 170 kDa 130 kDa 6 442 7 545 525 752 584 8 594-598 555 838 982 100 kDa 565-571 708-762 1113 70 kDa 1953 55 kDa 1540 2550 40 kDa 2768 2639 2899 35 kDa 3273 25 kDa 15 kDa 3970 3888 3909 10 kDa Abbildung 4.2: Position der differentiellen Proteinspots im 2D-Gel. Die 32 zwischen Tumorgewebe von LTS und STS differentiellen Proteinspots verteilen sich auf den gesamten mittels 2D-PAGE zugänglichen Molekulargewichts (ca. 10-200 kDa) - und pI-Bereich (ca. 4-8). Einige der differentiellen Spots weisen ein regelmäßiges Perlenkettenmuster auf, was auf verschiedene Isoformen eines Proteins hinweist. Im Rahmen der massenspektrometrischen Analysen der Proteinspots mittels nanoHPLC-ESI MS wurden 31 Proteine identifiziert, was 23 nicht redundanten Proteinen entsprach (Tabelle 4.2). Wie aus Abbildung 4.2 ersichtlich, waren in einigen Fällen ganze Spotketten differentiell reguliert. Hierbei handelt es sich vermutlich um verschiedene Varianten desselben Proteins, wodurch der Anteil redundanter Proteine bei der Identifizierung erklärt werden kann. 46 Kapitel 4: Ergebnisse Tabelle 4.2: Differentielle Proteinspots aus der 2D-DIGE -Analyse Protein Name Gen Name Heat shock 70 kDa protein 4 HSPA4 Major vault protein MVP 2-oxoglutarate dehydrogenase, OGDH mitochondrial tRNA (cytosine-5-)-methyltransferase NSUN2 Isoform Long of Splicing factor, prolineSFPQ and glutamine-rich Isoform Long of Splicing factor, prolineSFPQ and glutamine-rich Isoform Long of Splicing factor, prolineSFPQ and glutamine-rich Transitional endoplasmic reticulum VCP ATPase C-1-tetrahydrofolate synthase, cytoplasmic MTHFD1 C-1-tetrahydrofolate synthase, cytoplasmic MTHFD1 C-1-tetrahydrofolate synthase, cytoplasmic MTHFD1 Aconitase 2 ACO2 Aconitase 2 ACO2 Aconitase 2 ACO2 Aconitase 2 ACO2 ATP-dependent RNA helicase DDX1 DDX1 Aconitase 2/ ATP-dependent RNA helicase ACO2/DDX1 DDX11 Isoform 2B of Cytoplasmic dynein 1 DYNC 1│2 intermediate chain 2 Nicht Nicht identifiziert identifiziert Serotransferrin TF Isoform 1 of Heat shock cognate 71 kDa HSPA9 protein Heterogeneous nuclear ribonucleoprotein HNRNPL, L/ Deoxynucleoside triphosphate SAMHD1 triphosphohydrolase Nicht Nicht identifiziert identifiziert Macrophage-capping protein CAPG cDNA FLJ38699 fis Prohibitin PHB 26 kDa protein MRPL46 Isoform 2 of Heat shock cognate 71 kDa HSPB1 protein Peroxiredoxin-1 PRDX1 Nicht Nicht identifiziert identifiziert Galectin-1 LGALS1 Nicht Nicht identifiziert identifiziert Spot Nr, T-test Expressionsfaktor 442 525 0,011 0,014 -2,0 -2,8 Gruppe erhöhter Abundanz LTS LTS 545 0,0034 -1,8 LTS 555 0,0055 -1,7 LTS 565 0,0035 -1,8 LTS 570 0,011 -2,6 LTS 571 0,035 -2,0 LTS 584 0,014 -1,8 LTS 594 595 598 708 713 714 715 719 0,0025 0,012 0,00076 0,00071 0,000017 0,00003 0,000041 0,00086 -2,1 -2,2 -2,0 -2,4 -2,7 -2,9 -3,0 -2,1 LTS LTS LTS LTS LTS LTS LTS LTS 725 0,0017 -2,3 LTS 752 0,0003 -1,7 LTS 762 0,00025 -2,3 LTS 838 0,046 -1,9 LTS 982 0,019 -1,5 LTS 1113 0,021 -2,0 LTS 1540 0,037 -1,6 LTS 1953 2550 2639 2768 0,0046 0,0031 0,011 0,043 3,0 2,4 2,1 1,7 STS STS STS STS 2899 0,028 3,1 STS 3273 0,041 2,0 STS 3888 0,039 2,9 STS 3909 0,038 1,7 STS 3970 0,044 2,0 STS 4.1.2. Validierung differentieller Kandidatenproteine mittels Proteinblotting und Transkriptomdaten Zur unabhängigen Überprüfung der Abundanzunterschiede in den Tumoren von LTS und STS Patienten wurden zwei Kandidatenproteine, das SFPQ Protein und das Macrophage-capping protein, ausgewählt (siehe Abbildung 4.3). 47 Kapitel 4: Ergebnisse A Normalisiertes Spotvolumen Macrophage-capping protein 8.E+05 7.E+05 6.E+05 5.E+05 4.E+05 3.E+05 2.E+05 1.E+05 0.E+00 LTS STS LTS STS B SFPQ Protein Normalisiertes Spotvolumen 2.E+05 2.E+05 2.E+05 1.E+05 1.E+05 1.E+05 8.E+04 6.E+04 4.E+04 2.E+04 0.E+00 LTS LTS STS STS Abbildung 4.3: Boxplot Darstellung der Abundanzen der zur weiteren Validierung mittels Proteinblot ausgewählten Kandidatenproteine. Das Macrophage-capping protein (A) zeigt gegenüber den Tumorproben von LTS in Tumorproben von STS eine dreifach erhöhte Expression. Die Proteinmenge des SFPQ Proteins (B) ist hingegen gegenüber den Tumorproben von STS in Tumorproben von LTS um 2,6-fach erhöht. Für die Boxplot Darstellung sind die normalisierten Spotvolumina verwendet worden. 50% der Werte befinden sich innerhalb der Box, die Whiskers geben das Minimum und Maximum der erhaltenen Signalintensitäten an. Der Median wird durch ⎕ repräsentiert. 48 Kapitel 4: Ergebnisse Die Validierung erfolgte mittels Proteinblotting und anschließender Immundetektion (Abbildung 4.4). Die Auswahl begründete sich auf einer Kombination aus dokumentierter tumorrelevanter Funktion, hohen Regulationsfaktoren sowie der Verfügbarkeit geeigneter Antikörper. Hierfür wurden weitere Proben von den klinischen Zentren zur Verfügung gestellt. A Macrophage-capping protein LTS STS 38 kDa B SFPQ Protein LTS STS 115 kDa Abbildung 4.4: Proteinblots zur Validierung von differentiellen Kandidatenproteinen aus der 2D-DIGE Studie. Die in der 2D-Gelstudie beobachtete erhöhte Proteinmenge von Macrophage-capping protein in STS kann im Blot bestätigt werden. Die zu erwartende Bande wurde bei 38 kDa detektiert (A). Der Nachweis des SFPQ Proteins liefert kein eindeutiges Ergebnis hinsichtlich unterschiedlicher Mengen von SFPQ zwischen den beiden Patientengruppen. Zusätzlich zu der zu erwartenden Bande bei 115 kDa in der Gruppe der STS kann jedoch eine zweite Bande bei geringerem Molekulargewicht detektiert werden (B). Aufgetragen wurden je 20 µg Gesamtprotein von 7 LTS und 5 STS-Proben. Zur Ladekontrolle wurde die Blotmembran mit India Ink angefärbt. Für den ersten Kandidaten Macrophage-capping protein lässt sich die im 2D-Experiment beobachtete differentielle Proteinexpression bestätigen. Für das SFPQ Protein ließen sich keine Abundanzunterschiede zwischen den beiden beobachteten Gruppen im Proteinblottingexperiment zeigen. Auffällig war hier jedoch, dass in einigen der STS-Proben eine zusätzliche Bande unterhalb des zu erwartenden Molekulargewichtes von 115 kDa detektiert wurde. Zur zusätzlichen Validierung der Daten aus der 2D-DIGE Studie wurden die Ergebnisse mit den Daten aus der ebenfalls mit diesem Material durchgeführten Transkriptomstudie (Reifenberger et al. 2014) verglichen. Hierbei zeigte sich, dass von den 23 differentiellen Kandidatenproteinen lediglich zu 14 49 Kapitel 4: Ergebnisse auch Transkriptomdaten vorlagen und von diesen nur das Macrophage-capping protein eine signifikant differentielle Regulation in dieselbe Richtung auf Ebene der Transkription aufwies. 4.1.3. Erweiterte Analyse der verwendeten Tumorproben hinsichtlich einer Mutation im Gen der IDH1 Nach Abschluss der 2D-DIGE Studie sowie der nachfolgenden Validierung mittels Westernblot wurde, begründet durch die Ergebnisse von Parsons et al. (2008), der IDH1-Status der verwendeten Patientenproben bestimmt. Hierbei stellte sich heraus, dass in der Gruppe der LTS der 2D-DIGE Studie vier von sieben Patienten eine Mutation im IDH1-Gen aufwiesen, in der Gruppe der STS Patienten aber ausschließlich IDH1wt Tumoren vorlagen. Daher muss davon ausgegangen werden, dass detektierte Unterschiede in der Proteinexpression möglicherweise bedingt durch die Mutation im IDH1 Gen waren. 4.2. Differentielle Proteomstudie von mikrodissektierten Glioblastomen Ziel dieser Arbeit war, ein möglichst umfassendes Bild des Proteoms von Glioblastomgewebe zu erhalten, um neue Erkenntnisse über die biologischen Prozesse, die bei Langzeitüberleben eine Rolle spielen, gewinnen zu können. Daher wurden weitere Gewebeproben mittels markierungsfreier Massenspektrometrie analysiert, welche die parallele Identifizierung und Quantifizierung mehrerer tausend Proteine erlaubt. 4.2.1. Etablierung der Mikrodissektion für Glioblastomproben Im Rahmen der gelbasierten Gewebestudie zeigte sich, dass bei der Verwendung von Proteinüberständen von Gewebestücken in der Proteomanalyse häufig hochabundante Blutbestandteile detektiert werden. Das heterogene Erscheinungsbild dieser Tumorentität legt nahe, dass diese nicht durch die Tumorzellen exprimiert, sondern durch Einblutungen im Gewebe hervorgerufen werden. Um eine besonders hohe Spezifität für Tumorzellen zu erzielen und Kontaminationen durch umliegendes Gewebe oder Gefäße auf ein Minimum zu reduzieren, wurde für die Analyse von soliden Tumoren im weiteren Verlauf die Laser Mikrodissektion gewählt (Abbildung 4.5). 50 Kapitel 4: Ergebnisse Dafür musste zunächst ein Verfahren etabliert werden, das die Gewinnung von Tumorzellen aus Gefrierschnitten und den anschließenden Einsatz markierungsfreier quantitativer Massenspektrometrie erlaubte. Abbildung 4.5: Mikroskopische Aufnahmen von Glioblastomgewebe vor und nach der Mikrodissektion. Mittels Lasermikrodissektion lassen sich selektiv bestimmten Zelltypen isolieren. Nekrotische Bereiche, gesundes Gewebe oder Blutgefäße (Pfeil) können ausgespart werden, um so eine hohe Selektivität für den gewünschten Zelltyp zu erzielen. Für die Lasermikrodissektion wurde jeweils ein Referenzschnitt mit Hämatoxilin/ Eosin angefärbt und tumorhaltige Bereiche von Dr. Jörg Felsberg, einem erfahrenen Neuropathologen, angezeichnet. Für die Gewinnung der Proben für die Proteomanalysen wurden dann, in Abhängigkeit von der Gewebegröße, 5-7 konsekutive Schnitte desselben Tumors mikrodissektiert und vereinigt. Es wurde versucht von jedem Tumor mindestens 10 mm2 mikrodissektiertes Material für die markierungsfreie Quantifizierung mittels Massenspektrometrie zu erhalten. Hierfür wurden zunächst Systeme von zwei Herstellern (Arcturus und Leica) mit unterschiedlichen Funktionsprinzipien hinsichtlich Ihrer Eignung für den Einsatz in der Proteomanalyse anhand von 7 µm Gewebeschnitten von Glioblastomen getestet. Bei dem System der Firma Arcturus wird der mikrodissektierte Gewebebereich mit der Membran eines aufgesetzten Caps verschmolzen. Das System der Firma Leica verwendet spezielle Objektträger, deren Membran samt Gewebe nach dem Schneiden mittels Gravitation in das Probengefäß fällt. Für markierungsfreie Proteomanalysen werden lediglich wenige Mikrogramm Gesamtprotein benötigt, was eine gute Voraussetzung für die Kombination mit der Laser Mikrodissektion ist. Da die bei der Mikrodissektion entstehenden Proteinmengen zu gering für einen Nachweis mittels BradfordProteinbestimmung sind, wurde die aus einer bestimmten Fläche Tumorgewebe erhaltenen Proteinmengen über den Vergleich mit definierten Mengen an Marker bzw. Zelllysat aus Zellkulturproben im 1D-Experiment abgeschätzt (siehe Abbildung 4.6). 51 Kapitel 4: Ergebnisse 5 mm2 Probe aus Mikrodissektion (Leica) Referenz, 5µg Gesamtprotein 0,25µg A172 Zelllysat 0,5µg A172 Zelllysat 0,75µg A172 Zelllysat A172 Zelllysat 1 µg 2 2,5µg A172 Zelllysat B 5 mm Probe aus Mikrodissektion (Arcturus) A Abbildung 4.6: 1D-PAGE zur Abschätzung des Proteingehalts in mikrodissektierten Proben. A: Mikrodissektion mit einem Gerät der Firma Arcturus (fluoreszenzmarkiert). B: Mikrodissektion von GBM-Gewebe mit einem Gerät der Firma Leica (silbergefärbt). Anhand der Signalintensitäten kann die erhaltene Menge Protein aus vergleichbaren Flächen Gewebes aus der Laser-Mikrodissektion mit den zwei unterschiedlichen Gerätetypen auf ca. 0,25 µg (Arcturus) und 5 µg (Leica) abgeschätzt werden. Aus dem 1D-Gel ergab sich, dass bei der Verwendung des Laser Capture Mikroskops der Firma Arcturus eine Fläche von ca. 5 mm2 ungefähr 0,25 µg Protein entspricht. Die erhaltene Menge war hierbei so gering, dass eine Silberfärbung nicht möglich war und auf Fluoreszenzmarkierung für die Bestimmung der Proteinmenge zurückgegriffen werden musste. Bei der Verwendung eines Mikroskops der Firma Leica konnten ca. 5 µg Gesamtprotein aus 5 mm2 gelasertem Gewebe gewonnen werden. Darüber hinaus zeigte sich, dass bei Verwendung höherer Laserintensitäten, welche zuweilen für ein vollständiges Verschmelzen der Membran mit dem Gewebe beim Gerätetyp des Hersteller Arcturus notwendig war, Artefakte bei der Trennung im 2D-Gel zu erkennen waren (Abbildung 4.7). Eine gleichbleibende Probenqualität konnte somit mit diesem Gerätetyp nicht gewährleistet werden. 52 Kapitel 4: Ergebnisse Abbildung 4.7: 2D-PAGE zur qualitativen Kontrolle von mikrodissektiertem Tumorgewebe. Für die Etablierung der Lasermikrodissektion wurden Gerätetypen von zwei unterschiedlichen Herstellern getestet. Bei dem Gerät der Firma Arcturus sind Artefakte im Proteinmuster in der 2D-PAGE in Abhängigkeit von der Laserintensität zu beobachten. Links höhere Laserintensität (45 V), rechts niedrigere Laserintensität (65 V). Es wurden 7 µm dicke Kryosektionen von Glioblastomen eingesetzt. Für die anschließende 2D-PAGE wurden die Proben mit Fluoreszenzfarbstoffen markiert. Die deutlich bessere Proteinausbeute sowie reproduzierbarere Probenqualität führten zu dem Einsatz des Gerätes der Firma Leica für die Probenvorbereitung im Rahmen der markierungsfreien Quantifizierung mittels Massenspektrometrie. Tumorhaltige Bereiche wurden jeweils auf einem gefärbten Referenzschnitt von einem Neuropathologen (Dr. J. Felsberg) angezeichnet und dann in Abhängigkeit von der Gewebegröße 5-7 konsekutive Schnitte desselben Tumors mikrodissektiert und vereinigt. Insgesamt wurden so Proben von acht Tumoren von LTS mit (LTSmut) bzw. neun Tumoren ohne Mutation im IDH1-Gen (LTSwt) und zehn Proben von Tumoren von STS ohne IDH1 Mutation (STSwt) generiert (siehe Tabelle 4.3). Durchschnittlich wurden pro Lauf rund 27.000 Fragmentspektren aufgezeichnet, wovon jeweils etwas mehr als 10.000 Spektren (37 %) identifiziert wurden. Dies führte im Schnitt zur Identifizierung von ca. 1.350 Proteingruppen je Probe (siehe Tabelle 4.4). Der Variationskoeffizient lag hierbei stets bei etwa 30 %. Insgesamt konnten über alle 27 Messungen hinweg 3556 Protein-Gruppen identifiziert werden. 53 Kapitel 4: Ergebnisse Tabelle 4.3: Übersicht der mikrodissektierten Tumorproben für die markierungsfreie Quantifizierung Status IDH1 Gesamt mm2 Geschlecht Alter bei Diagnose Resektionsausmaß KPS LTS mut 15,62 männlich 45 total 80 LTS mut 15,80 weiblich 40 partial 100 LTS mut 11,13 weiblich 39 partial 90 LTS mut 28,81 weiblich 33 total 80 LTS mut 16,38 weiblich 34 total unbekannt LTS mut 9,38 weiblich 50 total 80 LTS mut 10,16 männlich 35 partial 100 LTS mut 10,03 weiblich 42 total 100 LTS wt 18,04 männlich 45 subtotal 90 LTS wt 10,17 weiblich 46 total 70 LTS wt 13,14 männlich 46 unbekannt 90 LTS wt 7,53 weiblich 59 subtotal 80 LTS wt 12,94 männlich 65 total 80 LTS wt 7,18 männlich 50 total 100 LTS wt 10,32 weiblich 54 subtotal 80 LTS wt 6,54 weiblich 51 total 80 LTS wt 9,84 weiblich 49 total 80 STS wt 22,90 männlich 51 partial 70 STS wt 16,43 weiblich 43 total 90 STS wt 18,94 männlich 52 total 80 STS wt 11,61 männlich 42 partial 50 STS wt 14,93 männlich 47 total 90 STS wt 14,19 weiblich 59 partial 90 STS wt 24,48 weiblich 46 subtotal 80 STS wt 30,32 weiblich 38 total 80 STS wt 21,23 männlich 57 subtotal 80 STS wt 3,03 weiblich 57 subtotal 100 Tabelle 4.4: Übersicht der in 27 Messungen von mikrodissektierten Tumoren durchschnittlich aufgenommenen und identifizierten Spektren sowie die resultierende Anzahl an Peptid- und Proteinidentifikationen. Statistische Größe Anzahl identifizierter Spektren Anzahl identifizierter Peptide Mittelwert Anzahl aufgenommener MS/MSSpektren 27.027 10.474 7.071 Standardabweichung 4.045 3.279 2.339 402 Variationskoeffizient 15 % 31 % 33 % 30 % 54 Anzahl identifizierter Protein Gruppen 1.350 Kapitel 4: Ergebnisse 4.2.2. Differentielle Proteomanalyse von Wildtyp-Glioblastomen Um Hinweise auf die Ursachen des unterschiedlichen klinischen Verlaufs von LTS und STS Patienten ohne IDH1 Mutation zu gewinnen, wurden die zuvor gewonnenen mikrodissektierten Tumorproben mittels markierungsfreier Massenspektrometrie identifiziert und quantifiziert. So konnten für LTSwt und STSwt 2417 bzw. 2903 Proteine identifiziert werden. Quantitative Daten konnten für 2755 Proteine erhoben werden. Der Vergleich zwischen 9 LTSwt und 10 STSwt ergab, dass 178 Proteine zwischen LTS und STS (siehe Anhang, Tabelle 7.1) eine differentielle Proteinexpression zeigen. Kriterien für eine differentielle Regulation waren hierbei ein Abundanzunterschied >1,5, ein p-Wert< 0,05 und eine Quantifizierung über mehr als ein Peptid. Kontaminanten laut (Keller et al. 2008) wurden ebenfalls von der weiteren Auswertung ausgeschlossen. Von diesen 177 Proteinen zeigten 15 eine erhöhte Abundanz in den Tumoren der LTS und 162 Proteine eine erhöhte Abundanz in den Tumoren von STS. Weiterhin wurden die quantitativen Informationen der markierungsfreien Analyse genutzt, um zu untersuchen, ob innerhalb einer Patientengruppe eine Anreicherung bestimmter Signalwege oder Prozesse sowie anderer definierter Eigenschaften vorliegt. Hierfür wurden SOM-Analysen in Kooperation mit dem Institut für Medizinische Informatik, Statistik und Epidemiologie in Leipzig durchgeführt. Die Auswertung des Differenzbildes der beiden gemittelten Gruppenportraits zeigt, dass einige Gensets eine differentielle Expression zwischen den beiden Patientengruppen aufweisen (Abbildung 4.8). Hierbei wurde deutlich, dass besonders Proteine mit mitochondrialer Lokalisation (Auflistung der im Genset „Mitochodrium“ enthaltenen Proteine siehe Anhang, Tabelle 7.2) in der Gruppe der Kurzzeitüberlebenden stark angereichert sind. Weitere angereicherte Gensets innerhalb der Gruppe der STS sind apoptotische Signalwege und die Biosynthese von Aminosäuren. In der Gruppe der LTS finden sich Gensets zu Fibrinolyse sowie der Aggregation von Blutplättchen überrepräsentiert. 55 Kapitel 4: Ergebnisse Mitochondrium Genset: Mitochondrium LTSwt STSwt Abbildung 4.8: SOM-Analyse der in LTSwt und STSwt exprimierten Proteine. Links: Die Metagen Überexpressions-Profilmappe der 9 LTSwt und 10 STSwt Glioblastompatienten zeigt, dass zwischen den beiden beobachteten Patientengruppen einige definierte Gensets angereichert sind. Die Überrepräsentations Mappe des Gensets “Mitochondrien” zeigt eine Anreicherung mitochondrialer Proteine in der Gruppe der STS. Das Genset beinhaltet 40 Gene, die Überrepräsentation der einzelnen Mosaikteile ist in Einheiten von log(pHG) unter Benutzung einer hypergeometrischen Verteilung und farbkodiert (braun > rot > gelb > grün >blau) angegeben. In weißen Bereichen sind Metagene lokalisiert, die nicht diesem Set angehören. Rechts: Gensetanreicherungs-Wert (GSZ) für das Genset „Mitochondrium“ für die einzelnen Patienten. Um festzustellen, ob die differentiellen Proteine interagieren und somit in einem Funktionszusammenhang stehen, wurde mithilfe der Software String ein Interaktionsnetzwerk für die 178 Kandidatenproteine erstellt. Hierbei zeigte sich, dass für viele der differentiellen Proteine bereits Interaktionen bekannt bzw. vermutet werden. Bei der Analyse von Bereichen, die einen besonders hohen Vernetzungsgrad zeigten, fiel auf, dass es sich hierbei häufig um mitochondriale Proteine handelte. Insgesamt kann 65 der differentiell in STS hochregulierte Proteinen eine Lokalisation in den Mitochondrien zugeordnet werden (siehe Anhang, Tabelle 7.3). 56 Kapitel 4: Ergebnisse Abbildung 4.9: Netzwerkanalyse der zwischen LTSwt und STSwt differentiell exprimierten Proteine. Ein Großteil der differentiell exprimierten Proteine zeigt in der Netzwerkanalyse eine Verknüpfung untereinander. Die Netzwerkanalyse wurde mit dem freiverfügbaren Online-Tool String durchgeführt. Eingegangen sind alle 178 Proteine, die im markierungsfreien Vergleich von mikrodissektiertem STSwt und LTSwt Gewebe von einen Abundanzunterschied >1,5 und p-Wert <0,05 aufwiesen. Gezeigt ist der confidence view, stärkere Assoziationen zwischen den einzelnen Proteinen werden durch dickere Linien repräsentiert. Die Signalweg-Analyse mittels String (Abbildung 4.9) ergab zudem, dass die differentiellen Proteine nicht nur auf einen speziellen mitochondrialen Signalweg oder funktionellen Komplex beschränkt sind, sondern diversen mitochondrialen Prozessen wie z.B. der Atmungskette (z.B. UQCRC2), Citrat Cyclus (Aconitase) sowie Transporter (OGCP) oder Proteine des Aminosäure-Katabolismus (Glutaminase). zugeordnet werden können. Zur Validierung dieser Beobachtung sowie zur Klärung, ob mit der Atmungskette eine definierte Funktionseinheit der Mitochondrien in den Tumoren von Kurzzeitüberlebenden überexprimiert wird, 57 Kapitel 4: Ergebnisse wurden Proteinblottingexperimente mit Antikörpern gegen Proteine der verschiedenen Komplexe der Atmungskette durchgeführt (siehe Abbildung 4.11). Hierfür wurden Proteinüberstände von 10 LTSwt Patienten und 7 STSwt Patienten vom Deutschen Gliomnetz zur Verfügung gestellt. Die verwendeten Antikörper richteten sich gegen NDUFB8 (Komplex I), SDHB (Komplex II), COXII (Komplex IV), sowie UQCRC2 (Komplex III) und ATPA5 (Komplex V), von denen andere Untereinheiten bereits in der markierungsfreien Studie als differentiell ermittelt wurden (siehe Abbildung 4.10). ATPA2 UQCRC2 800000 normalisiertes Spotvolumen normalisiertes Spotvolumen 6000000 5000000 4000000 3000000 2000000 1000000 700000 600000 500000 400000 300000 200000 100000 0 0 LTS STS LTS STS Abbildung 4.10: Boxplotdarstellung der Abundanzen der als differentiell reguliert ermittelten Proteine der Atmungskette. Die Proteine ATPA2 und UQCRC2 zeigen in der markierungsfreien Analyse eine erhöhte Abundanz in den Tumoren von STSwt-Patienten gegenüber LTSwt Patienten. Für die Boxplot Darstellung sind die normalisierten Spotvolumina aus der markierungsfreien Quantifizierung verwendet worden. 50% der Werte befinden sich innerhalb der Box, die Whiskers geben das Minimum und Maximum der erhaltenen Signalintensitäten an. Der Median wird durch ⎕ repräsentiert. Eine generelle differentielle Proteinexpression von Proteinen der Atmungskette ließ sich im Rahmen dieses Proteinblottingexperiments nicht beobachten. Der höhere Materialbedarf des Proteinblottingexperiments machte die Verwendung von Proteinüberständen erneut notwendig, daher kann nicht ausgeschlossen werden, dass eine Bestätigung der Ergebnisse der markierungsfreien Studie aufgrund unterschiedlichen verwendeten Materials nicht möglich war. Die Validierung differentiell regulierter Kandidatenproteine mittels materialsparender SRM-Technologie steht noch aus. 58 Marker Kapitel 4: Ergebnisse LTS STS Abbildung 4.11: Proteinblottingexperiment mit Antikörpern gegen Proteine aus den fünf verschiedenen Komplexen der Atmungskette (NDUFB8 (Komplex I), SDHB (Komplex II), UQCRC2 (Komplex III), COXII (Komplex IV) und ATPA5 (Komplex V)). Aufgetragen wurden jeweils 20 µg Gesamtprotein aus Überständen von 10 LTSwt Tumoren und 7 STSwt Tumoren. Anhand des Proteinblot lässt sich keine differentielle Regulation eines Atmungskettenkomplexes zwischen den Tumoren der beiden untersuchten Patientengruppen ableiten. 4.2.3. Differentielle Proteomanalyse von Glioblastomen in Abhängigkeit von der IDH1 Mutation Im Lauf des Projekts konnte gezeigt werden, dass die IDH1 Mutation eine wichtige Rolle in der Tumorbiologie von Glioblastomen spielt. Insbesondere im Hinblick auf den klinischen Verlauf zeigt sich, dass eine Mutation dieses Gens sich begünstigend auswirkt und mit einem längeren Gesamtüberleben korreliert. Aus diesem Grund wurden die Tumoren langzeitüberlebender Patienten in Abhängigkeit der IDH1 Mutation mittels markierungsfreier quantitativer Massenspektrometrie untersucht. Untersucht wurden Tumoren von 9 LTS Patienten mit nicht mutierter IDH1 und von 8 Patienten mit mutiertem IDH1-Gen. In den 9 LTSwt Proben konnten insgesamt 2834, in den 8 LTSmut Proben 2417 Proteine identifiziert werden. Eine Quantifizierung war für 2755 Proteine möglich. Diese Daten wurden zunächst mittels SOM-Analysen eingehender analysiert (Abbildung 4.12). Hier zeigten mutierte Tumoren eine signifikante Anreicherung von Proteingruppen mit RNA spleißenden Proteinen sowie eine Anreicherung von Proteingruppen, welche Proteine enthalten, die in die ZellAdhäsion involviert sind, gegenüber Wildtyp-Tumoren. In diesen ließ sich wiederum eine Anreicherungen von Proteingruppen, welche 59 Proteine, die in die Cytokin-vermittelten Kapitel 4: Ergebnisse Signaltransmission involviert sind, sowie Proteine welche an inflammatorischen Prozessen und Immunantwort beteiligt sind, als hochreguliert gegenüber mutierten Tumoren beobachten. Abbildung 4.12: SOM-Analyse der quantitativen Daten von in Glioblastomen exprimierten Proteinen. Die Metagen Überexpressions-Profilmappe zeigt, dass zwischen den beiden beobachteten Patientengruppen (LTSwt/LTSmut) einige definierte Gensets angereichert sind. Insbesondere in der Gruppe der LTSmut Tumoren zeigen sich zwei Gensets (A: RNA Spleißen, E: Zell-Adhäsion) als besonders stark angereichert gegenüber der wt Gruppe. Nach Filtern der erhobenen quantitativen Daten hinsichtlich p-Wert < 0,01 und einem Abundanzunterschied >1,5 sowie einer Quantifizierung über mindestens zwei unique Peptide zeigen 130 Proteine eine differentielle Regulation (siehe Anhang, Tabelle 7.4). Von den 130 differentiellen Proteinen sind 85 in den mutierten Tumoren hochreguliert und 45 in den wt Tumoren erhöht. Die auch für diese Studie durchgeführte Netzwerkanalyse mit den Programmen String (siehe Abbildung 4.13) und DAVID führte ebenfalls zu der Beobachtung, dass eine signifikante Anreicherung RNA und DNA bindender Proteine bzw. bezogen auf den biologischen Prozess mRNA prozessierende Proteine in den Tumoren mit einer Mutation im IDH1 Gen vorliegt (siehe Anhang, Tabelle 7. 7.5). Insgesamt konnten 34 von 85 (40%) Proteinen der GO-Annotierung molecular function: RNA binding (Tabelle 4.5) und 26 von 85 (31%) dem GO-Term biological process: mRNA metabolic process zugeordnet werden. Im Gegenzug dazu konnte keine signifikante Anreicherung innerhalb der in wt Tumoren hochregulierten Proteine beobachtet werden. 60 Kapitel 4: Ergebnisse Abbildung 4.13: Netzwerkanalyse der in mutierten Tumoren differentiell hochregulierten Proteine. Die Netzwerkanalyse zeigt, dass sich innerhalb der in IDH1 mutierten Tumoren hochregulierten Proteinen, eine Gruppe stark vernetzter Proteine befindet. Hierbei handelt es sich hauptsächlich um Proteine aus der Gruppe der Serin/Argininreichen Spleißfaktoren und heterogene nukleäre Ribonukleoproteine. Für die Analyse wurden die 85 Proteine berücksichtigt, die im markierungsfreien Vergleich von mikrodissektiertem LTSwt und LTSmut Gewebe einen Abundanzunterschied >1,5 und p-Wert <0,01 aufwiesen. Weiterhin musste die Quantifizierung durch mehr als ein uniques Peptid erfolgt sein. Gezeigt ist der „confidence view“, stärkere Assoziationen zwischen den einzelnen Proteinen werden durch dickere Linien repräsentiert. 61 Kapitel 4: Ergebnisse Tabelle 4.5: Mittels DAVID als mRNA assoziiert klassifizierte Proteine Swissprot ID Q15717 Gen Name Protein Name ELAVL1 ELAV (embryonic lethal, abnormal vision, Drosophila)-like 1 (Hu antigen R) P26378 ELAVL4 ELAV (embryonic lethal, abnormal vision, Drosophila)-like 4 (Hu antigen D) Q07666 SAM68 KH domain containing, RNA binding, signal transduction associated 1 P55769 NHP2L1 NHP2 non-histone chromosome protein 2-like 1 (S. cerevisiae) Q96I25 RBM17 RNA binding motif protein 17 Q13148 TARDBP TAR DNA binding protein Q14011 CIRBP cold inducible RNA binding protein P38919 EIF4A3 eukaryotic translation initiation factor 4A, isoform 3 P35637 FUS fusion (involved in t(12;16) in malignant liposarcoma) P22626 heterogeneous nuclear ribonucleoprotein A2/B1 P07910 HNRNPA2B 1 HNRNPC Q14103 HNRNPD O14979 HNRNPDL heterogeneous nuclear ribonucleoprotein D (AU-rich element RNA binding protein 1, 37kDa) heterogeneous nuclear ribonucleoprotein D-like P31942 HNRNPH3 heterogeneous nuclear ribonucleoprotein H3 (2H9) P61978 HNRNPK heterogeneous nuclear ribonucleoprotein K O43390 HNRNPR heterogeneous nuclear ribonucleoprotein R Q00839 HNRNPU heterogeneous nuclear ribonucleoprotein U (scaffold attachment factor A) Q12906 ILF3 interleukin enhancer binding factor 3, 90kDa Q8N1G4 LRRC47 leucine rich repeat containing 47 P43243 MATR3 matrin 3 Q9P2K5 MYEF2 myelin expression factor 2 P51513 NOVA1 neuro-oncological ventral antigen 1 P19338 NCL nucleolin Q8WXF1 PSPC1 paraspeckle component 1; paraspeckle protein 1 pseudogene Q9NSD9 FARSB phenylalanyl-tRNA synthetase, beta subunit Q9UKA9 PTBP2 polypyrimidine tract binding protein 2 Q15424 SAFB scaffold attachment factor B Q01844 EWSR1 similar to Ewing sarcoma breakpoint region 1; Ewing sarcoma breakpoint region 1 P08621 SNRNP70 small nuclear ribonucleoprotein 70kDa (U1) P23246 SFPQ splicing factor proline/glutamine-rich (polypyrimidine tract binding protein associated) P84103 SRSF3 splicing factor, arginine/serine-rich 3 Q13247 SRSF6 splicing factor, arginine/serine-rich 6; similar to arginine/serine-rich splicing factor 6 Q16629 SRSF7 splicing factor, arginine/serine-rich 7, 35kDa Q13242 SRSF9 splicing factor, arginine/serine-rich 9 heterogeneous nuclear ribonucleoprotein C (C1/C2) 62 Kapitel 4: Ergebnisse 4.3. Proteomanalytische Charakterisierung von murinen Gliomstammzelllinien unter sphärenbildenden Bedingungen Ein weiterer Faktor, der entscheidenden Einfluss auf das Gesamtüberleben der Patienten hat, ist die Resistenz des Tumors gegenüber der Therapie. Diese Resistenzen werden häufig durch Tumorstammzellen vermittelt. Um diese Resistenzmechanismen näher untersuchen zu können, werden geeignete Zellkulturmodelle benötigt. Im Rahmen dieser Arbeit wurden vier murine Gliomstammzelllinien, welche zur Sphärenbildung in der Lage sind, mittels proteomanalytischen Methoden charakterisiert und hinsichtlich einer verstärkten Proteinexpression von Stammzellmarkern nach Induktion der Sphärenbildung untersucht. Die murinen Gliomstammzelllinien (NS) GL-261, SMA 497, SMA 540 und SMA 560 (Tabelle 3.2) wurden durch Ändern der Kultivierungsbedingungen in Tumorsphären (SC) überführt. Für jede Bedingung wurden insgesamt drei Replikate analysiert, lediglich für die SC der Linie GL-261 konnten wegen technischer Probleme nur zwei Replikate vermessen werden. In der Folge konnten mittels markierungsfreier Analyse 2699 Proteine quantifiziert werden. Die Auswertung der massenspektrometrischen Analyse ergab, dass die Unterschiede zwischen den vier verwendeten Zelllinien größer waren als die Unterschiede zwischen NS- und SC-Zellen innerhalb einer Linie. Insbesondere die Zelllinie GL-261 unterscheidet sich deutlich in ihrem Proteinexpressionsmuster von den drei SMA Zelllinien (Abbildung 4.14). Abbildung 4.14: Hauptkomponentenanalyse der vier verwendeten Mausstammzelllinien. GL-261 in rosa, SMA 497 in blau, SMA 540 in lila und SMA 560 in orange. Ein deutlicher Unterschied basierend auf dem Proteinexpressionsprofil ist nur zwischen der Zelllinie GL-261 und den drei anderen Zelllinien zu erkennen. 63 Kapitel 4: Ergebnisse Das Hauptaugenmerk in dieser Studie lag auf dem Vergleich innerhalb der Zelllinien vor und nach der Sphäreninduktion. Für die Zelllinie GL-261 konnten hier 38 differentielle Proteine (29 in SC hochreguliert und 9 in SC herunterreguliert), für die Zelllinie SMA 560 insgesamt 150 differentielle Proteine (92 in SC hochreguliert und 58 in SC herunterreguliert), für die Zelllinie SMA 540 insgesamt 220 differentielle Proteine (178 in SC hochreguliert und 42 in SC herunterreguliert) und für die Zelllinie SMA 497 insgesamt 304 differentielle Proteine (253 in SC hochreguliert und 51 in SC herunterreguliert) identifiziert werden. Die SOM-Analysen des Datensatzes zeigten, dass einige ausgewählte Sets von humanen embryonischen Stammzellmarkern (hESC9, hESC10 und myc2) in SC auf Proteinebene hochreguliert sind (siehe Abbildung 4.15). Genset Anreicherungs-Wert Set hESC9 Set hESC10 GL-261_SC SMA-560_SC SMA-540_SC SMA-497_SC GL-261_NS SMA-560 _NS SMA-540_NS SMA-497_NS myc 2 Abbildung 4.15: Proteinexpressionsprofil ausgewählter Stammzellmarker (Wang 2011) in den vier untersuchten Zelllinien. Die Gensets enthalten Gene, welche in hESC9 differentiell hochreguliert sind, abundant in hESC vorkommen sowie Myc-regulierte Ziele. Diese Gensets zeigen in den SC-Zelllinien durchweg eine erhöhte Expression gegenüber den NS-Zelllinien. Darüber hinaus kann eine tendenziell erhöhte Expression nach Sphärenbildung bei den SMAZelllinien auch für den Stammzellmarker 6-Integrin (Lathia et al. 2010) gezeigt werden (SMA-497 (FC=1,5; p=0,07), SMA-540 (FC=1,5; p=0,02) und SMA-560 (FC=1,8; p=0,03)) (siehe Abbildung 4.16, A). Für den Stammzellmarker Nestin (Wang 2011) konnte keine signifikante Hochregulierung in SC Zellen gezeigt werden (siehe Abbildung 4.16, B). 64 Kapitel 4: Ergebnisse B 5000000 4500000 4000000 3500000 3000000 2500000 2000000 1500000 1000000 500000 0 alpha6-Integrin 30000000 normalisiertes Spotvolumen normalisiertes Spotvolumen A Nestin 25000000 20000000 15000000 10000000 5000000 0 SC NS SC NS Abbildung 4.16: Boxplots der Stammzellmarker α6-Integrin und Nestin für die SMA-Zelllinien. Für die Boxplot Darstellung sind die normalisierten Spotvolumina der markierungsfreien Quantifizierung verwendet worden. 50% der Werte befinden sich innerhalb der Box, die Whiskers geben das Minimum und Maximum der erhaltenen Signalintensitäten an. Der Median wird durch ⎕ repräsentiert. A: Für α6-Integrin kann in der markierungsfreien Analyse eine erhöhte Abundanz in den SC-Zellen gezeigt werden. B: Der Stammzelllmarker Nestin zeigt keine differentielle Regulation zwischen den beiden untersuchten Bedingungen. 4.4. Identifizierung von tumorassoziierten Autoantigenen Neben der Proteinexpression des Tumors muss auch das Immunsystem des Patienten als weiterer möglicher Einflussfaktor auf den klinischen Verlauf berücksichtigt werden. Hierbei ist insbesondere das Vorhandensein von Autoantikörpern im Plasma von Patienten gegen tumorassoziierter Autoantigene (TAA) interessant. Im Rahmen dieser Arbeit wurde daher auch Plasma von Glioblastompatienten untersucht und es wurden umfassende Autoantikörperprofile mithilfe der Proteinarray Technologie erstellt. 4.4.1. Sammlung von Patientenplasma und Demographie Für die Identifizierung von tumorassoziierten Autoantigenen bei Glioblastompatienten wurde im Rahmen des deutschen Gliomnetzes die prospektive Sammlung von Plasma von Glioblastompatienten initiiert. Hierfür wurde zunächst ein standardisiertes Protokoll zur Probensammlung (Standard Operation Procedure, SOP; siehe 3.2.1.4) erstellt, wodurch gewährleistet werden soll, dass die gesammelten Plasmaproben eine gleichbleibende Qualität aufweisen. Zur qualitativen Kontrolle der erhaltenen Plasmen wurde eine 1D-PAGE durchgeführt und jeweils 65 Kapitel 4: Ergebnisse stichprobenartig Proben aus allen sammelnden Zentren hinsichtlich gleichbleibender Qualität überprüft (siehe Abbildung 4.17). 1 2 3 4 5 6 7 8 9 1 2 3 4 5 6 7 8 9 Marker Zentrum Dresden Zentrum Dresden Zentrum Bonn Zentrum Bonn Zentrum Hamburg Zentrum Hamburg Zentrum München Zentrum München Abbildung 4.17: 1D-PAGE zur qualitativen Kontrolle der gesammelten Plasmaproben aus den verschiedenen klinischen Zentren des deutschen Gliomnetzes. Die gesammelten Plasmaproben wiesen untereinander eine gute Reproduzierbarkeit hinsichtlich ihres Proteinbandenmusters im 1D-SDS-Gel auf. Die Trennung erfolgte im 4-20% Acrylamidgel. Von jeder Probe wurden 10 µg Protein eingesetzt, für die Detektion der Proteine wurde die Silberfärbung nach Heukeshoven verwendet. Im Rahmen des deutschen Gliomnetzes (GGN) konnten bis zum jetzigen Zeitpunkt (30.5.2014) 900 Plasmaproben aus den verschiedenen Zentren gesammelt und dokumentiert werden. Darunter befinden sich über 30 Proben von Langzeitüberlebenden des Glioblastoms (Abbildung 4.18). Prozentuale Verteilung der gesammelten Plasmaproben nach fünf Jahren Sammlung bezogen auf die Überlebensdauer der Patienten 5% 12% Abnahme bei Diagnosestellung bis 5 Monate Überlebensdauer 8% 6-11 Monate Überlebensdauer 10% 58% 12-23 Monate Überlebensdauer 24-35 Monate Überlebensdauer Angaben unvollständig 7% Abbildung 4.18: Prozentuale Verteilung der gesammelten Plasmaproben nach 5 Jahren Sammlung bezogen auf die Überlebensdauer der Patienten. Insgesamt wurden 900 Proben von GBM Patienten nach einem standardisierten Protokoll in den klinischen Zentren gesammelt. 66 Kapitel 4: Ergebnisse Für die geplante Analyse konnte somit auf Plasma von 20 GBM-Patienten zugegriffen und mittels ProtoArray Technik hinsichtlich vorhandener Autoantikörper analysiert werden. Um Autoantigene nachzuweisen, die GBM spezifisch sind, wurden diese mit Proben von 20 Nicht-Tumor-Patienten (Gesundkontrollen) verglichen. Anschließend wurden Proben weiterer 20 Patienten mit einer Gesamtüberlebensdauer von >22 Monaten analysiert, um das Auftreten tumorspezifischer Autoantikörper mehrere Monate nach der Erkrankung zu untersuchen. Bei der Auswahl der Proben wurde darauf geachtet, dass eine möglichst gute Übereinstimmung hinsichtlich Alter und Geschlecht der Patienten vorlag (Tabelle 4.6). Zum Zeitpunkt der Analysen stand noch keine ausreichende Anzahl von parallel zur Resektion gesammelten Plasmaproben von Langzeitüberlebenden zur Verfügung. Tabelle 4.6: Übersicht der Patienten für die Analyse mittels Proteinarray Gruppe Anzahl männlicher/ Durchschnittliches weiblicher Patienten Alter in Jahren 7/13 13/7 59.8 (± 9.9) 63.0 (± 10.3) 11/9 51.3 (± 12.8) Nicht-Tumor-Patienten Neu diagnostizierte GBM Patienten Patienten mit einem Gesamtüberleben von >22 Monate 4.4.2. Detektion und differentielle Analyse von tumorspezifischen Autoimmunreaktionen mittels Proteinarrays Für die Detektion tumorassoziierter Autoantigene mithilfe des Nachweises von Autoantikörpern wurden Protein Arrays zur Analyse von Patienten Plasma eingesetzt. Insgesamt umfasste der Array 9483 rekombinante Proteine was einer Anzahl von 8122 nicht redundanten Proteinen entspricht. Nach der Inkubation der Arrays mit jeweils 10 µl Plasma/Serum konnten, nach Interaktion von Autoantiköpern mit den auf dem Array aufgetragenen Proteinen, 876 Autoantikörper-Antigen Reaktionen nachgewiesen werden, die einen signifikanten Unterschied zwischen neu diagnostizierten Tumorpatienten und gesunden Patienten zeigten. Davon riefen 367 Antigene in Tumorpatienten eine stärkere Antwort hervor, für 509 Antigene war in Tumorpatienten gegenüber den Gesund-Kontrollen eine geringere Immunreaktion zu detektieren. Um innerhalb dieser Kandidaten die korrespondierenden Antigene herauszufiltern, welche spezifisch für den Tumor sind, wurden im weiteren Verlauf nur die Proteine berücksichtigt, die im Vergleich zu den Nicht-TumorKontrollen eine Antigen-Autoantikörper-Interaktion in mehr als 50% der Tumorpatienten aufzeigten. Hierdurch konnten insgesamt 107 tumorassoziierten Kandidatenautoantigene identifiziert werden (siehe Anhang, Tabelle 7.6) 67 Kapitel 4: Ergebnisse 4.4.3. Bioinformatische Analyse der tumorassoziierten Autoantigene Für die nähere Charakterisierung der identifizierten potentiellen tumorassoziierten Autoantigene wurde eine Anreicherungsanalyse durchgeführt. Mithilfe des Programms DAVID zeigt sich innerhalb der 107 tumorassoziierten Kandidatenautoantigene eine signifikante Anreicherung von zinkbindenden Proteinen (siehe Tabelle 4.7). Tabelle 4.7: Tumorassoziierte Kandidaten-Autoantigene welche dem GO-Term “Zink-Ionen bindend” zugeordnet werden können. Swissprot ID Protein Name Q15057 Q9NZU5 ArfGAP with coiled-coil, ankyrin repeat and PH domains 2 LIM and cysteine-rich domains 1 Q9HBH9 MAP kinase interacting serine/threonine kinase 2 Q8IV61 Q86UA6 RAS guanyl releasing protein 3 (calcium and DAGregulated) RPA interacting protein Q9BYM8 RanBP-type and C3HC4-type zinc finger containing 1 P53992 SEC24 family, member C (S. cerevisiae) Q99469 SH3 and cysteine rich domain Q12933 TNF receptor-associated factor 2 Q2QGD7 ZXD family zinc finger C P11532 dystrophin P11474 estrogen-related receptor alpha Q13642 four and a half LIM domains 1 Q13643 four and a half LIM domains 3 Q8WW33 gametocyte specific factor 1 Q9H1H1 gametocyte specific factor 1-like O14964 Q96JB3 hepatocyte growth factor-regulated tyrosine kinase substrate hypermethylated in cancer 2 Q8N339 metallothionein 1M Q9Y2Y1 Q04759 polymerase (RNA) III (DNA directed) polypeptide K, 12.3 kDa protein kinase C, theta Q96PM5 ring finger and CHY zinc finger domain containing 1 Q96DX4 ring finger and SPRY domain containing 1 Q969K3 ring finger protein 34 Q12874 splicing factor 3a, subunit 3, 60kDa Q8TBC5 zinc finger and SCAN domain containing 18 Q96JL9 zinc finger protein 333 Q6GPI5, Q9NT83 zinc finger protein 839 Insgesamt konnten 28 (26%) der tumorassoziierten Kandidatenautoantigene als Zink-Ionen bindend klassifiziert werden. Darunter befinden sich auch einige der Proteine, z.B. FHL1, FHL3 und LMCD1, 68 Kapitel 4: Ergebnisse welche die höchste Prävalenz für GBM zeigten. Eine signifikante Anreicherung hinsichtlich zellulärer Lokalisation oder biologischer Prozesse wurde nicht beobachtet. 4.4.4. Vergleich der Proteom- mit Transkriptomdaten Um herauszufinden, ob die Abundanz der Antigene im Proteom des Glioblastoms eine Ursache für die nachgewiesene Autoimmunreaktivität ist, wurden die tumorassoziierten Kandidatenautoantigene mit den Proteinexpressionsdaten der vorangegangenen markierungsfreien Studie von Tumorgewebe sowie einer publizierten Transkriptomstudie (Reifenberger et al. 2014) korreliert. Aus den Transkriptomdaten ergab sich, dass 14617 Gene vom Tumor exprimiert werden. Für die Proteomdaten wurden die Proteinidentifizierungen aus den Analysen von Gewebe der neun Kurzzeitüberlebenden herangezogen. Abbildung 4.19: Venn Diagramm der Daten aus Proteomanalyse, Transkriptomanalyse sowie auf dem Array befindlichen rekombinanten Proteinen. Der Abgleich von den aus der Proteomanalyse von Tumorgewebe erhaltenen Daten, Transkriptomdaten sowie den auf dem ProtoArray enthaltenen Proteinen ergibt, dass mindestens 73% der auf dem ProtoArray enthaltenen Proteine tatsächlich vom Tumor exprimiert werden. Bei 73 % konnte die Expression von mRNA und bei 18 % das translatierte Protein per Massenspektrometrie in Glioblastomgewebe nachgewiesen werden. Die restlichen 27 % der Proteine konnten weder auf Transkriptom- noch auf Proteomebene detektiert werden. Insgesamt konnte so, basierend auf der Anzahl identifizierter MS/MS Spektren, eine quantitative Aussage für 2875 Proteine getroffen werden. Von den 8122 nicht redundanten Proteinen auf dem 69 Kapitel 4: Ergebnisse ProtoArray wurden 5895 (72,6 %) auf mRNA Ebene in GBM Gewebe und 1441 (18 %) auf Proteinebene mittels Massenspektrometrie nachgewiesen. Von 2193 (27 %) der gespotteten Proteine konnte eine Expression in Glioblastomgewebe weder auf RNA- noch auf Protein-Ebene gezeigt werden (Abbildung 4.19). Somit kann anhand der RNA- und Proteinexpressionsdaten gezeigt werden, dass mindestens 73,0% (5929 Proteine) der auf dem ProtoArray als potentielle Antigene befindlichen Proteine im Tumor exprimiert werden. Anschließend wurden die 107 potentiellen tumorassoziierten Kandidatenautoantigene mit den Transkriptom- und Proteomdaten verglichen. Hier konnte für insgesamt 22 (21%) Kandidaten die Expression auf Proteom- bzw. für 82 (80%) auf Transkriptomebene nachgewiesen werden (Abbildung 4.20). Abbildung 4.20: Venn Diagramm der Daten aus Proteomanalyse, Transkriptomanalyse und den 107 ermittelten potentiellen tumorassoziierten Autoantigenen. Von den 107 nicht-redundanten Kandidatenautoantigenen konnte bei 80% die Expression von mRNA mittels Affymetrix-Chips und bei 21% das translatierte Protein mittels Massenspektrometrie nachgewiesen werden. Bei lediglich 20 potentiellen tumorassoziierten Autoantigenen konnte mit keiner der beiden Methoden der Nachweis über eine tatsächliche Expression im Tumorgewebe erbracht werden. Zieht man die Anzahl identifizierter Spektren je Protein als quantitatives Maß heran, ergibt sich, dass die 22 auf Proteinebene nachgewiesenen Kandidatenantigene annähernd den ganzen dynamischen Bereich der Proteinidentifizierung abdecken. Es finden sich sowohl sehr niedrig konzentrierte (z.B. 70 Kapitel 4: Ergebnisse Optineurin) als auch sehr hoch abundante Proteine (z.B. Moesin) (Abbildung 4.21). Eine generelle Abhängigkeit der Immunreaktivität der potentiellen tumorassoziierten Autoantigene von ihrer Konzentration im Tumorgewebe ließ sich somit nicht bestätigen. 3 WARS, ACTN4, MSN, HSP90AA1 2.5 logPSM 2 ERH, PRPSAP2, DIABLO, SF3A3, EGFR, T790M, EGFR(ErbB1), T790M, L858R, SF3B3, QARS, QARS, DBI, SNX1, CTNNA1, QKI, ANXA7, FHL1 1.5 1 OPTN, KIAA0513, IFIT3, SEC24C, HGS 0.5 0 Abbildung 4.21: Abundanzbereich der potentiellen tumorassoziierten Autoantigene anhand der Proteomdaten. Die Kandidatenantigene überspannen einen dynamischen Bereich von mehreren Größenordnungen von sehr niedrig bis hin zu hoch abundanten Proteinen. Für die relative Quantifizierung wurde die Anzahl identifizierter MS/MS Spektren (spectral counts) der mittels nano HPLC-ESI/MS in Glioblastomgewebe identifizierten Proteine zu Grunde gelegt. Zur besseren Übersicht wurde für die Darstellung der spectral counts eine logarithmierte Skala gewählt. 71 Kapitel 4: Ergebnisse 4.4.5. Nachweis von tumorassoziierten Autoantikörpern im Plasma von progressionsfreien, resektierten Glioblastompatienten mit mehr als 22 Monaten Gesamtüberleben Mit der Identifizierung von tumorassoziierten Autoantikörpern im Plasma von neudiagnostizierten Patienten stellte sich die Frage, inwieweit auch im Plasma von GBM Patienten, deren Resektion schon mehrere Monate zurückliegt, diese tumorassoziierte Autoantikörper noch nachgewiesen werden können. Daher wurde ebenfalls Plasma von 20 GBM Patienten (siehe Tabelle 4.6), welches mindestens 22 Monate nach der Diagnose entnommen und die entweder eine vollständige (11 Patienten) oder partielle (9 Patienten) Resektion hatten, analysiert und mit den nicht-tumor Kontrollen verglichen. Unter der Anwendung derselben Kriterien wie in 4.4.2 beschrieben, konnten insgesamt 119 potentielle tumorassoziierte Autoantigene detektiert werden. Innerhalb dieser 119 potentiellen Autoantigene fanden sich 48 Proteine wieder, die bereits beim Vergleich neu diagnostizierter Patienten mit nicht-tumor Kontrollen identifiziert wurden (siehe 4.8). 72 Kapitel 4: Ergebnisse Tabelle 4.8: Gemeinsame Tumor-assoziierte Autoantigene zwischen neu diagnostizierten Glioblastom Patienten und Patienten mehr als >22 Monaten nach Diagnosestellung. Gen Symbol Swissprot ID APOBEC3A BNIP3L C10orf26 C11orf30 C12orf41 C14orf131 C20orf18 C9orf97 CCDC69 DIABLO DMD EGFR(ErbB1), T790M,L858R EGFR,T790M EIF4G3 EP400NL ERBB2 FAM112A FHL1 FHL3 HSP90AA1 IL1B LMCD1 MAPK7 MGC10334 MGC39821 MT1M N/A NIP30 OPTN POLR3K PRPSAP2 RASGRP3 RCHY1 RETN RNF34 RSPRY1 SEC24C SMR3B SNAP23 SNX1 STAC TCOF1 TNIP2 WARS XTP3TPA ZNF333 ZSCAN18 ZXDC A8MYU8 O60238 Q9NX94 Q7Z589 Q9H9L4 Q6GPI5 Q9BYM8 Q5T7W7 A6NI79 Q9NR28 P11532 P00533 P00533 O43432 A8MSW4 P04626 Q9H1H1 Q13642 Q13643 P07900 P01584 Q9NZU5 Q13164 A0A024R043 Q96RF0 Q8N339 Q8N0T2 Q9GZU8 Q96CV9 Q9Y2Y1 O60256 Q8IV61 Q96PM5 Q9HD89 Q969K3 Q96DX4 P53992 P02814 O00161 Q13596 Q99469 Q13428 Q8NFZ5 P23381 Q9H773 Q96JL9 Q8TBC5 Q2QGD7 Prävalenz in neu diagnostizierten GBM Fällen 72.73% 86.36% 54.55% 59.09% 68.18% 50.00% 54.55% 63.64% 50.00% 63.64% 54.55% 54.55% Prävalenz nach >22 Monaten 63.64% 86.36% 72.73% 59.09% 72.73% 95.46% 68.18% 86.36% 86.36% 81.82% 90.91% 81.82% Im Transkriptom nachgewiesen nein ja ja ja ja nein ja ja ja ja ja ja Anzahl identifizierter Spektren 0 0 0 0 0 0 0 0 0 13 0 17 59.09% 59.09% 54.55% 68.18% 50.00% 81.82% 72.73% 59.09% 59.09% 72.73% 50.00% 63.64% 68.18% 50.00% 50.00% 54.55% 68.18% 50.00% 59.09% 54.55% 68.18% 50.00% 50.00% 50.00% 50.00% 50.00% 68.18% 59.09% 63.64% 54.55% 50.00% 54.55% 50.00% 59.09% 50.00% 50.00% 81.82% 63.64% 86.36% 72.73% 72.73% 95.46% 95.46% 86.36% 68.18% 90.91% 86.36% 95.46% 77.27% 86.36% 90.91% 63.64% 95.46% 81.82% 72.73% 81.82% 86.36% 72.73% 77.27% 81.82% 90.91% 77.27% 95.46% 86.36% 77.27% 77.27% 90.91% 68.18% 81.82% 68.18% 81.82% 63.64% ja ja nein ja ja ja ja ja ja ja ja nein ja ja nein ja ja ja ja ja ja nein ja ja ja nein ja ja ja ja ja ja ja ja ja ja 17 0 0 0 0 49 0 556 0 0 0 0 0 0 0 0 1 0 13 0 0 0 0 0 3 0 0 31 0 0 0 106 0 0 0 0 73 Kapitel 4: Ergebnisse 4.4.6. Validierung von potentiellen tumorassoziierten Autoantigenen Für die Validierung von potentiellen tumorassoziierten Autoantigenen wurden solche Proteine ausgewählt, die eine hohe Spezifität für den Tumor (hohe Prävalenz in der Patienten- niedrige Prävalenz in der Kontrollgruppe) aufwiesen, in einem interessanten biologischen Kontext (bereits bekannte Überexpression in Tumoren, bekanntes Autoantigen etc.) standen und kommerziell erhältlich waren. FHL1 1800 7000 6000 5000 4000 3000 2000 1000 1600 1400 1200 1000 800 600 400 200 0 0 Kontrolle GBM-Patienten Kontrolle ERBB2 5000.00 4000.00 3000.00 2000.00 1000.00 GBM-Patienten EGFR 8000 normalisierte Signalintensität normalisierte Signalintensität 6000.00 FHL3 2000 normalisierte Signalintensität normalisierte Signalintensität 8000 7000 6000 5000 4000 3000 2000 1000 0 0.00 Kontrolle Kontrolle GBM-Patienten GBM-Patienten Abbildung 4.22: Boxplot Darstellung der Signalintensitäten der zur weiteren Validierung mittels ELISA ausgewählten Kandidatenautoantigene. Die Konzentration von Autoantikörpern gegen die Proteine FHL1, FHL3, ERBB2, und EGFR ist im Blut von Glioblastompatienten gegenüber gesunden Menschen signifikant erhöht. In der Boxplot Darstellung sind die normalisierten Signalintensitäten des Microarrayexperiments nach quantiler Normalisation dargestellt. 50% der Werte befinden sich innerhalb der Box, die Whiskers geben das Minimum und Maximum der erhaltenen Signalintensitäten an. Der Median wird durch ⎕ repräsentiert. Die höchste Spezifität von allen Kandidaten konnte für das four and a half LIM domains protein 1 (FHL1) detektiert werden. Ein positives Signal wurde in 19 der 20 analysierten Patientenproben aber nur in einer der Kontrollproben nachgewiesen. Dies entspricht 91% Prävalenz für den Tumor und 74 Kapitel 4: Ergebnisse weniger als 10% Prävalenz für die Kontrollgruppe (p-Wert: 2.91*10-09). Der Vergleich mit den Expressionsdaten aus der Proteomstudie ergibt, dass FHL1 zu den 12% höchst abundanten Proteinen gehört (Abbildung 4.21 und Abbildung 4.22). Mit dem four and a half LIM domains-protein (FHL3) wurde ein weiteres Protein aus der Familie der four and a half LIM domain Proteine für die Validierung ausgewählt. Es wies ebenfalls eine hohe Prävalenz für GBM auf (Tumor Prävalenz: 86.36%; Kontroll Prävalenz: 13.64%; p-Wert 8.32*10-06) (Abbildung 4.22). Die Expression von FHL3 konnte nur auf mRNA-Ebene nicht aber auf ProteomEbene gezeigt werden. Um sicher zu gehen, dass für die detektierte Antigenität der beiden Proteine FHL1 und FHL3 kein gemeinsames Epitop aufgrund homologer Sequenzabschnitte verantwortlich ist, wurden die Sequenzen verglichen (siehe Abbildung 4.23). Ein Alignment mit dem Online-Tool BLASTP (Altschul et al. 1997; Altschul et al. 2005) ergab, dass 44% der Sequenzen beider Proteine identisch sind, aber nie mehr als vier aufeinanderfolgende Aminosäuren identisch. Daher scheint ein gemeinsames Epitop eher unwahrscheinlich. Query 1 Sbjct Query 1 61 Sbjct Query 61 121 Sbjct Query 121 181 Sbjct Query 181 241 Sbjct 240 MAEKFDCHYCRDPLQGKKYVQKDGHHCCLKCFDKFCANTCVECRKPIGADSKEVHYKNRF M+E FDC C + L G+KY+Q D C+ C+D ANTC EC++ IG DS+E+ Y++R MSESFDCAKCNESLYGRKYIQTDSGPYCVPCYDNTFANTCAECQQLIGHDSRELFYEDRH WHDTCFRCAKCLHPLANETFVAKDNKILCNKCTTREDSPKCKGCFKAIVAGDQNVEYKGT +H+ CFRC +C LA+E F +D+++LCN C S +C C + ++ G + +EY G FHEGCFRCCRCQRSLADEPFTCQDSELLCNDCYCSAFSSQCSACGETVMPGSRKLEYGGQ VWHKDCFTCSNCKQVIGTGSFFPKGEDFYCVTCHETKFAKHCVKCNKAITSGGITYQDQP WH+ CF CS C+Q +G+ SF P YCV C+E KFA C +C+K +T GG+TY+DQP TWHEHCFLCSGCEQPLGSRSFVPDKGAHYCVPCYENKFAPRCARCSKTLTQGGVTYRDQP WHADCFVCVTCSKKLAGQRFTAVEDQYYCVDCYKNFVAKKCAGCKNPITGFGKGSSVVAY WH +C VC C LAGQ+FT+ ++ YCV C+ A KC+ CK PI G G G V++ WHRECLVCTGCQTPLAGQQFTSRDEDPYCVACFGELFAPKCSSCKRPIVGLG-GGKYVSF EGQSWHDYCFHCKKCSVNLANKRFVFHQEQVYCPDCAK 278 E + WH CF C +CS +L + FV +QV C C++ EDRHWHHNCFSCARCSTSLVGQGFVPDGDQVLCQGCSQ 277 60 60 120 120 180 180 240 239 Abbildung 4.23: Sequenz-Alignment von FHL1 und FHL3. Das Sequenz-Alignment mit BLASTP zeigt, dass FHL1 (Subject) und FHL3 (Query) lediglich 44% Sequenzidentität aufweisen und maximal 4 aufeinanderfolgende identische Aminosäuren haben. Die Rezeptor Tyrosin-Kinase erbB-2 (ERBB2) zeigte ebenfalls eine starke autoimmune Antwort in der Patientengruppe (p=1.64*10-04). Seine Prävalenz für den Tumor liegt über 80% im Vergleich zu 14% in der Kontrollgruppe (siehe Abbildung 4.22). ERBB2 konnte sowohl im Rahmen der Proteomstudie als auch der Transkriptomstudie detektiert werden. Interessanter Weise wurden von ERBB2 zwei Sequenzen auf dem Array gespottet, aber nur für eine Sequenz konnte eine signifikante autoimmune Antwort in Tumorpatienten beobachtet werden. Ein Sequenzvergleich mit dem online Programm BLASTP ergab, dass die nicht reaktive Sequenz komplett in der zweiten Sequenz enthalten ist, die reaktive Sequenz aber noch zusätzliche Aminosäuren am N- und C-Terminus enthält (siehe Abbildung 75 Kapitel 4: Ergebnisse 4.24). Daher liegt die Schlussfolgerung nahe, dass die autoimmun reaktive Sequenz im N- oder Cterminalen Bereich lokalisiert ist. MLVPRGSPWIRNSKAYVDKRRQQKIRKYTMRRLLQETELVEPLTPSGAMPNQAQMRILKETELRKVKVLGSGAFGTVYKGIWIPDGENVKIPV AIKVLRENTSPKANKEILDEAYVMAGVGSPYVSRLLGICLTSTVQLVTQLMPYGCLLDHVRENRGRLGSQDLLNWCMQIAKGMSYLEDVRLVH RDLAARNVLVKSPNHVKITDFGLARLLDIDETEYHADGGKVPIKWMALESILRRRFTHQSDVWSYGVTVWELMTFGAKPYDGIPAREIPDLLEK GERLPQPPICTIDVYMIMVKCWMIDSECRPRFRELVSEFSRMARDPQRFVVIQNEDLGPASPLDSTFYRSLLEDDDMGDLVDAEEYLVPQQGF FCPDPAPGAGGMVHHRHRSSSTRSGGGDLTLGLEPSEEEAPRSPLAPSEGAGSDVFDGDLGMGAAKGLQSLPTHDPSPLQRYSEDPTVPLPSE TDGYVAPLTCSPQPEYVNQPDVRPQPPSPREGPLPAARPAGATLERAKTLSPGKNGVVKDVFAFGGAVENPEYLTPQGGAAPQPHPPPAFSP AFDNLYYWDQDPPERGAPPSTFKGTPTAENPEYLGLDVPV Abbildung 4.24: Sequenz-Alignment der zwei gespotteten Sequenzen von ERBB2. Der Vergleich der zwei gespotteten Sequenzen von ERBB2 mit BLASTP zeigt, dass die Sequenz, bei der kein Antikörpersignal detektiert werden konnte, vollständig innerhalb der Sequenz liegt, bei der ein Antikörpersignal beobachtet wurde (100% Identity). Letztere weist aber zusätzlich N- und C-terminale Bereiche auf (grau hervorgehoben). Mit ERBB1 zeigte darüber hinaus noch ein weiteres Protein der EGF-Rezeptor-Familie eine erhöhte Immunantwort in dem Kollektiv der GBM Patienten. Bei vier der fünf auf dem Array gespotteten ERBB1 Mutanten wurde eine signifikante Reaktion mit dem Plasma der Tumorpatienten detektiert ( Tabelle 4.9). Die stärksten Reaktionen zeigten sich mit der T790M Mutation. Die Expression von ERBB1 konnte sowohl auf Proteom- als auch auf Transkriptomebene gezeigt werden. Tabelle 4.9: Detektierte Immunantworten gegen die fünf verschiedenen, gespotteten Varianten von EGFR auf dem ProtoArray Gen-Variante Prävalenz für Kontrollen 22,73 % Prävalenz für neu diagnostizierte Tumorpatienten 81,82 % EGFR,T790M p-Wert 1,64*10 EGFR(ErbB1), T790M,L858R 18,18 % 72,73 % 6,16*10 EGFR(ErbB1),L858R 18,18 % 63,64 % 1,53*10 EGFR 18,18 % 59,09 % 3,96*10 EGFR(ErbB1),L861Q 18,18 % 45,46 % 4,12*10 -04 -04 -04 -04 -04 Eine Immunantwort gegen die häufigen tumorassoziierten Antigene p53 und cancer/testis antigen 1 ebenso wie gegen die kürzlich in Glioblastompatienten entdeckten Antigene PHF3, GLEA1 und GLEA2 konnten nicht detektiert bzw. bestätigt werden, da diese Proteine nicht auf dem Array vorhanden waren. Für die Validierung der Kandidaten an einem unabhängigen Probenkollektiv wurde das antikörperbasierte Nachweisverfahren des Enzyme-linked Immunosorbent Assay (ELISA) ausgewählt. Hierfür wurden rekombinant erworbene Kandidatenantigene adsorptiv an Mikrotiterplatten 76 Kapitel 4: Ergebnisse gebunden und jeweils 20 Plasmaproben von Patienten und nicht tumorerkrankten Kontrollen hinsichtlich einer Bindung von Autoantikörpern an das jeweilige Antigen untersucht. Zunächst wurden die Proteine ERBB2 und FHL1 mittels ELISA validiert. Zusätzlich wurden mit MAPK1 und FABP3 zwei Proteine als Negativkontrolle ausgewählt, welche keine differentielle Antikörperantwort im Rahmen des Protein-Arrays zeigten. Für ERBB2 konnte ein signifikant differentielle Signal zwischen den beiden untersuchten Gruppen beobachtet werden (t-Test 0,03), für FHL1 konnten die Ergebnisse aus dem Protein-Array Experiment nicht bestätigt werden (t-Test 0,98). Die Negativkontrollen zeigten erwartungsgemäß ebenfalls keine signifikanten Unterschiede (siehe Tabelle 4.10). Die Validierung der zwei anderen Kandidaten, FHL3 und ERBB1, stehen noch aus. Tabelle 4.10: Übersicht der Ergebnisse der Validierung von Kandidatenantigenen an einem unabhängigen Probenkollektiv mittels ELISA Antigen Mittelwert der Signalintensität bei Tumorpatienten 0,81 Mittelwert der Signalintensität bei Kontrollen 0,44 Verhältnis der Signalintensität Tumor zu Kontrolle 1,84 t-Test FHL1 0,61 0,61 0,99 0,98 MAPK1 0,23 0,28 0,82 0,11 FABP3 0,25 0,26 0,97 0,79 ERBB2 77 0,03 Kapitel 5: Diskussion 5. Diskussion 5.1. Methodische Aspekte der proteomanalytischen Charakterisierung des Glioblastoms Das Ziel dieser Arbeit war es, molekulare Ursachen für das Langzeitüberleben bei Glioblastompatienten zu finden. Die Fragestellung des LTS ist mittlerweile in diversen Studien unter Berücksichtigung zahlreicher Aspekte wie etwa demographische Daten von Patienten, schädliche Umwelteinflüsse, klinische Parameter und Behandlungsstrategien adressiert worden. Im Rahmen dieser Studien konnte bisher gezeigt werden, dass ein junges Alter bei Diagnosestellung und eine gute allgemeine Konstitution den Krankheitsverlauf begünstigen (Curran et al. 1993). Darüber hinaus gibt es erste Ansätze, die versuchen, das LTS auf molekulargenetischer Ebene zu charakterisieren. Bei Arbeiten zur Analyse genetischer Veränderungen der Tumoren sowie der mRNA Expression (Krex et al. 2007; Reifenberger et al. 2014) konnten Hinweise auf einen positiven Einfluss der MGMT Promotormethylierung und IDH1 Mutation auf die Gesamtüberlebensdauer detektiert werden. Um weitere Informationen über die klinische Gruppe der LTS zu erhalten, wurde in dieser Arbeit ein proteomanalytischer Ansatz gewählt. 5.1.1. Klinische Proteomanalyse von Glioblastomen Eine besondere Herausforderung bei der Aufklärung der molekularen Ursachen des klinisch definierten Phänomens des Langzeitüberlebens mithilfe der Proteomanalyse ist, dass keine Modelsysteme wie z.B. Zellkultur oder Tiermodelle etabliert sind, die in der Lage wären, dieses komplexe systemische Bild darzustellen. Aus diesem Grund wurde bisher für molekulare Studien ausschließlich auf die ex vivo Analyse von Tumormaterial gesetzt. Im Rahmen des deutschen Gliomnetzwerks wurde hierfür eine prospektive Gewebe- und Plasmasammlung etabliert, welche mittlerweile über 1800 Gewebeproben und 900 Plasmaproben umfasst. Aufgrund der begrenzten Verfügbarkeit bzw. Eignung der klinischen Proben stellt sich für die molekulare Analyse die Herausforderung, Methoden einzusetzen, die materialsparend sind, aber dennoch eine umfassende Analyse erlauben. Bezogen auf die Materialverfügbarkeit ist Plasma unproblematisch und gehört zu der Gruppe der leicht zugänglichen biologischen Proben. Allerdings hat sich in der Vergangenheit gezeigt, dass die direkte molekulare Analyse von Plasma mit den heutigen Methoden der Proteomanalyse nicht zielführend ist. Die hohe Konzentration weniger Plasmaproteine wie z.B. Hämoglobin, Albumin und Bestandteile des Komplementsystems, 78 Kapitel 5: Diskussion überdecken häufig die Signale gering konzentrierter Proteine und lassen nur bedingt Aussagen über pathologische Signaturen zu (Anderson und Anderson 2002). Es konnte jedoch gezeigt werden, dass Plasma sehr gut geeignet ist, um die humorale Immunantwort zu untersuchen. Hier ermöglicht die hohe Bindungsaffinität von (Auto-) Antikörpern das analytische Problem des hohen dynamischen Konzentrationsbereichs von Proteinen in Plasma zu umgehen. So konnten z.B. Lennon et al. (2004) im Blut von Multiple Sklerose Patienten, die unter Neuromyelitis optica litten, Antikörper gegen den Wasserkanal Aquaporin 4 nachweisen (Lennon et al. 2004). Die Anwesenheit von Antikörpern gegen Aquaporin 4 sind mittlerweile ein etablierter Biomarker für Neuromyelitis optica und ein entscheidendes Kriterium für die Diagnosestellung. Für die Analyse von klinischen Gewebeproben mittels Proteomanalyse existieren diverse gut etablierte Methoden (Apweiler et al. 2009). Für eine besonders materialschonende Analyse von Tumorgewebe wurde im Vorfeld dieser Arbeit eine Methode zur kombinierten Analyse von DNA/RNA und Proteinen entwickelt (Grzendowski et al. 2009). Mit dieser Methode ist es möglich, die bei der Aufarbeitung von DNA/RNA entstehenden Proteinfraktionen durch Entsalzungsschritte für die quantitative Proteomanalyse einzusetzen. Diese Vorgehensweise wurde in dieser Arbeit für die Analyse von GBM-Gewebe erfolgreich adaptiert. Die nachträgliche Analyse der im Validierungsexperiment verwendeten Proben ergab hingegen, dass es sich ausschließlich um Tumoren ohne Mutation im IDH1-Gen handelte. Da für die Transkriptomanalyse mögliche IDH1Mutationen bereits berücksichtigt wurden, waren sowohl Proteinblotting als auch der Abgleich mit den Transkriptomdaten rückblickend für die Validierung der Ergebnisse der 2D-DIGE Studie nur bedingt geeignet. Für die Analyse bestimmter Zelltypen hat sich eine Kombination aus Mikrodissektion und quantitativer Proteomanalyse bewährt. So konnte von der Arbeitsgruppe Stühler eine Methode zur Analyse von 1000 mikrodissektierten Pankreaszellen mittels anschließender 2D-DIGE-Technik etabliert werden (Sitek et al. 2005). Anders als bei der Zellsortierung fluoreszenz-markierter Zellen durch Durchflusszytometrie, die den Einsatz von Frischgewebe erfordert, kann die Laser Mikrodissektion auch an Kryoschnitten durchgeführt werden (Stingl et al. 2011). Dieser Umstand erlaubte die erfolgreiche Adaption der Mikrodissektion von GBM Gewebe und ihre Übertragung auf markierungsfreie Analysen im Rahmen dieser Arbeit. Hierdurch konnten bei der Analyse von 500 ng Gesamtprotein, isoliert aus Kryoschnitten des GBM, rund 3500 Proteine mittels HPLC-MS/MS identifiziert und quantifiziert werden. In einer Arbeit von Liu et al. (2013) wurden markierungsfreie MS-Analysen an 0,5 mm2 mikrodissektiertem Brustkrebsgewebe durchgeführt, was ca. 200-400 ng Gesamtprotein entspricht. Diese erlaubten die Identifizierung von 2337 Proteinen. Ferner konnten mithilfe der Laser-Capture Mikrodissektion quantitative Proteomanalysen an 500 bis 3000 79 Kapitel 5: Diskussion mikrodissektierten Kolonkarzinomzellen von Wisniewski et al. (2011) durchgeführt werden. Hier war nach Fraktionierung eine Identifizierung von über 4000 Proteinen mittels Massenspektrometrie möglich. Da die Zelldichte in verschiedenen Geweben sehr stark variieren kann, ist hier ein Vergleich jedoch nur sehr bedingt möglich. 5.1.2. Quantitative Proteomanalyse von Glioblastomen Im Rahmen dieser Arbeit sollte ein möglichst umfassendes Bild des Proteoms von Langzeitüberlebenden im Vergleich zu Kurzzeitüberlebenden erstellt werden. Aus diesem Grund wurde zum einen die 2D-DIGE-Technik zum anderen die markierungsfreie Quantifizierung von Proteinen mittels Massenspektrometrie eingesetzt. Vorteil der 2D-DIGE-Technik ist, dass eine Analyse intakter Proteine (top down) möglich ist. Durch ihr sehr gutes Auflösungsvermögen wird die Detektion posttranslationaler Modifikationen und Proteinisoformen ermöglicht. In dieser Arbeit konnte gezeigt werden, dass durchschnittlich 3000 Proteinspots quantifiziert werden können. Zabel und Klose (2009) konnten sogar eine Auftrennung von über 10.000 Proteinspots mittels 2DGelelektrophorese erreichen. Allerdings muss berücksichtigt werden, dass bei dieser Methode die Quantifizierung zunächst unabhängig von der Identifizierung der Proteine abläuft. Diese ist stark von den Eigenschaften des betreffenden Proteins, seiner Abundanz in der Probe sowie dem verwendeten Massenspektrometer abhängig. In der vorliegenden Arbeit lag die Identifizierungsrate bei etwa 90%. Im Vergleich hierzu konnten mittels Massenspektrometrie basierter top-down-Analyse zu dem damaligen Stand der Technik lediglich etwa 25 Proteine standardmäßig identifiziert werden (Parks et al. 2007). Dennoch ist diese Methode sicherlich eine der vielversprechendsten im Bereich der Analytik intakter Proteine. Die Zahl der identifizierten Proteine ist mit fortschreitenden technischen Entwicklungen stetig angestiegen. So konnten im Jahr 2012 von Ahlf et al. (2012) 690 Proteine, im Jahr 2013 von Catherman et al. (2013) bereits 1220 Proteine aus der humanen Zelllinie H1299 mittels top-down Massenspektrometrie identifiziert werden. Momentan gilt für die Analyse von klinischen Proben aber die peptidbasierte Analytik (bottom up) mittels Massenspektrometrie als Goldstandard (Megger et al. 2013). Der entscheidende Vorteil dieser Methode liegt vor allem in der parallelen Identifizierung und Quantifizierung der vermessenen Analyten. Aus diesem Grund wurde für diese Arbeit die markierungsfreie Quantifizierung mittels Massenspektrometrie für die Analyse der mikrodissektierten Proben gewählt. Markierungsfreie Analysen besitzen gegenüber isotopenbasierten Methoden den Vorteil, dass jede Art von Probe ohne weitere Manipulation wie z.B. der Inkorporation von schweren Aminosäuren im Falle von metabolischen Markierungsstrategien (SILAC) oder chemischen Modifikationen des Analyten (z.B. bei iTRAQ oder der Dimethyl-Markierung) und ohne Nachteile bzgl. des zur Verfügung stehenden dynamischen Bereichs der Quantifizierung 80 Kapitel 5: Diskussion eingesetzt werden kann (Old et al. 2005). So sind metabolische Markierungen im Moment noch auf Zellkultursysteme beschränkt. Die Analyse von humanem Gewebe ist nur unter Zuhilfenahme eines markierten Zellkulturstandards möglich (Geiger et al. 2010). Darüber hinaus erfordern alle diese Quantifizierungsstrategien, dass die jeweilige Markierungsreaktion vollständig und reproduzierbar abläuft. Bei der markierungsfreien Quantifizierung wird auf eine Markierung der Proteine bzw. Peptide gänzlich verzichtet. Sie kann daher ebenfalls für alle Arten von biologischen Proben eingesetzt werden. Von entscheidender Bedeutung ist hierbei ein höchst reproduzierbares HPLC-MS System. Im Gegensatz zu isobaren Markierungstechniken, bei der für die Quantifizierung die Aufnahme eines Fragmentspektrums notwendig ist, ist die erfolgreiche Quantifizierung eines Proteins bereits nach der Identifizierung mittels eines einzigen Peptidspektrums möglich. Darüber hinaus wird die Komplexität der Probe nicht durch das Mischen der verschiedenen Proben zusätzlich erhöht. Daraus resultiert unter anderem der sehr hohe dynamische Bereich dieser Methode, der typischerweise höher liegt als der jener Methoden, die sich der Markierung mit stabilen Isotopen bedienen (Old et al. 2005; Liu et al. 2013). Im Rahmen dieser Studie war eine relative Quantifizierung für 2755 Proteine möglich. In einer ähnlichen Arbeit von Liu et al. (2013), in der mikrodissektiertes Brustkrebsgewebe analysiert wurde, konnten 1624 Proteine mittels markierungsfreier Quantifizierung analysiert werden. In einer anderen, ebenfalls auf Mikrodissektion von Brustkrebsgewebe basierenden Studie von Cha et al. (2010) konnten 1623 Proteine quantifiziert (2588 Proteine identifiziert) werden, wobei rund 18% als differentiell ermittelt wurden. Somit konnten in der hier vorliegenden Arbeit trotz eines ähnlichen Ansatzes eine etwas überdurchschnittliche Anzahl an Proteinen quantifiziert werden. In der Arbeit von Liu et al. (2013) wird darüber hinaus der CV der Peptide mit 31,7 % angegeben, in der vorliegenden Arbeit lag dieser bei 33 %. Variationskoeffizienten für Proteine werden in einer Arbeit von Ijsselstijn et al. (2013) an hoch abundanten Serumproteinen zwischen 22,55 % und 43,22 % angegeben, von Lai et al. (2011) zwischen 11,4 % und 63,4 % je nach betrachtetem Protein. Beide Gruppen geben an, dass der CV in Abhängigkeit des betrachteten Proteins sehr stark schwanken kann, so dass der über alle Proteinidentifizierungen gerechnete CV von 30 % in dieser Arbeit als durchschnittlich anzusehen ist. 5.1.3. Proteinarrays zur Detektion zum Nachweis von Tumorantigenen Zur Detektion Glioblastom-assoziierter Antikörper wurden in dieser Arbeit Protein Arrays eingesetzt, die das parallele Screening von Autoantikörpern gegen rund 9000 potentielle Antigene ermöglichten. Im Gegensatz zu der bisher für diese Fragestellungen häufig verwendeten Methode SEREX (Sahin et al. 1997), die als Antigenquelle cDNA-Banken benutzt, handelt es sich bei den Protein Arrays um eine 81 Kapitel 5: Diskussion alternative Methode, bei der rekombinante Proteine im Arrayformat gespottet werden (Sundaresh et al. 2006). Obwohl die Verwendung von cDNA Banken eine sehr hohe Sensitivität und eine ausgezeichnete Antigenabdeckung bietet, muss doch berücksichtigt werden, dass sich die rekombinanten Antigene möglicherweise, z.B. durch das Fehlen von PTMs, von den tatsächlich im Tumor exprimierten unterscheiden (Rauch und Gires 2008). Durch die Verwendung von Protein Arrays, deren Antigene in Insektenzellen produziert werden, sollte hier auch dieser Sachverhalt berücksichtigt werden. Im Vergleich mit den 9000 auf dem Array gespotteten Proteinen liegt die Anzahl untersuchter Antigene in einem typischen SEREX-Experiment deutlich höher, da hier ganze cDNA Banken mit mehreren hunderttausend Klonen getestet werden (Sahin et al. 1997; Rauch und Gires 2008). Jedoch ist es unwahrscheinlich, dass die in der verwendeten cDNA Datenbank enthaltenen Sequenzen allesamt auch tatsächlich in Proteine translatiert werden. Andere Methoden wie PROTEOMEX (Klade et al. 2001; Unwin et al. 2003) oder AMIDA (Gires et al. 2004) verwenden Tumorlysate als Antigenquelle. Bei beiden Methoden erfolgt die Identifizierung eines potentiellen Antigens mittels Massenspektrometrie erst im Anschluss an die Signaldetektion und ist somit zum einen von deren Güte abhängig, zum anderen auf eine wesentlich kleinere Anzahl analysierter Antigene beschränkt. Bei der Verwendung von Array Plattformen werden sowohl die Anzahl als auch die Herkunft der analysierbaren Antigene durch den Hersteller des Arrays vorgegeben. Daher wurde bei der Auswahl des Arrays und im Rahmen der Auswertung durch den Vergleich mit den in dieser Arbeit erstellten Proteinprofilen und mRNA Expressionsdaten von Glioblastomen darauf geachtet, dass die potentiellen Antigene auch tatsächlich im Tumor exprimiert werden. Bezogen auf die einzusetzende Menge an Patientenmaterial unterscheiden sich die verschiedenen Techniken kaum. Wenige Mikroliter Plasma oder Serum reichen, da die Proben in der Regel stark verdünnt (1:500-1:1000) eingesetzt werden (Sahin et al. 1997; Rauch und Gires 2008; Le Roux et al. 2010). Für autoimmunologische Screenings mit Hilfe von Protein Arrays kann grundsätzlich sowohl Plasma oder Serum verwendet werden (Marina et al. 2008; Le Roux et al. 2010). Da die im Rahmen dieser Arbeit gesammelten Proben auch für andere Studien und Experimente zur Verfügung stehen sollten, wurde letztendlich die Entscheidung getroffen, Plasma zu sammeln. Vortests zu dieser Arbeit zeigten, dass bei Verwendung von Serum und Plasma desselben Patienten keine signifikanten Unterschiede im Immunprofil zu detektieren waren. Dies ermöglichte im Folgenden den Einschluss von Arraydaten von Serumproben nicht-tumorerkrankter Patienten. Als kritisch erwies sich lediglich die Verwendung von Arrays, welche zu unterschiedlichen Zeitpunkten produziert wurden. Daher wurde darauf geachtet, dass alle eingesetzten Arrays derselben Produktionscharge entstammten. 82 Kapitel 5: Diskussion Für die Validierung von Ergebnissen, die mittels Protein Array Technologie gewonnen wurden hat sich der Enzyme-linked immunosorbent assay mittlerweile als Standardmethode durchgesetzt (Querol et al. 2013; Kinloch et al. 2014). Diese stellt aufgrund der substantiellen Unterschiede in der Art wie die Antigene präsentiert werden dennoch eine besondere Herausforderung dar (Querol et al. 2013). So konnten von Kinloch et al. (2014) einige der mittels ProtoArray gewonnenen Ergebnisse nicht mittels ELISA bestätigt werden. Auch in dieser Arbeit konnte bisher nur eines der zwei bereits getesteten Kandidatenantigene mittels ELISA validiert werden. Da seitens des Herstellers nur unvollständige Mengenangaben zu den Antigenen vorlagen und darüber hinaus Autoantikörper sehr unterschiedliche Sensitivitäten aufweisen können (Liu et al. 2014), ist es jedoch denkbar, dass die eingesetzte Menge von Antigen in diesem Fall nicht ausreichend war und eine höhere Proteinmenge eingesetzt werden muss (Querol et al. 2013; Liu et al. 2014). 5.2. Biologische Aspekte der proteomanalytischen Charakterisierung des Glioblastoms Ziel dieser Arbeit war es, durch die proteomanalytische Untersuchung von Gewebe- und Plasmaproben molekulare Signaturen zu identifizieren, die Aufschluss über die biologischen Prozesse beim Langzeitüberleben von Glioblastompatienten geben. Wie oben bereits beschrieben, ist die molekularbiologische Untersuchung von GBM LTS nur mithilfe von Patientenproben möglich und sinnvoll. Daher sind jedoch, insbesondere im Hinblick auf die Gewebeproben, Aussagen über Veränderungen gegenüber gesundem Gewebe nicht möglich, da dieses aus ethischen Gründen nicht zur Verfügung stand. In der gewebebasierten Studie wurde sich daher darauf beschränkt, Unterschiede zwischen den analysierten Tumorentitäten zu detektieren. Die Unterscheidung der Tumoren fand nach ihrem klinischen Verlauf statt. Die Gruppe der LTS-Patienten umfasste Gewebe von Patienten, die ein progressionsfreies Gesamtüberleben von mehr als 36 Monaten aufwiesen, in der Gruppe der STS befanden sich nur Patienten, die innerhalb von 12 Monaten nach Diagnosestellung verstarben. Im Rahmen der gewebebasierten Studie wurden dann sowohl LTS und STS Patienten jeweils ohne Mutation im IDH1-Gen verglichen als auch ein Vergleich zwischen LTS mit und ohne IDH1-Mutation durchgeführt. 83 Kapitel 5: Diskussion 5.2.1. Differentielle Proteomanalyse des Tumorgewebes von Glioblastomen hinsichtlich des Langzeitüberleben Das Langzeitüberleben von Glioblastompatienten wurde bisher überwiegend hinsichtlich eines Einflusses genetischer Veränderungen sowie exogener Faktoren untersucht. Bisher sind lediglich zwei Studien, die das LTS mithilfe der Proteomanalyse untersucht haben, publiziert. Park et al. (2009) berichtete basierend auf einer 2D-PAGE-Studie dass das Protein Mangan-Superoxid-Dismutase (MnSOD) hochreguliert in STS gegenüber LTS Patienten sei. Aufgrund der geringen Anzahl der analysierten Patienten (2 LTS und 2 STS) wurde die notwendige Statistik in dieser Studie jedoch nicht durchgeführt. Patel et al. (2013). untersuchten 2013 mit Hilfe von kombinatorischer Netzwerkanalyse und anschließenden markierungsfreier Proteomik von 16 GBM Patienten ebenfalls Langzeitüberleben und konnten zeigen, dass in LTS eine erhöhte Expression von DNM1 und MAPK1 sowie eine verminderte Proteinexpression von HSPA9, PSMD3 und CANX zu beobachten war. In einer Studie von Barbus et al. (2011), wurden die mRNA Profile von 11 LTS und 12 STS Patienten untersucht und Unterschiede in Retinsäure abhängigen Signalwegen aufgedeckt. In einer ähnlichen, aber deutlich umfangreicheren Studie von Reifenberger et al. (2014), in der die mRNA von insgesamt 94 Patienten, davon 28 LTS und 20 STS, untersucht und in der auch der Einfluss der IDH1 Mutation berücksichtigt wurde, konnten dann allerdings keine Unterschiede zwischen LTSwt und STSwt Patienten auf Genexpressionsebene detektiert werden. In dieser Arbeit konnten mithilfe der markierungsfreien Analyse entsprechende Proteinprofile von Tumorgewebe von GBM LTS und GBM STS erstellt werden. So konnten für LTSwt und STSwt 2417 bzw. 2903 Proteine identifiziert werden, von denen 178 eine unterschiedliche Abundanz aufwiesen. Die detaillierte Auswertung der 162 in GBM STS hochregulierten Proteine ergab, dass 64 Proteine mitochondrialen Ursprungs sind. Diese signifikante Anreicherung innerhalb der differentiell in STS hochregulierten Proteine lässt einen mitochondrialen Phänotyp postulieren. Seit langem ist bekannt, dass das Mitochondrium bei der Tumorgenese eine wichtige Rolle spielt (Warburg 1956). So wurde bereits 1924 von Otto Warburg bei Krebszellen ein Wechsel von der oxidativen Phosphorylierung der Mitochondrien hin zur aeroben Glykolyse beschrieben. Hiermit kann die Tumorzelle neben ATP auch wichtige Metabolite für die Synthese von Nukleotiden, Fettsäuren usw. generieren und so einen proliferativen Phänotypen aufrechterhalten. Dieser Wechsel ist für Gliome ebenfalls beschrieben und wird auch bei deren Diagnose ausgenutzt. So ermöglicht z.B. die erhöhte Glukoseaufnahme im Tumor die Verwendung von 18F-markierter 2-Deoxyglukose bei der Positronen Emissions Tomographie (PET) zur Unterscheidung von Tumor und gesunden oder 84 Kapitel 5: Diskussion nekrotischen Regionen (Wienhard et al. 1989). Nicht-invasive Magnetresonanz Techniken wie z.B. die H-MR Spektroskopie (MRS) des Gehirns machen sich ebenfalls die vermehrte aerobe Glykolyse von Gliomen zu nutze. Hier werden die Zunahme von Cholin und Laktat sowie die Abnahme von N-AcetylAspartat als Marker für die Synthese von neuronenspezifischen Aminosäurederivaten gemessen. Unter allen Gliomen zeigen Glioblastome hierbei die höchsten Level an Cholin und Laktat (Bulik et al. 2013). Die erhöhte Abundanz mitochondrialer Proteine bei STS-Patienten könnte auf eine Rolle der Mitochondrien bei der Tumorgenese von Glioblastomen hindeuten, welche Einfluss auf den unterschiedlichen klinischen Verlauf von GBM Patienten mit verkürzter Gesamtüberlebenszeit nimmt. Neben der erhöhten Proliferation von Tumorzellen muss sich eine Krebszelle auch gegenüber antiapoptotischen Prozessen schützen. So wurde in diesem Zusammenhang vor kurzem ein Prozess beschrieben, der die Tumorzelle durch Benutzung der Fettsäureoxidation und Erzeugung des Reduktionsmittel NADPH vor oxidativen Stress schützt (Carracedo et al. 2013). Es konnte gezeigt werden, dass sich Krebszellen durch die mitochondriale Fettsäureoxidation und den damit verbundenen Anstieg der cytosolischen NADPH-Konzentration einen Überlebensvorteil verschaffen und somit die Tumorigenität steigern. NADPH spielt zum einen eine wichtige Funktion als Co-Enzym anaboler Enzyme, welche die Bausteine für das Wachstum der Krebszelle bereitstellen, zum anderen hat es eine entscheidende Rolle beim Schutz der Zellen vor oxidativem Stress (Chiarugi et al. 2012). In dieser Arbeit wurden sowohl die Glucose-6-phosphate 1-dehydrogenase, welche im Rahmen des Pentose-Phosphat-Wegs NADPH generiert, als auch mit β-Hydroxyacyl-CoA-Dehydrogenase und Enoyl-CoA Hydratase zwei Proteine der Fettsäure-Oxidation, welche indirekt über die Bereitstellung von Substratvorläufern von IDH1/2 NADPH erzeugt, mit erhöhter Abundanz in STS-Patienten nachgewiesen. Ein erhöhter NADPH-Level scheint in STS Patienten somit wahrscheinlich. In einer Arbeit, bei der die Fettsäureoxidation mittels Ectomoxir in der Glioblastomzellinie SF188 inhibiert wurde, konnte gezeigt werden, dass das Absinken der NADPH Konzentration und der damit verbundenen fehlende Schutz vor oxidativem Stress durch Glutathion zum Zelltod führt (Pike et al. 2011). Durch den zusätzlichen Einsatz des ROS senkenden Chelatbildners Tiron konnte außerdem der Beweis geführt werden, dass die ATP-Produktion durch die mitochondriale Fettsäureoxidation nicht ursächlich für den Zelltod war, sondern lediglich die NADPH-Konzentration darüber entscheidet, ob die Krebszelle überlebt. Dieser Mechanismus verschafft den Krebszellen einen Überlebensvorteil gegenüber anderen Zellen. Übertragen auf die hier untersuchte Fragestellung könnte dies bedeuten, dass der klinische Verlauf von GBM Patienten mit kürzerer Überlebenszeit damit zu begründen ist, dass diese Tumorzellen sich durch die Hochregulation der mitochondrialen Fettsäureoxidation und 85 Kapitel 5: Diskussion die damit verbundene Produktion von NADPH einen Schutz vor oxidativen Stress verschaffen, wie er durch die Chemo- und Strahlentherapie verursacht wird (Abbildung 5.1). So konnten mit der Phospholipid-Hydroxyperoxid-Glutathion-Peroxidase und der Glutathion-S-Transferase zwei Gluthathion-abhängige Proteine in STS als hochreguliert detektiert werden, welche die Zelle vor ROS schützen und bei der Zellentgiftung eine wichtige Rolle spielen. Darüber hinaus zeigt mit DJ1 ein weiteres Protein in STS Patienten eine erhöhte Proteinexpression, das Schutz vor oxidativem Stress vermittelt. Offen bleibt in diesem Zusammenhang die Frage, wie die Krebszelle die konkurrierenden Prozesse Fettsäureoxidation und –synthese aufeinander abstimmt, um zum einen den „Survival-Phänotyp“ und zum anderen den proliferativen Phänotyp (Warburg-Effekt) zu ermöglichen. In einer Arbeit von Jeon et al. (2012) konnte jedoch kürzlich gezeigt werden, dass Krebszellen je nach Umweltbedingungen in der Lage sind, AMPK vermittelt alternativ Fettsäureoxidation oder –synthese durchzuführen. Abbildung 5.1: Möglicher Schutzmechanismus des Tumors vor ROS und Zellgifte durch erhöhte Fettsäureoxidation in Kurzzeitüberlebenden des Glioblastoms. Die β-Oxidation liefert mit Acetyl-CoA den Ausgangstoff für das Substrat der IDH1 und IDH2. Somit könnte eine erhöhte Abundanz, der an der β-Oxidation beteiligten Proteine sowie der ebenfalls NADPH erzeugenden G6PDH eine Erhöhung der intrazellulären NADPHKonzentration zur Folge haben. Diese ist entscheidend für die Reduktion von Glutathion (GSH) durch die Glutathion Reduktase (GSR). Reduziertes Glutathion regeneriert wiederum diverse Proteine, die Schutz vor ROS und toxischen Substanzen vermitteln. Proteine und Prozesse, die in dieser Arbeit als in Kurzzeitüberlebenden hochreguliert gezeigt werden konnten, sind fett gezeichnet. 86 Kapitel 5: Diskussion Interessanterweise könnte somit dem Phänotyp LTS bei Patienten mit fehlender IDH1 Mutation eine ähnliche Ursache zu Grunde liegen, wie sie für die klinisch besser verlaufenden Patienten mit einer IDH1-Mutation diskutiert wird. IDH1 ist neben Glukose-6-Phosphatdehydrogenase (G6PD) und 6Phosphoglukonolaktone Dehydrogenase (6PGLDH) sowie dem NADP+-abhängigen Malatenzym (ME1) eines der vier wichtigen Enzyme zur Erhaltung der NADPH-Konzentration und der damit verbundenen REDOX-Homöostase (Lee et al. 2002). Es ist bekannt, dass die IDH1-Mutation R132H zu einer Änderung der enzymatischen Funktionalität des Enzyms führt, welches zur Folge hat, dass neben α-Ketoglutarat nicht mehr NADPH produziert, sondern 2-Hydroxyglutarat gebildet wird und NADPH verbraucht wird (Dang et al. 2009). Dies legt nahe, dass sich die Tumorzelle durch die IDH1 Mutation und der dadurch verringerten Konzentration von NADPH weniger gegen oxidativen Stress und der damit einhergehenden vermehrten möglichen Schädigung der DNA schützen kann. Durch oxidative Schäden an Lipiden und Proteinen können apoptoische Prozesse initiiert werden und die Krebszellen dadurch eine verringerte Überlebenszeit und Tumorigenität aufweisen. Bisher ist der Zusammenhang zwischen einer Mutation im IDH1-Gen und oxidativen Stress jedoch kaum belegt. Lediglich durch Gilbert et al. (2014) wurde kürzlich gezeigt, dass die Überexpression von R132H IDH1 in der Glioblastomzelllinie U87MG zu oxidativen Stress, Apoptose und Autophagie führt. Die von Park et al. (2009) und Patel et al. (2013) als differentiell zwischen LTS und STS Patienten ermittelten Proteine SOD2, DNM1, MAPK1, HSPA9, PSMD3 und CANX wurden in dieser Arbeit durchweg detektiert, zeigten aber keine signifikanten Unterschiede in der Proteinexpression zwischen den beiden Gruppen. Ursache hierfür könnten zum einen das gewählte Patientenkollektiv oder zum anderen die gewählten Methoden sein. So wurde in keiner der Arbeiten die IDH1 Mutation, die zu 34 % bei den LTS auftritt, berücksichtigt. Ferner wurde keine spezifische Isolation von Tumorzellen durchgeführt. Bemerkenswert ist jedoch, dass es sich bei der in STS-Patienten als hochreguliert beschriebenen Mn-SOD ebenfalls um ein Protein handelt, welches der Zelle beim Schutz vor ROS hilft (Sato et al. 1995) und steht somit im Einklang mit der hier aufgestellten Hypothese. 5.2.1.1 Fazit Die erhöhte Abundanz mitochondrialer Proteine und der daraus abgeleitete tumorbiologische Kontext deuten auf einen, durch vermehrte Fettsäureoxidation initiierten Schutz der Tumorzellen von Kurzzeitüberlebenden vor oxidativem Stress hin. Dieser Schutz wird vermutlich maßgeblich durch einen erhöhten Level von NADPH, welches in der Lage ist, Glutathion-abhängig protektive Proteine zu regenerieren, vermittelt. 87 Kapitel 5: Diskussion 5.2.2. Differentielle Proteomanalyse des Tumorgewebes von Glioblastomen in Abhängigkeit von der IDH1 Mutation Während der Laufzeit des Projekts wurde durch die Identifizierung der IDH1-Mutation eine wichtige Entdeckung gemacht (Parsons et al. 2008), die in der Folge einen direkten Einfluss auf die weitere Experimentplanung hatte. Es zeigte sich, dass sie bei einem Großteil (50-90%) adulter Astrozytome, Oligodendrogliomen des WHO Typs II und III und sekundären Glioblastomen auftritt. Bei den primären Glioblastomen tragen lediglich 3-16% eine IDH1 Mutation. Allerdings tritt die IDH1Mutation mit 34% gehäuft in Tumoren von primären GBM LTS-Patienten auf (Parsons et al. 2008; Weller et al. 2009). Durch Hartmann et al. (2013) konnte kürzlich gezeigt werden, dass das molekulare Profil von IDH1 mutierten primären LTS Tumoren eher dem von sekundären Glioblastomen entspricht und durch TP53 Mutationen und fehlende EGFR Amplifikationen gekennzeichnet sind. Dieser Aspekt hatte insbesondere für die Auswertung der 2D-DIGE-Studie zur Folge, dass die zuvor erstellte Gruppierung unter Berücksichtigung der IDH1 Mutation korrigiert werden musste. In diesem Zusammenhang wurde eine Schwäche der 2D-DIGE offensichtlich und zwar führte die erneute Bildauswertung zu neuen Kandidatenspots, für die eine neue Identifizierung per MS hätte durchgeführt werden müssen. Da allerdings nicht ausreichend Material zur Verfügung stand, wurde auf die erneute Auswertung verzichtet und die Aspekte der IDH1-Mutation bei der nachfolgenden quantitativen Proteomanalyse mittels Massenspektrometrie berücksichtigt. Die bereits identifizierten Proteine werden hier zusammen mit den Ergebnissen der markierungsfreien quantitativen Analyse diskutiert. Um den Einfluss der IDH1 Mutation bei GBM LTS zu untersuchen, wurden ebenfalls Gewebeproben nach Mikrodissektion mittels markierungsfreier Analyse untersucht. Ergänzend muss angemerkt werden, dass eine Untersuchung von STS mit IDH1 Mutation nicht möglich war, da diese Fälle nur sehr selten auftreten und daher keine ausreichende Zahl von Fällen akquiriert werden konnte. Mithilfe der markierungsfreien Analyse konnte für 10 GBM LTS mit IDH1-Mutation erfolgreich ein Proteinprofil, welches 2834 Proteine enthält, erstellt werden. Der Vergleich der Gruppe LTSmut mit LTSwt ergab, dass 130 Proteine einen signifikanten Abundanzunterschied aufwiesen. Von diesen Proteinen waren in der Gruppe der mutierten Tumoren 85 hoch- und 45 herunterreguliert. Eine Studie, die versucht die Unterschiede zwischen IDH1 mutierten und IDH1 Wildtyp-Glioblastomen mit proteomanalytischen Methoden zu adressieren, wurde bisher noch nicht durchgeführt. Lediglich von Oligodendrogliomen wurde von Thirant et al. (2011) eine 2D-gelbasierte Studie zu IDH1 mutierten 88 Kapitel 5: Diskussion Tumoren durchgeführt und führte zu einer Identifizierung von insgesamt 42 differentiellen Proteinen. Die bioinformatische Analyse konnte zeigen, dass in der Gruppe der 85 in den mutierten Tumoren hochregulierten Proteine eine signifikante Anreicherung von Proteinen existiert, die in Verbindung mit der mRNA-Prozessierung und hier insbesondere mit dem Spleißen von mRNA stehen. Insbesondere das alternative Spleißen stellt eine der wichtigsten Ebenen der Genregulation dar und spielt eine wichtige Rolle bei Differenzierungsvorgängen in höheren Organismen. Es ermöglicht, dass Gene in eine Vielzahl von Isoformen exprimiert werden können. Darüber hinaus ist das alternative Spleißen auch eine integrale Komponente von Signaltransduktionskaskaden und in der Lage, auf posttranskriptionaler Ebene Signale zu verstärken und weiterzuleiten. Auf diese Weise ermöglicht das alternative Spleißen der Zelle Adaption als Reaktion auf Stimuli und Stressbedingungen durch die Verknüpfung von Signalwegen und epigenetische Mechanismen (Biamonti et al. 2014). Defekte im Spleißmechanismus sind mittlerweile bei einer Vielzahl von Krankheiten als Ursache oder Verstärker bekannt. Durch das vermehrte Auffinden von mit Krebs assoziierten gespleißten Proteinisoformen gibt es auch zunehmend Hinweise darauf, dass deregulierte Spleißmuster eng mit der Tumorigenese verknüpft sein könnten. So konnten mittlerweile für diverse Tumorentitäten, wie z.B. Brustkrebs, verschiedene alternative Spleißprodukte als Progressionsmarker ausfindig gemacht werden (Venables et al. 2009; Brown et al. 2011). Für Gliome wird in diversen Arbeiten das Auftreten bestimmter Spleißisoformen beschrieben, welche mit den diversen Aspekten der Gliomgenese, wie z.B. onkogene Suppression (Chunduru et al. 2002; Tchirkov et al. 2010), Apoptose-Evasion (Yamada et al. 2003), Proliferation (Camacho-Vanegas et al. 2007; Yu et al. 2007), Metabolismus (Clower et al. 2010; David et al. 2010) und Migration/Invasion (Yu et al. 2007; Cheung et al. 2009; Lo et al. 2009), in Verbindung gebracht werden können. Demgegenüber steht jedoch eine Studie von Cheung et al. (2008) die ausführt, dass gliomspezifische alternative Spleißprozesse eine eher untergeordnete Rolle bei der Gliomgenese zu spielen scheinen. Die Regulation alternativer Spleißprozesse findet zum einen durch die intrinisische Stärke der Spleißseiten (cis-regulatorische Elemente) und zum anderen durch die kombinatorische Kontrolle einer Reihe von trans-aktivierenden Faktoren statt. Bei Letzteren handelt es sich vornehmlich um Proteine aus der Gruppe der Serin-/Argininreichen Spleißfaktoren (SR Proteine) oder Proteine aus der Gruppe heterogener nukleärer Ribonukleoproteine (Martinez-Contreras et al. 2007; Long und Caceres 2009). Verschiedene Vertreter (HNRNP-A2B1, -C, -D, -D-like, -H3, -K, -R und –U sowie SRSF 3, 89 Kapitel 5: Diskussion 6, 7, und 9 ) beider Gruppen wurden im Rahmen dieser Arbeit als hochreguliert in IDH1 mutierten Tumoren gegenüber Wildtyp-Tumoren ermittelt. Veränderungen im Spleißprozess entstehen häufig durch Variationen der relativen Menge oder der Aktivität dieser regulatorischen Spleißfaktoren und obwohl ein kausaler Zusammenhang in vielen Fällen noch bewiesen werden muss, scheint klar, dass die Expression spezifischer Spleißvarianten vieler Krebs-assoziierter Gene direkt zu einem onkogenen Phänotyp beitragen und häufig in die Tumorgenese und die Entwicklung von Resistenzen involviert sind (Ghigna et al. 2008). So konnte z.B. durch Karni et al. (2007) gezeigt werden, dass der Spleißfaktor SF2/ASF in Folge der Amplifikation seines Gens SRSF1 häufig in Tumoren überexprimiert wird und in Folge dessen onkogene Eigenschaften erhält. SF2/ASF zeigten auch in dieser Arbeit eine höhere Abundanz (1,87) in mutierten Tumoren, lediglich der p-Wert war mit 0,0103 knapp oberhalb des gesetzten Schwellwerts von 0,01, um als differentiell berücksichtigt zu werden. Weiterhin konnten in dieser Arbeit die beiden als „Spleiß–Hubs“ bezeichneten Faktoren hnRNPK und SAM68 bei GBM LTS mit Mutation mit erhöhter Abundanz nachgewiesen werden. Für hnRNP K konnte gezeigt werden, dass es an prä-mRNA Spleiß-Verstärker binden kann und Phosphorylierung durch die Src-Kinase, Protein Kinase C (PKC), ERK1/2 und JNK seine Protein-Protein und Protein-RNA Bindungseigenschaften verändern (Bomsztyk et al. 2004). Eine mögliche Phosphorylierung von hnRNP K bzw. Phosphorylierungen im Allgemeinen wurden im Rahmen dieser Arbeit nicht analysiert, da hierfür eine gezielte Anreicherung von Phosphopeptiden im Vorfeld der massenspektrometrischen Analysen unter deutlich höherem Materialeinsatz notwendig gewesen wäre. In ähnlicher Weise bindet auch SAM68 Elemente innerhalb der prä-mRNA und kann durch Kinasen wie z.B. ERK phosphoryliert werden (Matter et al. 2002). Spleiß-Hubs, wie Sam68 und hnRNP K, sind in mehrfacher Hinsicht an der Krebspathologie beteiligt. Nicht nur werden häufig veränderte Expressionsniveaus beobachtet (Wen et al. 2010; Hope und Murray 2011), auch können durch veränderte vorgeschaltete Signale in Krebszellen posttranslationale Modifikationen verändert und in dessen Folge die Lokalisierung und Aktivität von Spleißfaktoren beeinflusst werden. Sowohl hnRNP K (Lewis et al. 2000) als auch Sam68 (Matter et al. 2002) sind Ziele von ERK, einer Komponente des Ras / MAPK-Signalwegs, welcher in Glioblastomen häufig eine verstärkte Aktivität zeigt (Guha et al. 1997; Feldkamp et al. 1999). Über diesen Signalweg wird z.B. in Melanomen das Verhältnis des Mikrophthalmie-assoziierten Transkriptionsfaktors MITF (-) zugunsten der gespleißten Isoform MITF (+) verschoben (Primot et al. 2010). Mit Bezug auf die pro-proliferative Aktivität der MITF (-)-Isoform 90 Kapitel 5: Diskussion schlagen Galibert und Kollegen vor, dass die Hochregulierung von MEK in Melanomen, welche zu der veränderten Expression der Spleißvarianten von MITF führt, Teil eines Mechanismus ist, mit dem die Tumorzellen eine erhöhte Proliferation erzielen (Primot et al. 2010). Darüber hinaus können die veränderte Expression und Aktivität der Spleiß-Faktoren hnRNP K und Sam68 das normale Spleißmuster ihrer Ziele stören. Für Sam68 sind z.B. CD44, welches in den Zellen an Migration, Invasion und Proliferation beteiligt ist und Cyclin D1, beteiligt bei der Regulation des Zellzyklus, und BCL-X, beteiligt an der Apoptose, interessante Ziele (Bielli et al. 2011). Für Sam68 konnte von Modem et al. (2011) gezeigt werden, dass seine Überexpression in Glioblastomen zu vermehrter Proliferation der Zellen führte. Eine besondere Rolle von hnRNP K bei Glioblastomen konnte bisher nicht belegt werden. Dass die Überexpression bestimmter Spleißfaktoren direkten Einfluss auf die Tumorbiologie haben kann, wurde ebenfalls für die in dieser Arbeit als in IDH1 mutierten Tumoren hochregulierte Spleißfaktoren hnRNPA2 und PTB gezeigt. So spielt ihre vermehrte Expression in Tumoren eine entscheidende Schlüsselrolle für die Umschaltung von oxidativer Phosphorylierung zu aerober Glykolyse (David et al. 2010). Durch Christofk et al. (2008) konnte gezeigt werden, dass die ausschließlich in Tumorzellen exprimierte embryonale Isoform 2 der Pyruvatkinase durch Austausch gegen die Isoform 1 in Tumorzellen zu einer Umkehrung des Warbug-Effekts, einhergehend mit verminderter Laktat Produktion und vermehrtem Sauerstoffverbrauch, führt. In der Folge führte dies zu verminderter Tumorbildung in Maus Xenotransplantaten. Auch in dieser Arbeit konnte ausschließlich PKM2 detektiert werden. Peptide, die auf die PKM1-Isoform hinweisen, wurden nicht gefunden. Die Isoformen der PKM sind ein Produkt alternativen Spleißens, bei dem entweder das Exon 9 (PKM1) oder Exon 10 (PKM2) translatiert werden. David et al. (2010) zeigten, dass drei Proteine aus der Gruppe der heterogenen nukleären Ribonukleoproteine (hnRNPA1, hnRNPA2 und PTB) durch ihre repressive Bindung in der Nähe von Exon 9 den Einschluß von Exon 10 und damit die Expression der PKM2 bewirken. Verantwortlich für die Überexpression dieser Spleißfaktoren ist hierbei die Überexpression des onkogenen Transkriptionsfaktors c-Myc. Die Überexpression dieses Transkriptionsfaktors sowie der drei Spleißfaktoren wurde von David et al. (2010) ebenfalls in humanen Gliomen belegt. Mit dem Spleißfaktor hnRNPH wurde im Rahmen dieser Arbeit in IDH1 mutierten Tumoren weiterhin ein Spleißfaktor hoch reguliert gefunden, welcher bereits in Glioblastomen als überrepräsentiert beschrieben wurde (Lefave et al. 2011). Eine Erniedrigung der Konzentration von hnRNPH führt zu verändertem Spleißen und in Folge zu erhöhten Leveln der nicht-tumorgenen Varianten von MADD 91 Kapitel 5: Diskussion und RON. Somit scheint hnRNPH durch die Inhibition von Apoptose und vermehrter Invasion einen direkten Einfluss auf die Malignität von Glioblastomen zu haben (Lefave et al. 2011). Ob neben dem gehäuften Auftreten von mit Spleißen assoziierten Proteinen in IDH1 mutierten Tumoren auch vermehrt Produkte alternativen Spleißens vorkommen, konnte im Rahmen dieser Arbeit nicht adressiert werden. Bei der bottom-up Proteomanalyse, die hier verwendet wurde, findet die Identifizierung eines Proteins nur anhand eines kleinen, repräsentativen Teils der Proteinsequenz statt. Informationen über bestimmte Isoformen von Proteinen sind daher meist nicht vorhanden. Inwieweit die IDH1 Mutation in Verbindung mit dem alternativen Spleißen steht, ist bisher nicht belegt. Der Zusammenhang könnte sich möglicherweise durch den Einfluss der IDH1-Mutation auf die Epigenetik ergeben. So konnte gezeigt werden, dass der von mutierten IDH1 erzeugte Metabolit 2HG diverse Dioxygenasen inhibiert, die eine Rolle in der DNA-und Histon-Methylierung spielen. So führt die Inhibition von TET2 durch 2HG zur Hypermethylierung von DNA. Folgender Mechanismus wurde für dieses Phänomen vorgeschlagen: Der größte Teil der DNA Methylierungsstellen beim Menschen sind 5-Methylcytosine (5mC) an CpG Dinukleotiden. TET 2 spielt eine wichtige Rolle bei der Regulierung der Methylierung der DNA durch die Konversion von 5mC zu 5Hydroxymethylcytosin (5hmC), welches als intermediäres Produkt der DNA-Demethylierung betrachtet wird. Weil TET2 ebenfalls eine α-Ketoglutarat abhängige Dioxygenase ist, ist es denkbar, dass dieser Demethylierungsprozess durch die Anwesenheit des von der mutierten IDH1 Variante erzeugten 2HG inhibiert wird und es in Folge dessen zu einer globalen Hypermethylierung der DNA kommt (Xu et al. 2011). In diesem Kontext spielt möglicherweise ein weiterer Aspekt der 2HG-vermittelen Inhibition von Dioxygenasen eine wichtige Rolle. So ist bekannt, dass auch eine Vielzahl von Histon-Demethylasen, welche ebenfalls zur Familie der Dioxygenasen gehören, durch die Anwesenheit von 2HG inhibiert werden. Daraus resultiert in der Folge eine Veränderung des Methylierungsstatus der Lysinreste in Histonen (Xu et al. 2011). Durch Lu et al. (2012), konnte gezeigt werden, dass ein erhöhter Level von H3K9 Trimethylierungen in immortalisierten Astrozyten, welche die mutierte IDH1 Form exprimieren, bereits nach Passage 12 nach der Transduktion mit IDH1 detektiert werden konnte. Eine erhöhte DNA Methylierung wurde hingegen erst nach Passage 22 beobachtet (Lu et al. 2012). Dies lässt vermuten, dass eine veränderte Histon Methylierung möglicherweise einer DNA Methylierung vorangeht und eventuell auch unabhängig von dieser auftritt (Ichimura 2012). 92 Kapitel 5: Diskussion Der mögliche Funktionszusammenhang könnte sich nun daraus ergeben, dass gezeigt werden konnte, dass die Methylierung von Exonen Einfluss auf die Positionierung der Nucleosomen und somit auch auf das alternative Spleißen hat. So konnte mittels bioinfomatorischen und genomweiten Analysen gezeigt werden, dass eine Anreicherung von 5mC und Nucleosomen auf Exons relativ zu den Introns bevorzugt an den Grenzen der Exons stattfindet (Schwartz et al. 2009). Diese Positionierung der Nucleosomen hat einen senkenden Effekt auf die Elongationsrate der RNA Pol II (Schwartz et al. 2009). Die reduzierte RNA-Syntheserate ermöglicht wiederum die Benutzung von schwachen anstatt starken Spleißseiten (Kornblihtt 2007). Somit kann die Hypothese aufgestellt werden, dass IDH1 Mutationen zur Tumorgenese durch eine epigenetische Deregulation beitragen, welche durch die inhibierte Demethylierung von 5mC und Histonen initiiert wird. Diese IDH1assozierten Veränderungen des Methylierungsmusters und der damit verbundene Einfluss auf das alternative Spleißen könnten in der Folge zu einem veränderten Expressionsmuster der Spleißfaktoren führen. Inwieweit es sich hierbei um verstärkende oder abschwächende Effekte in Hinsicht auf die Tumorbiologie handelt, kann derzeit nicht abschließend entschieden werden. Generell lässt das experimentelle Design dieser Studie (Vergleich zweier LTS-Gruppen), aber nur sehr bedingt Aussagen über eine prognostische Bedeutung zu. Erwähnenswert in diesem Zusammenhang scheint jedoch die Tatsache, dass unter den bei GBM LTS mit IDH1 Mutation am stärksten hochregulierten Kandidatenproteinen mit SMARCC2 und SMCE1 auch zwei Untereinheiten des SWI/SNF-Komplexes gefunden wurden. SWI/SNF ist in diversen Tumorentitäten ein bekannter Tumorsuppressor (Versteege et al. 1998; Varela et al. 2011; Shain et al. 2012). Ähnlich der positionierten Nucleosome stellt die Brm Untereinheit von SWI/SNF eine Schnittstelle zwischen Transkription und RNA Prozessierung dar, indem sie die Elongationsrate der RNA Pol II moduliert und dadurch die Rekrutierung der Spleißmaschinerie zu Exonen mit suboptimalen Spleißseiten erleichtern kann (Batsche et al. 2006). Die Überexpression des Tumorsuppressors SWI/SNF könnte somit einen Hinweis auf einen Zusammenhang zwischen dem beobachteten aberranten Spleißen und der besseren Prognose von Patienten mit mutierter IDH1 schaffen. 5.2.2.1 Fazit Die Ergebnisse dieser Studie bestätigen die Hypothese, dass es sich bei IDH1 mutierten Tumoren um eine klar von nicht mutierten GBM differenzierbare Tumorgruppe handelt. In dieser Arbeit konnte nun zum ersten Mal auch auf Proteinebene gezeigt werden, dass sich die Proteinexpressionsprofile der beiden Tumorgruppen deutlich voneinander unterscheiden. So scheint die Mutation im IDH1 Gen, möglicherweise durch veränderte Methylierungsmuster, zu weitreichenden Veränderungen im gesamten Spleißaparat führen. Diese Beobachtung lässt sich gut mit dem in der Literatur beschriebenen gehäuften Auftreten tumorspezifischer Spleißisoformen übereinbringen. Die 93 Kapitel 5: Diskussion betroffenen Proteine sind häufig in zentralen Signaltransduktionswegen integriert, so dass weitreichende Auswirkungen auf die Tumorbiologie der Krebszelle wahrscheinlich sind. 5.2.3. Differentielle Proteomanalyse von Mausstammzellen Obwohl viele Tumoren monoklonalen Ursprungs sind, ist ihre Zusammensetzung meist heterogen. Dieser Umstand trifft auch in hohem Ausmaß auf Glioblastome zu. Hinsichtlich des hier untersuchten Phänomens „Langzeitüberleben“, ist besonders eine bestimmte Subpopulation, die so genannten Gliomstammzellen, von großem Interesse. Von verschiedenen Gruppen wurde die Hypothese vorgeschlagen, dass diese Stammzellen in die Vermittlung von Therapieresistenzen und Tumorprogression involviert sind (Ignatova et al. 2002; Singh et al. 2003; Galli et al. 2004). So sind sie nicht nur in der Lage, weitere differenzierte Tumorzellen innerhalb des Tumors zu generieren, sondern exprimieren vermutlich auch spezielle DNA-Reparatur- und Drug-Efflux-Proteine als Antwort auf Radio- und Chemotherapie (Bao et al. 2006; Eramo et al. 2006; Liu et al. 2006). Somit könnten Gliomstammzellen nicht nur interessante Ziele für neue Therapiestrategien sein, sondern auch ein weiterer Aspekt, der zur Gesamtüberlebensdauer von Glioblastompatienten beiträgt. Um einen besseren Einblick in die Tumorbiologie der potentiell resistenzvermittelnden Gliomstammzellen zu bekommen, wurden im Rahmen dieser Arbeit vier verschiedene Mausstammzelllinien proteomanalytisch charakterisiert. Ziel war es, ein möglichst vollständiges Proteom der Gliomstammzellen zu erhalten sowie Unterschiede hinsichtlich möglicher Resistenzmechanismen zwischen den verschiedenen Zelllinien zu untersuchen. Insgesamt konnten mittels markierungsfreier Analyse 2699 Proteine quantifiziert werden. Generell konnte beobachtet werden, dass interindividuelle Unterschiede zwischen den vier verwendeten Zelllinien größer waren als der intraindividiuelle Unterschied innerhalb der NS- und SC-Typen innerhalb einer Linie. Insbesondere die Zellinie GL-261 unterscheidet sich deutlich in ihrem Proteinexpressionsprofil von den drei SMA Zelllinien (Abbildung 4.14). Im Gegensatz dazu zeigen lichtmikroskopische Aufnahmen der verschiedenen Zelltypen durch (Ahmad et al. 2014) stärkere morphologische Unterschiede zwischen NS und SC Zelltypen. 94 Kapitel 5: Diskussion Abbildung 5.2: Lichtmikroskopische Aufnahmen der eingesetzten Zelllinien SMA-497, SMA-540, SMA-560 und GL-261 unter NS und SC Bedingungen. Im Vergleich zu den normalen Kulturbedingungen ist unter SC-Bedingungen eine deutliche Sphärenbildung zu beobachten (Ahmad et al. 2014). Die detaillierte Analyse der 155 in SC differentiell hochreguliert gefunden Proteine zeigt, dass insbesondere Prozesse, die mit dem Metabolismus von Kohlenhydraten assoziiert sind, verstärkt in SC-Zellen exprimiert sind. Eine ähnliche Beobachtung konnten auch (Morfouace et al. 2012) machen, die Gliomstammzellen von Ratten und neurale Stammzellen verglichen. In einer 2D-Gel basierten Studie von (Thirant et al. 2012) wurden humane Gliomstammzellen mit Tumorgewebe verglichen. Hier konnte ebenfalls gezeigt werden, dass sich Gliomstammzellen und Ursprungszellen in ihrem Proteinexpressionsprofilen deutlich unterscheiden. Wie auch in der vorliegenden Arbeit wurden von Thirant et al. (2012) Proteine des Proteasoms (PSME1 und PSME2) sowie Proteine der 14-3-3 Proteinfamilie (YWHAG) als in Gliomstammzellen hoch exprimiert beschrieben. Darüber hinaus zeigt ein Vergleich mit Genset-Anreicherungs Analysen von Transkriptomdaten derselben Zelllinien (siehe Abbildung 5.3), dass die SC-Zellen sowohl auf Transkriptom als auch auf Proteinebene vermehrt Gene exprimieren, die spezifisch für Stammzellen sind (Wang 2011). Hierbei zeigten die SMA-Zelllinien stärkere Stammzelleigenschaften als die GL-Zelllinie (Ahmad et al. 2014). 95 Kapitel 5: Diskussion mRNA Protein Genset Anreicherungs-Wert A B GL-261_SC SMA-560_SC SMA-540_SC SMA-497_SC GL-261_NS SMA-560 _NS SMA-540_NS SMA-497_NS GL-261_SC SMA-560_SC SMA-540_SC SMA-497_SC GL-261_NS SMA-560_NS SMA-540_NS SMA-497_NS C Abbildung 5.3: Genexpressionsrate und Proteinexpressionsprofil ausgewählter Stammzellmarker (Wang, 2011) in den vier untersuchten Zelllinien. Die Gensets enthalten Gene, welche differentiell hochreguliert in hESC9 sind (A, set hESC9), abundant in hESC vorkommen (B, set hESC10) sowie Myc-regulierte Ziele (C, myc2) (Ahmad et al. 2014). GFAP, Tubulin β-3 und CNPase, die bekannte Marker für astrozytäre, neuronale und oligodendrogliale Differenzierung sind (Reifenberger et al. 1987; Scherer et al. 1994), konnten jedoch in dieser Studie nicht generell als differentiell exprimiert zwischen NS und SC-Bedingungen ermittelt werden. Für GFAP und CNPase war keine Identifizierung möglich, für Tubulin β-3 wurde eine erhöhte Expression unter SC Bedingungen beobachtet, jedoch war diese nur in der Zelllinie SMA560 signifikant. 5.2.4. Fazit Im Rahmen dieser Studie konnte das Proteom vier verschiedener muriner Gliomstammzelllinien sowohl unter normalen als auch unter SC-Bedingungen umfassend charakterisiert werden. Es konnte gezeigt werden, dass trotz deutlicher morphologischer Veränderungen, die Unterschiede in der Proteinexpression zwischen den vier verschiedenen Zelllinien größer sind als die zwischen den Kulturbedingungen. Zudem konnte eine verstärkte Proteinexpression Stammzellproteinen unter sphärenbildenden Bedingungen nachgewiesen werden. 96 von spezifischen Kapitel 5: Diskussion 5.2.5. Identifizierung von tumorassoziierten Autoantigenen des Glioblastoms Ein weiterer Mechanismus, der als Ursache für Langzeitüberleben bei GBM-Patienten diskutiert wird, sind mögliche Unterschiede in der Immunogenität des Tumors. So ist zum einen bekannt, dass Tumoren eine klassische Immunantwort auslösen, welche u.a. durch die Produktion von Autoantikörpern gekennzeichnet ist (Soussi 2000), zum anderen aber auch in der Lage sind, eine Immunantwort zu unterdrücken. Auch Glioblastompatienten zeigen eine unterdrückte zelluläre Immunantwort sowohl innerhalb der Mikroumgebung des Tumors als auch die humorale Antwort betreffend (Dix et al. 1999; Gomez und Kruse 2006; Waziri 2010). So konnte für maligne Gliome bereits gezeigt werden, dass diese unterschiedliche Mengen tumorinfiltrierender Immunzellen enthalten, deren Anzahl mit der Überlebenszeit der Patienten korreliert (Dunn et al. 2007). Weiterhin konnte nachgewiesen werden, dass Glioblastome immunmodulatorische Substanzen wie PGE2, TGFbeta2 und IL-10 sekretieren können, welche z.B. die zytotoxische Aktivität von tumorinfiltrierender Immunzellen hemmen und zusätzlich die Zahl Lymphokin-aktivierter-Killerzellen reduzieren (Fontana et al. 1982; Fontana et al. 1984; Castelli et al. 1989). Darüber hinaus können dennoch tumorspezifische T-Zellen im Kreislauf von Glioblastompatienten (Dunn et al. 2007) gefunden werden. Bereits 1983 konnte durch Kornblith et al. gezeigt werden, dass Gliompatienten zytotoxische Antikörper gegen ihre eigenen Tumorzellen aufweisen, wobei Glioblastompatienten die schwächste Immunantwort innerhalb der untersuchten Gruppe von 42 Patienten aufwiesen. Darüber hinaus wurde gezeigt, dass eine Korrelation zwischen dem Vorliegen einer Immunantwort gegen die eigenen Tumorzellen und der Überlebensdauer vorlag (Kornblith et al. 1983). Verschiedene Faktoren werden als Ursache für die Immunogenität von Antigenen diskutiert. So gelten Mutationen (Winter et al. 1992), alternatives Spleißen (Ng et al. 2004; Yang et al. 2006), die Expression fetaler Proteine in adultem Gewebe (Chen et al. 1997), posttranslationale Modifikationen, Überexpression, veränderte Apoptose und Nekrose, Einzelnukleotid-Polymorphismen (SNPs), spezifische Sequenz Motive und veränderte zelluläre Lokalisation (Anderson und LaBaer 2005; Tan et al. 2009) als mögliche Ursache für das Hervorrufen einer humoralen Immunantwort. Ziel dieser Arbeit war es, durch das Erstellen von Autoantikörperprofilen von GBM Patienten tumorspezifische immunreaktive Antigene zu identifizieren. Diese Kandidatenantigene sollen später mit den klinischen Verläufen der Patienten korreliert werden, um Informationen zu generieren, in wie weit der Immunstatus der Patienten als mögliche Ursache für Langzeitüberleben in Frage kommt. Für die Erstellung der Autoantikörperprofile von Tumorpatienten wurde Plasma von Patienten kurz nach der Diagnosestellung sowie von nicht tumorerkrankten Kontrollpersonen entnommen. Darüber 97 Kapitel 5: Diskussion hinaus wurde zur Erstellung von Langzeit-Antikörperprofilen auch Plasma von Patienten, deren Diagnose mindestens drei Jahre zurück lag, analysiert. Hierdurch sollten unter anderem auch erste Hinweise erhalten werden, ob sich die Immunogenität der klinischen Entitäten LTS und STS unterscheiden, da die Bereitstellung der Plasmaproben von LTS Patienten im Projektezeitraum nicht vorgenommen werden konnte. Immunreaktive Autoantigene von GBM wurden bereits in verschiedenen Arbeiten untersucht, wovon der Großteil auf die Identifizierung von Antigenen, welche vom Tumor exprimiert werden, abzielte. Jedoch konnte nur in wenigen dieser Arbeiten das Auftreten von Autoantikörpern gegen bestimmte TAAs auch mit einer besseren Prognose in Korrelation gebracht werden. Lediglich Glioblastom Patienten mit Autoantikörpern gegen GLEA1, GLEA2 und PHF3 (Fischer et al. 2001; Struss et al. 2001; Pallasch et al. 2005) sowie bei Patienten mit niedriggradigen Gliomen gegen SH3GLB1 (Matsutani et al. 2012) wiesen ein längeres progressionsfreies Gesamtüberleben auf. Diese Arbeiten basieren allesamt auf SEREX als Methode zur Detektion für Autoantigene. Arbeiten, bei denen Proteinarrays zur Detektion von Glioblastom TAAs eingesetzt wurden, existieren bisher ebenso wenig wie ein gezielter Vergleich von Autoantikörperprofilen von LTS und STS Patienten. Hier konnten mittels Protein Arrays 367 signifikante differentielle Signale von Autoantikörpern gegen potentielle TAA nachgewiesen werden, wovon 107 eine hohe Prävalenz für GBM zeigen. Für diese 107 Kandidatenautoantigene wurde untersucht, ob eine Anreicherung bestimmter biologischer Prozesse, Strukturmotive und zellulärer Lokalisationen vorliegt. Diese detaillierte Analyse ergab, dass innerhalb der Kandidaten zinkbindende Proteine signifikant angereichert sind. Auffällig ist, dass es sich auch bei den drei bereits publizierten TAAs GLEA1, GLEA 2 und PHF3, welche mit einer besseren Prognose von GBM Patienten in Verbindung gebracht werden können, ebenfalls um Zinkfingerproteine handelt. Backes et al. (2011) konnten durch Metaanalysen zeigen, dass sequenzbasierte Eigenschaften wie coiled-coil Motive, ELR Motive aber auch Zinkfinger Motive sehr häufig bei bereits bekannten TAA anzutreffen sind. Für einige dieser Eigenschaften, z.B. coiled-coil Domänen oder Granzym B Schnittstellen, gibt es Theorien, nach denen sie für eine erhöhte Immunogenität von Autoantigenen verantwortlich sein könnten (Dohlman et al. 1993; Niland et al. 2010). So wird davon ausgegangen, dass coiled-coil Strukturen eine größere Oberfläche aufweisen und dadurch mehr Ladung präsentieren können, was die Erkennung durch einen Antikörper erleichtert (Dohlman et al. 1993). Zinkfingerproteine existieren in vielen strukturellen Varianten und können ebenso viele unterschiedliche Funktionen übernehmen. Besonders häufig sind sie in die Bindung von DNA und RNA oder die Vermittlung von Protein-Protein Interaktionen involviert (Klug 1999; Hall 2005; Gamsjaeger et al. 2007). In dieser Arbeit konnte ebenfalls ein nicht unerheblicher 98 Kapitel 5: Diskussion Teil der zinkbindenden Proteine als Transkriptionsfaktoren eingeordnet werden. Ähnliche Beobachtungen wurden ebenfalls von Backes et al. (2011) gemacht, in der im Rahmen einer in-silico Studie bekannte Autoantigene hinsichtlich häufig auftretender struktureller und funktioneller Eigenschaften untersucht wurden. Möglicherweise fungieren auch hier die polaren Bereiche, die für die Nukleinsäure-Interaktion notwendig sind, als besonders geeignete Epitope. Für die weitere Validierung wurde sich auf die TAAs fokussiert, die eine hohe Prävalenz in GBM Patienten aufwiesen. Die höchste Spezifität für den Tumor unter allen detektierten Proteinen hatte das zinkbindende four and a half LIM domain protein 1 (FHL1). Für FHL1 konnte kürzlich gezeigt werden, dass es, neben seiner Rolle im skelettalen und kardialen Muskelwachstum (McGrath et al. 2003), ebenfalls in die Karzinogenese involviert ist und als Tumorsuppressor fungiert. Durch Shen et al. (2006) konnte gezeigt werden, dass FHL1 in Mäusen abwärts von SRC und CAS das Krebszellwachstum und die Migration blockiert. Damit übereinstimmend ist die Expression von FHL1 in vielen Tumorentitäten wie z.B. Lungenkrebs (Niu et al. 2012), Brustkrebs (Ding et al. 2011) oder auch Blasenkrebs (Matsumoto et al. 2010), herunterreguliert. Der Vergleich mit Expressionsdaten aus dem Proteomexperiment ergab, dass FHL1 zu den abundantesten 12 % der Proteine gehört, laut dem Human Proteinatlas wird es aber im Gewebe des zentralen Nervensystems kaum exprimiert (Uhlen et al. 2010). Ein weiteres Protein aus der Familie der FHL-Proteine, FHL3, zeigte ebenfalls eine deutlich erhöhte Immunantwort in den Tumorpatienten. Dem Proteinatlas zufolge wird FHL3 allerdings nur in etwa 18% der analysierten Gliome exprimiert und ließ sich auch im Rahmen dieser Arbeit nicht auf Proteomebene nachweisen (Uhlen et al. 2010). In diesem Zusammenhang konnte in dieser Arbeit durch den Vergleich von Proteom- und Transkriptomdaten gezeigt werden, dass das Auftreten der potentiellen Autoantikörper generell nicht direkt von der Konzentration des jeweiligen Antigens bzw. dessen mRNA-Level abhängt. Zudem konnte im Gegensatz zu einer Arbeit von Backes et al. (2011), in der gezeigt wurde, dass es sich bei Antigenen vorwiegend um sekretierte oder extrazellulär lokalisierte Proteine handelt, die vorwiegend in Signalwegen des Immunsystems involviert sind, in dieser Arbeit keine Anreicherung innerhalb der potentiellen TAAs hinsichtlich einer zellulären Lokalisation detektiert werden. Dass TAAs eine wichtige Rolle innerhalb der Tumorbiologie spielen, ist eine häufige Beobachtung. Durch Taylor et al. (2008) wurde kürzlich vorgeschlagen, dass Autoantikörper-Signaturen genutzt werden könnten um Hinweise auf deregulierte Signalwege in Tumoren zu bekommen. So wird eine humorale Immunantwort, z.B. in Prostatakarzinomen, häufig durch im Tumor überexprimierte oder modifizierte Antigene hervorgerufen (McNeel et al. 2000; Sreekumar et al. 2004). 99 Kapitel 5: Diskussion Auch in dieser Arbeit fanden sich unter den potentiell tumorassoziierten Antigenen weitere Proteine, welche bekannten tumorbiologischen Prozessen zugeordnet werden. So zeigt z.B. ERBB2 (Her2neu) ein Mitglied der EGFR/ErbB Familie eine signifikante Prävalenz für STS Patienten. Es handelt sich bei ERBB2 um eine Plasmamembran-gebundene Rezeptor-Tyrosinkinase, welche in verschiedenen Rezeptorkomplexen der Zelloberfläche assembliert ist und so eine wichtige Rolle in verschiedenen Signalwegen wie z.B. dem MAP-Kinase-, dem Phosphoinositid 3-Kinase- (PI3K/Akt) oder dem STATSignalweg (Grant et al. 2002) einnimmt. Eine Überexpression von ERBB2 konnte für diverse Tumore, wie z.B. Brustkrebs, oder papilläre urotheliale Karzinome gezeigt werden und korreliert häufig mit einer schlechten Prognose (Bitran et al. 1996; Schneider et al. 2014). Erhöhte Expression von ERBB2 bzw. c-ERBB2 konnte auch in Astrozytomen gezeigt werden und wird auch hier mit einer schlechteren Prognose für die Patienten in Verbindung gebracht (Shiras et al. 2003; Gulati et al. 2010; Fang et al. 2012). Mit ERBB1 zeigte darüber hinaus ein weiteres Protein der EGF RezeptorFamilie eine differentielle Antwort. Die Amplifikation des EGFR Gens gehört zu den häufigsten genetischen Aberrationen in Glioblastomen (Ekstrand et al. 1991) und tritt häufig zusammen mit der Expression des mutierten EGFRvIII Gens auf (Wikstrand et al. 1997). Diese Variante weist durch die Deletion der Exone 2-7 eine trunkierte extrazelluläre Domäne auf und zeigt eine ligandenunabhängige konstitutive Aktivität auf (Ekstrand et al. 1994). Man geht davon aus, dass sowohl ERBB2 als auch EGFR entscheidende Rollen bei der Gliomgenese spielen (Fang et al. 2012). Die Inaktivierung von ERBB2 durch therapeutische Antikörper (Trastuzumab) ist nicht nur eine gängige Immuntherapie im Kampf gegen Brustkrebs, auch konnten bereits Autoantikörper gegen ERBB2 im Blut von Brustkrebspatientinnen detektiert werden (Disis et al. 1994; Lu et al. 2008). Der Vergleich mit den Autoantikörperprofilen von Patienten, bei denen die Tumorerkrankung bereits mindestens zwei Jahre zurückliegt, ergab, dass rund 40% der tumorassoziierten Autoantigene, darunter auch die für die Validierung ausgewählten Kandidaten FHL1, FHL2, ERBB2 und EGFR, von neu diagnostizierten GBM Patienten auch im Plasma von LTS nach mehr als drei Jahren noch differentiell im Plasma gegenüber der Kontrollgruppe nachzuweisen sind. Vergleichbare Arbeiten, die gezielt Antikörpertiter gegen bekannte TAAs in Langzeitstudien untersuchten, existieren zum momentanen Zeitpunkt noch nicht. Nichtsdestotrotz schließt diese Arbeit die Möglichkeit mit ein, dass erhöhte Antikörpertiter gegen Tumorantigene einen positiven Einfluss auf den Krankheitsverlauf haben und so das Entstehen von Rezidiven verzögern. Bereits bekannte Gliom TAAs wie z.B. GFAP, Calnexin (Schmits et al. 2002), bekannte C-T Antigene wie z.B. MAGE (van der Bruggen et al. 1991) oder mutierte Varianten von p53 (Winter et al. 1992) konnten hier nicht detektiert werden, da sie auf dem Proteinarray nicht vorhanden waren. Auch eine Bestätigung der bereits bekannten TAAs GLEA 1 und 2 sowie PHF3 konnte aus diesem Grund nicht 100 Kapitel 5: Diskussion vorgenommen werden. Darüber hinaus gibt es Theorien, nach denen insbesondere tumorspezifische Spleißvarianten eine erhöhte Immunogenität besitzen (Yang et al. 2006). So wurde durch Ng et al. (2004) ein Mechanismus vorgeschlagen, bei dem alternatives Spleißen die strukturelle Basis liefert, die bei verschiedenen Tumoren zu immunreaktiven Proteinisoformen führt (Ng et al. 2004). Allerdings konnte eine potentiell erhöhte Immunogenität von Spleißisoformen im Rahmen dieser Methode nicht adressiert werden, da auf dem Array nur in seltenen Fällen unterschiedliche Isoformen, häufig sogar nur kurze Teilsequenzen, eines Proteins aufgebracht sind. Dennoch liefert diese Theorie eine mögliche Erklärung zwischen den Beobachtungen aus der gewebebasierten Studie von IDH1 mutierten und wt Glioblastomen und den vermuteten protektiven Eigenschaften von Autoantikörpern bei Glioblastompatienten. So könnte die hier nachgewiesene Überrepräsentation von mit Spleißen assoziierten Proteinen ein gehäuftes Vorkommen von Spleißisoformen zur Folge haben, was, ausgelöst durch deren erhöhte Immunogenität, wiederum in einer stärkeren Antwort des körpereigenen Immunsystems resultiert. 5.2.6. Fazit Im Rahmen dieser Arbeit konnte gezeigt werden, dass die erstellten Antikörperprofile Unterscheide sowohl zwischen neu diagnostizierten als auch progressionsfreien Glioblastompatienten und nicht tumorerkrankten Kontrollen aufweisen. Innerhalb der Gruppe der immunreaktiven Antigene war keine Abundanzabhängigkeit, wohl aber eine Anreicherung von zinkbindenden Motiven zu beobachten. Darüber hinaus zeigte sich, dass eine Immunantwort häufig durch Proteine ausgelöst wird, die tumorbiologisch relevant sind. 101 Kapitel 5: Diskussion 5.2.7. Ausblick Mithilfe der Proteomanalyse und anschließender eingehender bioinformatorischer Analyse ist es gelungen, einen tieferen Einblick in die molekularen Prozesse beim Langzeitüberleben des Glioblastoms zu erhalten. Diese im Zusammenhang mit dem Langzeitüberleben bei Glioblastompatienten unbekannten Prozesse sollen in weiteren Experimenten untersucht werden. Hierbei ist zu beachten, dass für die funktionelle Validierung überwiegend auf Patientenmaterial, welches zum jetzigen Zeitpunkt der Arbeit nicht in ausreichender Anzahl und Menge zur Verfügung steht, zurückgegriffen werden muss. Entsprechende in vitro Modelle des Langzeitüberlebens stehen nicht zur Verfügung. Dies gilt ebenfalls für die Untersuchung vor dem Hintergrund der IDH1 Mutation. Auch hier stehen keine in vitro Modelle zur Verfügung (Piaskowski et al. 2011). Um die identifizierten Prozesse zu validieren, kommen folgende Experimente in Frage. Für die Validierung der in STSwt hochregulierten mitochondrialen Proteine kommen immunhistochemische Experimente in Frage. Hierbei steht der Fokus u.a. auf der Untersuchung der hier aufgestellten Hypothese einer erhöhten Konzentration des Coenzyms NADPH in Tumoren von STS Patienten im Vergleich zu LTS Patienten an einem unabhängigen Gewebekollektiv. Weiterhin können auch die hier postulierten, erhöhten ROS-Konzentrationen im Rahmen weiterer proteomanalytischer Analysen, z.B. durch den massenspektrometrischen Nachweis von Tyrosinnitrierung, untersucht werden (Hemnani und Parihar 1998). Die Beobachtung der vermehrt auftretenden RNA-bindenden Proteine und hier insbesondere die Spleißfaktoren in IDH1-mutierten Glioblastomproben kann ebenfalls durch einen massenspektrometriebasierten Ansatz untersucht werden. Ausgehend von den zur Verfügung stehenden MS-Daten können Proteindatenbanken, welche zusätzliche Informationen über Spleißvarianten enthalten, durchsucht werden. Hierbei können neben der Identifizierung von Spleißvarianten auch mögliche quantitative Unterschiede zwischen den zwei Patientengruppen (IDH1 wt und IDH1 mut) detektiert werden. Veränderte Spleißvarianten könnten dann weitere Informationen zum Verständnis der Tumorbiologie des Glioblastoms und ferner eine mögliche Erklärungen für Immunreaktionen gegen einige der in dieser Arbeit detektierten tumorspezifische Antigene liefern. Deren prognostische Relevanz ließe sich mit einem glioblastomspezifischen Proteinarrays überprüfen, der für die Untersuchung der mittlerweile rund 1000 Plasmaproben innerhalb des Deutschen Gliomnetzes einsetzbar wäre. Hierbei könnte dann ganz gezielt der Vergleich von Autoantikörperprofilen neu diagnostizierter Patienten, deren progressionsfreies Gesamtüberleben bei über drei Jahren lag, mit Profilen von Patienten, die innerhalb des ersten Jahres nach der initialen Blutabnahme verstarben, durchgeführt werden. Die Entnahme von Plasma 102 Kapitel 5: Diskussion zu mehreren Zeitpunkten, bei den in die Studie eingeschlossenen Patienten erlaubt zudem Konzentrationen von Autoantikörpern gegen hier ermittelte Kandidatenautoantigene im Plasma von GBM Patienten über längere Zeiträume hinweg zu untersuchen. Diese Verlaufsdaten wären besonders unter dem Aspekt der klinischen Anwendung relevant, da eine Eignung eines oder mehrerer Autoantikörper als Biomarker für die Frühdiagnose von Glioblastomen bzw. Therapie unterstützend als Verlaufskontrolle denkbar wäre. Diese Arbeit legt somit die Grundlage für eine Vielzahl von weiteren Studien zur Aufklärung der molekularen Prozesse beim Langzeitüberleben von Glioblastompatienten. 103 Kapitel 6: Literatur 6. Literatur Ahlf, D. R., P. D. Compton, et al. (2012). "Evaluation of the compact high-field orbitrap for top-down proteomics of human cells." J Proteome Res 11(8): 4308-4314. Ahmad, M., K. Frei, et al. (2014). "How Stemlike Are Sphere Cultures From Long-term Cancer Cell Lines? Lessons From Mouse Glioma Models." J Neuropathol Exp Neurol 73(11): 1062-1077. Al-Hajj, M., M. S. Wicha, et al. (2003). "Prospective identification of tumorigenic breast cancer cells." Proc Natl Acad Sci U S A 100(7): 3983-3988. Altschul, S. F., T. L. Madden, et al. (1997). "Gapped BLAST and PSI-BLAST: a new generation of protein database search programs." Nucleic Acids Res 25(17): 3389-3402. Altschul, S. F., J. C. Wootton, et al. (2005). "Protein database searches using compositionally adjusted substitution matrices." FEBS J 272(20): 5101-5109. Anderson, K. S. and J. LaBaer (2005). "The sentinel within: exploiting the immune system for cancer biomarkers." J Proteome Res 4(4): 1123-1133. Anderson, L. and C. L. Hunter (2006). "Quantitative mass spectrometric multiple reaction monitoring assays for major plasma proteins." Mol Cell Proteomics 5(4): 573-588. Anderson, N. G. and N. L. Anderson (1996). "Twenty years of two-dimensional electrophoresis: past, present and future." Electrophoresis 17(3): 443-453. Anderson, N. L. and N. G. Anderson (2002). "The human plasma proteome: history, character, and diagnostic prospects." Mol Cell Proteomics 1(11): 845-867. Apweiler, R., C. Aslanidis, et al. (2009). "Approaching clinical proteomics: current state and future fields of application in cellular proteomics." Cytometry A 75(10): 816-832. Ausman, J. I., W. R. Shapiro, et al. (1970). "Studies on the chemotherapy of experimental brain tumors: development of an experimental model." Cancer Res 30(9): 2394-2400. Backes, C., N. Ludwig, et al. (2011). "Immunogenicity of autoantigens." BMC Genomics 12: 340. Bailey, P. and H. Cushing (1926). "Tumors of the Glioma Group " JB Lippincott Balss, J., J. Meyer, et al. (2008). "Analysis of the IDH1 codon 132 mutation in brain tumors." Acta Neuropathol 116(6): 597-602. Bao, S., Q. Wu, et al. (2006). "Glioma stem cells promote radioresistance by preferential activation of the DNA damage response." Nature 444(7120): 756-760. Barbus, S., B. Tews, et al. (2011). "Differential retinoic acid signaling in tumors of long- and shortterm glioblastoma survivors." J Natl Cancer Inst 103(7): 598-606. Batsche, E., M. Yaniv, et al. (2006). "The human SWI/SNF subunit Brm is a regulator of alternative splicing." Nat Struct Mol Biol 13(1): 22-29. Ben-Mahrez, K., I. Sorokine, et al. (1990). "Circulating antibodies against c-myc oncogene product in sera of colorectal cancer patients." Int J Cancer 46(1): 35-38. Beroukhim, R., G. Getz, et al. (2007). "Assessing the significance of chromosomal aberrations in cancer: methodology and application to glioma." Proc Natl Acad Sci U S A 104(50): 2000720012. Biamonti, G., M. Catillo, et al. (2014). "The alternative splicing side of cancer." Semin Cell Dev Biol 32: 30-36. Bielli, P., R. Busa, et al. (2011). "The RNA-binding protein Sam68 is a multifunctional player in human cancer." Endocr Relat Cancer 18(4): R91-R102. Bitran, J. D., B. Samuels, et al. (1996). "Her2/neu overexpression is associated with treatment failure in women with high-risk stage II and stage IIIA breast cancer (>10 involved lymph nodes) treated with high-dose chemotherapy and autologous hematopoietic progenitor cell support following standard-dose adjuvant chemotherapy." Clin Cancer Res 2(9): 1509-1513. Boker, D. K., R. Kalff, et al. (1984). "Mononuclear infiltrates in human intracranial tumors as a prognostic factor. Influence of preoperative steroid treatment. I. Glioblastoma." Clin Neuropathol 3(4): 143-147. 104 Kapitel 6: Literatur Bomsztyk, K., O. Denisenko, et al. (2004). "hnRNP K: one protein multiple processes." Bioessays 26(6): 629-638. Boutell, J. M., D. J. Hart, et al. (2004). "Functional protein microarrays for parallel characterisation of p53 mutants." Proteomics 4(7): 1950-1958. Braganza, M. Z., C. M. Kitahara, et al. (2012). "Ionizing radiation and the risk of brain and central nervous system tumors: a systematic review." Neuro Oncol 14(11): 1316-1324. Brass, N., D. Heckel, et al. (1997). "Translation initiation factor eIF-4gamma is encoded by an amplified gene and induces an immune response in squamous cell lung carcinoma." Hum Mol Genet 6(1): 33-39. Brooks, W. H., W. R. Markesbery, et al. (1978). "Relationship of lymphocyte invasion and survival of brain tumor patients." Ann Neurol 4(3): 219-224. Brown, R. L., L. M. Reinke, et al. (2011). "CD44 splice isoform switching in human and mouse epithelium is essential for epithelial-mesenchymal transition and breast cancer progression." J Clin Invest 121(3): 1064-1074. Bulik, M., R. Jancalek, et al. (2013). "Potential of MR spectroscopy for assessment of glioma grading." Clin Neurol Neurosurg 115(2): 146-153. Cairncross, G., B. Berkey, et al. (2006). "Phase III trial of chemotherapy plus radiotherapy compared with radiotherapy alone for pure and mixed anaplastic oligodendroglioma: Intergroup Radiation Therapy Oncology Group Trial 9402." J Clin Oncol 24(18): 2707-2714. Cairns, R. A. and T. W. Mak (2013). "Oncogenic isocitrate dehydrogenase mutations: mechanisms, models, and clinical opportunities." Cancer Discov 3(7): 730-741. Camacho-Vanegas, O., G. Narla, et al. (2007). "Functional inactivation of the KLF6 tumor suppressor gene by loss of heterozygosity and increased alternative splicing in glioblastoma." Int J Cancer 121(6): 1390-1395. Carracedo, A., L. C. Cantley, et al. (2013). "Cancer metabolism: fatty acid oxidation in the limelight." Nat Rev Cancer 13(4): 227-232. Castelli, M. G., C. Chiabrando, et al. (1989). "Prostaglandin and thromboxane synthesis by human intracranial tumors." Cancer Res 49(6): 1505-1508. Catherman, A. D., K. R. Durbin, et al. (2013). "Large-scale top-down proteomics of the human proteome: membrane proteins, mitochondria, and senescence." Mol Cell Proteomics 12(12): 3465-3473. Cha, S., M. B. Imielinski, et al. (2010). "In situ proteomic analysis of human breast cancer epithelial cells using laser capture microdissection: annotation by protein set enrichment analysis and gene ontology." Mol Cell Proteomics 9(11): 2529-2544. Chen, Y. T., M. J. Scanlan, et al. (1997). "A testicular antigen aberrantly expressed in human cancers detected by autologous antibody screening." Proc Natl Acad Sci U S A 94(5): 1914-1918. Cheung, H. C., K. A. Baggerly, et al. (2008). "Global analysis of aberrant pre-mRNA splicing in glioblastoma using exon expression arrays." BMC Genomics 9: 216. Cheung, H. C., T. Hai, et al. (2009). "Splicing factors PTBP1 and PTBP2 promote proliferation and migration of glioma cell lines." Brain 132(Pt 8): 2277-2288. Chiarugi, A., C. Dolle, et al. (2012). "The NAD metabolome--a key determinant of cancer cell biology." Nat Rev Cancer 12(11): 741-752. Christofk, H. R., M. G. Vander Heiden, et al. (2008). "The M2 splice isoform of pyruvate kinase is important for cancer metabolism and tumour growth." Nature 452(7184): 230-233. Chunduru, S., H. Kawami, et al. (2002). "Identification of an alternatively spliced RNA for the Ras suppressor RSU-1 in human gliomas." J Neurooncol 60(3): 201-211. Clower, C. V., D. Chatterjee, et al. (2010). "The alternative splicing repressors hnRNP A1/A2 and PTB influence pyruvate kinase isoform expression and cell metabolism." Proc Natl Acad Sci U S A 107(5): 1894-1899. Curran, W. J., Jr., C. B. Scott, et al. (1993). "Recursive partitioning analysis of prognostic factors in three Radiation Therapy Oncology Group malignant glioma trials." J Natl Cancer Inst 85(9): 704-710. 105 Kapitel 6: Literatur Dang, L., D. W. White, et al. (2009). "Cancer-associated IDH1 mutations produce 2-hydroxyglutarate." Nature 462(7274): 739-744. David, C. J., M. Chen, et al. (2010). "HnRNP proteins controlled by c-Myc deregulate pyruvate kinase mRNA splicing in cancer." Nature 463(7279): 364-368. DeAngelis, L. M. (2001). "Brain tumors." N Engl J Med 344(2): 114-123. DeBerardinis, R. J., J. J. Lum, et al. (2008). "The biology of cancer: metabolic reprogramming fuels cell growth and proliferation." Cell Metab 7(1): 11-20. Ding, L., C. Niu, et al. (2011). "FHL1 interacts with oestrogen receptors and regulates breast cancer cell growth." J Cell Mol Med 15(1): 72-85. Disis, M. L., E. Calenoff, et al. (1994). "Existent T-cell and antibody immunity to HER-2/neu protein in patients with breast cancer." Cancer Res 54(1): 16-20. Dix, A. R., W. H. Brooks, et al. (1999). "Immune defects observed in patients with primary malignant brain tumors." J Neuroimmunol 100(1-2): 216-232. Dohlman, J. G., A. Lupas, et al. (1993). "Long charge-rich alpha-helices in systemic autoantigens." Biochem Biophys Res Commun 195(2): 686-696. Dolecek, T. A., J. M. Propp, et al. (2012). "CBTRUS statistical report: primary brain and central nervous system tumors diagnosed in the United States in 2005-2009." Neuro Oncol 14 Suppl 5: v1-49. Dunn, G. P., I. F. Dunn, et al. (2007). "Focus on TILs: Prognostic significance of tumor infiltrating lymphocytes in human glioma." Cancer Immun 7: 12. Ekstrand, A. J., C. D. James, et al. (1991). "Genes for epidermal growth factor receptor, transforming growth factor alpha, and epidermal growth factor and their expression in human gliomas in vivo." Cancer Res 51(8): 2164-2172. Ekstrand, A. J., N. Longo, et al. (1994). "Functional characterization of an EGF receptor with a truncated extracellular domain expressed in glioblastomas with EGFR gene amplification." Oncogene 9(8): 2313-2320. Eramo, A., L. Ricci-Vitiani, et al. (2006). "Chemotherapy resistance of glioblastoma stem cells." Cell Death Differ 13(7): 1238-1241. Fang, X., C. Wang, et al. (2012). "Targeted tissue proteomic analysis of human astrocytomas." J Proteome Res 11(8): 3937-3946. Feldkamp, M. M., P. Lala, et al. (1999). "Expression of activated epidermal growth factor receptors, Ras-guanosine triphosphate, and mitogen-activated protein kinase in human glioblastoma multiforme specimens." Neurosurgery 45(6): 1442-1453. Figueroa, M. E., O. Abdel-Wahab, et al. (2010). "Leukemic IDH1 and IDH2 mutations result in a hypermethylation phenotype, disrupt TET2 function, and impair hematopoietic differentiation." Cancer Cell 18(6): 553-567. Fischer, U., A. K. Struss, et al. (2001). "Glioma-expressed antigen 2 (GLEA2): a novel protein that can elicit immune responses in glioblastoma patients and some controls." Clin Exp Immunol 126(2): 206-213. Fontana, A., H. Hengartner, et al. (1984). "Glioblastoma cells release interleukin 1 and factors inhibiting interleukin 2-mediated effects." J Immunol 132(4): 1837-1844. Fontana, A., F. Kristensen, et al. (1982). "Production of prostaglandin E and an interleukin-1 like factor by cultured astrocytes and C6 glioma cells." J Immunol 129(6): 2413-2419. Freije, W. A., F. E. Castro-Vargas, et al. (2004). "Gene expression profiling of gliomas strongly predicts survival." Cancer Res 64(18): 6503-6510. Furnari, F. B., T. Fenton, et al. (2007). "Malignant astrocytic glioma: genetics, biology, and paths to treatment." Genes Dev 21(21): 2683-2710. Galanis, E., J. Buckner, et al. (1998). "Gene amplification as a prognostic factor in primary and secondary high-grade malignant gliomas." Int J Oncol 13(4): 717-724. Galli, R., E. Binda, et al. (2004). "Isolation and characterization of tumorigenic, stem-like neural precursors from human glioblastoma." Cancer Res 64(19): 7011-7021. Gamsjaeger, R., C. K. Liew, et al. (2007). "Sticky fingers: zinc-fingers as protein-recognition motifs." Trends Biochem Sci 32(2): 63-70. 106 Kapitel 6: Literatur Gay, D., T. Saunders, et al. (1993). "Receptor editing: an approach by autoreactive B cells to escape tolerance." J Exp Med 177(4): 999-1008. Geiger, T., J. Cox, et al. (2010). "Super-SILAC mix for quantitative proteomics of human tumor tissue." Nat Methods 7(5): 383-385. Geisbrecht, B. V. and S. J. Gould (1999). "The human PICD gene encodes a cytoplasmic and peroxisomal NADP(+)-dependent isocitrate dehydrogenase." J Biol Chem 274(43): 3052730533. Ghigna, C., C. Valacca, et al. (2008). "Alternative splicing and tumor progression." Curr Genomics 9(8): 556-570. Giard, D. J., S. A. Aaronson, et al. (1973). "In vitro cultivation of human tumors: establishment of cell lines derived from a series of solid tumors." J Natl Cancer Inst 51(5): 1417-1423. Gilbert, M. R., Y. Liu, et al. (2014). "Autophagy and oxidative stress in gliomas with IDH1 mutations." Acta Neuropathol 127(2): 221-233. Gires, O., M. Munz, et al. (2004). "Profile identification of disease-associated humoral antigens using AMIDA, a novel proteomics-based technology." Cell Mol Life Sci 61(10): 1198-1207. Gomez, G. G. and C. A. Kruse (2006). "Mechanisms of malignant glioma immune resistance and sources of immunosuppression." Gene Ther Mol Biol 10(A): 133-146. Grant, S., L. Qiao, et al. (2002). "Roles of ERBB family receptor tyrosine kinases, and downstream signaling pathways, in the control of cell growth and survival." Front Biosci 7: d376-389. Grzendowski, M., M. J. Riemenschneider, et al. (2009). "Simultaneous extraction of nucleic acids and proteins from tissue specimens by ultracentrifugation: A protocol using the high-salt protein fraction for quantitative proteome analysis." Proteomics 9(21): 4985-4990. Guha, A., M. M. Feldkamp, et al. (1997). "Proliferation of human malignant astrocytomas is dependent on Ras activation." Oncogene 15(23): 2755-2765. Gulati, S., B. Ytterhus, et al. (2010). "Overexpression of c-erbB2 is a negative prognostic factor in anaplastic astrocytomas." Diagn Pathol 5: 18. Gygi, S. P., Y. Rochon, et al. (1999). "Correlation between protein and mRNA abundance in yeast." Mol Cell Biol 19(3): 1720-1730. Hall, T. M. (2005). "Multiple modes of RNA recognition by zinc finger proteins." Curr Opin Struct Biol 15(3): 367-373. Hamilton, S. R., B. Liu, et al. (1995). "The molecular basis of Turcot's syndrome." N Engl J Med 332(13): 839-847. Hanahan, D. and R. A. Weinberg (2011). "Hallmarks of cancer: the next generation." Cell 144(5): 646674. Hartmann, C., B. Hentschel, et al. (2013). "Long-term survival in primary glioblastoma with versus without isocitrate dehydrogenase mutations." Clin Cancer Res 19(18): 5146-5157. He, Q. Y. and J. F. Chiu (2003). "Proteomics in biomarker discovery and drug development." J Cell Biochem 89(5): 868-886. Hegi, M. E., A. C. Diserens, et al. (2005). "MGMT gene silencing and benefit from temozolomide in glioblastoma." N Engl J Med 352(10): 997-1003. Heimberger, A. B., R. Hlatky, et al. (2005). "Prognostic effect of epidermal growth factor receptor and EGFRvIII in glioblastoma multiforme patients." Clin Cancer Res 11(4): 1462-1466. Hemnani, T. and M. S. Parihar (1998). "Reactive oxygen species and oxidative DNA damage." Indian J Physiol Pharmacol 42(4): 440-452. Heukeshoven, J. and R. Dernick (1988). "Improved silver staining procedure for fast staining in PhastSystem Development Unit. I. Staining of sodium dodecyl sulfate gels." Electrophoresis 9(1): 28-32. Hitosugi, T., L. Zhou, et al. (2012). "Phosphoglycerate mutase 1 coordinates glycolysis and biosynthesis to promote tumor growth." Cancer Cell 22(5): 585-600. Holmgren, A. (1977). "Bovine thioredoxin system. Purification of thioredoxin reductase from calf liver and thymus and studies of its function in disulfide reduction." J Biol Chem 252(13): 46004606. 107 Kapitel 6: Literatur Hope, N. R. and G. I. Murray (2011). "The expression profile of RNA-binding proteins in primary and metastatic colorectal cancer: relationship of heterogeneous nuclear ribonucleoproteins with prognosis." Hum Pathol 42(3): 393-402. Houillier, C., J. Lejeune, et al. (2006). "Prognostic impact of molecular markers in a series of 220 primary glioblastomas." Cancer 106(10): 2218-2223. Hsu, P. P. and D. M. Sabatini (2008). "Cancer cell metabolism: Warburg and beyond." Cell 134(5): 703-707. Huang da, W., B. T. Sherman, et al. (2009a). "Bioinformatics enrichment tools: paths toward the comprehensive functional analysis of large gene lists." Nucleic Acids Res 37(1): 1-13. Huang da, W., B. T. Sherman, et al. (2009b). "Systematic and integrative analysis of large gene lists using DAVID bioinformatics resources." Nat Protoc 4(1): 44-57. Ichimura, K. (2012). "Molecular pathogenesis of IDH mutations in gliomas." Brain Tumor Pathol 29(3): 131-139. Ignatova, T. N., V. G. Kukekov, et al. (2002). "Human cortical glial tumors contain neural stem-like cells expressing astroglial and neuronal markers in vitro." Glia 39(3): 193-206. Ijsselstijn, L., M. P. Stoop, et al. (2013). "Comparative study of targeted and label-free mass spectrometry methods for protein quantification." J Proteome Res 12(4): 2005-2011. Ino, Y., M. C. Zlatescu, et al. (2000). "Long survival and therapeutic responses in patients with histologically disparate high-grade gliomas demonstrating chromosome 1p loss." J Neurosurg 92(6): 983-990. Inskip, P. D., R. E. Tarone, et al. (2001). "Cellular-telephone use and brain tumors." N Engl J Med 344(2): 79-86. Jeon, S. M., N. S. Chandel, et al. (2012). "AMPK regulates NADPH homeostasis to promote tumour cell survival during energy stress." Nature 485(7400): 661-665. Johannessen, T. C. and R. Bjerkvig (2012). "Molecular mechanisms of temozolomide resistance in glioblastoma multiforme." Expert Rev Anticancer Ther 12(5): 635-642. Johnson, D. R. and B. P. O'Neill (2012). "Glioblastoma survival in the United States before and during the temozolomide era." J Neurooncol 107(2): 359-364. Kaatsch, P., C. Spix, et al. (2013). Krebs in Deutschland 2009/2010, Robert Koch-Institut und die Gesellschaft der epidemiologischen Krebsregister in Deutschland e.V. (Hrsg). Karni, R., E. de Stanchina, et al. (2007). "The gene encoding the splicing factor SF2/ASF is a protooncogene." Nat Struct Mol Biol 14(3): 185-193. Keller, B. O., J. Sui, et al. (2008). "Interferences and contaminants encountered in modern mass spectrometry." Anal Chim Acta 627(1): 71-81. Kinloch, A. J., A. Chang, et al. (2014). "Vimentin is a dominant target of in situ humoral immunity in human lupus tubulointerstitial nephritis." Arthritis Rheumatol 66(12): 3359-3370. Klade, C. S., T. Voss, et al. (2001). "Identification of tumor antigens in renal cell carcinoma by serological proteome analysis." Proteomics 1(7): 890-898. Kleihues, P., B. Schauble, et al. (1997). "Tumors associated with p53 germline mutations: a synopsis of 91 families." Am J Pathol 150(1): 1-13. Klose, J. and U. Kobalz (1995). "Two-dimensional electrophoresis of proteins: an updated protocol and implications for a functional analysis of the genome." Electrophoresis 16(6): 1034-1059. Klug, A. (1999). "Zinc finger peptides for the regulation of gene expression." J Mol Biol 293(2): 215218. Kornblihtt, A. R. (2007). "Coupling transcription and alternative splicing." Adv Exp Med Biol 623: 175189. Kornblith, P. L., H. B. Coakham, et al. (1983). "Autologous serologic responses in glioma patients. Correlation with tumor grade and survival." Cancer 52(12): 2230-2235. Krex, D., B. Klink, et al. (2007). "Long-term survival with glioblastoma multiforme." Brain 130(Pt 10): 2596-2606. Kumble, K. D. (2003). "Protein microarrays: new tools for pharmaceutical development." Anal Bioanal Chem 377(5): 812-819. 108 Kapitel 6: Literatur Lai, X., L. Wang, et al. (2011). "A novel alignment method and multiple filters for exclusion of unqualified peptides to enhance label-free quantification using peptide intensity in LCMS/MS." J Proteome Res 10(10): 4799-4812. Lalive, P. H., T. Menge, et al. (2006). "Identification of new serum autoantibodies in neuromyelitis optica using protein microarrays." Neurology 67(1): 176-177. Lapidot, T., C. Sirard, et al. (1994). "A cell initiating human acute myeloid leukaemia after transplantation into SCID mice." Nature 367(6464): 645-648. Lathia, J. D., J. Gallagher, et al. (2010). "Integrin alpha 6 regulates glioblastoma stem cells." Cell Stem Cell 6(5): 421-432. Le Roux, S., A. Devys, et al. (2010). "Biomarkers for the diagnosis of the stable kidney transplant and chronic transplant injury using the ProtoArray(R) technology." Transplant Proc 42(9): 34753481. Lee, M., M. Wrensch, et al. (1997). "Dietary and tobacco risk factors for adult onset glioma in the San Francisco Bay Area (California, USA)." Cancer Causes Control 8(1): 13-24. Lee, S. M., H. J. Koh, et al. (2002). "Cytosolic NADP(+)-dependent isocitrate dehydrogenase status modulates oxidative damage to cells." Free Radic Biol Med 32(11): 1185-1196. Lefave, C. V., M. Squatrito, et al. (2011). "Splicing factor hnRNPH drives an oncogenic splicing switch in gliomas." EMBO J 30(19): 4084-4097. Lennon, V. A., D. M. Wingerchuk, et al. (2004). "A serum autoantibody marker of neuromyelitis optica: distinction from multiple sclerosis." Lancet 364(9451): 2106-2112. Lewis, T. S., J. B. Hunt, et al. (2000). "Identification of novel MAP kinase pathway signaling targets by functional proteomics and mass spectrometry." Mol Cell 6(6): 1343-1354. Liang, Y., M. Diehn, et al. (2005). "Gene expression profiling reveals molecularly and clinically distinct subtypes of glioblastoma multiforme." Proc Natl Acad Sci U S A 102(16): 5814-5819. Liu, G., X. Yuan, et al. (2006). "Analysis of gene expression and chemoresistance of CD133+ cancer stem cells in glioblastoma." Mol Cancer 5: 67. Liu, H., R. G. Sadygov, et al. (2004). "A model for random sampling and estimation of relative protein abundance in shotgun proteomics." Anal Chem 76(14): 4193-4201. Liu, N. Q., L. J. Dekker, et al. (2013). "Quantitative proteomic analysis of microdissected breast cancer tissues: comparison of label-free and SILAC-based quantification with shotgun, directed, and targeted MS approaches." J Proteome Res 12(10): 4627-4641. Liu, W., I. G. De La Torre, et al. (2014). "Detection of autoantibodies to multiple tumor-associated antigens (TAAs) in the immunodiagnosis of breast cancer." Tumour Biol. Lo, H. W., H. Zhu, et al. (2009). "A novel splice variant of GLI1 that promotes glioblastoma cell migration and invasion." Cancer Res 69(17): 6790-6798. Long, J. C. and J. F. Caceres (2009). "The SR protein family of splicing factors: master regulators of gene expression." Biochem J 417(1): 15-27. Louis, D. N., H. Ohgaki, et al. (2007). "The 2007 WHO classification of tumours of the central nervous system." Acta Neuropathol 114(2): 97-109. Love, B. and P. F. Predki (2007). Functional Protein Microarrays in Drug Discovery. USA, CRC Press. Lu, C., P. S. Ward, et al. (2012). "IDH mutation impairs histone demethylation and results in a block to cell differentiation." Nature 483(7390): 474-478. Lu, H., V. Goodell, et al. (2008). "Humoral immunity directed against tumor-associated antigens as potential biomarkers for the early diagnosis of cancer." J Proteome Res 7(4): 1388-1394. Lubomirski, M., M. R. D'Andrea, et al. (2007). "A consolidated approach to analyzing data from highthroughput protein microarrays with an application to immune response profiling in humans." J Comput Biol 14(3): 350-359. MacBeath, G. and S. L. Schreiber (2000). "Printing proteins as microarrays for high-throughput function determination." Science 289(5485): 1760-1763. Maher, E. A., F. B. Furnari, et al. (2001). "Malignant glioma: genetics and biology of a grave matter." Genes Dev 15(11): 1311-1333. 109 Kapitel 6: Literatur Marina, O., M. A. Biernacki, et al. (2008). "A concentration-dependent analysis method for high density protein microarrays." J Proteome Res 7(5): 2059-2068. Martinez-Contreras, R., P. Cloutier, et al. (2007). "hnRNP proteins and splicing control." Adv Exp Med Biol 623: 123-147. Martinez-Pinna, R., A. Gonzalez de Peredo, et al. (2014). "Label-free quantitative proteomic analysis of human plasma-derived microvesicles to find protein signatures of abdominal aortic aneurysms." Proteomics Clin Appl 8(7-8): 620-625. Matsumoto, M., K. Kawakami, et al. (2010). "CpG hypermethylation of human four-and-a-half LIM domains 1 contributes to migration and invasion activity of human bladder cancer." Int J Mol Med 26(2): 241-247. Matsutani, T., T. Hiwasa, et al. (2012). "Autologous antibody to src-homology 3-domain GRB2-like 1 specifically increases in the sera of patients with low-grade gliomas." J Exp Clin Cancer Res 31: 85. Matter, N., P. Herrlich, et al. (2002). "Signal-dependent regulation of splicing via phosphorylation of Sam68." Nature 420(6916): 691-695. McGrath, M. J., C. A. Mitchell, et al. (2003). "Skeletal muscle LIM protein 1 (SLIM1/FHL1) induces alpha 5 beta 1-integrin-dependent myocyte elongation." Am J Physiol Cell Physiol 285(6): C1513-1526. McNeel, D. G., L. D. Nguyen, et al. (2000). "Antibody immunity to prostate cancer associated antigens can be detected in the serum of patients with prostate cancer." J Urol 164(5): 1825-1829. Megger, D. A., T. Bracht, et al. (2013). "Label-free quantification in clinical proteomics." Biochim Biophys Acta 1834(8): 1581-1590. Michaud, G. A., M. Salcius, et al. (2003). "Analyzing antibody specificity with whole proteome microarrays." Nat Biotechnol 21(12): 1509-1512. Mischel, P. S., R. Shai, et al. (2003). "Identification of molecular subtypes of glioblastoma by gene expression profiling." Oncogene 22(15): 2361-2373. Missler, M. and T. C. Sudhof (1998). "Neurexins: three genes and 1001 products." Trends Genet 14(1): 20-26. Modem, S., K. Chinnakannu, et al. (2011). "Hsp22 (HspB8/H11) knockdown induces Sam68 expression and stimulates proliferation of glioblastoma cells." J Cell Physiol 226(11): 27472751. Morfouace, M., L. Lalier, et al. (2012). "Comparison of spheroids formed by rat glioma stem cells and neural stem cells reveals differences in glucose metabolism and promising therapeutic applications." J Biol Chem 287(40): 33664-33674. Muto, J., T. Imai, et al. (2012). "RNA-binding protein Musashi1 modulates glioma cell growth through the post-transcriptional regulation of Notch and PI3 kinase/Akt signaling pathways." PLoS One 7(3): e33431. Newcomb, E. W., H. Cohen, et al. (1998). "Survival of patients with glioblastoma multiforme is not influenced by altered expression of p16, p53, EGFR, MDM2 or Bcl-2 genes." Brain Pathol 8(4): 655-667. Ng, B., F. Yang, et al. (2004). "Increased noncanonical splicing of autoantigen transcripts provides the structural basis for expression of untolerized epitopes." J Allergy Clin Immunol 114(6): 14631470. Niland, B., G. Miklossy, et al. (2010). "Cleavage of transaldolase by granzyme B causes the loss of enzymatic activity with retention of antigenicity for multiple sclerosis patients." J Immunol 184(7): 4025-4032. Niu, C., C. Liang, et al. (2012). "Downregulation and growth inhibitory role of FHL1 in lung cancer." Int J Cancer 130(11): 2549-2556. Nossal, G. J. (1989). "Immunologic tolerance: collaboration between antigen and lymphokines." Science 245(4914): 147-153. Noushmehr, H., D. J. Weisenberger, et al. (2010). "Identification of a CpG island methylator phenotype that defines a distinct subgroup of glioma." Cancer Cell 17(5): 510-522. 110 Kapitel 6: Literatur Old, W. M., K. Meyer-Arendt, et al. (2005). "Comparison of label-free methods for quantifying human proteins by shotgun proteomics." Mol Cell Proteomics 4(10): 1487-1502. Omuro, A. and L. M. DeAngelis (2013). "Glioblastoma and other malignant gliomas: a clinical review." JAMA 310(17): 1842-1850. Ong, S. E., B. Blagoev, et al. (2002). "Stable isotope labeling by amino acids in cell culture, SILAC, as a simple and accurate approach to expression proteomics." Mol Cell Proteomics 1(5): 376-386. Ostrom, Q. T., H. Gittleman, et al. (2013). "CBTRUS statistical report: Primary brain and central nervous system tumors diagnosed in the United States in 2006-2010." Neuro Oncol 15 Suppl 2: ii1-56. Oudard, S., L. Miccoli, et al. (1996). "Glycolytic profile in normal brain tissue and gliomas determined by a micro-method analysis." Oncol Rep 3(1): 165-170. Pallasch, C. P., A. K. Struss, et al. (2005). "Autoantibodies against GLEA2 and PHF3 in glioblastoma: tumor-associated autoantibodies correlated with prolonged survival." Int J Cancer 117(3): 456-459. Park, C. K., J. H. Jung, et al. (2009). "Tissue expression of manganese superoxide dismutase is a candidate prognostic marker for glioblastoma." Oncology 77(3-4): 178-181. Parks, B. A., L. Jiang, et al. (2007). "Top-down proteomics on a chromatographic time scale using linear ion trap fourier transform hybrid mass spectrometers." Anal Chem 79(21): 7984-7991. Parsons, D. W., S. Jones, et al. (2008). "An integrated genomic analysis of human glioblastoma multiforme." Science 321(5897): 1807-1812. Patel, V. N., G. Gokulrangan, et al. (2013). "Network signatures of survival in glioblastoma multiforme." PLoS Comput Biol 9(9): e1003237. Pellegatta, S., P. L. Poliani, et al. (2006). "Neurospheres enriched in cancer stem-like cells are highly effective in eliciting a dendritic cell-mediated immune response against malignant gliomas." Cancer Res 66(21): 10247-10252. Piaskowski, S., M. Bienkowski, et al. (2011). "Glioma cells showing IDH1 mutation cannot be propagated in standard cell culture conditions." Br J Cancer 104(6): 968-970. Pike, L. S., A. L. Smift, et al. (2011). "Inhibition of fatty acid oxidation by etomoxir impairs NADPH production and increases reactive oxygen species resulting in ATP depletion and cell death in human glioblastoma cells." Biochim Biophys Acta 1807(6): 726-734. Piura, E. and B. Piura (2010). "Autoantibodies to tumor-associated antigens in breast carcinoma." J Oncol 2010: 264926. Polednak, A. P. and J. T. Flannery (1995). "Brain, other central nervous system, and eye cancer." Cancer 75(1 Suppl): 330-337. Predki, P. F., D. Mattoon, et al. (2005). "Protein microarrays: a new tool for profiling antibody crossreactivity." Hum Antibodies 14(1-2): 7-15. Primot, A., A. Mogha, et al. (2010). "ERK-regulated differential expression of the Mitf 6a/b splicing isoforms in melanoma." Pigment Cell Melanoma Res 23(1): 93-102. Purow, B. and D. Schiff (2009). "Advances in the genetics of glioblastoma: are we reaching critical mass?" Nat Rev Neurol 5(8): 419-426. Pusch, S., F. Sahm, et al. (2011). "Glioma IDH1 mutation patterns off the beaten track." Neuropathol Appl Neurobiol 37(4): 428-430. Qiang, L., Y. Yang, et al. (2009). "Isolation and characterization of cancer stem like cells in human glioblastoma cell lines." Cancer Lett 279(1): 13-21. Querol, L., P. L. Clark, et al. (2013). "Protein array-based profiling of CSF identifies RBPJ as an autoantigen in multiple sclerosis." Neurology 81(11): 956-963. Rauch, J. and O. Gires (2008). "SEREX, Proteomex, AMIDA, and beyond: Serological screening technologies for target identification." Proteomics Clin Appl 2(3): 355-371. Reifenberger, G., J. Szymas, et al. (1987). "Differential expression of glial- and neuronal-associated antigens in human tumors of the central and peripheral nervous system." Acta Neuropathol 74(2): 105-123. 111 Kapitel 6: Literatur Reifenberger, G., R. G. Weber, et al. (2014). "Molecular characterization of long-term survivors of glioblastoma using genome- and transcriptome-wide profiling." Int J Cancer 135(8): 18221831. Robinson, W. H., C. DiGennaro, et al. (2002). "Autoantigen microarrays for multiplex characterization of autoantibody responses." Nat Med 8(3): 295-301. Ronning, P. A., E. Helseth, et al. (2012). "A population-based study on the effect of temozolomide in the treatment of glioblastoma multiforme." Neuro Oncol 14(9): 1178-1184. Ruano, Y., M. Mollejo, et al. (2006). "Identification of novel candidate target genes in amplicons of Glioblastoma multiforme tumors detected by expression and CGH microarray profiling." Mol Cancer 5: 39. Safdari, H., F. H. Hochberg, et al. (1985). "Prognostic value of round cell (lymphocyte) infiltration in malignant gliomas." Surg Neurol 23(3): 221-226. Sahin, U., O. Tureci, et al. (1997). "Serological identification of human tumor antigens." Curr Opin Immunol 9(5): 709-716. Sato, M., M. Sasaki, et al. (1995). "Antioxidative roles of metallothionein and manganese superoxide dismutase induced by tumor necrosis factor-alpha and interleukin-6." Arch Biochem Biophys 316(2): 738-744. Schafer, Z. T., A. R. Grassian, et al. (2009). "Antioxidant and oncogene rescue of metabolic defects caused by loss of matrix attachment." Nature 461(7260): 109-113. Scherer, S. S., P. E. Braun, et al. (1994). "Differential regulation of the 2',3'-cyclic nucleotide 3'phosphodiesterase gene during oligodendrocyte development." Neuron 12(6): 1363-1375. Schiffer, D., D. Cavicchioli, et al. (1979). "Analysis of some factors effecting survival in malignant gliomas." Tumori 65(1): 119-125. Schlehofer, B., M. Blettner, et al. (1999). "Role of medical history in brain tumour development. Results from the international adult brain tumour study." Int J Cancer 82(2): 155-160. Schlehofer, B., I. Hettinger, et al. (2005). "Occupational risk factors for low grade and high grade glioma: results from an international case control study of adult brain tumours." Int J Cancer 113(1): 116-125. Schmits, R., B. Cochlovius, et al. (2002). "Analysis of the antibody repertoire of astrocytoma patients against antigens expressed by gliomas." Int J Cancer 98(1): 73-77. Schneider, S. A., W. R. Sukov, et al. (2014). "Outcome of patients with micropapillary urothelial carcinoma following radical cystectomy: ERBB2 (HER2) amplification identifies patients with poor outcome." Mod Pathol 27(5): 758-764. Schwartz, S., E. Meshorer, et al. (2009). "Chromatin organization marks exon-intron structure." Nat Struct Mol Biol 16(9): 990-995. Serano, R. D., C. N. Pegram, et al. (1980). "Tumorigenic cell culture lines from a spontaneous VM/Dk murine astrocytoma (SMA)." Acta Neuropathol 51(1): 53-64. Shain, A. H., C. P. Giacomini, et al. (2012). "Convergent structural alterations define SWItch/Sucrose NonFermentable (SWI/SNF) chromatin remodeler as a central tumor suppressive complex in pancreatic cancer." Proc Natl Acad Sci U S A 109(5): E252-259. Shapiro, J. P., S. Biswas, et al. (2012). "A quantitative proteomic workflow for characterization of frozen clinical biopsies: laser capture microdissection coupled with label-free mass spectrometry." J Proteomics 77: 433-440. Shen, G., F. Shen, et al. (2008). "Identification of cancer stem-like cells in the C6 glioma cell line and the limitation of current identification methods." In Vitro Cell Dev Biol Anim 44(7): 280-289. Shen, Y., Z. Jia, et al. (2006). "SRC uses Cas to suppress Fhl1 in order to promote nonanchored growth and migration of tumor cells." Cancer Res 66(3): 1543-1552. Shiras, A., A. Bhosale, et al. (2003). "A unique model system for tumor progression in GBM comprising two developed human neuro-epithelial cell lines with differential transforming potential and coexpressing neuronal and glial markers." Neoplasia 5(6): 520-532. Silva, J. C., R. Denny, et al. (2005). "Quantitative proteomic analysis by accurate mass retention time pairs." Anal Chem 77(7): 2187-2200. 112 Kapitel 6: Literatur Singh, S. K., I. D. Clarke, et al. (2003). "Identification of a cancer stem cell in human brain tumors." Cancer Res 63(18): 5821-5828. Sitek, B., J. Luttges, et al. (2005). "Application of fluorescence difference gel electrophoresis saturation labelling for the analysis of microdissected precursor lesions of pancreatic ductal adenocarcinoma." Proteomics 5(10): 2665-2679. Snel, B., G. Lehmann, et al. (2000). "STRING: a web-server to retrieve and display the repeatedly occurring neighbourhood of a gene." Nucleic Acids Res 28(18): 3442-3444. Sorokine, I., K. Ben-Mahrez, et al. (1991). "Presence of circulating anti-c-myb oncogene product antibodies in human sera." Int J Cancer 47(5): 665-669. Soussi, T. (2000). "p53 Antibodies in the sera of patients with various types of cancer: a review." Cancer Res 60(7): 1777-1788. Sreekumar, A., B. Laxman, et al. (2004). "Humoral immune response to alpha-methylacyl-CoA racemase and prostate cancer." J Natl Cancer Inst 96(11): 834-843. Stein, G. H. (1979). "T98G: an anchorage-independent human tumor cell line that exhibits stationary phase G1 arrest in vitro." J Cell Physiol 99(1): 43-54. Stingl, C., F. G. van Vilsteren, et al. (2011). "Reproducibility of protein identification of selected cell types in Barrett's esophagus analyzed by combining laser-capture microdissection and mass spectrometry." J Proteome Res 10(1): 288-298. Struss, A. K., B. F. Romeike, et al. (2001). "PHF3-specific antibody responses in over 60% of patients with glioblastoma multiforme." Oncogene 20(31): 4107-4114. Stupp, R., W. P. Mason, et al. (2005). "Radiotherapy plus concomitant and adjuvant temozolomide for glioblastoma." N Engl J Med 352(10): 987-996. Sundaresh, S., D. L. Doolan, et al. (2006). "Identification of humoral immune responses in protein microarrays using DNA microarray data analysis techniques." Bioinformatics 22(14): 17601766. Sunderkotter, C., K. Steinbrink, et al. (1994). "Macrophages and angiogenesis." J Leukoc Biol 55(3): 410-422. Tan, H. T., J. Low, et al. (2009). "Serum autoantibodies as biomarkers for early cancer detection." FEBS J 276(23): 6880-6904. Taylor, B. S., M. Pal, et al. (2008). "Humoral response profiling reveals pathways to prostate cancer progression." Mol Cell Proteomics 7(3): 600-611. Tchirkov, A., V. Sapin, et al. (2010). "Increased expression of the oncogenic KLF6-SV1 transcript in human glioblastoma." Clin Chem Lab Med 48(8): 1167-1170. Tennant, D. A., R. V. Duran, et al. (2010). "Targeting metabolic transformation for cancer therapy." Nat Rev Cancer 10(4): 267-277. Theriault, G., M. Goldberg, et al. (1994). "Cancer risks associated with occupational exposure to magnetic fields among electric utility workers in Ontario and Quebec, Canada, and France: 1970-1989." Am J Epidemiol 139(6): 550-572. Thirant, C., E. M. Galan-Moya, et al. (2012). "Differential proteomic analysis of human glioblastoma and neural stem cells reveals HDGF as a novel angiogenic secreted factor." Stem Cells 30(5): 845-853. Thirant, C., P. Varlet, et al. (2011). "Proteomic analysis of oligodendrogliomas expressing a mutant isocitrate dehydrogenase-1." Proteomics 11(21): 4139-4154. Tiegs, S. L., D. M. Russell, et al. (1993). "Receptor editing in self-reactive bone marrow B cells." J Exp Med 177(4): 1009-1020. Turcan, S., D. Rohle, et al. (2012). "IDH1 mutation is sufficient to establish the glioma hypermethylator phenotype." Nature 483(7390): 479-483. Uhlen, M., P. Oksvold, et al. (2010). "Towards a knowledge-based Human Protein Atlas." Nat Biotechnol 28(12): 1248-1250. Unwin, R. D., P. Harnden, et al. (2003). "Serological and proteomic evaluation of antibody responses in the identification of tumor antigens in renal cell carcinoma." Proteomics 3(1): 45-55. 113 Kapitel 6: Literatur van der Bruggen, P., C. Traversari, et al. (1991). "A gene encoding an antigen recognized by cytolytic T lymphocytes on a human melanoma." Science 254(5038): 1643-1647. van der Bruggen, P. and B. Van den Eynde (1992). "Molecular definition of tumor antigens recognized by T lymphocytes." Curr Opin Immunol 4(5): 608-612. Vander Heiden, M. G., L. C. Cantley, et al. (2009). "Understanding the Warburg effect: the metabolic requirements of cell proliferation." Science 324(5930): 1029-1033. Vander Heiden, M. G., J. W. Locasale, et al. (2010). "Evidence for an alternative glycolytic pathway in rapidly proliferating cells." Science 329(5998): 1492-1499. Varela, I., P. Tarpey, et al. (2011). "Exome sequencing identifies frequent mutation of the SWI/SNF complex gene PBRM1 in renal carcinoma." Nature 469(7331): 539-542. Venables, J. P., R. Klinck, et al. (2009). "Cancer-associated regulation of alternative splicing." Nat Struct Mol Biol 16(6): 670-676. Verhaak, R. G., K. A. Hoadley, et al. (2010). "Integrated genomic analysis identifies clinically relevant subtypes of glioblastoma characterized by abnormalities in PDGFRA, IDH1, EGFR, and NF1." Cancer Cell 17(1): 98-110. Versteege, I., N. Sevenet, et al. (1998). "Truncating mutations of hSNF5/INI1 in aggressive paediatric cancer." Nature 394(6689): 203-206. Vilchez, R. A. and J. S. Butel (2003). "SV40 in human brain cancers and non-Hodgkin's lymphoma." Oncogene 22(33): 5164-5172. Vogel, R., H. Wiesinger, et al. (1999). "The regeneration of reduced glutathione in rat forebrain mitochondria identifies metabolic pathways providing the NADPH required." Neurosci Lett 275(2): 97-100. Waha, A., A. Baumann, et al. (1996). "Lack of prognostic relevance of alterations in the epidermal growth factor receptor-transforming growth factor-alpha pathway in human astrocytic gliomas." J Neurosurg 85(4): 634-641. Wang, X. (2011). "Computational analysis of expression of human embryonic stem cell-associated signatures in tumors." BMC Res Notes 4: 471. Warburg, O. (1956). "On respiratory impairment in cancer cells." Science 124(3215): 269-270. Waziri, A. (2010). "Glioblastoma-derived mechanisms of systemic immunosuppression." Neurosurg Clin N Am 21(1): 31-42. Wei, P., W. Zhang, et al. (2013). "Serum GFAP autoantibody as an ELISA-detectable glioma marker." Tumour Biol 34(4): 2283-2292. Weller, M., J. Felsberg, et al. (2009). "Molecular predictors of progression-free and overall survival in patients with newly diagnosed glioblastoma: a prospective translational study of the German Glioma Network." J Clin Oncol 27(34): 5743-5750. Wen, F., A. Shen, et al. (2010). "Higher expression of the heterogeneous nuclear ribonucleoprotein k in melanoma." Ann Surg Oncol 17(10): 2619-2627. Wiemels, J. L., J. K. Wiencke, et al. (2002). "History of allergies among adults with glioma and controls." Int J Cancer 98(4): 609-615. Wienhard, K., R. Wagner, et al. (1989). PET : Grundlagen und Anwendungen der PositronenEmissions-Tomographie Berlin ; Heidelberg ; New York ; London ; Paris ; Tokyo Springer. Wikstrand, C. J., R. E. McLendon, et al. (1997). "Cell surface localization and density of the tumorassociated variant of the epidermal growth factor receptor, EGFRvIII." Cancer Res 57(18): 4130-4140. Wilson, T. A., M. A. Karajannis, et al. (2014). "Glioblastoma multiforme: State of the art and future therapeutics." Surg Neurol Int 5: 64. Winter, S. F., J. D. Minna, et al. (1992). "Development of antibodies against p53 in lung cancer patients appears to be dependent on the type of p53 mutation." Cancer Res 52(15): 41684174. Wirth, H., M. Loffler, et al. (2011). "Expression cartography of human tissues using self organizing maps." BMC Bioinformatics 12: 306. 114 Kapitel 6: Literatur Wirth, H., M. von Bergen, et al. (2012). "Mining SOM expression portraits: feature selection and integrating concepts of molecular function." BioData Min 5(1): 18. Wisniewski, J. R., P. Ostasiewicz, et al. (2011). "High recovery FASP applied to the proteomic analysis of microdissected formalin fixed paraffin embedded cancer tissues retrieves known colon cancer markers." J Proteome Res 10(7): 3040-3049. Wu, A., S. Oh, et al. (2008). "Persistence of CD133+ cells in human and mouse glioma cell lines: detailed characterization of GL261 glioma cells with cancer stem cell-like properties." Stem Cells Dev 17(1): 173-184. Xu, W., H. Yang, et al. (2011). "Oncometabolite 2-hydroxyglutarate is a competitive inhibitor of alphaketoglutarate-dependent dioxygenases." Cancer Cell 19(1): 17-30. Yamada, Y., T. Kuroiwa, et al. (2003). "Transcriptional expression of survivin and its splice variants in brain tumors in humans." J Neurosurg 99(4): 738-745. Yang, F., I. H. Chen, et al. (2006). "Model of stimulation-responsive splicing and strategies in identification of immunogenic isoforms of tumor antigens and autoantigens." Clin Immunol 121(2): 121-133. Yu, Y., X. Jiang, et al. (2007). "Aberrant splicing of cyclin-dependent kinase-associated protein phosphatase KAP increases proliferation and migration in glioblastoma." Cancer Res 67(1): 130-138. Zabel, C. and J. Klose (2009). "High-resolution large-gel 2DE." Methods Mol Biol 519: 311-338. Zheng, T., K. P. Cantor, et al. (2001). "Risk of brain glioma not associated with cigarette smoking or use of other tobacco products in Iowa." Cancer Epidemiol Biomarkers Prev 10(4): 413-414. Zhou, X. D., X. Y. Wang, et al. (2009). "Detection of cancer stem cells from the C6 glioma cell line." J Int Med Res 37(2): 503-510. Zhu, H., M. Bilgin, et al. (2001). "Global analysis of protein activities using proteome chips." Science 293(5537): 2101-2105. Zuo, X., L. Echan, et al. (2001). "Towards global analysis of mammalian proteomes using sample prefractionation prior to narrow pH range two-dimensional gels and using one-dimensional gels for insoluble and large proteins." Electrophoresis 22(9): 1603-1615. 115 Anhang A Anhang A. Tabellen Tabelle 7.1: Proteine die eine differentielle Regulation zwischen LTSwt und STSwt Tumoren aufwiesen (Filterkriterien: p-Wert<0,05; Abundanzunterschied>1,5; mind.2 quantifizierte Peptide) (wird fortgesetzt). Uniprot-ID p-Wert Abundanzunterschied Gruppe mit höherer Abundanz Gruppe mit niedrigerer Abundanz 14 kDa phosphohistidine phosphatase OS=Homo sapiens GN=PHPT1 PE=1 SV=1 - [PHP14_HUMAN] Q9NRX4 0,0455 235 STS wt LTS wt 14-3-3 protein theta OS=Homo sapiens GN=YWHAQ PE=1 SV=1 - [1433T_HUMAN] P27348 0,0145 1,59 STS wt LTS wt 0,0132 1,56 STS wt LTS wt 0,0493 1,92 STS wt LTS wt 0,0275 1,72 STS wt LTS wt 0,0327 2,26 STS wt LTS wt 0,0184 1,74 STS wt LTS wt 0,00383 2,81 STS wt LTS wt 0,0334 1,63 STS wt LTS wt Proteinbeschreibung 26S proteasome non-ATPase regulatory subunit 11 OS=Homo sapiens GN=PSMD11 PE=1 SV=3 [PSD11_HUMAN] 2-oxoglutarate dehydrogenase, mitochondrial OS=Homo sapiens GN=OGDH PE=1 SV=3 [ODO1_HUMAN] 3-hydroxyacyl-CoA dehydrogenase type-2 OS=Homo sapiens GN=HSD17B10 PE=1 SV=3 [HCD2_HUMAN] 4-aminobutyrate aminotransferase, mitochondrial OS=Homo sapiens GN=ABAT PE=1 SV=3 [GABT_HUMAN] 6-phosphogluconate dehydrogenase, decarboxylating OS=Homo sapiens GN=PGD PE=1 SV=3 [6PGD_HUMAN] Abhydrolase domain-containing protein 10, mitochondrial OS=Homo sapiens GN=ABHD10 PE=1 SV=1 [ABHDA_HUMAN] Abhydrolase domain-containing protein 11 OS=Homo sapiens GN=ABHD11 PE=1 SV=1 [ABHDB_HUMAN] Q8NFV4 Acetyl-CoA acetyltransferase, cytosolic OS=Homo sapiens GN=ACAT2 PE=1 SV=2 - [THIC_HUMAN] Q9BWD1 0,0317 1,77 STS wt LTS wt Acetyl-CoA acetyltransferase, mitochondrial OS=Homo sapiens GN=ACAT1 PE=1 SV=1 - [THIL_HUMAN] P24752 0,0297 1,84 STS wt LTS wt Aconitate hydratase, mitochondrial OS=Homo sapiens GN=ACO2 PE=1 SV=2 - [ACON_HUMAN] Q99798 0,00344 1,63 STS wt LTS wt Actin, alpha cardiac muscle 1 OS=Homo sapiens GN=ACTC1 PE=1 SV=1 - [ACTC_HUMAN] P68032 0,0169 2,52 STS wt LTS wt Actin-related protein 2 OS=Homo sapiens GN=ACTR2 PE=1 SV=1 - [ARP2_HUMAN] P61160 0,0478 1,71 STS wt LTS wt Actin-related protein 2/3 complex subunit 2 OS=Homo sapiens GN=ARPC2 PE=1 SV=1 - [ARPC2_HUMAN] O15144 0,0349 1,61 STS wt LTS wt Actin-related protein 2/3 complex subunit 3 OS=Homo sapiens GN=ARPC3 PE=1 SV=3 - [ARPC3_HUMAN] O15145 0,0336 1,58 STS wt LTS wt Acylglycerol kinase, mitochondrial OS=Homo sapiens GN=AGK PE=1 SV=2 - [AGK_HUMAN] Q53H12 0,0285 5,23 STS wt LTS wt 116 O00231 Q02218 Q99714 P80404 P52209 Q9NUJ1 Anhang A Tabelle 7.1: Proteine die eine differentielle Regulation zwischen LTSwt und STSwt Tumoren aufwiesen (Filterkriterien: p-Wert<0,05; Abundanzunterschied>1,5; mind.2 quantifizierte Peptide) (Fortsetzung). Uniprot-ID p-Wert Abundanzunterschied Gruppe mit höherer Abundanz Gruppe mit niedrigerer Abundanz Acylpyruvase FAHD1, mitochondrial OS=Homo sapiens GN=FAHD1 PE=1 SV=2 - [FAHD1_HUMAN] Q6P587 0,0465 2,57 STS wt LTS wt Adenylyl cyclase-associated protein 1 OS=Homo sapiens GN=CAP1 PE=1 SV=5 - [CAP1_HUMAN] Q01518 0,0204 1,68 STS wt LTS wt ADP/ATP translocase 1 OS=Homo sapiens GN=SLC25A4 PE=1 SV=4 - [ADT1_HUMAN] P12235 0,0162 3,07 STS wt LTS wt ADP/ATP translocase 2 OS=Homo sapiens GN=SLC25A5 PE=1 SV=7 - [ADT2_HUMAN] P05141 0,0247 1,59 STS wt LTS wt Aflatoxin B1 aldehyde reductase member 2 OS=Homo sapiens GN=AKR7A2 PE=1 SV=3 [ARK72_HUMAN] O43488 0,0158 1,59 STS wt LTS wt Alcohol dehydrogenase class-3 OS=Homo sapiens GN=ADH5 PE=1 SV=4 - [ADHX_HUMAN] P11766 0,0169 1,75 STS wt LTS wt Alpha-centractin OS=Homo sapiens GN=ACTR1A PE=1 SV=1 - [ACTZ_HUMAN] P61163 0,00669 2,44 STS wt LTS wt Alpha-enolase OS=Homo sapiens GN=ENO1 PE=1 SV=2 - [ENOA_HUMAN] P06733 0,0271 1,7 STS wt LTS wt Angiotensinogen OS=Homo sapiens GN=AGT PE=1 SV=1 - [ANGT_HUMAN] P01019 0,0243 2,24 STS wt LTS wt Annexin A6 OS=Homo sapiens GN=ANXA6 PE=1 SV=3 - [ANXA6_HUMAN] P08133 0,0321 1,76 STS wt LTS wt AP-2 complex subunit beta OS=Homo sapiens GN=AP2B1 PE=1 SV=1 - [AP2B1_HUMAN] P63010 0,00506 1,89 STS wt LTS wt Arfaptin-1 OS=Homo sapiens GN=ARFIP1 PE=1 SV=2 - [ARFP1_HUMAN] P53367 0,0102 2,27 LTS wt STS wt Arf-GAP domain and FG repeat-containing protein 1 OS=Homo sapiens GN=AGFG1 PE=1 SV=2 [AGFG1_HUMAN] P52594 0,0442 1,78 LTS wt STS wt Aspartate aminotransferase, mitochondrial OS=Homo sapiens GN=GOT2 PE=1 SV=3 - [AATM_HUMAN] P00505 0,00547 2,01 STS wt LTS wt Ataxin-10 OS=Homo sapiens GN=ATXN10 PE=1 SV=1 - [ATX10_HUMAN] Q9UBB4 0,00107 2,86 STS wt LTS wt ATP synthase subunit alpha, mitochondrial OS=Homo sapiens GN=ATP5A1 PE=1 SV=1 - [ATPA_HUMAN] P25705 0,032 1,74 STS wt LTS wt ATP synthase subunit f, mitochondrial OS=Homo sapiens GN=ATP5J2 PE=1 SV=3 - [ATPK_HUMAN] P56134 0,00644 2,56 STS wt LTS wt 0,0253 2,18 STS wt LTS wt 0,00607 2,24 STS wt LTS wt 0,043 2,06 STS wt LTS wt Proteinbeschreibung ATP synthase subunit gamma, mitochondrial OS=Homo sapiens GN=ATP5C1 PE=1 SV=1 [ATPG_HUMAN] ATPase family AAA domain-containing protein 3A OS=Homo sapiens GN=ATAD3A PE=1 SV=2 [ATD3A_HUMAN] Q9NVI7 Beta-centractin OS=Homo sapiens GN=ACTR1B PE=1 SV=1 - [ACTY_HUMAN] P42025 P36542 117 Anhang A Tabelle 7.1: Proteine die eine differentielle Regulation zwischen LTSwt und STSwt Tumoren aufwiesen (Filterkriterien: p-Wert<0,05; Abundanzunterschied>1,5; mind.2 quantifizierte Peptide) (Fortsetzung). Uniprot-ID p-Wert Abundanzunterschied Gruppe mit höherer Abundanz Gruppe mit niedrigerer Abundanz BRO1 domain-containing protein BROX OS=Homo sapiens GN=BROX PE=1 SV=1 - [BROX_HUMAN] Q5VW32 0,0353 1,6 STS wt LTS wt Calcyclin-binding protein OS=Homo sapiens GN=CACYBP PE=1 SV=2 - [CYBP_HUMAN] Q9HB71 0,0178 1,54 STS wt LTS wt cAMP-dependent protein kinase catalytic subunit alpha OS=Homo sapiens GN=PRKACA PE=1 SV=2 [KAPCA_HUMAN] P17612 0,0262 2,46 STS wt LTS wt Carbonic anhydrase 2 OS=Homo sapiens GN=CA2 PE=1 SV=2 - [CAH2_HUMAN] P00918 0,0122 1,95 STS wt LTS wt CB1 cannabinoid receptor-interacting protein 1 OS=Homo sapiens GN=CNRIP1 PE=1 SV=1 [CNRP1_HUMAN] Q96F85 0,039 2,57 STS wt LTS wt CD166 antigen OS=Homo sapiens GN=ALCAM PE=1 SV=2 - [CD166_HUMAN] Q13740 0,017 3,92 STS wt LTS wt Clathrin interactor 1 OS=Homo sapiens GN=CLINT1 PE=1 SV=1 - [EPN4_HUMAN] Q14677 0,0137 3,83 STS wt LTS wt Cleavage stimulation factor subunit 2 OS=Homo sapiens GN=CSTF2 PE=1 SV=1 - [CSTF2_HUMAN] P33240 0,0121 2,24 LTS wt STS wt Coactosin-like protein OS=Homo sapiens GN=COTL1 PE=1 SV=3 - [COTL1_HUMAN] Q14019 0,00237 2,35 STS wt LTS wt Cystatin-B OS=Homo sapiens GN=CSTB PE=1 SV=2 - [CYTB_HUMAN] P04080 0,0319 1,54 STS wt LTS wt Cysteine and glycine-rich protein 1 OS=Homo sapiens GN=CSRP1 PE=1 SV=3 - [CSRP1_HUMAN] P21291 0,05 1,82 STS wt LTS wt 0,0264 1,57 STS wt LTS wt 0,00189 1,97 STS wt LTS wt 0,0337 2,42 STS wt LTS wt 0,0281 2,53 STS wt LTS wt 0,0398 2,07 STS wt LTS wt 0,0478 1,86 STS wt LTS wt 0,00825 1,67 STS wt LTS wt Proteinbeschreibung Cytochrome b-c1 complex subunit 1, mitochondrial OS=Homo sapiens GN=UQCRC1 PE=1 SV=3 [QCR1_HUMAN] Cytochrome b-c1 complex subunit 2, mitochondrial OS=Homo sapiens GN=UQCRC2 PE=1 SV=3 [QCR2_HUMAN] Cytochrome b-c1 complex subunit Rieske, mitochondrial OS=Homo sapiens GN=UQCRFS1 PE=1 SV=2 [UCRI_HUMAN] P31930 P22695 P47985 Cytochrome c oxidase subunit 2 OS=Homo sapiens GN=MT-CO2 PE=1 SV=1 - [COX2_HUMAN] P00403 Cytosolic acyl coenzyme A thioester hydrolase OS=Homo sapiens GN=ACOT7 PE=1 SV=3 [BACH_HUMAN] O00154 Dihydrolipoyl dehydrogenase, mitochondrial OS=Homo sapiens GN=DLD PE=1 SV=2 - [DLDH_HUMAN] P09622 Dihydrolipoyllysine-residue succinyltransferase component of 2-oxoglutarate dehydrogenase complex, mitochondrial OS=Homo sapiens GN=DLST PE=1 SV=4 - [ODO2_HUMAN] P36957 Dual specificity protein phosphatase 3 OS=Homo sapiens GN=DUSP3 PE=1 SV=1 - [DUS3_HUMAN] P51452 0,00136 1,62 STS wt LTS wt Dynactin subunit 1 OS=Homo sapiens GN=DCTN1 PE=1 SV=3 - [DCTN1_HUMAN] Q14203 0,0301 1,99 STS wt LTS wt Dynamin-1-like protein OS=Homo sapiens GN=DNM1L PE=1 SV=2 - [DNM1L_HUMAN] O00429 0,00119 2,01 STS wt LTS wt 118 Anhang A Tabelle 7.1: Proteine die eine differentielle Regulation zwischen LTSwt und STSwt Tumoren aufwiesen (Filterkriterien: p-Wert<0,05; Abundanzunterschied>1,5; mind.2 quantifizierte Peptide) (Fortsetzung). Proteinbeschreibung Dynein light chain 2, cytoplasmic OS=Homo sapiens GN=DYNLL2 PE=1 SV=1 - [DYL2_HUMAN] Uniprot-ID p-Wert Abundanzunterschied Gruppe mit höherer Abundanz Gruppe mit niedrigerer Abundanz Q96FJ2 0,0282 2,83 STS wt LTS wt 0,0284 4,95 STS wt LTS wt 0,000337 2,64 STS wt LTS wt 0,0442 1,57 STS wt LTS wt Ectonucleotide pyrophosphatase/phosphodiesterase family member 6 OS=Homo sapiens GN=ENPP6 PE=1 SV=2 - [ENPP6_HUMAN] Q6UWR7 EF-hand domain-containing protein D2 OS=Homo sapiens GN=EFHD2 PE=1 SV=1 - [EFHD2_HUMAN] Q96C19 Electron transfer flavoprotein subunit alpha, mitochondrial OS=Homo sapiens GN=ETFA PE=1 SV=1 [ETFA_HUMAN] P13804 Endophilin-B2 OS=Homo sapiens GN=SH3GLB2 PE=1 SV=1 - [SHLB2_HUMAN] Q9NR46 0,00717 3,76 STS wt LTS wt Enoyl-CoA delta isomerase 1, mitochondrial OS=Homo sapiens GN=ECI1 PE=1 SV=1 - [ECI1_HUMAN] P42126 0,0215 2,35 STS wt LTS wt Enoyl-CoA hydratase, mitochondrial OS=Homo sapiens GN=ECHS1 PE=1 SV=4 - [ECHM_HUMAN] P30084 0,00531 2,11 STS wt LTS wt Estradiol 17-beta-dehydrogenase 12 OS=Homo sapiens GN=HSD17B12 PE=1 SV=2 - [DHB12_HUMAN] Q53GQ0 0,0433 2,64 STS wt LTS wt Eukaryotic initiation factor 4A-I OS=Homo sapiens GN=EIF4A1 PE=1 SV=1 - [IF4A1_HUMAN] P60842 0,0419 2,13 STS wt LTS wt Eukaryotic translation initiation factor 5A-1 OS=Homo sapiens GN=EIF5A PE=1 SV=2 - [IF5A1_HUMAN] P63241 0,00623 1,95 STS wt LTS wt Flavin reductase (NADPH) OS=Homo sapiens GN=BLVRB PE=1 SV=3 - [BLVRB_HUMAN] P30043 0,022 2,46 STS wt LTS wt Fumarate hydratase, mitochondrial OS=Homo sapiens GN=FH PE=1 SV=3 - [FUMH_HUMAN] P07954 0,000912 2,08 STS wt LTS wt Galactocerebrosidase OS=Homo sapiens GN=GALC PE=1 SV=2 - [GALC_HUMAN] P54803 0,0196 2,92 STS wt LTS wt Galectin-1 OS=Homo sapiens GN=LGALS1 PE=1 SV=2 - [LEG1_HUMAN] P09382 0,00518 1,97 STS wt LTS wt Gamma-adducin OS=Homo sapiens GN=ADD3 PE=1 SV=1 - [ADDG_HUMAN] Q9UEY8 0,0229 2,29 STS wt LTS wt Glucose-6-phosphate 1-dehydrogenase OS=Homo sapiens GN=G6PD PE=1 SV=4 - [G6PD_HUMAN] P11413 0,0159 1,91 STS wt LTS wt Glutaminase kidney isoform, mitochondrial OS=Homo sapiens GN=GLS PE=1 SV=1 - [GLSK_HUMAN] O94925 0,0307 2,29 STS wt LTS wt Glutathione S-transferase Mu 3 OS=Homo sapiens GN=GSTM3 PE=1 SV=3 - [GSTM3_HUMAN] P21266 0,00355 2,15 STS wt LTS wt 0,0238 1,74 STS wt LTS wt 0,00281 9,53 STS wt LTS wt Glyoxylate reductase/hydroxypyruvate reductase OS=Homo sapiens GN=GRHPR PE=1 SV=1 [GRHPR_HUMAN] Guanine nucleotide-binding protein G(i) subunit alpha-1 OS=Homo sapiens GN=GNAI1 PE=1 SV=2 [GNAI1_HUMAN] Q9UBQ7 P63096 Heat shock protein 105 kDa OS=Homo sapiens GN=HSPH1 PE=1 SV=1 - [HS105_HUMAN] Q92598 0,0444 1,51 STS wt LTS wt Heat shock protein HSP 90-alpha OS=Homo sapiens GN=HSP90AA1 PE=1 SV=5 - [HS90A_HUMAN] P07900 0,0316 1,5 STS wt LTS wt 119 Anhang A Tabelle 7.1: Proteine die eine differentielle Regulation zwischen LTSwt und STSwt Tumoren aufwiesen (Filterkriterien: p-Wert<0,05; Abundanzunterschied>1,5; mind.2 quantifizierte Peptide) (Fortsetzung). Uniprot-ID p-Wert Abundanzunterschied Gruppe mit höherer Abundanz Gruppe mit niedrigerer Abundanz Hemoglobin subunit gamma-1 OS=Homo sapiens GN=HBG1 PE=1 SV=2 - [HBG1_HUMAN] P69891 0,024 3,81 STS wt LTS wt Heterogeneous nuclear ribonucleoprotein H2 OS=Homo sapiens GN=HNRNPH2 PE=1 SV=1 [HNRH2_HUMAN] P55795 0,0278 1,93 STS wt LTS wt Histone H2B type 2-E OS=Homo sapiens GN=HIST2H2BE PE=1 SV=3 - [H2B2E_HUMAN] Q16778 0,0156 2 STS wt LTS wt Hydroxyacylglutathione hydrolase, mitochondrial OS=Homo sapiens GN=HAGH PE=1 SV=2 [GLO2_HUMAN] Q16775 0,00964 2,6 STS wt LTS wt Immunoglobulin superfamily member 8 OS=Homo sapiens GN=IGSF8 PE=1 SV=1 - [IGSF8_HUMAN] Q969P0 0,0315 4,52 STS wt LTS wt Importin subunit alpha-4 OS=Homo sapiens GN=KPNA4 PE=1 SV=1 - [IMA4_HUMAN] O00629 0,0227 2,44 STS wt LTS wt Importin-5 OS=Homo sapiens GN=IPO5 PE=1 SV=4 - [IPO5_HUMAN] O00410 0,0303 2,46 STS wt LTS wt Inositol polyphosphate 1-phosphatase OS=Homo sapiens GN=INPP1 PE=1 SV=1 - [INPP_HUMAN] P49441 0,0224 1,91 STS wt LTS wt 0,00623 2,14 STS wt LTS wt 0,0186 4,66 STS wt LTS wt Proteinbeschreibung Isocitrate dehydrogenase [NAD] subunit alpha, mitochondrial OS=Homo sapiens GN=IDH3A PE=1 SV=1 [IDH3A_HUMAN] Isocitrate dehydrogenase [NAD] subunit beta, mitochondrial OS=Homo sapiens GN=IDH3B PE=1 SV=2 [IDH3B_HUMAN] O43837 Keratin, type II cytoskeletal 5 OS=Homo sapiens GN=KRT5 PE=1 SV=3 - [K2C5_HUMAN] P13647 0,0106 2,24 LTS wt STS wt Keratinocyte proline-rich protein OS=Homo sapiens GN=KPRP PE=1 SV=1 - [KPRP_HUMAN] Q5T749 0,00000206 4508340,13 LTS wt STS wt Kynurenine--oxoglutarate transaminase 3 OS=Homo sapiens GN=CCBL2 PE=1 SV=1 - [KAT3_HUMAN] Q6YP21 0,00805 2,29 STS wt LTS wt L-lactate dehydrogenase B chain OS=Homo sapiens GN=LDHB PE=1 SV=2 - [LDHB_HUMAN] P07195 0,00529 1,76 STS wt LTS wt Malate dehydrogenase, cytoplasmic OS=Homo sapiens GN=MDH1 PE=1 SV=4 - [MDHC_HUMAN] P40925 0,0445 1,51 STS wt LTS wt Malate dehydrogenase, mitochondrial OS=Homo sapiens GN=MDH2 PE=1 SV=3 - [MDHM_HUMAN] P40926 0,0127 1,71 STS wt LTS wt Malignant T-cell-amplified sequence 1 OS=Homo sapiens GN=MCTS1 PE=1 SV=1 - [MCTS1_HUMAN] Q9ULC4 0,0102 2,47 STS wt LTS wt Methylosome protein 50 OS=Homo sapiens GN=WDR77 PE=1 SV=1 - [MEP50_HUMAN] Q9BQA1 0,0301 1,79 STS wt LTS wt Microtubule-associated protein 6 OS=Homo sapiens GN=MAP6 PE=1 SV=2 - [MAP6_HUMAN] Q96JE9 0,0316 3,87 STS wt LTS wt Mitochondrial 2-oxoglutarate/malate carrier protein OS=Homo sapiens GN=SLC25A11 PE=1 SV=3 [M2OM_HUMAN] Q02978 0,0213 2,45 STS wt LTS wt Mitochondrial fission 1 protein OS=Homo sapiens GN=FIS1 PE=1 SV=2 - [FIS1_HUMAN] Q9Y3D6 0,0327 1,99 STS wt LTS wt Mitochondrial import receptor subunit TOM22 homolog OS=Homo sapiens GN=TOMM22 PE=1 SV=3 - Q9NS69 0,0309 3,14 STS wt LTS wt 120 P50213 Anhang A Tabelle 7.1: Proteine die eine differentielle Regulation zwischen LTSwt und STSwt Tumoren aufwiesen (Filterkriterien: p-Wert<0,05; Abundanzunterschied>1,5; mind.2 quantifizierte Peptide) (Fortsetzung). Proteinbeschreibung Uniprot-ID p-Wert Abundanzunterschied Gruppe mit höherer Abundanz Gruppe mit niedrigerer Abundanz Q8NCW5 0,0301 1,8 STS wt LTS wt Q8IXJ6 0,0114 3,17 STS wt LTS wt 0,0348 4,15 STS wt LTS wt 0,0454 1,73 STS wt LTS wt 0,00945 2,36 STS wt LTS wt 0,00533 2,29 STS wt LTS wt 0,017 2,26 STS wt LTS wt [TOM22_HUMAN] NAD(P)H-hydrate epimerase OS=Homo sapiens GN=APOA1BP PE=1 SV=2 - [NNRE_HUMAN] NAD-dependent protein deacetylase sirtuin-2 OS=Homo sapiens GN=SIRT2 PE=1 SV=2 - [SIR2_HUMAN] NADH dehydrogenase [ubiquinone] 1 alpha subcomplex subunit 9, mitochondrial OS=Homo sapiens GN=NDUFA9 PE=1 SV=2 - [NDUA9_HUMAN] NADH dehydrogenase [ubiquinone] 1 beta subcomplex subunit 3 OS=Homo sapiens GN=NDUFB3 PE=1 SV=3 - [NDUB3_HUMAN] NADH-cytochrome b5 reductase 3 OS=Homo sapiens GN=CYB5R3 PE=1 SV=3 - [NB5R3_HUMAN] Q16795 O43676 P00387 NADH-ubiquinone oxidoreductase 75 kDa subunit, mitochondrial OS=Homo sapiens GN=NDUFS1 PE=1 SV=3 - [NDUS1_HUMAN] Neuroblast differentiation-associated protein AHNAK OS=Homo sapiens GN=AHNAK PE=1 SV=2 [AHNK_HUMAN] Q09666 Neurochondrin OS=Homo sapiens GN=NCDN PE=1 SV=1 - [NCDN_HUMAN] Q9UBB6 0,0315 2,23 STS wt LTS wt Neurotrimin OS=Homo sapiens GN=NTM PE=1 SV=1 - [NTRI_HUMAN] Q9P121 0,0363 9,68 STS wt LTS wt Neutrophil collagenase OS=Homo sapiens GN=MMP8 PE=1 SV=1 - [MMP8_HUMAN] P22894 0,037 2,59 LTS wt STS wt Nuclear pore complex protein Nup93 OS=Homo sapiens GN=NUP93 PE=1 SV=2 - [NUP93_HUMAN] Q8N1F7 0,00963 5,36 STS wt LTS wt OCIA domain-containing protein 2 OS=Homo sapiens GN=OCIAD2 PE=1 SV=1 - [OCAD2_HUMAN] Q56VL3 0,0485 4,25 LTS wt STS wt PDZ domain-containing protein GIPC1 OS=Homo sapiens GN=GIPC1 PE=1 SV=2 - [GIPC1_HUMAN] O14908 0,0153 1,94 STS wt LTS wt Peroxiredoxin-1 OS=Homo sapiens GN=PRDX1 PE=1 SV=1 - [PRDX1_HUMAN] Q06830 0,0227 1,85 STS wt LTS wt Peroxiredoxin-5, mitochondrial OS=Homo sapiens GN=PRDX5 PE=1 SV=4 - [PRDX5_HUMAN] P30044 0,0297 1,74 STS wt LTS wt Peroxiredoxin-6 OS=Homo sapiens GN=PRDX6 PE=1 SV=3 - [PRDX6_HUMAN] P30041 0,0377 1,66 STS wt LTS wt Peroxisomal acyl-coenzyme A oxidase 1 OS=Homo sapiens GN=ACOX1 PE=1 SV=3 - [ACOX1_HUMAN] Q15067 0,0485 1,89 STS wt LTS wt 0,0148 2,27 STS wt LTS wt 0,00567 1,52 STS wt LTS wt 0,0109 1,76 STS wt LTS wt Phosphatidylethanolamine-binding protein 1 OS=Homo sapiens GN=PEBP1 PE=1 SV=3 [PEBP1_HUMAN] Phospholipid hydroperoxide glutathione peroxidase, mitochondrial OS=Homo sapiens GN=GPX4 PE=1 SV=3 - [GPX4_HUMAN] PITH domain-containing protein 1 OS=Homo sapiens GN=PITHD1 PE=1 SV=1 - [PITH1_HUMAN] P28331 P30086 P36969 Q9GZP4 121 Anhang A Tabelle 7.1: Proteine die eine differentielle Regulation zwischen LTSwt und STSwt Tumoren aufwiesen (Filterkriterien: p-Wert<0,05; Abundanzunterschied>1,5; mind.2 quantifizierte Peptide) (Fortsetzung). Proteinbeschreibung Uniprot-ID p-Wert Abundanzunterschied Gruppe mit höherer Abundanz Gruppe mit niedrigerer Abundanz 0,0496 1,62 STS wt LTS wt 0,0287 1,54 STS wt LTS wt 0,0043 5,25 STS wt LTS wt Platelet-activating factor acetylhydrolase IB subunit alpha OS=Homo sapiens GN=PAFAH1B1 PE=1 SV=2 - [LIS1_HUMAN] P43034 Prenylcysteine oxidase 1 OS=Homo sapiens GN=PCYOX1 PE=1 SV=3 - [PCYOX_HUMAN] Q9UHG3 Propionyl-CoA carboxylase alpha chain, mitochondrial OS=Homo sapiens GN=PCCA PE=1 SV=4 [PCCA_HUMAN] P05165 Prostaglandin reductase 1 OS=Homo sapiens GN=PTGR1 PE=1 SV=2 - [PTGR1_HUMAN] Q14914 0,0306 1,53 STS wt LTS wt Proteasome subunit beta type-1 OS=Homo sapiens GN=PSMB1 PE=1 SV=2 - [PSB1_HUMAN] P20618 0,0421 1,63 STS wt LTS wt Proteasome subunit beta type-2 OS=Homo sapiens GN=PSMB2 PE=1 SV=1 - [PSB2_HUMAN] P49721 0,0203 1,51 STS wt LTS wt Proteasome subunit beta type-3 OS=Homo sapiens GN=PSMB3 PE=1 SV=2 - [PSB3_HUMAN] P49720 0,0376 1,72 STS wt LTS wt Protein CDV3 homolog OS=Homo sapiens GN=CDV3 PE=1 SV=1 - [CDV3_HUMAN] Q9UKY7 0,042 2,68 LTS wt STS wt Protein DJ-1 OS=Homo sapiens GN=PARK7 PE=1 SV=2 - [PARK7_HUMAN] Q99497 0,00407 2,43 STS wt LTS wt Protein QIL1 OS=Homo sapiens GN=QIL1 PE=1 SV=1 - [QIL1_HUMAN] Q5XKP0 0,0255 3,08 STS wt LTS wt Purine nucleoside phosphorylase OS=Homo sapiens GN=PNP PE=1 SV=2 - [PNPH_HUMAN] P00491 0,00703 2,64 STS wt LTS wt 0,00336 2,82 STS wt LTS wt 0,00084 2,04 STS wt LTS wt Pyruvate dehydrogenase E1 component subunit alpha, somatic form, mitochondrial OS=Homo sapiens GN=PDHA1 PE=1 SV=3 - [ODPA_HUMAN] Pyruvate dehydrogenase E1 component subunit beta, mitochondrial OS=Homo sapiens GN=PDHB PE=1 SV=3 - [ODPB_HUMAN] P08559 P11177 Quinone oxidoreductase OS=Homo sapiens GN=CRYZ PE=1 SV=1 - [QOR_HUMAN] Q08257 0,00839 1,96 STS wt LTS wt Rab GDP dissociation inhibitor alpha OS=Homo sapiens GN=GDI1 PE=1 SV=2 - [GDIA_HUMAN] P31150 0,00711 1,86 STS wt LTS wt Rab GDP dissociation inhibitor beta OS=Homo sapiens GN=GDI2 PE=1 SV=2 - [GDIB_HUMAN] P50395 0,00772 1,85 STS wt LTS wt Ras-related protein Rab-18 OS=Homo sapiens GN=RAB18 PE=1 SV=1 - [RAB18_HUMAN] Q9NP72 0,035 1,92 STS wt LTS wt Ras-related protein Rab-1B OS=Homo sapiens GN=RAB1B PE=1 SV=1 - [RAB1B_HUMAN] Q9H0U4 0,00935 2,64 STS wt LTS wt Ras-related protein Rab-2A OS=Homo sapiens GN=RAB2A PE=1 SV=1 - [RAB2A_HUMAN] P61019 0,0117 2,57 STS wt LTS wt Ras-related protein Rab-7a OS=Homo sapiens GN=RAB7A PE=1 SV=1 - [RAB7A_HUMAN] P51149 0,0163 1,65 STS wt LTS wt Ras-related protein Ral-A OS=Homo sapiens GN=RALA PE=1 SV=1 - [RALA_HUMAN] P11233 0,0204 3,2 STS wt LTS wt Septin-8 OS=Homo sapiens GN=SEPT8 PE=1 SV=4 - [SEPT8_HUMAN] Q92599 0,0407 1,89 STS wt LTS wt 122 Anhang A Tabelle 7.1: Proteine die eine differentielle Regulation zwischen LTSwt und STSwt Tumoren aufwiesen (Filterkriterien: p-Wert<0,05; Abundanzunterschied>1,5; mind.2 quantifizierte Peptide) (Fortsetzung). Proteinbeschreibung Uniprot-ID Serine/threonine-protein phosphatase 2B catalytic subunit alpha isoform OS=Homo sapiens GN=PPP3CA PE=1 SV=1 - [PP2BA_HUMAN] Q08209 Sex hormone-binding globulin OS=Homo sapiens GN=SHBG PE=1 SV=2 - [SHBG_HUMAN] P04278 SH3 domain-binding glutamic acid-rich-like protein 2 OS=Homo sapiens GN=SH3BGRL2 PE=1 SV=2 [SH3L2_HUMAN] SH3 domain-binding glutamic acid-rich-like protein OS=Homo sapiens GN=SH3BGRL PE=1 SV=1 [SH3L1_HUMAN] Q9UJC5 O75368 p-Wert Abundanzunterschied Gruppe mit höherer Abundanz Gruppe mit niedrigerer Abundanz 0,0387 2,45 STS wt LTS wt 0,0145 6,63 STS wt LTS wt 0,0228 6,49 STS wt LTS wt 0,0201 2,02 STS wt LTS wt Sideroflexin-1 OS=Homo sapiens GN=SFXN1 PE=1 SV=4 - [SFXN1_HUMAN] Q9H9B4 0,00861 1,82 STS wt LTS wt Sorbitol dehydrogenase OS=Homo sapiens GN=SORD PE=1 SV=4 - [DHSO_HUMAN] Q00796 0,00642 3,23 STS wt LTS wt Spectrin alpha chain, brain OS=Homo sapiens GN=SPTAN1 PE=1 SV=3 - [SPTA2_HUMAN] Q13813 0,00909 1,6 STS wt LTS wt 0,00303 3,67 LTS wt STS wt 0,0453 1,9 STS wt LTS wt 0,00424 3,06 STS wt LTS wt Structural maintenance of chromosomes protein 3 OS=Homo sapiens GN=SMC3 PE=1 SV=2 [SMC3_HUMAN] Succinyl-CoA ligase [ADP-forming] subunit beta, mitochondrial OS=Homo sapiens GN=SUCLA2 PE=1 SV=3 - [SUCB1_HUMAN] Sulfide:quinone oxidoreductase, mitochondrial OS=Homo sapiens GN=SQRDL PE=1 SV=1 [SQRD_HUMAN] Q9UQE7 Q9P2R7 Q9Y6N5 Synaptobrevin homolog YKT6 OS=Homo sapiens GN=YKT6 PE=1 SV=1 - [YKT6_HUMAN] O15498 0,0193 2,55 STS wt LTS wt Synemin OS=Homo sapiens GN=SYNM PE=1 SV=2 - [SYNEM_HUMAN] O15061 0,0257 1,97 LTS wt STS wt Thioredoxin OS=Homo sapiens GN=TXN PE=1 SV=3 - [THIO_HUMAN] P10599 0,0398 1,93 STS wt LTS wt Thioredoxin-dependent peroxide reductase, mitochondrial OS=Homo sapiens GN=PRDX3 PE=1 SV=3 [PRDX3_HUMAN] P30048 0,00976 2,33 STS wt LTS wt Thymidine phosphorylase OS=Homo sapiens GN=TYMP PE=1 SV=2 - [TYPH_HUMAN] P19971 0,0472 2,01 LTS wt STS wt Transforming protein RhoA OS=Homo sapiens GN=RHOA PE=1 SV=1 - [RHOA_HUMAN] P61586 0,0302 3,72 STS wt LTS wt Transmembrane emp24 domain-containing protein 2 OS=Homo sapiens GN=TMED2 PE=1 SV=1 [TMED2_HUMAN] Q15363 0,0499 2,12 STS wt LTS wt Tropomyosin alpha-4 chain OS=Homo sapiens GN=TPM4 PE=1 SV=3 - [TPM4_HUMAN] P67936 0,00962 2,41 LTS wt STS wt TSC22 domain family protein 4 OS=Homo sapiens GN=TSC22D4 PE=1 SV=2 - [T22D4_HUMAN] Q9Y3Q8 0,0259 1,75 LTS wt STS wt Tubulin alpha-4A chain OS=Homo sapiens GN=TUBA4A PE=1 SV=1 - [TBA4A_HUMAN] P68366 0,0309 3 STS wt LTS wt 123 Anhang A Tabelle 7.1: Proteine die eine differentielle Regulation zwischen LTSwt und STSwt Tumoren aufwiesen (Filterkriterien: p-Wert<0,05; Abundanzunterschied>1,5; mind.2 quantifizierte Peptide) (Fortsetzung). Uniprot-ID p-Wert Abundanzunterschied Gruppe mit höherer Abundanz Gruppe mit niedrigerer Abundanz Tumor protein D54 OS=Homo sapiens GN=TPD52L2 PE=1 SV=2 - [TPD54_HUMAN] O43399 0,00558 4,27 LTS wt STS wt Tyrosine-protein phosphatase non-receptor type 11 OS=Homo sapiens GN=PTPN11 PE=1 SV=2 [PTN11_HUMAN] Q06124 0,0169 2,34 STS wt LTS wt Ubiquitin carboxyl-terminal hydrolase 14 OS=Homo sapiens GN=USP14 PE=1 SV=3 - [UBP14_HUMAN] P54578 0,0163 1,55 STS wt LTS wt Ubiquitin-associated protein 2-like OS=Homo sapiens GN=UBAP2L PE=1 SV=2 - [UBP2L_HUMAN] Q14157 0,0198 2,12 LTS wt STS wt 0,0179 2,57 STS wt LTS wt 0,00195 3,42 STS wt LTS wt 0,00602 1,72 STS wt LTS wt 0,00563 2,03 STS wt LTS wt 0,0197 1,8 STS wt LTS wt Proteinbeschreibung Up-regulated during skeletal muscle growth protein 5 OS=Homo sapiens GN=USMG5 PE=1 SV=1 [USMG5_HUMAN] Vacuolar protein sorting-associated protein 26A OS=Homo sapiens GN=VPS26A PE=1 SV=2 [VP26A_HUMAN] Voltage-dependent anion-selective channel protein 1 OS=Homo sapiens GN=VDAC1 PE=1 SV=2 [VDAC1_HUMAN] Voltage-dependent anion-selective channel protein 3 OS=Homo sapiens GN=VDAC3 PE=1 SV=1 [VDAC3_HUMAN] V-type proton ATPase subunit B, brain isoform OS=Homo sapiens GN=ATP6V1B2 PE=1 SV=3 [VATB2_HUMAN] Q96IX5 O75436 P21796 Q9Y277 P21281 V-type proton ATPase subunit C 1 OS=Homo sapiens GN=ATP6V1C1 PE=1 SV=4 - [VATC1_HUMAN] P21283 0,0315 1,72 STS wt LTS wt V-type proton ATPase subunit E 1 OS=Homo sapiens GN=ATP6V1E1 PE=1 SV=1 - [VATE1_HUMAN] P36543 0,00493 2,45 STS wt LTS wt V-type proton ATPase subunit H OS=Homo sapiens GN=ATP6V1H PE=1 SV=1 - [VATH_HUMAN] Q9UI12 0,00364 4,95 STS wt LTS wt V-type proton ATPase subunit S1 OS=Homo sapiens GN=ATP6AP1 PE=1 SV=2 - [VAS1_HUMAN] Q15904 0,0273 3,03 STS wt LTS wt 124 Anhang A Tabelle 7.2: Genset mitochondriale Proteine für SOM-Analysen (wird fortgesetzt) Proteinbeschreibung abhydrolase domain containing 10 [Source:HGNC Symbol;Acc:25656] acyl-CoA thioesterase 7 [Source:HGNC Symbol;Acc:24157] ATP synthase, H+ transporting, mitochondrial Fo complex, subunit F2 [Source:HGNC Symbol;Acc:848] ATP synthase, H+ transporting, mitochondrial Fo complex, subunit G [Source:HGNC Symbol;Acc:14247] carbohydrate kinase domain containing [Source:HGNC Symbol;Acc:25576] cathepsin A [Source:HGNC Symbol;Acc:9251] chromosome 19 open reading frame 70 [Source:HGNC Symbol;Acc:33702] cytochrome b5 type A (microsomal) [Source:HGNC Symbol;Acc:2570] cytochrome c oxidase subunit VIc [Source:HGNC Symbol;Acc:2285] dihydroorotate dehydrogenase (quinone) [Source:HGNC Symbol;Acc:2867] dimethylarginine dimethylaminohydrolase 1 [Source:HGNC Symbol;Acc:2715] dynamin 3 [Source:HGNC Symbol;Acc:29125] galactosylceramidase [Source:HGNC Symbol;Acc:4115] histidine triad nucleotide binding protein 3 [Source:HGNC Symbol;Acc:18468] mitochondrial pyruvate carrier 2 [Source:HGNC Symbol;Acc:24515] mitochondrial ribosomal protein S23 [Source:HGNC Symbol;Acc:14509] mitochondrially encoded ATP synthase 6 [Source:HGNC Symbol;Acc:7414] monoamine oxidase B [Source:HGNC Symbol;Acc:6834] NADH dehydrogenase (ubiquinone) 1 alpha subcomplex, 12 [Source:HGNC Symbol;Acc:23987] NADH dehydrogenase (ubiquinone) 1 alpha subcomplex, 13 [Source:HGNC Symbol;Acc:17194] NADH dehydrogenase (ubiquinone) 1 alpha subcomplex, 6, 14kDa [Source:HGNC Symbol;Acc:7690] NADH dehydrogenase (ubiquinone) 1 alpha subcomplex, 8, 19kDa [Source:HGNC Symbol;Acc:7692] NADH dehydrogenase (ubiquinone) Fe-S protein 4, 18kDa (NADH-coenzyme Q reductase) [Source:HGNC Symbol;Acc:7711] N-ethylmaleimide-sensitive factor attachment protein, gamma [Source:HGNC Symbol;Acc:7642] NFS1 nitrogen fixation 1 homolog (S. cerevisiae) [Source:HGNC Symbol;Acc:15910] prohibitin 2 [Source:HGNC Symbol;Acc:30306] prostaglandin E synthase 2 [Source:HGNC Symbol;Acc:17822] protein tyrosine phosphatase, mitochondrial 1 [Source:HGNC Symbol;Acc:26965] pterin-4 alpha-carbinolamine dehydratase/dimerization cofactor of hepatocyte nuclear factor 1 alpha (TCF1) 2 [Source:HGNC Symbol;Acc:24474] 125 92 574 89 648 650 156 83 41 311 453 709 28 223 530 77 64 418 1630 148 1383 362 545 327 1286 479 1001 529 620 Abundanzunterschied STS/LTS 3,71 1,97 3,80 1,94 1,99 4,32 4,11 5,49 2,67 2,43 1,72 6,82 3,06 2,30 6,13 6,91 2,62 1,31 3,50 1,42 2,62 1,97 2,72 1,59 2,98 1,57 1,99 2,31 0,025375 0,22052896 0,0242358 0,25271117 0,25298477 0,0502 0,02346333 0,00860011 0,12001089 0,17354125 0,27374214 0,00310705 0,08451885 0,20478666 0,02056085 0,01448438 0,15929575 0,61709278 0,04863466 0,52618321 0,13801353 0,21070772 0,12514471 0,49506766 0,18447989 0,38390266 0,20469818 0,23933121 1255 1,63 0,48042243 Uniprot-ID Rang Q9NUJ1 O00154 P56134 O75964 Q8IW45 P10619 Q5XKP0 P00167 P09669 Q02127 O94760 Q9UQ16 P54803 Q9NQE9 O95563 Q9Y3D9 P00846 P27338 Q9UI09 Q9P0J0 P56556 P51970 O43181 Q99747 Q9Y697 Q99623 Q9H7Z7 Q8WUK0 Q9H0N5 p-Wert Anhang A Tabelle 7.2: Genset mitochondriale Proteine für SOM-Analysen (Fortsetzung) Proteinbeschreibung pyruvate dehydrogenase complex, component X [Source:HGNC Symbol;Acc:21350] quinoid dihydropteridine reductase [Source:HGNC Symbol;Acc:9752] RAB1B, member RAS oncogene family [Source:HGNC Symbol;Acc:18370] ras homolog family member A [Source:HGNC Symbol;Acc:667] ribosomal protein S15a [Source:HGNC Symbol;Acc:10389] solute carrier family 25 (mitochondrial carrier; adenine nucleotide translocator), member 4 [Source:HGNC Symbol;Acc:10990] solute carrier family 25 (mitochondrial carrier; oxoglutarate carrier), member 11 [Source:HGNC Symbol;Acc:10981] translocase of inner mitochondrial membrane 13 homolog (yeast) [Source:HGNC Symbol;Acc:11816] ubiquinol-cytochrome c reductase binding protein [Source:HGNC Symbol;Acc:12582] ubiquinol-cytochrome c reductase, complex III subunit X [Source:HGNC Symbol;Acc:30863] zinc binding alcohol dehydrogenase domain containing 2 [Source:HGNC Symbol;Acc:28697] 126 Uniprot-ID Rang O00330 P09417 Q9H0U4 P61586 P62244 P12235 Q02978 Q9Y5L4 P14927 Q9UDW1 Q8N4Q0 1000 532 182 108 252 21 123 283 900 187 804 Abundanzunterschied STS/LTS 1,88 1,98 3,08 3,71 2,76 8,85 3,16 3,10 1,64 3,90 1,67 p-Wert 0,38364459 0,20542787 0,05828872 0,03130816 0,09449992 0,00183946 0,0370303 0,11057395 0,34613443 0,05923736 0,30788195 Anhang A Tabelle 7.3 Proteine mit mitochondrialer Lokalisation aus der Gruppe der in STSwt differentiell hochregulierten Proteine (Filterkriterien: p-Wert<0,05; Abundanzunterschied>1,5; mind. 1 quantifizierte Peptide) (wird fortgesetzt). 2-oxoglutarate dehydrogenase, mitochondrial OS=Homo sapiens GN=OGDH PE=1 SV=3 - [ODO1_HUMAN] UniprotID Q02218 0,0493185 Abundanzunterschied 1,92 3-hydroxyacyl-CoA dehydrogenase type-2 OS=Homo sapiens GN=HSD17B10 PE=1 SV=3 - [HCD2_HUMAN] Q99714 0,02750335 1,72 4-aminobutyrate aminotransferase, mitochondrial OS=Homo sapiens GN=ABAT PE=1 SV=3 - [GABT_HUMAN] P80404 0,03269914 2,26 Abhydrolase domain-containing protein 10, mitochondrial OS=Homo sapiens GN=ABHD10 PE=1 SV=1 - [ABHDA_HUMAN] Q9NUJ1 0,00383425 2,81 Acetyl-CoA acetyltransferase, mitochondrial OS=Homo sapiens GN=ACAT1 PE=1 SV=1 - [THIL_HUMAN] P24752 0,02968135 1,84 Acetyl-coenzyme A synthetase 2-like, mitochondrial OS=Homo sapiens GN=ACSS1 PE=1 SV=2 - [ACS2L_HUMAN] Q9NUB1 0,02911815 6,59 Aconitate hydratase, mitochondrial OS=Homo sapiens GN=ACO2 PE=1 SV=2 - [ACON_HUMAN] Q99798 0,0034399 1,63 Acylglycerol kinase, mitochondrial OS=Homo sapiens GN=AGK PE=1 SV=2 - [AGK_HUMAN] Q53H12 0,02849418 5,23 Acylpyruvase FAHD1, mitochondrial OS=Homo sapiens GN=FAHD1 PE=1 SV=2 - [FAHD1_HUMAN] Q6P587 0,04646738 2,57 ADP/ATP translocase 1 OS=Homo sapiens GN=SLC25A4 PE=1 SV=4 - [ADT1_HUMAN] P12235 0,01620438 3,07 ADP/ATP translocase 2 OS=Homo sapiens GN=SLC25A5 PE=1 SV=7 - [ADT2_HUMAN] P05141 0,0246712 1,59 ADP/ATP translocase 3 OS=Homo sapiens GN=SLC25A6 PE=1 SV=4 - [ADT3_HUMAN] P12236 0,01731176 2,72 Aflatoxin B1 aldehyde reductase member 2 OS=Homo sapiens GN=AKR7A2 PE=1 SV=3 - [ARK72_HUMAN] O43488 0,01577238 1,59 Aspartate aminotransferase, mitochondrial OS=Homo sapiens GN=GOT2 PE=1 SV=3 - [AATM_HUMAN] P00505 0,00547246 2,01 ATP synthase subunit alpha, mitochondrial OS=Homo sapiens GN=ATP5A1 PE=1 SV=1 - [ATPA_HUMAN] P25705 0,03198815 1,74 ATP synthase subunit f, mitochondrial OS=Homo sapiens GN=ATP5J2 PE=1 SV=3 - [ATPK_HUMAN] P56134 0,00644263 2,56 ATP synthase subunit gamma, mitochondrial OS=Homo sapiens GN=ATP5C1 PE=1 SV=1 - [ATPG_HUMAN] P36542 0,02527186 2,18 ATP synthase subunit s, mitochondrial OS=Homo sapiens GN=ATP5S PE=1 SV=3 - [ATP5S_HUMAN] Q99766 0,00316216 3,89 ATP-binding cassette sub-family E member 1 OS=Homo sapiens GN=ABCE1 PE=1 SV=1 - [ABCE1_HUMAN] P61221 0,04779007 1,9 Bcl-2-like protein 13 OS=Homo sapiens GN=BCL2L13 PE=1 SV=1 - [B2L13_HUMAN] Q9BXK5 0,00528076 3,32 cAMP-dependent protein kinase catalytic subunit alpha OS=Homo sapiens GN=PRKACA PE=1 SV=2 - [KAPCA_HUMAN] P17612 0,02618255 2,46 Cytochrome b5 OS=Homo sapiens GN=CYB5A PE=1 SV=2 - [CYB5_HUMAN] P00167 0,03570398 5,67 Cytochrome b-c1 complex subunit 1, mitochondrial OS=Homo sapiens GN=UQCRC1 PE=1 SV=3 - [QCR1_HUMAN] P31930 0,02637675 1,57 Cytochrome b-c1 complex subunit 2, mitochondrial OS=Homo sapiens GN=UQCRC2 PE=1 SV=3 - [QCR2_HUMAN] P22695 0,00188887 1,97 Q9UDW1 0,04984692 12,51 Cytochrome b-c1 complex subunit Rieske, mitochondrial OS=Homo sapiens GN=UQCRFS1 PE=1 SV=2 - [UCRI_HUMAN] P47985 0,03370207 2,42 Cytochrome c oxidase subunit 2 OS=Homo sapiens GN=MT-CO2 PE=1 SV=1 - [COX2_HUMAN] P00403 0,02805793 2,53 Proteinbeschreibung Cytochrome b-c1 complex subunit 9 OS=Homo sapiens GN=UQCR10 PE=1 SV=3 - [QCR9_HUMAN] 127 p-Wert Anhang A Tabelle 7.3: Proteine mit mitochondrialer Lokalisation aus der Gruppe der in STSwt differentiell hochregulierten Proteine (Filterkriterien: p-Wert<0,05; Abundanzunterschied>1,5; mind. 1 quantifizierte Peptide) (Fortsetzung). Proteinbeschreibung Cytosolic acyl coenzyme A thioester hydrolase OS=Homo sapiens GN=ACOT7 PE=1 SV=3 - [BACH_HUMAN] UniprotID O00154 0,03984679 Abundanzunterschied 2,07 P09622 0,04779886 1,86 p-Wert Dihydrolipoyl dehydrogenase, mitochondrial OS=Homo sapiens GN=DLD PE=1 SV=2 - [DLDH_HUMAN] Dihydrolipoyllysine-residue succinyltransferase component of 2-oxoglutarate dehydrogenase complex, mitochondrial OS=Homo sapiens GN=DLST PE=1 SV=4 - [ODO2_HUMAN] Dynamin-1-like protein OS=Homo sapiens GN=DNM1L PE=1 SV=2 - [DNM1L_HUMAN] P36957 0,00825042 1,67 O00429 0,00118562 2,01 Electron transfer flavoprotein subunit alpha, mitochondrial OS=Homo sapiens GN=ETFA PE=1 SV=1 - [ETFA_HUMAN] P13804 0,04424481 1,57 Enoyl-CoA delta isomerase 1, mitochondrial OS=Homo sapiens GN=ECI1 PE=1 SV=1 - [ECI1_HUMAN] P42126 0,02153966 2,35 Enoyl-CoA hydratase, mitochondrial OS=Homo sapiens GN=ECHS1 PE=1 SV=4 - [ECHM_HUMAN] P30084 0,00530987 2,11 Fumarate hydratase, mitochondrial OS=Homo sapiens GN=FH PE=1 SV=3 - [FUMH_HUMAN] P07954 0,00091211 2,08 Glutaminase kidney isoform, mitochondrial OS=Homo sapiens GN=GLS PE=1 SV=1 - [GLSK_HUMAN] O94925 0,03070775 2,29 Hydroxyacylglutathione hydrolase, mitochondrial OS=Homo sapiens GN=HAGH PE=1 SV=2 - [GLO2_HUMAN] Q16775 0,00963593 2,6 Isocitrate dehydrogenase [NAD] subunit alpha, mitochondrial OS=Homo sapiens GN=IDH3A PE=1 SV=1 - [IDH3A_HUMAN] P50213 0,00622604 2,14 Isocitrate dehydrogenase [NAD] subunit beta, mitochondrial OS=Homo sapiens GN=IDH3B PE=1 SV=2 - [IDH3B_HUMAN] O43837 0,01863346 4,66 Malate dehydrogenase, mitochondrial OS=Homo sapiens GN=MDH2 PE=1 SV=3 - [MDHM_HUMAN] P40926 0,01267695 1,71 Mitochondrial 2-oxoglutarate/malate carrier protein OS=Homo sapiens GN=SLC25A11 PE=1 SV=3 - [M2OM_HUMAN] Q02978 0,02134188 2,45 Mitochondrial fission 1 protein OS=Homo sapiens GN=FIS1 PE=1 SV=2 - [FIS1_HUMAN] Q9Y3D6 0,03274604 1,99 Mitochondrial import receptor subunit TOM22 homolog OS=Homo sapiens GN=TOMM22 PE=1 SV=3 - [TOM22_HUMAN] Q9NS69 0,03093709 3,14 Mitochondrial pyruvate carrier 2 OS=Homo sapiens GN=MPC2 PE=1 SV=1 - [MPC2_HUMAN] NADH dehydrogenase [ubiquinone] 1 alpha subcomplex subunit 9, mitochondrial OS=Homo sapiens GN=NDUFA9 PE=1 SV=2 [NDUA9_HUMAN] NADH-cytochrome b5 reductase 3 OS=Homo sapiens GN=CYB5R3 PE=1 SV=3 - [NB5R3_HUMAN] O95563 0,0289065 10,42 Q16795 0,03475121 4,15 P00387 0,00945441 2,36 Peroxiredoxin-5, mitochondrial OS=Homo sapiens GN=PRDX5 PE=1 SV=4 - [PRDX5_HUMAN] P30044 0,02967725 1,74 Peroxisomal acyl-coenzyme A oxidase 1 OS=Homo sapiens GN=ACOX1 PE=1 SV=3 - [ACOX1_HUMAN] Q15067 0,04848902 1,89 Phospholipid hydroperoxide glutathione peroxidase, mitochondrial OS=Homo sapiens GN=GPX4 PE=1 SV=3 - [GPX4_HUMAN] P36969 0,00567358 1,52 Protein DJ-1 OS=Homo sapiens GN=PARK7 PE=1 SV=2 - [PARK7_HUMAN] Q99497 0,00407046 2,43 Protein-tyrosine phosphatase mitochondrial 1 OS=Homo sapiens GN=PTPMT1 PE=1 SV=1 - [PTPM1_HUMAN] Q8WUK0 0,03238109 3,98 128 Anhang A Tabelle 7.3: Proteine mit mitochondrialer Lokalisation aus der Gruppe der in STSwt differentiell hochregulierten Proteine (Filterkriterien: p-Wert<0,05; Abundanzunterschied>1,5; mind. 1 quantifizierte Peptide) (Fortsetzung). Proteinbeschreibung Pyruvate dehydrogenase E1 component subunit alpha, somatic form, mitochondrial OS=Homo sapiens GN=PDHA1 PE=1 SV=3 [ODPA_HUMAN] Pyruvate dehydrogenase E1 component subunit beta, mitochondrial OS=Homo sapiens GN=PDHB PE=1 SV=3 - [ODPB_HUMAN] UniprotID p-Wert Abundanzunterschied P08559 0,00336152 2,82 P11177 0,00084003 2,04 Serine/threonine-protein phosphatase 2B catalytic subunit alpha isoform OS=Homo sapiens GN=PPP3CA PE=1 SV=1 - [PP2BA_HUMAN] Q08209 0,03872187 2,45 Sideroflexin-1 OS=Homo sapiens GN=SFXN1 PE=1 SV=4 - [SFXN1_HUMAN] Q9H9B4 0,008614 1,82 Succinyl-CoA ligase [ADP-forming] subunit beta, mitochondrial OS=Homo sapiens GN=SUCLA2 PE=1 SV=3 - [SUCB1_HUMAN] Q9P2R7 0,04527218 1,9 Thioredoxin-dependent peroxide reductase, mitochondrial OS=Homo sapiens GN=PRDX3 PE=1 SV=3 - [PRDX3_HUMAN] P30048 0,00976133 2,33 Tricarboxylate transport protein, mitochondrial OS=Homo sapiens GN=SLC25A1 PE=1 SV=2 - [TXTP_HUMAN] P53007 0,0197129 3,64 Tyrosine-protein kinase Lyn OS=Homo sapiens GN=LYN PE=1 SV=3 - [LYN_HUMAN] P07948 0,00909144 5,19 Tyrosine-protein phosphatase non-receptor type 11 OS=Homo sapiens GN=PTPN11 PE=1 SV=2 - [PTN11_HUMAN] Q06124 0,01686089 2,34 Up-regulated during skeletal muscle growth protein 5 OS=Homo sapiens GN=USMG5 PE=1 SV=1 - [USMG5_HUMAN] Q96IX5 0,01792869 2,57 Voltage-dependent anion-selective channel protein 1 OS=Homo sapiens GN=VDAC1 PE=1 SV=2 - [VDAC1_HUMAN] P21796 0,00601559 1,72 Voltage-dependent anion-selective channel protein 3 OS=Homo sapiens GN=VDAC3 PE=1 SV=1 - [VDAC3_HUMAN] Q9Y277 0,00562827 2,03 V-type proton ATPase subunit E 1 OS=Homo sapiens GN=ATP6V1E1 PE=1 SV=1 - [VATE1_HUMAN] P36543 0,00493257 2,45 129 Anhang A Tabelle 7.4: Proteine die eine differentielle Regulation zwischen LTSmut und LTSwt Tumoren aufwiesen (Filterkriterien: p-Wert<0,01; Abundanzunterschied>1,5; mind.2 quantifizierte Peptide) (wird fortgesetzt). Proteinbeschreibung Uniprot ID p-Wert Abundanzunterschied Gruppe mit höherer Abundanz Gruppe mit niedrigerer Abundanz 14-3-3 protein theta OS=Homo sapiens GN=YWHAQ PE=1 SV=1 - [1433T_HUMAN] P27348 0,00223 2,05 LTS mut LTS wt 26S proteasome non-ATPase regulatory subunit 11 OS=Homo sapiens GN=PSMD11 PE=1 SV=3 [PSD11_HUMAN] O00231 0,00188 2,02 LTS mut LTS wt Abl interactor 1 OS=Homo sapiens GN=ABI1 PE=1 SV=4 - [ABI1_HUMAN] Q8IZP0 0,000543 3,29 LTS mut LTS wt P39687 0,00659 2,3 LTS mut LTS wt Q9BTT0 0,00663 5,05 LTS mut LTS wt Alpha-actinin-1 OS=Homo sapiens GN=ACTN1 PE=1 SV=2 - [ACTN1_HUMAN] P12814 0,0014 2,23 LTS wt LTS mut Annexin A1 OS=Homo sapiens GN=ANXA1 PE=1 SV=2 - [ANXA1_HUMAN] P04083 0,00000736 7,04 LTS wt LTS mut Annexin A2 OS=Homo sapiens GN=ANXA2 PE=1 SV=2 - [ANXA2_HUMAN] P07355 0,0000179 4,19 LTS wt LTS mut Annexin A5 OS=Homo sapiens GN=ANXA5 PE=1 SV=2 - [ANXA5_HUMAN] P08758 0,00641 1,91 LTS wt LTS mut Apolipoprotein L2 OS=Homo sapiens GN=APOL2 PE=1 SV=1 - [APOL2_HUMAN] Q9BQE5 0,00852 2,69 LTS wt LTS mut Apoptosis-associated speck-like protein containing a CARD OS=Homo sapiens GN=PYCARD PE=1 SV=2 [ASC_HUMAN] Q9ULZ3 0,000101 21,75 LTS wt LTS mut Ataxin-10 OS=Homo sapiens GN=ATXN10 PE=1 SV=1 - [ATX10_HUMAN] Q9UBB4 0,0078 4,35 LTS mut LTS wt ATP synthase subunit beta, mitochondrial OS=Homo sapiens GN=ATP5B PE=1 SV=3 - [ATPB_HUMAN] P06576 0,00236 2,25 LTS mut LTS wt Beta-adducin OS=Homo sapiens GN=ADD2 PE=1 SV=3 - [ADDB_HUMAN] P35612 0,00247 2,7 LTS mut LTS wt Brevican core protein OS=Homo sapiens GN=BCAN PE=1 SV=2 - [PGCB_HUMAN] Q96GW7 0,00643 5,64 LTS mut LTS wt BTB/POZ domain-containing protein KCTD12 OS=Homo sapiens GN=KCTD12 PE=1 SV=1 - [KCD12_HUMAN] Q96CX2 0,00502 1,86 LTS wt LTS mut Carbonyl reductase [NADPH] 1 OS=Homo sapiens GN=CBR1 PE=1 SV=3 - [CBR1_HUMAN] P16152 0,00000799 4,76 LTS wt LTS mut Carboxypeptidase Q OS=Homo sapiens GN=CPQ PE=1 SV=1 - [CBPQ_HUMAN] Q9Y646 0,000536 3,63 LTS wt LTS mut Casein kinase II subunit beta OS=Homo sapiens GN=CSNK2B PE=1 SV=1 - [CSK2B_HUMAN] P67870 0,00676 2,06 LTS mut LTS wt CD166 antigen OS=Homo sapiens GN=ALCAM PE=1 SV=2 - [CD166_HUMAN] Q13740 0,000311 8,71 LTS mut LTS wt CD44 antigen OS=Homo sapiens GN=CD44 PE=1 SV=3 - [CD44_HUMAN] P16070 0,00607 4,89 LTS wt LTS mut Chitinase-3-like protein 1 OS=Homo sapiens GN=CHI3L1 PE=1 SV=2 - [CH3L1_HUMAN] P36222 0,00031 11,24 LTS wt LTS mut Acidic leucine-rich nuclear phosphoprotein 32 family member A OS=Homo sapiens GN=ANP32A PE=1 SV=1 [AN32A_HUMAN] Acidic leucine-rich nuclear phosphoprotein 32 family member E OS=Homo sapiens GN=ANP32E PE=1 SV=1 [AN32E_HUMAN] 130 Anhang A Tabelle 7.4: Proteine die eine differentielle Regulation zwischen LTSmut und LTSwt Tumoren aufwiesen (Filterkriterien: p-Wert<0,01; Abundanzunterschied>1,5; mind.2 quantifizierte Peptide) (Fortsetzung). Proteinbeschreibung Uniprot ID p-Wert Abundanzunterschied Gruppe mit höherer Abundanz Gruppe mit niedrigerer Abundanz Chloride intracellular channel protein 1 OS=Homo sapiens GN=CLIC1 PE=1 SV=4 - [CLIC1_HUMAN] O00299 0,00000185 3,41 LTS wt LTS mut Chromobox protein homolog 1 OS=Homo sapiens GN=CBX1 PE=1 SV=1 - [CBX1_HUMAN] P83916 0,00718 3,7 LTS mut LTS wt Chromobox protein homolog 3 OS=Homo sapiens GN=CBX3 PE=1 SV=4 - [CBX3_HUMAN] Q13185 0,00354 2,25 LTS mut LTS wt Cold-inducible RNA-binding protein OS=Homo sapiens GN=CIRBP PE=1 SV=1 - [CIRBP_HUMAN] Q14011 0,00879 2,57 LTS mut LTS wt Core histone macro-H2A,1 OS=Homo sapiens GN=H2AFY PE=1 SV=4 - [H2AY_HUMAN] O75367 0,00479 2,2 LTS mut LTS wt Core histone macro-H2A,2 OS=Homo sapiens GN=H2AFY2 PE=1 SV=3 - [H2AW_HUMAN] Q9P0M6 0,000815 6,71 LTS mut LTS wt C-terminal-binding protein 1 OS=Homo sapiens GN=CTBP1 PE=1 SV=2 - [CTBP1_HUMAN] Q13363 0,00306 3,4 LTS mut LTS wt Cysteine and glycine-rich protein 1 OS=Homo sapiens GN=CSRP1 PE=1 SV=3 - [CSRP1_HUMAN] P21291 0,00732 1,74 LTS wt LTS mut Cytochrome c1, heme protein, mitochondrial OS=Homo sapiens GN=CYC1 PE=1 SV=3 - [CY1_HUMAN] P08574 0,0061 2,46 LTS mut LTS wt Cytoplasmic dynein 1 light intermediate chain 1 OS=Homo sapiens GN=DYNC1LI1 PE=1 SV=3 [DC1L1_HUMAN] Q9Y6G9 0,00247 3,7 LTS mut LTS wt Cytosol aminopeptidase OS=Homo sapiens GN=LAP3 PE=1 SV=3 - [AMPL_HUMAN] P28838 0,00524 2,06 LTS wt LTS mut DBIRD complex subunit KIAA1967 OS=Homo sapiens GN=KIAA1967 PE=1 SV=2 - [K1967_HUMAN] Q8N163 0,00803 2,72 LTS mut LTS wt Delta(3,5)-Delta(2,4)-dienoyl-CoA isomerase, mitochondrial OS=Homo sapiens GN=ECH1 PE=1 SV=2 [ECH1_HUMAN] Q13011 0,00877 2,42 LTS mut LTS wt DnaJ homolog subfamily C member 8 OS=Homo sapiens GN=DNAJC8 PE=1 SV=2 - [DNJC8_HUMAN] O75937 0,00361 2,26 LTS mut LTS wt Drebrin OS=Homo sapiens GN=DBN1 PE=1 SV=4 - [DREB_HUMAN] Q16643 0,00101 3,8 LTS mut LTS wt Dynactin subunit 2 OS=Homo sapiens GN=DCTN2 PE=1 SV=4 - [DCTN2_HUMAN] Q13561 0,00825 2,14 LTS mut LTS wt Dynamin-1-like protein OS=Homo sapiens GN=DNM1L PE=1 SV=2 - [DNM1L_HUMAN] O00429 0,00205 2,06 LTS mut LTS wt Dynamin-3 OS=Homo sapiens GN=DNM3 PE=1 SV=4 - [DYN3_HUMAN] Q9UQ16 0,00814 9,23 LTS mut LTS wt ELAV-like protein 1 OS=Homo sapiens GN=ELAVL1 PE=1 SV=2 - [ELAV1_HUMAN] Q15717 0,00948 2,07 LTS mut LTS wt ELAV-like protein 4 OS=Homo sapiens GN=ELAVL4 PE=1 SV=2 - [ELAV4_HUMAN] P26378 0,00998 2,86 LTS mut LTS wt Eukaryotic initiation factor 4A-III OS=Homo sapiens GN=EIF4A3 PE=1 SV=4 - [IF4A3_HUMAN] P38919 0,00323 2,27 LTS mut LTS wt 131 Anhang A Tabelle 7.4: Proteine die eine differentielle Regulation zwischen LTSmut und LTSwt Tumoren aufwiesen (Filterkriterien: p-Wert<0,01; Abundanzunterschied>1,5; mind.2 quantifizierte Peptide) (Fortsetzung). Proteinbeschreibung Uniprot ID p-Wert Abundanzunterschied Gruppe mit höherer Abundanz Gruppe mit niedrigerer Abundanz Filamin-A OS=Homo sapiens GN=FLNA PE=1 SV=4 - [FLNA_HUMAN] P21333 0,00463 3,12 LTS wt LTS mut Galectin-1 OS=Homo sapiens GN=LGALS1 PE=1 SV=2 - [LEG1_HUMAN] P09382 0,00912 2,52 LTS wt LTS mut Galectin-3 OS=Homo sapiens GN=LGALS3 PE=1 SV=5 - [LEG3_HUMAN] P17931 0,00000902 18,35 LTS wt LTS mut Glutathione S-transferase Mu 1 OS=Homo sapiens GN=GSTM1 PE=1 SV=3 - [GSTM1_HUMAN] P09488 0,00299 11,88 LTS wt LTS mut Glutathione synthetase OS=Homo sapiens GN=GSS PE=1 SV=1 - [GSHB_HUMAN] P48637 0,00311 2,28 LTS wt LTS mut Glycogen phosphorylase, liver form OS=Homo sapiens GN=PYGL PE=1 SV=4 - [PYGL_HUMAN] P06737 0,00289 6,86 LTS wt LTS mut Heat shock-related 70 kDa protein 2 OS=Homo sapiens GN=HSPA2 PE=1 SV=1 - [HSP72_HUMAN] P54652 0,00993 2,47 LTS wt LTS mut Hemoglobin subunit alpha OS=Homo sapiens GN=HBA1 PE=1 SV=2 - [HBA_HUMAN] P69905 0,00969 3,72 LTS wt LTS mut Heterochromatin protein 1-binding protein 3 OS=Homo sapiens GN=HP1BP3 PE=1 SV=1 - [HP1B3_HUMAN] Q5SSJ5 0,00847 2,38 LTS mut LTS wt Q14103 0,00222 2,14 LTS mut LTS wt O14979 0,0065 2,13 LTS mut LTS wt P31942 0,000709 2,81 LTS mut LTS wt Heterogeneous nuclear ribonucleoprotein K OS=Homo sapiens GN=HNRNPK PE=1 SV=1 - [HNRPK_HUMAN] P61978 0,00263 2,65 LTS mut LTS wt Heterogeneous nuclear ribonucleoprotein R OS=Homo sapiens GN=HNRNPR PE=1 SV=1 - [HNRPR_HUMAN] O43390 0,0062 2,61 LTS mut LTS wt Heterogeneous nuclear ribonucleoprotein U OS=Homo sapiens GN=HNRNPU PE=1 SV=6 - [HNRPU_HUMAN] Q00839 0,00332 2,36 LTS mut LTS wt P22626 0,000633 1,93 LTS mut LTS wt P07910 0,0024 2,52 LTS mut LTS wt Histone H2A,Z OS=Homo sapiens GN=H2AFZ PE=1 SV=2 - [H2AZ_HUMAN] P0C0S5 0,00238 2,3 LTS mut LTS wt HLA class II histocompatibility antigen, DR alpha chain OS=Homo sapiens GN=HLA-DRA PE=1 SV=1 [DRA_HUMAN] P01903 0,00498 3,17 LTS wt LTS mut Host cell factor 1 OS=Homo sapiens GN=HCFC1 PE=1 SV=2 - [HCFC1_HUMAN] P51610 0,00663 2,97 LTS mut LTS wt Interleukin enhancer-binding factor 3 OS=Homo sapiens GN=ILF3 PE=1 SV=3 - [ILF3_HUMAN] Q12906 0,0082 2,73 LTS mut LTS wt Heterogeneous nuclear ribonucleoprotein D0 OS=Homo sapiens GN=HNRNPD PE=1 SV=1 [HNRPD_HUMAN] Heterogeneous nuclear ribonucleoprotein D-like OS=Homo sapiens GN=HNRPDL PE=1 SV=3 [HNRDL_HUMAN] Heterogeneous nuclear ribonucleoprotein H3 OS=Homo sapiens GN=HNRNPH3 PE=1 SV=2 [HNRH3_HUMAN] Heterogeneous nuclear ribonucleoproteins A2/B1 OS=Homo sapiens GN=HNRNPA2B1 PE=1 SV=2 [ROA2_HUMAN] Heterogeneous nuclear ribonucleoproteins C1/C2 OS=Homo sapiens GN=HNRNPC PE=1 SV=4 [HNRPC_HUMAN] 132 Anhang A Tabelle 7.4: Proteine die eine differentielle Regulation zwischen LTSmut und LTSwt Tumoren aufwiesen (Filterkriterien: p-Wert<0,01; Abundanzunterschied>1,5; mind.2 quantifizierte Peptide) (Fortsetzung). Proteinbeschreibung Uniprot ID p-Wert Abundanzunterschied Gruppe mit höherer Abundanz Gruppe mit niedrigerer Abundanz KH domain-containing, RNA-binding, signal transduction-associated protein 1 OS=Homo sapiens GN=KHDRBS1 PE=1 SV=1 - [KHDR1_HUMAN] Q07666 0,00485 2,83 LTS mut LTS wt Lamin-B2 OS=Homo sapiens GN=LMNB2 PE=1 SV=3 - [LMNB2_HUMAN] Q03252 0,000481 1,97 LTS mut LTS wt Leucine-rich repeat-containing protein 47 OS=Homo sapiens GN=LRRC47 PE=1 SV=1 - [LRC47_HUMAN] Q8N1G4 0,00487 3,47 LTS mut LTS wt Leukocyte elastase inhibitor OS=Homo sapiens GN=SERPINB1 PE=1 SV=1 - [ILEU_HUMAN] P30740 0,000976 3,85 LTS wt LTS mut Macrophage-capping protein OS=Homo sapiens GN=CAPG PE=1 SV=2 - [CAPG_HUMAN] P40121 0,0000243 3,71 LTS wt LTS mut Major vault protein OS=Homo sapiens GN=MVP PE=1 SV=4 - [MVP_HUMAN] Q14764 0,00139 2,81 LTS wt LTS mut Matrin-3 OS=Homo sapiens GN=MATR3 PE=1 SV=2 - [MATR3_HUMAN] P43243 0,00952 2,39 LTS mut LTS wt Metalloproteinase inhibitor 1 OS=Homo sapiens GN=TIMP1 PE=1 SV=1 - [TIMP1_HUMAN] P01033 0,00201 28 LTS wt LTS mut Microfibrillar-associated protein 1 OS=Homo sapiens GN=MFAP1 PE=1 SV=2 - [MFAP1_HUMAN] P55081 0,00178 3,08 LTS mut LTS wt Microtubule-associated protein 2 OS=Homo sapiens GN=MAP2 PE=1 SV=4 - [MAP2_HUMAN] P11137 0,00000641 4,44 LTS mut LTS wt Moesin OS=Homo sapiens GN=MSN PE=1 SV=3 - [MOES_HUMAN] P26038 0,00000502 3,29 LTS wt LTS mut Myelin expression factor 2 OS=Homo sapiens GN=MYEF2 PE=1 SV=3 - [MYEF2_HUMAN] Q9P2K5 0,0000629 2,4 LTS mut LTS wt Myosin light polypeptide 6 OS=Homo sapiens GN=MYL6 PE=1 SV=2 - [MYL6_HUMAN] P60660 0,000816 2,54 LTS wt LTS mut Neural cell adhesion molecule 1 OS=Homo sapiens GN=NCAM1 PE=1 SV=3 - [NCAM1_HUMAN] P13591 0,00125 3,33 LTS mut LTS wt NHP2-like protein 1 OS=Homo sapiens GN=NHP2L1 PE=1 SV=3 - [NH2L1_HUMAN] P55769 0,00443 2,64 LTS mut LTS wt Nicotinamide phosphoribosyltransferase OS=Homo sapiens GN=NAMPT PE=1 SV=1 - [NAMPT_HUMAN] P43490 0,0000111 5,75 LTS wt LTS mut Nuclear autoantigenic sperm protein OS=Homo sapiens GN=NASP PE=1 SV=2 - [NASP_HUMAN] P49321 0,00872 2,81 LTS mut LTS wt Nuclear mitotic apparatus protein 1 OS=Homo sapiens GN=NUMA1 PE=1 SV=2 - [NUMA1_HUMAN] Q14980 0,00597 3,05 LTS mut LTS wt Nuclear transcription factor Y subunit gamma OS=Homo sapiens GN=NFYC PE=1 SV=3 - [NFYC_HUMAN] Q13952 0,00605 2,24 LTS mut LTS wt Nucleolin OS=Homo sapiens GN=NCL PE=1 SV=3 - [NUCL_HUMAN] P19338 0,00828 2,19 LTS mut LTS wt Paraspeckle component 1 OS=Homo sapiens GN=PSPC1 PE=1 SV=1 - [PSPC1_HUMAN] Q8WXF1 0,000543 2,98 LTS mut LTS wt PDZ and LIM domain protein 4 OS=Homo sapiens GN=PDLIM4 PE=1 SV=2 - [PDLI4_HUMAN] P50479 0,0000292 7,5 LTS wt LTS mut Phenylalanine--tRNA ligase beta subunit OS=Homo sapiens GN=FARSB PE=1 SV=3 - [SYFB_HUMAN] Q9NSD9 0,00767 2,13 LTS mut LTS wt 133 Anhang A Tabelle 7.4: Proteine die eine differentielle Regulation zwischen LTSmut und LTSwt Tumoren aufwiesen (Filterkriterien: p-Wert<0,01; Abundanzunterschied>1,5; mind.2 quantifizierte Peptide) (Fortsetzung). Proteinbeschreibung Uniprot ID p-Wert Abundanzunterschied Gruppe mit höherer Abundanz Gruppe mit niedrigerer Abundanz Plastin-2 OS=Homo sapiens GN=LCP1 PE=1 SV=6 - [PLSL_HUMAN] P13796 0,00798 4,63 LTS wt LTS mut Polypyrimidine tract-binding protein 2 OS=Homo sapiens GN=PTBP2 PE=1 SV=1 - [PTBP2_HUMAN] Q9UKA9 0,00177 4,12 LTS mut LTS wt Prelamin-A/C OS=Homo sapiens GN=LMNA PE=1 SV=1 - [LMNA_HUMAN] P02545 0,00308 1,78 LTS wt LTS mut Pre-mRNA-processing factor 19 OS=Homo sapiens GN=PRPF19 PE=1 SV=1 - [PRP19_HUMAN] Q9UMS4 0,00732 2,25 LTS mut LTS wt Prohibitin OS=Homo sapiens GN=PHB PE=1 SV=1 - [PHB_HUMAN] P35232 0,00798 1,94 LTS mut LTS wt Propionyl-CoA carboxylase beta chain, mitochondrial OS=Homo sapiens GN=PCCB PE=1 SV=3 [PCCB_HUMAN] P05166 0,00373 3,87 LTS mut LTS wt Protein enabled homolog OS=Homo sapiens GN=ENAH PE=1 SV=2 - [ENAH_HUMAN] Q8N8S7 0,00211 3,44 LTS mut LTS wt Protein NipSnap homolog 3A OS=Homo sapiens GN=NIPSNAP3A PE=1 SV=2 - [NPS3A_HUMAN] Q9UFN0 0,009 2,93 LTS wt LTS mut Protein S100-A11 OS=Homo sapiens GN=S100A11 PE=1 SV=2 - [S10AB_HUMAN] P31949 0,000105 4,47 LTS wt LTS mut Ras GTPase-activating-like protein IQGAP1 OS=Homo sapiens GN=IQGAP1 PE=1 SV=1 - [IQGA1_HUMAN] P46940 0,0000208 3,1 LTS wt LTS mut Retinol-binding protein 4 OS=Homo sapiens GN=RBP4 PE=1 SV=3 - [RET4_HUMAN] P02753 0,00425 3,11 LTS wt LTS mut Rho GDP-dissociation inhibitor 2 OS=Homo sapiens GN=ARHGDIB PE=1 SV=3 - [GDIR2_HUMAN] P52566 0,00898 1,7 LTS wt LTS mut Ribosome-binding protein 1 OS=Homo sapiens GN=RRBP1 PE=1 SV=4 - [RRBP1_HUMAN] Q9P2E9 0,000218 3,7 LTS wt LTS mut RNA-binding protein EWS OS=Homo sapiens GN=EWSR1 PE=1 SV=1 - [EWS_HUMAN] Q01844 0,00393 2,23 LTS mut LTS wt RNA-binding protein FUS OS=Homo sapiens GN=FUS PE=1 SV=1 - [FUS_HUMAN] P35637 0,00535 3 LTS mut LTS wt RNA-binding protein Nova-1 OS=Homo sapiens GN=NOVA1 PE=1 SV=1 - [NOVA1_HUMAN] P51513 0,00302 3,54 LTS mut LTS wt Scaffold attachment factor B1 OS=Homo sapiens GN=SAFB PE=1 SV=4 - [SAFB1_HUMAN] Q15424 0,00497 3,97 LTS mut LTS wt Scavenger receptor cysteine-rich type 1 protein M130 OS=Homo sapiens GN=CD163 PE=1 SV=2 [C163A_HUMAN] Q86VB7 0,00527 8,51 LTS wt LTS mut Selenide, water dikinase 1 OS=Homo sapiens GN=SEPHS1 PE=1 SV=2 - [SPS1_HUMAN] P49903 0,000706 2,85 LTS mut LTS wt Serine/arginine-rich splicing factor 3 OS=Homo sapiens GN=SRSF3 PE=1 SV=1 - [SRSF3_HUMAN] P84103 0,00769 2,62 LTS mut LTS wt Serine/arginine-rich splicing factor 6 OS=Homo sapiens GN=SRSF6 PE=1 SV=2 - [SRSF6_HUMAN] Q13247 0,00198 2,85 LTS mut LTS wt Serine/arginine-rich splicing factor 7 OS=Homo sapiens GN=SRSF7 PE=1 SV=1 - [SRSF7_HUMAN] Q16629 0,00844 2,65 LTS mut LTS wt Serine/arginine-rich splicing factor 9 OS=Homo sapiens GN=SRSF9 PE=1 SV=1 - [SRSF9_HUMAN] Q13242 0,00789 2,45 LTS mut LTS wt 134 Anhang A Tabelle 7.4: Proteine die eine differentielle Regulation zwischen LTSmut und LTSwt Tumoren aufwiesen (Filterkriterien: p-Wert<0,01; Abundanzunterschied>1,5; mind.2 quantifizierte Peptide) (Fortsetzung). Proteinbeschreibung Uniprot ID p-Wert Abundanzunterschied Gruppe mit höherer Abundanz Gruppe mit niedrigerer Abundanz SPARC-related modular calcium-binding protein 1 OS=Homo sapiens GN=SMOC1 PE=1 SV=1 [SMOC1_HUMAN] Q9H4F8 0,000469 14,37 LTS mut LTS wt Spermidine synthase OS=Homo sapiens GN=SRM PE=1 SV=1 - [SPEE_HUMAN] P19623 0,00939 3,15 LTS mut LTS wt Splicing factor 3A subunit 3 OS=Homo sapiens GN=SF3A3 PE=1 SV=1 - [SF3A3_HUMAN] Q12874 0,00197 5,91 LTS mut LTS wt Splicing factor 45 OS=Homo sapiens GN=RBM17 PE=1 SV=1 - [SPF45_HUMAN] Q96I25 0,0000376 4,74 LTS mut LTS wt Splicing factor, proline- and glutamine-rich OS=Homo sapiens GN=SFPQ PE=1 SV=2 - [SFPQ_HUMAN] P23246 0,0086 2,05 LTS mut LTS wt Stathmin OS=Homo sapiens GN=STMN1 PE=1 SV=3 - [STMN1_HUMAN] P16949 0,000242 3,95 LTS mut LTS wt SUMO-activating enzyme subunit 2 OS=Homo sapiens GN=UBA2 PE=1 SV=2 - [SAE2_HUMAN] Q9UBT2 0,00826 2,95 LTS mut LTS wt Superoxide dismutase [Mn], mitochondrial OS=Homo sapiens GN=SOD2 PE=1 SV=2 - [SODM_HUMAN] P04179 0,000146 3,99 LTS wt LTS mut SWI/SNF complex subunit SMARCC2 OS=Homo sapiens GN=SMARCC2 PE=1 SV=1 - [SMRC2_HUMAN] Q8TAQ2 0,0000664 3,36 LTS mut LTS wt SWI/SNF-related matrix-associated actin-dependent regulator of chromatin subfamily E member 1 OS=Homo sapiens GN=SMARCE1 PE=1 SV=2 - [SMCE1_HUMAN] Q969G3 0,00303 3,47 LTS mut LTS wt TAR DNA-binding protein 43 OS=Homo sapiens GN=TARDBP PE=1 SV=1 - [TADBP_HUMAN] Q13148 0,00433 2,69 LTS mut LTS wt Thymidine phosphorylase OS=Homo sapiens GN=TYMP PE=1 SV=2 - [TYPH_HUMAN] P19971 0,000272 4,98 LTS wt LTS mut Thyroid hormone receptor-associated protein 3 OS=Homo sapiens GN=THRAP3 PE=1 SV=2 [TR150_HUMAN] Q9Y2W1 0,00411 3,32 LTS mut LTS wt Tubulin beta chain OS=Homo sapiens GN=TUBB PE=1 SV=2 - [TBB5_HUMAN] P07437 0,00537 2,01 LTS mut LTS wt Tubulin polymerization-promoting protein family member 3 OS=Homo sapiens GN=TPPP3 PE=1 SV=1 [TPPP3_HUMAN] Q9BW30 0,00297 3,2 LTS wt LTS mut U1 small nuclear ribonucleoprotein 70 kDa OS=Homo sapiens GN=SNRNP70 PE=1 SV=2 - [RU17_HUMAN] P08621 0,00571 3,2 LTS mut LTS wt Ubiquitin-conjugating enzyme E2 E2 OS=Homo sapiens GN=UBE2E2 PE=1 SV=1 - [UB2E2_HUMAN] Q96LR5 0,00679 5,46 LTS mut LTS wt Uncharacterized protein C1orf198 OS=Homo sapiens GN=C1orf198 PE=1 SV=1 - [CA198_HUMAN] Q9H425 0,0000649 6,31 LTS mut LTS wt UPF0553 protein C9orf64 OS=Homo sapiens GN=C9orf64 PE=1 SV=1 - [CI064_HUMAN] Q5T6V5 0,0021 13,28 LTS wt LTS mut V-set and immunoglobulin domain-containing protein 4 OS=Homo sapiens GN=VSIG4 PE=1 SV=1 [VSIG4_HUMAN] Q9Y279 0,00434 6,42 LTS wt LTS mut 135 Anhang A Tabelle 7.5: Differentiell in LTS mut Tumoren angereicherte Prozesse, Funktionen und Lokalisation laut Anreicherungsanalyse mit der Software DAVID (Filterkriterium: FDR ≤0,001) Count Anreicherungsfaktor FDR GO:0016071~mRNA metabolic process 26 5,17 0,000000000799 BiologischerProzess GO:0006397~mRNA processing 25 5,37 0,000000000552 Molekulare Funktion GO:0003723~RNA binding 34 3,64 0,000000000449 BiologischerProzess GO:0008380~RNA splicing 23 5,33 0,00000000489 BiologischerProzess GO:0006396~RNA processing 26 4,28 0,0000000165 Molekulare Funktion GO:0003677~DNA binding 24 3,8 0,000000771 BiologischerProzess GO:0000398~nuclear mRNA splicing, via spliceosome 17 5,44 0,00000225 BiologischerProzess GO:0000377~RNA splicing, via transesterification reactions with bulged adenosine as nucleophile 17 5,44 0,00000225 BiologischerProzess GO:0000375~RNA splicing, via transesterification reactions 17 5,44 0,00000225 Zellkompartiment GO:0031981~nuclear lumen 28 2,93 0,0000144 Molekulare Funktion GO:0000166~nucleotide binding 39 1,94 0,000252 Zellkompartiment GO:0030530~heterogeneous nuclear ribonucleoprotein complex 7 12,99 0,000655 Zellkompartiment GO:0005681~spliceosome 11 5,88 0,000526 Zellkompartiment GO:0005654~nucleoplasm 18 3,21 0,00074 Zellkompartiment GO:0070013~intracellular organelle lumen 31 2,11 0,000593 Kategorie Term BiologischerProzess 136 Anhang A Tabelle 7.6: Antigene die in mehr als 50 % der Tumorpatienten im Vergleich zu den nicht tumorerkrankten Kontrollen im ProteinArray-Experiment eine Immunantwort hervorriefen und einen p-Wert ≤0,01 aufwiesen (wird fortgesetzt). Proteinbeschreibung AHNAK nucleoprotein (AHNAK), transcript variant 2 coiled-coil domain containing 69 (CCDC69) thyroid hormone receptor interactor 10 (TRIP10) cell division cycle 25 homolog A (S, pombe) (CDC25A), transcript variant 2 Rab9 effector protein with kelch motifs (RABEPK) rabphilin 3A-like (without C2 domains) (RPH3AL) EP400 N-terminal like (EP400NL) apolipoprotein B mRNA editing enzyme, catalytic polypeptide-like 3A (APOBEC3A) hypothetical protein MGC10334 (MGC10334) synaptosomal-associated protein, 23kDa (SNAP23), transcript variant 1 interferon-induced protein with tetratricopeptide repeats 3 (IFIT3) hepatocyte growth factor-regulated tyrosine kinase substrate (HGS) eukaryotic translation initiation factor 4 gamma, 3 (EIF4G3) actinin, alpha 4 (ACTN4) BCL2/adenovirus E1B 19kDa interacting protein 3-like (BNIP3L) phosphoribosyl pyrophosphate synthetase-associated protein 2 (PRPSAP2) KIAA0513 (KIAA0513) Exocyst complex component 3 STARD3 N-terminal like (STARD3NL) cyclin E2 (CCNE2) epidermal growth factor receptor (erythroblastic leukemia viral (v-erb-b) oncogene homolog, avian) (EGFR); see catalog number for detailed information on wild-type or point mutant status Uniprot ID Gen Symbol Kontrolle Prävalenz Tumor Prävalenz p-Wert Im Transkriptom detektiert A1A586 A6NI79 A7VJC9 AHNAK CCDC69 TRIP10 27,27% 9,09% 27,27% 77,27% 59,09% 81,82% 0,00477 0,000216 0,000532 nein ja nein Im Proteom detektiert [Anzahl identifizierter Spektren] 0 0 0 A8K3D9 CDC25A 40,91% 90,91% 0,000624 nein 0 A8K403 A8K7D5 A8MSW4 RABEPK RPH3AL EP400NL 18,18% 40,91% 18,18% 77,27% 90,91% 72,73% 0,000616 0,00983 0,000164 nein nein nein 0 0 0 A8MYU8 APOBEC3A 9,09% 72,73% 0,0000343 nein 0 NA MGC10334 22,73% 86,36% 0,00000832 nein 0 O00161 SNAP23 18,18% 86,36% 0,0000343 ja 0 O14879 IFIT3 18,18% 72,73% 0,000164 ja 3 O14964 HGS 13,64% 72,73% 0,0000343 ja 8 O43432 O43707 EIF4G3 ACTN4 13,64% 9,09% 72,73% 77,27% 0,000164 0,0000011 ja ja 0 308 O60238 BNIP3L 36,36% 86,36% 0,00287 ja 0 O60256 PRPSAP2 4,55% 63,64% 0,00000644 ja 13 O60268 O60645 O95772 O96020 KIAA0513 EXOC3 STARD3NL CCNE2 4,55% 18,18% 18,18% 40,91% 54,55% 68,18% 90,91% 95,46% 0,000624 0,00519 0,000624 0,000218 ja ja ja ja 3 0 0 0 P00533 EGFR,T790M 22,73% 81,82% 0,000164 ja 17 137 Anhang A Tabelle 7.6: Antigene die in mehr als 50 % der Tumorpatienten im Vergleich zu den nicht tumorerkrankten Kontrollen im ProteinArray-Experiment eine Immunantwort hervorriefen und einen p-Wert ≤0,01 aufwiesen (Fortsetzung). Proteinbeschreibung epidermal growth factor receptor (erythroblastic leukemia viral (v-erb-b) oncogene homolog, avian) (EGFR); see catalog number for detailed information on wild-type or point mutant status interleukin 1, beta (IL1B) submaxillary gland androgen regulated protein 3 homolog B (mouse) (SMR3B) v-erb-b2 erythroblastic leukemia viral oncogene homolog 2, neuro/glioblastoma derived oncogene homolog (avian) (ERBB2), transcript variant 2 diazepam binding inhibitor (GABA receptor modulator, acylCoenzyme A binding protein) (DBI), transcript variant 1 Heat shock protein HSP 90-alpha estrogen-related receptor alpha (ESRRA) dystrophin (muscular dystrophy, Duchenne and Becker types) (DMD), transcript variant Dp71b annexin A7 (ANXA7), transcript variant 1 small proline-rich protein 1B (cornifin) (SPRR1B) tryptophanyl-tRNA synthetase (WARS), transcript variant 3 Tryptophanyl-tRNA synthetase, cytoplasmic moesin (MSN) catenin (cadherin-associated protein), alpha 1, 102kDa (CTNNA1) choline kinase alpha (CHKA), transcript variant 1 Glutaminyl-tRNA synthetase Glutaminyl-tRNA synthetase SEC24 related gene family, member C (S, cerevisiae) (SEC24C), transcript variant 1 enhancer of rudimentary homolog (Drosophila) (ERH) protein kinase C, theta (PRKCQ) splicing factor 3a, subunit 3, 60kDa (SF3A3) TNF receptor-associated factor 2 (TRAF2) mitogen-activated protein kinase 7 (MAPK7), transcript Uniprot ID Gen Symbol Kontrolle Prävalenz Tumor Prävalenz p-Wert Im Transkriptom detektiert Im Proteom detektiert [Anzahl identifizierter Spektren] P00533 EGFR(ErbB1), T790M,L858R 18,18% 72,73% 0,000616 ja 17 P01584 IL1B 13,64% 72,73% 0,0000343 ja 0 P02814 SMR3B 22,73% 72,73% 0,000616 nein 0 P04626 ERBB2 13,64% 81,82% 0,000164 ja 0 P07108 DBI 13,64% 63,64% 0,00153 ja 23 P07900 P11474 HSP90AA1 ESRRA 22,73% 9,09% 81,82% 63,64% 0,00935 0,00153 ja ja 556 0 P11532 DMD 22,73% 77,27% 0,00018 ja 0 P20073 P22528 P23381 P23381 P26038 ANXA7 SPRR1B WARS WARS MSN 18,18% 45,46% 22,73% 22,73% 27,27% 68,18% 95,46% 77,27% 77,27% 81,82% 0,00519 0,000218 0,00182 0,00018 0,00153 ja nein ja ja ja 49 0 106 106 443 P35221 CTNNA1 18,18% 68,18% 0,00182 ja 33 P35790 P47897 P47897 CHKA QARS QARS 22,73% 31,82% 31,82% 72,73% 86,36% 81,82% 0,000616 0,000386 0,000532 ja ja ja 0 21 21 P53992 SEC24C 31,82% 81,82% 0,00153 ja 3 P84090 Q04759 Q12874 Q12933 Q13164 ERH PRKCQ SF3A3 TRAF2 MAPK7 45,46% 31,82% 18,18% 36,36% 36,36% 95,46% 81,82% 68,18% 86,36% 86,36% 0,0000727 0,00935 0,000532 0,0011 0,000386 ja ja ja ja ja 10 0 17 0 0 138 Anhang A Tabelle 7.6: Antigene die in mehr als 50 % der Tumorpatienten im Vergleich zu den nicht tumorerkrankten Kontrollen im ProteinArray-Experiment eine Immunantwort hervorriefen und einen p-Wert ≤0,01 aufwiesen (Fortsetzung). Proteinbeschreibung variant 3 Treacher Collins-Franceschetti syndrome 1 (TCOF1), transcript variant 3 sorting nexin 1 (SNX1), transcript variant 1 four and a half LIM domains 1 (FHL1) Four and a half LIM domains protein 3 DR1-associated protein 1 (negative cofactor 2 alpha) (DRAP1) centaurin, beta 2 (CENTB2) splicing factor 3b, subunit 3, 130kDa (SF3B3) SMAD family member 1 (SMAD1), transcript variant 1 Cytoplasmic polyadenylation element-binding protein 4 Zinc finger protein ZXDC Protein BEAN chromosome 9 open reading frame 97 (C9orf97) chromosome 14 open reading frame 131 (C14orf131) SH3 domain and tetratricopeptide repeats 1 (SH3TC1) chromosome 10 open reading frame 118 (C10orf118) chromosome 11 open reading frame 30 (C11orf30) paxillin (PXN) RPA interacting protein (RPAIN) calcium/calmodulin-dependent protein kinase ID (CAMK1D), transcript variant 2 RAS guanyl releasing protein 3 (calcium and DAG-regulated) (RASGRP3) family with sequence similarity 80, member A (FAM80A) cDNA clone MGC:25008 IMAGE:4453355, complete cds cDNA clone MGC:35221 IMAGE:5172092, complete cds metallothionein 1M (MT1M) sterile alpha motif domain containing 3 (SAMD3), transcript variant 2 EF-hand calcium binding protein 1 (EFCBP1) Uniprot ID Gen Symbol Kontrolle Prävalenz Tumor Prävalenz p-Wert Im Transkriptom detektiert Im Proteom detektiert [Anzahl identifizierter Spektren] Q13428 TCOF1 36,36% 90,91% 0,00167 ja 0 Q13596 Q13642 Q13643 SNX1 FHL1 FHL3 27,27% 9,09% 13,64% 86,36% 90,91% 86,36% 0,0000343 0,00000000291 0,00000832 ja ja ja 31 49 0 Q14919 DRAP1 13,64% 63,64% 0,00477 ja 0 Q15057 Q15393 Q15797 Q17RY0 Q2QGD7 Q3B7T3 Q5T7W7 Q6GPI5 Q6NVH2 Q7Z3E2 Q7Z589 Q7Z7K5 Q86UA6 CENTB2 SF3B3 SMAD1 CPEB4 ZXDC BEAN C9orf97 C14orf131 SH3TC1 C10orf118 C11orf30 hCG_1778014 RPAIN 27,27% 36,36% 27,27% 31,82% 13,64% 9,09% 31,82% 31,82% 22,73% 36,36% 22,73% 22,73% 9,09% 77,27% 86,36% 77,27% 86,36% 63,64% 59,09% 95,46% 81,82% 81,82% 90,91% 81,82% 81,82% 59,09% 0,00477 0,00287 0,00182 0,00691 0,000386 0,00396 0,00000644 0,00153 0,00153 0,0000685 0,0000438 0,000164 0,000216 ja ja ja ja ja ja ja nein nein ja ja nein ja 0 18 0 0 0 0 0 0 0 0 0 0 0 Q8IU85 CAMK1D 27,27% 77,27% 0,00477 ja 0 Q8IV61 RASGRP3 13,64% 68,18% 0,000122 ja 0 Q8IXN7 Q8N0T2 Q8N2W8 Q8N339 FAM80A N/A N/A MT1M 36,36% 40,91% 4,55% 45,46% 90,91% 90,91% 59,09% 95,46% 0,000216 0,000216 0,0000225 0,00164 ja nein nein ja 0 0 0 0 Q8N6K7 SAMD3 27,27% 81,82% 0,00153 ja 0 Q8N987 EFCBP1 9,09% 59,09% 0,000216 nein 0 139 Anhang A Tabelle 7.6: Antigene die in mehr als 50 % der Tumorpatienten im Vergleich zu den nicht tumorerkrankten Kontrollen im ProteinArray-Experiment eine Immunantwort hervorriefen und einen p-Wert ≤0,01 aufwiesen (Fortsetzung). Proteinbeschreibung TNFAIP3-interacting protein 2 zinc finger and SCAN domain containing 18 (ZSCAN18) RAB3A interacting protein (rabin3)-like 1 (RAB3IL1) Guanine nucleotide exchange factor for Rab3A actin filament associated protein 1-like 1 (AFAP1L1) lectin, mannose-binding, 1 like (LMAN1L) family with sequence similarity 112, member B (FAM112B) naked cuticle homolog 2 (Drosophila) (NKD2) ring finger protein 34 (RNF34), transcript variant 1 Optineurin chromosome 10 open reading frame 35 (C10orf35) ring finger and SPRY domain containing 1 (RSPRY1) Hypermethylated in cancer 2 protein zinc finger protein 333 (ZNF333) ubiquitin specific peptidase 47 (USP47) ring finger and CHY zinc finger domain containing 1 (RCHY1) RING finger and CHY zinc finger domain-containing protein 1 quaking homolog, KH domain RNA binding (mouse) (QKI), transcript variant 4 Sorting nexin-18 SH3 and cysteine rich domain (STAC) four and a half LIM domains 3 (FHL3) RanBP-type and C3HC4-type zinc finger-containing protein 1 serine/threonine kinase 33 (STK33) NEFA-interacting nuclear protein NIP30 (NIP30) family with sequence similarity 112, member A (FAM112A), transcript variant 1 XTP3-transactivated protein A (XTP3TPA) chromosome 12 open reading frame 41 (C12orf41) MAP kinase-interacting serine/threonine-protein kinase 2 resistin (RETN) diablo homolog (Drosophila) (DIABLO), nuclear gene Uniprot ID Gen Symbol Kontrolle Prävalenz Tumor Prävalenz p-Wert Im Transkriptom detektiert Q8NFZ5 Q8TBC5 Q8TBN0 Q8TBN0 Q8TED9 Q8WVH0 Q8WW33 Q969F2 Q969K3 Q96CV9 Q96D05 Q96DX4 Q96JB3 Q96JL9 Q96K76 Q96PM5 Q96PM5 TNIP2 ZSCAN18 RAB3IL1 RAB3IL1 AFAP1L1 CPLX3 FAM (GTSF1) NKD2 RNF34 OPTN C10orf35 RSPRY1 HIC2 ZNF333 USP47 RCHY1 RCHY1 36,36% 36,36% 9,09% 22,73% 36,36% 9,09% 22,73% 18,18% 45,46% 22,73% 13,64% 9,09% 40,91% 27,27% 31,82% 27,27% 27,27% 86,36% 86,36% 77,27% 77,27% 90,91% 63,64% 90,91% 81,82% 95,46% 90,91% 68,18% 59,09% 95,46% 86,36% 81,82% 95,46% 81,82% 0,000386 0,0011 0,0000011 0,000616 0,000624 0,00153 0,0000011 0,000164 0,000614 0,00000501 0,00182 0,0011 0,000218 0,0011 0,00153 0,00164 0,00396 ja ja ja ja ja ja nein ja ja ja ja ja ja ja ja ja ja Im Proteom detektiert [Anzahl identifizierter Spektren] 0 0 0 0 0 0 0 0 0 1 0 0 0 0 0 0 0 Q96PU8 QKI 36,36% 86,36% 0,00287 ja 36 Q96RF0 Q99469 Q9BVA2 Q9BYM8 Q9BYT3 Q9GZU8 MGC39821 STAC FHL3 C20orf18 STK33 NIP30 22,73% 18,18% 22,73% 40,91% 31,82% 27,27% 90,91% 81,82% 72,73% 95,46% 86,36% 81,82% 0,0000197 0,0000438 0,000616 0,000218 0,000122 0,000532 ja ja nein ja ja ja 0 0 0 0 0 0 Q9H1H1 FAM112A 31,82% 81,82% 0,000532 ja 0 Q9H773 Q9H9L4 Q9HBH9 Q9HD89 Q9NR28 XTP3TPA C12orf41 MKNK2 RETN DIABLO 27,27% 27,27% 13,64% 4,55% 18,18% 77,27% 95,46% 63,64% 54,55% 81,82% 0,00182 0,00000644 0,00153 0,0000727 0,000532 ja ja ja nein ja 0 0 0 0 13 140 Anhang A Tabelle 7.6: Antigene die in mehr als 50 % der Tumorpatienten im Vergleich zu den nicht tumorerkrankten Kontrollen im ProteinArray-Experiment eine Immunantwort hervorriefen und einen p-Wert ≤0,01 aufwiesen (Fortsetzung). Proteinbeschreibung encoding mitochondrial protein, transcript variant 2 chromosome 14 open reading frame 131 (C14orf131) Pleckstrin homology domain-containing family J member 1 chromosome 10 open reading frame 26 (C10orf26), transcript variant 2 LIM and cysteine-rich domains 1 (LMCD1) Paladin glucosamine (UDP-N-acetyl)-2-epimerase/Nacetylmannosamine kinase (GNE) polymerase (RNA) III (DNA directed) polypeptide K, 12,3 kDa (POLR3K) Uniprot ID Gen Symbol Kontrolle Prävalenz Tumor Prävalenz p-Wert Im Transkriptom detektiert Im Proteom detektiert [Anzahl identifizierter Spektren] Q9NT83 Q9NW61 C14orf131 PLEKHJ1 22,73% 13,64% 72,73% 63,64% 0,000616 0,000386 nein ja 0 0 Q9NX94 C10orf26 18,18% 72,73% 0,000616 ja 0 Q9NZU5 Q9ULE6 LMCD1 KIAA1274 9,09% 18,18% 81,82% 86,36% 0,000000203 0,00000832 ja ja 0 0 Q9Y223 GNE 36,36% 90,91% 0,000216 ja 0 Q9Y2Y1 POLR3K 13,64% 63,64% 0,000386 ja 0 141 Anhang B B. Publikationen Waldera-Lupa, D. M., Stefanski, A., Meyer, H. E., and Stühler, K. (2013) The fate of b-ions in the two worlds of collision-induced dissociation. Biochimica et biophysica acta 1834, 28432848. Neise, D., Sohn, D., Stefanski, A., Goto, H., Inagaki, M., Wesselborg, S., Budach, W., Stühler, K., and Janicke, R. U. (2013) The p90 ribosomal S6 kinase (RSK) inhibitor BI-D1870 prevents gamma irradiation-induced apoptosis and mediates senescence via RSK- and p53independent accumulation of p21WAF1/CIP1. Cell death & disease 4, e859. Erkelenz, S., Poschmann, G., Theiss, S., Stefanski, A., Hillebrand, F., Otte, M., Stühler, K., and Schaal, H. (2013) Tra2-mediated recognition of HIV-1 5' splice site D3 as a key factor in the processing of vpr mRNA. Journal of virology 87, 2721-2734. Poulsen, C., Akhter, Y., Jeon, A. H., Schmitt-Ulms, G., Meyer, H. E., Stefanski, A., Stühler, K., Wilmanns, M., and Song, Y. H. (2010) Proteome-wide identification of mycobacterial pupylation targets. Molecular systems biology 6, 386. Grzendowski, M., Riemenschneider, M. J., Hawranke, E., Stefanski, A., Meyer, H. E., Reifenberger, G., and Stühler, K. (2009) Simultaneous extraction of nucleic acids and proteins from tissue specimens by ultracentrifugation: A protocol using the high-salt protein fraction for quantitative proteome analysis. Proteomics 9, 4985-4990. Ahmad, M., Frei, K., Willscher, E., Stefanski, A., Kaulich, K., Roth, P., Stühler, K., Reifenberger, G., Binder, H., and Weller, M., (2014) How Stemlike Are Sphere Cultures From Long-term Cancer Cell Lines? Lessons From Mouse Glioma Models. Neuropathol Exp Neurol 73 (11), 1062-1077 Zur Veröffentlichung angenommen: Poschmann, G., Grzendowski, M., Stefanski, A., Hawranke, E., Meyer, H.E., and Stühler, K. (2014) Redox proteomics reveal stress responsive proteins linking peroxiredoxin-1 status in glioma to chemosensitivity and oxidative stress. Biochimica et biophysica acta Sonstiges Gewinner des Nachwuchspreises „Proteinanalytik 2011“ der Arbeitstagung 2011 „Mikromethoden in der Proteinbiochemie“ Reisestipendium der Deutschen Gesellschaft für Proteomforschung für die „Proteomic Summer School 2011“ 142 Anhang C C. Lebenslauf Persönliche Daten Name: Anja Stefanski Anschrift: Düngelstr.25 44623 Herne Geburtsdatum: 03.01.1982 Geburtsort : St. Avold (Frankreich) Staatsangehörigkeit: deutsch Familienstand: verheiratet Schulische Ausbildung 08/1988 – 12/1990 Volksschule Nürnberg, Holzgartenstraße in Nürnberg 01/1991 – 07/1992 Grundschule Am Busch in Castrop-Rauxel 08/1992 – 07/1997 Ernst-Barlach-Gymnasium in Castrop-Rauxel 08/1997 – 06/2002 Pestalozzi-Gymnasium in Herne Abschluss: allgemeine Hochschulreife Studium 09/2002 – 04/2008 Ruhr-Universität Bochum Studienfach: Biochemie Abschluss: Master of Science 08/2008 –12/ 2014 Promotion zum Thema „Proteomanalytische Charakterisierung des Glioblastoms im Hinblick auf das Langzeitüberleben“ Beruflicher Werdegang 08/2007 – 04/2008 Studentische Hilfskraft am Medizinischen Proteom-Center, AG Neuroproteomics an der Ruhr-Universität Bochum 07/2008 – 12/2011 Wissenschaftliche Mitarbeiterin am Medizinischen Proteom-Center, AG Neuroproteomics an der Ruhr-Universität Bochum seit 01/2012 Leiterin der Arbeitsgruppe „Quantitative Proteomics“ am Molecular Proteomics Laboratory an der Heinrich-Heine-Universität Düsseldorf 143 Anhang D D. Danksagung Mein erster Dank gilt meinem Doktorvater Herrn Prof. Dr. Helmut E. Meyer für die Überlassung des interessanten Themas, die hervorragende Infrastruktur während meiner Zeit am Medizinischen Proteom-Center sowie den hilfreichen Diskussionen im Rahmen der Laborseminare. Besonderer Dank gilt darüber hinaus Prof. Dr. Kai Stühler, der mich stets motiviert und inspiriert hat. Ich bin unendlich dankbar für Deine wissenschaftlichen Ratschläge, die vielen lehrreichen Diskussionen und Deine Unterstützung und Geduld während der gesamten Zeit meiner Arbeit. Prof. Dr. Christian Herrmann möchte ich für die Übernahme des Zweitgutachtens herzlich danken. Besonderer Dank geht auch an Eva Bruns für ihre großartige Unterstützung im Labor und (Klaus-) Gereon Poschmann für die vielen wertvollen Ratschläge und Hilfestellungen, nicht nur bei statistischen Problemen, aber natürlich auch an meine anderen Kollegen des Molecular Proteomics Laboratory, Daniel Waldera, Mareike Brocksieper, Katrin Nau, Nina Quednow, Marzena Malek sowie meinen ehemaligen Kollegen vom MPC. Ich bin mir bewusst, wie entscheidend das tolle Arbeitsumfeld und die gute Teamarbeit zu dieser Arbeit beigetragen haben. Dafür bin ich Euch wirklich sehr dankbar. Ein Dankeschön gilt auch allen Mitgliedern des Deutschen Gliomnetzes für die erfolgreiche Kooperation und die Bereitstellung des umfangreichen Probenmaterials sowie der Deutschen Krebshilfe für die Förderung dieses Projektes. Danken möchte ich auch all den Patienten, die durch Ihre Einwilligung zu einer Beteiligung an dieser Studie diese Arbeit überhaupt erst möglich gemacht haben. Ich wünsche Ihnen und Ihren Familien alles Gute! Lieben Dank an meine Eltern und meine Geschwister. Euer Glaube an mich ist mein Halt und die Quelle meiner Kraft. Eine Familie wie Euch zu haben ist wunderbar! Bedanken möchte ich mich auch bei all meinen Freunden, aber besonders bei Sarah, Silvia, Ela, Annika, Anna, Andy, Thor, Kibar, Daniel und Felix für unendliche viele schöne Stunden, viel Spaß und die Gewissheit, dass richtig guten Freunden ein Doktortitel total egal ist. Ein letztes, besonders herzliches und liebes Dankeschön gilt Marcel Stefanski für seine bedingungslose Unterstützung und Zuneigung. Ich liebe Dich. 144 Anhang E E. Erklärung Hiermit bestätige ich, dass ich die Dissertation mit dem Titel: „Proteomanalytische Charakterisierung des Glioblastoms im Hinblick auf das Langzeitüberleben“ ohne unerlaubte Hilfe ausgeführt und an keiner anderen Universität zur Erlangung eines akademischen Grades eingereicht habe. Die Stellen der Arbeit, die anderen Werken dem Wortlaut oder dem Sinne nach entnommen sind, wurden in jedem Fall unter Angabe der Quellen kenntlich gemacht. Dies gilt auch für die beigegebenen Zeichnungen, bildlichen Darstellungen, Skizzen und dergleichen. Bochum, den 05.12.2014 145