Empfehlungen Übelkeit und Erbrechen bei palliativen
Werbung

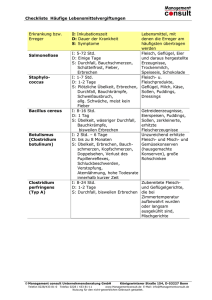
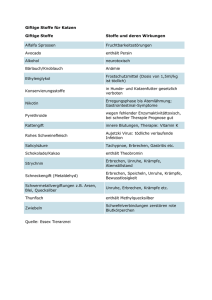
Klinik für Allgemeine Innere Medizin – Palliative Care Empfehlungen Übelkeit und Erbrechen bei palliativen Patienten Übelkeit (Nausea) und Erbrechen sind zwei eigenständige, oft gemeinsam auftretende Symptome bei Patienten mit fortgeschrittener Erkrankung: 40 bis 70% der Patienten mit fortgeschrittenem Karzinom leiden an diesen Symptomen, sie treten auch bei terminalen Lungenkrankheiten, Herzversagen und AIDS auf. Übelkeit wird häufiger beklagt als Erbrechen [1, 2]. Definition [1, 3] - Übelkeit: Unangenehmes subjektives Gefühl bis hin zum Gefühl von drohendem Erbrechen. Chronische Übelkeit bei Dauer von über ein bis zwei Wochen. Erbrechen: reflektorische Entleerung von Mageninhalt durch den Mund. Dem unmittelbaren Erbrechen geht meistens ein tiefer Atemzug voraus, die Glottis schließt sich; Erbrechen entsteht durch Relaxation von distalem Oesophagusspincter, Magen und Pylorus, vermehrte duodenale Motilität, kräftige Bauchpresse und Zwerchfelldruck Häufig begleitet von vegetativen Begleitsymptomen wie Blässe, Tachykardie, Blutdruckabfall, kalter Schweiss, Speichelfluss, unwillkürlichem Stuhl- und/ oder Urinabgang. Ätiologie [3-5] - - Häufig liegen mehrere Ursachen für Übelkeit und Erbrechen vor, dennoch kann oft eine Hauptursache identifiziert werden: · gastrointestinal bedingt (mangelnde Mundhygiene, Pilzinfektion, gastrale Stase, gastrale Irritation, Magen-/Duodenalulcus, Motilitätsstörung, Obstipation, Obstruktion) · biochemische Veränderungen (Medikamente, Toxine, metabolische Veränderungen, Infektionen) · erhöhter intrakranieller Druck · vestibuläre Veränderungen · psychisch bedingt (Angst, antizipatorisch, Aufregung, Schmerzen, Erschöpfung, Ekel). Übelkeit und Erbrechen werden über zwei Zentren im Hirnstamm geregelt: die Chemorezeptortriggerzone (CTZ) und das Brechzentrum. · Die CTZ wird durch biochemische Veränderungen erregt. · Das Brechzentrum wird aktiviert durch die CTZ, durch höhere Zentren in der Hirnrinde, durch gastrointestinale Veränderungen über den N. vagus oder durch den Vestibularapparat. · Vom Brechzentrum aus wird der Brechreflex ausgelöst. Klinik/ Symptome/ Auswirkungen [1, 3, 4, 6] Je nach Ursache typische klinische Merkmale: - gastrointestinal bedingt: Bei gastraler Stase und Irritation vorwiegende intermittierende Übelkeit, Verstärkung durch Essen,verbunden mit Völlegefühl. Erleichterung durch Erbrechen. Erbrochenes enthält Unverdautes. Bei inkompletter Obstruktion intermittierend Übelkeit und Erbrechen, u. U. Kolikschmerz. Bei kompletter Obstruktion permanent Übelkeit und Erbrechen, Koliken und Schmerzen. - biochemische Veränderungen:Vorwiegend konstante, oft schlimme Übelkeit, Verstärkung beim Anblick oder Geruch von Speisen. Wenig Linderung durch Erbrechen. - erhöhter intracranieller Druck: konstant Übelkeit und Erbrechen, morgens schlimmer. - vestibuläre Veränderungen: intermittierend Übelkeit und Erbrechen, Verstärkung bei Kopfbewegungen und Bewegung. psychisch bedingt: intermittierend Übelkeit und Erbrechen. Auswirkungen: - Bei Übelkeit häufig Appetitlosigkeit und Gewichtsverlust. - Bei wiederholtem Erbrechen erschwerte bis unmögliche Nahrungsaufnahme. Datei Empfehlung PC Übelkeit/Erbrechen Autoren I. Schaefer Version 1 vom 04.02.2010 Ersetzt Version vom Freigabe J. Bükki Seite 1 von 5 Klinik für Allgemeine Innere Medizin – Palliative Care - Schmerzen durch Würgen - Erschöpfung - Häufig Mundgeruch als Begleitsymptom. Komplikationen: - Mangelernährung, Anorexie/Kachexie (siehe Empfehlung AKS) - Bei rezidivierendem Erbrechen Dehydratation, Elektrolytentgleisungen, unsichere Medikamentenwirkung, Ösophagitis, Mallory-Weiss-Syndrom. - Aspiration - Sinkende Compliance, Therapieablehnung, Therapieabbruch Übelkeit und Erbrechen erzeugen Stress für Patienten und Familien, sie haben erheblichen Einfluss auf die Lebensqualität: erlebter Kontrollverlust, Peinlichkeit, Verzweiflung, Angst zu Verhungern, Ekelgefühle, sozialer Rückzug. Diagnostik [1-3] Anamnese: - Was liegt vor: Übelkeit und/oder Erbrechen? (Differentialdiagnose Regurgitation) - Zeitpunkt des Beginns? Wann, zu welchen Tages-/Nachtzeiten? Wie oft in 24 Stunden? Dauer? - Messung der Intensität der Übelkeit mit VAS - Aussehen, Art, Farbe, Geruch und Menge des Erbrochenen (Galle, Unverdautes, Schleim, Blut, Stuhl)? - Ursächliche, verstärkende, lindernde Faktoren? - Begleitende Symptome, z. B. Durst, Schläfrigkeit (Hyperkalzämie?), Obstipation, Kopfschmerzen (Hirndruck?), Angst, Schmerzen - Starkes Husten als Auslöser von Erbrechen? - Medikamente - Welche Bedeutung haben Übelkeit und Erbrechen für den Patienten und für die Angehörigen? Klinische Untersuchung: - Mundhöhle (Soor?), Abdomen (Darmgeräusche? Aszites?), Neurologie - Fieber - Labor: je nach Situation Na, Ca, Harnstoff, Krea, Leberenzyme, CRP, Urinbakteriologie Apparative Diagnostik je nach Situation, z. B. bei Verdacht auf Ileus Therapeutische Massnahmen [2, 3, 5, 6] Ziel ist die deutliche Linderung der Übelkeit und der Frequenz des Erbrechens. Kausale Behandlung - Wenn möglich, kausale Behandlung der Übelkeit und Erbrechen auslösenden Ursachen: Ulcus, Obstipation (siehe Empfehlung Obstipation), Obstruktion (siehe Empfehlung Obstruktion), Schmerzen (siehe Empfehlung Schmerztherapie), Elektrolytstörungen, Infektion, erhöhter Hirndruck, Husten, Angst. - Absetzen verzichtbarer Medikamente. - Wenn eine kausale Behandlung nicht möglich ist, Dauertherapie mit Antiemetikum. - Prophylaxe vor Massnahmen und bei Medikamenten, die Übelkeit verursachen könnten. Zu Beginn einer Opioidtherapie klagen ca. 30% der Patienten über Übelkeit, diese hält ungefähr 2 Wochen an, so dass dann die Antiemetika abgesetzt werden können. Symptomatische medikamentöse Behandlung [4-8] - Regelmässige Gabe eines Antiemetikums plus Bedarfsmedikation. Engmaschige Evaluation. - Orale Gabe ist nur sinnvoll zur Vorbeugung von Übelkeit oder bei leichter Übelkeit. Die subkutane Applikation ist zu bevorzugen. Eine intravenöse Verabreichung wird nur gewählt, wenn die subkutane kontraindiziert ist (z. B. generalisierte Ödeme, schwere Gerinnungsstörungen), oder wenn aus anderen Gründen ein intravenöser Zugang besteht. - Die Wahl des Antiemetikums richtet sich nach der Ursache von Übelkeit und Erbrechen und dem Datei Empfehlung PC Übelkeit/Erbrechen Autoren I. Schaefer Version 1 vom 04.02.2010 Ersetzt Version vom Freigabe J. Bükki Seite 2 von 5 Klinik für Allgemeine Innere Medizin – Palliative Care - Wirkmechanismus des Antiemetikums. Die meisten Medikamente wirken über die Blockade von Neurotransmittern an verschiedenen Rezeptoren im Gastrointestinaltrakt, in der CTZ und im Brechzentrum. Die Kombination von Antiemetika, die den gleichen Rezeptor blockieren, sollte vermieden werden wegen Verstärkung der Nebenwirkungen. Wird mehr als ein Antiemetikum benötigt, sollte eine Kombination von Medikamenten mit unterschiedlichen Wirkungen verwendet werden. Antiemetika Wirkgruppe Wirkstoff (Handelsname) [3, 6-8] Indikation, NW Empfohlene Dosierung für Erwachsene Kontraindikationen und Nebenwirkungen beachten Anpassung der Dosierung nach Wirkung Prokinetika: verminderte Peristaltik (motilitätsfördernde Wirkung). Cave: Keine Prokinetika bei kompletter Obstruktion! Alternative: Haldol®. Metoclopramid (Paspertin®, Primperan®) 1 10 mg po oder sc alle 4-6h, Reserve 10 mg (max. stündl.) 40-120 mg sc/24h als Dauerinfusion opioidinduzierte Übelkeit (zentrale Wirkung auf CTZ) NW: extrapyramidale Störungen Domperidon (Motilium®) 10-20 mg po 3-4 x tgl.vor Mahlzeiten motilitätsfördernde Wirkung auf Ösophagus, Magen und Duodenum beschränkt! wirkt nicht bei opioidinduzierter Übelkeit (keine zentrale Wirkung auf CTZ) keine parenterale Applikationsform Neuroleptika: biochemische Ursachen (Wirkung auf CTZ, keine prokinetische Wirkung) Haloperidol (Haldol®) 0.5-1 mg po oder sc alle 8h 3-10 mg sc/24h als Dauerinfusion Alternative zu Metoclopramid bei opioidinduzierter Übelkeit NW: extrapyramidale Störungen Chlorpromazin (Chlorazin®) 6.25-12.5 mg po oder iv, max. alle 8h wirkt anxiolytisch NW: stark sedierend Levomepromazin (Nozinan®) 1-5 mg po (Tropfen) alle 12h 5-10 mg sc/24h als Dauerinfusion breite antiemetische Wirkung, Blockade an mehreren Rezeptoren, wirkt zusätzlich im Brechzentrum NW: sedierend Antihistaminika: vestibuläre Ursachen, erhöhter intrakranieller Druck (Wirkung am Brechzentrum) Dimenhydrinat (Antemin®, Trawell®) 2 50 mg po alle 6-8h keine parenterale Applikationsform NW: leicht sedierend Steroide: zentrale antiemetische Wirkung im zerebralen Kortex, anti-ödematöse Wirkung Dexamethason (Fortecortin®) 2-8 mg po, sc oder iv, max. alle 8h 1 2 gut in Kombination mit anderen Antiemetika chemotherapie-induzierte Übelkeit abschwellende Wirkung bei erhöhtem intrakranieller Druck, Ödemreduktion bei Darmobstruktion Im Inselspital nur Primperan® erhältlich. Muss mit dem Formular „Arzneimittel ausserhalb der Arzneimittelliste“bestellt werden. Datei Empfehlung PC Übelkeit/Erbrechen Autoren I. Schaefer Version 1 vom 04.02.2010 Ersetzt Version vom Freigabe J. Bükki Seite 3 von 5 Klinik für Allgemeine Innere Medizin – Palliative Care Benzodiazepine: Co-Therapeutika, keine direkte antiemetische Wirkung Lorazepam (Temesta®) 0.5-2 mg po, max. alle 8h Midazolam (Dormicum®) 3.75-7.5 mg po oder 0.5-1 mg sc/iv bei Angst, Stress als Auslöser von Übelkeit und Erbrechen Prophylaxe von antizipatorischem Erbrechen anxiolytische, distanzierende, sedierende Wirkung 5-HT3-Blocker: Übelkeit und Erbrechen bei Chemotherapie und abdomineller Radiotherapie Ondansetron (Zofran®) evtl. wirksam bei nicht beherrschbarer Übelkeit und Tropisetron (Navoban®) Erbrechen, keine generelle Indikation in palliativer Situation! NW: Obstipation, Kopfschmerzen. Teuer Neurokinin-1-Rezeptorantagonist: Übelkeit und Erbrechen bei hoch emetogener Chemotherapie Aprepitant (Emend®) derzeit keine Indikation in palliativer Situation Massnahmen gegen Übelkeit und Erbrechen bei Darmobstruktion: (siehe Empfehlung Obstruktion). Symptomatische nicht-medikamentöse Behandlung, Aspekte der Betreuung und Pflege [3-6] - - - Bei starkem therapierefraktärem Erbrechen kann eine nasale Magensonde kurzfristig sinnvoll sein. Bei längerfristiger Entlastung PEG-Einlage überprüfen. Vor- und Nachteile für Patienten sorgfältig abwägen [4, 6]. Patient und Angehörige bei der Ursachenabklärung von Übelkeit und Erbrechen einbeziehen. Sicherstellen, dass Patient verordnete Antiemetika in der richtigen Applikationsform erhält. Nahrungsaufnahme der Situation und den Wünschen des Patienten anpassen, häufig kleinere Mahlzeiten, häufig Bevorzugung kalter Speisen, süsse, fette, stark gewürzte und salzige Speisen werden häufig schlecht vertragen, Wunschkost, kohlensäurearme Getränke, Essen ohne Erfolgsdruck in für Patienten angenehmer Atmosphäre. Ernährungsberatung einschalten (siehe KET) Gut gelüftetes Patientenzimmer, Düfte und Gerüche reduzieren bzw. ausschalten (z. B. Blumen, Parfum, Zigarettenrauch, Essensgeruch), evtl. ist ein Einzelzimmer notwendig. Aromadüfte nur nach individueller Patientenpräferenz einsetzen (siehe Standard Aetherische Öle in der Pflege). Ablenkung anbieten, z. B. Musik, Lesen, Malen, TV Nierenschale, Zellstoff in Reichweite, aber nicht ständig im Blickfeld des Patienten. Gefühle, Befindlichkeit und Sorgen des Patienten und der Angehörigen ernst nehmen und darauf eingehen, Gespräch anbieten. Eigene Ekelgefühle akzeptieren und im Team ansprechen. Hilfestellung beim Erbrechen: - Dasein, beruhigen, akzeptieren, wenn Patient allein sein will. - Kopfteil höher stellen, Seitenlage bei somnolenten Patienten, sofern keine Kontraindikation - Nach dem Erbrechen: Erbrochenes rasch entfernen, sorgfältige Mundpflege (siehe Pflegestandard Mundpflege), Hände und Gesicht erfrischen, b. Bed. Wäschewechsel, lüften - Für Ruhe sorgen, nach dem Erbrechen folgt oft eine Phase der Erschöpfung. Komplementäre Massnahmen: - Die wissenschaftliche Evidence für verhaltenstherpeutische und komplementäre Massnahmen ist limitiert, Erfahrungen liegen vorwiegend für chemotherapie-induzierte Übelkeit und Erbrechen vor, nicht jedoch für palliative Situationen. Entspannungsübungen, z. B. progressive Muskelentspannung, Imaginationsübungen, Massagen, Fussmassage, Akupunktur und Akupressur können wirksam sein [4]. Datei Empfehlung PC Übelkeit/Erbrechen Autoren I. Schaefer Version 1 vom 04.02.2010 Ersetzt Version vom Freigabe J. Bükki Seite 4 von 5 Klinik für Allgemeine Innere Medizin – Palliative Care Mögliche Pflegediagnosen [9] Übelkeit Machtlosigkeit Gefahr eines Flüssigkeitsdefizits Mangelernährung Aspirationsgefahr Angst Erschöpfung Soziale Isolation Literatur 1. 2. 3. 4. 5. 6. 7. 8. 9. Gudat, H., et al., Bigorio 2003 Nausea. palliative-ch, 2006(3): p. 45-48. Wood, G.J., et al., Management of intractable nausea and vomiting in patients at the end of life - " I was feeling nauseous all of the time ... nothing was working". Jama-Journal Of The American Medical Association, 2007. 298(10): p. 1196-1207. Bausewein, C., S. Roller, and R. Voltz, Leitfaden Palliativmedizin - Palliative Care. 3 ed. 2007, München: Elsevier. 392-393. Glare, P.A., et al., Treatment of Nausea and Vomiting in Terminally Ill Cancer Patients. Drugs, 2008. 68(18): p. 2575-2590. Mannix, K., Palliation of nausea and vomiting in malignancy. Clinical Medicine, 2006. 6(2): p. 144147. Neuenschwander, H., Palliativmedizin. 2 ed. 2006, Bern: Krebsliga Schweiz. 43-48. Bausewein, C., et al., eds. Arzneimitteltherapie in der Palliativmedizin. 2005, Urban & Fischer: München. Documed AG, Arzneimittel-Kompendium der Schweiz® 2009, Documed AG: Basel. NANDA-International, NANDA-Pflegediagnosen. 2005, Bern: Huber. Anmerkungen Alle Personenbezeichnungen gelten sowohl für männliche wie auch weibliche Personen. Diese Übersicht wurde mit aller Sorgfalt zusammengestellt. Für die Vollständigkeit und Richtigkeit der Angaben können die Autoren trotzdem keine Gewähr übernehmen. In der Palliative Care weichen Indikation, Dosierung und Applikationsform gegebenenfalls von der Zulassung (siehe Fachinformation) ab. Datei Empfehlung PC Übelkeit/Erbrechen Autoren I. Schaefer Version 1 vom 04.02.2010 Ersetzt Version vom Freigabe J. Bükki Seite 5 von 5