Basis-Reanimation durch Rettungsdienstpersonal
Werbung
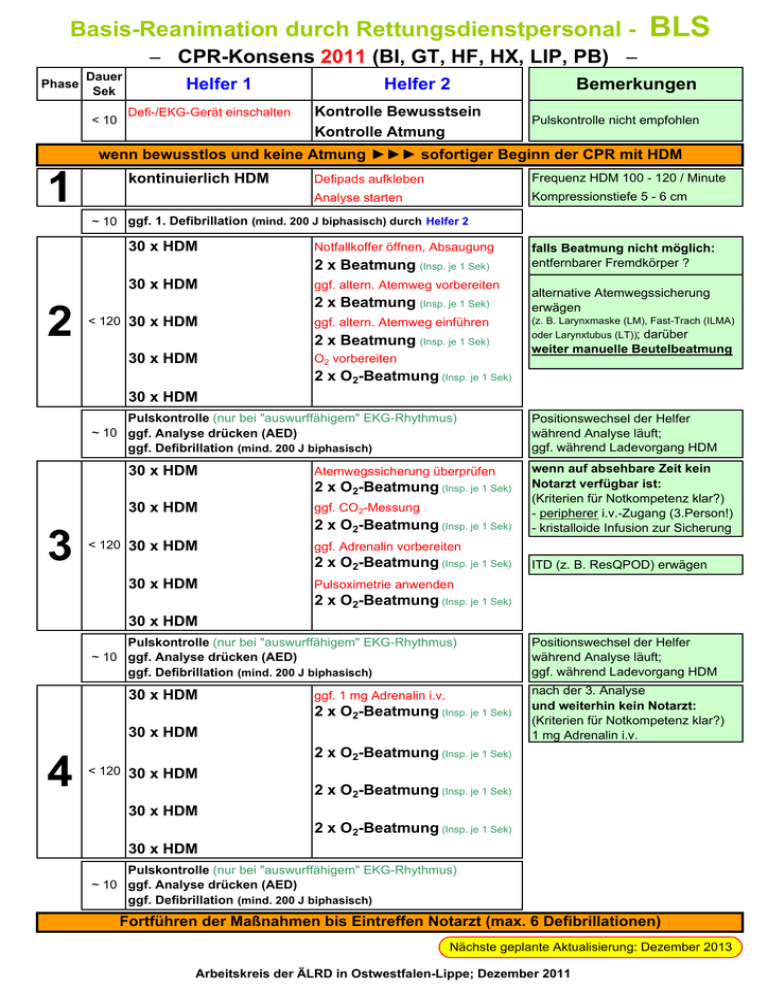
Basis-Reanimation durch Rettungsdienstpersonal - BLS − CPR-Konsens 2011 (BI, GT, HF, HX, LIP, PB) − Phase Dauer Sek Helfer 1 Defi-/EKG-Gerät einschalten < 10 Helfer 2 Kontrolle Bewusstsein Kontrolle Atmung Bemerkungen Pulskontrolle nicht empfohlen wenn bewusstlos und keine Atmung ►►► sofortiger Beginn der CPR mit HDM 1 kontinuierlich HDM Defipads aufkleben Frequenz HDM 100 - 120 / Minute Analyse starten Kompressionstiefe 5 - 6 cm ~ 10 ggf. 1. Defibrillation (mind. 200 J biphasisch) durch Helfer 2 30 x HDM Notfallkoffer öffnen, Absaugung 2 x Beatmung (Insp. je 1 Sek) 30 x HDM 2 ggf. altern. Atemweg vorbereiten 2 x Beatmung (Insp. je 1 Sek) < 120 30 x HDM ggf. altern. Atemweg einführen 30 x HDM O2 vorbereiten 2 x Beatmung (Insp. je 1 Sek) falls Beatmung nicht möglich: entfernbarer Fremdkörper ? alternative Atemwegssicherung erwägen (z. B. Larynxmaske (LM), Fast-Trach (ILMA) oder Larynxtubus (LT)); darüber weiter manuelle Beutelbeatmung 2 x O2-Beatmung (Insp. je 1 Sek) 30 x HDM Pulskontrolle (nur bei "auswurffähigem" EKG-Rhythmus) ~ 10 ggf. Analyse drücken (AED) ggf. Defibrillation (mind. 200 J biphasisch) 30 x HDM Atemwegssicherung überprüfen 2 x O2-Beatmung (Insp. je 1 Sek) 30 x HDM 3 ggf. CO2-Messung 2 x O2-Beatmung (Insp. je 1 Sek) < 120 30 x HDM wenn auf absehbare Zeit kein Notarzt verfügbar ist: (Kriterien für Notkompetenz klar?) - peripherer i.v.-Zugang (3.Person!) - kristalloide Infusion zur Sicherung ggf. Adrenalin vorbereiten 2 x O2-Beatmung (Insp. je 1 Sek) 30 x HDM Positionswechsel der Helfer während Analyse läuft; ggf. während Ladevorgang HDM ITD (z. B. ResQPOD) erwägen Pulsoximetrie anwenden 2 x O2-Beatmung (Insp. je 1 Sek) 30 x HDM Pulskontrolle (nur bei "auswurffähigem" EKG-Rhythmus) ~ 10 ggf. Analyse drücken (AED) ggf. Defibrillation (mind. 200 J biphasisch) 30 x HDM ggf. 1 mg Adrenalin i.v. 2 x O2-Beatmung (Insp. je 1 Sek) 30 x HDM 4 Positionswechsel der Helfer während Analyse läuft; ggf. während Ladevorgang HDM nach der 3. Analyse und weiterhin kein Notarzt: (Kriterien für Notkompetenz klar?) 1 mg Adrenalin i.v. 2 x O2-Beatmung (Insp. je 1 Sek) < 120 30 x HDM 2 x O2-Beatmung (Insp. je 1 Sek) 30 x HDM 2 x O2-Beatmung (Insp. je 1 Sek) 30 x HDM Pulskontrolle (nur bei "auswurffähigem" EKG-Rhythmus) ~ 10 ggf. Analyse drücken (AED) ggf. Defibrillation (mind. 200 J biphasisch) Fortführen der Maßnahmen bis Eintreffen Notarzt (max. 6 Defibrillationen) Nächste geplante Aktualisierung: Dezember 2013 Arbeitskreis der ÄLRD in Ostwestfalen-Lippe; Dezember 2011 Basis-Reanimation durch Rettungsdienstpersonal - BLS − CPR-Konsens 2011 (BI, GT, HF, HX, LIP, PB) − Erläuterungen Der CPR-Konsens 2011 basiert auf den Leitlinien des ERC zur Cardiopulmonalen Reanimation vom 18.10.2010 Zyklus besteht aus einer Koppelung von 30 Kompressionen und 2 Beatmungen (1 x 30:2) Phase beschreibt den Zeitraum zwischen 2 Rhythmusanalysen "auswurffähiger" EKG-Rhythmus hierunter werden EKG-Rhythmen verstanden, die grundsätzlich eine Pumpleistung des Herzens bewirken können: 1. Sinusrhythmus (SR) 2. bradykarde und tachykarde Rhythmen mit schmalen Kammerkomplexen bei Frequenzen zwischen 30 und 200 Schlägen / Minute 3. bradykarde und tachykarde Rhythmen mit breiten Kammerkomplexen bei Frequenzen zwischen 30 und 150 Schlägen / Minute 4. Schrittmacherrhythmus mit elektrischer Antwort auf Impulse kontinuierliche HDM Herzdruckmassage hat die höchste Priorität Sie soll möglichst kontinuierlich umgesetzt werden und nur durch folgende zwingend erforderliche Maßnahmen unterbrochen werden: ⇒ Beatmung über Gesichtsmaske / alternative Atemwegssicherung (max. 5 Sek.) ⇒ Rhythmusanalyse des AED Wenn "Schock empfohlen": weiter HDM bis Ladevorgang abgeschlossen ⇒ Schockabgabe (unverzüglich) Positionswechsel Das ERC empfiehlt zur Vermeidung von erschöpfungsbedingt schlechterer HDM einen Positionswechsel der Helfer nach jeder Phase der Helfer 1 + 2 ITD "Impedance-Threshold-Device" (z. B. ResQPOD®): steigert während der Reanimation (Beatmung+HDM) den Blutfluss zum Herzen, indem es in der Dekompressionsphase durch Verhinderung des Lufteinstroms in die Lungen einen intrathorakalen Unterdruck und damit eine Sogwirkung auf das Blut erzeugt, was zu einer besseren Ventrikelfüllung mit besserem Auswurf führt. Autoren: Dr. H.-P. Milz B. Strickmann J. Blinde Dr. T. Jakob ÄLRD Stadt Bielefeld ÄLRD Kreis Gütersloh LRA Kreis Gütersloh ÄLRD Kreis Herford Dr. M. Gernhardt Dr. T. Dammann I. Christiansen Dr. A. Röper ÄLRD Kreis Höxter ÄLRD Kreis Lippe ÄLRD Kreis Paderborn ÄL FB Medizinische Fortbildung StiWL