Auge ultrakurz - WordPress.com
Werbung

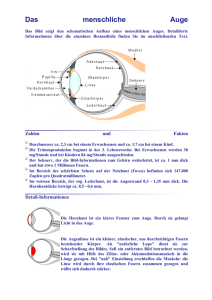
Augenheilkunde ultrakurz Das Wichtigste zur Ophtalmologie Michael Jelden 22. April 2015 Hier findet der geneigte Leser das Wichtigste – und nur das! – aus der Ophtamologie. Kommentare, Korrekturen, Addenda und alles was fehlt :-) bitte an [email protected]. Inhaltsverzeichnis I. Linse . . . . . . . . . . . . . . . . . . . 7 Glaskörper . . . . . . . . . . . . . . . 8 Anatomie, Terminologie und Methoden . . . . . . . . 2 Kennzahlen des Auges . . . . . . . . . 2 Glossar . . . . . . . . . . . . . . . . . 2 V. II. Übersicht über die Anatomie III. Erkrankungen des vorderen Augenabschnitts . . . . . . . Erkrankungen der hinteren Augenabschnitte . . . . . . 8 5 Netzhaut (Retina) . . . . . . . . . . . 8 Sehnerv (Nervus opticus) . 8 VII. Erkrankungen der Orbita . 9 Lederhaut (Sclera) . . . . . . . . . . . VIII. Ophtalmologische Manifestationen 6 systemischer Erkrankungen 6 am Auge . . . . . . . . . . . 10 Hornhaut (Cornea) . . . . . . . . . . . 6 Lider, Tränendrüse und ableitende Tränenwege . . . . . . . . . . . Bindehaut (Konjunktiva) und Tränenfilm . . . . . . . . . . . VI. 5 5 IX. IV. Erkrankungen der mitteleren Augenabschnitte Regenbogenhaut (Iris) . . . . . . . . . 7 7 Kinderophtalmologie . . . . 10 2 Auge Ultrakurz Teil I. Anatomie, Terminologie und Methoden Kennzahlen des Auges • • • • Länge des Auges: 23,5 mm Brechkraft der Hornhaut: 43 dpt Brechkraft der Linse: 19 dpt Gesamtbrechkraft: 65 dpt Glossar Akkomodation Brennpunktes. Veränderung der Linsenform durch den Ziliarmuskel zur Veränderung des Amblyopie Schwachsichtigkeit eines oder seltener beider Augen, aufgrund einer unzureichenden Entwicklung des Sehsystems mit Verminderung der Sehschärfe, die nicht oder nicht ausreichend durch organische Fehler erklärt werden kann und die auch bei optimaler optischer Korrektur fortbesteht Anisokorie Unterschiedliche Pupillenweite der Augen Fehlen der Linse (nicht angelegt oder Z.n. OP) Aphakie Blepharitis Lidentzündung (blepharon=Lid) Canthus Medialer oder lateraler Augenwinkel Choroidea Cornea Gefäßschicht zwischen Retina und Hornhaut, glasklar durchsichtig, wird durch Keratinozyten gebildet Dacryozystitis Entzündung des Tränensacks (der in der Nähe des medialen Canthus liegt). Ektropion Nach außen hängen des Lids (besonders des Unterlids) Entropion Wölbung des Lidrandes nach innen zur Konjunktiva hin. Wimpern können hier das Auge reizen. Fornix Treffpunkt der Konjunktiven von Lid und Sclera. 3 Auge Ultrakurz Fovea centralis Im Zentrum des sogenannten Gelben Flecks (Macula lutea) gelegene Einsenkung mit ca. 1,5 mm Durchmesser, Bereich des schärfsten Sehens der Netzhaut. Glaskörper Gelartige, durchsichtige Substanz, die das Auge ganz ausfüllt. Besteht aus Wasser und ca. 2% Hyaluronsäure und einem Netz von Kollagenfasern («1%). Hyperopie Auge zu kurz, braucht Sammellinse, Risiko erhöht für Engwinkelglaukom/Winkelblockglaukom, Iris bombata. Konjunktiven (Bindehaut) Schleimhaut, die die Orbita im vordere Augenabschnitt komplett auskleidet. Sie bedeckt das Lid von innen, zieht Tiefe der Augenhöhle und schlägt wieder nach vorn um, wo sie sich mit der Sclera. Laser in der Augenheilkunde • Argon-Laser: Koagulativer Laser, z. B. zum Verschweißen. • Excimerlaser :193 nm Wellenlänge. • YAG-Laser: Für Löcher oder gegen den „Nach-Star“ nach einer Katarakt-OP. Macula lutea Bereich der menschlichen Netzhaut mit der größten Dichte von Sehzellen, liegt in der Mitte der Retina temporal der Sehnervenpapille. Fundus Der Anteil der Retina, der durch das Ophtalmoskop sichtbar ist. Keratokonus Kegelartige Vorwölbung der Cornea. Limbus Ringförmige Begrenzung zwischen Cornea und Sklera. Hier finden sich Limbusstammzellen, aus denen sich die Cornea regenerieren kann. Meiboom-Drüsen Talgdrüsen am Rand der Augenlider Miotikum carpin) Medikament zur Verengung der Pupille (Parasympatikomimetika, z. B. Pilo- Mydriatikum Medikament zur Erweiterung der Pupille (Sympatikomimetika oder Parasympatiolytika, z. B. Atropin, Cyclopentolat). Augentropfen bleiben in ihrer Wirkung nicht auf das getropfte Auge beschränkt, sondern können sich stark systemisch auswirken (z. B. Cyclopentolat)! Myopie Auge zu lang, braucht Streulinse, Risiko erhöht für Offenwinkelglaukom, die Retinaablösung verläuft äquatorial. Nahpunkt Brennpunkt bei größtmöglicher Akkomodation Nanophthalmus Flache Vorderkammer 4 Auge Ultrakurz Papillitis Entzündung der Mündung des Nervus opticus Presbyopie Alters(-weit-)sichtigkeit durch Elastizitätsverlust der Linse Pterygium (conjunctivae) Meist dreieckige gefäßhaltige Gewebswucherung der Bindehaut, die im Bereich der Lidspalte beginnt und auf die Hornhaut übergreift. Ptosis Hängendes Lid. Bei Kindern unbedingt therapiebedürftig. Trochlearisparese macht keine Ptosis Refraktion Sehrinde Gesamtbrechkraft des Auges Area postrema „Swinging flashligh“Test Relative afferente Pupillenstörung - die beleuchtete Pupille wird groß. Test auch durchführbar bei verklebter Iris/Pupille. . .Achtung: Bei Katarakt trifft immer noch genug Licht auf die Retina, trotz getrübter Pupille. . .daher ist der Test auch bei Katarakt durchführbar und aussagekräftig! Sklera Lederhaut, „das weiße im Auge“, radialwärts von der Cornea abgehend umschließt sie den Augapfel vollständig (mit Ausnahme der Cornea). Unterhalb der Konjunktiven gelegen. Skotom Ausfall des Gesichtsfeldes oder herabgesetzte Sensibilität in einem Bereich oder Teilbereich des Gesichtsfeldes. Spaltlampe Optisches Untersuchungsgerät der Augenheilkunde, das Strukturen im Auge beleuchtet und vergößert. Strabismus Uvea idea. „Schielen“, beide Augen schauen in unterschiedliche Richtungen. Mittlere Augenhaut unterhalb der Sklera, besteht aus Iris, Ziliarkörper und Choro- Vitrektomie Entfernung des Glaskörpers Ziliarkörper (corpus ciliare) Abschnitt der mittleren Augenhaut, dient der Aufhängung der Linse und der Akkommodation und ist an der Produktion des Kammerwassers beteiligt. Auge Ultrakurz Teil II. Übersicht über die Anatomie Überblick über die Anatomie des Auges. (Quelle: Wikipedia.org, Wikimedia commons) Teil III. Erkrankungen des vorderen Augenabschnitts Lider, Tränendrüse und ableitende Tränenwege Gerstenkorn (Hordeolum) Eitrige Entzündung der Talgdrüsen am Ober- oder Unterlid. Meist Staph. aureus, seltener StreptokokkenTherapie: AB, trockene Wärme. Hagelkorn (Chalazion) Granulomatöse Entzündung der Meibom-Drüsen am Ober- oder Unterlid durch Verstopfung des Drüsenausführungsganges. Meist nicht verschieblich und schmerzlos. Chirurgische Exzision – wenn’s denn stört. Ab 40 Jahren ist die Exzision imperativ: Gefahr eines Karzinoms der Meibom-Drüsen! Die Schnitte müssen dabei senkrecht geführt werden, sonst Durchtrennung der Drüsenausführungsgänge. Tränenwegsstenose Während des ersten Lebensjahres kann eine Tränenwegsstenose noch durch Massieren normalisiert werden → sonst muß die Hasner’sche Klappe durchstoßen werden. 5 6 Auge Ultrakurz Bindehaut (Konjunktiva) und Tränenfilm Herpes zoster im Auge Ist meist schmerzfrei. Hutchinson-Zeichen an der Nase (Gefäße). Lederhaut (Sclera) Hyposphagma Blut in der Sklera bei Druckerhöhung, z. B. durch Pressen, Geburt, Kacken. „Rotes Auge“. Hornhaut (Cornea) Zur Diagnose von Hornhautverändrungen verwendet man die Spaltlampe. Keratokonus Munson-Zeichen = Kegel im Unterlid bei Abblick. Fuchs-Dystrophie Insuffizienz der Endothelzellen. Frühzeichen: Verdickung der DescemetMembran durch abnorme Endothelzellprodukte (= „Cornea guttata“). Keratokonjuktivitus epidemica Durch Adenoviren. Hochkontagiös, meldepflichtig. Ko.: Eintrübung der Cornea. Limbusstammzellen Stamzellen für Endothel- und Epithelzellen der Cornea, ausgehend vom Limbus corneae, der Übergangszone zwischen Hornhaut (Cornea) und Lederhaut (Sclera). Descemet-Membran (Lamina limitans posterior) Dickste Basalmembran im Körper, liegt zwischen Stroma und Endothel der Cornea und ist die Basalmembran des hinteren Hornhautepithels des Auges. Ulcus serpens Geschwür der Cornea mit starker ziliarer od. gemischter Injektion/Infiltration sowie Hypopyon, das am progredienten Rand in die noch intakte Cornea einwächst. Bei OPs an der Hornhaut Ein lockerer Faden ist das Schlimmste!!! Er führt zu Gefäßeinsprossungen. Ulcus corneae Meist durch Pseudomonas-Infektion! Therapie durch Amniontransplantation, dadurch Erneuerung der Limbusstamzellen. Akanthamöben sen. machen kreisförmige Herde, besonders gefährlich bei weichen Kontaktlin- Cornea verticillata (fadenförmige Leisten) Bei M. Fabry oder aber mögliche/seltene UAW auf Amiodaron 7 Auge Ultrakurz Descemetleisten (Haab’sche Striae) entstehen bei Zagengeburt Synechien (=Verklebungen) Vordere Synechien sind an der Cornea, hintere Synechien an Iris und Linsenepithel. Verätzungen Spül mir das Lid noch einmal! Hornhautspende 25% in D haben einen Organspendeausweis (2013). Die Hornhautspende ist bis zu 72 h post mortem möglich. Voroperationen sind kein Ausschlusskriterium, Myopie oder Hyperopie auch nicht! Teil IV. Erkrankungen der mitteleren Augenabschnitte Regenbogenhaut (Iris) Iritis Reizmiosis. DD zu Konjunktivitis: Entzündungszellen am Cornea-Epithel sind in der Spaltlampe sichtbar (=innere Entzündung des Auges) Hypopyon Eiteransammlung in der Vorderkammer des Auges mit Spiegelbildung. Hyphäma Blut in der Vorderkammer mit Spiegelbildung. Rubeosis Iridis Prof. Seitz spricht: „Schlimmes Zeichen, zeigt bevorstehenden Tod des Auges an...!“. Als Folgeerkrankung bei proliferativer diabetischer Retinopathie (PDR) ist sie ein Indikator für Blutungen aus brüchigen Gefässneubildungen. Anisokorie muss man immer abklären! Linse Kindlicher (=angeborener) Katarakt Wichtige behandelbare Ursache von Erblindung. OP möglichst vor 8. Lebenswoche, sonst entsteht ein irreversibler Nystagmus. Katarakt Häufigste Ursache für Erblindung in der „3. Welt“. Künstlichen Linse Zur Berechnung der Stärke einer künstlichen Linse braucht man als Werte die Augenlänge und die Brechkraft der Cornea. 8 Auge Ultrakurz Glaskörper Durch Adhäsion oder Abhebungen des Glaskörpers kann es zur Netzthautdegeneration kommen. Risikofaktor: Lakunen im Glaskörper/Glaskörperdegeneration (die auch durch Austrocknung/Exsikkose entstehen können). Glaskörperabhebungen führen aber meist nur zu Mouches volantes. Teil V. Erkrankungen der hinteren Augenabschnitte Netzhaut (Retina) Cotton-wool Herde Weiße, unscharf begrenzte Ablagerungen am Augengrund bei Zentralvenenverschluss = Mikroinfarkte. Treten auf bei D.m. oder Hypertonus, aber auch bei Eklampsie oder Präeklampsie. Netzhautablösung Gittrige Degenerationen werden gelasert. Proliferative diabetische Retinopathie (PDR) Rubeosis iridis (verstärkte Proliferation der Blutgefäße der Iris und des Augenkammerwinkels) als Folgeerkrankung der PDR ist ein Indikator für Blutungen aus brüchigen Gefässneubildungen. Altersbedingte Makuladegeneration Es gibt zwei Typen: Trocken (atrophisch) oder feucht (exsudativ oder neovaskulär). • Trocken: Visusverschlechterung langsam progredient. „Geographische AMD“, man kann eigentlich nichts machen. Schlecht. • Feucht: Schnelle Visusabnahme. Therapierbar mit VEGF-Inhibitoren. (1 ). Besser. • Trockene AMD kann in feuchte AMD übergehen... Immerhin! Zentralarterienverschluss Kirschroter Fleck, plötzliche einseitige Erblindung. Zentralvenenverschluss Subakuter Visusabfall. Ausgedehnte punkt- oder streifenförmige retinale Einblutungen, geschlängelte, dilatierte Venen. Evtl. Papillenödem, Cotton-wool Herde, Netzhautödem, Neovaskularisationen. Teil VI. Sehnerv (Nervus opticus) Läsionen der Sehbahn sollte man sich nochmal anschauen! 1 VEGF: Vascular Endothelial Growth Factor 9 Auge Ultrakurz Glaukom Häufigste Ursache für Erblindung in der „1. Welt“ (Zweithäufigste Ursache in der 1. Welt: Diabetes mellitus, Katarakt: Häufigste Ursache in der „3. Welt“) Augendruck Fehler, die man beim Messen machen kann: Zu viel Druck! Goldstandard ist die Messung nach Goldmann Glaukom Beim Glaukom kann man ein (bogenförmiges) Bjerrum-Skotom bekommen. Ein Augendruck von 18 mmHg schließt ein Glaukom nicht aus. Glaukomdiagnostik Palpation, Papille anschauen und Gesichtsfeld überprüfen. Fluoreszenzangiografie gehört nicht zur Glaukom Diagnostik Akutes Winkelblockglaukom Notfall! Augendruck ca. 50 mmHg. Symptome: Übelkeit, Erbrechen, Bauchweh, erhöhte Lichtempfindlichkeit. Hartes Auge, flache Vorderkammer (Nanophthalmus). Durch hohen Druck entsteht Optikusatrophie und dadurch ab 6 Stunden irreversible Blindheit. Sofortmedikation: Pilocarpin (=Miotikum). Glaukomtherapie (bes. Carboanhydrasehemmer. z. B. Azetazolamid) bei Glaukom macht Hypokaliämie. Auf Dauer kein Atropin! Primär chronisches Offenwinkelglaukom Häufigste Glaukomform durch Abflussstörung im Trabekelmaschenwerk. Als operative Therapie des Glaukoms phylaktische Iridektomie. Trabekulektomie=Gitterkissenoperation und Pro- Bitemporale Hemianopsie durch Hypophysenadenom, homonyme Hemianopsie z. B. bei Schlaganfall Stauungspapille Bei erhöhtem Hirndruck. Vergrößerter blinder Fleck in der Perimetrie. Teil VII. Erkrankungen der Orbita Orbitaphlegmone kann zur Blindheit führen (häufigste Ursache: Sinusitis, Komplikationen: Sinusthrombosen, Meningitis, Sepsis, Therapie: i.v. Antibiose) Präseptale Zellulitis ist eine periorbitale (präseptale) Infektion, die häufig im Zusammenhang mit Atemwegserkrankungen steht. Sie ist im Gegensatz zur Orbitaphlegmone meist harmlos, kann aber bei Kleinkindern mit einer Orbitaphlegmone verwechselt werden. 10 Auge Ultrakurz Exophthalmus mit Visusverlust (Sehstörungen, Stellungsabweichung oder Motilitätsstörungen): Sofortige Notfallüberweisung! Teil VIII. Ophtalmologische Manifestationen systemischer Erkrankungen am Auge Arteriitis temporalis (M. Horton) Granulomatöse Entzündung, Riesenzellen. Sofort systemische Cortisongabe z. B. 1000mg. Stauungspapille Bei erhöhtem Hirndruck. Vergrößerter blinder Fleck in der Perimetrie. Diabetiker Müssen einmal im Jahr zum Augenarzt. Bei Retinadefekten zweimal pro Jahr, bei z. n. OP alle 3 Monate. Bei Endokarditis finden sich Roth-Spots am Augenhintergrund. Allgemein gilt Ab 40 Jahren sollte jeder regelmäßig zum Augenarzt gehen: Druckmessung, Sehnerv-Inspektion, Gesichtsfeld, Durchblutung. Teil IX. Kinderophtalmologie Hier finden sich z. T. Wiederholungen aus den anderen Abschnitten Operative Eingiffe Bei Kindern soll ein operativer Eingriff immer so früh wie möglich erfolgen, sonst sind die Schäden irreversibel! Kindliche Schwachsichtigkeit (Amblyopie) kommt zustande z. B. durch einseitige Hyperopie, einseitige Myopie, Ptosis, Strabismus, Trübung der brechenden Medien etc. Muss man korrigieren vor dem 7. LJ, denn die Reize an der Fovea sind der wichtigste Faktor für die Entwicklung des Auges. Bei kleinem Schielwinkel ist die Amblyopiegefahr besonders groß. Therapie: Refraktionsausgleich, Okklusion des „guten“ Auges. Amblyopieprophylaxe vor dem 7. Lebensjahr Konjunktivitis beim Neugeborenen Meist Infektionen durch Gonokokken (1.-3. Tag) oder Chlamydien (8.-12. Tag). Kindlicher (=angeborener) Katarakt Wichtige behandelbare Ursache von Erblindung. OP möglichst vor 8. Lebenswoche, sonst entsteht ein irreversibler Nystagmus. 11 Auge Ultrakurz Hypertonie ist der größte Risikofaktor für Amblyopie und für kindliche Sehstörungen Buphthalmus Kinder mit Buphthalmus („schöne große Augen“): Haben Haab’sche Leisten (=Narben) in der Descemet-Membran und eine trübe Hornhaut, sind blendungsempfindlich! Therapie: Rasche drucksenkende OP notwendig. Buphtalmus bedeutet nicht unbedingt Hyperopie Leukokorie bei Kindern ist lebensbedrohlich und ein absoluter Notfall!!!