Herunterladen
Werbung

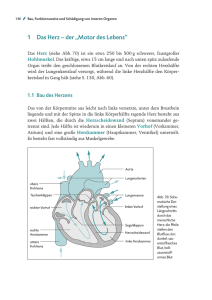
Herz- Kreislauf- und Blutphysiologie WS 2016/17 Dr. Heike Kliem [email protected] Herzkreislaufsystem Herz und Kreislauf Das Herz der Säugetiere setzt sich aus zwei Teilen zusammen. Die rechte Herzhälfte, die das Blut durch den Kreislauf der Lunge pumpt (kleiner Kreislauf). Die linke Herzhälfte, die das Blut durch den restlichen Körper befördert (großer Kreislauf). Da der Gesamtgefäßwiderstand des Körperkreislaufs rund fünf mal größer ist als der des Lungenkreislaufs => Arbeitsaufwand Das Füllungs- und Schlagvolumen beider Herzkammern ist jedoch gleich (~ 70 ml). das Gesamtblutvolumen beträgt 7% (von 6 bis 8%) des Körpergewichtes (außer Katze 4% des Körpergewichtes) 80% davon im rechten Herzen im kleinen Kreislauf und in den Venen (Niederdrucksystem) die restlichen 20% befinden sich im arteriellen Hochdrucksystem des Kreislaufes Aortenbogen (Arcus aortae) Stamm (Truncus pulmonalis) 2x 4x Segelklappe Taschenklappe Taschenklappe Segelklappe Septum Die Funktionen des Herzens • Das Herz ist die zentrale Pumpstation im Blutkreislauf • Pumpwirkung wird durch rhythmisches Aufeinanderfolgen von Systole (Kontraktion) und Diastole (Erschlaffung) erreicht • Während der Diastole füllen sich die Kammern und die Vorhöfe mit Blut; während der Systole wird das Blut in die ableitendenden Gefäße gepumpt • Die Vorhofsystole geht der Kammersystole voraus • Die Herzklappen haben Ventilfunktion und leiten den Blutstrom • Die Herzschlagfrequenz von Tieren ist im wesentlichen abhängig von der Größe des Tiers. Das Herz des Blauwals etwa schlägt selbst bei Anstrengung nur 18 bis 20 mal in der Minute, das der Maus etwa 500 mal pro Minute. • Im fetalen Kreislauf liegen andere Strömungsverhältnisse vor als beim adulten Tier/Menschen. Übersicht über die fetalen Kreislaufverhältnisse Herzfrequenzen Herzzeitvolumen = Schlagvolumen x Schlagfrequenz Bei einer Ruhefrequenz von 70 Schlägen pro Minuten und einem Schlagvolumen von 70ml beträgt das Herzminutenvolumen 4,9 l (Bei der Frau ~4,5l beim Mann ~5,0l) Das Herz pumpt in Ruhe etwa das gesamte Blutvolumen des Körpers einmal pro Minute durch den Kreislauf, das sind etwa fünf Liter/min. Bei körperlicher Belastung kann die Pumpleistung etwa auf das Fünffache gesteigert werden, wobei sich der Sauerstoffbedarf entsprechend erhöht. Diese Steigerung wird durch eine Verdoppelung des Schlagvolumens und einer Steigerung der Herzfrequenz um den Faktor 2,5 erreicht. Die Herzfrequenz (Schläge/Minute) beträgt in Ruhe 50–80/min (bei Neugeborenen über 120–160) und kann unter Belastung bis 200/min ansteigen. Liegt ein zu langsamer Herzschlag vor (unter 60/min im Ruhezustand), wird von einer Bradykardie gesprochen; schlägt das Herz zu schnell (über 90/min im Ruhezustand), spricht man von Tachykardie. Einige Kennzahlen des Herzens (Durchschnittswerte beim Mensch) Länge / Gewicht Schlagvolumen HMV in Ruhe HMV bei großer Anstrengung Arbeit 15 cm / 300 -350 g / 0,5% des menschlichen Gewichtes 70 ml 4900 ml (4,9 Liter) 20.000 – 30.000 ml (20–30 Liter) 0,80 Joule pro Schlag (linke Kammer) => 5x 0,16 Joule pro Schlag (rechte Kammer) => 1x 100.000 Joule pro Tag (gesamt) Einige Kennzahlen des Herzens (Durchschnittswerte bei Nutztieren) Das menschlichen Herz Die Gestalt des Herzens gleicht einem gut faustgroßen, abgerundeten Kegel, dessen Spitze nach unten und etwas nach links vorne weist. Das Herz sitzt beim Menschen in der Regel leicht nach links versetzt hinter dem Brustbein, in seltenen Fällen nach rechts versetzt (die sogenannte Dextrokardie – Rechtsherzigkeit), meist bei einer spiegelverkehrter Organanordnung (Situs inversus). Das Herz liegt innerhalb des Herzbeutels (Perikard) im Mediastinum: Seitlich grenzen getrennt durch das Brustfell die linke und rechte Lunge an das Herz. Unten sitzt das Herz dem Zwerchfell auf, das mit dem Herzbeutel verwachsen ist. Oberhalb teilt sich die Luftröhre (Trachea) in die beiden Hauptbronchien (Bifurcatio tracheae), deren linker vom Aortenbogen überquert wird. Hinter dem linken Vorhof liegt in direktem Kontakt die Speiseröhre. Vor dem Herzen befindet sich das Brustbein (Sternum), im oberen Bereich liegt es vor den abgehenden großen Gefäßen. Zwischen Brustbein und Herz liegt der Thymus. Das Herz liegt also praktisch direkt hinter der vorderen Leibeswand in Höhe der zweiten bis fünften Rippe. Wandschichten des Herzens Das Herz liegt in bindegewebigen Herzbeutel (= Perikard, Pericardium fibrosum), der das Herz vollständig umschließt. Die untere Seite des Perikards ist mit dem Zwerchfell (Diaphragma) verwachsen, so dass die Bewegungen des Zwerchfells bei der Atmung auf das Herz übertragen werden. Die innerste Schicht des Herzbeutels (Pericardium serosum) schlägt am Abgang der großen Blutgefäße in das Epikard um, das dem Herzen direkt aufliegt. Zwischen Perikard und Epikard liegt dann ein mit 10–20 ml Flüssigkeit gefüllter kapillarer Spaltraum (Perikardhöhle), der reibungsarme Verschiebungen des Herzen im Herzbeutel ermöglicht. Unter dem Epikard befindet sich eine Fettschicht (Tela subepicardiaca), in der die Herzkranzgefäße (s. u.) verlaufen. Die dicke Muskelschicht (Myokard) besteht aus spezialisiertem Muskelgewebe, das nur im Herzen vorkommt. Die Innenräume werden vom Endokard ausgekleidet, das auch die Herzklappen bildet. Herzmuskel Herzbeutel Herzbeutel Gesundes Herz mit Herzbeutel Geöffneter Herzbeutel bei fibrinöser Herzbeutelentzündung z.B. nach Verschlucken eines spitzen Fremdkörpers beim Rind Verkalkung des Herzbeutels Panzerherz (Perikarditis constrictiva calcarea) © Charité: Berliner Medizinhistorisches Museum; Humboldt-Universität: HZK, Kabinette des Wissens Eröffneter Brustkorb mit Blick auf verkalkten Herzbeutel Herzmuskulatur • • • • Die Herzmuskulatur hat besondere Bauart = Hohlmuskel In mancher Hinsicht nimmt sie eine Mittelschicht zwischen glatter Muskulatur und Skelettmuskulatur ein (=> Vorlesung Muskelphysiologie) So besitzen die Herzmuskelfasern mittelständige Kerne wie die glatte Muskulatur und eine Querstreifung wie die Skelettmuskelfasern Zellen sind verzweigt und netzartig durch besondere Kittlinien (Glanzstreifen) miteinander verbunden Anpassung an dauerhafte Belastung (=> Sportlerherz) Auf dauerhafte wiederholte Belastung reagiert das Herz mit Hypertrophie der Muskulatur Ab ca. 500 g Herzgewicht Hypertrophie: Zunahme der Faserdicke und –länge ohne Zunahme der Faserzahl Hyperplasie: Zunahme der Faserzahl Risiko der Mangelversorgung, da Koronararterien nicht im gleichen Maße mitwachsen => Sauerstoffmangel Herzkranzgefäße Aus dem Anfangsteil der Aorta entspringen die Herzkranzgefäße (Koronararterien). Sie versorgen den Herzmuskel mit Blut. Die Herzkranzarterien sind so genannte „funktionelle Endarterien“. Dies bedeutet, dass eine einzelne Arterie zwar mit anderen Arterien verbunden ist (Anastomosen), dass diese Verbindungen jedoch zu schwach sind, um bei Mangelversorgung eine Durchblutung des Gewebes auf einem anderem Weg zu gewährleisten. Fällt also ein Arterie aufgrund einer Blockade oder einer anderen Störung aus, kommt es in dem von dieser Arterie versorgten Gebiet zu einem Absterben von Gewebe (=> Herzinfarkt) RCA: rechte Herzkranzgefäß LCA: Hauptast der linken Koronararterie RIVA: AST der über die Vorderwand des Herzenz verläuft RCX: Ast der seitlich an der linken Herzhälfte verläuft 5: 6: 9: 10: Hauptschlagader (Aorta) Lungenschlagader (Pulmonalarterie) obere Hohlvene untere Hohlvene Es gibt eine linke und eine rechte Koronararterie: RCA: rechte Herzkranzgefäß versorgt die rechte Herzhälfte. LCA: Hauptast der linken Koronararterie teilt sich in einen Ast auf, der über die Vorderwand des Herzens verläuft (RIVA), und einen Ast, der seitlich an der linken Herzhälfte verläuft (RCX). Das sauerstoffarme Blut aus dem Herzmuskel wird durch die Koronarvenen in den Sinus coronarius geleitet, der direkt in den rechten Vorhof mündet. Der Herzinfarkt oder Myokardinfarkt => gebräuchliche Abkürzung ist AMI (acute myocardial infarction). Absterben oder Gewebsuntergang (Infarkt) von Teilen des Herzmuskels (Myokard) auf Grund einer Durchblutungsstörung (Ischämie). Meist länger als 20 Minuten besteht. Leitsymptome: • plötzlich auftretender, mehr als 20 Minuten anhaltender und meist starker Schmerz im Brustbereich • Kann in Schultern, Arme, Unterkiefer und Oberbauch ausstrahlen • Schweißausbrüchen, Übelkeit und evtl. Erbrechen • allerdings treten bei etwa 25 % aller Herzinfarkte nur geringe oder keine Beschwerden auf. => Im Gegensatz zum Angina-Pecoris Anfall (Durchblutungsstörung auf einer Engstelle (= Stenose) eines Herzkranzgefäßes. ) kommt es beim Herzinfarkt immer zum kompletten Gewebsuntergang eines Teils des Herzmuskels, in den meisten Fällen durch Blutgerinnsel in einer arterioskelerotisch veränderten Engstelle eines Herzkranzgefäßes. => In der Akutphase eines Herzinfarktes treten häufig gefährliche Herzrhythmusstörungen auf. Auch kleinere Infarkte führen nicht selten über Kammerflimmern zum Sekundenherztod, etwa 30 % aller Todesfälle beim Herzinfarkt ereignen sich vor jeder Laienhilfe oder medizinischen Therapie. Mechanik der Herzaktion Abgesehen von der Herzmuskulatur, besteht das Wirbeltierherz zusätzlich aus einer bindegewebsartigen Platte (=> Herzskelett). Alle vier Klappen des Herzens befinden sich ungefähr in einer Ebene, der Ventilebene, und sind gemeinsam an einer Bindegewebsplatte, dem Herzskelett, aufgehängt. Das Herzskelett hat drei wichtige Funktionen: • Ansatz für die Muskulatur • Ansatz für die 4 Herzklappen (daher auch als Ventilebene bezeichnet) • Trennung von Vorhof- und Kammermuskulatur, um eine gleichzeitige Kontraktion zu verhindern. Das Herzskelett (die Ventilebene) ist ausschlaggebend für die Mechanik bei der Herzaktion: Aufgrund des Rückstoßes bei der Blutaustreibung ist die Herzspitze im Laufe des gesamten Herzzyklus relativ fixiert und bewegt sich kaum. Somit wird folglich bei einer Kontraktion der Kammermuskeln die Ventilebene nach unten in Richtung der Herzspitze gezogen. Die Mechanik des Herzens ist demnach ein „Heben und Senken der Ventilebene“. Herzkontraktion Während eines Herzzyklus füllen sich zunächst die Vorhöfe, während gleichzeitig die Kammern das Blut in die Arterien auswerfen. Wenn sich die Kammermuskulatur entspannt, öffnen sich die Segelklappen durch den Druckabfall in der Kammer und das Blut fließt aus den Vorhöfen hinein. Unterstützt wird dies durch ein Zusammenziehen der Vorhöfe (Vorhofsystole). Es folgt die Kammersystole: die Kammermuskulatur zieht sich zusammen, der Druck steigt an, die Segelklappen schließen sich und das Blut kann nur durch die nun geöffneten Taschenklappen in die Arterien ausströmen. Ein Rückfluss des Blutes aus den Arterien während der Entspannungsphase (Diastole) wird durch den Schluss der Taschenklappen verhindert. Die Strömungsrichtung wird also allein durch die Klappen bestimmt. Herzkontraktion Während eines Herzzyklus füllen sich zunächst die Vorhöfe, während gleichzeitig die Kammern das Blut in die Arterien auswerfen. Wenn sich die Kammermuskulatur entspannt, öffnen sich die Segelklappen durch den Druckabfall in der Kammer und das Blut fließt aus den Vorhöfen hinein. Unterstützt wird dies durch ein Zusammenziehen der Vorhöfe (Vorhofsystole). Es folgt die Kammersystole: die Kammermuskulatur zieht sich zusammen, der Druck steigt an, die Segelklappen schließen sich und das Blut kann nur durch die nun geöffneten Taschenklappen in die Arterien ausströmen. Ein Rückfluss des Blutes aus den Arterien während der Entspannungsphase (Diastole) wird durch den Schluss der Taschenklappen verhindert. Die Strömungsrichtung wird also allein durch die Klappen bestimmt. Herzkontraktion Animiertes Tutorial über Funktion des Herzens Während eines Herzzyklus füllen sich zunächst die Vorhöfe, www.tierkardiologie.lmu.de/studenten/herzkreislauf.html während gleichzeitig die Kammern das Blut in die Arterien auswerfen. Wenn sich die Kammermuskulatur entspannt, öffnen sich die Segelklappen durch den Druckabfall in der Kammer und das Blut fließt aus den Vorhöfen hinein. Unterstützt wird dies durch ein Zusammenziehen der Vorhöfe (Vorhofsystole). Es folgt die Kammersystole: die Kammermuskulatur zieht sich zusammen, der Druck steigt an, die Segelklappen schließen sich und das Blut kann nur durch die nun geöffneten Taschenklappen in die Arterien ausströmen. Ein Rückfluss des Blutes aus den Arterien während der Entspannungsphase (Diastole) wird durch den Schluss der Taschenklappen verhindert. Die Strömungsrichtung wird also allein durch die Klappen bestimmt. Pathophysiologie des Klappenmechanismus Ungenügende Öffnung der Klappen – Stenose Ungenügender Verschluß - Insuffizienzen Durch ungenügende oder zu starke Abdichtung der Kammern gegen die vor- oder nachgeschalteten Strukturen kommt es zu einer Erweiterung der Kammer oder zum Stau in den vorgeschalteten Kreislauf Beispiel: Pulmonalklappen-Stenose Kein ausreichender Auswurf von Blut aus den rechten Ventrikel in den Lungenkreislauf => Rückstau von Blut im rechten Ventrikel und in der rechten Vorkammer – dadurch Dilatation dieser Strukturen Verschlimmerung der unzureichenden Auswurfleistung Und Rückstau des Blutes in den venösen Teil des Körperkreislaufes Generalisierte Ödembildung Erregungsbildung und Reizleitung am Herzen Am Herzen gibt es zwei Typen von Herzmuskelfasern: Arbeitsmuskulatur (leistet die mechanische Pumparbeit) Fasern der Erregungsbildungs- und Reizleitungssystems (bilden die Grundlage für die Autonomie-/Autorhythmie des Herzens In den beiden Herzkammern gibt es ein Erregungsleitungssystem zur schnelleren Fortleitung, das aus spezialisierten Herzmuskelzellen besteht. Die Autonomie des Herzens ist streng hierarchisch gegliedert mit folgenden Anteilen: Sinusknoten Atrio-Ventrikularknoten (AV Knoten) Hissches Bündel (mit rechtem und linkem Tawara-Schenkel) Purkinje Fasern Erregungsleitungssystem Damit sich die elektrische Erregung, die für die Herzaktion verantwortlich ist, über das Herz ausbreiten kann, sind die einzelnen Herzmuskelzellen über Gap Junctions in ihren Zellmembranen miteinander verbunden => Ionenfluss. Dabei nimmt die Erregung im Sinusknoten zwischen oberer Hohlvene und rechtem Herzohr ihren Ursprung, breitet sich erst über beide Vorhöfe aus und erreicht dann über den AV-Knoten in der Ventilebene die Kammern. Die Ventilebene, in der auch die vier Herzklappen liegen, besteht aus Bindegewebe und ist bis auf den AV-Knoten für die elektrische Erregung undurchlässig. In den beiden Herzkammern gibt es ein Erregungsleitungssystem zur schnelleren Fortleitung, das aus spezialisierten Herzmuskelzellen besteht. Diese Zellen bilden vom AVKnoten ausgehend das His-Bündel, das sich in einen rechten und einen linken TawaraSchenkel für die rechte und die linke Kammer aufteilt. Der linke Tawara-Schenkel teilt sich in ein linkes vorderes und ein linkes hinteres Bündel. Die Endstrecke des Erregungsleitungssystems wird durch Purkinje-Fasern gebildet, die bis zur Herzspitze verlaufen, dort umkehren und direkt unter dem Myocard (= Arbeitsmuskulatur) enden. Zum Teil können sie auch als falsche Sehnenfäden durch die Lichtung der Kammer ziehen. Dieses System ermöglicht den Kammern, sich trotz ihrer Größe koordiniert zu kontrahieren. => Erreichen den AV-Knoten aus irgendeinem Grunde keine Vorhoferregungen, so geht von ihm selbst eine langsamere Kammererregung aus (ca. 40 /min). Der AV-Knoten bildet auch einen Frequenzfilter, der zu schnelle Vorhoferregungen (z. B. bei Vorhofflattern oder flimmern) abblockt (vgl. AV-Block). Blutkreislauf Blutkreislauf Mittelpunkt = Strömungssystem des Blutes = Herz mit einem Netz aus Blutgefäßen (kardiovaskuläres System) Funktion: • Stoffwechsel jeder einzelnen Körperzelle versorgen • chemischen und physiologischen Eigenschaften der Körperflüssigkeiten aufrecht erhalten • Transport von Blut, Sauerstoff aus den Lungen zu den Zellen und Kohlendioxid in entgegengesetzter Richtung • Verdauung gewonnene Nährstoffe wie Fette, Zucker oder Eiweiße werden aus dem Verdauungstrakt in die einzelnen Gewebe transportiert • entstandenen Stoffwechsel- oder Abfallprodukte (zum Beispiel Harnstoff oder Harnsäure) werden dann in anderes Gewebe oder zu den Ausscheidungsorganen (=> Nieren und Dickdarm) transportiert • Verteilung von Blut auch Botenstoffe wie zum Beispiel Hormone, Zellen • Transportsystem des Immunsystems der Körperabwehr • Teile des Gerinnungssystems innerhalb des Körpers • Thermoregulation Bau der Blutgefäße Arterien: hoher Druck, hohe Fließgeschwindigkeit, dicke Gefäßwand, muskulös Venen: niedriger Druck, dünne Gefäßwand, viel Volumen (80%) = Blutspeicher, wird von Lymphsystem unterstützt ( das kurz vor dem Herzen wieder in die Venen mündet) Venenklappen verhindern zurücklaufen des Blutes aufgrund der Schwerkraft Bau der Blutgefäße Windkesselfunktion der Blutgefäße Volumendehnbarkeit (Compliance) der Aorta => gleichmäßiger Blutstrom trotz „unregelmäßigem“ Schlagen der Herzens; Druckwelle ca 6 m/s => Arterien führen vom Herzen weg => Venen führen zum Herzen Durchblutung Ruhe / Arbeit Nervale und hormonelle Regulation der Durchblutung Die nervale Beeinflussung wird auch als vasomotorische Steuerung bezeichnet. Sie erfolgt über sympatische und parasympatische Fasern (Nervus vagus; X. Hirnnerv) des autonomen Nervensystems. Sympatische Fasern = adrenerge Fasern => vaso-konstriktorische Fasern Parasympatische Fasern = cholinerge Fasern => vaso-dilatatorische Fasern An jedem Gefäß ist allerdings ein gewisser Ruhetonus (Basistonus) vorhanden, dieser bleibt auch nach Denervierung (Durchtrennung der Nervenfasern oder pharmakologische Blockade) erhalten und sichert eine Grundspannung Sympatikus und Parasympatikus nehmen direkten Einfluß auf die Herzaktion Folgende Wirkungen werden beschrieben: • Chronotrope Wirkung => Beeinflussung der Schlagfrequenz • Dromotrope Wirkung => Beeinflussung der atrioventrikulären Überleitungszeit • Inotrope Wirkung => Beeinflussung der systolischen Kraftentfaltung • Bathmotrope Wirkung => Beeinflussung der Erregbarkeit des Herzens Wirkung Sympatikus Parasympaticus (Nervus vagus) Chronotropie Positiv + Negativ - Dromotropie + - Inotropie + - Bathmotropie + - Lymphsystem • • • • • • • • • Blutdruck presst Wasser, Salzionen, Zucker, O2, Harnstoff durch Spalten in der Kapillarwand Plasmaproteine + Blutzellen bleiben zurück Erniedrigung des Blutdrucks im Verlauf der Kapillare Nettodruck nach innen führt zu Rückresorption von 85% des Wassers aus dem interstitiellen Raum Restl. 15% werden über Lymphgefäße aufgenommen Lymphkapillaren enden blind Verzweigen sich zwischen den Kapillaren Haben ventilartige Klappen Flüssigkeitsbewegung hängt wie bei Venen von arbeitender Skelettmuskulatur ab Ödembildung • • • http://www.spiegel.de/images/image-11957-galleryV9nfzb.jpg 4 Liter Flüssigkeit / Tag sammeln sich im interst. Raum an Wenn die Aufnahme durch Lymphsystem gestört ist, kommt es zu verminderter Rückresorption und Flüssigkeit bleibt im Gewebe = Ödem Mögl. Ursachen: • Hungerödem: Körper baut Plasmaproteine bei starkem Hunger ab -> osmotischer Druck im Blut sinkt, verminderte Rückresorption ins Blut, Ansammlung von Flüssigkeit in Bauchhöhle, aufgetriebener Bauch • Rechstherzinsuffizienz: Rückstau von Blut in das venöse System und damit Druckerhöhung in den Kapillaren -> Ödembildung in den Beinen, eindrückbar http://dccdn.de/pictures.doc check.com/images/a70/85f/ a7085ff5b4b4808b39e5e4a c0e11c5a1/51024/m_14079 12921.jpg BLUT -Sauerstoff- und Kohlendioxidtransport -Homöostatische Bedingungen (Stoffkonzentration, Ionenverteilung, Temperatur) - Immunabwehr - Flüssige Fraktion 55 % -Elektrolyte (Na+ und Cl-, HCO3-. K+ usw.) -Proteine (Albumin und Globuline) -Harnstoff -Kohlenhydraten und Lipide - Zelluläre Fraktion 45 % -Rote Blutkörperchen (Erythrozyten) -Weißen Blutkörperchen (Leukozyten) Hämatopoiese Alle Blutzellen entwickeln sich aus gemeinsamen Stammzellen im Knochenmark Erythrozyten -Kernlose, hochspezialisierte Zellen -Größe steht im Verhältnis zur Körpergröße (außer Ausnahmen wie z.B. Meeressäuger) -Hämatokrit = prozentualler Anteil der korpuskulären Bestandteile des Blutvolumens -Erythrozyten:Leukozyten = 1000:1 Hämoglobin (roter Blutfarbstoff) Thrombozyten - Gerinnung (Blutplättchen) -Megakaryozyten haben ihren Ursprung im Knochenmark, aus der Reihe der myeloiden Stammzellen -Die reifen Megakryozyten gelangen ins Blut und zerfallen bei der Passage durch die Pulmonalarterien -Bis zu 1000 Plättchen pro Megakaryozyt. -bei Säugetieren kernlos. -bis 1 Mio. pro µL Blut. -Lebendauer etwa 3-10 Tage Megakaryoblast 2-5 Mio. pro Sekunde Produktion + Speicherung in Milz Megakaryozyt Thrombozyten Thrombozyten - Gerinnung Gerinnung führt zur Bildung eines Fibrinnetzwerkes und somit zu einem stabilen Wundverschluß Über 50 Faktoren beteiligt ( II, III, IV…) Aktive Faktoren (a) entstehen durch proteolytische Spaltung aus den inaktiven Vorstufen Ziel: Spaltung von Prothrombin (II) in Thrombin (IIa) Bildung von Fibrin (Polymer) Deutliche Verstärkung der Reaktion von Stufe zu Stufe Biologie, Campbell, Reece, Markl, 6. Auflage, Pearson Studium Krankheiten des Blutes •Sichelzellenanämie des Menschen •Babesiose Sichelzellenanämie • rezessive Erbkrankheit vor allem in Afrika • Austausch einer Aminosäure im Hämoglobin • Verklebung der Hämoglobin Moleküle Folgen: Homozygote: • Organschäden z.B. Nierenversagen, Herzversagen, Milzschwellungen • geringe Lebenserwartung Sichelzellform der Erythrozyten Keine Sauerstoffbindung mehr möglich Heterozygote: • nur 1% der Erythrozyten verändert • nur unter Sauerstoffmangel z.B. Narkosen treten Beschwerden auf Vorteil: Alle Träger sind Malaria resistent. Verstopfung kleiner Kapillaren Babesiose • einzelliger Parasit, der Erythrozyten befällt (Babesie) • Übertragung durch Zecken • Befall bei Hunden, Katzen, Rinder, Mensch • andere Bezeichung: „Zeckenfieber, Hundemalaria“ Vorkommen: Europa, Afrika, Naher Osten, Indien, Asien, Australien Folgen: • hohes Fieber • Schock • allgemeine Schwäche, Durchfall, Erbrechen • Organschäden u.a. Gehirnschäden