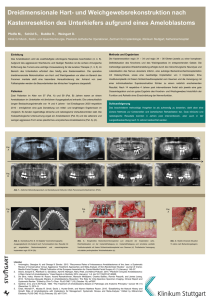
KISS_Kasuistiken - Aktion Saubere Hände
Werbung

Slide 1
Kasuistik 1
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
akuter Asthma Anfall
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat.
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
Kasuistik 2
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
Kasuistik 3
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
Kasuistik 4
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
^
C1a
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Pneumonie
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
Kasuistik 5
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Aspirationspneumonie
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
Kasuistik 6
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
B1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
durch Labor bestätigte Sepsis
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
Kasuistik 7
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
keine Pneumonie nach neuer Definition
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
Kasuistik 8
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
A2
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
postoperativer tiefer Wundinfekt
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
Kasuistik 9
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
A1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
postoperativer oberflächlicher Wundinfekt
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
D2
A1 - oberflächl. Wundinfektion
1. Zeitbezug:
Infektion an der Inzisionsstelle innerhalb von 30 Tagen nach der
Operation, die nur Haut oder subkutanes Gewebe mit einbezieht
• eitrige Sekretion aus der oberflächlichen Inzision
• kultureller Nachweis von Erregern aus einem aseptisch entnommenen
Wundsekret oder Gewebe von der oberflächlichen Inzision
2. Klinik:
• ein Entzündungszeichen: Schmerz, Berührungsempfindlichkeit,
(mindest. 1)
lokalisierte Schwellung, Rötung oder Überwärmung und Chirurg öffnet
die oberflächliche Inzision bewusst.
• Diagnose des behandelnden Arztes
A2 - tiefe Wundinfektion
1. Zeitbezug:
Infektion innerhalb von 30 Tagen nach der Operation (innerhalb von 1 Jahr,
wenn ein Implantat in situ belassen wurde)
2. Ort I:
Infektion scheint mit der Operation in Verbindung zu stehen
3. Ort II:
Infektion erfasst Faszienschicht und Muskelgewebe
• eitrige Sekretion aus der Tiefe der Inzision, aber nicht aus dem operierten
Organ bzw. Körperhöhle (sonst A3)
• Öffnung spontan oder durch Chirurgen bei Fieber (> 38°C) oder lokalisiertem Schmerz oder Berührungsempfindlichkeit
4. Klinik:
• Abszess oder sonstige Infektionszeichen die tieferen Schichten
(mindest. 1)
betreffend, sind bei der klinischen Untersuchung, während der erneuten
Operation, bei der histopathologischen Untersuchung oder bei radiologischen Untersuchungen ersichtlich
• Diagnose des behandelnden Arztes
B1 - von Labor bestätigte Sepsis
kultureller Nachweis von pathogenen Erregern im Blut, welche nicht mit
1. Erreger:
(mindest. 1) Infektionen an anderer Stelle assoziiert sind
ODER
• Fieber (> 38°C)
1. Klinik:
• Schüttelfrost
(mindest. 1)
• Hypotonie
• Hautkeim aus 2 Blutkulturen von verschiedenen Zeitpunkten
• Hautkeim in mindestens 1 Blutkultur bei einem Patienten mit Gefäß2. Erreger:
katheter und Arzt beginnt eine entsprechende antimikrobielle Therapie
(mindest. 1)
• positiver Antigen Bluttest und kein Zusammenhang mit einer anderen
Infektion
B2 - klinisch primäre Sepsis
1. Erreger:
keine Blutkultur durchgeführt oder keine Mikroorganismen / Antigene im
Blut nachgewiesen
2. Ursache:
keine offensichtliche Infektion an anderer Stelle
3. Therapie:
Arzt leitet Therapie wegen Sepsis ein
• Fieber (> 38°C) ohne andere Ursache
4. Klinik:
• Hypotonie (systolischer Druck ≤ 90 mmHg) ohne andere Ursache
(mindest. 1)
• Oligurie (< 20 ml / h) ohne andere Ursache
J1 - Bronchitis / Tracheitis
1. Ursache:
keine klinischen oder röntgenologischen Zeichen einer Pneumonie
• Fieber (> 38°C) ohne andere Ursache
• Husten ohne andere Ursache
2. Klinik:
• neue oder erhöhte Sputumproduktion ohne andere Ursache
(mindest. 2)
• trockene Rasselgeräusche ohne andere Ursache
• Giemen ohne andere Ursache
• Anzucht eines Erregers aus dem Trachealsekret oder BAL
3. Erreger:
(mindest. 1) • positiver Antigentest in den Atemwegssekreten
C1a - Pneumonie (Klinik)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
4. Klinik III:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
C1b - Pneumonie (Erreger)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• positive Blutkultur (nicht assoziiert zu anderer Infektion)
• kultureller Nachweis eines Erregers aus Pleuraflüssigkeit
• kultureller Nachweis eines ätiologisch in Frage kommenden Erregers aus Trachealsekret, bronchoalveolärer Lavage (BAL) oder geschützte Bürste
4. Erreger:
• intrazellulärer Bakteriennachweis in ≥ 5% der bei BAL gewonnenen Zellen
(mindest. 1) • Histopathologische Untersuchung zeigt kulturellen Nachweis von Erregern im Lungengewebe oder
Nachweis invasiver Pilzhyphen oder Pseudohyphen im Lungengewebe oder Abszesse oder Verdichtungen mit Annsammlung zahlreicher polymorphkerniger Neutrophilen in Bronchiolen und
Alveolen
C1c - Pneumonie (atypisch)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• kultureller Nachweis eines Virus oder von Chlamydien in Atemwegssekreten
• Nachweis von viralem Antigen oder Antikörpern in Atemwegssekreten (z.B. PCR, ELISA)
• 4-facher Titeranstieg (IgG) für einen Erreger in wiederholten Serumproben
• positive PCR für Chlamydien oder Mycoplasmen
4. atypisch:
• positiver Mikro-Immunofluoreszenztest für Chlamydien
(mindest. 1) • kultureller Nachweis oder Mikro-Immunofluoreszenztest für Legionellen aus Atemwegssekret oder
Gewebe
• Nachweis von Legionella pneumophila SG 1 Antigen im Urin
• 4-facher Anstieg des L. pneumophila Antikörpertiters auf 1:128 in wiederholten Serumproben
D1 - symptomatische HWI
• Harnstreifen positiv für Leukozytenesterase und / oder Nitrat
• Pyurie (≥ 10 Leukozyten / ml oder ≥ 3 Leukozyten / Gesichtsfeld) im nicht-zentrifugierten Urin
• Nachweis von Mikroorganismen in der Gram-Färbung im nicht zentrifugierten Urin
1. Erreger:
• 2 Urinkulturen mit dem gleichem Erreger mit ≥ 102 KBE / ml Urin
(mindest. 1) • Urinkultur mit ≤ 105 KBE / ml Uropathogene unter entsprechender antimikrobieller Therapie
• ärztliche Diagnose
• Arzt beginnt entsprechende antimikrobielle Therapie
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
ODER
1. Erreger:
Urinkultur von ≥ 105 KBE / ml Urin bei ≤ 2 Keimarten
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
D2 - asympt. Bakteriurie
1. Katheter:
in den letzten 7 Tagen vor Entnahme der ersten und zweiten positiven Urinkultur kein Blasenkatheter
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
beide Urinkulturen mit ≥ 105 KBE / ml
5. Erreger II:
Nachweis des gleichen Mikroorganismus in beiden Urinkulturen
6. Erreger III:
Nachweis von ≤ 2 Keimarten in beiden Urinkulturen
ODER
1. Katheter:
Blasenkatheter innerhalb von 7 Tagen vor der Urinkultur
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
Nachweis von ≥ 105 KBE / ml Urin
5. Erreger II:
Nachweis von ≤ 2 Keimarten
Slide 2
Kasuistik 1
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
akuter Asthma Anfall
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat.
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
Kasuistik 2
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
Kasuistik 3
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
Kasuistik 4
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
^
C1a
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Pneumonie
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
Kasuistik 5
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Aspirationspneumonie
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
Kasuistik 6
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
B1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
durch Labor bestätigte Sepsis
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
Kasuistik 7
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
keine Pneumonie nach neuer Definition
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
Kasuistik 8
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
A2
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
postoperativer tiefer Wundinfekt
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
Kasuistik 9
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
A1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
postoperativer oberflächlicher Wundinfekt
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
D2
A1 - oberflächl. Wundinfektion
1. Zeitbezug:
Infektion an der Inzisionsstelle innerhalb von 30 Tagen nach der
Operation, die nur Haut oder subkutanes Gewebe mit einbezieht
• eitrige Sekretion aus der oberflächlichen Inzision
• kultureller Nachweis von Erregern aus einem aseptisch entnommenen
Wundsekret oder Gewebe von der oberflächlichen Inzision
2. Klinik:
• ein Entzündungszeichen: Schmerz, Berührungsempfindlichkeit,
(mindest. 1)
lokalisierte Schwellung, Rötung oder Überwärmung und Chirurg öffnet
die oberflächliche Inzision bewusst.
• Diagnose des behandelnden Arztes
A2 - tiefe Wundinfektion
1. Zeitbezug:
Infektion innerhalb von 30 Tagen nach der Operation (innerhalb von 1 Jahr,
wenn ein Implantat in situ belassen wurde)
2. Ort I:
Infektion scheint mit der Operation in Verbindung zu stehen
3. Ort II:
Infektion erfasst Faszienschicht und Muskelgewebe
• eitrige Sekretion aus der Tiefe der Inzision, aber nicht aus dem operierten
Organ bzw. Körperhöhle (sonst A3)
• Öffnung spontan oder durch Chirurgen bei Fieber (> 38°C) oder lokalisiertem Schmerz oder Berührungsempfindlichkeit
4. Klinik:
• Abszess oder sonstige Infektionszeichen die tieferen Schichten
(mindest. 1)
betreffend, sind bei der klinischen Untersuchung, während der erneuten
Operation, bei der histopathologischen Untersuchung oder bei radiologischen Untersuchungen ersichtlich
• Diagnose des behandelnden Arztes
B1 - von Labor bestätigte Sepsis
kultureller Nachweis von pathogenen Erregern im Blut, welche nicht mit
1. Erreger:
(mindest. 1) Infektionen an anderer Stelle assoziiert sind
ODER
• Fieber (> 38°C)
1. Klinik:
• Schüttelfrost
(mindest. 1)
• Hypotonie
• Hautkeim aus 2 Blutkulturen von verschiedenen Zeitpunkten
• Hautkeim in mindestens 1 Blutkultur bei einem Patienten mit Gefäß2. Erreger:
katheter und Arzt beginnt eine entsprechende antimikrobielle Therapie
(mindest. 1)
• positiver Antigen Bluttest und kein Zusammenhang mit einer anderen
Infektion
B2 - klinisch primäre Sepsis
1. Erreger:
keine Blutkultur durchgeführt oder keine Mikroorganismen / Antigene im
Blut nachgewiesen
2. Ursache:
keine offensichtliche Infektion an anderer Stelle
3. Therapie:
Arzt leitet Therapie wegen Sepsis ein
• Fieber (> 38°C) ohne andere Ursache
4. Klinik:
• Hypotonie (systolischer Druck ≤ 90 mmHg) ohne andere Ursache
(mindest. 1)
• Oligurie (< 20 ml / h) ohne andere Ursache
J1 - Bronchitis / Tracheitis
1. Ursache:
keine klinischen oder röntgenologischen Zeichen einer Pneumonie
• Fieber (> 38°C) ohne andere Ursache
• Husten ohne andere Ursache
2. Klinik:
• neue oder erhöhte Sputumproduktion ohne andere Ursache
(mindest. 2)
• trockene Rasselgeräusche ohne andere Ursache
• Giemen ohne andere Ursache
• Anzucht eines Erregers aus dem Trachealsekret oder BAL
3. Erreger:
(mindest. 1) • positiver Antigentest in den Atemwegssekreten
C1a - Pneumonie (Klinik)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
4. Klinik III:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
C1b - Pneumonie (Erreger)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• positive Blutkultur (nicht assoziiert zu anderer Infektion)
• kultureller Nachweis eines Erregers aus Pleuraflüssigkeit
• kultureller Nachweis eines ätiologisch in Frage kommenden Erregers aus Trachealsekret, bronchoalveolärer Lavage (BAL) oder geschützte Bürste
4. Erreger:
• intrazellulärer Bakteriennachweis in ≥ 5% der bei BAL gewonnenen Zellen
(mindest. 1) • Histopathologische Untersuchung zeigt kulturellen Nachweis von Erregern im Lungengewebe oder
Nachweis invasiver Pilzhyphen oder Pseudohyphen im Lungengewebe oder Abszesse oder Verdichtungen mit Annsammlung zahlreicher polymorphkerniger Neutrophilen in Bronchiolen und
Alveolen
C1c - Pneumonie (atypisch)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• kultureller Nachweis eines Virus oder von Chlamydien in Atemwegssekreten
• Nachweis von viralem Antigen oder Antikörpern in Atemwegssekreten (z.B. PCR, ELISA)
• 4-facher Titeranstieg (IgG) für einen Erreger in wiederholten Serumproben
• positive PCR für Chlamydien oder Mycoplasmen
4. atypisch:
• positiver Mikro-Immunofluoreszenztest für Chlamydien
(mindest. 1) • kultureller Nachweis oder Mikro-Immunofluoreszenztest für Legionellen aus Atemwegssekret oder
Gewebe
• Nachweis von Legionella pneumophila SG 1 Antigen im Urin
• 4-facher Anstieg des L. pneumophila Antikörpertiters auf 1:128 in wiederholten Serumproben
D1 - symptomatische HWI
• Harnstreifen positiv für Leukozytenesterase und / oder Nitrat
• Pyurie (≥ 10 Leukozyten / ml oder ≥ 3 Leukozyten / Gesichtsfeld) im nicht-zentrifugierten Urin
• Nachweis von Mikroorganismen in der Gram-Färbung im nicht zentrifugierten Urin
1. Erreger:
• 2 Urinkulturen mit dem gleichem Erreger mit ≥ 102 KBE / ml Urin
(mindest. 1) • Urinkultur mit ≤ 105 KBE / ml Uropathogene unter entsprechender antimikrobieller Therapie
• ärztliche Diagnose
• Arzt beginnt entsprechende antimikrobielle Therapie
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
ODER
1. Erreger:
Urinkultur von ≥ 105 KBE / ml Urin bei ≤ 2 Keimarten
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
D2 - asympt. Bakteriurie
1. Katheter:
in den letzten 7 Tagen vor Entnahme der ersten und zweiten positiven Urinkultur kein Blasenkatheter
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
beide Urinkulturen mit ≥ 105 KBE / ml
5. Erreger II:
Nachweis des gleichen Mikroorganismus in beiden Urinkulturen
6. Erreger III:
Nachweis von ≤ 2 Keimarten in beiden Urinkulturen
ODER
1. Katheter:
Blasenkatheter innerhalb von 7 Tagen vor der Urinkultur
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
Nachweis von ≥ 105 KBE / ml Urin
5. Erreger II:
Nachweis von ≤ 2 Keimarten
Slide 3
Kasuistik 1
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
akuter Asthma Anfall
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat.
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
Kasuistik 2
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
Kasuistik 3
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
Kasuistik 4
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
^
C1a
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Pneumonie
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
Kasuistik 5
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Aspirationspneumonie
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
Kasuistik 6
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
B1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
durch Labor bestätigte Sepsis
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
Kasuistik 7
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
keine Pneumonie nach neuer Definition
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
Kasuistik 8
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
A2
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
postoperativer tiefer Wundinfekt
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
Kasuistik 9
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
A1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
postoperativer oberflächlicher Wundinfekt
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
D2
A1 - oberflächl. Wundinfektion
1. Zeitbezug:
Infektion an der Inzisionsstelle innerhalb von 30 Tagen nach der
Operation, die nur Haut oder subkutanes Gewebe mit einbezieht
• eitrige Sekretion aus der oberflächlichen Inzision
• kultureller Nachweis von Erregern aus einem aseptisch entnommenen
Wundsekret oder Gewebe von der oberflächlichen Inzision
2. Klinik:
• ein Entzündungszeichen: Schmerz, Berührungsempfindlichkeit,
(mindest. 1)
lokalisierte Schwellung, Rötung oder Überwärmung und Chirurg öffnet
die oberflächliche Inzision bewusst.
• Diagnose des behandelnden Arztes
A2 - tiefe Wundinfektion
1. Zeitbezug:
Infektion innerhalb von 30 Tagen nach der Operation (innerhalb von 1 Jahr,
wenn ein Implantat in situ belassen wurde)
2. Ort I:
Infektion scheint mit der Operation in Verbindung zu stehen
3. Ort II:
Infektion erfasst Faszienschicht und Muskelgewebe
• eitrige Sekretion aus der Tiefe der Inzision, aber nicht aus dem operierten
Organ bzw. Körperhöhle (sonst A3)
• Öffnung spontan oder durch Chirurgen bei Fieber (> 38°C) oder lokalisiertem Schmerz oder Berührungsempfindlichkeit
4. Klinik:
• Abszess oder sonstige Infektionszeichen die tieferen Schichten
(mindest. 1)
betreffend, sind bei der klinischen Untersuchung, während der erneuten
Operation, bei der histopathologischen Untersuchung oder bei radiologischen Untersuchungen ersichtlich
• Diagnose des behandelnden Arztes
B1 - von Labor bestätigte Sepsis
kultureller Nachweis von pathogenen Erregern im Blut, welche nicht mit
1. Erreger:
(mindest. 1) Infektionen an anderer Stelle assoziiert sind
ODER
• Fieber (> 38°C)
1. Klinik:
• Schüttelfrost
(mindest. 1)
• Hypotonie
• Hautkeim aus 2 Blutkulturen von verschiedenen Zeitpunkten
• Hautkeim in mindestens 1 Blutkultur bei einem Patienten mit Gefäß2. Erreger:
katheter und Arzt beginnt eine entsprechende antimikrobielle Therapie
(mindest. 1)
• positiver Antigen Bluttest und kein Zusammenhang mit einer anderen
Infektion
B2 - klinisch primäre Sepsis
1. Erreger:
keine Blutkultur durchgeführt oder keine Mikroorganismen / Antigene im
Blut nachgewiesen
2. Ursache:
keine offensichtliche Infektion an anderer Stelle
3. Therapie:
Arzt leitet Therapie wegen Sepsis ein
• Fieber (> 38°C) ohne andere Ursache
4. Klinik:
• Hypotonie (systolischer Druck ≤ 90 mmHg) ohne andere Ursache
(mindest. 1)
• Oligurie (< 20 ml / h) ohne andere Ursache
J1 - Bronchitis / Tracheitis
1. Ursache:
keine klinischen oder röntgenologischen Zeichen einer Pneumonie
• Fieber (> 38°C) ohne andere Ursache
• Husten ohne andere Ursache
2. Klinik:
• neue oder erhöhte Sputumproduktion ohne andere Ursache
(mindest. 2)
• trockene Rasselgeräusche ohne andere Ursache
• Giemen ohne andere Ursache
• Anzucht eines Erregers aus dem Trachealsekret oder BAL
3. Erreger:
(mindest. 1) • positiver Antigentest in den Atemwegssekreten
C1a - Pneumonie (Klinik)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
4. Klinik III:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
C1b - Pneumonie (Erreger)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• positive Blutkultur (nicht assoziiert zu anderer Infektion)
• kultureller Nachweis eines Erregers aus Pleuraflüssigkeit
• kultureller Nachweis eines ätiologisch in Frage kommenden Erregers aus Trachealsekret, bronchoalveolärer Lavage (BAL) oder geschützte Bürste
4. Erreger:
• intrazellulärer Bakteriennachweis in ≥ 5% der bei BAL gewonnenen Zellen
(mindest. 1) • Histopathologische Untersuchung zeigt kulturellen Nachweis von Erregern im Lungengewebe oder
Nachweis invasiver Pilzhyphen oder Pseudohyphen im Lungengewebe oder Abszesse oder Verdichtungen mit Annsammlung zahlreicher polymorphkerniger Neutrophilen in Bronchiolen und
Alveolen
C1c - Pneumonie (atypisch)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• kultureller Nachweis eines Virus oder von Chlamydien in Atemwegssekreten
• Nachweis von viralem Antigen oder Antikörpern in Atemwegssekreten (z.B. PCR, ELISA)
• 4-facher Titeranstieg (IgG) für einen Erreger in wiederholten Serumproben
• positive PCR für Chlamydien oder Mycoplasmen
4. atypisch:
• positiver Mikro-Immunofluoreszenztest für Chlamydien
(mindest. 1) • kultureller Nachweis oder Mikro-Immunofluoreszenztest für Legionellen aus Atemwegssekret oder
Gewebe
• Nachweis von Legionella pneumophila SG 1 Antigen im Urin
• 4-facher Anstieg des L. pneumophila Antikörpertiters auf 1:128 in wiederholten Serumproben
D1 - symptomatische HWI
• Harnstreifen positiv für Leukozytenesterase und / oder Nitrat
• Pyurie (≥ 10 Leukozyten / ml oder ≥ 3 Leukozyten / Gesichtsfeld) im nicht-zentrifugierten Urin
• Nachweis von Mikroorganismen in der Gram-Färbung im nicht zentrifugierten Urin
1. Erreger:
• 2 Urinkulturen mit dem gleichem Erreger mit ≥ 102 KBE / ml Urin
(mindest. 1) • Urinkultur mit ≤ 105 KBE / ml Uropathogene unter entsprechender antimikrobieller Therapie
• ärztliche Diagnose
• Arzt beginnt entsprechende antimikrobielle Therapie
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
ODER
1. Erreger:
Urinkultur von ≥ 105 KBE / ml Urin bei ≤ 2 Keimarten
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
D2 - asympt. Bakteriurie
1. Katheter:
in den letzten 7 Tagen vor Entnahme der ersten und zweiten positiven Urinkultur kein Blasenkatheter
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
beide Urinkulturen mit ≥ 105 KBE / ml
5. Erreger II:
Nachweis des gleichen Mikroorganismus in beiden Urinkulturen
6. Erreger III:
Nachweis von ≤ 2 Keimarten in beiden Urinkulturen
ODER
1. Katheter:
Blasenkatheter innerhalb von 7 Tagen vor der Urinkultur
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
Nachweis von ≥ 105 KBE / ml Urin
5. Erreger II:
Nachweis von ≤ 2 Keimarten
Slide 4
Kasuistik 1
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
akuter Asthma Anfall
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat.
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
Kasuistik 2
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
Kasuistik 3
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
Kasuistik 4
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
^
C1a
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Pneumonie
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
Kasuistik 5
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Aspirationspneumonie
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
Kasuistik 6
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
B1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
durch Labor bestätigte Sepsis
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
Kasuistik 7
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
keine Pneumonie nach neuer Definition
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
Kasuistik 8
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
A2
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
postoperativer tiefer Wundinfekt
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
Kasuistik 9
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
A1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
postoperativer oberflächlicher Wundinfekt
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
D2
A1 - oberflächl. Wundinfektion
1. Zeitbezug:
Infektion an der Inzisionsstelle innerhalb von 30 Tagen nach der
Operation, die nur Haut oder subkutanes Gewebe mit einbezieht
• eitrige Sekretion aus der oberflächlichen Inzision
• kultureller Nachweis von Erregern aus einem aseptisch entnommenen
Wundsekret oder Gewebe von der oberflächlichen Inzision
2. Klinik:
• ein Entzündungszeichen: Schmerz, Berührungsempfindlichkeit,
(mindest. 1)
lokalisierte Schwellung, Rötung oder Überwärmung und Chirurg öffnet
die oberflächliche Inzision bewusst.
• Diagnose des behandelnden Arztes
A2 - tiefe Wundinfektion
1. Zeitbezug:
Infektion innerhalb von 30 Tagen nach der Operation (innerhalb von 1 Jahr,
wenn ein Implantat in situ belassen wurde)
2. Ort I:
Infektion scheint mit der Operation in Verbindung zu stehen
3. Ort II:
Infektion erfasst Faszienschicht und Muskelgewebe
• eitrige Sekretion aus der Tiefe der Inzision, aber nicht aus dem operierten
Organ bzw. Körperhöhle (sonst A3)
• Öffnung spontan oder durch Chirurgen bei Fieber (> 38°C) oder lokalisiertem Schmerz oder Berührungsempfindlichkeit
4. Klinik:
• Abszess oder sonstige Infektionszeichen die tieferen Schichten
(mindest. 1)
betreffend, sind bei der klinischen Untersuchung, während der erneuten
Operation, bei der histopathologischen Untersuchung oder bei radiologischen Untersuchungen ersichtlich
• Diagnose des behandelnden Arztes
B1 - von Labor bestätigte Sepsis
kultureller Nachweis von pathogenen Erregern im Blut, welche nicht mit
1. Erreger:
(mindest. 1) Infektionen an anderer Stelle assoziiert sind
ODER
• Fieber (> 38°C)
1. Klinik:
• Schüttelfrost
(mindest. 1)
• Hypotonie
• Hautkeim aus 2 Blutkulturen von verschiedenen Zeitpunkten
• Hautkeim in mindestens 1 Blutkultur bei einem Patienten mit Gefäß2. Erreger:
katheter und Arzt beginnt eine entsprechende antimikrobielle Therapie
(mindest. 1)
• positiver Antigen Bluttest und kein Zusammenhang mit einer anderen
Infektion
B2 - klinisch primäre Sepsis
1. Erreger:
keine Blutkultur durchgeführt oder keine Mikroorganismen / Antigene im
Blut nachgewiesen
2. Ursache:
keine offensichtliche Infektion an anderer Stelle
3. Therapie:
Arzt leitet Therapie wegen Sepsis ein
• Fieber (> 38°C) ohne andere Ursache
4. Klinik:
• Hypotonie (systolischer Druck ≤ 90 mmHg) ohne andere Ursache
(mindest. 1)
• Oligurie (< 20 ml / h) ohne andere Ursache
J1 - Bronchitis / Tracheitis
1. Ursache:
keine klinischen oder röntgenologischen Zeichen einer Pneumonie
• Fieber (> 38°C) ohne andere Ursache
• Husten ohne andere Ursache
2. Klinik:
• neue oder erhöhte Sputumproduktion ohne andere Ursache
(mindest. 2)
• trockene Rasselgeräusche ohne andere Ursache
• Giemen ohne andere Ursache
• Anzucht eines Erregers aus dem Trachealsekret oder BAL
3. Erreger:
(mindest. 1) • positiver Antigentest in den Atemwegssekreten
C1a - Pneumonie (Klinik)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
4. Klinik III:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
C1b - Pneumonie (Erreger)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• positive Blutkultur (nicht assoziiert zu anderer Infektion)
• kultureller Nachweis eines Erregers aus Pleuraflüssigkeit
• kultureller Nachweis eines ätiologisch in Frage kommenden Erregers aus Trachealsekret, bronchoalveolärer Lavage (BAL) oder geschützte Bürste
4. Erreger:
• intrazellulärer Bakteriennachweis in ≥ 5% der bei BAL gewonnenen Zellen
(mindest. 1) • Histopathologische Untersuchung zeigt kulturellen Nachweis von Erregern im Lungengewebe oder
Nachweis invasiver Pilzhyphen oder Pseudohyphen im Lungengewebe oder Abszesse oder Verdichtungen mit Annsammlung zahlreicher polymorphkerniger Neutrophilen in Bronchiolen und
Alveolen
C1c - Pneumonie (atypisch)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• kultureller Nachweis eines Virus oder von Chlamydien in Atemwegssekreten
• Nachweis von viralem Antigen oder Antikörpern in Atemwegssekreten (z.B. PCR, ELISA)
• 4-facher Titeranstieg (IgG) für einen Erreger in wiederholten Serumproben
• positive PCR für Chlamydien oder Mycoplasmen
4. atypisch:
• positiver Mikro-Immunofluoreszenztest für Chlamydien
(mindest. 1) • kultureller Nachweis oder Mikro-Immunofluoreszenztest für Legionellen aus Atemwegssekret oder
Gewebe
• Nachweis von Legionella pneumophila SG 1 Antigen im Urin
• 4-facher Anstieg des L. pneumophila Antikörpertiters auf 1:128 in wiederholten Serumproben
D1 - symptomatische HWI
• Harnstreifen positiv für Leukozytenesterase und / oder Nitrat
• Pyurie (≥ 10 Leukozyten / ml oder ≥ 3 Leukozyten / Gesichtsfeld) im nicht-zentrifugierten Urin
• Nachweis von Mikroorganismen in der Gram-Färbung im nicht zentrifugierten Urin
1. Erreger:
• 2 Urinkulturen mit dem gleichem Erreger mit ≥ 102 KBE / ml Urin
(mindest. 1) • Urinkultur mit ≤ 105 KBE / ml Uropathogene unter entsprechender antimikrobieller Therapie
• ärztliche Diagnose
• Arzt beginnt entsprechende antimikrobielle Therapie
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
ODER
1. Erreger:
Urinkultur von ≥ 105 KBE / ml Urin bei ≤ 2 Keimarten
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
D2 - asympt. Bakteriurie
1. Katheter:
in den letzten 7 Tagen vor Entnahme der ersten und zweiten positiven Urinkultur kein Blasenkatheter
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
beide Urinkulturen mit ≥ 105 KBE / ml
5. Erreger II:
Nachweis des gleichen Mikroorganismus in beiden Urinkulturen
6. Erreger III:
Nachweis von ≤ 2 Keimarten in beiden Urinkulturen
ODER
1. Katheter:
Blasenkatheter innerhalb von 7 Tagen vor der Urinkultur
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
Nachweis von ≥ 105 KBE / ml Urin
5. Erreger II:
Nachweis von ≤ 2 Keimarten
Slide 5
Kasuistik 1
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
akuter Asthma Anfall
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat.
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
Kasuistik 2
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
Kasuistik 3
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
Kasuistik 4
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
^
C1a
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Pneumonie
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
Kasuistik 5
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Aspirationspneumonie
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
Kasuistik 6
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
B1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
durch Labor bestätigte Sepsis
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
Kasuistik 7
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
keine Pneumonie nach neuer Definition
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
Kasuistik 8
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
A2
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
postoperativer tiefer Wundinfekt
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
Kasuistik 9
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
A1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
postoperativer oberflächlicher Wundinfekt
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
D2
A1 - oberflächl. Wundinfektion
1. Zeitbezug:
Infektion an der Inzisionsstelle innerhalb von 30 Tagen nach der
Operation, die nur Haut oder subkutanes Gewebe mit einbezieht
• eitrige Sekretion aus der oberflächlichen Inzision
• kultureller Nachweis von Erregern aus einem aseptisch entnommenen
Wundsekret oder Gewebe von der oberflächlichen Inzision
2. Klinik:
• ein Entzündungszeichen: Schmerz, Berührungsempfindlichkeit,
(mindest. 1)
lokalisierte Schwellung, Rötung oder Überwärmung und Chirurg öffnet
die oberflächliche Inzision bewusst.
• Diagnose des behandelnden Arztes
A2 - tiefe Wundinfektion
1. Zeitbezug:
Infektion innerhalb von 30 Tagen nach der Operation (innerhalb von 1 Jahr,
wenn ein Implantat in situ belassen wurde)
2. Ort I:
Infektion scheint mit der Operation in Verbindung zu stehen
3. Ort II:
Infektion erfasst Faszienschicht und Muskelgewebe
• eitrige Sekretion aus der Tiefe der Inzision, aber nicht aus dem operierten
Organ bzw. Körperhöhle (sonst A3)
• Öffnung spontan oder durch Chirurgen bei Fieber (> 38°C) oder lokalisiertem Schmerz oder Berührungsempfindlichkeit
4. Klinik:
• Abszess oder sonstige Infektionszeichen die tieferen Schichten
(mindest. 1)
betreffend, sind bei der klinischen Untersuchung, während der erneuten
Operation, bei der histopathologischen Untersuchung oder bei radiologischen Untersuchungen ersichtlich
• Diagnose des behandelnden Arztes
B1 - von Labor bestätigte Sepsis
kultureller Nachweis von pathogenen Erregern im Blut, welche nicht mit
1. Erreger:
(mindest. 1) Infektionen an anderer Stelle assoziiert sind
ODER
• Fieber (> 38°C)
1. Klinik:
• Schüttelfrost
(mindest. 1)
• Hypotonie
• Hautkeim aus 2 Blutkulturen von verschiedenen Zeitpunkten
• Hautkeim in mindestens 1 Blutkultur bei einem Patienten mit Gefäß2. Erreger:
katheter und Arzt beginnt eine entsprechende antimikrobielle Therapie
(mindest. 1)
• positiver Antigen Bluttest und kein Zusammenhang mit einer anderen
Infektion
B2 - klinisch primäre Sepsis
1. Erreger:
keine Blutkultur durchgeführt oder keine Mikroorganismen / Antigene im
Blut nachgewiesen
2. Ursache:
keine offensichtliche Infektion an anderer Stelle
3. Therapie:
Arzt leitet Therapie wegen Sepsis ein
• Fieber (> 38°C) ohne andere Ursache
4. Klinik:
• Hypotonie (systolischer Druck ≤ 90 mmHg) ohne andere Ursache
(mindest. 1)
• Oligurie (< 20 ml / h) ohne andere Ursache
J1 - Bronchitis / Tracheitis
1. Ursache:
keine klinischen oder röntgenologischen Zeichen einer Pneumonie
• Fieber (> 38°C) ohne andere Ursache
• Husten ohne andere Ursache
2. Klinik:
• neue oder erhöhte Sputumproduktion ohne andere Ursache
(mindest. 2)
• trockene Rasselgeräusche ohne andere Ursache
• Giemen ohne andere Ursache
• Anzucht eines Erregers aus dem Trachealsekret oder BAL
3. Erreger:
(mindest. 1) • positiver Antigentest in den Atemwegssekreten
C1a - Pneumonie (Klinik)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
4. Klinik III:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
C1b - Pneumonie (Erreger)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• positive Blutkultur (nicht assoziiert zu anderer Infektion)
• kultureller Nachweis eines Erregers aus Pleuraflüssigkeit
• kultureller Nachweis eines ätiologisch in Frage kommenden Erregers aus Trachealsekret, bronchoalveolärer Lavage (BAL) oder geschützte Bürste
4. Erreger:
• intrazellulärer Bakteriennachweis in ≥ 5% der bei BAL gewonnenen Zellen
(mindest. 1) • Histopathologische Untersuchung zeigt kulturellen Nachweis von Erregern im Lungengewebe oder
Nachweis invasiver Pilzhyphen oder Pseudohyphen im Lungengewebe oder Abszesse oder Verdichtungen mit Annsammlung zahlreicher polymorphkerniger Neutrophilen in Bronchiolen und
Alveolen
C1c - Pneumonie (atypisch)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• kultureller Nachweis eines Virus oder von Chlamydien in Atemwegssekreten
• Nachweis von viralem Antigen oder Antikörpern in Atemwegssekreten (z.B. PCR, ELISA)
• 4-facher Titeranstieg (IgG) für einen Erreger in wiederholten Serumproben
• positive PCR für Chlamydien oder Mycoplasmen
4. atypisch:
• positiver Mikro-Immunofluoreszenztest für Chlamydien
(mindest. 1) • kultureller Nachweis oder Mikro-Immunofluoreszenztest für Legionellen aus Atemwegssekret oder
Gewebe
• Nachweis von Legionella pneumophila SG 1 Antigen im Urin
• 4-facher Anstieg des L. pneumophila Antikörpertiters auf 1:128 in wiederholten Serumproben
D1 - symptomatische HWI
• Harnstreifen positiv für Leukozytenesterase und / oder Nitrat
• Pyurie (≥ 10 Leukozyten / ml oder ≥ 3 Leukozyten / Gesichtsfeld) im nicht-zentrifugierten Urin
• Nachweis von Mikroorganismen in der Gram-Färbung im nicht zentrifugierten Urin
1. Erreger:
• 2 Urinkulturen mit dem gleichem Erreger mit ≥ 102 KBE / ml Urin
(mindest. 1) • Urinkultur mit ≤ 105 KBE / ml Uropathogene unter entsprechender antimikrobieller Therapie
• ärztliche Diagnose
• Arzt beginnt entsprechende antimikrobielle Therapie
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
ODER
1. Erreger:
Urinkultur von ≥ 105 KBE / ml Urin bei ≤ 2 Keimarten
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
D2 - asympt. Bakteriurie
1. Katheter:
in den letzten 7 Tagen vor Entnahme der ersten und zweiten positiven Urinkultur kein Blasenkatheter
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
beide Urinkulturen mit ≥ 105 KBE / ml
5. Erreger II:
Nachweis des gleichen Mikroorganismus in beiden Urinkulturen
6. Erreger III:
Nachweis von ≤ 2 Keimarten in beiden Urinkulturen
ODER
1. Katheter:
Blasenkatheter innerhalb von 7 Tagen vor der Urinkultur
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
Nachweis von ≥ 105 KBE / ml Urin
5. Erreger II:
Nachweis von ≤ 2 Keimarten
Slide 6
Kasuistik 1
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
akuter Asthma Anfall
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat.
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
Kasuistik 2
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
Kasuistik 3
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
Kasuistik 4
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
^
C1a
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Pneumonie
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
Kasuistik 5
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Aspirationspneumonie
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
Kasuistik 6
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
B1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
durch Labor bestätigte Sepsis
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
Kasuistik 7
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
keine Pneumonie nach neuer Definition
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
Kasuistik 8
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
A2
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
postoperativer tiefer Wundinfekt
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
Kasuistik 9
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
A1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
postoperativer oberflächlicher Wundinfekt
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
D2
A1 - oberflächl. Wundinfektion
1. Zeitbezug:
Infektion an der Inzisionsstelle innerhalb von 30 Tagen nach der
Operation, die nur Haut oder subkutanes Gewebe mit einbezieht
• eitrige Sekretion aus der oberflächlichen Inzision
• kultureller Nachweis von Erregern aus einem aseptisch entnommenen
Wundsekret oder Gewebe von der oberflächlichen Inzision
2. Klinik:
• ein Entzündungszeichen: Schmerz, Berührungsempfindlichkeit,
(mindest. 1)
lokalisierte Schwellung, Rötung oder Überwärmung und Chirurg öffnet
die oberflächliche Inzision bewusst.
• Diagnose des behandelnden Arztes
A2 - tiefe Wundinfektion
1. Zeitbezug:
Infektion innerhalb von 30 Tagen nach der Operation (innerhalb von 1 Jahr,
wenn ein Implantat in situ belassen wurde)
2. Ort I:
Infektion scheint mit der Operation in Verbindung zu stehen
3. Ort II:
Infektion erfasst Faszienschicht und Muskelgewebe
• eitrige Sekretion aus der Tiefe der Inzision, aber nicht aus dem operierten
Organ bzw. Körperhöhle (sonst A3)
• Öffnung spontan oder durch Chirurgen bei Fieber (> 38°C) oder lokalisiertem Schmerz oder Berührungsempfindlichkeit
4. Klinik:
• Abszess oder sonstige Infektionszeichen die tieferen Schichten
(mindest. 1)
betreffend, sind bei der klinischen Untersuchung, während der erneuten
Operation, bei der histopathologischen Untersuchung oder bei radiologischen Untersuchungen ersichtlich
• Diagnose des behandelnden Arztes
B1 - von Labor bestätigte Sepsis
kultureller Nachweis von pathogenen Erregern im Blut, welche nicht mit
1. Erreger:
(mindest. 1) Infektionen an anderer Stelle assoziiert sind
ODER
• Fieber (> 38°C)
1. Klinik:
• Schüttelfrost
(mindest. 1)
• Hypotonie
• Hautkeim aus 2 Blutkulturen von verschiedenen Zeitpunkten
• Hautkeim in mindestens 1 Blutkultur bei einem Patienten mit Gefäß2. Erreger:
katheter und Arzt beginnt eine entsprechende antimikrobielle Therapie
(mindest. 1)
• positiver Antigen Bluttest und kein Zusammenhang mit einer anderen
Infektion
B2 - klinisch primäre Sepsis
1. Erreger:
keine Blutkultur durchgeführt oder keine Mikroorganismen / Antigene im
Blut nachgewiesen
2. Ursache:
keine offensichtliche Infektion an anderer Stelle
3. Therapie:
Arzt leitet Therapie wegen Sepsis ein
• Fieber (> 38°C) ohne andere Ursache
4. Klinik:
• Hypotonie (systolischer Druck ≤ 90 mmHg) ohne andere Ursache
(mindest. 1)
• Oligurie (< 20 ml / h) ohne andere Ursache
J1 - Bronchitis / Tracheitis
1. Ursache:
keine klinischen oder röntgenologischen Zeichen einer Pneumonie
• Fieber (> 38°C) ohne andere Ursache
• Husten ohne andere Ursache
2. Klinik:
• neue oder erhöhte Sputumproduktion ohne andere Ursache
(mindest. 2)
• trockene Rasselgeräusche ohne andere Ursache
• Giemen ohne andere Ursache
• Anzucht eines Erregers aus dem Trachealsekret oder BAL
3. Erreger:
(mindest. 1) • positiver Antigentest in den Atemwegssekreten
C1a - Pneumonie (Klinik)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
4. Klinik III:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
C1b - Pneumonie (Erreger)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• positive Blutkultur (nicht assoziiert zu anderer Infektion)
• kultureller Nachweis eines Erregers aus Pleuraflüssigkeit
• kultureller Nachweis eines ätiologisch in Frage kommenden Erregers aus Trachealsekret, bronchoalveolärer Lavage (BAL) oder geschützte Bürste
4. Erreger:
• intrazellulärer Bakteriennachweis in ≥ 5% der bei BAL gewonnenen Zellen
(mindest. 1) • Histopathologische Untersuchung zeigt kulturellen Nachweis von Erregern im Lungengewebe oder
Nachweis invasiver Pilzhyphen oder Pseudohyphen im Lungengewebe oder Abszesse oder Verdichtungen mit Annsammlung zahlreicher polymorphkerniger Neutrophilen in Bronchiolen und
Alveolen
C1c - Pneumonie (atypisch)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• kultureller Nachweis eines Virus oder von Chlamydien in Atemwegssekreten
• Nachweis von viralem Antigen oder Antikörpern in Atemwegssekreten (z.B. PCR, ELISA)
• 4-facher Titeranstieg (IgG) für einen Erreger in wiederholten Serumproben
• positive PCR für Chlamydien oder Mycoplasmen
4. atypisch:
• positiver Mikro-Immunofluoreszenztest für Chlamydien
(mindest. 1) • kultureller Nachweis oder Mikro-Immunofluoreszenztest für Legionellen aus Atemwegssekret oder
Gewebe
• Nachweis von Legionella pneumophila SG 1 Antigen im Urin
• 4-facher Anstieg des L. pneumophila Antikörpertiters auf 1:128 in wiederholten Serumproben
D1 - symptomatische HWI
• Harnstreifen positiv für Leukozytenesterase und / oder Nitrat
• Pyurie (≥ 10 Leukozyten / ml oder ≥ 3 Leukozyten / Gesichtsfeld) im nicht-zentrifugierten Urin
• Nachweis von Mikroorganismen in der Gram-Färbung im nicht zentrifugierten Urin
1. Erreger:
• 2 Urinkulturen mit dem gleichem Erreger mit ≥ 102 KBE / ml Urin
(mindest. 1) • Urinkultur mit ≤ 105 KBE / ml Uropathogene unter entsprechender antimikrobieller Therapie
• ärztliche Diagnose
• Arzt beginnt entsprechende antimikrobielle Therapie
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
ODER
1. Erreger:
Urinkultur von ≥ 105 KBE / ml Urin bei ≤ 2 Keimarten
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
D2 - asympt. Bakteriurie
1. Katheter:
in den letzten 7 Tagen vor Entnahme der ersten und zweiten positiven Urinkultur kein Blasenkatheter
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
beide Urinkulturen mit ≥ 105 KBE / ml
5. Erreger II:
Nachweis des gleichen Mikroorganismus in beiden Urinkulturen
6. Erreger III:
Nachweis von ≤ 2 Keimarten in beiden Urinkulturen
ODER
1. Katheter:
Blasenkatheter innerhalb von 7 Tagen vor der Urinkultur
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
Nachweis von ≥ 105 KBE / ml Urin
5. Erreger II:
Nachweis von ≤ 2 Keimarten
Slide 7
Kasuistik 1
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
akuter Asthma Anfall
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat.
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
Kasuistik 2
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
Kasuistik 3
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
Kasuistik 4
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
^
C1a
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Pneumonie
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
Kasuistik 5
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Aspirationspneumonie
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
Kasuistik 6
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
B1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
durch Labor bestätigte Sepsis
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
Kasuistik 7
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
keine Pneumonie nach neuer Definition
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
Kasuistik 8
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
A2
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
postoperativer tiefer Wundinfekt
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
Kasuistik 9
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
A1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
postoperativer oberflächlicher Wundinfekt
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
D2
A1 - oberflächl. Wundinfektion
1. Zeitbezug:
Infektion an der Inzisionsstelle innerhalb von 30 Tagen nach der
Operation, die nur Haut oder subkutanes Gewebe mit einbezieht
• eitrige Sekretion aus der oberflächlichen Inzision
• kultureller Nachweis von Erregern aus einem aseptisch entnommenen
Wundsekret oder Gewebe von der oberflächlichen Inzision
2. Klinik:
• ein Entzündungszeichen: Schmerz, Berührungsempfindlichkeit,
(mindest. 1)
lokalisierte Schwellung, Rötung oder Überwärmung und Chirurg öffnet
die oberflächliche Inzision bewusst.
• Diagnose des behandelnden Arztes
A2 - tiefe Wundinfektion
1. Zeitbezug:
Infektion innerhalb von 30 Tagen nach der Operation (innerhalb von 1 Jahr,
wenn ein Implantat in situ belassen wurde)
2. Ort I:
Infektion scheint mit der Operation in Verbindung zu stehen
3. Ort II:
Infektion erfasst Faszienschicht und Muskelgewebe
• eitrige Sekretion aus der Tiefe der Inzision, aber nicht aus dem operierten
Organ bzw. Körperhöhle (sonst A3)
• Öffnung spontan oder durch Chirurgen bei Fieber (> 38°C) oder lokalisiertem Schmerz oder Berührungsempfindlichkeit
4. Klinik:
• Abszess oder sonstige Infektionszeichen die tieferen Schichten
(mindest. 1)
betreffend, sind bei der klinischen Untersuchung, während der erneuten
Operation, bei der histopathologischen Untersuchung oder bei radiologischen Untersuchungen ersichtlich
• Diagnose des behandelnden Arztes
B1 - von Labor bestätigte Sepsis
kultureller Nachweis von pathogenen Erregern im Blut, welche nicht mit
1. Erreger:
(mindest. 1) Infektionen an anderer Stelle assoziiert sind
ODER
• Fieber (> 38°C)
1. Klinik:
• Schüttelfrost
(mindest. 1)
• Hypotonie
• Hautkeim aus 2 Blutkulturen von verschiedenen Zeitpunkten
• Hautkeim in mindestens 1 Blutkultur bei einem Patienten mit Gefäß2. Erreger:
katheter und Arzt beginnt eine entsprechende antimikrobielle Therapie
(mindest. 1)
• positiver Antigen Bluttest und kein Zusammenhang mit einer anderen
Infektion
B2 - klinisch primäre Sepsis
1. Erreger:
keine Blutkultur durchgeführt oder keine Mikroorganismen / Antigene im
Blut nachgewiesen
2. Ursache:
keine offensichtliche Infektion an anderer Stelle
3. Therapie:
Arzt leitet Therapie wegen Sepsis ein
• Fieber (> 38°C) ohne andere Ursache
4. Klinik:
• Hypotonie (systolischer Druck ≤ 90 mmHg) ohne andere Ursache
(mindest. 1)
• Oligurie (< 20 ml / h) ohne andere Ursache
J1 - Bronchitis / Tracheitis
1. Ursache:
keine klinischen oder röntgenologischen Zeichen einer Pneumonie
• Fieber (> 38°C) ohne andere Ursache
• Husten ohne andere Ursache
2. Klinik:
• neue oder erhöhte Sputumproduktion ohne andere Ursache
(mindest. 2)
• trockene Rasselgeräusche ohne andere Ursache
• Giemen ohne andere Ursache
• Anzucht eines Erregers aus dem Trachealsekret oder BAL
3. Erreger:
(mindest. 1) • positiver Antigentest in den Atemwegssekreten
C1a - Pneumonie (Klinik)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
4. Klinik III:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
C1b - Pneumonie (Erreger)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• positive Blutkultur (nicht assoziiert zu anderer Infektion)
• kultureller Nachweis eines Erregers aus Pleuraflüssigkeit
• kultureller Nachweis eines ätiologisch in Frage kommenden Erregers aus Trachealsekret, bronchoalveolärer Lavage (BAL) oder geschützte Bürste
4. Erreger:
• intrazellulärer Bakteriennachweis in ≥ 5% der bei BAL gewonnenen Zellen
(mindest. 1) • Histopathologische Untersuchung zeigt kulturellen Nachweis von Erregern im Lungengewebe oder
Nachweis invasiver Pilzhyphen oder Pseudohyphen im Lungengewebe oder Abszesse oder Verdichtungen mit Annsammlung zahlreicher polymorphkerniger Neutrophilen in Bronchiolen und
Alveolen
C1c - Pneumonie (atypisch)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• kultureller Nachweis eines Virus oder von Chlamydien in Atemwegssekreten
• Nachweis von viralem Antigen oder Antikörpern in Atemwegssekreten (z.B. PCR, ELISA)
• 4-facher Titeranstieg (IgG) für einen Erreger in wiederholten Serumproben
• positive PCR für Chlamydien oder Mycoplasmen
4. atypisch:
• positiver Mikro-Immunofluoreszenztest für Chlamydien
(mindest. 1) • kultureller Nachweis oder Mikro-Immunofluoreszenztest für Legionellen aus Atemwegssekret oder
Gewebe
• Nachweis von Legionella pneumophila SG 1 Antigen im Urin
• 4-facher Anstieg des L. pneumophila Antikörpertiters auf 1:128 in wiederholten Serumproben
D1 - symptomatische HWI
• Harnstreifen positiv für Leukozytenesterase und / oder Nitrat
• Pyurie (≥ 10 Leukozyten / ml oder ≥ 3 Leukozyten / Gesichtsfeld) im nicht-zentrifugierten Urin
• Nachweis von Mikroorganismen in der Gram-Färbung im nicht zentrifugierten Urin
1. Erreger:
• 2 Urinkulturen mit dem gleichem Erreger mit ≥ 102 KBE / ml Urin
(mindest. 1) • Urinkultur mit ≤ 105 KBE / ml Uropathogene unter entsprechender antimikrobieller Therapie
• ärztliche Diagnose
• Arzt beginnt entsprechende antimikrobielle Therapie
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
ODER
1. Erreger:
Urinkultur von ≥ 105 KBE / ml Urin bei ≤ 2 Keimarten
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
D2 - asympt. Bakteriurie
1. Katheter:
in den letzten 7 Tagen vor Entnahme der ersten und zweiten positiven Urinkultur kein Blasenkatheter
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
beide Urinkulturen mit ≥ 105 KBE / ml
5. Erreger II:
Nachweis des gleichen Mikroorganismus in beiden Urinkulturen
6. Erreger III:
Nachweis von ≤ 2 Keimarten in beiden Urinkulturen
ODER
1. Katheter:
Blasenkatheter innerhalb von 7 Tagen vor der Urinkultur
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
Nachweis von ≥ 105 KBE / ml Urin
5. Erreger II:
Nachweis von ≤ 2 Keimarten
Slide 8
Kasuistik 1
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
akuter Asthma Anfall
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat.
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
Kasuistik 2
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
Kasuistik 3
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
Kasuistik 4
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
^
C1a
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Pneumonie
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
Kasuistik 5
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Aspirationspneumonie
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
Kasuistik 6
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
B1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
durch Labor bestätigte Sepsis
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
Kasuistik 7
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
keine Pneumonie nach neuer Definition
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
Kasuistik 8
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
A2
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
postoperativer tiefer Wundinfekt
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
Kasuistik 9
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
A1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
postoperativer oberflächlicher Wundinfekt
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
D2
A1 - oberflächl. Wundinfektion
1. Zeitbezug:
Infektion an der Inzisionsstelle innerhalb von 30 Tagen nach der
Operation, die nur Haut oder subkutanes Gewebe mit einbezieht
• eitrige Sekretion aus der oberflächlichen Inzision
• kultureller Nachweis von Erregern aus einem aseptisch entnommenen
Wundsekret oder Gewebe von der oberflächlichen Inzision
2. Klinik:
• ein Entzündungszeichen: Schmerz, Berührungsempfindlichkeit,
(mindest. 1)
lokalisierte Schwellung, Rötung oder Überwärmung und Chirurg öffnet
die oberflächliche Inzision bewusst.
• Diagnose des behandelnden Arztes
A2 - tiefe Wundinfektion
1. Zeitbezug:
Infektion innerhalb von 30 Tagen nach der Operation (innerhalb von 1 Jahr,
wenn ein Implantat in situ belassen wurde)
2. Ort I:
Infektion scheint mit der Operation in Verbindung zu stehen
3. Ort II:
Infektion erfasst Faszienschicht und Muskelgewebe
• eitrige Sekretion aus der Tiefe der Inzision, aber nicht aus dem operierten
Organ bzw. Körperhöhle (sonst A3)
• Öffnung spontan oder durch Chirurgen bei Fieber (> 38°C) oder lokalisiertem Schmerz oder Berührungsempfindlichkeit
4. Klinik:
• Abszess oder sonstige Infektionszeichen die tieferen Schichten
(mindest. 1)
betreffend, sind bei der klinischen Untersuchung, während der erneuten
Operation, bei der histopathologischen Untersuchung oder bei radiologischen Untersuchungen ersichtlich
• Diagnose des behandelnden Arztes
B1 - von Labor bestätigte Sepsis
kultureller Nachweis von pathogenen Erregern im Blut, welche nicht mit
1. Erreger:
(mindest. 1) Infektionen an anderer Stelle assoziiert sind
ODER
• Fieber (> 38°C)
1. Klinik:
• Schüttelfrost
(mindest. 1)
• Hypotonie
• Hautkeim aus 2 Blutkulturen von verschiedenen Zeitpunkten
• Hautkeim in mindestens 1 Blutkultur bei einem Patienten mit Gefäß2. Erreger:
katheter und Arzt beginnt eine entsprechende antimikrobielle Therapie
(mindest. 1)
• positiver Antigen Bluttest und kein Zusammenhang mit einer anderen
Infektion
B2 - klinisch primäre Sepsis
1. Erreger:
keine Blutkultur durchgeführt oder keine Mikroorganismen / Antigene im
Blut nachgewiesen
2. Ursache:
keine offensichtliche Infektion an anderer Stelle
3. Therapie:
Arzt leitet Therapie wegen Sepsis ein
• Fieber (> 38°C) ohne andere Ursache
4. Klinik:
• Hypotonie (systolischer Druck ≤ 90 mmHg) ohne andere Ursache
(mindest. 1)
• Oligurie (< 20 ml / h) ohne andere Ursache
J1 - Bronchitis / Tracheitis
1. Ursache:
keine klinischen oder röntgenologischen Zeichen einer Pneumonie
• Fieber (> 38°C) ohne andere Ursache
• Husten ohne andere Ursache
2. Klinik:
• neue oder erhöhte Sputumproduktion ohne andere Ursache
(mindest. 2)
• trockene Rasselgeräusche ohne andere Ursache
• Giemen ohne andere Ursache
• Anzucht eines Erregers aus dem Trachealsekret oder BAL
3. Erreger:
(mindest. 1) • positiver Antigentest in den Atemwegssekreten
C1a - Pneumonie (Klinik)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
4. Klinik III:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
C1b - Pneumonie (Erreger)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• positive Blutkultur (nicht assoziiert zu anderer Infektion)
• kultureller Nachweis eines Erregers aus Pleuraflüssigkeit
• kultureller Nachweis eines ätiologisch in Frage kommenden Erregers aus Trachealsekret, bronchoalveolärer Lavage (BAL) oder geschützte Bürste
4. Erreger:
• intrazellulärer Bakteriennachweis in ≥ 5% der bei BAL gewonnenen Zellen
(mindest. 1) • Histopathologische Untersuchung zeigt kulturellen Nachweis von Erregern im Lungengewebe oder
Nachweis invasiver Pilzhyphen oder Pseudohyphen im Lungengewebe oder Abszesse oder Verdichtungen mit Annsammlung zahlreicher polymorphkerniger Neutrophilen in Bronchiolen und
Alveolen
C1c - Pneumonie (atypisch)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• kultureller Nachweis eines Virus oder von Chlamydien in Atemwegssekreten
• Nachweis von viralem Antigen oder Antikörpern in Atemwegssekreten (z.B. PCR, ELISA)
• 4-facher Titeranstieg (IgG) für einen Erreger in wiederholten Serumproben
• positive PCR für Chlamydien oder Mycoplasmen
4. atypisch:
• positiver Mikro-Immunofluoreszenztest für Chlamydien
(mindest. 1) • kultureller Nachweis oder Mikro-Immunofluoreszenztest für Legionellen aus Atemwegssekret oder
Gewebe
• Nachweis von Legionella pneumophila SG 1 Antigen im Urin
• 4-facher Anstieg des L. pneumophila Antikörpertiters auf 1:128 in wiederholten Serumproben
D1 - symptomatische HWI
• Harnstreifen positiv für Leukozytenesterase und / oder Nitrat
• Pyurie (≥ 10 Leukozyten / ml oder ≥ 3 Leukozyten / Gesichtsfeld) im nicht-zentrifugierten Urin
• Nachweis von Mikroorganismen in der Gram-Färbung im nicht zentrifugierten Urin
1. Erreger:
• 2 Urinkulturen mit dem gleichem Erreger mit ≥ 102 KBE / ml Urin
(mindest. 1) • Urinkultur mit ≤ 105 KBE / ml Uropathogene unter entsprechender antimikrobieller Therapie
• ärztliche Diagnose
• Arzt beginnt entsprechende antimikrobielle Therapie
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
ODER
1. Erreger:
Urinkultur von ≥ 105 KBE / ml Urin bei ≤ 2 Keimarten
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
D2 - asympt. Bakteriurie
1. Katheter:
in den letzten 7 Tagen vor Entnahme der ersten und zweiten positiven Urinkultur kein Blasenkatheter
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
beide Urinkulturen mit ≥ 105 KBE / ml
5. Erreger II:
Nachweis des gleichen Mikroorganismus in beiden Urinkulturen
6. Erreger III:
Nachweis von ≤ 2 Keimarten in beiden Urinkulturen
ODER
1. Katheter:
Blasenkatheter innerhalb von 7 Tagen vor der Urinkultur
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
Nachweis von ≥ 105 KBE / ml Urin
5. Erreger II:
Nachweis von ≤ 2 Keimarten
Slide 9
Kasuistik 1
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
akuter Asthma Anfall
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat.
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
Kasuistik 2
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
Kasuistik 3
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
Kasuistik 4
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
^
C1a
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Pneumonie
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
Kasuistik 5
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Aspirationspneumonie
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
Kasuistik 6
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
B1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
durch Labor bestätigte Sepsis
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
Kasuistik 7
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
keine Pneumonie nach neuer Definition
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
Kasuistik 8
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
A2
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
postoperativer tiefer Wundinfekt
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
Kasuistik 9
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
A1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
postoperativer oberflächlicher Wundinfekt
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
D2
A1 - oberflächl. Wundinfektion
1. Zeitbezug:
Infektion an der Inzisionsstelle innerhalb von 30 Tagen nach der
Operation, die nur Haut oder subkutanes Gewebe mit einbezieht
• eitrige Sekretion aus der oberflächlichen Inzision
• kultureller Nachweis von Erregern aus einem aseptisch entnommenen
Wundsekret oder Gewebe von der oberflächlichen Inzision
2. Klinik:
• ein Entzündungszeichen: Schmerz, Berührungsempfindlichkeit,
(mindest. 1)
lokalisierte Schwellung, Rötung oder Überwärmung und Chirurg öffnet
die oberflächliche Inzision bewusst.
• Diagnose des behandelnden Arztes
A2 - tiefe Wundinfektion
1. Zeitbezug:
Infektion innerhalb von 30 Tagen nach der Operation (innerhalb von 1 Jahr,
wenn ein Implantat in situ belassen wurde)
2. Ort I:
Infektion scheint mit der Operation in Verbindung zu stehen
3. Ort II:
Infektion erfasst Faszienschicht und Muskelgewebe
• eitrige Sekretion aus der Tiefe der Inzision, aber nicht aus dem operierten
Organ bzw. Körperhöhle (sonst A3)
• Öffnung spontan oder durch Chirurgen bei Fieber (> 38°C) oder lokalisiertem Schmerz oder Berührungsempfindlichkeit
4. Klinik:
• Abszess oder sonstige Infektionszeichen die tieferen Schichten
(mindest. 1)
betreffend, sind bei der klinischen Untersuchung, während der erneuten
Operation, bei der histopathologischen Untersuchung oder bei radiologischen Untersuchungen ersichtlich
• Diagnose des behandelnden Arztes
B1 - von Labor bestätigte Sepsis
kultureller Nachweis von pathogenen Erregern im Blut, welche nicht mit
1. Erreger:
(mindest. 1) Infektionen an anderer Stelle assoziiert sind
ODER
• Fieber (> 38°C)
1. Klinik:
• Schüttelfrost
(mindest. 1)
• Hypotonie
• Hautkeim aus 2 Blutkulturen von verschiedenen Zeitpunkten
• Hautkeim in mindestens 1 Blutkultur bei einem Patienten mit Gefäß2. Erreger:
katheter und Arzt beginnt eine entsprechende antimikrobielle Therapie
(mindest. 1)
• positiver Antigen Bluttest und kein Zusammenhang mit einer anderen
Infektion
B2 - klinisch primäre Sepsis
1. Erreger:
keine Blutkultur durchgeführt oder keine Mikroorganismen / Antigene im
Blut nachgewiesen
2. Ursache:
keine offensichtliche Infektion an anderer Stelle
3. Therapie:
Arzt leitet Therapie wegen Sepsis ein
• Fieber (> 38°C) ohne andere Ursache
4. Klinik:
• Hypotonie (systolischer Druck ≤ 90 mmHg) ohne andere Ursache
(mindest. 1)
• Oligurie (< 20 ml / h) ohne andere Ursache
J1 - Bronchitis / Tracheitis
1. Ursache:
keine klinischen oder röntgenologischen Zeichen einer Pneumonie
• Fieber (> 38°C) ohne andere Ursache
• Husten ohne andere Ursache
2. Klinik:
• neue oder erhöhte Sputumproduktion ohne andere Ursache
(mindest. 2)
• trockene Rasselgeräusche ohne andere Ursache
• Giemen ohne andere Ursache
• Anzucht eines Erregers aus dem Trachealsekret oder BAL
3. Erreger:
(mindest. 1) • positiver Antigentest in den Atemwegssekreten
C1a - Pneumonie (Klinik)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
4. Klinik III:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
C1b - Pneumonie (Erreger)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• positive Blutkultur (nicht assoziiert zu anderer Infektion)
• kultureller Nachweis eines Erregers aus Pleuraflüssigkeit
• kultureller Nachweis eines ätiologisch in Frage kommenden Erregers aus Trachealsekret, bronchoalveolärer Lavage (BAL) oder geschützte Bürste
4. Erreger:
• intrazellulärer Bakteriennachweis in ≥ 5% der bei BAL gewonnenen Zellen
(mindest. 1) • Histopathologische Untersuchung zeigt kulturellen Nachweis von Erregern im Lungengewebe oder
Nachweis invasiver Pilzhyphen oder Pseudohyphen im Lungengewebe oder Abszesse oder Verdichtungen mit Annsammlung zahlreicher polymorphkerniger Neutrophilen in Bronchiolen und
Alveolen
C1c - Pneumonie (atypisch)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• kultureller Nachweis eines Virus oder von Chlamydien in Atemwegssekreten
• Nachweis von viralem Antigen oder Antikörpern in Atemwegssekreten (z.B. PCR, ELISA)
• 4-facher Titeranstieg (IgG) für einen Erreger in wiederholten Serumproben
• positive PCR für Chlamydien oder Mycoplasmen
4. atypisch:
• positiver Mikro-Immunofluoreszenztest für Chlamydien
(mindest. 1) • kultureller Nachweis oder Mikro-Immunofluoreszenztest für Legionellen aus Atemwegssekret oder
Gewebe
• Nachweis von Legionella pneumophila SG 1 Antigen im Urin
• 4-facher Anstieg des L. pneumophila Antikörpertiters auf 1:128 in wiederholten Serumproben
D1 - symptomatische HWI
• Harnstreifen positiv für Leukozytenesterase und / oder Nitrat
• Pyurie (≥ 10 Leukozyten / ml oder ≥ 3 Leukozyten / Gesichtsfeld) im nicht-zentrifugierten Urin
• Nachweis von Mikroorganismen in der Gram-Färbung im nicht zentrifugierten Urin
1. Erreger:
• 2 Urinkulturen mit dem gleichem Erreger mit ≥ 102 KBE / ml Urin
(mindest. 1) • Urinkultur mit ≤ 105 KBE / ml Uropathogene unter entsprechender antimikrobieller Therapie
• ärztliche Diagnose
• Arzt beginnt entsprechende antimikrobielle Therapie
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
ODER
1. Erreger:
Urinkultur von ≥ 105 KBE / ml Urin bei ≤ 2 Keimarten
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
D2 - asympt. Bakteriurie
1. Katheter:
in den letzten 7 Tagen vor Entnahme der ersten und zweiten positiven Urinkultur kein Blasenkatheter
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
beide Urinkulturen mit ≥ 105 KBE / ml
5. Erreger II:
Nachweis des gleichen Mikroorganismus in beiden Urinkulturen
6. Erreger III:
Nachweis von ≤ 2 Keimarten in beiden Urinkulturen
ODER
1. Katheter:
Blasenkatheter innerhalb von 7 Tagen vor der Urinkultur
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
Nachweis von ≥ 105 KBE / ml Urin
5. Erreger II:
Nachweis von ≤ 2 Keimarten
Slide 10
Kasuistik 1
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
akuter Asthma Anfall
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat.
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
Kasuistik 2
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
Kasuistik 3
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
Kasuistik 4
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
^
C1a
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Pneumonie
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
Kasuistik 5
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Aspirationspneumonie
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
Kasuistik 6
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
B1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
durch Labor bestätigte Sepsis
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
Kasuistik 7
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
keine Pneumonie nach neuer Definition
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
Kasuistik 8
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
A2
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
postoperativer tiefer Wundinfekt
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
Kasuistik 9
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
A1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
postoperativer oberflächlicher Wundinfekt
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
D2
A1 - oberflächl. Wundinfektion
1. Zeitbezug:
Infektion an der Inzisionsstelle innerhalb von 30 Tagen nach der
Operation, die nur Haut oder subkutanes Gewebe mit einbezieht
• eitrige Sekretion aus der oberflächlichen Inzision
• kultureller Nachweis von Erregern aus einem aseptisch entnommenen
Wundsekret oder Gewebe von der oberflächlichen Inzision
2. Klinik:
• ein Entzündungszeichen: Schmerz, Berührungsempfindlichkeit,
(mindest. 1)
lokalisierte Schwellung, Rötung oder Überwärmung und Chirurg öffnet
die oberflächliche Inzision bewusst.
• Diagnose des behandelnden Arztes
A2 - tiefe Wundinfektion
1. Zeitbezug:
Infektion innerhalb von 30 Tagen nach der Operation (innerhalb von 1 Jahr,
wenn ein Implantat in situ belassen wurde)
2. Ort I:
Infektion scheint mit der Operation in Verbindung zu stehen
3. Ort II:
Infektion erfasst Faszienschicht und Muskelgewebe
• eitrige Sekretion aus der Tiefe der Inzision, aber nicht aus dem operierten
Organ bzw. Körperhöhle (sonst A3)
• Öffnung spontan oder durch Chirurgen bei Fieber (> 38°C) oder lokalisiertem Schmerz oder Berührungsempfindlichkeit
4. Klinik:
• Abszess oder sonstige Infektionszeichen die tieferen Schichten
(mindest. 1)
betreffend, sind bei der klinischen Untersuchung, während der erneuten
Operation, bei der histopathologischen Untersuchung oder bei radiologischen Untersuchungen ersichtlich
• Diagnose des behandelnden Arztes
B1 - von Labor bestätigte Sepsis
kultureller Nachweis von pathogenen Erregern im Blut, welche nicht mit
1. Erreger:
(mindest. 1) Infektionen an anderer Stelle assoziiert sind
ODER
• Fieber (> 38°C)
1. Klinik:
• Schüttelfrost
(mindest. 1)
• Hypotonie
• Hautkeim aus 2 Blutkulturen von verschiedenen Zeitpunkten
• Hautkeim in mindestens 1 Blutkultur bei einem Patienten mit Gefäß2. Erreger:
katheter und Arzt beginnt eine entsprechende antimikrobielle Therapie
(mindest. 1)
• positiver Antigen Bluttest und kein Zusammenhang mit einer anderen
Infektion
B2 - klinisch primäre Sepsis
1. Erreger:
keine Blutkultur durchgeführt oder keine Mikroorganismen / Antigene im
Blut nachgewiesen
2. Ursache:
keine offensichtliche Infektion an anderer Stelle
3. Therapie:
Arzt leitet Therapie wegen Sepsis ein
• Fieber (> 38°C) ohne andere Ursache
4. Klinik:
• Hypotonie (systolischer Druck ≤ 90 mmHg) ohne andere Ursache
(mindest. 1)
• Oligurie (< 20 ml / h) ohne andere Ursache
J1 - Bronchitis / Tracheitis
1. Ursache:
keine klinischen oder röntgenologischen Zeichen einer Pneumonie
• Fieber (> 38°C) ohne andere Ursache
• Husten ohne andere Ursache
2. Klinik:
• neue oder erhöhte Sputumproduktion ohne andere Ursache
(mindest. 2)
• trockene Rasselgeräusche ohne andere Ursache
• Giemen ohne andere Ursache
• Anzucht eines Erregers aus dem Trachealsekret oder BAL
3. Erreger:
(mindest. 1) • positiver Antigentest in den Atemwegssekreten
C1a - Pneumonie (Klinik)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
4. Klinik III:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
C1b - Pneumonie (Erreger)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• positive Blutkultur (nicht assoziiert zu anderer Infektion)
• kultureller Nachweis eines Erregers aus Pleuraflüssigkeit
• kultureller Nachweis eines ätiologisch in Frage kommenden Erregers aus Trachealsekret, bronchoalveolärer Lavage (BAL) oder geschützte Bürste
4. Erreger:
• intrazellulärer Bakteriennachweis in ≥ 5% der bei BAL gewonnenen Zellen
(mindest. 1) • Histopathologische Untersuchung zeigt kulturellen Nachweis von Erregern im Lungengewebe oder
Nachweis invasiver Pilzhyphen oder Pseudohyphen im Lungengewebe oder Abszesse oder Verdichtungen mit Annsammlung zahlreicher polymorphkerniger Neutrophilen in Bronchiolen und
Alveolen
C1c - Pneumonie (atypisch)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• kultureller Nachweis eines Virus oder von Chlamydien in Atemwegssekreten
• Nachweis von viralem Antigen oder Antikörpern in Atemwegssekreten (z.B. PCR, ELISA)
• 4-facher Titeranstieg (IgG) für einen Erreger in wiederholten Serumproben
• positive PCR für Chlamydien oder Mycoplasmen
4. atypisch:
• positiver Mikro-Immunofluoreszenztest für Chlamydien
(mindest. 1) • kultureller Nachweis oder Mikro-Immunofluoreszenztest für Legionellen aus Atemwegssekret oder
Gewebe
• Nachweis von Legionella pneumophila SG 1 Antigen im Urin
• 4-facher Anstieg des L. pneumophila Antikörpertiters auf 1:128 in wiederholten Serumproben
D1 - symptomatische HWI
• Harnstreifen positiv für Leukozytenesterase und / oder Nitrat
• Pyurie (≥ 10 Leukozyten / ml oder ≥ 3 Leukozyten / Gesichtsfeld) im nicht-zentrifugierten Urin
• Nachweis von Mikroorganismen in der Gram-Färbung im nicht zentrifugierten Urin
1. Erreger:
• 2 Urinkulturen mit dem gleichem Erreger mit ≥ 102 KBE / ml Urin
(mindest. 1) • Urinkultur mit ≤ 105 KBE / ml Uropathogene unter entsprechender antimikrobieller Therapie
• ärztliche Diagnose
• Arzt beginnt entsprechende antimikrobielle Therapie
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
ODER
1. Erreger:
Urinkultur von ≥ 105 KBE / ml Urin bei ≤ 2 Keimarten
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
D2 - asympt. Bakteriurie
1. Katheter:
in den letzten 7 Tagen vor Entnahme der ersten und zweiten positiven Urinkultur kein Blasenkatheter
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
beide Urinkulturen mit ≥ 105 KBE / ml
5. Erreger II:
Nachweis des gleichen Mikroorganismus in beiden Urinkulturen
6. Erreger III:
Nachweis von ≤ 2 Keimarten in beiden Urinkulturen
ODER
1. Katheter:
Blasenkatheter innerhalb von 7 Tagen vor der Urinkultur
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
Nachweis von ≥ 105 KBE / ml Urin
5. Erreger II:
Nachweis von ≤ 2 Keimarten
Slide 11
Kasuistik 1
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
akuter Asthma Anfall
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat.
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
Kasuistik 2
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
Kasuistik 3
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
Kasuistik 4
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
^
C1a
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Pneumonie
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
Kasuistik 5
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Aspirationspneumonie
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
Kasuistik 6
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
B1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
durch Labor bestätigte Sepsis
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
Kasuistik 7
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
keine Pneumonie nach neuer Definition
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
Kasuistik 8
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
A2
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
postoperativer tiefer Wundinfekt
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
Kasuistik 9
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
A1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
postoperativer oberflächlicher Wundinfekt
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
D2
A1 - oberflächl. Wundinfektion
1. Zeitbezug:
Infektion an der Inzisionsstelle innerhalb von 30 Tagen nach der
Operation, die nur Haut oder subkutanes Gewebe mit einbezieht
• eitrige Sekretion aus der oberflächlichen Inzision
• kultureller Nachweis von Erregern aus einem aseptisch entnommenen
Wundsekret oder Gewebe von der oberflächlichen Inzision
2. Klinik:
• ein Entzündungszeichen: Schmerz, Berührungsempfindlichkeit,
(mindest. 1)
lokalisierte Schwellung, Rötung oder Überwärmung und Chirurg öffnet
die oberflächliche Inzision bewusst.
• Diagnose des behandelnden Arztes
A2 - tiefe Wundinfektion
1. Zeitbezug:
Infektion innerhalb von 30 Tagen nach der Operation (innerhalb von 1 Jahr,
wenn ein Implantat in situ belassen wurde)
2. Ort I:
Infektion scheint mit der Operation in Verbindung zu stehen
3. Ort II:
Infektion erfasst Faszienschicht und Muskelgewebe
• eitrige Sekretion aus der Tiefe der Inzision, aber nicht aus dem operierten
Organ bzw. Körperhöhle (sonst A3)
• Öffnung spontan oder durch Chirurgen bei Fieber (> 38°C) oder lokalisiertem Schmerz oder Berührungsempfindlichkeit
4. Klinik:
• Abszess oder sonstige Infektionszeichen die tieferen Schichten
(mindest. 1)
betreffend, sind bei der klinischen Untersuchung, während der erneuten
Operation, bei der histopathologischen Untersuchung oder bei radiologischen Untersuchungen ersichtlich
• Diagnose des behandelnden Arztes
B1 - von Labor bestätigte Sepsis
kultureller Nachweis von pathogenen Erregern im Blut, welche nicht mit
1. Erreger:
(mindest. 1) Infektionen an anderer Stelle assoziiert sind
ODER
• Fieber (> 38°C)
1. Klinik:
• Schüttelfrost
(mindest. 1)
• Hypotonie
• Hautkeim aus 2 Blutkulturen von verschiedenen Zeitpunkten
• Hautkeim in mindestens 1 Blutkultur bei einem Patienten mit Gefäß2. Erreger:
katheter und Arzt beginnt eine entsprechende antimikrobielle Therapie
(mindest. 1)
• positiver Antigen Bluttest und kein Zusammenhang mit einer anderen
Infektion
B2 - klinisch primäre Sepsis
1. Erreger:
keine Blutkultur durchgeführt oder keine Mikroorganismen / Antigene im
Blut nachgewiesen
2. Ursache:
keine offensichtliche Infektion an anderer Stelle
3. Therapie:
Arzt leitet Therapie wegen Sepsis ein
• Fieber (> 38°C) ohne andere Ursache
4. Klinik:
• Hypotonie (systolischer Druck ≤ 90 mmHg) ohne andere Ursache
(mindest. 1)
• Oligurie (< 20 ml / h) ohne andere Ursache
J1 - Bronchitis / Tracheitis
1. Ursache:
keine klinischen oder röntgenologischen Zeichen einer Pneumonie
• Fieber (> 38°C) ohne andere Ursache
• Husten ohne andere Ursache
2. Klinik:
• neue oder erhöhte Sputumproduktion ohne andere Ursache
(mindest. 2)
• trockene Rasselgeräusche ohne andere Ursache
• Giemen ohne andere Ursache
• Anzucht eines Erregers aus dem Trachealsekret oder BAL
3. Erreger:
(mindest. 1) • positiver Antigentest in den Atemwegssekreten
C1a - Pneumonie (Klinik)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
4. Klinik III:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
C1b - Pneumonie (Erreger)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• positive Blutkultur (nicht assoziiert zu anderer Infektion)
• kultureller Nachweis eines Erregers aus Pleuraflüssigkeit
• kultureller Nachweis eines ätiologisch in Frage kommenden Erregers aus Trachealsekret, bronchoalveolärer Lavage (BAL) oder geschützte Bürste
4. Erreger:
• intrazellulärer Bakteriennachweis in ≥ 5% der bei BAL gewonnenen Zellen
(mindest. 1) • Histopathologische Untersuchung zeigt kulturellen Nachweis von Erregern im Lungengewebe oder
Nachweis invasiver Pilzhyphen oder Pseudohyphen im Lungengewebe oder Abszesse oder Verdichtungen mit Annsammlung zahlreicher polymorphkerniger Neutrophilen in Bronchiolen und
Alveolen
C1c - Pneumonie (atypisch)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• kultureller Nachweis eines Virus oder von Chlamydien in Atemwegssekreten
• Nachweis von viralem Antigen oder Antikörpern in Atemwegssekreten (z.B. PCR, ELISA)
• 4-facher Titeranstieg (IgG) für einen Erreger in wiederholten Serumproben
• positive PCR für Chlamydien oder Mycoplasmen
4. atypisch:
• positiver Mikro-Immunofluoreszenztest für Chlamydien
(mindest. 1) • kultureller Nachweis oder Mikro-Immunofluoreszenztest für Legionellen aus Atemwegssekret oder
Gewebe
• Nachweis von Legionella pneumophila SG 1 Antigen im Urin
• 4-facher Anstieg des L. pneumophila Antikörpertiters auf 1:128 in wiederholten Serumproben
D1 - symptomatische HWI
• Harnstreifen positiv für Leukozytenesterase und / oder Nitrat
• Pyurie (≥ 10 Leukozyten / ml oder ≥ 3 Leukozyten / Gesichtsfeld) im nicht-zentrifugierten Urin
• Nachweis von Mikroorganismen in der Gram-Färbung im nicht zentrifugierten Urin
1. Erreger:
• 2 Urinkulturen mit dem gleichem Erreger mit ≥ 102 KBE / ml Urin
(mindest. 1) • Urinkultur mit ≤ 105 KBE / ml Uropathogene unter entsprechender antimikrobieller Therapie
• ärztliche Diagnose
• Arzt beginnt entsprechende antimikrobielle Therapie
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
ODER
1. Erreger:
Urinkultur von ≥ 105 KBE / ml Urin bei ≤ 2 Keimarten
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
D2 - asympt. Bakteriurie
1. Katheter:
in den letzten 7 Tagen vor Entnahme der ersten und zweiten positiven Urinkultur kein Blasenkatheter
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
beide Urinkulturen mit ≥ 105 KBE / ml
5. Erreger II:
Nachweis des gleichen Mikroorganismus in beiden Urinkulturen
6. Erreger III:
Nachweis von ≤ 2 Keimarten in beiden Urinkulturen
ODER
1. Katheter:
Blasenkatheter innerhalb von 7 Tagen vor der Urinkultur
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
Nachweis von ≥ 105 KBE / ml Urin
5. Erreger II:
Nachweis von ≤ 2 Keimarten
Slide 12
Kasuistik 1
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
akuter Asthma Anfall
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat.
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
Kasuistik 2
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
Kasuistik 3
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
Kasuistik 4
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
^
C1a
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Pneumonie
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
Kasuistik 5
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Aspirationspneumonie
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
Kasuistik 6
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
B1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
durch Labor bestätigte Sepsis
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
Kasuistik 7
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
keine Pneumonie nach neuer Definition
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
Kasuistik 8
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
A2
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
postoperativer tiefer Wundinfekt
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
Kasuistik 9
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
A1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
postoperativer oberflächlicher Wundinfekt
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
D2
A1 - oberflächl. Wundinfektion
1. Zeitbezug:
Infektion an der Inzisionsstelle innerhalb von 30 Tagen nach der
Operation, die nur Haut oder subkutanes Gewebe mit einbezieht
• eitrige Sekretion aus der oberflächlichen Inzision
• kultureller Nachweis von Erregern aus einem aseptisch entnommenen
Wundsekret oder Gewebe von der oberflächlichen Inzision
2. Klinik:
• ein Entzündungszeichen: Schmerz, Berührungsempfindlichkeit,
(mindest. 1)
lokalisierte Schwellung, Rötung oder Überwärmung und Chirurg öffnet
die oberflächliche Inzision bewusst.
• Diagnose des behandelnden Arztes
A2 - tiefe Wundinfektion
1. Zeitbezug:
Infektion innerhalb von 30 Tagen nach der Operation (innerhalb von 1 Jahr,
wenn ein Implantat in situ belassen wurde)
2. Ort I:
Infektion scheint mit der Operation in Verbindung zu stehen
3. Ort II:
Infektion erfasst Faszienschicht und Muskelgewebe
• eitrige Sekretion aus der Tiefe der Inzision, aber nicht aus dem operierten
Organ bzw. Körperhöhle (sonst A3)
• Öffnung spontan oder durch Chirurgen bei Fieber (> 38°C) oder lokalisiertem Schmerz oder Berührungsempfindlichkeit
4. Klinik:
• Abszess oder sonstige Infektionszeichen die tieferen Schichten
(mindest. 1)
betreffend, sind bei der klinischen Untersuchung, während der erneuten
Operation, bei der histopathologischen Untersuchung oder bei radiologischen Untersuchungen ersichtlich
• Diagnose des behandelnden Arztes
B1 - von Labor bestätigte Sepsis
kultureller Nachweis von pathogenen Erregern im Blut, welche nicht mit
1. Erreger:
(mindest. 1) Infektionen an anderer Stelle assoziiert sind
ODER
• Fieber (> 38°C)
1. Klinik:
• Schüttelfrost
(mindest. 1)
• Hypotonie
• Hautkeim aus 2 Blutkulturen von verschiedenen Zeitpunkten
• Hautkeim in mindestens 1 Blutkultur bei einem Patienten mit Gefäß2. Erreger:
katheter und Arzt beginnt eine entsprechende antimikrobielle Therapie
(mindest. 1)
• positiver Antigen Bluttest und kein Zusammenhang mit einer anderen
Infektion
B2 - klinisch primäre Sepsis
1. Erreger:
keine Blutkultur durchgeführt oder keine Mikroorganismen / Antigene im
Blut nachgewiesen
2. Ursache:
keine offensichtliche Infektion an anderer Stelle
3. Therapie:
Arzt leitet Therapie wegen Sepsis ein
• Fieber (> 38°C) ohne andere Ursache
4. Klinik:
• Hypotonie (systolischer Druck ≤ 90 mmHg) ohne andere Ursache
(mindest. 1)
• Oligurie (< 20 ml / h) ohne andere Ursache
J1 - Bronchitis / Tracheitis
1. Ursache:
keine klinischen oder röntgenologischen Zeichen einer Pneumonie
• Fieber (> 38°C) ohne andere Ursache
• Husten ohne andere Ursache
2. Klinik:
• neue oder erhöhte Sputumproduktion ohne andere Ursache
(mindest. 2)
• trockene Rasselgeräusche ohne andere Ursache
• Giemen ohne andere Ursache
• Anzucht eines Erregers aus dem Trachealsekret oder BAL
3. Erreger:
(mindest. 1) • positiver Antigentest in den Atemwegssekreten
C1a - Pneumonie (Klinik)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
4. Klinik III:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
C1b - Pneumonie (Erreger)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• positive Blutkultur (nicht assoziiert zu anderer Infektion)
• kultureller Nachweis eines Erregers aus Pleuraflüssigkeit
• kultureller Nachweis eines ätiologisch in Frage kommenden Erregers aus Trachealsekret, bronchoalveolärer Lavage (BAL) oder geschützte Bürste
4. Erreger:
• intrazellulärer Bakteriennachweis in ≥ 5% der bei BAL gewonnenen Zellen
(mindest. 1) • Histopathologische Untersuchung zeigt kulturellen Nachweis von Erregern im Lungengewebe oder
Nachweis invasiver Pilzhyphen oder Pseudohyphen im Lungengewebe oder Abszesse oder Verdichtungen mit Annsammlung zahlreicher polymorphkerniger Neutrophilen in Bronchiolen und
Alveolen
C1c - Pneumonie (atypisch)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• kultureller Nachweis eines Virus oder von Chlamydien in Atemwegssekreten
• Nachweis von viralem Antigen oder Antikörpern in Atemwegssekreten (z.B. PCR, ELISA)
• 4-facher Titeranstieg (IgG) für einen Erreger in wiederholten Serumproben
• positive PCR für Chlamydien oder Mycoplasmen
4. atypisch:
• positiver Mikro-Immunofluoreszenztest für Chlamydien
(mindest. 1) • kultureller Nachweis oder Mikro-Immunofluoreszenztest für Legionellen aus Atemwegssekret oder
Gewebe
• Nachweis von Legionella pneumophila SG 1 Antigen im Urin
• 4-facher Anstieg des L. pneumophila Antikörpertiters auf 1:128 in wiederholten Serumproben
D1 - symptomatische HWI
• Harnstreifen positiv für Leukozytenesterase und / oder Nitrat
• Pyurie (≥ 10 Leukozyten / ml oder ≥ 3 Leukozyten / Gesichtsfeld) im nicht-zentrifugierten Urin
• Nachweis von Mikroorganismen in der Gram-Färbung im nicht zentrifugierten Urin
1. Erreger:
• 2 Urinkulturen mit dem gleichem Erreger mit ≥ 102 KBE / ml Urin
(mindest. 1) • Urinkultur mit ≤ 105 KBE / ml Uropathogene unter entsprechender antimikrobieller Therapie
• ärztliche Diagnose
• Arzt beginnt entsprechende antimikrobielle Therapie
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
ODER
1. Erreger:
Urinkultur von ≥ 105 KBE / ml Urin bei ≤ 2 Keimarten
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
D2 - asympt. Bakteriurie
1. Katheter:
in den letzten 7 Tagen vor Entnahme der ersten und zweiten positiven Urinkultur kein Blasenkatheter
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
beide Urinkulturen mit ≥ 105 KBE / ml
5. Erreger II:
Nachweis des gleichen Mikroorganismus in beiden Urinkulturen
6. Erreger III:
Nachweis von ≤ 2 Keimarten in beiden Urinkulturen
ODER
1. Katheter:
Blasenkatheter innerhalb von 7 Tagen vor der Urinkultur
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
Nachweis von ≥ 105 KBE / ml Urin
5. Erreger II:
Nachweis von ≤ 2 Keimarten
Slide 13
Kasuistik 1
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
akuter Asthma Anfall
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat.
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
Kasuistik 2
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
Kasuistik 3
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
Kasuistik 4
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
^
C1a
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Pneumonie
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
Kasuistik 5
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Aspirationspneumonie
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
Kasuistik 6
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
B1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
durch Labor bestätigte Sepsis
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
Kasuistik 7
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
keine Pneumonie nach neuer Definition
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
Kasuistik 8
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
A2
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
postoperativer tiefer Wundinfekt
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
Kasuistik 9
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
A1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
postoperativer oberflächlicher Wundinfekt
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
D2
A1 - oberflächl. Wundinfektion
1. Zeitbezug:
Infektion an der Inzisionsstelle innerhalb von 30 Tagen nach der
Operation, die nur Haut oder subkutanes Gewebe mit einbezieht
• eitrige Sekretion aus der oberflächlichen Inzision
• kultureller Nachweis von Erregern aus einem aseptisch entnommenen
Wundsekret oder Gewebe von der oberflächlichen Inzision
2. Klinik:
• ein Entzündungszeichen: Schmerz, Berührungsempfindlichkeit,
(mindest. 1)
lokalisierte Schwellung, Rötung oder Überwärmung und Chirurg öffnet
die oberflächliche Inzision bewusst.
• Diagnose des behandelnden Arztes
A2 - tiefe Wundinfektion
1. Zeitbezug:
Infektion innerhalb von 30 Tagen nach der Operation (innerhalb von 1 Jahr,
wenn ein Implantat in situ belassen wurde)
2. Ort I:
Infektion scheint mit der Operation in Verbindung zu stehen
3. Ort II:
Infektion erfasst Faszienschicht und Muskelgewebe
• eitrige Sekretion aus der Tiefe der Inzision, aber nicht aus dem operierten
Organ bzw. Körperhöhle (sonst A3)
• Öffnung spontan oder durch Chirurgen bei Fieber (> 38°C) oder lokalisiertem Schmerz oder Berührungsempfindlichkeit
4. Klinik:
• Abszess oder sonstige Infektionszeichen die tieferen Schichten
(mindest. 1)
betreffend, sind bei der klinischen Untersuchung, während der erneuten
Operation, bei der histopathologischen Untersuchung oder bei radiologischen Untersuchungen ersichtlich
• Diagnose des behandelnden Arztes
B1 - von Labor bestätigte Sepsis
kultureller Nachweis von pathogenen Erregern im Blut, welche nicht mit
1. Erreger:
(mindest. 1) Infektionen an anderer Stelle assoziiert sind
ODER
• Fieber (> 38°C)
1. Klinik:
• Schüttelfrost
(mindest. 1)
• Hypotonie
• Hautkeim aus 2 Blutkulturen von verschiedenen Zeitpunkten
• Hautkeim in mindestens 1 Blutkultur bei einem Patienten mit Gefäß2. Erreger:
katheter und Arzt beginnt eine entsprechende antimikrobielle Therapie
(mindest. 1)
• positiver Antigen Bluttest und kein Zusammenhang mit einer anderen
Infektion
B2 - klinisch primäre Sepsis
1. Erreger:
keine Blutkultur durchgeführt oder keine Mikroorganismen / Antigene im
Blut nachgewiesen
2. Ursache:
keine offensichtliche Infektion an anderer Stelle
3. Therapie:
Arzt leitet Therapie wegen Sepsis ein
• Fieber (> 38°C) ohne andere Ursache
4. Klinik:
• Hypotonie (systolischer Druck ≤ 90 mmHg) ohne andere Ursache
(mindest. 1)
• Oligurie (< 20 ml / h) ohne andere Ursache
J1 - Bronchitis / Tracheitis
1. Ursache:
keine klinischen oder röntgenologischen Zeichen einer Pneumonie
• Fieber (> 38°C) ohne andere Ursache
• Husten ohne andere Ursache
2. Klinik:
• neue oder erhöhte Sputumproduktion ohne andere Ursache
(mindest. 2)
• trockene Rasselgeräusche ohne andere Ursache
• Giemen ohne andere Ursache
• Anzucht eines Erregers aus dem Trachealsekret oder BAL
3. Erreger:
(mindest. 1) • positiver Antigentest in den Atemwegssekreten
C1a - Pneumonie (Klinik)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
4. Klinik III:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
C1b - Pneumonie (Erreger)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• positive Blutkultur (nicht assoziiert zu anderer Infektion)
• kultureller Nachweis eines Erregers aus Pleuraflüssigkeit
• kultureller Nachweis eines ätiologisch in Frage kommenden Erregers aus Trachealsekret, bronchoalveolärer Lavage (BAL) oder geschützte Bürste
4. Erreger:
• intrazellulärer Bakteriennachweis in ≥ 5% der bei BAL gewonnenen Zellen
(mindest. 1) • Histopathologische Untersuchung zeigt kulturellen Nachweis von Erregern im Lungengewebe oder
Nachweis invasiver Pilzhyphen oder Pseudohyphen im Lungengewebe oder Abszesse oder Verdichtungen mit Annsammlung zahlreicher polymorphkerniger Neutrophilen in Bronchiolen und
Alveolen
C1c - Pneumonie (atypisch)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• kultureller Nachweis eines Virus oder von Chlamydien in Atemwegssekreten
• Nachweis von viralem Antigen oder Antikörpern in Atemwegssekreten (z.B. PCR, ELISA)
• 4-facher Titeranstieg (IgG) für einen Erreger in wiederholten Serumproben
• positive PCR für Chlamydien oder Mycoplasmen
4. atypisch:
• positiver Mikro-Immunofluoreszenztest für Chlamydien
(mindest. 1) • kultureller Nachweis oder Mikro-Immunofluoreszenztest für Legionellen aus Atemwegssekret oder
Gewebe
• Nachweis von Legionella pneumophila SG 1 Antigen im Urin
• 4-facher Anstieg des L. pneumophila Antikörpertiters auf 1:128 in wiederholten Serumproben
D1 - symptomatische HWI
• Harnstreifen positiv für Leukozytenesterase und / oder Nitrat
• Pyurie (≥ 10 Leukozyten / ml oder ≥ 3 Leukozyten / Gesichtsfeld) im nicht-zentrifugierten Urin
• Nachweis von Mikroorganismen in der Gram-Färbung im nicht zentrifugierten Urin
1. Erreger:
• 2 Urinkulturen mit dem gleichem Erreger mit ≥ 102 KBE / ml Urin
(mindest. 1) • Urinkultur mit ≤ 105 KBE / ml Uropathogene unter entsprechender antimikrobieller Therapie
• ärztliche Diagnose
• Arzt beginnt entsprechende antimikrobielle Therapie
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
ODER
1. Erreger:
Urinkultur von ≥ 105 KBE / ml Urin bei ≤ 2 Keimarten
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
D2 - asympt. Bakteriurie
1. Katheter:
in den letzten 7 Tagen vor Entnahme der ersten und zweiten positiven Urinkultur kein Blasenkatheter
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
beide Urinkulturen mit ≥ 105 KBE / ml
5. Erreger II:
Nachweis des gleichen Mikroorganismus in beiden Urinkulturen
6. Erreger III:
Nachweis von ≤ 2 Keimarten in beiden Urinkulturen
ODER
1. Katheter:
Blasenkatheter innerhalb von 7 Tagen vor der Urinkultur
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
Nachweis von ≥ 105 KBE / ml Urin
5. Erreger II:
Nachweis von ≤ 2 Keimarten
Slide 14
Kasuistik 1
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
akuter Asthma Anfall
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat.
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
Kasuistik 2
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
Kasuistik 3
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
Kasuistik 4
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
^
C1a
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Pneumonie
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
Kasuistik 5
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Aspirationspneumonie
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
Kasuistik 6
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
B1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
durch Labor bestätigte Sepsis
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
Kasuistik 7
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
keine Pneumonie nach neuer Definition
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
Kasuistik 8
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
A2
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
postoperativer tiefer Wundinfekt
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
Kasuistik 9
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
A1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
postoperativer oberflächlicher Wundinfekt
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
D2
A1 - oberflächl. Wundinfektion
1. Zeitbezug:
Infektion an der Inzisionsstelle innerhalb von 30 Tagen nach der
Operation, die nur Haut oder subkutanes Gewebe mit einbezieht
• eitrige Sekretion aus der oberflächlichen Inzision
• kultureller Nachweis von Erregern aus einem aseptisch entnommenen
Wundsekret oder Gewebe von der oberflächlichen Inzision
2. Klinik:
• ein Entzündungszeichen: Schmerz, Berührungsempfindlichkeit,
(mindest. 1)
lokalisierte Schwellung, Rötung oder Überwärmung und Chirurg öffnet
die oberflächliche Inzision bewusst.
• Diagnose des behandelnden Arztes
A2 - tiefe Wundinfektion
1. Zeitbezug:
Infektion innerhalb von 30 Tagen nach der Operation (innerhalb von 1 Jahr,
wenn ein Implantat in situ belassen wurde)
2. Ort I:
Infektion scheint mit der Operation in Verbindung zu stehen
3. Ort II:
Infektion erfasst Faszienschicht und Muskelgewebe
• eitrige Sekretion aus der Tiefe der Inzision, aber nicht aus dem operierten
Organ bzw. Körperhöhle (sonst A3)
• Öffnung spontan oder durch Chirurgen bei Fieber (> 38°C) oder lokalisiertem Schmerz oder Berührungsempfindlichkeit
4. Klinik:
• Abszess oder sonstige Infektionszeichen die tieferen Schichten
(mindest. 1)
betreffend, sind bei der klinischen Untersuchung, während der erneuten
Operation, bei der histopathologischen Untersuchung oder bei radiologischen Untersuchungen ersichtlich
• Diagnose des behandelnden Arztes
B1 - von Labor bestätigte Sepsis
kultureller Nachweis von pathogenen Erregern im Blut, welche nicht mit
1. Erreger:
(mindest. 1) Infektionen an anderer Stelle assoziiert sind
ODER
• Fieber (> 38°C)
1. Klinik:
• Schüttelfrost
(mindest. 1)
• Hypotonie
• Hautkeim aus 2 Blutkulturen von verschiedenen Zeitpunkten
• Hautkeim in mindestens 1 Blutkultur bei einem Patienten mit Gefäß2. Erreger:
katheter und Arzt beginnt eine entsprechende antimikrobielle Therapie
(mindest. 1)
• positiver Antigen Bluttest und kein Zusammenhang mit einer anderen
Infektion
B2 - klinisch primäre Sepsis
1. Erreger:
keine Blutkultur durchgeführt oder keine Mikroorganismen / Antigene im
Blut nachgewiesen
2. Ursache:
keine offensichtliche Infektion an anderer Stelle
3. Therapie:
Arzt leitet Therapie wegen Sepsis ein
• Fieber (> 38°C) ohne andere Ursache
4. Klinik:
• Hypotonie (systolischer Druck ≤ 90 mmHg) ohne andere Ursache
(mindest. 1)
• Oligurie (< 20 ml / h) ohne andere Ursache
J1 - Bronchitis / Tracheitis
1. Ursache:
keine klinischen oder röntgenologischen Zeichen einer Pneumonie
• Fieber (> 38°C) ohne andere Ursache
• Husten ohne andere Ursache
2. Klinik:
• neue oder erhöhte Sputumproduktion ohne andere Ursache
(mindest. 2)
• trockene Rasselgeräusche ohne andere Ursache
• Giemen ohne andere Ursache
• Anzucht eines Erregers aus dem Trachealsekret oder BAL
3. Erreger:
(mindest. 1) • positiver Antigentest in den Atemwegssekreten
C1a - Pneumonie (Klinik)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
4. Klinik III:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
C1b - Pneumonie (Erreger)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• positive Blutkultur (nicht assoziiert zu anderer Infektion)
• kultureller Nachweis eines Erregers aus Pleuraflüssigkeit
• kultureller Nachweis eines ätiologisch in Frage kommenden Erregers aus Trachealsekret, bronchoalveolärer Lavage (BAL) oder geschützte Bürste
4. Erreger:
• intrazellulärer Bakteriennachweis in ≥ 5% der bei BAL gewonnenen Zellen
(mindest. 1) • Histopathologische Untersuchung zeigt kulturellen Nachweis von Erregern im Lungengewebe oder
Nachweis invasiver Pilzhyphen oder Pseudohyphen im Lungengewebe oder Abszesse oder Verdichtungen mit Annsammlung zahlreicher polymorphkerniger Neutrophilen in Bronchiolen und
Alveolen
C1c - Pneumonie (atypisch)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• kultureller Nachweis eines Virus oder von Chlamydien in Atemwegssekreten
• Nachweis von viralem Antigen oder Antikörpern in Atemwegssekreten (z.B. PCR, ELISA)
• 4-facher Titeranstieg (IgG) für einen Erreger in wiederholten Serumproben
• positive PCR für Chlamydien oder Mycoplasmen
4. atypisch:
• positiver Mikro-Immunofluoreszenztest für Chlamydien
(mindest. 1) • kultureller Nachweis oder Mikro-Immunofluoreszenztest für Legionellen aus Atemwegssekret oder
Gewebe
• Nachweis von Legionella pneumophila SG 1 Antigen im Urin
• 4-facher Anstieg des L. pneumophila Antikörpertiters auf 1:128 in wiederholten Serumproben
D1 - symptomatische HWI
• Harnstreifen positiv für Leukozytenesterase und / oder Nitrat
• Pyurie (≥ 10 Leukozyten / ml oder ≥ 3 Leukozyten / Gesichtsfeld) im nicht-zentrifugierten Urin
• Nachweis von Mikroorganismen in der Gram-Färbung im nicht zentrifugierten Urin
1. Erreger:
• 2 Urinkulturen mit dem gleichem Erreger mit ≥ 102 KBE / ml Urin
(mindest. 1) • Urinkultur mit ≤ 105 KBE / ml Uropathogene unter entsprechender antimikrobieller Therapie
• ärztliche Diagnose
• Arzt beginnt entsprechende antimikrobielle Therapie
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
ODER
1. Erreger:
Urinkultur von ≥ 105 KBE / ml Urin bei ≤ 2 Keimarten
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
D2 - asympt. Bakteriurie
1. Katheter:
in den letzten 7 Tagen vor Entnahme der ersten und zweiten positiven Urinkultur kein Blasenkatheter
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
beide Urinkulturen mit ≥ 105 KBE / ml
5. Erreger II:
Nachweis des gleichen Mikroorganismus in beiden Urinkulturen
6. Erreger III:
Nachweis von ≤ 2 Keimarten in beiden Urinkulturen
ODER
1. Katheter:
Blasenkatheter innerhalb von 7 Tagen vor der Urinkultur
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
Nachweis von ≥ 105 KBE / ml Urin
5. Erreger II:
Nachweis von ≤ 2 Keimarten
Slide 15
Kasuistik 1
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
akuter Asthma Anfall
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat.
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
Kasuistik 2
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
Kasuistik 3
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
Kasuistik 4
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
^
C1a
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Pneumonie
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
Kasuistik 5
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Aspirationspneumonie
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
Kasuistik 6
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
B1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
durch Labor bestätigte Sepsis
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
Kasuistik 7
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
keine Pneumonie nach neuer Definition
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
Kasuistik 8
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
A2
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
postoperativer tiefer Wundinfekt
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
Kasuistik 9
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
A1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
postoperativer oberflächlicher Wundinfekt
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
D2
A1 - oberflächl. Wundinfektion
1. Zeitbezug:
Infektion an der Inzisionsstelle innerhalb von 30 Tagen nach der
Operation, die nur Haut oder subkutanes Gewebe mit einbezieht
• eitrige Sekretion aus der oberflächlichen Inzision
• kultureller Nachweis von Erregern aus einem aseptisch entnommenen
Wundsekret oder Gewebe von der oberflächlichen Inzision
2. Klinik:
• ein Entzündungszeichen: Schmerz, Berührungsempfindlichkeit,
(mindest. 1)
lokalisierte Schwellung, Rötung oder Überwärmung und Chirurg öffnet
die oberflächliche Inzision bewusst.
• Diagnose des behandelnden Arztes
A2 - tiefe Wundinfektion
1. Zeitbezug:
Infektion innerhalb von 30 Tagen nach der Operation (innerhalb von 1 Jahr,
wenn ein Implantat in situ belassen wurde)
2. Ort I:
Infektion scheint mit der Operation in Verbindung zu stehen
3. Ort II:
Infektion erfasst Faszienschicht und Muskelgewebe
• eitrige Sekretion aus der Tiefe der Inzision, aber nicht aus dem operierten
Organ bzw. Körperhöhle (sonst A3)
• Öffnung spontan oder durch Chirurgen bei Fieber (> 38°C) oder lokalisiertem Schmerz oder Berührungsempfindlichkeit
4. Klinik:
• Abszess oder sonstige Infektionszeichen die tieferen Schichten
(mindest. 1)
betreffend, sind bei der klinischen Untersuchung, während der erneuten
Operation, bei der histopathologischen Untersuchung oder bei radiologischen Untersuchungen ersichtlich
• Diagnose des behandelnden Arztes
B1 - von Labor bestätigte Sepsis
kultureller Nachweis von pathogenen Erregern im Blut, welche nicht mit
1. Erreger:
(mindest. 1) Infektionen an anderer Stelle assoziiert sind
ODER
• Fieber (> 38°C)
1. Klinik:
• Schüttelfrost
(mindest. 1)
• Hypotonie
• Hautkeim aus 2 Blutkulturen von verschiedenen Zeitpunkten
• Hautkeim in mindestens 1 Blutkultur bei einem Patienten mit Gefäß2. Erreger:
katheter und Arzt beginnt eine entsprechende antimikrobielle Therapie
(mindest. 1)
• positiver Antigen Bluttest und kein Zusammenhang mit einer anderen
Infektion
B2 - klinisch primäre Sepsis
1. Erreger:
keine Blutkultur durchgeführt oder keine Mikroorganismen / Antigene im
Blut nachgewiesen
2. Ursache:
keine offensichtliche Infektion an anderer Stelle
3. Therapie:
Arzt leitet Therapie wegen Sepsis ein
• Fieber (> 38°C) ohne andere Ursache
4. Klinik:
• Hypotonie (systolischer Druck ≤ 90 mmHg) ohne andere Ursache
(mindest. 1)
• Oligurie (< 20 ml / h) ohne andere Ursache
J1 - Bronchitis / Tracheitis
1. Ursache:
keine klinischen oder röntgenologischen Zeichen einer Pneumonie
• Fieber (> 38°C) ohne andere Ursache
• Husten ohne andere Ursache
2. Klinik:
• neue oder erhöhte Sputumproduktion ohne andere Ursache
(mindest. 2)
• trockene Rasselgeräusche ohne andere Ursache
• Giemen ohne andere Ursache
• Anzucht eines Erregers aus dem Trachealsekret oder BAL
3. Erreger:
(mindest. 1) • positiver Antigentest in den Atemwegssekreten
C1a - Pneumonie (Klinik)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
4. Klinik III:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
C1b - Pneumonie (Erreger)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• positive Blutkultur (nicht assoziiert zu anderer Infektion)
• kultureller Nachweis eines Erregers aus Pleuraflüssigkeit
• kultureller Nachweis eines ätiologisch in Frage kommenden Erregers aus Trachealsekret, bronchoalveolärer Lavage (BAL) oder geschützte Bürste
4. Erreger:
• intrazellulärer Bakteriennachweis in ≥ 5% der bei BAL gewonnenen Zellen
(mindest. 1) • Histopathologische Untersuchung zeigt kulturellen Nachweis von Erregern im Lungengewebe oder
Nachweis invasiver Pilzhyphen oder Pseudohyphen im Lungengewebe oder Abszesse oder Verdichtungen mit Annsammlung zahlreicher polymorphkerniger Neutrophilen in Bronchiolen und
Alveolen
C1c - Pneumonie (atypisch)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• kultureller Nachweis eines Virus oder von Chlamydien in Atemwegssekreten
• Nachweis von viralem Antigen oder Antikörpern in Atemwegssekreten (z.B. PCR, ELISA)
• 4-facher Titeranstieg (IgG) für einen Erreger in wiederholten Serumproben
• positive PCR für Chlamydien oder Mycoplasmen
4. atypisch:
• positiver Mikro-Immunofluoreszenztest für Chlamydien
(mindest. 1) • kultureller Nachweis oder Mikro-Immunofluoreszenztest für Legionellen aus Atemwegssekret oder
Gewebe
• Nachweis von Legionella pneumophila SG 1 Antigen im Urin
• 4-facher Anstieg des L. pneumophila Antikörpertiters auf 1:128 in wiederholten Serumproben
D1 - symptomatische HWI
• Harnstreifen positiv für Leukozytenesterase und / oder Nitrat
• Pyurie (≥ 10 Leukozyten / ml oder ≥ 3 Leukozyten / Gesichtsfeld) im nicht-zentrifugierten Urin
• Nachweis von Mikroorganismen in der Gram-Färbung im nicht zentrifugierten Urin
1. Erreger:
• 2 Urinkulturen mit dem gleichem Erreger mit ≥ 102 KBE / ml Urin
(mindest. 1) • Urinkultur mit ≤ 105 KBE / ml Uropathogene unter entsprechender antimikrobieller Therapie
• ärztliche Diagnose
• Arzt beginnt entsprechende antimikrobielle Therapie
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
ODER
1. Erreger:
Urinkultur von ≥ 105 KBE / ml Urin bei ≤ 2 Keimarten
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
D2 - asympt. Bakteriurie
1. Katheter:
in den letzten 7 Tagen vor Entnahme der ersten und zweiten positiven Urinkultur kein Blasenkatheter
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
beide Urinkulturen mit ≥ 105 KBE / ml
5. Erreger II:
Nachweis des gleichen Mikroorganismus in beiden Urinkulturen
6. Erreger III:
Nachweis von ≤ 2 Keimarten in beiden Urinkulturen
ODER
1. Katheter:
Blasenkatheter innerhalb von 7 Tagen vor der Urinkultur
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
Nachweis von ≥ 105 KBE / ml Urin
5. Erreger II:
Nachweis von ≤ 2 Keimarten
Slide 16
Kasuistik 1
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
akuter Asthma Anfall
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat.
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
Kasuistik 2
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
Kasuistik 3
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
Kasuistik 4
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
^
C1a
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Pneumonie
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
Kasuistik 5
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Aspirationspneumonie
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
Kasuistik 6
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
B1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
durch Labor bestätigte Sepsis
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
Kasuistik 7
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
keine Pneumonie nach neuer Definition
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
Kasuistik 8
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
A2
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
postoperativer tiefer Wundinfekt
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
Kasuistik 9
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
A1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
postoperativer oberflächlicher Wundinfekt
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
D2
A1 - oberflächl. Wundinfektion
1. Zeitbezug:
Infektion an der Inzisionsstelle innerhalb von 30 Tagen nach der
Operation, die nur Haut oder subkutanes Gewebe mit einbezieht
• eitrige Sekretion aus der oberflächlichen Inzision
• kultureller Nachweis von Erregern aus einem aseptisch entnommenen
Wundsekret oder Gewebe von der oberflächlichen Inzision
2. Klinik:
• ein Entzündungszeichen: Schmerz, Berührungsempfindlichkeit,
(mindest. 1)
lokalisierte Schwellung, Rötung oder Überwärmung und Chirurg öffnet
die oberflächliche Inzision bewusst.
• Diagnose des behandelnden Arztes
A2 - tiefe Wundinfektion
1. Zeitbezug:
Infektion innerhalb von 30 Tagen nach der Operation (innerhalb von 1 Jahr,
wenn ein Implantat in situ belassen wurde)
2. Ort I:
Infektion scheint mit der Operation in Verbindung zu stehen
3. Ort II:
Infektion erfasst Faszienschicht und Muskelgewebe
• eitrige Sekretion aus der Tiefe der Inzision, aber nicht aus dem operierten
Organ bzw. Körperhöhle (sonst A3)
• Öffnung spontan oder durch Chirurgen bei Fieber (> 38°C) oder lokalisiertem Schmerz oder Berührungsempfindlichkeit
4. Klinik:
• Abszess oder sonstige Infektionszeichen die tieferen Schichten
(mindest. 1)
betreffend, sind bei der klinischen Untersuchung, während der erneuten
Operation, bei der histopathologischen Untersuchung oder bei radiologischen Untersuchungen ersichtlich
• Diagnose des behandelnden Arztes
B1 - von Labor bestätigte Sepsis
kultureller Nachweis von pathogenen Erregern im Blut, welche nicht mit
1. Erreger:
(mindest. 1) Infektionen an anderer Stelle assoziiert sind
ODER
• Fieber (> 38°C)
1. Klinik:
• Schüttelfrost
(mindest. 1)
• Hypotonie
• Hautkeim aus 2 Blutkulturen von verschiedenen Zeitpunkten
• Hautkeim in mindestens 1 Blutkultur bei einem Patienten mit Gefäß2. Erreger:
katheter und Arzt beginnt eine entsprechende antimikrobielle Therapie
(mindest. 1)
• positiver Antigen Bluttest und kein Zusammenhang mit einer anderen
Infektion
B2 - klinisch primäre Sepsis
1. Erreger:
keine Blutkultur durchgeführt oder keine Mikroorganismen / Antigene im
Blut nachgewiesen
2. Ursache:
keine offensichtliche Infektion an anderer Stelle
3. Therapie:
Arzt leitet Therapie wegen Sepsis ein
• Fieber (> 38°C) ohne andere Ursache
4. Klinik:
• Hypotonie (systolischer Druck ≤ 90 mmHg) ohne andere Ursache
(mindest. 1)
• Oligurie (< 20 ml / h) ohne andere Ursache
J1 - Bronchitis / Tracheitis
1. Ursache:
keine klinischen oder röntgenologischen Zeichen einer Pneumonie
• Fieber (> 38°C) ohne andere Ursache
• Husten ohne andere Ursache
2. Klinik:
• neue oder erhöhte Sputumproduktion ohne andere Ursache
(mindest. 2)
• trockene Rasselgeräusche ohne andere Ursache
• Giemen ohne andere Ursache
• Anzucht eines Erregers aus dem Trachealsekret oder BAL
3. Erreger:
(mindest. 1) • positiver Antigentest in den Atemwegssekreten
C1a - Pneumonie (Klinik)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
4. Klinik III:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
C1b - Pneumonie (Erreger)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• positive Blutkultur (nicht assoziiert zu anderer Infektion)
• kultureller Nachweis eines Erregers aus Pleuraflüssigkeit
• kultureller Nachweis eines ätiologisch in Frage kommenden Erregers aus Trachealsekret, bronchoalveolärer Lavage (BAL) oder geschützte Bürste
4. Erreger:
• intrazellulärer Bakteriennachweis in ≥ 5% der bei BAL gewonnenen Zellen
(mindest. 1) • Histopathologische Untersuchung zeigt kulturellen Nachweis von Erregern im Lungengewebe oder
Nachweis invasiver Pilzhyphen oder Pseudohyphen im Lungengewebe oder Abszesse oder Verdichtungen mit Annsammlung zahlreicher polymorphkerniger Neutrophilen in Bronchiolen und
Alveolen
C1c - Pneumonie (atypisch)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• kultureller Nachweis eines Virus oder von Chlamydien in Atemwegssekreten
• Nachweis von viralem Antigen oder Antikörpern in Atemwegssekreten (z.B. PCR, ELISA)
• 4-facher Titeranstieg (IgG) für einen Erreger in wiederholten Serumproben
• positive PCR für Chlamydien oder Mycoplasmen
4. atypisch:
• positiver Mikro-Immunofluoreszenztest für Chlamydien
(mindest. 1) • kultureller Nachweis oder Mikro-Immunofluoreszenztest für Legionellen aus Atemwegssekret oder
Gewebe
• Nachweis von Legionella pneumophila SG 1 Antigen im Urin
• 4-facher Anstieg des L. pneumophila Antikörpertiters auf 1:128 in wiederholten Serumproben
D1 - symptomatische HWI
• Harnstreifen positiv für Leukozytenesterase und / oder Nitrat
• Pyurie (≥ 10 Leukozyten / ml oder ≥ 3 Leukozyten / Gesichtsfeld) im nicht-zentrifugierten Urin
• Nachweis von Mikroorganismen in der Gram-Färbung im nicht zentrifugierten Urin
1. Erreger:
• 2 Urinkulturen mit dem gleichem Erreger mit ≥ 102 KBE / ml Urin
(mindest. 1) • Urinkultur mit ≤ 105 KBE / ml Uropathogene unter entsprechender antimikrobieller Therapie
• ärztliche Diagnose
• Arzt beginnt entsprechende antimikrobielle Therapie
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
ODER
1. Erreger:
Urinkultur von ≥ 105 KBE / ml Urin bei ≤ 2 Keimarten
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
D2 - asympt. Bakteriurie
1. Katheter:
in den letzten 7 Tagen vor Entnahme der ersten und zweiten positiven Urinkultur kein Blasenkatheter
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
beide Urinkulturen mit ≥ 105 KBE / ml
5. Erreger II:
Nachweis des gleichen Mikroorganismus in beiden Urinkulturen
6. Erreger III:
Nachweis von ≤ 2 Keimarten in beiden Urinkulturen
ODER
1. Katheter:
Blasenkatheter innerhalb von 7 Tagen vor der Urinkultur
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
Nachweis von ≥ 105 KBE / ml Urin
5. Erreger II:
Nachweis von ≤ 2 Keimarten
Slide 17
Kasuistik 1
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
akuter Asthma Anfall
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat.
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
Kasuistik 2
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
Kasuistik 3
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
Kasuistik 4
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
^
C1a
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Pneumonie
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
Kasuistik 5
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Aspirationspneumonie
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
Kasuistik 6
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
B1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
durch Labor bestätigte Sepsis
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
Kasuistik 7
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
keine Pneumonie nach neuer Definition
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
Kasuistik 8
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
A2
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
postoperativer tiefer Wundinfekt
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
Kasuistik 9
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
A1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
postoperativer oberflächlicher Wundinfekt
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
D2
A1 - oberflächl. Wundinfektion
1. Zeitbezug:
Infektion an der Inzisionsstelle innerhalb von 30 Tagen nach der
Operation, die nur Haut oder subkutanes Gewebe mit einbezieht
• eitrige Sekretion aus der oberflächlichen Inzision
• kultureller Nachweis von Erregern aus einem aseptisch entnommenen
Wundsekret oder Gewebe von der oberflächlichen Inzision
2. Klinik:
• ein Entzündungszeichen: Schmerz, Berührungsempfindlichkeit,
(mindest. 1)
lokalisierte Schwellung, Rötung oder Überwärmung und Chirurg öffnet
die oberflächliche Inzision bewusst.
• Diagnose des behandelnden Arztes
A2 - tiefe Wundinfektion
1. Zeitbezug:
Infektion innerhalb von 30 Tagen nach der Operation (innerhalb von 1 Jahr,
wenn ein Implantat in situ belassen wurde)
2. Ort I:
Infektion scheint mit der Operation in Verbindung zu stehen
3. Ort II:
Infektion erfasst Faszienschicht und Muskelgewebe
• eitrige Sekretion aus der Tiefe der Inzision, aber nicht aus dem operierten
Organ bzw. Körperhöhle (sonst A3)
• Öffnung spontan oder durch Chirurgen bei Fieber (> 38°C) oder lokalisiertem Schmerz oder Berührungsempfindlichkeit
4. Klinik:
• Abszess oder sonstige Infektionszeichen die tieferen Schichten
(mindest. 1)
betreffend, sind bei der klinischen Untersuchung, während der erneuten
Operation, bei der histopathologischen Untersuchung oder bei radiologischen Untersuchungen ersichtlich
• Diagnose des behandelnden Arztes
B1 - von Labor bestätigte Sepsis
kultureller Nachweis von pathogenen Erregern im Blut, welche nicht mit
1. Erreger:
(mindest. 1) Infektionen an anderer Stelle assoziiert sind
ODER
• Fieber (> 38°C)
1. Klinik:
• Schüttelfrost
(mindest. 1)
• Hypotonie
• Hautkeim aus 2 Blutkulturen von verschiedenen Zeitpunkten
• Hautkeim in mindestens 1 Blutkultur bei einem Patienten mit Gefäß2. Erreger:
katheter und Arzt beginnt eine entsprechende antimikrobielle Therapie
(mindest. 1)
• positiver Antigen Bluttest und kein Zusammenhang mit einer anderen
Infektion
B2 - klinisch primäre Sepsis
1. Erreger:
keine Blutkultur durchgeführt oder keine Mikroorganismen / Antigene im
Blut nachgewiesen
2. Ursache:
keine offensichtliche Infektion an anderer Stelle
3. Therapie:
Arzt leitet Therapie wegen Sepsis ein
• Fieber (> 38°C) ohne andere Ursache
4. Klinik:
• Hypotonie (systolischer Druck ≤ 90 mmHg) ohne andere Ursache
(mindest. 1)
• Oligurie (< 20 ml / h) ohne andere Ursache
J1 - Bronchitis / Tracheitis
1. Ursache:
keine klinischen oder röntgenologischen Zeichen einer Pneumonie
• Fieber (> 38°C) ohne andere Ursache
• Husten ohne andere Ursache
2. Klinik:
• neue oder erhöhte Sputumproduktion ohne andere Ursache
(mindest. 2)
• trockene Rasselgeräusche ohne andere Ursache
• Giemen ohne andere Ursache
• Anzucht eines Erregers aus dem Trachealsekret oder BAL
3. Erreger:
(mindest. 1) • positiver Antigentest in den Atemwegssekreten
C1a - Pneumonie (Klinik)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
4. Klinik III:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
C1b - Pneumonie (Erreger)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• positive Blutkultur (nicht assoziiert zu anderer Infektion)
• kultureller Nachweis eines Erregers aus Pleuraflüssigkeit
• kultureller Nachweis eines ätiologisch in Frage kommenden Erregers aus Trachealsekret, bronchoalveolärer Lavage (BAL) oder geschützte Bürste
4. Erreger:
• intrazellulärer Bakteriennachweis in ≥ 5% der bei BAL gewonnenen Zellen
(mindest. 1) • Histopathologische Untersuchung zeigt kulturellen Nachweis von Erregern im Lungengewebe oder
Nachweis invasiver Pilzhyphen oder Pseudohyphen im Lungengewebe oder Abszesse oder Verdichtungen mit Annsammlung zahlreicher polymorphkerniger Neutrophilen in Bronchiolen und
Alveolen
C1c - Pneumonie (atypisch)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• kultureller Nachweis eines Virus oder von Chlamydien in Atemwegssekreten
• Nachweis von viralem Antigen oder Antikörpern in Atemwegssekreten (z.B. PCR, ELISA)
• 4-facher Titeranstieg (IgG) für einen Erreger in wiederholten Serumproben
• positive PCR für Chlamydien oder Mycoplasmen
4. atypisch:
• positiver Mikro-Immunofluoreszenztest für Chlamydien
(mindest. 1) • kultureller Nachweis oder Mikro-Immunofluoreszenztest für Legionellen aus Atemwegssekret oder
Gewebe
• Nachweis von Legionella pneumophila SG 1 Antigen im Urin
• 4-facher Anstieg des L. pneumophila Antikörpertiters auf 1:128 in wiederholten Serumproben
D1 - symptomatische HWI
• Harnstreifen positiv für Leukozytenesterase und / oder Nitrat
• Pyurie (≥ 10 Leukozyten / ml oder ≥ 3 Leukozyten / Gesichtsfeld) im nicht-zentrifugierten Urin
• Nachweis von Mikroorganismen in der Gram-Färbung im nicht zentrifugierten Urin
1. Erreger:
• 2 Urinkulturen mit dem gleichem Erreger mit ≥ 102 KBE / ml Urin
(mindest. 1) • Urinkultur mit ≤ 105 KBE / ml Uropathogene unter entsprechender antimikrobieller Therapie
• ärztliche Diagnose
• Arzt beginnt entsprechende antimikrobielle Therapie
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
ODER
1. Erreger:
Urinkultur von ≥ 105 KBE / ml Urin bei ≤ 2 Keimarten
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
D2 - asympt. Bakteriurie
1. Katheter:
in den letzten 7 Tagen vor Entnahme der ersten und zweiten positiven Urinkultur kein Blasenkatheter
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
beide Urinkulturen mit ≥ 105 KBE / ml
5. Erreger II:
Nachweis des gleichen Mikroorganismus in beiden Urinkulturen
6. Erreger III:
Nachweis von ≤ 2 Keimarten in beiden Urinkulturen
ODER
1. Katheter:
Blasenkatheter innerhalb von 7 Tagen vor der Urinkultur
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
Nachweis von ≥ 105 KBE / ml Urin
5. Erreger II:
Nachweis von ≤ 2 Keimarten
Slide 18
Kasuistik 1
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
akuter Asthma Anfall
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat.
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
Kasuistik 2
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
Kasuistik 3
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
Kasuistik 4
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
^
C1a
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Pneumonie
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
Kasuistik 5
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Aspirationspneumonie
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
Kasuistik 6
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
B1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
durch Labor bestätigte Sepsis
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
Kasuistik 7
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
keine Pneumonie nach neuer Definition
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
Kasuistik 8
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
A2
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
postoperativer tiefer Wundinfekt
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
Kasuistik 9
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
A1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
postoperativer oberflächlicher Wundinfekt
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
D2
A1 - oberflächl. Wundinfektion
1. Zeitbezug:
Infektion an der Inzisionsstelle innerhalb von 30 Tagen nach der
Operation, die nur Haut oder subkutanes Gewebe mit einbezieht
• eitrige Sekretion aus der oberflächlichen Inzision
• kultureller Nachweis von Erregern aus einem aseptisch entnommenen
Wundsekret oder Gewebe von der oberflächlichen Inzision
2. Klinik:
• ein Entzündungszeichen: Schmerz, Berührungsempfindlichkeit,
(mindest. 1)
lokalisierte Schwellung, Rötung oder Überwärmung und Chirurg öffnet
die oberflächliche Inzision bewusst.
• Diagnose des behandelnden Arztes
A2 - tiefe Wundinfektion
1. Zeitbezug:
Infektion innerhalb von 30 Tagen nach der Operation (innerhalb von 1 Jahr,
wenn ein Implantat in situ belassen wurde)
2. Ort I:
Infektion scheint mit der Operation in Verbindung zu stehen
3. Ort II:
Infektion erfasst Faszienschicht und Muskelgewebe
• eitrige Sekretion aus der Tiefe der Inzision, aber nicht aus dem operierten
Organ bzw. Körperhöhle (sonst A3)
• Öffnung spontan oder durch Chirurgen bei Fieber (> 38°C) oder lokalisiertem Schmerz oder Berührungsempfindlichkeit
4. Klinik:
• Abszess oder sonstige Infektionszeichen die tieferen Schichten
(mindest. 1)
betreffend, sind bei der klinischen Untersuchung, während der erneuten
Operation, bei der histopathologischen Untersuchung oder bei radiologischen Untersuchungen ersichtlich
• Diagnose des behandelnden Arztes
B1 - von Labor bestätigte Sepsis
kultureller Nachweis von pathogenen Erregern im Blut, welche nicht mit
1. Erreger:
(mindest. 1) Infektionen an anderer Stelle assoziiert sind
ODER
• Fieber (> 38°C)
1. Klinik:
• Schüttelfrost
(mindest. 1)
• Hypotonie
• Hautkeim aus 2 Blutkulturen von verschiedenen Zeitpunkten
• Hautkeim in mindestens 1 Blutkultur bei einem Patienten mit Gefäß2. Erreger:
katheter und Arzt beginnt eine entsprechende antimikrobielle Therapie
(mindest. 1)
• positiver Antigen Bluttest und kein Zusammenhang mit einer anderen
Infektion
B2 - klinisch primäre Sepsis
1. Erreger:
keine Blutkultur durchgeführt oder keine Mikroorganismen / Antigene im
Blut nachgewiesen
2. Ursache:
keine offensichtliche Infektion an anderer Stelle
3. Therapie:
Arzt leitet Therapie wegen Sepsis ein
• Fieber (> 38°C) ohne andere Ursache
4. Klinik:
• Hypotonie (systolischer Druck ≤ 90 mmHg) ohne andere Ursache
(mindest. 1)
• Oligurie (< 20 ml / h) ohne andere Ursache
J1 - Bronchitis / Tracheitis
1. Ursache:
keine klinischen oder röntgenologischen Zeichen einer Pneumonie
• Fieber (> 38°C) ohne andere Ursache
• Husten ohne andere Ursache
2. Klinik:
• neue oder erhöhte Sputumproduktion ohne andere Ursache
(mindest. 2)
• trockene Rasselgeräusche ohne andere Ursache
• Giemen ohne andere Ursache
• Anzucht eines Erregers aus dem Trachealsekret oder BAL
3. Erreger:
(mindest. 1) • positiver Antigentest in den Atemwegssekreten
C1a - Pneumonie (Klinik)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
4. Klinik III:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
C1b - Pneumonie (Erreger)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• positive Blutkultur (nicht assoziiert zu anderer Infektion)
• kultureller Nachweis eines Erregers aus Pleuraflüssigkeit
• kultureller Nachweis eines ätiologisch in Frage kommenden Erregers aus Trachealsekret, bronchoalveolärer Lavage (BAL) oder geschützte Bürste
4. Erreger:
• intrazellulärer Bakteriennachweis in ≥ 5% der bei BAL gewonnenen Zellen
(mindest. 1) • Histopathologische Untersuchung zeigt kulturellen Nachweis von Erregern im Lungengewebe oder
Nachweis invasiver Pilzhyphen oder Pseudohyphen im Lungengewebe oder Abszesse oder Verdichtungen mit Annsammlung zahlreicher polymorphkerniger Neutrophilen in Bronchiolen und
Alveolen
C1c - Pneumonie (atypisch)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• kultureller Nachweis eines Virus oder von Chlamydien in Atemwegssekreten
• Nachweis von viralem Antigen oder Antikörpern in Atemwegssekreten (z.B. PCR, ELISA)
• 4-facher Titeranstieg (IgG) für einen Erreger in wiederholten Serumproben
• positive PCR für Chlamydien oder Mycoplasmen
4. atypisch:
• positiver Mikro-Immunofluoreszenztest für Chlamydien
(mindest. 1) • kultureller Nachweis oder Mikro-Immunofluoreszenztest für Legionellen aus Atemwegssekret oder
Gewebe
• Nachweis von Legionella pneumophila SG 1 Antigen im Urin
• 4-facher Anstieg des L. pneumophila Antikörpertiters auf 1:128 in wiederholten Serumproben
D1 - symptomatische HWI
• Harnstreifen positiv für Leukozytenesterase und / oder Nitrat
• Pyurie (≥ 10 Leukozyten / ml oder ≥ 3 Leukozyten / Gesichtsfeld) im nicht-zentrifugierten Urin
• Nachweis von Mikroorganismen in der Gram-Färbung im nicht zentrifugierten Urin
1. Erreger:
• 2 Urinkulturen mit dem gleichem Erreger mit ≥ 102 KBE / ml Urin
(mindest. 1) • Urinkultur mit ≤ 105 KBE / ml Uropathogene unter entsprechender antimikrobieller Therapie
• ärztliche Diagnose
• Arzt beginnt entsprechende antimikrobielle Therapie
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
ODER
1. Erreger:
Urinkultur von ≥ 105 KBE / ml Urin bei ≤ 2 Keimarten
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
D2 - asympt. Bakteriurie
1. Katheter:
in den letzten 7 Tagen vor Entnahme der ersten und zweiten positiven Urinkultur kein Blasenkatheter
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
beide Urinkulturen mit ≥ 105 KBE / ml
5. Erreger II:
Nachweis des gleichen Mikroorganismus in beiden Urinkulturen
6. Erreger III:
Nachweis von ≤ 2 Keimarten in beiden Urinkulturen
ODER
1. Katheter:
Blasenkatheter innerhalb von 7 Tagen vor der Urinkultur
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
Nachweis von ≥ 105 KBE / ml Urin
5. Erreger II:
Nachweis von ≤ 2 Keimarten
Slide 19
Kasuistik 1
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
akuter Asthma Anfall
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat.
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
Kasuistik 2
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
Kasuistik 3
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
Kasuistik 4
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
^
C1a
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Pneumonie
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
Kasuistik 5
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Aspirationspneumonie
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
Kasuistik 6
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
B1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
durch Labor bestätigte Sepsis
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
Kasuistik 7
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
keine Pneumonie nach neuer Definition
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
Kasuistik 8
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
A2
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
postoperativer tiefer Wundinfekt
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
Kasuistik 9
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
A1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
postoperativer oberflächlicher Wundinfekt
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
D2
A1 - oberflächl. Wundinfektion
1. Zeitbezug:
Infektion an der Inzisionsstelle innerhalb von 30 Tagen nach der
Operation, die nur Haut oder subkutanes Gewebe mit einbezieht
• eitrige Sekretion aus der oberflächlichen Inzision
• kultureller Nachweis von Erregern aus einem aseptisch entnommenen
Wundsekret oder Gewebe von der oberflächlichen Inzision
2. Klinik:
• ein Entzündungszeichen: Schmerz, Berührungsempfindlichkeit,
(mindest. 1)
lokalisierte Schwellung, Rötung oder Überwärmung und Chirurg öffnet
die oberflächliche Inzision bewusst.
• Diagnose des behandelnden Arztes
A2 - tiefe Wundinfektion
1. Zeitbezug:
Infektion innerhalb von 30 Tagen nach der Operation (innerhalb von 1 Jahr,
wenn ein Implantat in situ belassen wurde)
2. Ort I:
Infektion scheint mit der Operation in Verbindung zu stehen
3. Ort II:
Infektion erfasst Faszienschicht und Muskelgewebe
• eitrige Sekretion aus der Tiefe der Inzision, aber nicht aus dem operierten
Organ bzw. Körperhöhle (sonst A3)
• Öffnung spontan oder durch Chirurgen bei Fieber (> 38°C) oder lokalisiertem Schmerz oder Berührungsempfindlichkeit
4. Klinik:
• Abszess oder sonstige Infektionszeichen die tieferen Schichten
(mindest. 1)
betreffend, sind bei der klinischen Untersuchung, während der erneuten
Operation, bei der histopathologischen Untersuchung oder bei radiologischen Untersuchungen ersichtlich
• Diagnose des behandelnden Arztes
B1 - von Labor bestätigte Sepsis
kultureller Nachweis von pathogenen Erregern im Blut, welche nicht mit
1. Erreger:
(mindest. 1) Infektionen an anderer Stelle assoziiert sind
ODER
• Fieber (> 38°C)
1. Klinik:
• Schüttelfrost
(mindest. 1)
• Hypotonie
• Hautkeim aus 2 Blutkulturen von verschiedenen Zeitpunkten
• Hautkeim in mindestens 1 Blutkultur bei einem Patienten mit Gefäß2. Erreger:
katheter und Arzt beginnt eine entsprechende antimikrobielle Therapie
(mindest. 1)
• positiver Antigen Bluttest und kein Zusammenhang mit einer anderen
Infektion
B2 - klinisch primäre Sepsis
1. Erreger:
keine Blutkultur durchgeführt oder keine Mikroorganismen / Antigene im
Blut nachgewiesen
2. Ursache:
keine offensichtliche Infektion an anderer Stelle
3. Therapie:
Arzt leitet Therapie wegen Sepsis ein
• Fieber (> 38°C) ohne andere Ursache
4. Klinik:
• Hypotonie (systolischer Druck ≤ 90 mmHg) ohne andere Ursache
(mindest. 1)
• Oligurie (< 20 ml / h) ohne andere Ursache
J1 - Bronchitis / Tracheitis
1. Ursache:
keine klinischen oder röntgenologischen Zeichen einer Pneumonie
• Fieber (> 38°C) ohne andere Ursache
• Husten ohne andere Ursache
2. Klinik:
• neue oder erhöhte Sputumproduktion ohne andere Ursache
(mindest. 2)
• trockene Rasselgeräusche ohne andere Ursache
• Giemen ohne andere Ursache
• Anzucht eines Erregers aus dem Trachealsekret oder BAL
3. Erreger:
(mindest. 1) • positiver Antigentest in den Atemwegssekreten
C1a - Pneumonie (Klinik)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
4. Klinik III:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
C1b - Pneumonie (Erreger)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• positive Blutkultur (nicht assoziiert zu anderer Infektion)
• kultureller Nachweis eines Erregers aus Pleuraflüssigkeit
• kultureller Nachweis eines ätiologisch in Frage kommenden Erregers aus Trachealsekret, bronchoalveolärer Lavage (BAL) oder geschützte Bürste
4. Erreger:
• intrazellulärer Bakteriennachweis in ≥ 5% der bei BAL gewonnenen Zellen
(mindest. 1) • Histopathologische Untersuchung zeigt kulturellen Nachweis von Erregern im Lungengewebe oder
Nachweis invasiver Pilzhyphen oder Pseudohyphen im Lungengewebe oder Abszesse oder Verdichtungen mit Annsammlung zahlreicher polymorphkerniger Neutrophilen in Bronchiolen und
Alveolen
C1c - Pneumonie (atypisch)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• kultureller Nachweis eines Virus oder von Chlamydien in Atemwegssekreten
• Nachweis von viralem Antigen oder Antikörpern in Atemwegssekreten (z.B. PCR, ELISA)
• 4-facher Titeranstieg (IgG) für einen Erreger in wiederholten Serumproben
• positive PCR für Chlamydien oder Mycoplasmen
4. atypisch:
• positiver Mikro-Immunofluoreszenztest für Chlamydien
(mindest. 1) • kultureller Nachweis oder Mikro-Immunofluoreszenztest für Legionellen aus Atemwegssekret oder
Gewebe
• Nachweis von Legionella pneumophila SG 1 Antigen im Urin
• 4-facher Anstieg des L. pneumophila Antikörpertiters auf 1:128 in wiederholten Serumproben
D1 - symptomatische HWI
• Harnstreifen positiv für Leukozytenesterase und / oder Nitrat
• Pyurie (≥ 10 Leukozyten / ml oder ≥ 3 Leukozyten / Gesichtsfeld) im nicht-zentrifugierten Urin
• Nachweis von Mikroorganismen in der Gram-Färbung im nicht zentrifugierten Urin
1. Erreger:
• 2 Urinkulturen mit dem gleichem Erreger mit ≥ 102 KBE / ml Urin
(mindest. 1) • Urinkultur mit ≤ 105 KBE / ml Uropathogene unter entsprechender antimikrobieller Therapie
• ärztliche Diagnose
• Arzt beginnt entsprechende antimikrobielle Therapie
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
ODER
1. Erreger:
Urinkultur von ≥ 105 KBE / ml Urin bei ≤ 2 Keimarten
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
D2 - asympt. Bakteriurie
1. Katheter:
in den letzten 7 Tagen vor Entnahme der ersten und zweiten positiven Urinkultur kein Blasenkatheter
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
beide Urinkulturen mit ≥ 105 KBE / ml
5. Erreger II:
Nachweis des gleichen Mikroorganismus in beiden Urinkulturen
6. Erreger III:
Nachweis von ≤ 2 Keimarten in beiden Urinkulturen
ODER
1. Katheter:
Blasenkatheter innerhalb von 7 Tagen vor der Urinkultur
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
Nachweis von ≥ 105 KBE / ml Urin
5. Erreger II:
Nachweis von ≤ 2 Keimarten
Slide 20
Kasuistik 1
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
akuter Asthma Anfall
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat.
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
Kasuistik 2
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
Kasuistik 3
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
Kasuistik 4
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
^
C1a
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Pneumonie
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
Kasuistik 5
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Aspirationspneumonie
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
Kasuistik 6
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
B1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
durch Labor bestätigte Sepsis
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
Kasuistik 7
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
keine Pneumonie nach neuer Definition
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
Kasuistik 8
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
A2
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
postoperativer tiefer Wundinfekt
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
Kasuistik 9
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
A1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
postoperativer oberflächlicher Wundinfekt
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
D2
A1 - oberflächl. Wundinfektion
1. Zeitbezug:
Infektion an der Inzisionsstelle innerhalb von 30 Tagen nach der
Operation, die nur Haut oder subkutanes Gewebe mit einbezieht
• eitrige Sekretion aus der oberflächlichen Inzision
• kultureller Nachweis von Erregern aus einem aseptisch entnommenen
Wundsekret oder Gewebe von der oberflächlichen Inzision
2. Klinik:
• ein Entzündungszeichen: Schmerz, Berührungsempfindlichkeit,
(mindest. 1)
lokalisierte Schwellung, Rötung oder Überwärmung und Chirurg öffnet
die oberflächliche Inzision bewusst.
• Diagnose des behandelnden Arztes
A2 - tiefe Wundinfektion
1. Zeitbezug:
Infektion innerhalb von 30 Tagen nach der Operation (innerhalb von 1 Jahr,
wenn ein Implantat in situ belassen wurde)
2. Ort I:
Infektion scheint mit der Operation in Verbindung zu stehen
3. Ort II:
Infektion erfasst Faszienschicht und Muskelgewebe
• eitrige Sekretion aus der Tiefe der Inzision, aber nicht aus dem operierten
Organ bzw. Körperhöhle (sonst A3)
• Öffnung spontan oder durch Chirurgen bei Fieber (> 38°C) oder lokalisiertem Schmerz oder Berührungsempfindlichkeit
4. Klinik:
• Abszess oder sonstige Infektionszeichen die tieferen Schichten
(mindest. 1)
betreffend, sind bei der klinischen Untersuchung, während der erneuten
Operation, bei der histopathologischen Untersuchung oder bei radiologischen Untersuchungen ersichtlich
• Diagnose des behandelnden Arztes
B1 - von Labor bestätigte Sepsis
kultureller Nachweis von pathogenen Erregern im Blut, welche nicht mit
1. Erreger:
(mindest. 1) Infektionen an anderer Stelle assoziiert sind
ODER
• Fieber (> 38°C)
1. Klinik:
• Schüttelfrost
(mindest. 1)
• Hypotonie
• Hautkeim aus 2 Blutkulturen von verschiedenen Zeitpunkten
• Hautkeim in mindestens 1 Blutkultur bei einem Patienten mit Gefäß2. Erreger:
katheter und Arzt beginnt eine entsprechende antimikrobielle Therapie
(mindest. 1)
• positiver Antigen Bluttest und kein Zusammenhang mit einer anderen
Infektion
B2 - klinisch primäre Sepsis
1. Erreger:
keine Blutkultur durchgeführt oder keine Mikroorganismen / Antigene im
Blut nachgewiesen
2. Ursache:
keine offensichtliche Infektion an anderer Stelle
3. Therapie:
Arzt leitet Therapie wegen Sepsis ein
• Fieber (> 38°C) ohne andere Ursache
4. Klinik:
• Hypotonie (systolischer Druck ≤ 90 mmHg) ohne andere Ursache
(mindest. 1)
• Oligurie (< 20 ml / h) ohne andere Ursache
J1 - Bronchitis / Tracheitis
1. Ursache:
keine klinischen oder röntgenologischen Zeichen einer Pneumonie
• Fieber (> 38°C) ohne andere Ursache
• Husten ohne andere Ursache
2. Klinik:
• neue oder erhöhte Sputumproduktion ohne andere Ursache
(mindest. 2)
• trockene Rasselgeräusche ohne andere Ursache
• Giemen ohne andere Ursache
• Anzucht eines Erregers aus dem Trachealsekret oder BAL
3. Erreger:
(mindest. 1) • positiver Antigentest in den Atemwegssekreten
C1a - Pneumonie (Klinik)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
4. Klinik III:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
C1b - Pneumonie (Erreger)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• positive Blutkultur (nicht assoziiert zu anderer Infektion)
• kultureller Nachweis eines Erregers aus Pleuraflüssigkeit
• kultureller Nachweis eines ätiologisch in Frage kommenden Erregers aus Trachealsekret, bronchoalveolärer Lavage (BAL) oder geschützte Bürste
4. Erreger:
• intrazellulärer Bakteriennachweis in ≥ 5% der bei BAL gewonnenen Zellen
(mindest. 1) • Histopathologische Untersuchung zeigt kulturellen Nachweis von Erregern im Lungengewebe oder
Nachweis invasiver Pilzhyphen oder Pseudohyphen im Lungengewebe oder Abszesse oder Verdichtungen mit Annsammlung zahlreicher polymorphkerniger Neutrophilen in Bronchiolen und
Alveolen
C1c - Pneumonie (atypisch)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• kultureller Nachweis eines Virus oder von Chlamydien in Atemwegssekreten
• Nachweis von viralem Antigen oder Antikörpern in Atemwegssekreten (z.B. PCR, ELISA)
• 4-facher Titeranstieg (IgG) für einen Erreger in wiederholten Serumproben
• positive PCR für Chlamydien oder Mycoplasmen
4. atypisch:
• positiver Mikro-Immunofluoreszenztest für Chlamydien
(mindest. 1) • kultureller Nachweis oder Mikro-Immunofluoreszenztest für Legionellen aus Atemwegssekret oder
Gewebe
• Nachweis von Legionella pneumophila SG 1 Antigen im Urin
• 4-facher Anstieg des L. pneumophila Antikörpertiters auf 1:128 in wiederholten Serumproben
D1 - symptomatische HWI
• Harnstreifen positiv für Leukozytenesterase und / oder Nitrat
• Pyurie (≥ 10 Leukozyten / ml oder ≥ 3 Leukozyten / Gesichtsfeld) im nicht-zentrifugierten Urin
• Nachweis von Mikroorganismen in der Gram-Färbung im nicht zentrifugierten Urin
1. Erreger:
• 2 Urinkulturen mit dem gleichem Erreger mit ≥ 102 KBE / ml Urin
(mindest. 1) • Urinkultur mit ≤ 105 KBE / ml Uropathogene unter entsprechender antimikrobieller Therapie
• ärztliche Diagnose
• Arzt beginnt entsprechende antimikrobielle Therapie
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
ODER
1. Erreger:
Urinkultur von ≥ 105 KBE / ml Urin bei ≤ 2 Keimarten
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
D2 - asympt. Bakteriurie
1. Katheter:
in den letzten 7 Tagen vor Entnahme der ersten und zweiten positiven Urinkultur kein Blasenkatheter
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
beide Urinkulturen mit ≥ 105 KBE / ml
5. Erreger II:
Nachweis des gleichen Mikroorganismus in beiden Urinkulturen
6. Erreger III:
Nachweis von ≤ 2 Keimarten in beiden Urinkulturen
ODER
1. Katheter:
Blasenkatheter innerhalb von 7 Tagen vor der Urinkultur
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
Nachweis von ≥ 105 KBE / ml Urin
5. Erreger II:
Nachweis von ≤ 2 Keimarten
Slide 21
Kasuistik 1
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
akuter Asthma Anfall
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat.
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
Kasuistik 2
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
Kasuistik 3
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
Kasuistik 4
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
^
C1a
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Pneumonie
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
Kasuistik 5
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Aspirationspneumonie
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
Kasuistik 6
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
B1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
durch Labor bestätigte Sepsis
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
Kasuistik 7
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
keine Pneumonie nach neuer Definition
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
Kasuistik 8
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
A2
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
postoperativer tiefer Wundinfekt
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
Kasuistik 9
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
A1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
postoperativer oberflächlicher Wundinfekt
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
D2
A1 - oberflächl. Wundinfektion
1. Zeitbezug:
Infektion an der Inzisionsstelle innerhalb von 30 Tagen nach der
Operation, die nur Haut oder subkutanes Gewebe mit einbezieht
• eitrige Sekretion aus der oberflächlichen Inzision
• kultureller Nachweis von Erregern aus einem aseptisch entnommenen
Wundsekret oder Gewebe von der oberflächlichen Inzision
2. Klinik:
• ein Entzündungszeichen: Schmerz, Berührungsempfindlichkeit,
(mindest. 1)
lokalisierte Schwellung, Rötung oder Überwärmung und Chirurg öffnet
die oberflächliche Inzision bewusst.
• Diagnose des behandelnden Arztes
A2 - tiefe Wundinfektion
1. Zeitbezug:
Infektion innerhalb von 30 Tagen nach der Operation (innerhalb von 1 Jahr,
wenn ein Implantat in situ belassen wurde)
2. Ort I:
Infektion scheint mit der Operation in Verbindung zu stehen
3. Ort II:
Infektion erfasst Faszienschicht und Muskelgewebe
• eitrige Sekretion aus der Tiefe der Inzision, aber nicht aus dem operierten
Organ bzw. Körperhöhle (sonst A3)
• Öffnung spontan oder durch Chirurgen bei Fieber (> 38°C) oder lokalisiertem Schmerz oder Berührungsempfindlichkeit
4. Klinik:
• Abszess oder sonstige Infektionszeichen die tieferen Schichten
(mindest. 1)
betreffend, sind bei der klinischen Untersuchung, während der erneuten
Operation, bei der histopathologischen Untersuchung oder bei radiologischen Untersuchungen ersichtlich
• Diagnose des behandelnden Arztes
B1 - von Labor bestätigte Sepsis
kultureller Nachweis von pathogenen Erregern im Blut, welche nicht mit
1. Erreger:
(mindest. 1) Infektionen an anderer Stelle assoziiert sind
ODER
• Fieber (> 38°C)
1. Klinik:
• Schüttelfrost
(mindest. 1)
• Hypotonie
• Hautkeim aus 2 Blutkulturen von verschiedenen Zeitpunkten
• Hautkeim in mindestens 1 Blutkultur bei einem Patienten mit Gefäß2. Erreger:
katheter und Arzt beginnt eine entsprechende antimikrobielle Therapie
(mindest. 1)
• positiver Antigen Bluttest und kein Zusammenhang mit einer anderen
Infektion
B2 - klinisch primäre Sepsis
1. Erreger:
keine Blutkultur durchgeführt oder keine Mikroorganismen / Antigene im
Blut nachgewiesen
2. Ursache:
keine offensichtliche Infektion an anderer Stelle
3. Therapie:
Arzt leitet Therapie wegen Sepsis ein
• Fieber (> 38°C) ohne andere Ursache
4. Klinik:
• Hypotonie (systolischer Druck ≤ 90 mmHg) ohne andere Ursache
(mindest. 1)
• Oligurie (< 20 ml / h) ohne andere Ursache
J1 - Bronchitis / Tracheitis
1. Ursache:
keine klinischen oder röntgenologischen Zeichen einer Pneumonie
• Fieber (> 38°C) ohne andere Ursache
• Husten ohne andere Ursache
2. Klinik:
• neue oder erhöhte Sputumproduktion ohne andere Ursache
(mindest. 2)
• trockene Rasselgeräusche ohne andere Ursache
• Giemen ohne andere Ursache
• Anzucht eines Erregers aus dem Trachealsekret oder BAL
3. Erreger:
(mindest. 1) • positiver Antigentest in den Atemwegssekreten
C1a - Pneumonie (Klinik)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
4. Klinik III:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
C1b - Pneumonie (Erreger)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• positive Blutkultur (nicht assoziiert zu anderer Infektion)
• kultureller Nachweis eines Erregers aus Pleuraflüssigkeit
• kultureller Nachweis eines ätiologisch in Frage kommenden Erregers aus Trachealsekret, bronchoalveolärer Lavage (BAL) oder geschützte Bürste
4. Erreger:
• intrazellulärer Bakteriennachweis in ≥ 5% der bei BAL gewonnenen Zellen
(mindest. 1) • Histopathologische Untersuchung zeigt kulturellen Nachweis von Erregern im Lungengewebe oder
Nachweis invasiver Pilzhyphen oder Pseudohyphen im Lungengewebe oder Abszesse oder Verdichtungen mit Annsammlung zahlreicher polymorphkerniger Neutrophilen in Bronchiolen und
Alveolen
C1c - Pneumonie (atypisch)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• kultureller Nachweis eines Virus oder von Chlamydien in Atemwegssekreten
• Nachweis von viralem Antigen oder Antikörpern in Atemwegssekreten (z.B. PCR, ELISA)
• 4-facher Titeranstieg (IgG) für einen Erreger in wiederholten Serumproben
• positive PCR für Chlamydien oder Mycoplasmen
4. atypisch:
• positiver Mikro-Immunofluoreszenztest für Chlamydien
(mindest. 1) • kultureller Nachweis oder Mikro-Immunofluoreszenztest für Legionellen aus Atemwegssekret oder
Gewebe
• Nachweis von Legionella pneumophila SG 1 Antigen im Urin
• 4-facher Anstieg des L. pneumophila Antikörpertiters auf 1:128 in wiederholten Serumproben
D1 - symptomatische HWI
• Harnstreifen positiv für Leukozytenesterase und / oder Nitrat
• Pyurie (≥ 10 Leukozyten / ml oder ≥ 3 Leukozyten / Gesichtsfeld) im nicht-zentrifugierten Urin
• Nachweis von Mikroorganismen in der Gram-Färbung im nicht zentrifugierten Urin
1. Erreger:
• 2 Urinkulturen mit dem gleichem Erreger mit ≥ 102 KBE / ml Urin
(mindest. 1) • Urinkultur mit ≤ 105 KBE / ml Uropathogene unter entsprechender antimikrobieller Therapie
• ärztliche Diagnose
• Arzt beginnt entsprechende antimikrobielle Therapie
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
ODER
1. Erreger:
Urinkultur von ≥ 105 KBE / ml Urin bei ≤ 2 Keimarten
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
D2 - asympt. Bakteriurie
1. Katheter:
in den letzten 7 Tagen vor Entnahme der ersten und zweiten positiven Urinkultur kein Blasenkatheter
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
beide Urinkulturen mit ≥ 105 KBE / ml
5. Erreger II:
Nachweis des gleichen Mikroorganismus in beiden Urinkulturen
6. Erreger III:
Nachweis von ≤ 2 Keimarten in beiden Urinkulturen
ODER
1. Katheter:
Blasenkatheter innerhalb von 7 Tagen vor der Urinkultur
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
Nachweis von ≥ 105 KBE / ml Urin
5. Erreger II:
Nachweis von ≤ 2 Keimarten
Slide 22
Kasuistik 1
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
akuter Asthma Anfall
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat.
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
Kasuistik 2
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
Kasuistik 3
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
Kasuistik 4
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
^
C1a
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Pneumonie
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
Kasuistik 5
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Aspirationspneumonie
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
Kasuistik 6
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
B1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
durch Labor bestätigte Sepsis
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
Kasuistik 7
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
keine Pneumonie nach neuer Definition
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
Kasuistik 8
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
A2
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
postoperativer tiefer Wundinfekt
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
Kasuistik 9
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
A1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
postoperativer oberflächlicher Wundinfekt
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
D2
A1 - oberflächl. Wundinfektion
1. Zeitbezug:
Infektion an der Inzisionsstelle innerhalb von 30 Tagen nach der
Operation, die nur Haut oder subkutanes Gewebe mit einbezieht
• eitrige Sekretion aus der oberflächlichen Inzision
• kultureller Nachweis von Erregern aus einem aseptisch entnommenen
Wundsekret oder Gewebe von der oberflächlichen Inzision
2. Klinik:
• ein Entzündungszeichen: Schmerz, Berührungsempfindlichkeit,
(mindest. 1)
lokalisierte Schwellung, Rötung oder Überwärmung und Chirurg öffnet
die oberflächliche Inzision bewusst.
• Diagnose des behandelnden Arztes
A2 - tiefe Wundinfektion
1. Zeitbezug:
Infektion innerhalb von 30 Tagen nach der Operation (innerhalb von 1 Jahr,
wenn ein Implantat in situ belassen wurde)
2. Ort I:
Infektion scheint mit der Operation in Verbindung zu stehen
3. Ort II:
Infektion erfasst Faszienschicht und Muskelgewebe
• eitrige Sekretion aus der Tiefe der Inzision, aber nicht aus dem operierten
Organ bzw. Körperhöhle (sonst A3)
• Öffnung spontan oder durch Chirurgen bei Fieber (> 38°C) oder lokalisiertem Schmerz oder Berührungsempfindlichkeit
4. Klinik:
• Abszess oder sonstige Infektionszeichen die tieferen Schichten
(mindest. 1)
betreffend, sind bei der klinischen Untersuchung, während der erneuten
Operation, bei der histopathologischen Untersuchung oder bei radiologischen Untersuchungen ersichtlich
• Diagnose des behandelnden Arztes
B1 - von Labor bestätigte Sepsis
kultureller Nachweis von pathogenen Erregern im Blut, welche nicht mit
1. Erreger:
(mindest. 1) Infektionen an anderer Stelle assoziiert sind
ODER
• Fieber (> 38°C)
1. Klinik:
• Schüttelfrost
(mindest. 1)
• Hypotonie
• Hautkeim aus 2 Blutkulturen von verschiedenen Zeitpunkten
• Hautkeim in mindestens 1 Blutkultur bei einem Patienten mit Gefäß2. Erreger:
katheter und Arzt beginnt eine entsprechende antimikrobielle Therapie
(mindest. 1)
• positiver Antigen Bluttest und kein Zusammenhang mit einer anderen
Infektion
B2 - klinisch primäre Sepsis
1. Erreger:
keine Blutkultur durchgeführt oder keine Mikroorganismen / Antigene im
Blut nachgewiesen
2. Ursache:
keine offensichtliche Infektion an anderer Stelle
3. Therapie:
Arzt leitet Therapie wegen Sepsis ein
• Fieber (> 38°C) ohne andere Ursache
4. Klinik:
• Hypotonie (systolischer Druck ≤ 90 mmHg) ohne andere Ursache
(mindest. 1)
• Oligurie (< 20 ml / h) ohne andere Ursache
J1 - Bronchitis / Tracheitis
1. Ursache:
keine klinischen oder röntgenologischen Zeichen einer Pneumonie
• Fieber (> 38°C) ohne andere Ursache
• Husten ohne andere Ursache
2. Klinik:
• neue oder erhöhte Sputumproduktion ohne andere Ursache
(mindest. 2)
• trockene Rasselgeräusche ohne andere Ursache
• Giemen ohne andere Ursache
• Anzucht eines Erregers aus dem Trachealsekret oder BAL
3. Erreger:
(mindest. 1) • positiver Antigentest in den Atemwegssekreten
C1a - Pneumonie (Klinik)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
4. Klinik III:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
C1b - Pneumonie (Erreger)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• positive Blutkultur (nicht assoziiert zu anderer Infektion)
• kultureller Nachweis eines Erregers aus Pleuraflüssigkeit
• kultureller Nachweis eines ätiologisch in Frage kommenden Erregers aus Trachealsekret, bronchoalveolärer Lavage (BAL) oder geschützte Bürste
4. Erreger:
• intrazellulärer Bakteriennachweis in ≥ 5% der bei BAL gewonnenen Zellen
(mindest. 1) • Histopathologische Untersuchung zeigt kulturellen Nachweis von Erregern im Lungengewebe oder
Nachweis invasiver Pilzhyphen oder Pseudohyphen im Lungengewebe oder Abszesse oder Verdichtungen mit Annsammlung zahlreicher polymorphkerniger Neutrophilen in Bronchiolen und
Alveolen
C1c - Pneumonie (atypisch)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• kultureller Nachweis eines Virus oder von Chlamydien in Atemwegssekreten
• Nachweis von viralem Antigen oder Antikörpern in Atemwegssekreten (z.B. PCR, ELISA)
• 4-facher Titeranstieg (IgG) für einen Erreger in wiederholten Serumproben
• positive PCR für Chlamydien oder Mycoplasmen
4. atypisch:
• positiver Mikro-Immunofluoreszenztest für Chlamydien
(mindest. 1) • kultureller Nachweis oder Mikro-Immunofluoreszenztest für Legionellen aus Atemwegssekret oder
Gewebe
• Nachweis von Legionella pneumophila SG 1 Antigen im Urin
• 4-facher Anstieg des L. pneumophila Antikörpertiters auf 1:128 in wiederholten Serumproben
D1 - symptomatische HWI
• Harnstreifen positiv für Leukozytenesterase und / oder Nitrat
• Pyurie (≥ 10 Leukozyten / ml oder ≥ 3 Leukozyten / Gesichtsfeld) im nicht-zentrifugierten Urin
• Nachweis von Mikroorganismen in der Gram-Färbung im nicht zentrifugierten Urin
1. Erreger:
• 2 Urinkulturen mit dem gleichem Erreger mit ≥ 102 KBE / ml Urin
(mindest. 1) • Urinkultur mit ≤ 105 KBE / ml Uropathogene unter entsprechender antimikrobieller Therapie
• ärztliche Diagnose
• Arzt beginnt entsprechende antimikrobielle Therapie
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
ODER
1. Erreger:
Urinkultur von ≥ 105 KBE / ml Urin bei ≤ 2 Keimarten
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
D2 - asympt. Bakteriurie
1. Katheter:
in den letzten 7 Tagen vor Entnahme der ersten und zweiten positiven Urinkultur kein Blasenkatheter
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
beide Urinkulturen mit ≥ 105 KBE / ml
5. Erreger II:
Nachweis des gleichen Mikroorganismus in beiden Urinkulturen
6. Erreger III:
Nachweis von ≤ 2 Keimarten in beiden Urinkulturen
ODER
1. Katheter:
Blasenkatheter innerhalb von 7 Tagen vor der Urinkultur
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
Nachweis von ≥ 105 KBE / ml Urin
5. Erreger II:
Nachweis von ≤ 2 Keimarten
Slide 23
Kasuistik 1
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
akuter Asthma Anfall
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat.
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
Kasuistik 2
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
Kasuistik 3
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
Kasuistik 4
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
^
C1a
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Pneumonie
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
Kasuistik 5
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Aspirationspneumonie
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
Kasuistik 6
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
B1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
durch Labor bestätigte Sepsis
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
Kasuistik 7
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
keine Pneumonie nach neuer Definition
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
Kasuistik 8
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
A2
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
postoperativer tiefer Wundinfekt
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
Kasuistik 9
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
A1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
postoperativer oberflächlicher Wundinfekt
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
D2
A1 - oberflächl. Wundinfektion
1. Zeitbezug:
Infektion an der Inzisionsstelle innerhalb von 30 Tagen nach der
Operation, die nur Haut oder subkutanes Gewebe mit einbezieht
• eitrige Sekretion aus der oberflächlichen Inzision
• kultureller Nachweis von Erregern aus einem aseptisch entnommenen
Wundsekret oder Gewebe von der oberflächlichen Inzision
2. Klinik:
• ein Entzündungszeichen: Schmerz, Berührungsempfindlichkeit,
(mindest. 1)
lokalisierte Schwellung, Rötung oder Überwärmung und Chirurg öffnet
die oberflächliche Inzision bewusst.
• Diagnose des behandelnden Arztes
A2 - tiefe Wundinfektion
1. Zeitbezug:
Infektion innerhalb von 30 Tagen nach der Operation (innerhalb von 1 Jahr,
wenn ein Implantat in situ belassen wurde)
2. Ort I:
Infektion scheint mit der Operation in Verbindung zu stehen
3. Ort II:
Infektion erfasst Faszienschicht und Muskelgewebe
• eitrige Sekretion aus der Tiefe der Inzision, aber nicht aus dem operierten
Organ bzw. Körperhöhle (sonst A3)
• Öffnung spontan oder durch Chirurgen bei Fieber (> 38°C) oder lokalisiertem Schmerz oder Berührungsempfindlichkeit
4. Klinik:
• Abszess oder sonstige Infektionszeichen die tieferen Schichten
(mindest. 1)
betreffend, sind bei der klinischen Untersuchung, während der erneuten
Operation, bei der histopathologischen Untersuchung oder bei radiologischen Untersuchungen ersichtlich
• Diagnose des behandelnden Arztes
B1 - von Labor bestätigte Sepsis
kultureller Nachweis von pathogenen Erregern im Blut, welche nicht mit
1. Erreger:
(mindest. 1) Infektionen an anderer Stelle assoziiert sind
ODER
• Fieber (> 38°C)
1. Klinik:
• Schüttelfrost
(mindest. 1)
• Hypotonie
• Hautkeim aus 2 Blutkulturen von verschiedenen Zeitpunkten
• Hautkeim in mindestens 1 Blutkultur bei einem Patienten mit Gefäß2. Erreger:
katheter und Arzt beginnt eine entsprechende antimikrobielle Therapie
(mindest. 1)
• positiver Antigen Bluttest und kein Zusammenhang mit einer anderen
Infektion
B2 - klinisch primäre Sepsis
1. Erreger:
keine Blutkultur durchgeführt oder keine Mikroorganismen / Antigene im
Blut nachgewiesen
2. Ursache:
keine offensichtliche Infektion an anderer Stelle
3. Therapie:
Arzt leitet Therapie wegen Sepsis ein
• Fieber (> 38°C) ohne andere Ursache
4. Klinik:
• Hypotonie (systolischer Druck ≤ 90 mmHg) ohne andere Ursache
(mindest. 1)
• Oligurie (< 20 ml / h) ohne andere Ursache
J1 - Bronchitis / Tracheitis
1. Ursache:
keine klinischen oder röntgenologischen Zeichen einer Pneumonie
• Fieber (> 38°C) ohne andere Ursache
• Husten ohne andere Ursache
2. Klinik:
• neue oder erhöhte Sputumproduktion ohne andere Ursache
(mindest. 2)
• trockene Rasselgeräusche ohne andere Ursache
• Giemen ohne andere Ursache
• Anzucht eines Erregers aus dem Trachealsekret oder BAL
3. Erreger:
(mindest. 1) • positiver Antigentest in den Atemwegssekreten
C1a - Pneumonie (Klinik)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
4. Klinik III:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
C1b - Pneumonie (Erreger)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• positive Blutkultur (nicht assoziiert zu anderer Infektion)
• kultureller Nachweis eines Erregers aus Pleuraflüssigkeit
• kultureller Nachweis eines ätiologisch in Frage kommenden Erregers aus Trachealsekret, bronchoalveolärer Lavage (BAL) oder geschützte Bürste
4. Erreger:
• intrazellulärer Bakteriennachweis in ≥ 5% der bei BAL gewonnenen Zellen
(mindest. 1) • Histopathologische Untersuchung zeigt kulturellen Nachweis von Erregern im Lungengewebe oder
Nachweis invasiver Pilzhyphen oder Pseudohyphen im Lungengewebe oder Abszesse oder Verdichtungen mit Annsammlung zahlreicher polymorphkerniger Neutrophilen in Bronchiolen und
Alveolen
C1c - Pneumonie (atypisch)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• kultureller Nachweis eines Virus oder von Chlamydien in Atemwegssekreten
• Nachweis von viralem Antigen oder Antikörpern in Atemwegssekreten (z.B. PCR, ELISA)
• 4-facher Titeranstieg (IgG) für einen Erreger in wiederholten Serumproben
• positive PCR für Chlamydien oder Mycoplasmen
4. atypisch:
• positiver Mikro-Immunofluoreszenztest für Chlamydien
(mindest. 1) • kultureller Nachweis oder Mikro-Immunofluoreszenztest für Legionellen aus Atemwegssekret oder
Gewebe
• Nachweis von Legionella pneumophila SG 1 Antigen im Urin
• 4-facher Anstieg des L. pneumophila Antikörpertiters auf 1:128 in wiederholten Serumproben
D1 - symptomatische HWI
• Harnstreifen positiv für Leukozytenesterase und / oder Nitrat
• Pyurie (≥ 10 Leukozyten / ml oder ≥ 3 Leukozyten / Gesichtsfeld) im nicht-zentrifugierten Urin
• Nachweis von Mikroorganismen in der Gram-Färbung im nicht zentrifugierten Urin
1. Erreger:
• 2 Urinkulturen mit dem gleichem Erreger mit ≥ 102 KBE / ml Urin
(mindest. 1) • Urinkultur mit ≤ 105 KBE / ml Uropathogene unter entsprechender antimikrobieller Therapie
• ärztliche Diagnose
• Arzt beginnt entsprechende antimikrobielle Therapie
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
ODER
1. Erreger:
Urinkultur von ≥ 105 KBE / ml Urin bei ≤ 2 Keimarten
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
D2 - asympt. Bakteriurie
1. Katheter:
in den letzten 7 Tagen vor Entnahme der ersten und zweiten positiven Urinkultur kein Blasenkatheter
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
beide Urinkulturen mit ≥ 105 KBE / ml
5. Erreger II:
Nachweis des gleichen Mikroorganismus in beiden Urinkulturen
6. Erreger III:
Nachweis von ≤ 2 Keimarten in beiden Urinkulturen
ODER
1. Katheter:
Blasenkatheter innerhalb von 7 Tagen vor der Urinkultur
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
Nachweis von ≥ 105 KBE / ml Urin
5. Erreger II:
Nachweis von ≤ 2 Keimarten
Slide 24
Kasuistik 1
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
akuter Asthma Anfall
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat.
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
Kasuistik 2
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
Kasuistik 3
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
Kasuistik 4
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
^
C1a
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Pneumonie
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
Kasuistik 5
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Aspirationspneumonie
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
Kasuistik 6
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
B1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
durch Labor bestätigte Sepsis
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
Kasuistik 7
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
keine Pneumonie nach neuer Definition
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
Kasuistik 8
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
A2
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
postoperativer tiefer Wundinfekt
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
Kasuistik 9
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
A1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
postoperativer oberflächlicher Wundinfekt
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
D2
A1 - oberflächl. Wundinfektion
1. Zeitbezug:
Infektion an der Inzisionsstelle innerhalb von 30 Tagen nach der
Operation, die nur Haut oder subkutanes Gewebe mit einbezieht
• eitrige Sekretion aus der oberflächlichen Inzision
• kultureller Nachweis von Erregern aus einem aseptisch entnommenen
Wundsekret oder Gewebe von der oberflächlichen Inzision
2. Klinik:
• ein Entzündungszeichen: Schmerz, Berührungsempfindlichkeit,
(mindest. 1)
lokalisierte Schwellung, Rötung oder Überwärmung und Chirurg öffnet
die oberflächliche Inzision bewusst.
• Diagnose des behandelnden Arztes
A2 - tiefe Wundinfektion
1. Zeitbezug:
Infektion innerhalb von 30 Tagen nach der Operation (innerhalb von 1 Jahr,
wenn ein Implantat in situ belassen wurde)
2. Ort I:
Infektion scheint mit der Operation in Verbindung zu stehen
3. Ort II:
Infektion erfasst Faszienschicht und Muskelgewebe
• eitrige Sekretion aus der Tiefe der Inzision, aber nicht aus dem operierten
Organ bzw. Körperhöhle (sonst A3)
• Öffnung spontan oder durch Chirurgen bei Fieber (> 38°C) oder lokalisiertem Schmerz oder Berührungsempfindlichkeit
4. Klinik:
• Abszess oder sonstige Infektionszeichen die tieferen Schichten
(mindest. 1)
betreffend, sind bei der klinischen Untersuchung, während der erneuten
Operation, bei der histopathologischen Untersuchung oder bei radiologischen Untersuchungen ersichtlich
• Diagnose des behandelnden Arztes
B1 - von Labor bestätigte Sepsis
kultureller Nachweis von pathogenen Erregern im Blut, welche nicht mit
1. Erreger:
(mindest. 1) Infektionen an anderer Stelle assoziiert sind
ODER
• Fieber (> 38°C)
1. Klinik:
• Schüttelfrost
(mindest. 1)
• Hypotonie
• Hautkeim aus 2 Blutkulturen von verschiedenen Zeitpunkten
• Hautkeim in mindestens 1 Blutkultur bei einem Patienten mit Gefäß2. Erreger:
katheter und Arzt beginnt eine entsprechende antimikrobielle Therapie
(mindest. 1)
• positiver Antigen Bluttest und kein Zusammenhang mit einer anderen
Infektion
B2 - klinisch primäre Sepsis
1. Erreger:
keine Blutkultur durchgeführt oder keine Mikroorganismen / Antigene im
Blut nachgewiesen
2. Ursache:
keine offensichtliche Infektion an anderer Stelle
3. Therapie:
Arzt leitet Therapie wegen Sepsis ein
• Fieber (> 38°C) ohne andere Ursache
4. Klinik:
• Hypotonie (systolischer Druck ≤ 90 mmHg) ohne andere Ursache
(mindest. 1)
• Oligurie (< 20 ml / h) ohne andere Ursache
J1 - Bronchitis / Tracheitis
1. Ursache:
keine klinischen oder röntgenologischen Zeichen einer Pneumonie
• Fieber (> 38°C) ohne andere Ursache
• Husten ohne andere Ursache
2. Klinik:
• neue oder erhöhte Sputumproduktion ohne andere Ursache
(mindest. 2)
• trockene Rasselgeräusche ohne andere Ursache
• Giemen ohne andere Ursache
• Anzucht eines Erregers aus dem Trachealsekret oder BAL
3. Erreger:
(mindest. 1) • positiver Antigentest in den Atemwegssekreten
C1a - Pneumonie (Klinik)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
4. Klinik III:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
C1b - Pneumonie (Erreger)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• positive Blutkultur (nicht assoziiert zu anderer Infektion)
• kultureller Nachweis eines Erregers aus Pleuraflüssigkeit
• kultureller Nachweis eines ätiologisch in Frage kommenden Erregers aus Trachealsekret, bronchoalveolärer Lavage (BAL) oder geschützte Bürste
4. Erreger:
• intrazellulärer Bakteriennachweis in ≥ 5% der bei BAL gewonnenen Zellen
(mindest. 1) • Histopathologische Untersuchung zeigt kulturellen Nachweis von Erregern im Lungengewebe oder
Nachweis invasiver Pilzhyphen oder Pseudohyphen im Lungengewebe oder Abszesse oder Verdichtungen mit Annsammlung zahlreicher polymorphkerniger Neutrophilen in Bronchiolen und
Alveolen
C1c - Pneumonie (atypisch)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• kultureller Nachweis eines Virus oder von Chlamydien in Atemwegssekreten
• Nachweis von viralem Antigen oder Antikörpern in Atemwegssekreten (z.B. PCR, ELISA)
• 4-facher Titeranstieg (IgG) für einen Erreger in wiederholten Serumproben
• positive PCR für Chlamydien oder Mycoplasmen
4. atypisch:
• positiver Mikro-Immunofluoreszenztest für Chlamydien
(mindest. 1) • kultureller Nachweis oder Mikro-Immunofluoreszenztest für Legionellen aus Atemwegssekret oder
Gewebe
• Nachweis von Legionella pneumophila SG 1 Antigen im Urin
• 4-facher Anstieg des L. pneumophila Antikörpertiters auf 1:128 in wiederholten Serumproben
D1 - symptomatische HWI
• Harnstreifen positiv für Leukozytenesterase und / oder Nitrat
• Pyurie (≥ 10 Leukozyten / ml oder ≥ 3 Leukozyten / Gesichtsfeld) im nicht-zentrifugierten Urin
• Nachweis von Mikroorganismen in der Gram-Färbung im nicht zentrifugierten Urin
1. Erreger:
• 2 Urinkulturen mit dem gleichem Erreger mit ≥ 102 KBE / ml Urin
(mindest. 1) • Urinkultur mit ≤ 105 KBE / ml Uropathogene unter entsprechender antimikrobieller Therapie
• ärztliche Diagnose
• Arzt beginnt entsprechende antimikrobielle Therapie
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
ODER
1. Erreger:
Urinkultur von ≥ 105 KBE / ml Urin bei ≤ 2 Keimarten
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
D2 - asympt. Bakteriurie
1. Katheter:
in den letzten 7 Tagen vor Entnahme der ersten und zweiten positiven Urinkultur kein Blasenkatheter
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
beide Urinkulturen mit ≥ 105 KBE / ml
5. Erreger II:
Nachweis des gleichen Mikroorganismus in beiden Urinkulturen
6. Erreger III:
Nachweis von ≤ 2 Keimarten in beiden Urinkulturen
ODER
1. Katheter:
Blasenkatheter innerhalb von 7 Tagen vor der Urinkultur
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
Nachweis von ≥ 105 KBE / ml Urin
5. Erreger II:
Nachweis von ≤ 2 Keimarten
Slide 25
Kasuistik 1
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
akuter Asthma Anfall
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat.
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
Kasuistik 2
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
Kasuistik 3
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
Kasuistik 4
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
^
C1a
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Pneumonie
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
Kasuistik 5
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Aspirationspneumonie
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
Kasuistik 6
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
B1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
durch Labor bestätigte Sepsis
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
Kasuistik 7
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
keine Pneumonie nach neuer Definition
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
Kasuistik 8
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
A2
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
postoperativer tiefer Wundinfekt
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
Kasuistik 9
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
A1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
postoperativer oberflächlicher Wundinfekt
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
D2
A1 - oberflächl. Wundinfektion
1. Zeitbezug:
Infektion an der Inzisionsstelle innerhalb von 30 Tagen nach der
Operation, die nur Haut oder subkutanes Gewebe mit einbezieht
• eitrige Sekretion aus der oberflächlichen Inzision
• kultureller Nachweis von Erregern aus einem aseptisch entnommenen
Wundsekret oder Gewebe von der oberflächlichen Inzision
2. Klinik:
• ein Entzündungszeichen: Schmerz, Berührungsempfindlichkeit,
(mindest. 1)
lokalisierte Schwellung, Rötung oder Überwärmung und Chirurg öffnet
die oberflächliche Inzision bewusst.
• Diagnose des behandelnden Arztes
A2 - tiefe Wundinfektion
1. Zeitbezug:
Infektion innerhalb von 30 Tagen nach der Operation (innerhalb von 1 Jahr,
wenn ein Implantat in situ belassen wurde)
2. Ort I:
Infektion scheint mit der Operation in Verbindung zu stehen
3. Ort II:
Infektion erfasst Faszienschicht und Muskelgewebe
• eitrige Sekretion aus der Tiefe der Inzision, aber nicht aus dem operierten
Organ bzw. Körperhöhle (sonst A3)
• Öffnung spontan oder durch Chirurgen bei Fieber (> 38°C) oder lokalisiertem Schmerz oder Berührungsempfindlichkeit
4. Klinik:
• Abszess oder sonstige Infektionszeichen die tieferen Schichten
(mindest. 1)
betreffend, sind bei der klinischen Untersuchung, während der erneuten
Operation, bei der histopathologischen Untersuchung oder bei radiologischen Untersuchungen ersichtlich
• Diagnose des behandelnden Arztes
B1 - von Labor bestätigte Sepsis
kultureller Nachweis von pathogenen Erregern im Blut, welche nicht mit
1. Erreger:
(mindest. 1) Infektionen an anderer Stelle assoziiert sind
ODER
• Fieber (> 38°C)
1. Klinik:
• Schüttelfrost
(mindest. 1)
• Hypotonie
• Hautkeim aus 2 Blutkulturen von verschiedenen Zeitpunkten
• Hautkeim in mindestens 1 Blutkultur bei einem Patienten mit Gefäß2. Erreger:
katheter und Arzt beginnt eine entsprechende antimikrobielle Therapie
(mindest. 1)
• positiver Antigen Bluttest und kein Zusammenhang mit einer anderen
Infektion
B2 - klinisch primäre Sepsis
1. Erreger:
keine Blutkultur durchgeführt oder keine Mikroorganismen / Antigene im
Blut nachgewiesen
2. Ursache:
keine offensichtliche Infektion an anderer Stelle
3. Therapie:
Arzt leitet Therapie wegen Sepsis ein
• Fieber (> 38°C) ohne andere Ursache
4. Klinik:
• Hypotonie (systolischer Druck ≤ 90 mmHg) ohne andere Ursache
(mindest. 1)
• Oligurie (< 20 ml / h) ohne andere Ursache
J1 - Bronchitis / Tracheitis
1. Ursache:
keine klinischen oder röntgenologischen Zeichen einer Pneumonie
• Fieber (> 38°C) ohne andere Ursache
• Husten ohne andere Ursache
2. Klinik:
• neue oder erhöhte Sputumproduktion ohne andere Ursache
(mindest. 2)
• trockene Rasselgeräusche ohne andere Ursache
• Giemen ohne andere Ursache
• Anzucht eines Erregers aus dem Trachealsekret oder BAL
3. Erreger:
(mindest. 1) • positiver Antigentest in den Atemwegssekreten
C1a - Pneumonie (Klinik)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
4. Klinik III:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
C1b - Pneumonie (Erreger)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• positive Blutkultur (nicht assoziiert zu anderer Infektion)
• kultureller Nachweis eines Erregers aus Pleuraflüssigkeit
• kultureller Nachweis eines ätiologisch in Frage kommenden Erregers aus Trachealsekret, bronchoalveolärer Lavage (BAL) oder geschützte Bürste
4. Erreger:
• intrazellulärer Bakteriennachweis in ≥ 5% der bei BAL gewonnenen Zellen
(mindest. 1) • Histopathologische Untersuchung zeigt kulturellen Nachweis von Erregern im Lungengewebe oder
Nachweis invasiver Pilzhyphen oder Pseudohyphen im Lungengewebe oder Abszesse oder Verdichtungen mit Annsammlung zahlreicher polymorphkerniger Neutrophilen in Bronchiolen und
Alveolen
C1c - Pneumonie (atypisch)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• kultureller Nachweis eines Virus oder von Chlamydien in Atemwegssekreten
• Nachweis von viralem Antigen oder Antikörpern in Atemwegssekreten (z.B. PCR, ELISA)
• 4-facher Titeranstieg (IgG) für einen Erreger in wiederholten Serumproben
• positive PCR für Chlamydien oder Mycoplasmen
4. atypisch:
• positiver Mikro-Immunofluoreszenztest für Chlamydien
(mindest. 1) • kultureller Nachweis oder Mikro-Immunofluoreszenztest für Legionellen aus Atemwegssekret oder
Gewebe
• Nachweis von Legionella pneumophila SG 1 Antigen im Urin
• 4-facher Anstieg des L. pneumophila Antikörpertiters auf 1:128 in wiederholten Serumproben
D1 - symptomatische HWI
• Harnstreifen positiv für Leukozytenesterase und / oder Nitrat
• Pyurie (≥ 10 Leukozyten / ml oder ≥ 3 Leukozyten / Gesichtsfeld) im nicht-zentrifugierten Urin
• Nachweis von Mikroorganismen in der Gram-Färbung im nicht zentrifugierten Urin
1. Erreger:
• 2 Urinkulturen mit dem gleichem Erreger mit ≥ 102 KBE / ml Urin
(mindest. 1) • Urinkultur mit ≤ 105 KBE / ml Uropathogene unter entsprechender antimikrobieller Therapie
• ärztliche Diagnose
• Arzt beginnt entsprechende antimikrobielle Therapie
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
ODER
1. Erreger:
Urinkultur von ≥ 105 KBE / ml Urin bei ≤ 2 Keimarten
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
D2 - asympt. Bakteriurie
1. Katheter:
in den letzten 7 Tagen vor Entnahme der ersten und zweiten positiven Urinkultur kein Blasenkatheter
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
beide Urinkulturen mit ≥ 105 KBE / ml
5. Erreger II:
Nachweis des gleichen Mikroorganismus in beiden Urinkulturen
6. Erreger III:
Nachweis von ≤ 2 Keimarten in beiden Urinkulturen
ODER
1. Katheter:
Blasenkatheter innerhalb von 7 Tagen vor der Urinkultur
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
Nachweis von ≥ 105 KBE / ml Urin
5. Erreger II:
Nachweis von ≤ 2 Keimarten
Slide 26
Kasuistik 1
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
akuter Asthma Anfall
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat.
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
Kasuistik 2
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
Kasuistik 3
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
Kasuistik 4
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
^
C1a
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Pneumonie
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
Kasuistik 5
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Aspirationspneumonie
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
Kasuistik 6
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
B1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
durch Labor bestätigte Sepsis
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
Kasuistik 7
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
keine Pneumonie nach neuer Definition
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
Kasuistik 8
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
A2
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
postoperativer tiefer Wundinfekt
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
Kasuistik 9
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
A1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
postoperativer oberflächlicher Wundinfekt
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
D2
A1 - oberflächl. Wundinfektion
1. Zeitbezug:
Infektion an der Inzisionsstelle innerhalb von 30 Tagen nach der
Operation, die nur Haut oder subkutanes Gewebe mit einbezieht
• eitrige Sekretion aus der oberflächlichen Inzision
• kultureller Nachweis von Erregern aus einem aseptisch entnommenen
Wundsekret oder Gewebe von der oberflächlichen Inzision
2. Klinik:
• ein Entzündungszeichen: Schmerz, Berührungsempfindlichkeit,
(mindest. 1)
lokalisierte Schwellung, Rötung oder Überwärmung und Chirurg öffnet
die oberflächliche Inzision bewusst.
• Diagnose des behandelnden Arztes
A2 - tiefe Wundinfektion
1. Zeitbezug:
Infektion innerhalb von 30 Tagen nach der Operation (innerhalb von 1 Jahr,
wenn ein Implantat in situ belassen wurde)
2. Ort I:
Infektion scheint mit der Operation in Verbindung zu stehen
3. Ort II:
Infektion erfasst Faszienschicht und Muskelgewebe
• eitrige Sekretion aus der Tiefe der Inzision, aber nicht aus dem operierten
Organ bzw. Körperhöhle (sonst A3)
• Öffnung spontan oder durch Chirurgen bei Fieber (> 38°C) oder lokalisiertem Schmerz oder Berührungsempfindlichkeit
4. Klinik:
• Abszess oder sonstige Infektionszeichen die tieferen Schichten
(mindest. 1)
betreffend, sind bei der klinischen Untersuchung, während der erneuten
Operation, bei der histopathologischen Untersuchung oder bei radiologischen Untersuchungen ersichtlich
• Diagnose des behandelnden Arztes
B1 - von Labor bestätigte Sepsis
kultureller Nachweis von pathogenen Erregern im Blut, welche nicht mit
1. Erreger:
(mindest. 1) Infektionen an anderer Stelle assoziiert sind
ODER
• Fieber (> 38°C)
1. Klinik:
• Schüttelfrost
(mindest. 1)
• Hypotonie
• Hautkeim aus 2 Blutkulturen von verschiedenen Zeitpunkten
• Hautkeim in mindestens 1 Blutkultur bei einem Patienten mit Gefäß2. Erreger:
katheter und Arzt beginnt eine entsprechende antimikrobielle Therapie
(mindest. 1)
• positiver Antigen Bluttest und kein Zusammenhang mit einer anderen
Infektion
B2 - klinisch primäre Sepsis
1. Erreger:
keine Blutkultur durchgeführt oder keine Mikroorganismen / Antigene im
Blut nachgewiesen
2. Ursache:
keine offensichtliche Infektion an anderer Stelle
3. Therapie:
Arzt leitet Therapie wegen Sepsis ein
• Fieber (> 38°C) ohne andere Ursache
4. Klinik:
• Hypotonie (systolischer Druck ≤ 90 mmHg) ohne andere Ursache
(mindest. 1)
• Oligurie (< 20 ml / h) ohne andere Ursache
J1 - Bronchitis / Tracheitis
1. Ursache:
keine klinischen oder röntgenologischen Zeichen einer Pneumonie
• Fieber (> 38°C) ohne andere Ursache
• Husten ohne andere Ursache
2. Klinik:
• neue oder erhöhte Sputumproduktion ohne andere Ursache
(mindest. 2)
• trockene Rasselgeräusche ohne andere Ursache
• Giemen ohne andere Ursache
• Anzucht eines Erregers aus dem Trachealsekret oder BAL
3. Erreger:
(mindest. 1) • positiver Antigentest in den Atemwegssekreten
C1a - Pneumonie (Klinik)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
4. Klinik III:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
C1b - Pneumonie (Erreger)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• positive Blutkultur (nicht assoziiert zu anderer Infektion)
• kultureller Nachweis eines Erregers aus Pleuraflüssigkeit
• kultureller Nachweis eines ätiologisch in Frage kommenden Erregers aus Trachealsekret, bronchoalveolärer Lavage (BAL) oder geschützte Bürste
4. Erreger:
• intrazellulärer Bakteriennachweis in ≥ 5% der bei BAL gewonnenen Zellen
(mindest. 1) • Histopathologische Untersuchung zeigt kulturellen Nachweis von Erregern im Lungengewebe oder
Nachweis invasiver Pilzhyphen oder Pseudohyphen im Lungengewebe oder Abszesse oder Verdichtungen mit Annsammlung zahlreicher polymorphkerniger Neutrophilen in Bronchiolen und
Alveolen
C1c - Pneumonie (atypisch)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• kultureller Nachweis eines Virus oder von Chlamydien in Atemwegssekreten
• Nachweis von viralem Antigen oder Antikörpern in Atemwegssekreten (z.B. PCR, ELISA)
• 4-facher Titeranstieg (IgG) für einen Erreger in wiederholten Serumproben
• positive PCR für Chlamydien oder Mycoplasmen
4. atypisch:
• positiver Mikro-Immunofluoreszenztest für Chlamydien
(mindest. 1) • kultureller Nachweis oder Mikro-Immunofluoreszenztest für Legionellen aus Atemwegssekret oder
Gewebe
• Nachweis von Legionella pneumophila SG 1 Antigen im Urin
• 4-facher Anstieg des L. pneumophila Antikörpertiters auf 1:128 in wiederholten Serumproben
D1 - symptomatische HWI
• Harnstreifen positiv für Leukozytenesterase und / oder Nitrat
• Pyurie (≥ 10 Leukozyten / ml oder ≥ 3 Leukozyten / Gesichtsfeld) im nicht-zentrifugierten Urin
• Nachweis von Mikroorganismen in der Gram-Färbung im nicht zentrifugierten Urin
1. Erreger:
• 2 Urinkulturen mit dem gleichem Erreger mit ≥ 102 KBE / ml Urin
(mindest. 1) • Urinkultur mit ≤ 105 KBE / ml Uropathogene unter entsprechender antimikrobieller Therapie
• ärztliche Diagnose
• Arzt beginnt entsprechende antimikrobielle Therapie
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
ODER
1. Erreger:
Urinkultur von ≥ 105 KBE / ml Urin bei ≤ 2 Keimarten
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
D2 - asympt. Bakteriurie
1. Katheter:
in den letzten 7 Tagen vor Entnahme der ersten und zweiten positiven Urinkultur kein Blasenkatheter
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
beide Urinkulturen mit ≥ 105 KBE / ml
5. Erreger II:
Nachweis des gleichen Mikroorganismus in beiden Urinkulturen
6. Erreger III:
Nachweis von ≤ 2 Keimarten in beiden Urinkulturen
ODER
1. Katheter:
Blasenkatheter innerhalb von 7 Tagen vor der Urinkultur
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
Nachweis von ≥ 105 KBE / ml Urin
5. Erreger II:
Nachweis von ≤ 2 Keimarten
Slide 27
Kasuistik 1
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
akuter Asthma Anfall
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat.
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
Kasuistik 2
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
Kasuistik 3
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
Kasuistik 4
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
^
C1a
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Pneumonie
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
Kasuistik 5
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Aspirationspneumonie
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
Kasuistik 6
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
B1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
durch Labor bestätigte Sepsis
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
Kasuistik 7
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
keine Pneumonie nach neuer Definition
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
Kasuistik 8
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
A2
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
postoperativer tiefer Wundinfekt
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
Kasuistik 9
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
A1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
postoperativer oberflächlicher Wundinfekt
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
D2
A1 - oberflächl. Wundinfektion
1. Zeitbezug:
Infektion an der Inzisionsstelle innerhalb von 30 Tagen nach der
Operation, die nur Haut oder subkutanes Gewebe mit einbezieht
• eitrige Sekretion aus der oberflächlichen Inzision
• kultureller Nachweis von Erregern aus einem aseptisch entnommenen
Wundsekret oder Gewebe von der oberflächlichen Inzision
2. Klinik:
• ein Entzündungszeichen: Schmerz, Berührungsempfindlichkeit,
(mindest. 1)
lokalisierte Schwellung, Rötung oder Überwärmung und Chirurg öffnet
die oberflächliche Inzision bewusst.
• Diagnose des behandelnden Arztes
A2 - tiefe Wundinfektion
1. Zeitbezug:
Infektion innerhalb von 30 Tagen nach der Operation (innerhalb von 1 Jahr,
wenn ein Implantat in situ belassen wurde)
2. Ort I:
Infektion scheint mit der Operation in Verbindung zu stehen
3. Ort II:
Infektion erfasst Faszienschicht und Muskelgewebe
• eitrige Sekretion aus der Tiefe der Inzision, aber nicht aus dem operierten
Organ bzw. Körperhöhle (sonst A3)
• Öffnung spontan oder durch Chirurgen bei Fieber (> 38°C) oder lokalisiertem Schmerz oder Berührungsempfindlichkeit
4. Klinik:
• Abszess oder sonstige Infektionszeichen die tieferen Schichten
(mindest. 1)
betreffend, sind bei der klinischen Untersuchung, während der erneuten
Operation, bei der histopathologischen Untersuchung oder bei radiologischen Untersuchungen ersichtlich
• Diagnose des behandelnden Arztes
B1 - von Labor bestätigte Sepsis
kultureller Nachweis von pathogenen Erregern im Blut, welche nicht mit
1. Erreger:
(mindest. 1) Infektionen an anderer Stelle assoziiert sind
ODER
• Fieber (> 38°C)
1. Klinik:
• Schüttelfrost
(mindest. 1)
• Hypotonie
• Hautkeim aus 2 Blutkulturen von verschiedenen Zeitpunkten
• Hautkeim in mindestens 1 Blutkultur bei einem Patienten mit Gefäß2. Erreger:
katheter und Arzt beginnt eine entsprechende antimikrobielle Therapie
(mindest. 1)
• positiver Antigen Bluttest und kein Zusammenhang mit einer anderen
Infektion
B2 - klinisch primäre Sepsis
1. Erreger:
keine Blutkultur durchgeführt oder keine Mikroorganismen / Antigene im
Blut nachgewiesen
2. Ursache:
keine offensichtliche Infektion an anderer Stelle
3. Therapie:
Arzt leitet Therapie wegen Sepsis ein
• Fieber (> 38°C) ohne andere Ursache
4. Klinik:
• Hypotonie (systolischer Druck ≤ 90 mmHg) ohne andere Ursache
(mindest. 1)
• Oligurie (< 20 ml / h) ohne andere Ursache
J1 - Bronchitis / Tracheitis
1. Ursache:
keine klinischen oder röntgenologischen Zeichen einer Pneumonie
• Fieber (> 38°C) ohne andere Ursache
• Husten ohne andere Ursache
2. Klinik:
• neue oder erhöhte Sputumproduktion ohne andere Ursache
(mindest. 2)
• trockene Rasselgeräusche ohne andere Ursache
• Giemen ohne andere Ursache
• Anzucht eines Erregers aus dem Trachealsekret oder BAL
3. Erreger:
(mindest. 1) • positiver Antigentest in den Atemwegssekreten
C1a - Pneumonie (Klinik)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
4. Klinik III:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
C1b - Pneumonie (Erreger)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• positive Blutkultur (nicht assoziiert zu anderer Infektion)
• kultureller Nachweis eines Erregers aus Pleuraflüssigkeit
• kultureller Nachweis eines ätiologisch in Frage kommenden Erregers aus Trachealsekret, bronchoalveolärer Lavage (BAL) oder geschützte Bürste
4. Erreger:
• intrazellulärer Bakteriennachweis in ≥ 5% der bei BAL gewonnenen Zellen
(mindest. 1) • Histopathologische Untersuchung zeigt kulturellen Nachweis von Erregern im Lungengewebe oder
Nachweis invasiver Pilzhyphen oder Pseudohyphen im Lungengewebe oder Abszesse oder Verdichtungen mit Annsammlung zahlreicher polymorphkerniger Neutrophilen in Bronchiolen und
Alveolen
C1c - Pneumonie (atypisch)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• kultureller Nachweis eines Virus oder von Chlamydien in Atemwegssekreten
• Nachweis von viralem Antigen oder Antikörpern in Atemwegssekreten (z.B. PCR, ELISA)
• 4-facher Titeranstieg (IgG) für einen Erreger in wiederholten Serumproben
• positive PCR für Chlamydien oder Mycoplasmen
4. atypisch:
• positiver Mikro-Immunofluoreszenztest für Chlamydien
(mindest. 1) • kultureller Nachweis oder Mikro-Immunofluoreszenztest für Legionellen aus Atemwegssekret oder
Gewebe
• Nachweis von Legionella pneumophila SG 1 Antigen im Urin
• 4-facher Anstieg des L. pneumophila Antikörpertiters auf 1:128 in wiederholten Serumproben
D1 - symptomatische HWI
• Harnstreifen positiv für Leukozytenesterase und / oder Nitrat
• Pyurie (≥ 10 Leukozyten / ml oder ≥ 3 Leukozyten / Gesichtsfeld) im nicht-zentrifugierten Urin
• Nachweis von Mikroorganismen in der Gram-Färbung im nicht zentrifugierten Urin
1. Erreger:
• 2 Urinkulturen mit dem gleichem Erreger mit ≥ 102 KBE / ml Urin
(mindest. 1) • Urinkultur mit ≤ 105 KBE / ml Uropathogene unter entsprechender antimikrobieller Therapie
• ärztliche Diagnose
• Arzt beginnt entsprechende antimikrobielle Therapie
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
ODER
1. Erreger:
Urinkultur von ≥ 105 KBE / ml Urin bei ≤ 2 Keimarten
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
D2 - asympt. Bakteriurie
1. Katheter:
in den letzten 7 Tagen vor Entnahme der ersten und zweiten positiven Urinkultur kein Blasenkatheter
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
beide Urinkulturen mit ≥ 105 KBE / ml
5. Erreger II:
Nachweis des gleichen Mikroorganismus in beiden Urinkulturen
6. Erreger III:
Nachweis von ≤ 2 Keimarten in beiden Urinkulturen
ODER
1. Katheter:
Blasenkatheter innerhalb von 7 Tagen vor der Urinkultur
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
Nachweis von ≥ 105 KBE / ml Urin
5. Erreger II:
Nachweis von ≤ 2 Keimarten
Slide 28
Kasuistik 1
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
akuter Asthma Anfall
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat.
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
Kasuistik 2
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
Kasuistik 3
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
Kasuistik 4
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
^
C1a
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Pneumonie
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
Kasuistik 5
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Aspirationspneumonie
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
Kasuistik 6
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
B1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
durch Labor bestätigte Sepsis
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
Kasuistik 7
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
keine Pneumonie nach neuer Definition
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
Kasuistik 8
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
A2
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
postoperativer tiefer Wundinfekt
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
Kasuistik 9
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
A1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
postoperativer oberflächlicher Wundinfekt
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
D2
A1 - oberflächl. Wundinfektion
1. Zeitbezug:
Infektion an der Inzisionsstelle innerhalb von 30 Tagen nach der
Operation, die nur Haut oder subkutanes Gewebe mit einbezieht
• eitrige Sekretion aus der oberflächlichen Inzision
• kultureller Nachweis von Erregern aus einem aseptisch entnommenen
Wundsekret oder Gewebe von der oberflächlichen Inzision
2. Klinik:
• ein Entzündungszeichen: Schmerz, Berührungsempfindlichkeit,
(mindest. 1)
lokalisierte Schwellung, Rötung oder Überwärmung und Chirurg öffnet
die oberflächliche Inzision bewusst.
• Diagnose des behandelnden Arztes
A2 - tiefe Wundinfektion
1. Zeitbezug:
Infektion innerhalb von 30 Tagen nach der Operation (innerhalb von 1 Jahr,
wenn ein Implantat in situ belassen wurde)
2. Ort I:
Infektion scheint mit der Operation in Verbindung zu stehen
3. Ort II:
Infektion erfasst Faszienschicht und Muskelgewebe
• eitrige Sekretion aus der Tiefe der Inzision, aber nicht aus dem operierten
Organ bzw. Körperhöhle (sonst A3)
• Öffnung spontan oder durch Chirurgen bei Fieber (> 38°C) oder lokalisiertem Schmerz oder Berührungsempfindlichkeit
4. Klinik:
• Abszess oder sonstige Infektionszeichen die tieferen Schichten
(mindest. 1)
betreffend, sind bei der klinischen Untersuchung, während der erneuten
Operation, bei der histopathologischen Untersuchung oder bei radiologischen Untersuchungen ersichtlich
• Diagnose des behandelnden Arztes
B1 - von Labor bestätigte Sepsis
kultureller Nachweis von pathogenen Erregern im Blut, welche nicht mit
1. Erreger:
(mindest. 1) Infektionen an anderer Stelle assoziiert sind
ODER
• Fieber (> 38°C)
1. Klinik:
• Schüttelfrost
(mindest. 1)
• Hypotonie
• Hautkeim aus 2 Blutkulturen von verschiedenen Zeitpunkten
• Hautkeim in mindestens 1 Blutkultur bei einem Patienten mit Gefäß2. Erreger:
katheter und Arzt beginnt eine entsprechende antimikrobielle Therapie
(mindest. 1)
• positiver Antigen Bluttest und kein Zusammenhang mit einer anderen
Infektion
B2 - klinisch primäre Sepsis
1. Erreger:
keine Blutkultur durchgeführt oder keine Mikroorganismen / Antigene im
Blut nachgewiesen
2. Ursache:
keine offensichtliche Infektion an anderer Stelle
3. Therapie:
Arzt leitet Therapie wegen Sepsis ein
• Fieber (> 38°C) ohne andere Ursache
4. Klinik:
• Hypotonie (systolischer Druck ≤ 90 mmHg) ohne andere Ursache
(mindest. 1)
• Oligurie (< 20 ml / h) ohne andere Ursache
J1 - Bronchitis / Tracheitis
1. Ursache:
keine klinischen oder röntgenologischen Zeichen einer Pneumonie
• Fieber (> 38°C) ohne andere Ursache
• Husten ohne andere Ursache
2. Klinik:
• neue oder erhöhte Sputumproduktion ohne andere Ursache
(mindest. 2)
• trockene Rasselgeräusche ohne andere Ursache
• Giemen ohne andere Ursache
• Anzucht eines Erregers aus dem Trachealsekret oder BAL
3. Erreger:
(mindest. 1) • positiver Antigentest in den Atemwegssekreten
C1a - Pneumonie (Klinik)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
4. Klinik III:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
C1b - Pneumonie (Erreger)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• positive Blutkultur (nicht assoziiert zu anderer Infektion)
• kultureller Nachweis eines Erregers aus Pleuraflüssigkeit
• kultureller Nachweis eines ätiologisch in Frage kommenden Erregers aus Trachealsekret, bronchoalveolärer Lavage (BAL) oder geschützte Bürste
4. Erreger:
• intrazellulärer Bakteriennachweis in ≥ 5% der bei BAL gewonnenen Zellen
(mindest. 1) • Histopathologische Untersuchung zeigt kulturellen Nachweis von Erregern im Lungengewebe oder
Nachweis invasiver Pilzhyphen oder Pseudohyphen im Lungengewebe oder Abszesse oder Verdichtungen mit Annsammlung zahlreicher polymorphkerniger Neutrophilen in Bronchiolen und
Alveolen
C1c - Pneumonie (atypisch)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• kultureller Nachweis eines Virus oder von Chlamydien in Atemwegssekreten
• Nachweis von viralem Antigen oder Antikörpern in Atemwegssekreten (z.B. PCR, ELISA)
• 4-facher Titeranstieg (IgG) für einen Erreger in wiederholten Serumproben
• positive PCR für Chlamydien oder Mycoplasmen
4. atypisch:
• positiver Mikro-Immunofluoreszenztest für Chlamydien
(mindest. 1) • kultureller Nachweis oder Mikro-Immunofluoreszenztest für Legionellen aus Atemwegssekret oder
Gewebe
• Nachweis von Legionella pneumophila SG 1 Antigen im Urin
• 4-facher Anstieg des L. pneumophila Antikörpertiters auf 1:128 in wiederholten Serumproben
D1 - symptomatische HWI
• Harnstreifen positiv für Leukozytenesterase und / oder Nitrat
• Pyurie (≥ 10 Leukozyten / ml oder ≥ 3 Leukozyten / Gesichtsfeld) im nicht-zentrifugierten Urin
• Nachweis von Mikroorganismen in der Gram-Färbung im nicht zentrifugierten Urin
1. Erreger:
• 2 Urinkulturen mit dem gleichem Erreger mit ≥ 102 KBE / ml Urin
(mindest. 1) • Urinkultur mit ≤ 105 KBE / ml Uropathogene unter entsprechender antimikrobieller Therapie
• ärztliche Diagnose
• Arzt beginnt entsprechende antimikrobielle Therapie
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
ODER
1. Erreger:
Urinkultur von ≥ 105 KBE / ml Urin bei ≤ 2 Keimarten
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
D2 - asympt. Bakteriurie
1. Katheter:
in den letzten 7 Tagen vor Entnahme der ersten und zweiten positiven Urinkultur kein Blasenkatheter
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
beide Urinkulturen mit ≥ 105 KBE / ml
5. Erreger II:
Nachweis des gleichen Mikroorganismus in beiden Urinkulturen
6. Erreger III:
Nachweis von ≤ 2 Keimarten in beiden Urinkulturen
ODER
1. Katheter:
Blasenkatheter innerhalb von 7 Tagen vor der Urinkultur
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
Nachweis von ≥ 105 KBE / ml Urin
5. Erreger II:
Nachweis von ≤ 2 Keimarten
Slide 29
Kasuistik 1
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
akuter Asthma Anfall
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat.
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
Kasuistik 2
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
Kasuistik 3
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
Kasuistik 4
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
^
C1a
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Pneumonie
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
Kasuistik 5
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Aspirationspneumonie
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
Kasuistik 6
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
B1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
durch Labor bestätigte Sepsis
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
Kasuistik 7
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
keine Pneumonie nach neuer Definition
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
Kasuistik 8
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
A2
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
postoperativer tiefer Wundinfekt
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
Kasuistik 9
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
A1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
postoperativer oberflächlicher Wundinfekt
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
D2
A1 - oberflächl. Wundinfektion
1. Zeitbezug:
Infektion an der Inzisionsstelle innerhalb von 30 Tagen nach der
Operation, die nur Haut oder subkutanes Gewebe mit einbezieht
• eitrige Sekretion aus der oberflächlichen Inzision
• kultureller Nachweis von Erregern aus einem aseptisch entnommenen
Wundsekret oder Gewebe von der oberflächlichen Inzision
2. Klinik:
• ein Entzündungszeichen: Schmerz, Berührungsempfindlichkeit,
(mindest. 1)
lokalisierte Schwellung, Rötung oder Überwärmung und Chirurg öffnet
die oberflächliche Inzision bewusst.
• Diagnose des behandelnden Arztes
A2 - tiefe Wundinfektion
1. Zeitbezug:
Infektion innerhalb von 30 Tagen nach der Operation (innerhalb von 1 Jahr,
wenn ein Implantat in situ belassen wurde)
2. Ort I:
Infektion scheint mit der Operation in Verbindung zu stehen
3. Ort II:
Infektion erfasst Faszienschicht und Muskelgewebe
• eitrige Sekretion aus der Tiefe der Inzision, aber nicht aus dem operierten
Organ bzw. Körperhöhle (sonst A3)
• Öffnung spontan oder durch Chirurgen bei Fieber (> 38°C) oder lokalisiertem Schmerz oder Berührungsempfindlichkeit
4. Klinik:
• Abszess oder sonstige Infektionszeichen die tieferen Schichten
(mindest. 1)
betreffend, sind bei der klinischen Untersuchung, während der erneuten
Operation, bei der histopathologischen Untersuchung oder bei radiologischen Untersuchungen ersichtlich
• Diagnose des behandelnden Arztes
B1 - von Labor bestätigte Sepsis
kultureller Nachweis von pathogenen Erregern im Blut, welche nicht mit
1. Erreger:
(mindest. 1) Infektionen an anderer Stelle assoziiert sind
ODER
• Fieber (> 38°C)
1. Klinik:
• Schüttelfrost
(mindest. 1)
• Hypotonie
• Hautkeim aus 2 Blutkulturen von verschiedenen Zeitpunkten
• Hautkeim in mindestens 1 Blutkultur bei einem Patienten mit Gefäß2. Erreger:
katheter und Arzt beginnt eine entsprechende antimikrobielle Therapie
(mindest. 1)
• positiver Antigen Bluttest und kein Zusammenhang mit einer anderen
Infektion
B2 - klinisch primäre Sepsis
1. Erreger:
keine Blutkultur durchgeführt oder keine Mikroorganismen / Antigene im
Blut nachgewiesen
2. Ursache:
keine offensichtliche Infektion an anderer Stelle
3. Therapie:
Arzt leitet Therapie wegen Sepsis ein
• Fieber (> 38°C) ohne andere Ursache
4. Klinik:
• Hypotonie (systolischer Druck ≤ 90 mmHg) ohne andere Ursache
(mindest. 1)
• Oligurie (< 20 ml / h) ohne andere Ursache
J1 - Bronchitis / Tracheitis
1. Ursache:
keine klinischen oder röntgenologischen Zeichen einer Pneumonie
• Fieber (> 38°C) ohne andere Ursache
• Husten ohne andere Ursache
2. Klinik:
• neue oder erhöhte Sputumproduktion ohne andere Ursache
(mindest. 2)
• trockene Rasselgeräusche ohne andere Ursache
• Giemen ohne andere Ursache
• Anzucht eines Erregers aus dem Trachealsekret oder BAL
3. Erreger:
(mindest. 1) • positiver Antigentest in den Atemwegssekreten
C1a - Pneumonie (Klinik)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
4. Klinik III:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
C1b - Pneumonie (Erreger)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• positive Blutkultur (nicht assoziiert zu anderer Infektion)
• kultureller Nachweis eines Erregers aus Pleuraflüssigkeit
• kultureller Nachweis eines ätiologisch in Frage kommenden Erregers aus Trachealsekret, bronchoalveolärer Lavage (BAL) oder geschützte Bürste
4. Erreger:
• intrazellulärer Bakteriennachweis in ≥ 5% der bei BAL gewonnenen Zellen
(mindest. 1) • Histopathologische Untersuchung zeigt kulturellen Nachweis von Erregern im Lungengewebe oder
Nachweis invasiver Pilzhyphen oder Pseudohyphen im Lungengewebe oder Abszesse oder Verdichtungen mit Annsammlung zahlreicher polymorphkerniger Neutrophilen in Bronchiolen und
Alveolen
C1c - Pneumonie (atypisch)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• kultureller Nachweis eines Virus oder von Chlamydien in Atemwegssekreten
• Nachweis von viralem Antigen oder Antikörpern in Atemwegssekreten (z.B. PCR, ELISA)
• 4-facher Titeranstieg (IgG) für einen Erreger in wiederholten Serumproben
• positive PCR für Chlamydien oder Mycoplasmen
4. atypisch:
• positiver Mikro-Immunofluoreszenztest für Chlamydien
(mindest. 1) • kultureller Nachweis oder Mikro-Immunofluoreszenztest für Legionellen aus Atemwegssekret oder
Gewebe
• Nachweis von Legionella pneumophila SG 1 Antigen im Urin
• 4-facher Anstieg des L. pneumophila Antikörpertiters auf 1:128 in wiederholten Serumproben
D1 - symptomatische HWI
• Harnstreifen positiv für Leukozytenesterase und / oder Nitrat
• Pyurie (≥ 10 Leukozyten / ml oder ≥ 3 Leukozyten / Gesichtsfeld) im nicht-zentrifugierten Urin
• Nachweis von Mikroorganismen in der Gram-Färbung im nicht zentrifugierten Urin
1. Erreger:
• 2 Urinkulturen mit dem gleichem Erreger mit ≥ 102 KBE / ml Urin
(mindest. 1) • Urinkultur mit ≤ 105 KBE / ml Uropathogene unter entsprechender antimikrobieller Therapie
• ärztliche Diagnose
• Arzt beginnt entsprechende antimikrobielle Therapie
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
ODER
1. Erreger:
Urinkultur von ≥ 105 KBE / ml Urin bei ≤ 2 Keimarten
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
D2 - asympt. Bakteriurie
1. Katheter:
in den letzten 7 Tagen vor Entnahme der ersten und zweiten positiven Urinkultur kein Blasenkatheter
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
beide Urinkulturen mit ≥ 105 KBE / ml
5. Erreger II:
Nachweis des gleichen Mikroorganismus in beiden Urinkulturen
6. Erreger III:
Nachweis von ≤ 2 Keimarten in beiden Urinkulturen
ODER
1. Katheter:
Blasenkatheter innerhalb von 7 Tagen vor der Urinkultur
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
Nachweis von ≥ 105 KBE / ml Urin
5. Erreger II:
Nachweis von ≤ 2 Keimarten
Kasuistik 1
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
akuter Asthma Anfall
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat.
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
Kasuistik 2
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
Kasuistik 3
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
Kasuistik 4
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
^
C1a
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Pneumonie
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
Kasuistik 5
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Aspirationspneumonie
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
Kasuistik 6
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
B1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
durch Labor bestätigte Sepsis
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
Kasuistik 7
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
keine Pneumonie nach neuer Definition
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
Kasuistik 8
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
A2
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
postoperativer tiefer Wundinfekt
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
Kasuistik 9
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
A1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
postoperativer oberflächlicher Wundinfekt
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
D2
A1 - oberflächl. Wundinfektion
1. Zeitbezug:
Infektion an der Inzisionsstelle innerhalb von 30 Tagen nach der
Operation, die nur Haut oder subkutanes Gewebe mit einbezieht
• eitrige Sekretion aus der oberflächlichen Inzision
• kultureller Nachweis von Erregern aus einem aseptisch entnommenen
Wundsekret oder Gewebe von der oberflächlichen Inzision
2. Klinik:
• ein Entzündungszeichen: Schmerz, Berührungsempfindlichkeit,
(mindest. 1)
lokalisierte Schwellung, Rötung oder Überwärmung und Chirurg öffnet
die oberflächliche Inzision bewusst.
• Diagnose des behandelnden Arztes
A2 - tiefe Wundinfektion
1. Zeitbezug:
Infektion innerhalb von 30 Tagen nach der Operation (innerhalb von 1 Jahr,
wenn ein Implantat in situ belassen wurde)
2. Ort I:
Infektion scheint mit der Operation in Verbindung zu stehen
3. Ort II:
Infektion erfasst Faszienschicht und Muskelgewebe
• eitrige Sekretion aus der Tiefe der Inzision, aber nicht aus dem operierten
Organ bzw. Körperhöhle (sonst A3)
• Öffnung spontan oder durch Chirurgen bei Fieber (> 38°C) oder lokalisiertem Schmerz oder Berührungsempfindlichkeit
4. Klinik:
• Abszess oder sonstige Infektionszeichen die tieferen Schichten
(mindest. 1)
betreffend, sind bei der klinischen Untersuchung, während der erneuten
Operation, bei der histopathologischen Untersuchung oder bei radiologischen Untersuchungen ersichtlich
• Diagnose des behandelnden Arztes
B1 - von Labor bestätigte Sepsis
kultureller Nachweis von pathogenen Erregern im Blut, welche nicht mit
1. Erreger:
(mindest. 1) Infektionen an anderer Stelle assoziiert sind
ODER
• Fieber (> 38°C)
1. Klinik:
• Schüttelfrost
(mindest. 1)
• Hypotonie
• Hautkeim aus 2 Blutkulturen von verschiedenen Zeitpunkten
• Hautkeim in mindestens 1 Blutkultur bei einem Patienten mit Gefäß2. Erreger:
katheter und Arzt beginnt eine entsprechende antimikrobielle Therapie
(mindest. 1)
• positiver Antigen Bluttest und kein Zusammenhang mit einer anderen
Infektion
B2 - klinisch primäre Sepsis
1. Erreger:
keine Blutkultur durchgeführt oder keine Mikroorganismen / Antigene im
Blut nachgewiesen
2. Ursache:
keine offensichtliche Infektion an anderer Stelle
3. Therapie:
Arzt leitet Therapie wegen Sepsis ein
• Fieber (> 38°C) ohne andere Ursache
4. Klinik:
• Hypotonie (systolischer Druck ≤ 90 mmHg) ohne andere Ursache
(mindest. 1)
• Oligurie (< 20 ml / h) ohne andere Ursache
J1 - Bronchitis / Tracheitis
1. Ursache:
keine klinischen oder röntgenologischen Zeichen einer Pneumonie
• Fieber (> 38°C) ohne andere Ursache
• Husten ohne andere Ursache
2. Klinik:
• neue oder erhöhte Sputumproduktion ohne andere Ursache
(mindest. 2)
• trockene Rasselgeräusche ohne andere Ursache
• Giemen ohne andere Ursache
• Anzucht eines Erregers aus dem Trachealsekret oder BAL
3. Erreger:
(mindest. 1) • positiver Antigentest in den Atemwegssekreten
C1a - Pneumonie (Klinik)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
4. Klinik III:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
C1b - Pneumonie (Erreger)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• positive Blutkultur (nicht assoziiert zu anderer Infektion)
• kultureller Nachweis eines Erregers aus Pleuraflüssigkeit
• kultureller Nachweis eines ätiologisch in Frage kommenden Erregers aus Trachealsekret, bronchoalveolärer Lavage (BAL) oder geschützte Bürste
4. Erreger:
• intrazellulärer Bakteriennachweis in ≥ 5% der bei BAL gewonnenen Zellen
(mindest. 1) • Histopathologische Untersuchung zeigt kulturellen Nachweis von Erregern im Lungengewebe oder
Nachweis invasiver Pilzhyphen oder Pseudohyphen im Lungengewebe oder Abszesse oder Verdichtungen mit Annsammlung zahlreicher polymorphkerniger Neutrophilen in Bronchiolen und
Alveolen
C1c - Pneumonie (atypisch)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• kultureller Nachweis eines Virus oder von Chlamydien in Atemwegssekreten
• Nachweis von viralem Antigen oder Antikörpern in Atemwegssekreten (z.B. PCR, ELISA)
• 4-facher Titeranstieg (IgG) für einen Erreger in wiederholten Serumproben
• positive PCR für Chlamydien oder Mycoplasmen
4. atypisch:
• positiver Mikro-Immunofluoreszenztest für Chlamydien
(mindest. 1) • kultureller Nachweis oder Mikro-Immunofluoreszenztest für Legionellen aus Atemwegssekret oder
Gewebe
• Nachweis von Legionella pneumophila SG 1 Antigen im Urin
• 4-facher Anstieg des L. pneumophila Antikörpertiters auf 1:128 in wiederholten Serumproben
D1 - symptomatische HWI
• Harnstreifen positiv für Leukozytenesterase und / oder Nitrat
• Pyurie (≥ 10 Leukozyten / ml oder ≥ 3 Leukozyten / Gesichtsfeld) im nicht-zentrifugierten Urin
• Nachweis von Mikroorganismen in der Gram-Färbung im nicht zentrifugierten Urin
1. Erreger:
• 2 Urinkulturen mit dem gleichem Erreger mit ≥ 102 KBE / ml Urin
(mindest. 1) • Urinkultur mit ≤ 105 KBE / ml Uropathogene unter entsprechender antimikrobieller Therapie
• ärztliche Diagnose
• Arzt beginnt entsprechende antimikrobielle Therapie
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
ODER
1. Erreger:
Urinkultur von ≥ 105 KBE / ml Urin bei ≤ 2 Keimarten
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
D2 - asympt. Bakteriurie
1. Katheter:
in den letzten 7 Tagen vor Entnahme der ersten und zweiten positiven Urinkultur kein Blasenkatheter
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
beide Urinkulturen mit ≥ 105 KBE / ml
5. Erreger II:
Nachweis des gleichen Mikroorganismus in beiden Urinkulturen
6. Erreger III:
Nachweis von ≤ 2 Keimarten in beiden Urinkulturen
ODER
1. Katheter:
Blasenkatheter innerhalb von 7 Tagen vor der Urinkultur
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
Nachweis von ≥ 105 KBE / ml Urin
5. Erreger II:
Nachweis von ≤ 2 Keimarten
Slide 2
Kasuistik 1
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
akuter Asthma Anfall
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat.
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
Kasuistik 2
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
Kasuistik 3
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
Kasuistik 4
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
^
C1a
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Pneumonie
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
Kasuistik 5
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Aspirationspneumonie
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
Kasuistik 6
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
B1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
durch Labor bestätigte Sepsis
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
Kasuistik 7
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
keine Pneumonie nach neuer Definition
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
Kasuistik 8
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
A2
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
postoperativer tiefer Wundinfekt
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
Kasuistik 9
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
A1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
postoperativer oberflächlicher Wundinfekt
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
D2
A1 - oberflächl. Wundinfektion
1. Zeitbezug:
Infektion an der Inzisionsstelle innerhalb von 30 Tagen nach der
Operation, die nur Haut oder subkutanes Gewebe mit einbezieht
• eitrige Sekretion aus der oberflächlichen Inzision
• kultureller Nachweis von Erregern aus einem aseptisch entnommenen
Wundsekret oder Gewebe von der oberflächlichen Inzision
2. Klinik:
• ein Entzündungszeichen: Schmerz, Berührungsempfindlichkeit,
(mindest. 1)
lokalisierte Schwellung, Rötung oder Überwärmung und Chirurg öffnet
die oberflächliche Inzision bewusst.
• Diagnose des behandelnden Arztes
A2 - tiefe Wundinfektion
1. Zeitbezug:
Infektion innerhalb von 30 Tagen nach der Operation (innerhalb von 1 Jahr,
wenn ein Implantat in situ belassen wurde)
2. Ort I:
Infektion scheint mit der Operation in Verbindung zu stehen
3. Ort II:
Infektion erfasst Faszienschicht und Muskelgewebe
• eitrige Sekretion aus der Tiefe der Inzision, aber nicht aus dem operierten
Organ bzw. Körperhöhle (sonst A3)
• Öffnung spontan oder durch Chirurgen bei Fieber (> 38°C) oder lokalisiertem Schmerz oder Berührungsempfindlichkeit
4. Klinik:
• Abszess oder sonstige Infektionszeichen die tieferen Schichten
(mindest. 1)
betreffend, sind bei der klinischen Untersuchung, während der erneuten
Operation, bei der histopathologischen Untersuchung oder bei radiologischen Untersuchungen ersichtlich
• Diagnose des behandelnden Arztes
B1 - von Labor bestätigte Sepsis
kultureller Nachweis von pathogenen Erregern im Blut, welche nicht mit
1. Erreger:
(mindest. 1) Infektionen an anderer Stelle assoziiert sind
ODER
• Fieber (> 38°C)
1. Klinik:
• Schüttelfrost
(mindest. 1)
• Hypotonie
• Hautkeim aus 2 Blutkulturen von verschiedenen Zeitpunkten
• Hautkeim in mindestens 1 Blutkultur bei einem Patienten mit Gefäß2. Erreger:
katheter und Arzt beginnt eine entsprechende antimikrobielle Therapie
(mindest. 1)
• positiver Antigen Bluttest und kein Zusammenhang mit einer anderen
Infektion
B2 - klinisch primäre Sepsis
1. Erreger:
keine Blutkultur durchgeführt oder keine Mikroorganismen / Antigene im
Blut nachgewiesen
2. Ursache:
keine offensichtliche Infektion an anderer Stelle
3. Therapie:
Arzt leitet Therapie wegen Sepsis ein
• Fieber (> 38°C) ohne andere Ursache
4. Klinik:
• Hypotonie (systolischer Druck ≤ 90 mmHg) ohne andere Ursache
(mindest. 1)
• Oligurie (< 20 ml / h) ohne andere Ursache
J1 - Bronchitis / Tracheitis
1. Ursache:
keine klinischen oder röntgenologischen Zeichen einer Pneumonie
• Fieber (> 38°C) ohne andere Ursache
• Husten ohne andere Ursache
2. Klinik:
• neue oder erhöhte Sputumproduktion ohne andere Ursache
(mindest. 2)
• trockene Rasselgeräusche ohne andere Ursache
• Giemen ohne andere Ursache
• Anzucht eines Erregers aus dem Trachealsekret oder BAL
3. Erreger:
(mindest. 1) • positiver Antigentest in den Atemwegssekreten
C1a - Pneumonie (Klinik)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
4. Klinik III:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
C1b - Pneumonie (Erreger)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• positive Blutkultur (nicht assoziiert zu anderer Infektion)
• kultureller Nachweis eines Erregers aus Pleuraflüssigkeit
• kultureller Nachweis eines ätiologisch in Frage kommenden Erregers aus Trachealsekret, bronchoalveolärer Lavage (BAL) oder geschützte Bürste
4. Erreger:
• intrazellulärer Bakteriennachweis in ≥ 5% der bei BAL gewonnenen Zellen
(mindest. 1) • Histopathologische Untersuchung zeigt kulturellen Nachweis von Erregern im Lungengewebe oder
Nachweis invasiver Pilzhyphen oder Pseudohyphen im Lungengewebe oder Abszesse oder Verdichtungen mit Annsammlung zahlreicher polymorphkerniger Neutrophilen in Bronchiolen und
Alveolen
C1c - Pneumonie (atypisch)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• kultureller Nachweis eines Virus oder von Chlamydien in Atemwegssekreten
• Nachweis von viralem Antigen oder Antikörpern in Atemwegssekreten (z.B. PCR, ELISA)
• 4-facher Titeranstieg (IgG) für einen Erreger in wiederholten Serumproben
• positive PCR für Chlamydien oder Mycoplasmen
4. atypisch:
• positiver Mikro-Immunofluoreszenztest für Chlamydien
(mindest. 1) • kultureller Nachweis oder Mikro-Immunofluoreszenztest für Legionellen aus Atemwegssekret oder
Gewebe
• Nachweis von Legionella pneumophila SG 1 Antigen im Urin
• 4-facher Anstieg des L. pneumophila Antikörpertiters auf 1:128 in wiederholten Serumproben
D1 - symptomatische HWI
• Harnstreifen positiv für Leukozytenesterase und / oder Nitrat
• Pyurie (≥ 10 Leukozyten / ml oder ≥ 3 Leukozyten / Gesichtsfeld) im nicht-zentrifugierten Urin
• Nachweis von Mikroorganismen in der Gram-Färbung im nicht zentrifugierten Urin
1. Erreger:
• 2 Urinkulturen mit dem gleichem Erreger mit ≥ 102 KBE / ml Urin
(mindest. 1) • Urinkultur mit ≤ 105 KBE / ml Uropathogene unter entsprechender antimikrobieller Therapie
• ärztliche Diagnose
• Arzt beginnt entsprechende antimikrobielle Therapie
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
ODER
1. Erreger:
Urinkultur von ≥ 105 KBE / ml Urin bei ≤ 2 Keimarten
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
D2 - asympt. Bakteriurie
1. Katheter:
in den letzten 7 Tagen vor Entnahme der ersten und zweiten positiven Urinkultur kein Blasenkatheter
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
beide Urinkulturen mit ≥ 105 KBE / ml
5. Erreger II:
Nachweis des gleichen Mikroorganismus in beiden Urinkulturen
6. Erreger III:
Nachweis von ≤ 2 Keimarten in beiden Urinkulturen
ODER
1. Katheter:
Blasenkatheter innerhalb von 7 Tagen vor der Urinkultur
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
Nachweis von ≥ 105 KBE / ml Urin
5. Erreger II:
Nachweis von ≤ 2 Keimarten
Slide 3
Kasuistik 1
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
akuter Asthma Anfall
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat.
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
Kasuistik 2
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
Kasuistik 3
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
Kasuistik 4
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
^
C1a
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Pneumonie
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
Kasuistik 5
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Aspirationspneumonie
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
Kasuistik 6
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
B1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
durch Labor bestätigte Sepsis
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
Kasuistik 7
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
keine Pneumonie nach neuer Definition
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
Kasuistik 8
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
A2
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
postoperativer tiefer Wundinfekt
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
Kasuistik 9
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
A1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
postoperativer oberflächlicher Wundinfekt
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
D2
A1 - oberflächl. Wundinfektion
1. Zeitbezug:
Infektion an der Inzisionsstelle innerhalb von 30 Tagen nach der
Operation, die nur Haut oder subkutanes Gewebe mit einbezieht
• eitrige Sekretion aus der oberflächlichen Inzision
• kultureller Nachweis von Erregern aus einem aseptisch entnommenen
Wundsekret oder Gewebe von der oberflächlichen Inzision
2. Klinik:
• ein Entzündungszeichen: Schmerz, Berührungsempfindlichkeit,
(mindest. 1)
lokalisierte Schwellung, Rötung oder Überwärmung und Chirurg öffnet
die oberflächliche Inzision bewusst.
• Diagnose des behandelnden Arztes
A2 - tiefe Wundinfektion
1. Zeitbezug:
Infektion innerhalb von 30 Tagen nach der Operation (innerhalb von 1 Jahr,
wenn ein Implantat in situ belassen wurde)
2. Ort I:
Infektion scheint mit der Operation in Verbindung zu stehen
3. Ort II:
Infektion erfasst Faszienschicht und Muskelgewebe
• eitrige Sekretion aus der Tiefe der Inzision, aber nicht aus dem operierten
Organ bzw. Körperhöhle (sonst A3)
• Öffnung spontan oder durch Chirurgen bei Fieber (> 38°C) oder lokalisiertem Schmerz oder Berührungsempfindlichkeit
4. Klinik:
• Abszess oder sonstige Infektionszeichen die tieferen Schichten
(mindest. 1)
betreffend, sind bei der klinischen Untersuchung, während der erneuten
Operation, bei der histopathologischen Untersuchung oder bei radiologischen Untersuchungen ersichtlich
• Diagnose des behandelnden Arztes
B1 - von Labor bestätigte Sepsis
kultureller Nachweis von pathogenen Erregern im Blut, welche nicht mit
1. Erreger:
(mindest. 1) Infektionen an anderer Stelle assoziiert sind
ODER
• Fieber (> 38°C)
1. Klinik:
• Schüttelfrost
(mindest. 1)
• Hypotonie
• Hautkeim aus 2 Blutkulturen von verschiedenen Zeitpunkten
• Hautkeim in mindestens 1 Blutkultur bei einem Patienten mit Gefäß2. Erreger:
katheter und Arzt beginnt eine entsprechende antimikrobielle Therapie
(mindest. 1)
• positiver Antigen Bluttest und kein Zusammenhang mit einer anderen
Infektion
B2 - klinisch primäre Sepsis
1. Erreger:
keine Blutkultur durchgeführt oder keine Mikroorganismen / Antigene im
Blut nachgewiesen
2. Ursache:
keine offensichtliche Infektion an anderer Stelle
3. Therapie:
Arzt leitet Therapie wegen Sepsis ein
• Fieber (> 38°C) ohne andere Ursache
4. Klinik:
• Hypotonie (systolischer Druck ≤ 90 mmHg) ohne andere Ursache
(mindest. 1)
• Oligurie (< 20 ml / h) ohne andere Ursache
J1 - Bronchitis / Tracheitis
1. Ursache:
keine klinischen oder röntgenologischen Zeichen einer Pneumonie
• Fieber (> 38°C) ohne andere Ursache
• Husten ohne andere Ursache
2. Klinik:
• neue oder erhöhte Sputumproduktion ohne andere Ursache
(mindest. 2)
• trockene Rasselgeräusche ohne andere Ursache
• Giemen ohne andere Ursache
• Anzucht eines Erregers aus dem Trachealsekret oder BAL
3. Erreger:
(mindest. 1) • positiver Antigentest in den Atemwegssekreten
C1a - Pneumonie (Klinik)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
4. Klinik III:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
C1b - Pneumonie (Erreger)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• positive Blutkultur (nicht assoziiert zu anderer Infektion)
• kultureller Nachweis eines Erregers aus Pleuraflüssigkeit
• kultureller Nachweis eines ätiologisch in Frage kommenden Erregers aus Trachealsekret, bronchoalveolärer Lavage (BAL) oder geschützte Bürste
4. Erreger:
• intrazellulärer Bakteriennachweis in ≥ 5% der bei BAL gewonnenen Zellen
(mindest. 1) • Histopathologische Untersuchung zeigt kulturellen Nachweis von Erregern im Lungengewebe oder
Nachweis invasiver Pilzhyphen oder Pseudohyphen im Lungengewebe oder Abszesse oder Verdichtungen mit Annsammlung zahlreicher polymorphkerniger Neutrophilen in Bronchiolen und
Alveolen
C1c - Pneumonie (atypisch)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• kultureller Nachweis eines Virus oder von Chlamydien in Atemwegssekreten
• Nachweis von viralem Antigen oder Antikörpern in Atemwegssekreten (z.B. PCR, ELISA)
• 4-facher Titeranstieg (IgG) für einen Erreger in wiederholten Serumproben
• positive PCR für Chlamydien oder Mycoplasmen
4. atypisch:
• positiver Mikro-Immunofluoreszenztest für Chlamydien
(mindest. 1) • kultureller Nachweis oder Mikro-Immunofluoreszenztest für Legionellen aus Atemwegssekret oder
Gewebe
• Nachweis von Legionella pneumophila SG 1 Antigen im Urin
• 4-facher Anstieg des L. pneumophila Antikörpertiters auf 1:128 in wiederholten Serumproben
D1 - symptomatische HWI
• Harnstreifen positiv für Leukozytenesterase und / oder Nitrat
• Pyurie (≥ 10 Leukozyten / ml oder ≥ 3 Leukozyten / Gesichtsfeld) im nicht-zentrifugierten Urin
• Nachweis von Mikroorganismen in der Gram-Färbung im nicht zentrifugierten Urin
1. Erreger:
• 2 Urinkulturen mit dem gleichem Erreger mit ≥ 102 KBE / ml Urin
(mindest. 1) • Urinkultur mit ≤ 105 KBE / ml Uropathogene unter entsprechender antimikrobieller Therapie
• ärztliche Diagnose
• Arzt beginnt entsprechende antimikrobielle Therapie
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
ODER
1. Erreger:
Urinkultur von ≥ 105 KBE / ml Urin bei ≤ 2 Keimarten
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
D2 - asympt. Bakteriurie
1. Katheter:
in den letzten 7 Tagen vor Entnahme der ersten und zweiten positiven Urinkultur kein Blasenkatheter
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
beide Urinkulturen mit ≥ 105 KBE / ml
5. Erreger II:
Nachweis des gleichen Mikroorganismus in beiden Urinkulturen
6. Erreger III:
Nachweis von ≤ 2 Keimarten in beiden Urinkulturen
ODER
1. Katheter:
Blasenkatheter innerhalb von 7 Tagen vor der Urinkultur
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
Nachweis von ≥ 105 KBE / ml Urin
5. Erreger II:
Nachweis von ≤ 2 Keimarten
Slide 4
Kasuistik 1
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
akuter Asthma Anfall
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat.
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
Kasuistik 2
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
Kasuistik 3
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
Kasuistik 4
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
^
C1a
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Pneumonie
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
Kasuistik 5
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Aspirationspneumonie
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
Kasuistik 6
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
B1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
durch Labor bestätigte Sepsis
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
Kasuistik 7
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
keine Pneumonie nach neuer Definition
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
Kasuistik 8
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
A2
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
postoperativer tiefer Wundinfekt
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
Kasuistik 9
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
A1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
postoperativer oberflächlicher Wundinfekt
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
D2
A1 - oberflächl. Wundinfektion
1. Zeitbezug:
Infektion an der Inzisionsstelle innerhalb von 30 Tagen nach der
Operation, die nur Haut oder subkutanes Gewebe mit einbezieht
• eitrige Sekretion aus der oberflächlichen Inzision
• kultureller Nachweis von Erregern aus einem aseptisch entnommenen
Wundsekret oder Gewebe von der oberflächlichen Inzision
2. Klinik:
• ein Entzündungszeichen: Schmerz, Berührungsempfindlichkeit,
(mindest. 1)
lokalisierte Schwellung, Rötung oder Überwärmung und Chirurg öffnet
die oberflächliche Inzision bewusst.
• Diagnose des behandelnden Arztes
A2 - tiefe Wundinfektion
1. Zeitbezug:
Infektion innerhalb von 30 Tagen nach der Operation (innerhalb von 1 Jahr,
wenn ein Implantat in situ belassen wurde)
2. Ort I:
Infektion scheint mit der Operation in Verbindung zu stehen
3. Ort II:
Infektion erfasst Faszienschicht und Muskelgewebe
• eitrige Sekretion aus der Tiefe der Inzision, aber nicht aus dem operierten
Organ bzw. Körperhöhle (sonst A3)
• Öffnung spontan oder durch Chirurgen bei Fieber (> 38°C) oder lokalisiertem Schmerz oder Berührungsempfindlichkeit
4. Klinik:
• Abszess oder sonstige Infektionszeichen die tieferen Schichten
(mindest. 1)
betreffend, sind bei der klinischen Untersuchung, während der erneuten
Operation, bei der histopathologischen Untersuchung oder bei radiologischen Untersuchungen ersichtlich
• Diagnose des behandelnden Arztes
B1 - von Labor bestätigte Sepsis
kultureller Nachweis von pathogenen Erregern im Blut, welche nicht mit
1. Erreger:
(mindest. 1) Infektionen an anderer Stelle assoziiert sind
ODER
• Fieber (> 38°C)
1. Klinik:
• Schüttelfrost
(mindest. 1)
• Hypotonie
• Hautkeim aus 2 Blutkulturen von verschiedenen Zeitpunkten
• Hautkeim in mindestens 1 Blutkultur bei einem Patienten mit Gefäß2. Erreger:
katheter und Arzt beginnt eine entsprechende antimikrobielle Therapie
(mindest. 1)
• positiver Antigen Bluttest und kein Zusammenhang mit einer anderen
Infektion
B2 - klinisch primäre Sepsis
1. Erreger:
keine Blutkultur durchgeführt oder keine Mikroorganismen / Antigene im
Blut nachgewiesen
2. Ursache:
keine offensichtliche Infektion an anderer Stelle
3. Therapie:
Arzt leitet Therapie wegen Sepsis ein
• Fieber (> 38°C) ohne andere Ursache
4. Klinik:
• Hypotonie (systolischer Druck ≤ 90 mmHg) ohne andere Ursache
(mindest. 1)
• Oligurie (< 20 ml / h) ohne andere Ursache
J1 - Bronchitis / Tracheitis
1. Ursache:
keine klinischen oder röntgenologischen Zeichen einer Pneumonie
• Fieber (> 38°C) ohne andere Ursache
• Husten ohne andere Ursache
2. Klinik:
• neue oder erhöhte Sputumproduktion ohne andere Ursache
(mindest. 2)
• trockene Rasselgeräusche ohne andere Ursache
• Giemen ohne andere Ursache
• Anzucht eines Erregers aus dem Trachealsekret oder BAL
3. Erreger:
(mindest. 1) • positiver Antigentest in den Atemwegssekreten
C1a - Pneumonie (Klinik)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
4. Klinik III:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
C1b - Pneumonie (Erreger)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• positive Blutkultur (nicht assoziiert zu anderer Infektion)
• kultureller Nachweis eines Erregers aus Pleuraflüssigkeit
• kultureller Nachweis eines ätiologisch in Frage kommenden Erregers aus Trachealsekret, bronchoalveolärer Lavage (BAL) oder geschützte Bürste
4. Erreger:
• intrazellulärer Bakteriennachweis in ≥ 5% der bei BAL gewonnenen Zellen
(mindest. 1) • Histopathologische Untersuchung zeigt kulturellen Nachweis von Erregern im Lungengewebe oder
Nachweis invasiver Pilzhyphen oder Pseudohyphen im Lungengewebe oder Abszesse oder Verdichtungen mit Annsammlung zahlreicher polymorphkerniger Neutrophilen in Bronchiolen und
Alveolen
C1c - Pneumonie (atypisch)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• kultureller Nachweis eines Virus oder von Chlamydien in Atemwegssekreten
• Nachweis von viralem Antigen oder Antikörpern in Atemwegssekreten (z.B. PCR, ELISA)
• 4-facher Titeranstieg (IgG) für einen Erreger in wiederholten Serumproben
• positive PCR für Chlamydien oder Mycoplasmen
4. atypisch:
• positiver Mikro-Immunofluoreszenztest für Chlamydien
(mindest. 1) • kultureller Nachweis oder Mikro-Immunofluoreszenztest für Legionellen aus Atemwegssekret oder
Gewebe
• Nachweis von Legionella pneumophila SG 1 Antigen im Urin
• 4-facher Anstieg des L. pneumophila Antikörpertiters auf 1:128 in wiederholten Serumproben
D1 - symptomatische HWI
• Harnstreifen positiv für Leukozytenesterase und / oder Nitrat
• Pyurie (≥ 10 Leukozyten / ml oder ≥ 3 Leukozyten / Gesichtsfeld) im nicht-zentrifugierten Urin
• Nachweis von Mikroorganismen in der Gram-Färbung im nicht zentrifugierten Urin
1. Erreger:
• 2 Urinkulturen mit dem gleichem Erreger mit ≥ 102 KBE / ml Urin
(mindest. 1) • Urinkultur mit ≤ 105 KBE / ml Uropathogene unter entsprechender antimikrobieller Therapie
• ärztliche Diagnose
• Arzt beginnt entsprechende antimikrobielle Therapie
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
ODER
1. Erreger:
Urinkultur von ≥ 105 KBE / ml Urin bei ≤ 2 Keimarten
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
D2 - asympt. Bakteriurie
1. Katheter:
in den letzten 7 Tagen vor Entnahme der ersten und zweiten positiven Urinkultur kein Blasenkatheter
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
beide Urinkulturen mit ≥ 105 KBE / ml
5. Erreger II:
Nachweis des gleichen Mikroorganismus in beiden Urinkulturen
6. Erreger III:
Nachweis von ≤ 2 Keimarten in beiden Urinkulturen
ODER
1. Katheter:
Blasenkatheter innerhalb von 7 Tagen vor der Urinkultur
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
Nachweis von ≥ 105 KBE / ml Urin
5. Erreger II:
Nachweis von ≤ 2 Keimarten
Slide 5
Kasuistik 1
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
akuter Asthma Anfall
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat.
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
Kasuistik 2
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
Kasuistik 3
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
Kasuistik 4
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
^
C1a
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Pneumonie
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
Kasuistik 5
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Aspirationspneumonie
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
Kasuistik 6
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
B1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
durch Labor bestätigte Sepsis
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
Kasuistik 7
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
keine Pneumonie nach neuer Definition
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
Kasuistik 8
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
A2
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
postoperativer tiefer Wundinfekt
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
Kasuistik 9
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
A1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
postoperativer oberflächlicher Wundinfekt
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
D2
A1 - oberflächl. Wundinfektion
1. Zeitbezug:
Infektion an der Inzisionsstelle innerhalb von 30 Tagen nach der
Operation, die nur Haut oder subkutanes Gewebe mit einbezieht
• eitrige Sekretion aus der oberflächlichen Inzision
• kultureller Nachweis von Erregern aus einem aseptisch entnommenen
Wundsekret oder Gewebe von der oberflächlichen Inzision
2. Klinik:
• ein Entzündungszeichen: Schmerz, Berührungsempfindlichkeit,
(mindest. 1)
lokalisierte Schwellung, Rötung oder Überwärmung und Chirurg öffnet
die oberflächliche Inzision bewusst.
• Diagnose des behandelnden Arztes
A2 - tiefe Wundinfektion
1. Zeitbezug:
Infektion innerhalb von 30 Tagen nach der Operation (innerhalb von 1 Jahr,
wenn ein Implantat in situ belassen wurde)
2. Ort I:
Infektion scheint mit der Operation in Verbindung zu stehen
3. Ort II:
Infektion erfasst Faszienschicht und Muskelgewebe
• eitrige Sekretion aus der Tiefe der Inzision, aber nicht aus dem operierten
Organ bzw. Körperhöhle (sonst A3)
• Öffnung spontan oder durch Chirurgen bei Fieber (> 38°C) oder lokalisiertem Schmerz oder Berührungsempfindlichkeit
4. Klinik:
• Abszess oder sonstige Infektionszeichen die tieferen Schichten
(mindest. 1)
betreffend, sind bei der klinischen Untersuchung, während der erneuten
Operation, bei der histopathologischen Untersuchung oder bei radiologischen Untersuchungen ersichtlich
• Diagnose des behandelnden Arztes
B1 - von Labor bestätigte Sepsis
kultureller Nachweis von pathogenen Erregern im Blut, welche nicht mit
1. Erreger:
(mindest. 1) Infektionen an anderer Stelle assoziiert sind
ODER
• Fieber (> 38°C)
1. Klinik:
• Schüttelfrost
(mindest. 1)
• Hypotonie
• Hautkeim aus 2 Blutkulturen von verschiedenen Zeitpunkten
• Hautkeim in mindestens 1 Blutkultur bei einem Patienten mit Gefäß2. Erreger:
katheter und Arzt beginnt eine entsprechende antimikrobielle Therapie
(mindest. 1)
• positiver Antigen Bluttest und kein Zusammenhang mit einer anderen
Infektion
B2 - klinisch primäre Sepsis
1. Erreger:
keine Blutkultur durchgeführt oder keine Mikroorganismen / Antigene im
Blut nachgewiesen
2. Ursache:
keine offensichtliche Infektion an anderer Stelle
3. Therapie:
Arzt leitet Therapie wegen Sepsis ein
• Fieber (> 38°C) ohne andere Ursache
4. Klinik:
• Hypotonie (systolischer Druck ≤ 90 mmHg) ohne andere Ursache
(mindest. 1)
• Oligurie (< 20 ml / h) ohne andere Ursache
J1 - Bronchitis / Tracheitis
1. Ursache:
keine klinischen oder röntgenologischen Zeichen einer Pneumonie
• Fieber (> 38°C) ohne andere Ursache
• Husten ohne andere Ursache
2. Klinik:
• neue oder erhöhte Sputumproduktion ohne andere Ursache
(mindest. 2)
• trockene Rasselgeräusche ohne andere Ursache
• Giemen ohne andere Ursache
• Anzucht eines Erregers aus dem Trachealsekret oder BAL
3. Erreger:
(mindest. 1) • positiver Antigentest in den Atemwegssekreten
C1a - Pneumonie (Klinik)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
4. Klinik III:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
C1b - Pneumonie (Erreger)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• positive Blutkultur (nicht assoziiert zu anderer Infektion)
• kultureller Nachweis eines Erregers aus Pleuraflüssigkeit
• kultureller Nachweis eines ätiologisch in Frage kommenden Erregers aus Trachealsekret, bronchoalveolärer Lavage (BAL) oder geschützte Bürste
4. Erreger:
• intrazellulärer Bakteriennachweis in ≥ 5% der bei BAL gewonnenen Zellen
(mindest. 1) • Histopathologische Untersuchung zeigt kulturellen Nachweis von Erregern im Lungengewebe oder
Nachweis invasiver Pilzhyphen oder Pseudohyphen im Lungengewebe oder Abszesse oder Verdichtungen mit Annsammlung zahlreicher polymorphkerniger Neutrophilen in Bronchiolen und
Alveolen
C1c - Pneumonie (atypisch)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• kultureller Nachweis eines Virus oder von Chlamydien in Atemwegssekreten
• Nachweis von viralem Antigen oder Antikörpern in Atemwegssekreten (z.B. PCR, ELISA)
• 4-facher Titeranstieg (IgG) für einen Erreger in wiederholten Serumproben
• positive PCR für Chlamydien oder Mycoplasmen
4. atypisch:
• positiver Mikro-Immunofluoreszenztest für Chlamydien
(mindest. 1) • kultureller Nachweis oder Mikro-Immunofluoreszenztest für Legionellen aus Atemwegssekret oder
Gewebe
• Nachweis von Legionella pneumophila SG 1 Antigen im Urin
• 4-facher Anstieg des L. pneumophila Antikörpertiters auf 1:128 in wiederholten Serumproben
D1 - symptomatische HWI
• Harnstreifen positiv für Leukozytenesterase und / oder Nitrat
• Pyurie (≥ 10 Leukozyten / ml oder ≥ 3 Leukozyten / Gesichtsfeld) im nicht-zentrifugierten Urin
• Nachweis von Mikroorganismen in der Gram-Färbung im nicht zentrifugierten Urin
1. Erreger:
• 2 Urinkulturen mit dem gleichem Erreger mit ≥ 102 KBE / ml Urin
(mindest. 1) • Urinkultur mit ≤ 105 KBE / ml Uropathogene unter entsprechender antimikrobieller Therapie
• ärztliche Diagnose
• Arzt beginnt entsprechende antimikrobielle Therapie
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
ODER
1. Erreger:
Urinkultur von ≥ 105 KBE / ml Urin bei ≤ 2 Keimarten
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
D2 - asympt. Bakteriurie
1. Katheter:
in den letzten 7 Tagen vor Entnahme der ersten und zweiten positiven Urinkultur kein Blasenkatheter
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
beide Urinkulturen mit ≥ 105 KBE / ml
5. Erreger II:
Nachweis des gleichen Mikroorganismus in beiden Urinkulturen
6. Erreger III:
Nachweis von ≤ 2 Keimarten in beiden Urinkulturen
ODER
1. Katheter:
Blasenkatheter innerhalb von 7 Tagen vor der Urinkultur
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
Nachweis von ≥ 105 KBE / ml Urin
5. Erreger II:
Nachweis von ≤ 2 Keimarten
Slide 6
Kasuistik 1
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
akuter Asthma Anfall
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat.
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
Kasuistik 2
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
Kasuistik 3
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
Kasuistik 4
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
^
C1a
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Pneumonie
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
Kasuistik 5
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Aspirationspneumonie
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
Kasuistik 6
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
B1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
durch Labor bestätigte Sepsis
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
Kasuistik 7
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
keine Pneumonie nach neuer Definition
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
Kasuistik 8
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
A2
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
postoperativer tiefer Wundinfekt
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
Kasuistik 9
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
A1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
postoperativer oberflächlicher Wundinfekt
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
D2
A1 - oberflächl. Wundinfektion
1. Zeitbezug:
Infektion an der Inzisionsstelle innerhalb von 30 Tagen nach der
Operation, die nur Haut oder subkutanes Gewebe mit einbezieht
• eitrige Sekretion aus der oberflächlichen Inzision
• kultureller Nachweis von Erregern aus einem aseptisch entnommenen
Wundsekret oder Gewebe von der oberflächlichen Inzision
2. Klinik:
• ein Entzündungszeichen: Schmerz, Berührungsempfindlichkeit,
(mindest. 1)
lokalisierte Schwellung, Rötung oder Überwärmung und Chirurg öffnet
die oberflächliche Inzision bewusst.
• Diagnose des behandelnden Arztes
A2 - tiefe Wundinfektion
1. Zeitbezug:
Infektion innerhalb von 30 Tagen nach der Operation (innerhalb von 1 Jahr,
wenn ein Implantat in situ belassen wurde)
2. Ort I:
Infektion scheint mit der Operation in Verbindung zu stehen
3. Ort II:
Infektion erfasst Faszienschicht und Muskelgewebe
• eitrige Sekretion aus der Tiefe der Inzision, aber nicht aus dem operierten
Organ bzw. Körperhöhle (sonst A3)
• Öffnung spontan oder durch Chirurgen bei Fieber (> 38°C) oder lokalisiertem Schmerz oder Berührungsempfindlichkeit
4. Klinik:
• Abszess oder sonstige Infektionszeichen die tieferen Schichten
(mindest. 1)
betreffend, sind bei der klinischen Untersuchung, während der erneuten
Operation, bei der histopathologischen Untersuchung oder bei radiologischen Untersuchungen ersichtlich
• Diagnose des behandelnden Arztes
B1 - von Labor bestätigte Sepsis
kultureller Nachweis von pathogenen Erregern im Blut, welche nicht mit
1. Erreger:
(mindest. 1) Infektionen an anderer Stelle assoziiert sind
ODER
• Fieber (> 38°C)
1. Klinik:
• Schüttelfrost
(mindest. 1)
• Hypotonie
• Hautkeim aus 2 Blutkulturen von verschiedenen Zeitpunkten
• Hautkeim in mindestens 1 Blutkultur bei einem Patienten mit Gefäß2. Erreger:
katheter und Arzt beginnt eine entsprechende antimikrobielle Therapie
(mindest. 1)
• positiver Antigen Bluttest und kein Zusammenhang mit einer anderen
Infektion
B2 - klinisch primäre Sepsis
1. Erreger:
keine Blutkultur durchgeführt oder keine Mikroorganismen / Antigene im
Blut nachgewiesen
2. Ursache:
keine offensichtliche Infektion an anderer Stelle
3. Therapie:
Arzt leitet Therapie wegen Sepsis ein
• Fieber (> 38°C) ohne andere Ursache
4. Klinik:
• Hypotonie (systolischer Druck ≤ 90 mmHg) ohne andere Ursache
(mindest. 1)
• Oligurie (< 20 ml / h) ohne andere Ursache
J1 - Bronchitis / Tracheitis
1. Ursache:
keine klinischen oder röntgenologischen Zeichen einer Pneumonie
• Fieber (> 38°C) ohne andere Ursache
• Husten ohne andere Ursache
2. Klinik:
• neue oder erhöhte Sputumproduktion ohne andere Ursache
(mindest. 2)
• trockene Rasselgeräusche ohne andere Ursache
• Giemen ohne andere Ursache
• Anzucht eines Erregers aus dem Trachealsekret oder BAL
3. Erreger:
(mindest. 1) • positiver Antigentest in den Atemwegssekreten
C1a - Pneumonie (Klinik)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
4. Klinik III:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
C1b - Pneumonie (Erreger)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• positive Blutkultur (nicht assoziiert zu anderer Infektion)
• kultureller Nachweis eines Erregers aus Pleuraflüssigkeit
• kultureller Nachweis eines ätiologisch in Frage kommenden Erregers aus Trachealsekret, bronchoalveolärer Lavage (BAL) oder geschützte Bürste
4. Erreger:
• intrazellulärer Bakteriennachweis in ≥ 5% der bei BAL gewonnenen Zellen
(mindest. 1) • Histopathologische Untersuchung zeigt kulturellen Nachweis von Erregern im Lungengewebe oder
Nachweis invasiver Pilzhyphen oder Pseudohyphen im Lungengewebe oder Abszesse oder Verdichtungen mit Annsammlung zahlreicher polymorphkerniger Neutrophilen in Bronchiolen und
Alveolen
C1c - Pneumonie (atypisch)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• kultureller Nachweis eines Virus oder von Chlamydien in Atemwegssekreten
• Nachweis von viralem Antigen oder Antikörpern in Atemwegssekreten (z.B. PCR, ELISA)
• 4-facher Titeranstieg (IgG) für einen Erreger in wiederholten Serumproben
• positive PCR für Chlamydien oder Mycoplasmen
4. atypisch:
• positiver Mikro-Immunofluoreszenztest für Chlamydien
(mindest. 1) • kultureller Nachweis oder Mikro-Immunofluoreszenztest für Legionellen aus Atemwegssekret oder
Gewebe
• Nachweis von Legionella pneumophila SG 1 Antigen im Urin
• 4-facher Anstieg des L. pneumophila Antikörpertiters auf 1:128 in wiederholten Serumproben
D1 - symptomatische HWI
• Harnstreifen positiv für Leukozytenesterase und / oder Nitrat
• Pyurie (≥ 10 Leukozyten / ml oder ≥ 3 Leukozyten / Gesichtsfeld) im nicht-zentrifugierten Urin
• Nachweis von Mikroorganismen in der Gram-Färbung im nicht zentrifugierten Urin
1. Erreger:
• 2 Urinkulturen mit dem gleichem Erreger mit ≥ 102 KBE / ml Urin
(mindest. 1) • Urinkultur mit ≤ 105 KBE / ml Uropathogene unter entsprechender antimikrobieller Therapie
• ärztliche Diagnose
• Arzt beginnt entsprechende antimikrobielle Therapie
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
ODER
1. Erreger:
Urinkultur von ≥ 105 KBE / ml Urin bei ≤ 2 Keimarten
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
D2 - asympt. Bakteriurie
1. Katheter:
in den letzten 7 Tagen vor Entnahme der ersten und zweiten positiven Urinkultur kein Blasenkatheter
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
beide Urinkulturen mit ≥ 105 KBE / ml
5. Erreger II:
Nachweis des gleichen Mikroorganismus in beiden Urinkulturen
6. Erreger III:
Nachweis von ≤ 2 Keimarten in beiden Urinkulturen
ODER
1. Katheter:
Blasenkatheter innerhalb von 7 Tagen vor der Urinkultur
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
Nachweis von ≥ 105 KBE / ml Urin
5. Erreger II:
Nachweis von ≤ 2 Keimarten
Slide 7
Kasuistik 1
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
akuter Asthma Anfall
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat.
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
Kasuistik 2
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
Kasuistik 3
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
Kasuistik 4
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
^
C1a
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Pneumonie
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
Kasuistik 5
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Aspirationspneumonie
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
Kasuistik 6
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
B1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
durch Labor bestätigte Sepsis
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
Kasuistik 7
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
keine Pneumonie nach neuer Definition
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
Kasuistik 8
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
A2
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
postoperativer tiefer Wundinfekt
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
Kasuistik 9
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
A1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
postoperativer oberflächlicher Wundinfekt
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
D2
A1 - oberflächl. Wundinfektion
1. Zeitbezug:
Infektion an der Inzisionsstelle innerhalb von 30 Tagen nach der
Operation, die nur Haut oder subkutanes Gewebe mit einbezieht
• eitrige Sekretion aus der oberflächlichen Inzision
• kultureller Nachweis von Erregern aus einem aseptisch entnommenen
Wundsekret oder Gewebe von der oberflächlichen Inzision
2. Klinik:
• ein Entzündungszeichen: Schmerz, Berührungsempfindlichkeit,
(mindest. 1)
lokalisierte Schwellung, Rötung oder Überwärmung und Chirurg öffnet
die oberflächliche Inzision bewusst.
• Diagnose des behandelnden Arztes
A2 - tiefe Wundinfektion
1. Zeitbezug:
Infektion innerhalb von 30 Tagen nach der Operation (innerhalb von 1 Jahr,
wenn ein Implantat in situ belassen wurde)
2. Ort I:
Infektion scheint mit der Operation in Verbindung zu stehen
3. Ort II:
Infektion erfasst Faszienschicht und Muskelgewebe
• eitrige Sekretion aus der Tiefe der Inzision, aber nicht aus dem operierten
Organ bzw. Körperhöhle (sonst A3)
• Öffnung spontan oder durch Chirurgen bei Fieber (> 38°C) oder lokalisiertem Schmerz oder Berührungsempfindlichkeit
4. Klinik:
• Abszess oder sonstige Infektionszeichen die tieferen Schichten
(mindest. 1)
betreffend, sind bei der klinischen Untersuchung, während der erneuten
Operation, bei der histopathologischen Untersuchung oder bei radiologischen Untersuchungen ersichtlich
• Diagnose des behandelnden Arztes
B1 - von Labor bestätigte Sepsis
kultureller Nachweis von pathogenen Erregern im Blut, welche nicht mit
1. Erreger:
(mindest. 1) Infektionen an anderer Stelle assoziiert sind
ODER
• Fieber (> 38°C)
1. Klinik:
• Schüttelfrost
(mindest. 1)
• Hypotonie
• Hautkeim aus 2 Blutkulturen von verschiedenen Zeitpunkten
• Hautkeim in mindestens 1 Blutkultur bei einem Patienten mit Gefäß2. Erreger:
katheter und Arzt beginnt eine entsprechende antimikrobielle Therapie
(mindest. 1)
• positiver Antigen Bluttest und kein Zusammenhang mit einer anderen
Infektion
B2 - klinisch primäre Sepsis
1. Erreger:
keine Blutkultur durchgeführt oder keine Mikroorganismen / Antigene im
Blut nachgewiesen
2. Ursache:
keine offensichtliche Infektion an anderer Stelle
3. Therapie:
Arzt leitet Therapie wegen Sepsis ein
• Fieber (> 38°C) ohne andere Ursache
4. Klinik:
• Hypotonie (systolischer Druck ≤ 90 mmHg) ohne andere Ursache
(mindest. 1)
• Oligurie (< 20 ml / h) ohne andere Ursache
J1 - Bronchitis / Tracheitis
1. Ursache:
keine klinischen oder röntgenologischen Zeichen einer Pneumonie
• Fieber (> 38°C) ohne andere Ursache
• Husten ohne andere Ursache
2. Klinik:
• neue oder erhöhte Sputumproduktion ohne andere Ursache
(mindest. 2)
• trockene Rasselgeräusche ohne andere Ursache
• Giemen ohne andere Ursache
• Anzucht eines Erregers aus dem Trachealsekret oder BAL
3. Erreger:
(mindest. 1) • positiver Antigentest in den Atemwegssekreten
C1a - Pneumonie (Klinik)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
4. Klinik III:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
C1b - Pneumonie (Erreger)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• positive Blutkultur (nicht assoziiert zu anderer Infektion)
• kultureller Nachweis eines Erregers aus Pleuraflüssigkeit
• kultureller Nachweis eines ätiologisch in Frage kommenden Erregers aus Trachealsekret, bronchoalveolärer Lavage (BAL) oder geschützte Bürste
4. Erreger:
• intrazellulärer Bakteriennachweis in ≥ 5% der bei BAL gewonnenen Zellen
(mindest. 1) • Histopathologische Untersuchung zeigt kulturellen Nachweis von Erregern im Lungengewebe oder
Nachweis invasiver Pilzhyphen oder Pseudohyphen im Lungengewebe oder Abszesse oder Verdichtungen mit Annsammlung zahlreicher polymorphkerniger Neutrophilen in Bronchiolen und
Alveolen
C1c - Pneumonie (atypisch)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• kultureller Nachweis eines Virus oder von Chlamydien in Atemwegssekreten
• Nachweis von viralem Antigen oder Antikörpern in Atemwegssekreten (z.B. PCR, ELISA)
• 4-facher Titeranstieg (IgG) für einen Erreger in wiederholten Serumproben
• positive PCR für Chlamydien oder Mycoplasmen
4. atypisch:
• positiver Mikro-Immunofluoreszenztest für Chlamydien
(mindest. 1) • kultureller Nachweis oder Mikro-Immunofluoreszenztest für Legionellen aus Atemwegssekret oder
Gewebe
• Nachweis von Legionella pneumophila SG 1 Antigen im Urin
• 4-facher Anstieg des L. pneumophila Antikörpertiters auf 1:128 in wiederholten Serumproben
D1 - symptomatische HWI
• Harnstreifen positiv für Leukozytenesterase und / oder Nitrat
• Pyurie (≥ 10 Leukozyten / ml oder ≥ 3 Leukozyten / Gesichtsfeld) im nicht-zentrifugierten Urin
• Nachweis von Mikroorganismen in der Gram-Färbung im nicht zentrifugierten Urin
1. Erreger:
• 2 Urinkulturen mit dem gleichem Erreger mit ≥ 102 KBE / ml Urin
(mindest. 1) • Urinkultur mit ≤ 105 KBE / ml Uropathogene unter entsprechender antimikrobieller Therapie
• ärztliche Diagnose
• Arzt beginnt entsprechende antimikrobielle Therapie
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
ODER
1. Erreger:
Urinkultur von ≥ 105 KBE / ml Urin bei ≤ 2 Keimarten
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
D2 - asympt. Bakteriurie
1. Katheter:
in den letzten 7 Tagen vor Entnahme der ersten und zweiten positiven Urinkultur kein Blasenkatheter
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
beide Urinkulturen mit ≥ 105 KBE / ml
5. Erreger II:
Nachweis des gleichen Mikroorganismus in beiden Urinkulturen
6. Erreger III:
Nachweis von ≤ 2 Keimarten in beiden Urinkulturen
ODER
1. Katheter:
Blasenkatheter innerhalb von 7 Tagen vor der Urinkultur
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
Nachweis von ≥ 105 KBE / ml Urin
5. Erreger II:
Nachweis von ≤ 2 Keimarten
Slide 8
Kasuistik 1
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
akuter Asthma Anfall
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat.
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
Kasuistik 2
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
Kasuistik 3
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
Kasuistik 4
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
^
C1a
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Pneumonie
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
Kasuistik 5
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Aspirationspneumonie
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
Kasuistik 6
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
B1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
durch Labor bestätigte Sepsis
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
Kasuistik 7
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
keine Pneumonie nach neuer Definition
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
Kasuistik 8
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
A2
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
postoperativer tiefer Wundinfekt
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
Kasuistik 9
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
A1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
postoperativer oberflächlicher Wundinfekt
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
D2
A1 - oberflächl. Wundinfektion
1. Zeitbezug:
Infektion an der Inzisionsstelle innerhalb von 30 Tagen nach der
Operation, die nur Haut oder subkutanes Gewebe mit einbezieht
• eitrige Sekretion aus der oberflächlichen Inzision
• kultureller Nachweis von Erregern aus einem aseptisch entnommenen
Wundsekret oder Gewebe von der oberflächlichen Inzision
2. Klinik:
• ein Entzündungszeichen: Schmerz, Berührungsempfindlichkeit,
(mindest. 1)
lokalisierte Schwellung, Rötung oder Überwärmung und Chirurg öffnet
die oberflächliche Inzision bewusst.
• Diagnose des behandelnden Arztes
A2 - tiefe Wundinfektion
1. Zeitbezug:
Infektion innerhalb von 30 Tagen nach der Operation (innerhalb von 1 Jahr,
wenn ein Implantat in situ belassen wurde)
2. Ort I:
Infektion scheint mit der Operation in Verbindung zu stehen
3. Ort II:
Infektion erfasst Faszienschicht und Muskelgewebe
• eitrige Sekretion aus der Tiefe der Inzision, aber nicht aus dem operierten
Organ bzw. Körperhöhle (sonst A3)
• Öffnung spontan oder durch Chirurgen bei Fieber (> 38°C) oder lokalisiertem Schmerz oder Berührungsempfindlichkeit
4. Klinik:
• Abszess oder sonstige Infektionszeichen die tieferen Schichten
(mindest. 1)
betreffend, sind bei der klinischen Untersuchung, während der erneuten
Operation, bei der histopathologischen Untersuchung oder bei radiologischen Untersuchungen ersichtlich
• Diagnose des behandelnden Arztes
B1 - von Labor bestätigte Sepsis
kultureller Nachweis von pathogenen Erregern im Blut, welche nicht mit
1. Erreger:
(mindest. 1) Infektionen an anderer Stelle assoziiert sind
ODER
• Fieber (> 38°C)
1. Klinik:
• Schüttelfrost
(mindest. 1)
• Hypotonie
• Hautkeim aus 2 Blutkulturen von verschiedenen Zeitpunkten
• Hautkeim in mindestens 1 Blutkultur bei einem Patienten mit Gefäß2. Erreger:
katheter und Arzt beginnt eine entsprechende antimikrobielle Therapie
(mindest. 1)
• positiver Antigen Bluttest und kein Zusammenhang mit einer anderen
Infektion
B2 - klinisch primäre Sepsis
1. Erreger:
keine Blutkultur durchgeführt oder keine Mikroorganismen / Antigene im
Blut nachgewiesen
2. Ursache:
keine offensichtliche Infektion an anderer Stelle
3. Therapie:
Arzt leitet Therapie wegen Sepsis ein
• Fieber (> 38°C) ohne andere Ursache
4. Klinik:
• Hypotonie (systolischer Druck ≤ 90 mmHg) ohne andere Ursache
(mindest. 1)
• Oligurie (< 20 ml / h) ohne andere Ursache
J1 - Bronchitis / Tracheitis
1. Ursache:
keine klinischen oder röntgenologischen Zeichen einer Pneumonie
• Fieber (> 38°C) ohne andere Ursache
• Husten ohne andere Ursache
2. Klinik:
• neue oder erhöhte Sputumproduktion ohne andere Ursache
(mindest. 2)
• trockene Rasselgeräusche ohne andere Ursache
• Giemen ohne andere Ursache
• Anzucht eines Erregers aus dem Trachealsekret oder BAL
3. Erreger:
(mindest. 1) • positiver Antigentest in den Atemwegssekreten
C1a - Pneumonie (Klinik)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
4. Klinik III:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
C1b - Pneumonie (Erreger)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• positive Blutkultur (nicht assoziiert zu anderer Infektion)
• kultureller Nachweis eines Erregers aus Pleuraflüssigkeit
• kultureller Nachweis eines ätiologisch in Frage kommenden Erregers aus Trachealsekret, bronchoalveolärer Lavage (BAL) oder geschützte Bürste
4. Erreger:
• intrazellulärer Bakteriennachweis in ≥ 5% der bei BAL gewonnenen Zellen
(mindest. 1) • Histopathologische Untersuchung zeigt kulturellen Nachweis von Erregern im Lungengewebe oder
Nachweis invasiver Pilzhyphen oder Pseudohyphen im Lungengewebe oder Abszesse oder Verdichtungen mit Annsammlung zahlreicher polymorphkerniger Neutrophilen in Bronchiolen und
Alveolen
C1c - Pneumonie (atypisch)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• kultureller Nachweis eines Virus oder von Chlamydien in Atemwegssekreten
• Nachweis von viralem Antigen oder Antikörpern in Atemwegssekreten (z.B. PCR, ELISA)
• 4-facher Titeranstieg (IgG) für einen Erreger in wiederholten Serumproben
• positive PCR für Chlamydien oder Mycoplasmen
4. atypisch:
• positiver Mikro-Immunofluoreszenztest für Chlamydien
(mindest. 1) • kultureller Nachweis oder Mikro-Immunofluoreszenztest für Legionellen aus Atemwegssekret oder
Gewebe
• Nachweis von Legionella pneumophila SG 1 Antigen im Urin
• 4-facher Anstieg des L. pneumophila Antikörpertiters auf 1:128 in wiederholten Serumproben
D1 - symptomatische HWI
• Harnstreifen positiv für Leukozytenesterase und / oder Nitrat
• Pyurie (≥ 10 Leukozyten / ml oder ≥ 3 Leukozyten / Gesichtsfeld) im nicht-zentrifugierten Urin
• Nachweis von Mikroorganismen in der Gram-Färbung im nicht zentrifugierten Urin
1. Erreger:
• 2 Urinkulturen mit dem gleichem Erreger mit ≥ 102 KBE / ml Urin
(mindest. 1) • Urinkultur mit ≤ 105 KBE / ml Uropathogene unter entsprechender antimikrobieller Therapie
• ärztliche Diagnose
• Arzt beginnt entsprechende antimikrobielle Therapie
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
ODER
1. Erreger:
Urinkultur von ≥ 105 KBE / ml Urin bei ≤ 2 Keimarten
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
D2 - asympt. Bakteriurie
1. Katheter:
in den letzten 7 Tagen vor Entnahme der ersten und zweiten positiven Urinkultur kein Blasenkatheter
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
beide Urinkulturen mit ≥ 105 KBE / ml
5. Erreger II:
Nachweis des gleichen Mikroorganismus in beiden Urinkulturen
6. Erreger III:
Nachweis von ≤ 2 Keimarten in beiden Urinkulturen
ODER
1. Katheter:
Blasenkatheter innerhalb von 7 Tagen vor der Urinkultur
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
Nachweis von ≥ 105 KBE / ml Urin
5. Erreger II:
Nachweis von ≤ 2 Keimarten
Slide 9
Kasuistik 1
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
akuter Asthma Anfall
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat.
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
Kasuistik 2
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
Kasuistik 3
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
Kasuistik 4
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
^
C1a
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Pneumonie
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
Kasuistik 5
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Aspirationspneumonie
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
Kasuistik 6
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
B1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
durch Labor bestätigte Sepsis
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
Kasuistik 7
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
keine Pneumonie nach neuer Definition
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
Kasuistik 8
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
A2
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
postoperativer tiefer Wundinfekt
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
Kasuistik 9
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
A1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
postoperativer oberflächlicher Wundinfekt
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
D2
A1 - oberflächl. Wundinfektion
1. Zeitbezug:
Infektion an der Inzisionsstelle innerhalb von 30 Tagen nach der
Operation, die nur Haut oder subkutanes Gewebe mit einbezieht
• eitrige Sekretion aus der oberflächlichen Inzision
• kultureller Nachweis von Erregern aus einem aseptisch entnommenen
Wundsekret oder Gewebe von der oberflächlichen Inzision
2. Klinik:
• ein Entzündungszeichen: Schmerz, Berührungsempfindlichkeit,
(mindest. 1)
lokalisierte Schwellung, Rötung oder Überwärmung und Chirurg öffnet
die oberflächliche Inzision bewusst.
• Diagnose des behandelnden Arztes
A2 - tiefe Wundinfektion
1. Zeitbezug:
Infektion innerhalb von 30 Tagen nach der Operation (innerhalb von 1 Jahr,
wenn ein Implantat in situ belassen wurde)
2. Ort I:
Infektion scheint mit der Operation in Verbindung zu stehen
3. Ort II:
Infektion erfasst Faszienschicht und Muskelgewebe
• eitrige Sekretion aus der Tiefe der Inzision, aber nicht aus dem operierten
Organ bzw. Körperhöhle (sonst A3)
• Öffnung spontan oder durch Chirurgen bei Fieber (> 38°C) oder lokalisiertem Schmerz oder Berührungsempfindlichkeit
4. Klinik:
• Abszess oder sonstige Infektionszeichen die tieferen Schichten
(mindest. 1)
betreffend, sind bei der klinischen Untersuchung, während der erneuten
Operation, bei der histopathologischen Untersuchung oder bei radiologischen Untersuchungen ersichtlich
• Diagnose des behandelnden Arztes
B1 - von Labor bestätigte Sepsis
kultureller Nachweis von pathogenen Erregern im Blut, welche nicht mit
1. Erreger:
(mindest. 1) Infektionen an anderer Stelle assoziiert sind
ODER
• Fieber (> 38°C)
1. Klinik:
• Schüttelfrost
(mindest. 1)
• Hypotonie
• Hautkeim aus 2 Blutkulturen von verschiedenen Zeitpunkten
• Hautkeim in mindestens 1 Blutkultur bei einem Patienten mit Gefäß2. Erreger:
katheter und Arzt beginnt eine entsprechende antimikrobielle Therapie
(mindest. 1)
• positiver Antigen Bluttest und kein Zusammenhang mit einer anderen
Infektion
B2 - klinisch primäre Sepsis
1. Erreger:
keine Blutkultur durchgeführt oder keine Mikroorganismen / Antigene im
Blut nachgewiesen
2. Ursache:
keine offensichtliche Infektion an anderer Stelle
3. Therapie:
Arzt leitet Therapie wegen Sepsis ein
• Fieber (> 38°C) ohne andere Ursache
4. Klinik:
• Hypotonie (systolischer Druck ≤ 90 mmHg) ohne andere Ursache
(mindest. 1)
• Oligurie (< 20 ml / h) ohne andere Ursache
J1 - Bronchitis / Tracheitis
1. Ursache:
keine klinischen oder röntgenologischen Zeichen einer Pneumonie
• Fieber (> 38°C) ohne andere Ursache
• Husten ohne andere Ursache
2. Klinik:
• neue oder erhöhte Sputumproduktion ohne andere Ursache
(mindest. 2)
• trockene Rasselgeräusche ohne andere Ursache
• Giemen ohne andere Ursache
• Anzucht eines Erregers aus dem Trachealsekret oder BAL
3. Erreger:
(mindest. 1) • positiver Antigentest in den Atemwegssekreten
C1a - Pneumonie (Klinik)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
4. Klinik III:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
C1b - Pneumonie (Erreger)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• positive Blutkultur (nicht assoziiert zu anderer Infektion)
• kultureller Nachweis eines Erregers aus Pleuraflüssigkeit
• kultureller Nachweis eines ätiologisch in Frage kommenden Erregers aus Trachealsekret, bronchoalveolärer Lavage (BAL) oder geschützte Bürste
4. Erreger:
• intrazellulärer Bakteriennachweis in ≥ 5% der bei BAL gewonnenen Zellen
(mindest. 1) • Histopathologische Untersuchung zeigt kulturellen Nachweis von Erregern im Lungengewebe oder
Nachweis invasiver Pilzhyphen oder Pseudohyphen im Lungengewebe oder Abszesse oder Verdichtungen mit Annsammlung zahlreicher polymorphkerniger Neutrophilen in Bronchiolen und
Alveolen
C1c - Pneumonie (atypisch)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• kultureller Nachweis eines Virus oder von Chlamydien in Atemwegssekreten
• Nachweis von viralem Antigen oder Antikörpern in Atemwegssekreten (z.B. PCR, ELISA)
• 4-facher Titeranstieg (IgG) für einen Erreger in wiederholten Serumproben
• positive PCR für Chlamydien oder Mycoplasmen
4. atypisch:
• positiver Mikro-Immunofluoreszenztest für Chlamydien
(mindest. 1) • kultureller Nachweis oder Mikro-Immunofluoreszenztest für Legionellen aus Atemwegssekret oder
Gewebe
• Nachweis von Legionella pneumophila SG 1 Antigen im Urin
• 4-facher Anstieg des L. pneumophila Antikörpertiters auf 1:128 in wiederholten Serumproben
D1 - symptomatische HWI
• Harnstreifen positiv für Leukozytenesterase und / oder Nitrat
• Pyurie (≥ 10 Leukozyten / ml oder ≥ 3 Leukozyten / Gesichtsfeld) im nicht-zentrifugierten Urin
• Nachweis von Mikroorganismen in der Gram-Färbung im nicht zentrifugierten Urin
1. Erreger:
• 2 Urinkulturen mit dem gleichem Erreger mit ≥ 102 KBE / ml Urin
(mindest. 1) • Urinkultur mit ≤ 105 KBE / ml Uropathogene unter entsprechender antimikrobieller Therapie
• ärztliche Diagnose
• Arzt beginnt entsprechende antimikrobielle Therapie
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
ODER
1. Erreger:
Urinkultur von ≥ 105 KBE / ml Urin bei ≤ 2 Keimarten
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
D2 - asympt. Bakteriurie
1. Katheter:
in den letzten 7 Tagen vor Entnahme der ersten und zweiten positiven Urinkultur kein Blasenkatheter
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
beide Urinkulturen mit ≥ 105 KBE / ml
5. Erreger II:
Nachweis des gleichen Mikroorganismus in beiden Urinkulturen
6. Erreger III:
Nachweis von ≤ 2 Keimarten in beiden Urinkulturen
ODER
1. Katheter:
Blasenkatheter innerhalb von 7 Tagen vor der Urinkultur
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
Nachweis von ≥ 105 KBE / ml Urin
5. Erreger II:
Nachweis von ≤ 2 Keimarten
Slide 10
Kasuistik 1
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
akuter Asthma Anfall
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat.
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
Kasuistik 2
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
Kasuistik 3
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
Kasuistik 4
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
^
C1a
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Pneumonie
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
Kasuistik 5
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Aspirationspneumonie
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
Kasuistik 6
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
B1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
durch Labor bestätigte Sepsis
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
Kasuistik 7
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
keine Pneumonie nach neuer Definition
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
Kasuistik 8
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
A2
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
postoperativer tiefer Wundinfekt
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
Kasuistik 9
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
A1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
postoperativer oberflächlicher Wundinfekt
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
D2
A1 - oberflächl. Wundinfektion
1. Zeitbezug:
Infektion an der Inzisionsstelle innerhalb von 30 Tagen nach der
Operation, die nur Haut oder subkutanes Gewebe mit einbezieht
• eitrige Sekretion aus der oberflächlichen Inzision
• kultureller Nachweis von Erregern aus einem aseptisch entnommenen
Wundsekret oder Gewebe von der oberflächlichen Inzision
2. Klinik:
• ein Entzündungszeichen: Schmerz, Berührungsempfindlichkeit,
(mindest. 1)
lokalisierte Schwellung, Rötung oder Überwärmung und Chirurg öffnet
die oberflächliche Inzision bewusst.
• Diagnose des behandelnden Arztes
A2 - tiefe Wundinfektion
1. Zeitbezug:
Infektion innerhalb von 30 Tagen nach der Operation (innerhalb von 1 Jahr,
wenn ein Implantat in situ belassen wurde)
2. Ort I:
Infektion scheint mit der Operation in Verbindung zu stehen
3. Ort II:
Infektion erfasst Faszienschicht und Muskelgewebe
• eitrige Sekretion aus der Tiefe der Inzision, aber nicht aus dem operierten
Organ bzw. Körperhöhle (sonst A3)
• Öffnung spontan oder durch Chirurgen bei Fieber (> 38°C) oder lokalisiertem Schmerz oder Berührungsempfindlichkeit
4. Klinik:
• Abszess oder sonstige Infektionszeichen die tieferen Schichten
(mindest. 1)
betreffend, sind bei der klinischen Untersuchung, während der erneuten
Operation, bei der histopathologischen Untersuchung oder bei radiologischen Untersuchungen ersichtlich
• Diagnose des behandelnden Arztes
B1 - von Labor bestätigte Sepsis
kultureller Nachweis von pathogenen Erregern im Blut, welche nicht mit
1. Erreger:
(mindest. 1) Infektionen an anderer Stelle assoziiert sind
ODER
• Fieber (> 38°C)
1. Klinik:
• Schüttelfrost
(mindest. 1)
• Hypotonie
• Hautkeim aus 2 Blutkulturen von verschiedenen Zeitpunkten
• Hautkeim in mindestens 1 Blutkultur bei einem Patienten mit Gefäß2. Erreger:
katheter und Arzt beginnt eine entsprechende antimikrobielle Therapie
(mindest. 1)
• positiver Antigen Bluttest und kein Zusammenhang mit einer anderen
Infektion
B2 - klinisch primäre Sepsis
1. Erreger:
keine Blutkultur durchgeführt oder keine Mikroorganismen / Antigene im
Blut nachgewiesen
2. Ursache:
keine offensichtliche Infektion an anderer Stelle
3. Therapie:
Arzt leitet Therapie wegen Sepsis ein
• Fieber (> 38°C) ohne andere Ursache
4. Klinik:
• Hypotonie (systolischer Druck ≤ 90 mmHg) ohne andere Ursache
(mindest. 1)
• Oligurie (< 20 ml / h) ohne andere Ursache
J1 - Bronchitis / Tracheitis
1. Ursache:
keine klinischen oder röntgenologischen Zeichen einer Pneumonie
• Fieber (> 38°C) ohne andere Ursache
• Husten ohne andere Ursache
2. Klinik:
• neue oder erhöhte Sputumproduktion ohne andere Ursache
(mindest. 2)
• trockene Rasselgeräusche ohne andere Ursache
• Giemen ohne andere Ursache
• Anzucht eines Erregers aus dem Trachealsekret oder BAL
3. Erreger:
(mindest. 1) • positiver Antigentest in den Atemwegssekreten
C1a - Pneumonie (Klinik)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
4. Klinik III:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
C1b - Pneumonie (Erreger)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• positive Blutkultur (nicht assoziiert zu anderer Infektion)
• kultureller Nachweis eines Erregers aus Pleuraflüssigkeit
• kultureller Nachweis eines ätiologisch in Frage kommenden Erregers aus Trachealsekret, bronchoalveolärer Lavage (BAL) oder geschützte Bürste
4. Erreger:
• intrazellulärer Bakteriennachweis in ≥ 5% der bei BAL gewonnenen Zellen
(mindest. 1) • Histopathologische Untersuchung zeigt kulturellen Nachweis von Erregern im Lungengewebe oder
Nachweis invasiver Pilzhyphen oder Pseudohyphen im Lungengewebe oder Abszesse oder Verdichtungen mit Annsammlung zahlreicher polymorphkerniger Neutrophilen in Bronchiolen und
Alveolen
C1c - Pneumonie (atypisch)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• kultureller Nachweis eines Virus oder von Chlamydien in Atemwegssekreten
• Nachweis von viralem Antigen oder Antikörpern in Atemwegssekreten (z.B. PCR, ELISA)
• 4-facher Titeranstieg (IgG) für einen Erreger in wiederholten Serumproben
• positive PCR für Chlamydien oder Mycoplasmen
4. atypisch:
• positiver Mikro-Immunofluoreszenztest für Chlamydien
(mindest. 1) • kultureller Nachweis oder Mikro-Immunofluoreszenztest für Legionellen aus Atemwegssekret oder
Gewebe
• Nachweis von Legionella pneumophila SG 1 Antigen im Urin
• 4-facher Anstieg des L. pneumophila Antikörpertiters auf 1:128 in wiederholten Serumproben
D1 - symptomatische HWI
• Harnstreifen positiv für Leukozytenesterase und / oder Nitrat
• Pyurie (≥ 10 Leukozyten / ml oder ≥ 3 Leukozyten / Gesichtsfeld) im nicht-zentrifugierten Urin
• Nachweis von Mikroorganismen in der Gram-Färbung im nicht zentrifugierten Urin
1. Erreger:
• 2 Urinkulturen mit dem gleichem Erreger mit ≥ 102 KBE / ml Urin
(mindest. 1) • Urinkultur mit ≤ 105 KBE / ml Uropathogene unter entsprechender antimikrobieller Therapie
• ärztliche Diagnose
• Arzt beginnt entsprechende antimikrobielle Therapie
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
ODER
1. Erreger:
Urinkultur von ≥ 105 KBE / ml Urin bei ≤ 2 Keimarten
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
D2 - asympt. Bakteriurie
1. Katheter:
in den letzten 7 Tagen vor Entnahme der ersten und zweiten positiven Urinkultur kein Blasenkatheter
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
beide Urinkulturen mit ≥ 105 KBE / ml
5. Erreger II:
Nachweis des gleichen Mikroorganismus in beiden Urinkulturen
6. Erreger III:
Nachweis von ≤ 2 Keimarten in beiden Urinkulturen
ODER
1. Katheter:
Blasenkatheter innerhalb von 7 Tagen vor der Urinkultur
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
Nachweis von ≥ 105 KBE / ml Urin
5. Erreger II:
Nachweis von ≤ 2 Keimarten
Slide 11
Kasuistik 1
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
akuter Asthma Anfall
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat.
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
Kasuistik 2
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
Kasuistik 3
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
Kasuistik 4
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
^
C1a
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Pneumonie
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
Kasuistik 5
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Aspirationspneumonie
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
Kasuistik 6
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
B1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
durch Labor bestätigte Sepsis
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
Kasuistik 7
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
keine Pneumonie nach neuer Definition
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
Kasuistik 8
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
A2
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
postoperativer tiefer Wundinfekt
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
Kasuistik 9
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
A1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
postoperativer oberflächlicher Wundinfekt
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
D2
A1 - oberflächl. Wundinfektion
1. Zeitbezug:
Infektion an der Inzisionsstelle innerhalb von 30 Tagen nach der
Operation, die nur Haut oder subkutanes Gewebe mit einbezieht
• eitrige Sekretion aus der oberflächlichen Inzision
• kultureller Nachweis von Erregern aus einem aseptisch entnommenen
Wundsekret oder Gewebe von der oberflächlichen Inzision
2. Klinik:
• ein Entzündungszeichen: Schmerz, Berührungsempfindlichkeit,
(mindest. 1)
lokalisierte Schwellung, Rötung oder Überwärmung und Chirurg öffnet
die oberflächliche Inzision bewusst.
• Diagnose des behandelnden Arztes
A2 - tiefe Wundinfektion
1. Zeitbezug:
Infektion innerhalb von 30 Tagen nach der Operation (innerhalb von 1 Jahr,
wenn ein Implantat in situ belassen wurde)
2. Ort I:
Infektion scheint mit der Operation in Verbindung zu stehen
3. Ort II:
Infektion erfasst Faszienschicht und Muskelgewebe
• eitrige Sekretion aus der Tiefe der Inzision, aber nicht aus dem operierten
Organ bzw. Körperhöhle (sonst A3)
• Öffnung spontan oder durch Chirurgen bei Fieber (> 38°C) oder lokalisiertem Schmerz oder Berührungsempfindlichkeit
4. Klinik:
• Abszess oder sonstige Infektionszeichen die tieferen Schichten
(mindest. 1)
betreffend, sind bei der klinischen Untersuchung, während der erneuten
Operation, bei der histopathologischen Untersuchung oder bei radiologischen Untersuchungen ersichtlich
• Diagnose des behandelnden Arztes
B1 - von Labor bestätigte Sepsis
kultureller Nachweis von pathogenen Erregern im Blut, welche nicht mit
1. Erreger:
(mindest. 1) Infektionen an anderer Stelle assoziiert sind
ODER
• Fieber (> 38°C)
1. Klinik:
• Schüttelfrost
(mindest. 1)
• Hypotonie
• Hautkeim aus 2 Blutkulturen von verschiedenen Zeitpunkten
• Hautkeim in mindestens 1 Blutkultur bei einem Patienten mit Gefäß2. Erreger:
katheter und Arzt beginnt eine entsprechende antimikrobielle Therapie
(mindest. 1)
• positiver Antigen Bluttest und kein Zusammenhang mit einer anderen
Infektion
B2 - klinisch primäre Sepsis
1. Erreger:
keine Blutkultur durchgeführt oder keine Mikroorganismen / Antigene im
Blut nachgewiesen
2. Ursache:
keine offensichtliche Infektion an anderer Stelle
3. Therapie:
Arzt leitet Therapie wegen Sepsis ein
• Fieber (> 38°C) ohne andere Ursache
4. Klinik:
• Hypotonie (systolischer Druck ≤ 90 mmHg) ohne andere Ursache
(mindest. 1)
• Oligurie (< 20 ml / h) ohne andere Ursache
J1 - Bronchitis / Tracheitis
1. Ursache:
keine klinischen oder röntgenologischen Zeichen einer Pneumonie
• Fieber (> 38°C) ohne andere Ursache
• Husten ohne andere Ursache
2. Klinik:
• neue oder erhöhte Sputumproduktion ohne andere Ursache
(mindest. 2)
• trockene Rasselgeräusche ohne andere Ursache
• Giemen ohne andere Ursache
• Anzucht eines Erregers aus dem Trachealsekret oder BAL
3. Erreger:
(mindest. 1) • positiver Antigentest in den Atemwegssekreten
C1a - Pneumonie (Klinik)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
4. Klinik III:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
C1b - Pneumonie (Erreger)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• positive Blutkultur (nicht assoziiert zu anderer Infektion)
• kultureller Nachweis eines Erregers aus Pleuraflüssigkeit
• kultureller Nachweis eines ätiologisch in Frage kommenden Erregers aus Trachealsekret, bronchoalveolärer Lavage (BAL) oder geschützte Bürste
4. Erreger:
• intrazellulärer Bakteriennachweis in ≥ 5% der bei BAL gewonnenen Zellen
(mindest. 1) • Histopathologische Untersuchung zeigt kulturellen Nachweis von Erregern im Lungengewebe oder
Nachweis invasiver Pilzhyphen oder Pseudohyphen im Lungengewebe oder Abszesse oder Verdichtungen mit Annsammlung zahlreicher polymorphkerniger Neutrophilen in Bronchiolen und
Alveolen
C1c - Pneumonie (atypisch)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• kultureller Nachweis eines Virus oder von Chlamydien in Atemwegssekreten
• Nachweis von viralem Antigen oder Antikörpern in Atemwegssekreten (z.B. PCR, ELISA)
• 4-facher Titeranstieg (IgG) für einen Erreger in wiederholten Serumproben
• positive PCR für Chlamydien oder Mycoplasmen
4. atypisch:
• positiver Mikro-Immunofluoreszenztest für Chlamydien
(mindest. 1) • kultureller Nachweis oder Mikro-Immunofluoreszenztest für Legionellen aus Atemwegssekret oder
Gewebe
• Nachweis von Legionella pneumophila SG 1 Antigen im Urin
• 4-facher Anstieg des L. pneumophila Antikörpertiters auf 1:128 in wiederholten Serumproben
D1 - symptomatische HWI
• Harnstreifen positiv für Leukozytenesterase und / oder Nitrat
• Pyurie (≥ 10 Leukozyten / ml oder ≥ 3 Leukozyten / Gesichtsfeld) im nicht-zentrifugierten Urin
• Nachweis von Mikroorganismen in der Gram-Färbung im nicht zentrifugierten Urin
1. Erreger:
• 2 Urinkulturen mit dem gleichem Erreger mit ≥ 102 KBE / ml Urin
(mindest. 1) • Urinkultur mit ≤ 105 KBE / ml Uropathogene unter entsprechender antimikrobieller Therapie
• ärztliche Diagnose
• Arzt beginnt entsprechende antimikrobielle Therapie
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
ODER
1. Erreger:
Urinkultur von ≥ 105 KBE / ml Urin bei ≤ 2 Keimarten
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
D2 - asympt. Bakteriurie
1. Katheter:
in den letzten 7 Tagen vor Entnahme der ersten und zweiten positiven Urinkultur kein Blasenkatheter
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
beide Urinkulturen mit ≥ 105 KBE / ml
5. Erreger II:
Nachweis des gleichen Mikroorganismus in beiden Urinkulturen
6. Erreger III:
Nachweis von ≤ 2 Keimarten in beiden Urinkulturen
ODER
1. Katheter:
Blasenkatheter innerhalb von 7 Tagen vor der Urinkultur
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
Nachweis von ≥ 105 KBE / ml Urin
5. Erreger II:
Nachweis von ≤ 2 Keimarten
Slide 12
Kasuistik 1
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
akuter Asthma Anfall
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat.
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
Kasuistik 2
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
Kasuistik 3
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
Kasuistik 4
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
^
C1a
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Pneumonie
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
Kasuistik 5
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Aspirationspneumonie
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
Kasuistik 6
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
B1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
durch Labor bestätigte Sepsis
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
Kasuistik 7
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
keine Pneumonie nach neuer Definition
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
Kasuistik 8
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
A2
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
postoperativer tiefer Wundinfekt
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
Kasuistik 9
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
A1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
postoperativer oberflächlicher Wundinfekt
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
D2
A1 - oberflächl. Wundinfektion
1. Zeitbezug:
Infektion an der Inzisionsstelle innerhalb von 30 Tagen nach der
Operation, die nur Haut oder subkutanes Gewebe mit einbezieht
• eitrige Sekretion aus der oberflächlichen Inzision
• kultureller Nachweis von Erregern aus einem aseptisch entnommenen
Wundsekret oder Gewebe von der oberflächlichen Inzision
2. Klinik:
• ein Entzündungszeichen: Schmerz, Berührungsempfindlichkeit,
(mindest. 1)
lokalisierte Schwellung, Rötung oder Überwärmung und Chirurg öffnet
die oberflächliche Inzision bewusst.
• Diagnose des behandelnden Arztes
A2 - tiefe Wundinfektion
1. Zeitbezug:
Infektion innerhalb von 30 Tagen nach der Operation (innerhalb von 1 Jahr,
wenn ein Implantat in situ belassen wurde)
2. Ort I:
Infektion scheint mit der Operation in Verbindung zu stehen
3. Ort II:
Infektion erfasst Faszienschicht und Muskelgewebe
• eitrige Sekretion aus der Tiefe der Inzision, aber nicht aus dem operierten
Organ bzw. Körperhöhle (sonst A3)
• Öffnung spontan oder durch Chirurgen bei Fieber (> 38°C) oder lokalisiertem Schmerz oder Berührungsempfindlichkeit
4. Klinik:
• Abszess oder sonstige Infektionszeichen die tieferen Schichten
(mindest. 1)
betreffend, sind bei der klinischen Untersuchung, während der erneuten
Operation, bei der histopathologischen Untersuchung oder bei radiologischen Untersuchungen ersichtlich
• Diagnose des behandelnden Arztes
B1 - von Labor bestätigte Sepsis
kultureller Nachweis von pathogenen Erregern im Blut, welche nicht mit
1. Erreger:
(mindest. 1) Infektionen an anderer Stelle assoziiert sind
ODER
• Fieber (> 38°C)
1. Klinik:
• Schüttelfrost
(mindest. 1)
• Hypotonie
• Hautkeim aus 2 Blutkulturen von verschiedenen Zeitpunkten
• Hautkeim in mindestens 1 Blutkultur bei einem Patienten mit Gefäß2. Erreger:
katheter und Arzt beginnt eine entsprechende antimikrobielle Therapie
(mindest. 1)
• positiver Antigen Bluttest und kein Zusammenhang mit einer anderen
Infektion
B2 - klinisch primäre Sepsis
1. Erreger:
keine Blutkultur durchgeführt oder keine Mikroorganismen / Antigene im
Blut nachgewiesen
2. Ursache:
keine offensichtliche Infektion an anderer Stelle
3. Therapie:
Arzt leitet Therapie wegen Sepsis ein
• Fieber (> 38°C) ohne andere Ursache
4. Klinik:
• Hypotonie (systolischer Druck ≤ 90 mmHg) ohne andere Ursache
(mindest. 1)
• Oligurie (< 20 ml / h) ohne andere Ursache
J1 - Bronchitis / Tracheitis
1. Ursache:
keine klinischen oder röntgenologischen Zeichen einer Pneumonie
• Fieber (> 38°C) ohne andere Ursache
• Husten ohne andere Ursache
2. Klinik:
• neue oder erhöhte Sputumproduktion ohne andere Ursache
(mindest. 2)
• trockene Rasselgeräusche ohne andere Ursache
• Giemen ohne andere Ursache
• Anzucht eines Erregers aus dem Trachealsekret oder BAL
3. Erreger:
(mindest. 1) • positiver Antigentest in den Atemwegssekreten
C1a - Pneumonie (Klinik)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
4. Klinik III:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
C1b - Pneumonie (Erreger)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• positive Blutkultur (nicht assoziiert zu anderer Infektion)
• kultureller Nachweis eines Erregers aus Pleuraflüssigkeit
• kultureller Nachweis eines ätiologisch in Frage kommenden Erregers aus Trachealsekret, bronchoalveolärer Lavage (BAL) oder geschützte Bürste
4. Erreger:
• intrazellulärer Bakteriennachweis in ≥ 5% der bei BAL gewonnenen Zellen
(mindest. 1) • Histopathologische Untersuchung zeigt kulturellen Nachweis von Erregern im Lungengewebe oder
Nachweis invasiver Pilzhyphen oder Pseudohyphen im Lungengewebe oder Abszesse oder Verdichtungen mit Annsammlung zahlreicher polymorphkerniger Neutrophilen in Bronchiolen und
Alveolen
C1c - Pneumonie (atypisch)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• kultureller Nachweis eines Virus oder von Chlamydien in Atemwegssekreten
• Nachweis von viralem Antigen oder Antikörpern in Atemwegssekreten (z.B. PCR, ELISA)
• 4-facher Titeranstieg (IgG) für einen Erreger in wiederholten Serumproben
• positive PCR für Chlamydien oder Mycoplasmen
4. atypisch:
• positiver Mikro-Immunofluoreszenztest für Chlamydien
(mindest. 1) • kultureller Nachweis oder Mikro-Immunofluoreszenztest für Legionellen aus Atemwegssekret oder
Gewebe
• Nachweis von Legionella pneumophila SG 1 Antigen im Urin
• 4-facher Anstieg des L. pneumophila Antikörpertiters auf 1:128 in wiederholten Serumproben
D1 - symptomatische HWI
• Harnstreifen positiv für Leukozytenesterase und / oder Nitrat
• Pyurie (≥ 10 Leukozyten / ml oder ≥ 3 Leukozyten / Gesichtsfeld) im nicht-zentrifugierten Urin
• Nachweis von Mikroorganismen in der Gram-Färbung im nicht zentrifugierten Urin
1. Erreger:
• 2 Urinkulturen mit dem gleichem Erreger mit ≥ 102 KBE / ml Urin
(mindest. 1) • Urinkultur mit ≤ 105 KBE / ml Uropathogene unter entsprechender antimikrobieller Therapie
• ärztliche Diagnose
• Arzt beginnt entsprechende antimikrobielle Therapie
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
ODER
1. Erreger:
Urinkultur von ≥ 105 KBE / ml Urin bei ≤ 2 Keimarten
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
D2 - asympt. Bakteriurie
1. Katheter:
in den letzten 7 Tagen vor Entnahme der ersten und zweiten positiven Urinkultur kein Blasenkatheter
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
beide Urinkulturen mit ≥ 105 KBE / ml
5. Erreger II:
Nachweis des gleichen Mikroorganismus in beiden Urinkulturen
6. Erreger III:
Nachweis von ≤ 2 Keimarten in beiden Urinkulturen
ODER
1. Katheter:
Blasenkatheter innerhalb von 7 Tagen vor der Urinkultur
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
Nachweis von ≥ 105 KBE / ml Urin
5. Erreger II:
Nachweis von ≤ 2 Keimarten
Slide 13
Kasuistik 1
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
akuter Asthma Anfall
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat.
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
Kasuistik 2
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
Kasuistik 3
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
Kasuistik 4
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
^
C1a
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Pneumonie
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
Kasuistik 5
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Aspirationspneumonie
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
Kasuistik 6
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
B1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
durch Labor bestätigte Sepsis
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
Kasuistik 7
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
keine Pneumonie nach neuer Definition
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
Kasuistik 8
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
A2
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
postoperativer tiefer Wundinfekt
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
Kasuistik 9
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
A1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
postoperativer oberflächlicher Wundinfekt
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
D2
A1 - oberflächl. Wundinfektion
1. Zeitbezug:
Infektion an der Inzisionsstelle innerhalb von 30 Tagen nach der
Operation, die nur Haut oder subkutanes Gewebe mit einbezieht
• eitrige Sekretion aus der oberflächlichen Inzision
• kultureller Nachweis von Erregern aus einem aseptisch entnommenen
Wundsekret oder Gewebe von der oberflächlichen Inzision
2. Klinik:
• ein Entzündungszeichen: Schmerz, Berührungsempfindlichkeit,
(mindest. 1)
lokalisierte Schwellung, Rötung oder Überwärmung und Chirurg öffnet
die oberflächliche Inzision bewusst.
• Diagnose des behandelnden Arztes
A2 - tiefe Wundinfektion
1. Zeitbezug:
Infektion innerhalb von 30 Tagen nach der Operation (innerhalb von 1 Jahr,
wenn ein Implantat in situ belassen wurde)
2. Ort I:
Infektion scheint mit der Operation in Verbindung zu stehen
3. Ort II:
Infektion erfasst Faszienschicht und Muskelgewebe
• eitrige Sekretion aus der Tiefe der Inzision, aber nicht aus dem operierten
Organ bzw. Körperhöhle (sonst A3)
• Öffnung spontan oder durch Chirurgen bei Fieber (> 38°C) oder lokalisiertem Schmerz oder Berührungsempfindlichkeit
4. Klinik:
• Abszess oder sonstige Infektionszeichen die tieferen Schichten
(mindest. 1)
betreffend, sind bei der klinischen Untersuchung, während der erneuten
Operation, bei der histopathologischen Untersuchung oder bei radiologischen Untersuchungen ersichtlich
• Diagnose des behandelnden Arztes
B1 - von Labor bestätigte Sepsis
kultureller Nachweis von pathogenen Erregern im Blut, welche nicht mit
1. Erreger:
(mindest. 1) Infektionen an anderer Stelle assoziiert sind
ODER
• Fieber (> 38°C)
1. Klinik:
• Schüttelfrost
(mindest. 1)
• Hypotonie
• Hautkeim aus 2 Blutkulturen von verschiedenen Zeitpunkten
• Hautkeim in mindestens 1 Blutkultur bei einem Patienten mit Gefäß2. Erreger:
katheter und Arzt beginnt eine entsprechende antimikrobielle Therapie
(mindest. 1)
• positiver Antigen Bluttest und kein Zusammenhang mit einer anderen
Infektion
B2 - klinisch primäre Sepsis
1. Erreger:
keine Blutkultur durchgeführt oder keine Mikroorganismen / Antigene im
Blut nachgewiesen
2. Ursache:
keine offensichtliche Infektion an anderer Stelle
3. Therapie:
Arzt leitet Therapie wegen Sepsis ein
• Fieber (> 38°C) ohne andere Ursache
4. Klinik:
• Hypotonie (systolischer Druck ≤ 90 mmHg) ohne andere Ursache
(mindest. 1)
• Oligurie (< 20 ml / h) ohne andere Ursache
J1 - Bronchitis / Tracheitis
1. Ursache:
keine klinischen oder röntgenologischen Zeichen einer Pneumonie
• Fieber (> 38°C) ohne andere Ursache
• Husten ohne andere Ursache
2. Klinik:
• neue oder erhöhte Sputumproduktion ohne andere Ursache
(mindest. 2)
• trockene Rasselgeräusche ohne andere Ursache
• Giemen ohne andere Ursache
• Anzucht eines Erregers aus dem Trachealsekret oder BAL
3. Erreger:
(mindest. 1) • positiver Antigentest in den Atemwegssekreten
C1a - Pneumonie (Klinik)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
4. Klinik III:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
C1b - Pneumonie (Erreger)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• positive Blutkultur (nicht assoziiert zu anderer Infektion)
• kultureller Nachweis eines Erregers aus Pleuraflüssigkeit
• kultureller Nachweis eines ätiologisch in Frage kommenden Erregers aus Trachealsekret, bronchoalveolärer Lavage (BAL) oder geschützte Bürste
4. Erreger:
• intrazellulärer Bakteriennachweis in ≥ 5% der bei BAL gewonnenen Zellen
(mindest. 1) • Histopathologische Untersuchung zeigt kulturellen Nachweis von Erregern im Lungengewebe oder
Nachweis invasiver Pilzhyphen oder Pseudohyphen im Lungengewebe oder Abszesse oder Verdichtungen mit Annsammlung zahlreicher polymorphkerniger Neutrophilen in Bronchiolen und
Alveolen
C1c - Pneumonie (atypisch)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• kultureller Nachweis eines Virus oder von Chlamydien in Atemwegssekreten
• Nachweis von viralem Antigen oder Antikörpern in Atemwegssekreten (z.B. PCR, ELISA)
• 4-facher Titeranstieg (IgG) für einen Erreger in wiederholten Serumproben
• positive PCR für Chlamydien oder Mycoplasmen
4. atypisch:
• positiver Mikro-Immunofluoreszenztest für Chlamydien
(mindest. 1) • kultureller Nachweis oder Mikro-Immunofluoreszenztest für Legionellen aus Atemwegssekret oder
Gewebe
• Nachweis von Legionella pneumophila SG 1 Antigen im Urin
• 4-facher Anstieg des L. pneumophila Antikörpertiters auf 1:128 in wiederholten Serumproben
D1 - symptomatische HWI
• Harnstreifen positiv für Leukozytenesterase und / oder Nitrat
• Pyurie (≥ 10 Leukozyten / ml oder ≥ 3 Leukozyten / Gesichtsfeld) im nicht-zentrifugierten Urin
• Nachweis von Mikroorganismen in der Gram-Färbung im nicht zentrifugierten Urin
1. Erreger:
• 2 Urinkulturen mit dem gleichem Erreger mit ≥ 102 KBE / ml Urin
(mindest. 1) • Urinkultur mit ≤ 105 KBE / ml Uropathogene unter entsprechender antimikrobieller Therapie
• ärztliche Diagnose
• Arzt beginnt entsprechende antimikrobielle Therapie
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
ODER
1. Erreger:
Urinkultur von ≥ 105 KBE / ml Urin bei ≤ 2 Keimarten
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
D2 - asympt. Bakteriurie
1. Katheter:
in den letzten 7 Tagen vor Entnahme der ersten und zweiten positiven Urinkultur kein Blasenkatheter
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
beide Urinkulturen mit ≥ 105 KBE / ml
5. Erreger II:
Nachweis des gleichen Mikroorganismus in beiden Urinkulturen
6. Erreger III:
Nachweis von ≤ 2 Keimarten in beiden Urinkulturen
ODER
1. Katheter:
Blasenkatheter innerhalb von 7 Tagen vor der Urinkultur
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
Nachweis von ≥ 105 KBE / ml Urin
5. Erreger II:
Nachweis von ≤ 2 Keimarten
Slide 14
Kasuistik 1
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
akuter Asthma Anfall
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat.
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
Kasuistik 2
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
Kasuistik 3
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
Kasuistik 4
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
^
C1a
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Pneumonie
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
Kasuistik 5
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Aspirationspneumonie
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
Kasuistik 6
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
B1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
durch Labor bestätigte Sepsis
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
Kasuistik 7
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
keine Pneumonie nach neuer Definition
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
Kasuistik 8
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
A2
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
postoperativer tiefer Wundinfekt
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
Kasuistik 9
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
A1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
postoperativer oberflächlicher Wundinfekt
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
D2
A1 - oberflächl. Wundinfektion
1. Zeitbezug:
Infektion an der Inzisionsstelle innerhalb von 30 Tagen nach der
Operation, die nur Haut oder subkutanes Gewebe mit einbezieht
• eitrige Sekretion aus der oberflächlichen Inzision
• kultureller Nachweis von Erregern aus einem aseptisch entnommenen
Wundsekret oder Gewebe von der oberflächlichen Inzision
2. Klinik:
• ein Entzündungszeichen: Schmerz, Berührungsempfindlichkeit,
(mindest. 1)
lokalisierte Schwellung, Rötung oder Überwärmung und Chirurg öffnet
die oberflächliche Inzision bewusst.
• Diagnose des behandelnden Arztes
A2 - tiefe Wundinfektion
1. Zeitbezug:
Infektion innerhalb von 30 Tagen nach der Operation (innerhalb von 1 Jahr,
wenn ein Implantat in situ belassen wurde)
2. Ort I:
Infektion scheint mit der Operation in Verbindung zu stehen
3. Ort II:
Infektion erfasst Faszienschicht und Muskelgewebe
• eitrige Sekretion aus der Tiefe der Inzision, aber nicht aus dem operierten
Organ bzw. Körperhöhle (sonst A3)
• Öffnung spontan oder durch Chirurgen bei Fieber (> 38°C) oder lokalisiertem Schmerz oder Berührungsempfindlichkeit
4. Klinik:
• Abszess oder sonstige Infektionszeichen die tieferen Schichten
(mindest. 1)
betreffend, sind bei der klinischen Untersuchung, während der erneuten
Operation, bei der histopathologischen Untersuchung oder bei radiologischen Untersuchungen ersichtlich
• Diagnose des behandelnden Arztes
B1 - von Labor bestätigte Sepsis
kultureller Nachweis von pathogenen Erregern im Blut, welche nicht mit
1. Erreger:
(mindest. 1) Infektionen an anderer Stelle assoziiert sind
ODER
• Fieber (> 38°C)
1. Klinik:
• Schüttelfrost
(mindest. 1)
• Hypotonie
• Hautkeim aus 2 Blutkulturen von verschiedenen Zeitpunkten
• Hautkeim in mindestens 1 Blutkultur bei einem Patienten mit Gefäß2. Erreger:
katheter und Arzt beginnt eine entsprechende antimikrobielle Therapie
(mindest. 1)
• positiver Antigen Bluttest und kein Zusammenhang mit einer anderen
Infektion
B2 - klinisch primäre Sepsis
1. Erreger:
keine Blutkultur durchgeführt oder keine Mikroorganismen / Antigene im
Blut nachgewiesen
2. Ursache:
keine offensichtliche Infektion an anderer Stelle
3. Therapie:
Arzt leitet Therapie wegen Sepsis ein
• Fieber (> 38°C) ohne andere Ursache
4. Klinik:
• Hypotonie (systolischer Druck ≤ 90 mmHg) ohne andere Ursache
(mindest. 1)
• Oligurie (< 20 ml / h) ohne andere Ursache
J1 - Bronchitis / Tracheitis
1. Ursache:
keine klinischen oder röntgenologischen Zeichen einer Pneumonie
• Fieber (> 38°C) ohne andere Ursache
• Husten ohne andere Ursache
2. Klinik:
• neue oder erhöhte Sputumproduktion ohne andere Ursache
(mindest. 2)
• trockene Rasselgeräusche ohne andere Ursache
• Giemen ohne andere Ursache
• Anzucht eines Erregers aus dem Trachealsekret oder BAL
3. Erreger:
(mindest. 1) • positiver Antigentest in den Atemwegssekreten
C1a - Pneumonie (Klinik)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
4. Klinik III:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
C1b - Pneumonie (Erreger)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• positive Blutkultur (nicht assoziiert zu anderer Infektion)
• kultureller Nachweis eines Erregers aus Pleuraflüssigkeit
• kultureller Nachweis eines ätiologisch in Frage kommenden Erregers aus Trachealsekret, bronchoalveolärer Lavage (BAL) oder geschützte Bürste
4. Erreger:
• intrazellulärer Bakteriennachweis in ≥ 5% der bei BAL gewonnenen Zellen
(mindest. 1) • Histopathologische Untersuchung zeigt kulturellen Nachweis von Erregern im Lungengewebe oder
Nachweis invasiver Pilzhyphen oder Pseudohyphen im Lungengewebe oder Abszesse oder Verdichtungen mit Annsammlung zahlreicher polymorphkerniger Neutrophilen in Bronchiolen und
Alveolen
C1c - Pneumonie (atypisch)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• kultureller Nachweis eines Virus oder von Chlamydien in Atemwegssekreten
• Nachweis von viralem Antigen oder Antikörpern in Atemwegssekreten (z.B. PCR, ELISA)
• 4-facher Titeranstieg (IgG) für einen Erreger in wiederholten Serumproben
• positive PCR für Chlamydien oder Mycoplasmen
4. atypisch:
• positiver Mikro-Immunofluoreszenztest für Chlamydien
(mindest. 1) • kultureller Nachweis oder Mikro-Immunofluoreszenztest für Legionellen aus Atemwegssekret oder
Gewebe
• Nachweis von Legionella pneumophila SG 1 Antigen im Urin
• 4-facher Anstieg des L. pneumophila Antikörpertiters auf 1:128 in wiederholten Serumproben
D1 - symptomatische HWI
• Harnstreifen positiv für Leukozytenesterase und / oder Nitrat
• Pyurie (≥ 10 Leukozyten / ml oder ≥ 3 Leukozyten / Gesichtsfeld) im nicht-zentrifugierten Urin
• Nachweis von Mikroorganismen in der Gram-Färbung im nicht zentrifugierten Urin
1. Erreger:
• 2 Urinkulturen mit dem gleichem Erreger mit ≥ 102 KBE / ml Urin
(mindest. 1) • Urinkultur mit ≤ 105 KBE / ml Uropathogene unter entsprechender antimikrobieller Therapie
• ärztliche Diagnose
• Arzt beginnt entsprechende antimikrobielle Therapie
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
ODER
1. Erreger:
Urinkultur von ≥ 105 KBE / ml Urin bei ≤ 2 Keimarten
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
D2 - asympt. Bakteriurie
1. Katheter:
in den letzten 7 Tagen vor Entnahme der ersten und zweiten positiven Urinkultur kein Blasenkatheter
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
beide Urinkulturen mit ≥ 105 KBE / ml
5. Erreger II:
Nachweis des gleichen Mikroorganismus in beiden Urinkulturen
6. Erreger III:
Nachweis von ≤ 2 Keimarten in beiden Urinkulturen
ODER
1. Katheter:
Blasenkatheter innerhalb von 7 Tagen vor der Urinkultur
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
Nachweis von ≥ 105 KBE / ml Urin
5. Erreger II:
Nachweis von ≤ 2 Keimarten
Slide 15
Kasuistik 1
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
akuter Asthma Anfall
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat.
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
Kasuistik 2
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
Kasuistik 3
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
Kasuistik 4
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
^
C1a
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Pneumonie
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
Kasuistik 5
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Aspirationspneumonie
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
Kasuistik 6
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
B1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
durch Labor bestätigte Sepsis
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
Kasuistik 7
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
keine Pneumonie nach neuer Definition
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
Kasuistik 8
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
A2
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
postoperativer tiefer Wundinfekt
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
Kasuistik 9
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
A1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
postoperativer oberflächlicher Wundinfekt
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
D2
A1 - oberflächl. Wundinfektion
1. Zeitbezug:
Infektion an der Inzisionsstelle innerhalb von 30 Tagen nach der
Operation, die nur Haut oder subkutanes Gewebe mit einbezieht
• eitrige Sekretion aus der oberflächlichen Inzision
• kultureller Nachweis von Erregern aus einem aseptisch entnommenen
Wundsekret oder Gewebe von der oberflächlichen Inzision
2. Klinik:
• ein Entzündungszeichen: Schmerz, Berührungsempfindlichkeit,
(mindest. 1)
lokalisierte Schwellung, Rötung oder Überwärmung und Chirurg öffnet
die oberflächliche Inzision bewusst.
• Diagnose des behandelnden Arztes
A2 - tiefe Wundinfektion
1. Zeitbezug:
Infektion innerhalb von 30 Tagen nach der Operation (innerhalb von 1 Jahr,
wenn ein Implantat in situ belassen wurde)
2. Ort I:
Infektion scheint mit der Operation in Verbindung zu stehen
3. Ort II:
Infektion erfasst Faszienschicht und Muskelgewebe
• eitrige Sekretion aus der Tiefe der Inzision, aber nicht aus dem operierten
Organ bzw. Körperhöhle (sonst A3)
• Öffnung spontan oder durch Chirurgen bei Fieber (> 38°C) oder lokalisiertem Schmerz oder Berührungsempfindlichkeit
4. Klinik:
• Abszess oder sonstige Infektionszeichen die tieferen Schichten
(mindest. 1)
betreffend, sind bei der klinischen Untersuchung, während der erneuten
Operation, bei der histopathologischen Untersuchung oder bei radiologischen Untersuchungen ersichtlich
• Diagnose des behandelnden Arztes
B1 - von Labor bestätigte Sepsis
kultureller Nachweis von pathogenen Erregern im Blut, welche nicht mit
1. Erreger:
(mindest. 1) Infektionen an anderer Stelle assoziiert sind
ODER
• Fieber (> 38°C)
1. Klinik:
• Schüttelfrost
(mindest. 1)
• Hypotonie
• Hautkeim aus 2 Blutkulturen von verschiedenen Zeitpunkten
• Hautkeim in mindestens 1 Blutkultur bei einem Patienten mit Gefäß2. Erreger:
katheter und Arzt beginnt eine entsprechende antimikrobielle Therapie
(mindest. 1)
• positiver Antigen Bluttest und kein Zusammenhang mit einer anderen
Infektion
B2 - klinisch primäre Sepsis
1. Erreger:
keine Blutkultur durchgeführt oder keine Mikroorganismen / Antigene im
Blut nachgewiesen
2. Ursache:
keine offensichtliche Infektion an anderer Stelle
3. Therapie:
Arzt leitet Therapie wegen Sepsis ein
• Fieber (> 38°C) ohne andere Ursache
4. Klinik:
• Hypotonie (systolischer Druck ≤ 90 mmHg) ohne andere Ursache
(mindest. 1)
• Oligurie (< 20 ml / h) ohne andere Ursache
J1 - Bronchitis / Tracheitis
1. Ursache:
keine klinischen oder röntgenologischen Zeichen einer Pneumonie
• Fieber (> 38°C) ohne andere Ursache
• Husten ohne andere Ursache
2. Klinik:
• neue oder erhöhte Sputumproduktion ohne andere Ursache
(mindest. 2)
• trockene Rasselgeräusche ohne andere Ursache
• Giemen ohne andere Ursache
• Anzucht eines Erregers aus dem Trachealsekret oder BAL
3. Erreger:
(mindest. 1) • positiver Antigentest in den Atemwegssekreten
C1a - Pneumonie (Klinik)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
4. Klinik III:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
C1b - Pneumonie (Erreger)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• positive Blutkultur (nicht assoziiert zu anderer Infektion)
• kultureller Nachweis eines Erregers aus Pleuraflüssigkeit
• kultureller Nachweis eines ätiologisch in Frage kommenden Erregers aus Trachealsekret, bronchoalveolärer Lavage (BAL) oder geschützte Bürste
4. Erreger:
• intrazellulärer Bakteriennachweis in ≥ 5% der bei BAL gewonnenen Zellen
(mindest. 1) • Histopathologische Untersuchung zeigt kulturellen Nachweis von Erregern im Lungengewebe oder
Nachweis invasiver Pilzhyphen oder Pseudohyphen im Lungengewebe oder Abszesse oder Verdichtungen mit Annsammlung zahlreicher polymorphkerniger Neutrophilen in Bronchiolen und
Alveolen
C1c - Pneumonie (atypisch)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• kultureller Nachweis eines Virus oder von Chlamydien in Atemwegssekreten
• Nachweis von viralem Antigen oder Antikörpern in Atemwegssekreten (z.B. PCR, ELISA)
• 4-facher Titeranstieg (IgG) für einen Erreger in wiederholten Serumproben
• positive PCR für Chlamydien oder Mycoplasmen
4. atypisch:
• positiver Mikro-Immunofluoreszenztest für Chlamydien
(mindest. 1) • kultureller Nachweis oder Mikro-Immunofluoreszenztest für Legionellen aus Atemwegssekret oder
Gewebe
• Nachweis von Legionella pneumophila SG 1 Antigen im Urin
• 4-facher Anstieg des L. pneumophila Antikörpertiters auf 1:128 in wiederholten Serumproben
D1 - symptomatische HWI
• Harnstreifen positiv für Leukozytenesterase und / oder Nitrat
• Pyurie (≥ 10 Leukozyten / ml oder ≥ 3 Leukozyten / Gesichtsfeld) im nicht-zentrifugierten Urin
• Nachweis von Mikroorganismen in der Gram-Färbung im nicht zentrifugierten Urin
1. Erreger:
• 2 Urinkulturen mit dem gleichem Erreger mit ≥ 102 KBE / ml Urin
(mindest. 1) • Urinkultur mit ≤ 105 KBE / ml Uropathogene unter entsprechender antimikrobieller Therapie
• ärztliche Diagnose
• Arzt beginnt entsprechende antimikrobielle Therapie
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
ODER
1. Erreger:
Urinkultur von ≥ 105 KBE / ml Urin bei ≤ 2 Keimarten
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
D2 - asympt. Bakteriurie
1. Katheter:
in den letzten 7 Tagen vor Entnahme der ersten und zweiten positiven Urinkultur kein Blasenkatheter
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
beide Urinkulturen mit ≥ 105 KBE / ml
5. Erreger II:
Nachweis des gleichen Mikroorganismus in beiden Urinkulturen
6. Erreger III:
Nachweis von ≤ 2 Keimarten in beiden Urinkulturen
ODER
1. Katheter:
Blasenkatheter innerhalb von 7 Tagen vor der Urinkultur
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
Nachweis von ≥ 105 KBE / ml Urin
5. Erreger II:
Nachweis von ≤ 2 Keimarten
Slide 16
Kasuistik 1
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
akuter Asthma Anfall
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat.
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
Kasuistik 2
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
Kasuistik 3
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
Kasuistik 4
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
^
C1a
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Pneumonie
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
Kasuistik 5
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Aspirationspneumonie
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
Kasuistik 6
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
B1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
durch Labor bestätigte Sepsis
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
Kasuistik 7
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
keine Pneumonie nach neuer Definition
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
Kasuistik 8
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
A2
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
postoperativer tiefer Wundinfekt
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
Kasuistik 9
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
A1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
postoperativer oberflächlicher Wundinfekt
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
D2
A1 - oberflächl. Wundinfektion
1. Zeitbezug:
Infektion an der Inzisionsstelle innerhalb von 30 Tagen nach der
Operation, die nur Haut oder subkutanes Gewebe mit einbezieht
• eitrige Sekretion aus der oberflächlichen Inzision
• kultureller Nachweis von Erregern aus einem aseptisch entnommenen
Wundsekret oder Gewebe von der oberflächlichen Inzision
2. Klinik:
• ein Entzündungszeichen: Schmerz, Berührungsempfindlichkeit,
(mindest. 1)
lokalisierte Schwellung, Rötung oder Überwärmung und Chirurg öffnet
die oberflächliche Inzision bewusst.
• Diagnose des behandelnden Arztes
A2 - tiefe Wundinfektion
1. Zeitbezug:
Infektion innerhalb von 30 Tagen nach der Operation (innerhalb von 1 Jahr,
wenn ein Implantat in situ belassen wurde)
2. Ort I:
Infektion scheint mit der Operation in Verbindung zu stehen
3. Ort II:
Infektion erfasst Faszienschicht und Muskelgewebe
• eitrige Sekretion aus der Tiefe der Inzision, aber nicht aus dem operierten
Organ bzw. Körperhöhle (sonst A3)
• Öffnung spontan oder durch Chirurgen bei Fieber (> 38°C) oder lokalisiertem Schmerz oder Berührungsempfindlichkeit
4. Klinik:
• Abszess oder sonstige Infektionszeichen die tieferen Schichten
(mindest. 1)
betreffend, sind bei der klinischen Untersuchung, während der erneuten
Operation, bei der histopathologischen Untersuchung oder bei radiologischen Untersuchungen ersichtlich
• Diagnose des behandelnden Arztes
B1 - von Labor bestätigte Sepsis
kultureller Nachweis von pathogenen Erregern im Blut, welche nicht mit
1. Erreger:
(mindest. 1) Infektionen an anderer Stelle assoziiert sind
ODER
• Fieber (> 38°C)
1. Klinik:
• Schüttelfrost
(mindest. 1)
• Hypotonie
• Hautkeim aus 2 Blutkulturen von verschiedenen Zeitpunkten
• Hautkeim in mindestens 1 Blutkultur bei einem Patienten mit Gefäß2. Erreger:
katheter und Arzt beginnt eine entsprechende antimikrobielle Therapie
(mindest. 1)
• positiver Antigen Bluttest und kein Zusammenhang mit einer anderen
Infektion
B2 - klinisch primäre Sepsis
1. Erreger:
keine Blutkultur durchgeführt oder keine Mikroorganismen / Antigene im
Blut nachgewiesen
2. Ursache:
keine offensichtliche Infektion an anderer Stelle
3. Therapie:
Arzt leitet Therapie wegen Sepsis ein
• Fieber (> 38°C) ohne andere Ursache
4. Klinik:
• Hypotonie (systolischer Druck ≤ 90 mmHg) ohne andere Ursache
(mindest. 1)
• Oligurie (< 20 ml / h) ohne andere Ursache
J1 - Bronchitis / Tracheitis
1. Ursache:
keine klinischen oder röntgenologischen Zeichen einer Pneumonie
• Fieber (> 38°C) ohne andere Ursache
• Husten ohne andere Ursache
2. Klinik:
• neue oder erhöhte Sputumproduktion ohne andere Ursache
(mindest. 2)
• trockene Rasselgeräusche ohne andere Ursache
• Giemen ohne andere Ursache
• Anzucht eines Erregers aus dem Trachealsekret oder BAL
3. Erreger:
(mindest. 1) • positiver Antigentest in den Atemwegssekreten
C1a - Pneumonie (Klinik)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
4. Klinik III:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
C1b - Pneumonie (Erreger)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• positive Blutkultur (nicht assoziiert zu anderer Infektion)
• kultureller Nachweis eines Erregers aus Pleuraflüssigkeit
• kultureller Nachweis eines ätiologisch in Frage kommenden Erregers aus Trachealsekret, bronchoalveolärer Lavage (BAL) oder geschützte Bürste
4. Erreger:
• intrazellulärer Bakteriennachweis in ≥ 5% der bei BAL gewonnenen Zellen
(mindest. 1) • Histopathologische Untersuchung zeigt kulturellen Nachweis von Erregern im Lungengewebe oder
Nachweis invasiver Pilzhyphen oder Pseudohyphen im Lungengewebe oder Abszesse oder Verdichtungen mit Annsammlung zahlreicher polymorphkerniger Neutrophilen in Bronchiolen und
Alveolen
C1c - Pneumonie (atypisch)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• kultureller Nachweis eines Virus oder von Chlamydien in Atemwegssekreten
• Nachweis von viralem Antigen oder Antikörpern in Atemwegssekreten (z.B. PCR, ELISA)
• 4-facher Titeranstieg (IgG) für einen Erreger in wiederholten Serumproben
• positive PCR für Chlamydien oder Mycoplasmen
4. atypisch:
• positiver Mikro-Immunofluoreszenztest für Chlamydien
(mindest. 1) • kultureller Nachweis oder Mikro-Immunofluoreszenztest für Legionellen aus Atemwegssekret oder
Gewebe
• Nachweis von Legionella pneumophila SG 1 Antigen im Urin
• 4-facher Anstieg des L. pneumophila Antikörpertiters auf 1:128 in wiederholten Serumproben
D1 - symptomatische HWI
• Harnstreifen positiv für Leukozytenesterase und / oder Nitrat
• Pyurie (≥ 10 Leukozyten / ml oder ≥ 3 Leukozyten / Gesichtsfeld) im nicht-zentrifugierten Urin
• Nachweis von Mikroorganismen in der Gram-Färbung im nicht zentrifugierten Urin
1. Erreger:
• 2 Urinkulturen mit dem gleichem Erreger mit ≥ 102 KBE / ml Urin
(mindest. 1) • Urinkultur mit ≤ 105 KBE / ml Uropathogene unter entsprechender antimikrobieller Therapie
• ärztliche Diagnose
• Arzt beginnt entsprechende antimikrobielle Therapie
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
ODER
1. Erreger:
Urinkultur von ≥ 105 KBE / ml Urin bei ≤ 2 Keimarten
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
D2 - asympt. Bakteriurie
1. Katheter:
in den letzten 7 Tagen vor Entnahme der ersten und zweiten positiven Urinkultur kein Blasenkatheter
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
beide Urinkulturen mit ≥ 105 KBE / ml
5. Erreger II:
Nachweis des gleichen Mikroorganismus in beiden Urinkulturen
6. Erreger III:
Nachweis von ≤ 2 Keimarten in beiden Urinkulturen
ODER
1. Katheter:
Blasenkatheter innerhalb von 7 Tagen vor der Urinkultur
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
Nachweis von ≥ 105 KBE / ml Urin
5. Erreger II:
Nachweis von ≤ 2 Keimarten
Slide 17
Kasuistik 1
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
akuter Asthma Anfall
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat.
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
Kasuistik 2
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
Kasuistik 3
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
Kasuistik 4
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
^
C1a
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Pneumonie
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
Kasuistik 5
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Aspirationspneumonie
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
Kasuistik 6
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
B1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
durch Labor bestätigte Sepsis
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
Kasuistik 7
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
keine Pneumonie nach neuer Definition
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
Kasuistik 8
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
A2
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
postoperativer tiefer Wundinfekt
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
Kasuistik 9
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
A1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
postoperativer oberflächlicher Wundinfekt
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
D2
A1 - oberflächl. Wundinfektion
1. Zeitbezug:
Infektion an der Inzisionsstelle innerhalb von 30 Tagen nach der
Operation, die nur Haut oder subkutanes Gewebe mit einbezieht
• eitrige Sekretion aus der oberflächlichen Inzision
• kultureller Nachweis von Erregern aus einem aseptisch entnommenen
Wundsekret oder Gewebe von der oberflächlichen Inzision
2. Klinik:
• ein Entzündungszeichen: Schmerz, Berührungsempfindlichkeit,
(mindest. 1)
lokalisierte Schwellung, Rötung oder Überwärmung und Chirurg öffnet
die oberflächliche Inzision bewusst.
• Diagnose des behandelnden Arztes
A2 - tiefe Wundinfektion
1. Zeitbezug:
Infektion innerhalb von 30 Tagen nach der Operation (innerhalb von 1 Jahr,
wenn ein Implantat in situ belassen wurde)
2. Ort I:
Infektion scheint mit der Operation in Verbindung zu stehen
3. Ort II:
Infektion erfasst Faszienschicht und Muskelgewebe
• eitrige Sekretion aus der Tiefe der Inzision, aber nicht aus dem operierten
Organ bzw. Körperhöhle (sonst A3)
• Öffnung spontan oder durch Chirurgen bei Fieber (> 38°C) oder lokalisiertem Schmerz oder Berührungsempfindlichkeit
4. Klinik:
• Abszess oder sonstige Infektionszeichen die tieferen Schichten
(mindest. 1)
betreffend, sind bei der klinischen Untersuchung, während der erneuten
Operation, bei der histopathologischen Untersuchung oder bei radiologischen Untersuchungen ersichtlich
• Diagnose des behandelnden Arztes
B1 - von Labor bestätigte Sepsis
kultureller Nachweis von pathogenen Erregern im Blut, welche nicht mit
1. Erreger:
(mindest. 1) Infektionen an anderer Stelle assoziiert sind
ODER
• Fieber (> 38°C)
1. Klinik:
• Schüttelfrost
(mindest. 1)
• Hypotonie
• Hautkeim aus 2 Blutkulturen von verschiedenen Zeitpunkten
• Hautkeim in mindestens 1 Blutkultur bei einem Patienten mit Gefäß2. Erreger:
katheter und Arzt beginnt eine entsprechende antimikrobielle Therapie
(mindest. 1)
• positiver Antigen Bluttest und kein Zusammenhang mit einer anderen
Infektion
B2 - klinisch primäre Sepsis
1. Erreger:
keine Blutkultur durchgeführt oder keine Mikroorganismen / Antigene im
Blut nachgewiesen
2. Ursache:
keine offensichtliche Infektion an anderer Stelle
3. Therapie:
Arzt leitet Therapie wegen Sepsis ein
• Fieber (> 38°C) ohne andere Ursache
4. Klinik:
• Hypotonie (systolischer Druck ≤ 90 mmHg) ohne andere Ursache
(mindest. 1)
• Oligurie (< 20 ml / h) ohne andere Ursache
J1 - Bronchitis / Tracheitis
1. Ursache:
keine klinischen oder röntgenologischen Zeichen einer Pneumonie
• Fieber (> 38°C) ohne andere Ursache
• Husten ohne andere Ursache
2. Klinik:
• neue oder erhöhte Sputumproduktion ohne andere Ursache
(mindest. 2)
• trockene Rasselgeräusche ohne andere Ursache
• Giemen ohne andere Ursache
• Anzucht eines Erregers aus dem Trachealsekret oder BAL
3. Erreger:
(mindest. 1) • positiver Antigentest in den Atemwegssekreten
C1a - Pneumonie (Klinik)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
4. Klinik III:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
C1b - Pneumonie (Erreger)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• positive Blutkultur (nicht assoziiert zu anderer Infektion)
• kultureller Nachweis eines Erregers aus Pleuraflüssigkeit
• kultureller Nachweis eines ätiologisch in Frage kommenden Erregers aus Trachealsekret, bronchoalveolärer Lavage (BAL) oder geschützte Bürste
4. Erreger:
• intrazellulärer Bakteriennachweis in ≥ 5% der bei BAL gewonnenen Zellen
(mindest. 1) • Histopathologische Untersuchung zeigt kulturellen Nachweis von Erregern im Lungengewebe oder
Nachweis invasiver Pilzhyphen oder Pseudohyphen im Lungengewebe oder Abszesse oder Verdichtungen mit Annsammlung zahlreicher polymorphkerniger Neutrophilen in Bronchiolen und
Alveolen
C1c - Pneumonie (atypisch)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• kultureller Nachweis eines Virus oder von Chlamydien in Atemwegssekreten
• Nachweis von viralem Antigen oder Antikörpern in Atemwegssekreten (z.B. PCR, ELISA)
• 4-facher Titeranstieg (IgG) für einen Erreger in wiederholten Serumproben
• positive PCR für Chlamydien oder Mycoplasmen
4. atypisch:
• positiver Mikro-Immunofluoreszenztest für Chlamydien
(mindest. 1) • kultureller Nachweis oder Mikro-Immunofluoreszenztest für Legionellen aus Atemwegssekret oder
Gewebe
• Nachweis von Legionella pneumophila SG 1 Antigen im Urin
• 4-facher Anstieg des L. pneumophila Antikörpertiters auf 1:128 in wiederholten Serumproben
D1 - symptomatische HWI
• Harnstreifen positiv für Leukozytenesterase und / oder Nitrat
• Pyurie (≥ 10 Leukozyten / ml oder ≥ 3 Leukozyten / Gesichtsfeld) im nicht-zentrifugierten Urin
• Nachweis von Mikroorganismen in der Gram-Färbung im nicht zentrifugierten Urin
1. Erreger:
• 2 Urinkulturen mit dem gleichem Erreger mit ≥ 102 KBE / ml Urin
(mindest. 1) • Urinkultur mit ≤ 105 KBE / ml Uropathogene unter entsprechender antimikrobieller Therapie
• ärztliche Diagnose
• Arzt beginnt entsprechende antimikrobielle Therapie
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
ODER
1. Erreger:
Urinkultur von ≥ 105 KBE / ml Urin bei ≤ 2 Keimarten
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
D2 - asympt. Bakteriurie
1. Katheter:
in den letzten 7 Tagen vor Entnahme der ersten und zweiten positiven Urinkultur kein Blasenkatheter
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
beide Urinkulturen mit ≥ 105 KBE / ml
5. Erreger II:
Nachweis des gleichen Mikroorganismus in beiden Urinkulturen
6. Erreger III:
Nachweis von ≤ 2 Keimarten in beiden Urinkulturen
ODER
1. Katheter:
Blasenkatheter innerhalb von 7 Tagen vor der Urinkultur
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
Nachweis von ≥ 105 KBE / ml Urin
5. Erreger II:
Nachweis von ≤ 2 Keimarten
Slide 18
Kasuistik 1
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
akuter Asthma Anfall
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat.
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
Kasuistik 2
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
Kasuistik 3
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
Kasuistik 4
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
^
C1a
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Pneumonie
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
Kasuistik 5
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Aspirationspneumonie
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
Kasuistik 6
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
B1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
durch Labor bestätigte Sepsis
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
Kasuistik 7
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
keine Pneumonie nach neuer Definition
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
Kasuistik 8
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
A2
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
postoperativer tiefer Wundinfekt
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
Kasuistik 9
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
A1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
postoperativer oberflächlicher Wundinfekt
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
D2
A1 - oberflächl. Wundinfektion
1. Zeitbezug:
Infektion an der Inzisionsstelle innerhalb von 30 Tagen nach der
Operation, die nur Haut oder subkutanes Gewebe mit einbezieht
• eitrige Sekretion aus der oberflächlichen Inzision
• kultureller Nachweis von Erregern aus einem aseptisch entnommenen
Wundsekret oder Gewebe von der oberflächlichen Inzision
2. Klinik:
• ein Entzündungszeichen: Schmerz, Berührungsempfindlichkeit,
(mindest. 1)
lokalisierte Schwellung, Rötung oder Überwärmung und Chirurg öffnet
die oberflächliche Inzision bewusst.
• Diagnose des behandelnden Arztes
A2 - tiefe Wundinfektion
1. Zeitbezug:
Infektion innerhalb von 30 Tagen nach der Operation (innerhalb von 1 Jahr,
wenn ein Implantat in situ belassen wurde)
2. Ort I:
Infektion scheint mit der Operation in Verbindung zu stehen
3. Ort II:
Infektion erfasst Faszienschicht und Muskelgewebe
• eitrige Sekretion aus der Tiefe der Inzision, aber nicht aus dem operierten
Organ bzw. Körperhöhle (sonst A3)
• Öffnung spontan oder durch Chirurgen bei Fieber (> 38°C) oder lokalisiertem Schmerz oder Berührungsempfindlichkeit
4. Klinik:
• Abszess oder sonstige Infektionszeichen die tieferen Schichten
(mindest. 1)
betreffend, sind bei der klinischen Untersuchung, während der erneuten
Operation, bei der histopathologischen Untersuchung oder bei radiologischen Untersuchungen ersichtlich
• Diagnose des behandelnden Arztes
B1 - von Labor bestätigte Sepsis
kultureller Nachweis von pathogenen Erregern im Blut, welche nicht mit
1. Erreger:
(mindest. 1) Infektionen an anderer Stelle assoziiert sind
ODER
• Fieber (> 38°C)
1. Klinik:
• Schüttelfrost
(mindest. 1)
• Hypotonie
• Hautkeim aus 2 Blutkulturen von verschiedenen Zeitpunkten
• Hautkeim in mindestens 1 Blutkultur bei einem Patienten mit Gefäß2. Erreger:
katheter und Arzt beginnt eine entsprechende antimikrobielle Therapie
(mindest. 1)
• positiver Antigen Bluttest und kein Zusammenhang mit einer anderen
Infektion
B2 - klinisch primäre Sepsis
1. Erreger:
keine Blutkultur durchgeführt oder keine Mikroorganismen / Antigene im
Blut nachgewiesen
2. Ursache:
keine offensichtliche Infektion an anderer Stelle
3. Therapie:
Arzt leitet Therapie wegen Sepsis ein
• Fieber (> 38°C) ohne andere Ursache
4. Klinik:
• Hypotonie (systolischer Druck ≤ 90 mmHg) ohne andere Ursache
(mindest. 1)
• Oligurie (< 20 ml / h) ohne andere Ursache
J1 - Bronchitis / Tracheitis
1. Ursache:
keine klinischen oder röntgenologischen Zeichen einer Pneumonie
• Fieber (> 38°C) ohne andere Ursache
• Husten ohne andere Ursache
2. Klinik:
• neue oder erhöhte Sputumproduktion ohne andere Ursache
(mindest. 2)
• trockene Rasselgeräusche ohne andere Ursache
• Giemen ohne andere Ursache
• Anzucht eines Erregers aus dem Trachealsekret oder BAL
3. Erreger:
(mindest. 1) • positiver Antigentest in den Atemwegssekreten
C1a - Pneumonie (Klinik)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
4. Klinik III:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
C1b - Pneumonie (Erreger)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• positive Blutkultur (nicht assoziiert zu anderer Infektion)
• kultureller Nachweis eines Erregers aus Pleuraflüssigkeit
• kultureller Nachweis eines ätiologisch in Frage kommenden Erregers aus Trachealsekret, bronchoalveolärer Lavage (BAL) oder geschützte Bürste
4. Erreger:
• intrazellulärer Bakteriennachweis in ≥ 5% der bei BAL gewonnenen Zellen
(mindest. 1) • Histopathologische Untersuchung zeigt kulturellen Nachweis von Erregern im Lungengewebe oder
Nachweis invasiver Pilzhyphen oder Pseudohyphen im Lungengewebe oder Abszesse oder Verdichtungen mit Annsammlung zahlreicher polymorphkerniger Neutrophilen in Bronchiolen und
Alveolen
C1c - Pneumonie (atypisch)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• kultureller Nachweis eines Virus oder von Chlamydien in Atemwegssekreten
• Nachweis von viralem Antigen oder Antikörpern in Atemwegssekreten (z.B. PCR, ELISA)
• 4-facher Titeranstieg (IgG) für einen Erreger in wiederholten Serumproben
• positive PCR für Chlamydien oder Mycoplasmen
4. atypisch:
• positiver Mikro-Immunofluoreszenztest für Chlamydien
(mindest. 1) • kultureller Nachweis oder Mikro-Immunofluoreszenztest für Legionellen aus Atemwegssekret oder
Gewebe
• Nachweis von Legionella pneumophila SG 1 Antigen im Urin
• 4-facher Anstieg des L. pneumophila Antikörpertiters auf 1:128 in wiederholten Serumproben
D1 - symptomatische HWI
• Harnstreifen positiv für Leukozytenesterase und / oder Nitrat
• Pyurie (≥ 10 Leukozyten / ml oder ≥ 3 Leukozyten / Gesichtsfeld) im nicht-zentrifugierten Urin
• Nachweis von Mikroorganismen in der Gram-Färbung im nicht zentrifugierten Urin
1. Erreger:
• 2 Urinkulturen mit dem gleichem Erreger mit ≥ 102 KBE / ml Urin
(mindest. 1) • Urinkultur mit ≤ 105 KBE / ml Uropathogene unter entsprechender antimikrobieller Therapie
• ärztliche Diagnose
• Arzt beginnt entsprechende antimikrobielle Therapie
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
ODER
1. Erreger:
Urinkultur von ≥ 105 KBE / ml Urin bei ≤ 2 Keimarten
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
D2 - asympt. Bakteriurie
1. Katheter:
in den letzten 7 Tagen vor Entnahme der ersten und zweiten positiven Urinkultur kein Blasenkatheter
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
beide Urinkulturen mit ≥ 105 KBE / ml
5. Erreger II:
Nachweis des gleichen Mikroorganismus in beiden Urinkulturen
6. Erreger III:
Nachweis von ≤ 2 Keimarten in beiden Urinkulturen
ODER
1. Katheter:
Blasenkatheter innerhalb von 7 Tagen vor der Urinkultur
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
Nachweis von ≥ 105 KBE / ml Urin
5. Erreger II:
Nachweis von ≤ 2 Keimarten
Slide 19
Kasuistik 1
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
akuter Asthma Anfall
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat.
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
Kasuistik 2
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
Kasuistik 3
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
Kasuistik 4
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
^
C1a
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Pneumonie
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
Kasuistik 5
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Aspirationspneumonie
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
Kasuistik 6
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
B1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
durch Labor bestätigte Sepsis
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
Kasuistik 7
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
keine Pneumonie nach neuer Definition
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
Kasuistik 8
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
A2
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
postoperativer tiefer Wundinfekt
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
Kasuistik 9
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
A1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
postoperativer oberflächlicher Wundinfekt
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
D2
A1 - oberflächl. Wundinfektion
1. Zeitbezug:
Infektion an der Inzisionsstelle innerhalb von 30 Tagen nach der
Operation, die nur Haut oder subkutanes Gewebe mit einbezieht
• eitrige Sekretion aus der oberflächlichen Inzision
• kultureller Nachweis von Erregern aus einem aseptisch entnommenen
Wundsekret oder Gewebe von der oberflächlichen Inzision
2. Klinik:
• ein Entzündungszeichen: Schmerz, Berührungsempfindlichkeit,
(mindest. 1)
lokalisierte Schwellung, Rötung oder Überwärmung und Chirurg öffnet
die oberflächliche Inzision bewusst.
• Diagnose des behandelnden Arztes
A2 - tiefe Wundinfektion
1. Zeitbezug:
Infektion innerhalb von 30 Tagen nach der Operation (innerhalb von 1 Jahr,
wenn ein Implantat in situ belassen wurde)
2. Ort I:
Infektion scheint mit der Operation in Verbindung zu stehen
3. Ort II:
Infektion erfasst Faszienschicht und Muskelgewebe
• eitrige Sekretion aus der Tiefe der Inzision, aber nicht aus dem operierten
Organ bzw. Körperhöhle (sonst A3)
• Öffnung spontan oder durch Chirurgen bei Fieber (> 38°C) oder lokalisiertem Schmerz oder Berührungsempfindlichkeit
4. Klinik:
• Abszess oder sonstige Infektionszeichen die tieferen Schichten
(mindest. 1)
betreffend, sind bei der klinischen Untersuchung, während der erneuten
Operation, bei der histopathologischen Untersuchung oder bei radiologischen Untersuchungen ersichtlich
• Diagnose des behandelnden Arztes
B1 - von Labor bestätigte Sepsis
kultureller Nachweis von pathogenen Erregern im Blut, welche nicht mit
1. Erreger:
(mindest. 1) Infektionen an anderer Stelle assoziiert sind
ODER
• Fieber (> 38°C)
1. Klinik:
• Schüttelfrost
(mindest. 1)
• Hypotonie
• Hautkeim aus 2 Blutkulturen von verschiedenen Zeitpunkten
• Hautkeim in mindestens 1 Blutkultur bei einem Patienten mit Gefäß2. Erreger:
katheter und Arzt beginnt eine entsprechende antimikrobielle Therapie
(mindest. 1)
• positiver Antigen Bluttest und kein Zusammenhang mit einer anderen
Infektion
B2 - klinisch primäre Sepsis
1. Erreger:
keine Blutkultur durchgeführt oder keine Mikroorganismen / Antigene im
Blut nachgewiesen
2. Ursache:
keine offensichtliche Infektion an anderer Stelle
3. Therapie:
Arzt leitet Therapie wegen Sepsis ein
• Fieber (> 38°C) ohne andere Ursache
4. Klinik:
• Hypotonie (systolischer Druck ≤ 90 mmHg) ohne andere Ursache
(mindest. 1)
• Oligurie (< 20 ml / h) ohne andere Ursache
J1 - Bronchitis / Tracheitis
1. Ursache:
keine klinischen oder röntgenologischen Zeichen einer Pneumonie
• Fieber (> 38°C) ohne andere Ursache
• Husten ohne andere Ursache
2. Klinik:
• neue oder erhöhte Sputumproduktion ohne andere Ursache
(mindest. 2)
• trockene Rasselgeräusche ohne andere Ursache
• Giemen ohne andere Ursache
• Anzucht eines Erregers aus dem Trachealsekret oder BAL
3. Erreger:
(mindest. 1) • positiver Antigentest in den Atemwegssekreten
C1a - Pneumonie (Klinik)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
4. Klinik III:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
C1b - Pneumonie (Erreger)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• positive Blutkultur (nicht assoziiert zu anderer Infektion)
• kultureller Nachweis eines Erregers aus Pleuraflüssigkeit
• kultureller Nachweis eines ätiologisch in Frage kommenden Erregers aus Trachealsekret, bronchoalveolärer Lavage (BAL) oder geschützte Bürste
4. Erreger:
• intrazellulärer Bakteriennachweis in ≥ 5% der bei BAL gewonnenen Zellen
(mindest. 1) • Histopathologische Untersuchung zeigt kulturellen Nachweis von Erregern im Lungengewebe oder
Nachweis invasiver Pilzhyphen oder Pseudohyphen im Lungengewebe oder Abszesse oder Verdichtungen mit Annsammlung zahlreicher polymorphkerniger Neutrophilen in Bronchiolen und
Alveolen
C1c - Pneumonie (atypisch)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• kultureller Nachweis eines Virus oder von Chlamydien in Atemwegssekreten
• Nachweis von viralem Antigen oder Antikörpern in Atemwegssekreten (z.B. PCR, ELISA)
• 4-facher Titeranstieg (IgG) für einen Erreger in wiederholten Serumproben
• positive PCR für Chlamydien oder Mycoplasmen
4. atypisch:
• positiver Mikro-Immunofluoreszenztest für Chlamydien
(mindest. 1) • kultureller Nachweis oder Mikro-Immunofluoreszenztest für Legionellen aus Atemwegssekret oder
Gewebe
• Nachweis von Legionella pneumophila SG 1 Antigen im Urin
• 4-facher Anstieg des L. pneumophila Antikörpertiters auf 1:128 in wiederholten Serumproben
D1 - symptomatische HWI
• Harnstreifen positiv für Leukozytenesterase und / oder Nitrat
• Pyurie (≥ 10 Leukozyten / ml oder ≥ 3 Leukozyten / Gesichtsfeld) im nicht-zentrifugierten Urin
• Nachweis von Mikroorganismen in der Gram-Färbung im nicht zentrifugierten Urin
1. Erreger:
• 2 Urinkulturen mit dem gleichem Erreger mit ≥ 102 KBE / ml Urin
(mindest. 1) • Urinkultur mit ≤ 105 KBE / ml Uropathogene unter entsprechender antimikrobieller Therapie
• ärztliche Diagnose
• Arzt beginnt entsprechende antimikrobielle Therapie
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
ODER
1. Erreger:
Urinkultur von ≥ 105 KBE / ml Urin bei ≤ 2 Keimarten
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
D2 - asympt. Bakteriurie
1. Katheter:
in den letzten 7 Tagen vor Entnahme der ersten und zweiten positiven Urinkultur kein Blasenkatheter
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
beide Urinkulturen mit ≥ 105 KBE / ml
5. Erreger II:
Nachweis des gleichen Mikroorganismus in beiden Urinkulturen
6. Erreger III:
Nachweis von ≤ 2 Keimarten in beiden Urinkulturen
ODER
1. Katheter:
Blasenkatheter innerhalb von 7 Tagen vor der Urinkultur
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
Nachweis von ≥ 105 KBE / ml Urin
5. Erreger II:
Nachweis von ≤ 2 Keimarten
Slide 20
Kasuistik 1
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
akuter Asthma Anfall
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat.
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
Kasuistik 2
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
Kasuistik 3
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
Kasuistik 4
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
^
C1a
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Pneumonie
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
Kasuistik 5
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Aspirationspneumonie
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
Kasuistik 6
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
B1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
durch Labor bestätigte Sepsis
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
Kasuistik 7
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
keine Pneumonie nach neuer Definition
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
Kasuistik 8
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
A2
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
postoperativer tiefer Wundinfekt
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
Kasuistik 9
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
A1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
postoperativer oberflächlicher Wundinfekt
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
D2
A1 - oberflächl. Wundinfektion
1. Zeitbezug:
Infektion an der Inzisionsstelle innerhalb von 30 Tagen nach der
Operation, die nur Haut oder subkutanes Gewebe mit einbezieht
• eitrige Sekretion aus der oberflächlichen Inzision
• kultureller Nachweis von Erregern aus einem aseptisch entnommenen
Wundsekret oder Gewebe von der oberflächlichen Inzision
2. Klinik:
• ein Entzündungszeichen: Schmerz, Berührungsempfindlichkeit,
(mindest. 1)
lokalisierte Schwellung, Rötung oder Überwärmung und Chirurg öffnet
die oberflächliche Inzision bewusst.
• Diagnose des behandelnden Arztes
A2 - tiefe Wundinfektion
1. Zeitbezug:
Infektion innerhalb von 30 Tagen nach der Operation (innerhalb von 1 Jahr,
wenn ein Implantat in situ belassen wurde)
2. Ort I:
Infektion scheint mit der Operation in Verbindung zu stehen
3. Ort II:
Infektion erfasst Faszienschicht und Muskelgewebe
• eitrige Sekretion aus der Tiefe der Inzision, aber nicht aus dem operierten
Organ bzw. Körperhöhle (sonst A3)
• Öffnung spontan oder durch Chirurgen bei Fieber (> 38°C) oder lokalisiertem Schmerz oder Berührungsempfindlichkeit
4. Klinik:
• Abszess oder sonstige Infektionszeichen die tieferen Schichten
(mindest. 1)
betreffend, sind bei der klinischen Untersuchung, während der erneuten
Operation, bei der histopathologischen Untersuchung oder bei radiologischen Untersuchungen ersichtlich
• Diagnose des behandelnden Arztes
B1 - von Labor bestätigte Sepsis
kultureller Nachweis von pathogenen Erregern im Blut, welche nicht mit
1. Erreger:
(mindest. 1) Infektionen an anderer Stelle assoziiert sind
ODER
• Fieber (> 38°C)
1. Klinik:
• Schüttelfrost
(mindest. 1)
• Hypotonie
• Hautkeim aus 2 Blutkulturen von verschiedenen Zeitpunkten
• Hautkeim in mindestens 1 Blutkultur bei einem Patienten mit Gefäß2. Erreger:
katheter und Arzt beginnt eine entsprechende antimikrobielle Therapie
(mindest. 1)
• positiver Antigen Bluttest und kein Zusammenhang mit einer anderen
Infektion
B2 - klinisch primäre Sepsis
1. Erreger:
keine Blutkultur durchgeführt oder keine Mikroorganismen / Antigene im
Blut nachgewiesen
2. Ursache:
keine offensichtliche Infektion an anderer Stelle
3. Therapie:
Arzt leitet Therapie wegen Sepsis ein
• Fieber (> 38°C) ohne andere Ursache
4. Klinik:
• Hypotonie (systolischer Druck ≤ 90 mmHg) ohne andere Ursache
(mindest. 1)
• Oligurie (< 20 ml / h) ohne andere Ursache
J1 - Bronchitis / Tracheitis
1. Ursache:
keine klinischen oder röntgenologischen Zeichen einer Pneumonie
• Fieber (> 38°C) ohne andere Ursache
• Husten ohne andere Ursache
2. Klinik:
• neue oder erhöhte Sputumproduktion ohne andere Ursache
(mindest. 2)
• trockene Rasselgeräusche ohne andere Ursache
• Giemen ohne andere Ursache
• Anzucht eines Erregers aus dem Trachealsekret oder BAL
3. Erreger:
(mindest. 1) • positiver Antigentest in den Atemwegssekreten
C1a - Pneumonie (Klinik)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
4. Klinik III:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
C1b - Pneumonie (Erreger)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• positive Blutkultur (nicht assoziiert zu anderer Infektion)
• kultureller Nachweis eines Erregers aus Pleuraflüssigkeit
• kultureller Nachweis eines ätiologisch in Frage kommenden Erregers aus Trachealsekret, bronchoalveolärer Lavage (BAL) oder geschützte Bürste
4. Erreger:
• intrazellulärer Bakteriennachweis in ≥ 5% der bei BAL gewonnenen Zellen
(mindest. 1) • Histopathologische Untersuchung zeigt kulturellen Nachweis von Erregern im Lungengewebe oder
Nachweis invasiver Pilzhyphen oder Pseudohyphen im Lungengewebe oder Abszesse oder Verdichtungen mit Annsammlung zahlreicher polymorphkerniger Neutrophilen in Bronchiolen und
Alveolen
C1c - Pneumonie (atypisch)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• kultureller Nachweis eines Virus oder von Chlamydien in Atemwegssekreten
• Nachweis von viralem Antigen oder Antikörpern in Atemwegssekreten (z.B. PCR, ELISA)
• 4-facher Titeranstieg (IgG) für einen Erreger in wiederholten Serumproben
• positive PCR für Chlamydien oder Mycoplasmen
4. atypisch:
• positiver Mikro-Immunofluoreszenztest für Chlamydien
(mindest. 1) • kultureller Nachweis oder Mikro-Immunofluoreszenztest für Legionellen aus Atemwegssekret oder
Gewebe
• Nachweis von Legionella pneumophila SG 1 Antigen im Urin
• 4-facher Anstieg des L. pneumophila Antikörpertiters auf 1:128 in wiederholten Serumproben
D1 - symptomatische HWI
• Harnstreifen positiv für Leukozytenesterase und / oder Nitrat
• Pyurie (≥ 10 Leukozyten / ml oder ≥ 3 Leukozyten / Gesichtsfeld) im nicht-zentrifugierten Urin
• Nachweis von Mikroorganismen in der Gram-Färbung im nicht zentrifugierten Urin
1. Erreger:
• 2 Urinkulturen mit dem gleichem Erreger mit ≥ 102 KBE / ml Urin
(mindest. 1) • Urinkultur mit ≤ 105 KBE / ml Uropathogene unter entsprechender antimikrobieller Therapie
• ärztliche Diagnose
• Arzt beginnt entsprechende antimikrobielle Therapie
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
ODER
1. Erreger:
Urinkultur von ≥ 105 KBE / ml Urin bei ≤ 2 Keimarten
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
D2 - asympt. Bakteriurie
1. Katheter:
in den letzten 7 Tagen vor Entnahme der ersten und zweiten positiven Urinkultur kein Blasenkatheter
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
beide Urinkulturen mit ≥ 105 KBE / ml
5. Erreger II:
Nachweis des gleichen Mikroorganismus in beiden Urinkulturen
6. Erreger III:
Nachweis von ≤ 2 Keimarten in beiden Urinkulturen
ODER
1. Katheter:
Blasenkatheter innerhalb von 7 Tagen vor der Urinkultur
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
Nachweis von ≥ 105 KBE / ml Urin
5. Erreger II:
Nachweis von ≤ 2 Keimarten
Slide 21
Kasuistik 1
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
akuter Asthma Anfall
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat.
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
Kasuistik 2
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
Kasuistik 3
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
Kasuistik 4
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
^
C1a
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Pneumonie
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
Kasuistik 5
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Aspirationspneumonie
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
Kasuistik 6
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
B1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
durch Labor bestätigte Sepsis
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
Kasuistik 7
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
keine Pneumonie nach neuer Definition
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
Kasuistik 8
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
A2
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
postoperativer tiefer Wundinfekt
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
Kasuistik 9
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
A1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
postoperativer oberflächlicher Wundinfekt
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
D2
A1 - oberflächl. Wundinfektion
1. Zeitbezug:
Infektion an der Inzisionsstelle innerhalb von 30 Tagen nach der
Operation, die nur Haut oder subkutanes Gewebe mit einbezieht
• eitrige Sekretion aus der oberflächlichen Inzision
• kultureller Nachweis von Erregern aus einem aseptisch entnommenen
Wundsekret oder Gewebe von der oberflächlichen Inzision
2. Klinik:
• ein Entzündungszeichen: Schmerz, Berührungsempfindlichkeit,
(mindest. 1)
lokalisierte Schwellung, Rötung oder Überwärmung und Chirurg öffnet
die oberflächliche Inzision bewusst.
• Diagnose des behandelnden Arztes
A2 - tiefe Wundinfektion
1. Zeitbezug:
Infektion innerhalb von 30 Tagen nach der Operation (innerhalb von 1 Jahr,
wenn ein Implantat in situ belassen wurde)
2. Ort I:
Infektion scheint mit der Operation in Verbindung zu stehen
3. Ort II:
Infektion erfasst Faszienschicht und Muskelgewebe
• eitrige Sekretion aus der Tiefe der Inzision, aber nicht aus dem operierten
Organ bzw. Körperhöhle (sonst A3)
• Öffnung spontan oder durch Chirurgen bei Fieber (> 38°C) oder lokalisiertem Schmerz oder Berührungsempfindlichkeit
4. Klinik:
• Abszess oder sonstige Infektionszeichen die tieferen Schichten
(mindest. 1)
betreffend, sind bei der klinischen Untersuchung, während der erneuten
Operation, bei der histopathologischen Untersuchung oder bei radiologischen Untersuchungen ersichtlich
• Diagnose des behandelnden Arztes
B1 - von Labor bestätigte Sepsis
kultureller Nachweis von pathogenen Erregern im Blut, welche nicht mit
1. Erreger:
(mindest. 1) Infektionen an anderer Stelle assoziiert sind
ODER
• Fieber (> 38°C)
1. Klinik:
• Schüttelfrost
(mindest. 1)
• Hypotonie
• Hautkeim aus 2 Blutkulturen von verschiedenen Zeitpunkten
• Hautkeim in mindestens 1 Blutkultur bei einem Patienten mit Gefäß2. Erreger:
katheter und Arzt beginnt eine entsprechende antimikrobielle Therapie
(mindest. 1)
• positiver Antigen Bluttest und kein Zusammenhang mit einer anderen
Infektion
B2 - klinisch primäre Sepsis
1. Erreger:
keine Blutkultur durchgeführt oder keine Mikroorganismen / Antigene im
Blut nachgewiesen
2. Ursache:
keine offensichtliche Infektion an anderer Stelle
3. Therapie:
Arzt leitet Therapie wegen Sepsis ein
• Fieber (> 38°C) ohne andere Ursache
4. Klinik:
• Hypotonie (systolischer Druck ≤ 90 mmHg) ohne andere Ursache
(mindest. 1)
• Oligurie (< 20 ml / h) ohne andere Ursache
J1 - Bronchitis / Tracheitis
1. Ursache:
keine klinischen oder röntgenologischen Zeichen einer Pneumonie
• Fieber (> 38°C) ohne andere Ursache
• Husten ohne andere Ursache
2. Klinik:
• neue oder erhöhte Sputumproduktion ohne andere Ursache
(mindest. 2)
• trockene Rasselgeräusche ohne andere Ursache
• Giemen ohne andere Ursache
• Anzucht eines Erregers aus dem Trachealsekret oder BAL
3. Erreger:
(mindest. 1) • positiver Antigentest in den Atemwegssekreten
C1a - Pneumonie (Klinik)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
4. Klinik III:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
C1b - Pneumonie (Erreger)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• positive Blutkultur (nicht assoziiert zu anderer Infektion)
• kultureller Nachweis eines Erregers aus Pleuraflüssigkeit
• kultureller Nachweis eines ätiologisch in Frage kommenden Erregers aus Trachealsekret, bronchoalveolärer Lavage (BAL) oder geschützte Bürste
4. Erreger:
• intrazellulärer Bakteriennachweis in ≥ 5% der bei BAL gewonnenen Zellen
(mindest. 1) • Histopathologische Untersuchung zeigt kulturellen Nachweis von Erregern im Lungengewebe oder
Nachweis invasiver Pilzhyphen oder Pseudohyphen im Lungengewebe oder Abszesse oder Verdichtungen mit Annsammlung zahlreicher polymorphkerniger Neutrophilen in Bronchiolen und
Alveolen
C1c - Pneumonie (atypisch)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• kultureller Nachweis eines Virus oder von Chlamydien in Atemwegssekreten
• Nachweis von viralem Antigen oder Antikörpern in Atemwegssekreten (z.B. PCR, ELISA)
• 4-facher Titeranstieg (IgG) für einen Erreger in wiederholten Serumproben
• positive PCR für Chlamydien oder Mycoplasmen
4. atypisch:
• positiver Mikro-Immunofluoreszenztest für Chlamydien
(mindest. 1) • kultureller Nachweis oder Mikro-Immunofluoreszenztest für Legionellen aus Atemwegssekret oder
Gewebe
• Nachweis von Legionella pneumophila SG 1 Antigen im Urin
• 4-facher Anstieg des L. pneumophila Antikörpertiters auf 1:128 in wiederholten Serumproben
D1 - symptomatische HWI
• Harnstreifen positiv für Leukozytenesterase und / oder Nitrat
• Pyurie (≥ 10 Leukozyten / ml oder ≥ 3 Leukozyten / Gesichtsfeld) im nicht-zentrifugierten Urin
• Nachweis von Mikroorganismen in der Gram-Färbung im nicht zentrifugierten Urin
1. Erreger:
• 2 Urinkulturen mit dem gleichem Erreger mit ≥ 102 KBE / ml Urin
(mindest. 1) • Urinkultur mit ≤ 105 KBE / ml Uropathogene unter entsprechender antimikrobieller Therapie
• ärztliche Diagnose
• Arzt beginnt entsprechende antimikrobielle Therapie
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
ODER
1. Erreger:
Urinkultur von ≥ 105 KBE / ml Urin bei ≤ 2 Keimarten
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
D2 - asympt. Bakteriurie
1. Katheter:
in den letzten 7 Tagen vor Entnahme der ersten und zweiten positiven Urinkultur kein Blasenkatheter
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
beide Urinkulturen mit ≥ 105 KBE / ml
5. Erreger II:
Nachweis des gleichen Mikroorganismus in beiden Urinkulturen
6. Erreger III:
Nachweis von ≤ 2 Keimarten in beiden Urinkulturen
ODER
1. Katheter:
Blasenkatheter innerhalb von 7 Tagen vor der Urinkultur
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
Nachweis von ≥ 105 KBE / ml Urin
5. Erreger II:
Nachweis von ≤ 2 Keimarten
Slide 22
Kasuistik 1
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
akuter Asthma Anfall
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat.
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
Kasuistik 2
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
Kasuistik 3
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
Kasuistik 4
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
^
C1a
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Pneumonie
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
Kasuistik 5
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Aspirationspneumonie
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
Kasuistik 6
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
B1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
durch Labor bestätigte Sepsis
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
Kasuistik 7
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
keine Pneumonie nach neuer Definition
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
Kasuistik 8
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
A2
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
postoperativer tiefer Wundinfekt
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
Kasuistik 9
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
A1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
postoperativer oberflächlicher Wundinfekt
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
D2
A1 - oberflächl. Wundinfektion
1. Zeitbezug:
Infektion an der Inzisionsstelle innerhalb von 30 Tagen nach der
Operation, die nur Haut oder subkutanes Gewebe mit einbezieht
• eitrige Sekretion aus der oberflächlichen Inzision
• kultureller Nachweis von Erregern aus einem aseptisch entnommenen
Wundsekret oder Gewebe von der oberflächlichen Inzision
2. Klinik:
• ein Entzündungszeichen: Schmerz, Berührungsempfindlichkeit,
(mindest. 1)
lokalisierte Schwellung, Rötung oder Überwärmung und Chirurg öffnet
die oberflächliche Inzision bewusst.
• Diagnose des behandelnden Arztes
A2 - tiefe Wundinfektion
1. Zeitbezug:
Infektion innerhalb von 30 Tagen nach der Operation (innerhalb von 1 Jahr,
wenn ein Implantat in situ belassen wurde)
2. Ort I:
Infektion scheint mit der Operation in Verbindung zu stehen
3. Ort II:
Infektion erfasst Faszienschicht und Muskelgewebe
• eitrige Sekretion aus der Tiefe der Inzision, aber nicht aus dem operierten
Organ bzw. Körperhöhle (sonst A3)
• Öffnung spontan oder durch Chirurgen bei Fieber (> 38°C) oder lokalisiertem Schmerz oder Berührungsempfindlichkeit
4. Klinik:
• Abszess oder sonstige Infektionszeichen die tieferen Schichten
(mindest. 1)
betreffend, sind bei der klinischen Untersuchung, während der erneuten
Operation, bei der histopathologischen Untersuchung oder bei radiologischen Untersuchungen ersichtlich
• Diagnose des behandelnden Arztes
B1 - von Labor bestätigte Sepsis
kultureller Nachweis von pathogenen Erregern im Blut, welche nicht mit
1. Erreger:
(mindest. 1) Infektionen an anderer Stelle assoziiert sind
ODER
• Fieber (> 38°C)
1. Klinik:
• Schüttelfrost
(mindest. 1)
• Hypotonie
• Hautkeim aus 2 Blutkulturen von verschiedenen Zeitpunkten
• Hautkeim in mindestens 1 Blutkultur bei einem Patienten mit Gefäß2. Erreger:
katheter und Arzt beginnt eine entsprechende antimikrobielle Therapie
(mindest. 1)
• positiver Antigen Bluttest und kein Zusammenhang mit einer anderen
Infektion
B2 - klinisch primäre Sepsis
1. Erreger:
keine Blutkultur durchgeführt oder keine Mikroorganismen / Antigene im
Blut nachgewiesen
2. Ursache:
keine offensichtliche Infektion an anderer Stelle
3. Therapie:
Arzt leitet Therapie wegen Sepsis ein
• Fieber (> 38°C) ohne andere Ursache
4. Klinik:
• Hypotonie (systolischer Druck ≤ 90 mmHg) ohne andere Ursache
(mindest. 1)
• Oligurie (< 20 ml / h) ohne andere Ursache
J1 - Bronchitis / Tracheitis
1. Ursache:
keine klinischen oder röntgenologischen Zeichen einer Pneumonie
• Fieber (> 38°C) ohne andere Ursache
• Husten ohne andere Ursache
2. Klinik:
• neue oder erhöhte Sputumproduktion ohne andere Ursache
(mindest. 2)
• trockene Rasselgeräusche ohne andere Ursache
• Giemen ohne andere Ursache
• Anzucht eines Erregers aus dem Trachealsekret oder BAL
3. Erreger:
(mindest. 1) • positiver Antigentest in den Atemwegssekreten
C1a - Pneumonie (Klinik)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
4. Klinik III:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
C1b - Pneumonie (Erreger)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• positive Blutkultur (nicht assoziiert zu anderer Infektion)
• kultureller Nachweis eines Erregers aus Pleuraflüssigkeit
• kultureller Nachweis eines ätiologisch in Frage kommenden Erregers aus Trachealsekret, bronchoalveolärer Lavage (BAL) oder geschützte Bürste
4. Erreger:
• intrazellulärer Bakteriennachweis in ≥ 5% der bei BAL gewonnenen Zellen
(mindest. 1) • Histopathologische Untersuchung zeigt kulturellen Nachweis von Erregern im Lungengewebe oder
Nachweis invasiver Pilzhyphen oder Pseudohyphen im Lungengewebe oder Abszesse oder Verdichtungen mit Annsammlung zahlreicher polymorphkerniger Neutrophilen in Bronchiolen und
Alveolen
C1c - Pneumonie (atypisch)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• kultureller Nachweis eines Virus oder von Chlamydien in Atemwegssekreten
• Nachweis von viralem Antigen oder Antikörpern in Atemwegssekreten (z.B. PCR, ELISA)
• 4-facher Titeranstieg (IgG) für einen Erreger in wiederholten Serumproben
• positive PCR für Chlamydien oder Mycoplasmen
4. atypisch:
• positiver Mikro-Immunofluoreszenztest für Chlamydien
(mindest. 1) • kultureller Nachweis oder Mikro-Immunofluoreszenztest für Legionellen aus Atemwegssekret oder
Gewebe
• Nachweis von Legionella pneumophila SG 1 Antigen im Urin
• 4-facher Anstieg des L. pneumophila Antikörpertiters auf 1:128 in wiederholten Serumproben
D1 - symptomatische HWI
• Harnstreifen positiv für Leukozytenesterase und / oder Nitrat
• Pyurie (≥ 10 Leukozyten / ml oder ≥ 3 Leukozyten / Gesichtsfeld) im nicht-zentrifugierten Urin
• Nachweis von Mikroorganismen in der Gram-Färbung im nicht zentrifugierten Urin
1. Erreger:
• 2 Urinkulturen mit dem gleichem Erreger mit ≥ 102 KBE / ml Urin
(mindest. 1) • Urinkultur mit ≤ 105 KBE / ml Uropathogene unter entsprechender antimikrobieller Therapie
• ärztliche Diagnose
• Arzt beginnt entsprechende antimikrobielle Therapie
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
ODER
1. Erreger:
Urinkultur von ≥ 105 KBE / ml Urin bei ≤ 2 Keimarten
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
D2 - asympt. Bakteriurie
1. Katheter:
in den letzten 7 Tagen vor Entnahme der ersten und zweiten positiven Urinkultur kein Blasenkatheter
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
beide Urinkulturen mit ≥ 105 KBE / ml
5. Erreger II:
Nachweis des gleichen Mikroorganismus in beiden Urinkulturen
6. Erreger III:
Nachweis von ≤ 2 Keimarten in beiden Urinkulturen
ODER
1. Katheter:
Blasenkatheter innerhalb von 7 Tagen vor der Urinkultur
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
Nachweis von ≥ 105 KBE / ml Urin
5. Erreger II:
Nachweis von ≤ 2 Keimarten
Slide 23
Kasuistik 1
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
akuter Asthma Anfall
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat.
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
Kasuistik 2
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
Kasuistik 3
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
Kasuistik 4
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
^
C1a
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Pneumonie
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
Kasuistik 5
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Aspirationspneumonie
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
Kasuistik 6
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
B1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
durch Labor bestätigte Sepsis
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
Kasuistik 7
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
keine Pneumonie nach neuer Definition
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
Kasuistik 8
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
A2
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
postoperativer tiefer Wundinfekt
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
Kasuistik 9
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
A1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
postoperativer oberflächlicher Wundinfekt
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
D2
A1 - oberflächl. Wundinfektion
1. Zeitbezug:
Infektion an der Inzisionsstelle innerhalb von 30 Tagen nach der
Operation, die nur Haut oder subkutanes Gewebe mit einbezieht
• eitrige Sekretion aus der oberflächlichen Inzision
• kultureller Nachweis von Erregern aus einem aseptisch entnommenen
Wundsekret oder Gewebe von der oberflächlichen Inzision
2. Klinik:
• ein Entzündungszeichen: Schmerz, Berührungsempfindlichkeit,
(mindest. 1)
lokalisierte Schwellung, Rötung oder Überwärmung und Chirurg öffnet
die oberflächliche Inzision bewusst.
• Diagnose des behandelnden Arztes
A2 - tiefe Wundinfektion
1. Zeitbezug:
Infektion innerhalb von 30 Tagen nach der Operation (innerhalb von 1 Jahr,
wenn ein Implantat in situ belassen wurde)
2. Ort I:
Infektion scheint mit der Operation in Verbindung zu stehen
3. Ort II:
Infektion erfasst Faszienschicht und Muskelgewebe
• eitrige Sekretion aus der Tiefe der Inzision, aber nicht aus dem operierten
Organ bzw. Körperhöhle (sonst A3)
• Öffnung spontan oder durch Chirurgen bei Fieber (> 38°C) oder lokalisiertem Schmerz oder Berührungsempfindlichkeit
4. Klinik:
• Abszess oder sonstige Infektionszeichen die tieferen Schichten
(mindest. 1)
betreffend, sind bei der klinischen Untersuchung, während der erneuten
Operation, bei der histopathologischen Untersuchung oder bei radiologischen Untersuchungen ersichtlich
• Diagnose des behandelnden Arztes
B1 - von Labor bestätigte Sepsis
kultureller Nachweis von pathogenen Erregern im Blut, welche nicht mit
1. Erreger:
(mindest. 1) Infektionen an anderer Stelle assoziiert sind
ODER
• Fieber (> 38°C)
1. Klinik:
• Schüttelfrost
(mindest. 1)
• Hypotonie
• Hautkeim aus 2 Blutkulturen von verschiedenen Zeitpunkten
• Hautkeim in mindestens 1 Blutkultur bei einem Patienten mit Gefäß2. Erreger:
katheter und Arzt beginnt eine entsprechende antimikrobielle Therapie
(mindest. 1)
• positiver Antigen Bluttest und kein Zusammenhang mit einer anderen
Infektion
B2 - klinisch primäre Sepsis
1. Erreger:
keine Blutkultur durchgeführt oder keine Mikroorganismen / Antigene im
Blut nachgewiesen
2. Ursache:
keine offensichtliche Infektion an anderer Stelle
3. Therapie:
Arzt leitet Therapie wegen Sepsis ein
• Fieber (> 38°C) ohne andere Ursache
4. Klinik:
• Hypotonie (systolischer Druck ≤ 90 mmHg) ohne andere Ursache
(mindest. 1)
• Oligurie (< 20 ml / h) ohne andere Ursache
J1 - Bronchitis / Tracheitis
1. Ursache:
keine klinischen oder röntgenologischen Zeichen einer Pneumonie
• Fieber (> 38°C) ohne andere Ursache
• Husten ohne andere Ursache
2. Klinik:
• neue oder erhöhte Sputumproduktion ohne andere Ursache
(mindest. 2)
• trockene Rasselgeräusche ohne andere Ursache
• Giemen ohne andere Ursache
• Anzucht eines Erregers aus dem Trachealsekret oder BAL
3. Erreger:
(mindest. 1) • positiver Antigentest in den Atemwegssekreten
C1a - Pneumonie (Klinik)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
4. Klinik III:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
C1b - Pneumonie (Erreger)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• positive Blutkultur (nicht assoziiert zu anderer Infektion)
• kultureller Nachweis eines Erregers aus Pleuraflüssigkeit
• kultureller Nachweis eines ätiologisch in Frage kommenden Erregers aus Trachealsekret, bronchoalveolärer Lavage (BAL) oder geschützte Bürste
4. Erreger:
• intrazellulärer Bakteriennachweis in ≥ 5% der bei BAL gewonnenen Zellen
(mindest. 1) • Histopathologische Untersuchung zeigt kulturellen Nachweis von Erregern im Lungengewebe oder
Nachweis invasiver Pilzhyphen oder Pseudohyphen im Lungengewebe oder Abszesse oder Verdichtungen mit Annsammlung zahlreicher polymorphkerniger Neutrophilen in Bronchiolen und
Alveolen
C1c - Pneumonie (atypisch)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• kultureller Nachweis eines Virus oder von Chlamydien in Atemwegssekreten
• Nachweis von viralem Antigen oder Antikörpern in Atemwegssekreten (z.B. PCR, ELISA)
• 4-facher Titeranstieg (IgG) für einen Erreger in wiederholten Serumproben
• positive PCR für Chlamydien oder Mycoplasmen
4. atypisch:
• positiver Mikro-Immunofluoreszenztest für Chlamydien
(mindest. 1) • kultureller Nachweis oder Mikro-Immunofluoreszenztest für Legionellen aus Atemwegssekret oder
Gewebe
• Nachweis von Legionella pneumophila SG 1 Antigen im Urin
• 4-facher Anstieg des L. pneumophila Antikörpertiters auf 1:128 in wiederholten Serumproben
D1 - symptomatische HWI
• Harnstreifen positiv für Leukozytenesterase und / oder Nitrat
• Pyurie (≥ 10 Leukozyten / ml oder ≥ 3 Leukozyten / Gesichtsfeld) im nicht-zentrifugierten Urin
• Nachweis von Mikroorganismen in der Gram-Färbung im nicht zentrifugierten Urin
1. Erreger:
• 2 Urinkulturen mit dem gleichem Erreger mit ≥ 102 KBE / ml Urin
(mindest. 1) • Urinkultur mit ≤ 105 KBE / ml Uropathogene unter entsprechender antimikrobieller Therapie
• ärztliche Diagnose
• Arzt beginnt entsprechende antimikrobielle Therapie
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
ODER
1. Erreger:
Urinkultur von ≥ 105 KBE / ml Urin bei ≤ 2 Keimarten
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
D2 - asympt. Bakteriurie
1. Katheter:
in den letzten 7 Tagen vor Entnahme der ersten und zweiten positiven Urinkultur kein Blasenkatheter
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
beide Urinkulturen mit ≥ 105 KBE / ml
5. Erreger II:
Nachweis des gleichen Mikroorganismus in beiden Urinkulturen
6. Erreger III:
Nachweis von ≤ 2 Keimarten in beiden Urinkulturen
ODER
1. Katheter:
Blasenkatheter innerhalb von 7 Tagen vor der Urinkultur
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
Nachweis von ≥ 105 KBE / ml Urin
5. Erreger II:
Nachweis von ≤ 2 Keimarten
Slide 24
Kasuistik 1
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
akuter Asthma Anfall
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat.
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
Kasuistik 2
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
Kasuistik 3
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
Kasuistik 4
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
^
C1a
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Pneumonie
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
Kasuistik 5
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Aspirationspneumonie
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
Kasuistik 6
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
B1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
durch Labor bestätigte Sepsis
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
Kasuistik 7
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
keine Pneumonie nach neuer Definition
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
Kasuistik 8
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
A2
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
postoperativer tiefer Wundinfekt
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
Kasuistik 9
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
A1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
postoperativer oberflächlicher Wundinfekt
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
D2
A1 - oberflächl. Wundinfektion
1. Zeitbezug:
Infektion an der Inzisionsstelle innerhalb von 30 Tagen nach der
Operation, die nur Haut oder subkutanes Gewebe mit einbezieht
• eitrige Sekretion aus der oberflächlichen Inzision
• kultureller Nachweis von Erregern aus einem aseptisch entnommenen
Wundsekret oder Gewebe von der oberflächlichen Inzision
2. Klinik:
• ein Entzündungszeichen: Schmerz, Berührungsempfindlichkeit,
(mindest. 1)
lokalisierte Schwellung, Rötung oder Überwärmung und Chirurg öffnet
die oberflächliche Inzision bewusst.
• Diagnose des behandelnden Arztes
A2 - tiefe Wundinfektion
1. Zeitbezug:
Infektion innerhalb von 30 Tagen nach der Operation (innerhalb von 1 Jahr,
wenn ein Implantat in situ belassen wurde)
2. Ort I:
Infektion scheint mit der Operation in Verbindung zu stehen
3. Ort II:
Infektion erfasst Faszienschicht und Muskelgewebe
• eitrige Sekretion aus der Tiefe der Inzision, aber nicht aus dem operierten
Organ bzw. Körperhöhle (sonst A3)
• Öffnung spontan oder durch Chirurgen bei Fieber (> 38°C) oder lokalisiertem Schmerz oder Berührungsempfindlichkeit
4. Klinik:
• Abszess oder sonstige Infektionszeichen die tieferen Schichten
(mindest. 1)
betreffend, sind bei der klinischen Untersuchung, während der erneuten
Operation, bei der histopathologischen Untersuchung oder bei radiologischen Untersuchungen ersichtlich
• Diagnose des behandelnden Arztes
B1 - von Labor bestätigte Sepsis
kultureller Nachweis von pathogenen Erregern im Blut, welche nicht mit
1. Erreger:
(mindest. 1) Infektionen an anderer Stelle assoziiert sind
ODER
• Fieber (> 38°C)
1. Klinik:
• Schüttelfrost
(mindest. 1)
• Hypotonie
• Hautkeim aus 2 Blutkulturen von verschiedenen Zeitpunkten
• Hautkeim in mindestens 1 Blutkultur bei einem Patienten mit Gefäß2. Erreger:
katheter und Arzt beginnt eine entsprechende antimikrobielle Therapie
(mindest. 1)
• positiver Antigen Bluttest und kein Zusammenhang mit einer anderen
Infektion
B2 - klinisch primäre Sepsis
1. Erreger:
keine Blutkultur durchgeführt oder keine Mikroorganismen / Antigene im
Blut nachgewiesen
2. Ursache:
keine offensichtliche Infektion an anderer Stelle
3. Therapie:
Arzt leitet Therapie wegen Sepsis ein
• Fieber (> 38°C) ohne andere Ursache
4. Klinik:
• Hypotonie (systolischer Druck ≤ 90 mmHg) ohne andere Ursache
(mindest. 1)
• Oligurie (< 20 ml / h) ohne andere Ursache
J1 - Bronchitis / Tracheitis
1. Ursache:
keine klinischen oder röntgenologischen Zeichen einer Pneumonie
• Fieber (> 38°C) ohne andere Ursache
• Husten ohne andere Ursache
2. Klinik:
• neue oder erhöhte Sputumproduktion ohne andere Ursache
(mindest. 2)
• trockene Rasselgeräusche ohne andere Ursache
• Giemen ohne andere Ursache
• Anzucht eines Erregers aus dem Trachealsekret oder BAL
3. Erreger:
(mindest. 1) • positiver Antigentest in den Atemwegssekreten
C1a - Pneumonie (Klinik)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
4. Klinik III:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
C1b - Pneumonie (Erreger)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• positive Blutkultur (nicht assoziiert zu anderer Infektion)
• kultureller Nachweis eines Erregers aus Pleuraflüssigkeit
• kultureller Nachweis eines ätiologisch in Frage kommenden Erregers aus Trachealsekret, bronchoalveolärer Lavage (BAL) oder geschützte Bürste
4. Erreger:
• intrazellulärer Bakteriennachweis in ≥ 5% der bei BAL gewonnenen Zellen
(mindest. 1) • Histopathologische Untersuchung zeigt kulturellen Nachweis von Erregern im Lungengewebe oder
Nachweis invasiver Pilzhyphen oder Pseudohyphen im Lungengewebe oder Abszesse oder Verdichtungen mit Annsammlung zahlreicher polymorphkerniger Neutrophilen in Bronchiolen und
Alveolen
C1c - Pneumonie (atypisch)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• kultureller Nachweis eines Virus oder von Chlamydien in Atemwegssekreten
• Nachweis von viralem Antigen oder Antikörpern in Atemwegssekreten (z.B. PCR, ELISA)
• 4-facher Titeranstieg (IgG) für einen Erreger in wiederholten Serumproben
• positive PCR für Chlamydien oder Mycoplasmen
4. atypisch:
• positiver Mikro-Immunofluoreszenztest für Chlamydien
(mindest. 1) • kultureller Nachweis oder Mikro-Immunofluoreszenztest für Legionellen aus Atemwegssekret oder
Gewebe
• Nachweis von Legionella pneumophila SG 1 Antigen im Urin
• 4-facher Anstieg des L. pneumophila Antikörpertiters auf 1:128 in wiederholten Serumproben
D1 - symptomatische HWI
• Harnstreifen positiv für Leukozytenesterase und / oder Nitrat
• Pyurie (≥ 10 Leukozyten / ml oder ≥ 3 Leukozyten / Gesichtsfeld) im nicht-zentrifugierten Urin
• Nachweis von Mikroorganismen in der Gram-Färbung im nicht zentrifugierten Urin
1. Erreger:
• 2 Urinkulturen mit dem gleichem Erreger mit ≥ 102 KBE / ml Urin
(mindest. 1) • Urinkultur mit ≤ 105 KBE / ml Uropathogene unter entsprechender antimikrobieller Therapie
• ärztliche Diagnose
• Arzt beginnt entsprechende antimikrobielle Therapie
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
ODER
1. Erreger:
Urinkultur von ≥ 105 KBE / ml Urin bei ≤ 2 Keimarten
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
D2 - asympt. Bakteriurie
1. Katheter:
in den letzten 7 Tagen vor Entnahme der ersten und zweiten positiven Urinkultur kein Blasenkatheter
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
beide Urinkulturen mit ≥ 105 KBE / ml
5. Erreger II:
Nachweis des gleichen Mikroorganismus in beiden Urinkulturen
6. Erreger III:
Nachweis von ≤ 2 Keimarten in beiden Urinkulturen
ODER
1. Katheter:
Blasenkatheter innerhalb von 7 Tagen vor der Urinkultur
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
Nachweis von ≥ 105 KBE / ml Urin
5. Erreger II:
Nachweis von ≤ 2 Keimarten
Slide 25
Kasuistik 1
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
akuter Asthma Anfall
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat.
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
Kasuistik 2
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
Kasuistik 3
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
Kasuistik 4
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
^
C1a
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Pneumonie
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
Kasuistik 5
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Aspirationspneumonie
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
Kasuistik 6
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
B1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
durch Labor bestätigte Sepsis
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
Kasuistik 7
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
keine Pneumonie nach neuer Definition
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
Kasuistik 8
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
A2
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
postoperativer tiefer Wundinfekt
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
Kasuistik 9
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
A1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
postoperativer oberflächlicher Wundinfekt
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
D2
A1 - oberflächl. Wundinfektion
1. Zeitbezug:
Infektion an der Inzisionsstelle innerhalb von 30 Tagen nach der
Operation, die nur Haut oder subkutanes Gewebe mit einbezieht
• eitrige Sekretion aus der oberflächlichen Inzision
• kultureller Nachweis von Erregern aus einem aseptisch entnommenen
Wundsekret oder Gewebe von der oberflächlichen Inzision
2. Klinik:
• ein Entzündungszeichen: Schmerz, Berührungsempfindlichkeit,
(mindest. 1)
lokalisierte Schwellung, Rötung oder Überwärmung und Chirurg öffnet
die oberflächliche Inzision bewusst.
• Diagnose des behandelnden Arztes
A2 - tiefe Wundinfektion
1. Zeitbezug:
Infektion innerhalb von 30 Tagen nach der Operation (innerhalb von 1 Jahr,
wenn ein Implantat in situ belassen wurde)
2. Ort I:
Infektion scheint mit der Operation in Verbindung zu stehen
3. Ort II:
Infektion erfasst Faszienschicht und Muskelgewebe
• eitrige Sekretion aus der Tiefe der Inzision, aber nicht aus dem operierten
Organ bzw. Körperhöhle (sonst A3)
• Öffnung spontan oder durch Chirurgen bei Fieber (> 38°C) oder lokalisiertem Schmerz oder Berührungsempfindlichkeit
4. Klinik:
• Abszess oder sonstige Infektionszeichen die tieferen Schichten
(mindest. 1)
betreffend, sind bei der klinischen Untersuchung, während der erneuten
Operation, bei der histopathologischen Untersuchung oder bei radiologischen Untersuchungen ersichtlich
• Diagnose des behandelnden Arztes
B1 - von Labor bestätigte Sepsis
kultureller Nachweis von pathogenen Erregern im Blut, welche nicht mit
1. Erreger:
(mindest. 1) Infektionen an anderer Stelle assoziiert sind
ODER
• Fieber (> 38°C)
1. Klinik:
• Schüttelfrost
(mindest. 1)
• Hypotonie
• Hautkeim aus 2 Blutkulturen von verschiedenen Zeitpunkten
• Hautkeim in mindestens 1 Blutkultur bei einem Patienten mit Gefäß2. Erreger:
katheter und Arzt beginnt eine entsprechende antimikrobielle Therapie
(mindest. 1)
• positiver Antigen Bluttest und kein Zusammenhang mit einer anderen
Infektion
B2 - klinisch primäre Sepsis
1. Erreger:
keine Blutkultur durchgeführt oder keine Mikroorganismen / Antigene im
Blut nachgewiesen
2. Ursache:
keine offensichtliche Infektion an anderer Stelle
3. Therapie:
Arzt leitet Therapie wegen Sepsis ein
• Fieber (> 38°C) ohne andere Ursache
4. Klinik:
• Hypotonie (systolischer Druck ≤ 90 mmHg) ohne andere Ursache
(mindest. 1)
• Oligurie (< 20 ml / h) ohne andere Ursache
J1 - Bronchitis / Tracheitis
1. Ursache:
keine klinischen oder röntgenologischen Zeichen einer Pneumonie
• Fieber (> 38°C) ohne andere Ursache
• Husten ohne andere Ursache
2. Klinik:
• neue oder erhöhte Sputumproduktion ohne andere Ursache
(mindest. 2)
• trockene Rasselgeräusche ohne andere Ursache
• Giemen ohne andere Ursache
• Anzucht eines Erregers aus dem Trachealsekret oder BAL
3. Erreger:
(mindest. 1) • positiver Antigentest in den Atemwegssekreten
C1a - Pneumonie (Klinik)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
4. Klinik III:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
C1b - Pneumonie (Erreger)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• positive Blutkultur (nicht assoziiert zu anderer Infektion)
• kultureller Nachweis eines Erregers aus Pleuraflüssigkeit
• kultureller Nachweis eines ätiologisch in Frage kommenden Erregers aus Trachealsekret, bronchoalveolärer Lavage (BAL) oder geschützte Bürste
4. Erreger:
• intrazellulärer Bakteriennachweis in ≥ 5% der bei BAL gewonnenen Zellen
(mindest. 1) • Histopathologische Untersuchung zeigt kulturellen Nachweis von Erregern im Lungengewebe oder
Nachweis invasiver Pilzhyphen oder Pseudohyphen im Lungengewebe oder Abszesse oder Verdichtungen mit Annsammlung zahlreicher polymorphkerniger Neutrophilen in Bronchiolen und
Alveolen
C1c - Pneumonie (atypisch)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• kultureller Nachweis eines Virus oder von Chlamydien in Atemwegssekreten
• Nachweis von viralem Antigen oder Antikörpern in Atemwegssekreten (z.B. PCR, ELISA)
• 4-facher Titeranstieg (IgG) für einen Erreger in wiederholten Serumproben
• positive PCR für Chlamydien oder Mycoplasmen
4. atypisch:
• positiver Mikro-Immunofluoreszenztest für Chlamydien
(mindest. 1) • kultureller Nachweis oder Mikro-Immunofluoreszenztest für Legionellen aus Atemwegssekret oder
Gewebe
• Nachweis von Legionella pneumophila SG 1 Antigen im Urin
• 4-facher Anstieg des L. pneumophila Antikörpertiters auf 1:128 in wiederholten Serumproben
D1 - symptomatische HWI
• Harnstreifen positiv für Leukozytenesterase und / oder Nitrat
• Pyurie (≥ 10 Leukozyten / ml oder ≥ 3 Leukozyten / Gesichtsfeld) im nicht-zentrifugierten Urin
• Nachweis von Mikroorganismen in der Gram-Färbung im nicht zentrifugierten Urin
1. Erreger:
• 2 Urinkulturen mit dem gleichem Erreger mit ≥ 102 KBE / ml Urin
(mindest. 1) • Urinkultur mit ≤ 105 KBE / ml Uropathogene unter entsprechender antimikrobieller Therapie
• ärztliche Diagnose
• Arzt beginnt entsprechende antimikrobielle Therapie
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
ODER
1. Erreger:
Urinkultur von ≥ 105 KBE / ml Urin bei ≤ 2 Keimarten
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
D2 - asympt. Bakteriurie
1. Katheter:
in den letzten 7 Tagen vor Entnahme der ersten und zweiten positiven Urinkultur kein Blasenkatheter
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
beide Urinkulturen mit ≥ 105 KBE / ml
5. Erreger II:
Nachweis des gleichen Mikroorganismus in beiden Urinkulturen
6. Erreger III:
Nachweis von ≤ 2 Keimarten in beiden Urinkulturen
ODER
1. Katheter:
Blasenkatheter innerhalb von 7 Tagen vor der Urinkultur
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
Nachweis von ≥ 105 KBE / ml Urin
5. Erreger II:
Nachweis von ≤ 2 Keimarten
Slide 26
Kasuistik 1
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
akuter Asthma Anfall
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat.
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
Kasuistik 2
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
Kasuistik 3
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
Kasuistik 4
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
^
C1a
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Pneumonie
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
Kasuistik 5
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Aspirationspneumonie
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
Kasuistik 6
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
B1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
durch Labor bestätigte Sepsis
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
Kasuistik 7
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
keine Pneumonie nach neuer Definition
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
Kasuistik 8
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
A2
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
postoperativer tiefer Wundinfekt
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
Kasuistik 9
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
A1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
postoperativer oberflächlicher Wundinfekt
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
D2
A1 - oberflächl. Wundinfektion
1. Zeitbezug:
Infektion an der Inzisionsstelle innerhalb von 30 Tagen nach der
Operation, die nur Haut oder subkutanes Gewebe mit einbezieht
• eitrige Sekretion aus der oberflächlichen Inzision
• kultureller Nachweis von Erregern aus einem aseptisch entnommenen
Wundsekret oder Gewebe von der oberflächlichen Inzision
2. Klinik:
• ein Entzündungszeichen: Schmerz, Berührungsempfindlichkeit,
(mindest. 1)
lokalisierte Schwellung, Rötung oder Überwärmung und Chirurg öffnet
die oberflächliche Inzision bewusst.
• Diagnose des behandelnden Arztes
A2 - tiefe Wundinfektion
1. Zeitbezug:
Infektion innerhalb von 30 Tagen nach der Operation (innerhalb von 1 Jahr,
wenn ein Implantat in situ belassen wurde)
2. Ort I:
Infektion scheint mit der Operation in Verbindung zu stehen
3. Ort II:
Infektion erfasst Faszienschicht und Muskelgewebe
• eitrige Sekretion aus der Tiefe der Inzision, aber nicht aus dem operierten
Organ bzw. Körperhöhle (sonst A3)
• Öffnung spontan oder durch Chirurgen bei Fieber (> 38°C) oder lokalisiertem Schmerz oder Berührungsempfindlichkeit
4. Klinik:
• Abszess oder sonstige Infektionszeichen die tieferen Schichten
(mindest. 1)
betreffend, sind bei der klinischen Untersuchung, während der erneuten
Operation, bei der histopathologischen Untersuchung oder bei radiologischen Untersuchungen ersichtlich
• Diagnose des behandelnden Arztes
B1 - von Labor bestätigte Sepsis
kultureller Nachweis von pathogenen Erregern im Blut, welche nicht mit
1. Erreger:
(mindest. 1) Infektionen an anderer Stelle assoziiert sind
ODER
• Fieber (> 38°C)
1. Klinik:
• Schüttelfrost
(mindest. 1)
• Hypotonie
• Hautkeim aus 2 Blutkulturen von verschiedenen Zeitpunkten
• Hautkeim in mindestens 1 Blutkultur bei einem Patienten mit Gefäß2. Erreger:
katheter und Arzt beginnt eine entsprechende antimikrobielle Therapie
(mindest. 1)
• positiver Antigen Bluttest und kein Zusammenhang mit einer anderen
Infektion
B2 - klinisch primäre Sepsis
1. Erreger:
keine Blutkultur durchgeführt oder keine Mikroorganismen / Antigene im
Blut nachgewiesen
2. Ursache:
keine offensichtliche Infektion an anderer Stelle
3. Therapie:
Arzt leitet Therapie wegen Sepsis ein
• Fieber (> 38°C) ohne andere Ursache
4. Klinik:
• Hypotonie (systolischer Druck ≤ 90 mmHg) ohne andere Ursache
(mindest. 1)
• Oligurie (< 20 ml / h) ohne andere Ursache
J1 - Bronchitis / Tracheitis
1. Ursache:
keine klinischen oder röntgenologischen Zeichen einer Pneumonie
• Fieber (> 38°C) ohne andere Ursache
• Husten ohne andere Ursache
2. Klinik:
• neue oder erhöhte Sputumproduktion ohne andere Ursache
(mindest. 2)
• trockene Rasselgeräusche ohne andere Ursache
• Giemen ohne andere Ursache
• Anzucht eines Erregers aus dem Trachealsekret oder BAL
3. Erreger:
(mindest. 1) • positiver Antigentest in den Atemwegssekreten
C1a - Pneumonie (Klinik)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
4. Klinik III:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
C1b - Pneumonie (Erreger)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• positive Blutkultur (nicht assoziiert zu anderer Infektion)
• kultureller Nachweis eines Erregers aus Pleuraflüssigkeit
• kultureller Nachweis eines ätiologisch in Frage kommenden Erregers aus Trachealsekret, bronchoalveolärer Lavage (BAL) oder geschützte Bürste
4. Erreger:
• intrazellulärer Bakteriennachweis in ≥ 5% der bei BAL gewonnenen Zellen
(mindest. 1) • Histopathologische Untersuchung zeigt kulturellen Nachweis von Erregern im Lungengewebe oder
Nachweis invasiver Pilzhyphen oder Pseudohyphen im Lungengewebe oder Abszesse oder Verdichtungen mit Annsammlung zahlreicher polymorphkerniger Neutrophilen in Bronchiolen und
Alveolen
C1c - Pneumonie (atypisch)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• kultureller Nachweis eines Virus oder von Chlamydien in Atemwegssekreten
• Nachweis von viralem Antigen oder Antikörpern in Atemwegssekreten (z.B. PCR, ELISA)
• 4-facher Titeranstieg (IgG) für einen Erreger in wiederholten Serumproben
• positive PCR für Chlamydien oder Mycoplasmen
4. atypisch:
• positiver Mikro-Immunofluoreszenztest für Chlamydien
(mindest. 1) • kultureller Nachweis oder Mikro-Immunofluoreszenztest für Legionellen aus Atemwegssekret oder
Gewebe
• Nachweis von Legionella pneumophila SG 1 Antigen im Urin
• 4-facher Anstieg des L. pneumophila Antikörpertiters auf 1:128 in wiederholten Serumproben
D1 - symptomatische HWI
• Harnstreifen positiv für Leukozytenesterase und / oder Nitrat
• Pyurie (≥ 10 Leukozyten / ml oder ≥ 3 Leukozyten / Gesichtsfeld) im nicht-zentrifugierten Urin
• Nachweis von Mikroorganismen in der Gram-Färbung im nicht zentrifugierten Urin
1. Erreger:
• 2 Urinkulturen mit dem gleichem Erreger mit ≥ 102 KBE / ml Urin
(mindest. 1) • Urinkultur mit ≤ 105 KBE / ml Uropathogene unter entsprechender antimikrobieller Therapie
• ärztliche Diagnose
• Arzt beginnt entsprechende antimikrobielle Therapie
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
ODER
1. Erreger:
Urinkultur von ≥ 105 KBE / ml Urin bei ≤ 2 Keimarten
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
D2 - asympt. Bakteriurie
1. Katheter:
in den letzten 7 Tagen vor Entnahme der ersten und zweiten positiven Urinkultur kein Blasenkatheter
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
beide Urinkulturen mit ≥ 105 KBE / ml
5. Erreger II:
Nachweis des gleichen Mikroorganismus in beiden Urinkulturen
6. Erreger III:
Nachweis von ≤ 2 Keimarten in beiden Urinkulturen
ODER
1. Katheter:
Blasenkatheter innerhalb von 7 Tagen vor der Urinkultur
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
Nachweis von ≥ 105 KBE / ml Urin
5. Erreger II:
Nachweis von ≤ 2 Keimarten
Slide 27
Kasuistik 1
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
akuter Asthma Anfall
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat.
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
Kasuistik 2
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
Kasuistik 3
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
Kasuistik 4
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
^
C1a
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Pneumonie
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
Kasuistik 5
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Aspirationspneumonie
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
Kasuistik 6
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
B1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
durch Labor bestätigte Sepsis
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
Kasuistik 7
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
keine Pneumonie nach neuer Definition
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
Kasuistik 8
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
A2
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
postoperativer tiefer Wundinfekt
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
Kasuistik 9
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
A1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
postoperativer oberflächlicher Wundinfekt
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
D2
A1 - oberflächl. Wundinfektion
1. Zeitbezug:
Infektion an der Inzisionsstelle innerhalb von 30 Tagen nach der
Operation, die nur Haut oder subkutanes Gewebe mit einbezieht
• eitrige Sekretion aus der oberflächlichen Inzision
• kultureller Nachweis von Erregern aus einem aseptisch entnommenen
Wundsekret oder Gewebe von der oberflächlichen Inzision
2. Klinik:
• ein Entzündungszeichen: Schmerz, Berührungsempfindlichkeit,
(mindest. 1)
lokalisierte Schwellung, Rötung oder Überwärmung und Chirurg öffnet
die oberflächliche Inzision bewusst.
• Diagnose des behandelnden Arztes
A2 - tiefe Wundinfektion
1. Zeitbezug:
Infektion innerhalb von 30 Tagen nach der Operation (innerhalb von 1 Jahr,
wenn ein Implantat in situ belassen wurde)
2. Ort I:
Infektion scheint mit der Operation in Verbindung zu stehen
3. Ort II:
Infektion erfasst Faszienschicht und Muskelgewebe
• eitrige Sekretion aus der Tiefe der Inzision, aber nicht aus dem operierten
Organ bzw. Körperhöhle (sonst A3)
• Öffnung spontan oder durch Chirurgen bei Fieber (> 38°C) oder lokalisiertem Schmerz oder Berührungsempfindlichkeit
4. Klinik:
• Abszess oder sonstige Infektionszeichen die tieferen Schichten
(mindest. 1)
betreffend, sind bei der klinischen Untersuchung, während der erneuten
Operation, bei der histopathologischen Untersuchung oder bei radiologischen Untersuchungen ersichtlich
• Diagnose des behandelnden Arztes
B1 - von Labor bestätigte Sepsis
kultureller Nachweis von pathogenen Erregern im Blut, welche nicht mit
1. Erreger:
(mindest. 1) Infektionen an anderer Stelle assoziiert sind
ODER
• Fieber (> 38°C)
1. Klinik:
• Schüttelfrost
(mindest. 1)
• Hypotonie
• Hautkeim aus 2 Blutkulturen von verschiedenen Zeitpunkten
• Hautkeim in mindestens 1 Blutkultur bei einem Patienten mit Gefäß2. Erreger:
katheter und Arzt beginnt eine entsprechende antimikrobielle Therapie
(mindest. 1)
• positiver Antigen Bluttest und kein Zusammenhang mit einer anderen
Infektion
B2 - klinisch primäre Sepsis
1. Erreger:
keine Blutkultur durchgeführt oder keine Mikroorganismen / Antigene im
Blut nachgewiesen
2. Ursache:
keine offensichtliche Infektion an anderer Stelle
3. Therapie:
Arzt leitet Therapie wegen Sepsis ein
• Fieber (> 38°C) ohne andere Ursache
4. Klinik:
• Hypotonie (systolischer Druck ≤ 90 mmHg) ohne andere Ursache
(mindest. 1)
• Oligurie (< 20 ml / h) ohne andere Ursache
J1 - Bronchitis / Tracheitis
1. Ursache:
keine klinischen oder röntgenologischen Zeichen einer Pneumonie
• Fieber (> 38°C) ohne andere Ursache
• Husten ohne andere Ursache
2. Klinik:
• neue oder erhöhte Sputumproduktion ohne andere Ursache
(mindest. 2)
• trockene Rasselgeräusche ohne andere Ursache
• Giemen ohne andere Ursache
• Anzucht eines Erregers aus dem Trachealsekret oder BAL
3. Erreger:
(mindest. 1) • positiver Antigentest in den Atemwegssekreten
C1a - Pneumonie (Klinik)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
4. Klinik III:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
C1b - Pneumonie (Erreger)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• positive Blutkultur (nicht assoziiert zu anderer Infektion)
• kultureller Nachweis eines Erregers aus Pleuraflüssigkeit
• kultureller Nachweis eines ätiologisch in Frage kommenden Erregers aus Trachealsekret, bronchoalveolärer Lavage (BAL) oder geschützte Bürste
4. Erreger:
• intrazellulärer Bakteriennachweis in ≥ 5% der bei BAL gewonnenen Zellen
(mindest. 1) • Histopathologische Untersuchung zeigt kulturellen Nachweis von Erregern im Lungengewebe oder
Nachweis invasiver Pilzhyphen oder Pseudohyphen im Lungengewebe oder Abszesse oder Verdichtungen mit Annsammlung zahlreicher polymorphkerniger Neutrophilen in Bronchiolen und
Alveolen
C1c - Pneumonie (atypisch)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• kultureller Nachweis eines Virus oder von Chlamydien in Atemwegssekreten
• Nachweis von viralem Antigen oder Antikörpern in Atemwegssekreten (z.B. PCR, ELISA)
• 4-facher Titeranstieg (IgG) für einen Erreger in wiederholten Serumproben
• positive PCR für Chlamydien oder Mycoplasmen
4. atypisch:
• positiver Mikro-Immunofluoreszenztest für Chlamydien
(mindest. 1) • kultureller Nachweis oder Mikro-Immunofluoreszenztest für Legionellen aus Atemwegssekret oder
Gewebe
• Nachweis von Legionella pneumophila SG 1 Antigen im Urin
• 4-facher Anstieg des L. pneumophila Antikörpertiters auf 1:128 in wiederholten Serumproben
D1 - symptomatische HWI
• Harnstreifen positiv für Leukozytenesterase und / oder Nitrat
• Pyurie (≥ 10 Leukozyten / ml oder ≥ 3 Leukozyten / Gesichtsfeld) im nicht-zentrifugierten Urin
• Nachweis von Mikroorganismen in der Gram-Färbung im nicht zentrifugierten Urin
1. Erreger:
• 2 Urinkulturen mit dem gleichem Erreger mit ≥ 102 KBE / ml Urin
(mindest. 1) • Urinkultur mit ≤ 105 KBE / ml Uropathogene unter entsprechender antimikrobieller Therapie
• ärztliche Diagnose
• Arzt beginnt entsprechende antimikrobielle Therapie
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
ODER
1. Erreger:
Urinkultur von ≥ 105 KBE / ml Urin bei ≤ 2 Keimarten
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
D2 - asympt. Bakteriurie
1. Katheter:
in den letzten 7 Tagen vor Entnahme der ersten und zweiten positiven Urinkultur kein Blasenkatheter
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
beide Urinkulturen mit ≥ 105 KBE / ml
5. Erreger II:
Nachweis des gleichen Mikroorganismus in beiden Urinkulturen
6. Erreger III:
Nachweis von ≤ 2 Keimarten in beiden Urinkulturen
ODER
1. Katheter:
Blasenkatheter innerhalb von 7 Tagen vor der Urinkultur
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
Nachweis von ≥ 105 KBE / ml Urin
5. Erreger II:
Nachweis von ≤ 2 Keimarten
Slide 28
Kasuistik 1
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
akuter Asthma Anfall
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat.
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
Kasuistik 2
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
Kasuistik 3
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
Kasuistik 4
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
^
C1a
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Pneumonie
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
Kasuistik 5
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Aspirationspneumonie
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
Kasuistik 6
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
B1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
durch Labor bestätigte Sepsis
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
Kasuistik 7
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
keine Pneumonie nach neuer Definition
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
Kasuistik 8
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
A2
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
postoperativer tiefer Wundinfekt
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
Kasuistik 9
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
A1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
postoperativer oberflächlicher Wundinfekt
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
D2
A1 - oberflächl. Wundinfektion
1. Zeitbezug:
Infektion an der Inzisionsstelle innerhalb von 30 Tagen nach der
Operation, die nur Haut oder subkutanes Gewebe mit einbezieht
• eitrige Sekretion aus der oberflächlichen Inzision
• kultureller Nachweis von Erregern aus einem aseptisch entnommenen
Wundsekret oder Gewebe von der oberflächlichen Inzision
2. Klinik:
• ein Entzündungszeichen: Schmerz, Berührungsempfindlichkeit,
(mindest. 1)
lokalisierte Schwellung, Rötung oder Überwärmung und Chirurg öffnet
die oberflächliche Inzision bewusst.
• Diagnose des behandelnden Arztes
A2 - tiefe Wundinfektion
1. Zeitbezug:
Infektion innerhalb von 30 Tagen nach der Operation (innerhalb von 1 Jahr,
wenn ein Implantat in situ belassen wurde)
2. Ort I:
Infektion scheint mit der Operation in Verbindung zu stehen
3. Ort II:
Infektion erfasst Faszienschicht und Muskelgewebe
• eitrige Sekretion aus der Tiefe der Inzision, aber nicht aus dem operierten
Organ bzw. Körperhöhle (sonst A3)
• Öffnung spontan oder durch Chirurgen bei Fieber (> 38°C) oder lokalisiertem Schmerz oder Berührungsempfindlichkeit
4. Klinik:
• Abszess oder sonstige Infektionszeichen die tieferen Schichten
(mindest. 1)
betreffend, sind bei der klinischen Untersuchung, während der erneuten
Operation, bei der histopathologischen Untersuchung oder bei radiologischen Untersuchungen ersichtlich
• Diagnose des behandelnden Arztes
B1 - von Labor bestätigte Sepsis
kultureller Nachweis von pathogenen Erregern im Blut, welche nicht mit
1. Erreger:
(mindest. 1) Infektionen an anderer Stelle assoziiert sind
ODER
• Fieber (> 38°C)
1. Klinik:
• Schüttelfrost
(mindest. 1)
• Hypotonie
• Hautkeim aus 2 Blutkulturen von verschiedenen Zeitpunkten
• Hautkeim in mindestens 1 Blutkultur bei einem Patienten mit Gefäß2. Erreger:
katheter und Arzt beginnt eine entsprechende antimikrobielle Therapie
(mindest. 1)
• positiver Antigen Bluttest und kein Zusammenhang mit einer anderen
Infektion
B2 - klinisch primäre Sepsis
1. Erreger:
keine Blutkultur durchgeführt oder keine Mikroorganismen / Antigene im
Blut nachgewiesen
2. Ursache:
keine offensichtliche Infektion an anderer Stelle
3. Therapie:
Arzt leitet Therapie wegen Sepsis ein
• Fieber (> 38°C) ohne andere Ursache
4. Klinik:
• Hypotonie (systolischer Druck ≤ 90 mmHg) ohne andere Ursache
(mindest. 1)
• Oligurie (< 20 ml / h) ohne andere Ursache
J1 - Bronchitis / Tracheitis
1. Ursache:
keine klinischen oder röntgenologischen Zeichen einer Pneumonie
• Fieber (> 38°C) ohne andere Ursache
• Husten ohne andere Ursache
2. Klinik:
• neue oder erhöhte Sputumproduktion ohne andere Ursache
(mindest. 2)
• trockene Rasselgeräusche ohne andere Ursache
• Giemen ohne andere Ursache
• Anzucht eines Erregers aus dem Trachealsekret oder BAL
3. Erreger:
(mindest. 1) • positiver Antigentest in den Atemwegssekreten
C1a - Pneumonie (Klinik)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
4. Klinik III:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
C1b - Pneumonie (Erreger)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• positive Blutkultur (nicht assoziiert zu anderer Infektion)
• kultureller Nachweis eines Erregers aus Pleuraflüssigkeit
• kultureller Nachweis eines ätiologisch in Frage kommenden Erregers aus Trachealsekret, bronchoalveolärer Lavage (BAL) oder geschützte Bürste
4. Erreger:
• intrazellulärer Bakteriennachweis in ≥ 5% der bei BAL gewonnenen Zellen
(mindest. 1) • Histopathologische Untersuchung zeigt kulturellen Nachweis von Erregern im Lungengewebe oder
Nachweis invasiver Pilzhyphen oder Pseudohyphen im Lungengewebe oder Abszesse oder Verdichtungen mit Annsammlung zahlreicher polymorphkerniger Neutrophilen in Bronchiolen und
Alveolen
C1c - Pneumonie (atypisch)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• kultureller Nachweis eines Virus oder von Chlamydien in Atemwegssekreten
• Nachweis von viralem Antigen oder Antikörpern in Atemwegssekreten (z.B. PCR, ELISA)
• 4-facher Titeranstieg (IgG) für einen Erreger in wiederholten Serumproben
• positive PCR für Chlamydien oder Mycoplasmen
4. atypisch:
• positiver Mikro-Immunofluoreszenztest für Chlamydien
(mindest. 1) • kultureller Nachweis oder Mikro-Immunofluoreszenztest für Legionellen aus Atemwegssekret oder
Gewebe
• Nachweis von Legionella pneumophila SG 1 Antigen im Urin
• 4-facher Anstieg des L. pneumophila Antikörpertiters auf 1:128 in wiederholten Serumproben
D1 - symptomatische HWI
• Harnstreifen positiv für Leukozytenesterase und / oder Nitrat
• Pyurie (≥ 10 Leukozyten / ml oder ≥ 3 Leukozyten / Gesichtsfeld) im nicht-zentrifugierten Urin
• Nachweis von Mikroorganismen in der Gram-Färbung im nicht zentrifugierten Urin
1. Erreger:
• 2 Urinkulturen mit dem gleichem Erreger mit ≥ 102 KBE / ml Urin
(mindest. 1) • Urinkultur mit ≤ 105 KBE / ml Uropathogene unter entsprechender antimikrobieller Therapie
• ärztliche Diagnose
• Arzt beginnt entsprechende antimikrobielle Therapie
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
ODER
1. Erreger:
Urinkultur von ≥ 105 KBE / ml Urin bei ≤ 2 Keimarten
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
D2 - asympt. Bakteriurie
1. Katheter:
in den letzten 7 Tagen vor Entnahme der ersten und zweiten positiven Urinkultur kein Blasenkatheter
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
beide Urinkulturen mit ≥ 105 KBE / ml
5. Erreger II:
Nachweis des gleichen Mikroorganismus in beiden Urinkulturen
6. Erreger III:
Nachweis von ≤ 2 Keimarten in beiden Urinkulturen
ODER
1. Katheter:
Blasenkatheter innerhalb von 7 Tagen vor der Urinkultur
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
Nachweis von ≥ 105 KBE / ml Urin
5. Erreger II:
Nachweis von ≤ 2 Keimarten
Slide 29
Kasuistik 1
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
akuter Asthma Anfall
Anamnese:
Verlauf:
Ein 55-jähriger Patient
wurde appendektomiert, zunächst
komplikationsloser
postoperativer Verlauf,
ab Tag 3 nach OP
treten zunehmend
Husten und Atemnot
auf. Tag 4 Verlegung
auf die Intensivstation.
Anamnestisch ist ein
Asthma bronchiale
ohne Dauermedikation
bekannt; ein
Notfallspray sei seit 2
Jahren nicht benötigt
worden.
Tag 1:
Verlegung des Patienten von der Normalstation auf die ITS;
Pat. unruhig; Sauerstoffsättigung reduziert; Pulmo: verlängertes Expirium, bds. Giemen, noch ausreichend
belüftet; Rö-Thorax: Pulmo überbläht, kein Infiltrat.
Tag 2:
Pat. klagt über Schmerzen im Wundbereich; chirurgisches
Konsil: OP-Wunde reizlos; nachts erneut Anfall schwerer
Atemnot; Intubation erwogen.
Tag 3:
Sauerstoffsättigung ausreichend; Tachykardie; TS und
Paraklinik abgenommen.
Tag 4:
AZ weiter stabil; Pulmo: bds. ausreichend belüftet, ganz
vereinzelt Giemen im Expirium, re. basal mittelblasige RGs;
CRP 15 mg/l.
Tag 5:
AZ gebessert; TS: Enterokokken; Pulmo: bds. belüftet, bds.
basal grobblasige RGs; Rö-Thorax: keine Infiltrate, seitengleich belüftet; Verlegung auf die Normalstation.
Kasuistik 2
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Eine 85-jährige
Patientin kommt nach
schwerem Sturz aus
dem Bett bewusstlos
auf die Intensivstation.
Neben einem schweren SHT wurde auch
eine Beckenringfraktur
diagnostiziert. Die
Behandlung erfolgt
konservativ. Es
besteht keine OPFähigkeit.
Tag 1:
Die Patientin ist intubiert und kontrolliert beatmet; klinisch
und radiologisch bestehen keine Hirndruckzeichen; sie
erhält einen Harnwegkatheter.
Tag 2:
AZ stabil; Kreislaufparameter stabil; weiter bewusstlos.
Tag 4:
Temp. abends 39,5°C; CRP 95 mg/l; Arzt beginnt „SepsisTherapie“; Blutkultur „verunglückt“.
Tag 5:
Temp. bis 39°C; zunehmend Oligurie; Urinabnahme zur
Diagnostik (trübe); Anämie; Kalium steigt; CRP 75 mg/l.
Tag 6:
Temp. bis 38°C; Ausscheidung gebessert; CRP 55 mg/l.
Tag 7:
Nachweis von 106 E. coli im Katheterurin von Tag 5; Antibiose sensibel; Temp. um 38°C; Beginn Weaning.
Tag 8:
Extubation; Harnwegskatheter kann entfernt werden.
Tag 12:
Verlegung in die Traumatologie.
Kasuistik 3
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
D1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
symptomat. Harnwegsinfektion
Anamnese:
Verlauf:
Ein 75-jähriger Patient
wird mit der Diagnose
rupturiertes
Aortenaneurysma in
ein Krankenhaus
aufgenommen und
sofort operativ
versorgt. Postoperativ
wird er auf eine
Intensivstation verlegt.
Dort wird ein neuer
ZVK in die V.
subclavia und ein
Harnwegkatheter
gelegt.
Tag 1:
Zustand kritisch; Kreislauf instabil; mehrere Transfusionen
Pat. bleibt beatmet.
Tag 2:
AZ stabilisiert; Oligurie; Tubus verlegt; erneute Intubation.
Tag 3:
Temp. 37,3°C; Leukos 9,5/nl; CRP 13,4 mg/l; Pat. muss
häufig abgesaugt werden; viel klares Sekret.
Tag 4:
Temp. 38,8°C; Leukos 10,5/nl; CRP 65 mg/l; BK und TS für
Mikrobiologie; Beginn Antibiotikatherapie; Urin dunkel.
Tag 5:
Urin sehr trüb und zur Diagnostik ins Labor; Temp. 39,5°C.
Tag 6:
TS: Standortflora; in 2 von 3 BK E. faecalis; Temp. um
38°C; Anstieg harnpflichtiger Substanzen; Dialyse.
Tag 7:
Urin von Tag 5: 106 KBE/ml E. faecalis; Antibiose effektiv;
Nierenfuktion gebessert; Rö-Thorax unauffällig.
Tag 10:
Kollaps bei akuter intraabdomieller Blutung; Pat. verstirbt.
Kasuistik 4
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
^
C1a
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Pneumonie
Anamnese:
Verlauf:
Eine 65-jährige
Patientin wurde mit
einem infrarenalen
Aortenaneurysma
operativ und intensivmedizinisch versorgt.
Aus der Anamnese
ging hervor, dass die
Patientin vor 2 Jahren
eine koronare BypassOperation erhalten
hatte bei bekannter 3Gefäßerkrankung.
Tag 1:
Operation: Aortoiliacaler Bypass; intraoperativ starke Blutverluste; Pat. katecholaminpflichtig aber stabil, beatmet.
Tag 2:
Pat. weiterhin beatmungspflichtig; Tubusokklusion; Umintubation; Aspirationsverdacht; Rö-Thorax: Transparenzminderung rechts > links, Verschattung rechts basal, Aspiration
nicht ausgeschlossen; Beginn antibiotischer Therapie.
Tag 3:
Temp. bis 38,8°C; BK entnommen; Rö-Thorax: Infiltrate
progredient; bds. basal kleine Pleuraergüsse; Pat. häufiger
abzusaugen; Sekret gelblich; AZ stabil; CRP 75 mg/l
Tag 4:
Temp. um 38,3°C; erhöhter Sauerstoffbedarf; häufig abgesaugt; Ausscheidung ausreichend; Rö-Thorax: multiple
fleckförmige Infiltrate in Unterlappen bds.
Tag 5:
BK bislang negativ; TS negativ; Urinstix negativ; AZ stabil.
Tag 8:
Verlegung der Pat. extubiert auf Normalstation.
Kasuistik 5
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
Aspirationspneumonie
Anamnese:
Verlauf:
Eine 79-jährige
Patientin wird mit der
Diagnose „gastrointestinale Blutung
und V.a. Aspiration,
sowie V.a. Ösophagitis“ auf der interdisziplinären Intensivstation aufgenommen.
Tag 1:
Pat. intubiert und kontrolliert beatmet; Harnwegkatheter
angelegt; Antibiose mit Cefotiam und Metronidazol; Bronchialsekret: vergrünende Streptokokken und S. aureus.
Tag 2:
Bronchialsekret ist eitrig; Rö-Thorax: auffällig.
Tag 5-7: TS: Sproßpilze; BAL: C. albicans.
Tag 9:
Temp. bis 37,9°C.
Tag 10:
Urin: E. cloacae und E. faecalis.
Tag 12:
TS: Nachweis von Enterokokken.
Tag 16:
BK: Nachweis von S. aureus.
Tag 17:
TS: Nachweis von S. aureus, E. cloacae und Enterokokken.
Tag 21:
Rö-Thorax: neue Infiltrate basal; Wechsel auf Vancomycin.
Tag 84:
Verlegung in ein auswärtiges Krankenhaus.
Kasuistik 6
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
B1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
durch Labor bestätigte Sepsis
Anamnese:
Verlauf:
Ein 69-jähriger Patient
wird mit Herzinfarkt
(sehr schwierige
Venenverhältnisse)
und Z.n. Lysetherapie
im Notarztwagen mit
ZVK in der V. jugularis
auf die Intensivstation
aufgenommen.
Anamnestisch ist eine
COLD bekannt.
Tag 1:
Pat. wird beatmungspflichtig; CCT: intrazerebrale Blutung;
Harnwegkatheter angelegt; Transfusion erforderlich.
Tag 2:
AZ stabil; keine neuen Blutungen; keine Hirndruckzeichen;
Pat. beatmet (viel Sekret); ZVK-Verband oft durchfeuchtet.
Tag 3:
Kardial stabil; häufiges Absaugen; CRP 25 mg/l.
Tag 4:
Temp. bis 38,8°C; ZVK-Wechsel; Rö-Thorax: unauffällig;
TS: mäßig gramneg. Stäbchen; BK und Urin entnommen;
CRP 87 mg/l; Beginn einer antibiotischen Therapie.
Tag 5:
Kardial stabil; Temp. 39°C; viel eitriges TS.
Tag 6:
AZ besser; Temp. 38,8°C; alle BK positiv für S. aureus; TS:
P. aeruginosa; Urin: >105 C. albicans; Antibiose effektiv.
Tag 8:
Temp. 36°C; AZ stabil; Extubation; Rö-Thorax: unauffällig.
Tag 12:
Verlegung mit Halbseitenlähmung in die Neurologie.
Kasuistik 7
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
keine Pneumonie nach neuer Definition
Anamnese:
Verlauf:
Ein 18-jähriger Patient
kommt mit akuter
Ösophagusvarizenblutung bei portaler
Hypertension und
Pfortaderthrombose
mit Notarzt bewusstlos
und beatmet zur Akutaufnahme. Altanamnestisch: Patient ist
ehemaliges Frühgeborenes mit Z.n. Nabelvenenkatheterismus.
Tag 1:
Ligatur der Varizen; erheblicher Blutverlust; Transfusionen;
Pat. kreislaufinstabil; Aufnahme auf Intensivstation; RöThorax: bds. seitengleich belüftet, keine pneumonischen
Infiltrate.
Tag 2:
Zustand stabilisiert; viel Sekret abzusaugen; Rö-Thorax:
bds. minderbelüftet.
Tag 3:
Extubation; auskultatorisch feuchte Rasselgeräusche; AZ
stabil; keine Blutung; Pat. noch vigilanzgemindert, CRP
14 mg/l; Temp. 37,5°C; TS: P. aeruginosa.
Tag 4:
Pat. orientiert; Physiotherapie; CRP 7 mg/l; verlegt auf
Normalpfelgestation.
Kasuistik 8
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
A2
A1
A2
B1
B2
J1
C1a C1b C1c
D1
D2
postoperativer tiefer Wundinfekt
Anamnese:
Verlauf:
Eine 71-jährige
Patientin wird wegen
einer unklaren Raumforderung im
Oberbauch aufgenommen. Nach der
Sonographie besteht
ein Vedacht auf einen
Abszeß.
Tag 1:
Operation und Eröffnung der Raumforderung; Entleerung
einer eitrigen Flüssigkeit; Probennahme für die
Mikrobiologie; primärer Wundverschluss.
Tag 3:
Leukos 12,9/nl; Mikrobiologie (aus OP): K. pneumoniae.
Tag 5-6: Inzisionsstelle ist gerötet; Temp. 37,9°C; die Inzisionsstelle
wird durch die Chirurgen erneut geöffnet; die Revision zeigt
infiziertes Bauchmuskelgewebe; eitriges Material wird
drainiert; Beginn einer antibiotischen Therapie.
Tag 7:
Kultur der Wunde: K. pneumoniae; Antibiose wirksam.
Tag 15:
Temp. normal.
Kasuistik 9
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
A1
A1
A2
B1
B2
J1
C1a C1b C1c
D1
postoperativer oberflächlicher Wundinfekt
Anamnese:
Verlauf:
Ein 79-jähriger Patient
wird nach Sturz mit
Oberschenkelhalsbruch aus dem Altenpflegeheim in ein
Krankenhaus aufgenommen. Eine MRSABesiedelung ist bei
Aufnahme bekannt.
Noch in der Notaufnahme werden von
Nase und Leiste
Abstriche entnommen.
Tag 1:
Implantation einer Totalendoprothese; perioperative
Antibiotikaprophylaxe mit Vancomycin.
Tag 2:
Patient verwirrt; Temp. 36,3°C; Wunde reizlos.
Tag 3:
Abstriche vom Aufnahmetag: MRSA in Nase und Leiste;
Aktenvermerk: „Patient entfernt wiederholt den Verband
und manipuliert an den Drainagen“.
Tag 5:
Wundränder stark gerötet und gespannt.
Tag 6:
Abszeß durch Chirurgen gespalten; Wundabstrich
entnommen.
Tag 8:
Wundabstrich: MRSA; lokale Wundbehandlung.
Tag 12:
Besserung der Wundverhältnisse; Patient nicht mehr
verwirrt.
Tag 19:
AZ stabil; Rückverlegung als MRSA-Träger.
D2
A1 - oberflächl. Wundinfektion
1. Zeitbezug:
Infektion an der Inzisionsstelle innerhalb von 30 Tagen nach der
Operation, die nur Haut oder subkutanes Gewebe mit einbezieht
• eitrige Sekretion aus der oberflächlichen Inzision
• kultureller Nachweis von Erregern aus einem aseptisch entnommenen
Wundsekret oder Gewebe von der oberflächlichen Inzision
2. Klinik:
• ein Entzündungszeichen: Schmerz, Berührungsempfindlichkeit,
(mindest. 1)
lokalisierte Schwellung, Rötung oder Überwärmung und Chirurg öffnet
die oberflächliche Inzision bewusst.
• Diagnose des behandelnden Arztes
A2 - tiefe Wundinfektion
1. Zeitbezug:
Infektion innerhalb von 30 Tagen nach der Operation (innerhalb von 1 Jahr,
wenn ein Implantat in situ belassen wurde)
2. Ort I:
Infektion scheint mit der Operation in Verbindung zu stehen
3. Ort II:
Infektion erfasst Faszienschicht und Muskelgewebe
• eitrige Sekretion aus der Tiefe der Inzision, aber nicht aus dem operierten
Organ bzw. Körperhöhle (sonst A3)
• Öffnung spontan oder durch Chirurgen bei Fieber (> 38°C) oder lokalisiertem Schmerz oder Berührungsempfindlichkeit
4. Klinik:
• Abszess oder sonstige Infektionszeichen die tieferen Schichten
(mindest. 1)
betreffend, sind bei der klinischen Untersuchung, während der erneuten
Operation, bei der histopathologischen Untersuchung oder bei radiologischen Untersuchungen ersichtlich
• Diagnose des behandelnden Arztes
B1 - von Labor bestätigte Sepsis
kultureller Nachweis von pathogenen Erregern im Blut, welche nicht mit
1. Erreger:
(mindest. 1) Infektionen an anderer Stelle assoziiert sind
ODER
• Fieber (> 38°C)
1. Klinik:
• Schüttelfrost
(mindest. 1)
• Hypotonie
• Hautkeim aus 2 Blutkulturen von verschiedenen Zeitpunkten
• Hautkeim in mindestens 1 Blutkultur bei einem Patienten mit Gefäß2. Erreger:
katheter und Arzt beginnt eine entsprechende antimikrobielle Therapie
(mindest. 1)
• positiver Antigen Bluttest und kein Zusammenhang mit einer anderen
Infektion
B2 - klinisch primäre Sepsis
1. Erreger:
keine Blutkultur durchgeführt oder keine Mikroorganismen / Antigene im
Blut nachgewiesen
2. Ursache:
keine offensichtliche Infektion an anderer Stelle
3. Therapie:
Arzt leitet Therapie wegen Sepsis ein
• Fieber (> 38°C) ohne andere Ursache
4. Klinik:
• Hypotonie (systolischer Druck ≤ 90 mmHg) ohne andere Ursache
(mindest. 1)
• Oligurie (< 20 ml / h) ohne andere Ursache
J1 - Bronchitis / Tracheitis
1. Ursache:
keine klinischen oder röntgenologischen Zeichen einer Pneumonie
• Fieber (> 38°C) ohne andere Ursache
• Husten ohne andere Ursache
2. Klinik:
• neue oder erhöhte Sputumproduktion ohne andere Ursache
(mindest. 2)
• trockene Rasselgeräusche ohne andere Ursache
• Giemen ohne andere Ursache
• Anzucht eines Erregers aus dem Trachealsekret oder BAL
3. Erreger:
(mindest. 1) • positiver Antigentest in den Atemwegssekreten
C1a - Pneumonie (Klinik)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
4. Klinik III:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
C1b - Pneumonie (Erreger)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• positive Blutkultur (nicht assoziiert zu anderer Infektion)
• kultureller Nachweis eines Erregers aus Pleuraflüssigkeit
• kultureller Nachweis eines ätiologisch in Frage kommenden Erregers aus Trachealsekret, bronchoalveolärer Lavage (BAL) oder geschützte Bürste
4. Erreger:
• intrazellulärer Bakteriennachweis in ≥ 5% der bei BAL gewonnenen Zellen
(mindest. 1) • Histopathologische Untersuchung zeigt kulturellen Nachweis von Erregern im Lungengewebe oder
Nachweis invasiver Pilzhyphen oder Pseudohyphen im Lungengewebe oder Abszesse oder Verdichtungen mit Annsammlung zahlreicher polymorphkerniger Neutrophilen in Bronchiolen und
Alveolen
C1c - Pneumonie (atypisch)
• Neues oder progressives und persistierendes Infiltrat
1. Radiologie: • Verdichtung
(mindest. 1) • Kavernenbildung
• Pneumatozele bei Kindern unter 1 Jahr
• Leukozytose (≥ 12.000 / mm³) oder Leukopenie (≤ 4.000 / mm³)
2. Klinik I:
• Fieber (> 38°C ohne andere Ursache)
(mindest. 1) • bei Patienten ≥ 70. LJ Verwirrtheit ohne andere Ursache
• Veränderung (Farbe, Konsistenz, Geruch) oder neues Auftreten von eitrigem Sputum / Trachealsekret oder vermehrte respiratorische Sekretion oder vermehrtes Absaugen
3. Klinik II:
• neuer oder zunehmender Husten oder Dyspnoe oder Tachypnoe
(mindest. 1) • Rasselgeräusche oder bronchiales Atemgeräusch
• Verschlechterung des Gasaustausches (erhöhter Sauerstoffbedarf, neue Beatmungsnotwendigkeit)
• kultureller Nachweis eines Virus oder von Chlamydien in Atemwegssekreten
• Nachweis von viralem Antigen oder Antikörpern in Atemwegssekreten (z.B. PCR, ELISA)
• 4-facher Titeranstieg (IgG) für einen Erreger in wiederholten Serumproben
• positive PCR für Chlamydien oder Mycoplasmen
4. atypisch:
• positiver Mikro-Immunofluoreszenztest für Chlamydien
(mindest. 1) • kultureller Nachweis oder Mikro-Immunofluoreszenztest für Legionellen aus Atemwegssekret oder
Gewebe
• Nachweis von Legionella pneumophila SG 1 Antigen im Urin
• 4-facher Anstieg des L. pneumophila Antikörpertiters auf 1:128 in wiederholten Serumproben
D1 - symptomatische HWI
• Harnstreifen positiv für Leukozytenesterase und / oder Nitrat
• Pyurie (≥ 10 Leukozyten / ml oder ≥ 3 Leukozyten / Gesichtsfeld) im nicht-zentrifugierten Urin
• Nachweis von Mikroorganismen in der Gram-Färbung im nicht zentrifugierten Urin
1. Erreger:
• 2 Urinkulturen mit dem gleichem Erreger mit ≥ 102 KBE / ml Urin
(mindest. 1) • Urinkultur mit ≤ 105 KBE / ml Uropathogene unter entsprechender antimikrobieller Therapie
• ärztliche Diagnose
• Arzt beginnt entsprechende antimikrobielle Therapie
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
ODER
1. Erreger:
Urinkultur von ≥ 105 KBE / ml Urin bei ≤ 2 Keimarten
• Fieber (> 38°C) ohne andere Ursache
2. Klinik:
• Harndrang ohne andere Ursache
(mindest. 2) • erhöhte Miktionsfrequenz ohne andere Ursache
• Dysurie oder suprapubische Missempfindungen ohne andere Ursache
D2 - asympt. Bakteriurie
1. Katheter:
in den letzten 7 Tagen vor Entnahme der ersten und zweiten positiven Urinkultur kein Blasenkatheter
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
beide Urinkulturen mit ≥ 105 KBE / ml
5. Erreger II:
Nachweis des gleichen Mikroorganismus in beiden Urinkulturen
6. Erreger III:
Nachweis von ≤ 2 Keimarten in beiden Urinkulturen
ODER
1. Katheter:
Blasenkatheter innerhalb von 7 Tagen vor der Urinkultur
2. Klinik I:
kein Fieber (> 38°C)
3. Klinik II:
keine anderen Symptome der ableitenden Harnwege
4. Erreger I:
Nachweis von ≥ 105 KBE / ml Urin
5. Erreger II:
Nachweis von ≤ 2 Keimarten