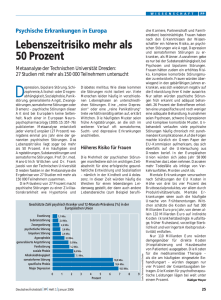
Psychische Störungen in der EU: Häufigkeit
Werbung

Ü berblick Überblick Psychische Störungen in der EU: Häufigkeit, Krankheitskosten und Versorgungssituation ¾ Beiträge der Epidemiologie zur Klinischen Psychologie ¾ Aktuelle Befunde zu psychischen Störungen (Deutschland und EU): ¾ Prävalenz (Alter, Geschlecht, Komorbidität mit körperl. Erkrankungen) Frank Jacobi ¾ Störungskosten (Kostenfaktoren, monetäre Bewertung, DALY/YLD) ¾ Behandlungssituation (Inanspruchnahmeverhalten, Erkennensraten Institut für Klinische Psychologie und Psychotherapie AG Epidemiologie und Gesundheitsberichterstattung ¾ Risikofaktoren: Fokus Komorbidität (Angststörungen, Adipositas) ¾ Diskussion und Übungsaufgaben 24. Psychiatrietage Königslutter, 14.-16.11.2006 Die Forschung an unterschiedlichen Stichproben Gesamtbevölkerung Die Epidemiologie kann das Bild zur Verbreitung von Gesundheitsstörungen aus (nicht-repräsentativen) klinischen Studien vervollständigen Betroffene mit einer Lebenszeit-Diagnose/ Lifetime Risk Hoch-Risiko-Gruppe (z.B. derzeit unterschwellig oder in Teil- Beiträ äge der Epidemiologie zu Klinischer Psychologie Beiträge Beitr und Psychiatrie ¾ Größenordnung psychischer Störungen untersuchen und herausstellen ¾ Klinisch-psychologische Inhalte in benachbarte Bereiche einbringen (z.B. Versorgungsforschung, Public Health, Gesundheitsökonomie) Remission) Betroffene mit einer tatsächlichen aktuellen Diagnose, aber unerkannt bzw. ohne Behandlung Patienten in Behandlungseinrichtungen (Behandlungsprävalenz) Klin. Forschung ¾ Relevanz für Validierung und Weiterentwicklung von Diagnosekriterien und Diagnoseinstrumenten ¾ Allgemeinere Sicht auf die wichtige Rolle der Komorbidität und anderer bislang ungeklärter Bereiche (z.B. „Schweregrad“, Behandlungsbedürftigkeit, Risikogruppen) ¾ Replikation/Hypothesentest in Allgemeinbevölkerung Bundesgesundheitssurvey 1998/99 (Zusatzsurvey (Zusatzsurvey „Psychische Stö Störungen“ rungen“) Prä ävalenz psychischer Stö Prävalenz Pr Störungen Störungen Stö örungskosten St Störungskosten Behandlungsquoten • repräsentative Bevölkerungsstichprobe (18-65) • N=4181 (CIDI, DSM-IV) • Koppelung mit gesundheitsrelevanten Variablen des Kernsurveys möglich (Deutschland und EU) Jacobi, Wittchen et al. (2002, IJMPR; 2004, Psychol Med; 2004 Bundesgesundheitsblatt) Wittchen et al. (2000) 1 Determinanten der Prä Prävalenz: valenz: Was bedeutet „Jeder 10. ist depressiv?“ depressiv?“ Der Bundes-Gesundheitssurvey (GHS-MHS): Erfasste Störungsgruppen (ICD-10, DSM-IV) • • • Substanzstörungen (z.B. Alkohol-, Opiat-, Stimulantienabhängigkeit) • Mögliche Psychotische Störungen (z.B. Schizophrenie, Wahnstörung) • Essstörungen (z.B. Bulimie, Anorexia nervosa) • Affektive (z.B. Major Depression, Dysthymie, Bipolare) • Angststörungen (z.B. Panik, GAS, Agora-, Spezifische-, Soziale Phobie) • Somatoforme: (z.B. Hypochondrie, Schmerzstörung, Dissoziative) Schlafstörungen (z.B. Insomnien, Dys-oder Hypersomnien) Exakte Falldefinition Populationsbezogenheit ¾ dimensional vs. kategorial ¾ Allgemeinbevölkerung vs. Behandelte (Setting) ¾ Syndrom vs. Diagnose (Welche? Wie spezifisch? Umgang mit Komorbidität?) ¾ Region ¾ Wie erhoben? (z.B. screening vs. Interview) ¾ Spezielle Gruppen Zwangsstörungen (Zwangsgedanken, -handlungen) ¾ Alter, Geschlecht Nicht erfasst: • Stress-/Anpassung (z.B. PTSD) • Persönlichkeitsstörungen • Demenzen • Psychosomatische Störungen Der Bundes-Gesundheitssurvey (GHS-MHS) Der Bundes-Gesundheitssurvey (GHS-MHS) 12-Monatsprävalenz psychischer Störungen nach Alter und Geschlecht: Ca. jeder Dritte im Alter von 18-65 ist betroffen! 12-Monatsprävalenz psychischer Störungen nach Alter und Geschlecht: Ca. jeder Dritte im Alter von 18-65 ist betroffen! 50 Männer Frauen Gesamt 50 40 31 30 Männer Frauen Gesamt 37 40 31 30 20 25 20 10 10 0 18-29 30-39 40-49 50-59 60-65 Altersgruppe 0 Total 18-29 30-39 40-49 50-59 Altersgruppe Jacobi et al., 2004a Der Bundes-Gesundheitssurvey (GHS-MHS) 12-Monatsprävalenz psychischer Störungen nach Alter und Geschlecht: Ca. jeder Dritte im Alter von 18-65 ist betroffen! 60-65 Total Jacobi et al., 2004a Sind solche Prävalenzschätzungen für psychische Störungen zu hoch angesetzt? Pro: • Frühere Studien kamen zu deutlich niedrigeren Prävalenzen 50 Männer 40 38 36 33 30 25 Gesamt 35 31 25 • Diagnose nicht immer gleichzusetzen mit Behandlungsbedarf (keine Schweregradkriterien über reine Diagnose – die allerdings bereits relevante Belastung/ Beeinträchtigung erfordert – hinaus) 37 37 36 31 29 Frauen 31 31 26 24 20 25 •“Es kann doch nicht angehen, dass jeder Zweite im Laufe seines Lebens unter einer psychischen Störung leidet!” Contra: 18 • Frühere Studien andere Methodik (z.B. kleinere Zeitfenster) und andere 10 diagnostische Breite (viel weniger Störungen einbezogen) • Bezüglich körperlicher Störungen haben in diesem Altersbereich über 70% 0 18-29 30-39 40-49 50-59 Altersgruppe 60-65 Total zumindest eine körperliche Diagnose – “Warum sollten Gehirn und Nervensystem seltener betroffen sein als andere – weniger komplexe – Organbereiche?” Jacobi et al., 2004a 2 Psychische Stö Störungen: Störungen: Befundlage in Europa Das Projekt “Size and Burden of Mental Disorders in Europe” Europe” (ECNP, EBC) • Analyse, Re-Analyse und komplette epidemiologische Abschätzung der Größenordnung der "disorders of the brain“ • “Bestmögliche Schätzungen” und Konsens-Daten über Prävalenz und Inzidenz • Zusammenfassung und umfassende Datenanalyse der assoziierten Beeinträchtigungen • Zusammenfassung aller verfügbaren ökonomischen Daten • Schätzung von Häufigkeit x Fallkosten • Forschungslücken aufdecken (Störungen, Regionen) • Internationaler und interdisziplinärer Konsens Einbezogene Diagnosen und Lä änder Länder L Diagnosen (DSM-IV/ICD-10): ¾ Angststörungen (PD, AG, SOC, GAD, SPP, OCD) ¾ Alkohol-/Substanzabhängigkeit ¾ Affektive Störungen (MDD, BIP) ¾ Psychotische Störungen ¾ [+Somatoforme Störungen, Essstörungen] ¾ Weitere einbezogene “disorders of the brain”: Multiple Sklerose, Demenzen, Parkinsonsche Erkrankung, Migräne und andere Kopfschmerzen, Schlaganfall, Epilepsie, Gehirntrauma, Gehirntumor Wittchen & Jacobi (2005), Eur Neuropsychopharmacol The collaborative EBC-ECNP network: Contributing core experts EBC EBC-ECNP Panel members and review authors (mental disorders): Carlo Altamura, IT Jules Angst, CH Eni Becker, NL Claudine Berr, FR Terry Brugha, UK Ron de Graaf, NL Carlo Faravelli, IT Lydia Fehm, DE Tom Fryers, UK Tomas Furmark, SE Renee Goodwin, US Frank Jacobi, DE Ludwig Kraus, DE Roselind Lieb, DE Eugene Paykel, UK Antoine Pelissolo, FR Lukas Pezawas, US Stefano Pini, IT Jürgen Rehm, CH, CA Anita Riecher-Rössler, CH Karen Ritchie, FR Wulf Rössler, CH Robin Room, SE Hans Joachim Salize, DE Wim van den Brink, NL Jim van Os, NL Johannes Wancata, AT Hans-Ulrich Wittchen, DE Panel members and review authors (COI-reviews): Patrik Andlin-Sobocki, SE Jenny Berg, SE Mattias Ekman, SE Lars Forsgren, SE Bengt Jönsson, SE Linus Jönsson, SE Gisela Kobelt, FR Peter Lindgren, SE Mickael Löthgren, UK Jes Olesen, DK Country specific epidemiol. experts (mental disorders): Christer Allgulander, SE Jordi Alonso, ES Jules Angst, CH Terry Brugha, UK Ron de Graaf, NL Eva Dragomirecka, CZ Carlo Faravelli, IT Erkki Isometsä, FI Heinz Katschnig, AT Jean-Pierre Lèpine, FR Jouko Lönnqvist, FI Julien Mendlewicz, BE Povl Munk-Jörgensen, DK Bozena Pietrzykowska, PL Zoltan Rihmer, HU Inger Sandanger, NO Jon G. Stefánsson, IS Miguel Xavier, PT Panel members (neurological): Ettore Beghi, IT Karin Berger, DE Gudrun Boysen, DK Sonja v. Campen-hausen, DE Richard Dodel, DE Lars Forsgren, SE W.H. Oertel, DE Jes Olesen, DK Maura Pugliatti, IT Franco Servadei, IT Uwe Siebert, DE Lars Stovner, NO Thomas Truelsen, SE Manfred Westphal, DE Coordinator of data collection: Frank Jacobi DE Steering committee members are underlined Ergebnisse epidemiologischer Review: Review: Datenlage ¾ 27 Studien (N>70000 nationale + N>100000 internationale) ¾ Störungsspezifische Unterschiede der Befundlage: 5 Studien (Essstörungen) – 18 Studien (Depression) ¾ Daten aus 57% der Länder bzw. 83% der Bevölkerung ¾ Keine Information aus 12 Ländern: Estland, Griechenland, Irland, Lettland, Litauen, Luxemburg, Malta, Polen, Portugal, Slowakei, Slowenien, Zypern EU Mitgliedstaaten (EU-25) plus Island, Norwegen und die Schweiz Andlin-Sobocki et al. (2005), Eur J Neurol Ergebnisse epidemiologischer Review: Review: Zentrale Ergebnisse Psychische Stö Störungen Störungen in der EU: % (Median) ¾ Häufigkeit und Verteilung (Alter, Geschlecht) entspricht meist denen der deutschen Daten! ¾ Unterschiede zwischen Studien eher aufgrund methodischer als aufgrund „echter“ Differenzen (aber: große Forschungslücken) ¾ stets große Beeinträchtigung erwähnt, aber kaum echte Kosten-Studien ¾ ebenso Studien zu Inzidenz und Dauer nötig 3 Kostenschä Kostenschätzung Kostenschätzung Psychische Stö örungen in der EU: Wie viele Menschen sind betroffen? St Störungen eating disorders 1,1 Mio (0,9 - 1,7) 2,0 Mio (1,4 - 2,1) ill. subst. dep. 2,6 Mio (2,4 - 3,0) OCD 3,6 Mio (2,8 - 5,3 psychotic disorders 2,4 Mio (1,7 - 2,4) bipolar disorder 3,9 Mio (3,3 - 4,7) agoraphobia GAD 5,8 Mio (5,2 - 6,1) 5,2 Mio (4,3 - 5,3) panic disorder 6,6 Mio (5,4 - 9,2) social phobia 7,1 Mio (5,8 - 8,6) alcohol dependence somatof. disorders 18.9 Mio. (12.6-21.1) specific phobias 18.4 Mio. (17.2-19.0) major depression 18.5 Mio. (14.3-18.6) 0 1 2 3 Gesamt: geschätzt über 80 Mio.! 4 5 6 7 8 9 Wittchen & Jacobi (2005), Eur Neuropsychopharmacol Wittchen et al., 2005 Weitere Befunde zu Kostenfaktoren Kostenträgerdaten Ausfalltage Komorbidität mit körperlichen Erkrankungen Frühberentungen „Burden of Disease“ [email protected] Daten von Kostenträgern Ausfalltage im Bundesgesundheitssurvey ¾ Beispiel BKK-Gesundheitsreport 2005: Psychische Störungen vierthäufigste Diagnosegruppe bei Arbeitsunfähigkeitszeiten ¾ Verdoppelung der (selbstberichteten) Ausfalltage bei aktuellen psychischen Störungen (Jacobi, Klose & Wittchen, 2004) ¾ stärkste Zunahme unter allen Erkrankungsgruppen Psychische Störungen und Ausfalltage im letzten Jahr -4 -6 gastrointestinale Erkr. -2 muskuloskelettale Erkr. 0 AtemwegsErkr. 2 20 Ausfalltage 4 25 Herz-/ KreislaufErkr. Verletzungen 6 psychische Störungen Arbeitsunfähigkeitstage (BKK): % Veränderung zwischen 1991 und 2004 15 10 5 * niemals psychische Störung gehabt remittierte psychische Störung aktuelle psychische Störung (12-Monate) 0 * : signifikanter Unterschied zu "niemals psychische Störung gehabt"; p<0.01 ¾ unklar: „echte“ Zunahme oder geändertes Diagnoseverhalten? 4 Spezifische Störungen und Komorbiditätsmuster Beispiel: (Früh-) Berentungen und psychische Störungen ¾ Erhöhung insbesondere aufgrund der Fälle mit körperlicher Komorbidität ¾ Norwegische Längsschnittstudie: Mykletun, Overland, Dahl et al. (2006, AJP) ¾ Verminderung der Lebensqualität, häufigere Inanspruchnahme und ¾ Koppelung eines Gesundheitssurveys (1995-1997; N>45000) mit administrativen vermehrte Ausfalltage bei körperlichen Erkrankungen mit komorbider Depression (Baune, Adrian & Jacobi, in press) Daten zu Rentenanträgen (in den folgenden 6-30 Monaten) ¾ Angststörungen und Depression (insbes. komorbide) stärkste Prädiktoren für ¾ Verminderung der Lebensqualität, häufigere Inanspruchnahme und spätere Rentenanträge vermehrte Ausfalltage bei körperlichen Erkrankungen mit komorbider Angststörung (Sareen, Jacobi, Cox et al., 2006) ¾ Sogar bei Nichtberücksichtigung der Rentenanträge aufgrund psychischer Störungen bleibt dieser Einfluss bestehen! ¾ Befunde konsistent mit internationalen Studien (z.B. Kessler et al., 2003; Spijker et ¾ Alter und Anzahl somatische Symptome stärkerer Prädiktor als Anzahl al., 2004; ESEMeD/MHDEA 2000 Investigators, 2004) somatischer Diagnosen ¾ Nicht nur Ausfall-Tage, sondern auch verminderte Produktivität während der ¾ Diese Befunde gelten für jüngere (18-44) noch stärker als für ältere (45-66) Arbeitszeit entscheidend (z.B. Wang et al., 2004) „Burden of Disease“ Disease“ Die ersten 20 (von 110) Hauptursachen fü für DALYs; DALYs; WHO, 2002) Psychische Störungen bei Arbeitslosen * ¾ Bundesgesundheitssurvey (Rose & Jacobi, subm.) ¾ Insbesondere bei arbeitslosen Männern psychische Störungen (gegenüber Erwerbstätigen) unipolar e De pr e s s ion * * * * He r z infar k t De m e nz e n Schlaganfall Alk oholm is s brauch/Abhängigk e it Hör ve r lus t chron. obs tr . pulm . Er k r . (C OPD) deutlich erhöht (37% vs. 23%) Lunge nk r e bs * ¾ Frauen liegen aber insgesamt immer noch höher, Unterschied zu e ntz ündl. Ge le nk s e r k r ank ung V e r k e hr s unfälle Erwerbstätigen ist aber niedriger (48% vs. 36%) Diabe te s m e llitus ¾ Berücksichtigt werden müssen aber auch andere Randbedingungen (z.B. * Diagnosegruppe, Schicht, Alter, Ost/West) * Dar m k r e bs weltweit Br us tk r e bs E UR-A s e lbs t z uge fügte V e rle tz unge n L e b e r z ir r h o s e Dr oge nm is s brauch/Abhängigk e it * * * M igr äne Links: As thm a *: Bereich psychischer Störungen i.e.S. e r nähr ungs be d./e ndok r ine Er k r . *: bedeutsame klinisch-psychologische Interventionsmöglichkeiten bipolar e Stör unge n * 0 1 2 3 4 5 6 7 % aller 8 D ALYs Beispiel: „Burden of Disease“ (Forts.) ¾ 1990er Jahre: Fokus weg von Sterblichkeit hin zu Beeinträchtigung und Lebensqualität (DALY, YLD) ¾ Depressionen und bipolare Störungen: hohe Werte in aktuellem „burden-“ Status und Projektionen bis 2020 (Murray & Lopez, 1996) ¾ Neuberechnungen 2000 (WHO, 2002; Üstün et al., 2004, BJP): Versorgung: Depression vs. andere psychische Störungen • DALYs: 3.7% ¼ 4.4% • (non fatal-) YLD: 12% (unter allen 110 einbezogenen Erkrankungen) ¾ „These results of the Global Burden of Disease study have provided the most Hintergrund: Vermeidbare Kosten? powerful scientific and advocacy support for mental health to date. It is now time to see how these findings and these tools can be applied to policy-making, planning and WHO-CHOICE (CHOosing Interventions that are Cost-Effective; Chisholm et al., 2004, 2005, BJP): programme implementation.“ (Üstün et al., 2004, BJP) 10-30% bei Depression möglich, wenn 50% der Betroffenen erreicht würden 5 Zugang zur Versorgung bei affektiven Stö Störungen: rungen: deutlich besser als bei anderen Diagnosen (BGS; Wittchen & Jacobi, 2001, Bundesgesundheitsblatt) Zugang zur Versorgung bei affektiven Stö Störungen: rungen: deutlich besser als bei anderen Diagnosen (ESEMeD) ESEMeD) Wittchen & Jacobi (2005), Eur Neuropsychopharmacol ¼ deutlich besser als bei Angststö Angststörungen Zugang zur Versorgung bei affektiven Stö Störungen: rungen: 5050-60% innerhalb 10 Jahren nach Erstauftreten, Erstauftreten, 90% insgesamt (NCSR) (NCS (dort 1010-50% innerhalb 10 Jahren nach Erstauftreten, Erstauftreten, 3030-90% insgesamt; insgesamt; NCSNCS-R) Wang et al. (2005), Arch Gen Psychiatry Wang et al. (2005), Arch Gen Psychiatry Wann und wie gut erkennt der Hausarzt Depession und Generalisierte Angststö Angststörung? Angststörung? recognized as case not recognized MDE correctly diagnosed not correctly diagnosed MDE 76,5 Risikofaktoren: 64,3 „Die üblichen Verdächtigen“ GAD+MDE GAD + MDE 85,4 43,2 Zwei Beispiele zur Komorbidität (Angststörungen, Adipositas) GAD 72,5 GAD 0% 25% 50% 75% 100% 34,4 0% 25% 50% 75% 100% Hoyer et al. (2001), MMW 6 Risikofaktoren: Die ü blichen Verdä ächtigen… üblichen Verd Verdächtigen… chtigen… ten Stö ¾ Geschlecht: F>M (bei den größ größten Störungsgruppen Angst/Depression; Kumuliertes Risiko einer sekundä sekundären depressiven Stö Störung bei Fällen mit einer Angststö Angststörung in der Vorgeschichte Cumulative % of depression 60 Hinweise auf Angleichung in jü jüngeren Kohorten) ¾ Alter: stö störungsspezifisch, z.B. BIP<MDD<DYST (Hinweise auf 50 Vorverlegung des Erstauftretens in jü jüngeren Kohorten, viele depressive Symptome im hö höheren Alter) 40 ¾ Sozialer Status (eher unspezifischer SESSES-Gradient; evtl. vielversprechender als objektive Variablen sind subjektive Ansä Ansätze, vgl. z.B. Skapinakis et al., 2006) no anxiety dx 30 ¾ Ballungsraum vs. lä ländlich (urbanisation korreliert mit psych. Morbiditä Morbidität) 20 ¾ „Stressfaktoren“ Stressfaktoren“ (frü (frühere und derzeitige wirdrige Lebensereignisse und - 10 Bedingungen) 0 ¾ Familiä Familiäre Hä Häufung (Genetik(Genetik-UmweltUmwelt-Interaktion) 10 11 12 13 14 15 16 17 18 19 20 21 22 23 24 25 26 27 28 29 age of onset Kumuliertes Risiko einer sekundä sekundären depressiven Stö Störung bei Fällen mit einer Angststö Angststörung in der Vorgeschichte Cumulative % of depression EDSP, 2001 Risikofaktoren: Beispiel Adipositas 1. Replikationen ausgehend von klinischen Studien 60 2. Hypothesentest auf Bevö Bevölkerungsebene 50 PD GAD AG SPP SoP no anxiety dx 40 30 20 3. BGS: Systematischer Vergleich zwischen adipö adipösen und nichtnicht-adipö adipösen Personen bezü bezüglich psychosozialer Nachteile (SES, HRHR-QoL, QoL, Depressivitä Depressivität, soziale Ängstlichkeit, globale und spezifische Fragen zur Lebenszufriedenheit, manifeste psychische 1212-MonatsMonatsDiagnose) 4. Auß Außer SES und kö körperlicher Morbiditä Morbidität keine Assoziationen! 10 5. Folgerung: Stichprobe ungeeignet fü für zu spezifische 0 Zusammenhä Zusammenhänge, aber Stichprobe geeignet, um (globale!) Annahmen und Stereotypien zu falsifizieren Hach et al. (in press), Eur J Public Health 10 11 12 13 14 15 16 17 18 19 20 21 22 23 24 25 26 27 28 29 age of onset EDSP, 2001 Zusammenfassung Diskussion ¾ Etwa jeder 3. bis 4. innerhalb eines Jahres von psychischer Störung betroffen; Lifetime-Risk: um 50% ¾ Hohe indirekte Kosten im Sinne von Arbeitsausfall und Produktivitätsminderung (hohe Prävalenz, Störungen lange „aktiv“) ¾ Zunahme an Krankschreibungen und Berentungen in den letzten Jahren (verstärkte öffentliche und ärztliche Aufmerksamkeit) ¾ Insbesondere Angststörungen und Depression relevant, auch in Verbindung mit körperlichen Diagnosen ¾ Ursache-Wirkungs-Frage (z.B.: Führt Belastung durch reduzierte Arbeitsfähigkeit oder Arbeitslosigkeit zu psychischen Störungen, oder sind psychische Störungen ursächlich für Produktivitätsminderung verantwortlich?) ¾ Welche Rolle spielt in diesem Zusammenhang (Selbst-) Stigmatisierung? ¾ Weitere Problembereiche hier nicht berücksichtigt (z.B. unterbezahlte Arbeit, Behinderungen bei Bildung und Karriere) ¾ Größenordnung psychischer Störungen im Vergleich zu körperlichen Erkrankungen bislang unterschätzt ¾ Befunde sowohl zur Häufigkeit psychischer Störungen als auch zur Arbeitsunfähigkeit über verschiedene Studien hinweg konsistent (Land, Längsvs. Querschnitt, einbezogene Erhebungsmethoden und Diagnosen) ¾ Ausblick: Versorgung/Prävention, Wiederherstellung der Arbeitsfähigkeit bei Personen mit psychischen Störungen, Arbeit als individuelle Ressource ¾ Behandlungssituation nach wie vor unbefriedigend! 7 Übungsaufgaben ¾ Welche Zusatzinformationen sind nötig, um eine Aussage wie „Jeder 10. ist depressiv!“ angemessen interpretieren zu können? ¾ Wie häufig sind psychische Störungen in Deutschland und Europa? ¾ Inwiefern sind psychische Störungen teure (d.h. mit hohen Vielen Dank für Ihre Aufmerksamkeit! gesellschaftlichen Kosten verbundene) Störungen? ¾ Beziehen Sie Stellung zur Lage der Versorgung psychischer Störungen! ¾ Nennen Sie 5 Risikofaktoren für psychische Störungen! ¾ Wird die Krankheitslast durch psychische Störungen überschätzt – oder wurde sie früher unterschätzt? Literatur Baune, B.T., Adrian, I. & Jacobi, F. (in press). Medical disorders affect health outcome and general functioning depending on comorbid major depression in the general population. Journal of Psychosomatic Research. Chisholm, D., Sanderson, K., Ayuso-Mateos, J.-L., Saxena, S. (2004). Reducing the global burden of depression: Population-level analysis of intervention cost-effectiveness in 14 world regions. Br. J. Psychiatry, 184: 393 - 403. Chisholm, D., van Ommeren, M., Ayuso-Mateos, J.-L., Saxena, S. (2005).Cost-effectiveness of clinical interventions for reducing the global burden of bipolar disorder. Br. J. Psychiatry, Dec 2005; 187: 559-567. Hach, I., Ruhl, U., Klotsche, J., Klose, M., Jacobi, F. (in press). Obesity and the risk for mental disorders in a representative German adult sample. European Journal of Public Health. [online bereits verfügbar] Hoyer, J., Krause, P., Höfler, M., Beesdo, K., & Wittchen, H.-U. (2001). Wann und wie gut erkennt der Hausarzt Generalisierte Angststörungen und Depressionen? MMW Fortschritte der Medizin, 119(Sonderheft 1), 2635. Jacobi, F., Höfler, M., Meister, W., & Wittchen, H.-U. (2002). Prävalenz, Erkennens- und Verschreibungsverhalten bei depressiven Syndromen: Eine bundesdeutsche Hausarztstudie. Nervenarzt, 73, 651-658. Jacobi, F., Klose, K., Wittchen, H.-U. (2004). Psychische Störungen in der deutschen Allgemeinbevölkerung: Inanspruchnahme von Gesundheitsleistungen und Ausfalltage. Bundesgesundheitsblatt, 47, 736-744. Jacobi, F., Wittchen, H.-U., Hölting, C., Höfler, M., Müller, N., Pfister, H. & Lieb, R. (2004). Prevalence, comorbidity and correlates of mental disorders in the general population: Results from the German Health Interview and Examination Survey (GHS). Psychological Medicine, 34, 597-611. Jacobi, F., Wittchen, H.-U., Müller, N., Hölting, C., Sommer, S., Lieb, R., Höfler, M., & Pfister, H. (2002). Estimating the prevalence of mental and somatic disorders in the community: Aims and methods of the German National Health Interview and Examination Survey. International Journal of Methods in Psychiatric Research, 11 (1), 1-19. Literatur (Forts.) Mykletun, A., Overland, S., Dahl, A.A., Krokstad, S., Bjerkeset, O., Glozier, N., Aaro, L.E. (2006). A populationbased cohort study of the effect of common mental disorders on disability pension awards. American Journal of Psychiatry, 163(8), 1412-1418. Sareen, J., Jacobi, F., Cox, B., Belik, S.-L., Clara, I. & Stein, M.B. (2006). Disability and poor quality of life associated with comorbid anxiety disorders and physical conditions. Archives of Internal Medicine, 166, 2109-2116. Üstün, T. B., Ayuso-Mateos, J.-L., Chatterji, S., Mathers, C., Murray, C. J. L. (2004). Global burden of depressive disorders in the year 2000. Br. J. Psychiatry, 184: 386-392. Wang PS, Berglund P, Olfson M, et al. (2005) Failure and delay in initial treatment contact after first onset of mental disorders in the national comorbidity survey replication. Archives of General Psychiatry, 62(6), 603-613. Wittchen HU (2004) Continued needs for epidemiological studies of mental disorders in the community. Psychotherapy and Psychosomatics 73, 197– 206. Wittchen, H.-U., & Jacobi, F. (2001). Die Versorgungssituation psychischer Störungen in Deutschland. Eine klinisch-epidemiologische Abschätzung anhand des Bundes-Gesundheitssurveys 1998. Bundesgesundheitsblatt - Gesundheitsforschung - Gesundheitsschutz, 44(10), 993-1000. Wittchen, H.-U. & Jacobi, F. (2005). Size and Burden of Mental Disorders in Europe – A critical review and appraisal of 27 studies. European Neuropsychopharmacology, 15 (4), 357-376. Wittchen, H.-U., Jönsson, B. & Olesen, J. (2005). Editorial: Towards a better understanding of the size and burden and cost of brain disorders in Europe. Eur. Neuropsychopharmacol., 15 (4), 355-356. WHO (2002) Global Burden of Disease Estimates. Online im Internet: http://www.who.int/healthinfo/bodestimates (Stand 1.9.2005) 8