Venenratgeber - kompressionsstruempfe.ch
Werbung

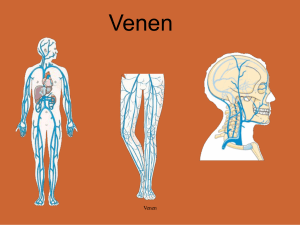
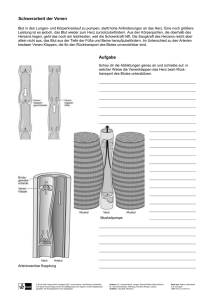
Venenratgeber „Erkrankungen der Venen verstehen und richtig handeln“ Autor: Damiano Angehrn, Arzt und Spezialist für Kompressionsstrümpfe Der Venenratgeber wird Ihnen präsentiert von www.kompressionsstruempfe.ch Inhaltsverzeichnis 1. Grundlagen • Der Blutkreislauf • Arterien und Venen • Das Beinvenensystem • Die Muskelpumpe • Die Lymphgefässe 2. Untersuchungsmethoden • Doppler Ultraschall • Phlebographie • Weitere 3. Diagnosen • Krampfadern • Venenentzündung • Chronisch venöse Insuffizienz • Thrombose • Das offene Bein 4. Therapiemassnahmen • Allgemeine Massnahmen • Kompressionstherapie • Medikamente • Verödung • Operation • Therapie der TVT 5. Empfehlungen und Tipps Der Venenratgeber wird Ihnen präsentiert von www.kompressionsstruempfe.ch 1. Die Grundlagen Um die Entstehung von Venenerkrankungen zu verstehen, ist die Kenntnis der medizinischen Grundlagen Voraussetzung. Wie funktioniert der menschliche Blutkreislauf, was genau sind Venen und wozu dient das Lymphsystem? Wozu besitzen wir eine Muskelpumpe und was hat das mit den Venenklappen zu tun? In den folgenden Abschnitten werden wir diese und weitere Fragen klären. Der Blutkreislauf Der menschliche Blutkreislauf dient einerseits dem Transport von Sauerstoff und Nährstoffen zum Organ, andererseits dem Abtransport von Kohlenstoffdioxid und Abbauprodukten. Der Blutkreislauf ist auch ein wichtiger Teil des Immunsystems und nimmt massgeblich Einfluss auf die Temperaturregulation. Wir unterscheiden den kleinen Kreislauf, welcher das Herz und die Lunge verbindet und den grossen Kreislauf zwischen Herz und allen übrigen Organen. Die Gefässe, welche vom Herz wegführen nennt man Arterien, die zuführenden Gefässe Venen. Folglich ist das Blut in den Arterien des grossen Kreislaufes sauerstoffreich, das in den Venen sauerstoffarm. Die linke Herzkammer pumpt über Arterien sauerstoffreiches Blut zu den Organen, wo sich die Gefässe in kleinste Haargefässe (Kapillargefässe) aufteilen. Kapillaren weisen keine Muskelschicht auf und ermöglichen den Austausch von Nährstoffen und Sauerstoff. Von hier fliesst das Blut über die Venen zurück zur rechten Herzkammer und weiter in den Lungenkreislauf, wo es mit Sauerstoff angereichert wird. Schema des Blutkreislaufes Arterien und Venen Arterien sind dreischichtige Gefässe mit einer festen Muskelhülle. Etwa 15% des gesamten Blutvolumens befindet sich in den Arterien. Venen weisen eine wesentlich geringere Wandstärke mit schwacher Muskelschicht auf. Venen sind dehnbarer, können mehr Blut enthalten und haben gleichzeitig eine Speicherfunktion. Das oberflächliche Venensystem dient ausserdem der Temperaturregulation: Steigt die Temperatur, so weiten sich die Gefässe aus und mehr Wärme wird an die Umgebung abgegeben. Arterie und Vene Der Venenratgeber wird Ihnen präsentiert von www.kompressionsstruempfe.ch Das Beinvenensystem Wir unterscheiden beim Beinvenensystem drei Bereiche: die oberflächlichen Venen, die tiefen Venen und die Perforansvenen (Verbindungsvenen). Die oberflächlichen Venen liegen direkt unter der Haut uns sind locker im Binde- und Fettgewebe gebettet. Diese bilden ein dichtes Netz aus bis zu 2mm starken Gefässen, welche in die beiden grossen, oberflächlichen Stammvenen (Vena saphena magna und Vena saphena parva) münden. Von den Stammvenen fliesst 90% des Blutes über die Perforansvenen ins tiefe Venensystem, daher heissen diese Venen Verbindungsvenen. Die restlichen 10% gelangen über den Venenstern, welcher gut geschützt in der Leiste liegt zurück in die grossen Gefässe. Das Blut fliesst schliesslich über die Beckenvenen und von dort über die grosse Hohlvene zurück zum Herzen. Oberflächliche Venen Die Muskelpumpe Wie schon besprochen, pumpt das Herz Blut via Arterien zu den Organen. Dabei fällt der Blutdruck stetig ab, so das die Pumpleistung nicht mehr ausreicht, um das Blut entgegen der Schwerkraft zurück zum Herzen zu befördern. Nach jedem Schlag nimmt das Volumen der Herzkammer zu, so dass eine leichte Sogwirkung entsteht, welche den Rücktransport zusätzlich unterstützt. Aber auch dieser Mechanismus ist zu schwach, um gegen die Schwerkraft anzutreten. Der wichtigste Faktor für den Rückfluss ist die Muskelpumpe. Bei jeder Bewegung der Beine werden die Muskeln aktiviert und üben Druck auf die Gefässe aus. Das Blut gerät in Bewegung. Damit das Blut zielgerichtet nach oben fliesst, sind Venenklappen zwischengeschaltet. Diese wirken wie ein Ventil und lassen das Blut nur in eine Richtung fliessen, zum Herzen. Entspannt sich der Muskel, so entsteht eine Sogwirkung, welche Blut aus den Kapillaren zieht. Der beschriebene Saug-DruckMechanismus hat die grösste Wirkung im Bereich der Wade (daher auch oft als Wadenpumpe bezeichnet) und setzt eine gute Beweglichkeit des Sprunggelenkes voraus. Funktionsprinzip der Muskelpumpe Die Lymphgefässe Das Lymphsystem ist ein Abflusssystem für überschüssige Gewesbsflüssigkeit und übernimmt gleichzeitig wichtige Aufgaben des Immunsystems. Fliesst Blut durch die Kapillaren, so entweicht bis zu 10% Flüssigkeit ins Gewebe. Die Lymphgefässe nehmen diese nun auf und geben sie kurz vor dem Herzen wieder in das venöse System ab. Das Lymphsystem endet blind, bildet also keinen Kreislauf. Ausserdem enthält es Lymphknoten, welche spezielle Immunzellen enthalten und so eine wichtige Funktion in der Abwehr übernehmen. Der Venenratgeber wird Ihnen präsentiert von www.kompressionsstruempfe.ch 2. Untersuchungsmethoden Um die Beschwerden einem Krankheitsbild zuzuordnen, stehen verschiedene Untersuchungsmethoden zur Verfügung. Im Vordergrund steht ein ausführliches Gespräch, in welchem Beschwerden und bisheriger Verlauf genau erfasst werden. Fachkundige sprechen von der sogenannten Anamnese. Hier wird die Art der Beschwerden geklärt und mögliche Risikofaktoren gesucht. Anschliessend erfolgt eine gründliche körperliche Untersuchung um einen ersten Eindruck des Gesundheitszustandes, sowie der Durchblutungssituation zu gewinnen. Besteht der Verdacht einer Venenschwäche oder Erkrankung, so bedient sich der Arzt verschiedener technischer Untersuchungsverfahren, um das Venensystem beurteilen zu können. Doppler-Ultraschall Mithilfe der DopplerUltraschalluntersuchung kann der Blutfluss in den Gefässen dargestellt werden. Die Untersuchung ist schmerzlos und birgt keine Risiken. Hierzu wird eine Sonde auf die Haut aufgesetzt, welche Ultraschallwellen aussenden und empfangen kann. Je nach Gewebebeschaffenheit werden die Schallwellen anders reflektiert und von der Sonde erkannt. Nun können die Signale in der Sonde in Ton umgewandelt Bild einer Vene mit dem Doppler-Ultraschall werden, so dass der Arzt die Stärke und Richtung des Blutflusses akustisch beurteilen kann. Bei der Duplexsonographie werden die erhobenen Daten in einem zweidimensionalen Bild dargestellt, was die Beurteilung von Venendurchmesser, Wand- und Klappenbeschaffenheit sowie Blutfluss ermöglicht. Ausserdem können so mögliche Verschlüsse, wie z.B. Thromben erfasst werden. Der Arzt untersucht nun das gesamte Beinvenensystem von der Leiste beginnend bis zu den Füssen. Der Patient wird aufgefordert, die Luft anzuhalten und in den Bauch zu pressen. So erhöht sich der Druck in den Venen, das Blut wird zurück gedrückt. Bei intakten Venenklappen wird der Rückfluss verhindert. Liegt jedoch eine Klappenschädigung (Klappeninsuffizienz) vor, so kann der Arzt eine Blutumkehr nachweisen. Wir die Untersuchung an mehreren Stellen durchgeführt, kann genau festgestellt werden, ab welcher Höhe die Klappen geschädigt sind. Der Venenratgeber wird Ihnen präsentiert von www.kompressionsstruempfe.ch Die Phlebographie Bei der Phlebographie wird das Venensystem mit Hilfe von Röntgenstrahlen dargestellt. Dies erfordert jedoch die Applikation von Kontrastmittel, welches durch Punktion einer Fussvene geschieht. Das Kontrastmittel verteilt sich innerhalb kurzer Zeit im Venensystem der Beine, so dass Röntgenaufnahmen angefertigt werden können. Wie auch bei der Doppleruntersuchung wird der Patient zum pressen aufgefordert, erweiterte oder verengte Gefässabschnitte, Verschlüsse oder geschädigte Venenklappen können so gut erkannt werden. Bei der Verabreichung von Kontrastmitteln kann es zu Nebenwirkungen kommen: Reizung der Einstichstelle, oberflächliche Venenentzündungen und allergische Reaktionen sind zwar selten, sollen jedoch bei der Indikationsstellung berücksichtigt werden. Die Phlebographie wird nur noch selten bei ganz speziellen Fragestellungen verordnet. Phlebographie Obeschenkel Weitere Untersuchungsmethoden Die Photoplethysmographie ist ein risikoarmes Verfahren, bei welchem die Gefässe mittels Infrarotlicht dargestellt werden. Je nach Füllungsgrad wird die Strahlung unterschiedlich reflektiert, so dass der Zustand beurteilt werden kann. Werden die oberflächlichen Venen gestaut, wird die Situation wie nach Venenstripping simuliert. Die Erfolgschancen einer OP können so abgeschätzt werden. Photopletysmographie Bei der Venenverschlussplethysmographie wird die Leistungsfähigkeit des Venensystems gemessen. Zuerst wird eine Staumanschette angelegt, so dass sich die Venen maximal füllen. Nun wird dar Druck abrupt abgelassen und gemessen, wie sich das Volumen der Beine verändert. Die Phlebodynamometrie bezeichnet ein invasives Verfahren, bei welchem der Venendruck gemessen wird. Die Ergebnisse dienen zur Beurteilung einer chronisch venösen Insuffizienz, welche auch nicht invasiv abgeklärt werden kann. Daher hat die Phlebodynamometrie heute nur noch einen geringen Stellenwert. Der Venenratgeber wird Ihnen präsentiert von www.kompressionsstruempfe.ch 3. Diagnosen Hier folgt eine kurze Abhandlung der häufigsten und wichtigsten Beinvenenerkrankungen. Krampfadern Ursachen und Beschwerden des Krampfadernleidens Die häufigste Ursache von Krampfadern ist eine familiär vererbte Schwäche des Bindegewebes. Es kommt zur Ausweitung der Venen, welche einen sichtbar geschlängelten Verlauf zeigen. Weitet das Gefäss im Bereich einer Venenklappe aus, so wird diese undicht und es kommt zum Rückfluss. Der weiter unten liegende Venenabschnitt wird zusätzlich belastet und weiten sich ebenfalls aus. So schreitet die Erkrankung immer weiter fort, bis eine Prophylaxe resp. Therapie eingeleitet wird. Aus dem vergrösserten Venendurchmesser resultiert ein verlangsamter Blutfluss, was als wesentlicher Risikofaktor für die Entstehung einer Thrombose gilt. Der erhöhte Druck in den Entstehung von Krampfadern Gefässen führt ausserdem zum Austritt von Flüssigkeit ins Gewebe, diese kann als Schwellung (Ödem) festgestellt werden. Im Bereich einer varikös veränderten Vene ist auch die Sauerstoffversorgung reduziert, was zu Langzeitschäden an der Haut führt. Auch häufiges Stehen und Sitzen oder Tätigkeiten, welche den Druck im Bauchraum erhöhen (z.B. Heben von Lasten) tragen zur Entwicklung von Krampfadern bei. Die Schwangerschaft gilt ebenfalls als Risikofaktor. Die Beschwerden von Krampfadern können ganz unterschiedlich sein. Oft wird der Krankheit jedoch wenig Beachtung geschenkt und mit der Therapie zugewartet bis Komplikationen entstehen. Als erstes Anzeichen sind schwere und müde Beine zu nennen, es folgen abendliche Schmerzen und Hitzegefühl. Häufig berichten die Patienten auch über nächtliche Wadenkrämpfe. Typischerweise kommt es tagsüber zum leichten Anschwellen der Knöchel und Unterschenkel, dem Ödem. Teilweise sind die Schwellungen ganz diskret und können von Auge nicht wahrgenommen werden. Bei Verdacht können ganz einfach morgens und abends die Beinumfänge gemessen und verglichen werden. Markieren Sie dazu die Messstelle, damit auch wirklich auf gleicher Höhe gemessen wird. Krampfadern können sich entzünden (Phlebitis), der darüber liegende Bereich ist schmerzhaft und gerötet. Bei einem ausgedehnten Befund kann es auch zu Fieber kommen. Werden die Krampfadern über längere Zeit nicht behandelt, so kommt es zur chronisch venösen Insuffizienz. Typisches Zeichen ist die bräunliche Verfärbung der Haut auf Knöchelhöhe, diese wird als Purpura jaune docre bezeichnet. Die Haut wird dünn und wenig resistent gegen äussere Einflüsse. Es kann sich ein offenes Bein bilden (Ulcus cruris), welches nur unter einer sehr strengen Therapie abheilen kann. Der Venenratgeber wird Ihnen präsentiert von www.kompressionsstruempfe.ch Retikuläre Krampfadern und Besenreiser Sind die kleinen Gefässe in der Unterhaut erweitert, so spricht man von Besenreisern und retikulären Krampfadern. Von Besenreisern sind vor allem Frauen betroffen, häufig entstehen sie bereits ab dem 25. Lebensjahr. Diese höchstens 2mm durchmessenden Gefässe breiten sich netzförmig aus und treten meist auf der Aussenseite der Beine, sowie in der Kniekehle auf. Retikuläre Krampfadern sind etwas grobmaschiger und weisen einen grösseren Durchmesser auf. Werden sie verletzt, bildet sich ein grosser Bluterguss. Besenreiser und retikuläre Krampfadern haben in der Regel keine medizinische Bedeutung, die kosmetischen Ansprüche stehen im Vordergrund. Allerdings sind sie meistens Ausdruck einer Venenschwäche oder veränderter Druckverhältnisse im Venensystem. Eine weitere Abklärung durch den Spezialisten ist angezeigt um die nötige Prophylaxe einzuleiten. Besenreiser und retikuläre Krampfadern können mittels Verödung oder Laserbehandlung therapiert werden. Für die Prophylaxe eignen sich medizinische Kompressionsstrümpfe der Klasse I-II. Stamm-, Seitenast- und Perforansvarizen Stamm- und Seitenastvarizen sind die klassischen Krampfadern der grossen, oberflächlichen Beinvenen. Die beiden Stammvenen am Bein sind • • die Vena saphena magna, welche vom Innenknöchel am Knie vorbei zur Leiste zieht und die Vena saphena parva, welche vom Aussenknöchel in Richtung Kniekehle verläuft, um dort in das tiefe System zu münden. Die Stammvarikose beginnt meist mit einer Schlussunfähigkeit einer hoch gelegenen Venenklappe, kurz vor Eintritt ins tiefe Venensystem. Blut fliesst rückwärts vom tiefen ins oberflächliche System und verursacht eine Druckerhöhung. Ohne Therapie schreitet die Erkrankung in Richtung Fuss fort. Seitenastvarizen sind die übrigen, grossen und veränderten Venen, welche isoliert oder mit einer Stammvarikose zusammen auftreten können. Stammvarizen Bestehen Krampfadern über Jahre, so wird auch das tiefe Venensystem ausgeweitet. Umgekehrt führt eine Thrombose der tiefen Beinvenen zur Abflussbehinderung und die oberflächlichen Venen werden akut belastet. Die Gefässe weiten sich aus und die Klappen werden undicht. Krampfadern entstehen. Im Gegensatz zur primären Varikosis, spricht man hier von sekundären Varizen. Perforansvenen heissen die Gefässe, welche das oberlächliche mit dem tiefen Beinvenensystem verbinden. Auch hier sind Venenklappen zu finden, welche den Blutfluss von aussen nach innen erlauben. Bei der Perforansvarikose sind die Klappen undicht, es kommt zur Umkehr des Blutflusses. Diese Krampfadern werden auch Blow-Out-Varizen genannt. Der Venenratgeber wird Ihnen präsentiert von www.kompressionsstruempfe.ch Venenentzündung (Phlebitis) Es gibt verschiedene Entstehungsmechanismen für eine Entzündung der oberflächlichen Venen. Häufig liegt jedoch ein chronisches Krampfadernleiden als Ursache vor. Seltener entsteht eine Phlebitis nach einer Punktion (z.B. Spritze, Infusion) oder nach einer Verletzung. Häufig geht eine Venenentzündung auch mit der Bildung von kleinen Thromben einher: Die geschädigte Venenwand setzt Faktoren frei, welche Bestandteile des Gerinnungssystem anhaften lässt. Es lässt Rötung am Unterschenkel bei Phlebitis sich ein verhärteter Strang tasten, welcher äusserst schmerzhaft ist. Über dem Befund ist die Haut gerötet. Eine oberflächliche Venenentzündung ist meistens ungefährlich und heilt schnell wieder ab, die Schmerzen stehen im Vordergrund. Trotzdem sollte bei Verdacht ein Arzt aufgesucht werden, um eine Beteiligung des tiefen Systems auszuschliessen (Eine Thrombose kann sich über die Verbindungsvenen weiter in die Tiefe ausbreiten). Die oberflächliche Phlebitis wird mit Kompressionsmassnahmen behandelt. Initial sind Kurzzugbandagen angezeigt, nach Therapieerfolg ist das Tragen von Kompressionsstrümpfen empfohlen. Zur Schmerzlinderung können auch kühlende Wickel oder Verbände mit Heparinsalben hilfreich sein. Viel Bewegung fördert die Durchblutung und beschleunigt die Heilung. In seltenen Fällen löst sich das Blutgerinnsel jedoch nicht auf und muss mit einem kleinen Schnitt entfernt werden. Besteht der Verdacht, dass sich der Befund ins tiefe System ausweitet, so müssen gerinnungshemmende Medikamente eingesetzt werden, der Spezialist entscheidet, ob eine Operation nötig ist. Der Venenratgeber wird Ihnen präsentiert von www.kompressionsstruempfe.ch Ursachen und Folgen der chronisch venösen Insuffizienz Die chronische Beinvenenschwäche, auch chronisch venöse Insuffizienz (CVI) genannt ist ein häufiges Krankheitsbild und verursacht riesige Kosten. Alleine in der Schweiz sind fast eine halbe Million Menschen davon betroffen. Häufig liegt die Ursache in der Erweiterung der oberflächlichen Beinvenen (Krampfadern) oder ist auf eine durchgemachte tiefe Beinvenenthrombose zurückzuführen, welche die Gefässe und Klappen schädigt. Im zweiten Fall spricht man vom postthrombotischen Syndrom. Es kommt zur Verlangsamung des Blutflusses und zum verminderten Rücktransport zum Herzen, so dass ein erhöhter Druck in den Venen entsteht. Als erstes Anzeichen bilden sich erweiterte, kranzartige Venen im Knöchelbereich (Corona Phlebectatica). Zusätzlich können Schweregefühl, Wadenkrämpfe und Juckreiz auftreten. Auch wenn die Beschwerden oft nicht als störend wahrgenommen werden, sollten sie ernst genommen werden und eine Therapie eingeleitet werden. Veränderungen bei CVI Wird zugewartet, so erhöht sich die Durchlässigkeit der Gefäss. Flüssigkeit, Eiweisse und Blutbestandteile treten ins Gewebe aus. Bald ist das Lymphsystem überlastet und die überschüssige Flüssigkeit kann nicht mehr abtransportiert werden, Ödeme entstehen: das Bein wird dick. Die ausgetretenen Stoffe, insbesondere Bestandteile der roten Blukörperchen werden nun abgebaut, wodurch der Farbstoff Hämosiderin freigesetzt wird. Es bilden sich rote, stecknaldekopfgrosse Punkte, welche bei lang andauernder Venenschwäche zur flächenhaften Braunverfärbung führen (Purpura jaune d'ocre). Die ausgetretenen Eiweisse führen zur Entzündungsreaktion und regen das Bindegewebe an. Kollagenfasern werden gebildet, die Haut wird verhärtet. Im Verlauf verbacken die Hautschichten (Dermatoliposklerose) und Vernarbungen treten auf. Diese machen sich als weisse Flecken bemerkbar (Atrophie blanche). Die chronisch venöse Insuffizienz wird in drei Stadien eingeteilt: • • • Stadium I: corona phlebectatica mit Ödem Stadium II: Stadium I + Hyperpigmentierung der Haut, Dermatoliposklerose, Atrophie blanche, Purpura janue d'ocre Stadium III: offenes Bein (Ulcus cruris), auch das abgeheilte Ulcus gehört zum Stadium III Der Venenratgeber wird Ihnen präsentiert von www.kompressionsstruempfe.ch Thrombose und ihre Symptome Je schneller eine tiefe Venenthrombose erkannt und richtig behandelt wird, desto grösser die Wahrscheinlichkeit, dass eine Abheilung ohne Spätfolgen erfolgt. Theoretisch ist es daher richtig, die Symptome einer Thrombose zu kennen, um sofort reagieren zu können. Leider gibt es aber keine eindeutigen Merkmale und Zeichen, die eine Thrombose beweisen. Je nach Lage und Ausdehnung der Thrombose können die Symptome sehr unterschiedlich sein, viele Thrombosen laufen symptomarm ab und werden von den Betroffenen gar nicht bemerkt. Das heisst aber nicht, dass deswegen eine Thrombose ungefährlich wäre. Besonders fatal Entstehung einer Thrombose ist die Tatsache, dass oft schwere, im späteren Verlauf zu einer lebensgefährlichen oder gar tödlichen Lungenembolie führende Thrombosen fast symptomfrei verlaufen und dadurch primär unentdeckt bleiben. Immerhin ist es hilfreich, die gehäuft auftretenden Anzeichen einer tiefen Venenthrombose zu kennen: • • • • • • • • • • • • Muskelkaterartige Schmerzen im Wadenbereich oder im Oberschenkelbereich Zunahme der Beschwerden im Stehen und an der Wärme Linderung der Beschwerden in Hochlagerung und in der Kälte Wärmegefühl / effektive Überwärmung Spannungsgefühl, Berstungsgefühl Schwellung Hautveränderungen: Rötung, evtl. Blauverfärbung, gespannte, glänzende Haut vermehrte Venenzeichnung der oberflächlichen Venen (Umgehungskreislauf), klassischerweise an der Schienenbeinvorderkante (Pratt-Warnvenen) Druckschmerz der Wade (Lowenberg – Zeichen) Wadenschmerzen beim Fußstrecken (Hohmann – Zeichen) Fußsohlenschmerz beim Druck auf die Fußsohle (Payr – Zeichen) Fieber Da die Thromboseerkrankung ein häufiges Leiden ist, das nicht selten tödlich endet oder schwerwiegende bleibende Schäden hinterlässt, ergeben sich folgende Schlussfolgerungen: • • • • • Kenntnis des eigenen Thromboserisikos sowie der Anzeichen Alles daran setzen, dass keine Thrombose entsteht (Prophylaxe) Bei leisestem Verdacht auf eine Thrombose sofortiges Aufsuchen eines Spezialarztes, dies gilt unabhängig von Ort und Zeitpunkt des Geschehens Sofortdiagnostik (Notfallsituation) und sofortiger Therapiebeginn Fachkundige korrekte Weiterführung der Therapie (Blutverdünnung) Der Venenratgeber wird Ihnen präsentiert von www.kompressionsstruempfe.ch Da sich das Blutgerinnsel innert kurzer Zeit narbig umwandelt, muss die Therapie schnellstmöglich einsetzen. Zur Diagnose steht das sog. D- Dimer zur Verfügung. Ein normaler Wert schliesst eine Thrombose aus. Daneben wird die Ultraschalldiagnostik gebraucht (Duplex). Die Therapie hat zum Ziel, ein weiteres Wachstums des Blutgerinnsels zu stoppen, eine Thrombusverschleppung (Embolie) zu vermeiden und den normalen Blutfluss wieder herzustellen. Der Spezialist entscheidet aufgrund der Lokalisation und Ausdehnung, welche Therapie die beste ist: rein konservative medikamentöse Therapie mit Blutverdünner, aktive medikamentöse Auflösung des Pfropfes (Lyse), chirurgische Entfernung des Gerinnsels (Thrombektomie) oder Anlegen eines Umgehungskreislaufs (Bypass). In jedem Fall schliesst sich eine länger dauernde Blutverdünnung an. Das offene Bein (Ulcus cruris) Bei der chronisch venösen Insuffizient kommt es zu einer verminderten Versorgung der Haut mit Nährstoffen und Sauerstoff, Stoffwechselabbauprodukte lagern sich ein. Langsam beginnen die Hautzellen abzusterben. Es bildet sich ein Gewebsdefeckt, das offene Bein. Häufig tritt das Ulcus cruris am Innenknöchel auf und breitet sich bei nicht einhalten des Therapieregimes weiter aus. Da auch die Immunabwehr deutlich herabgesetzt ist, kommt es häufig zur Besiedelung mit Bakterien, so dass eine intensive Wundpflege nötig wird. Ein florides Ulcus cruris Der Venenratgeber wird Ihnen präsentiert von www.kompressionsstruempfe.ch 4. Therapiemassnahmen Allgemeine Massnahmen Bei den allgemeinen Massnahmen handelt es sich im wesentlichen um Anwendungen der physikalischen Therapie. Massagen Leichte Massagen fördern die Durchblutung und festigen das Bindegewebe, der Abtransport von Blut und Lymphe aus den Beinen wird unterstützt. Starkes Kneten oder Klopfen sollte unterlassen werden, denn die fragilen Gefässe können Schaden nehmen und es bilden sich Blutergüsse. Auch die Verwendung von Vibrationsgeräten sollte vermieden werden. Liegt eine entzündliche Komponente vor, ist von Massagen abzuraten, da es zur Ausbreitung der Erreger führen kann. Gymnastik Gehen, wandern oder Schwimmen sind ideal um den Stoffwechsel zu aktivieren. Zusätzlich können spezielle Gymnastik-Übungen gemacht werden, welche den Blutrückfluss fördern: • • • • Beim Zehengang wird die Wadenmuskulatur beansprucht und die Muskelpumpe aktiviert Beim Fersengang werden die vorderen Muskelgruppe des Unterschenkels angespannt, das Blut wird zurückgepresst Kreisende Fussbewegungen (im Sprunggelenk) aktivieren alle Muskeln ohne Belastung, die Übung kann sehr gut im liegen gemacht werden Werden die Knie beim Gehen bis auf Hüfthöhe gehoben, wird der Rückfluss aus den grossen Venen begünstigt, so dass der Druck in den Gefässen sinkt Hydrotherapie Temperaturänderungen wirken sich auf die Gefässe aus. Bei Kälte ziehen sich die Venen zusammen, bei Wärme weiten sie aus. Durch wechselwarmes abduschen der Beine wird das Gewebe und die Venen gestrafft und die Durchblutung gefördert. Anstelle der Dusche, kann die Hydrotherapie auch mit Wickeln oder Güssen durchgeführt werden. Anstelle von wechselwarmem Wasser wird häufig alleine Anwendung von kaltem Wasser empfohlen. Kompressionstherapie Die Kompressionstherapie bildet die Grundlage in der Behandlung von Venenleiden. Kompression bedeutet Druck und wirkt sich bei richtiger Anwendung positiv auf den Krankheitsverlauf aus. Die Venen werden komprimiert, so dass die Flussgeschwindigkeit zunimmt. Wird der Venendurchmesser verkleinert, so können auch die Klappen besser schliessen und ihre Funktion erfüllen. Da sich eine ausgeweitete Venen nicht zurückbilden kann, ist im Prinzip eine lebenslange Behandlung nötig, es sei denn, die erkrankten Venen werden operativ entfernt. Es gibt verschieden Methoden, um das Bein einem kontrollierten Druck auszusetzen: Der Venenratgeber wird Ihnen präsentiert von www.kompressionsstruempfe.ch Der Kompressionsverband Mit dem Anlegen eines Kurzzugverbandes kann ein gradueller Druck erreicht werden, welcher am Fuss sein Maximum hat und nach oben abnimmt. Bei starken Schwellungen sind Kompressionsverbände nach wie vor am besten geeignet, da sie täglich neu angewickelt werden und so einen perfekten Druckverlauf sicherstellen. Allerdings erfordert das korrekte Anlegen viel Übung. Folgende Punkte sind zu beachten: • • • • • • • Das Sprunggelenk soll bei Anlage des Verbandes in 90° stehen. Die Ferse wird ebenfalls eingebunden. Die Zehen sind frei, der Verband deckt die Zehengrundgelenke ab. Für die Anlage werden zwei Kurzzugbinden benötigt, welche nacheinander vom Fuss bis zum Knie gewickelt werden Der Druck nimmt von unten nach oben ab. So wird ein Kompressionsverband Der Verband soll faltenfrei sein und darf keine Schmerzen verursachen. korrekt angewickelt Um Druckstellen zu vermeiden, können bei den Knöcheln und über dem Schienbein Polsterungen angebracht werden. Kompressionsstrümpfe Kompressionsstrümpfe haben heute einen grossen Stellenwert in der Behandlung von Venenleiden. Medizinische Strümpfe weisen ebenfalls einen genau definierten Druckverlauf auf, welcher in die Kompressionsklassen eingeteilt werden. Oft werden Kompressionsstrümpfe mit Stützstrümpfen verwechselt, der Unterschied ist jedoch eminent: Stützstrümpfe weisen oft keinen graduellen Druckverlauf auf und erzeugen keinen ausreichenden Arbeitsdruck. Stützstrümpfe können bei venengesunden Patienten für Entlastung sorgen, haben aber bei der Behandlung von Venenleiden nichts verloren. Kompressionsstrümpfe Der Venenratgeber wird Ihnen präsentiert von www.kompressionsstruempfe.ch Bei der Wahl und Handhabung der Kompressionsstrümpfe müssen folgende Punkte berücksichtigt werden: • • • • • • Die Kompressionsklasse muss entsprechend der Diagnose gewählt werden und sollte zusammen mit dem Spezialisten geschehen. Je nach Anwendungsbereich können verschiedene Materialien gewählt werden: Mikrofaserstrümpfe bei feuchter und schwitziger Haut, Baumwollstrümpfe bei empfindlicher Haut, Silberstrümpfe bei Infektionsgefahr, Strümpfe mit pflegender Wirkung bei trockener und gereizter Haut usw. Kompressionsstrümpfe wirken nur dann optimal, wenn die Grösse stimmt. Eine Vermessung der Beine sollte daher vor jedem Kauf erfolgen. Die Messung kann selbst oder von einer Hilfsperson durchgeführt werden und sollte wenn möglich am Morgen geschehen. Die Strümpfe sollen vom Patienten selber angezogen werden können, um eine lange Selbstständigkeit zu ermöglichen. Spezielle Anziehhilfen erleichtern das Anziehen. Kompressionsstrümpfe haben eine mittlere Lebensdauer von sechs Monaten. Ersetzen Sie daher Ihre Strümpfe regelmässig für die volle Wirksamkeit. Strümpfe die lange nicht getragen oder gewaschen werden, verlieren schnell an Wirkung. Seien Sie vorsichtig im Umgang mit Kompressionsstrümpfen, Fingerringe oder Fingernägel können den Stoff beschädigen. Apparative Kompressionsbehandlung Die apparative, intermittierende Kompressionsbehandlung (AIK) kann bei langwierigen Schwellungen eingesetzt werden. Spezielle Manschetten umhüllen das Bein und füllen sich vom Fuss her mit Luft. Grosse Mengen an Gewebswasser können so aus den Beinen gepresst werden. Allerdings kann diese Methode nur bei Herzgesunden Patienten angewendet werden. Modernes Gerät für AIK Arbeitsdruck und Ruhedruck Um zu verstehen, wie Kompressionsstrümpfe und -verbände wirken, müssen die beiden Begriffe Arbeitsdruck und Ruhedruck erläutert werden. Ruhedruck liegt vor, wenn die Beine ruhig sind und die Muskulatur entspannt ist. Spannt sich die Muskulatur an, so steigt der Druck im ganzen Gewebe an und wir sprechen von Arbeitsdruck. Was bedeutet das aber für die Kompressionstherapie? Hier zwei einfache Beispiele: 1. Wird ein Gips ohne Spannung um die Waden gelegt, so steigt der Ruhedruck nicht an, wir finden einen niedrigen Ruhedruck vor. Spannt sich nun die Muskulatur an, so presst sie gegen den Starren Gips und der Druck steigt an. Es entsteht also ein hoher Arbeitsdruck. 2. Die umgekehrte Situation entsteht beim anwickeln eines hochelastischen Verbandes (Langzugbinde). Wird der Verband angelegt, entsteht durch die Rückstellkraft bereits ein hoher Ruhedruck. Spannt sich die Muskulatur an, so ändert sich der Druck kaum, das elastische Material gibt nach. Der Venenratgeber wird Ihnen präsentiert von www.kompressionsstruempfe.ch Die Kompressionstherapie hat zum Ziel, einen möglichst kleinen Ruhedruck, bei grösstmöglichem Arbeitsdruck zu erzeugen und gleichzeitig einen hohen Tragekomfort zu bieten. So wir in der Ruhephase eine optimal Durchblutung des Gewebes gewährleistet, während die Venen in der Arbeitsphase komprimiert und entleert werden. Es entsteht ein Massageeffekt. Medikamentöse Therapie Venenbeschwerden können auch mit Medikamenten behandelt werden. Ödemprotektiva fasst eine Gruppe von Wirkstoffen zusammen, welche die Durchlässigkeit der Venenwand für Proteine erniedrigt. So kann die Entstehung von Schwellungen reduziert werden. Der wohl bekannteste und meist bewährte Wirkstoff kommt aus den Samen der Rosskastanie und ist in unzähligen Produkten enthalten. Ödemprotektiva werden optimalerweise verabreicht, bevor sich Schwellungen gebildet haben. Venotonika erhöhen den Tonus der Venenwand, so dass sich der Venendurchmesser verkleinert. Ihre Wirksamkeit ist allerdings nicht ausreichend bestätigt. Sind bereits massive Ödeme entstanden, reichen Ödemprotektiva und Venotonika nicht mehr aus. Es werden ausschwemmende Medikamente, sogenannte Diuretika eingesetzt. Je nach Situation stehen verschiedene Stoffgruppen zur Auswahl. Eine Therapie soll nur unter ärztlicher Kontrolle erfolgen, da Veränderungen im Salzhaushalt auftreten können. Verödungstherapie Bei der Sklerosierung handelt es sich um einen kleinen Eingriff zur Behebung von Besenreisern und Seitenastvarizen. Mit einer Spritze wird Verödungsmittel in das erkrankte Gefäss injiziert. Im Verlauf kommt es zu einer lokal begrenzten Entzündungsreaktion, die Vene wird dauerhaft verschlossen und vom Körper resorbiert. Gelegentlich kommt es zu einer Verhärtung und Farbveränderung. Die Sklerosierung kann schnell und ambulant durchgeführt werden. Aus diesem Grund ist diese Therapieform gerade für ältere Menschen unkompliziert. Einspritzen von Verödungsmittel Nach der Sklerosierung ist die Kompressionstherapie unerlässlich, um das Wiederauftreten zu verhindern. Kompressionsstrümpfe der Klasse II werden empfohlen. Der Venenratgeber wird Ihnen präsentiert von www.kompressionsstruempfe.ch Die Operation bei Krampfadern Mit einer Krampfaderoperation werden folgende Ziele angestrebt • • • • Verbesserung der venösen Zirkulation. Besserung der Stauungsbeschwerden (Schwere Beine, Spannung, Hitze, Gramüseln, Schmerzen). Besserung einer Schwellung (Ödem). Senkung der Komplikationen der Krampfadererkrankung: Ekzeme, offene Beine (venöse ulcera), oberflächliche Venenentzündung (Phlebitis), Stauungssyndrom. Die Operation der Krampfadererkrankung besteht aus mehreren Schritten, die je nach Befund einzeln oder kombiniert durchgeführt werden • • • • Unterbrechung der erkrankten Verbindungsvenen ins tiefe Venensystem („Perforantesligatur“). Unterbrechung aller zuführenden Venenäste in der Leiste oder in der Kniekehle („Krossektomie“). Entfernung der erkrankten Stammvenenabschnitte. Entfernung erkrankter Seitenäste. Gesunde Venen sollen erhalten bleiben. Neben der klassischen operativen Therapie gibt es andere therapeutischen Möglichkeiten. Der Gefässchirurge wird mit Ihnen zusammen besprechen, welches Vorgehen für Sie das beste ist. Bei den endovenös thermischen Verfahren wird durch thermischen Schaden (hochfrequenter Wechselstrom, Laser, Kälte, Dampf) der definitive Gefässverschluss angestrebt. Auch bei diesen Verfahren verbleibt das kranke Gefäss primär im Körper. Alle Verfahren müssen sich an der klassischen Operation messen, diese ist weltweit millionenfach durchgeführt worden und hat sich bewährt. Der genaue Stellenwert moderner Verfahren kann heute noch nicht konklusiv beurteilt werden. Der Gefässchirurge, der sich ausschliesslich mit dieser Problematik befasst, kann Ihnen den exakten Stand des derzeitigen Wissens aufzeigen. Er wird dann mit Ihnen das für Sie beste Verfahren wählen. Wie wird die Operation der Krampfadererkrankung wissenschaftlich bewertet? Die operativen Verfahren schneiden gegenüber der herkömmlichen Verödungstherapie besser ab. Die „Krossektomie“ und die vollständige Entfernung des erkrankten Stammes („Stripping“) führt zu besseren Ergebnissen als kleinere, limitierte Massnahmen. Offene Beine profitieren von einer Operation mehr als wenn sie nur eingebunden werden. Die Lebensqualität operierter Patienten verbessert sich signifikant, dies sowohl kurzfristig wie auch über einen längeren Zeitabschnitt. Der Venenratgeber wird Ihnen präsentiert von www.kompressionsstruempfe.ch Therapie der tiefen Beinvenenthrombose Während noch vor einigen Jahren strikte Bettruhe verordnet wurde, werden Patienten heute möglich rasch mobilisiert. Bei sehr grossem Risiko für eine Lungenembolie (LE), ist jedoch nach wie vor Bettruhe mit leichter Hochlagerung der Beine angezeigt. Bereits nach wenigen Tagen ist das Blutgerinnsel gut vernetzt und mit der Venenwand verbunden, so dass das Risiko einer Embolie sinkt. Der Patient kann mobilisiert werden.Der Zustand des Patienten bestimmt, ob eine stationäre Behandlung im Krankenhaus nötig ist, oder aber ambulant durchgeführt werden kann. Eine Kompressionstherapie sollte in jedem Fall durchgeführt werden, unabhängig ob der Patient mobil ist oder nicht. Um eine Vergrösserung des Thrombus zu verhindern, werden gerinnungshemmende Medikamente eingesetzt. Zunächst werden heparinhaltige Präparate verwendet, welche ein bis zweimal täglich mit einer Spritze appliziert werden. Im Verlauf kann auf eine orale Antikoagulation (OAK) umgestellt werden, welche mit cumarinhaltigen Substanzen erfolgt (z.B. Marcumar). Die Dauer der blutverdünnenden Therapie ist von Patient zu Patient individuell festzulegen und kann von sechs Monaten bis lebenslänglich sein. In speziellen Fällen ist eine operative Entfernung des Thrombus notwendig. Der Venenratgeber wird Ihnen präsentiert von www.kompressionsstruempfe.ch 5. Empfehlungen und Tipps Die wichtigste Grundregel im Kampf gegen Venenbeschwerden und -erkrankungen ist einfach: Liegen und Laufen ist gut, Sitzen und Stehen ist schlecht. Wer folgende Punkte beachtet, wird weniger an Venenbeschwerden leiden: • • • • • • • • • • • • Regelmässige Bewegung ist gut. Egal ob Sie wandern, schwimmen oder radfahren, die Wadenmuskulatur wird dabei gestärkt. Wie wir gelernt haben, ist eine gut funktionierende Muskelpumpe von grösster Bedeutung bei der Bekämpfung von Venenleiden. Sportarten mit grosser Belastung der Bauchmuskeln (z.B. Gewichtheben) sollen vermieden werden, da der Druck im Bauchraum steigt und der venöse Rückfluss behindert wird. Legen Sie Ihre Beine mehrmals täglich in die Höhe, dies begünstigt den Blutfluss in den Venen. Schlagen Sie nicht die Beine übereinander, denn dies kann die Venen einengen. Sitzen Sie bequem und mit den Füssen flach auf dem Boden aufliegend. Stehen Sie alle 30 Minuten auf und bewegen Sie die Beine. Hohe Absätze sollen wenn möglich vermieden werden, da die Beweglichkeit des Sprunggelenkes eingeschränkt ist. Wie wir nun wissen, kann die Muskelpumpe nur funktionieren, wenn das Gelenk frei bewegt wird. Starkes Pressen beim Stuhlgang verursacht hohe Drücke im Bauchraum und wirkt sich negativ auf die Venen aus. Eine ausgewogene, ballaststoffreiche Ernährung kann Abhilfe schaffen. Weniger ist mehr! Zu viel Gewicht beschleunigt das Auftreten von Venenerkrankungen. Jedes Kilo weniger bedeutet eine Entlastung für Ihre Beine. Grosse Hitze sollte unbedingt vermieden werden. Wie oben beschrieben, weiten sich die Venen bei Wärme aus. Sauna, Thermalbäder oder Sonnenstudios also nur im Mass besuchen. Kühle Duschen, Güsse oder Wickel sind hingegen ideal. Tragen Sie weite Kleidung, welche nicht einschnürt. Achten Sie auch bei der Arbeit darauf, sich ausreichend zu bewegen. Reine Steh- und Sitzberufe sind schlecht für die Venen. Auch regelmässiges Arbeiten bei grosser Hitze sollte vermieden werden. Wenn Ihre Venen gesund sind, tragen Sie leichte Stützstrümpfe. Das hält die Beine vital und beugt Beschwerden vor. Kompressionsstrümpfe sollen getragen werden, wenn bereits Venenbeschwerden vorhanden sind. Schwere und müde Beine, Schwellungen und Schmerzen können damit gut behandelt werden. Der Venenratgeber wird Ihnen präsentiert von www.kompressionsstruempfe.ch