00 Inhalt
Werbung

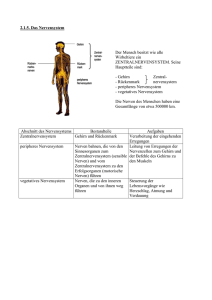
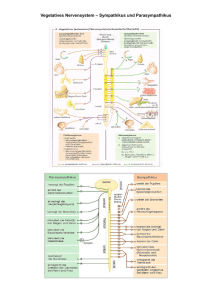
Vorwort Menschliches Erleben und Verhalten nimmt im Kontext von gesundheitlichen Belastungen und Risiken, deren Vermeidung bzw. Bewältigung sowie von Entstehung und Verlauf von Erkrankungen und Behinderungen einen zentralen Stellenwert ein. Dabei sind beispielsweise Themen wie der Zusammenhang zwischen Persönlichkeit, Verhalten und Gesundheit bzw. Krankheit, zwischen Schutzfaktoren der Gesundheit und Stresserleben bzw. Stressbewältigung, aber auch zwischen Krankheitsverarbeitung, Behandlungsmotivation und Therapeut-Patient-Beziehung zu untersuchen. Als theoretische Orientierung dient dabei das biopsychosoziale Modell. Die Gesundheitspsychologie hat die Bedeutung menschlichen Erlebens und Verhaltens für Gesundheit und Krankheit zum Gegenstand. Von Beginn an hat sie auch die Bedeutung psychologischer Aspekte in der Prävention und Gesundheitsförderung betont. Die Gesundheitspsychologie hat sich als Disziplin im Fächerkanon der akademischen Psychologie entwickelt. In Deutschland ist sie in der Fachgruppe Gesundheitspsychologie innerhalb der Deutschen Gesellschaft für Psychologie (DGPs) organisiert. In ihr begegnen sich Vertreter der Allgemeinen Psychologie, der Pädagogischen Psychologie, der Sozialpsychologie, der Entwicklungspsychologie, der Biologischen Psychologie, der Differentiellen Psychologie, der Klinischen Psychologie und der Arbeits- und Organisationspsychologie. Die Bedeutung psychologischer Fragestellungen für das Gesundheitswesen und die Ausbildung von Ärzten wurde in Deutschland 1970 mit der Verankerung der Medizinischen Psychologie im Studium der Medizin dokumentiert. Das Fach vereinigt in der Fachgesellschaft Deutsche Gesellschaft für Medizinische Psychologie (DGMP) Psychologen und Mediziner. Die Medizinische Psychologie kooperiert einerseits eng mit den Disziplinen der Medizin und trägt beispielsweise zur Psychoonkologie und Psychokardiologie bei. Daneben hält sie intensiven Kontakt mit der Klinischen Psychologie, der Psychosomatik, der Psychiatrie und der Medizinischen Soziologie. Die Entstehung der Disziplinen der Gesundheitspsychologie und Medizinischen Psychologie dokumentiert die Notwendigkeit, psychologische Konzepte und Ergebnisse für die Gesundheitsversorgung fruchtbar zu machen. Beide Disziplinen tragen zur Prävention und Gesundheitsförderung, zur Krankheitsbewältigung, zur Therapie sowie zur Rehabilitation und Nachsorge bei. Das Wissen dieser Disziplinen ist in der Regel in getrennten Lehr- und Handbüchern niedergelegt, obwohl die Themenbereiche sich überschneiden. Daher sollen in diesem Handbuch wesentliche Themen dieser Fächer in einem Band zusammen dargestellt werden. 12 Vorwort Konzepte und Befunde aus diesen Disziplinen sind für viele Zielgruppen relevant: nicht nur für Psychologen in verschiedenen Arbeitsfeldern, sondern auch für Ärzte und alle anderen Berufsgruppen in der Gesundheitsversorgung. Dieses Handbuch ist somit gedacht als übersichtliches und gut verständliches Nachschlagewerk für Angehörige verschiedener Berufsgruppen und Nachbardisziplinen der Psychologie, für Studierende der Psychologie in unterschiedlichen Studienabschnitten sowie für alle darüber hinaus an diesem Fachgebiet Interessierten. Das vorliegende Handbuch informiert anhand ausgewählter Schlüsselbegriffe über Grundlagen, Konzepte und Anwendungsbereiche der Gesundheitspsychologie und der Medizinischen Psychologie. Die Inhalte sind in fünf Bereiche gegliedert. Zunächst werden physiologische, verhaltensbezogene und psychologische Grundlagen beider Fächer dargestellt (Teil I). Danach geht es um Einflussfaktoren auf Gesundheit und Krankheit, beispielsweise um verschiedene Protektiv- und Vulnerabilitätsfaktoren (Teil II). Der dritte Teil bezieht sich auf Ansätze der Gesundheitsförderung und Prävention bei verschiedenen Schutz- und Risikoverhaltensweisen (z. B. Stressbewältigung, Alkoholkonsum, Sexualverhalten) sowie in verschiedenen Lebensabschnitten und gesellschaftlichen Kontexten wie Familie, Schule und Betrieb (Teil III). Aspekte der psychologischen Diagnostik, Behandlung und Rehabilitation bei verschiedenen körperlichen Erkrankungen (z. B. Tumorerkrankungen, AIDS) werden im vierten Teil des Buches beschrieben (Teil IV). Abschließend werden komplexe Themengebiete und Arbeitsfelder der Medizinischen und Gesundheitspsychologie (u. a. Migration, Reproduktionsmedizin, Transplantationsmedizin) dargestellt (Teil V). Besonderer Wert wurde darauf gelegt, die ausgewählten Schlüsselbegriffe für Berufsgruppen aus der Gesundheitsversorgung verständlich aufzubereiten. Dem Leser werden weiterführende Literaturhinweise vorgeschlagen und Verknüpfungen innerhalb des Buches sowie zu anderen Teilgebieten der Psychologie aufgezeigt, wie beispielsweise der Klinischen Psychologie und Psychotherapie oder der Neuro- und Biopsychologie, die in den anderen 12 Bänden der Reihe „Handbuch der Psychologie“ behandelt werden. Dieses Handbuch konnte nur Dank des Einsatzes vieler Personen realisiert werden. Herzlicher Dank gilt unseren Autorinnen und Autoren, die sich mit den didaktischen und zeitlichen Vorgaben der Reihe arrangieren mussten. Für die umsichtige und kluge redaktionelle Arbeit danken wir Frau Dipl.-Psych. Katharina Becker. Wir danken außerdem unserer Ansprechpartnerin im Verlag, Frau Susanne Weidinger, die das Projekt dieses Handbuchs von Beginn an kompetent unterstützt hat. Freiburg und Berlin, im Februar 2009 Jürgen Bengel Matthias Jerusalem I Grundlagen Körperliche Prozesse und Gesundheit Physiological Processes and Health Bernadette von Dawans, Clemens Kirschbaum & Markus Heinrichs 1 Einleitung Der enorme Wissenszuwachs in den Bio- und Neurowissenschaften hat in den letzten Jahren dazu geführt, dass sowohl bei der Beurteilung von Ursachen (Ätiologie) sowie Entstehung und Verlauf (Pathogenese) unterschiedlicher Störungsbilder ein Gesamtverständnis der biopsychosozialen Zusammenhänge unverzichtbar geworden ist. Eine verstärkte Einbeziehung biologischer Mechanismen hat unmittelbare Implikationen für die Weiterentwicklung vorhandener sowie die Prüfung neuer Ansätze der Diagnostik, Prävention und Therapie im Kontext der Gesundheitspsychologie und Medizinischen Psychologie. Im vorliegenden Kapitel sollen die biologischen Grundlagen körperlicher und psychischer Prozesse beschrieben und deren Bedeutung für die Erhaltung von Gesundheit sowie die Entstehung von Krankheit an klinisch relevanten Beispielen erläutert werden. Das zentrale Anliegen dieses Kapitels ist vor allem ein integratives Verständnis der einzelnen Subsysteme (Zentrales Nervensystem, Autonomes Nervensystem, Hormonsystem und Immunsystem), welche sich im lebenden Organismus kaum als autonome Teilbereiche voneinander abgrenzen lassen. Ein weitergehender Überblick über die neurobiologischen Grundlagen des Verhaltens findet sich bei Kirschbaum und Heinrichs (2006). Die im Kontext der Gesundheitspsychologie, Medizinischen Psychologie und Verhaltensmedizin relevanten peripherphysiologischen, zentralnervösen und psychoneurendokrinologischen Messmethoden werden bei Heinrichs und Kaiser (2003) genauer vorgestellt. 2 Das Nervensystem Ein komplizierter, vielzelliger Organismus, dessen einzelne Organe perfekt organisiert den vielfältigsten Anforderungen gerecht werden müssen, kommt nicht ohne eine übergeordnete Steuerzentrale aus. Das Nervensystem übernimmt diese Aufgabe. Es regelt die verschiedensten Bedürfnisse, integriert Informationen über innere Zustände mit Anforderungen aus der Umwelt und zielt darauf ab, den bestmöglichen Status zu erhalten bzw. in Zeiten hoher Belastung diesen wieder herzustellen. 16 2.1 Bernadette von Dawans, Clemens Kirschbaum & Markus Heinrichs Aufbau des Nervensystems Auf der Makroebene lässt sich das Nervensystem zunächst in zentrale und periphere Anteile gliedern (vgl. Abb. 1). Zum zentralen Nervensystem (ZNS) gehören das Gehirn sowie das Rückenmark. Das periphere Nervensystem (PNS) schließt alle Nervenstrukturen ein, die nicht im ZNS liegen und lässt sich wiederum unterteilen in das somatische Nervensystem und das autonome (oder vegetative) Nervensystem (ANS). Sowohl das somatische wie auch das autonome Nervensystem empfangen Informationen vom ZNS über efferente Nerven (Efferenzen), senden aber auch ihrerseits über afferente Nerven (Afferenzen) an das ZNS zurück. Dabei übernimmt das somatische Nervensystem die Kommunikation mit der Umwelt (Sensorik und Motorik), während das autonome Nervensystem die Organfunktionen und Drüsen reguliert und damit das funktionelle Gleichgewicht aufrechterhält. Das ANS lässt sich in zwei funktional und anatomisch abgrenzbare Einheiten unterteilen, den Sympathikus und den Parasympathikus. Sie stellen in ständigem Wechselspiel die Organfunktionen auf die verschiedensten Anforderungen ein, wobei der Sympathikus in Stresssituationen mobilisierend und aktivierend in den Vordergrund tritt und der Parasympathikus in Zeiten der Ruhe und Entspannung dominiert. Vorderhirn Basalganglien Limbisches System Thalamus Dienzephalon Hypothalamus Mesenzephalon-Mittelhirn Rautenhirn Hirn (Enzephalon) Zentralnervensystem Neokortex Telenzephalon (Hemisphären) Zerebellum Metenzephalon Brücke Myelenzephalon-Medulla oblongata peripheres Nervensystem Rückenmark Somatosensorische und motorische Nerven Sympathikus Autonome Ganglien und Nerven Parasympathikus Abbildung 1: Organisation des Nervensystems mit den wichtigsten Hirnabschnitten und Kerngebieten (aus Kirschbaum & Heinrichs, 2006, S. 166, Original aus Birbaumer & Schmidt, 2006. Mit freundlicher Genehmigung von Springer Science and Business Media) 2.2 Zelltypen und Informationsübermittlung Aufgebaut ist das Nervensystem hauptsächlich aus Neuronen (Nervenzellen), die der Informationsverarbeitung dienen, und aus Gliazellen, die vor allem Stütz- und Versorgungsaufgaben übernehmen. Gliazellen regulieren außerdem Stoff- und Körperliche Prozesse und Gesundheit 17 Flüssigkeitsaustausch, beseitigen totes oder auch überflüssiges Zellmaterial im Gehirn, schützen das Nervensystem vor toxischen Substanzen und können Verletzungen im Nervengewebe wieder reparieren, was ihre neuroprotektive Funktion unterstreicht. Die Informationsverarbeitung und -weiterleitung im menschlichen Organismus wird weitgehend von Neuronen ausgeführt. Neurone sind nicht nur im Gehirn, sondern im gesamten Körper vorhanden und weisen alle einen Basisbauplan auf. Sie besitzen einen Zellkörper (Soma) sowie davon abgehende Neuronenfortsätze (Axon und Dendriten). Dendriten bilden Kontaktstellen zu vielen anderen Zellen und dienen vor allem der Signalaufnahme. Am Soma wird dann die Information verarbeitet, integriert und schließlich über die Informationsweiterleitung entschieden. Falls diese positiv ausfällt wird das Endsignal (Aktionspotenzial) bis zum Ende eines Axons, dem synaptischen Endknöpfchen weitergeleitet. Es lassen sich folgende Neuronentypen unterscheiden: • Motoneurone (dienen der efferenten Informationsübertragung), • sensorische Neurone (dienen der afferenten Informationsübertragung) und • Interneurone (dienen der Verknüpfung zwischen Neuronen im ZNS). Erreicht ein Aktionspotenzial ein synaptisches Endknöpfchen, findet die Weiterleitung des Signals zur nächsten Zelle über die Synapse statt. Eine Synapse besteht aus dem präsynaptischen Endknöpfchen, dem synaptischen Spalt und der postsynaptischen Membran. Die direkte elektrische Übertragung zwischen Nervenzellen über sogenannte „gap junctions“ (nah aneinander liegende Ionenkanäle) kann z. B. an bestimmten Zellen am Herzen beobachtet werden. In den meisten Fällen wird die Übertragung aber von chemischen Botenstoffen übernommen, sogenannten Neurotransmittern. Sämtliche Übertragung findet also bis zum Endknöpfchen über niedrige elektrische Impulse (Aktionspotenziale) statt. An der Synapse erfolgt nun durch den elektrischen Impuls eine Freisetzung von Neurotransmittern in den synaptischen Spalt. Diese gelangen über den synaptischen Spalt zur postsynaptischen Membran und können dort aktivierende oder hemmende Wirkung auf die Nachbarzelle ausüben. Daraufhin wird in dieser Nachbarzelle wieder die Information weiterverarbeitet und je nach Input ein Impuls in Form eines Aktionspotenzials ausgelöst oder nicht. Eine schematische Darstellung der Synapse zeigt Abbildung 2. Die Membrandurchlässigkeit wird beeinflusst, indem Ionenkanäle ihre Durchlässigkeit für bestimmte Ionen (geladene Teilchen) verändern. Die ausgeschütteten Neurotransmitter werden im Anschluss entweder insgesamt wieder in die präsynaptische Zelle rückabsorbiert (Reuptake) oder enzymatisch aufgespalten und in ihren Einzelbestandteilen wieder aufgenommen. So stehen bei einem neuen Aktionspotenzial wieder genug Moleküle zur Verfügung. Eine bestimmte Konzen- 18 Bernadette von Dawans, Clemens Kirschbaum & Markus Heinrichs Axon 1. Das Aktionspotenzial wird über die präsynaptische Membran verbreitet Myelin 2. Depolarisation des präsynaptischen Terminals führt zum Einfluss von Kalzium. 3. Kalzium verursacht, dass die Vesikel mit der präsynaptischen Membran verschmelzen und Transmitter in den synaptischen Spalt freisetzen. 4. Bei schnellen Synapsen öffnet die Bindung von Transmittern an Rezeptormoleküle auf der postsynaptischen Membran Kanäle, wodurch Ionen einfließen und ein exzitatorisches oder inhibitorisches Potenzial entsteht. 5. Exzitatorische oder inhibitorische postsynaptische Potenziale verteilen sich passiv über die Dendriten und den Zellkörper zum Axonhügel. Enzyme und Vorläufer für die Synthese von Transmittern und Vesikelmembranen werden kontinuierlich durch Mikrotubuli zum Axonende transportiert. Ca2+ Transmittermoleküle Synaptischer Vesikel Autorezeptor Transporter Entlang Dendriten EPSP oder IPSP EPSP oder IPSP 6. Enzyme, die sich im extrazellulären Bereich befinden, spalten überschüssige Transmitter. 7. Die Wiederaufnahme von Transmittern verlangsamt die synaptische Aktivität und stellt Transmitter für nachfolgende Transmissionen zur Verfügung. 8. Transmitter binden an Autorezeptoren, die sich an der Membran synaptischer Endknöpfchen befinden. Entlang Entlang Dendriten Dendriten Abbildung 2: Schematische Darstellung einer Synapse und der chemischen Signalüber- tragung zwischen Neuronen (aus Kirschbaum & Heinrichs, 2006, S. 169, Original aus Ehlert, 2003. Mit freundlicher Genehmigung von Springer Science and Business Media) tration eines Transmitters im synaptischen Spalt kann auch über sogenannte Autorezeptoren der präsynaptischen Membran die weitere Ausschüttung kontrollieren. Über 70 verschiedene Neurotransmitter sind bereits identifiziert worden und laufend werden weitere Transmitter und Rezeptoren entdeckt. Gamma-Amino-Buttersäure (GABA) stellt den wichtigsten hemmenden Transmitter dar, während Glutamat ein wichtiger und weit verbreiteter aktivierender Transmitter ist. Andere Transmitter können (je nach Ort der Ausschüttung) sowohl hemmende wie auch aktivierende Wirkung haben. Die Gruppe der Monoamine (z. B. Dopamin, Serotonin, Noradrenalin) stellt eine sehr prominente Gruppe von Neurotransmittern dar, die auch bei verschiedenen physischen und psychischen Erkrankungen von Bedeutung Körperliche Prozesse und Gesundheit 19 sind. In jüngster Zeit treten sogenannte Neuropeptide (z. B. Oxytocin, Vasopressin), die früher „nur“ als Hormone bekannt waren, immer stärker in den Fokus des Interesses. Auch sie können die Funktion von Neurotransmittern übernehmen und direkte Verhaltenseffekte haben. 2.3 Schutzmechanismen des zentralen Nervensystems Eine bestimmte Art von Gliazellen (Astrozyten) sind maßgeblich am Aufbau der sogenannten Blut-Hirn-Schranke beteiligt. Diese bildet eine enorm wichtige Schutz-Barriere, die verhindert, dass alle Substanzen, die im Blut zirkulieren, auch das Gehirn erreichen können. Andererseits hängt die Wirksamkeit von Psychopharmaka davon ab, wie gut sie die Blut-Hirn-Schranke überwinden können, also aus dem Blut durch die flüssigkeitsgefüllten extrazellulären Spalträume (Interstitium) der Neuronen und Gliazellen in ein Neuron gelangen. Das ZNS ist zusätzlich in eine Flüssigkeit gebettet, die Liquor oder auch Zerebrospinalflüssigkeit heißt. Der Liquor wird in einem bestimmten Blutgefäßgeflecht (Plexus chorioidei) in den Ventrikeln des Gehirns gebildet und regelmäßig erneuert. Er übernimmt Stoffwechselfunktionen und schützt darüber hinaus das Gehirn vor Erschütterung. Arachnoides Dura mater mit Sinus sagittalis linke Hemisphäre Kalotte Kopfhaut ⎧ Frontallappen Großhirn ⎨ ⎩ Temporallappen Medulla obloganta Kleinhirn Medulla spinalis vordere und hintere Spinalwurzel Wirbelkanal Arachnoidalraum Dura mater spinalis Wirbelkörper Spinalganglion A. vertebralis Abbildung 3: Überblick über die Lage von Gehirn und Rückenmark (aus Kirschbaum & Heinrichs, 2006, S. 171, Original aus Birbaumer & Schmidt, 2006. Mit freundlicher Genehmigung von Springer Science and Business Media) 20 Bernadette von Dawans, Clemens Kirschbaum & Markus Heinrichs Als äußere Schutzbarriere fungieren nach den knöchernen Strukturen des Schädels drei Hirnhäute (Meninges) (vgl. Abb. 3): • Die Dura mater befindet sich direkt unter der Schädeldecke. • Die bindegewebshaltige Arachnoidea ist flexibler und liegt dem Gehirn auf, ohne jedoch in die Furchen hineinzureichen. • Die dritte Hautschicht ist die Pia mater, die sehr weich und flexibel auch in die Furchen des Gehirns hineinreicht. Zwischen der Pia Mater und der Arachnoidea befindet sich der Subarachnoidalraum, in welchem der Liquor das Gehirn umfließt. 2.4 Das zentrale Nervensystem Die Einteilung des Gehirns in verschiedene funktionelle und anatomisch unterschiedliche Einheiten folgt seiner Entwicklungsgeschichte. Eine schematische Übersicht ist Abbildung 1 zu entnehmen. Zunächst entwickelt sich beim Embryo das sogenannte Neuralrohr, welches drei abgrenzbare Abschnitte neben dem Rückenmark aufweist. • Rautenhirn: Myelencephalon und Metenzephalon, • Mittelhirn: Mesencephalon, • Vorderhirn: Diencephalon und Telencephalon. Metencephalon, Myelencephalon, Mesencephalon und Diencephalon werden gemeinsam als Hirnstamm bezeichnet. Das Rückenmark verläuft geschützt durch die Wirbelsäule und wird entsprechend der Wirbel in Segmente eingeteilt (vgl. Abb. 3). Das Rückenmark stellt eine Schaltstelle für Informationen aus dem Gehirn in die Peripherie und umgekehrt dar, auf dessen Ebene bereits einfache Reflexe und Schmerz verarbeitet werden. Insbesondere für das Verständnis und die Therapie chronischer Schmerzen spielt die funktionelle Neuroanatomie des Rückenmarks eine zentrale Rolle (→ Chronischer Schmerz). Das Myelencephalon wird aufgrund seiner Lage auch als Medulla oblongata (verlängertes Rückenmark) bezeichnet und stellt den inferiorsten (tiefstgelegensten) Teil des Gehirns dar. Es enthält Faserzüge, die Informationen zwischen dem Gehirn und dem übrigen Körper übertragen. Außerdem beginnt hier die Formatio reticularis. Sie besteht aus einem Netz von etwa 100 Kernen (reticulum = kleines Netz) und steuert maßgeblich die Regulation von Schlaf, Atemreflex und HerzKreislauf-System. Das Metencephalon enthält auf- und absteigende Faserzüge, einen Teil der Formatio reticularis sowie Kerne von Hirnnerven. Ventral wölbt sich eine leicht Körperliche Prozesse und Gesundheit 21 gestreifte Struktur, das Pons (die Brücke) aus, welche an der Regulation von Schlaf-Wach-Zyklen beteiligt ist und eine Schaltzentrale für Informationen aus dem Cortex zum Kleinhirn, dem Cerebellum, darstellt. Das Cerebellum spielt eine entscheidende Rolle im sensomotorischen System und ist an komplizierten Bewegungsabläufen beteiligt. Der anschließende Hirnabschnitt (Mesencephalon) besteht erneut aus zwei abgrenzbaren Strukturen: dem Tectum und dem Tegmentum. Im Tegmentum sind drei wichtige Strukturen beheimatet: das periaquaeduktale Grau spielt eine wichtige Rolle bei der Übermittlung der analgetischen Wirkung von Opiaten (→ Konsum illegaler Drogen). Die Substantia nigra und der Nucleus ruber sind Bestandteile des sensomotorischen Systems. Degenerationen von Neuronen der Substantia nigra, welche in die Basalganglien projizieren, sind bei der Parkinson-Krankheit zu beobachten. Das Diencephalon oder auch Zwischenhirn besteht aus dem Thalamus und dem darunter liegenden Hypothalamus. Der Thalamus dient als Relaisstation, nimmt Informationen aus dem Körper auf, schaltet diese um und sendet sie an den Cortex, die Großhirnrinde, weiter. Er übernimmt eine Filterfunktion, dient der Steuerung von Aufmerksamkeitsprozessen und wird oft als „Tor zum Bewusstsein“ bezeichnet. Der Hypothalamus liegt unter dem vorderen Teil des Thalamus (hypo = unter) und übernimmt als Steuerzentrale des autonomen Nervensystems die Aufgabe, den Körper in den jeweils adäquaten Zustand zu versetzen. So werden Hunger, Durst, Reproduktionsverhalten oder auch Temperatur durch den Hypothalamus geregelt. Abwehrverhalten oder Alarmbereitschaft im Sinne eines „fight or flight“ benötigen andere Körperfunktionen oder auch Hormonaktivierungen als ein nutritiver Zustand im Sinne eines „rest and digest“. Durch seine enge Verbindung zum limbischen System, welches für die Verarbeitung von Emotionen entscheidend ist, sowie seine Kontrolle über verschiedene endokrine Drüsen (z. B. die Hypophyse) und deren Hormonausschüttung nimmt der Hypothalamus seine Regelfunktion war, um das Gleichgewicht verschiedener Systeme (Homöostase) zu halten. Der Hypothalamus spielt also bei Stress aber auch positiven sozialen Interaktionen eine wichtige Rolle (→ Stress). Das Großhirn (Telencephalon) ist für die komplexesten menschlichen Hirnfunktionen zuständig. Umgeben von einer stark gefurchten Hirnrinde (Cortex cerebri) ist es ähnlich wie eine Walnuss in zwei Hemisphären unterteilt. Es lassen sich Frontallappen (z. B. Planen und Handeln), Parietallappen (z. B. somatosensorische Funktionen, räumliches Denken), Okzipitallappen (z. B. visuelles System) und Temporallappen (z. B. auditorisches System) voneinander unterscheiden. Neben diesen primären Feldern, die eine bestimmte Sinnesmodalität verarbeiten, ist der weitere Cortex mit Assoziationsfeldern durchzogen, die verschiedene Informationen integrieren, verarbeiten und hochkomplexe Kognitionen ermöglichen. Tiefer im Telen- 22 Bernadette von Dawans, Clemens Kirschbaum & Markus Heinrichs cephalon, also subcortikal (unter der Großhirnrinde) befinden sich weitere wichtige Strukturen wie die Basalganglien oder das limbische System. Die Basalganglien setzen sich aus dem Striatum, bestehend aus Nucleus caudatus (nucleus = Kern; cauda = Schwanz) und dem Putamen (= Schale, Ei), sowie dem Globus pallidus oder Pallidum zusammen. Neben wichtigen Funktionen bei Willkürbewegungen unterstreichen aktuelle Studien die Beteiligung des Striatums am sogenannten Belohnungssystem des Menschen. So spielt es unter anderem bei Suchtverhalten eine Rolle (→ Konsum illegaler Drogen, → Alkoholkonsum, → Rauchen). Im gesundheits- und medizinpsychologischen Kontext kommt dem limbischen System eine besondere Aufmerksamkeit zu. Wie ein Saum (Limbus = Saum) umgeben Amygdala, Hippocampus, Gyrus cinguli, Fornix, Septum und Mammilarkörper den Thalamus. Sie sind als limbisches System zusammengefasst an der Steuerung von Emotionen und Motivationen beteiligt, sorgen so für die Befriedigung elementarer Bedürfnisse wie Nahrungsaufnahme oder Sexualverhalten und initiieren in Notfällen unmittelbare Reaktionen wie Abwehrverhalten oder Flucht. Die Amygdala (Mandelkern) besteht aus einer Ansammlung von Kernen, welche unter anderem über Verbindungen mit Hypothalamus und Hirnstamm an der neuroendokrinen und behavioralen Stress- und Angstreaktion beteiligt sind. Aufgrund tierexperimenteller Studien kann hier auch eine Art emotionales Gedächtnis lokalisiert werden, welches beispielsweise für das Erlernen von Angstreaktionen eine zentrale Rolle spielt. Dysfunktionale Lernerfahrungen, wie sie für die Entstehung von Angststörungen angenommen werden, haben hier ihre neurophysiologische Entsprechung. Posterior von (posterior = hinter) der Amygdala liegt der Hippocampus, welcher im Gegensatz zur Amygdala vor allem deklarative Gedächtnisaufgaben („Wissensgedächtnis“ = Teil des Langzeitgedächtnisses) hat. Da der Hippocampus eine hohe Dichte an Glukokortikoidrezeptoren aufweist, reagiert er sehr sensitiv auf das Stresshormon Cortisol unter verschiedenen Belastungssituationen (z. B. chronischer Stress, Psychotrauma). 2.5 Das autonome Nervensystem Seinen Namen hat das autonome Nervensystem (ANS) erhalten, weil es die Organfunktionen im Körper steuert und somit lebensnotwendige Funktionen wie Atmung, Verdauung oder das Herz-Kreislauf-System reguliert. Es innerviert die glatte Muskulatur aller Organsysteme sowie das Herz und die Drüsen, regelt somit das innere Milieu des Körpers und hat die Aufgabe für einen Zustand von Homöostase zu sorgen. Gliedern kann man das ANS in Sympathikus und Parasympathikus sowie das Darmnervensystem (enterisches Nervensystem). Die meisten Organe des Körpers werden antagonistisch durch Sympathikus und Parasympathikus beeinflusst. Während also beispielsweise der Einfluss des Sympathikus die Herzrate steigert, kann der Einfluss des Parasympathikus die Herzrate senken. Grundsätzlich ist für einen gesunden Organismus ein „funktioneller Synergismus“ Körperliche Prozesse und Gesundheit 23 von Sympathikus und Parasympathikus notwendig – je nach Anforderungen steht die Aktivität des einen oder des anderen im Vordergrund. Einen Überblick über die hemmende oder aktivierende Wirkung gibt Abbildung 4. Die vegetativen Zentren des Sympathikus liegen im Brustmark (Thorakalmark) und Lendenmark (Lumbalmark). Thorakal werden Kopf-, Brust- und Bauchraum sowie obere Extremitäten innerviert, während lumbal der Beckenraum sowie die unteren Extremitäten versorgt werden. Das erste Neuron (präganglionäres Neuron) liegt noch im Rückenmark und wird in Ganglien (Schaltstellen), welche im sogenannten Grenzstrang liegen, auf ein postganglionäres Neuron umgeschaltet, das dann zum Zielorgan verläuft. Der Grenzstrang liegt außerhalb des RückenParasympathischerTeil Teil Parasympathischer Sympathischer Teil Teil Sympathischer Pupillenkonstriktion Pupillendilatation Stimuliert Speichelfluss Hemmt Speichelfluss Verengt Atemwege Kranial Zervikal Kranial Entspannt Atemwege Oberstes zervikales Ganglion Zervikal Verlangsamt Herzschlag Beschleunigt Herzschlag Leber Thorakal Thorakal Stimuliert Verdauung Ganglion Hemmt Verdauung Magen Gallenblase Lumbal Lumbal Pankreas Nebenniere Erweitert Blutgefäße der Eingeweide Sakral Kokzygeal Stimuliert Sekretion von Epinephrin und Norepinephrin Verengt Blutgefäße der Haut Grenzstrang Entspannt Blase Ganglion Stimuliert Ejakulation Sakral Erweitert Blutgefäße der Haut Kokzygeal Zieht Blase zusammen Stimuliert Peniserektion und Klitoriserweiterung Noradrenerge Neuronen Präganglionär Cholinerge Neuronen Postganglionär Zellkörper Axonendigung Postganglionär Abbildung 4: Überblick über das autonome Nervensystem mit Zielorganen von Sympa- thikus und Parasympathikus. (Aus Kirschbaum & Heinrichs, 2006, S. 174, Original aus Ehlert, 2003. Mit freundlicher Genehmigung von Springer Science and Business Media) 24 Bernadette von Dawans, Clemens Kirschbaum & Markus Heinrichs marks und ist entsprechend der Segmente des Rückenmarks angeordnet. Am Ganglion erfolgt die Informationsübertragung über den Neurotransmitter Azetylcholin und am Zielorgan über Noradrenalin (Ausnahme: Schweißdrüsen). In Stress- und Alarmsituationen sorgt der Sympathikus für die Mobilisierung von Energie und andere in Gefahrensituationen wichtige Funktionen. Adrenalin und Noradrenalin werden aus dem Nebennierenmark freigesetzt, das Herz schlägt schneller und weniger variabel. Hält der Tonus des Sympathikus zu lange an, kann es zu verschiedenen Schädigungen und Störungen kommen. Ein lang anhaltender Alarmzustand verbunden mit negativen Emotionen benötigt ein extrem hohes Maß an Energie, das der Körper irgendwann nicht mehr mobilisieren kann. Hier kommt der Parasympathikus als Gegenspieler hinzu. Seine recht langen präganglionären Neurone entspringen dem Hirnstamm sowie dem Kreuzmark (Sakralmark) des Rückenmarks (daher auch die Bezeichnung „cranio-sakrales System“) und ziehen zu Ganglien nah an den Effektororganen, wo sie auf die postganglionären Neurone umgeschaltet werden. In Abbildung 4 wird dieser Unterschied der Länge der prä- und postganglionären Fasern zwischen Sympathikus und Parasympathikus deutlich. Prä- wie auch postganglionär ist Acetylcholin der Überträgerstoff an den Synapsen. Der Nervus vagus (zehnter und größter Hirnnerv), innerviert Brust und Bauchraum und spielt auch für die Variabilität und Schnelligkeit des Herzschlages eine wichtige Rolle. Der Vagotonus (Vagotonus = Erregungszustand des Nervus Vagus) ist in Zeiten von Ruhe, Entspannung und Wohlbefinden dominierend und hat bei einer Reihe psychophysiologischer Prozesse und Krankheitsbilder protektive Wirkung. Obwohl Sympathikus und Parasympathikus zum autonomen Nervensystem zählen – und sich damit weitgehend der willkürlichen Kontrolle entziehen – kann ihre Aktivierung bewusst beeinflusst werden. Die sogenannten Biofeedback-Methoden machen sich die neuroanatomischen Schnittstellen zwischen zentralem und autonomem Nervensystem zunutze, welche aus der afferenten Verbindung aus den peripheren Organsystemen zu den kortikalen Strukturen des Gehirns sowie umgekehrt aus einer efferenten Verbindung vom Cortex auf die autonome Ebene vegetativer Strukturen besteht. Ziel einer Biofeedbackanordnung ist es, dass Vorgänge im Körper, zu denen man oft keinen bewussten Zugang hat, für die Person zunächst wahrnehmbar gemacht werden. Physiologische Parameter (z. B. Schließmuskeltraining bei Enkopresis, Hauttemperatur) werden gemessen und durch einen Computer als visuelles oder auditorisches Signal zurückgemeldet. Auch zentralnervöse Prozesse wie evozierte Hirnpotenziale lassen sich mittels Biofeedback rückmelden und verändern. Signalveränderungen (z. B. Reduktionen der Muskelspannung bei Spannungskopfschmerz) werden wie in einem Computerspiel durch Punkte oder Symbole belohnt. Patienten erlernen so durch „Versuch-und-Irrtum“Strategien, mit denen sie das Signal, und damit den zugrunde liegenden physiologischen Prozess, selbst steuern können. Körperliche Prozesse und Gesundheit 25 Was aber ist dann wirklich „autonom“ am autonomen Nervensystem? Am ehesten wohl das Darmnervensystem. Es verfügt über sensorische Neurone, die Dehnungen und Kontraktion der Darmwand registrieren sowie motorische Neuronen, welche die Muskulatur des Gastrointestinaltrakts innervieren. Verschaltet sind sie über Interneurone. Das Darmnervensystem funktioniert also ähnlich wie das Gehirn, weshalb es auch das „Gehirn des Darmes“ genannt wird. Dennoch haben Sympathikus und Parasympathikus modulierenden Einfluss (über die sogenannte „braingut axis“). Also können auch hier psychische Prozesse und bestimmte emotionale Zustände Organaktivitäten beeinflussen, was bei bestimmten Erkrankungen, wie beispielsweise dem Colon irritabile (Reizdarm), eine wichtige Rolle spielt. 3 Das Hormonsystem Das Hormonsystem (hormon = bewegen, in Gang setzen) oder auch endokrine System (endo = nach innen; krinein = ausschütten) trägt neben den bisher besprochenen Kommunikationsnetzwerken wesentlich zur Funktionsfähigkeit des menschlichen Organismus bei. Aus spezialisierten Drüsenzellen werden Hormone ins Blut abgegeben und wirken auf das Zielgewebe über spezifische Rezeptoren auf der Zellmembran oder im Zytoplasma (Zellinneren). Die Wirkung der Hormone über membranständige Rezeptoren verläuft in der Regel recht schnell innerhalb von Sekunden bis Minuten. Die Wirkung von Hormonen an Rezeptoren im Zytoplasma erfolgt entweder schnell (nicht genomische Effekte) oder bei genomischen Effekten verzögert. Es wurden z. B. GABA-vermittelte anxiolytische Effekte von Neurosteroiden nachgewiesen (nicht genomisch), welche schnell ablaufen, während Cortisol z. B. in Zellen des Immunsystems eine Bildung von Entzündungsmediatoren verhindern und bestimmte Organe vor einer ungebremsten Entzündung schützen kann. Da dieser Effekt genomisch vermittelt ist, verläuft er langsamer. Hormone legen weite Wege zurück und sorgen für eine träge und lang anhaltende Informationsübermittlung (Minuten bis Tage im Vergleich zu Bruchteilen von Sekunden bei der neuronalen Informationsübertragung). Der Blutkreislauf dient dabei als Transportweg zu den jeweiligen Zielzellen des Organismus. Gemeinsam mit dem Nervensystem ist das endokrine System an der Aufrechterhaltung der Homöostase, dem inneren Milieu des Körpers, beteiligt und spielt eine wichtige Rolle bei der Entwicklung und Reifung des Körpers sowie den zur Fortpflanzung notwendigen Organfunktionen und beeinflusst schließlich auch noch die Sensitivität bzw. Aktivität von Nervenzellen. Das endokrine System hat also homöostatische, organisierende, reproduktive und aktivierende Effekte und steht dabei in engem Zusammenhang mit dem autonomen Nervensystem. Dabei sind die Hormone meist nicht auf eine einzige Wirkung spezialisiert. Je nach Wirkungsort und Entwicklungsstadium des Körpers übernehmen sie unterschiedliche Aufgaben. Wichtige Drüsen sind der Hypothalamus als oberste Kontrollinstanz, welcher die 26 Bernadette von Dawans, Clemens Kirschbaum & Markus Heinrichs Hypophyse (eingeteilt in Hypophysenvorderlappen und Hypophysenhinterlappen) steuert sowie Zirbeldrüse und periphere endokrine Drüsen (z. B. Schilddrüse, Thymus, Nebenniere, Bauchspeicheldrüse und Gonaden). 3.1 Steuerung von Hormonen: Hormonachsen und endokrine Drüsen Hormonachsen stellen ein hierarchisch gegliedertes Zusammenspiel verschiedener Hormondrüsen dar. Der Hypothalamus setzt aus seinen hormonproduzierenden Zellen sogenannte Releasing- (freisetzungsfördernde) oder Inhibiting- (freisetzungshemmende) Hormone frei. Diese wiederum lösen die Ausschüttung von weiteren Hormonen im Vorderlappen der Hypophyse aus. So werden Adrenocorticotropin (ACTH), Prolaktin, Wachstumshormon (Growth Hormon = GH), Thyreotropin-stimulierendes Hormon (TSH), Luteinisierendes Hormon (LH) und Follikel-stimulierendes Hormon (FSH) ausgeschüttet und lösen über das Blut am Zielorgan eine hormonale Antwort aus. Einige Hormone haben ein sehr spezifisches Zielorgan, wie z. B. das TSH die Schilddrüse, andere wie das GH wirken im gesamten Körper. Die Hypothalamus-Hypophysen-Nebennierenrinden-Achse (HHNA), die Hypothalamus-Hypophysen-Schilddrüsen-Achse oder auch die Hypothalamus-Hypophysen-Gonaden-Achse sind Bespiele für wichtige und spezifische Hormonachsen. Die jeweilige Funktion einer Achse ist sehr komplex, beinhaltet kontrollierende Feedback-Mechanismen, welche die Ausschüttung überwachen, und beispielsweise in überdauernden Stresssituationen aus dem Gleichgewicht geraten können. Eine im Kontext dieses Lehrbuchs besonders wichtige Hormonachse ist die HHNA, deren Funktion und gesundheitsrelevante Bedeutung noch ausführlicher beschrieben wird. Zwei hypothalamische Hormone verlassen die Hypophyse nicht wie oben beschrieben durch den Hypophysenvorderlappen (Adenohypophyse), sondern durch den Hypophysenhinterlappen (Neurohypophyse): Oxytocin und Vasopressin. Oxytocin gelangt über das Blut in die Gebärmutter oder die Brustdrüsen. Dort regt es die Wehen bei der Geburt und den Milchejektionsreflex beim Stillen an. Vasopressin erreicht über das Blut die Niere. Hier reguliert es vor allem den Wasserhaushalt, weshalb das Hormon auch antidiuretisches Hormon (ADH) genannt wird. Diese beiden Peptidhormone sind prototypische Beispiele dafür, dass Hormone nicht nur bestimmte periphere Körperprozesse regulieren, sondern auch im Gehirn an der Modulation von Emotionen und Verhalten mitbeteiligt sind. Oxytocin und Vasopressin beeinflussen grundlegende soziale Verhaltensweisen und ihre Beteiligung an einer Reihe psychischer Störungen und Verhaltensauffälligkeiten wird inzwischen in der Tier- und Humanforschung umfassend erforscht (Überblick bei Heinrichs & Domes, 2008). Körperliche Prozesse und Gesundheit 27 3.1.1 Hypothalamus-Hypophysen-Nebennierenrinden-Achse und Stress Die HHNA mit der jeweiligen Freisetzung von Corticotropin-Releasing-Hormon (CRH) im Hypothalamus, ACTH in der Hypophyse und Cortisol in der Nebennierenrinde hat sich als zentral für eine Vielzahl von Störungen erwiesen und ist die wichtigste „Stressachse“ des Körpers. Sie gilt als die langsamere Stressachse, neben dem Sympathico-Adreno-Medullären System (SAM). Wichtig ist, dass eine physiologische Aktivität der Stressachsen adaptiv und notwendig ist und auch Cortisol nicht als grundsätzlich negatives Hormon bewertet wird. Befinden wir uns in Zeiten großer Anforderungen oder unter Stress (psychische Belastungen, Schmerzen, schädliche Substanzen, massive körperliche Beanspruchung usw.), wird unter anderem durch die Aktivität der HHNA der gesamte Organismus auf diese Situation eingestellt, der Energiebedarf angepasst oder Entzündungsreaktionen gedämpft. Für diese Anpassung der Aktivität an die Anforderungen wurde der Begriff „allostasis“ („stability through change“) geprägt (Überblick bei McEwen, 1998). Nur wenn die Aktivität der Achse dauerhaft aus dem Gleichgewicht gerät („allostatic load“), stellen sich pathologische Zustände ein. Dysregulationen der HHNA durch chronischen Stress kann verschiedene psychische sowie körperliche Erkrankungen, wie koronare Herzerkrankung, metabolisches Syndrom oder auch Diabetes mit verursachen (Überblick bei Heinrichs & Gaab, 2007). Ausführlich wird das Thema Stress noch in den Abschnitten II und III dieses Buches (→ Stress und → Stressbewältigung) behandelt. Oft ist bei pathologischen Veränderungen eine veränderte Reaktivität der HHNA und nicht unbedingt eine basale Veränderung unter Ruhebedingungen zu beobachten. Dabei stellt die Messung von Speichelcortisol als Indikator der HHNAAktivität eine noninvasive und sehr valide Erhebungsmethode dar, welche vor allem im Rahmen von Studien außerhalb eines Laborsettings die Stressforschung sowie die klinische Forschung enorm bereichert hat (Überblick bei Kirschbaum & Heinrichs, 2006). Doch wie kann man eine stressreaktive Aktivierung der HHNA beobachten, wo doch Stress ein sehr individuelles Erlebnis darstellt? Um die Ätiologie und Pathogenese stressabhängiger Störungen besser zu verstehen, ist es wichtig, die genauen psychobiologischen Mechanismen der Stressreaktivität zu untersuchen. Ein aus der Stressforschung kommendes standardisiertes Verfahren hat sich in den letzten Jahren auch im klinischen Forschungskontext etabliert. Der „Trier Social Stress Test“ (TSST; Kirschbaum, Pirke & Hellhammer, 1993) besteht aus einem fiktiven Bewerbungsgespräch und einer Rechenaufgabe, die vor einem Gremium stattfindet. Die Konfrontation mit dem TSST bewirkt einen signifikanten Anstieg einer Vielzahl stressrelevanter Parameter im 28 Bernadette von Dawans, Clemens Kirschbaum & Markus Heinrichs Rahmen einer sozial belastenden Bewertungssituation (z. B. Cortisol, ACTH, Noradrenalin, Adrenalin, Herzrate). Eine wichtige Anwendungsmöglichkeit im klinischen Kontext besteht beispielsweise in einer psychobiologischen Erweiterung der Differenzialdiagnostik. So ist es für alle klinisch Tätigen unbefriedigend, dass zwei Patienten mit ähnlicher Biografie und identischer psychopathologischer Diagnose auf eine therapeutische Intervention sehr unterschiedlich ansprechen. Zwei Patienten mit sozialer Phobie unterscheiden sich vielleicht nicht in ihrem Verhalten während der sozialen Bewertungssituation im TSST, wohl aber in ihrer endokrinen Stressreaktion. Was aber würde das für Diagnostik und Therapie bedeuten? Eine Erweiterung der Diagnostik um valide biopsychologische Reaktionsmaße könnte zukünftig die Therapieindikation optimieren (z. B. Kognitive Verhaltenstherapie versus Psychopharmaka) und damit die Kosten langwieriger „Trial and Error“-Therapien für Patient und Gesundheitssystem reduzieren helfen. 3.1.2 Neuroendokrine Mechanismen der Stressprotektion Standardisierte Stresstests bieten jedoch nicht nur die Möglichkeit stressinduzierende, sondern auch stressprotektive Mechanismen zu untersuchen. Das Aufsuchen sozialer Unterstützung als interpersonelle Ressource und verschiedene Formen der partnerschaftlichen Unterstützung stellen in der Literatur wirksame stressprotektive Faktoren dar (→ Soziale Unterstützung). Ein Überblick über die psychobiologischen Grundlagen bieten Ditzen und Heinrichs (2007). Doch welche Auswirkungen haben diese sozialen Aspekte auf körperliche Prozesse und welcher biologische Mechanismus liegt dieser protektiven Wirkung zugrunde? In verschiedenen Tier- und Humanstudien hat sich in den letzten Jahren gezeigt, dass das Peptidhormon Oxytocin stress- und angstprotektiv wirkt sowie eine wichtige Funktion für Bindungsverhalten und positive soziale Interaktionen hat (Heinrichs & Domes, 2008). Aktuelle Forschungsergebnisse (siehe Kasten) zeigen, dass positive soziale Interaktion als Stresspuffer wirken kann und lässt vermuten, dass auf physiologischer Ebene Oxytocin an diesem Mechanismus wesentlich beteiligt ist, was erneut das enge Zusammenspiel körperlicher Prozesse und psychischen Erlebens und dessen Relevanz für Gesundheit und Krankheit unterstreicht. Aktuelle Forschungsergebnisse Stress, Vertrauen und Berührung – alles eine Frage der Hormone? Welche Rolle spielt Oxytocin bei Stress und steht es auch beim Menschen in Zusammenhang mit der Wirkung sozialer Unterstützung? Um dies zu prüfen wurde Probanden randomisiert und doppelblind entweder Oxytocin (24 I. E.) oder Placebo verabreicht (Heinrichs, Baumgartner, Kirschbaum & Ehlert, 2003). Um mögliche Körperliche Prozesse und Gesundheit 29 Zusammenhänge mit sozialer Unterstützung zu erfassen, wurde außerdem nach dem Zufallsprinzip die Hälfte der Versuchsteilnehmer gebeten, ihre beste Freundin oder ihren besten Freund mitzubringen (soziale Unterstützung), während die andere Hälfte alleine kam. Anschließend wurden alle Probanden mit dem standardisierten psychosozialen Stressor TSST konfrontiert. Die Ergebnisse zeigen, dass soziale Unterstützung zu einer signifikant niedrigeren endokrinen (Cortisol) und psychischen Stressantwort (Angst, Unruhe) führt. Die Kombination von zusätzlicher Oxytocinverfügbarkeit im Gehirn und sozialer Unterstützung bewirkte jedoch die geringsten Stressreaktionen: Probanden mit beiden protektiven Faktoren zeigten die geringsten Cortisol-Stress-Reaktionen und die niedrigsten Angst- und Anspannungswerte im Verlauf des Stresstests. Oxytocin scheint somit die Wirkung sozialer Unterstützung mit zu vermitteln bzw. zu verstärken. Kosfeld, Heinrichs, Zak, Fischbacher und Fehr (2005) zeigten in einem Experiment, dass Probanden nach Oxytocingabe mehr Vertrauen zu Mitspielern aufbauen konnten. Eine weitere Studie, welche die endogene Stimulation von Oxytocin durch Berührung untersuchte, prüfte verschiedene Formen partnerschaftlicher Unterstützung bei Frauen (Ditzen, Neumann, Bodenmann, von Dawans, Turner, Ehlert & Heinrichs, 2007). Sie waren in der Vorbereitungsphase auf den TSST entweder allein, erhielten verbal soziale Unterstützung von ihrem Partner oder bekamen eine standardisierte Schulter-Nacken-Massage von ihrem Partner, bevor sie jeweils alleine in den Stresstest gingen. Erhielten die Frauen vor dem TSST eine standardisierte Massage von ihrem Partner, zeigten sie sowohl eine reduzierte HHNA Aktivität (weniger Cortisolausschüttung) wie auch eine geringere sympathische Aktivierung (niedrigere Herzrate). 3.1.3 Autonomes Nervensystem und Stress: Bedeutung des Nervus vagus Mit akutem Stress geht stets eine Aktivierung des Sympathico-Adreno-Medullären Systems (SAM) einher, was zur Ausschüttung von Katecholaminen (Adrenalin und Noradrenalin) führt und auf zahlreiche weitere Organe und Drüsen wirkt (z. B. Erhöhung des Herzschlags). Während dieser Aktivierung tritt das parasympathische Nervensystem bzw. der Nervus vagus in den Hintergrund. Dieser kann aber auch als „Stressbremse“ wirken, die verhindert, dass das sympathische Nervensystem überschießt und den Körper schädigt. Als Indikator der Vagusaktivität oder auch des Vagotonus kann die Herzratenvariabilität (HRV) gemessen werden. Je variabler das Herz schlägt desto höher ist der Einfluss des Vagus am Herzen. Es handelt sich um sehr minimale Änderungen des Abstands, ein feines Oszillieren zwischen den Herzschlägen, welches für biopsychologische Prozesse von großer Bedeutung ist. Eine erniedrigte HRV stellt einen Risikofaktor für → Herz-Kreislauf-Erkrankungen sowie Erkrankungen des Immunsystems dar und ist mit einer Reihe chro- 30 Bernadette von Dawans, Clemens Kirschbaum & Markus Heinrichs nischer körperlicher Erkrankungen (z. B. Diabetes, bestimmte Krebserkrankungen) assoziiert (Thayer & Brosschot, 2005; Thayer & Sternberg, 2006). Eine parasympathische Aktivierung hält den Körper insgesamt eher im Ruhezustand – in einem Stadium, das wiederum ein Zugehen auf andere ermöglicht und damit soziale Interaktion fördert (Porges, 2007). Ein gesunder menschlicher Organismus benötigt daher nicht nur die Möglichkeit einer Aktivitätssteigerung verschiedener Prozesse, sondern bedarf genauso Strukturen, die Aktivität entgegenwirken und ein Überschießen physiologischer Systeme verhindern, um diese in einem Gleichgewicht zueinander zu halten. 4 Das Immunsystem Neben dem Nervensystem und dem hormonellen System stellt das Immunsystem ein weiteres Kommunikationsnetzwerk dar, das an der Aufrechterhaltung von Gesundheit maßgeblich beteiligt ist. Da viele Immunfunktionen in vitro nachgestellt oder untersucht wurden, nahm man lange an, das Immunsystem funktioniere autonom, d. h. ohne maßgebliche Steuerung oder Modulation durch das Gehirn. Doch genauso wenig wie das autonome Nervensystem unabhängig vom ZNS agiert, arbeitet das Immunsystem ohne maßgebliche Beeinflussung durch das Nervensystem. Zahllose Forschungsergebnisse belegen inzwischen eindrucksvoll, dass das Immunsystem in ständiger Kommunikation mit dem Gehirn und auch dem Nerven- und Hormonsystem steht. Dieser recht junge Forschungszweig der Psychoneuroimmunologie widmet sich den Interaktionen zwischen den Systemen sowie deren Implikationen für Gesundheit und Krankheit. Das Immunsystem dient generell dem Aufspüren und Vernichten von körperfremden Stoffen sowie der Erkennung und Zerstörung entarteter eigener Zellen. Mit einer Vielzahl unterschiedlicher Moleküle und Zellen soll das Immunsystem den Körper vor Krankheitserregern schützen und die Individualität unserer Existenz gewährleisten. Zu den Bestandteilen des Immunsystems zählen die primären und sekundären lymphatischen Organe, das Lymphsystem und das Blut (vgl. Abb. 5). In den primären lymphatischen Organen (Knochenmark und Thymus) werden aus Stammzellen alle weißen Blutkörperchen (Leukozyten) gebildet. Diese stellen die Zellen des angeborenen und des adaptiven Immunsystems dar. Aus Knochenmark und Thymus wandern die reifen Zellen ins Blut, in Haut, Magen, Darm, Lunge oder Gehirn. Besonders viele Leukozyten lagern sich dicht gepackt in die sekundären lymphatischen Organe ein (Blut, Milz, Lymphknoten, Peyersche Platten, Blinddarm, Mandeln). Hier treten viele immunkompetente Zellen erstmalig mit Pathogenen in Kontakt, die über den Lymphstrom (Gewebswasser aus dem Zwischenzellraum, Interstitium) oder von Antigen-präsentierenden Zellen hierher geschafft wurden. Im Normalfall funktioniert dieses Abwehrsystem so perfekt, dass wir die Aktivität des Immunsystems gar nicht wahrnehmen. Eine Schürfwunde beim Sport Körperliche Prozesse und Gesundheit 31 genügt, um Millionen mikroskopisch kleiner Erreger Einlass in den Körper zu gewähren. Einige von ihnen hätten dabei das Potenzial, uns ernsthaft krank zu machen. Gleichzeitig verändern sich täglich einige unserer Körperzellen derart, dass sie ein ungebremstes Wachstum entwickeln. Werden diese Zellen nicht rechtzeitig erkannt und zerstört, so erkranken wir an Krebs. Für diese komplexen Erkennungs- und Abwehrleistungen stehen drei Abwehrreihen zur Verfügung: 1. physische Barrieren, 2. das angeborene Immunsystem und 3. das adaptive Immunsystem. Abbildung 5 gibt einen Überblick über die wichtigsten Bestandteile des Immunsystems. (a) Immunsystem (b) Erworbene humorale Immunität B-Lymphozyten Gedächtniszellen Komplementproteine im Plasma Rachenmandeln Tonsilen Plasmazellen Antikörper Thymus Lymphknoten Lymphgefäße Ductus thoracicus Lymphgefäße Milz PeyerPlaques (Lymphfollikelhaufen im Ileum) (c) Erworbene zelluläre Immunität T-Lymphozyten T-Helfer-Zellen Interleukine Lymphokine Zytotoxische T-Lymphozyten Blinddarm T-Suppressor-Zellen Knochenmark (d) Andere Komponenten des Immunsystems im Blut Pathogen Neutrophil Makrophage Abbildung 5: Die wichtigsten Bestandteile des Immunsystems. Die verschiedenen Kom- ponenten des Immunsystems (a) schützen den Menschen durch drei verschiedene Zellklassen: B-Lymphozyten (b) produzieren Antikörper, um eindringende Mikroben zu bekämpfen; T-Lymphozyten (c) setzen Hormone frei und stimulieren dadurch B-Zellen sich zu teilen, T-Zellen wandeln sich auch in zytotoxische T-Zellen um, die gemeinsam mit den Makrophagen (d) direkt fremdes Gewebe oder Mikroben angreifen (aus Kirschbaum & Heinrichs, 2006, S. 186 Original aus Ehlert, 2003. Mit freundlicher Genehmigung von Springer Science and Business Media)