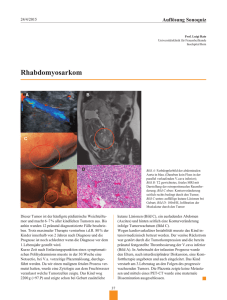
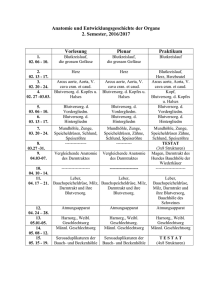
5.2 Vena cava und große Venen
Werbung
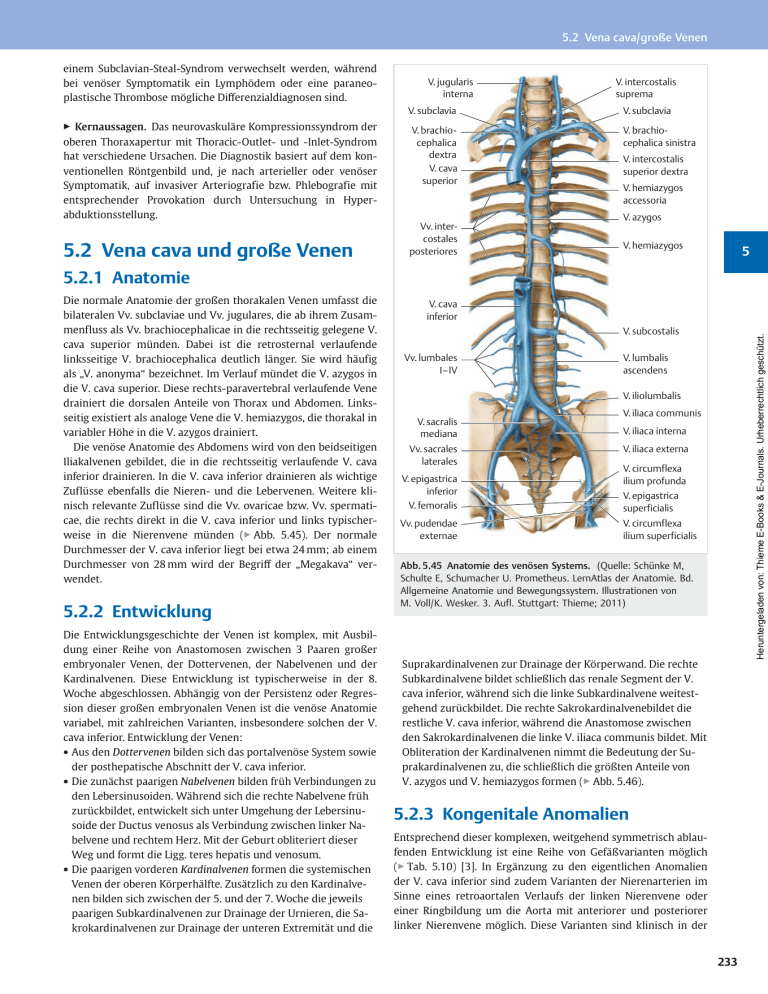
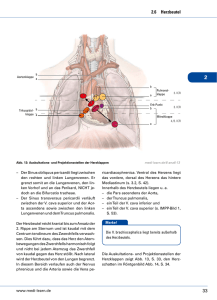
5.2 Vena cava/große Venen einem Subclavian-Steal-Syndrom verwechselt werden, während bei venöser Symptomatik ein Lymphödem oder eine paraneoplastische Thrombose mögliche Differenzialdiagnosen sind. V. jugularis interna V. subclavia ▶ Kernaussagen. Das neurovaskuläre Kompressionssyndrom der oberen Thoraxapertur mit Thoracic-Outlet- und -Inlet-Syndrom hat verschiedene Ursachen. Die Diagnostik basiert auf dem konventionellen Röntgenbild und, je nach arterieller oder venöser Symptomatik, auf invasiver Arteriografie bzw. Phlebografie mit entsprechender Provokation durch Untersuchung in Hyperabduktionsstellung. 5.2 Vena cava und große Venen V. brachiocephalica dextra V. cava superior Vv. intercostales posteriores V. intercostalis suprema V. subclavia V. brachiocephalica sinistra V. intercostalis superior dextra V. hemiazygos accessoria V. azygos V. hemiazygos 5 5.2.1 Anatomie 5.2.2 Entwicklung Die Entwicklungsgeschichte der Venen ist komplex, mit Ausbildung einer Reihe von Anastomosen zwischen 3 Paaren großer embryonaler Venen, der Dottervenen, der Nabelvenen und der Kardinalvenen. Diese Entwicklung ist typischerweise in der 8. Woche abgeschlossen. Abhängig von der Persistenz oder Regression dieser großen embryonalen Venen ist die venöse Anatomie variabel, mit zahlreichen Varianten, insbesondere solchen der V. cava inferior. Entwicklung der Venen: ● Aus den Dottervenen bilden sich das portalvenöse System sowie der posthepatische Abschnitt der V. cava inferior. ● Die zunächst paarigen Nabelvenen bilden früh Verbindungen zu den Lebersinusoiden. Während sich die rechte Nabelvene früh zurückbildet, entwickelt sich unter Umgehung der Lebersinusoide der Ductus venosus als Verbindung zwischen linker Nabelvene und rechtem Herz. Mit der Geburt obliteriert dieser Weg und formt die Ligg. teres hepatis und venosum. ● Die paarigen vorderen Kardinalvenen formen die systemischen Venen der oberen Körperhälfte. Zusätzlich zu den Kardinalvenen bilden sich zwischen der 5. und der 7. Woche die jeweils paarigen Subkardinalvenen zur Drainage der Urnieren, die Sakrokardinalvenen zur Drainage der unteren Extremität und die V. cava inferior V. subcostalis Vv. lumbales I–IV Heruntergeladen von: Thieme E-Books & E-Journals. Urheberrechtlich geschützt. Die normale Anatomie der großen thorakalen Venen umfasst die bilateralen Vv. subclaviae und Vv. jugulares, die ab ihrem Zusammenfluss als Vv. brachiocephalicae in die rechtsseitig gelegene V. cava superior münden. Dabei ist die retrosternal verlaufende linksseitige V. brachiocephalica deutlich länger. Sie wird häufig als „V. anonyma“ bezeichnet. Im Verlauf mündet die V. azygos in die V. cava superior. Diese rechts-paravertebral verlaufende Vene drainiert die dorsalen Anteile von Thorax und Abdomen. Linksseitig existiert als analoge Vene die V. hemiazygos, die thorakal in variabler Höhe in die V. azygos drainiert. Die venöse Anatomie des Abdomens wird von den beidseitigen Iliakalvenen gebildet, die in die rechtsseitig verlaufende V. cava inferior drainieren. In die V. cava inferior drainieren als wichtige Zuflüsse ebenfalls die Nieren- und die Lebervenen. Weitere klinisch relevante Zuflüsse sind die Vv. ovaricae bzw. Vv. spermaticae, die rechts direkt in die V. cava inferior und links typischerweise in die Nierenvene münden (▶ Abb. 5.45). Der normale Durchmesser der V. cava inferior liegt bei etwa 24 mm; ab einem Durchmesser von 28 mm wird der Begriff der „Megakava“ verwendet. V. lumbalis ascendens V. iliolumbalis V. sacralis mediana Vv. sacrales laterales V. epigastrica inferior V. femoralis Vv. pudendae externae V. iliaca communis V. iliaca interna V. iliaca externa V. circumflexa ilium profunda V. epigastrica superficialis V. circumflexa ilium superficialis Abb. 5.45 Anatomie des venösen Systems. (Quelle: Schünke M, Schulte E, Schumacher U. Prometheus. LernAtlas der Anatomie. Bd. Allgemeine Anatomie und Bewegungssystem. Illustrationen von M. Voll/K. Wesker. 3. Aufl. Stuttgart: Thieme; 2011) Suprakardinalvenen zur Drainage der Körperwand. Die rechte Subkardinalvene bildet schließlich das renale Segment der V. cava inferior, während sich die linke Subkardinalvene weitestgehend zurückbildet. Die rechte Sakrokardinalvenebildet die restliche V. cava inferior, während die Anastomose zwischen den Sakrokardinalvenen die linke V. iliaca communis bildet. Mit Obliteration der Kardinalvenen nimmt die Bedeutung der Suprakardinalvenen zu, die schließlich die größten Anteile von V. azygos und V. hemiazygos formen (▶ Abb. 5.46). 5.2.3 Kongenitale Anomalien Entsprechend dieser komplexen, weitgehend symmetrisch ablaufenden Entwicklung ist eine Reihe von Gefäßvarianten möglich (▶ Tab. 5.10) [3]. In Ergänzung zu den eigentlichen Anomalien der V. cava inferior sind zudem Varianten der Nierenarterien im Sinne eines retroaortalen Verlaufs der linken Nierenvene oder einer Ringbildung um die Aorta mit anteriorer und posteriorer linker Nierenvene möglich. Diese Varianten sind klinisch in der 233 Große Gefäße Stamm der Kardinalvenen vordere Kardinalvene Anastomose der vorderen Kardinalvenen Sinus venosus Suprakardinalvene Dottervene Anastomose zwischen der Subkardinalund Dottervene Subkardinalvene hintere Kardinalvene 5 Anastomose der Subkardinalvenen renales Segment der V. cava inferior Urniere Lebersegment der V. cava inferior linke V. renalis linke Keimdrüsenvene Sakrokardinalvenen Abb. 5.46 Embryologische Entwicklung der großen Körpervenen. Schematische Darstellung. Tab. 5.10 Übersicht über typische kongenitale Varianten und Anomalien derV. cava. V. cava superior ● ● ● persistierende linke V. cava superior spiegelbildliche V.-cava-superior-Anatomie retroaortale linke V. brachiocephalica V. cava inferior ● ● ● ● ● ● ● Regel stumm, können aber vor chirurgischen oder interventionellen Maßnahmen Relevanz gewinnen. Persistierende linke Vena cava superior ▶ Kurzdefinition. Embryologisch geht die persistierende linke V. cava superior auf eine Persistenz der linken anterioren Kardinalvene zurück. Dabei drainiert diese Vene in der Regel über den Sinus coronarius (▶ Abb. 5.47). Sehr selten kann die Drainage über den linken Vorhof erfolgen. Die linke V. brachiocephalica bildet häufig eine Kommunikation zwischen linker und rechter V. cava superior. Eine persistierende linke V. cava superior hat eine Prävalenz von bis zu 0,5 %. Die Häufigkeit nimmt bei Vorhandensein anderer kongenitaler Herzfehler auf bis zu 5 % zu. Linksseitige und gedoppelte Vena cava inferior ▶ Kurzdefinition. Eine isolierte linksseitige V. cava inferior tritt bei bis zu 0,5 % der Bevölkerung auf, während die gedoppelte V. cava inferior bei bis zu 3 % vorkommen kann. Die linksseitige V. cava inferior verläuft links-retroperitoneal und mündet in die linke Nierenvene. Nach kranial verläuft das Gefäß orthotop auf der rechten Seite. Bei der gedoppelten V. cava inferior bleibt zusätz- 234 linke V. cava inferior gedoppelte V. cava inferior Agenesie der infrarenalen V. cava inferior V.-azygos-/V.-hemiazygos-Kontinuität kongenitale portokavale Shunts membranöse V.-cava-Obstruktion retrokavaler Ureter lich zur linken V. cava inferior die rechtsseitige V. cava inferior bestehen. Die Kreuzungsstelle der linken V. cava inferior ist dabei typischerweise die linke Nierenvene, kann jedoch ausnahmsweise auch weiter kaudal liegen. ▶ Zeichen in der Bildgebung. In der Phlebografie zeigt sich ein links-paravertebral nach kranial verlaufendes Gefäß. Dies kann bei gedoppelter V. cava inferior gelegentlich beispielsweise als lange Iliakalvene mit hoher Iliakalvenengabel verkannt werden. In der Schnittbildgebung ist die Diagnose einfach durch die Präsenz einer großen links-retroperitonealen Vene mit Einmündung in die linke Nierenvene zu stellen. ▶ Klinik. Diese Varianten sind in der Regel asymptomatisch. Bedeutung kommt ihnen bei Komplikationen zu. So gibt es Berichte über Lungenembolien trotz V.-cava-Filter bei gedoppelter V. cava inferior durch einen weiterhin ungehinderten Abstrom der Thromben über eine linke V. cava inferior [16]. Zudem gelten diese Varianten aufgrund der Flussveränderungen als Risikofaktoren für Thrombosen, insbesondere bei jungen Erwachsenen. Heruntergeladen von: Thieme E-Books & E-Journals. Urheberrechtlich geschützt. Nabelvene 5.2 Vena cava/große Venen Heruntergeladen von: Thieme E-Books & E-Journals. Urheberrechtlich geschützt. 5 Abb. 5.47 Persistierende linke V. cava superior. a Die CT mit venöser Kontrastmittelapplikation über den linken Arm illustriert den Verlauf der mit Kontrastmittel gefüllten persistierenden linken V. cava superior (schwarzer Stern), während die ebenfalls vorhandene rechte V. cava superior nicht kontrastiert zur Darstellung kommt (weißer Stern). b Die rechte V. cava superior (weißer Stern) verläuft dabei loco typico, während die links persistierende V. cava superior (schwarzer Stern) linkslateral der Pulmonalarterien verläuft. c Weiter kaudal verläuft die links persistierende V. cava superior im Sulcus interventricularis sinistra. d Die persistierende linke V. cava superior mündet schließlich in den Sinus coronarius. ▶ Differenzialdiagnose Merke H ● Die wichtigste klinische Differenzialdiagnose einer V.-cava-inferior-Variante ist die retroperitoneale Lymphadenopathie, die nicht mit einer venösen Variante verwechselt werden darf, u. a., da eine Biopsie in dieser Konstellation absolut kontraindiziert ist. Weitere Differenzialdiagnosen sind andere Varianten der V. cava inferior, wie die gedoppelte rechte V. cava inferior. ▶ Kernaussagen. Varianten der V. cava inferior sind relativ häufig. Obgleich klinisch zumeist stumm, ist ihre Kenntnis vor Operationen und interventionellen Eingriffen relevant. 235 Große Gefäße Bei dieser Fehlanlage ist das infrahepatische Segment der V. cava inferior auf Höhe der Anastomose der Subkardinalvenen nicht angelegt. Daher münden die Nierenvenen und die peripher davon gelegenen Venenabschnitte in die V. azygos, während die Lebervenen normal über das suprahepatische Segment der V. cava inferior in den rechten Vorhof drainieren. Bei linksseitiger V. cava inferior drainieren die Nierenvenen in die V. hemiazygos. Durch den erhöhten Blutfluss sind die Vv. azygos und hemiazygos deutlich erweitert. Die Prävalenz dieser Variante beträgt bis zu 0,6 %. 5 ▶ Zeichen in der Bildgebung. In der konventionellen Röntgenaufnahme des Thorax kann dieses Kontinuitätssyndrom aufgrund einer Verbreiterung des Mediastinums insbesondere auf Höhe der V.-azygos-Einmündung vermutet werden. In der axialen CT findet sich typischerweise links- und rechts-paraaortal je ein großes Gefäß (Vv. azygos und hemiazygos) mit einem Durchmesser, der dem Aortendurchmesser ebenbürtig sein kann (s. ▶ Abb. 5.50b). ▶ Klinik. In der Regel ist diese Variante asymptomatisch. Die Assoziation mit Situsanomalien, Asplenie, Polysplenie und angeborenen Herzfehlern wurde in der Literatur beschrieben. Der Variante kommt große Bedeutung vor operativen Eingriffen zu, z. B. bei solchen am Gastrointestinaltrakt, bei denen die V. azygos ligiert wird, oder vor kardiopulmonaler Bypass-Chirurgie. Die Kenntnis dieser Variante erleichtert außerdem die Planung eines Rechtsherzkatheters oder einer Pulmonalisangiografie. ▶ Differenzialdiagnose. Im konventionellen Bild kann die verbreiterte V.-azygos-Einmündung mit einem paratrachealen Tumor verwechselt werden. Auf Höhe des Zwerchfelldurchtritts ist eine Verwechslung mit einer retrokruralen Lymphadenopathie möglich. Eine andere Differenzialdiagnose sind Umgehungskreisläufe durch eine externe V.-cava-Kompression. Mit der heutzutage ubiquitär verfügbaren CT ist die Differenzialdiagnostik jedoch deutlich einfacher geworden. ▶ Kernaussagen. Aufgrund des Fehlens des infrahepatischen Segments der V. cava inferior drainieren die Nierenvenen und die peripher davon gelegenen Venenabschnitte in die V. azygos. Dies führt zu einer deutlichen Zunahme der Durchmesser von V. azygos und V. hemiazygos; dies ist insbesondere in der Schnittbildgebung gut zu erfassen. Diese Variante ist vor operativen und interventionellen Maßnahmen unbedingt zu beachten, damit diese Drainagevenen erhalten bleiben. 5.2.4 Erkrankungen Nussknackersyndrom ▶ Kurzdefinition. Das Nussknackersyndrom beschreibt die Kompressionder linken V. renalis zwischen Aorta und A. mesenterica superior oder, selten, bei retroaortalem Verlauf dorsal der Aorta. Dies führt zu einem venösen Druckgradienten zwischen V. cava inferior und peripherer Nierenvene. 236 ▶ Zeichen in der Bildgebung. Die Sonografie hat eine Sensitivität von 78 % mit einer Spezifität von bis zu 100 %. Die Kompression der linken Nierenvene kann auch mit anderen Schnittbildverfahren sehr gut gezeigt werden. Zusätzlich kann eine linkseitige Varikozele erkennbar sein. Ein etablierter Parameter ist die Bestimmung des Durchmessers der linken Nierenvene im Nierenhilus und am Punkt der maximalen Kompression. Im Liegen gilt ein Verhältnis von 3:1 als pathologisch. Ebenso können sich Kollateralen im Nierenbecken ausbilden und eine Ektasie der prästenotischen Nierenvene sichtbar sein. Die Diagnose wird durch eine i. v. Druckmessung mit dem Nachweis eines Druckgradienten von mindestens 3 mmHg über der Stenose gesichert. ▶ Klinik. Die Klinik ist durch Flanken- oder Rückenschmerz, Hämaturie und orthostatische Proteinurie charakterisiert. Aufgrund der Drainage der linken V. spermatica bzw. V. ovarica in die linke Nierenarterie können eine linksseitige Varikozele bzw. ein sog. Pelvic-Congestion-Syndrom (pelvine Druckschmerzen, Dysmenorrhö, Dysurie und Dyspareunie) weitere Symptome des Nussknackersyndroms sein. Die spontane Rückbildung der Symptome vor allem bei Auftreten im Kindes- und Jugendalter wurde berichtet. Die Therapie ist traditionell die chirurgische Transposition der linken Nierenvene. Zunehmend wird auch über den erfolgreichen Einsatz von Stents berichtet. ▶ Differenzialdiagnose. Die Differenzialdiagnose umfasst die unkomplizierte Varikozele, das Steinleiden und, seltener, Tumoren oder eine Pyelonephritis. Auch das nephrotische Syndrom und diverse gastrointestinale Erkrankungen können ein ähnliches klinisches Krankheitsbild hervorrufen. ▶ Kernaussagen. Das Nussknackersyndrom beschreibt die Kompression der linken Nierenvene mit einer konsekutiven schmerzhaften Drucksteigerung im prästenotischen Abschnitt. Bei unspezifischer Bildgebung ist die Differenzialdiagnose nach Ausschluss anderer Ursachen mithilfe einer invasiven Druckmessung zu stellen. May-Thurner-Syndrom ▶ Kurzdefinition. Das klassische May-Thurner-Syndrom ist das Kompressionssyndrom der linken V. iliaca communis zwischen rechter A. iliaca communis und LWK 5. Seltenere Varianten wurden beschrieben. Die Kombination aus venöser Kompression und pulsatilem Stress führt zu einem Endothelschaden der komprimierten Vene. Im Rahmen von Reparaturmechanismen kommt es zur Ausbildung intraluminaler Netze, Kanäle oder Vorsprünge (sog. Venensporn). Dies kann über eine Flussveränderung schließlich zur iliofemoralen Venenthrombose führen. Zwischen 20 und 50 % aller Patienten mit linksseitiger tiefer Venenthrombose weisen ein May-Thurner-Syndrom als zugrunde liegende Pathologie auf. ▶ Zeichen in der Bildgebung. Typischerweise wird diese Entität erstmalig durch eine tiefe Venenthrombose auffällig. Letztere lässt sich gut mittels Ultraschall, MRT oder CT diagnostizieren (▶ Abb. 5.48). Die Schnittbildgebung zeigt in der Regel die Einengung der linken V. iliaca communis loco typico. Auch pelvine venöse Kollateralgefäße können sichtbar sein und weisen dann auf die hämodynamische Relevanz einer derartigen Einengung Heruntergeladen von: Thieme E-Books & E-Journals. Urheberrechtlich geschützt. Vena-azygos-/Vena-hemiazygosKontinuität 5.2 Vena cava/große Venen Heruntergeladen von: Thieme E-Books & E-Journals. Urheberrechtlich geschützt. 5 Abb. 5.48 May-Thurner-Syndrom. a Das May-Thurner-Syndrom äußerst sich zumeist durch eine tiefe Beckenvenenthromboseauf der linken Seite, wie sie hier im Ultraschall als verdicktes, nicht perfundiertes Gefäß, unmittelbar neben der Iliakalarterie gelegen, abgebildet ist. b Die T2w MRT-Aufnahme zeigt die verdickte Vene (Stern) mit einer inhomogenen Signalanhebung, während die benachbarte Arterie aufgrund des regelrechten starken Flusses hypointens zur Darstellung kommt (Pfeil). Arterie und Vene der Gegenseite weisen ebenfalls eine hypointense Signalintensität auf. c In der CT ist an der Überkreuzungsstelle von A. iliaca communis (weißer Pfeil) und thrombosierter V. iliaca communis (schwarzer Pfeil) eine Einengung der Vene zwischen Arterie und Promontorium von LWK 5 erkennbar. Der Thrombuskopf ragt noch bis in die ansonsten durchgängige V. cava superior. d Nach Lyse findet sich das typische Bild eines linksseitigen Venensporns. e Der linksseitige Venensporn wurde interventionell mittels Stent-Angioplastie therapiert. und eine entsprechende nachgeschaltete venöse Hypertension hin. Typische Kollateralgefäße sind die V. lumbalis ascendens sowie präsakrale, lumbale und Bauchwandvenen. Phlebografien sollten immer in mehreren Ebenen durchgeführt werden, um die Kompression sicher erkennen zu können. Merke H ● Die i. v. Netze und Kanäle bei May-Thurner-Syndrom lassen sich am besten mittels intravaskulären Ultraschalls direkt visualisieren. Ein Druckgradient von mindestens 2 mmHg über der Läsion gilt als beweisend für eine hämodynamische Relevanz und ist eine Therapieindikation. ▶ Klinik. Das May-Thurner-Syndrom manifestiert sich typischerweise als akute iliofemorale Thrombose mit Schmerzen und Beinschwellung. Seltener kann auch eine Lungenembolie die Erstmanifestation darstellen. In der chronischen Phase kann sich das Bild einer chronisch-venösen Insuffizienz mit Varizen und Hautveränderungen bis hin zu venösen Ulzerationen entwickeln. Die Therapie ist heutzutage im Wesentlichen interventionell, mit pharmakomechanischer Thrombolyse und Stent-Angioplastie. ▶ Differenzialdiagnose. Die wichtigste Differenzialdiagnose ist die spontane iliofemorale Venenthrombose. Eine mögliche andere zugrunde liegende Ursache kann eine externe Venenkompres- 237 Große Gefäße ▶ Kernaussagen. Das May-Thurner-Syndrom beschreibt ein iliokavales Kompressionssyndrom mit konsekutiver tiefer Venenthrombose. Die Bildgebung kann die iliofemorale Thrombose und die zugrunde liegende Kompression der linken V. iliaca communis zwischen rechter A. iliaca communis und Wirbelsäule mit hoher Sensitivität und Spezifität direkt nachweisen. Die Therapie ist regelhaft interventionell. Vena-cava-superior-Syndrom 5 ▶ Kurzdefinition. Das V.-cava-superior-Syndrom bezeichnet die obere Einflussstauungdurch eine eingeschränkte venöse Drainage über die V. cava superior. Die Ursachen sind vielfältig; grundsätzlich sind benigne von malignen Ursachen zu unterscheiden. Dabei stellt eine externe Kompression durch ein Malignom die bei Weitem am häufigsten berichtete Komplikation dar. ▶ Zeichen in der Bildgebung. Die diagnostische Methode der Wahl ist die CT, da sie schnell die gesamte V. cava superior und Kollateralflüsse darstellen kann. Eine gute Alternative bietet die MRT. Beide Modalitäten können die externe V.-cava-Kompression und das Restlumen der V. cava superior direkt darstellen und quantifizieren (▶ Abb. 5.49). Das wichtigste indirekte Zeichen ist die Erweiterung von Kollateralgefäßen, die beim Gesunden nicht direkt in der CT oder MRT darstellbar wären. Diese Kollateralgefäße geben auch einen Hinweis auf die hämodynamische Relevanz einer Stenose. Eine Erweiterung der Kollateralen über V. azygos und V. hemiazygos hat eine Sensitivität von 96 % bei einer Spezifität von 92 % für die Diagnose eines V.-cava-superior-Syndroms. Dies ist bedeutsam, da es oftmals eine Diskrepanz zwischen klinischer Symptomatik und morphologischem Schweregrad der V.- cava-superior-Stenose gibt. Neben Erweiterungen der Kollateralvenen beispielsweise der Brust- und Bauchwand können in der Frühphase auch Perfusionsstörungen der Leber auftreten, die bevorzugt im Lobus quadratus lokalisiert und Ausdruck einer Kommunikation zwischen linker Pfortader und systemischen Venen sind. ▶ Klinik. Die typischen klinischen Symptome der oberen Einflussstauung sind Hals- und Gesichtsschwellung, Dyspnoe und Kopfschmerzen infolge eines Hirnödems, das in ausgeprägten Fällen auch zu Vigilanzminderung führen kann. Diese Symptome sind ausgeprägter, wenn die V. azygos von der Obstruktion mitbetroffen ist und nicht als Kollateralgefäß zur Verfügung steht. ▶ Differenzialdiagnose. Differenzialdiagnostisch ist die Ursache des V.-cava-superior-Syndroms zu klären. Die häufigste maligne Ursache ist eine externe Kompression der V. cava superior durch ein Bronchialkarzinom oder ein Lymphom. Seltener führen mediastinale Lymphknotenmetastasen zum V.-cava-superior-Syndrom. Benigne Ursachen umfassen die Kompression durch benigne Tumoren, wie Teratome, Thymome, ausgedehnte thorakale Aortenaneurysmen oder Sarkoidose. Eine seltene benigne Ursache ist eine V.-cava-Kompression durch Verlagerung und Gefäßabknickung im Rahmen eines Spannungspneumothorax oder durch Veränderungen nach Operation angeborener Herzfehler im Kindesalter. Eine besondere Gruppe bilden Gefäßstrikturen nach chronischer Katheteranlage, z. B. durch rezidivierende zentrale Venenkatheter oder Dialysezugänge sowie nach Radiatio. ▶ Kernaussagen. Das V.-cava-superior-Syndrom oder die obere Einflussstauung kommt durch eine Einengung der V. cava superior entweder durch eine externe maligne Kompression oder, seltener, infolge verschiedener benigner Ursachen zustande. Die De- Abb. 5.49 V.-cava-superior-Syndrom. a 63-jähriger Patient mit klinisch bestehender oberer Einflussstauung und einem bereits im konventionellen Bild erkennbaren rechts-hilären Bronchialkarzinom. b Die CT zeigt neben dem Tumor die fadenförmige Einengung der V. cava superior (Pfeile) als ursächlich für die Einflussstauung. 238 Heruntergeladen von: Thieme E-Books & E-Journals. Urheberrechtlich geschützt. sion beispielsweise durch Lymphknoten oder pelvine Tumoren sein. 5.2 Vena cava/große Venen tektion des V.-cava-superior-Syndroms erfolgt in der Regel mittels CT; dabei gewährleistet die Präsenz von Kollateralen über die V. azygos eine hohe diagnostische Genauigkeit. Vena-cava-Thrombose ▶ Kurzdefinition. Der Begriff „V.-cava-Thrombose“ bezeichnet eine Thrombose der V. cava superior oder, deutlich häufiger, der V. cava inferior. Sie gehört zum Krankheitsbild der tiefen Venenthrombose mit einer Inzidenz von 4–15 % bei bekannter tiefer Ve- nenthrombose. Typische Risikofaktoren sind Immobilität, Rechtsherzinsuffizienz, Dehydrierung, Sepsis, Koagulopathien oder ein Malignom. Flussveränderungen durch kongenitale Anomalien, externe Kompression oder permanente V.-cava-Filter sind weitere bekannte Risikofaktoren der V.-cava-Thrombose. Zudem kommt es regelmäßig zu Appositionsthromben bei Tumorthromben in der V. cava. Thromben können superinfizieren und das Bild einer septischen Thrombose bieten. Typische Erreger sind dabei Staphylococcus aureus, Streptokokken, Enterobakterien Heruntergeladen von: Thieme E-Books & E-Journals. Urheberrechtlich geschützt. 5 Abb. 5.50 V.-cava-Thrombose. a Bei diesem Patienten mit einer chronischen Thrombose der V. cava inferior (Stern) kam es zu einer erheblichen Ektasie der nachgeschalteten iliofemoralen Venen und zur Ausbildung von erheblichen Kollateralkreisläufen. b Die tiefen Kollateralen drainieren dabei über die Vv. azygos (Pfeil) und hemiazygos (Pfeilspitze), die deutlich erweitert sind. c Die 3D-Oberflächenerekonstruktion illustriert das Ausmaß der oberflächlichen Kollateralvenen. 239 Große Gefäße ▶ Zeichen in der Bildgebung. Im Ultraschall kann eine Raumforderung im Lumen der V. cava erkannt werden. CT und MRT zeigen eine nicht kontrastmittelaufnehmende Läsion im Gefäßlumen bzw. einen Füllungsdefekt der Vene. Die fehlende Kontrastmittelaufnahme der Raumforderung kann am besten in Spätaufnahmen ca. 90–120 s nach Kontrastmittelgabe erkannt werden. Der Thrombus kann von Kontrastmittel umspült sein. Bei einer kompletten Verlegung der V. cava kommt eine ödematöse Imbibierung des Fettgewebes als Ausdruck der venösen Stauung hinzu. Bei der akuten Thrombose ist der Gefäßdurchmesser erweitert. Im Verlauf normalisiert sich der Gefäßdurchmesser wieder. Bei der chronischen V.-cava-Thrombose kann es zu einer kompletten Obliteration der V. cava mit einem im Extremfall nur fadenförmigen Residuum des Gefäßes kommen (▶ Abb. 5.50). Oftmals sind auch die nachgeschalteten iliofemoralen Venen mitbeteiligt. Der Nachweis von Gaseinschlüssen ist typisch für septische Thrombosen. 5 ▶ Klinik. Die typischen klinischen Symptome der akuten V.-cava-Thrombose sind die obere oder die untere Einflussstauung. Je nach Lokalisation verursachen sie Kopfschmerzen und geschwollene Arme bzw. einen geschwollenen Hals bis zu Lidödemen oder bilaterale Beinschwellungen und gegebenenfalls Anasarka. Tief sitzende Rückenschmerzen können dabei ebenso wie ein Spannungsgefühl auftreten. Bei Mitbeteiligung der Beckenvenen und unzureichender Kollateralisierung kann es bis zur Phlegmasia coerula dolens kommen. Eine Beteiligung der Nierenvenen kann zu Flankenschmerz und Hämaturie bis hin zur Oligurie führen. Bei septischen Thrombosen steht die Infektsymptomatik bis hin zum septischen Schock im Vordergrund. eines zumeist malignen Tumors in die V. cava inferior. Benigne Tumoren zeigen nur äußerst selten einen Einbruch in die V. cava (▶ Tab. 5.11). Auf diese Tumorthromben können sich Appositionsthromben aufsetzen. Über Tumoreinbrüche und primäre Venentumoren auch aus anderen venösen Stromgebieten wurde berichtet; regelhaft werden beispielsweise Tumorthromben der V. porta bei Leberzellkarzinom beobachtet. ▶ Zeichen in der Bildgebung. Die Bildgebung ähnelt derjenigen der primären malignen Gefäßtumoren. Mit allen Bildgebungsmodalitäten lässt sich ein Füllungsdefekt der V. cava identifizieren (▶ Abb. 5.51 und ▶ Abb. 5.52). Dieser kann glatt berandet sein oder eine irreguläre Oberfläche haben. Im Gegensatz zum unkomplizierten Thrombus sind maligne Gefäßtumoren perfundiert und nehmen dementsprechend Kontrastmittel auf. Dies ermöglicht auch die Abgrenzung von einem Appositionsthrombus. Sekundäre, in die V cava eingebrochene Tumoren weisen einen kon- Tab. 5.11 Ursachen für Tumorthromben in der V. cava. Primäre/sekundäre Ursachen Entitäten primär Leiomyosarkom sekundär ● benigne Angiomyolipom Phäochromozytom i. v. Leiomyomatose ● maligne Nierenzellkarzinom Wilms-Tumor hepatozelluläres Karzinom Thymom/Thymuskarzinom Schilddrüsenkarzinom adrenokortikales Karzinom ▶ Differenzialdiagnose. Der häufigste Füllungsdefekt der V. cava inferior ist eine Pseudoläsion, die durch den Kontrastmitteleinstrom aus den Nierenvenen in die V. cava inferior vorgetäuscht wird. In diesem Fall zeigen sich 2 Säulen kontrastierten Blutes aus den Nierenvenen um eine zentrale Säule nicht kontrastierten Blutes, das aus der unteren Körperhälfte einströmt. In der Spätaufnahme kommt es zu einem Ausgleich dieser Kontrastunterschiede; dies unterscheidet die Diagnose der Pseudoläsion von der echten Thrombose. Daneben sind primäre und sekundäre Malignome der V. cava inferior als Differenzialdiagnosen zu beachten. Pankreaskarzinom retroperitoneale Lymphknotenmetastasen ▶ Kernaussagen. Die Thrombose der V. cava inferior ist gut bildgebend zu erfassen. Insbesondere bei isolierter V.-cava-Thrombose ist auf mögliche Ursachen, wie externe Kompressionen oder das Vorhandensein eines Tumors, zu achten, da diese häufig paraneoplastischer Genese sind. Tumorthromben der Vena cava ▶ Kurzdefinition. Grundsätzlich ist zwischen primären und sekundären, sich als Tumorthromben äußernden Tumoren der V. cava zu unterscheiden. Primäre Tumoren sind selten; es handelt sich dabei in der Regel um Leiomyosarkome, ausgehend von der Media (S. 227). Tumorthromben der V. cava betreffen vor allem die V. cava inferior; es kommt dabei häufig zu einem Einbruch 240 Abb. 5.51 Maligner Tumorthrombus der V. cava inferior. Großes hepatozelluläres Karzinom (Stern), das in die Lebervenen eingebrochen ist (Pfeile), von wo der kontrastmittelaufnehmende Tumorthrombus bis in das rechte Atrium vorwächst (Pfeilspitzen). Heruntergeladen von: Thieme E-Books & E-Journals. Urheberrechtlich geschützt. und, bei infizierten Thromben der V. cava inferior, zusätzlich Sprosspilze. 5.2 Vena cava/große Venen Heruntergeladen von: Thieme E-Books & E-Journals. Urheberrechtlich geschützt. 5 Abb. 5.52 Benigner Tumorthrombus der V. cava inferior. a T2w Bild. Großes inhomogenes, weitgehend fettisointens imponierendes Angiomyolipom der rechten Niere (Stern) und sich von dort in die V. cava inferior ausbreitender Tumorzapfen (Pfeile). b Nach Fettsuppression stellt sich ein analoger Befund mit entsprechender Signalauslöschung dar (Stern: Angiomyolipom, Pfeile: Tumorthrombus). c Die CT bestätigt den Befund mit einem fettisodensen Tumor (Stern) und dem ebenfalls fettisodensen Tumorthrombus (Pfeile). tinuierlich fortwachsenden extravaskulären Tumoranteil auf. Damit ist die Differenzierung von anderen Entitäten zumeist gut möglich. In der MRT lässt sich neben einer Kontrastmittelaufnahme in den T1w Sequenzen in der Regel eine erhöhte Signalintensität in T2w Bildern erkennen. ▶ Differenzialdiagnose. Die Differenzialdiagnose umfasst den artifiziellen Füllungsdefekt und den unkomplizierten V.-cavaThrombus ebenso wie externe Kompressionen der V. cava. Im intrahepatischen Segment kann eine Tumorthrombose der V. cava inferior auch mit Leberraumforderungen verwechselt werden. ▶ Klinik. Die Patienten werden meist durch den Primärtumor symptomatisch, während der Tumorthrombus als zusätzlicher Befund bei der Diagnostik des Primärtumors identifiziert wird. Die möglichen Symptome reichen von Zeichen der venösen Stauung der unteren Extremität bis zu Dyspnoe (z. B. Lungenembolie durch Appositionsthrombus). Relevant sind insbesondere die embolischen Komplikationen durch Appositionsthromben. Insgesamt existiert keine spezifische klinische Manifestation primärer oder sekundärer Tumorthromben der V. cava. ▶ Kernaussagen. Tumorthromben der V. cava können von unterschiedlichen benignen und malignen Erkrankungen ausgehen. Sie werden in der Regel im Rahmen der Stadienabklärung des Primärtumors diagnostiziert. Typisches Zeichen in der Bildgebung ist eine Kontrastmittelaufnahme des intraluminalen Tumors bei gleichzeitigem Nachweis eines sich per continuitatem fortsetzenden extraluminalen Tumoranteils. 241