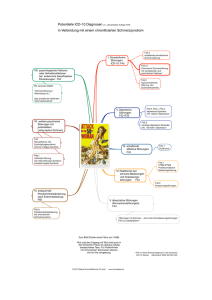
Vergleich der Häufigkeit von psychischen
Werbung
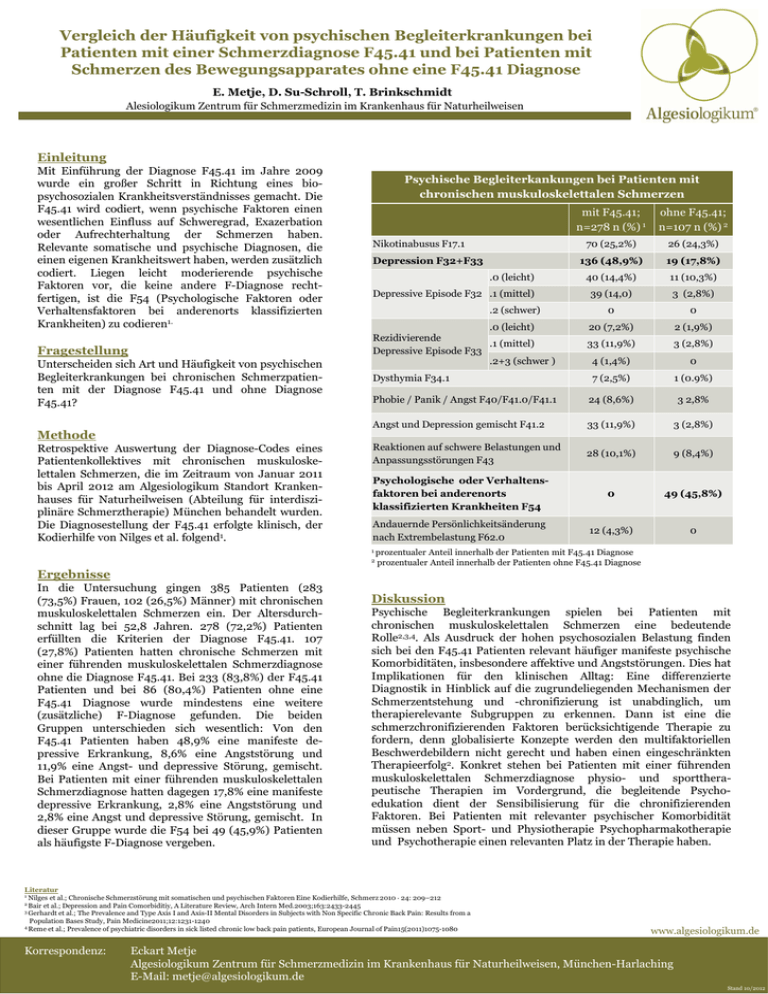
Vergleich der Häufigkeit von psychischen Begleiterkrankungen bei Patienten mit einer Schmerzdiagnose F45.41 und bei Patienten mit Schmerzen des Bewegungsapparates ohne eine F45.41 Diagnose E. Metje, D. Su-Schroll, T. Brinkschmidt Alesiologikum Zentrum für Schmerzmedizin im Krankenhaus für Naturheilweisen Einleitung Mit Einführung der Diagnose F45.41 im Jahre 2009 wurde ein großer Schritt in Richtung eines biopsychosozialen Krankheitsverständnisses gemacht. Die F45.41 wird codiert, wenn psychische Faktoren einen wesentlichen Einfluss auf Schweregrad, Exazerbation oder Aufrechterhaltung der Schmerzen haben. Relevante somatische und psychische Diagnosen, die einen eigenen Krankheitswert haben, werden zusätzlich codiert. Liegen leicht moderierende psychische Faktoren vor, die keine andere F-Diagnose rechtfertigen, ist die F54 (Psychologische Faktoren oder Verhaltensfaktoren bei anderenorts klassifizierten Krankheiten) zu codieren1. Nikotinabusus F17.1 Fragestellung Rezidivierende .1 (mittel) Depressive Episode F33 .2+3 (schwer ) Unterscheiden sich Art und Häufigkeit von psychischen Begleiterkrankungen bei chronischen Schmerzpatienten mit der Diagnose F45.41 und ohne Diagnose F45.41? Psychische Begleiterkankungen bei Patienten mit chronischen muskuloskelettalen Schmerzen mit F45.41; n=278 n (%) 1 Depression F32+F33 .0 (leicht) Depressive Episode F32 .1 (mittel) ohne F45.41; n=107 n (%) 2 70 (25,2%) 26 (24,3%) 136 (48,9%) 19 (17,8%) 40 (14,4%) 11 (10,3%) 39 (14,0) 3 (2,8%) .2 (schwer) 0 0 .0 (leicht) 20 (7,2%) 2 (1,9%) 33 (11,9%) 3 (2,8%) 4 (1,4%) 0 7 (2,5%) 1 (0.9%) Phobie / Panik / Angst F40/F41.0/F41.1 24 (8,6%) 3 2,8% Angst und Depression gemischt F41.2 33 (11,9%) 3 (2,8%) Reaktionen auf schwere Belastungen und Anpassungsstörungen F43 28 (10,1%) 9 (8,4%) Psychologische oder Verhaltensfaktoren bei anderenorts klassifizierten Krankheiten F54 0 49 (45,8%) Andauernde Persönlichkeitsänderung nach Extrembelastung F62.0 12 (4,3%) 0 Dysthymia F34.1 Methode Retrospektive Auswertung der Diagnose-Codes eines Patientenkollektives mit chronischen muskuloskelettalen Schmerzen, die im Zeitraum von Januar 2011 bis April 2012 am Algesiologikum Standort Krankenhauses für Naturheilweisen (Abteilung für interdisziplinäre Schmerztherapie) München behandelt wurden. Die Diagnosestellung der F45.41 erfolgte klinisch, der Kodierhilfe von Nilges et al. folgend1. 1 prozentualer 2 Anteil innerhalb der Patienten mit F45.41 Diagnose prozentualer Anteil innerhalb der Patienten ohne F45.41 Diagnose Ergebnisse In die Untersuchung gingen 385 Patienten (283 (73,5%) Frauen, 102 (26,5%) Männer) mit chronischen muskuloskelettalen Schmerzen ein. Der Altersdurchschnitt lag bei 52,8 Jahren. 278 (72,2%) Patienten erfüllten die Kriterien der Diagnose F45.41. 107 (27,8%) Patienten hatten chronische Schmerzen mit einer führenden muskuloskelettalen Schmerzdiagnose ohne die Diagnose F45.41. Bei 233 (83,8%) der F45.41 Patienten und bei 86 (80,4%) Patienten ohne eine F45.41 Diagnose wurde mindestens eine weitere (zusätzliche) F-Diagnose gefunden. Die beiden Gruppen unterschieden sich wesentlich: Von den F45.41 Patienten haben 48,9% eine manifeste depressive Erkrankung, 8,6% eine Angststörung und 11,9% eine Angst- und depressive Störung, gemischt. Bei Patienten mit einer führenden muskuloskelettalen Schmerzdiagnose hatten dagegen 17,8% eine manifeste depressive Erkrankung, 2,8% eine Angststörung und 2,8% eine Angst und depressive Störung, gemischt. In dieser Gruppe wurde die F54 bei 49 (45,9%) Patienten als häufigste F-Diagnose vergeben. Diskussion Psychische Begleiterkrankungen spielen bei Patienten mit chronischen muskuloskelettalen Schmerzen eine bedeutende Rolle2,3,4. Als Ausdruck der hohen psychosozialen Belastung finden sich bei den F45.41 Patienten relevant häufiger manifeste psychische Komorbiditäten, insbesondere affektive und Angststörungen. Dies hat Implikationen für den klinischen Alltag: Eine differenzierte Diagnostik in Hinblick auf die zugrundeliegenden Mechanismen der Schmerzentstehung und -chronifizierung ist unabdinglich, um therapierelevante Subgruppen zu erkennen. Dann ist eine die schmerzchronifizierenden Faktoren berücksichtigende Therapie zu fordern, denn globalisierte Konzepte werden den multifaktoriellen Beschwerdebildern nicht gerecht und haben einen eingeschränkten Therapieerfolg2. Konkret stehen bei Patienten mit einer führenden muskuloskelettalen Schmerzdiagnose physio- und sporttherapeutische Therapien im Vordergrund, die begleitende Psychoedukation dient der Sensibilisierung für die chronifizierenden Faktoren. Bei Patienten mit relevanter psychischer Komorbidität müssen neben Sport- und Physiotherapie Psychopharmakotherapie und Psychotherapie einen relevanten Platz in der Therapie haben. Literatur 1 Nilges et al.; Chronische Schmerzstörung mit somatischen und psychischen Faktoren Eine Kodierhilfe, Schmerz 2010 · 24: 209–212 2 Bair et al.; Depression and Pain Comorbiditiy, A Literature Review, Arch Intern Med.2003;163:2433-2445 3 Gerhardt et al.; The Prevalence and Type Axis I and Axis-II Mental Disorders in Subjects with Non Specific Chronic Back Pain: Results from a Population Bases Study, Pain Medicine2011;12:1231-1240 4 Reme et al.; Prevalence of psychiatric disorders in sick listed chronic low back pain patients, European Journal of Pain15(2011)1075-1080 Korrespondenz: www.algesiologikum.de Eckart Metje Algesiologikum Zentrum für Schmerzmedizin im Krankenhaus für Naturheilweisen, München-Harlaching E-Mail: [email protected] Stand 10/2012