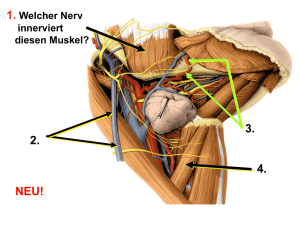
Leseprobe - beck
Werbung

Neurologische Leitsyndrome und Leitsymptome 9 9.4 Spinale Syndrome Tabelle 9.13 · Wichtige Ursachen amnestischer Störungen ....................................................................................... akut ⫹ meist persistierend posttraumatisch, Ischämien (Thalamus, Hippokampus, Versorgungsgebiet der A. cerebri ant.), Aneurysmablutung A. communicans anterior, CO-Intoxikation, zerebrale Hypoxie akut ⫹ transient amnestische Episode (transitorische globale Amnesie = TGA s. u.), Epilepsie (Temporallappenanfälle), Commotio cerebri subakut ⫹ meist persistierend Wernicke-Korsakow-Syndrom (S. 471), Enzephalitis (v. a. Herpes-Enzephalitis, S. 422) langsam progredient Morbus Alzheimer und andere Demenzen (S. 450 ff.), zerebrale Raumforderungen 왘 Transitorische globale Amnesie (TGA): Definition/Kriterien: Akut einsetzende amnestische Episode von maximal 24 h Dauer; keine begleitende Bewusstseinsstörung, keine fokalen Ausfälle oder epileptische Symptome; eventuell ausgelöst durch Stresssituationen. 앫 Pathogenese: Unbekannt. Es bestehen keine sicheren Hinweise auf eine Assoziation mit zerebrovaskulären Risikofaktoren oder Erkrankungen. 앫 Klinik: – Wacher, desorientiert und ratlos wirkender Patient mit anterograder und (wechselnd ausgeprägter) retrograder Amnesie, Störung des Langzeitgedächtnisses. – Typischerweise stereotyp wiederkehrende Fragen („wo bin ich“, „was ist los“...). – Keine Zeichen einer sonstigen Persönlichkeits- oder Verhaltensstörung. 앫 Diagnostik: Unauffälliges EEG, CCT, MRT; im Hirnperfusions-SPECT eventuell Minderperfusion im medialen Temporallappen. 왘 Hinweis: Bei typischer Anamnese und Klinik sind Zusatzuntersuchungen entbehrlich! 앫 Differenzialdiagnose: – Vaskulär bedingte transitorische Amnesie bei Hirnmstamm-TIA (weitere Hirnstammzeichen als wegweisende Begleitsymptomatik). – Commotio cerebri (initiale Bewusstseinsstörung, Trauma-Anamnese). – Intoxikationen (pathologisches EEG, Begleitsymptomatik). – Korsakow-Syndrom (Amnesie plus Frontalhirnsyndrom mit Konfabulationen). – Psychogene Amnesie. 앫 Therapie: Keine gesicherte Therapie bekannt. 앫 Prognose: Rezidivgefahr um 25%. 9.4 Spinale Syndrome Querschnittsyndrom . . . . . . . . . . . . . . . . . . . . . . . . . . . .–. . Komplettes . . . . . . . . . . . . . . . .Querschnittsyndrom ......................................... 왘 왘 왘 Definition: Klinisches Syndrom nach akuter kompletter Schädigung des Rückenmarks. Ätiologie: Trauma, Ischämie, Entzündung, Raumforderung. Klinik des akuten Querschnittsyndroms 씮 „spinaler Schock“ (reduzierte Erregbarkeit spinaler Motoneurone; Dauer bis zu 6 Wochen, danach Übergang in chronisches Querschnittsyndrom [s.u.]): 앫 Motorik, Reflexe: Es besteht eine schlaffe Plegie unterhalb des Ortes der Schädigung, die Muskeleigenreflexe und Fremdreflexe sind erloschen. 208 Grehl, Reinhardt, Checkliste Neurologie (ISBN 3131262737), 䊚 2005 Georg Thieme Verlag KG Funiculus posterior Tractus semilunaris (Schultze-Komma) Fasciculus Fasciculus cuneatus gracilis (Burdach) (Goll) SL Th C I– III L IV V Th VI C S in f Be p m Ru m Ar Substantia gelatinosa Tractus dorsolateralis (Lissauer-Traktus) Tractus spinocerebellaris posterior Tractus corticospinalis lateralis Nucleus thoracicus Formatio reticularis Tractus rubrospinalis Tractus spinocerebellaris anterior Tractus spinothalamicus lateralis Tractus spinotectalis Tractus olivospinalis Tractus spino-olivaris Tractus spinothalamicus anterior Tractus vestibulospinalis Tractus reticulospinalis Tractus tectospinalis X VII VIII IX C Th L S IX Temperatur Schmerz Druck Berührung 9 Neurologische Leitsyndrome und Leitsymptome 9.4 Spinale Syndrome Fasciculus sulcomarginalis Tractus corticospinalis anterior Abb. 9.1 · Querschnitt durch das Rückenmark mit Topographie von Bahnen und Laminae (nach Duus) 왘 앫 Sensibilität: – In Läsionshöhe bandförmige Hyperalgesie (s. Abb. 1.3 S. 18). – Die Begrenzung der Sensibilitätsstörung kann einige Segmente unterhalb der Läsion liegen (s. Abb. 1.3 S. 18). – Autonome Funktionen: Parese der glatten Blasen- (씮 Detrusorareflexie) und Mastdarmuskulatur mit Harnretention und Überlaufblase (S. 257). Klinik des chronischen Querschnittsyndroms: 앫 Motorik, Reflexe: Spastische Parese/Plegie, gesteigerte Muskeleigenreflexe mit verbreiterten Reflexzonen (u. U. Kloni), pos. Pyramidenbahnzeichen. Abgeschwächte Fremdreflexe. 앫 Sensibilität: u. U. Reizerscheinungen. 앫 Autonome Funktionen: Übergang zu einer Detrusorhyperreflexie mit UrgeInkontienz, Detrusor-Sphinkter-Dyssynergie (S. 257), Störungen der Mastdarm- (cave ebenfalls Dyssynergie mit mangelnder Stuhlentleerung!) und Sexualfunktion sowie der Schweißsekretion. 앫 Spinale Automatismen: Exterozeptive (z. B. Berührung, Lagewechsel) und enterozeptive (z. B. Blasenfüllung) Stimuli lösen unterhalb der Läsion Beuge- und Strecksynergien aus (nicht zu verwechseln mit Willkürbewegungen!). 왘 Cave: Autonome Dysreflexie mit hypertensiver Entgleisung (mit entsprechenden Begleitsymptomen) bei mangelnder Blasen- und/oder Darmentleerung. Notfalltherapie ist hier 1) Katheterisierung/Rektumentleerung und 2) antihypertensive Therapie. 209 Grehl, Reinhardt, Checkliste Neurologie (ISBN 3131262737), 䊚 2005 Georg Thieme Verlag KG Neurologische Leitsyndrome und Leitsymptome 9 9.4 Spinale Syndrome 왘 왘 왘 Höhenlokalisation: 앫 Zervikalmark: – Oberes Zervikalmark: Spastische Tetraparese, u. U. Atemlähmung (Phrenikuslähmung). – Mittleres/unteres Zervikalmark: Spastische Paresen der Beine ⫹ periphere Paresen der Arme möglich, Wurzelreizerscheinungen. Das klinisch angegebene sensible Niveau kann dabei einige Segmente unterhalb der Läsion lokalisiert sein. 앫 Thorakalmark: Spastische Parese der Beine, Blasen- /Mastdarmstörungen (s.o.). Hyperalgetische Zone einige Segmente unter der Läsion. 앫 Lumbalmark, Conus medullaris, Cauda equina: s. S. 211. Klinik des inkompletten Querschnittsyndroms: Nachweis erhaltener motorischer oder sensibler Funktion distal der Höhe des Traumas (beachte: Erhaltene sakrale Reflexe werden nicht gewertet!). Die Verteilung der Ausfälle richtet sich nach dem Ort der Rückenmarkläsion und entspricht eventuell typischen Rückenmarkssyndromen (s.u.). Allgemeine Diagnostik und Therapie s. S. 579. .Brown-Séquard-Syndrom ...................................................................................... 왘 왘 왘 Ätiologie: Halbseitige Läsion des Rückenmarks durch Trauma, Raumforderung (z. B. Blutung, Tumor), Entzündung (Myelitis), Ischämie. Klinik: 앫 Auf Höhe der Läsion: Periphere (schlaffe) Paresen, Hyperalgesie. 앫 Distal ⫹ ipsilateral der Läsion: – Motorik: Initial schlaffe Parese/Plegie mit erloschenen spinalen Reflexen, später Übergang in spastische Parese/Plegie. – Sensibilität: Störung von Lage-/Vibrationsempfindung sowie der taktilen Diskrimination. Berührungsempfindung erhalten. – Vegetativum: Initial Rötung/Überwärmung, evtl. fehlendes Schwitzen. 앫 Distal ⫹ kontralateral der Läsion: Störung der Schmerz- und Temperaturempfindung (Durchtrennung der segmental kreuzenden Fasern des Tractus spinothalamicus 씮 dissoziierte Sensibilitätsstörung). Allgemeine Diagnostik und Therapie s. S. 579. .Zentromedulläres . . . . . . . . . . . . . . . . . . . . . . . .Syndrom .............................................................. 왘 왘 210 왘 Ätiologie: Läsion des Rückenmarkzentrums durch z. B. Syringomyelie, Blutung, Ischämie, Trauma, Stiftgliom, Myelitis (z. B. Multiple Sklerose). Betroffen sind vor allem die kreuzenden Fasern des Tractus spinothalamicus. Klinik: 앫 Sensibilität: Typischerweise bilaterale dissoziierte Sensibilitätsstörungen. d. h. Störung von Schmerz- und Temperaturempfindung bei erhaltenen anderen sensiblen Qualitäten. Die Patienten schildern schmerzlose Verletzungen oder Verbrennungen, die sie nicht bemerkt haben. 앫 Motorik, Reflexe: – Auf Läsionshöhe bilaterale schlaffe Parese mit abgeschwächten Reflexen. – Unterhalb der Läsion spastische Parese mit gesteigerten Reflexen und autonomen Störungen (s.o.). 앫 Vegetative und trophische Störungen: – Schweißsekretionsstörungen, Hypothermie, Zyanose, Ödeme. – Nagelveränderungen, Schwielen, schlechte Wundheilung. – Neurogene Arthropathie: Schmerzlose Gelenkschwellung (Schulter ⬎ Ellenbogen ⬎ Handgelenk ⬎ Hüftgelenk ⬎ Sprunggelenke) mit Entwicklung von Osteolysen und Auftreibungen des Knochens. Allgemeine Diagnostik und Therapie s. S. 579. Grehl, Reinhardt, Checkliste Neurologie (ISBN 3131262737), 䊚 2005 Georg Thieme Verlag KG Tabelle 9.14 · Klinische Differenzierung zwischen Konus- und Kaudasyndrom ....................................................................................... Konus-Syndrom Kauda-Syndrom ....................................................................................... Sensibilitätsstörung ....................................................................................... – Reithosenanästhesie – bilateral, symmetrisch – eher früh im Verlauf – – – – Reithosenanästhesie u.U. dissoziiert eher asymmetrisch eher spät im Verlauf ....................................................................................... Schmerzen ....................................................................................... – meist mäßig – bilateral, symmetrisch – perineal ⫹ Hüftregion – meist stark – eher asymmetrisch – radikulär ....................................................................................... schlaffe Paresen ....................................................................................... – untypisch – – – – entsprechend Läsionshöhe eher asymetrisch mittel- bis hochgradig Atrophie ....................................................................................... 9 Neurologische Leitsyndrome und Leitsymptome 9.4 Spinale Syndrome Reflexe ....................................................................................... – ASR ⫹ PSR meist normal – Anal- ⫹ Bulbokaverkonusreflex abgeschwächt oder ausgefallen – MER abgeschächt oder ausgefallen (ASR ⬎ PSR) – Anal- ⫹ Bulbokaverkonusreflex abgeschwächt oder erloschen ....................................................................................... Sphinkterstörung ....................................................................................... – früh ⫹ hochgradig – meist spät ⫹ weniger schwer ....................................................................................... Sexualfunktionsstörung ....................................................................................... – Erektions- ⫹ Ejakulationsstörung – Erektions- ⫹ Ejakulationsstörung .Spinalis-anterior-Syndrom ...................................................................................... 왘 왘 왘 Ätiologie: Durchblutungsstörung im Versorgungsgebiet der A. spinalis anterior. Klinik: Paraspastik der Beine, dissoziierte Sensibilitätsstörung kaudal der Läsionshöhe. Berührungs- und Lageempfinden (Tiefensensibilität) normal. Blasen-/Miktionsstörungen (s.o.). Allgemeine Diagnostik und Therapie s. S. 579. .Konus. . . . . . . . .und . . . . . .Kauda-Syndrom ....................................................................... 왘 왘 왘 왘 Ätiologie: Medialer Bandscheibenvorfall in Höhe des Conus medullaris bzw. der Cauda equina, andere Raumforderung (z. B. Tumor, Wirbelfraktur). Klinik und klinische Differenzierung s. Tab. 9.14. Allgemeine Diagnostik und Therapie s. S. 579. Cave: Ein Konus- und/oder Kauda-Syndrom ist ein Notfall 씮 neurochirurgisches Konsil (씮 ggf. OP-Vorbereitung). 211 Grehl, Reinhardt, Checkliste Neurologie (ISBN 3131262737), 䊚 2005 Georg Thieme Verlag KG