Hirnvorlesung WS 2004 (bis ende november)
Werbung

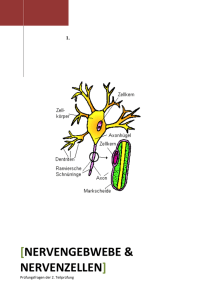
Anatomie III 19.10.2004 1. Aufgaben des ZNS wichtiges Steuerungs/Anpassungszentrum Körper/Aussenwelt 2 Abschnitte: ZNS (gehirnrückenmark)/PNS (verkabelung der peripherie, „Leitungsbögen“) somatische/viscerale Afferenzen/Efferenzen -> Kommunikationsstränge somatische Afferenzen (Gelenke, Haut, Skelettmuskeln) viscerale Afferenzen ( Eingeweide) motorische Efferenzen (Skelettmuskeln) vegetative Efferenzen (Drüsen, glatter Muskel, Herzmuskel) Rezeptoren Skelettmuskulatur Auge, Ohr, Geschmack, Oberflächen- / Mechano- / Nozi- / Proprio- / Thermosensoren So m (aff atos ere en nt) sori k o en s s o r e Visc rent) e (aff Viscerale Rezeptoren Mechano- /Thermo- / Chemo- / Nozizeptoren rik rik to mo o t ma t) So feren (ef ZNS V Koordination isce r Assoziation (effer omot e nt) orik Integration Drüsen glatte Muskulatur Herzmuskulatur Bauelemente des Nervensystems 2 Zelltypen: Neurone/Nervenzellen und Neuroglia/Gliazellen Neurone – Effektorzellen des Nervensystems (Reizvermittlung /-weitergabe) – entwickeln Kommunikationskontakte in Form von elektrischen und chemischen Synapsen (Innervation von Strukturen) – aufgrund hoher Spezialisierung irreversibel postmitotisch – Ausnahmen: bulbus olfactorius- Neurone besitzen Stammzellen, die für Zellersatz sorgen können hippocampus, gyrus dentatus: Körnerzellen können zeitlebens regenerieren Aufbau einer Nervenzelle ist ja wohl hinreichend bekannt meine HERRSCHAFTEN Anatomie III – 20.10. Neuronenfortsätze – Dendriten: Synapsen mit anderen Neuronen, Zuleitung = afferenter Schenkel eines Neurons, das rezeptive Feld, Weiterleitung auf das Soma (teilweise Spines = immer erregende Synapsen) – Axon: efferenter Schenkel des Neurons Ursprungskegel (keine Nissl-Substanz); Initialsegment (beide vollgestopft mit Na+Kanälen) starke Verzweigung: Axonkollateralen, jene am Ende: Telodendron Endautreibung = Terminale / Bouton Zytoplasma: Axoplasma; Zellmembran: Axolemm im Axoplasma: Mitochondrien, vesikuläre Strukturen, Mikrotubuli und Neurofilamente intrazellulärer Transport entlang Mikrotubuli-Strängen; Motoproteine: Kinesin (+), Dynein (-) Gliederung der Neurone nach 1. Anzahl bipolar pseudounipolar multipolar 2. Länge der Axone kurz (Golgi Typ II) lang (Golgi Typ I) 3. Leitungsrichtung zum ZNS (afferent) zum PNS (efferent) Synapsen zur Kontaktaufnahme Neuron- Zielzelle 1. elektrische Synapsen (gap junctions, nexus) Spaltraum-Überbrückung durch Connexin – Tunnel unbeschränkte Diffusion kleinmolekularer (>1kDa) Moleküle, v.a. Signalmoleküle und Ionen somit auch Weiterleitung von Erregung häufig in Entwicklungszeit des ZNS, werden später überwiegend durch chemische Synapsen ersetzt 2. chemische Synapsen Verwendung von Transmittern / Überträgerstoffen, die rezeptormediiert Erregung in der Zielzelle auslösen Einteilung nach Lokalisation: - neurosensorisch - neuromuskulär (somatoefferent: motorische Endplatte: lokal / visceroefferent: Varikositäten: diffus, synapse en passant) - neuroglandulär - interneuronal (- neurosekretorisch: Axon an Blutkapillare, Sekretion endokrin, nicht parakrin) 21.10.2004 Synapsentypen: axoaxonal, axosomatisch, axodendritisch, in geringem masse auch andere an spines idR exzitatorisch an soma idR inhibitorisch präsynaptischer abschnitt, synaptischer spalt, postsynaptischer abschnitt synaptische vesikel, präsynaptische membranverdichtungszone (eigentliche aktive zone, bindung synaptischer vesikel damit diese zur exozytose bereitstehen) kopie 1: synapsentypen untescheidung transmittertypen: – klassisch: aminosäuren, monoamine, purine – peptid (immer metabotrop, deswegen Neuromodulatoren genannt) – nichtkonventionell Gliazellen – Astrozyt (sternzelle): viele Fortsätze Faserastrozyten: nur in weißer Substanz, dünne _Fortsätze, schlanker Zellleib protoplasmatischer Astrozyt: v.a. Graue Substanz, viele Fortsätze (enger Interzellularraum) -> Grenzmembran (Fortsätze): superficial + perivasculär (aber: Blut-Hirn-Schranke: Endothel) ~> GFAP, nexus Funktion: Aufnahme von K+-Ionen (K+-Puffer) Phagozytose mit anschließender Narbenbildung (Glianarben) – Radialgliazellen erste Gliazellen in der ZNS-Entwicklung entstehen in der Ventrikulärzone des Neuralrohres entlang der Radialgliafortsätze wandern Proneurone in ihre Zielgebiete – Bergmann-Glia Kleinhirn: senkrecht durch das stratum moleculare, kerne im str. purkinjense entstehen aus Radialgliazellen leiten Körnerzellen aus anfänglichem str. granulosum externum ins definitive str. granulosum – Oligodendrozyten hüllen benachbarte axone mit ihren Fortsätzen ein, jeweils ein Internodium – Mikrogliazellen (Abwehrfresszellen) nähe Blutgefäße, viele Fortsätze im ruhenden Zustand, verändern sich bei Aktivierung äußerlich sehr stark – Ependymzellen kleiden das Ventrikelsystem aus bilden Zotten, die in Ventrikel hineinragen: plexus choroideus (deren lamina epithelialis) bilden dort Liquor cerebrospinalis – Schwann-Zellen (PNS) umhüllen Axone, periphere Rezeptoren Axon+Hülle = Nervenfaser starke Umhüllung: myelinisiert; schwache Umhüllung: nicht myelinisiert Internodiumlänge ~1mm größter Teil des Internodiums kompaktes Myelin (quasi zytoplasmafrei) 2 Orte nichtkompakten Myelins: Im Bereich Ranvier-Knoten, Myelininzisuren (=SchmidtLantermann-Einkerbungen - Überbrückung der Myelinscheiden durch Nexus) Axone können unterschiedlich tief in Schwann-Zellen eintauchen Remak-Faser: durch Schwann-Zelle zusammengehörige nichtmyelinisierte – Nervenfasern Mantelzellen (Amphizyten, Satellitenzellen): hüllen periphere Neuronenzellleiber ein typisches Bsp: Spinalganglion 26.10.2004 Organisation des ZNS Unterscheidung Autonomes – Somatisches Nervensystem Autonomes Nervensystem – Visceromotorik (Sympathikus/Parasympathikus) – intramurales NS (u.a. Plexus submucosus + myentericus) – Viscerosensorik kommuniziert intensiv mit Somatisches NS – Somatomotorik – Somatosensorik Organisation des PNS Gliederung nach Lokalisation recht scharfe Grenze zw Gehirn und Rückenmark : Decussation pyramidum im ZNS schutzfunktionen u.a. liquor aus Gehirn und Rückenmark treten periphere Nerven 12 Hirn + 31 Spinalnerven Gliederung des Gehirns (Enzephalon) 3 große Abschnitte Pros-/Mes-/Rhombenzephalon Rhombenzephalon (Rautenhirn) gliedert sich in Myelenzephalon (Markhirn) (medulla oblongata) und Metenzephalon (Hinterhirn) (Pons + Cerebellum) Mesenzephalon (Mitellhirn) u.a. Tectum + Tegmentum) Prosenzephalon (Vorderhirn) – Dienzephalon (Zwischenhirn) und Telenzephalon (Grund-/ Endhirn, Cerebrum) Hohlräume 4 Ventrikel 1.+2.: Seitenventrikel (Im Telenzephalonbereich) -> Foramina interventricularia -> 3.Ventrikel (Bereich Dienzephalon) -> Aqueductus cerebri -> 4. Ventrikel -> Aperturae laterales + Apertura mediana -> Subarachnoidalraum Cortex: Rinde Pallium (lat mantel) : Rinde + Mark Hirnstamm medulla oblongata + pons + Mesenzephalon Spezielle Neuroanatomie Rückenmark (medulla spinalis ) liegt im canalis vertebralis der Wirbelsäule, umgeben von Meningen (Rückenmarkshäuten, die im Prinzip Hirnhäuten entsprechen) ist umgeben von liquor cerebrospinalis (Flüssigkeitsmantel im spatium subarachnoideum) , reichlich Fettgewebe und Venenplexus Rückenmarkshäute (Meningen) von aussen nach innen: Knochen Periost spatium epidurale (mit Fettgewebe und reichlich Venenplexus) Pachymeninx aka Dura mater (straffes geflechtartiges kollagenes Bindegewebe) Leptomeninx Meningealzellen der Arachnoidea mater spatium subarachnoideum voller liquor cerebrospinalis Meningealzellen der Pia mater (untrennbar mit Rückenmark bzw Gehirn verwachsen) Basalmembran Astrozytenfüsse 27.10.2004 Meningen im ZNS Unter Tabula int Dura mater ohne Spaltraum (im Ggs zum Rückenmark nur pathologisch bei Epiduralblutungen) in der Dura venöse Sinus, drainiert von Brückenvenen (spatium subdurale ebenfalls nur pathologisch) Duraneurothel, setzt sich als Perineurium in die peripheren Nerven fort!!!!!!!! Arachnoidea Subarachnoidalraum Pia mater granulationes arachnoidea wachsen aus arachnoidea aus, drainieren liquor Liquorfluss ausgehend von plexus choroidei über seitenventrikel, foramen interventriculare , 3 ventrikel, aqueductus cerebri, 4. ventrikel, 2 aperturae laterales + 1 apertura mediana, subarachnoidalraum, granulationes arachnoidea -> venöse sinus oder andere venen cisterna cerebellomedullaris -> liquorpunktion Rückenmark stabförmigen Struktur geringen durchmessers 1-2cm verjüngt sich nach kaudal, läuft im conus medullaris spitz zu Ende des Rückenmarks ca. auf Höhe L1/L2 dünner Faden v.a. Aus Glia- und Bindegewebszellen geht weiter bis zum Os coccygis und heftet dort an : Filum terminale (Länge 25 cm ) Meningen und Subarachnoidalraum setzen sich fort bis in den canalis sacralis Fila radicularia (Wurzelfäden der Spinalnerven): deren Gesamtheit: cauda equina (Pferdeschweif) Rückenmark weisst Verdickungszonen (Intumeszenzen) auf : Intumescentia cervicalis + Intumescentia lumbosacralis (für Extremitäten) Rückenmarksquerschnitt: vorne medial tiefer Einschnitt: Fissura mediana anterior hinten seichte Einsenkung: Sulcus medianus posterior (setzt sich in meningeales Septum fort) am sulcus anterolateralis Austritt der Radix anterior am sulcus posterolateralis Eintritt der Radix posterior Segmentgliederung des Rückenmarks 31 Paar Spinalnerven wie das ganze ZNS eine bilaterale Symmetrie jedes Rückenmarkssegment entlässt ein Paar spinalnerven 8 cervicale Segmente (Rückenmarkssegmente Arabisch, Knochen Römisch :P) 12 thorakale 5 lumbale 5 sakrale 1-3 coccygeale Vgl Spinalnerv-Baum Wurzelfäden (fila radicularia, radix anterior/motoria + radix posterior/sensoria) kurzer Stamm (truncus nervi spinalis) Äste keine durchgängigen Bahnen vom Gehirn übers Rückenmark in die Peripherie, da iss immer n Kern zwischendrin 5 vorderwurzel / radix anterior (axone von α und γ motoneuronen) 6 ursprungsneurone 7 ursprungsneurone des sympathikus (seitenhorn), c8-L2 (s2-s4 Ursprungsneurone des Parasympathikus) 8 sympathischer anteil der radix anterior 9 ramus communicans albus 4a Grenzstrang des Sympathikus (truncus sympathicus, Ganglienkette) – daneben noch unpaare sog. Prävertebrale Ganglien zur weiteren Umschaltung vor inneren Organen – oder von dort postganglionäre Neurone über ramus communicans griseus (unmyeliniserte Nervenfasern), laufen mit entsprechenden Nerven zu entsprechenden Innervationsgebieten z.B. Schweissdrüsen (Transmitter präganglionär: ACh, postganglionär Noradr, Ausnahme: Schweissdrüsen ACh) über Hinterwurzel somato-und viscerosensorische Fasern 1 Spinalganglion ... weil Zuleitung aus der Peripherie myelinisiert ist, heisst der Dendrit bei den afferenten Fasern dendritisches Axon Truncus nervi spinalis: peripher vom Spinalganglion, Aufzweigung : – ramus anterior (ventral -> Extremitäten) – ramus posterior (dorsal -> rückwärtige Körperwand) – ramus meningeus (zurück in canalis vertebralis -> Meningenversorgung) – ramus communicans (im Bereich des Sympathicus zw. C8 und L2) plexusbildung im arm-und beinversorgungsbereich des rückenmarks multisegmentale Innervation: Backupfunktion bei Ausfällen cauda equina entsteht, weil wirbelsäule mit canalis vertebralis mehr wächst als rückenmark -> spinalnerven suchen weg zu korrespondierenden foramina intervertebralia „Aszensus“ des Rückenmarks (obwohl eigentlich Wirbelsäule absteigt) Lumbalpunktion: L4/L5 pieks -> Subarachnoidalraum 29.10. Rückenmarksquerschnitt substantia grisea (innen) + alba (aussen, Mantel) – gegensätzlich zum Gehirn commissura alba anterior zw fissura mediana anterior und commissurae griseae: kreuzende Fasern substantia grisea mit – cornu anterius (plump, nicht bis zur Oberfläche) – substantia intermedia – von c8 bis l2: cornu laterale: Ursprungsbereich des Sympathikus – cornu posterius (spitz, bis fast zur Oberfläche) die cornus kann man auch columnae nennen Feinbau substantia grisea – Neurone – Neuronenfortsätze: Neuropil – Glia: Astrozyten, Oligodendrozyten, Mikroglia – reichlich Blutgefäßen 2 Neuronengruppen: – vom Eigenapparat des Rückenmarks: Reflexbogenbezogen – vom Verbindungsapparat: Verbindung RM-Gehirn -> supraspinale Zentren 1. Wurzelzellen: bilden Vorderwurzel 2. Interneurone: verbinden Neurone untereinander 3. Strangzellen: bilden an Grenze zur weissen Substanz Stränge (2 Untergruppen: 1x zum Verbindungsapparat zählend, 1x des Eigenapparats) propriospinale Neurone (rückenmarkseigen, verbleiben dort): – Interneurone – Strangzellen des Eigenapparats Wurzelzellen: – somatomotorisch α-Motoneurone: innervieren Skelettmuskulatur γ-Motoneurone: innervieren intrafusale Muskulatur (Spindelmuskulatur) – sympathisch/parasympatisch in pars intermedia: nuclei parasympathici sacrales Interneurone: – haben überwiegend inhibitorische Funktion – im Rückenmark GABA- und/oder Glycinerg – Unterschied Vorwärts- /Rückwärtshemmung Vorwärts: für Aktivierung Agonisten, Deaktivierung Antagonisten Rückwärts: v.a. Renshaw-Zellen: Erregungsbremsen im Skelettmuskel laterale Hemmung: („schaffen ruhiger Zonen um ein Neuron herum“) an sensorischen Systemen Strangzellen – des Eigenapparats: z.B. Assoziationszellen (setzen verschiedene Rückenmarkssegmente zueinander in Beziehung); Grundbündel: deren Fortsätze – Tractus spinocerebellaris posterior im ncl thoracicus posterior: zum Verbindungsapparat gehörend 2.11. neuronale Gliederung des Rückenmarks (Zytoarchitektonik) Schichtengliederung nach Reckset oder so : 10 Laminae, in welche die gr. Subst. Geteilt wird I-VI zum Hinterhorn (VI nur im Bereich der Intumescencia): verarbeitende Neurone der Viscero- und Somatosensorik: I+II Schmerzverarbeitung (+Temperatur) VII: zona intermedia mit benannten Kerngebieten: Ncl. Thoracicus posterior (Th-oberes L); Ncl. Intermediolateralis (C8-L3) VIII+IX: Vorderhorn (welches bei Intumescencia auch von VII mitgebildet wird); IX : gruppenförmige Anordnung von α- und γ-Motoneuronen (viele in Intumescencia, werden dort auch als Kerne bezeichnet, somatotope Gliederung) Somatotope Gliederung medial: axiale Muskulatur nach lateral dann: z.B. Schultergürtel, Oberarm lateral: z.B. Unterarm, Hand weiße Substanz: mantelartig um graue Substanz herum, häufig myelinisierte Nervenfasern, reichlich Oligodendrozyten, idR quergeschnitten ausser commissura anterior / vor columna anterior Grobgliederung der weißen Substanz: in Stränge/Funiculi Funiculus posterior (hinter Hinterhorn), lateralis (bis sulcus anterolateralis), anterior (bis fissura mediana anterior) (lat+ant -> Vorderseitenstrang, schlecht zu trennen) Funiculi weiter untergliedert in Bahnen/Tractus Bsp: Tractus corticospinalis lateralis/ Tr. Rubrospinalis (vom ncl. Ruber zum Rückenmark) umgekehrt nach oben: z.B. Tr. Spinothalamicus im Hinterstransystem: Unterbündelung Faszikel, nicht Tractus (nicht nach Ursprung-Ziel benannt) Verteilung graue-weiße Substanz je nach Rückenmarkshöhe: oben mehr weiß weil alle vorbeikommen graue Substanz am mächtigsten im Bereich der Intumescencia Vorderhörner plump endend, bedeckt von weißer Substanz, Hinterhorn eher schlank nahe der Oberfläche Seitenhörner nicht so klar begrenzt Leitungslehre des Rückenmarks 1. Afferentes Wurzelsystem Radix posterior -> Rückenmark (über primärafferente Neurone) Spinalganglion (ganglion sensorium nervi spinalis) Hüllen v.a.n.i.: – Duramaterfortsatz: Epineurium (geflechtartiges straffes Bindegewebe) – Duraneurothelfortsatz: geschichtetes Neurothel: Perineurium (setzt sich auc hin periphere Nerven fort – Grundgewebe: Endoneurium – darin eingelassen Nervenfasern (Vorsischt: hier periphere Glia z.B. Schwann-Zellen) 3.11.2004 im Inneren des Epineuriums: Pseudounipolare Nervenzellen, Perikarya bedeckt von Mantelzellen (Astrozytenähnlich) 2 Populationen: – große Neurone: A-Zellen : Somatoafferenzen, z.B. Cutanorezeptoren – kleine Neurone: B-Zellen (stärker angefärbt): viscerosensorisch (überwiegend) pseudounipolare Nervenzellen: Stammfortsatz (Vereiningung Axon, Dendrit: dendritisches Axon), nur manchmal myelinisiert, Anfangsstecke mantelzellumhüllt, Aufzweigung; ihr Soma wird nur im Nebenschluss erregt, hält Erregung nicht auf bipolare Neurone gibt's beim Ganglion vestibulare Afferentes Wurzelsystem lässt sich in 2 Bündel gliedern: – laterales Bündel: myelinisierte+nichtmyelinisierte Nervenfasern: Temperatur, Schmerz (freie Nervenendigungen); Eingeweidemuskulatur tritt strikt in Hinterhorn ein (tractus posterolateralis) – mediales Bündel: myelinisierte, relativ dicke Nervenfasern: Berührungs + Drucksensoren; Propriozeptoren, läuft neben Hinterhorn ins hintere Faszikel Fasern treten aus dem dendritischen Axon aus, starke Kollateralisierung, Umschaltung auf Rückenmarkshöhe/Segmenthöhe oder Aufsteigen zu supraspinalen Zentren Kutane Rezeptoren Merkelsche Tastzelle (Basalschicht der Epidermis): Fasertyp II (sehr dick myelinisiert), über Transmitterausschüttung Erregung der Postsynapse Ruffini-Körperchen (cutis, stratum reticulare; aber auch in der Gelenkkapsel): Umhüllung durch Perineurium, direkte Nachbarschaft zu kollagenen Fasern: Zug an kollagenen Fasern als Reiz -> AP Meissnersche Tastkörperchen (str. papillare der cutis direkt unter der epidermis): dicke myelinisierte Nervenfasern: epikritische Sensibilität (Feindiskriminierung), aufgehängt durch Kollagenfibrillen, sieht aus wie ein Ei aus übereinandergeschichteten Schwannzellen, Nervenfaser verliert Myelinscheide und windet sich zwischen den Schwannzellen nach oben, „Ei in Becher“ (Becher: Perineurium) Vater-Pacini-Körperchen Geschichtete Zellschichten im inneren Kolben mit einer freien Nervenendigung Haarfollikelrezeptoren Nervenfasern unwickeln nicht myelinisiert Haarwurzeln bilden Lanzettkörperchen aus Freie Nervenendigungen (bis ins str. spinosum, teilweise sogar str. superficiale) leiten Schmerz, Temperatur ab 4.11. ein Großteil der eintretenden Fasern am Hinterhorn wird umgeschaltet auf – Interneurone (verbleibt in Segmenthöhe) – Motoneurone (Eigenreflex!) – Strangzellen des Eigenapparats – Strangzellen des Verbindungsapparats (zu supraspinalen Zellen) viele Fasern werden nicht umgeschaltet und ziehen im Rückenmark ohne weitere Umschaltung bis zu supraspinalen Zentren (ipsilateral, Hinterstrangsystem, ~30% der weißen Substanz) efferentes Wurzelsystem aus Motoneuronen und Fortsätzen von autonomen Neuronen, die die Vorderwurzel bilden α- und γ-Motoneurone, Sympathicusneurone (ur in bestimmten Abschnitten c8-l2 präganglionär), parasympathische Neurone (s2-s4) α-Motoneurone: innervieren Arbeitsmuskulatur, stehen unter dem Einfluss vielfältiger anderer Neurone+Zentren (z.B afferentes Wurzelsystem, Bahnen aus supraspinalen Zentren; Pyramidenbahnsystem und extrapyramidale Bahnen), letzte Gemeinsame Endstrecke der Motorik Eigenapparat des RM stellt die untere Kommandoebene de rMotorik da. Dient der unwillkürlichen Bewegungskoordination und dem Halten des Tonus der Muskulatur Strangzellen ein Film weisser Substanz, die um das gesamte Grau des RM herumreichen: Grundbündel (Fasciculus proprius ant, lat, post) Fasciculus sulcomarginalis: an Fissura mediana anterior Fasciculus interfascicularis: zw. Den beiden des Hinterstrangs Fasciculus triangularis Fasciculus septomarginalis Vorkommen in unterschied RM-Höhe mehr oder weniger Automatismen (Eigenleistungen) des RM monosynaptischer Reflex (Eigenreflex) polysynaptischer Reflex (Fremdreflex) unwillkürlich, unbewusst (können über Verbindung zu supraspinalen Zellen aber bewusst und beeinflusst werden) monosynaptischer Reflex (Eigenreflex, Dehnungsreflex) ein und dasselbe Organ wird gereizt und reagiert besteht aus 2 Neuronen (einfachster Leitungsbogen des Körpers): ein afferentes, ein efferentes (z.B. afferenz: Ableitung aus der Muskelspindel übers mediale Bündel in RM, efferenz: α-Motoneuron desselben Muskels im vorderhorn) kann ausgeschaltet werden über Verbindung zu supraspinalen Zentren Muskelspindel (fusus neuromuscularis): Dehnungsrezeptor mm-großes Orgänchen, bekapselt mit Neurothel des Perineuriums in Kapsel inserieren kollagene Fasern aus Endomysium feine modifizierte Skelettmuskelfasern, an Enden über kollagene Fasern verankert (intrafusale Muskelfasern) 2 Typen: – Kernsackfasern: Zellkerne im mittleren Bereich der Fasern angehäuft (dort myofibrillenfrei), sprechen auf Muskeldehnung an (Geschwindigkeit) – Kernkettenfasern: Kerne liegen im mittleren Bereich nacheinander wie in einer Kette angeordnet (auch myofibrillenfrei), sprechen auf Dehnungszustand an (konstante Dehnung) γMotoneurone innervieren intrafusale Muskelfasern anulospiralige Nervenfasern (afferent) : treten an Kerngebiete der Muskelfasern Golgi-Sehnenorgan eingebaut in die Sehne dort wo Skelettmuskelfasern in Sehne übergehen Spannungsrezeptoren , „Überspannungsschutz“, inhibierender Eingriff (reflektorisch) Kapsel aus Perineurium ziehen kollagene Faserbündel durch, umsponnen von Nervenfaserendigungen vom 2aTyp forts.: Eigenreflex spontane Muskeldehnung: mitdehnung der Muskelspindel, Erregung der anulospiralen Nervenfasern -> 1a-Fasern ins RM (-> Spinalganglion -> mediales Bündel), Erregung der alpha-Motoneurone des Muskels -> Kontraktion über γMotoneurone kann auch Muskelspindel unabhängig von der extrafusalen Muskulatur erregt werden -> kontraktion der Spindel -> Skelettmuskel kann dosiert zur Kontraktion gebracht werdne (γ-Schleife : dosierte Längeneinstellung eines Muskels) Unterbrechung möglich über supraspinale Verbindungen Reflexbsp : Patellarsehnenreflex Störgröße -> Rezeptor -> Reflexzentrum -> Effektor -> Reflexhandlung Fremdreflex polysynaptischer Reflexbogen Erfolgsorgan entspricht nicht Rezeptororgan Schmerz+Thermorezeptoren freie Nervenfaserendigungen -> sensibler Nerv -> RM -> Interneurone -> motorischer Nerv -> passende Muskulatur auf verschiedenen Höhen zehntausend Reflexe Cremasterreflex ua Bahnsysteme, welche Rückenmark mit Gehirn verbinden: aufsteigende + absteigende aufsteigende Bahnen – Hinterstrangsystem (mediales Lemniscussystem) (Lemniscus = Schleife): Einbahnsystem, 2 Abschnitte: Fasciculus gracilis (untere Körperhälfte)+ Fasciculus cuneatus (obere Körperhälfte) Rezeptoren: 1. feine diskriminierende Sensorik (Meissner, Pacini u.a.) 2. Propriozeptoren (über mediales Bündel, Kollateralen für Eigen- und Fremdreflexe) Aufsteigen ipsilateral und ohne Umschaltung Umschaltung auf 2. Neuron im medulla oblongata, dann Projektion in den Thalamus tractus bulbothalamicus aka Lemniscus medialis -> schleifenförmige Kreuzung Fasern 2. Neuron zur Gegenseite: decussatio lemniscorum, aufsteigend hinter Pyramiden vorbei, Faserdrehung von sagittal nach transversal in der Pons, im Mesencaphalon wieder sagittal, zum Thalamus: 3. Neuron im Ncl ventralis posterolateralis (vpl), fibrae thalamocorticales zum Cortex, Termination im primär sensorischen Kortex, gyrus postcentralis des Parietallappens (Primär sensorisches Rindenfeld: Area 1,2,3a+b nach Brodman; später sekundär sensorisches Rindenfeld: Area 7; umgekehrter Humunculus ordnet Areale Körperteilen zu) – anterolaterales System: tractus spinothalamicus lateralis + anterior (somatotop gegliedert), tractus spinotectalis, tractus spinoreticularis (zur Formatio reticularis) leitet ab von freien Nervenendigungen: Temperatur, Schmerz, gering diskriminierende Sensorik (ergänzt sich folglich mit Hinterstrangsystem) laterales Bündel -> Umschaltun auf Segmenthöhe auf Strangzellen (Ipsilateral) -> kreuzung zur Gegenseite noch auf Segmenthöhe über Commissura alba -> Verteilung auf obengenannte Bahnsysteme tractus spinothalamicus lateralis: schliesst sich bis Thalamus dem lemniscus medialis an -> umschaltung im Thalamus im ncl ventralis posterolateralis -> Cortex (wichtig für Schmerz, Temperaturwahrnehmungen mit genauerer Topik, unterschied zu den kleineren Bahnensystemen des anterolateralen Systems) tractus spinoreticularis: im Hirnstamm: Formatio reticularis (diese macht u.a. Wecksystem, Motorik) Umschaltung 2. Neuron (-> Thalamus -> Cortex ; oder vorherige Endigung – also diffuser), emotionale Schmerzbewertung im limbischen System tractus spinotectalis: zu Kernen im Bereich Tectum (substantia grisea centralis) -> Ende oder Forsetzung in limbische Cortexareale (gyrus cinguli) tractus spinothalamicus medialis -> beide Somatosensorik (Möglichkeit der Bewusstwerdung) – spinocerebelläres System (Kleinhirnseitenstrangsystem) (unbewusste Tätigkeit über Cerebellum, deswegen nicht bewusst): tractus spinocerebellaris ant + post tractus spinocerebellaris posterior: untere Körperhälfte tractus cuneocerebellaris: obere Körperhälfte diese beiden machen die feinere Tiefensensorik (Einzelmuskelableitung im Vgl. zur Mehrmuskelableitung) tractus spinocerebellaris anterior: untere Körperhälfte tractus spinoolivaris: indirekte Bahn (auch tractus spinoolivocerebellaris), erste Station Olive, zweite Station Kleinhirn 9.11.2004 Hirnstamm von dorsal (anatomisch) Fasciculus gracilis -> Tuberculum gracile -> etwas höher: Ncl cuneatus unter Tuberculum weiteres s.o. 10.11.2004 Afferentes System (Somatosensorik) N. trigeminus: sensorische und motorische Anteile (Haut- und Tiefensensibilität Gesicht, Kaumuskulatur) N. ophtalmicus, maxillaris, mandibularis Ggl trigeminale: die meisten primärafferenten pseudounipolaren Neurone des Trigeminus, einige sitzen im Hirnstamm selbst 3 afferente Kerngebiete: Ncl spinalis, principalis , Ncl mesencaphalicus (Umschaltung auf 2. Neurone) Temperatur+Schmerzableitung über freie Nervenendigungen (gering diskriminierende Sensorik) -> Ncl spinalis fein diskriminierende Sensorik -> Ncl principalis -> Thalamus (3. Neurone): Ncl ventralis posteromedialis -> fibrae thalamocorticales -> gyrus postcentralis (kaudales Ende nahe Insula: Kopfrepräsentation) Tiefensensorik (Muskelspindel, Golgi-Sehnenorgane usw): -> Ncl mesencaphalicus -> Projektion in Ncl motorius trigemenalis -> von diesem Innervation Kaumuskulatur Was macht das Kleinhirn mit seinem Input? Das Kleinhirn ist in seiner Tätigkeit der Steuerung der Motorik der Skelettmuskulatur beigeordnet. Es nimmt Einfluss auf die Motorik: Feinabstimmung, glatt-Koordinierung arbeitet unbewusst 11.11.2004 Rezeptoren der Tiefensensorik Anterolaterales System Tractus spinocerebellaris posterior Tiefensensorik der unteren Körperhälfte (feindiskriminierend, auf einzelne Gelenke u.a.) primärafferente Neurone in Spinalganglion, mediales Bündel, ausbildung von Kollateralen zu Fasern des Hinterstrangsystems -> Umschaltung im Ncl thoracicus posterior (Bereich lamina VII, Th1-L3 – vgl Sympathikus) -> ipsilateral tractus spinocerebellaris posterior -> pedunculus cerebellaris inferior -> Spinocerebellum im Bereich des Vermis Tractus cuneocerebellaris formiert sich erst jenseits des Rückenmarks, empfängt aber dessen Bahnen Tiefensensorik der oberen Körperhälfte (feindiskriminierend) Hinterstrangkollateralen -> höhe medulla oblongata -> Ncl cuneatus accessorius (2.Neuron) -> tr cuneocerebellaris , verläuft zusammen mit tr spinocerebellaris posterior -> pedunculus cerebellaris inferior -> Spinocerebellum Tractus spinocerebellaris anterior Propriozeptoren untere Körperhälfte (auf ganze Extremitätenzustände bezogen) Hinterstrangkollateralen -> Umschaltung auf diffus verteilte Strangzellen -> kontralaterale Kreuzung (meist commissura alba) -> tr spinocerebellaris anterior -> Metencephalon -> Kreuzung -> pedunculus cerebellaris superior -> Spinocerebellum Tractus spinoolivaris (-> tractus spino-olivo-cerebellaris) Proprio- und Exterozeptoren -> Hinterstrangsystem -> kollateralisierte Fasern -> diffuse Strangzellen -> kontralateral -> tr. Spinoolivaris -> kontralateral -> tractus olivocerebellaris -> Complexus Olivaris (Olive) Verknüpfung Histo: Kleinhirn: Moos- /Kletterfasern Moosfasern -> str. granulosum