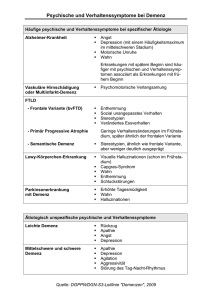
Die wichtigsten gerontopsychiatrischen Krankheitsbilder
Werbung

Die wichtigsten gerontopsychiatrischen Krankheitsbilder Depression Besonderheiten in Phänotypus, Risikofaktoren und Therapie Schizophrenie Besonderheiten in Versorgungsstrukturen Angststörungen Besonderheiten im Verlauf Delir Besonderheiten in Ätiologie, Phänotyp und Therapie Demenz altersbezogene Erkrankung Die wichtigsten gerontopsychiatrischen Krankheitsbilder Depression Besonderheiten in Phänotypus, Risikofaktoren und Therapie Schizophrenie Besonderheiten in Versorgungsstrukturen Angststörungen Besonderheiten im Verlauf Delir Besonderheiten in Ätiologie, Phänotyp und Therapie Demenz altersbezogene Erkrankung Die wichtigsten gerontopsychiatrischen Krankheitsbilder Depression Besonderheiten in Phänotypus, Risikofaktoren und Therapie Schizophrenie Besonderheiten in Versorgungsstrukturen Angststörungen Besonderheiten im Verlauf Delir Besonderheiten in Ätiologie, Phänotyp und Therapie Demenz altersbezogene Erkrankung Anamnese der Demenz im Frühstadium Die Alltagsbewältigung ist nach erstem Augenschein unbeeinträchtigt, Vergeßlichkeit steht im Vordergrund • • • • „Schusseligkeit“ Konzentrations- und Aufmerksamkeitsstörungen unspezifische Beschwerden (z.B. Müdigkeit, Schlafstörungen, depressive Verstimmung) Antrieb und Initiative sind reduziert Anamnese der Demenz in mittleren Stadien Die Alltagsbewältigung ist offensichtlich eingeschränkt, die Patienten sind hilfebedürftig • • • • Unmittelbar auffällige Gedachtnisstörungen, Konzentrations- und Aufmerksamkeitsstörungen Orientierungsstorungen (Zeit, Ort, Person) Apraxie, Aphasie, Agnosie Kritikminderung und Verhaltensauffälligkeiten Gesellschaft der Senioren Bevölkerungsentwicklung in Deutschland 5% über 60 Jahre 24% über 60 Jahre 40% über 60 Jahre www.destatis.de Risikofaktor „Lebensalter“ Altersspezifische Prävalenz der Demenz % Betroffene des jeweiligen Altersjahrganges Exponentielle Zunahme des Demenzrisikos mit dem Lebensalter Frauen Berliner Altersstudie Männer Daten nach: Mayer u. Baltes 1996 Patientenzahl in Millionen Verdoppelung der Zahl der Demenzen in den kommenden 5 Jahrzehnten 2.5 2.0 1.5 90+ 85-90 80-85 75-80 70-75 65-70 1.0 0.5 0 2000 2005 2010 2015 2020 2025 2030 2035 2040 2045 2050 Hallauer 2001 Ziele der Demenzdiagnostik • Erkennen und Quantifizieren der kognitiven Störung – Frühdiagnostik • Erfassen der nicht-kognitiven Störungen • Ätiologische Zuordnung der zur Demenz führenden Erkrankung – Differentialdiagnostik Untersuchungsgang bei Demenzen • Symptomatik / Klinik – Anamnese + Fremdanamnese, Psychopathologischer Befund, Körperlicher + neurologischer Befund • Zusatz - Diagnostik – Psychometrie + Neuropsychologische(r) Test(s), CT / MRT, Labordiagnostik, Funktionelles Neuroimaging, Liquordiagnostik • Differentialdiagnostik – DD auf Syndromebene – DD auf Ätiologieebene • Therapie – Pharmakotherapie, Psychologische Therapien, Sozio- oder Milieutherpie Nicht gesund, aber auch (noch) nicht dement Das Konstrukt „MCI“ „Mild cognitive impairment“ oder „leichte kognitive Störung“ Kognitive Störungen, die aber die Definition Demenz nicht erfüllen Hohes Risiko des Übergangs in Demenz Bisher keine Therapie bekannt MCI als Vorstadium der Alzheimer Demenz Wie groß ist die Übergangshäufigkeit ? Kognitive Leistung Funktionelle Störungen Depression Gesund Stabiles MCI MCI1 MCI2 Alzheimer Demenz Zeit andere Demenzen neurodegenerative E. Wann ist man dement? Relevante Abnahme von (Kurzzeit-)Gedächtnis und weiteren kognitiven Leistungen Führt zu einer Beeinträchtigung im Alltag Besteht länger als 6 Monate Demenz: Kognitive Symptome meist Beginn mit KurzzeitGedächtnisstörungen Sprache: am häufigsten Wortfindungsstörungen Orientierung: zeitlich, räumlich, situativ, zur Person Räumliches Vorstellungsvermögen Konzentration, Auffassung, Aufmerksamkeit DieZukunftderDiagnostikkognitiverStörungen: Die Frühdiagnose der Alzheimer Krankheit Alzheimer Demenz MCI Pathophysiologisch definierte AD, identifiziert mittels biologischer Marker Definition „biologischer Marker“: dieser Parameter muss ein Charakteristikum der Neurobiologie der AD widerspiegeln Sensitivität: >85%, Spezifität: >75% Frank et al. Neurobiol Aging (2003) 24:521-536 Definition der Demenz nach ICD-10 • • Abnahme von Kurz- und Langzeitgedächtnis Abnahme des abstrakten Denkvermögens, Abnahme von Urteilsvermögen, Planungs- und Organisationsvermögens oder andere Störungen höherer kortikaler Funktionen, wie Aphasie, Agnosie, visuospatiale Fähigkeiten • Beeinträchtigung der Affektkontrolle, des Antriebs oder des Sozialverhaltens • Beeinträchtigung der Alltagskompetenz • keine Störung der Bewußtseinslage (außer als Komplikation) • Die Symptome bestehen seit mindestens 6 Monaten nicht-kognitive Symptome bei MCI und Demenz Daten aus: Lopez et al. 2005, Hart et al. 2004 • Bei 80 % der Patienten Persistenz der Symptome über mindestens 6 Monate ( LASER –AD Studie; Ryu et al. 2005) • zwischen AD, VD und FTD nur Unterschiede hinsichtlich motor. Störungen, Appetit und Enthemmung (Srikanth et al. 2005) Typische Verhaltensstörungen bei Demenzen, die häufig von paranoiden Ideen und Wahn ausgelöst werden Psychomotorische Unruhe, Agitation, Ärger, Aggression Î Gefahr der Selbst- oder Fremdgefährdung • „Leute stehlen oder verstecken mir Sachen“ • „Meine Heim ist nicht mein Heim“ „ich will nach Hause“ • „Der Partner/Pflegeperson ist ein Betrüger • „Verlassenwerden“ oder „ins Heim abgeschoben werden“ • „Untreue des Partners“ • allgemeine paranoide Ideen Depression und Demenz Ein differentialdignostisches Problem • Bis zu 50 % der Demenz-Patienten leiden gleichzeitig an einer Depression • Die Symptome der Depression und der Demenz weisen wesentliche Ähnlichkeiten auf und werden oft verwechselt • Eine spät auftretende Depression kann auf eine beginnende Demenz hinweisen Ältere Patienten mit einer Depression sollen auch immer auf Demenzerscheinungen untersucht werden Depression und Demenz Symptome, die häufig verwechselt werden Depression Alzheimer-Demenz • Konzentrationsschwäche • Vergesslichkeit • psychomotorische Störungen (z.B. Teilnahmslosigkeit oder Agitiertheit • Persönlichkeitsveränderungen (z. B. wegen Apathie oder Agitiertheit) • Störung des Schlaf-WachRhythmus • Schlafstörungen, Ermüdung Differentialdiagnose Verwirrtheit / Delir Verwirrtheitszustand Beginn akut Verlauf wechselhaft Vigilanz Aufmerks. Sprache Gedächtnis Affekt Bewusstsein stark wechs. schlecht inkohärent schlecht apathisch Halluzination Demenz subakut chron., meist progred. normal lange erhalten Aphasie, Dysarthrie schlecht Indifferent, Enthemmung evt. Halluzinationen Ohne Kenntnis des Verlaufs ist die Differentialdiagnose schwierig! Differentialdiagnose des dementiellen Syndroms Normales Alter andere seltene psychiatrische Syndrome MCI Demenz Depression andere seltene neurologische Syndrome Delir oder akuter Verwirrtheitszustand Untersuchungsgang bei Demenzen • Symptomatik / Klinik – Anamnese + Fremdanamnese, Psychopathologischer Befund, Körperlicher + neurologischer Befund • Zusatz - Diagnostik – Psychometrie + Neuropsychologische(r) Test(s), CT / MRT, Labordiagnostik, Funktionelles Neuroimaging, Liquordiagnostik • Differentialdiagnostik – DD auf Syndromebene – DD auf Ätiologieebene • Therapie – Pharmakotherapie, Psychologische Therapien, Sozio- oder Milieutherpie Ätiologische Differenzial-Diagnose der Demenzen klinisch wichtig: Erkennen sekundärer Demenzen (Häufigkeit 5 – 25 % der untersuchten Population) - internistische Erkrankungen - intracerebrale Raumforderungen - andere neurologische Erkrankungen (z.B. MS, MSA, HIV, Neuroborreliose, Lues…) Demenz ist ein Syndrom – viele Erkrankungen können ursächlich zugrunde liegen Alzheimer Krankheit Vaskuläre Demenz Mischformen Alzheimer-Vaskuläre Demenz Lewy-Body Demenz Fronto-temporale Demenz Demenz bei M. Parkinson Chorea Huntington Creutzfeld Jakob Erkrankung etc. Untersuchungsgang bei Demenzen • Symptomatik / Klinik – Anamnese + Fremdanamnese, Psychopathologischer Befund, Körperlicher + neurologischer Befund • Zusatz - Diagnostik – Psychometrie + Neuropsychologische(r) Test(s), CT / MRT, Labordiagnostik, Funktionelles Neuroimaging, Liquordiagnostik • Differentialdiagnostik – DD auf Syndromebene – DD auf Ätiologieebene • Therapie – Pharmakotherapie, Psychologische Therapien, Sozio- oder Milieutherpie Alzheimer: Modell der Krankheits- und Symptomentwickung Biologische Marker: MRT, PET, Liquor bisherige Therapien 100 % Klinische Symptomatik Biologischer Krankheitsprozess 15 - 30 Jahre Präklinische Phase Beginn pathophysiologischer Veränderungen 5 - 10Jahre Klinische Phase Beginn der Symptomatik Klinische Befunde bei Demenzen Körperlicher Untersuchungsbefund Neurologischer Untersuchungsbefund Psychopathologischer Untersuchungsbefund danach erst folgen technische Zusatzuntersuchungen: Psychometrische Testverfahren bei Demenzen 1a) TfDD Bezeichnung Bewertung Autor Test für die Diagnostik der Demenzen mit Depressionsabgrenzung Leistungsprüfungstest kurz, für Frühformen Ihl & Grass-Karpanke 2000 1b) DemTec Test zur Detektion von Demenzen neuropsych. Leistungsprüfung Kessler & Calabrese kurz, für Frühformen 2000 2a) Uhr Uhr-Zeichen Test sensitiv, alltagsrelevant schlecht operationalisiert Schramm et al. 2002 Mini-Mental-Status Test klinischer Kurztest, weit gebräuchlich, wenig sensitiv Folstein et al. 1975 Consortium to establish a registry for Alzheimer‘s disease neuropsychologische Batterie von Leistungsprüfungstests, für alle Schweregrade Satzger et al. 2001 2b) MMST 3) CERAD MMSE zur Bestimmung des DemenzSchweregrades, nicht zur Früherkennung Uhrentest 67a, M. Alzheimer Laboruntersuchungen Schilddrüsenwerte Vitamin B12 und Folsäure Entzündungswerte, Blutbild Leber und Nierenwerte, Elektrolyte Infektionsparameter (Lues, Borrelien) Im Liquor: tau-Protein und betaAmyloid Säulen der ätiologischen Demenz-Diagnostik (Prä-)demenzDiagnostik LiquorBiomarker Psychometrie Bildgebung Differentialdiagnose der Demenz-Erkrankungen Demenz <10 % 15-20 % sekundär vaskulär Raumforderung Toxisch Metabolisch Infektiös Mangelzustand Multi-Infarkte Binswanger strategische Infarkte 10-15 % 60-70 % gemischt degenerativ degenerativ + vaskulär Alzheimer Krankheit frontotemporale Demenz Lewy-Körper Krankheit Chorea Huntington u.a. 40 - 50 % 5-10 % 5-10 % <1% <1% Alzheimer: Schlagworte zur Krankheitsentstehung Anhäufung von Amyloidprotein Alzheimer-Plaques Neurofibilläre Bündel Defizit von Azetylcholin Verlust von Synapsen Untergang von Nervenzellen Hirnatrophie Alzheimer: Genetik Familiäre Häufung In Einzelfällen dominanter Erbgang zahlreiche Chromosomen und Gene bei der Entstehung beteiligt Mit Apo E – Allel e4 assoziiert Kinder mit >2 erkrankten Verwandten in der Aszendenz haben ein erhöhtes Risiko, selbst an einer Alzheimerdemenz zu erkranken. Hirnatrophie bei M. Alzheimer Gesund Alzheimer Plaques bei M. Alzheimer Pathophysiologie der Alzheimer Krankheit Die Amyloid-Kaskaden Hypothese Biomarker zur Diagnostik der Alzheimer Krankheit Vermutlich ätiologische Pathologie Neurodegeneration Liquor cerebrospinalis Aß1-42 / Aß1-40 Gesamt-Tau Phospho-Tau Funktionelle Bildgebung Amyloid-PET Glukose-PET Atrophie im MRT Strukturelle Bildgebung (Gesamthirn, Hippocampus, Temporallappen) MRT Alzheimer Typische Befunde Gesund Strukturell bildgebende Verfahren zur Diagnostik der regionalen Atrophie bei Demenzen Computertomographie Radiale Weite des Temporalhornes MR-Tomographie Hippocampusatrophie Strukturell bildgebende Verfahren zur Diagnostik der regionalen Atrophie bei Demenzen MR-Tomographie (Beurteilung T1-gewichteter Filme) HippocampusAtrophie Radiale Weite des Temporalhornes (Frisoni et al. Am J Neuroradiol 1996) Visuelle Beurteilung des mesialen Temporallappens (Grad 0 – 4) (Scheltens et al. JNNP 1992) Longitudinale MRI-Studien bei AD Atrophierate und Hirnregion AD Patienten Kontrollen [% Atrophie / Jahr] Gesamthirn Hippocampus 3,61 3,56 0,3 1,13 8 Studien 3 Studien Temporallappen Medialer Temporallappen entorhinaler Cortex 2,75 0,4 2 Studien 3,35 0,53 2 Studien 7,43 2,9 2 Studien Ramani et al. Radiology 2006 241: 26-44 MRT Vaskuläre Demenz Typische Befunde MRT in der Diagnostik der cerebrovaskulären Erkrankung CT MRT grade 1 Marklagerveränderungen Grad 0 keine Läsionen (außer caps) Grad 1 fokale Läsionen Grad 2 beginnend konfluierende L. Grad 3 diffuse Veränderung der gesamten Region Basalganglienveränderungen Grad 0 keine Läsionen Grad 1 1 fokale Läsion (>5 mm) Grad 2 >1 fokale Läsion Grad 3 Konfluierende Läsionen grade 2 grade 3 Positronen-Emissions-Tomographie mit 18Fluor-Desoxyglukose (18FDG-PET) Methodik : i.v. Injektion von ca. 150 - 200 MBq [18]F-DG, Scan nach ca. 30-45 Minuten in Ruhe, abgedunkelter Raum Siemens / CTI Scanner ECAT Exact 47 Rekonstruktion von Schnittbildern in drei Schnittebenen. Standardisierung der uptake-Werte. Visuelle Beurteilung oder Berechnung des metabolischen Index Differentialdiagnose der Alzheimer-Demenz mittels 18Fluor-desoxyglukose-PET Regionen mit pathologischem Glukosestoffwechsel Gesund 55 Jahre Alzheimer Demenz Vaskuläre Demenz 60 Jahre 50 Jahre M. Pick 69 Jahre PET-Amyloid Imaging bei Alzheimer Krankheit (Pittsburgh Compound B) 16 AD Patienten (Alter: 51 – 81) (MMSE: 26,6) 9 Kontrollen (Alter: 21 – 77) Korrelation von PIB Aufnahme in kortikalen Arealen mit FDG-PET (r= -0.72; p 0.0001) Klunk et al. Neurology 55: 306- 319; 2004 Liquormarker • A. Tau Protein (incl. Phospho-Tau) • B Amyloid Beta-Peptide Liquormarker bei Alzheimer Demenz Tau-Protein, Phospho-Tau und AE1-42 im ZNS Liquordiagnostik Bei AD tau-Protein erhöht und betaAmyloid erniedrigt CJD: Protein 14-3-3 erhöht Sensitivitäten von Tau, Phospho-Tau und AE-42 als diagnostische Marker bei der AD (gegen Gesunde) CSF Marker Sensitivität [%] Spezifität [%] Gesamt Tau Phospho-Tau Ab1-42 81,4 81,3 85,9 91,5 91,2 88,5 Tau + Ab1-42 P-Tau + Ab1-42 P-Tau + Tau 89,3 86 96 90,2 97 100 Blennow K; NeuroRx 1: 213-225; 2004 Spezifität von Tau, Phospho-Tau und AE-42 als diagnostische Marker bei der AD Krankheit Tau P-Tau Ab1-42 Alzheimer Normales Alter Depression Alkohol Demenz Parkinson CJD FTD DLBD Vaskuläre Demenz Akuter Insult CVD ohne Demenz " Blennow K; NeuroRx 1: 213-225; 2004 Frontotemporale Demenz Drei Subgruppen der FTD Frontal- / behavioural-variant FTD (ca. 55%) Progressive nonfluent aphasia (ca. 25%) Semantic dementia (ca. 20%) Umstrittene Familienmitglieder Motor Neuron Erkrankung (ALS) mit Demenz Corticobasale Degeneration Progressive supranuclear palsy Frontotemporale Demenz Kausale Therapie Nicht verfügbar Symptomatische Therapie keine aussagekräftige kontrollierte Studien Trazodon ? (Ann Neurol 2003;54(suppl 5):32-35) Moclobemid ? (Int J Geriatr Psychiatry 2003;7:653-5) SSRI ? (J Clin Psychiatry 1997;58:212-6; Eur Neurol 2003;49:13-9) AChEI vermutlich ineffektiv bei Verhaltensauffälligkeiten: Neuroleptika Lewy-Body Demenz Kernsymptome: Demenz Parkinson-Syndrom Visuelle Halluzinationen ausgeprägte Fluktuationen Stürze Lewy-Body Demenz Pathologie: Lewy-Bodies Häufigkeit: bis 30% aller pathologisch gesicherten Demenzdiagnosen Gipfel des Erkrankungsbeginns 60-70a Erkrankungsdauer 6-8a Männer häufiger betroffen Lewy-Body Demenz Keine kurative Therapie verfügbar Azetylcholinesterasehemmer möglicherweise hilfreich L-Dopa möglich, Dopamin-Agonisten meist nebenwirkungsträchtig (Halluzinationen) Cave Neuroleptikaempfindlichkeit Operationalisierte Diagnosekriterien der häufigsten Demenzformen Demenzform klinische Klassifikation Sensitivität 1. Alzheimer Demenz NINCDS/ADRDA (McKhann et al. 1984) 80-95% 2. vaskuläre Demenz 3. frontotemporale Demenz Lund-Manchester M. Pick (L & M Group 1994) semantische Demenz primär progressive Aphasie 85% 4. Demenz vom Lewy-Körper Typ 35-90% NINDS/AIREN & ADDTC 58-63% (Roman et al.1993, Chui et al. 1992) Newcastle criteria (McKeith et al. 1992) Untersuchungsgang bei Demenzen • Symptomatik / Klinik – Anamnese + Fremdanamnese, Psychopathologischer Befund, Körperlicher + neurologischer Befund • Zusatz - Diagnostik – Psychometrie + Neuropsychologische(r) Test(s), CT / MRT, Labordiagnostik, Funktionelles Neuroimaging, Liquordiagnostik • Differentialdiagnostik – DD auf Syndromebene – DD auf Ätiologieebene • Therapie – Pharmakotherapie, Psychologische Therapien, Sozio- oder Milieutherpie Demenztherapie Medikamentös Symptomatisch Antidementiv Psychotherapeutisch Beratung, Psychotherapie, Training Betreuung der Angehörigen Sozialarbeit Rechtliche Fragen, Versorgung Pflege Nichtwirksambezüglichder KognitionbeiAlzheimerDemenz sind: WelcheAussagezurBehandlungvon SchlafstörungenbeiDemenzenistfalsch: FolgendeAussagenzurBehandlungmit Antipsychotika beiDemenzenistrichtig WelcheAussagezur´Therapie derAlzheimerDemenzistfalsch: BeiIhrerVisiteimSeniorenheim berichtetdiePflege,daß ihrPatientmit LewyͲbodyDemenzsehrängstlichund abweisendbeidertäglichen Pflegeroutinegewordenist.Inder UntersuchungfindenSiekeineproduktiv psychotischenSymptome.Was empfehlenSie: Eine79ͲjährigePatientinmitAlzheiͲ mer DemenzwirdvondenAngehöͲ rigen inIhrerPraxisvorgestellt.Der aktuelleMMSEist10.Derbisherige Verlaufwarüber3Jahreunter BehandlungmitDonepezil stabil. Seit3MonatendeutlicheVerͲ schlechterung.WasempfehlenSie: WelcheAussagezurTherapieder AlzheimerDemenzmitMemantine istrichtig: WelcheAussagezurfrontoͲ temporalenDemenzistfalsch: WelcheAussagezurDemenzvom LewyͲKörperTypistrichtig: WelcheAussagezurBehandlung derAlzheimerDemenzistfalsch: Klinische Therapieziele bei Demenzen • Stillstand oder Verlangsamung der Progression (Sekundärprävention) – bisher nicht möglich ! • Verbesserung der Symptomatik (sowohl im kognitiven als auch im nicht kognitivem Bereich) – kognitive Sy: selten und kurzfristig, nicht-kognitive Sy: möglich • Möglichst langer Erhalt der noch vorhandenen Funktionen, Erleichterung der Pflege, möglichst langer Verbleib in der vertrauten Umgebung – Geriatrisches Gesamtkonzept unter Einschluss von Meds • Personale Identität des Patienten, Reduzierung der Angehörigenbelastung, palliative Behandlung Medikamente Vorbeugung: Kein Medikament verfügbar Antidementiv Aricept, Axura, Ebixa Exelon, Reminyl Symptomatisch Neuroleptika Sedativa Antidepressiva Das cholinerges Defizit seine Beziehung zu kognitiven Störungen bei Alzheimer Krankheit Verlust cholinerger Neurone im N. basalis Meynert sowie cholinerger Synapsen im Cortex und Hippocampus Reduktion von biochemischen Markern (ChAT und AChE) im Cortex und Hippocampus N. basalis Meynert Abnahme des verfügbaren ACh an den Synapsen Störungen der kognitiven Funktionen Cortex Hippokampus und Alltagskompetenz Azetylcholinesterasehemmer (I) Donepezil, Rivastigmin, Galantamin Wirkung nur bei Alzheimerdemenz und Demenz bei M. Parkinson (Rivastigmin) nachgewiesen Verlangsamung des Krankheitsverlaufs Umstritten: Verbesserung der Lebensqualität Verringerung des Pflegebedarfs Azetylcholinesterasehemmer (II) Wichtige Nebenwirkungen: Bradykardie, Bradyarrhyhtmien Pulmonale Obstruktion Gastrointestinal: Diarrhoe, Erbrechen Muskelkrämpfe Vorsicht bei schweren Herzerkrankungen, Bradyarryhtmie, Magenulcusanamnese, Asthma ! Wirkmechanismus von Memantine Ruhe ca. 1 μM L-Glutamat Physiologischer Mg2+-Block metabolischer synaptische Aktivität Stress ca. 100 μM L-Glutamat ca. 1.000-2.000 μM L-Glutamat Mg2+ Memantine Niederaffiner Antagonist Hochaffiner Antagonist (IC50 = 1 μM) MK-801 (PCP) (IC50 = 0,001 μM) PCP = Phencyclidin Memantine Hauptwirkung am NMDA-Rezeptor Wirkung bei mittelschwerer und schwere DAT nachgewiesen Im Allgemeinen gut verträglich Nebenwirkungen: Schwindel, Unruhe, Überregung, epileptischer Anfall Vorsicht bei Niereninsuffizienz Antidementiva: Probleme Wirkung wird oft angezweifelt Vergleichsweise teuer Wirkung wird subjektiv nicht erlebt Häufig Nebenwirkungen Dauer der Therapie ungeklärt Effekt auf Lebensqualität umstritten Alternative und unbewiesene Präparate Gingko-Präparate, Piracetam (Nootrop), Vitamin E, Knoblauch, Ginseng, etc. Wirkung nicht nachgewiesen Werden häufiger eingenommen als Medikamente mit nachgewiesener Wirkung Manchmal teuer Werden teilweise von den Krankenkassen nicht erstattet Psychotherapie Im Anfangsstadium oft sinnvoll Krankheitsverarbeitung und –bewältigung Manchmal für Angehörige indiziert Beratung Wesentlicher Teil der Behandlung Beratung der Familie und Angehörige Medizinische, finanzielle, rechtliche Aspekte Einbeziehung von Sozialarbeit und Pflege Selbsthilfegruppen, Beratungsstellen Wieviel Zeit nimmt sich der Arzt? Eine Umfrage bei Hausärzten Dauer des Arztbesuchs (min) Davon mit Untersuchung (%) Dauer der Untersuchung (%) Schweiz 15,6 76,4 16,7 Deutschland 7,6 66,4 14,2 Belgien 15 89,9 24,5 Spanien 7,8 59,3 11,8 Grossbritannien 9,4 65,3 7,9 Niederlande 10,2 79,9 17,5 FAS 7.5.2006 Perspektiven der antidementiven Therapie bei Alzheimer Krankheit • Neurotransmitter-basierte, symptomatische Behandlung Kombination bekannter Substanzen • Sekundär präventive Stategien: Substanzen, die auf allgemeine neurodegenerative/neuroprotektive Kaskaden einwirken, z.B. oxidativer Stress, Neuroinflammation, neuronaler Calcium Influx, Stress (=Cortisol) Mechanismen, Insulin-anhängige Mechanismen • Primär präventive Strategien: Wiederherstellung des gestörten Gleichgewicht zwischen Amyloidbildung und –degradierung, „Anti-Tau“ Substanzen Interventionswege auf die Amyloid-Kaskade B- g-Sekretase Hemmer FLUBIPROFEN AggregationsHemmer ALZHEMED Zn/Cu-Chelatoren Passive Immunisierung aktive Immunisierung CAD 106 Praktische Konsequenzen zur Therapie mit Antidementiva Jede neu diagnostizierte Alzheimer Demenz ist eine Indikation für einen Therapieversuch mit Antidementiva, nur Kontraindikationen begrenzen diesen Einsatz Bei leichter – mittelschwerer AD sollte mit AChE Inhibitoren begonnen werden, bei mittelschwerer- schwerer AD stellt Memantine eine zusätzliche Option dar. Initiale Dauer 3-6 Monate, bei Wirksamkeit Weiterführen der Medikation Bei Non-Response sollte auf einen anderen Wirkmechanismus gewechselt werden; Absetzen bei ausbleibender Wirksamkeit Praktische Pharmakotherapie: Beratung von Patienten und Angehörigen • Vermittlung realistischer Therapieziele vorübergehende Besserung kognitiver Störungen, mittelfristig Stabilisierung der Leistungsfähigkeit, Verzögerung der Krankheitsprogression, Erhalt von Alltagskompetenz und Lebensqualität • Angehörigen-Beratung • Soziale und rechtliche Beratung, Koordination der Hilfsangebote (Care-Management) Management der Alzheimer Krankheit Ohne gute Diagnostik keine Therapie, Differentialdiagnostik ist Voraussetzung Medikamentöse Therapie gegen kognitive Störungen + nicht-kognitive Störungen (Depression, Wahn, Agitation), evtl. als Kombinationstherapie Nicht-medikamentöse Interventionen (z.B. kognitives Training, Musiktherapie) bei Begleitstörungen (Depression, Wahn, Verhaltensstörungen), Beratung von Patienten + Angehörigen (Copingstrategien, Psychoedukative Gruppen für Angehörige) Anpassung der Lebenssituation, Institutionsberatung (Alten- + Pflegeheime), finanzielle + rechtliche Beratung der Angehörigen, Care-Management