Der Blick ins Körperinnere - Medizinische Hochschule Hannover
Werbung
TITELTHEMA: EINBLICKE IN DEN KÖRPER
TITELTHEMA: EINBLICKE IN DEN KÖRPER
Alle genannten Verfahren bilden zunächst nur die Struktur des Körpers ab, dessen Anatomie. Mit Hilfe von Kontrastmitteln
lassen sich aber auch Funktionen wie beispielsweise Durchblutungsstörungen darstellen. Kontrastmittel für die CT enthalten
Elemente, die die Strahlung abfangen und
damit beispielsweise Gefäße sichtbar machen. Kontrastmittel für die MRT enthalten
so genannte paramagnetische Substanzen,
die beispielsweise Krebsgeschwülste im Körper lokalisieren.
In den vergangenen Jahrzehnten bereicherte die Molekulare Medizin das Verständnis über die Körpervorgänge durch eine
neue Dimension: Moderne Behandlungskonzepte berücksichtigen vorrangig krankhafte Veränderungen auf der molekularen
Ebene. Deshalb möchten Ärzte und Wissenschaftler heute auch ein getreues Abbild der
molekularen Vorgänge im Körperinneren geliefert bekommen. Solche Bilder liefert die
Nuklearmedizin. Seit den achtziger Jahren
gibt es die Möglichkeit, scheibchenweise das
Körperinnere nach der Verteilung von
schwach radioaktiven Spürsubstanzen (Radiotracer) zu durchforsten. Mittlerweise steht
eine Vielzahl solcher molekularer Spürsubstanzen zur Verfügung. Je nachdem, welche
Radionuklide verwendet werden, heißen die
bildgebenden Verfahren SPECT (Single-Pho-
Zeittafel
1895
Entdeckung der Röntgenstrahlen
Anfang 20. Jahrhundert
Röntgenaufnahmen und Durchleuchtung in der Medizin
Fünfziger Jahre
Einführung der Szintigraphie
Anfang der siebziger Jahre
zweidimensionale Ultraschalldiagnostik; Einführung der
Röntgen-Computer-Tomographie (CT)
Anfang der achtziger Jahre
Einführung der Magnet-Resonanz-Tomographie (MRT); Erste klinisch
wissenschaftliche Anwendungen der Positronen-Emissions-Tomographie
(PET), Einführung der Single-Photonen-Emissions-Tomographie (SPECT)
Neunziger Jahre
Ganzkörper-PET
Nach 2000
PET/CT und SPECT/CT (bimodale Kombinationsgeräte)
tonen- Emissions-Tomographie) oder PET (Positronen-Emissions-Tomographie). Mit diesen
Verfahren rückt die Möglichkeit in greifbare
Nähe, den „molekularen Fingerabdruck“ einer Krankheit im Körperinneren sichtbar zu
machen. Da die individuelle Charakteristik
des Organismus auf molekularer Ebene als
„Proteom“ bezeichnet wird, heißt die aktuelle Herausforderung: „Blick ins Proteom“.
Für die Diagnostik und die Therapieplanung ergänzen sich die verschiedenen dia-
gnostischen Methoden, unter denen das Innere des Körpers gesehen wird. Die molekulare Information muss durch eine exakte
räumliche Information ergänzt werden.
Häufig ist auch eine umgekehrte Ergänzung
notwendig. Deshalb gibt es in der MHH Geräte, die beide Abbildungsprinzipien miteinander kombinieren: PET/CT und
SPECT/CT.
Wolfram H. Knapp
Geschäftsführender Vorsitzender
des MHH-Zentrums Radiologie
Diagnostik mit Strahlen und Wellen
Der Blick ins Körperinnere
An zahlreichen Geräten führen MHHMitarbeiter Untersuchungen am Patienten durch, um mit Hilfe von Röntgenstrahlen, magnetischen Feldern, Radiooder Schallwellen Krankheiten zu diagnostizieren – zum Beispiel im Institut für Diagnostische und Interventionelle Neuroradiologie. Unter der Leitung von Professor
Dr. Heinrich Lanfermann diagnostizieren
Von wegweisenden Erkenntnissen im 16. Jahrhundert bis zur Entwicklung
diagnostischer Methoden von heute war es ein weiter Weg
H
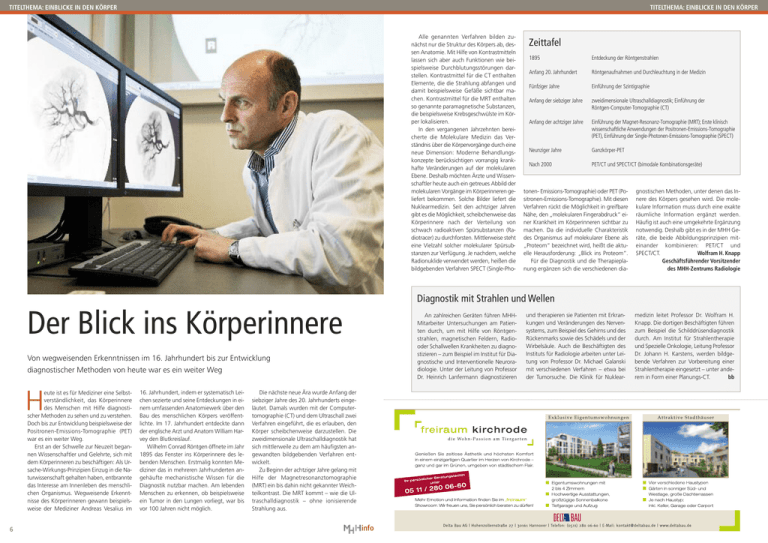
eute ist es für Mediziner eine Selbstverständlichkeit, das Körperinnere
des Menschen mit Hilfe diagnostischer Methoden zu sehen und zu verstehen.
Doch bis zur Entwicklung beispielsweise der
Positronen-Emissions-Tomographie (PET)
war es ein weiter Weg.
Erst an der Schwelle zur Neuzeit begannen Wissenschaftler und Gelehrte, sich mit
dem Körperinneren zu beschäftigen: Als Ursache-Wirkungs-Prinzipien Einzug in die Naturwissenschaft gehalten haben, entbrannte
das Interesse am Innenleben des menschlichen Organismus. Wegweisende Erkenntnisse des Körperinneren gewann beispielsweise der Mediziner Andreas Vesalius im
6
16. Jahrhundert, indem er systematisch Leichen sezierte und seine Entdeckungen in einem umfassenden Anatomiewerk über den
Bau des menschlichen Körpers veröffentlichte. Im 17. Jahrhundert entdeckte dann
der englische Arzt und Anatom William Harvey den Blutkreislauf.
Wilhelm Conrad Röntgen öffnete im Jahr
1895 das Fenster ins Körperinnere des lebenden Menschen. Erstmalig konnten Mediziner das in mehreren Jahrhunderten angehäufte mechanistische Wissen für die
Diagnostik nutzbar machen. Am lebenden
Menschen zu erkennen, ob beispielsweise
ein Tumor in den Lungen vorliegt, war bis
vor 100 Jahren nicht möglich.
Die nächste neue Ära wurde Anfang der
siebziger Jahre des 20. Jahrhunderts eingeläutet. Damals wurden mit der Computertomographie (CT) und dem Ultraschall zwei
Verfahren eingeführt, die es erlauben, den
Körper scheibchenweise darzustellen. Die
zweidimensionale Ultraschalldiagnostik hat
sich mittlerweile zu dem am häufigsten angewandten bildgebenden Verfahren entwickelt.
Zu Beginn der achtziger Jahre gelang mit
Hilfe der Magnetresonanztomographie
(MRT) ein bis dahin nicht gekannter Weichteilkontrast. Die MRT kommt – wie die Ultraschalldiagnostik – ohne ionisierende
Strahlung aus.
info
und therapieren sie Patienten mit Erkrankungen und Veränderungen des Nervensystems, zum Beispiel des Gehirns und des
Rückenmarks sowie des Schädels und der
Wirbelsäule. Auch die Beschäftigten des
Instituts für Radiologie arbeiten unter Leitung von Professor Dr. Michael Galanski
mit verschiedenen Verfahren – etwa bei
der Tumorsuche. Die Klinik für Nuklear-
medizin leitet Professor Dr. Wolfram H.
Knapp. Die dortigen Beschäftigten führen
zum Beispiel die Schilddrüsendiagnostik
durch. Am Institut für Strahlentherapie
und Spezielle Onkologie, Leitung Professor
Dr. Johann H. Karstens, werden bildgebende Verfahren zur Vorbereitung einer
Strahlentherapie eingesetzt – unter anderem in Form einer Planungs-CT.
bb
TITELTHEMA: EINBLICKE IN DEN KÖRPER
TITELTHEMA: EINBLICKE IN DEN KÖRPER
Diagnostik:
Dreifach
hält besser
Schicht für Schicht ins Körperinnere
Mit der Computertomographie von der Oberfläche in die Tiefe
Wie sich die bildgebenden
Verfahren untereinander
ergänzen
Abbildung 1: Röntgen
D
Abbildung 1
Abbildung 2
Abbildung 3
Abbildung 4
M
realistische 3D-Ansichten wie aus dem
Anatomieatlas zu erzeugen. So können
komplexe Brüche oder Blutgefäße dreidimensional abgebildet werden. Allerdings
können sie die klassische zweidimensionale Ansicht der CT-Daten nur ergänzen
und nicht ersetzen, da die Originaldaten
bei 3D-Darstellung bis zu einem gewissen
Grad verfälscht werden. In der Bilderserie
(Abbildungen 1 bis 4) werden mit Hilfe
der VRT aus einer CT-Untersuchung eines
Patienten völlig unterschiedliche Bilder generiert. Durch Erhöhung der Transparenz
wandelt sich die 3D-Ansicht von einer
Oberflächendarstellung der Kleidung (Abbildung 1) über die Darstellung von
Weichteil- und Muskelgewebe (Abbildung 2 ) bis zur Darstellung der Blutgefäße und Knochen (Abbildung 3 und 4).
Es sind keine krankhaften Veränderungen zu erkennen.
Christian von Falck
Mitarbeiter des
Instituts für Radiologie
it der modernen Computertomographie (CT) werden routinemäßig qualitativ hochwertige
Bilddaten generiert, die sich sehr gut für
die computergestützte Bildnachverarbeitung eignen. Ein typisches Beispiel ist die
so genannte Volume-Rendering-Technik
(VRT), die es erlaubt, aus den Datensätzen
>ÛiÀiivi`
? äx ££É xÎ äÈ Èä
rei Bilder für ein Knie – warum ist
das notwendig? Am Beispiel des
verletzen Kniegelenks (Abbildung
1, rechts) lässt sich zeigen, dass die verschiedenen radiologischen Verfahren nicht
untereinander konkurrieren, sondern sich
vielmehr ergänzen.
Bei Verdacht auf eine Verletzung wird in
aller Regel zunächst eine klassische Röntgenaufnahme angefertigt. Das Verfahren
ist wenig belastend und kann in vielen Fällen schon die notwendigen diagnostischen
Informationen liefern.
Bei komplizierten Brüchen kann eine ergänzende Computertomographie (CT) notwendig sein, die eine genauere Darstellung des Verletzungsausmaßes ermöglicht
und den Chirurgen die Operationsplanung
erleichtert. Abbildung 2 zeigt beispielhaft
die Defektzone in der Gelenkfläche.
Wenn der Verdacht besteht, dass neben
Knochen- auch Weichteilstrukturen wie
Sehnen, Bänder oder Menisken verletzt
sind, kann noch eine ergänzende Magnetresonanztomographie (MRT. Abbildung 3)
notwendig sein.
Christian von Falck
Mitarbeiter des
Instituts für Radiologie
Abbildung 2: Computertomographie (CT)
Abbildung 3: Magnetresonanztomographie (MRT)
-iÀÛVi vØÀ >i >Ài] â°\
0
H
G
L]
LQ
LV
F
K
H
V.
R
P
S
H
WH
Q
]
]
H
Q
WUX
P
)
D
F
K
N
OLQ
LNI
U3
K
\
V
LN
D
OLV
F
K
H0
H
G
L]
LQ
< 6iÀÌÀ>}Ã
B`iÀ Õ` -iÀÛVi«>ÀÌiÀ
-/>ÃÌii iÀV
ÕÃiÃÌÀ>~i £{] ÎäÈÓx >ÛiÀ
À}ià LÀ}i o
o âÕ iiÀ>Li` Üi`iÀ >L
i
À -iÀÛVi«>ÀÌiÀ `iÀ B
i `iÀ i`âÃV
i V
ÃV
Õi
ÜÜÜ°ÕÌ
>ÕÃÕV
>°`i
8
Q
V
H
UH)
D
F
K
D
E
WH
LOX
Q
J
H
Q
2
UWK
R
S
l
G
LH
1
H
X
UR
OR
J
LH
3
V
\
F
K
R
V
R
P
D
WLN1
H
X
UR
S
V
\
F
K
LD
WULH
*
H
ULD
WULH$
N
X
WX
Q
G5
H
K
D
,Q
WH
UQ
LV
WLV
F
K
Q
H
S
K
UR
OR
J
LV
F
K
H3
UD
[
LV
P
LW'
LD
O\
V
H
LQ
V
WLWX
W
6
LHP
|
F
K
WH
Q
'
LH'
LD
Q
D.
OLQ
LNE
LH
WH
W
G
LH)
R
OJ
H
QH
LQ
H
UV
F
K
Z
H
UH
Q(
UN
UD
Q
N
X
Q
J
V
RV
F
K
Q
H
OOZ
LHP
|
J
OLF
K
E
H
UV
WH
K
H
Q
,K
U
=
LH
OLV
WH
V
LQ
Q
H
UK
D
OEN
X
U]
H
U=
H
LWZ
LH
G
H
U
P
LW)
UH
X
G
HX
Q
GR
K
Q
H(
LQ
V
F
K
Ul
Q
N
X
Q
J
H
Q
,K
UH
Q$
OOWD
JE
H
Z
l
OWLJ
H
Q]
XN
|
Q
Q
H
Q
,K
Q
H
QD
OV)
D
F
K
N
OLQ
LNI
U3
K
\
V
LN
D
OLV
F
K
H
0
H
G
L]
LQX
Q
G5
H
K
D
E
LOLWD
WLR
QG
D
VJ
H
V
D
P
WH6
S
H
N
WUX
P
P
R
G
H
UQ
V
WH
U7
K
H
UD
S
LHX
Q
G
'
LD
J
Q
R
V
WLNI
UH
LQ+
H
LOY
H
UID
K
UH
QR
G
H
U
H
LQ
H$
Q
V
F
K
OX
V
V
K
H
LOE
H
K
D
Q
G
OX
Q
J
'
LD
Q
D.
OLQ
LNX
Q
G5
H
K
D
=
H
Q
WUX
P
'
D
K
OH
Q
E
X
UJ
H
U6
WUD
%
D
G%
H
Y
H
Q
V
H
Q
7
H
O
)
D
[
LQ
IR
#
G
LD
Q
D
N
OLQ
LN
G
H
Z
Z
Z
G
LD
Q
D
N
OLQ
LN
G
H
TITELTHEMA: EINBLICKE IN DEN KÖRPER
TITELTHEMA: EINBLICKE IN DEN KÖRPER
Neueste Technologien!
Dynamische Dimensionen
Ihre freundlichen Sanitätshäuser
in Hannover und Umgebung
Im Gespräch mit Professor
Dr. Michael Galanski, Leiter
des Instituts für Radiologie,
über die Bedeutung von
CT, MRT & Co.
Herr Professor Galanski, warum ist moderne
Diagnostik wichtig?
Die moderne bildgebende Diagnostik ist
heute unverzichtbarer Bestandteil der Medizin. Sie dient dazu, den Krankheitsprozess zu lokalisieren und zu charakterisieren
und nimmt dadurch direkten Einfluss auf
die Therapie. Am deutlichsten wird dies am
Beispiel operativer Eingriffe. Wird bei unklaren Beschwerden im Bauchraum beispielsweise ein Tumor entdeckt, geben die
Bilder dem Chirurgen die notwendigen Informationen für die Planung des Eingriffs –
unter anderem auch darüber, welches Vorgehen für den Patienten am schonendsten
ist. Auch bei der Nachsorge hilft die moderne Diagnostik, indem sie überprüft, ob
der Eingriff erfolgreich war. Bei den so genannten minimal-invasiven Therapieverfahren spielt die moderne Bildgebung eine
entscheidende Rolle. Dreidimensionale Bilddatensätze helfen, den Eingriff von außen
zu steuern, ohne den Krankheitsherd direkt
sehen zu können.
Wie viele Patienten werden im Institut für Radiologie untersucht?
Wir haben rund 100.000 Patientenkontakte pro Jahr. Auf einen Patienten rechnen
wir circa zwei Untersuchungen. Die überwiegende Zahl der Untersuchungen, mehr
als 90 Prozent, erfolgt auf Zuweisung von
Ärzten aus dem Haus. Nur ein geringer Teil
stammt direkt von externen Zuweisern. Dies
liegt daran, dass wir nur eine sehr begrenzte
Ermächtigung zur Teilnahme an der ambulanten kassenärztlichen Versorgung haben.
Was ist der MHH die bildgebende Diagnostik
wert?
Die apparative Ausstattung der Radiologie, meines Institutes und des Institutes für
Neuroradiologie von Professor Dr. Heinrich
Lanfermann umfasst sowohl die gängigen
projektionsradiografischen Verfahren, die
zweidimensionale Abbildungen erzeugen, als
auch die Schnittbildverfahren wie CT, MRT
10
finden. So wäre die apparative Ausstattung der Institute immer
auf dem neuesten Stand. Wartung und Instandhaltung fielen bei
einem derartigen Modell in die Zuständigkeit der Industrie, die
medizinische Leistung wäre primäre Aufgabe der MHH-Radiologie. Die Kosten könnten besser kalkuliert werden.
Gibt es für eine solche Zusammenarbeit auch einen Fachbegriff?
Ja, das Ganze läuft unter dem Stichwort Strategische Partnerschaft für ein Imaging Center. Der Begriff Partnerschaft soll
ausdrücken, dass es bei der Kooperation nicht allein um ökonomische Fragen geht, sondern auch um qualitativ-inhaltliche. Die
Tatsache, dass jeder der beiden Partner das Know-how aus seiner Kernkompetenz in die Verbindung einbringt, kann und wird,
wie ich hoffe, gewinnbringend sein.
Ziel ist es außerdem, die Abläufe innerhalb des Zentrums Radiologie zu optimieren und zu beschleunigen. Einen wesentlichen
Beitrag dazu hat in den vergangenen Jahren bereits die Einführung des digitalen Bildarchivs Picture Archiving and Communication System (PACS) geleistet. Damit können Ärzte innerhalb der
Hochschule und auch die behandelnden Ärzte außerhalb der
Hochschule jederzeit auf die digital gespeicherten Patientenbilddaten zugreifen. Das PACS ist der erste Schritt zur elektronischen Patientenakte.
und Sonographie, die eine dreidimensionale Bildgebung ermöglichen. Derzeit verfügen
die Radiologie und die Neuroradiologie
über drei MRT-, drei CT- und Ultraschallgeräte sowie zwei Hochleistungs-Angiographieanlagen für interventionelle Eingriffe. Der Anschaffungswert der Geräte liegt
in der Größenordnung von zehn bis 15 Millionen Euro.
technischen Innovationszyklen immer stärker verkürzen und dass die Geräte kontinuierlich nachgerüstet werden müssen.
Software-Nachrüstungen sind praktisch
jährlich erforderlich, die Hardware müssen
wir je nach Gerät nach drei bis sechs Jahren
austauschen. Besonders rasch geht die Entwicklung beim MRT, CT und Ultraschall
vonstatten.
Geht der Trend zur organbezogenen Bildgebung?
Ja, die Anforderungen in fachlicher Hinsicht werden immer höher, so dass sich in zunehmendem Maße Subspezialitäten etablieren, die sich auf bestimmte Organsysteme fokussieren. Umso notwendiger und wichtiger wird eine enge interdisziplinäre
Zusammenarbeit, damit bei einem Krankheitsbild auch alle Facetten berücksichtigt werden. Deswegen stimmen wir uns beispielsweise täglich mit den Kollegen aus der Nuklearmedizin ab – um für
die Patienten die individuell beste Untersuchungstechnik festzulegen. Auch interdisziplinäre Konferenzen mit der Unfallchirurgie, der
Pneumologie, der Herz-, Thorax-, Transplantations- und Gefäßchirurgie, der Viszeral- und Transplantationschirurgie, oder der
Gastroenterologie und Hepatologie, um nur einige zu nennen, gehören zum Alltag. Die interdisziplinäre Zusammenarbeit ist auch
wichtig, um die Behandlungsabläufe zu straffen und zu optimieren und die Verweildauer der Patienten in der MHH zu verkürzen.
Es muss also viel Geld investiert werden, um
die Arbeit gut erledigen zu können?
Dies ist richtig. Wir müssen dabei aber
zwischen den Investitionskosten einerseits
und den Unterhaltskosten andererseits unterscheiden. Die Investitionskosten trägt das
Land Niedersachsen Die laufenden Kosten
für Betrieb, Instandhaltung und technische
Aktualisierung trägt die Hochschule. Diese
Kosten sind in den Fallkostenpauschalen
(DRGs) abgebildet und werden über die interne Leistungsverrechnung umgelegt. Der
Service, den die Radiologie bietet, gehört zu
den Kernkompetenzen der Hochschule. Bei
allem ist zu berücksichtigen, dass sich die
Gibt es Möglichkeiten, diese Investitionskosten kalkulierbarer zu machen?
Da die Investitionskosten bei der rasanten technischen Entwicklung steigen, besteht die Überlegung, einen Partner aus der
Industrie zu gewinnen, welcher die Investitionen übernimmt und sich verpflichtet, in
entsprechenden Zyklen die alte Technik gegen neue auszutauschen. Im Gegenzug
müsste die Hochschule für die vereinbarte
Vertragslaufzeit eine jährliche Nutzungspauschale an die kooperierende Firma bezahlen. Derzeit läuft dazu ein Ausschreibungsverfahren. Wir hoffen, noch in
diesem Jahr einen Kooperationspartner zu
Wie sieht die bildgebende Diagnostik der Zukunft aus?
Die Entwicklung geht zur multimodalen und mehrdimensionalen Bildgebung, bei der eine Untersuchung neben rein morphologischen Informationen auch funktionelle, metabolische
oder sogar biologische Informationen liefert. Die Detaildarstellung
wird dabei immer genauer, die diagnostische Aussage immer
spezifischer. Wir sind mittlerweile an dem Punkt angekommen,
die zelluläre Ebene erforschen zu können. Beispielsweise wird
man in Zukunft mit Hilfe verschiedener Marker Funktionsabweichungen von Zellen erkennen können – im Sinne einer molekularen Diagnostik. Dadurch hat die moderne bildgebende Diagnostik über ihren traditionellen Einsatzbereich in der klinischen
Medizin und klinischen Forschung auch Eingang in die präklinische biomedizinische Grundlagenforschung gefunden.
Das Interview führte Kristina Weidelhofer
Professor Dr. Michael Galanski im Gespräch mit MHH-Info-Redakteurin Kristina Weidelhofer.
info
info
Prothesen-Versorgungen
Finger-/Arm- und Beinprothesen
Silikon-Haftschaftprothesen
Vorfuß- und Mittelfußversorgungen
C-Leg-Kompetenz-Centrum
Zertifizierter Otto-Bock-Partner
®
für C-Leg -Systeme
jahrelange Erfahrung in der
C-Leg®-Versorgung
Lauf-Analyse-Centrum
Aufnahme/Analyse Ihrer Bewegungsdaten (Lamellenlaufband, zwei
hoch auflösende CCD-Kameras,
Analysesoftware)
Prothesenoptimierung
individuelle physiotherapeutische
Beratung
Hannover-Südstadt
Hildesheimer Straße 97 I 30173 Hannover
Telefon 0511 - 980 680
www.brandes-diesing.de
TITELTHEMA: EINBLICKE IN DEN KÖRPER
TITELTHEMA: EINBLICKE IN DEN KÖRPER
Blick auf das Baby im Bauch
Beim Ultraschall in der MHH-Frauenklinik erfahren werdende Mütter, wie sich der Fötus entwickelt
Alles ok: Daniela Marie Gruber
(oberes Bild, rechts) untersucht
Sonja Schnehage.
3D-Ultraschall: Damit
bekommen werdende
Eltern detailgenaue
Eindrücke des Fötus – der
„Spaß“ kostet 100 Euro,
wenn die Aufnahmen
gelingen.
diagnostik der MHH-Frauenklinik circa
2.000 Ultraschalluntersuchungen vorgenommen.
Außerdem verfügt die MHH-Frauenklinik seit mehreren Jahren über ein 3D-Ultraschall-Gerät, mit dem das Baby im
Bauch plastisch zu erkennen ist. Auf
Wunsch können werdende Mütter einen
Termin unter Telefon (0511) 532-9581 ver-
einbaren. Die Grundgebühr beträgt 50
Euro. Falls das Kind ruhig liegt und gute Bilder entstehen, zahlen die werdenden Eltern weitere 50 Euro für eine DVD mit den
besten Aufnahmen ihres Kindes sowie für
Printabzüge. „Das ist eine reine Spaßgeschichte für die Familien, die sich schon
mal ein Bild vom Säugling machen wollen“, sagt Daniela Marie Gruber.
ina
"«Ì\
/" -*,-\
«iÌÌLÀi
° -i
ÌiÃÌ
Î 8
ØLiÀ {ä ÛiÀÃV
i`ii
Àiv>ÃÃÕ}i ÛÀÀBÌ}
12
Die Diagnostische und Interventionelle Neuroradiologie spürt mit MR-Spektroskopie Tumore auf
D
D
er Bauch ist rund und steckt voller
Überraschungen – so empfinden es
jedenfalls viele schwangere Frauen.
„Ist das Kind ein Junge oder Mädchen,
wird es gesund sein, wem wird es ähnlich
sehen?“, solche Fragen gehören zur Zeit
bis zur Geburt dazu. Daniela Marie Gruber,
Leiterin der Pränataldiagnostik in der MHHFrauenklinik, hilft werdenden Müttern dabei, etwas „Licht ins Dunkel der Schwangerschaft“ zu bringen. Beispielweisweise
bei Sonja Schnehage. Sie ist mit einem
schweren kombinierten Herzfehler auf die
Welt gekommen, nun ist die 34-Jährige in
der 21. Woche. Sie erwartet ihr zweites
Kind. Bei der sogenannten organdiagnostischen Untersuchung prüft Daniela Marie
Gruber per Ultraschall, ob sämtliche Organe des Kindes richtig angelegt sind. Für
diese Untersuchung wurde Sonja Schnehage von ihrem Gynäkologen an die MHH
überwiesen.
Nach 30 Minuten weiß Sonja Schnehage, dass bei ihrem Kind keine auffälligen
Fehlbildungen zu erkennen sind, und ist
erleichtert: „Meine erste Tochter ist mit einem kleinen Loch im Herzen zur Welt gekommen“, erzählt sie. Sie erfährt, dass sie
wieder ein Mädchen erwartet: „Die Fußsohle ihrer Tochter ist schon fast vier Zentimeter lang“, verrät die junge Ärztin.
„8 von 1.200 Neugeborenen kommen
mit einem Herzfehler zur Welt“, weiß Daniela Marie Gruber. Damit die Ärzte gleich
nach der Geburt lebensrettende Maßnahmen einleiten können, sei es gut, vorher zu
wissen, ob eine so genannte Anomalie vorliege. Dies sei kein Selektionsmechanismus,
unterstreicht die Medizinerin: „Wir arbeiten eng mit der Ethik Kommission der
MHH zusammen. Wenn wir beispielsweise
feststellen, dass ein Baby mit Down-Syndrom zur Welt kommen wird, ist das für
uns nicht automatisch ein Abtreibungsgrund.“ Pro Jahr werden in der Pränatal-
Mehr als bunte Bilder
Ài] Ì>ÌÃi
iÃÌiÀÜiÀÃÌ>ÌÌ
ÀiâÕLi
À
­Ø
ÀiÀÃV
i®-i
ÌiÃÌ
Ì\
Ì>ÀLiÌi
*>ÃÃL`iÀ
i`iÀ} È ± ÎäÈÓx >ÛiÀ
/i°\ ­äx ££® ÎÇ {x nÎä ± >Ý\ ­äx ££® ÎÇ {x nÓ
° À°\ £n 1
À ± ->°\ £Î 1
À
ie konventionelle Schnittbilddiagnostik mittels Computertomographie (CT) und Magnetresonanztomographie (MRT) erlaubt eine sehr
genaue Lokalisation von Veränderungen
des Hirngewebes. Deren exakte Einordnung ist jedoch gelegentlich aufgrund sich
gleichender Bildmuster schwierig. So können nicht nur Tumore des Gehirns oder
Metastasen nach Gabe von Kontrastmitteln eine ringförmige Anreicherung zeigen, sondern auch zum Beispiel Entzündungen – also Erkrankungen, deren
Prognose und Therapie sehr unterschiedlich zu bewerten sind. Durch den Einsatz der
MR-Spektroskopie lässt sich dieses Problem
in zahlreichen Fällen lösen.
Mit Hilfe der Spektroskopie können beispielsweise einzelne chemische Substanzen (Metabolite) anhand ihrer unterschiedlichen Molekülstruktur und ihrer
unterschiedlichen magnetischen Eigenschaften erkannt werden. Diese Methode
ist nützlich bei der Diagnostik von Erkran-
Bild 1: Zu sehen sind Veränderungen, die für
einen Tumor sprechen (links).
Bild 2: Verbindungsleitungen der Nervenzellen.
kungen des Gehirns. Beispielsweise gibt
es verschiedene Muster der Metabolitänderungen, die für einen Tumor des Gehirns oder eine Metastase sprechen. Bild 1
zeigt auf vier Verteilungskarten ein Muster
für Metastasen: eine hohe Konzentrationen von Lipiden (LIP, oben rechts) bei relativ geringen Markern für Energie (CR,
oben links), intakte Nervenzellen (NAA,
unten rechts) und Zellmembranumsatz
(CHO, unten links) an. Darüber hinaus gelingt mit der MRT die Darstellung von Verbindungsleitungen zwischen Nervenzellen
im Gehirn (Bild 2), die den Neurochirurgen
bei ihrer OP-Planung und dem Bestreben
helfen, so wenig Schäden wie möglich im
Rahmen einer Operation zu verursachen.
Peter Raab
Oberarzt im Institut für Diagnostische und
Interventionelle Neuroradiologie
TITELTHEMA: EINBLICKE IN DEN KÖRPER
TITELTHEMA: EINBLICKE IN DEN KÖRPER
Gefährliche Strahlen?
Löwenanteil: CT-Aufnahmen
Im Unterschied zu den Mitarbeitern
müssen Patienten den Röntgenstrahlen bei
der Diagnostik direkt ausgesetzt werden.
„In der Diagnostik liegt die Strahlenexposition aber nur im Bereich von Milli-Sievert.
Das ist in der Therapie oft nicht der Fall:
„Bei der Therapie mit ionisierender Strahlung sollen Zellen erkrankter Organe gezielt zerstört werden. Daher ist hier die
Strahlenexposition vielfach höher“, sagt Dr.
Harke.
Die Bevölkerung in Deutschland ist radioaktiven Stoffen und ionisierender Strahlung in der diagnostischen Medizin mit
durchschnittlich 2 mSv pro Jahr ausgesetzt
– Tendenz steigend. Die sehr aussagekräftigen CT-Aufnahmen bilden dabei den Löwenanteil. Sie machen zwar nur etwa sieben Prozent aller Röntgenuntersuchungen
aus, sind aber für mehr als 50 Prozent der
Dosis verantwortlich. Der Grund: die Strahlenexposition im CT ist bis zu 100 Mal höher als bei einer normalen Röntgenaufnahme des gleichen Körperbereichs. Im CT
entstehen bei einer Herzuntersuchung bis
zu 2.000 Bilder. Bei einer Leber- oder Nierenuntersuchung beträgt die Strahlendosis
für den Patienten zirka 10 mSv. Das entspricht vier Jahren an natürlicher Strahlenexposition, die etwa 2,5 mSv pro Jahr beträgt und zu der etwa die kosmische
Strahlung gehört. „Da Röntgen- und Gammastrahlen schädlich wirken können, sollten nur so wenige Untersuchungen gemacht werden wie nötig. Die Ärzte müssen
Nutzen und Risiko gegeneinander abwiegen“, sagt Dr. Stamm. Seiner Meinung
nach könnten MHH-Ärzte die Zahl der Aufnahmen noch weiter senken beziehungsweise durch alternative Untersuchungsverfahren wie Kernspintomographie oder
Ultraschall ersetzen, ohne dabei das Risiko
einer falschen Diagnostik einzugehen. In
jedem Fall aber müssen sie immer eine
rechtfertigende Indikation haben – das be-
Krankheiten mit Röntgenstrahlen und Radionukliden zu
untersuchen ist gang und gäbe
und birgt – bei zurückhaltender
Anwendung – keine Krebsgefahr, meinen MHH-Experten
I
ch hab’ ja keine Wahl“, sagt Ursula
Schöne, als sie am 26. Februar 2008 bereits zum rund zwanzigsten Mal in den
Computertomographen (CT) geschoben
wird. Nachdem sie vor zehn Jahren von ihrer Krebserkrankung erfuhr, musste sie sich
bereits dreimal operieren lassen. Die CT-Bilder gaben zwischendurch immer wieder
Aufschluss darüber, ob ein weiterer Eingriff
nötig beziehungsweise möglich ist. „Natürlich bekomme ich von den Röntgenröhren des CTs ionisierende Strahlung ab, aber
anders können die Ärzte nicht urteilen.
Meine Angst vor den Strahlen ist sehr gering im Vergleich zur Angst vor der Diagnose“, erklärt sie.
„Angst, dass in der medizinischen Diagnostik ionisierende Strahlung – zu der
Röntgenstrahlung der Radiologie und Gammastrahlung der Nuklearmedizin gehört –
Krebs verursacht, muss niemand haben“,
sagt Dr. Georg Stamm, Experte für Medizinphysik des MHH-Instituts für Radiologie.
Den Nutzen der Röntgendiagnostik schätzt
er bis zu 2000-fach höher ein als das Risiko,
deswegen an Krebs zu erkranken. Auch Dr.
Heinrich Harke, Leiter des zentralen Strahlenschutzes der MHH, meint, dass die Gefahr, dass ionisierende Strahlen Krebs bewirken, vernachlässigbar klein ist: „Es ist
eines der vielen Risiken im Leben. Ich
schätze es sehr viel kleiner ein, als das Risiko, auf dem Arbeitsweg mit dem Auto
tödlich zu verunglücken.“
Niemand weiß, was passiert
Wirklich bewerten kann diese Gefahr
jedoch niemand. Klar ist nur, dass ein Zuviel
schadet. Effekte, zum Beispiel Hautrötung,
sind erst ab einer Dosis von 250 mSv Strahlenexposition sichtbar, das entspricht etwa
2.500 Röntgenaufnahmen des Thorax. Sv
steht dabei für die Maßeinheit der Strahlenexposition namens Sievert. Was genau
unterhalb dieses Wertes passiert, weiß die
Forschung noch nicht. „Deswegen sollte in
14
Dr. Stamm zeigt, wo er die Sonde positioniert, die die Röntgenstrahlung des Computertomographen
im Institut für Radiologie misst.
der Diagnostik die Strahlenexposition für
Patienten und Personal möglichst gering
sein“, sagt Dr. Harke. Bei den rund 800 davon betroffenen MHH-Beschäftigten liegt
die Grenze der beruflichen Strahlenexposition bei 20 mSv pro Jahr. Es sind Medizinisch-Technische Radiologieassistentinnen
und -assistenten (MTARs), Radiologen, Neuroradiologen, Strahlentherapeuten und Nuklearmediziner, aber beispielsweise auch
Chirurgen, Gastroenterologen, Zahnmediziner, Kardiologen und Mitarbeiter in Forschungslaboratorien. „Diese obere Dosisgrenze erreichen unsere MTARs aber nie“,
sagt Frank Wienberg, Leiter der MTARs des
Instituts für Radiologie. Sie bekommen nur
bis zu 0,2 mSv pro Jahr ab. Das zeigt ihr Dosimeter an – ein Strahlenmessgerät, das am
Körper getragen und monatlich ausgewertet wird. Umsichtiges Verhalten, Bleiwesten, Abschirmungen, Bleiwände und -türen der Untersuchungsräume schützen sie.
„Der Beruf der MTAR ist kein Risikoberuf“,
sagt auch Margitta Luszick, Leiterin der
MTAR-Schule der MHH. Mirja Kobbe, MTAR
im Institut für Radiologie, stimmt dem zu:
„Ich habe keine Angst vor den Strahlen,
weil ich ihnen nur sehr wenig bis gar nicht
ausgesetzt bin.“ Bei Schwangeren werde
das Dosimeter sogar wöchentlich ausgewertet, und sie arbeiten nur dort, wo kein
Gerät strahlt.
In der Nuklearmedizin, wo die Patienten
zur Vorbereitung auf die bildgebenden Verfahren SPECT (Single-Photonen-EmissionsTomographie) oder PET (Positronen-Emissions-Tomographie) schwach radioaktive
Spürsubstanzen, so genannte Radionuklide,
gespritzt bekommen, rät Dr. Harke Mitarbeitern, ihre Tätigkeiten nicht unnötig in die
Länge zu ziehen und sie in möglichst großem Abstand durchzuführen. Keinesfalls
sollten unnötige Aufenthaltszeiten direkt
am Patienten erfolgen. Dazu gehöre auch
eine optimale Arbeitsvorbereitung und Ausbildung.
info
Was macht Röntgenstrahlung gefährlich?
Röntgenstrahlen sind imstande, die
Erbsubstanz DNA zu verletzen. Nahezu
sämtliche dieser Verletzungen kann der
Körper wieder reparieren, doch nicht alle.
So können Schäden der Eizellen und Spermien zu vererbbaren Erkrankungen führen, Schäden der Körperzellen zu Krebs.
Jedoch reagieren nicht alle Körperzellen
gleich empfindlich auf Röntgenstrahlen.
Sehr empfindlich sind etwa das blutbildende Knochenmark, der Dickdarm, die
weibliche Brust, der Magen und die
Lunge. Weniger strahlenempfindlich sind
beispielsweise Haut, Knochenoberfläche
und Muskulatur. So hängt die Belastung
durch Röntgenstrahlen sowohl von der
Höhe der Strahlendosis als auch vom Ort
der Bestrahlung ab.
bb
deutet, dass Röntgen nur dann erlaubt ist,
wenn das Unterlassen dieser Untersuchung
ein höheres Risiko beinhaltet als die Untersuchung selbst.
PACS und Pass helfen
Damit nicht mehr Aufnahmen entstehen, als unbedingt benötigt werden, gibt es
PACS, das digitale Bildarchiv. „Damit sind
Wiederholungsaufnahmen, die früher dann
entstanden, wenn eine bereits angefertigte
Röntgenaufnahme im Archiv nicht mehr
auffindbar war, nicht mehr nötig“, sagt Dr.
Stamm. Zudem bekommen MHH-Patienten Röntgenaufnahmen bei der Entlassung
auf CD mit einem passenden Programm
mit, wenn dies für eine weiterführende Behandlung nötig ist. Auch Patienten selbst
können helfen, Doppelaufnahmen zu vermeiden, indem sie sich in einen Röntgenpass alle Untersuchungen und die dazu gehörende Strahlenexposition eintragen
lassen. „So weiß der Patient, wann bei ihm
welche Aufnahme gemacht worden ist –
und der Arzt kann erkennen, ob eine Aufnahme besteht, die gegebenenfalls zur Aufklärung reicht“, sagt Dr. Stamm. Er hofft,
dass der Trend, sich einen Pass zuzulegen,
anhält. Mit Sorge betrachtet er jedoch eine
Mode, die in den USA bereits gang und
gäbe ist – Ganzkörper-CT-Aufnahmen zur
Dr. Heinrich Harke
allgemeinen Vorsorge: „Auf jeden Fall muss
solchen Untersuchungen, bei der keine
rechtfertigende Indikation für die Anwendung von Strahlung vorliegt, ein Riegel vorgeschoben werden“, sagt er.
bb
Weitere Informationen finden Sie
im Internet – beispielsweise eine Studie, an
der die MHH beteiligt war. Sie ergab, dass
in Deutschland Kinder seltener im CT untersucht werden als im weltweiten Mittelwert
– und auch im Vergleich zur USA. Eine weitere Arbeit hat überprüft, wie in Deutschland mit Geräten gearbeitet wird und wie
die Industrie dazu beigetragen hat, die
Strahlendosis der Geräte zu verringern.
Die Studien stehen im Internet unter:
www.mh-hannover.de/7965.html
TITELTHEMA: EINBLICKE IN DEN KÖRPER
TITELTHEMA: EINBLICKE IN DEN KÖRPER
GLOSSAR: BEGRIFFE DER RADIOLOGIE UND NUKLEARMEDIZIN
R
adiologen diagnostizieren mit Strahlen, die Verfahren heißen Röntgen,
Computertomographie (CT), Magnetresonanztomographie (MRT) und Angiographie. Nuklearmediziner arbeiten
mit radioaktiven Substanzen und folgenden Methoden: Szintigraphie, Single-Photonen-Emissions-Tomographie (SPECT)
und Positronen-Emissions-Tomographie
(PET). Mit Schallwellen funktioniert Ultraschall. Das Glossar erklärt die Begriffe:
RÖNTGEN
Beim Röntgen
werden Röntgenstrahlen durch einen Körper geschickt. Es entstehen zweidimensionale Abbildungen („Schattenbilder“) des Körperinneren – auf Filmmaterial, Phosphorplatten oder mittels
elektronischer Sensoren. Letzteres heißt digitales Röntgen. Mit Röntgenbildern können Knochen dargestellt werden – und bei
Verwendung von bestimmten Medikamenten, so genannten Kontrastmitteln, –
auch Weichteile, etwa Magen, Darm
oder Blutgefäße. Um die Gewebe des Körpers durchdringen zu können, werden unterschiedliche „Strahlenqualitäten“ benötigt. Man spricht von weicher und
harter Strahlung.
COMPUTERTOMOGRAPHIE
Bei der Computertomographie (CT) umkreist eine Röntgenröhre den Patienten
und schickt Strahlen durch seinen Körper.
Die Strahlung zeichnen mehrere Detektoren gleichzeitig auf. Der
Vergleich zwischen ausgesandter und
gemessener
Strahlungsintensität zeigt,
wie das zu untersuchende Gewebe die
Strahlung geschwächt hat. Dies wird
anschließend in eine Darstellung des
Gewebes umgerechnet. Ein Computer
wertet die Daten aus, und es entstehen
pro Untersuchung bis zu 2.000 einzelne
Schnittbilder, die dreidimensional dargestellt werden können. CT-Untersuchungen wenden Mediziner beispiels-
16
weise bei Verdacht auf Tumore in Lunge
oder Bauchraum an, bei der Untersuchung der Herzkranzgefäße und bei
komplizierten Brüchen. Die Strahlungsexposition ist zwar bis zu 100-fach höher als die einer konventionellen Röntgenaufnahme, jedoch ist auch der Informationsgewinn und damit die Diagnosesicherheit entsprechend höher.
Eine CT-Aufnahme des kompletten Brustkorbs dauert heute etwa nur noch fünf
Sekunden. An der MHH werden zurzeit
etwa 21.000 CT-Untersuchungen pro
Jahr durchgeführt.
MAGNETRESONANZTOMOGRAPHIE
Die Magnetresonanztomographie (MR,
MRT), auch Kernspintomographie genannt, ist ein Untersuchungsverfahren,
bei dem die Gewebestrukturen im Körperinneren mit Hilfe magnetischer Felder
und elektromagnetischer Wellen dargestellt werden – ohne Röntgenstrahlen.
Das Gerät ist röhrenförmig. Die Grundlage für den Bildkontrast ist, dass die untersuchten Gewebe diese Radiowellen
unterschiedlich stark absorbieren. Manche Organe
werden erst
durch
die
MRT-Untersuchung darstellbar, zum
Beispiel Nervenund
Hirngewebe. Nachteile sind zum einen
die hohen Investitionskosten für MRT-Geräte – sie kosten ein bis zwei Millionen
Euro – und zum anderen die relativ langen Untersuchungszeiten. Sie sind unter
anderem bedingt durch die rechenintensive Verarbeitung der Radioimpulse.
So dauert zum Beispiel eine Untersuchung des Kopfs zehn bis 30 Minuten.
Metall am oder im Körper kann Nebenwirkungen und Bildstörungen verursachen, und elektrische Geräte, etwa Herzschrittmacher, können im MRT beschädigt werden. Die starken magnetischen
Kräfte verursachen während der Aufnahme laute Klopfgeräusche. Zudem
kann es durch den geringen Durchmesser der etwa ein bis 1,5 Meter langen
Röhre, in der der Patient liegt, zu Beklemmungs- und Angstgefühlen kommen. An der MHH werden zurzeit etwa
8.300 MRT-Untersuchungen pro Jahr
durchgeführt.
ANGIOGRAPHIE
Stoffwechselabläufe. Sie
zeigen, wie
sich ein Radiopharmakon –
ein Radionuklid, das der
Patient vor der Untersuchung in eine Armvene injiziert bekommt – in seinem Leib verteilt. Dazu erfassen ein oder mehrere Detektorköpfe, die um den Körper rotieren,
die vom Radiopharmakon ausgehende
Strahlung. Häufige Anwendung findet das
SPECT in der Untersuchung des Blutflusses,
zur Lokalisation bei Entzündungsvorgängen
und des Stoffwechsels des Herzens und des
Gehirns. Das SPECT/CT ist ein Gerät, das die
SPECT mit der morphologisch hoch auflösenden Computertomographie (CT) in einem Gerät kombiniert. So erhält man in einer einzigen Untersuchung Aussagen über
Funktionsstörungen, zum Beispiel Tumoren,
und erfährt, wo genau sie sich im Körper
befinden. Im Vergleich zur PositronenEmissions-Tomographie (PET) ist SPECT
weniger aufwendig und kostengünstiger.
Aber bei der SPECT gibt es eine im Vergleich
zur PET geringere räumliche Auflösung. Das
bedeutet, dass die Strukturen weniger genau dargestellt werden können. An der
MHH werden derzeit etwa 1.200 SPECT-Untersuchungen jährlich durchgeführt, davon
etwa 580 SPECT/CT-Untersuchungen.
Als Angiographie bezeichnet man die Darstellung von Blutgefäßen mit radiologischen Verfahren.
Das
klassische
Verfahren ist die digitale Subtraktionsangiographie (das), bei
der über einen Katheter das Röntgenkontrastmittel direkt in das Blutgefäß injiziert wird. Es bietet die beste Bildqualität,
ist für den Patienten jedoch auch relativ
belastend: Es wird eine Arterienpunktion
unter lokaler Betäubung durchgeführt.
Alternativ haben sich für bestimme Fragen
als deutlich weniger belastende Verfahren
die CT-Angiographie (CTA) und die MRAngiographie (MRA) etabliert.
SZINTIGRAPHIE
Die Szintigraphie
ist ein bildgebendes Verfahren der
nuklearmedizinischen Diagnostik.
Die Bilder heißen
Szintigramme.
Bei der Methode
erhält der Patient radioaktiv markierte
Stoffe, die sich in seinem Körper im zu untersuchenden Zielorgan anreichern. Anschließend macht eine spezielle Kamera die
abgegebene Strahlung sichtbar und verdeutlich so Funktionsstörungen des
menschlichen Körpers. Man unterscheidet
zwischen statischen und dynamischen
Aufnahmen: Beispielsweise zeigen statische
Bilder die Durchblutung des Herzmuskels.
Dynamische Aufnahmen bedeuten, dass
viele Bilder von beispielsweise einer Niere
gemacht werden, um deren Aufnahmeund Abgaberate und somit deren Funktion darzustellen. Zudem ermöglicht die
Szintigraphie, Entzündungen im Skelett
oder Tumore zu diagnostizieren. Aufgrund
der kurzen Halbwertszeit der verwendeten
Radionuklide ist die Strahlenexposition des
Patienten gering, vergleichbar etwa mit der
natürlichen Strahlenexposition.
PET
Die Positronen-Emissions-Tomographie
(PET) ist ein nuklearmedizisches Verfahren,
das die Verteilung einer radioaktiv markierten Substanz, eines Radiopharmakons,
im Organismus sichtbar macht. So zeigt es
biochemische und physiologische Vor-
)FMGFO
'ÚSEFSO
6OUFSTUàU[FO
SPECT
Single-Photonen-Emissions-Tomographie
(SPECT) ist ein nuklearmedizinisches Verfahren, um dreidimensionale Bilder des Körperinneren erzeugen zu können. Die Aufnahmen geben vor allem Aufschluss über
info
gänge – ebenso wie die SPECT. Im Unterschied zur SPECT werden Radionuklide mit
sehr kurzer Halbwertszeit, so genannte Positronenstrahler, verwendet. Zudem erlaubt die PET, Stoffwechselvorgänge nicht
nur sichtbar zu machen, sondern auch Aussagen über die Mengen der untersuchten
Substanzen machen zu können. Diese
Methode ist allerdings personal- und kostenintensiv, so dass sie in Deutschland bisher nicht flächendeckend zur Verfügung
steht. Häufige Anwendung findet die PET
bei stoffwechselbedingten Fragestellungen,
zum Beispiel in der Kardiologie und in der
Onkologie. Das PET-Gerät enthält viele,
ringförmig um
den Patienten angeordnete Detektoren, durch
die auf die räumliche Verteilung
des Radiopharmakons im Körperinneren geschlossen werden kann. Es gibt auch Geräte, die die PET mit der CT kombinieren:
PET/CTs. Sie verknüpfen die detailreiche
Anatomiedarstellung des Computertomographen (CT) mit den hochsensitiven
Stoffwechselinformationen aus der PET. Die
Strahlenexposition einer reinen PET-Untersuchung liegt in der Größenordnung einer Computertomographie des Thorax. PET
gehört nicht nur zu den effektivsten, sondern auch zu den teuersten bildgebenden
Verfahren in der modernen Medizin. Die
Kosten liegen je nach Untersuchung bei
rund 1.200 Euro. An der MHH werden derzeit etwa 1.200 PET-Untersuchungen jährlich durchgeführt, davon etwa 1.150
PET/CT-Untersuchungen.
ULTRASCHALL
„Ultraschall“ ist die umgangssprachliche Bezeichnung für Sonographie, die auch Echographie genannt wird. Sie ist das am häufigsten genutzte bildgebende Verfahren der
Medizin. Es entstehen Bilder des organischen Gewebes, wobei die eingesetzten
Schallwellen unschädlich sind. Ultraschall
findet beispielsweise Verwendung bei der
pränatalen Diagnostik, beim Nachweis
von Gallensteinen oder bei der Beurteilung
von Gefäßen und deren Durchlässigkeit –
vor allem an den Beinen. Weiterhin wird Sonographie standardmäßig zur Untersuchung der Schilddrüse, des Herzens, der
Nieren, der Harnwege und der Blase benutzt. Durch den Einsatz von Echokontrastverstärkern – Kontrastmitteln – kann
die Diagnostik verbessert werden. Mit Ultraschall können krebsverdächtige Herde erkannt und erste Hinweise auf ihre Bösartigkeit gewonnen werden. Darüber hinaus
sind ultraschallgesteuerte Biopsien und
Zytologien – Entnahmen von Gewebeproben oder freier Flüssigkeit – durchführbar.
Die Anschaffungs- und
Betriebskosten
sind im Vergleich zu anderen bildgebenden Verfahren gering.
Die Herstellung und Interpretation sonographischer Bilder setzt jedoch viele Fertigkeiten und viel Erfahrung voraus. Das Verfahren weist eine geringere Raumauflösung
auf als die CT und MRT, besonders in tiefer liegenden Geweben: Die dortigen
Strukturen können weniger genau dargestellt werden.
bb
"VG EFS NFEJ[JOJTDIFO 'PSTDIVOH SVIFO EJF )PGGOVOHFO WJFMFS 1BUJFOUFO %JF (FTFMM
TDIBGU EFS 'SFVOEF EFS .FEJ[JOJTDIFO )PDITDIVMF )BOOPWFS F 7 GÚSEFSU TFJU NFIS BMT
+BISFO BO EFS .FEJ[JOJTDIFO )PDITDIVMF EJF #FSFJDIF 8JTTFOTDIBGU 'PSTDIVOH
VOE -FISF
8JS TJOE JNNFS EBOO [VS 4UFMMF XFOO TDIOFMMF VOE VOLPOWFOUJPOFMMF 6OUFSTUàU[VOH
JOTCFTPOEFSF CFJ KVOHFO 8JTTFOTDIBGUMFSO OPUXFOEJH JTU
"VDI 4JF LÚOOFO EB[V CFJUSBHFO EFO IPIFO -FJTUVOHTTUBOE EFS .FEJ[JOJTDIFO
)PDITDIVMF )BOOPWFS [V TJDIFSO
8FSEFO 4JF .JUHMJFE JO EFS 'SFVOEFHFTFMMTDIBGU
%FS .JUHMJFETCFJUSBH MJFHU JO *ISFN &SNFTTFO
&S TPMMUF KÊISMJDI NJOEFTUFOT
&630 GàS OBUàSMJDIF 1FSTPOFO
&630 GàS 4UVEJFSFOEF"VT[VCJMEFOEF
&630 GàS 'JSNFO VOE KVSJTUJTDIF 1FSTPOFO
CFUSBHFO
'àS XFJUFSF *OGPSNBUJPOFO TUFIFO XJS *IOFO HFSO [VS 7FSGàHVOH 4DISFJCFO 4JF
VOT CJUUF PEFS SVGFO 4JF VOT BO
(FTFMMTDIBGU EFS 'SFVOEF EFS .FEJ[JOJTDIFO )PDITDIVMF )BOOPWFS F 7
$BSM/FVCFSH4USBF )BOOPWFS
5FM o 7PSTUBOE
o (FTDIÊGUTTUFMMF
KFXFJMT %JFOTUBH VOE %POOFSTUBH WPO CJT 6IS
&.BJM GSFVOEFEFSNII!NIIBOOPWFSEF
TITELTHEMA: EINBLICKE IN DEN KÖRPER
!!! Die Physik der Banane
Schüler schrieben Facharbeit im Institut für Radiologie
F
ür Otto Normalverbraucher haben eine
Banane und ein Magnetresonanztomograph (MRT) nichts miteinander zu tun
– für Konrad Hartung und Thomas Stryj
schon. Die beiden Gymnasiasten der
St.-Ursula-Schule stellten die Frucht in den
Mittelpunkt ihres Interesses, indem sie sie ins
MRT legten. „Wir wollten die Eigenschaften
des MRT verstehen und herausfinden, wie es
gelingt, dass das Gerät Gewebe darstellen
kann“, sagt Konrad Hartung. Auf die Idee für
die Arbeit kam er während eines Praktikums
im MHH-Institut für Radiologie. Für die Facharbeit konnte er seinen Mitschüler Thomas
Stryj begeistern. Sie untersuchten die Banane, weil sie ein organisches Gewebe ist, das
sowohl Wasser als auch ein wenig Fett enthält, und weil sie eine im MRT-Bild erkennbare Struktur hat, aber trotzdem relativ homogen ist. Es gibt bei ihr keine Phasengrenzen, wie es bei der Tomate der Fall wäre. Zudem untersuchten die Schüler Öl und Wasser. „Das Wasser hat ähnliche Eigenschaften
wie Hirnflüssigkeit, und es spielt bei der MRTBildgebung eine wesentliche Rolle. Öl nahmen wir analog zum menschlichen Fettgewebe“, erklärt Thomas Stryj. Oberarzt Privatdozent (PD) Dr. Joachim Lotz und der Physiker Dr. Rolf Döker betreuten sie.
Da im Magnetresonanztomographen ein
starkes Magnetfeld herrscht, richten sich
darin die Atomkerne des menschlichen Körpers oder eines Gegenstandes entlang des
Magnetfeldes aus – der Körper wird für die
Dauer der Untersuchung magnetisiert. Um
Gewebe im MRT untersuchen zu können,
wird ein Hochfrequenzimpuls gegeben – in
Form von Radiowellen – der diese Ausrichtung stört. „Während des Impulses dreht
0")
(
(
0
( "
"
--)
/" #" /")%()
3
/
(- ''
()3")
.&
%
1( - 44 (--( " 3") +44&
'4
!
4
#
-
3'' $
"
*. #
/3-
Mit Bananen und Wasser am MRT: Thomas Stryj und Konrad Hartung.
sich die Magnetisierung in eine Richtung
quer zum Magnetfeld. Die so erhaltene
Quermagnetisierung verschwindet nach einer Weile und der Ruhezustand mit der längs
ausgerichteten Magnetisierung stellt sich
wieder ein“, erklärt Dr. Döker. Gemessen
werde die für die Rückkehr in den Ruhezustand benötigte Zeit – die sogenannte Relaxationszeit. Deswegen lautet der Titel der
Schülerarbeit „Magnetresonanztomographie – Untersuchung der T1- und T2-Relaxationszeiten von alltäglichen Stoffen in Abhängigkeit von der Temperatur.“ Die Schüler
maßen die Relaxationszeiten von Wasser, Öl
und Banane bei der Raumtemperatur von 23
Grad Celsius und bei 0 Grad Celsius.
Sie stellten fest, dass die Atome bei
Raumtemperatur langsamer wieder in den
Ruhezustand gelangen als bei Temperaturen
am Gefrierpunkt. „Uns machte die Arbeit
viel Spaß, wir haben gelernt, was es ‚ansatzweise’ bedeutet, eine wissenschaftliche
Arbeit zu verfassen sowie welche Vorbereitungen dafür nötig sind“, erklärten die Schüler. Derzeit sind die mittlerweile 19-Jährigen
schon in der 13. Klasse, Mediziner möchten
sie nicht werden – Konrad denkt über ein
Studium der Ingenieurswissenschaften
nach, Thomas ist noch unentschlossen. PD
Dr. Lotz und Dr. Döker freuten sich, dass
sich die Gymnasiasten für die physikalischen
Grundlagen der Geräte interessierten: „Wir
unterstützen solche Projekte sehr gerne, weil
wir es für wichtig halten, dass schon Schüler Einblicke in wissenschaftliches Arbeiten
bekommen. Zudem können Sie sehen, wie
lebendig die Physik in der modernen Diagnostik der Medizin ist“.
bb
#FJUSJUUTFSLMÊSVOH
"/" - !-'
- ! %())"(1-(-'
)JFSNJU FSLMÊSF JDI EFS (FTFMMTDIBGU EFS 'SFVOEF EFS
.FEJ[JOJTDIFO )PDITDIVMF )BOOPWFS F 7 CFJ[VUSFUFO
0")- ")" 2 /3-"' ( (-/"'
*DI CJO CFSFJU KÊISMJDI FJOFO GSFJXJMMJHFO .JUHMJFETCFJUSBH JO )ÚIF WPO
@@@@@@@@@@ &VSP BVG EBT ,POUP EFS (FTFMMTDIBGU [V àCFSXFJTFO CFJ EFS
$PNNFS[CBOL "( )BOOPWFS
,POUP/VNNFS #-; @@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@
(FTFMMTDIBGU EFS 'SFVOEF EFS
.FEJ[JOJTDIFO )PDITDIVMF )BOOPWFS F 7
$BSM/FVCFSH4USBF )BOOPWFS
/BNF 7PSOBNF
%())
""#1(
@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@
4USBF
@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@
0SU
@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@
5FMFGPO .PCJMUFMFGPO &NBJM
@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@@
%BUVN
6OUFSTDISJGU
' ', 0' '! '/ , %'((!'1,', '0! ( ' 0!( " !/ # "'! /''"/!! "'
'! '/ 2!& ! #!!! ( (,! " !/ "' '/, / 1"! %'1,& '! ', ! ',! ! ! ! "'
!,'!, , ""',/(& "''/ ', $ -3*.) !!"1'