Schlafstörungen & Schlafmittel Univ. Doz. Dr. Gerda M. Saletu
Werbung

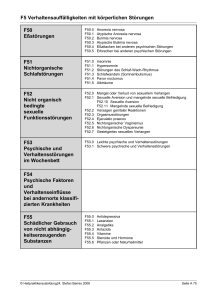
Schlafstörungen und Tagesschläfrigkeit Univ.Prof. Dr. Bernd Saletu Universitätsklinik für Psychiatrie und Psychotherapie, Wien Institut für Schlafmedizin, Rudolfinerhaus, Wien Klassifikation von Schlafstörungen nach ICD-10 F Psychische und Verhaltensstörungen G Krankheiten des Nervensystems F51 G47 Nichtorganische Schlafstörungen F51.0 F51.1 F51.2 F51.3 F51.4 F51.5 F51.8 F51.9 Insomnie Hypersomnie Störung des Schlaf -Wach - Rhythmus Schlafwandeln Pavor nocturnus Alpträume andere nicht näher bezeichnet Organisch Schlafstörungen G47.0 Ein und Duchschlafstörungen G47.1 Krankhaft gesteigertes Schlafbedürfnis G47.2 Störung des Schlaf -Wach - Rhythmus G47.3 Schlafapnoe G47.4 Narkolepsie und Kataplexie G47.8 Sonstige G47.9 nicht näher bezeichnet G25 Sonstige extrapyramidale Krankheiten und Bewegungsstörungen G25.3 Periodische Beinbewegungen G25.8 Restless Legs Syndrom R Symptome und abnorme Klinische Laborbefunde R 06 Störung der Atmung R 06.5 Primäres Schnarchen NICHTORGANISCHE HYPERSOMNIE 1) Übermäßige Schlafneigung und Schlafanfälle tagsüber (nicht durch unzureichende Schlafdauer erklärbar!!!) oder verlängerte Übergangszeiten vom Aufwachen zum völligen Wachsein. 2) Tritt täglich mindestens einen Monat lang oder länger in wiederkehrenden Episoden auf und hat deutliche Erschöpfung oder Beeinträchtigung beruflicher und sozialer Fähigkeiten zur Folge. 3) Fehlen von Narkolepsie-Symptomen (Kataplexie, hypnagoge Halluzinationen, Schlafparalyse) 4) Fehlen neurologischer oder internistischer Erkrankung, die die Symptomatik erklärt. URSACHEN für NICHTORGANISCHE HYPERSOMNIE . Primäre Hypersomnie . Belastungs- und Anpassungsstörung . Affektive Störungen . Toleranz oder Entzug von ZNS-stimulierenden Substanzen . Chronischer Gebrauch von ZNS-sedierenden Substanzen NICHTORGANISCHE SCHLAF-WACHRHYTHMUS-STÖRUNGEN 1) Schlafstörung bei Zeitzonenwechsel (Jet-lag) 2) Schlafstörung bei Schichtarbeit 3) Unregelmäßiges Schlaf-Wach-Muster ORGANISCHE SCHLAF-WACH-RHYTHMUSSTÖRUNGEN •Verzögertes Schlafphasensyndrom •Vorverlagertes Schlafphasensyndrom: häufig bei älteren Menschen • Ursache: ? Degeneration der Nervenzellen des zirkadianen Schrittmacherzentrums • Abweichung vom 24-Stunden Rhythmus Aktigraphie: Schnarchen und schlafbezogene Atmungsstörungen Österreichische Gesellschaft für Schlafmedizin und Schlafforschung (ÖGSM) (Gesamtstichprobe: 1000) Schnarchen (%) Atempausen (%) Männer (n: 471) 36.5 10.2 < 30 Jahre 16.3 7.8 31-50 Jahre 35.4 7.3 > 50 Jahre 53.7 15.2 Frauen (n: 529) 18.9 6.8 < 30 Jahre 6.3 3.4 31-50 Jahre 14.0 3.8 > 50 Jahre 33.8 12.1 • PRIMÄRES SCHNARCHEN: Laute Atemgeräusche der oberen Atemwege im Schlaf ohne Apnoe- und Hypoventilationsphänomene (SI ) •OBSTRUKTIVES SCHNARCHEN/ OBSTRUKTIVE HYPOPNOE: Inkomplette pharyngeale Obstruktion (SI , EI ) • SCHLAFAPNOE-SYNDROM: OBSTRUKTIV: wiederholte Episoden der Obstruktion der oberen Atemwege, die mit einem Absinken des O2-Gehalts im Blut einhergehen (SI , AI , AHI , EI ) ZENTRAL: zentral gesteuerter Stillstand oder Nachlassen der Ventilation im Schlaf, der mit O2-Entsättigungen verbunden ist (SI , AI , AHI , EI ) Folgen der nächtlichen Sauerstoffentsättigungen Tagesmüdigkeit und Tagesschläfrigkeit: Abnahme der Leistungsfähigkeit, Probleme am Arbeitsplatz gesteigerte Anzahl von Verkehrsunfällen Das Risiko für Verkehrsunfälle ist bei Patienten mit OSAS 3-7x höher als bei Patienten ohne Apnoe! Weitere Folgen: Arterielle Hypertonie, koronare Herzkrankheit, Herzrhythmusstörungen, Herzinsuffizienz Schlaganfälle, Multiinfarktdemenz SCHLAFAPNOE Vor Behandlung 400mg Theophyllin nCPAP (Maske) Normalisierung aller respiratorischen Variablen verbessert die Schlafarchitektur, verbessert Wohlbefinden und die Leistungsfähigkeit Mortalitätsrate innerhalb eines Jahrzehnts um 35% höher ohne CPAP Problem: Akzeptanz (NW: Druckstellen, Konjunktivitis, Austrocknung NNH) NARKOLEPSIE und KATAPLEXIE 2,9% unserer Ambulanzpatienten 0,05 – 0,1% allg. Prävalenz Defekt im Hypocretin-System des lateralen Hypothalamus Kardinalsymptome der Narkolepsie: 1) Erhöhte Tagesschläfrigkeit mit imperativem Schlafdrang 2) Kataplexie (plötzlicher Verlust des Muskeltonus) 3) Hypnagoge Halluzinationen 4) Schlafparalyse 5) gestörte Nachtschlaf Einschlafzeit < 5 Minuten verfrühte REM-Phasen (SOREM) häufige Schlafstadien-Wechsel Diagnostik: Anamnese Hypersomnie-Fragebögen Epworth Sleepiness Scale & Stanford Schläfrigkeitsskala zur subjektiven Beurteilung der Schläfrigkeit Multipler Schlaflatenztest Multipler Wachbleibetest Objektive Beurteilung Polysomnographie HLA-Typisierung: HLA-DR2 und HLA-DQ1 (nach neuerer Nomenklatur HLA-DR15 und HLA–DQB6) Hypocretin im Liquor Behandlung der Narkolepsie Psychostimulantien: Methylphenidate, d-Amphetamin, Modafinil Kataplexie-Behandlung: Antidepressiva (Clomipramin, Fluoxetin, Venlafaxin) Schlafhygienische Maßnahmen (gezielte Naps) Selbsthilfegruppen Konklusion Aus der Vielfalt der Schlafstörungen, die zu Tagesschläfrigkeit führen, ergibt sich eine Vielfalt von Behandlungsmöglichkeiten basierend auf subjektiven und objektiven Messmethoden (Schloss-Schlüssel-Prinzip)