7 Demenz – Neues aus der Forschung
Werbung

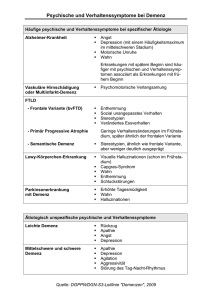
I Grundlagen 7 Demenz – Neues aus der Forschung 7 Demenz – Neues aus der Forschung H. FÖRSTL, W. HOFMANN Trotz sehr intensiver Forschung gibt es seit Jahren keine ganz grundlegend neuen Erkenntnisse über die Entstehung und Behandlung der Demenz. Der letzte „Hoffnungsschimmer“ vor einigen Jahren, der von den Impfversuchen gegen das körpereigene beta-Amyloid ausging, hat sich zerschlagen. Die Immunisierung musste wegen Nebenwirkungen abgebrochen werden. Die Relation zwischen Wirkungen und Nebenwirkungen ist derzeit überhaupt nicht abzuschätzen. Trotz prinzipieller Risiken könnte in einigen Jahren mit der Impfung allerdings ein prophylaktischer Ansatz (vielleicht sogar ein therapeutischer) zur Verfügung stehen. keine ganz grundlegend neuen Erkenntnisse In der pharmakologischen Therapie ist in den nächsten Jahren eher nichts zu erwarten, was den Patienten mit manifester AlzheimerDemenz deutlich besser helfen würde als die bereits zur Verfügung stehenden Mittel. 7.1 Konzept der leichten kognitiven Beeinträchtigung Als Früherkennungs- und -behandlungsprinzip steht gegenwärtig das Konzept der leichten kognitiven Beeinträchtigung (MCI: mild cognitive impairment) hoch im Kurs. Etwa 300.000 Personen erkranken im deutschsprachigen Raum pro Jahr neu an einer Demenz. Die meisten dieser Personen durchlaufen vorher das Stadium einer leichten kognitiven Beeinträchtigung. Konzept der leichten kognitiven Beeinträchtigung 15 bis 20 % der Patienten mit leichter kognitiver Störung entwickeln im Folgejahr tatsächlich eine manifeste Demenz, 80 bis 85 % nicht, bzw. noch nicht. Patienten mit einer leichten kognitiven Beeinträchtigung sind sehr häufig und sie weisen sehr häufig gleichzeitig beeinflussbare Risikofaktoren auf, die es gilt „auszuschalten“: das sind Bluthochdruck, depressive Störungen, Diabetes, Fettstoffwechselstörung, Fehlernährung, körperliche Inaktivität sowie Schlaganfallrisiko. Diese Konstellation wird als „MCI plus“ bezeichnet. Viele dieser relevanten Grund- und Begleiterkrankungen müssen ohnehin sorgfältig behandelt werden. Die Therapie kann auch die Manifestation kognitiver Defizite hinausschieben oder Hilfsbedürftigkeit ganz verhindern. Gelegentlich entwickelt sich bei gut informierten Älteren eine Alzheimer-Angst. Das Konzept der leichten kognitiven Beein- Umgang mit Demenz 09 03 09 MCI gegen AlzheimerAngst? 1 I Grundlagen 7 Demenz – Neues aus der Forschung trächtigung – „Plus“ (MCI – plus) eröffnet hier die Chance, eine berechtigte Sorge durch eine konsequente Diagnostik und Therapie der behandelbaren Ko-Morbidität getragene Strategie konstruktiv in eine Handlungsalternative umzuwandeln und Risikofaktoren für eine leichte kognitive Beeinträchtigung und für Demenzen sind deckungsgleich Die epidemiologisch identifizierbaren Risikofaktoren für die Entstehung einer leichten kognitiven Beeinträchtigung (MCI: mild cognitive impairment) sind weitgehend deckungsgleich mit den Risikofaktoren für Demenzen. Dies sind neben den oben genannten vor allem höheres Alter, die wichtigen vaskulären Faktoren wie Hypertonie, Fettstoffwechselstörungen, Diabetes, aber nicht nur drohende, sondern schon stattgehabte Hirninfarkte und auch die noch subklinischen vaskulären Erkrankungen. Das Risiko ist ferner assoziiert mit dem Apolipoprotein-E-4-Polymorphismus und depressiven Störungen. Konsistente Risikounterschiede zwischen Frauen und Männern wurden nicht berichtet. Ein höherer Bildungsgrad wirkt protektiv. 7.2 Änderungen im Verständnis der Demenzen Hinweise aus molekularen Grundbausteinen auf beginnenden Alzheimer 2 Änderungen im Verständnis der Demenzen Dennoch kommt es zu einem kleineren Paradigmawechsel im Verständnis der Demenzen. Neuerdings kristallisiert sich immer mehr heraus, dass 1. demente Patienten im höheren Lebensalter vorwiegend unter gemischten Formen der Demenzen leiden, wobei 2. die neuropathologischen Alzheimer-Veränderungen meist führend und hauptverantwortlich für die kognitiven Defizite sind. 3. Antidementiva führen zu einer symptomatischen Besserung im Sinne einer Parallelverschiebung des natürlichen Krankheitsverlaufs. Aufgrund des individuell sehr variablen Verlaufs sind ihre positiven Wirkungen am einzelnen Patienten nicht so zuverlässig zu beurteilen, wie vor einigen Jahren noch angenommen wurde. In neuropathologischen Studien wurden aus methodischen Gründen in erster Linie Alzheimer-Plaques und Neurofibrillen als Korrelate leichter kognitiver Störungen nachgewiesen. Die Konzentrationen der molekularen Grundbausteine von Plaques und Neurofibrillen sind im Liquor von Patienten mit beginnender Alzheimer-Demenz verändert. Und diese typischen Veränderungen sind auch bei jenen Patienten mit einer leichten kognitiven Beeinträchtigung nachzuweisen, die eine rasche Progression zeigen. Umgang mit Demenz 09 03 09 © Behr's Verlag, Hamburg kognitive und emotionale Reserven aufzubauen. I Grundlagen 7 Demenz – Neues aus der Forschung Typische Befunde bei der Alzheimer-Demenz sind eine deutliche Abnahme von beta-Amyloid und eine Zunahme von Tau-Protein im Liquor. In einer Einjahresverlaufsuntersuchung wiesen jene Patienten, die eine Alzheimer-Demenz bekamen, die höchsten Gesamt-TauKonzentrationen im Liquor auf. Auch die Werte von Patienten ohne Progression lagen noch weit über den Werten der Kontrollpersonen. Dieser Befund kann auch bei Patienten mit noch stabiler, leichter kognitiver Beeinträchtigung als Hinweis auf ein längerfristig wirksames Risiko und eine erst im späteren Krankheitsverlauf auftretende Alzheimer-Demenz aufgefasst werden. 7.3 längerfristiges Risiko und frühzeitige Beeinflussung Übergang von der leichten kognitiven Beeinträchtigung zur Demenz: Therapieoptionen Multimorbidität und Polypharmazie – unter anderem mit anticholinerg wirksamen Substanzen, die bei älteren Patienten mit leichter kognitiver Beeinträchtigung häufig unbeabsichtigt zum Einsatz kommen – bieten Gelegenheit zu einer Therapieoptimierung. Auch eine suffiziente Behandlung körperlicher Grunderkrankungen verbessert die kognitive Situation häufig frappierend gut. Die vorliegenden Studienergebnisse zu symptomatisch wirksamen Antidementiva erlauben keine generelle Empfehlung dieser Substanzen bei leichter kognitiver Beeinträchtigung. Dennoch ist zu diskutieren, ob angesichts der starken neurobiologischen Indizien für die zugrunde liegende ausgeprägte Hirnveränderung im Einzelfall von einer symptomatischen antidementiven Behandlung profitiert werden kann. Die leichte kognitive Beeinträchtigung ist eine klinisch, ätiologisch und prognostisch heterogene Grauzone zwischen dem gesunden Altern und Demenz. Es besteht ein stark erhöhtes Risiko der Progression zur Demenz. Allerdings gibt es auch reversible und stabile Verläufe. Patienten sollten darüber informiert und in halbjährlichen bis jährlichen Abständen untersucht werden. Zusätzlich sind die prognostisch ungünstigen Merkmale (leichte kognitive Beeinträchtigung – Plus; MCI plus) bekannt: hohes Lebensalter, rasche Progredienz, Zahl der betroffenen kognitiven Bereiche, neu aufgetretene Schwierigkeiten in der Alltagsbewältigung, zusätzliche Psychopathologie, Angst und Depression, zusätzliche Neurologie, extrapyramidal-motorische Störung im Sinne eines Parkinson-Syndroms, cerebrale Ischämie, vaskuläre Risikofaktoren, erhöhtes Tau-Protein und erniedrigtes betaAmyloid, Apolipoprotein-E-4-Polymorhismus u. a. Ein bloßes Abwarten, bis die Zeit zur Differenzialdiagnose zwischen einer reversiblen oder stabilen leichten kognitiven Beeinträchtigung Umgang mit Demenz 09 03 09 Grauzone zwischen gesundem Altern und Demenz Risiko zum Übergang in eine Demenz enger Zusammenhang von Angst und Depression mit Demenz Abwarten ist nicht gerechtfertigt 3 I Grundlagen 7 Demenz – Neues aus der Forschung Information und Prävention Zusammenhang zwischen Depression und Demenz bzw. einer bereits beginnenden Alzheimer-Demenz verstreicht, ist nicht aufrecht zu erhalten. Allerdings werfen die Verfügbarkeit von treffsicheren Indikatoren sowie das Fehlen einer sekundären Prävention ethische Fragen auf. Einerseits kommt es darauf an, Patienten zu informieren, andererseits besteht auch ein Recht auf Nichtwissen. Die Rate der Konversion von der leichten kognitiven Beeinträchtigung zu einer Demenz wird vor allem durch depressive Störungen und vaskuläre Risikofaktoren erhöht. Diese Feststellung ist insofern von großer Wichtigkeit, weil beides, eine Depression und ein hoher Blutdruck gut behandelbar sind – ganz im Gegensatz zur Demenz. Auch länger zurückliegende depressive Erkrankungen können das Risiko der Entwicklung kognitiver Defizite im Alter deutlich erhöhen. Zusammenhang zwischen Bluthochdruck und Demenz Der Zusammenhang zwischen hohem Blutdruck im mittleren Lebensalter und Demenz im höheren Lebensalter wurde in den letzen Jahren in vielen Studien bestätigt. Treffen bluthochdruckbedingte cerebrovaskuläre Läsionen auf alzheimertypische Hirnveränderungen bei noch gesunden Patienten, kann eine Demenzentwicklung daraus resultieren. Dies ist wichtig für die hierauf gezielte Behandlungsstrategie. Vom methodischen Ansatz her war allerdings in keiner dieser Studien die kognitive Leistungsfähigkeit primäre Zielgröße. Schlaganfall und Demenz Bekannter Maßen führen stattgehabter Schlaganfall und SchlaganfallRezidiv zu einem stärkeren kognitiven Abbau als bei Patienten ohne diese vaskulären Vorerkrankungen. Die Sekundärprävention einschließlich der Antikoagulation bei gleichzeitig bestehendem Vorhofflimmern rücken hier – wie die Hypertoniebehandlung – in den Vordergrund der wirksamen (sekundär-) prophylaktischen Optionen. Patienten mit hohem kognitiven Ausgangsniveau erfüllen mit einem deutlichen Leistungsabfall auch dann Merkmale einer Demenz, wenn sie in den standardisierten Screening-Verfahren noch hohe Punktzahlen erreichen. sehr heterogene Spontanverläufe 4 Bei einzelnen Patienten oder kleinen Patientengruppen können Wirksamkeit oder Unwirksamkeit der Antidementiva-Behandlung aufgrund der heterogenen Spontanverläufe nicht bestimmt werden. Die Unterscheidung von Respondern und Non-Respondern ist in Praxis und Klinik an kleineren Patientenstichproben oder Einzelpersonen ebenso unsinnig wie der Versuch, den Behandlungserfolg oder Misserfolg Umgang mit Demenz 09 03 09 © Behr's Verlag, Hamburg Angst und Depression sind verbreitete Symptome unterschiedlicher Grunderkrankungen im Alter und spielen auch bei der Diagnostik und vor allem Differenzialdiagnostik und Therapie der leichten kognitiven Beeinträchtigung eine wichtige Rolle. Abhängig vom Ausmaß und vom Schweregrad der depressiven Störung steigert eben diese depressive Störung selbst das Risiko, innerhalb der nächsten Jahre eine leichte kognitive Beeinträchtigung zu entwickeln. I Grundlagen 7 Demenz – Neues aus der Forschung durch eine neuropsychologische dokumentieren. Abb. 7.3-1 Wiederholungsmessung zu Parallelverschiebung mit schwer vorhersagbarem Spontanverlauf In Abbildung 7.3-1 ist die Größe der natürlichen, individuellen, kurzfristigen Leistungsschwankung im Vergleich zum erwarteten symptomatischen Behandlungserfolg, wie er in methodisch sauberen Studien nachzuweisen ist, dargestellt. Die Wirksamkeit ist von dem schwer vorhersehbaren und sehr wechselhaften Spontanverlauf neurodegenerativer Demenzen nicht zu differenzieren. Dies gilt sowohl für günstige Entwicklungen mit „gefühlter Wirksamkeit“ als auch für ungünstige Verläufe. Ein Umsetzen zwischen verschiedenen Antidementiva führt nicht selten zu einer pharmakologisch kaum erklärbaren erneuten Verbesserung. Absetzversuche werden dagegen oft von einer deutlichen Verschlechterung begleitet. Wirksamkeit von Medikamenten schwer vorhersehbar Zusammenfassend besteht an der moderaten Wirksamkeit der Acetylcholinesterasehemmer und von Memantin kein Zweifel. Mit diesen Substanzen ist im statistischen Mittel insgesamt eine Parallelverschiebung der Symptome um 8–12 Monate zu erzielen. Zugrunde liegende Progredienz der Demenz darf nicht mit einer Unwirksamkeit der Medikamente verwechselt werden. Eine Schärfung der Begriffe aus der einstmals diffusen Welt der „hirnorganischen Psychosyndrome“, die Anforderungen moderner Zulassungsverfahren für Arzneimittel, mehr Wissen über unerwünschte Arzneimittelwirkungen und wirtschaftliche Zwänge haben das „hirnsklerotisch-vaskuläre“ Krankheitskonzept geändert. Heute werden vorwiegend neurodegenerative Forschungsansätze verfolgt und Interventionen auf deren Ebene favorisiert. Umgang mit Demenz 09 03 09 neurodegenerative Forschungsansätze weisen auf Mischformen hin 5 I Grundlagen 7 Demenz – Neues aus der Forschung In Wirklichkeit handelt es sich bei den meisten Demenzen im Senium um Mischformen, bei denen nahezu immer auch eine AlzheimerVeränderung vorhanden ist und sogar meist im Vordergrund steht. Abb. 7.3-2 Die Grenzen der vermeintlich scharf definierten Demenzen lösen sich mit fortschreitender Erkenntnis auf Kernspintomographisch sind bei der Mehrheit der Patienten gleichzeitig vaskuläre Hirnveränderungen nachzuweisen. Die Grenzen der vermeintlich scharf definierten Demenzen lösen sich mit fortschreitender Erkenntnis auf (siehe Abb. 7.3-2). Dies gilt sowohl für die Definition von „Alzheimer“ – der bei fast 100 % der Demenzen im Senium immer mit zugrunde liegt, aber nur bei 25 % in reiner Form vorhanden ist – als auch für die arbiträr definierten Demenzstadien. dennoch: Antidementiva sind signifikant wirksam künftig mögliche Renaissance der „alten“ Antidementiva? Derzeit gültige Vorstellungen über die Wirkungsweise der Cholinesterasehemmer und von Memantin wurden in umfangreichen Grundlagenforschungen und wissenschaftlichen Untersuchungen entwickelt. Praktisch entscheidend war jedoch der eindeutige Nachweis einer signifikanten klinischen Wirkung nach Vorgaben der USamerikanischen Food and Drug-Administration (FDA) und der European Agency for the Evaluation of medical products (EMEA). „Altmodische“, konventionelle Neurotropika oder auch Nootropika von Pirazetam bis Gingko biloba, die in früheren Jahrzehnten sehr häufig zum Einsatz kamen, sind allerdings weit weniger gut untersucht als die genannten zugelassenen Antidementiva. Dieses Desinteresse hat nicht allein wissenschaftliche, sondern vor allem wirtschaftliche Gründe und es ist nicht auszuschließen, dass sich mit modernen Methoden auch bei diesen Substanzen klinisch relevante Wirkungen nachweisen ließen. Gleiches gilt für aktuell vorgestellte, neuere Substanzen (Methylenblau, Dimebon u. a.). 6 Umgang mit Demenz 09 03 09 © Behr's Verlag, Hamburg in Wirklichkeit: alle Demenzen sind Mischformen mit führender Alzheimerpathologie I Grundlagen 7 Demenz – Neues aus der Forschung 7.4 Fazit für die Praxis Eine leichte kognitive Beeinträchtigung ist eine klinisch, ätiologisch und prognostisch heterogene Grauzone zwischen dem gesunden Altern und Demenz. Personen mit einer leichten kognitiven Beeinträchtigung haben ein stark erhöhtes Risiko für die Progression zu einer Demenz. So wie es auf der einen Seite reversible und stabile Verläufe gibt, weisen andere Personen zusätzliche Risikofaktoren auf („Plus“). Es ist anzunehmen, dass diese günstig zu beeinflussen sind und den Verlauf einer leichten kognitiven Beeinträchtigung modifizieren. Risiko: Übergang von leichter kognitiver Beeinträchtigung zur Demenz Bei fortschreitender Demenz ist der natürliche Symptomverlauf nicht zuverlässig vorhersehbar. Die Wirkung von Antidementiva kann am einzelnen Patienten daher ebenfalls nicht zuverlässig eingeschätzt werden. Symptomverschlechterung ist kein Nachweis der pharmakologischen Unwirksamkeit – Stillstand wäre schon ein großer Erfolg. Umgang mit Demenz 09 03 09 7 I Grundlagen 7 Demenz – Neues aus der Forschung Literatur DURON E, HANON O.: Hypertension, cognitive decline and dementia. Arch Cardiovasc Dis 2008; 101: 181–189 FÖRSTL H. et al.: MCI-plus: leichte kognitive Beeinträchtigung mit rascher Progredienz. Dtsch Med Wochenschr 2009; 13: 39–44 FÖRSTL H. et al.: Leichte kognitive Beeinträchtigung mit Vorzeichen rascher Verschlechterung. Dtsch Med Wochenschr 2008; 133: 431– 436 FÖRSTL H.: Antidementiva – wem nützen sie wirklich? Internist 2008; 49: 353–359 PETERS R. et al.: Incident dementia and blood pessure lowering in the Hypertension in der Very Elderly Trial cognitive function assessment (HYVET-COG): a double-blind, placebo controlled trial. Lancet Neurol 2008; 7: 664–665 Der Beitrag basiert auf einem Vortrag anlässlich der Jahresveranstaltung der Akademie der Ärztekammer Schleswig-Holstein am 6.9.2008 in Bad Segeberg und wurde in ähnlicher Form in der Zeitschrift „Die Medizinische Welt“, Schattauer Verlag, Stuttgart und New York, 1/2 2009 veröffentlicht. 8 Umgang mit Demenz 09 03 09 © Behr's Verlag, Hamburg HACHINSKI V.: Shift in Thinking about Dementia. JAMA 2008; 300: 2172 – 2173.