500 CD4-Zellen
Werbung

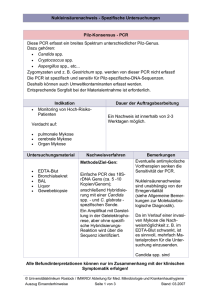
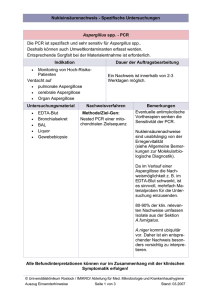
Ursachen des Fiebers • Exogene Pyrogene (~ 25 %): Mikroorganismen (Viren, Bakterien, Pilze, Parasiten) Mikrobielle Produkte (LPS, Peptidoglycan, Pilzantigene, Exotoxine) • Endogene Pyrogene Wirtsprodukte (Antigen-Antikörper-Komplexe, Komplementfaktoren) Zytokine (IL1, TNFα, Interferone, IL6, Prostaglandine) • • • • • • Malignome (~ 10-15 %) Nichtinfektiöse Vaskulitiden und Kollagenosen Rheumatologische Erkrankungen Granulomatosen und Autoimmunerkrankungen Endokrine und metabolische Störungen Primär neurologische Erkrankungen • Medikamente • Andere Ursachen (~ 20-30 %) (~ 40 %) Infektionen bei erworbener Abwehrschwäche Neutropenie (< 500/mm3 oder Funktionsstörung) • • • • KM-Transplantation akute Leukämie Zytostatikatherapie Azidose • Verbrennung Staphylococcus aureus Staphylococcus epidermidis Streptokokken Pneumokokken Pseudomonas aeruginosa Enterobakterien Candida spp. Aspergillus spp. ≤ 5 Tage → geringes Risiko Neutropeniedauer 6-9 Tage → Standardrisiko ≥ 10 Tage → hohes Risiko Infektionen bei erworbener Abwehrschwäche: T-Zell-Defekt • Transplantation (Organe oder KM) • lymphatische Leukämie • Morb. Hodgkin • Zytostatikatherapie • Kortisontherapie • HIV-Infektion • Urämie Salmonella spp. Mycobacterium tuberculosis Listeria monozytogenes Legionella pneumophila MOTT Nocardia spp. Cryptococcus neoformans Toxoplasma gondii Pneumocystis jiroveci CMV, EBV, VZV, HSV-1, -2, -6, -8 Adenoviren Papovaviren (JC-, BK-Virus) Infektionen bei erworbener Abwehrschwäche Antikörpermangel (quantitativ oder funktionell) • • • • • multiples Myelom lymphatische Leukämie myeloische Leukämie Hypogammaglubulinämie HIV-Infektion Pneumokokken Haemophilus influenzae Enteroviren Salmonella spp. Mycobacterium tuberculosis Listeria monozytogenes Legionella pneumophila MOTT Nocardia spp. Candida spp. Cryptococcus neoformans Toxoplasma gondii Pneumocystis jiroveci CMV, EBV, VZV, HSV-1, -2, -6, -8 Adenoviren Papovaviren (JC-, BK-Virus) Infektion nach Splenektomie • Schwere Infektion oder Sepsis mit: - Pneumokokken (OPSI*-Syndrom) - Haemophilus influenzae - Neisseria meningitidis • Malaria • Schwere Verläufe von Infektionen nach Bißverletzung (Capnocytophaga canimorsus) * overwhelming post splenectomia infection Infektionen bei HIV-Infektion • > 500 CD4-Zellen: recurrierende Candidiasis • 200 – 500 CD4-Zellen: Lungentuberkulose, Zoster, EBV-Infektion, HHV8-Infektion, Candidiasis • < 200 CD4-Zellen: Pneumozystose, Candidiasis, mukokutaner Herpes, Miliartuberkulose, Kryptposporidiose, Mikrosporidiose • < 100 CD4-Zellen: Zerebrale Toxoplasmose, Lymphome, Kryptokokkose, primäre ZNS-Lymphome, Leukenzephalopathie • < 50 CD4-Zellen: CMV-Retinitis, disseminierte M. avium/intracellulare-Infektionen Mikrobiologische Diagnostik • Initial: Blutkultur, Identifikation, AB-Resistenz • nach Bedarf: Urinkultur Stuhlkultur, Toxin-Nachweis, Virus-Nachweis Haut-, Schleimhautabstriche Liquorzytologie, -Kultur Kultur aus Gewebepunktaten BAL: Aufarbeitung bakteriologisch, virologisch, mykologisch (immer quantitativ!) Venen-Katheterspitzen • Antigennachweise: • PCR ? Candida, Aspergillus, Cryptococcus aus Serum Legionella, Pneumokokken aus Urin pp65 aus EDTA-Blut Blutkultur - Hauptfehler Kontamination: - Entnahme aus einem Venenkatheter (Kontaminationsrate > 9%!) - unsterile Handschuhe - kein Mundschutz - unzureichende Desinfektion (Haut, Flaschenstopfen) Falsch negatives Ergebnis - laufende Antibiotika-Therapie - lange Zwischenlagerung (auch bei 37°C) - kalte Flasche (Entnahme und Transport) Bakteriologische Diagnostik • Staphylococcus aureus Staphylococcus epidermidis • Streptokokken Pneumokokken • Haemophilus influenzae • Enterobakterien Salmonella spp. • Pseudomonas aeruginosa • Legionella pneumophila • Listeria monozytogenes • Mycobacterium tuberculosis • MOTT • Nocardia spp. • Kultur aus Abstrichen, • • • • Punktaten, Geweben, BK Biochemische Typisierung Serotypisierung Genotypisierung Resistenzbestimmung Antigennachweise aus Urin (Pneumokokken, Legionellen) Nachweis nicht kultivierbarer Bakterien 16(23)S r-RNA-Gen-PCR, spez. PCR Klonale Zuordnungen Pulsfeld-Gelelektrophorese SPA-Typisierung Inadäquate Antibiotikatherapie ist ein Risikofaktor für die Krankenhausletalität Krankenhausletalität (%) 60 p <0.001 p <0.001 50 40 30 20 10 0 alle Ursachen Sepsis Inadäquate Antibiotikatherapie, n=169 Adäquate Antibiotikatherapie, n=486 Kollef MH et al. Chest; 1999 115:462-474 Pilzdiagnostik • • • • Candida spp. Aspergillus spp. Cryptococcus neoformans Pneumocystis jiroveci • Mikroskopie • Erregeranzucht und Typisierung •Antigen-Nachweis Candida (nicht alle Spezies) Aspergillus Cryptococcus • PCR (Serum/Plasma/Liquor) •Serologie CMV-Pneumonie CMV-Nephritis CMV-Hepatitis CMV-Enterocolitis CMV-Retinitis CMV-Enzephalitis CMV: Diagnostik Virus-Nachweis Antigenämie (pp65)*kommerziell DNA-Hybridisierung* Antikörper-Nachweis PCR aus Leukozyten* PCR aus Plasma*(Viruslast) kommerziell RT-PCR (mRNA/pp67)*kommerziell Virus-Anzucht (shell vial) Resistenztestung phänotypisch genotypisch KBR (obsolet) Neutralisationsteste ELISA, IFT, Blot IgG IgM IgA Avidität AK gegen spezielle AG CMV-spezifische T-Lymphozyten * Nur quantitative Aussagen sind verwertbar! EBV- Diagnostik B-Zell-Lymphome Haarleukoplakie EBV-assoziierte Tumoren EBV-Hepatitis • Serologie: Immunoblot mit Detektion von AK gegen verschiedene EBV-spezifische Antigene • Hybridisierung von EBV-RNA in Lymphomen • EBV-PCR VZV Diagnostik besonders bei GvHD: • Generalisierte Primärinfektion • Enzephalitis • Pneumonie • Schwerere Zoster • Virus-Anzucht • direkte IF • VZV-PCR • Serologie HSV-1, -2, -6, -8 - Diagnostik schwere lokale Exazerbationen Enzephalitis Retinitis Pneumonie Hepatitis Virus-Anzucht direkte IF HSV-PCR Serologie: ELISA, Blot Virologische Diagnostik • Adenoviren • Polyomaviren (JC-, BK-Virus) • Parvovirus B19 Pneumonie KCE Zystitis Virus-Anzucht Virus-PCR, Typisierung Antigen-EIA Serologie ? Pneumonie Nephritis Virus-PCR Anämie Aplastische Krise Arthritis Virus-PCR Serologie: ELISA