NSCLC: Diagnostik
Werbung

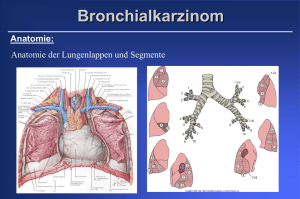
NSCLC: Diagnostik PD Dr. med. F. Griesinger Abtl. Hämatologie und Onkologie Universität Göttingen Bronchialkarzinom Inzidenz: weltweit Jährliche Alters-bezogene Inzidenz des Bronchial-Karzinoms/100.000 Einw. 140 120 100 80 Männer Frauen 60 40 20 0 NZ D-Saar USA F Indien Parker DM et al., Cancer Incidence in 5 Continents, Vol 6, 1992, Lyon Bronchialkarzinom Todesfälle: Deutschland im Vergleich zu anderen Tumoren Epidemiologie des Br.-Ca 70000 60000 50000 40000 Inzidenz 30000 20000 10000 0 1995 2005 2015 Brenner,H. et al. Gesundheitswesen 54:648 (1993) Todesfälle 1995 in Deutschland Maligne Erkrankungen Respirationstrakt Magen Lymphome/Leukämien Urintrakt Pankreas Leber/Gallenblase Kolonkarzinom 37,147 21,292 15,389 15,168 11,149 9,842 8,842 Mammakarzinom Ovarialkarzinom Uteruskarzinom Serie 1 18,807 8,258 5,147 Prostatakarzinom 11,868 0 10 20 30 40 50 Quelle: Statistisches Bundesamt Bronchialkarzinom Risikofaktoren Relatives Risiko, an einem Bronchialkarzinom zu sterben Korrelation mit Zigarettenkonsum und Asbestexposition 60 50 40 Serie 1 30 20 10 0 N-R R 1-9Z 10-19Z. 20-39Z. >40Z. Asbest/NR A+R American Cancer Society und Hammond et al., 1996 Sequentielle Karzinogenese bösartiger Lungentumoren K-ras-Mutation 5q-LOH 17p-LOH, P53-Akkumulation, p53-Mutation Verlust der FHIT- Immunmarkierung 8p21-23-LOH MYC-Überexpression Telomerase-Dysregulation 9p21-LOH (p16 INK4A) Mikrosatelliten-Alterationen 3p-LOH/fortschreitende Deletionen 3p-LOH/kleine telomerische Deletionen frühe intermediäre späte Phase der Karzinogenese regelrechtes Epithel Hyperplasie Metaplasie Dysplasie CIS Invasives Karzinom kj Vortrag 2001 Häufigkeit von Symptomen bei Bronchialkarzinom Trommelschlegelfinger/ Uhrglasnägel Obere Einflußstauung Bronchialkarzinom Histologische Subtypen • Nicht-Kleinzelliges Bronchialkarzinom • Adenokarzinom • Plattenepithelkarzinom • Großzellig-Anaplastisches Karzinom • Kleinzelliges Bronchialkarzinom Histologie: Verteilung Plattenepithel-Ca. 33,4% Adeno-Ca. 35,8% Kleinzelliges Ca. 20,3% Großzelliges Ca. 10,5% Travies et al., Cancer, 1995;75:191 Bronchialkarzinom Verschiebung der Inzidenz histologischer Subtypen Zunahme von Plattenepithel- und Adenokarzinomen in den USA 50 40 30 Männer Frauen 20 10 0 1969-71 1984-86 Devesa et al., Cancer Epidemiol Biomarkers Prev 1991;1:29 NSCLC-Stadieneinteilung Mountain-Klassifikation 1997 T-Stadien T1 T2 T3 T4 Tumor < 3cm, keine Pleura-Invasion Tumor > 3cm, Pleura visceralis-Invasion, > 2 cm Abstand von der Hauptkarina Tumor mit Invasion der mediastinalen Pleura, der Brustwand, des Zwerchfells, < 2 cm Abstand von der Hauptkarina Tumor mit Invasion der großen Gefäße (Aorta, A. pulmonalis, V. cava), des Mediastinums, des perikardialen Raums, Befall der Hauptkarina NSCLC-Stadieneinteilung Mountain-Klassifikation 1997 N-Stadien N0 kein Lymphknotenbefall N1 ipsilateraler hilärer Lymphknotenbefall N2 ipsilateraler mediastinaler Lymphknotenbefall N3 kontralateraler hilärer und/oder mediastinaler Lymphknotenbefall NSCLC-Stadieneinteilung Revidierte Mountain-Klassifikation 1997 UICC und TNM-Stadien UICC IA IB IIA IIB IIIA IIIB IV T 1 2 1 2 3 3 1-3 4 jedes jedes N 0 0 1 1 0 1 2 jedes 3 jedes M 0 0 0 0 0 0 0 0 0 1 Mountain, Chest 1997 Verteilung von Stadien beim NSCLC n = 5230 Patienten c IB c IIA c IIB c IA c IIIA c IIIB Mountain, Chest 1997 c IV NSCLC-Prognose nach TNM-Stadien Stadium Standard- 5 J-ÜL 5-J-ÜL Therapie cTNM pTNM IA Op. 61% 67% IB Op. 38% 57% IIA Op. 34% 55% IIB Op. 23% 39% IIIA Op./RTx 13% 24% IIIB (Op.)/RTx 3-7% - 1% - IV CTx Mountain, Chest 1997 Metastasierung bei Erstdiagnose Bronchialkarzinom: eine systemische Erkrankung: Häufigste Metastasierungsorte Organ NSCLC SCLC alle 50% 60% Leber NNR Gehirn Knochen 12% 7-32% 20% 30% 25% 10% 5% 30% Notwendige StagingUntersuchungen bei NSCLC Untersuchung Primär erkrankung Röntgen Thorax Sonographie CT (s. Abb.) MRT/CT Szintigraphie (s. Abb.) X Bronchoskopie Mediastinoskopie 18FDG-PET (s. Abb.) X X X Gehirn X Metastasen Knochen Abdomen X X X X X X X CT-Thorax bei einem Pat. mit NSCLC Paraaortaler LK >2 cm, N2 Primärtumor >3 cm, mit fragl. ThoraxWandinfiltration T3 Hilärer LK >2cm N1 Skelettszintigraphie bei NSCLC: multiple ossäre Metastasen PET-Bild bei einem Patienten mit NSCLC Stadium IIB (T2N1) T2-Tumor N1-LK CT: T2 N2 PET: T2 N1 Pathologie: pT2 pN1 Zusammenfassung Diagnostik NSCLC 1. NSCLC ist eine Erkrankung mit vielen genetischen Alterationen, deren prognostische und prädikte Wertigkeit noch nicht abschließend beurteilt werden können. 2. NSCLC wird stadienadaptiert therapiert, deshalb ist ein adäquates Staging unabdingbar. 3. Die konventionellen Staginguntersuchungen werden durch die PET verbessert in der Diagnostik mediastinaler LymphKnoten und von Fernmetastasen.