leitlinie demenz - Kreisverwaltung Ahrweiler
Werbung

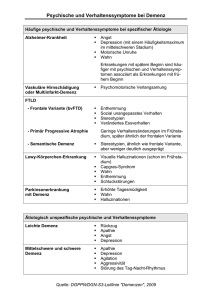
11-5070_Leitlinien_Demenz:Layout 1 28.01.2011 11:20 Uhr Seite 1 LEITLINIE DEMENZ FÜR DEN LANDKREIS AHRWEILER KREISPFLEGEKONFERENZ LANDKREIS AHRWEILER 11-5070_Leitlinien_Demenz:Layout 1 28.01.2011 11:20 Uhr Seite 2 Inhalt 1. 2. Einleitung Diagnostik des Demenzsyndroms sowie der zu Grunde liegenden Krankheitsbilder 2.1. Einführung 2.2. Demenzkriterien nach Bartels und Wallesch 2.3. Synopsis Diagnostik 2.3.1. Untersuchung 2.3.2. Zusatzuntersuchungen 2.4. Demenzformen 2.4.1. Alzheimer Demenz 2.4.2. Vaskuläre Demenz 2.4.3. Gemischte Demenz 2.4.4. Frontotemporale Demenz 2.4.5. Lewy-Körperchen-Demenz 2.4.6. Symptomatische Demenzformen 3. Körperliche Phänomene 3.1. Inkontinenz 3.2. Gangstörung und Apraxie 3.3. Schluckstörungen 4. Verhaltensweisen bei Demenzerkrankungen 5. Prophylaxe 6. Behandlung 6.1. Medikamentöse Behandlung 6.1.1. Antidementiva 6.1.2. Sonstige medikamentöse Therapie 6.1.3. Antidepressive Therapie 6.1.4. Angstsymptomatik 6.1.5. Störung des Tag-Nacht-Rhythmus 6.1.6. Wahnvorstellungen und Halluzinationen 6.1.7. Verhaltensstörungen 6.1.8. Medikamente, die bei Menschen mit Demenz mit demenziellen Erkrankungen vermieden werden sollten 6.2. Nichtmedikamentöse Behandlung/ Therapie 6.2.1. Ergotherapie 6.2.2. Physiotherapie 6.2.3. Logopädie 6.2.4. Kunsttherapie 6.2.5. Musiktherapie 2 4 7. 4 4 8. 5 5 5 6 7 7 7 7 7 8 8 8 8 8 8 9 9 10 10 10 10 10 10 10 11 11 11 12 12 12 12 12 13 LEITLINIE DEMENZ FÜR DEN LANDKREIS AHRWEILER 9. 10. 11. 12. 13. 14. Stationäre Behandlung 13 7.1. Allgemeinkrankenhaus 13 7.2. (Geronto-)Psychiatrie 14 Ernährung 14 8.1. Essen und Trinken 14 8.2. Dehydratation und Malnuration 15 8.3. PEG 15 Kommunikation 15 Umgang mit Krisen in der häuslichen Umgebung 16 Fahreignung 17 Vorsorgende Maßnahmen 17 12.1. Vorsorgevollmacht 17 12.2. Betreuungsverfügung 18 12.3. Patientenverfügung 18 12.4. Aufbewahrung der jeweiligen Vorsorgemöglichkeit 18 Einrichtung einer gesetzlichen Betreuung 19 13.1. Voraussetzungen 19 13.2. Verfahren 19 13.3. Unterstützung ehrenamtlicher BetreuerInnen 20 Psychosoziale Beratung und Begleitung 20 14.1. Beratung des früh erkrankten Menschen 20 14.2. Beratung der Angehörigen 21 14.3. Begleitung und Betreuung demenzkranker Menschen 22 14.3.1. Tages- und Nachtpflege 22 14.3.2. (Niedrigschwellige) Betreuungsangebote 22 14.3.3. Gruppenangebote 22 14.3.4. Kurzzeitpflege 23 14.3.5. Ferien 23 14.3.6. Vollstationäre Pflege 23 14.3.7. Ambulant betreute Wohngemeinschaften 24 14.4. Informations- und Schulungsangebote für Angehörige und Ehrenamtliche 25 Verfasser und Verfasserinnen 26 Quellen und Literatur 26 Links 27 Abkürzungen 27 11-5070_Leitlinien_Demenz:Layout 1 28.01.2011 11:20 Uhr Seite 3 Vorwort Verehrte Leserinnen und Leser, die Behandlung und Pflege älterer Patienten, die häufig multimorbide, chronisch krank und teilweise oder ganz pflegebedürftig sind, wird immer bedeutender. Dies stellt eine neue Herausforderung dar – für jeden Einzelnen von uns, aber auch für die ganze Gesellschaft. Dieser Herausforderung stellt sich die neue Leitlinie Demenz für den Landkreis Ahrweiler, die von der Kreispflegekonferenz erarbeitet und herausgegeben wird. Sie leistet einen wichtigen Beitrag, um lokale Angebote darzustellen und den unterschiedlichen medizinischen Fachberufen und Einrichtungen einen Leitfaden an die Hand zu geben. Ich hoffe, dass diese Leitlinie ein fester Bestandteil in Ihrem täglichen Arbeitsleben einnimmt und bedanke mich bei allen Verfasserinnen und Verfassern aus den verschiedensten Institutionen im Kreis Ahrweiler, die an der Leitlinie mitgearbeitet haben. Bad Neuenahr-Ahrweiler, im Januar 2011 Dr. Jürgen Pföhler Landrat des Kreises Ahrweiler LEITLINIE DEMENZ FÜR DEN LANDKREIS AHRWEILER 3 11-5070_Leitlinien_Demenz:Layout 1 1. 28.01.2011 11:20 Uhr Seite 4 Einleitung Durch das Älterwerden der Menschen in unserer Gesellschaft nimmt die Zahl derjenigen zu, die an einer Demenzerkrankung leiden und betreut werden müssen. Dabei ist es gerade bei dieser Erkrankung erforderlich, dass unterschiedliche Berufe, Gruppen und Einrichtungen zusammenarbeiten. Ziel dieser Leitlinie ist es, diese Möglichkeiten unter besonderer Berücksichtigung der lokalen Verhältnisse im Landkreis Ahrweiler darzustellen und so zu helfen, dass Betroffene und Angehörige aber auch ehrenamtlich Engagierte und beruflich Tätige mit unterschiedlicher Profession schneller und leichter miteinander kommunizieren und auf die jeweils notwendige Hilfe zugreifen können. Die Leitlinie für den Landkreis Ahrweiler versucht, Informationen übersichtlich und verständlich zu vermitteln und dabei den unterschiedlichen Bedürfnissen der Adressatengruppen Rechnung zu tragen. Sie soll in erster Linie als Handreichung für Fachkräfte in der Demenzarbeit dienen. Tiefergehende Details können bei Interesse in den angegeben Quellen nachgelesen werden. Sie ist abgeglichen mit den Standards der S-3 Leitlinie „Demenzen“, die von der Deutschen Gesellschaft für Psychiatrie, Psychotherapie und Nervenheilkunde (DGPPN) & der Deutschen Gesellschaft für Neurologie (DGN) 2009 veröffentlicht wurde. 2. Diagnostik des Demenzsyndroms sowie der zu Grunde liegenden Krankheitsbilder 2.1. Einführung ICD-10-Definition: Demenz (ICD-10-Code: F00-F03) ist ein Syndrom als Folge einer meist chronischen oder fortschreitenden Krankheit des Gehirns mit Störung vieler höherer kortikaler Funktionen, einschließlich Gedächtnis, Denken, Orientierung, Auffassung, Rechnen, Lernfähigkeit, Sprache, Sprechen und Urteilsvermögen im Sinne der Fähigkeit zur Entscheidung. Das Bewusstsein ist nicht getrübt. Für die Diagnose einer Demenz müssen die Symptome nach ICD über mindestens 6 Monate bestanden haben. Die Sinne (Sinnesorgane, Wahrnehmung) funktionieren im für die Person üblichen Rahmen. Gewöhnlich begleiten Veränderungen der emotionalen Kontrolle, des Sozialverhaltens oder der Motivation die kognitiven Beeinträchtigungen; gelegentlich treten diese Syndrome auch eher auf. Sie kommen bei Alzheimer-Krankheit, Gefäßerkrankungen des Gehirns und anderen Zustandsbildern vor, die primär oder sekundär das Gehirn und die Neuronen betreffen. Demenzen werden klinisch diagnostiziert und ihre Diagnostik kann in der Regel ambulant erfolgen. Eine stationäre Aufnahme ist lediglich bei schwierigen Fällen, jüngeren Patienten/Patientinnen und unklaren neurologischen Begleitsymptomen erforderlich. Der Verdacht einer Demenz wird in der Regel vom Hausarzt/Hausärztin gestellt, welcher Befürchtungen von Patienten/Patientinnen und Beobachtungen von nahestehenden Bezugspersonen aufgreifen und ihnen nachgehen sollte, insbesondere wenn kognitive Leistungseinbußen, Gedächtnisstörungen, aber auch Verhaltens- und Wesensänderungen berichtet werden. 4 LEITLINIE DEMENZ FÜR DEN LANDKREIS AHRWEILER 11-5070_Leitlinien_Demenz:Layout 1 28.01.2011 11:20 Uhr Seite 5 Bei gegebenem Verdacht kann der Hausarzt im Vorfeld mit neuropsychologischen Screeningtests wie dem MMST beginnen und bei auffälligen Testergebnissen eine Überweisung zum Facharzt/Fachärztin (Neurologie und/oder Psychiatrie) vornehmen. Die exakte Diagnosestellung, Differentialdiagnose sowie Festlegung der medikamentösen Therapie sind fachärztliche Aufgaben. Es sei darauf hingewiesen, dass bestimmte Demenzformen (z.B. Frontotemporale Demenz), insbesondere im Frühstadium mit den Screening- Tests nicht oder nicht ausreichend erfasst werden. Die diagnostische Güte dieser Kurztests sowie die Akzeptanz bei Betroffenen können durch besonders medizinisch/psychologisch geschultes Personal sowie durch angenehme Untersuchungsräumlichkeiten erhöht werden. 2.2. Demenzkriterien nach Bartels und Wallesch K1: Abnahme kognitiver Fähigkeiten (Abnahme des Gedächtnisses, Verminderung von Urteilsfähigkeit und Denkvermögen). K2: Einschränkung in der Verrichtung des täglichen Lebens bzw. der Abnahme der alltagspraktischen Fähigkeiten. K3: Keine Bewusstseinsstörung, Wahrnehmung der Umgebung muss lange ausreichend erhalten bleiben. Bestehen gleichzeitig delirante Episoden, sollte die Diagnose einer Demenz aufgeschoben werden. K4: Verminderung von Affektkontrolle, Antrieb und Sozialverhalten manifestiert sich in mindestens einem der folgenden Merkmale: Emotionale Labilität, Reizbarkeit, Apathie, Vergröberung des Sozialverhaltens. K5: Bestehen der kognitiven Symptome seit mehr als 6 Monaten; Ausschluss anderer Ursachen. 2.3. Synopsis Diagnostik 2.3.1. Untersuchung Demenzspezifische Anamnese: Basis der Diagnostik ist die genaue Anamnese, wobei der Fremdanamnese besondere Bedeutung zukommt (neurologische, psychiatrische, internistische oder allgemeine Symptome?) Beginn der Symptomatik, Ausprägung und Dauer? Prämorbide Intelligenz? Temporäre Verwirrtheit/Delir? Vorschädigung durch Trauma, Bagatellunfall oder Alkohol? Medikamenten- und Suchtmittelanamnese, insbesondere Einnahme von Psychopharmaka und Anticholinergika. Neurologischer Befund: Fokal neurologisches Defizit? Psychiatrischer Befund: Pseudodemenz? Depression? Schizophrenie? Delir? Internistischer Befund: Relevante internistische Erkrankung. LEITLINIE DEMENZ FÜR DEN LANDKREIS AHRWEILER 5 11-5070_Leitlinien_Demenz:Layout 1 2.3.2. 28.01.2011 11:20 Uhr Seite 6 Zusatzuntersuchungen Neuropsychologische Untersuchung: Als Screeningverfahren kommen MMST, DemTect, Uhrentest und TFDT in Frage. Zur gezielteren weiterführenden Diagnostik eignet sich vor allem die CERAD-Testbatterie, welche internationaler Standard in allen Memory-Kliniken ist und mit einer sehr hohen Trennschärfe von 92 % auch eine frühe Alzheimerform von einer Normalpopulation unterscheiden kann. Um das Ausmaß der Gedächtnisstörung noch genauer fassen zu können, eignet sich der CVLT-9 für verbales Material und der Bilder Test (Demenz Test von Markowitsch) für nonverbales Material. Auch die ADAS-cog-Skala ist eine gut standardisierte umfassende Testbatterie zur ausführlichen neuropsychologischen Testung von Alzheimer-PatientInnen. Zur wichtigen Differentialdiagnose Demenz/Depression kommen die geriatrische Depressionsskala (GDS) sowie das Becks-Depressionsinventar (BDI) zum Einsatz. Bei Fragen zur Fähigkeit ein Kraftfahrzeug zu führen, muss in jedem Fall auch zusätzlich eine Testbatterie zur Aufmerksamkeitsprüfung (TAP) und/oder eine praktische Fahrverhaltensprobe veranlasst werden (siehe Punkt 11 Fahreignung). Es ist darauf hinzuweisen, dass neuropsychologische Untersuchungen für den Patienten als unangenehm empfunden werden können, da die Defizite unmittelbar spürbar werden, so dass es unter Umständen auch zu Untersuchungsabbrüchen kommen kann. Ein professioneller, sensibler Umgang sowohl in der Untersuchungssituation als auch in der Aufklärungsund Beratungssituation ist daher unverzichtbar. Labor: Obligat sind CRP/BSG, Blutbild, TSH, T3, T4, Elektrolyte, Leberwerte, Kreatinin Harnstoff, Blutzucker, Cholesterin, Vitamin-B1, B12 und Folsäure, Urinstatus. Fakultativ können im Verdachtsfalle Lues- und Borrellien-Serologie sowie die Vaskulitis-Parameter (ANA, ANCA, AMA, C3, C4) bestimmt werden. Cerebrale Bildgebung: Ein cerebrales Schädel-CT genügt für den Nachweis oder Ausschluss wichtiger symptomatischer Demenzursachen (Raumforderung, subdurales Hämatom, vaskuläre Läsion, Hydrocephalus, subkortikale arteriosklerotische Enzephalopathie) sowie die Feststellung typischer Atrophiekonstellationen. Wegen der Strahlenexposition ist jedoch die Kernspintomografie zu bevorzugen und wird aufgrund der höheren Aussagekraft generell als Methode der ersten Wahl in der Primärdiagnostik von unklaren, neu aufgetretenen kognitiven Störungen empfohlen. Fakultative Zusatzdiagnostik: • EEG: Krampfanfall? Nonkonvulsiver Status • Somatische Basisdiagnostik wie EKG, Röntgen Thorax und Sono Abdomen zum Ausschluss einer internistischen Grunderkrankung, • Doppler-/Duplexsonografie der hirnzuführenden Arterien, wenn sich aus Anamnese oder Bildgebung Hinweise auf zusätzliche vaskulär-ischämische Ereignisse oder Läsionen ergeben. 6 LEITLINIE DEMENZ FÜR DEN LANDKREIS AHRWEILER 11-5070_Leitlinien_Demenz:Layout 1 • 28.01.2011 11:20 Uhr Seite 7 Liquordiagnostik zum Nachweis von entzündlichen Veränderungen (akute und chronische Infektionen, multiple Sklerose, Vaskulitis), bei jüngeren PatientInnen und unklarer Diagnostik von Morbus Alzheimer Bestimmung von Beta-Amyloid, Tau und Phospho-Tau-Protein, Nachweis von Protein 14-3-3 bei V.a. Jakob-Kreuzfeld’sche Erkrankung. • Funktionelle Bildgebung: Perfusionsspekt zum Nachweis typischer Hypoperfusionsmuster oder Positron- Emissionstermografie zum Nachweis typischer Hypometabolismus-Muster nur bei spezifischen Fragestellungen und zu Forschungszwecken. Für den klinischen Alltag kein genereller Zusatznutzen über die Standarddiagnose-Verfahren hinaus. • Genetische Diagnostik: Bei konkretem Verdacht auf erbliche Erkrankung mit humangenetischer Beratung und schriftlichem Einverständnis. 2.4. Demenzformen 2.4.1. Alzheimer-Demenz 60 % der Demenzen Leitsymptome: Störung von Neugedächtnis und kognitiven Werkzeugleistungen (Benennen, Rechnen, Uhrenlesen, Raumorientierung) in Frühphasen häufig depressive Symptome, später eher Unruhe und wahnhafte Symptomatik bis hin zu Verkennungen und Aggressivität. 2.4.2. Vaskuläre Demenz Häufigkeit 10 – 15 % der Demenzformen. Leitsymptome: Apathie, Vigilanzminderung, Antriebsmangel, Verlangsamung, Erschöpfbarkeit, diffuse Minderung intellektueller Leistungen, Affekt- und Stimmungslabilität, Reizbarkeit, Ängstlichkeit, Depression, passive Gedächtnisleistung eher weniger betroffen. Häufige Begleiterkrankungen wie Hypertonie, Diabetes mellitus oder Schlaganfälle. Häufig Fluktuationen und nächtliche Verwirrtheit. 2.4.3. Gemischte Demenz 10 – 15 % der Demenzformen. Mischung von Alzheimer und vaskulärer Pathologie. 2.4.4. Frontotemporale Demenz 5 % der Demenzformen. Leitsymptome: Vordergründig sind fortschreitende Veränderungen in der Persönlichkeit und im Sozialverhalten, in der Sprache sowie in der Handlungsplanung, wobei Gedächtnis und Orientierung relativ lange erhalten bleiben. Frühzeitiger Verlust der Krankheitseinsicht. Im Frühstadium wird die Frontotemporale Demenz häufig mit Beziehungsstörungen verwechselt. LEITLINIE DEMENZ FÜR DEN LANDKREIS AHRWEILER 7 11-5070_Leitlinien_Demenz:Layout 1 2.4.5. 28.01.2011 11:20 Uhr Seite 8 Lewy-Körperchen-Demenz 10 – 15 % der Demenzformen. Leitsymptome: Progredienz der Demenz in Kombination mit Parkinson-Symptomen binnen eines Jahres vor oder nach dem Auftreten der Demenz, Fluktuationen von Aufmerksamkeit und Wachheit, rezidivierende Stürze, häufig Synkopen und vorübergehende Bewusstseinsstörungen, wiederholte optische Halluzinationen, hohe Neuroleptika-Empfindlichkeit. 2.4.6. Symptomatische Demenzformen Zum Beispiel: Vitamin-B12-Mangel, Schilddrüsenfunktionsstörung, Normaldruck-hydrocephalus, Hirntumor, subdurale Hämatome, medikamentös induzierte Demenzformen durch Anticholinergika. 3. Körperliche Phänomene 3.1. Inkontinenz Wenn Demenzerkrankungen fortschreiten, kommt es schließlich zu Harn- und Stuhlinkontinenz. Neben entsprechenden Pflegemitteln kann ein Toilettentraining die Situation stabilisieren. 3.2. Gangstörung und Apraxie Die Störung des Gedächtnisses ist die Symptomatik, die mit am meisten als Folge einer Demenzerkrankung allgemein bekannt ist. Wenn Demenzerkrankungen fortschreiten kommt es jedoch auch zu Störungen anderer Art. Dies wirkt sich als Unvermögen „praktisch“ sinnvoll zu handeln aus. Die Unterhose wird über den Kopf gezogen oder die Geldbörse in den Kühlschrank gelegt. Diese Störung betrifft schließlich auch die Beine so dass das Stehen und Gehen schließlich nicht mehr möglich ist. 3.3. Schluckstörungen Schluckstörungen entstehen, wenn Demenzerkrankungen fortschreiten. Sie sind bei Demenz-Patienten mit Aspirationsraten von bis zu 24% häufig. Sie werden durch zusätzliche Aspekte wie kognitive, apraktische, affektive und agnostische Störungen kompliziert. Unter Umständen kann zur Aufrechterhaltung einer adäquaten Ernährungssituation die Anlage einer Magensonde durch die Bauchdecke (PEG-Sonde) erforderlich sein. 8 LEITLINIE DEMENZ FÜR DEN LANDKREIS AHRWEILER 11-5070_Leitlinien_Demenz:Layout 1 4. 28.01.2011 11:20 Uhr Seite 9 Verhaltensweisen bei Demenzerkrankungen Bei einer Demenzerkrankung können die nachfolgend genannten Verhaltensweisen vorübergehend auftreten und zu Komplikationen führen. Insbesondere Wechsel des Ortes, der Bezugspersonen, körperliche Erkrankungen, Flüssigkeitsmangel (Exsikose) stellen ein Risiko dar. Auch Wechselwirkungen der Medikation und Nebenwirkungen einzelner Präparate können Auslöser sein. Es müssen keineswegs alle Symptome vorliegen. • Störung des Schlaf- Wachrhythmus mit Schlaflosigkeit nachts und Tagesmüdigkeit • Unruhe, v. a. motorisch Umherwandern, Nesteln, stereotype Bewegungen • Misstrauen auch gegen Angehörige, LebenspartnerIn • Feindseligkeit • Aggressivität, verbal und/oder körperlich • Wut/Wutausbruch ohne Anlass • Halluzinationen, Wahnvorstellungen • Niedergeschlagenheit, Depression, Affektlabilität • Verwirrtheitszustand, v. a. bei Ortswechsel, Änderung der Medikation, zusätzlicher somatischer Erkrankung. • Einkoten oder Schmieren mit Kot, Exkrementen • Echolalie, Wiederholung von gehörten Worten oder Satzteilen. • Weglauftendenz, Wunsch „nach Hause“ zu gehen, Suche nach der alten Wohnung etc. 5. Prophylaxe Leider gibt es heute noch keine Möglichkeit, das Entstehen oder den Ausbruch einer Demenzerkrankung zu verhindern. Es sind lediglich einige Faktoren bekannt, die das Entstehen einer Demenzerkrankung fördern können, bzw. die vor einer Demenz schützen können: • Körperliche Aktivität kann das Risiko des Auftretens eines demenziellen Syndroms signifikant senken. • Eine vitaminreiche und ausgewogene Ernährung kann als Prophylaxe empfohlen werden. • Bluthochdruck, erhöhtes Cholesterin und Übergewicht sind Risikofaktoren für Alzheimer-Erkrankung und vaskuläre Demenz und sollten auch deshalb nach Möglichkeit behoben werden. • Eine diätetische und medikamentöse Einstellung eines Diabetes kann sich günstig gegen eine Demenzentwicklung auswirken. • Übermäßiger Alkoholkonsum erhöht das Demenzrisiko LEITLINIE DEMENZ FÜR DEN LANDKREIS AHRWEILER 9 11-5070_Leitlinien_Demenz:Layout 1 28.01.2011 11:20 Uhr Seite 10 6. Behandlung 6.1. Medikamentöse Behandlung 6.1.1. Antidementiva Die Wirksamkeit einer antidementiven Therapie ist für Rivastigmin (Exelon), Galantamin (Reminyl), Donepezil (Aricept), Memantine (Axura, Ebixa) nachgewiesen. Dabei verbessert eine Behandlung die kognitive Leistungsfähigkeit und das „klinische globale Urteil“ und vermindert Verhaltensauffälligkeiten und Belastungen pflegender Angehöriger. 6.1.2. Sonstige medikamentöse Therapie Für „Nootropika“ wie Pirazetam, Nicergolin, Hydergin oder Nimodipin konnte bisher keine ausreichende Evidenz in der Wirksamkeit dieser Substanzen nachgewiesen werden. Der Effekt von Vitamin E ist unklar. Selegelin ist nicht effektiv. Studien zu Ginkgo-Präparaten haben eine Wirksamkeit nicht eindeutig belegen können. Darüber hinaus führen pflanzliche Präparate besonders oft zu Interaktionen mit anderen Medikamenten und sollten daher vermieden werden. 6.1.3. Antidepressive Therapie Bei DemenzpatientInnen treten oft Depressionssymptome auf, sei es aufgrund einer seit vielen Jahren bereits zuvor bestehenden Veranlagung zu depressiven Episoden, oder aber auch als Symptom der demenziellen Erkrankung selber. Diese PatientInnen können oft mit Antidepressiva gut behandelt werden. z.B. mit Citalopram, Sertralin, Venlafaxin, Mirtazapin oder Moclobemid. Ungeeignet sind tri- und tetrazyklische Antidepressiva. 6.1.4. Angstsymptomatik Benzodiazepine sollten vermieden werden. Atypische Neuroleptika (Risperidon, Quetiapin) und Antidepressiva (Mirtazapin, Trazodon) sind hier vorzuziehen. 6.1.5. Störung des Tag-Nacht-Rhythmus Störungen des Tag-Nacht-Rhythmusses treten häufig im Verlauf demenzieller Erkrankungen auf. Hier kann eine Behandlung oft mit gutem Erfolg mit niedrigpotenten Neuroleptika wie z.B. Pipamperon oder Melperon oder sedierenden Antidepressiva wie Mirtazapin oder Trazodon erreicht werden. Bevor Medikamente eingesetzt werden, kann mit Mitteln der sogenannten „Schlafhygiene“ der Tag-Nacht-Rhythmus stabilisiert werden. Unter Schlafhygiene versteht man eine Reihe von Verhaltensweisen, die den Schlaf fördern bzw. nicht behindern oder stören sollen. Hierzu gehören regelmäßiges zu Bett gehen und Aufstehen, in etwa zur gleichen Uhrzeit, zu lange Pausen bzw. „Mittagsschläfchen“ sollten vermieden werden, Vermeidung zu opulenter Mahlzeiten vor dem Schlafen bzw. zu spätes Abendessen, Vermeidung übermäßigen Alkoholkonsums. Das Schlafzimmer sollte eher etwas kühler, nicht überheizt, aber auch nicht zu kalt sein. Lärm sollte vermieden werden. 10 LEITLINIE DEMENZ FÜR DEN LANDKREIS AHRWEILER 11-5070_Leitlinien_Demenz:Layout 1 6.1.6. 28.01.2011 11:20 Uhr Seite 11 Wahnvorstellungen und Halluzinationen Hier kommen in der Regel hochpotente Neuroleptika wie Risperidon oder Seroquel unter Beachtung von Nebenwirkungen in Frage 6.1.7. Verhaltungsstörungen Weglauftendenzen Dies ist ein typisches Verhalten nicht weniger PatientInnen mit demenziellen Erkrankungen im mittleren und fortgeschrittenen Stadium. Eine medikamentöse Therapie, die symptombezogen oder ursächlich wirkt, ist nicht bekannt. Pflegereiche Maßnahmen und eine Gestaltung des Wohnumfeldes müssen bei diesem Problem therapeutisch zum Tragen kommen. Der Einsatz sedierender Substanzen ist gefährlich, da sie den Drang, aufzustehen und umherzugehen, nicht unterdrücken. Die PatientInnen, die dann aufstehen, stürzen nicht selten mit entsprechenden Verletzungsfolgen. Stereotypes Rufen Auch dies ist ein Phänomen, das oft nicht erfolgreich behandelt werden kann. 6.1.8. Medikamente, die bei Menschen mit demenziellen Erkrankungen vermieden werden sollten Es gibt eine Reihe von Medikamenten, die bei PatientInnen mit demenziellen Erkrankungen zu einer Verschlechterung des psychischen Zustandes führen können. Dies liegt daran, dass diese Substanzen ungünstig gerade auf die Nervenzellen der Hirnrinde einwirken, die bei solchen Erkrankungen betroffen sind (anticholinerger Effekt). Hierzu gehören Substanzen aus sehr unterschiedlichen Bereichen. Ohne Anspruch auf Vollständigkeit sind einige wesentliche im Folgenden aufgeführt: Analgetika Antiasthmatika Antidepressiva Antiemetika Morphin Calciumkanalblocker Nifedipin Phenobarbital Kardiaka Ipatropiumbromid Digoxin Oxitropiumbromid Disopyramid Theophylin Corticosteroide Tri- und Tetrazyklika z.B. Magen-Darm-Mittel Cimetidin Scopolamin Ranitidin Mydriatika Atropin z.B. Valium, Cyclopentolat Bromazepam, Scopalamin Oxazepam, Tropicamid Lorazepam Diuretika Pirenzepin Amitriptylin, Doxepin Anti-Parkinson-Mittel Biperiden Benzodiazepine Chinidin Furosemid Neuroleptika Phenothiazine Chlorprotixen Haloperidol Olanzapin Clozapin LEITLINIE DEMENZ FÜR DEN LANDKREIS AHRWEILER 11 11-5070_Leitlinien_Demenz:Layout 1 28.01.2011 11:20 Uhr Seite 12 6.2. Nichtmedikamentöse Behandlung/Therapie 6.2.1. Ergotherapie Ergo heißt Werk/Arbeit. Genau hier setzt die Therapie bei den DemenzpatientInnen an. In der individuellen Therapie kommen unterschiedliche Verfahren wie Gedächtnistraining, Erinnerungstherapie und Musiktherapie zum Einsatz mit dem Ziel, im Anfangsstadium Ausfälle im Bereich der Orientierung, des Gedächtnisses, der Konzentration, des Denkens und Handelns im Alltag zu kompensieren. Die PatientInnen werden im Erhalt der Erinnerung an ihre Biographie, der Wahrnehmung ihrer Emotionen und dem Erhalt emotionaler Stabilität unterstützt. Später kann nur noch über das Langzeitgedächtnis z.B. mit Sprichwörtern und Reimen aktiviert werden. Wichtig ist auch das Urelement Rhythmus. Hier wird durch z.B. Klatschen und Wiegen die Wahrnehmung stimuliert. Zum Erhalt von Automatismen können Alltagstätigkeiten (Waschen, Essen etc.) unter Anleitung oder Führen hilfreich sein. Im Endstadium findet die Basale Stimulation ihre Bedeutung (Einreibungen etc.). 6.2.2. Physiotherapie/Krankengymnastik Die Physiotherapie spielt aufgrund der Unruhe bei DemenzpatientInnen eine elementare Rolle, weil so der übermäßige Bewegungsdrang gestillt werden kann. Nicht selten sind aufgrund der vergleichsweise guten motorischen Ressourcen noch lange gezielte Gleichgewichts- und Koordinationsübungen möglich. Bei fortgeschrittener Demenz geht es darum, das größtmögliche Bewegungsausmaß zu erhalten und der erhöhten Muskelspannung entgegen zu wirken. Auch hier hat die Basale Stimulation im Sinne der Wahrnehmungsschulung ihren Platz. 6.2.3. Logopädie/Sprachtherapie Die Logopädie/Sprachtherapie dient der Behandlung von Sprach- und Sprechstörungen. Als Sprachstörung steht beim demenzkranken Menschen ein Sprachverfall im Rahmen des hirnorganisch-geistigen Abbaus im Vordergrund (insbesondere bei Progressiver Aphasie, semantischer Demenz und Alzheimer). Demenzkranke haben zunehmend Schwierigkeiten sich sprachlich mitzuteilen, bis schließlich die Fähigkeit zur Kommunikation vollkommen verloren ist. Sprechstörungen, die als Dysarthrie oder Dysarthrophonie bezeichnet werden, finden sich ebenfalls bei Menschen mit Demenz und sind auf eine Abnahme der Artikulationsbeweglichkeit zurückzuführen. Die Sprachtherapie orientiert sich an den erhaltenen Fähigkeiten des Betroffenen. Ziel ist es, Restfunktionen zu fördern sowie Reservekapazitäten zu mobilisieren. Sprachtherapeutische Maßnahmen helfen, den progredienten Sprachabbau zu verzögern und die Kommunikationsfähigkeit der PatientInnen zu erhalten. 6.2.4. Kunsttherapie Die Kunsttherapie geht davon aus, dass jeder Mensch grundsätzlich kreativ ist. Sie umfasst das Gestalten (Malen, Zeichen, Collagieren, Plastizieren etc.) von und mit unterschiedlichen Materialien, die entdeckt und mit denen experimentiert werden kann. Durch das künstlerische Tun (Prozess) entstehen neue individuelle Ausdrucksmöglichkeiten und Freiräume, die das 12 LEITLINIE DEMENZ FÜR DEN LANDKREIS AHRWEILER 11-5070_Leitlinien_Demenz:Layout 1 28.01.2011 11:20 Uhr Seite 13 Nachlassen der geistigen Fähigkeiten in den Hintergrund treten lassen. Eine aktivierende oder beruhigende Stimmung und ressourcenorientierte Fähigkeiten, die auch das Selbstbewusstsein stärken, werden gefördert. Angehörige, ehrenamtliche und professionelle Betreuungskräfte erhalten durch das künstlerische Schaffen ein erweitertes Bild vom Demenzbetroffenen. Darüber hinaus eröffnet das Bild neue Möglichkeiten der Kommunikation und Begegnung von Menschen mit und ohne Demenz. Die positiven Erfahrungen in der Praxis haben bisher leider noch nicht dazu geführt, dass die Kosten von der Krankenkasse erstattet werden. 6.2.5. Musiktherapie Musik ermöglicht Kommunikation auch mit Menschen, die sprachlich beeinträchtigt sind. Sie spricht unmittelbar die Gefühle an, kann aktivieren und beruhigen, freudige und traurige Stimmungen ausdrücken. Das gemeinsame Musizieren und Singen fördert den Kontakt untereinander und weckt Erinnerungen an Ereignisse aus der Kindheit und Jugend. Trotz der förderlichen Auswirkungen auf die Lebenssituation demenzkranker Menschen ist die Musiktherapie nicht im Leistungskatalog der Krankenkassen vorgesehen. 7. Stationäre Behandlung 7.1. Allgemeinkrankenhaus Der Aufenthalt in einem Akutkrankenhaus stellt für demenzkranke PatientInnen eine erhebliche Belastung dar. Sie sind von den üblichen Abläufen in Krankenhäusern überfordert, von wechselndem Personal, ungewohnten Untersuchungen und der fremden Umgebung. Dies kann zu einer Zunahme der Verwirrtheit bis zu einer deliranten Symptomatik führen, weshalb jede Krankenhausaufnahme bei Demenzkranken gut abgewogen werden sollte. Dennoch gibt es eine Vielzahl von Gründen, die einen Krankenhausaufenthalt unumgänglich machen. In der Regel ist es weniger die Demenzerkrankung per se, sondern zusätzliche allgemein körperliche Erkrankungen wie Schlaganfall, Herzinfarkt oder Lungenentzündung machen eine Krankenhausaufnahme erforderlich. Oft sind es auch zunehmende Verschlechterungen des Allgemeinzustandes von demenzkranken Menschen mit reduzierter Nahrungsaufnahme, Schluckstörungen, zunehmendem Kräfteverfall, Gangstörungen und Stürzen, aber auch eine plötzlich auftretende, ambulant nicht beherrschbare Unruhe und Verwirrtheit oder das genaue Gegenteil, eine plötzlich unklare Apathie können Grund für eine Krankenhauseinweisung sein. Daneben sind Grunderkrankungen wie z.B. fiebrige Erkrankungen, Lungenentzündung, Herz-/Kreislauferkrankungen, Diabetes, Arthrose und Frakturen Einweisungsdiagnosen. Empfehlenswert ist für diese Klientel in jedem Fall die Aufnahme in einer akutgeriatrischen Station, um „multidoctering“ zu vermeiden und der verbliebenen Lebensqualität als Entscheidungshilfe höchste Priorität einzuräumen. Neben diagnostischen Abklärungen und der akutmedizinischen Behandlung stehen in der Akutgeriatrie immer die Förderung der vorhandenen Ressourcen des Demenzkranken, die Angehörigenarbeit sowie die soziale und pflegerische Nachsorge im Vordergrund. LEITLINIE DEMENZ FÜR DEN LANDKREIS AHRWEILER 13 11-5070_Leitlinien_Demenz:Layout 1 7.2. 28.01.2011 11:20 Uhr Seite 14 (Geronto-)Psychiatrie Im Verlauf der Demenzerkrankung kann eine stationäre Behandlung in einer psychiatrischen Klinik sinnvoll und notwendig sein. Manchmal ist zur Diagnostik und Therapie anfangs eine kurze stationäre Behandlung angezeigt. Falls es zu Verhalten mit akuter Gefährdung der eigenen Person oder anderer Personen kommt, ist eine Akuteinweisung in eine (geronto-)psychiatrische Klinik manchmal die einzige Behandlungsmöglichkeit. Generell gilt, dass ein Klinikaufenthalt vermieden werden sollte. Der Ortswechsel und die ungewohnte Situation stellen eine Belastung für den Kranken dar. 8. Ernährung 8.1. Essen und Trinken Störungen beim Essen und Trinken gehören zu den typischen Begleiterscheinungen bei Demenzerkrankungen. Häufig möchten die Betroffenen immer nur das Selbe essen oder lehnen Speisen ab, die sie früher gerne gegessen haben. Sie können auch behaupten, dass sie genügend getrunken und gegessen haben oder ihnen das Essen verweigert wurde. Im späten Stadium der Demenz kann auch eine „Nahrungsverweigerung“ auftreten, die vielerlei Ursachen haben kann. Das Ess- und Trinkverhalten des demenzkranken Menschen wird stark beeinflusst durch altersbedingte Veränderungen der körperlichen Funktionen, Auswirkungen von Begleiterkrankungen, Nebenwirkungen von Medikamenten und Beeinträchtigungen der demenziell bedingten Veränderungen. Das Hunger- und Durstgefühl ist mehr oder weniger stark abgeschwächt. Es kann zu einer Störung des Geruchssinns kommen. Auch der Geschmacksinn verändert sich, „süß“ wird in der Regel gut erkannt, „salzig“, „bitter“ und „sauer“ deutlich weniger wahrgenommen. Mit Fortschreiten der Demenz erkennen die Betroffenen Geschirr und Besteck sowie die Speisen und Getränke (z. B. Wasser) nicht mehr. Sie verstehen auch nicht die Absichten der Betreuenden, sie beim Essen zu unterstützen. Die Vorstellung von Kauen und Schlucken ist abhanden gekommen. Um die Mahlzeiten so angenehm wie möglich zu gestalten, sollte folgendes beachtet werden: • Zeit, Geduld und Nachsicht mit den veränderten Tischmanieren • entspannte und wohltuende Atmosphäre (Essen in Gemeinschaft, Nachahmungseffekt) • Zubereitung, Konsistenz und Temperatur des Essens/Appetit anregend • geeignete Speisen und Getränke (vertraute, regionale Kost) • geeignete Trinkgefäße und Essbestecke • eine den Möglichkeiten des Menschen mit Demenz angepasste Form der Nahrungsaufnahme/kreative Zureichungstechniken (z. B. Fingerfood, pürierte Kost) 14 LEITLINIE DEMENZ FÜR DEN LANDKREIS AHRWEILER 11-5070_Leitlinien_Demenz:Layout 1 8.2. 28.01.2011 11:20 Uhr Seite 15 Malnuration und Dehydratation Essstörungen und geringe Flüssigkeitsaufnahme können zu Mangelernährung, Gewichtsverlust, Austrocknung (u. a. trockene Zunge und Mundschleimhäute, Sprachstörungen und geringe bzw. stark konzentrierter Urin), und zu Ateminfekten führen. Ursachen dafür können Schluckstörungen, Schmerzen, schlechter Zahnstatus, schlecht sitzende Zahnprothese, Antriebs- und Appetitlosigkeit sein. Erste Anzeichen für Schluckstörungen können das Herauslaufen von Speichel oder Flüssigkeit aus dem Mund, Ansammeln von Nahrung im Mund, fehlende Initiierung des Kauens und Schluckens und häufigeres Husten beim Essen sein. Die Beurteilung der Ernährungssituation und des Flüssigkeitshaushalts ist bei alten und demenzkranken Menschen sehr schwierig. So verbrauchen mobile demenzkranke Menschen mehr Kalorien als Gleichaltrige, die sich wenig bewegen. Deshalb ist eine genaue Beobachtung möglicher Hinweise auf Dehydratation und Malnuration sowie die regelmäßige Gewichtskontrolle wichtig. Generell gilt, dass nicht eine abwechslungsreiche und ausgewogene Ernährung im Vordergrund stehen sollte, sondern eine ausreichende Nahrungs- und Flüssigkeitsaufnahme. Dies kann eine einseitige Ernährung zur Folge haben. Durch flüssige Nahrungsergänzungsmittel kann u. U. ein Ausgleich geschaffen werden. 8.3. Versorgung mit einer Magensonde/PEG Bei unzureichender Nahrungs- und Flüssigkeitsaufnahme kann eine künstliche Ernährung eine Therapiemöglichkeit sein. Hierzu kann eine Ernährungssonde durch die Bauchwand gelegt werden. Im Vorfeld sollte eine enge Absprache mit Angehörigen, Pflegedienst und behandelndem Arzt/Ärztin erfolgen, um eine gemeinsame Lösung für den Umgang mit dem Ernährungsproblem zu finden. Der allgemeine Gesundheitszustand spielt dabei eine große Rolle. Einem sterbenden Menschen und einem Menschen mit einer schlechten Prognose sollte keine PEG zugemutet werden. Eine eventuell vorhandene Patientenverfügung wird bei der Entscheidung berücksichtigt. 9. Kommunikation Der sprachlichen und nichtsprachlichen Kommunikation kommt im Umgang mit demenzkranken Menschen eine herausragende Bedeutung zu. Die geistigen und sprachlichen Fähigkeiten des demenzkranken Menschen nehmen ab und beeinträchtigen das Zusammenleben in allen Facetten. So können diese Menschen im Verlauf der Jahre immer weniger komplizierte Sachverhalte, logische Erklärungen oder Begründungen verstehen und angemessen darauf reagieren. Da die Gefühle und inneren Antriebe erhalten bleiben, bestimmen diese zunehmend die Ausdrucks- und Handlungsmöglichkeiten. Die Validation (übersetzt: Gültigkeit) ist eine von der amerikanischen Sozialwissenschaftlerin Naomi Feil entwickelte Methode, mit desorientierten Menschen zu kommunizieren, sie wertzuschätzen und durch Verständnis und Akzeptanz ihr Selbstbewusstsein zu stärken und LEITLINIE DEMENZ FÜR DEN LANDKREIS AHRWEILER 15 11-5070_Leitlinien_Demenz:Layout 1 28.01.2011 11:20 Uhr Seite 16 Vertrauen aufzubauen. Der Grundgedanke ist, dass jede Äußerung und jedes Verhalten des demenzkranken Menschen für ihn/sie selbst Gültigkeit hat, d.h. mit seiner/ihrer Biografie im Zusammenhang steht und nicht in erster Linie seinem/ihrem Gegenüber dient. Durch den verstehenden Umgang kann der Erkrankte in seiner Welt erreicht werden. Dieser verstehende, nicht korrigierende und auf die Gefühle bezogene Umgang hat sich im Alltag bewährt und sollte von Begleit- und Pflegepersonen erlernt und angewandt werden. Hierzu bieten die Schulungsinitiative Demenz für Angehörige und Ehrenamtliche sowie die Qualifizierungsangebote für beruflich Tätige eine gute Möglichkeit. 10. Umgang mit Krisen in der häuslichen Umgebung Wenn Menschen dement werden, muss auch mit krisenhafter Zuspitzung der Versorgungssituation gerechnet werden. Ältere Mitbürger haben oft Schwierigkeiten, einen zunehmenden Hilfebedarf einzugestehen. Sie sehen darin einen Verlust von Selbständigkeit und Würde. Daher versuchen sie mit aller Kraft, eine Fassade vermeintlicher Intaktheit aufrecht zu erhalten. Auf diese Weise nimmt die persönliche Not zu, ohne dass eine der zuständigen Hilfeeinrichtungen davon Kenntnis bekommt. Demenzkranke werden so zu Menschen mit gestörtem Hilfesuchverhalten, so dass selbst nahe Angehörige oft nichts vom wahren Hilfebedarf ahnen. Erst wenn es „ganz schlimm“ ist, werden Kinder, Nachbarn oder auch der Hausarzt/die Hausärztin auf die drohende Katastrophe aufmerksam. Dann wird häufig der sozialpsychiatrische Dienst (SpDi) des Gesundheitsamtes in Kenntnis gesetzt. Dieser ist vom Gesetzgeber als letztes soziales „Auffangnetz“ vorgesehen und daher auch aufsuchend tätig. Die menschlichen Katastrophen, die der SpDi vorfindet, reichen von Mangelernährung und körperlicher Verwahrlosung über Vermüllung der Wohnung bis hin zu psychischen Ausnahmesituationen mit akuter Eigen- und Fremdgefährdung. Der SpDi ermittelt den Hilfebedarf, berät und leitet weiterführende Maßnahmen ein (z.B. Krankenhausbehandlung, Wohnheimplatz etc.) Besteht keine gesetzliche Betreuung, und es kommt trotzdem im Rahmen einer psychiatrischen Erkrankung zu einer akuten Zuspitzung, so greift das Landesgesetz für psychisch kranke Personen Rheinland-Pfalz (PsychKG). Selbstverständlich muss vorher abgeklärt werden, inwieweit der Betroffene freiwillig bereit ist, sich einer angemessenen Behandlung zu unterziehen. Sollte er jedoch aufgrund seiner krankhaften Veränderung zu dieser Einsicht nicht in der Lage sein, so wird die Kreisverwaltung als zuständige Ordnungsbehörde (§13 PsychKG) tätig. Voraussetzung für eine Unterbringung gegen den Willen des Betroffenen (§11 PsychKG) ist die akute Eigen- oder Fremdgefährdung auf dem Boden einer psychiatrischen Erkrankung (z.B. Suizidalität bei Demenz mit Altersparanoia). „Die fehlende Bereitschaft sich behandeln zu lassen, rechtfertigt für sich allein keine Unterbringung.“ (§11 Abs. 1 PsychKG). Somit ist die Unterbringung nach PsychKG Mittel der letzten Wahl. Um solch dramatische Situationen zu vermeiden, ist es hilfreich und ratsam, frühzeitig Vorkehrungen im Sinne einer Vorsorgevollmacht oder amtlichen Betreuung zu treffen sowie niederschwellige Angebote der ambulanten Beratungs- und Versorgungsstrukturen in Anspruch zu nehmen. Bei der Initiierung und Begleitung solcher präventiver Maßnahmen sind die Haus- und Fachärzte unverzichtbare Partner. 16 LEITLINIE DEMENZ FÜR DEN LANDKREIS AHRWEILER 11-5070_Leitlinien_Demenz:Layout 1 11. 28.01.2011 11:20 Uhr Seite 17 Fahreignung Im Verlauf jeder Demenz kommt es irgendwann zu deutlichen Beeinträchtigungen der fahrrelevanten geistigen Leistungsfähigkeit und schlussendlich zum Verlust der Fahreignung. Neben fortschreitenden Aufmerksamkeits- und Gedächtnisstörungen sind es vor allem die Persönlichkeitsveränderungen, die zu einem erheblichen Mangel an Einsicht und Kritik führen. Besonders gefahrenträchtig ist eine Kombination von Leistungsschwächen und falscher Einschätzung des eigenen Leistungsvermögens. Im Frühstadium einer Demenz können fahrrelevante leichte Leistungseinbußen jedoch häufig durch die hohe praktische Fahrkompetenz ausgeglichen werden. Das bedeutet, dass ein demenzkranker Mensch noch eine gewisse Zeit in der Lage sein kann, ein Kraftfahrzeug sicher zu führen. Festzustellen, ab wann eine eingeschränkte oder keine Fahreignung mehr besteht, ist nicht mit Augenmaß zu regeln, sondern bedarf einer eingehenden neuropsychologischen/verkehrsmedizinischen Untersuchung und in der Regel einer praktischen Fahrverhaltensprobe. Die Erfahrungen lehren, dass in jedem Fall ein frühes, sensibles und verantwortungsbewusstes Ansprechen der Thematik mit Betroffenen und Angehörigen angeraten und erfolgversprechend ist. Haus- und FachärztInnen, die PatientInnen und Angehörige langjährig kennen, werden hier, ebenso wie bei der Diagnostik von Demenzen, zu unverzichtbaren Weichenstellern. 12. Vorsorgende Maßnahmen 12.1. Vorsorgevollmacht Bei der Vorsorgevollmacht handelt es sich um einen privatrechtlichen Vertrag, der zwischen einem VollmachtgeberIn (Betroffener) und dem Bevollmächtigtem abgeschlossen wird. Es wird festgelegt, in welchen Bereichen der/die Betroffene vertreten werden soll. Die Vorsorgevollmacht ist sofort gültig. Es gibt keine Kontrolle von einer staatlichen Seite. (Es sei denn es wird von einer Seite ein entsprechender Antrag gestellt). Bei dem Bevollmächtigten/der Bevollmächtigten sollte es sich um eine Vertrauensperson handeln. Voraussetzung für die Erstellung (Gültigkeit) einer Vorsorgevollmacht ist die Geschäftsfähigkeit. Die Vorsorgevollmacht sollte schriftlich verfasst werden, damit sie auch von verschiedensten Behörden und Institutionen akzeptiert wird. Banken haben meistens eigene Vordrucke für Vollmachten. Wenn die Vollmacht sich auch auf den Verkauf von Wohneigentum oder Grundstücken beziehen soll, muss die Vollmacht öffentlich beglaubigt sein. Die Beglaubigung erhält man beim Notar oder der Betreuungsbehörde. Achtung: Bei einigen Grundstücksgeschäften ist eine notariell beurkundete Vorsorgevollmacht nötig – (z.B. beim Eintrag einer Grundschuld wegen Kreditaufnahme) LEITLINIE DEMENZ FÜR DEN LANDKREIS AHRWEILER 17 11-5070_Leitlinien_Demenz:Layout 1 28.01.2011 11:20 Uhr Seite 18 12.2. Betreuungsverfügung Bei der Betreuungsverfügung handelt es sich um eine verbindliche Willensäußerung. Der/die Verfügende legt fest, wer bei Bedarf die gesetzliche Betreuung durchführen soll. Es wird u.a. festgelegt, für welche Aufgaben der/die gewünschte BetreuerIn zuständig ist. Die Verfügung greift erst, wenn ein Amtsgericht die Einrichtung einer gesetzlichen Betreuung festgelegt hat. Das Amtsgericht kontrolliert den/die eingesetzten gesetzlichen BetreuerIn. Voraussetzung für die Erstellung (Gültigkeit) einer Betreuungsverfügung ist die Verfahrensfähigkeit (Geschäftsfähigkeit sinnvoll, wenn die Verfügung angezweifelt werden könnte). Die Betreuungsverfügung sollte schriftlich verfasst werden, damit sie vom Betreuungsgericht akzeptiert wird. 12.3. Patientenverfügung Bei der Patientenverfügung handelt es sich ebenfalls um eine verbindliche Willensäußerung, die seit September 2009 eine gesetzliche Grundlage hat. Der/die Verfügende legt fest, wie er medizinisch behandelt werden möchte, wenn er/sie dies selber nicht mehr mitteilen kann. Es kann ein Bevollmächtigter bestimmt werden, der den Willen des Verfügenden umsetzt, wenn er dies nicht selber kann. Die Verfügung ist erst wirksam, wenn der/die Verfügende nicht mehr einwilligungsfähig ist. Voraussetzung für die Erstellung (Gültigkeit) einer Patientenverfügung ist die Einwilligungsfähigkeit. Die Patientenverfügung bedarf der schriftlichen Form. Der/die VerfasserIn muss die Patientenverfügung datieren und unterzeichnen. Es ist ratsam, die Unterschrift auf der Patientenverfügung regelmäßig zu aktualisieren und damit die Verfügung zu bestätigen. 12.4. Aufbewahrung der jeweiligen Vorsorgemöglichkeit Für alle Verfügungen bzw. Vollmachten gilt, dass sie im Bedarfsfalle für die jeweiligen Vertreter/Bevollmächtigten zugänglich sein müssen. Es besteht die Möglichkeit, beim Zentralregister der Bundesnotarkammer die Erstellung einer Vorsorgevollmacht, Betreuungsverfügung oder Patientenverfügung zu melden. Die Meldung ist kostenpflichtig. Diese Information kann ein Amtsgericht vor der Einrichtung einer gesetzlichen Betreuung bei der Bundesnotarkammer abfragen. Des Weiteren ist es sinnvoll, eine Karte mit dem Hinweis über den Bevollmächtigen oder möglichen Vertreter in der Brieftasche zu tragen. Bei der Betreuungsverfügung besteht die Möglichkeit der Hinterlegung beim zuständigen Amtsgericht (Im Kreis Ahrweiler ist dies nur beim Amtsgericht Bad Neuenahr-Ahrweiler möglich). Weiterführende Informationen gibt es über die Betreuungsbehörde der Kreisverwaltung Ahrweiler, den Betreuungsvereinen oder bei RechtsanwältInnen und NotarInnen. 18 LEITLINIE DEMENZ FÜR DEN LANDKREIS AHRWEILER 11-5070_Leitlinien_Demenz:Layout 1 13. 28.01.2011 11:20 Uhr Seite 19 Einrichtung einer gesetzlichen Betreuung 13.1. Voraussetzungen für eine gesetzliche Betreuung Gesetzliche Grundlage: § 1896 BGB • Kann ein Volljähriger auf Grund einer psychischen Krankheit oder einer körperlichen, geistigen oder seelischen Behinderung seine Angelegenheit ganz oder teilweise nicht besorgen, so bestellt das Betreuungsgericht auf seinen Antrag oder von Amts wegen für ihn eine(n) BetreuerIn. • Ein(e) BetreuerIn darf nur für Aufgabenkreise bestellt werden, in denen die Betreuung erforderlich ist. Die Betreuung ist nicht erforderlich, soweit die Angelegenheiten des Volljährigen durch einen Bevollmächtigten, der nicht zu den in § 1897 Abs. 3 bezeichneten Personen gehört oder durch andere Hilfe, bei denen keine gesetzliche Vertretung bestellt wird, ebenso gut wie durch einen BetreuerIn besorgt werden können. • Der Grundsatz der Erforderlichkeit muss gegeben sein, d.h. alle anderen vorrangigen Hilfen (Familie, Bekannte, soziale Dienste) müssen überprüft sein. 13.2. Verfahren zur Einrichtung einer gesetzlichen Betreuung Der Verfahrensverlauf ist im Gesetz über das Verfahren in Familiensachen und den Angelegenheiten der freiwilligen Gerichtsbarkeit (FamFG) geregelt. Einen Antrag auf Einrichtung einer Betreuung kann jede natürliche Person stellen, also Angehörige, Nachbarn, ÄrztInnen, Beratungsstellen oder die betroffene Person selbst. • Zuständiges Gericht Das Verfahren zur Betreuerbestellung wird bei dem Amtsgericht/ Betreuungsgericht geführt, in dessen Bezirk der/die Betroffene seinen/ihren gewöhnlichen Aufenthalt hat. Im Landkreis Ahrweiler sind dies das Amtsgericht Ahrweiler und das Amtsgericht Sinzig. • Verfahrensverlauf Anregung einer Betreuung beim Amtsgericht Gutachten eines Facharztes/Fachärztin für Psychiatrie Stellungnahme der örtlichen Betreuungsbehörde bei der Kreisverwaltung persönliche Anhörung des Betroffenen durch den Richter ggf. Anhörung von Angehörigen durch den Richter Entscheidung – Beschluss zur Betreuerbestellung LEITLINIE DEMENZ FÜR DEN LANDKREIS AHRWEILER 19 11-5070_Leitlinien_Demenz:Layout 1 • 28.01.2011 11:20 Uhr Seite 20 Inhalt des Beschluss zur Betreuerbestellung Im Beschluss zur Betreuerbestellung sind die persönlichen Daten des zu Betreuenden und des Betreuers/der Betreuerin sowie die Aufgabenkreise benannt. Mögliche Aufgabenkreise sind: Gesundheitssorge Vermögenssorge Aufenthaltbestimmungsrecht Anhalten und Öffnen der Post behördliche und gerichtliche Angelegenheiten Grundsätzlich gilt das Subsidiaritätsprinzip, d.h. es wird nur für die Bereiche eine Betreuung eingerichtet, in denen der Betreute entscheidungs- und handlungsunfähig ist. Als BetreuerIn darf ich nur in den Bereichen tätig werden, für die ein Aufgabenkreis eingerichtet ist. Die Dauer der Betreuung ist zeitlich befristet, längstens bis zu 7 Jahren • Wer kann eine gesetzliche Betreuung übernehmen? Jede Person kann zum gesetzlichen Betreuer/gesetzlichen Betreuerin bestellt werden. Es gibt keine berufliche Vorbildung, die Voraussetzung für die Übernahme einer gesetzlichen Betreuung ist. Man unterscheidet in ehrenamtliche BetreuerInnen, BerufsbetreuerInnen, VereinsbetreuerInnen und BehördenbetreuerInnen. 13.3. Unterstützung ehrenamtlicher BetreuerInnen Die Betreuungsvereine des Sozialdienstes katholischer Frauen und Männer (SKFM) sowie der Betreuungsverein der ev. Kirchengemeinde der Rhein-Ahr-Region begleiten und beraten ehrenamtliche BetreuerInnen im Rahmen des Betreuungsgesetzes, bei Antragstellungen und zum Thema vorsorgende Maßnahmen. 14. Psychosoziale Beratung und Begleitung 14.1. Beratung des früh erkrankten Menschen Information und Beratung sollen vor allem in Bezug auf das Krankheitsbild, die Behandlungsmöglichkeiten, Unterstützungs- und Hilfsangebote, praktische Tipps und die Zukunftsplanung erfolgen. Außerdem ist immer auch daran zu denken, dass die Erkrankten, alters- oder persönlichkeitsabhängig, sehr unterschiedliche Bedürfnisse haben, die bei der weiteren (psychosozialen) Unterstützung berücksichtigt werden sollten. 20 LEITLINIE DEMENZ FÜR DEN LANDKREIS AHRWEILER 11-5070_Leitlinien_Demenz:Layout 1 28.01.2011 11:20 Uhr Seite 21 14.2. Beratung der Angehörigen Eine ausführliche Beratung zu Beginn und beim Fortschreiten der Erkrankung sowie die Empfehlung zur Teilnahme n einer Schulung ermöglicht den Angehörigen mehr Verständnis für den Erkrankten aufzubringen und mit schwierigen Verhaltensweisen besser umzugehen. Darüber hinaus lernen sie, Belastungsgrenzen zu erkennen und zu akzeptieren. Sie werden über Unterstützungsangebote informiert und lernen allmählich Hilfe anzunehmen. Im Einzelnen umfasst die Beratung eine Vielzahl von Themen, die individuell sehr unterschiedlich gewichtet sein können: • aktuelle Situation/Zustand es Erkrankten • aktuelle Fragen und Probleme • gesundheitliche Situation der Angehörigen • Krankheitsverlauf/Stadien/Perspektiven • Kommunikation • familiäre Situation (Überforderung der Pflegeperson, insbesondere bei Hochaltrigen) • Entlastung und Unterstützungsangebote in der Region und darüberhinaus • Nichtmedikamentöse Therapien • Rechtliche Aspekte • Finanzielle Fragen und Leistungsansprüche • Technische Hilfen • Wohnraumanpassung • Umzug in ein Heim oder eine ambulant betreute Wohngemeinschaft Im Verlauf der Demenzerkrankung stellen sich immer wieder neue Fragen oder Probleme treten auf, die nicht alleine oder in der Familie gelöst werden können. Die Beratung sollte deshalb in allen Phasen der Erkrankung wahrgenommen werden, auch wenn der Erkrankte im Heim lebt. Sie kann einen wichtigen Beitrag zur Alltagsbewältigung leisten und die Lebensqualität der Menschen mit Demenz und ihrer Angehörigen verbessern. Besonders in krisenhaft erlebten Situationen ist das Gespräch mit Dritten wichtig, um nach vorne schauen und eine neue Perspektive für den Umgang mit der Krankheit und den kranken Menschen zu entwickeln. Die Beratung erfolgt im Landkreis Ahrweiler durch die Pflegestützpunkte, Adenau/Altenahr, Bad Breisig/Brohltal, Bad Neuenahr-Ahrweiler/Grafschaft und Remagen/Sinzig und die Leitstelle Demenz im Landkreis Ahrweiler sowie den sozialpsychiatrischen Dienst (siehe Punkt 10). LEITLINIE DEMENZ FÜR DEN LANDKREIS AHRWEILER 21 11-5070_Leitlinien_Demenz:Layout 1 28.01.2011 11:20 Uhr Seite 22 14.3. Begleitung demenzkranker Menschen 14.3.1. Tagespflege und Nachtpflege Die Tagespflege ist ein Angebot für pflegebedürftige und demenziell veränderte Menschen, die zu Hause leben und tagsüber an ein bis fünf Tagen pro Woche in einer zugelassenen Pflegeeinrichtung betreut werden. Neben Pflege und Betreuung werden auf die Bedürfnisse und Fähigkeiten abgestimmte Aktivitäten (Bewegung, Spiele, Singen und Musizieren, Kreatives Gestalten etc.) angeboten. Ein Fahrdienst befördert die Gäste von der Wohnung zur Einrichtung und zurück. Wenn die Pflegekasse die Pflegebedürftigkeit festgestellt hat, erhalten die NutzerInnen ergänzend zur Pflegegeld- oder Sachleistung der jeweiligen Pflegestufe 50% der bewilligten Leistung. Im Landkreis Ahrweiler wird zurzeit in erster Linie „integrierte“ Tagespflege angeboten, d.h. das die Gäste zusammen mit den HeimbewohnerInnen in der Wohngruppe oder einer Tagesgruppe in der Einrichtung betreut. „Solitäre“ Tagespflegen bieten bis zu 12 oder 15 Plätzen ausschließlich für Tagesgäste an und sind als teilstationäre Einrichtung einer stationären Pflegeeinrichtung oder einem ambulanten Pflegedienst angeschlossen. Das Angebot der Nachtpflege besteht seit vielen Jahren in einzelnen Häusern, wird aber nur selten genutzt. Anteilige Kosten dieses Angebotes werden bei einer Einstufung ebenfalls von der Pflegekasse übernommen. 14.3.2. (Niedrigschwellige) Betreuungsangebote Bei niedrigschwelligen Betreuungsangeboten übernehmen qualifizierte Ehrenamtliche unter Anleitung einer Fachkraft die stundenweise Betreuung eines demenzkranken Menschen zu Hause oder in einer Gruppe. Die Betreuungsgruppe wird einmal wöchentlich angeboten und ist auf die speziellen Bedürfnisse der Gäste ausgerichtet. Zurzeit erfolgt eine Förderung der niedrigschwelligen Angebote durch das Land, die Kommunen und Pflegekassen. Darüber hinaus bieten inzwischen fast alle ambulanten Pflegedienste Betreuungsleistungen für Menschen mit Demenz zu Hause an, die von voll- und teilzeitbeschäftigten Pflegekräften erbracht werden. Menschen mit erheblichem allgemeinem Betreuungsbedarf erhalten je nach Einschränkung der Alltagskompetenzen auch ohne Pflegestufe eine monatliche Betreuungspauschale von 100 oder 200 EUR zur Finanzierung der niedrigschwelligen Angebote und Betreuungsangebote zugelassener Pflegedienste. 14.3.3. Gruppenangebote Für Menschen im frühen Stadium der Demenz sind angeleitete Selbsthilfegruppen, therapeutische und sozialtherapeutische Gruppen wünschenswert. Sie sollen den Austausch mit anderen Betroffenen, die soziale Einbindung und die aktive Auseinandersetzung mit der Demenzerkrankung fördern. 22 LEITLINIE DEMENZ FÜR DEN LANDKREIS AHRWEILER 11-5070_Leitlinien_Demenz:Layout 1 28.01.2011 11:20 Uhr Seite 23 14.3.4. Kurzzeitpflege (KZP) Für die Dauer von bis zu vier Wochen im Jahr, besteht im Rahmen der Pflegeversicherung ein Anspruch auf vollstationäre Pflege. Von der Pflegekasse werden die Kosten für die Pflege bis zu einer gewissen Höhe übernommen. Unterkunft und Verpflegung muss der Pflegebedürftige selbst zahlen. Die KZP kann auch im Jahr aufgeteilt werden. Sie dient zur Überbrückung nach einem Krankenhausaufenthalt, in häuslichen Krisensituationen und bei Urlaub der Pflegeperson. Zu den Hauptferienzeiten kommt es zu Engpässen im Angebot. Deshalb sollte bei der Urlaubsplanung direkt auch die Anmeldung zur KZP erfolgen. Der Aufenthalt in der KZP sollte gut vorbereitet werden, so dass dem demenzkranken Menschen das Einleben in der fremden Umgebung erleichtert wird. Deshalb ist es sinnvoll bei regelmäßiger Nutzung der Kurzzeitpflege immer wieder dieselbe Einrichtung zu wählen. Für die Verhinderungspflege, die auch stundenweise in Anspruch genommen werden kann, steht ebenfalls ein Zuschuss der Pflegekasse zur Verfügung. 14.3.5. Ferien und Urlaub Inzwischen bieten verschiedene Selbsthilfeorganisationen, Wohlfahrtsverbände und Hotels Ferienaufenthalte für demenzkranke Menschen und ihre Angehörige an. Sie umfassen pflegerische Leistungen und eine stundenweise Einzel- oder Gruppenbetreuung des Erkrankten. Je nach Dauer und Intensität der häuslichen Pflege kann jedoch der alleinige Ferienaufenthalt der Pflegeperson zur physischen und psychischen Erholung notwendig sein. 14.3.6. Vollstationäre Pflege Wenn die häusliche Versorgung eines Menschen mit Demenz nicht mehr möglich ist, weil keine Pflegeperson vor Ort ist oder die Belastung der Pflegenden zu groß ist, wird eine ausserhäusliche Betreuung notwendig. Im Rahmen der Pflegeversicherung werden die Kosten für die pflegebedingten Aufwendungen, die soziale Betreuung und die medizinische Behandlungspflege übernommen. Die Kosten für die Unterkunft und die Verpflegung müssen selber getragen bzw. werden bei Menschen mit einem geringen Einkommen von der Kommune im Rahmen der Sozialleistungen/Hilfe zur Pflege in Einrichtungen übernommen. Im Landkreis Ahrweiler werden verschiedene Betreuungskonzepte für demenzkranke Menschen angeboten: Integrierte Betreuung: Demenzkranke und nicht demenzkranke Menschen wohnen in einem Wohnbereich. In manchen Häusern werden demenzkranke BewohnerInnen zusätzlich stundenweise in einer Gruppe mit einem auf sie abgestimmten Programm betreut. Wohngruppen für demenzkranke Menschen: Viele Alten- und Pflegeheime bieten inzwischen eine Wohngruppe ausschließlich für demenzkranke Menschen an, die kleiner ist als die herkömmlichen Wohnbereiche. In Wohngruppen, die nach dem Hausgemeinschaftskonzept aufgebaut sind, wird mit Unterstützung der BewohnerInnen gekocht (gewaschen, gebügelt etc.) und der Gruppenalltag gestaltet. Einzelne stationäre Einrichtungen gehen dazu über, eine stadiengerechte Betreuung demenzkranker Menschen in unterschiedlich ausgerichteten Wohn- LEITLINIE DEMENZ FÜR DEN LANDKREIS AHRWEILER 23 11-5070_Leitlinien_Demenz:Layout 1 28.01.2011 11:20 Uhr Seite 24 gruppen anzubieten. Hierzu gehört auch das Angebot einer Pflegeoase für Menschen im späten Stadium der Demenz, die zu mehreren Personen gemeinsam in einem besonders atmosphärisch gestalteten Raum wohnen und von einer Fachkraft begleitet werden. Bei der Auswahl des geeigneten Pflegeheims sollte auf folgende Punkte geachtet werden: • Spezielles Pflege- und Betreuungskonzept für demenzkranke Menschen • Kleine Wohngruppen • Anregungsreiche Gestaltung der Zimmer und Gemeinschaftsräume (keine Schatten werfende Lichtquellen, keine glänzenden Böden und Spiegel; stattdessen helle Farben und helle Räume, Orientierungshilfen wie Uhren, Kalender, Fotografien, Gegenstände des täglichen Lebens, eindeutige Beschriftung der Räume und Möglichkeiten zum „Wandern“ etc.) • Attraktiv gestaltetes Gartengelände (z.B. Rundlauf, Hochbeete, kleine Tiergehege) • Individuell gestaltete Mahlzeiten mit Rücksicht auf die besonderen Bedürfnisse der Menschen mit Demenz (Fingerfood etc.) • Tagesstrukturierende Betreuung (Beschäftigungsmöglichkeiten und Bewegung sowie flexibel gestalteter Tages- und Nachtablauf, z. B. Nachtcafé) • Ausreichend qualifiziertes Personal, das zumindest über Grundkenntnisse in der Begleitung und Pflege demenzkranker Menschen verfügt • Berücksichtigung von individuellen Wünschen im Rahmen des Möglichen • Förderung von ritualen und Gewohnheiten 14.3.7. Ambulant betreute Wohngemeinschaften Die ambulant betreute Wohngemeinschaft ist eine Alternative zum Pflegeheim. In einer Wohngemeinschaft leben bis zu 12 Personen in einer Etagenwohnung oder Haus zusammen. Alle BewohnerInnen haben ein eigenes Zimmer. Darüber hinaus gibt es gemeinschaftlich genutzte Räume wie Bäder und Wohnzimmer. In der Regel bildet die Wohnküche das „Herz“ der Wohngemeinschaft. Die BewohnerInnen bzw. deren Angehörige und rechtliche BetreuerInnen entscheiden über alle die Wohngemeinschaft betreffenden Fragen. Sie organisieren die Pflege, Betreuung und hauswirtschaftliche Versorgung und beauftragen damit Einzelpersonen oder Pflegedienste. 24 LEITLINIE DEMENZ FÜR DEN LANDKREIS AHRWEILER 11-5070_Leitlinien_Demenz:Layout 1 28.01.2011 11:20 Uhr Seite 25 14.4. Informations- und Schulungsangebote für Angehörige und bürgerschaftlich Engagierte Spezielle Kursreihen und Einzelveranstaltungen ermöglichen eine aktive Auseinandersetzung mit den Demenzerkrankungen, das Einüben neuer Verhaltensweisen, den Erwerb pflegerischer Kompetenzen und den Austausch mit anderen betroffenen Familien und Fachleuten. Zum Angebot gehören: • Schulungsinitiative Demenz mit Grund- und Aufbaukursen seit 2005 • Einzelveranstaltungen zu aktuellen Themen und Fragestellungen der Demenz • Demenzkampagnen • Häusliche Krankenpflegekurse • Gruppen/Gesprächskreise für pflegende Angehörige (werden temporär angeboten) • Kontakt- und Freizeitangebote für Menschen mit und ohne Demenz (z.B. Jahreszeitentreff) Die Teilnahme an der Schulungsinitiative Demenz, die in Zusammenarbeit mit der Alzheimer Gesellschaft Rheinland-Pfalz und den Pflegekassen durchgeführt wird, ist kostenfrei für Angehörige und Ehrenamtliche. Bei Bedarf wird auch die Betreuung des demenzkranken Angehörigen organisiert. LEITLINIE DEMENZ FÜR DEN LANDKREIS AHRWEILER 25 11-5070_Leitlinien_Demenz:Layout 1 28.01.2011 11:20 Uhr Seite 26 Verfasser und Verfasserinnen: Breuer, Dr. med. Peter Facharzt für Neurologie und Psychiatrie, Gemeinschaftspraxis Dr. Breuer/Frotz, Bad Neuenahr-Ahrweiler Eisler-Bodtenberg, Marion Diplom-Sozialpädagogin, Betreuungsverein der Evangelischen Kirchengemeinden in der Rhein-Ahr Region e.V., Diakonisches Werk Glodowski, Anne Simone Klinische Neuropsychologin (GNP), Marienhaus Klinikum Bad Neuenahr-Ahrweiler/ Burgbrohl, Geriatrisches Zentrum Horn, Heinrich Facharzt für Psychiatrie, Kreisverwaltung Ahrweiler, Gesundheitsamt Husemann, Frank Facharzt für Psychiatrie Neurologie, Dr. v. Ehrenwall’sche Klinik Bad Neuenahr-Ahrweiler Seeger, Ralph Dipl. Sozialpädagoge, Betreuungsverein Sozialdienst kath. Männer und Frauen, Ahrweiler e.V. Steinich, Katharina Dipl. Sozialpädagogin, Leit- und Vernetzungsstelle Demenz im Landkreis Ahrweiler, Caritasverband Rhein-Mosel-Ahr e.V., Geschäftsstelle Ahrweiler Unger, Dr. med. Heinz L. Facharzt für Neurologie, Nervenheilkunde und Geriatrie, Chefarzt des Geriatrischen Zentrums des Marienhaus Klinikums Bad Neuenahr-Ahrweiler/ Burgbrohl Darüber hinaus danken wir allen weiteren Personen, die an der Leitlinie mitgearbeitet und einen Beitrag zur Fertigstellung der Handreichung geleistet haben. Quellen und Literatur: Barthels&Wallesch | Diagnostik bei chronisch fortschreitenden Demenzen, Nervenarzt 2007, 78: 579-607 Crawley, Helen | Essen und Trinken bei Demenz, Kuratorium Deutsche Alterhilfe 2002 Deutschen Gesellschaft für Neurologie (DGN) und der Deutschen Gesellschaft für Psychiatrie, Psychotherapie und Nervenheilkunde (DGPPN) 2009, S3-Leitlinie Deutschen Alzheimer Gesellschaft e.V. | Praxisreihe, Schriftenreihe Kuratorium Deutsche Altershilfe 2001 | Qualitätshandbuch Leben mit Demenz Powell, Jennie | Hilfe zur Kommunikation bei Demenz, Kuratorium Deutsche Altershilfe 2002 Feil, Naomi | Validation – ein neuer Weg zum Verständnis alter Menschen 26 LEITLINIE DEMENZ FÜR DEN LANDKREIS AHRWEILER 11-5070_Leitlinien_Demenz:Layout 1 28.01.2011 11:20 Uhr Seite 27 Links Bundesministerium für Familie, Senioren, Frauen und Jugend, http://www.wegweiser-demenz.de Deutsche Alzheimergesellschaft e.V., http://www.deutsche-alzheimer.de Deutscher Bundesverband für Logopädie e.V., http://www.dbl-ev.de Deutscher Verband der Ergotherapeuten e.V., http://www.DVE.Info Gesellschaft für Neuropsychologie, http://www.gnp.de/html/index.php Kuratorium Deutsche Altershilfe Köln, http://www.kda.de Landeszentrale für Gesundheitsförderung in Rheinland-Pfalz e.V., http://www.demenz-rlp.de/landes-netz-werk-demenz/ Leitlinien für Diagnostik und Therapie in der Neurologie Herausgeber: Kommission „Leitlinien der Deutschen Gesellschaft für Neurologie“, http://www.dgn.org Leitstelle Demenz im Landkreis Ahrweiler, http://www.leistelle-demenz-ahrweiler.de Universitätsklinikum Freiburg, Abt. für Psychotherapie und Psychiatrie, Zentrum für Geriatrie und Gerontologie, http://demenz-Leitlinie.de Zentralverband der Physiotherapeuten / Krankengymnasten (ZVK) e.V., http://www.zvk.org Abkürzungsverzeichnis MMST Minimental Status Test UT Uhrentest nach Folstein TFDD Test zur Früherkennung von Demenzen mit Depressionsabgrenzung CERAD Consortium to Establish a Registry for Alzheimer´s Desease CVLT-9 California Verbal Learning Test (Elderly Version) ADAS-cog Alzheimer´s Desease Assessment Scale-cognitive subscale LEITLINIE DEMENZ FÜR DEN LANDKREIS AHRWEILER 27 11-5070_Leitlinien_Demenz:Layout 1 28.01.2011 11:20 Uhr Seite 28 Mit freundlicher Unterstützung der LANDESZENTRALE FÜR GESUNDHEITSFÖRDERUNG IN RHEINLAND-PFALZ E.V.