Verhaltenssymptome bei Demenz:
Werbung

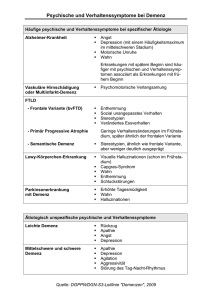
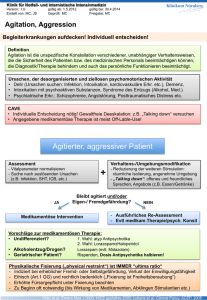
Verhaltenssymptome bei Demenz: aktuelle klinische Studien und Behandlungsempfehlungen Frank Jessen Klinik und Poliklinik für Psychiatrie und Psychotherapie Universitätsklinikum Bonn Psychische und Verhaltenssymptome bei Demenz Behavioral and Psychological Symptoms of Dementia (BPSD) Definition (IPA Consensus Statement, Finkel und Burns, 1999): Symptome gestörter Wahrnehmung, Gedankeninhalte, Stimmung oder Verhalten, die häufig bei Patienten mit Demenz auftreten - Ersetzt den Begriff: „Verhaltensstörung“ Synonyme : • Neuropsychiatrische Symptome • Nicht-kognitive Symptome • Herausforderndes Verhalten BPSD: Prävalenz [%] 100 EADC: Ictus Study 90 NPI Daten 80 N= 2.354 AD Patienten 70 Alter: 76,7 J. (40-97) 60 MMSE: 17,8 (0-29) 50 40 30 20 10 nh ib iti Irr on ot i ti er or is ba ch rk e ei Ve t Sc rh al hl te af n st Ap ö ru pe ng tit än en de ru ng en at hi e D isi Ap ph o rie gs t Eu An sio n n ep re s it a t io D n Ag tio ne Au ffä l lig es m H al lu zi na W ah n 0 Aalten et al., Dement Geriatr Cogn Disord, 2008 BPSD: Faktorenstruktur und Syndromprävalenz Aalten et al., Dement Geriatr Cogn Disord, 2008 Prädiktoren für Angehörigenbelastung bei Demenz - 82 AD Patienten (MMSE: 18.3; SD: 7) und pflegende Angehörige - Zarit‘ s Burden Interview für pflegende Angehörige Allegri et al., Neuropsychiatr Dis Treat, 2006 BPSD: Krankheitsbezogene Vulnerabilität Neurotransmitter Verminderte 5HT-2A Bindung bei AD CO Erhöhte striatale Dopaminrezeptordichte bei AD Patienten mit Wahn AD Meltzer et al., Am J Psychiatr., 1999, Reeves et al., Neurology, 2009; BPSD: Krankheitsbezogene Vulnerabilität Gehirnstruktur Dichte der grauen Substanz und BPSD bei AD Korrelation mit Wahn Korrelation mit Apathie Korrelation mit Agitation Bruen et al., Brain, 2008 BPSD: Umwelteffekte Effekte von personenzentrierter Pflege und Dementia Care Mapping gegenüber Standardpflege auf Agitation bei Pflegeheimbewohnern mit Demenz Chenoweth et al., Lancet Neurol., 2009 BPSD: Vulnerabilitäts-Stress-Modell S3-Leitlinie Demenzen: Psychische und Verhaltenssymptome Prävention von psychischen und Verhaltenssymptomen: Identifikation von potenziellen Auslösefaktoren beim Erkrankten, in der Umwelt und in der Kommunikation, Erinnerungspflege Angehörigen- und Pflegendenschulung (u.a. Verhaltensmanagement, Stressmanagement) Psychische und Verhaltenssymptome liegen vor Psychosoziale Interventionen Akute Eigen- oder Fremdgefährdung Pharmakologische Notfallbehandlung Allgemein: verstehende Diagnostik (Identifikation von Bedingungsfaktoren), validierendes Verhalten, Patientenzentriertes Verhaltensmanagement, Angehörigen- und Pflegendenschulung Abgestimmt auf den Erkrankten: kognitive Stimulation, Erinnerungspflege, Musiktherapie, Sensorische Stimulation, Bewegungsförderung, körperliche Berührung, Snoezelen Antidementive Pharmakotherapie Leichte bis mittelschwere Alzheimer-Demenz: Galantamin, Donepezil Mittelschwere (moderate) bis schwere Alzheimer-Demenz: Memantin Lewy-Körperchen-Demenz, Demenz bei M. Parkinson: Rivastigmin S3-Leitlinie Demenzen: Psychische und Verhaltenssymptome Zusätzliche Verfahren bei definierten Symptomen oder Syndromen Psychot. Symptome (Wahn/ Halluzinationen) Agitation/ Aggression Depression Störung des Tag-NachtRhythmus Mangelnde Nahrungsaufnahme Strukturierte Verbale Unterstützung Aromatherapie(C) Strukturierte Aktivierungen Positive Verstärkung Rezeptive Musik Freizeitwährend des Familienähnliche („preferred music“) (C) aktivitäten Tages (B) Esssituation Erhebliche Beeinträchtigung trotz Interventionen Unzureichende Besserung S3- Leitlinie Demenzen Psychose, Agitation Risperidon: Behandlungen so kurz wie möglich Aggression, Agitation (A) Psychotische Symptome (B) CAVE: Aripiprazol (Off-label) Bei Lewy-Körperchen-Demenz und Demenz bei Aggression, Agitation (A) Psychotische Symptome (nur 10 mg) (C) Haloperidol M. Parkinson sind die o.g. Antipsychotika kontraindiziert Optionen: Rivastigmin (Off-label bei LKD) Aggression (A) Clozapin (Off-label), Quetiapin (Off-label) Carbamazepin (Off-label) Aggression, Agitation (C) Citalopram (Off-label) Agitation (C) Antidepressiva ohne anticholinerge NW bei Depression Randomisiertes Absetzen von Antipsychotika bei Pflegeheimbewohnern mit Demenz (DART-AD) Ergebnis: Absetzen von Antipsychotika bei Personen mit Demenz, die eine Dauerbehandlung mit Antipsychotika erhalten, führt zu keiner Verschlechterung der BSPD, aber zu einer Verbesserung der Kognition. Ballard et al., PLOS Med., 2008 Randomisiertes Absetzen von Antipsychotika bei Pflegeheimbewohnern mit Demenz (DART-AD) Ergebnis: Absetzen von Antipsychotika bei Personen mit Demenz, die eine Dauerbehandlung mit Antipsychotika erhalten, führt zu einer längeren Lebenszeit. Ballard et al., Lancet Neurol. 2009 Apathie bei AD: Neurobiologie Guimaraes et al., Arq Neuropsiquiatr, 2008; Marshall et al., Arch Neurol, 2007 Behandlung der Apathie bei Alzheimer Demenz mit Bupropion (Apa-AD), gefördert vom BMBF Einschlusskriterien • Leichte bis mittelschwere AD (MMSE:10-23 Pkt.) • Klinisch relevante Apathie • Keine Depression Primärer Endpunkt • Apathy Evaluation Scale (AES) Sekundäre Endpunkte • Verhaltenssymptome (NPI, MADRS) • Alltagskompetenz (ADCS-ADL) • Lebensqualität (QoL-AD) • Angehörigenbelastung (NPI) • Ressourcennutzung (RUD) • Kognition (ADAScog, MMSE) S3 –Leitlinie Demenzen www.leitlinien.net